кашель - КДЦД2003 - копия - копия.ppt
- Количество слайдов: 52

Хронический кашель. Шабалов А. М. , Клюхина Ю. Б. , Евтюков Г. М. , Иванов Д. О.

• Кашель – это не самостоятельная болезнь, он является важным симптомом основного заболевания. • «Ожидаемый» кашель ( «нормальный» кашель)– до 10 кашлевых толчков в течение суток.

Система очищения бронхолёгочного дерева. 1. Мукоцилиарный клиренс –процесс физиологического очищения дыхательных путей, транспорт бронхиального секрета (скорость 420 мм/мин). Осуществляется движением ресничек мерцательного эпителия. 2. Повышение скорости воздушной струи до 480 км/ч – кашель.

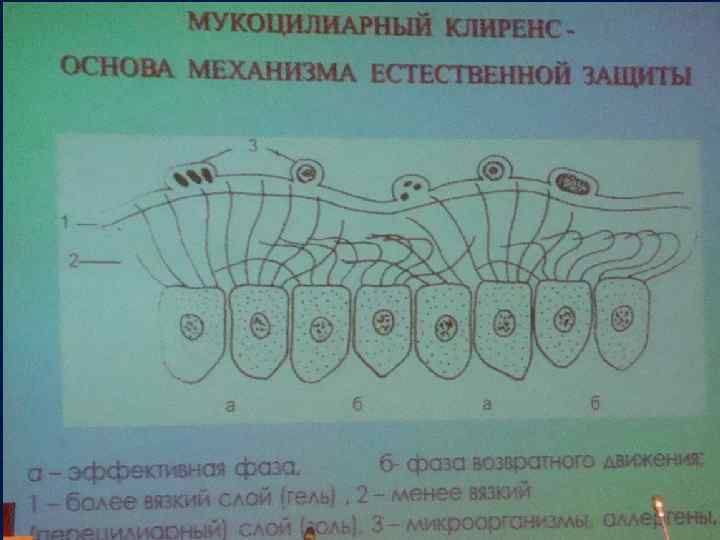

• 1. Многорядный мерцательный плизматический эпителий: Реснитчатые клетки (1 клетка – 200 ресничек, до 15 колебаний в секунду) до бронхиол; 2. Бокаловидные клетки; 3. Клетки Клара; 4. Щёточные клетки. Секреторный аппарат бронхов: • Клетки Клара; • Бокаловидные клетки; • Слизисто-серозные железы (в подслизистом слое крупных бронхов). Вырабатывается до 1% (10 -150 мл) массы тела слизисто-серозного секрета (слои гель (вязкий, поверхностный) и перицилиарный золь). Образующаяся слизь обладает бактерицидным эффектом вследствие содержания лизоцима, лактоферрина, трансферрина, иммуноглобулинов, ингибиторов протеаз и фибропектинов.

• Воздействие любого повреждающего фактора (как инфекционного, так и неинфекционного) на слизистые оболочки дыхательных путей вызывает острое воспаление. • Частые ОРВИ, хроническое воспаление, курение, атипичная инфекция приводят к гибели ресничек. • При бактериальном воспалении на 60 -80% уменьшается мукоцилиарный клиренс.

Кашлевой рефлекс. • Рецепторы – блуждающий нерв – продолговатый мозг (XII пара) – эфферентные волокна(С 1 -С 2) –мышцы. • Ирритантные рецепторы (между клетками мерцательного эпителия) – чувствительны к механическим, химическим, термическим воздействиям; расположены в слизистой носа, гортани, трахеи, бронхов (не ниже!), плевре, диафрагме, пищеводе, наружном слуховом проходе; • С-рецепторы (в более дистальных отделах дыхательных путей и паренхиме лёгких) - чувствительны к растяжению и БАВ.

Причины кашля. • Раздражение ирритантных рецепторов, • Прямое раздражение кашлевого центра.

Осложнения кашля. • • • Слабость, Истощение, Позывы к рвоте, Головные боли, Недержание мочи, Пневмоторакс, Эмфизема, Кашлевые синкопе, брадикардия, Переломы рёбер, разрывы мышц.

По ритму выделяют : • • кашель в виде отдельных кашлевых толчков, так называемое покашливание, наблюдается при патологии верхних дыхательных путей, трахеобронхитах, часто у курильщиков, при начальных формах туберкулеза, при неврозе; • кашель в виде ряда следующих друг за другом кашлевых толчков, повторяющихся с некоторыми промежутками, легочно–бронхиальный кашель; • приступообразный кашель наблюдается при попадании в дыхательные пути инородного тела, при коклюше, при бронхиальной астме, при легочных кавернах (полостные образования), при поражении бронхиальных лимфатических узлов.

По тембру : • короткий и осторожный кашель, обычно сопровождающийся болезненной гримасой, наблюдается при сухих плевритах и в начале крупозной пневмонии; • лающий кашель — при набухании ложных голосовых связок; • сиплый кашель — при воспалении голосовых связок; • беззвучный кашель — при изъязвлении голосовых связок, их отеке, при резкой общей слабости; • свистящий кашель – обструкция мелких дыхательных путей.

По времени : • утренний кашель — при хроническом воспалении верхних дыхательных путей (нос, носоглотка, придаточные носовые полости, зев, гортань, трахея). Этот кашель называется «кашлем при умывании» , но он может появляться и раньше — в 5– 7 ч утра; • вечерний кашель — при бронхитах, пневмониях; • ночной кашель — в связи с ночным усилением тонуса блуждающего нерва и повышением его возбудимости (обструктивный синдром), при рефлюкс-эзофагите, при застойной сердечной недостаточности, при увеличении внутригрудных лимфоузлов, при туберкулезе легких и др.

По характеру : • продуктивный ( «влажный» ) - сопровождается выделением мокроты, • непродуктивный ( «сухой» ) - выделения мокроты нет. Данные характеристики кашля не взаимоисключающие. Следует подчеркнуть, что у детей, особенно первых лет жизни, непродуктивный кашель чаще обусловлен повышенной вязкостью мокроты, нарушением ее «скольжения» по бронхам, недостаточной работой мышц бронхов.

Связь кашля с : • • • Положением тела, временем суток; Контактом с длительно кашляющими; Приёмом пищи; Патологией ЛОР-органов; Контактом с аллергенами; Физическими нагрузками, холодным воздухом; • Психотравмирующими ситуациями.

Самоопросник по кашлю.

По длительности : • острый (продолжительностью до 3 недель); • подострый кашель (3 -8 недель); • хронический (продолжительностью 8 недель и более) (для детей до 14 лет – более 4 недель).

Острый кашель. (причина – ОРЗ). • Показания для антибактериальной терапии при клинической картине бронхита без убедительных доказательств наличия бактериальной инфекции: 1. Нисходящая инфекция у больных с крупом либо находящихся на ИВЛ, Рецидивирующий отит в анамнезе, Коклюш, Подозрение на инфекцию, вызванную Chl. trachomatic у детей до 6 месяцев, Эпидемиологические, клинические и лабораторные маркеры инфекции, вызванной внутриклеточными возбудителями, Обострение хронического бронхолёгочного заболевания (искл. – бронхиальная астма). 2. 3. 4. 5. 6.

Подострый кашель. 1. Затяжной бактериальный бронхит (protracted bacterial bronchit); 2. Постинфекционный кашель (гиперсекреция слизи после перенесённого ОРЗ, синдром постназального затекания, атипичная инфекция). .

Причина хронического кашля у детей: 1. Бронхиальная астма; 2. 3. 4. 5. 6. 7. 8. Постназальный синдром (Postnasal Drip Syndrom) (PNDS); Гастроэзофагеальный рефлюкс; Инфекционные заболевания (атипичные возбудители, коклюш); Бронхо-лёгочные заболевания (хронический бронхит, ХОБЛ, интерстициальные заболевания лёгких); Дискинезия трахео-бронхиального дерева; Психогенный кашель (5 -7 -10%). Редкие причины ( приём лекарств; внелегочная патология - опухоли средостения, интерстициальные заболевания, аутоиммунные заболевания, аневризма аорты, митральный стеноз, левожелудочковая недостаточность; онкологические заболевания).

Причина хронического кашля у взрослых: 1. 2. 3. 4. Постназальный синдром (Postnasal Drip Syndrom) (PNDS); Бронхиальная астма; Гастроэзофагеальный рефлюкс; Бронхо-лёгочные заболевания (хронический бронхит, ХОБЛ, интерстициальные заболевания лёгких); 5. Инфекционные заболевания (туберкулёз, атипичные возбудители, коклюш); 6. Приём лекарств (ИАПФ, b 2 -адреноблокаторы); 7. Внелегочная патология (опухоли средостения, аневризма аорты, митральный стеноз, левожелудочковая недостаточность); 8. Онкологические заболевания (рак легкого, опухоли бронхов, метастатические опухоли); 9. Дискинезия трахео-бронхиального дерева; 10. Психогенный кашель (5 -7%).

«Конценсус по кашлю» (США). 1. 2. 3. 4. 5. 6. 7. 8. 9. Постназальный синдром; Гастро-эзофагеальная рефлюксная болезнь; Бронхиальная астма, хронический бронхит, бронхоэктазы, ХОБЛ; Постинфекционный (3 -4 недели после ОРВИ); Онкология; Психогенный; Лекарственный; «Хронический интерстициальный кашель» ; Другое.

Бронхиальная астма. - Это хроническое заболевание, в основе которого лежит аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью. Клиника: • Пароксизмы кашля, в ночное время и при контакте с аллергенами и триггерами, повторные эпизоды обструкции, • Аллергологический анамнез (семейный и личный) аллергологическое обследование для выяснения спектра сенсибилизации, • Гиперреактивность бронхов (функция внешнего дыхания, пик-флоуметрия, провокационные тесты). Кашлевой вариант бронхиальной астмы (F. Glauser, 1972)

Лечение БА: 1. 2. • • • 1. Устранение воздействия причинных факторов (элиминация); Базисная (противовоспалительная) терапия: Глюкокортикостероиды (ингаляционные и системные, Антагонисты лейкотриеновых препаратов, пролонгированные в 2 -агонисты, комбинированная терапия, Кромоны, Пролонгированные теофиллины, Антитела к Ig. E, Аллергенспецифическая иммунотерапия; Терапия обострений БА (быстродействующие в 2 агонисты, метилксантины, холинолитики, комбинированные препараты). Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика. » Москва, 2008.

«Синдром постназального затекания» (postnasal drip syndrom – PNDS, upper way cough syndrom - UACS). • Cтекание отделяемого из носа (вследствие воспалительного процесса в носоглотке, носе, околоносовых пазухах) по задней стенке глотки в трахеобронхиальное дерево. • Усиливается в горизонтальном положении, а также при перемене положения тела (по утрам).

Диагностика и лечение PNDS: • Осмотр ЛОР-врача; • Клинический анализ крови; • Ретгенограмма придаточных пазух носа. Лечение назначает ЛОР-врач (антиконгестанты, местные и системные антибактериальные преператы, перемещение, промывание придаточных пазух, противовоспалительные (местные глюкокортикостероиды), муколитики (ацетилцистеин, карбоцистеин, др. ).

Гастро-эзофагеальный рефлюкс. • Непроизвольное забрасывание содержимого желудка через нижний пищеводный сфинктер в пищевод, что ведёт к нарушению физиологического продвижения пищевого комка и приводит к поступлению в пищевод несвойственного ему содержимого, что может вызвать физико-химическое повреждение слизистой.

Гастро-эзофагеальная рефлюксная болезнь. • Хроническое, рецидивирующепротекающее заболевание, характеризующееся определёнными пищеводными и внепищеводными проявлениями и разнообразными морфологическими изменениями вследствие ретроградного заброса содержимого желудка в пищевод.

Клиника ГЭРБ. • Диспептический синдром (изжога, отрыжка, неприятный привкус во рту; срыгивание, регургитация); • Болевой синдром (боли за грудиной и в левой половине грудной клетки); • Дисфагия, болезненное глотание; • Разрушение зубной эмали; • Рефлюкс-ассоциированные заболевания ( «верхние» - апноэ, стридор, ларингит, длительный кашель; «нижние» - синдром бронхиальной обструкции).

Диагностика ГЭРБ. • Клиническая картина; • ФЭГДС; • Суточный р. Н-мониторинг (5 электродов), в норме р. Н пищевода 6 -7, желудка – 1, 7 -2, 2; двенадцатиперстной кишки – 7, 5 -8; • Внутрипищеводная манометрия; • Биопсия пищевода (редко, при подозрении на малигнизацию); • Рентгенологическое исследование пищевода с барием (+ позволяет выявить анатомические нарушения пищевода и желудка, которые способствуют формированию гастроэзофагеального рефлюкса - грыжа пищеводного отверстия диафрагмы). Срок эвакуации бария – 3 -5 с. ); • УЗИ ширины абдоминального отдела пищевода (в норме 710 мм).

Особенности хронического кашля при ГЭРБ: • Частота возникновения приступов в ночное время или в горизонтальном положении; • Отсутствие атопии; • Параллелизм между гастроэнтерологией и бронхолёгочной системой; • Торпидность в лечении кашля (бронхиальной астмы); • Положительный эффект от антирефлюксной терапии.

Лечение ГЭРБ. • Меры, которые способствуют уменьшению выраженности заброса желудочного содержимого в пищевод; • Антациды (Маалокс 2 -3 недели в возрастной дозе) – снимаем воспаление; • Прокинетики (Мотилиум 3 недели) – повышаем тонус сфинктера; • Антисекреторная терапия – при наличии эрозий и грыжи пищеводного отдела диафрагмы – назначаются лишь гастроэнтерологами (Н 2 гистаминоблокаторы (ранитидин), ингибиторы протонной помпы – омепразол, лосек); • Хирургическое лечение (грыжи пищеводного отдела).

Коклюш. - Острое инфекционное заболевание, передающееся воздушно-капельным путём, вызываемое Bordetella Pertussis и характеризующееся циклическим течением с приступообразным спазматическим кашлем. КЛИНИКА: 1. Инкубационный период – 3 -14 дней; 2. Начальный (предсудорожный) период – 7 -10 (до 14) дней; 3. Период судорожного кашля – 3 -4 недели; 4. Период разрешения – 2 -3 недели. ОСЛОЖНЕНИЯ: Бронхо-лёгочные (бронхиты, пневмонии ранние и поздние; ателектазы, эмфизема; бронхообструктивный синдром); Со стороны нервной системы (недифференцированные – нарушения сна и внимания, энцефалопатии, парезы, судороги); Спазм дыхательной мускулатуры.

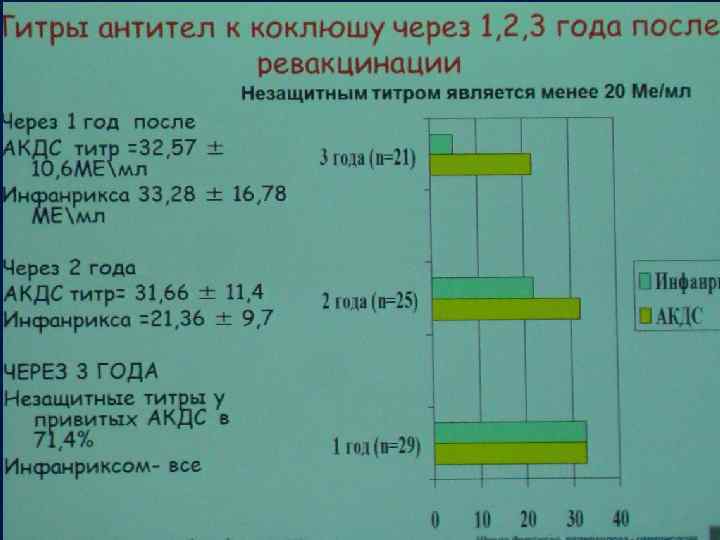
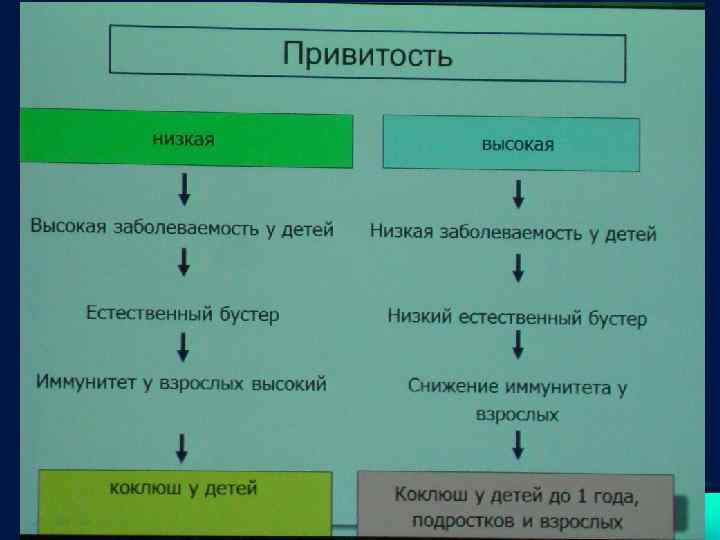
- ЗАБОЛЕВАЕМОСТЬ: в РФ 44, 6: 100 тыс. детского населения, Санкт. Петербург – 214, 4: 100 тыс. детского населения (2004 год) - Модификация циркулирующих штаммов, снижение эффективности существующих вакцин, отказ от вакцинации, нарушение графика вакцинации.



• • 1. 2. Возбудитель колонизирует клетки цилиндрического реснитчатого эпителия гортани, трахеи и бронхов. Экзотоксин (А и В его компоненты) и эндотоксин (липополисахарид) воздействует на рецепторы афферентных волокон блуждающего нерва, импульсы от которых направляются в область дыхательного центра. Признаками доминантного очага возбуждения(по А. А. Ухтомскому): возможность ирритации возбуждения на соседние подкорковые вегетативные центры (рвотный, сосудодвигательный и центр тонической иннервации скелетной мускулатуры), стойкость очага возбуждения с длительным сохранением активности и вероятность перехода в состояние задержки и остановки дыхания.

Атипичные формы коклюша (абортивная, стёртая, бессимптомная). Диагностика: • Эпиданамнез: • Клиническая картина; • Клинический анализ крови (лейкоцитоз, лимфоцитоз, СОЭ в норме); • Бактериологический метод (15 -25% информативен); • Серологические методы (РПГА, РНГА - у непривитого диагностический титр 1: 80, нарастание титра в 4 раза у привитого); • Экспресс-методы: Иммунофлюоресцентный метод, латексной микроагглютинации, • ПЦР, другие. Лечение: • этиотропное – в катаральном и начале спазматического периода (макролиды, пеницил. ряд (амоксициллин, ампициллин), левомицетин); • Охранительный режим, постоянное наблюдение, О 2, ноотропные препараты, противосудорожные, противокашлевые препараты.



Кашель, вызванный приёмом лекарственных препаратов. • Ингибиторы ангиотензин-превращающего фермента (ИАПФ) –в 5 -20% всех случаев приёма (накопление в лёгочной ткани провоспалительных медиаторов (брадикинин, субстанция Р, простагландины); • В – блокаторы (чаще у людей со склонностью к обструктивным заболеваниям); • Редкие варианты– лекарственно-индуцированные поражения лёгких (ЛИПЛ): облитерирующий бронхиолит (амиодорон – антиаритмический препарат с периодом полувыведения 6 -12 месяцев, реже – нитрофураны, сульфаниламиды, цитостатики, соли золота, наркотические препараты), интерстициальные заболевания лёгких (интерстициальная пневмония (ИП), организующаяся ИП, десквамативная ИП, лимфоцитарная ИП, эозинофильная пневмония) (амиодарон, НПВП, метотрексат), лекарственно-индуцированные альвеолярные геморрагии (ЛИАГ) – протекают часто по типу лёгочно-ренального синдрома, с признаками микрополиангиита (при приёме антикоагулянтов, аспирина, аллопуринола, азотиоприна, нитрофуранов, ретиноевой кислоты и др. ).

Диагностика лекарственноиндуцированных поражений лёгких (ЛИПЛ) • Клиника – хроническое или подострое течение, сопровождающееся субфебрилитетом, непродуктивным кашлем, одышкой, нерезко выраженной гипоксемией, неоднородной лёгочной инфильтрацией. • «Матовое стекло» либо лёгочная диссеминация при проведении Rg и КТ, рестриктивные и смешанные нарушения при проведении спирометрии, бронхоскопия и БАЛ – исключаем инфекционный процесс, биопсия лёгкого– неспецифические изменения. • Основным критерием является временная зависимость между приёмом препарата и возникновением клинических проявлений.

Лечение ЛИПЛ. • Обычно отмена виновного препарата и назначение системных кортикостероидов сопровождается обратным развитием патологического процесса.

F 45. 33 Соматоформная дисфункция вегетативной нервной системы органов дыхания. • Психогенный кашель (вокальные тики) – это невротическое состояние, проявляющееся приступообразным сухим кашлем, не связанным с патологией бронхолегочной системы. • Наиболее частой причиной развития психогенного кашля является гипервентиляционный синдром, при котором отмечается увеличение легочной вентиляции неадекватно уровню газообмена в организме. • Дебют психогенного кашля чаще приходится на возраст от 3 до 7 лет. Такой кашель в основном характерен для детей и подростков. • Вокальные тики рассматриваются как проявление невротического соматоформного расстройства.

Клиника психогенного кашля. • Возникает в дневное время и исчезает во сне; • Реже встречается громкий демонстративный кашель с нарочитым выделением мокроты как эквивалент истерической реакции. • Tипичными проявлениями психогенного кашля являются демонстративность, обилие сопутствующих жалоб и кашель в специфических ситуациях. • Психогенный (привычный) кашель (у взрослых) – громкий, сухой, лающий, часто напоминает крик диких гусей или звук автомобильной сирены. • Звуковые феномены при синдроме Туретта.

Лечение психогенного кашля. • Исключение всех остальных возможных причин кашля • Консультация невролога, психиатра. • Лечение - психотерапия: индивидуальная, поведенческая, семейная и т. д. • Приемы релаксации, речевая терапия (speech therapy), овладение приемами медленного дыхания. Показаны психотропные средства.

Другие причины хронического кашля. • Sick building syndrom (SBS) – раздражение глаз, сухость слизистых, ринит, изменение голоса, кашель. В бетонных помещениях с плохой вентиляцией. • Multiple chemical sensiviti syndrom (MCS) – слабость, снижение памяти, сухость слизистых, кашель. При повышенной концентрации химических веществ в помещении. • Reactive airway dysfunction syndrom (RADS) – при появлении в маленьких концентрациях аэрозоля химических веществ ( «чернобыльский кашель» , Кириши). • Sensory hyper-reactivity (SHR) – при дисфункции в иннервации дыхательных путей, кашель при контакте с триггерами – табак, химические вещества, холодный воздух. Спирометрия – норма.

Диагностический алгоритм: • • сбор анамнеза (возраст, характеристики кашля, длительность симптоматики, прививки, туберкулёзный минимум); самоопросники; • • физикальный осмотр, включая рино–, фаринго–, ларинго– и отоскопию; осмотр области шеи; • • РГ грудной клетки, при необходимости околоносовых пазух, исследование пищевода с контрастом; • • исследование функции внешнего дыхания (с провокационными тестами); • • лабораторные тесты (клинический анализ крови, микробиологическое исследование носового секрета, мазок на коклюш и паракоклюш, микологическое и вирусологическое исследование, определение иммуноглобулинов и альфа– 1 антитрипсина); • • кожные аллергические пробы; • • консультации аллерголога, пульмонолога, инфекциониста, кардиолога, гастроэнтеролога; • • эндоскопическое исследование дыхательных путей, компьютерная томография лёгких – по показаниям, • туссография.

Лечебно-диагностические решения. • «Watch, wait, and rewiew» - «наблюдать, ждать, перепроверять» . • «Test all, then treat» - использование всего диагностического арсенала • «Treathing sequentialli» - диагностика «ex juvantibus» - малооправданна у детей.

• «Болезнь не может приспосабливаться к знаниям врача» . Парацельс.
кашель - КДЦД2003 - копия - копия.ppt