Хронический гломерулонефрит.pptx
- Количество слайдов: 16

ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Бакытова Асем, СД 303

ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Гломерулонефрит – заболевание, при котором происходит поражение почечной ткани. При этом заболевании поражаются в первую очередь почечные клубочки, в которых происходит первичная фильтрация крови. Хроническое течение данного заболевания приводит постепенно к утрате способности почек выполнять свою функцию – очищать кровь от токсических веществ с развитием почечной недостаточности.
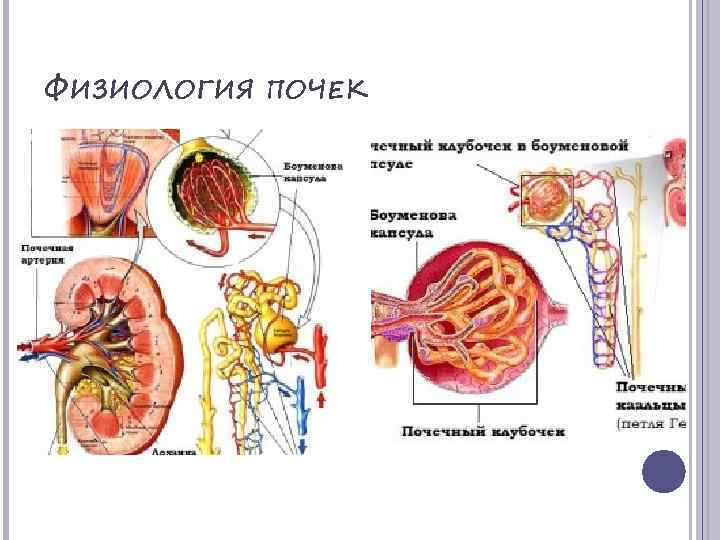
ФИЗИОЛОГИЯ ПОЧЕК

ПРИЧИНА ПОРАЖЕНИЯ ПОЧЕК Из за воспалительной реакции стенка сосудов клубочков происходят следующие изменения: Стенка сосудов почечного клубочка становится проницаемой для клеточных элементов Формируются микротромбы, которые закупоривают просвет сосудов клубочков. Замедляется или вовсе прекращается ток крови в сосудах пораженных клубочков. В просвет боуменовой капсулы попадают клеточные элементы крови. Клетки крови в просвете боуменовой капсулы закупоривают ее просвет. Клетки крови закупоривают просвет почечных канальцев. Нарушается весь процесс фильтрации крови и первичной мочи в пораженном нефроне (нефрон – это комплекс: почечный клубочек + Боуменова капсула+ почечные канальцы). Из-за нарушения кровотока в почечном клубочке происходит запустевание просвета его сосудов и замещение их соединительной тканью. В результате закупорки почечных канальцев клетками крови происходит запустевание их просвета и слипание стенок с замещением всего нефрона соединительно тканью. Постепенное «отмирание» нефронов ведет к снижению объемов фильтруемой крови, что и является причиной почечной недостаточности. Почечная недостаточность ведет к тому, что в крови накапливаются токсические вещества, а необходимые организму вещества не успевают возвращать в состав крови оставшиеся нефроны почек.

ПРИЧИНЫ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА Из выше изложенного становится понятным, что причиной нарушения работы почек является развивающийся в почечных клубочках воспалительный процесс. Теперь коротко о причинах воспаления почечных клубочков. Общие инфекционные заболевания ангина, тонзиллит скарлатина инфекционный эндокардит септические состояния пневмококковая пневмония брюшной тиф менингококковая инфекция вирусный гепатит В инфекционный мононуклеоз эпидемический паротит (свинка) ветряная оспа (ветрянка) инфекции, вызванные вирусами Коксаки Ревматические и аутоиммунные заболевания: системная красная волчанка (СКВ) системные васкулиты болезнь Шёнлейна - Геноха наследственный лёгочно-почечный синдром Проведение вакцинации и переливание компонентов крови Интоксикация веществами: Отравление органическими растворителями алкогольные напитки отравление ртутью отравление свинцом Лучевая терапия, лучевая болезнь

Виды и симптомы хронического гломерулонефрита По течению и клиническим проявлениям выделяют следующие виды: 1. Латентный – наиболее часто встречающийся (составляет около 45% от всех случаев хронического гломерулонефрита). Проявляется не выраженными внешними симптомами: умеренная отечность и повышение артериального давления. Более проявляется данными лабораторного обследования: общий анализ мочи выявляет повышенный уровень белка, эритроцитов и лейкоцитов. 2. Гематурический – редко встречающаяся форма (составляет не более 5 % от общего числа больных). Проявляется следующими внешними признаками: моча розового или красного цвета. В общем анализе мочи выявляется повышенное количество измененных эритроцитов. 3. Гипертонический – часто встречающаяся форма (составляет около 20% от общего числа заболеваемости). Проявляется следующими внешними симптомами: постоянное повышение артериального давления, повышение объемов выделяемой суточной мочи, ночные позывы на мочеиспускание. В общем анализе мочи выявляются повышенное содержание белка и измененных эритроцитов, плотность мочи незначительно ниже нормы или в пределах нижней границы нормы. 4. Нефротический - часто встречающаяся форма (около 25 %). Проявляется болезнь следующими внешними признаками: повышенное артериальное давление, выраженная отечность, сниженное количество выделяемой суточной мочи. Лабораторные признаки в общем анализе мочи: повышенная плотность мочи, повышенное содержание белка в моче; биохимический анализ крови выявляет: снижение общего белка (в основном за счет альбуминов), повышение холестерина крови. 5. Смешанный (нефротический-гипертонический) – характеризуется симптомами, двух вышеописанных форм: нефротической и гипертонической.

Общий анализ мочи. В этом анализе выявляются изменения следующих показателей: плотность мочи, наличие белка и цилиндров, наличие лейкоцитов и эритроцитов, цвет мочи. Биохимический анализ крови. В этом анализе исследуются следующие показатели: общий уровень белка крови, уровень альбуминов крови, уровень креатинина, мочевины, уровень холестерина и всех фракций жиров (липидограмма). Биопсия почек и микроскопия биоптата. Этот метод исследования позволяет исследовать тканевые изменения в структуре клубочков почек и выявляет различные морфологические формы гломерулонефрита. Во многом, гистологическая форма гломерулонефрита является критерием к назначению адекватного лечения.

Стадии хронического гломерулонефрита Стадия компенсации Начальная стадия (стадия компенсации) функциональная активность почек не изменена. Внешние признаки: Лабораторные признаки: Отсутствуют Незначительное повышение артериального давление Умеренные отеки Умеренное повышение белка мочи Обнаружение измененных эритроцитов в моче Изменения плотности мочи На этой стадии постепенно способность концентрации мочи снижается – данные нарушения выявляются посредством пробы по Зимницкому. Читать подробнее о пробе. Стадия декомпенсации - связана с прогрессированием болезни с нарушением работы почек (стадия декомпенсации). Стадия с нарушением функции почек и развитием хронической почечной недостаточности.

Внешние признаки Лабораторные признаки Накопление в крови азотистых соединений, сопровождается следующими симптомами: головная боль, тошнота, рвота Значительное повышение артериального давления: связано с задержкой в организме воды, нарушением электролитного баланса и гормональными нарушениями. Повышенное количество выделяемой суточной мочи (полиурия). Этот процесс связан с неспособностью почек концентрировать мочу. Полиурия сопровождается следующими симптомами: сухость кожи, постоянная жажда, общая слабость, головная боль. Общий анализ мочи Повышение уровня белка мочи Понижение плотности мочи Наличие цилиндров в моче (гиалиновые, зернистые) Эритроциты в моче: часто значительно выше нормы. Уремия - тяжелая степень почечной недостаточности. На этой стадии заболевания почки окончательно теряют способность поддерживать нормальный состав крови. Внешне и лабораторные признаки. В крови идет постоянное накопление азотистых токсических соединений (мочевина, креатинин, остаточный азот). Эта интоксикация сопровождается следующими симптомами: общая слабость, головная боль, спутанность сознания, кома, запах аммиака в выдыхаемом воздухе.

Диагностика хронического гломерулонефрита Внешние признаки острого гломерулонефрита. Болезненность в поясничной области, периодически возникает Возможно ощущение постоянной жажды Повышенное/сниженное отхождение мочи (в зависимости от стадии процесса) Отеки наблюдаются чаще в утренние часы отечные веки Повышение артериального давление (не всегда) Изменение цвета мочи (моча розовая, красная или цвета мясных помоев) Повышенная утомляемость, апатия, головные боли

Лабораторные признаки острого гломерулонефрита: Общий анализ мочи: Цвет мочи: розовый, красный, цвет мясных помоев Эритроциты измененные: присутствуют, много Цилиндры: эритроцитарные, зернистые, гиалиновые Плотность мочи: повышена/снижена или норма (зависит от стадии болезни) Белок: обнаруживается, значительно выше нормы (симптом характерен для всех видов болезни) Проба Зимницкого: Увеличение/снижение суточного объема выделяемой мочи Повышение/снижение плотности мочи Показатели пробы Зимницкого зависят от стадии хронического гломерулонефрита и формы заболевания. Биохимический анализ крови: Снижен уровень белка крови (за счет снижения альбуминов) Обнаружение С реактивного белка Повышение уровня холестерина крови Обнаружение сиаловых кислот Повышение уровня азотистых соединений крови (характерен для продвинутых стадий болезни) Иммунологическое исследование крови: нарастание титра антистептолизина О (АСЛ-О), повышение антистрептокиназы, повышение антигиалуронидазы, повышение антидезоксирибонуклеазы В; возрастание гамма глобулинов общего Ig. G и Ig. M снижение уровня факторов комплемента С 3 и С 4
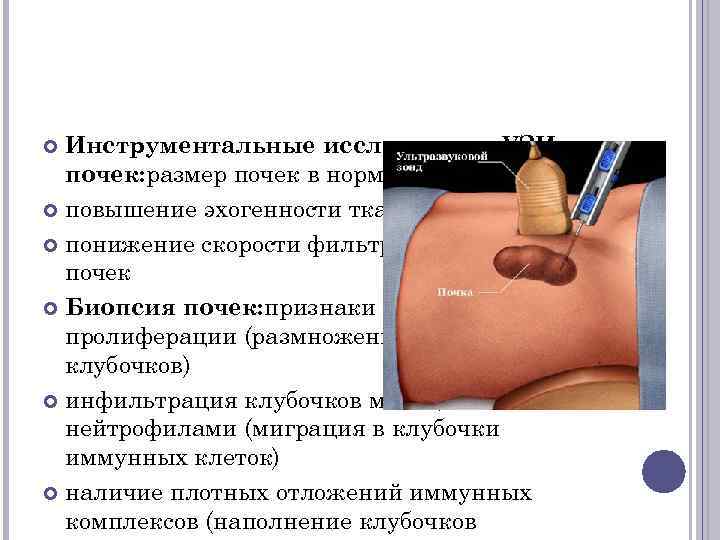
Инструментальные исследования. УЗИ почек: размер почек в норме или уменьшен повышение эхогенности ткани почек понижение скорости фильтрации клубочков почек Биопсия почек: признаки клеточной пролиферации (размножение клеток клубочков) инфильтрация клубочков моноцитами и нейтрофилами (миграция в клубочки иммунных клеток) наличие плотных отложений иммунных комплексов (наполнение клубочков

Вид лечения. Цель. Практические сведения. Санация очагов хронического воспаления Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек. Удаление кариозных зубов Удаления хронически воспаленных миндалин, аденоидов. Лечение хронического гайморита Постельный режим Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. Диета Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. Стол номер 7 Особенности питания: Снизить потребление соли Ограничить количество потребляемой жидкости Потребление продуктов богатых калием и кальцием бедных натрием Ограничение потребления животного белка Обогащение рациона растительными жирами и сложными углеводами.

Препараты антикоагулянты и антиагреганты Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. Дипиридамол в дозировке 400 -600 мг/сутки Тиклопидин в дозировке 0, 25 г 2 р/сутки Гепарин в дозировке от 20 - 40 тыс. ЕД/сутки. Длительность курса - 3 до 10 недель. Дозировки и длительность лечения определяется лечащим врачом на основании данных лабораторных анализов и течения заболевания. Нестероидные противовоспалительные препараты. Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. Индометацин Назначается курсом в несколько месяцев На начальном этапе назначается суточная доза в 25 мг. Спустя несколько дней (при хорошей переносимости препарата) дозировка постепенно увеличивается до 100 -150 мг в сутки. Иммуносупрессоры Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. Стероидные препараты: Преднизолон применяют в индивидуальной дозировке, рассчитанной по формуле 1 мг/кг/сутки 6 -8 недель, после дозировку препарата снижают до 30 мг/сутки с постепенным снижением дозировки вплоть до полной отмены. Периодическое проведение пульс терапии по назначению лечащего врача (назначение краткосрочное высоких доз стероидных препаратов). Цитостатические препараты: циклофосфамид в дозировке 2 -3 мг/кг/сутки хлорамбуцил в дозировке 0, 1 -0, 2 мг/кг/сутки циклоспорин в дозировке 2, 5 -3, 5 мг/кг/сутки азатиоприн в дозировке 1, 5 -3 мг/кг/сутки

Препараты, снижающие артериальное давление При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. каптоприл в дозировке 50 -100 мг/сутки эналаприл в дозировке 10 -20 мг/сутки рамиприл в дозировке 2, 5 -10 мг/сутки Мочегонные препараты Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. гипотиазид в дозировке 50 -100 мг фуросемид в дозировке 40 -80 мг урегит в дозировке 50 -100 мг альдактон в дозировке 200 -300 мг/сутки Антибиотики В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов: Вид хронического воспаления Чувствительность к антибиотику возбудителя инфекционного заболевания Переносимость препарата пациентом.

Прогноз по здоровью при хроническом гломерулонефрите В условиях отсутствия лечения заболевание неуклонно ведет к потере почками функционально активных нефронов с постепенным возникновением почечной недостаточности. При активном лечении с подавлением активности иммунной системы течение заболевания значительно улучшается, почечная недостаточность не развивается или сроки ее наступления значительно отодвигаются. Имеются данные о полной ремиссии (успешного излечения болезни) на фоне лечения с подавлением иммунной активности.
Хронический гломерулонефрит.pptx