Гепатиты и циррозы.ppt
- Количество слайдов: 73
 ХРОНИЧЕСКИЙ ГЕПАТИТ Доцент А. А. Нестерова СГМУ, 2009 г.
ХРОНИЧЕСКИЙ ГЕПАТИТ Доцент А. А. Нестерова СГМУ, 2009 г.
 Определение (Лос – Анджелес, 1994 г) Хронический гепатит (ХГ) – хроническое диффузное заболевание печени, длящееся 6 и более месяцев и способное привести к циррозу или быть ассоциированным с ним
Определение (Лос – Анджелес, 1994 г) Хронический гепатит (ХГ) – хроническое диффузное заболевание печени, длящееся 6 и более месяцев и способное привести к циррозу или быть ассоциированным с ним
 Классификация гепатитов (Лос Анджелес, 1994 г. ) • • • Хронические вирусные гепатиты В, С, Д Хронический вирусный гепатит неопределенный Аутоиммунный гепатит (К. 73. 2) Лекарственный гепатит (К. 71 – 71. 9) Криптогенный (неустановленной этиологии) (К. 74. 3) Болезнь Вильсона – Коновалова Болезнь недостаточности альфа 1 антитрипсина Первичный склерозирующий холангит Хронический алкогольный гепатит (из рубрики «алкогольная болезнь печени» ) – К. 70. 1
Классификация гепатитов (Лос Анджелес, 1994 г. ) • • • Хронические вирусные гепатиты В, С, Д Хронический вирусный гепатит неопределенный Аутоиммунный гепатит (К. 73. 2) Лекарственный гепатит (К. 71 – 71. 9) Криптогенный (неустановленной этиологии) (К. 74. 3) Болезнь Вильсона – Коновалова Болезнь недостаточности альфа 1 антитрипсина Первичный склерозирующий холангит Хронический алкогольный гепатит (из рубрики «алкогольная болезнь печени» ) – К. 70. 1
 Клинические синдромы гепатита • • • Астеновегетативный (появляется рано) Болевой абдоминальный билиарного типа Диспепсический Желтушный Отечно асцитический Гепатомегалический Спленомегалический Эндокринный Лихорадочный Холестатический Геморрагический Синдром внеорганных проявлений (лимфоаденопатия, кожные сыпи, артралгии, поражение почек и т, д. )
Клинические синдромы гепатита • • • Астеновегетативный (появляется рано) Болевой абдоминальный билиарного типа Диспепсический Желтушный Отечно асцитический Гепатомегалический Спленомегалический Эндокринный Лихорадочный Холестатический Геморрагический Синдром внеорганных проявлений (лимфоаденопатия, кожные сыпи, артралгии, поражение почек и т, д. )
 Лабораторно биохимические синдромы гепатита (1) • Синдром цитолиза повышение уровня АЛТ, АСТ, ЛДГп, ГГТП, СДГ, железа, витамина В 12 • Синдром малой печеночной клеточной недостаточности: снижение альбумина, факторов свертывания крови (ПТИ, проакцелерина, фибриногена и других), холестерина, мочевины, холинэстеразы повышение общего билирубина за счет обеих фракций повышение концентрации аммиака в крови
Лабораторно биохимические синдромы гепатита (1) • Синдром цитолиза повышение уровня АЛТ, АСТ, ЛДГп, ГГТП, СДГ, железа, витамина В 12 • Синдром малой печеночной клеточной недостаточности: снижение альбумина, факторов свертывания крови (ПТИ, проакцелерина, фибриногена и других), холестерина, мочевины, холинэстеразы повышение общего билирубина за счет обеих фракций повышение концентрации аммиака в крови
 Лабораторно биохимические синдромы гепатита (2) • Синдром мезенхимального воспаления: повышение тимоловой пробы повышение гаммаглобулинов, ГГТП повышение уровня иммуноглобулинов, ЦИКов, ускорение СОЭ, повышение сиаловых кислот, появление СРБ, • Синдром холестаза: повышение ЩФ, ГГТП, ЛАП, 5 нуклеотидазы повышение конъюгированного билирубина, общего холестерина, ХС ЛПНП билирубинурия (желчные пигменты в моче)
Лабораторно биохимические синдромы гепатита (2) • Синдром мезенхимального воспаления: повышение тимоловой пробы повышение гаммаглобулинов, ГГТП повышение уровня иммуноглобулинов, ЦИКов, ускорение СОЭ, повышение сиаловых кислот, появление СРБ, • Синдром холестаза: повышение ЩФ, ГГТП, ЛАП, 5 нуклеотидазы повышение конъюгированного билирубина, общего холестерина, ХС ЛПНП билирубинурия (желчные пигменты в моче)
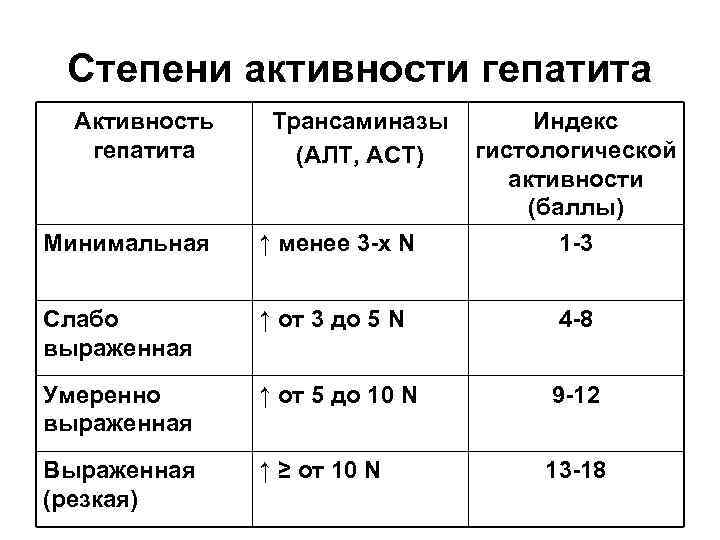 Степени активности гепатита Активность гепатита Трансаминазы (АЛТ, АСТ) Минимальная ↑ менее 3 х N Индекс гистологической активности (баллы) 1 3 Слабо выраженная ↑ от 3 до 5 N 4 8 Умеренно выраженная ↑ от 5 до 10 N 9 12 Выраженная (резкая) ↑ ≥ от 10 N 13 18
Степени активности гепатита Активность гепатита Трансаминазы (АЛТ, АСТ) Минимальная ↑ менее 3 х N Индекс гистологической активности (баллы) 1 3 Слабо выраженная ↑ от 3 до 5 N 4 8 Умеренно выраженная ↑ от 5 до 10 N 9 12 Выраженная (резкая) ↑ ≥ от 10 N 13 18
 Прочие исследования (по показаниям) • Исследование серологических маркеров вирусного гепатита (по сокращенной и/или расширенной схеме) • Исследование альфа фетопротеина • Выявление специфических аутоантител • Исследование сывороточного железа, церулоплазмина, ферритина, меди, в плазме крови • Суточная экскреция меди в моче
Прочие исследования (по показаниям) • Исследование серологических маркеров вирусного гепатита (по сокращенной и/или расширенной схеме) • Исследование альфа фетопротеина • Выявление специфических аутоантител • Исследование сывороточного железа, церулоплазмина, ферритина, меди, в плазме крови • Суточная экскреция меди в моче
 Инструментальные методы исследования при гепатитах • УЗИ органов брюшной полости, включая селезенку • КТ печени, селезенки (по показаниям) • МРТ печени и ЖВС (по показаниям) • Радиоизотопные методы исследования • ЭГДС (выявление ВРВ пищевода и желудка) • Ангиография (по показаниям) • УЗИ – доплерография кровотока в печени (по показаниям) • Лапароскопия (по показаниям) • Биопсия печени (по показаниям)
Инструментальные методы исследования при гепатитах • УЗИ органов брюшной полости, включая селезенку • КТ печени, селезенки (по показаниям) • МРТ печени и ЖВС (по показаниям) • Радиоизотопные методы исследования • ЭГДС (выявление ВРВ пищевода и желудка) • Ангиография (по показаниям) • УЗИ – доплерография кровотока в печени (по показаниям) • Лапароскопия (по показаниям) • Биопсия печени (по показаниям)
 ПРОТИВОПОКАЗАНИЯ К ЧРЕСКОЖНОЙ «СЛЕПОЙ» БИОПСИИ ПЕЧЕНИ ДЛЯ СНИЖЕНИЯ РИСКА ОСЛОЖНЕНИЙ • • • • Отсутствие контакта с пациентом Нарушения гемостаза (протромбиновый индекс ниже 70%, число тромбоцитов меньше 80, 0 х 109 /л, высокое активированное частичное тромбопластиновое время, клинически проявляющийся геморрагический синдром, склонность к кровотечениям в анамнезе) Обструктивный внепеченочный холестаз Фиброзноизмененная печень малых размеров Поддиафрагмальный абсцесс Правосторонний плеврит Гнойный холангит Напряженный асцит Сосудистые поражения печени Нарушение кровообращения Гнойничковые поражения кожи в зоне биопсии Невозможность проведения ургентной кровозаместительной терапии Сложность выбора места прокола, определяемого перкуторно или с помощью УЗИ
ПРОТИВОПОКАЗАНИЯ К ЧРЕСКОЖНОЙ «СЛЕПОЙ» БИОПСИИ ПЕЧЕНИ ДЛЯ СНИЖЕНИЯ РИСКА ОСЛОЖНЕНИЙ • • • • Отсутствие контакта с пациентом Нарушения гемостаза (протромбиновый индекс ниже 70%, число тромбоцитов меньше 80, 0 х 109 /л, высокое активированное частичное тромбопластиновое время, клинически проявляющийся геморрагический синдром, склонность к кровотечениям в анамнезе) Обструктивный внепеченочный холестаз Фиброзноизмененная печень малых размеров Поддиафрагмальный абсцесс Правосторонний плеврит Гнойный холангит Напряженный асцит Сосудистые поражения печени Нарушение кровообращения Гнойничковые поражения кожи в зоне биопсии Невозможность проведения ургентной кровозаместительной терапии Сложность выбора места прокола, определяемого перкуторно или с помощью УЗИ
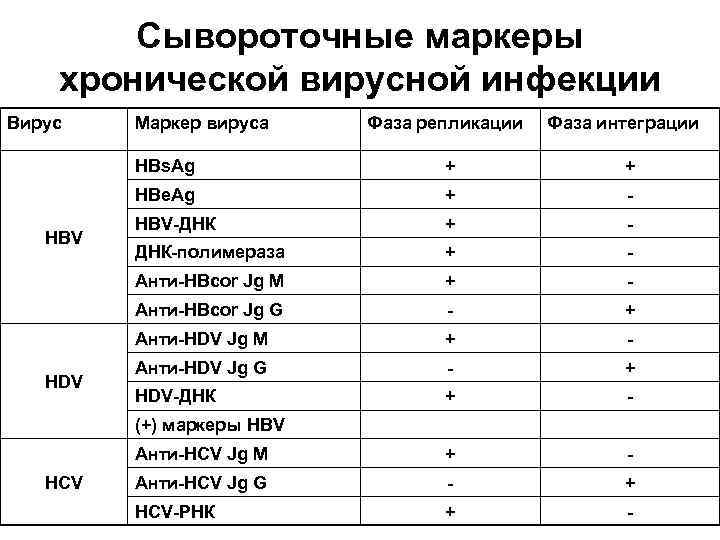 Сывороточные маркеры хронической вирусной инфекции Вирус Маркер вируса Фаза репликации Фаза интеграции HBs. Ag + HBV ДНК + ДНК полимераза + Анти HBcor Jg M + Анти HBcor Jg G + Анти HDV Jg M + Анти HDV Jg G + HDV ДНК + Анти HCV Jg M HDV + HBe. Ag HBV + + Анти HCV Jg G + HCV РНК + (+) маркеры HBV HCV
Сывороточные маркеры хронической вирусной инфекции Вирус Маркер вируса Фаза репликации Фаза интеграции HBs. Ag + HBV ДНК + ДНК полимераза + Анти HBcor Jg M + Анти HBcor Jg G + Анти HDV Jg M + Анти HDV Jg G + HDV ДНК + Анти HCV Jg M HDV + HBe. Ag HBV + + Анти HCV Jg G + HCV РНК + (+) маркеры HBV HCV
 Специфические антитела Заболевание Антитела Тип 2 ANA антинуклеарные SMA АИГ Тип 1 к гладким мышцам (антиактиновые) p. ANCA к цитоплазме нейтрофилов р типа LKM 1 к микросомам печени/почек 1 го типа LKM 3 ПБЦП SLA к солюбилизированному печеночному антигену LP Тип 3 к микросомам печени/почек 3 го типа к печеночно панкреатическому антигену AMA антимитохондриальные
Специфические антитела Заболевание Антитела Тип 2 ANA антинуклеарные SMA АИГ Тип 1 к гладким мышцам (антиактиновые) p. ANCA к цитоплазме нейтрофилов р типа LKM 1 к микросомам печени/почек 1 го типа LKM 3 ПБЦП SLA к солюбилизированному печеночному антигену LP Тип 3 к микросомам печени/почек 3 го типа к печеночно панкреатическому антигену AMA антимитохондриальные
 Аутоиммунный гепатит (К 73. 2)
Аутоиммунный гепатит (К 73. 2)
 Распространенность АИГ • Европа и США от 50 до 200 случаев на 1 млн. населения • В Норвегии – 170 случаев на 1 млн. населения • На долю АИГ приходится 20% всех гепатитов в Европе и 5% в Японии • Чаще болеют лица женского пола в возрасте 10 30 лет и 50 70 лет
Распространенность АИГ • Европа и США от 50 до 200 случаев на 1 млн. населения • В Норвегии – 170 случаев на 1 млн. населения • На долю АИГ приходится 20% всех гепатитов в Европе и 5% в Японии • Чаще болеют лица женского пола в возрасте 10 30 лет и 50 70 лет
 Критерии диагностики АИГ • Выраженная клиническая симптоматика и прогрессирующее течение • Любое повышение ТА без существенного повышения ЩФ • Нормальные уровни меди, церулоплазмина и альфа 1 антитрипсина • Гаммаглобулины и иммуноглобулин G повышены более 1, 5 2, 0 норм • Наличие сывороточных аутоантител, кроме АМА. • Отсутствие маркеров вирусного гепатита • Потребление алкоголя менее 25 г/сут • Отсутствие в анамнезе приема гепатотоксичных лекарств • Гистология –перипортаьный гепатит иногда с лобулярным компонентом и/или ступенчатыми некрозами (или без некрозов), но без поражения желчных капилляров. Наличие плазматической и лимфоцитарной инфильтрации • Эффект от терапии ГКС
Критерии диагностики АИГ • Выраженная клиническая симптоматика и прогрессирующее течение • Любое повышение ТА без существенного повышения ЩФ • Нормальные уровни меди, церулоплазмина и альфа 1 антитрипсина • Гаммаглобулины и иммуноглобулин G повышены более 1, 5 2, 0 норм • Наличие сывороточных аутоантител, кроме АМА. • Отсутствие маркеров вирусного гепатита • Потребление алкоголя менее 25 г/сут • Отсутствие в анамнезе приема гепатотоксичных лекарств • Гистология –перипортаьный гепатит иногда с лобулярным компонентом и/или ступенчатыми некрозами (или без некрозов), но без поражения желчных капилляров. Наличие плазматической и лимфоцитарной инфильтрации • Эффект от терапии ГКС
 Специфические антитела Заболевание Антитела Тип 2 ANA антинуклеарные SMA АИГ Тип 1 к гладким мышцам (антиактиновые) p. ANCA к цитоплазме нейтрофилов р типа LKM 1 к микросомам печени/почек 1 го типа LKM 3 ПБЦП SLA к солюбилизированному печеночному антигену LP Тип 3 к микросомам печени/почек 3 го типа к печеночно панкреатическому антигену AMA антимитохондриальные
Специфические антитела Заболевание Антитела Тип 2 ANA антинуклеарные SMA АИГ Тип 1 к гладким мышцам (антиактиновые) p. ANCA к цитоплазме нейтрофилов р типа LKM 1 к микросомам печени/почек 1 го типа LKM 3 ПБЦП SLA к солюбилизированному печеночному антигену LP Тип 3 к микросомам печени/почек 3 го типа к печеночно панкреатическому антигену AMA антимитохондриальные
 Показания к иммуносупрессивной терапии АИГ Абсолютные Относительные Выраженные симптомы и прогессирование заболевания Симптомы умеренно выражены или отсутствуют Повышение АСТ в 10 и более раз Повышеие АСТ в 5 и более раз + повышение гаммаглобулинов в 2 и более раз Повышение АСТ в 3 – 9 раз Повышение гаммаглобулинов менее 2 норм Мостовидные и мультилобулярные некрозы Перипортальный гепатит
Показания к иммуносупрессивной терапии АИГ Абсолютные Относительные Выраженные симптомы и прогессирование заболевания Симптомы умеренно выражены или отсутствуют Повышение АСТ в 10 и более раз Повышеие АСТ в 5 и более раз + повышение гаммаглобулинов в 2 и более раз Повышение АСТ в 3 – 9 раз Повышение гаммаглобулинов менее 2 норм Мостовидные и мультилобулярные некрозы Перипортальный гепатит
 Схема лечения АИГ ГКС • Монотерапия преднизолоном: 1 неделя 60 мг/сут 2 неделя – 40 мг/сут 3 4 недели – 30 мг/сут 5 неделя и далее 20 мг/сут (длительно) • Снижение дозы: 1 нед. – 15 мг/сут, 2 нед. 10 мг/сут, 3 4 нед. – по 5 мг/сут, 5 6 нед. По 2, 5 мг/сут, с 7 ой недели отмена Примечание: уровень АСТ, дилирубина, гаммаглобулинов исследуют на 3, 6, 9, 12 неделях лечения, затем каждые 6 месяцев в течение года, далее – 1 раз в год. _____________ Буеверов А. О. , 2002 г.
Схема лечения АИГ ГКС • Монотерапия преднизолоном: 1 неделя 60 мг/сут 2 неделя – 40 мг/сут 3 4 недели – 30 мг/сут 5 неделя и далее 20 мг/сут (длительно) • Снижение дозы: 1 нед. – 15 мг/сут, 2 нед. 10 мг/сут, 3 4 нед. – по 5 мг/сут, 5 6 нед. По 2, 5 мг/сут, с 7 ой недели отмена Примечание: уровень АСТ, дилирубина, гаммаглобулинов исследуют на 3, 6, 9, 12 неделях лечения, затем каждые 6 месяцев в течение года, далее – 1 раз в год. _____________ Буеверов А. О. , 2002 г.
 Схема лечения АИГ (2) • Преднизолон (мг/сут) + азатиоприн (мг/сут) 1 нед – 30 мг 2 нед – 20 мг 3 4 нед –по 15 мг 5 нед и далее по 10 мг • Азатиоприн (мг/сут) 1 нед – 100 мг 2 нед и далее по 50 мг Снижение дозы: Преднизолон 2 нед. по 7, 5 мг/сут, 2 нед. по 5 мг/сут, 2 нед по 2, 5 мг/сут и затем отмена. Азатиоприн – первые 3 недели по 50 мг/сут, затем 3 недели по 25 мг/сут, с 7 недели – отмена ___________________ Буеверов А. О. , 2002 г.
Схема лечения АИГ (2) • Преднизолон (мг/сут) + азатиоприн (мг/сут) 1 нед – 30 мг 2 нед – 20 мг 3 4 нед –по 15 мг 5 нед и далее по 10 мг • Азатиоприн (мг/сут) 1 нед – 100 мг 2 нед и далее по 50 мг Снижение дозы: Преднизолон 2 нед. по 7, 5 мг/сут, 2 нед. по 5 мг/сут, 2 нед по 2, 5 мг/сут и затем отмена. Азатиоприн – первые 3 недели по 50 мг/сут, затем 3 недели по 25 мг/сут, с 7 недели – отмена ___________________ Буеверов А. О. , 2002 г.
 Прочие методы лечения АИГ • Циклофосфамид по 50 мг через день в сочетании с преднизолоном • Будесонид внутрь 3 мг 3 р/сут (при противопоказаниях к преднизолону). • Микофенолат мофетил • Циклоспорин (не оправдал ожиданий) • Такролимус (не оправдал ожиданий) • Трансплантация печени. 5 летняя выживаемость после операции около 90%
Прочие методы лечения АИГ • Циклофосфамид по 50 мг через день в сочетании с преднизолоном • Будесонид внутрь 3 мг 3 р/сут (при противопоказаниях к преднизолону). • Микофенолат мофетил • Циклоспорин (не оправдал ожиданий) • Такролимус (не оправдал ожиданий) • Трансплантация печени. 5 летняя выживаемость после операции около 90%
 Патогенетическое лечение при АИГ не показано • Бессимптомное течение с небольшими лабораторными изменениями • Повышение АСТ менее 3 норм • Наличие выраженных цитопений • Гистологически портальный гепатит • Наличие неактивного цирроза печени • Декомпенсированный цирроз печени с кровотечениями из ВРВП в анамнезе
Патогенетическое лечение при АИГ не показано • Бессимптомное течение с небольшими лабораторными изменениями • Повышение АСТ менее 3 норм • Наличие выраженных цитопений • Гистологически портальный гепатит • Наличие неактивного цирроза печени • Декомпенсированный цирроз печени с кровотечениями из ВРВП в анамнезе
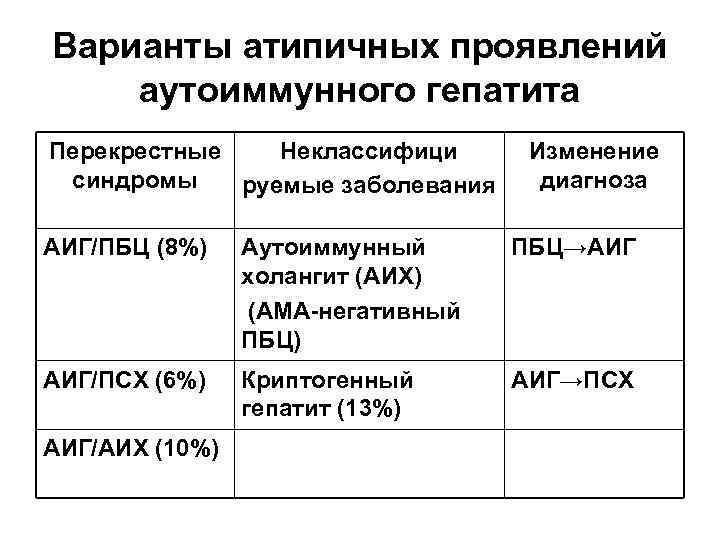 Варианты атипичных проявлений аутоиммунного гепатита Перекрестные Неклассифици синдромы руемые заболевания Изменение диагноза АИГ/ПБЦ (8%) Аутоиммунный холангит (АИХ) (АМА негативный ПБЦ) ПБЦ→АИГ АИГ/ПСХ (6%) Криптогенный гепатит (13%) АИГ→ПСХ АИГ/АИХ (10%)
Варианты атипичных проявлений аутоиммунного гепатита Перекрестные Неклассифици синдромы руемые заболевания Изменение диагноза АИГ/ПБЦ (8%) Аутоиммунный холангит (АИХ) (АМА негативный ПБЦ) ПБЦ→АИГ АИГ/ПСХ (6%) Криптогенный гепатит (13%) АИГ→ПСХ АИГ/АИХ (10%)
 Истинный перекрестный синдром АИГ/ПБЦ Диагноз устанавливают при наличии не менее 2 из следующих критериев: • АЛТ не менее 5 норм • lg. G не менее 2 норм • SMA (гладкомышечные антитела) в диагностическом титре (≥ 1: 40) • Перипортальные ступенчатые некрозы в биоптате.
Истинный перекрестный синдром АИГ/ПБЦ Диагноз устанавливают при наличии не менее 2 из следующих критериев: • АЛТ не менее 5 норм • lg. G не менее 2 норм • SMA (гладкомышечные антитела) в диагностическом титре (≥ 1: 40) • Перипортальные ступенчатые некрозы в биоптате.
 Диагностические критерии перекрестного синдрома АИГ/ПСХ • • • Ассоциация с НЯК реже, чем при ПСХ Ассоциация с болезнью Крона очень редка Повышение ЩФ, ГT, АЛТ, АСТ ЩФ у 50% в пределах нормы Высокая концентрация lg. G Выявление ANA, SMA, p ANCA в сыворотке крови • Холангиографическая картина ПСХ • Гистологическая картина ПСХ, АИГ (реже) или комбинация признаков
Диагностические критерии перекрестного синдрома АИГ/ПСХ • • • Ассоциация с НЯК реже, чем при ПСХ Ассоциация с болезнью Крона очень редка Повышение ЩФ, ГT, АЛТ, АСТ ЩФ у 50% в пределах нормы Высокая концентрация lg. G Выявление ANA, SMA, p ANCA в сыворотке крови • Холангиографическая картина ПСХ • Гистологическая картина ПСХ, АИГ (реже) или комбинация признаков
 Заболевания, ассоциированные с продукцией аутоантител или отложением иммунных комплексов • Криоглобулинемия • Лейкоцитокластический васкулит • Мембранозно пролиферативный гломерулонефрит • В клеточная лимфома • Плазмоцитома • MALTома
Заболевания, ассоциированные с продукцией аутоантител или отложением иммунных комплексов • Криоглобулинемия • Лейкоцитокластический васкулит • Мембранозно пролиферативный гломерулонефрит • В клеточная лимфома • Плазмоцитома • MALTома
 Аутоиммунные заболевания • • • Тиреоидит Синдром Шегрена Гемолитическая анемия Тромбоцитопения Красный плоский лишай • Заболевание с неизвестным механизмом • Поздняя кожная порфирия
Аутоиммунные заболевания • • • Тиреоидит Синдром Шегрена Гемолитическая анемия Тромбоцитопения Красный плоский лишай • Заболевание с неизвестным механизмом • Поздняя кожная порфирия
 Доказанные и предполагаемые иммунные механизмы при HCV инфекции включают: • Моноклональную или поликлональную пролиферацию лимфоцитов • Образование аутоантител • Отложение иммунных комплексов • Секрецию цитокинов
Доказанные и предполагаемые иммунные механизмы при HCV инфекции включают: • Моноклональную или поликлональную пролиферацию лимфоцитов • Образование аутоантител • Отложение иммунных комплексов • Секрецию цитокинов
 Лечение HCV инфекции с аутоиммунным компонентом • Ориентация на титры аутоантител • Проведение иммуносупрессивной терапии • Подавление иммуносупрессорами аутоиммунного компонента с последующим применением ИФН.
Лечение HCV инфекции с аутоиммунным компонентом • Ориентация на титры аутоантител • Проведение иммуносупрессивной терапии • Подавление иммуносупрессорами аутоиммунного компонента с последующим применением ИФН.
 Контроль выраженности анемии, нейтропении и тромбоцитопении снижением дозы ИФН альфа или рибавирина. Гематологические показатели Уменьшение дозы на 50% Прекращение лечения Уровень гемоглобина <100 г/л (рибавирин) < 85 г/л Число лейкоцитов < 1, 0 х109 /л (ИФН альфа) < 1, 0 х109/л Число нейтрофилов < 0, 75 х109 /л (ИФН альфа) < 0, 5 х109/л Число тромбоцитов ≤ 50, 0 х109 /л (ИФН альфа) <25, 0 х109/л
Контроль выраженности анемии, нейтропении и тромбоцитопении снижением дозы ИФН альфа или рибавирина. Гематологические показатели Уменьшение дозы на 50% Прекращение лечения Уровень гемоглобина <100 г/л (рибавирин) < 85 г/л Число лейкоцитов < 1, 0 х109 /л (ИФН альфа) < 1, 0 х109/л Число нейтрофилов < 0, 75 х109 /л (ИФН альфа) < 0, 5 х109/л Число тромбоцитов ≤ 50, 0 х109 /л (ИФН альфа) <25, 0 х109/л
 Тактика врача в более тяжелых случаях течения заболевания Использование факторов роста: • гранулоцитарный колониестимулирующий фактор ленограстим и/или филграстим в дозе от 5 до 10 мкг/кг ежедневно в течение 4 6 дней при выраженной нейтропении • фактор роста мегакариоцитов интерлейкин 11 в дозе 50 мкг/кг 1 раз в сутки при тромбоцитопении.
Тактика врача в более тяжелых случаях течения заболевания Использование факторов роста: • гранулоцитарный колониестимулирующий фактор ленограстим и/или филграстим в дозе от 5 до 10 мкг/кг ежедневно в течение 4 6 дней при выраженной нейтропении • фактор роста мегакариоцитов интерлейкин 11 в дозе 50 мкг/кг 1 раз в сутки при тромбоцитопении.
 ФАКТОРЫ РИСКА РИБАВИРИНИИНДУЦИРОВАННОЙ ГЕМОЛИТИЧЕСКОЙ АНЕМИИ: • Исходно низкие показатели гемоглобина у мужчин (менее 140 г/л) и женщин (менее 110 г/л) до начала противовирусной терапии • Возраст старше 55 лет • Женский пол • Наличие железодефицитного состояния. • Известно, что снижение дозы рибавирина в первые 12 недель лечения в связи с развитием анемии приводит к уменьшению частоты устойчивого вирусологического ответа и риску рецидивов вирусемии.
ФАКТОРЫ РИСКА РИБАВИРИНИИНДУЦИРОВАННОЙ ГЕМОЛИТИЧЕСКОЙ АНЕМИИ: • Исходно низкие показатели гемоглобина у мужчин (менее 140 г/л) и женщин (менее 110 г/л) до начала противовирусной терапии • Возраст старше 55 лет • Женский пол • Наличие железодефицитного состояния. • Известно, что снижение дозы рибавирина в первые 12 недель лечения в связи с развитием анемии приводит к уменьшению частоты устойчивого вирусологического ответа и риску рецидивов вирусемии.
 АЛКОГОЛЬНАЯ БОЛЕЗНЬ ПЕЧЕНИ (АБП К 70 – К 70. 9, МКБ – 10 )
АЛКОГОЛЬНАЯ БОЛЕЗНЬ ПЕЧЕНИ (АБП К 70 – К 70. 9, МКБ – 10 )
 Формы АБП (К 70 – К 70. 9) • Алкогольная жировая дистрофия печени (жировой гепатоз) – К 70. 0 • Алкогольный гепатит ( острый, хронический) – К 70. 1 • Алкогольный перивенуляный фиброз и склероз печени – К 70. 2 • Алкогольный цирроз печени – К 70. 3 • Алкогольное поражение печени, неуточненное – К 70. 9 • Гепатоцеллюлярная карцинома*
Формы АБП (К 70 – К 70. 9) • Алкогольная жировая дистрофия печени (жировой гепатоз) – К 70. 0 • Алкогольный гепатит ( острый, хронический) – К 70. 1 • Алкогольный перивенуляный фиброз и склероз печени – К 70. 2 • Алкогольный цирроз печени – К 70. 3 • Алкогольное поражение печени, неуточненное – К 70. 9 • Гепатоцеллюлярная карцинома*
 Патогенез алкогольной болезни печени • Дезорганизация липидов клеточных мембран, ведущая к адаптивным изменениям их структуры • Повреждающий эффект ацетальдегида • Нарушение обезвреживающей функции печени по отношению к экзогенным токсинам • Нарушение иммунных реакций • Повышение коллагенообразования • Стимуляция канцерогенеза
Патогенез алкогольной болезни печени • Дезорганизация липидов клеточных мембран, ведущая к адаптивным изменениям их структуры • Повреждающий эффект ацетальдегида • Нарушение обезвреживающей функции печени по отношению к экзогенным токсинам • Нарушение иммунных реакций • Повышение коллагенообразования • Стимуляция канцерогенеза
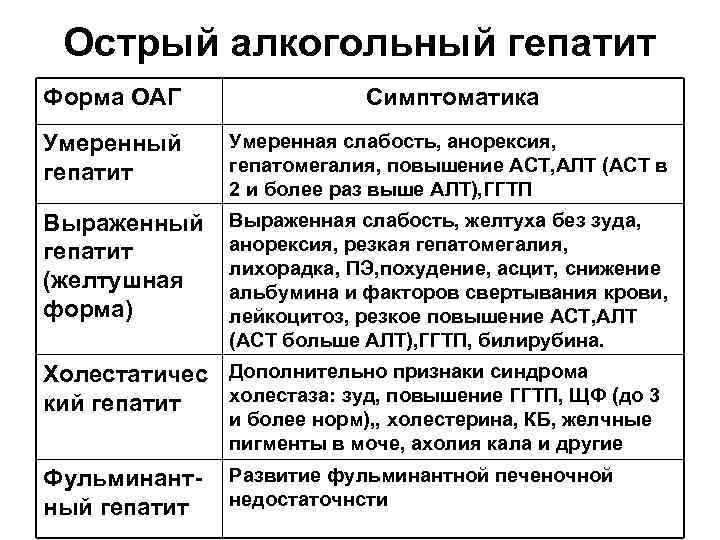 Острый алкогольный гепатит Форма ОАГ Симптоматика Умеренный гепатит Умеренная слабость, анорексия, гепатомегалия, повышение АСТ, АЛТ (АСТ в 2 и более раз выше АЛТ), ГГТП Выраженный гепатит (желтушная форма) Выраженная слабость, желтуха без зуда, анорексия, резкая гепатомегалия, лихорадка, ПЭ, похудение, асцит, снижение альбумина и факторов свертывания крови, лейкоцитоз, резкое повышение АСТ, АЛТ (АСТ больше АЛТ), ГГТП, билирубина. Холестатичес Дополнительно признаки синдрома холестаза: зуд, повышение ГГТП, ЩФ (до 3 кий гепатит и более норм), , холестерина, КБ, желчные пигменты в моче, ахолия кала и другие Фульминант ный гепатит Развитие фульминантной печеночной недостаточнсти
Острый алкогольный гепатит Форма ОАГ Симптоматика Умеренный гепатит Умеренная слабость, анорексия, гепатомегалия, повышение АСТ, АЛТ (АСТ в 2 и более раз выше АЛТ), ГГТП Выраженный гепатит (желтушная форма) Выраженная слабость, желтуха без зуда, анорексия, резкая гепатомегалия, лихорадка, ПЭ, похудение, асцит, снижение альбумина и факторов свертывания крови, лейкоцитоз, резкое повышение АСТ, АЛТ (АСТ больше АЛТ), ГГТП, билирубина. Холестатичес Дополнительно признаки синдрома холестаза: зуд, повышение ГГТП, ЩФ (до 3 кий гепатит и более норм), , холестерина, КБ, желчные пигменты в моче, ахолия кала и другие Фульминант ный гепатит Развитие фульминантной печеночной недостаточнсти
 Диагностика алкогольной болезни печени (АБП) должна быть комплексной, поскольку нет ни одного патогномоничного теста, который позволил бы со 100% ной вероятностью поставить этот диагноз. Безопасной дозой алкоголя является 25 мл в пересчете на этанол. Эквиваленты: 10 мл этанола равняется 25 мл водки, 100 мл вина, 200 мл пива
Диагностика алкогольной болезни печени (АБП) должна быть комплексной, поскольку нет ни одного патогномоничного теста, который позволил бы со 100% ной вероятностью поставить этот диагноз. Безопасной дозой алкоголя является 25 мл в пересчете на этанол. Эквиваленты: 10 мл этанола равняется 25 мл водки, 100 мл вина, 200 мл пива
 Комплексная диагностика АБП состоит из: • сбора алкогольного анамнеза; • оценки динамики течения заболевания на фоне абстиненции; • результатов клинического исследования пациента (выявление стигм алкогольной болезни); • оценки лабораторных показателей; • гистологического исследования (при необходимости).
Комплексная диагностика АБП состоит из: • сбора алкогольного анамнеза; • оценки динамики течения заболевания на фоне абстиненции; • результатов клинического исследования пациента (выявление стигм алкогольной болезни); • оценки лабораторных показателей; • гистологического исследования (при необходимости).
 СТИГМЫ АЛКОГОЛЬНОЙ БОЛЕЗНИ • • • Facies alcoholica Тремор рук, век, языка Атрофия мышц плечевого пояса Яркие телеангиоэктазии в области лица и грудной клетки Гинекомастия у мужчин Периферическая полинейропатия Гепатомегалия >> спленомегалии Поражение других органов мишеней (поджелудочная железа, сердце, почки, центральная и периферическая нервная система) Изменение поведения.
СТИГМЫ АЛКОГОЛЬНОЙ БОЛЕЗНИ • • • Facies alcoholica Тремор рук, век, языка Атрофия мышц плечевого пояса Яркие телеангиоэктазии в области лица и грудной клетки Гинекомастия у мужчин Периферическая полинейропатия Гепатомегалия >> спленомегалии Поражение других органов мишеней (поджелудочная железа, сердце, почки, центральная и периферическая нервная система) Изменение поведения.
 ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ • Этанол в крови и моче (определяется несколько часов) • Макроцитоз эритроцитов (диаметр ≥ 93 μм) обусловлен токсическим действием этанола на эритропоэз и нарушением всасывания как фолиевой кислоты, так и витамина В 12. • Лейкоцитоз (до 40 – 50 х 10*9 / л) • ↑↑↑ γ – ГТ (со значительным снижением через 3 недели на фоне абстиненции) • ↑ Глутаматдегидрогеназы (ГДГ) • ↑ АСТ > ↑ АЛТ (АСТ : АЛТ ≥ 2). 80% АСТ локализуется в митохиндрониях (м. АСТ), 20% в цитоплазме гепатоцитов (ц. АСТ) • ↑ Ig. A • ↑ безуглеводистого (углеводдефицитного, десиализированного) трансферрина при употреблении алкоголя в дозе не менее 50 – 80 г в день на протяжении последних 7 дней. Чувствительность 69 – 91%, специфичность около 100%
ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ • Этанол в крови и моче (определяется несколько часов) • Макроцитоз эритроцитов (диаметр ≥ 93 μм) обусловлен токсическим действием этанола на эритропоэз и нарушением всасывания как фолиевой кислоты, так и витамина В 12. • Лейкоцитоз (до 40 – 50 х 10*9 / л) • ↑↑↑ γ – ГТ (со значительным снижением через 3 недели на фоне абстиненции) • ↑ Глутаматдегидрогеназы (ГДГ) • ↑ АСТ > ↑ АЛТ (АСТ : АЛТ ≥ 2). 80% АСТ локализуется в митохиндрониях (м. АСТ), 20% в цитоплазме гепатоцитов (ц. АСТ) • ↑ Ig. A • ↑ безуглеводистого (углеводдефицитного, десиализированного) трансферрина при употреблении алкоголя в дозе не менее 50 – 80 г в день на протяжении последних 7 дней. Чувствительность 69 – 91%, специфичность около 100%
 ДОПОЛНИТЕЛЬНЫЕ КРИТЕРИИ • Повышение ХС ЛПНП и аполипопротеина А II • Повышение β гексоаминидазы. • Повышение уровня проколлаген III – пептида и аполипопротеина I – неинвазивных маркеров фиброза, указывающих на прогрессирование алкогольного поражения печени, причем именно для алкогольной болезни печени продемонстрирована их корреляция с гистологической степенью фиброза.
ДОПОЛНИТЕЛЬНЫЕ КРИТЕРИИ • Повышение ХС ЛПНП и аполипопротеина А II • Повышение β гексоаминидазы. • Повышение уровня проколлаген III – пептида и аполипопротеина I – неинвазивных маркеров фиброза, указывающих на прогрессирование алкогольного поражения печени, причем именно для алкогольной болезни печени продемонстрирована их корреляция с гистологической степенью фиброза.
 Принципы лечения ОАГ • • • Абсолютная абстиненция ! Дезинтоксикационная инфузионная терапия. Витамины и антиоксиданты Гепатопротекторы (гептрал, эссенциале, эссливер форте, препараты на основе силимарина) от 2 – 3 до 6 месяцев. Гепа мерц при энцефалопатии (до 15 – 20 г в сутки). УДХК (при синдроме холестаза), липоевая кислота, липостабил Белковые препараты (при гипопротеинемии). Метадоксин внутрь по 500 мг 3 р/сут до 3 месяцев (уменьшает выраженность жировой инфильтрации печени. Прочие препараты (энтеросорбенты, колхицин). Плазмаферез ( по показаниям) при дислипидемиях. Трансплантация печени (после 6 месячной абстиненции). Коррекция отечно – асцитического синдрома. Индекс тяжести Мэддрея: 4, 6 х (ПВ пациента – ПВ в контроле) + билирубин в мг%. Если индекс 32 и более – до 50% летальных исходов в данную госпитализацию
Принципы лечения ОАГ • • • Абсолютная абстиненция ! Дезинтоксикационная инфузионная терапия. Витамины и антиоксиданты Гепатопротекторы (гептрал, эссенциале, эссливер форте, препараты на основе силимарина) от 2 – 3 до 6 месяцев. Гепа мерц при энцефалопатии (до 15 – 20 г в сутки). УДХК (при синдроме холестаза), липоевая кислота, липостабил Белковые препараты (при гипопротеинемии). Метадоксин внутрь по 500 мг 3 р/сут до 3 месяцев (уменьшает выраженность жировой инфильтрации печени. Прочие препараты (энтеросорбенты, колхицин). Плазмаферез ( по показаниям) при дислипидемиях. Трансплантация печени (после 6 месячной абстиненции). Коррекция отечно – асцитического синдрома. Индекс тяжести Мэддрея: 4, 6 х (ПВ пациента – ПВ в контроле) + билирубин в мг%. Если индекс 32 и более – до 50% летальных исходов в данную госпитализацию
 Лекарственные поражения печени (ЛПП) (К. 71 71. 9, МКБ – 10)
Лекарственные поражения печени (ЛПП) (К. 71 71. 9, МКБ – 10)
 Лекарственные поражения печени • Расчетная частота ЛПП составляет в общесоматической практике – 0, 3 на 100000 жителей (1975) • Реальная частота ЛПП (2002): Франция – 13, 9 + 2, 4 на 100000 жит. Испания – 34, 2 + 10, 7 на 100000 жит. в т. ч. частота тяжелых ЛПП – 16, 6 + 6, 7 на 1 млн. населения • По данным Европейского регистра частота ЛПП за последние 10 лет возросла в 2 раза
Лекарственные поражения печени • Расчетная частота ЛПП составляет в общесоматической практике – 0, 3 на 100000 жителей (1975) • Реальная частота ЛПП (2002): Франция – 13, 9 + 2, 4 на 100000 жит. Испания – 34, 2 + 10, 7 на 100000 жит. в т. ч. частота тяжелых ЛПП – 16, 6 + 6, 7 на 1 млн. населения • По данным Европейского регистра частота ЛПП за последние 10 лет возросла в 2 раза
 Широко применяемые гепатотоксичные средства • Лекарства: амиодарон (кордарон), лабетолол, статины, производные кумарина, анаболические стероиды, андрогены, карбамазепин, фенитоин, вальпроеваевая кислота изониазид. Эритромицин, рифампицин, сульфаниламиды, нитрфураны, противогрипковые средства, противовирусные средства, цитостатики, соли золота • Средства растительного происхождения: окопник (входит в состав многих чаев), традиционные китайские средства, листь я чапареля, генциан, дубровник, камфора, корпень валерианы. • В США ЛС являются причиной 40% гепатитов старше 40 лет 50% всех случаев острой печеночной недодостаточности. Летальность достигает 5 10%, а при интоксикации парацетамолом – 19%. • Латентный период до развития хронического ЛПП может составлять от 1 – 8 недель до 12 месяцев
Широко применяемые гепатотоксичные средства • Лекарства: амиодарон (кордарон), лабетолол, статины, производные кумарина, анаболические стероиды, андрогены, карбамазепин, фенитоин, вальпроеваевая кислота изониазид. Эритромицин, рифампицин, сульфаниламиды, нитрфураны, противогрипковые средства, противовирусные средства, цитостатики, соли золота • Средства растительного происхождения: окопник (входит в состав многих чаев), традиционные китайские средства, листь я чапареля, генциан, дубровник, камфора, корпень валерианы. • В США ЛС являются причиной 40% гепатитов старше 40 лет 50% всех случаев острой печеночной недодостаточности. Летальность достигает 5 10%, а при интоксикации парацетамолом – 19%. • Латентный период до развития хронического ЛПП может составлять от 1 – 8 недель до 12 месяцев
 КЛАССИФИКАЦИЯ ЛЕКАРСТВЕННЫХ ПОРАЖЕНИЙ ПЕЧЕНИ По скорости развития различают: 1. Острые ЛПП, которые могут возникать при воздействии более 1000 препаратов 2. Хронические ЛПП, которые развиваются реже, однако около 25% случаев хронического гепатита обусловлена приемом лекарств (НПВП, антимикробные, противотубкркулезные, цитостатики, гормоны и др) По патогенезу выделяют 2 группы ЛПП: 1) токсические 2) идиосинкразические, которые, в свою очередь, подразделяют на – иммуноаллергические метаболические.
КЛАССИФИКАЦИЯ ЛЕКАРСТВЕННЫХ ПОРАЖЕНИЙ ПЕЧЕНИ По скорости развития различают: 1. Острые ЛПП, которые могут возникать при воздействии более 1000 препаратов 2. Хронические ЛПП, которые развиваются реже, однако около 25% случаев хронического гепатита обусловлена приемом лекарств (НПВП, антимикробные, противотубкркулезные, цитостатики, гормоны и др) По патогенезу выделяют 2 группы ЛПП: 1) токсические 2) идиосинкразические, которые, в свою очередь, подразделяют на – иммуноаллергические метаболические.
 ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (1) • Точность и своевременность диагностики ЛПП • Отмена «причинного» препарата • Дополнительное исследование для исключения других этиологических факторов в случае прогрессирования заболевания после отмены «причинного» препарата • При ЛПП, вызванном метаболитами парацетамола назначается специфический препарат ацетилцистеин в начальной дозе 140 мг/кг внутрь, далее по 70 мг/кг каждые 4 часа (Максимальный эффект достигается при использовании в первые 10 часов с момента принятия токсической дозы)
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (1) • Точность и своевременность диагностики ЛПП • Отмена «причинного» препарата • Дополнительное исследование для исключения других этиологических факторов в случае прогрессирования заболевания после отмены «причинного» препарата • При ЛПП, вызванном метаболитами парацетамола назначается специфический препарат ацетилцистеин в начальной дозе 140 мг/кг внутрь, далее по 70 мг/кг каждые 4 часа (Максимальный эффект достигается при использовании в первые 10 часов с момента принятия токсической дозы)
 ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (2) • Для лечения ЛПП, вызванных другими ЛС специфического лечения не существует • Эссенциальные фосфолипиды (при всех видах ЛПП), производные силимарина. • Гептрал по 800 мг/сут парентерально, внутрь • При развитии эксфолиативного дерматита, вызванного фенитоином, рекомендуется короткий курс ГКС в высоких дозах (они безопасны и могут быть полезны) • Для лечения лекарственного холестаза, облегчения зуда применяют УДХК, холестирамин, а при их неэффективности – рифампицин и антагонисты опиоидов (налоксон или налтроксон)
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (2) • Для лечения ЛПП, вызванных другими ЛС специфического лечения не существует • Эссенциальные фосфолипиды (при всех видах ЛПП), производные силимарина. • Гептрал по 800 мг/сут парентерально, внутрь • При развитии эксфолиативного дерматита, вызванного фенитоином, рекомендуется короткий курс ГКС в высоких дозах (они безопасны и могут быть полезны) • Для лечения лекарственного холестаза, облегчения зуда применяют УДХК, холестирамин, а при их неэффективности – рифампицин и антагонисты опиоидов (налоксон или налтроксон)
 ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (3) • Воздерживаться от повторного назначения больному этого препарата, а также по возможности других представителей данного фармакологического класса. Перекрестная чувствительность выявлена между НПВП, макролидами, сульфаниламидами, трициклическимим антидепрессантами и препаратами фенотиазина • • Одновременно не применять несколько ЛС • Мониторинг функции печени при лечении ЛС с известным гепатотоксичным эффектом • Трансплантация печени – при тяжелых ЛПП
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ЛПП (3) • Воздерживаться от повторного назначения больному этого препарата, а также по возможности других представителей данного фармакологического класса. Перекрестная чувствительность выявлена между НПВП, макролидами, сульфаниламидами, трициклическимим антидепрессантами и препаратами фенотиазина • • Одновременно не применять несколько ЛС • Мониторинг функции печени при лечении ЛС с известным гепатотоксичным эффектом • Трансплантация печени – при тяжелых ЛПП
 ЦИРРОЗЫ ПЕЧЕНИ (К 70. 0 – К 74. 6, МКБ – 10)
ЦИРРОЗЫ ПЕЧЕНИ (К 70. 0 – К 74. 6, МКБ – 10)
 Клиника ЦП • Синдром присутствующей и постепенно, прогрессирующей печеночно клеточной недостаточности (клинически и по данным лабораторных исследований), который рассмотрен в разделе гепатитов. • Синдром внутрипеченочной портальной гипертензии, наличие которого свидетельствует в пользу развития цирроза печени
Клиника ЦП • Синдром присутствующей и постепенно, прогрессирующей печеночно клеточной недостаточности (клинически и по данным лабораторных исследований), который рассмотрен в разделе гепатитов. • Синдром внутрипеченочной портальной гипертензии, наличие которого свидетельствует в пользу развития цирроза печени
 СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Портальная гипертензия (ПГ) повышение давления в бассейне воротной вены, вызванное нарушением кровотока различного происхождения и локализации. 1. Формы ПГ по локализации: Подпеченочная (предпеченочная) ПГ препятствие локализуется в стволе воротной вены или ее крупных ветвях. 2. Внутрипеченочная (пресинусоидальный, синусоидальный и постсинусоидальный типы) препятствие кровотоку в самой печени, основная причина этой формы ПГ цирроз печени. 3. Надпеченочная (постпеченочная) препятствие во внеорганных отделах печеночных вен или в нижней полой вене проксимальнее места впадения в нее печеночных вен. 4. Смешанная форма ПГ (сочетание выше описанных вариантов).
СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Портальная гипертензия (ПГ) повышение давления в бассейне воротной вены, вызванное нарушением кровотока различного происхождения и локализации. 1. Формы ПГ по локализации: Подпеченочная (предпеченочная) ПГ препятствие локализуется в стволе воротной вены или ее крупных ветвях. 2. Внутрипеченочная (пресинусоидальный, синусоидальный и постсинусоидальный типы) препятствие кровотоку в самой печени, основная причина этой формы ПГ цирроз печени. 3. Надпеченочная (постпеченочная) препятствие во внеорганных отделах печеночных вен или в нижней полой вене проксимальнее места впадения в нее печеночных вен. 4. Смешанная форма ПГ (сочетание выше описанных вариантов).
 Клиника внутрипеченочной ПГ 1. Ранние симптомы периодические боли в эпигастрии и тошнота, без изменений в желудке, метеоризм, диарея. В первую стадию эти признаки появляются в период портальных кризов, а затем становятся постоянными. 2. Варикозное расширение вен в местах внепеченочных портокавальных анастомозов: пищевод, кардиальный отдел желудка, прямая кишка, вокруг пупка по типу "головы медузы". 3. Спленомегалия с последующим присоединением гиперспленизма. 4. Асцит. 5. Эпизоды кровотечений из расширенных вен. 6. Гиперспленизм (тромбоцитопения, лейкопения, анемия).
Клиника внутрипеченочной ПГ 1. Ранние симптомы периодические боли в эпигастрии и тошнота, без изменений в желудке, метеоризм, диарея. В первую стадию эти признаки появляются в период портальных кризов, а затем становятся постоянными. 2. Варикозное расширение вен в местах внепеченочных портокавальных анастомозов: пищевод, кардиальный отдел желудка, прямая кишка, вокруг пупка по типу "головы медузы". 3. Спленомегалия с последующим присоединением гиперспленизма. 4. Асцит. 5. Эпизоды кровотечений из расширенных вен. 6. Гиперспленизм (тромбоцитопения, лейкопения, анемия).
 СТАДИИ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ 1 стадия– компенсированная 2 стадия субкомпенсированная 3 стадия– декомпенсированная Для декомпенсации ПГ характерно: v эпизоды кровотечений из варикозно расширенных вен различной локализации (пищевода и желудка); v развитие стойкого асцита и отеков, рефракторных к диуретической терапии; v эпизоды системной порто – кавальной энцефалопатии; v прогрессирование гиперспленизма.
СТАДИИ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ 1 стадия– компенсированная 2 стадия субкомпенсированная 3 стадия– декомпенсированная Для декомпенсации ПГ характерно: v эпизоды кровотечений из варикозно расширенных вен различной локализации (пищевода и желудка); v развитие стойкого асцита и отеков, рефракторных к диуретической терапии; v эпизоды системной порто – кавальной энцефалопатии; v прогрессирование гиперспленизма.
 Диагностика ПГ (1) 1. Выявление асцита и спленомегалии обычными клиническими методами. 2 Измерение давления в системе портальной вены сплено , гепато и портоманометрия. В норме давление не превышает 120 150 мм вод. ст. 3. Спленопортография. 4. УЗИ увеличение диаметра воротной и селезеночной вен, недостаточное расширение портальной вены во время вдоха, увеличение размеров (12 х 6 см и более) и площади селезенки (более 40 кв. см)
Диагностика ПГ (1) 1. Выявление асцита и спленомегалии обычными клиническими методами. 2 Измерение давления в системе портальной вены сплено , гепато и портоманометрия. В норме давление не превышает 120 150 мм вод. ст. 3. Спленопортография. 4. УЗИ увеличение диаметра воротной и селезеночной вен, недостаточное расширение портальной вены во время вдоха, увеличение размеров (12 х 6 см и более) и площади селезенки (более 40 кв. см)
 Диагностика ПГ (2) 5. Эзофагогастроскопия (выявление варикозно расширенных вен пищевода и желудка). v 1 степень наличие голубоватых вен в нижней трети пищевода диаметром менее 3 мм на уровне слизистой; v 2 степень синие флебэктазии 3 5 мм в диаметре несколько возвышающиеся над слизистой, v 3 степень узловатые извитые стволы 6 10 мм в диаметре, иногда доходящие до середины пищевода и свода желудка, v 4 степень – вены могут заполнять весь просвет пищевода, их диаметр более 1 см.
Диагностика ПГ (2) 5. Эзофагогастроскопия (выявление варикозно расширенных вен пищевода и желудка). v 1 степень наличие голубоватых вен в нижней трети пищевода диаметром менее 3 мм на уровне слизистой; v 2 степень синие флебэктазии 3 5 мм в диаметре несколько возвышающиеся над слизистой, v 3 степень узловатые извитые стволы 6 10 мм в диаметре, иногда доходящие до середины пищевода и свода желудка, v 4 степень – вены могут заполнять весь просвет пищевода, их диаметр более 1 см.
 Диагностика ПГ (3) 6. Rg скопия и графия пищевода 7. Ректороманоскопия (выявление геморроя). 8. Статическая сцинтиграфия печени и селезенки (спленомегалия, повышенный захват селезенкой npenapaтa). 9. Доплеровская ультрасонография кровотока в печени и внепеченочных сосу дов. 10. Радионуклидные методы исследования печеночного кровотока (по клиренсу меченного альбумина и/или коллоидного золота). 11. Внутривенная радиопортография. 12. Развернутая гемограмма (для выявления гиперспленизма). 13. Лапароскопия.
Диагностика ПГ (3) 6. Rg скопия и графия пищевода 7. Ректороманоскопия (выявление геморроя). 8. Статическая сцинтиграфия печени и селезенки (спленомегалия, повышенный захват селезенкой npenapaтa). 9. Доплеровская ультрасонография кровотока в печени и внепеченочных сосу дов. 10. Радионуклидные методы исследования печеночного кровотока (по клиренсу меченного альбумина и/или коллоидного золота). 11. Внутривенная радиопортография. 12. Развернутая гемограмма (для выявления гиперспленизма). 13. Лапароскопия.
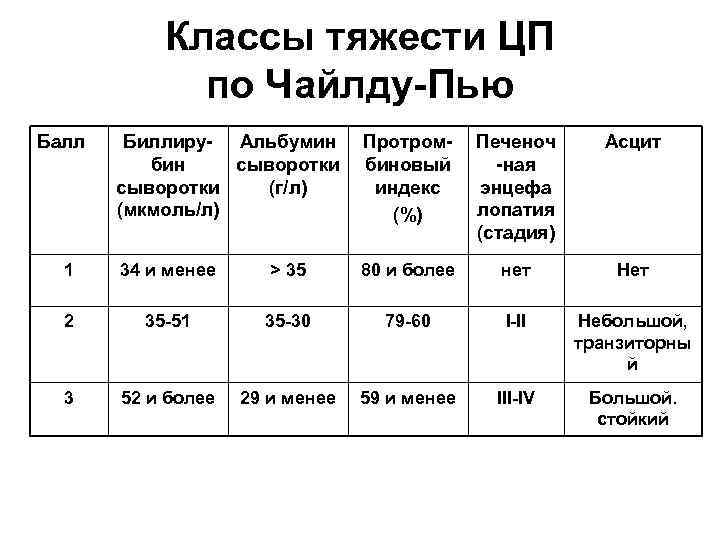 Классы тяжести ЦП по Чайлду Пью Балл Биллиру Альбумин бин сыворотки (г/л) (мкмоль/л) Протром биновый индекс (%) Печеноч ная энцефа лопатия (стадия) Асцит 1 34 и менее > 35 80 и более нет Нет 2 35 51 35 30 79 60 I II Небольшой, транзиторны й 3 52 и более 29 и менее 59 и менее III IV Большой. стойкий
Классы тяжести ЦП по Чайлду Пью Балл Биллиру Альбумин бин сыворотки (г/л) (мкмоль/л) Протром биновый индекс (%) Печеноч ная энцефа лопатия (стадия) Асцит 1 34 и менее > 35 80 и более нет Нет 2 35 51 35 30 79 60 I II Небольшой, транзиторны й 3 52 и более 29 и менее 59 и менее III IV Большой. стойкий
 Класс тяжести цирроза по Чайлд Пью Количество баллов А – компенсированный 5– 6 В – субкомпенсированный 7– 9 С – декомпенсированный Более 10
Класс тяжести цирроза по Чайлд Пью Количество баллов А – компенсированный 5– 6 В – субкомпенсированный 7– 9 С – декомпенсированный Более 10
 ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ (ПБЦ – К 74. 3, МКБ 10) • ПБЦ хроническое, медленно прогрессирующее холестатическое заболевание печени, характеризующееся хроническим негнойным деструктивным гранулематозным холангитом с поражением междольковых и септальных желчных протоков на разных этапах его эволюции в билиарный цирроз. • Первое описание ПБЦ принадлежит Т. Addison и W. Gull (1851). Настоящее название заболевания было предложено в 1950 г. T. Arens.
ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ (ПБЦ – К 74. 3, МКБ 10) • ПБЦ хроническое, медленно прогрессирующее холестатическое заболевание печени, характеризующееся хроническим негнойным деструктивным гранулематозным холангитом с поражением междольковых и септальных желчных протоков на разных этапах его эволюции в билиарный цирроз. • Первое описание ПБЦ принадлежит Т. Addison и W. Gull (1851). Настоящее название заболевания было предложено в 1950 г. T. Arens.
 Эпидемиология ПБЦ • Распространенность ПБЦ колеблется от 0, 7 (Германия) до 392 (некоторые районы Великобритании) случаев на 100 тыс. населения (в среднем около 30 60 человек на 100 тыс. населения). • Заболеваемость ПБЦ составляет 4 18 человек на 1 млн населения. • Соотношение женщин и мужчин составляет 10: 1. • Развивается ПБЦ обычно в возрасте после 40 50 лет.
Эпидемиология ПБЦ • Распространенность ПБЦ колеблется от 0, 7 (Германия) до 392 (некоторые районы Великобритании) случаев на 100 тыс. населения (в среднем около 30 60 человек на 100 тыс. населения). • Заболеваемость ПБЦ составляет 4 18 человек на 1 млн населения. • Соотношение женщин и мужчин составляет 10: 1. • Развивается ПБЦ обычно в возрасте после 40 50 лет.
 Этиология и патогенез ПБЦП Этиология не установлена. Возможные этиологические факторы: • Бактериальная и вирусная инфекция • Лекарства – хлорпромазин (причина? , триггер? ) • Генетические факторы • Аутоиммунные реакции • ___________ • Э. З. Бурневич, Т. Н. Лопаткина Первичный билиарный цирроз: диагностика, варианты течения, лечение. // Качество жизни. Медицина, 2/2007, с. 42 48.
Этиология и патогенез ПБЦП Этиология не установлена. Возможные этиологические факторы: • Бактериальная и вирусная инфекция • Лекарства – хлорпромазин (причина? , триггер? ) • Генетические факторы • Аутоиммунные реакции • ___________ • Э. З. Бурневич, Т. Н. Лопаткина Первичный билиарный цирроз: диагностика, варианты течения, лечение. // Качество жизни. Медицина, 2/2007, с. 42 48.
 Бактериальная и вирусная инфекция в развитии ПБЦ • у больных ПБЦ часто выявляют инфекцию МВП, вызванную Е. соli; • у больных с колибактерийной инфекцией МВП обнаруживают АМА; • в кале больных ПБЦ выделяют круглые формы Е. соli; • в ткани печени больных ПБЦ удалось выявить микобактериальную нуклеиновую кислоту; • в билиарном эпителии при ПБЦ обнаружены вирусоподобные частицы.
Бактериальная и вирусная инфекция в развитии ПБЦ • у больных ПБЦ часто выявляют инфекцию МВП, вызванную Е. соli; • у больных с колибактерийной инфекцией МВП обнаруживают АМА; • в кале больных ПБЦ выделяют круглые формы Е. соli; • в ткани печени больных ПБЦ удалось выявить микобактериальную нуклеиновую кислоту; • в билиарном эпителии при ПБЦ обнаружены вирусоподобные частицы.
 Генетические факторы в развитии ПБЦ • описаны случаи семейных заболеваний с частотой 1 7%; • заболеваемость среди родственников первой линии в 500 раз выше, чем в общей популяции; • при возникновении ПБЦ в нескольких поколениях отмечается более раннее его начало и более агрессивное течение в последующих поколениях; • отмечается слабая связь с HLA B 8. DRBI*0801, DPBI*0803 и DPBI*0501.
Генетические факторы в развитии ПБЦ • описаны случаи семейных заболеваний с частотой 1 7%; • заболеваемость среди родственников первой линии в 500 раз выше, чем в общей популяции; • при возникновении ПБЦ в нескольких поколениях отмечается более раннее его начало и более агрессивное течение в последующих поколениях; • отмечается слабая связь с HLA B 8. DRBI*0801, DPBI*0803 и DPBI*0501.
 Аутоиммунные реакции в развитии ПБЦ • инфильтрация билиарного эпителия лимфоцитами СД 4+ с примесью СД 8 и В клеток; • экспрессия поврежденным билиарным эпителием большого числа иммунных молекул: молекулы адгезии, антигены главного комплекса гистосовместимости (ГКГ) II класса, митохондриальные аутоантигены, рецепторы ИЛ 2; • экспрессия ФНОа и гамма ИНФ. • Однако целый ряд других признаков свидетельствует об иммунном патогенезе ПБЦ. __________________ • Э. З. Бурневич, Т. Н. Лопаткина Первичный билиарный цирроз: диагностика, варианты течения, лечение. //Качество жизни. Медицина, 2/2007, с. 42 48.
Аутоиммунные реакции в развитии ПБЦ • инфильтрация билиарного эпителия лимфоцитами СД 4+ с примесью СД 8 и В клеток; • экспрессия поврежденным билиарным эпителием большого числа иммунных молекул: молекулы адгезии, антигены главного комплекса гистосовместимости (ГКГ) II класса, митохондриальные аутоантигены, рецепторы ИЛ 2; • экспрессия ФНОа и гамма ИНФ. • Однако целый ряд других признаков свидетельствует об иммунном патогенезе ПБЦ. __________________ • Э. З. Бурневич, Т. Н. Лопаткина Первичный билиарный цирроз: диагностика, варианты течения, лечение. //Качество жизни. Медицина, 2/2007, с. 42 48.
 Клиника ПБЦП • Начальная (доклиническая) жалоб нет, ФПП в норме, признаков холестаза нет, повышен титр АМА 2. Длится от 2 до 6 лет. • Бессимптомная (дожелтушная): может быть повышенная утомляемость, изредка легкий зуд, повышены ЩФ, ГГТП и слегка ТА длится от 2 до 5 15 лет. • Клинически выраженная (желтушная): прогрессируют признаки синдрома холестаза, гепатомегалия, выраженный зуд. Симптомы дефицита жирорастворимых витаминов. Длится от 3 до 11 лет • Терминальная : прогрессируют осложнения синдрома холестаза (мучительный зуд, ксантомы, ксантелазмы, резкая желтуха, расчесы) печеночной недостаточности, развивается ПГ. Длится от нескольких месяцев до 2 лет
Клиника ПБЦП • Начальная (доклиническая) жалоб нет, ФПП в норме, признаков холестаза нет, повышен титр АМА 2. Длится от 2 до 6 лет. • Бессимптомная (дожелтушная): может быть повышенная утомляемость, изредка легкий зуд, повышены ЩФ, ГГТП и слегка ТА длится от 2 до 5 15 лет. • Клинически выраженная (желтушная): прогрессируют признаки синдрома холестаза, гепатомегалия, выраженный зуд. Симптомы дефицита жирорастворимых витаминов. Длится от 3 до 11 лет • Терминальная : прогрессируют осложнения синдрома холестаза (мучительный зуд, ксантомы, ксантелазмы, резкая желтуха, расчесы) печеночной недостаточности, развивается ПГ. Длится от нескольких месяцев до 2 лет
 ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА ПЕЧЕНИ Диетические ограничения • Ограничение содержания животных жиров при наличии стеатореи. • Употребление маргаринов, содержащих триглицериды со средней длиной цепи, которые всасываются без участия желчных кислот. • Липофундин внутрь (содержит жирные кислоты средней цепи).
ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА ПЕЧЕНИ Диетические ограничения • Ограничение содержания животных жиров при наличии стеатореи. • Употребление маргаринов, содержащих триглицериды со средней длиной цепи, которые всасываются без участия желчных кислот. • Липофундин внутрь (содержит жирные кислоты средней цепи).
 СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА Лечение гиповитаминозов • Вит. Д по 50000 МЕ 1 3 раза в неделю внутрь или 100000 в/м 1 раз в месяц. Одновременно назначается элементарный кальций по 1, 5 г/сутки. • Вит. А внутрь по 25000 или 50000 МЕ 1 3 раза в неделю. • Вит. К по 5 10 мг/сут до нормализации ПТИ, затем продолжая прием в дозе 5 мг • Вит. Е по 100 мг 2 раза в сутки
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА Лечение гиповитаминозов • Вит. Д по 50000 МЕ 1 3 раза в неделю внутрь или 100000 в/м 1 раз в месяц. Одновременно назначается элементарный кальций по 1, 5 г/сутки. • Вит. А внутрь по 25000 или 50000 МЕ 1 3 раза в неделю. • Вит. К по 5 10 мг/сут до нормализации ПТИ, затем продолжая прием в дозе 5 мг • Вит. Е по 100 мг 2 раза в сутки
 ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА Уменьшение холестаза • Урсодезоксихолевая кислота (УДХК) по 13 15 мг/кг/сут длительно (пожизненно). Это нетоксичная третичная желчная кислота. Она составляет 0, 1 5 общего пула желчных кислот. Действие УДХК: • Вытеснение токсичных ЖК из кишечно печеночной циркуляции; • Цитопротективное действие встраивается в мембраны ГЦ • Иммуномоделирующее действие (уменьшение продукции на поверхности ГЦ антигенов HLA I и II класса) • Желчегонное действие • Уменьшение выраженности симптомов болезни • Улучшение биохим. и гистологических показателей • Повышение выживаемости пациентов, торможение скорости развития ЦП и ВРВП
ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА Уменьшение холестаза • Урсодезоксихолевая кислота (УДХК) по 13 15 мг/кг/сут длительно (пожизненно). Это нетоксичная третичная желчная кислота. Она составляет 0, 1 5 общего пула желчных кислот. Действие УДХК: • Вытеснение токсичных ЖК из кишечно печеночной циркуляции; • Цитопротективное действие встраивается в мембраны ГЦ • Иммуномоделирующее действие (уменьшение продукции на поверхности ГЦ антигенов HLA I и II класса) • Желчегонное действие • Уменьшение выраженности симптомов болезни • Улучшение биохим. и гистологических показателей • Повышение выживаемости пациентов, торможение скорости развития ЦП и ВРВП
 ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА (2) При резистентности к терапии УДХК • Исключение аутоиммуного гепатита, сочетающегося с ПБЦ • УДХК с малыми дозами преднизолона или будесонида Декомпенсированная стадия ПБЦ • Трансплантация печени
ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРВИЧНОГО БИЛИАРНОГО ЦИРРОЗА (2) При резистентности к терапии УДХК • Исключение аутоиммуного гепатита, сочетающегося с ПБЦ • УДХК с малыми дозами преднизолона или будесонида Декомпенсированная стадия ПБЦ • Трансплантация печени
 Результаты контролируемых исследований по лечению ПБЦ (3) • Способны улучшать клиническую картину заболевания и иногда прогноз глюкокортикоиды, циклоспорин, метотрексат (15 мг/нед) азатиоприн, такролимус, колхицин, однако частое развитие серьезных побочных эффектов не позволяют рекомендовать их для применения в широкой клинической практике. • Отсутствует эффективность при ПБЦ у пеницилламина, талидомида, малотилата, S аденозил L метионин (гептрала), силибинина и хлорамбуцила. • Гиперхолестеринемия при ПБЦ не требует использования препаратов, снижающих уровень липидов крови, поскольку, несмотря на высокий уровень холестерина в сыворотке крови, риск развития атеросклероза у больных не повышен.
Результаты контролируемых исследований по лечению ПБЦ (3) • Способны улучшать клиническую картину заболевания и иногда прогноз глюкокортикоиды, циклоспорин, метотрексат (15 мг/нед) азатиоприн, такролимус, колхицин, однако частое развитие серьезных побочных эффектов не позволяют рекомендовать их для применения в широкой клинической практике. • Отсутствует эффективность при ПБЦ у пеницилламина, талидомида, малотилата, S аденозил L метионин (гептрала), силибинина и хлорамбуцила. • Гиперхолестеринемия при ПБЦ не требует использования препаратов, снижающих уровень липидов крови, поскольку, несмотря на высокий уровень холестерина в сыворотке крови, риск развития атеросклероза у больных не повышен.
 ЛЕЧЕНИЕ КОЖНОГО ЗУДА ПРИ ПБЦ Индукторы микросомальных ферментов (I ряд) • Фенобарбитал 0, 05 0, 1 на ночь и/или • Рифампицин длительно или курсами Связывающие пруритогены в просвете кишечника (II ряд) • Холестирамин 12 г /сут за 1, 5 2 часа до или через 1, 5 2 часа после еды или • Холестипол от 5 до 30 г/сут при плохой переносимости холестирамина
ЛЕЧЕНИЕ КОЖНОГО ЗУДА ПРИ ПБЦ Индукторы микросомальных ферментов (I ряд) • Фенобарбитал 0, 05 0, 1 на ночь и/или • Рифампицин длительно или курсами Связывающие пруритогены в просвете кишечника (II ряд) • Холестирамин 12 г /сут за 1, 5 2 часа до или через 1, 5 2 часа после еды или • Холестипол от 5 до 30 г/сут при плохой переносимости холестирамина
 ЛЕЧЕНИЕ КОЖНОГО ЗУДА ПРИ ПБЦ Антагонисты опиатов (III ряд) • Налоксон по 4 мг 3 раза в день п/к или • Налтроксон 50 мг/сут, длительно Антагонисты серотониновых рецепторов Ондансетрон 4 8 мг внутривенно , медленно Антагонисты Н 1 -рецепторов (III ряд) • Терфенадин до 60 мг/сут (или другие антигистаминные средства) • S-аденозил-L-метионин (гептрал) 800 1600 мг/сут вн. , в/в При рефракторном зуде • Плазмаферез, дозированное УФО
ЛЕЧЕНИЕ КОЖНОГО ЗУДА ПРИ ПБЦ Антагонисты опиатов (III ряд) • Налоксон по 4 мг 3 раза в день п/к или • Налтроксон 50 мг/сут, длительно Антагонисты серотониновых рецепторов Ондансетрон 4 8 мг внутривенно , медленно Антагонисты Н 1 -рецепторов (III ряд) • Терфенадин до 60 мг/сут (или другие антигистаминные средства) • S-аденозил-L-метионин (гептрал) 800 1600 мг/сут вн. , в/в При рефракторном зуде • Плазмаферез, дозированное УФО
 Тактика врача при подозрении на заболевание печени • Тщательный сбор анамнеза и оценка клинической симптоматики. • Развернутая гемограмма, ОАМ. • БПК: АЛТ, АСТ, γ ГТ, ЩФ, протеинограмма, билирубин и его фракции, тимоловая проба, ПТИ/тромбиновое время. • УЗИ ЖВС, ПЖ, селезенки. • ЭГДС для исключения ВРВП, эрозий и язв. • Маркеры вирусных гепатитов (А, В, С, Д, Е). • Прочие исследования по показаниям.
Тактика врача при подозрении на заболевание печени • Тщательный сбор анамнеза и оценка клинической симптоматики. • Развернутая гемограмма, ОАМ. • БПК: АЛТ, АСТ, γ ГТ, ЩФ, протеинограмма, билирубин и его фракции, тимоловая проба, ПТИ/тромбиновое время. • УЗИ ЖВС, ПЖ, селезенки. • ЭГДС для исключения ВРВП, эрозий и язв. • Маркеры вирусных гепатитов (А, В, С, Д, Е). • Прочие исследования по показаниям.


