Хр. гепатиты Цирроз печени.ppt
- Количество слайдов: 91
 ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПОРАЖЕНИЯ ПЕЧЕНИ
ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПОРАЖЕНИЯ ПЕЧЕНИ
 ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПОРАЖЕНИЯ ПЕЧЕНИ • • • Носительство вируса Хронические гепатиты различной этиологии: вирусные; аутоиммунный; лекарственно индуцированный; криптогенный с переходом в Цирроз печени Карциному печени
ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПОРАЖЕНИЯ ПЕЧЕНИ • • • Носительство вируса Хронические гепатиты различной этиологии: вирусные; аутоиммунный; лекарственно индуцированный; криптогенный с переходом в Цирроз печени Карциному печени
 ЭТАПНАЯ ДИАГНОСТИКА ДИФФУЗНЫХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ Поликлиника 1. Клиническое обследование больного 2. Клинический анализ крови (включая подсчет количества тромбоцитов и ретикулоцитов). 3. Группа крови, резус-фактор. 4. Общий анализ мочи. 5. Исследование кала на скрытую кровь. 6. Биохимический анализ крови: общий белок, альбумин, общий и прямой билирубин, глюкоза, креатинин, Ал. Ат, Ас. Ат, ГГТ, ЩФ. 7. HВs. Ag, анти-HCV. 8. Анти-ВИЧ, RW.
ЭТАПНАЯ ДИАГНОСТИКА ДИФФУЗНЫХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ Поликлиника 1. Клиническое обследование больного 2. Клинический анализ крови (включая подсчет количества тромбоцитов и ретикулоцитов). 3. Группа крови, резус-фактор. 4. Общий анализ мочи. 5. Исследование кала на скрытую кровь. 6. Биохимический анализ крови: общий белок, альбумин, общий и прямой билирубин, глюкоза, креатинин, Ал. Ат, Ас. Ат, ГГТ, ЩФ. 7. HВs. Ag, анти-HCV. 8. Анти-ВИЧ, RW.
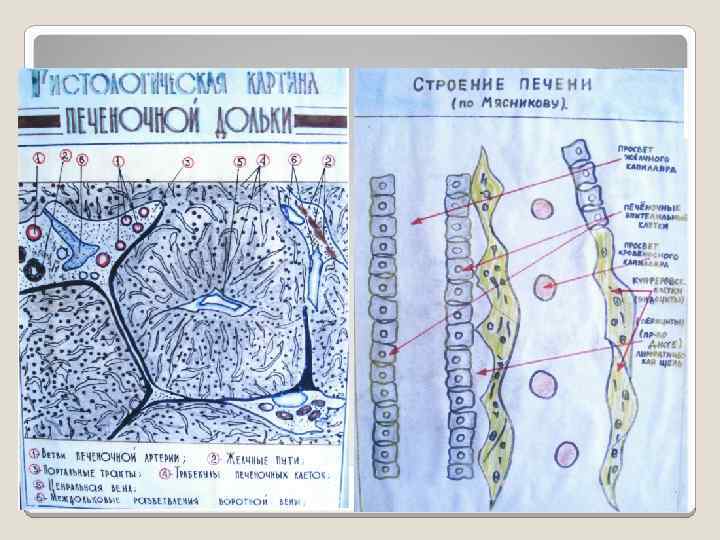
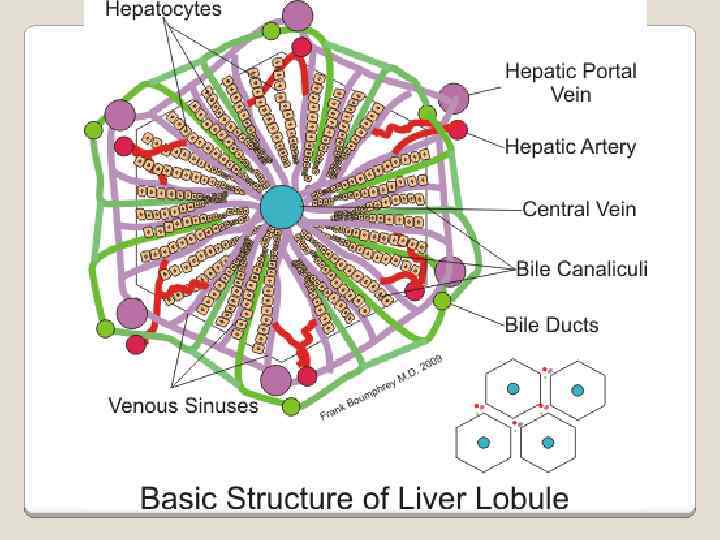
 ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ воспалительное заболевание печени, длящееся 6 месяцев и более, способное привести к циррозу или быть ассоциированным с циррозом, вызываемое вирусами В, С, D, причем вирус D приводит к хроническому гепатиту только в сочетании с НВV-инфекцией.
ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ воспалительное заболевание печени, длящееся 6 месяцев и более, способное привести к циррозу или быть ассоциированным с циррозом, вызываемое вирусами В, С, D, причем вирус D приводит к хроническому гепатиту только в сочетании с НВV-инфекцией.
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 1. По этиологии : Вирусный гепатит (B D, C, G) Фаза : • репликации • интеграции • Аутоиммунный гепатит типа 1 и 2 • Лекарственно-индуцированный (в том числе алкоголь) • Криптогенный (неустановленной этиологии) • •
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 1. По этиологии : Вирусный гепатит (B D, C, G) Фаза : • репликации • интеграции • Аутоиммунный гепатит типа 1 и 2 • Лекарственно-индуцированный (в том числе алкоголь) • Криптогенный (неустановленной этиологии) • •
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 2. По степени активности (с учетом уровня изменения лабораторных ферментных тестов - АЛАТ, АСАТ - и тяжести гистологических изменений в биоптате печени (некровоспалительной активности - с определением ИГА - индекса гистологической активности - в баллах): * * Степень активности минимальная легкая средняя тяжелая Баллы 1 - 3 4 - 8 9 - 12 13 - 18
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 2. По степени активности (с учетом уровня изменения лабораторных ферментных тестов - АЛАТ, АСАТ - и тяжести гистологических изменений в биоптате печени (некровоспалительной активности - с определением ИГА - индекса гистологической активности - в баллах): * * Степень активности минимальная легкая средняя тяжелая Баллы 1 - 3 4 - 8 9 - 12 13 - 18
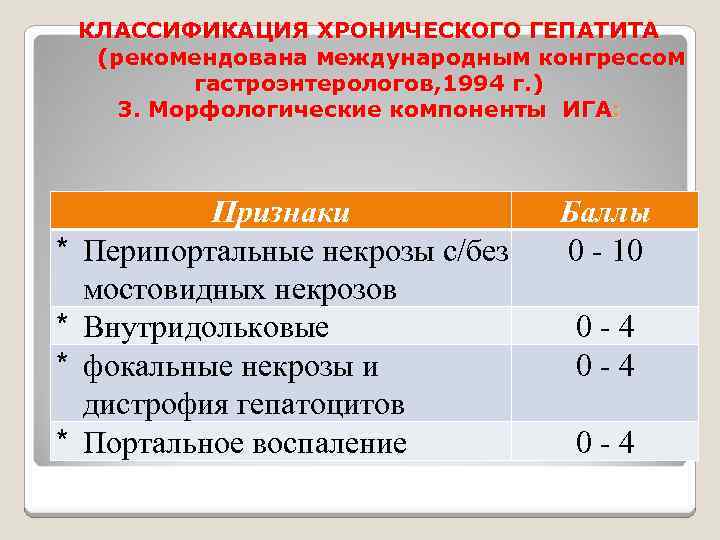 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 3. Морфологические компоненты ИГА: * * Признаки Перипортальные некрозы с/без мостовидных некрозов Внутридольковые фокальные некрозы и дистрофия гепатоцитов Портальное воспаление Баллы 0 - 10 0 - 4
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (рекомендована международным конгрессом гастроэнтерологов, 1994 г. ) 3. Морфологические компоненты ИГА: * * Признаки Перипортальные некрозы с/без мостовидных некрозов Внутридольковые фокальные некрозы и дистрофия гепатоцитов Портальное воспаление Баллы 0 - 10 0 - 4
 3. По гистологической стадии : Степень фиброза * фиброз отсутствует * фиброз слабый * фиброз умеренный * фиброз тяжелый * цирроз Баллы 0 1 2 3 4
3. По гистологической стадии : Степень фиброза * фиброз отсутствует * фиброз слабый * фиброз умеренный * фиброз тяжелый * цирроз Баллы 0 1 2 3 4
 Патогенез хронического вирусного гепатита • • 1 стадия - Внедрение вируса (парентерально - В, С, Д или перорально - А, Е) 2 стадия - Репродукция вируса (при пероральном заражении в эпителии кишечника, при парентеральном - в звездчатых эндотелиоцитах сосудов) 3 стадия - Регионарный лимфаденит 4 стадия - Гематогенная 5 стадия - Гепатогенная (стадия паренхиматозной диффузии с локализацией вируса в клетках печени, селезенки и других органов, что соответствует желтушному периоду) 6 стадия - Вторичная генерализация инфекции (волнообразное изменение титров маркеров вируса В) 7 стадия - Стадия стойкой локализации инфекции в печени, нарастание иммунитета и освобождении организма от вируса (при НАV - полное, при НВV - полное или частичное).
Патогенез хронического вирусного гепатита • • 1 стадия - Внедрение вируса (парентерально - В, С, Д или перорально - А, Е) 2 стадия - Репродукция вируса (при пероральном заражении в эпителии кишечника, при парентеральном - в звездчатых эндотелиоцитах сосудов) 3 стадия - Регионарный лимфаденит 4 стадия - Гематогенная 5 стадия - Гепатогенная (стадия паренхиматозной диффузии с локализацией вируса в клетках печени, селезенки и других органов, что соответствует желтушному периоду) 6 стадия - Вторичная генерализация инфекции (волнообразное изменение титров маркеров вируса В) 7 стадия - Стадия стойкой локализации инфекции в печени, нарастание иммунитета и освобождении организма от вируса (при НАV - полное, при НВV - полное или частичное).
 Клинические синдромы при хроническом гепатите • • • болевой диспептический астеновегетативный гепатомегалии желтухи. геморрагический спленомегалии холестаза малой печеночной недостаточности персистенция HBs. Ag (бессимптомное носительство свыше 6 месяцев).
Клинические синдромы при хроническом гепатите • • • болевой диспептический астеновегетативный гепатомегалии желтухи. геморрагический спленомегалии холестаза малой печеночной недостаточности персистенция HBs. Ag (бессимптомное носительство свыше 6 месяцев).
 Печеночная (паренхиматозная) желтуха Клиника Яркая желтушная окраска кожи Умеренная гепатомегалия Нередко сочетание со спленомегалией. Внепеченочные знаки (при активации вирусного поражения печени): телеангиоэктазий; пальмарной эритемы;
Печеночная (паренхиматозная) желтуха Клиника Яркая желтушная окраска кожи Умеренная гепатомегалия Нередко сочетание со спленомегалией. Внепеченочные знаки (при активации вирусного поражения печени): телеангиоэктазий; пальмарной эритемы;
 Печеночная (паренхиматозная) желтуха Клиника Признаки печеночно-клеточной недостаточности: сонливость; выраженная кровоточивость; преходящая желтуха и асцит,
Печеночная (паренхиматозная) желтуха Клиника Признаки печеночно-клеточной недостаточности: сонливость; выраженная кровоточивость; преходящая желтуха и асцит,
 Печеночная (паренхиматозная) желтуха Клиника. Признаки портальной гипертензии: - варикозное расширение вен пищевода и желудка, геморроидальных вен; выраженная венозная сеть в области передней брюшной стенки - "голова медузы"; асцит.
Печеночная (паренхиматозная) желтуха Клиника. Признаки портальной гипертензии: - варикозное расширение вен пищевода и желудка, геморроидальных вен; выраженная венозная сеть в области передней брюшной стенки - "голова медузы"; асцит.
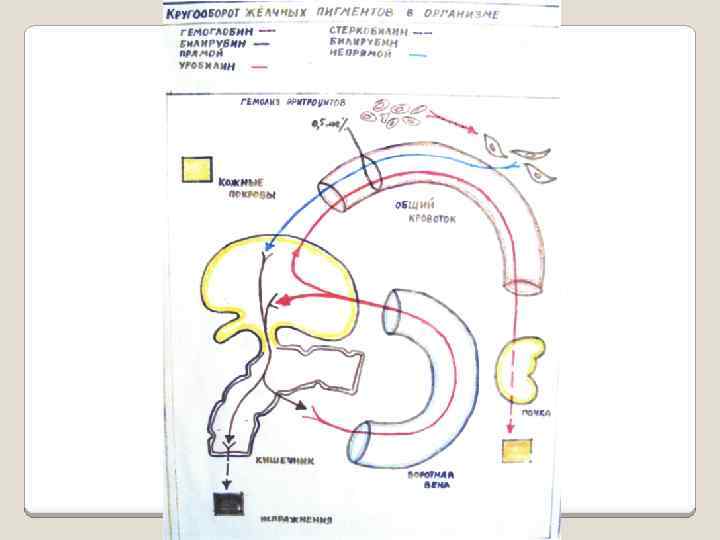
 Печеночная (паренхиматозная) желтуха Клиника 7. Нарушения пигментного обмена: повышение уровня общего билирубина крови разной степени выраженности с преобладанием связанного билирубина; увеличение содержания желчных пигментов в моче за счет уробилиногена и билирубина (связанного); сохранение цветности окраски кала за счет образования стеркобилиногена.
Печеночная (паренхиматозная) желтуха Клиника 7. Нарушения пигментного обмена: повышение уровня общего билирубина крови разной степени выраженности с преобладанием связанного билирубина; увеличение содержания желчных пигментов в моче за счет уробилиногена и билирубина (связанного); сохранение цветности окраски кала за счет образования стеркобилиногена.
 Критерии тяжести цитолитического синдрома 1 степень - легкая: * жалобы - abs * снижение толерантности к алкоголю * сдвиги биохимических показателей не наблюдаются или выражены слабо
Критерии тяжести цитолитического синдрома 1 степень - легкая: * жалобы - abs * снижение толерантности к алкоголю * сдвиги биохимических показателей не наблюдаются или выражены слабо
 Критерии тяжести цитолитического синдрома 2 степень - среднетяжелая: * синдромы астенический, диспептический; * при длительном цитолизе; * эндокринные сдвиги; * плохое питание; * изменения кожи; * повышение активности АЛАТ до 2, 1 ммоль/ч л; АСАТ до 1, 4 ммоль/ч л; * гипербилирубинемия: до 85 мкмоль/л; * гипоальбуминемия до 40 %.
Критерии тяжести цитолитического синдрома 2 степень - среднетяжелая: * синдромы астенический, диспептический; * при длительном цитолизе; * эндокринные сдвиги; * плохое питание; * изменения кожи; * повышение активности АЛАТ до 2, 1 ммоль/ч л; АСАТ до 1, 4 ммоль/ч л; * гипербилирубинемия: до 85 мкмоль/л; * гипоальбуминемия до 40 %.
 Критерии тяжести цитолитического синдрома 3 степень – тяжелая: * ярко выраженная клиника с синдромами: астеническим; диспептическим; нервнопсихическим; геморрагическим; печеночными знаками; * при длительном цитолизе; * эндокринные сдвиги; * плохое питание; * кожные изменения; * эндокринные сдвиги; * отечно-асцитический.
Критерии тяжести цитолитического синдрома 3 степень – тяжелая: * ярко выраженная клиника с синдромами: астеническим; диспептическим; нервнопсихическим; геморрагическим; печеночными знаками; * при длительном цитолизе; * эндокринные сдвиги; * плохое питание; * кожные изменения; * эндокринные сдвиги; * отечно-асцитический.
 Критерии тяжести цитолитического синдрома В крови: АЛАТ (2, 1 ммоль/л ч) гипоальбуминемия (40 %) АСАТ (1, 4 ммоль/л ч) гипербилирубинемия (85 мкмоль/л) уменьшение индекса Коломби – суммы ( П + VП) факторов свертывания крови до 200 % и ниже.
Критерии тяжести цитолитического синдрома В крови: АЛАТ (2, 1 ммоль/л ч) гипоальбуминемия (40 %) АСАТ (1, 4 ммоль/л ч) гипербилирубинемия (85 мкмоль/л) уменьшение индекса Коломби – суммы ( П + VП) факторов свертывания крови до 200 % и ниже.
 Хронический вирусный гепатит С РНК-вирус, передается преимущественно чрезкожным путем (в/в введение наркотиков, гемотрансфузии) в крови находится в очень низкой концентрации в 50 -60 % случаев приводит к развитию хронического гепатита после ОВГ. очень высок риск развития гепатоцеллюлярной карциномы. внепеченочные проявления инфекции, вызванные HCV, включают в себя синдром Шегрена, криоглобулинемию, тиреоидит и др. диагностика вируса гепатита С осуществляется по определению вирусной РНК или антител к НСV.
Хронический вирусный гепатит С РНК-вирус, передается преимущественно чрезкожным путем (в/в введение наркотиков, гемотрансфузии) в крови находится в очень низкой концентрации в 50 -60 % случаев приводит к развитию хронического гепатита после ОВГ. очень высок риск развития гепатоцеллюлярной карциномы. внепеченочные проявления инфекции, вызванные HCV, включают в себя синдром Шегрена, криоглобулинемию, тиреоидит и др. диагностика вируса гепатита С осуществляется по определению вирусной РНК или антител к НСV.
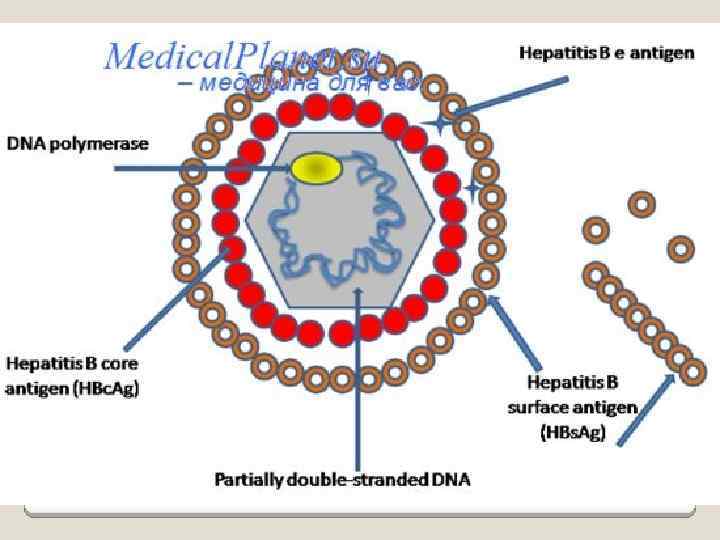
 Вирус хронического вирусного гепатита D - HDV небольшой (35 -37 нм) дефектный РНК-вирус, который занимает промежуточное место между вирусами и вироидами; использует в качестве оболочки HBs. Ag вируса гепатита В, так как не способен к самостоятельной репликации в организме человека; локализуется в ядрах гепатоцитов и оказывает прямое токсическое действие на гепатоциты; определяется в сыворотке крови через 3 недели после заражения. антитела класса иммуноглобулинов М - более надежный маркер инфекции, так как обнаруживается сам дельта-антиген не всегда. при хронизации гепатита HDV антителаиммуноглобулины G длительно определяются в высокой концентрации.
Вирус хронического вирусного гепатита D - HDV небольшой (35 -37 нм) дефектный РНК-вирус, который занимает промежуточное место между вирусами и вироидами; использует в качестве оболочки HBs. Ag вируса гепатита В, так как не способен к самостоятельной репликации в организме человека; локализуется в ядрах гепатоцитов и оказывает прямое токсическое действие на гепатоциты; определяется в сыворотке крови через 3 недели после заражения. антитела класса иммуноглобулинов М - более надежный маркер инфекции, так как обнаруживается сам дельта-антиген не всегда. при хронизации гепатита HDV антителаиммуноглобулины G длительно определяются в высокой концентрации.
 Клинические синдромы Маркеры вирусного гепатита Лабораторно-клинические синдромы: * Цитолитический синдром * Мезенхимально-воспалительный синдром * Синдром печеночно-клеточной недостаточности * Синдром холестаза Хронический вирусный гепатит Критерии
Клинические синдромы Маркеры вирусного гепатита Лабораторно-клинические синдромы: * Цитолитический синдром * Мезенхимально-воспалительный синдром * Синдром печеночно-клеточной недостаточности * Синдром холестаза Хронический вирусный гепатит Критерии
 Иммуновоспалительный синдром вследствие сенсибилизации клеток иммунокомпетентной ткани и активации ретикулогистиоцитарной системы. * гипер-гамма-глобулинемией (норма = 15 -16 %) в сочетании * с гиперпротеинемией * изменением белково-осадочных проб: - тимоловой (норма = 0 -4 ед); - сулемовой (норма = 1, 8 -2, 2 ед); - Вельтмана * повышением уровня Ig G; Ig M; Ig A * появлением неспецифических антител, в том числе к ДНК, гладкомышечным волокнам, митохондриям, аутоантител антиядерных, РФ (ревматоидного фактора). * изменением иммунных реакций (БТЛ, ТМЛ) * изменением количества и соотношения субпопуляций лимфоцитов: хелперов и супрессоров. * нарастанием Ср-протеина, серомукоида.
Иммуновоспалительный синдром вследствие сенсибилизации клеток иммунокомпетентной ткани и активации ретикулогистиоцитарной системы. * гипер-гамма-глобулинемией (норма = 15 -16 %) в сочетании * с гиперпротеинемией * изменением белково-осадочных проб: - тимоловой (норма = 0 -4 ед); - сулемовой (норма = 1, 8 -2, 2 ед); - Вельтмана * повышением уровня Ig G; Ig M; Ig A * появлением неспецифических антител, в том числе к ДНК, гладкомышечным волокнам, митохондриям, аутоантител антиядерных, РФ (ревматоидного фактора). * изменением иммунных реакций (БТЛ, ТМЛ) * изменением количества и соотношения субпопуляций лимфоцитов: хелперов и супрессоров. * нарастанием Ср-протеина, серомукоида.
 Синдром малой печеночно-клеточной недостаточности * уменьшение содержания в сыворотке крови - общего белка; - альбуминов; - П, V, VП факторов свертывания крови; - протромбина; - холестерина. * повышение активности холинэстеразы; * снижение клиренса антипирина; * задержка выделения бромсульфамина, вофавердина. * гипербилирубинемия с прямой реакцией * повышение содержания аммиака, фенолов, аминокислот как индикаторов шунтирования печени.
Синдром малой печеночно-клеточной недостаточности * уменьшение содержания в сыворотке крови - общего белка; - альбуминов; - П, V, VП факторов свертывания крови; - протромбина; - холестерина. * повышение активности холинэстеразы; * снижение клиренса антипирина; * задержка выделения бромсульфамина, вофавердина. * гипербилирубинемия с прямой реакцией * повышение содержания аммиака, фенолов, аминокислот как индикаторов шунтирования печени.
 • • • Изменение показателей функциональных проб печени * уменьшение содержания в сыворотке крови - общего белка; - альбуминов; - П, V, VП факторов свертывания крови; - протромбина; - холестерина. * повышение активности холинэстеразы; * снижение клиренса антипирина; * задержка выделения бромсульфамина, вофавердина. * гипербилирубинемия с прямой реакцией * повышение содержания аммиака, фенолов, аминокислот как индикаторов шунтирования печени. Синдром малой печеночно-клеточной недостаточности (по А. И. Хазанову, 1988)
• • • Изменение показателей функциональных проб печени * уменьшение содержания в сыворотке крови - общего белка; - альбуминов; - П, V, VП факторов свертывания крови; - протромбина; - холестерина. * повышение активности холинэстеразы; * снижение клиренса антипирина; * задержка выделения бромсульфамина, вофавердина. * гипербилирубинемия с прямой реакцией * повышение содержания аммиака, фенолов, аминокислот как индикаторов шунтирования печени. Синдром малой печеночно-клеточной недостаточности (по А. И. Хазанову, 1988)
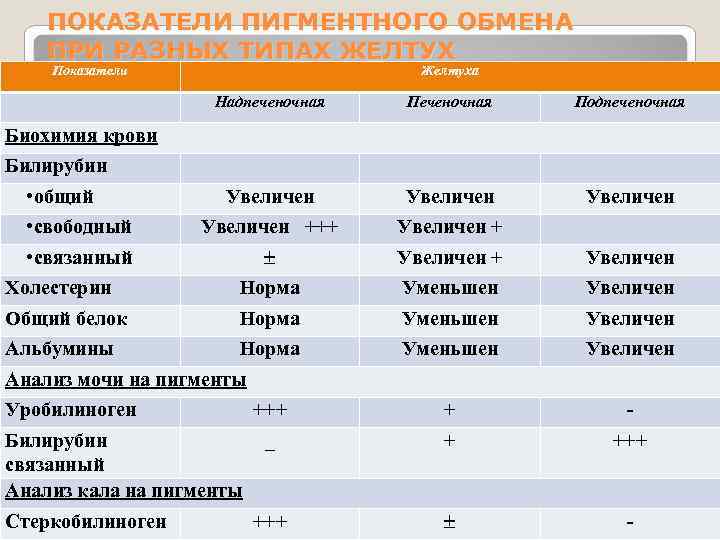 ПОКАЗАТЕЛИ ПИГМЕНТНОГО ОБМЕНА ПРИ РАЗНЫХ ТИПАХ ЖЕЛТУХ Показатели Желтуха Надпеченочная Подпеченочная Увеличен Биохимия крови Билирубин • общий Увеличен • свободный Увеличен +++ • связанный Холестерин Норма Общий белок Норма Альбумины Норма Анализ мочи на пигменты Уробилиноген +++ Билирубин _ связанный Анализ кала на пигменты Стеркобилиноген +++ Увеличен Уменьшен Увеличен + - + +++ -
ПОКАЗАТЕЛИ ПИГМЕНТНОГО ОБМЕНА ПРИ РАЗНЫХ ТИПАХ ЖЕЛТУХ Показатели Желтуха Надпеченочная Подпеченочная Увеличен Биохимия крови Билирубин • общий Увеличен • свободный Увеличен +++ • связанный Холестерин Норма Общий белок Норма Альбумины Норма Анализ мочи на пигменты Уробилиноген +++ Билирубин _ связанный Анализ кала на пигменты Стеркобилиноген +++ Увеличен Уменьшен Увеличен + - + +++ -
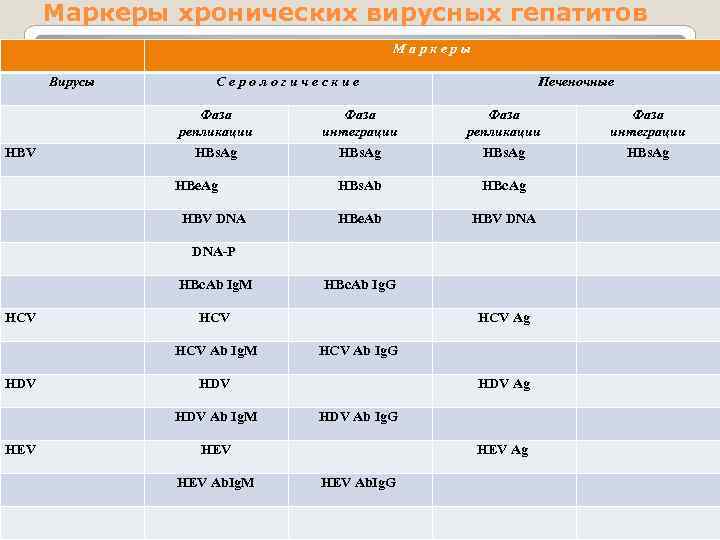 Маркеры хронических вирусных гепатитов Маркеры Вирусы Серологические Печеночные Фаза репликации Фаза интеграции HBs. Ag HBe. Ag HBs. Ab НВс. Ag HBV DNA HBV Фаза интеграции HBe. Ab HBV DNA-P HBc. Ab Ig. M HCV HCV Ab Ig. M HDV HCV Ag HCV Ab Ig. G HDV Ab Ig. M HEV HBc. Ab Ig. G HDV Ag HDV Ab Ig. G HEV Ab. Ig. M HEV Ag HEV Ab. Ig. G
Маркеры хронических вирусных гепатитов Маркеры Вирусы Серологические Печеночные Фаза репликации Фаза интеграции HBs. Ag HBe. Ag HBs. Ab НВс. Ag HBV DNA HBV Фаза интеграции HBe. Ab HBV DNA-P HBc. Ab Ig. M HCV HCV Ab Ig. M HDV HCV Ag HCV Ab Ig. G HDV Ab Ig. M HEV HBc. Ab Ig. G HDV Ag HDV Ab Ig. G HEV Ab. Ig. M HEV Ag HEV Ab. Ig. G
 Репликативный и интегративный типы хронического гепатита В (критерии классификации) Тип гепатита HBV-ДНК (50 пг/50 мк л) Репликативный + Интегративныймикст HBe. Ag (log 5 T) Анти-НВе (log 5 T) +/-/* -/+/* + - + Примечание: *HBVe штамм. Анти-НВс HBs. Ag Ал. АТ Анти-HDV, HCV, HAV + - + + + - - - + + +
Репликативный и интегративный типы хронического гепатита В (критерии классификации) Тип гепатита HBV-ДНК (50 пг/50 мк л) Репликативный + Интегративныймикст HBe. Ag (log 5 T) Анти-НВе (log 5 T) +/-/* -/+/* + - + Примечание: *HBVe штамм. Анти-НВс HBs. Ag Ал. АТ Анти-HDV, HCV, HAV + - + + + - - - + + +
 Маркеры вируса В в репликативную и интегративную фазы развития HBVинфекции Маркеры HBV 1. Сывороточные: HBs. Ag HBe. Ag HBV ДНК Anti-HBc Ig. M Anti-HBc Ig. G Anti-HBe 2. Тканевые: HBe. Ag HBs. Ag HBV ДНК Фаза развития HBV-инфекции репликации интеграции + + + + -
Маркеры вируса В в репликативную и интегративную фазы развития HBVинфекции Маркеры HBV 1. Сывороточные: HBs. Ag HBe. Ag HBV ДНК Anti-HBc Ig. M Anti-HBc Ig. G Anti-HBe 2. Тканевые: HBe. Ag HBs. Ag HBV ДНК Фаза развития HBV-инфекции репликации интеграции + + + + -
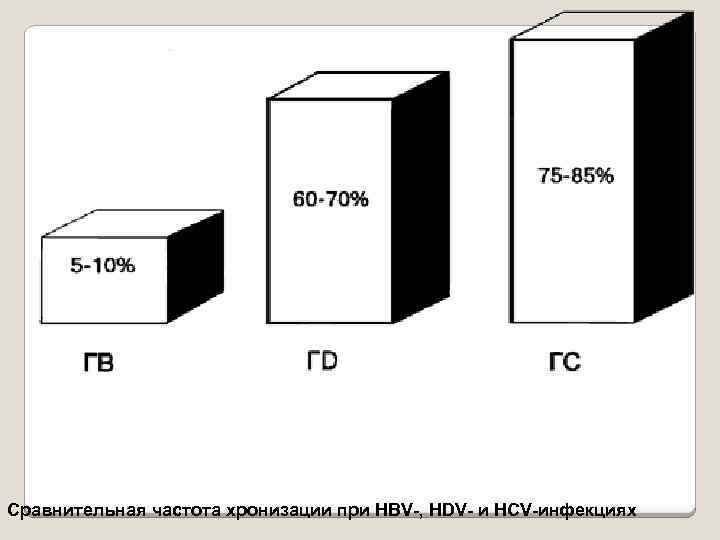 Сравнительная частота хронизации при HBV-, HDV- и HCV-инфекциях
Сравнительная частота хронизации при HBV-, HDV- и HCV-инфекциях
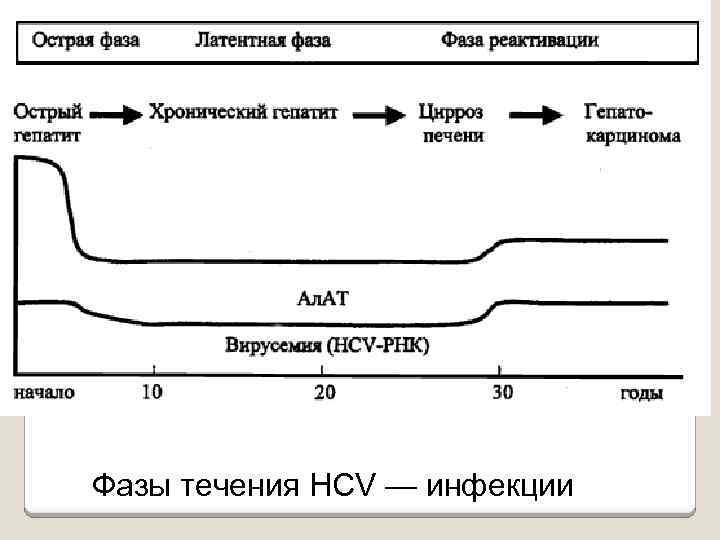 Фазы течения HCV — инфекции
Фазы течения HCV — инфекции
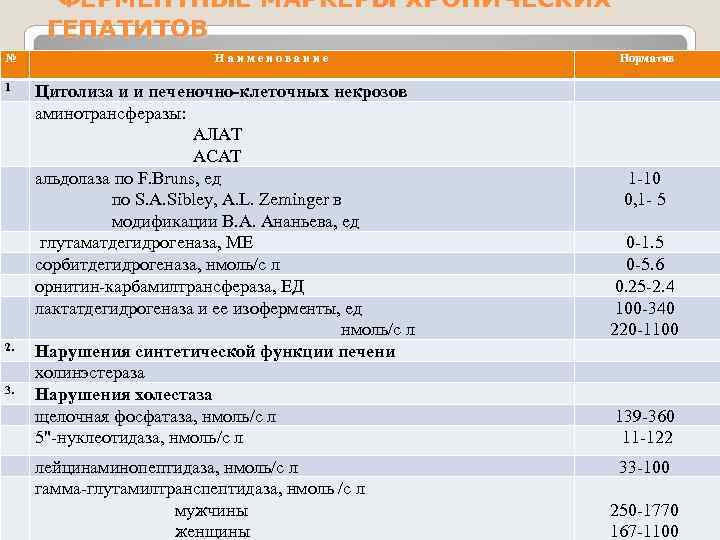 ФЕРМЕНТНЫЕ МАРКЕРЫ ХРОНИЧЕСКИХ ГЕПАТИТОВ № 1 2. 3. Н а и м е н о в а н и е Цитолиза и и печеночно-клеточных некрозов аминотрансферазы: АЛАТ АСАТ альдолаза по F. Bruns, ед по S. A. Sibley, A. L. Zeminger в модификации В. А. Ананьева, ед глутаматдегидрогеназа, МЕ сорбитдегидрогеназа, нмоль/с л орнитин-карбамилтрансфераза, ЕД лактатдегидрогеназа и ее изоферменты, ед нмоль/с л Нарушения синтетической функции печени холинэстераза Нарушения холестаза щелочная фосфатаза, нмоль/с л 5"-нуклеотидаза, нмоль/с л лейцинаминопептидаза, нмоль/с л гамма-глутамилтранспептидаза, нмоль /с л мужчины женщины Норматив 1 -10 0, 1 - 5 0 -1. 5 0 -5. 6 0. 25 -2. 4 100 -340 220 -1100 139 -360 11 -122 33 -100 250 -1770 167 -1100
ФЕРМЕНТНЫЕ МАРКЕРЫ ХРОНИЧЕСКИХ ГЕПАТИТОВ № 1 2. 3. Н а и м е н о в а н и е Цитолиза и и печеночно-клеточных некрозов аминотрансферазы: АЛАТ АСАТ альдолаза по F. Bruns, ед по S. A. Sibley, A. L. Zeminger в модификации В. А. Ананьева, ед глутаматдегидрогеназа, МЕ сорбитдегидрогеназа, нмоль/с л орнитин-карбамилтрансфераза, ЕД лактатдегидрогеназа и ее изоферменты, ед нмоль/с л Нарушения синтетической функции печени холинэстераза Нарушения холестаза щелочная фосфатаза, нмоль/с л 5"-нуклеотидаза, нмоль/с л лейцинаминопептидаза, нмоль/с л гамма-глутамилтранспептидаза, нмоль /с л мужчины женщины Норматив 1 -10 0, 1 - 5 0 -1. 5 0 -5. 6 0. 25 -2. 4 100 -340 220 -1100 139 -360 11 -122 33 -100 250 -1770 167 -1100
 • • • • КРИТЕРИИ ХРОНИЧЕСКОГО АУТОИММУННОГО ГЕПАТИТА Сочетание с другими аутоиммунными болезнями (тиреоидитом, синдромом Шегрена, язвенным колитом) 2. Быстрая положительная реакция на иммуносупрессивную терапию (преднизолон, азатиоприн) 3. Выявление: * гипергаммаглобулинемии, * резкого повышения СОЭ, * аутоантител - антинуклеарных (ANA); - к микросомам печени и почек (anti-IKM); - к гладкомышечным клеткам (SMA); - к растворимым печеночным (SLA)и печеночно- панкреатическим (IP) антигенам; - к асиалогликопротеиновым рецепторам (печеночному лектину); - к антигенам плазматической мембраны гепатоцита (IM). 4. Отсутствие * маркеров вирусного гепатита В, С, D и др. * антимитохондриальных антител - (AMA).
• • • • КРИТЕРИИ ХРОНИЧЕСКОГО АУТОИММУННОГО ГЕПАТИТА Сочетание с другими аутоиммунными болезнями (тиреоидитом, синдромом Шегрена, язвенным колитом) 2. Быстрая положительная реакция на иммуносупрессивную терапию (преднизолон, азатиоприн) 3. Выявление: * гипергаммаглобулинемии, * резкого повышения СОЭ, * аутоантител - антинуклеарных (ANA); - к микросомам печени и почек (anti-IKM); - к гладкомышечным клеткам (SMA); - к растворимым печеночным (SLA)и печеночно- панкреатическим (IP) антигенам; - к асиалогликопротеиновым рецепторам (печеночному лектину); - к антигенам плазматической мембраны гепатоцита (IM). 4. Отсутствие * маркеров вирусного гепатита В, С, D и др. * антимитохондриальных антител - (AMA).
 • • • • Цель * нормализация процессов пищеварения и всасывания; * устранение кишечного дисбактериоза; * санация хронических воспалительных очагов; * исключение профессиональных и бытовых вредностей. Интерферон * подавляет репликацию вируса, * стимулирует образование эндогенного ИФ, * улучшает распознавание вируса иммунной клеткой, * стимулирует клеточный и гуморальныи иммунитет, * оказывает вирус-нейтрализующее действие, разрушает резервуары вирусной инфекции ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ГЕПАТИТОВ
• • • • Цель * нормализация процессов пищеварения и всасывания; * устранение кишечного дисбактериоза; * санация хронических воспалительных очагов; * исключение профессиональных и бытовых вредностей. Интерферон * подавляет репликацию вируса, * стимулирует образование эндогенного ИФ, * улучшает распознавание вируса иммунной клеткой, * стимулирует клеточный и гуморальныи иммунитет, * оказывает вирус-нейтрализующее действие, разрушает резервуары вирусной инфекции ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ГЕПАТИТОВ
 Этиотропное лечение показано главным образом при компенсированных вирусных циррозах печени (класс А по Чайлду-Пью). Препарат выбора при вирусных циррозах печени С и D — интерферон альфа, назначают по 3 млн ЕД подкожно через день при С-вирусном циррозе, ассоциированном со 2 -м или 3 -м генотипом ВГС в течение 6 мес, при D - и С-вирусных циррозах печени (при ВГС - 1 -й генотип) — 12 мес. Однако его использование существенно ограничено наличием противопоказаний и быстрым развитием побочных эффектов
Этиотропное лечение показано главным образом при компенсированных вирусных циррозах печени (класс А по Чайлду-Пью). Препарат выбора при вирусных циррозах печени С и D — интерферон альфа, назначают по 3 млн ЕД подкожно через день при С-вирусном циррозе, ассоциированном со 2 -м или 3 -м генотипом ВГС в течение 6 мес, при D - и С-вирусных циррозах печени (при ВГС - 1 -й генотип) — 12 мес. Однако его использование существенно ограничено наличием противопоказаний и быстрым развитием побочных эффектов
 При С-вирусном циррозе возможно также назначение пегилированных интерферонов альфа-2 а в дозе 90 -180 мкг в неделю или пегилированных интерферонов альфа-2 Ь по 0, 5 -1, 5 мкг/нед в комбинации с рибавирином в дозе 800— 1400 мг/нед. При В-вирусном циррозе предпочтение отдают ламивудину, имеющему значительно меньшее количество противопоказаний и побочных эффектов. Препарат назначают по 100 мг 1 раз в сутки до 12 мес и более
При С-вирусном циррозе возможно также назначение пегилированных интерферонов альфа-2 а в дозе 90 -180 мкг в неделю или пегилированных интерферонов альфа-2 Ь по 0, 5 -1, 5 мкг/нед в комбинации с рибавирином в дозе 800— 1400 мг/нед. При В-вирусном циррозе предпочтение отдают ламивудину, имеющему значительно меньшее количество противопоказаний и побочных эффектов. Препарат назначают по 100 мг 1 раз в сутки до 12 мес и более
 Цирроз печени
Цирроз печени
 Цирроз печени, приведший к гепатоцеллюлярной карциноме (макропрепарат)
Цирроз печени, приведший к гепатоцеллюлярной карциноме (макропрепарат)
 хроническое прогрессирующее заболевание, характеризующееся поражением как паренхимы, так и стромы органа с дистрофией печеночных клеток, узловой регенерацией печеночной ткани, развитием соединительной ткани, диффузной перестройкой дольчатой структуры и сосудистой системы печени. Цирротичная печень увеличена или Цирро з пе чени уменьшена в размерах, необычно плотная, бугристая, шероховатая. (cirrhosis hepatis)
хроническое прогрессирующее заболевание, характеризующееся поражением как паренхимы, так и стромы органа с дистрофией печеночных клеток, узловой регенерацией печеночной ткани, развитием соединительной ткани, диффузной перестройкой дольчатой структуры и сосудистой системы печени. Цирротичная печень увеличена или Цирро з пе чени уменьшена в размерах, необычно плотная, бугристая, шероховатая. (cirrhosis hepatis)
 Эпидемиология Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году. [1] Нет данных Менее 50 50— 100— 200— 300— 400— 500— 600— 700— 800— 900— 1000 Более 1000 Частота циррозов печени в Российской Федерации, по данным прозектур, составляет около 1% ко всем заболеваниям, в США — 5%, чаще в среднем и пожилом возрасте; мужчины страдают этим заболе ванием приблизительно в 2— 2, 5 раза чаще, чем женщины.
Эпидемиология Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году. [1] Нет данных Менее 50 50— 100— 200— 300— 400— 500— 600— 700— 800— 900— 1000 Более 1000 Частота циррозов печени в Российской Федерации, по данным прозектур, составляет около 1% ко всем заболеваниям, в США — 5%, чаще в среднем и пожилом возрасте; мужчины страдают этим заболе ванием приблизительно в 2— 2, 5 раза чаще, чем женщины.
 Портальная гипертензия Диспепсия желудочная и кишечная Печёночно-клеточная недостаточность Астено-невротический Желтуха Синдромы цирроза печени
Портальная гипертензия Диспепсия желудочная и кишечная Печёночно-клеточная недостаточность Астено-невротический Желтуха Синдромы цирроза печени
 Этиология 1. Вирусы ( В, С , Д ) 2. Алкоголь. 3. Аутоиммунные нарушения. 4. Медикаменты. с 5. Первичный билиарный. 6. Первичный склерозирующий холангит. 7. Генетически детерминированные метаболические дефекты. • 8. Нарушения оттока крови или желчи. • 9. Смешанный • 10. Криптогенный. • Функция КЛАССИФИКАЦИЯ ЦИРРОЗОВ ПЕЧЕНИ • 1. Компенсированный. рекомендована международным конгрессом • 2. Субкомпенсированный. гастроэнтерологов, 1994 г. • 3. Декомпенсированный. • Активность • 1. Активный ( 80% ). • 2. Неактивный ( 20 % ). • •
Этиология 1. Вирусы ( В, С , Д ) 2. Алкоголь. 3. Аутоиммунные нарушения. 4. Медикаменты. с 5. Первичный билиарный. 6. Первичный склерозирующий холангит. 7. Генетически детерминированные метаболические дефекты. • 8. Нарушения оттока крови или желчи. • 9. Смешанный • 10. Криптогенный. • Функция КЛАССИФИКАЦИЯ ЦИРРОЗОВ ПЕЧЕНИ • 1. Компенсированный. рекомендована международным конгрессом • 2. Субкомпенсированный. гастроэнтерологов, 1994 г. • 3. Декомпенсированный. • Активность • 1. Активный ( 80% ). • 2. Неактивный ( 20 % ). • •
 Классификация циррозов печени • • • 1. По этиологии: Вирусные гепатиты (В, B+D, С, G); Алкоголь; Метаболические расстройства (гемохроматоз, болезнь Вильсона, дефицит α 1 -антитрипсина, гликогеноз IV типа, галактоземия, врожденный тирозиноз); - Длительный холестаз (внутри- и внепеченочный) - первичный и вторичный билиарный цирроз; Хроническая недостаточность кровообращения; Обструкция печеночных вен (веноокклюзионная болезнь, синдром Бадда-Киари, констриктивный перикардит); Нарушение иммунитета (аутоиммунный гепатит); Токсические и терапевтические агенты (метотрексат, амиодарон); Прочие причины (саркоидоз, паразитарные инвазии, сифилис - только в неонатальном периоде и др. ); Криптогенный (неустановленной этиологии).
Классификация циррозов печени • • • 1. По этиологии: Вирусные гепатиты (В, B+D, С, G); Алкоголь; Метаболические расстройства (гемохроматоз, болезнь Вильсона, дефицит α 1 -антитрипсина, гликогеноз IV типа, галактоземия, врожденный тирозиноз); - Длительный холестаз (внутри- и внепеченочный) - первичный и вторичный билиарный цирроз; Хроническая недостаточность кровообращения; Обструкция печеночных вен (веноокклюзионная болезнь, синдром Бадда-Киари, констриктивный перикардит); Нарушение иммунитета (аутоиммунный гепатит); Токсические и терапевтические агенты (метотрексат, амиодарон); Прочие причины (саркоидоз, паразитарные инвазии, сифилис - только в неонатальном периоде и др. ); Криптогенный (неустановленной этиологии).
 Классификация циррозов печени • • 2. По морфологическим признакам: q Микронодулярный тип; q Макронодулярный тип; q Смешанный. 3. Клинико-функциональная характеристика: 3. 1 Стадия болезни: q Компенсации (начальная); q Субкомпенсации (клинических проявлений); q Декомпенсации (развития печеночно-клеточной недостаточности и прогрессирования q портальной гипертензии). 3. 2 Активность процесса: q Минимальная; q Умеренная; q Выраженная. 3. 3 Течение болезни: q Медленно прогрессирующее; q Быстро прогрессирующее. 3. 4 Синдром портальной гипертензии. 3. 5 Осложнения: q Желудочно-кишечное кровотечение из варикозно расширенных вен пищевода и желудка; q Печеночная и портосистемная энцефалопатия и кома; q Синдром гиперспленизма;
Классификация циррозов печени • • 2. По морфологическим признакам: q Микронодулярный тип; q Макронодулярный тип; q Смешанный. 3. Клинико-функциональная характеристика: 3. 1 Стадия болезни: q Компенсации (начальная); q Субкомпенсации (клинических проявлений); q Декомпенсации (развития печеночно-клеточной недостаточности и прогрессирования q портальной гипертензии). 3. 2 Активность процесса: q Минимальная; q Умеренная; q Выраженная. 3. 3 Течение болезни: q Медленно прогрессирующее; q Быстро прогрессирующее. 3. 4 Синдром портальной гипертензии. 3. 5 Осложнения: q Желудочно-кишечное кровотечение из варикозно расширенных вен пищевода и желудка; q Печеночная и портосистемная энцефалопатия и кома; q Синдром гиперспленизма;
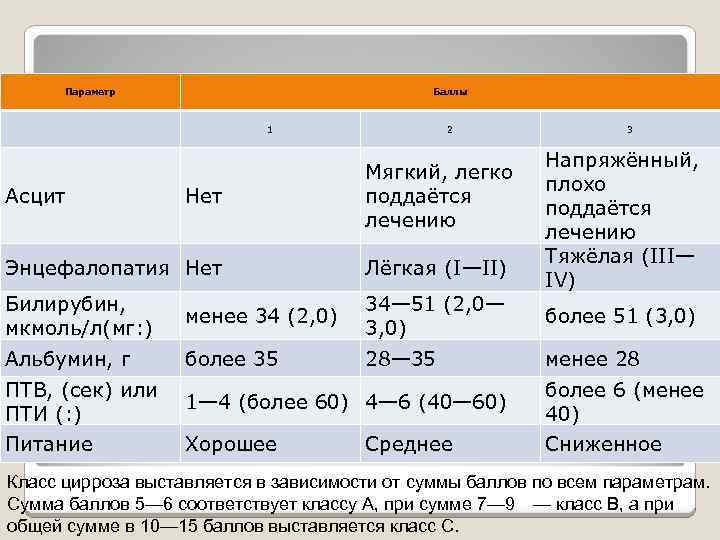 Параметр Баллы 1 Асцит Нет 2 Мягкий, легко поддаётся лечению Энцефалопатия Нет Лёгкая (I—II) Билирубин, мкмоль/л(мг: ) 34— 51 (2, 0— 3, 0) менее 34 (2, 0) 3 Напряжённый, плохо поддаётся лечению Тяжёлая (III— IV) более 51 (3, 0) Классификация оценки функции менее 28 Альбумин, г более 35 28— 35 печёночных клеток по Чайлду–Пью при ПТВ, (сек) или более 6 (менее 1— 4 (более 60) 4— 6 (40— 60) ПТИ (: ) 40) циррозе печени Питание Хорошее Среднее Сниженное Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5— 6 соответствует классу A, при сумме 7— 9 — класс B, а при общей сумме в 10— 15 баллов выставляется класс C.
Параметр Баллы 1 Асцит Нет 2 Мягкий, легко поддаётся лечению Энцефалопатия Нет Лёгкая (I—II) Билирубин, мкмоль/л(мг: ) 34— 51 (2, 0— 3, 0) менее 34 (2, 0) 3 Напряжённый, плохо поддаётся лечению Тяжёлая (III— IV) более 51 (3, 0) Классификация оценки функции менее 28 Альбумин, г более 35 28— 35 печёночных клеток по Чайлду–Пью при ПТВ, (сек) или более 6 (менее 1— 4 (более 60) 4— 6 (40— 60) ПТИ (: ) 40) циррозе печени Питание Хорошее Среднее Сниженное Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5— 6 соответствует классу A, при сумме 7— 9 — класс B, а при общей сумме в 10— 15 баллов выставляется класс C.
 Система критериев SAPS В последние годы для определения прогноза у пациентов в момент развития желудочнокишечного кровотечения, комы, сепсиса и других осложнений, используется система критериев SAPS (Simplified Acute Physiology Score), включающая основные физиологические параметры. В стратификации имеют значение: возраст, ЧСС, ЧДД, систолическое артериальное давление, температура тела, диурез, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, а также стадия печёночной комы
Система критериев SAPS В последние годы для определения прогноза у пациентов в момент развития желудочнокишечного кровотечения, комы, сепсиса и других осложнений, используется система критериев SAPS (Simplified Acute Physiology Score), включающая основные физиологические параметры. В стратификации имеют значение: возраст, ЧСС, ЧДД, систолическое артериальное давление, температура тела, диурез, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, а также стадия печёночной комы
 Диагноз выставляется по следующей схеме: [ Основной: ◦ Цирроз печени, ◦ морфология (если есть), этиология, ◦ активность, класс по шкале Чайлда-Пью, стадия компенсации. Осложнения: ◦ Портальная гипертензия. ◦ Присутствующие синдромы (асцит, варикознорасширенные вены пищевода (степень расширения)), ◦Формулировка диагноза гиперспленизм (степень).
Диагноз выставляется по следующей схеме: [ Основной: ◦ Цирроз печени, ◦ морфология (если есть), этиология, ◦ активность, класс по шкале Чайлда-Пью, стадия компенсации. Осложнения: ◦ Портальная гипертензия. ◦ Присутствующие синдромы (асцит, варикознорасширенные вены пищевода (степень расширения)), ◦Формулировка диагноза гиперспленизм (степень).
 Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов Активация иммунных механизмов цитолиза гепатоцитов Этапы патогенеза цирроза
Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов Активация иммунных механизмов цитолиза гепатоцитов Этапы патогенеза цирроза
 Первичный билиарный цирроз печени вследствие генетических нарушений иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее— их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие: хронический негнойный деструктивный холангит дуктулярная пролиферация с деструкцией жёлчных канальцев рубцевание и уменьшение жёлчных канальцев крупноузловой цирроз с холестазом
Первичный билиарный цирроз печени вследствие генетических нарушений иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее— их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие: хронический негнойный деструктивный холангит дуктулярная пролиферация с деструкцией жёлчных канальцев рубцевание и уменьшение жёлчных канальцев крупноузловой цирроз с холестазом
 Клиническая картина зависит от вида цирроза, стадии болезни (компенсированная или декомпенсированная) и степени активности патологического процесса в печени.
Клиническая картина зависит от вида цирроза, стадии болезни (компенсированная или декомпенсированная) и степени активности патологического процесса в печени.
 Золотой стандарт - биопсия печени и гистологическое исследование - Компьютерная томография. - Магниторезонансная томография. - УЗИ (ультразвуковое исследование). - Анализ крови (снижение уровня альбумина в крови, высокое содержание ферментов, меди, железа). Анемия, лейкопения, тромбоцитопения и повышение СОЭ. Диагностика цирроза печени
Золотой стандарт - биопсия печени и гистологическое исследование - Компьютерная томография. - Магниторезонансная томография. - УЗИ (ультразвуковое исследование). - Анализ крови (снижение уровня альбумина в крови, высокое содержание ферментов, меди, железа). Анемия, лейкопения, тромбоцитопения и повышение СОЭ. Диагностика цирроза печени
 Морфологическая картина цирроза характеризуется тремя основными процессами: дистрофией и некрозом печеночных клеток, их узловой регенерацией, развитием соединительной ткани. Печень значительно уплотнена и обычно с неровной бугристой поверхностью; по размерам узлов различают крупно- и мелкобугристые (макро-и микронодулярные) циррозы. В одних случаях печень значительно увеличена, в других — не отличается от размеров нормальной или даже уменьшена ( «атрофическая фаза» ). Селезенка увеличена, также уплотнена, нередко определяется расширение вен портальной системы.
Морфологическая картина цирроза характеризуется тремя основными процессами: дистрофией и некрозом печеночных клеток, их узловой регенерацией, развитием соединительной ткани. Печень значительно уплотнена и обычно с неровной бугристой поверхностью; по размерам узлов различают крупно- и мелкобугристые (макро-и микронодулярные) циррозы. В одних случаях печень значительно увеличена, в других — не отличается от размеров нормальной или даже уменьшена ( «атрофическая фаза» ). Селезенка увеличена, также уплотнена, нередко определяется расширение вен портальной системы.
 1) Гепатомегалия при пальпации и перкуссии печени (наличие увеличенной плотной печени и селезенки), 2) асцит и другие признаки портальной гипертензии, и 3) так называемые печеночные Цирроз печени стигматы. Основные клинические признаки
1) Гепатомегалия при пальпации и перкуссии печени (наличие увеличенной плотной печени и селезенки), 2) асцит и другие признаки портальной гипертензии, и 3) так называемые печеночные Цирроз печени стигматы. Основные клинические признаки
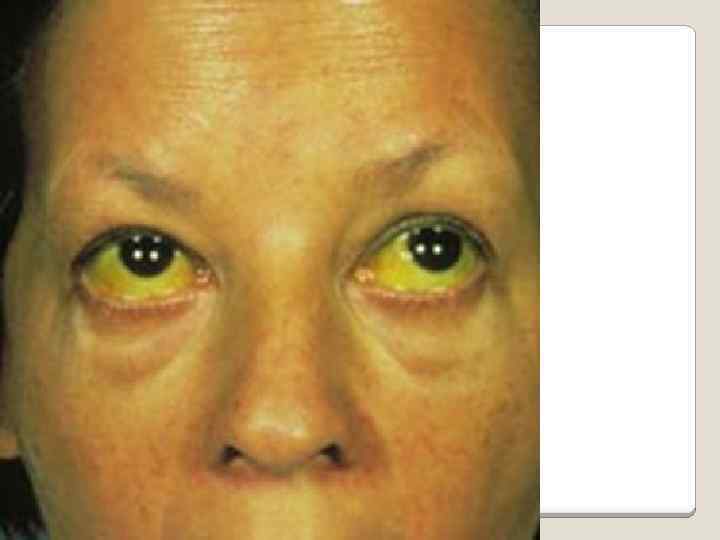
 Желтуха (как кожи, так и глаз).
Желтуха (как кожи, так и глаз).
 Портальная гипертония Естественные портокавальные анастомозы: а) геморроидальные венные сплетения, через которые осуществляется сообщение между нижними брыжеечными венами и геморроидальными венами, впадающими в нижнюю полую вену. б) в зоне пищеводно-желудочного сплетения — окольный путь из воротной вены через коронарную вену желудка в пищеводное сплетение и полунепарную вену в верхнюю полую вену. в) в системе околопупочных вен, анастомозирующих с венами брюшной стенки, несущими Кровь в верхнюю и нижнюю полые вены.
Портальная гипертония Естественные портокавальные анастомозы: а) геморроидальные венные сплетения, через которые осуществляется сообщение между нижними брыжеечными венами и геморроидальными венами, впадающими в нижнюю полую вену. б) в зоне пищеводно-желудочного сплетения — окольный путь из воротной вены через коронарную вену желудка в пищеводное сплетение и полунепарную вену в верхнюю полую вену. в) в системе околопупочных вен, анастомозирующих с венами брюшной стенки, несущими Кровь в верхнюю и нижнюю полые вены.
 варикозное расширение вен: пищевода (и кардиального отдела желудка), геморроидальных вен и caput Medusae 2. асцит 1. Триада, характерная для портальной гипертонии
варикозное расширение вен: пищевода (и кардиального отдела желудка), геморроидальных вен и caput Medusae 2. асцит 1. Триада, характерная для портальной гипертонии
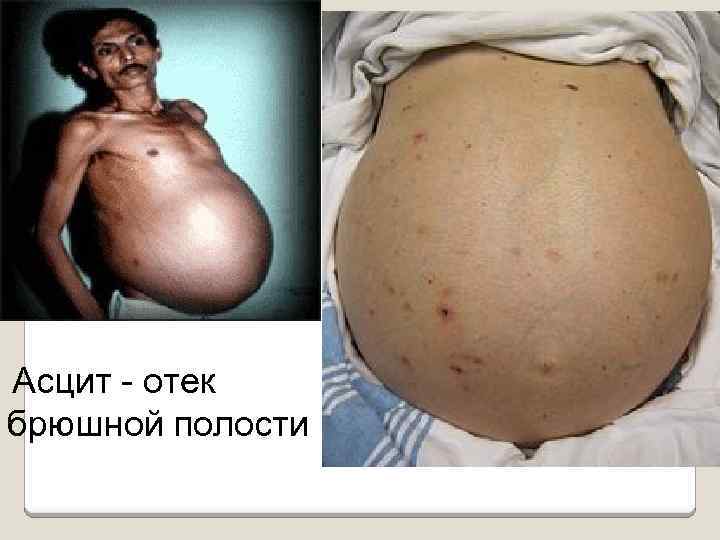 Асцит отек брюшной полости
Асцит отек брюшной полости
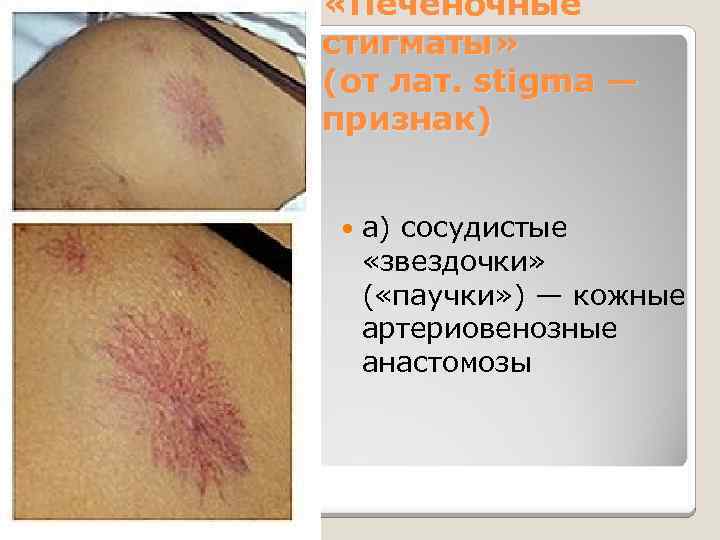 «Печеночные стигматы» (от лат. stigma — признак) а) сосудистые «звездочки» ( «паучки» ) — кожные артериовенозные анастомозы
«Печеночные стигматы» (от лат. stigma — признак) а) сосудистые «звездочки» ( «паучки» ) — кожные артериовенозные анастомозы
 б) эритема ладоней ( «печеночные ладони» ) — разлитая яркокрасная диффузная окраска ладоней или ограниченная областями ладони и подушечками пальцев; ладони обычно теплые. На стопах подобная эритема выявляется реже. Считают, что причиной эритемы являются множественные артериовенозные шунты, развивающиеся в коже при циррозах печени;
б) эритема ладоней ( «печеночные ладони» ) — разлитая яркокрасная диффузная окраска ладоней или ограниченная областями ладони и подушечками пальцев; ладони обычно теплые. На стопах подобная эритема выявляется реже. Считают, что причиной эритемы являются множественные артериовенозные шунты, развивающиеся в коже при циррозах печени;
 в) красные блестящие губы, красная слизистая оболочка рта, красный «печеночный» , «лакированный» , «малиновый» язык выявляются у многих больных циррозом печени; г) признаки гормональных расстройств. У мужчин возникают гинекомастия и другие женские половые признаки, У женщин -часто нарушения менструального цикла (аменорея), нарушается детородная функция.
в) красные блестящие губы, красная слизистая оболочка рта, красный «печеночный» , «лакированный» , «малиновый» язык выявляются у многих больных циррозом печени; г) признаки гормональных расстройств. У мужчин возникают гинекомастия и другие женские половые признаки, У женщин -часто нарушения менструального цикла (аменорея), нарушается детородная функция.
 д) ксантоматозные бляшки на коже — желтовато коричневые бляшки, чаще располагающиеся на веках (ксантелазмы), иногда на ладонях, а также на груди, спине, коленях (ксантомы), наблюдаются у больных билиарным циррозом печени .
д) ксантоматозные бляшки на коже — желтовато коричневые бляшки, чаще располагающиеся на веках (ксантелазмы), иногда на ладонях, а также на груди, спине, коленях (ксантомы), наблюдаются у больных билиарным циррозом печени .
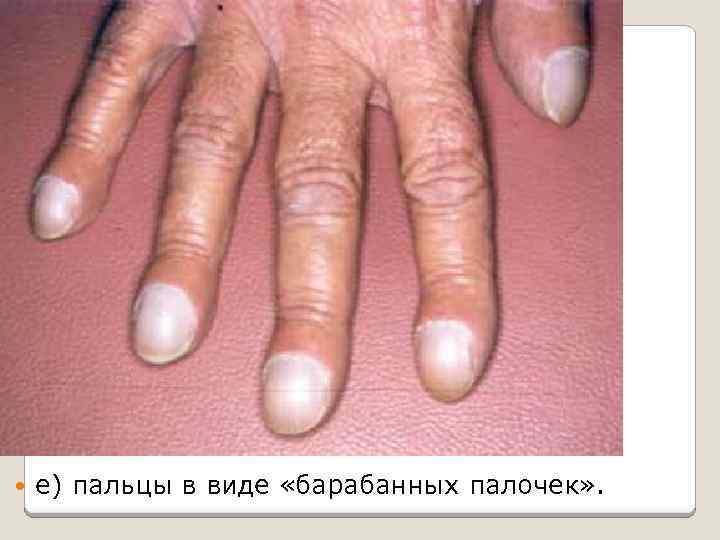 е) пальцы в виде «барабанных палочек» .
е) пальцы в виде «барабанных палочек» .
 Синдром печеночно-клеточной недостаточности В основе развития его лежит повреждение гепатоцитов (дистрофия и некроз) и развитие цитолитического, холестатического, экскреторнобилиарного синдрома.
Синдром печеночно-клеточной недостаточности В основе развития его лежит повреждение гепатоцитов (дистрофия и некроз) и развитие цитолитического, холестатического, экскреторнобилиарного синдрома.
 Признаки: - синдром "плохого питания" (плохой аппетит, тошнота, непереносимость алкоголя, табака, отрыжка, метеоризм, боли в животе, нарушения стула, исхудание, сухая шелушащаяся кожа, проявления гиповитаминозов); - лихорадка вследствие процессов аутолиза в печени и поступления в кровь токсических продуктов; - желтуха; - кожные изменения; - эндокринные изменения; - печеночный запах изо рта (сладковатый запах сырой печени); - геморрагический диатез (в связи с нарушением синтеза в печени факторов свертываемости крови - фибриноген, протромбин и тромбоцитопенией).
Признаки: - синдром "плохого питания" (плохой аппетит, тошнота, непереносимость алкоголя, табака, отрыжка, метеоризм, боли в животе, нарушения стула, исхудание, сухая шелушащаяся кожа, проявления гиповитаминозов); - лихорадка вследствие процессов аутолиза в печени и поступления в кровь токсических продуктов; - желтуха; - кожные изменения; - эндокринные изменения; - печеночный запах изо рта (сладковатый запах сырой печени); - геморрагический диатез (в связи с нарушением синтеза в печени факторов свертываемости крови - фибриноген, протромбин и тромбоцитопенией).
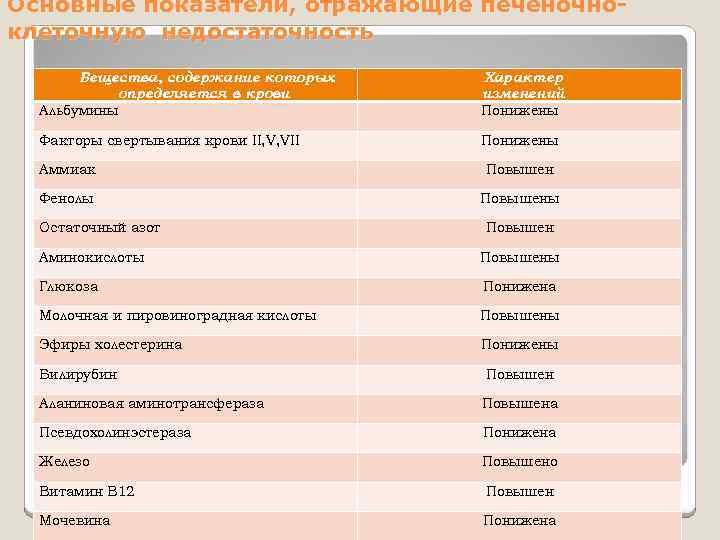 Основные показатели, отражающие печеночноклеточную недостаточность Вещества, содержание которых определяется в крови Альбумины Характер изменений Понижены Факторы свертывания крови II, V, VII Понижены Аммиак Повышен Фенолы Повышены Остаточный азот Повышен Аминокислоты Повышены Глюкоза Понижена Молочная и пировиноградная кислоты Повышены Эфиры холестерина Понижены Билирубин Повышен Аланиновая аминотрансфераза Повышена Псевдохолинэстераза Понижена Железо Повышено Витамин В 12 Повышен Мочевина Понижена
Основные показатели, отражающие печеночноклеточную недостаточность Вещества, содержание которых определяется в крови Альбумины Характер изменений Понижены Факторы свертывания крови II, V, VII Понижены Аммиак Повышен Фенолы Повышены Остаточный азот Повышен Аминокислоты Повышены Глюкоза Понижена Молочная и пировиноградная кислоты Повышены Эфиры холестерина Понижены Билирубин Повышен Аланиновая аминотрансфераза Повышена Псевдохолинэстераза Понижена Железо Повышено Витамин В 12 Повышен Мочевина Понижена
 1. Уплотненная (плотная) увеличенная печень с гладкой поверхностью, заостренным неровным ( фестончатым ) краем. 2. Увеличенная селезенка, плотноватая. 3. Умеренное узловатое расширение вен пищевода в нижней трети и в кардиальном отделе желудка, гемморроидальных вен. 4. Умеренно выраженные явления гепатодепрессии (бромсульфалеиновой, индоциановой, антипириновой проб, снижением уровня холинэтеразы). 5. Радиоизотопное сканирование: увеличение печени, диффузный характер изменений и накопления изотопа селезенкой. 6. Лапороскопия с прицельной биопсией: картина формирующегося ЦП с признаками минимальной (умеренной) активности мелкофокусные некрозы гепатоцитов, умеренная инфильтрация соединительнотканных септ лимфоидными клетками, фибробластами и гистиоцитами, дистрофия, могут быть ступенчатые некрозы, выраженный фиброз. Критерии компенсированного ЦП Ключевые:
1. Уплотненная (плотная) увеличенная печень с гладкой поверхностью, заостренным неровным ( фестончатым ) краем. 2. Увеличенная селезенка, плотноватая. 3. Умеренное узловатое расширение вен пищевода в нижней трети и в кардиальном отделе желудка, гемморроидальных вен. 4. Умеренно выраженные явления гепатодепрессии (бромсульфалеиновой, индоциановой, антипириновой проб, снижением уровня холинэтеразы). 5. Радиоизотопное сканирование: увеличение печени, диффузный характер изменений и накопления изотопа селезенкой. 6. Лапороскопия с прицельной биопсией: картина формирующегося ЦП с признаками минимальной (умеренной) активности мелкофокусные некрозы гепатоцитов, умеренная инфильтрация соединительнотканных септ лимфоидными клетками, фибробластами и гистиоцитами, дистрофия, могут быть ступенчатые некрозы, выраженный фиброз. Критерии компенсированного ЦП Ключевые:
 1. На кожном покрове телеангиоэктазии, эритема ладоней, экхимозы, кровоподтеки, выпадение волос, концевые фаланги в виде барабанных палочек, ногти в виде часовых стекол. 2. Упадок питания, похудание, атрофия мышц, лимфоаденопатия. 3. Эндокринные нарушения – геникомастия, гирсутизм, бесплодие выкидыши (в анамнезе), аменороррея, маточные кровотечения, атрофия яичек, импотенция, сахарный диабет. 4. Изменения слизистых: атрофия сосочков языка, красный лакированный язык, хронический гастрит, дуоденит. 5. Астеновегетативный синдром. 6. Гипотония и гиперкинетический синдром. 7. Лабораторные данные: синдром цитолиза, НВС. Могут быть маркеры вирусной инфекции и ее репликативной фазы. Критерии компенсированного ЦП Вспомогательные:
1. На кожном покрове телеангиоэктазии, эритема ладоней, экхимозы, кровоподтеки, выпадение волос, концевые фаланги в виде барабанных палочек, ногти в виде часовых стекол. 2. Упадок питания, похудание, атрофия мышц, лимфоаденопатия. 3. Эндокринные нарушения – геникомастия, гирсутизм, бесплодие выкидыши (в анамнезе), аменороррея, маточные кровотечения, атрофия яичек, импотенция, сахарный диабет. 4. Изменения слизистых: атрофия сосочков языка, красный лакированный язык, хронический гастрит, дуоденит. 5. Астеновегетативный синдром. 6. Гипотония и гиперкинетический синдром. 7. Лабораторные данные: синдром цитолиза, НВС. Могут быть маркеры вирусной инфекции и ее репликативной фазы. Критерии компенсированного ЦП Вспомогательные:
 Критерии субкомпенсированного ЦП 1. Наличие желтухи с окрашиванием кожного покрова и слизистых 2. Гепатомегалия (плотная) с заостренным краем. 3. Спленомегалия (плотная, гладкая). 4. Узловатое расширение вен пищевода, желудка и геморроидальных. 5. Умеренно выраженные явления гепатодепрессии бромсульфалеиновая, индоциановая, антипириновая пробы, снижение холинэстеразы, альбумина плазмы крови), гиперспленизма. 6. УЗИ печени: диффузный процесс, гепатомегалия, расширение просвета ветвей воротной вены и спленомегалия. 7. Радиоизотопное сканирование: гепатомегалия, диффузный характер поражения, спленомегалия, накопление изотопа в селезенке. 8. Лапароскопия с прицельной биопсией: картина сформировавшегося цирроза печени. При неактивном ЦП нет некроза гепатоцитов и мезенхимальноклеточной инфильтрации паренхимы и соединительной ткани. При активном ЦП есть ступенчатые некрозы, лимфоидно- клеточная инфильтрация как фиброзной ткани, так и паренхимы.
Критерии субкомпенсированного ЦП 1. Наличие желтухи с окрашиванием кожного покрова и слизистых 2. Гепатомегалия (плотная) с заостренным краем. 3. Спленомегалия (плотная, гладкая). 4. Узловатое расширение вен пищевода, желудка и геморроидальных. 5. Умеренно выраженные явления гепатодепрессии бромсульфалеиновая, индоциановая, антипириновая пробы, снижение холинэстеразы, альбумина плазмы крови), гиперспленизма. 6. УЗИ печени: диффузный процесс, гепатомегалия, расширение просвета ветвей воротной вены и спленомегалия. 7. Радиоизотопное сканирование: гепатомегалия, диффузный характер поражения, спленомегалия, накопление изотопа в селезенке. 8. Лапароскопия с прицельной биопсией: картина сформировавшегося цирроза печени. При неактивном ЦП нет некроза гепатоцитов и мезенхимальноклеточной инфильтрации паренхимы и соединительной ткани. При активном ЦП есть ступенчатые некрозы, лимфоидно- клеточная инфильтрация как фиброзной ткани, так и паренхимы.
 • • • • КЛЮЧЕВЫЕ: желтуха холестаз размеры печени увеличены гепатодепрессия печеночная энцефалопатия гепатаргия ( прекома, кома) гепаторенальный синдром геморрагический. ВСПОМОГАТЕЛЬНЫЕ: лихорадка ДВС-синдром остеопароз миомаляция костей с их переломами истощение. Критерии декомпенсированного ЦП. Критерии паренхиматозной декомпенсации: Клинические синдромы
• • • • КЛЮЧЕВЫЕ: желтуха холестаз размеры печени увеличены гепатодепрессия печеночная энцефалопатия гепатаргия ( прекома, кома) гепаторенальный синдром геморрагический. ВСПОМОГАТЕЛЬНЫЕ: лихорадка ДВС-синдром остеопароз миомаляция костей с их переломами истощение. Критерии декомпенсированного ЦП. Критерии паренхиматозной декомпенсации: Клинические синдромы
 КЛЮЧЕВЫЕ: • гипербилирубинемия • цитолиза • холестаза • гепатодепрессии –понижение общего белка менее 65 г/л, альбумина менее 30 г/л, холинэстеразы менее 1000 ед/л, холестерина менее 2, 9 мкмоль/л и активности протромбинового комплекса менее 60 %. • • ВСПОМОГАТЕЛЬНЫЕ: • ДВС-синдром • мезенхимально- воспалительный синдром. Критерии декомпенсированного ЦП. Критерии паренхиматозной декомпенсации ЛАБОРАТОРНЫЕ СИНДРОМЫ
КЛЮЧЕВЫЕ: • гипербилирубинемия • цитолиза • холестаза • гепатодепрессии –понижение общего белка менее 65 г/л, альбумина менее 30 г/л, холинэстеразы менее 1000 ед/л, холестерина менее 2, 9 мкмоль/л и активности протромбинового комплекса менее 60 %. • • ВСПОМОГАТЕЛЬНЫЕ: • ДВС-синдром • мезенхимально- воспалительный синдром. Критерии декомпенсированного ЦП. Критерии паренхиматозной декомпенсации ЛАБОРАТОРНЫЕ СИНДРОМЫ
 • • • • КЛЮЧЕВЫЕ: гепатомегалия спленомегалия асцит голова медузы выраженное варикозной расщирение вен пищевода, желудка и геморраидальных вен портокавальной энцефалопатии кровотечение из портокавальных анастамозов гиперспленизм. ВСПОМОГАТЕЛЬНЫЕ: иинфекционно-септический мальабсорбции мальдигистии диареи стеатореи более 5 г/сут. • • ЛАБОРАТОРНЫЕ СИНДРОМЫ. КЛЮЧЕВЫЕ –гиперспленизма, индикаторы шунтирования ( увеличение в сыворотке крови аммиака, фенолов, жирных кислот с короткой цепью, аминокислот – тирозина, фенилаланина, трипофана, метионина ). КРИТЕРИИ СОСУДИСТОЙ ДЕКОМПЕНСАЦИИ
• • • • КЛЮЧЕВЫЕ: гепатомегалия спленомегалия асцит голова медузы выраженное варикозной расщирение вен пищевода, желудка и геморраидальных вен портокавальной энцефалопатии кровотечение из портокавальных анастамозов гиперспленизм. ВСПОМОГАТЕЛЬНЫЕ: иинфекционно-септический мальабсорбции мальдигистии диареи стеатореи более 5 г/сут. • • ЛАБОРАТОРНЫЕ СИНДРОМЫ. КЛЮЧЕВЫЕ –гиперспленизма, индикаторы шунтирования ( увеличение в сыворотке крови аммиака, фенолов, жирных кислот с короткой цепью, аминокислот – тирозина, фенилаланина, трипофана, метионина ). КРИТЕРИИ СОСУДИСТОЙ ДЕКОМПЕНСАЦИИ
 • • 1. Печеночная энцефалопатия. 2. Кома. 3. Портокавальная энцефалапатия. 4. Кровотечения из портокавальных анастомозов. 5. Тромбоз воротной вены. 6. Цирроз – рак. 7. Перитонит-асцит. 8. Инфекционно-септические осложнения. Осложнения ЦП
• • 1. Печеночная энцефалопатия. 2. Кома. 3. Портокавальная энцефалапатия. 4. Кровотечения из портокавальных анастомозов. 5. Тромбоз воротной вены. 6. Цирроз – рак. 7. Перитонит-асцит. 8. Инфекционно-септические осложнения. Осложнения ЦП
 Основные биохимические синдромы при хронических заболеваниях печени ЦИТОЛИЗ – повышение Ас. АТ , Ал. АТ , ГДГ , ЛДГ железо , витамин В 12 . ХОЛЕСТАЗ – повышение коньюгированного билирубина ЩФ , у- ГТП , ЛАП, 5 – нуклеотидаза , холестерин . ПОЛИКЛОНАЛЬНАЯ ГАММАПАТИЯ – повышение общего белка, глобулинов, в и у глобулины, А, 1, 1 М, осадочные коллоидальные пробы +. НЕДОСТАТОЧНОСТЬ - снижение альбуминов, протромбинового комплекса, СИНТЕТИЧЕСКОЙ холинэстеразы, холестерина. ФУНКЦИИ ПЕЧЕНИ ПЕЧЕНОЧНАЯ повышение аммиака, общего амминного азота, ГИПЕРАЗОТЕМИЯ - фенолы, индикана, роматических аминокислот (фенилаланин, тирозин, триптофан
Основные биохимические синдромы при хронических заболеваниях печени ЦИТОЛИЗ – повышение Ас. АТ , Ал. АТ , ГДГ , ЛДГ железо , витамин В 12 . ХОЛЕСТАЗ – повышение коньюгированного билирубина ЩФ , у- ГТП , ЛАП, 5 – нуклеотидаза , холестерин . ПОЛИКЛОНАЛЬНАЯ ГАММАПАТИЯ – повышение общего белка, глобулинов, в и у глобулины, А, 1, 1 М, осадочные коллоидальные пробы +. НЕДОСТАТОЧНОСТЬ - снижение альбуминов, протромбинового комплекса, СИНТЕТИЧЕСКОЙ холинэстеразы, холестерина. ФУНКЦИИ ПЕЧЕНИ ПЕЧЕНОЧНАЯ повышение аммиака, общего амминного азота, ГИПЕРАЗОТЕМИЯ - фенолы, индикана, роматических аминокислот (фенилаланин, тирозин, триптофан
 печёночная кома кровотечение из варикозно– расширенных вен тромбоз в системе воротной вены гепаторенальный синдром формирование рака печени— гепатоцеллюлярной карциномы инфекционные осложнения— пневмонии, «спонтанный» перитонит Осложнения
печёночная кома кровотечение из варикозно– расширенных вен тромбоз в системе воротной вены гепаторенальный синдром формирование рака печени— гепатоцеллюлярной карциномы инфекционные осложнения— пневмонии, «спонтанный» перитонит Осложнения
 Лечение
Лечение
 ЦИРРОЗА ПЕЧЕНИ НВе. Аg НВV Стратегия лечения + или - + Компенсированный: терапия интерфероном альфа, пегилированным интерфероном альфа-2 а или интерфероном альфа-2 Ь (требуется мониторирование), ламивудином, адефовиром*' или энтекавиром 1' + или - + Декомпенсированный: щадящая** терапия ламивудином, адефовиром Оптимальное время лечения не установлено + или - + Трансплантация печени + или - - Компенсированный — наблюдение + или - - Декомпенсированный — трансплантация печени * НВУ ^NА >105 копий в 1 мл; этот показатель выбран произвольно и может быть ниже у пациентов при декомпенсированном циррозе печени. ** Пациенты с ламивудинрезистентным НВУ могут отвечать на терапию адефовиромр или энтекавиром
ЦИРРОЗА ПЕЧЕНИ НВе. Аg НВV Стратегия лечения + или - + Компенсированный: терапия интерфероном альфа, пегилированным интерфероном альфа-2 а или интерфероном альфа-2 Ь (требуется мониторирование), ламивудином, адефовиром*' или энтекавиром 1' + или - + Декомпенсированный: щадящая** терапия ламивудином, адефовиром Оптимальное время лечения не установлено + или - + Трансплантация печени + или - - Компенсированный — наблюдение + или - - Декомпенсированный — трансплантация печени * НВУ ^NА >105 копий в 1 мл; этот показатель выбран произвольно и может быть ниже у пациентов при декомпенсированном циррозе печени. ** Пациенты с ламивудинрезистентным НВУ могут отвечать на терапию адефовиромр или энтекавиром
 Этиологическое лечение цирроза печени -Противовирусная терапия
Этиологическое лечение цирроза печени -Противовирусная терапия
 должна быть полноценной, содержащей 70— 100 г белка (1— 1, 5 г на 1 кг массы тела), 80— 90 г жиров (из них 50 % — растительного происхождения), 400— 500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром). Диета при ЦП
должна быть полноценной, содержащей 70— 100 г белка (1— 1, 5 г на 1 кг массы тела), 80— 90 г жиров (из них 50 % — растительного происхождения), 400— 500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром). Диета при ЦП
 Медикаментозное лечение Урсодезоксихолевая кислота - для восполнения дефицита жёлчных кислот в кишечнике Сорбенты - Лактулоза (Дюфалак) Гепатопротекторы Адеметионин (Гептрал) Орнитин (Гепа-Мерц) Фосфолипиды (Фосфоглив, Эссенциале, Эсливер) Измельчённые плоды расторопши пятнистой Клеточная терапия - для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ.
Медикаментозное лечение Урсодезоксихолевая кислота - для восполнения дефицита жёлчных кислот в кишечнике Сорбенты - Лактулоза (Дюфалак) Гепатопротекторы Адеметионин (Гептрал) Орнитин (Гепа-Мерц) Фосфолипиды (Фосфоглив, Эссенциале, Эсливер) Измельчённые плоды расторопши пятнистой Клеточная терапия - для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ.
 Метаболическая терапия с целью улучшить метаболизм гепатоцитов: - витамины группы В (В 1, В 6, В 2, В 12) п/к или в/м курсом 15 -20 инъекций; - рибоксин - таблетки по 0, 2 г внутрь по 2 таб. 3 раза в день или 2% раствор в/в по 10 мл курсом 10 -12 дней; - липоевая кислота - внутрь по 0, 025 -0, 05 3 раза в день или в/м по 2 -4 мл в день. Курс 20 -30 дней; - эссенциале - по 2 капсулы 3 раза в день. Курс 1 -2 месяца. Или по 5 -10 мл в/в. Не рекомендуется при синдроме холестаза. - кокарбоксилаза по 50 мг в/м 1 раз в день. Курс 20 дней. - витамин Е - по 1 капсуле 2 -3 раза в день. Курс 1 -2 месяца.
Метаболическая терапия с целью улучшить метаболизм гепатоцитов: - витамины группы В (В 1, В 6, В 2, В 12) п/к или в/м курсом 15 -20 инъекций; - рибоксин - таблетки по 0, 2 г внутрь по 2 таб. 3 раза в день или 2% раствор в/в по 10 мл курсом 10 -12 дней; - липоевая кислота - внутрь по 0, 025 -0, 05 3 раза в день или в/м по 2 -4 мл в день. Курс 20 -30 дней; - эссенциале - по 2 капсулы 3 раза в день. Курс 1 -2 месяца. Или по 5 -10 мл в/в. Не рекомендуется при синдроме холестаза. - кокарбоксилаза по 50 мг в/м 1 раз в день. Курс 20 дней. - витамин Е - по 1 капсуле 2 -3 раза в день. Курс 1 -2 месяца.
 Иммунодепрессантная терапия: - глюкокортикостероиды; - делагил; - азатиоприн и др. цитостатики.
Иммунодепрессантная терапия: - глюкокортикостероиды; - делагил; - азатиоприн и др. цитостатики.
 мочегонные препараты (фуросемид, гипотиазид); белковые препараты в/в (альбумин, нативная или свежезамороженная плазма). Если не помогает диета, мочегонные препараты, белковые препараты - производят парацентез Лечение отечно-асцитического синдрома:
мочегонные препараты (фуросемид, гипотиазид); белковые препараты в/в (альбумин, нативная или свежезамороженная плазма). Если не помогает диета, мочегонные препараты, белковые препараты - производят парацентез Лечение отечно-асцитического синдрома:
 - холестирамин; - антигистаминные препараты; - билингин; - урсодезоксихолевая кислота; - рифампицин. При холестазе
- холестирамин; - антигистаминные препараты; - билингин; - урсодезоксихолевая кислота; - рифампицин. При холестазе
 1) врожденный или приобретенный цирроз печени в терминальной стадии; 2) врожденные метаболические нарушения; 3) синдром Бадда — Киари; 4) первичные злокачественные опухоли печени. Основные показания для трансплантации печени:
1) врожденный или приобретенный цирроз печени в терминальной стадии; 2) врожденные метаболические нарушения; 3) синдром Бадда — Киари; 4) первичные злокачественные опухоли печени. Основные показания для трансплантации печени:
 предупреждение заражения острым вирусным гепатитом отказ от алкоголя защита от гепатотоксических препаратов Профилактические мероприятия
предупреждение заражения острым вирусным гепатитом отказ от алкоголя защита от гепатотоксических препаратов Профилактические мероприятия
 Схема иммунизации взрослых ТРИ прививки: две первые с интервалом 1 мес, третья - через 6 мес. Защитный уровень анти-HBs-Аb (10 МЕ/л и выше) достигается после полного курса иммунизации у 85 -95 % вакцинированных. Ревакцинация проводится через 7 лет. Профилактика вирусных Не нуждаются в вакцинации: гепатитов * носители HBs-Ag *люди, имеющие достаточный уровень anti. HBs-Аb в результате перенесенной инфекции
Схема иммунизации взрослых ТРИ прививки: две первые с интервалом 1 мес, третья - через 6 мес. Защитный уровень анти-HBs-Аb (10 МЕ/л и выше) достигается после полного курса иммунизации у 85 -95 % вакцинированных. Ревакцинация проводится через 7 лет. Профилактика вирусных Не нуждаются в вакцинации: гепатитов * носители HBs-Ag *люди, имеющие достаточный уровень anti. HBs-Аb в результате перенесенной инфекции
 Вакцины 1. Комбиотех ЛТД (20, 0 мкг антигена в 1 мл) Ампулы по 1 мл. На вакцинацию - 1 мл (20 мкг) 2. НВ-Vax П "Мерк Шарп и Доум" ( 10, 0 мкг антигена в 1 мл) Флаконы по 1 мл с 10 и 40 мкг. На вакцинацию - 1 мл (20 мкг): по 0, 5 мл с 5 мкг и 2, 5 мкг 3. Энджерикс-В "Смит-Кляйн. Бигем"(10, 0 мкг антигена в 1 мл) Флаконы по 1 мл и 0, 5 мл. На вакцинацию - 1 мл (20 мкг) 4. Rec-HBs-Ag, Куба (20, 0 мкг антигена в 1 мл) Флаконы по 1 мл. На вакцинацию - 1 мл (20 мкг)
Вакцины 1. Комбиотех ЛТД (20, 0 мкг антигена в 1 мл) Ампулы по 1 мл. На вакцинацию - 1 мл (20 мкг) 2. НВ-Vax П "Мерк Шарп и Доум" ( 10, 0 мкг антигена в 1 мл) Флаконы по 1 мл с 10 и 40 мкг. На вакцинацию - 1 мл (20 мкг): по 0, 5 мл с 5 мкг и 2, 5 мкг 3. Энджерикс-В "Смит-Кляйн. Бигем"(10, 0 мкг антигена в 1 мл) Флаконы по 1 мл и 0, 5 мл. На вакцинацию - 1 мл (20 мкг) 4. Rec-HBs-Ag, Куба (20, 0 мкг антигена в 1 мл) Флаконы по 1 мл. На вакцинацию - 1 мл (20 мкг)


