fd0957312d1410f7d8b8314e64dab8da.ppt
- Количество слайдов: 87

Хронические воспалительные болезни и пороки развития бронхов и легких Профессор кафедры педиатрии ИПО Ширяева Г. П.

План лекции n Хроническая пневмония n Пороки развития трахеи, бронхов и легких n Поражения легких при первичных иммунодефицитах n Лечение хронической воспалительной бронхолегочной патологии

Хроническая пневмония (J 47. 0) n Этот диагноз ставится при выявлении у ребенка локального пневмосклероза с деформацией бронхов, сопровождающегося рецидивами воспаления в бронхах и (или) легочной ткани и стойкими влажными хрипами. Он кодируется в рубрике J 47 «бронхоэктатическая болезнь» как J 47. 01. n Хронический воспалительный процесс в структурно нарушенных и функционально неполноценных бронхах реализуется и поддерживается бактериальной флорой.

Причины хронической пневмонии n несвоевременное и неправильное лечение n затяжной сегментарный процесс n наличие врожденных пороков бронхов и легких n стойкие ателектазы врожденные, вследствие инородного тела, инфекционные (корь, коклюш) n нарушения очищения бронхов (муковисцидоз, цилиарная дискинезия) n иммунодефицитные состояния

Морфологическая основа ХП n Ограниченный (сегментарный, долевой) пневмосклероз n n n (полный ателектатический и частичный гипотелектатический) с деформацией бронхов в его зоне Хронический локальный бронхит Нарушение проходимости на уровне мелких бронхов. Хроническое воспаление в бронхах приводит к гиперплазии слизистой оболочки, метаплазии ее эпителия в плоский, а в отдельных участках — атрофии слизистой. Поражение сосудов с резким снижением легочного кровотока в зоне воспаления важный признак ХП. Вздутие части альвеол может способствовать сохранению объема сегмента (дистелектатический пневмосклероз).

Этиология воспалительного процесса n Бескапсульная гемофильная палочка (60 70 %). n Пневмококки (30 40%), как в монокультуре, так и в ассоциациях. n Из макролидов лишь азитромицин активен в отношении гемофильной палочки; ее чувствитель ность снижается у леченных больных (за счет беталактамаз), но она сохраняется к амоксицимин /клавуланату и цефалоспоринам 2 3 поколений. n М. Catarrhalis высевается у 4 10% больных, она чувствительна лишь к амоксициллцну/ клавуланату, макролидам, аминогликозидам.

Клиническая картина ХП Признаки Односторон няя ХП Двусторон няя ХП Пневмония в анамнезе Обострения более 3 в год Деформации грудной клетки Мокрота: слизистая гнойная не отделяется Хрипы распространенные. Обструктивный синдром Эндобронхит: гнойный распространенный Объем: 1 4 сегмента 5 9 сегментов >10 сегментов Гипоксемия Синусит Деформация концевых фаланг Легочная гипертензия 10 8 30 13 36 51 15 22 52 24 60 40 29* 12 43 62 48 15 58 27 88 45 66 82 17 73 10 43** 23 6 5

Двусторонняя хроническая пневмония (при исключении пороков развития и системных заболеваний) n Дети с распространением бронхита на противоположное легкое при обострении ХП (около 13%) n Они не являются суммой поражений двух легких, а представляет собой качественно иной процесс, который сближает их с распространен ными поражениями (синдромы Вильямса Кэмпбелла, Картагенера и др. ). n Они требуют более интенсивного и длительного лечения и более пристального диспансерного наблюдения, включая оценку состояния сердечно сосудистой системы, особенно при занятиях физкультурой и спортом.

Физикальные данные n Над зоной поражения определяется притупление n n n перкуторного звука, ослабленное дыхание, иногда с удлиненным выдохом. При меньших по объему поражениях выслушивается жесткое дыхание, в отдельных случаях у детей раннего возраста своеобразное «скрипучее» . Типичными являются влажные средне и мелкопузырчатые хрипы над зоной поражения, часто выходя за ее пределы, особенно при обострениях. Сухие хрипы, особенно при обострениях ХП, во время которых может присоединяться обструктивный синдром. Яркие симптомы наблюдаются при поражении левой нижней доли, особенно в сочетании с поражением язычковых сегментов, менее яркие — правой нижней доли. Изолированное поражение средней доли и язычковых клиентов сегментов обычно малосимптомно.

Результаты дополнительных исследований n Бронхоскопическая картина тесно коррелирует с выражен n n ностью клинических проявлений и фазой болезни, варьируя в широких пределах от локального до распространенного и от катарального до катарально гнойного эндобронхита; ФВД у 70 % детей с ХП отмечается вентиляционная недостаточ ность (ВН). У детей с однодолевыми поражениями ВН незначи тельна, обычно не превышая I II степени. При двудолевом процессе в одном легком в 10 % случаев ВН достигает III степени, а при двусторонней ХП ВН Ш степени выявляется у половины больных. При ВН I II степени преобладают обструктивные, а при III степени рестриктивные и комбинированные нарушения вентиляции. Постоянная гипоксемия свойственна лишь части детей с двусторонними поражениями, что объясняет большую редкость развития у больных ХП симптома «барабанных пальцев» . Изменения гемограммы отмечаются лишь при обострении ХП (умеренный лейкоцитоз с нейтрофилезом и палочкоядерным сдвигом, увеличение СОЭ).

Результаты дополнительных исследований n Компьютерная томография выявляет участки пневмосклероза, но уступает бронхографии, т. к. не позволяет оценить характер изменения бронхов, в т. ч. в соседних с пневмосклерозом сегментах, что важно для выбора тактики лечения. КТ в режим воздушной бронхограммы, однако, выявляет расширения бронхов. n Бронхография основной метод визуализации бронхов при ХП. В зоне поражения видно сближение бронхов, потерю их конусности, неоднородность изменений, наличие в пораженном отделе как деформированных, так и расширенных по цилиндрическому типу бронхов и различная глубина их контрастирования.

Рентгенологические данные n Пневмосклероз обусловливает сближение элементов легочного рисунка в зоне поражения, повышение воздушности соседних сегментов, смещение срединной ни в сторону поражения. n При ателектатическом пневмосклерозе в зоне поражения определяется гомогенная тень с четкой границей. n Для выявления изменений в нижней доле левого легкого необходим более жесткий снимок, на котором видны межпозвоночные промежутки за тенью сердца. n Среднедолевые и язычковые поражения лучшие видны на снимке в гиперлордозе

Течение ХП n Характеризуется сменой ремиссий и обострений, обычно n n возникают на фоне или после ОРВИ Протекают по бронхитическому типу и сопровождаются общими нарушениями (повышение температуры тела, недомогание, слабость потеря аппетита) и гематологическими сдвигами. Физикальные и бронхоскопические изменения нередко выходят за пределы пораженного участка и больного легкого. Ликвидация обострения занимает от 2 3 до 4 6 нед. и более. Небольшая часть обострений ХП сопровождается симптомами острой пневмонии с ее локализацией вне зоны хронического процесса. Активность воспалительного процесса может сохраняться и во время ремиссии

Прогноз n У больных ХП не наблюдается прогрессирования n n процесса на протяжении детского и подросткового возраста. Характер и объем бронхиальных деформаций не меняются. С возрастом обострения возникают реже, умень шается выраженность основных симптомов болезни. Значительно улучшается функция внешнего дыха ния: у 85 % детей с поражением одной доли через 6 12 лет наблюдается нормальная вентиляционная функция легких, у 15% минимальная ВН. Физическое развитие у большинства детей не нару шается, причем длительность болезни не влияет на этот показатель.

Пороки развития трахеи, бронхов и легких n Связанные с недоразвитием структур: агенезия, аплазия, n n n гипоплазия легких (Q 33). Пороки трахеи и бронхов (Q 32): А. Распространенные: трахеобронхомегалия, трахеобронхо маляция, синдром Вильямса Кемпбелла, бронхомаляция; бронхиолоэктатическая эмфизема; Б. Ограниченные: стенозы трахеи, лобарная эмфизема, дивертикулы трахеи и бронхов, трахео бронхопищеводные свищи; Кисты легких Секвестрация легких Синдром Картагенера Пороки развития легочных сосудов: агенезия и гипоплазия легочной артерии и ее ветвей; артериовенозные аневризмы; аномальное впадение легочных вен.

Недоразвитие легких n Агенезия (отсутствие легкого вместе с главным бронхом Q 33. 3) и n n n аплазия (отсутствие ткани легкого при наличии рудиментарного главного бронха) легких и отдельных долей у 50 60% больных сопровождается пороками развития других органов: сердца, мочеполовой системы, диафрагмальной грыжей, дефектами позвонков и ребер. Первые признаки проявляются в раннем возрасте отставанием в физичес ком развитии. Грудная клетка на стороне поражения уплощена, выявляется сколиоз с выпуклостью в здоровую сторону, часто формируются «барабанные пальцы» . Характерно ослабление дыхания, выраженное смещение средостения в больную сторону, одышка, пролабирование здорового легкого через переднее средостение (медиастинальная легочная грыжа). Диагноз подтверждается при бронхоскопии или КТ, дифференцировать приходится с диафрагмальной грыжей, ателектазом, пневмонией, плевритом. Прогноз зависит от наличия сопутствующих аномалий и состояния здорового легкого, в котором может развиться хронический бронхит. Лечение консервативное, возможна трансплантация легкого.

Недоразвитие легких (гипоплазия легкого (Q 33. 6) n одновременное недоразвитие бронхов и легочной паренхимы. n При простой гипоплазии имеется равномерное недоразвитие всего легкого, доли или сегментов с редукцией бронхиального дерева (до 5 10 генерации вмеси 18 24 в норме). n При кистозной гипоплазии недоразвитие легкого сопровождается кистозным перерождением респираторного отдела. Чаще (77%) поражается левое легкое, нижние доли вдвое чаще, чем верхние. Первые признаки заболевания (пневмония или бронхит) появляются на 1 2 м году жизни, повторные эпизоды той же локализации возникают обычно 3 6 раз в год. n Характерно наличие влажного постоянного кашля с гнойной мокротой, влажные хрипы на фоне ослабленного дыхания. Физическое развитие страдает у трети детей, деформация грудной клетки уплощение над зоной поражения и сколиоз. n Течение кистозной гипоплазии более тяжелое, сопровождается хронически гнойным эндобронхитом, признаками интоксикации.

Недоразвитие легких (гипоплазия легкого (Q 33. 6) n Рентгенологические деформация легочного рисунка в n n зоне поражении компенсаторная эмфизема остальных сегментов легкого, смещение средостения, нередко легочная грыжа. Бронхография выявляет резкое сближение, деформация и укорочение пораженных бронхов, смещение бронхов непораженных сегментов. Бронхоскопия выявляет признаки уменьшения объема пораженного участка и, практически всегда, гнойный эндобронхит. Пневмосцинтиграфия выявляет резкое снижение кровотока в пораженной зоне. При исследовании ФВД у 85% больных выявляются вентиляционные нарушения, чаще обструктивные. Гипоксемия выявляется у половины больных. Дифференциальная диагностика проводится с хронической пневмонией, поликистозом легких, распространенными пороками бронхов, муковисцидозом. Лечение оперативное, при вовлечении 1 2 сегментов консервативное.

Распространенные пороки трахеи и бронхов: трахеобронхомегалия (ТБМ - синдром Мунье-Куна) n Врожденное расширение трахеи и крупных бронхов, связанное с n n истончением хрящей и дефицитом эластических и мышечных волокон в мембранозной части трахеи. Клиническая картина разнообразна от бессимптомной до прог рессирующего процесса, связанного с развитием воспалительных изменений и дыхательной недостаточности. Проявляется кашлем вибрирующего характера с гнойной мокротой, шумным «мурлыка ющим» дыханием. Нередко возникают приступы удушья. Первые признаки возникают в виде рецидивирующего крупа, обструктив ного бронхита или пневмонии с затяжным течением Исследование ФВД выявляет обструктивные или комбинирован ные нарушения вентиляции. Диагноз ТБМ вероятен, если диаметр трахеи на прямой рентгенограмме больше или равен поперечнику грудных позвонков, он подтверждается при бронхоскопии и/или томографии. Течение и прогноз зависят от распространенности и тяжести поражения легких. Лечение консервативное. Оперативное лечение в виде резекции пораженных участков легких, может приводить к прогрессированию заболевания.

Трахеобронхомаляция, бронхомаляция (Q 32. 0) Повышенная подвижность стенок трахеи и бронхов связанная с дефектами их хрящевого и соединительно тканного каркаса. Чаще наблюдаются первичные формы, вторичные (вследствие давления сосудистого кольца или в зоне трахеопищеводного свища) встречаются реже. «Размягчение» стенок трахеи приводит к ее сужению, что проявляется свистящим дыха нием, одышкой, при односторонней бронхомаляции сухие свистящие хрипы могут быть односторонними. Симптомы усиливаются присоеди нении ОРЗ и сохраняются после выздоровления. При наличии дефекта в проксимальных отделах бронхов могут формироваться пневмосклероти ческие изменения и бронхоэктазы. n Исследование ФВД выявляет обструктивные или комбинированные нарушения. n У детей с возрастом хрящевой каркас трахеи и бронхов укрепляется и признаки трахеобронхомаляции могут исчезать к возрасту 2 3 лет без лечения. Трахеобронхомаляцию следует заподозрить при сохранении обструктивных изменений по окончании (через 2 недели и более) обструк тивного бронхита; они, как правило, остаются рефрактерными к симпато миметикам, которые могут усилить обструкцию. Диагноз подтверждается при бронхоскопии при спонтанном дыхании, т. к. применение миорелак сантов может нивелировать эти изменения. n Лечение при отсутствии гипоксемии не требуется. В качестве бронходила таторов используют ипратропия бромид. При выраженных признаках стеноза трахеи проводят интубацию и ИВЛ, возможно хирургическое лечение, эндопротезирование с использованием стентов, часто приводит к осложнениям. n

Синдром Вильямса-Кемпбелла n Вариант бронхомаляции в виде недоразвития хрящевых колец бронхов 3 8 порядка. Дистальнее зоны поражения хрящевая ткань появляется вновь, кроме того, хрящ сохраняется в бифуркационных углах бронхов. n Эти изменения ведут к резкому повышению дыха тельной подвижности бронхов, затрудняют их очищение из за неэффективности кашля, что приводит к формированию гнойного эндобронхита, бронхоэктазов и пневмосклероза. n Дефект обычно имеет распространенный двусторонний характер, редко ограниченный.

Клиника, течение синдрома В К n Симптомы почти у всех больных проявляются в первые 3 года жизни в виде пневмонии или обструктивного бронхита. В дальнейшем появляется постоянный влажный кашель с гнойной мокротой, деформация грудной клетки, утолщаются концевые фаланги пальцев. n Задержка физического развития выявляется у половины больных. Характерны рассеянные влажные, преимущественно среднепузырчатые хрипы и обоих легких и сухие свистящие хрипы. Выдох удлинен. n В ремиссии количество хрипов снижается, обструкция часто исчезает. Нарастание дыхательной недостаточности с возрастом приводит к формированию легочного сердца.

Диагностика и лечение n Рентгенологически видно усиление и грубая деформация легочного n n n рисунка, кольцевидные либо овальные просветления с уплотненными стенками (расширения бронхов). Бронхография выявляет локальные расширения, главным образом, сегментарных или субсегментарных бронхов, при контурном контрас тировании (Хитраст) спадение на вдохе и расширение на выдохе. На ФВД выявляются обструктивные нарушения и симптом «воздушной ловушки» . Дифференциальная диагностика проводится с муковисцидозом, первичными иммунодефицитными состояниями, бронхиальной астмой, другими распространенными пороками развития бронхов, хронический аспирацией пищи. При бронхомаляции расширение бронхов и симптоматика выражены в меньшей степени. Прогноз серьезный, что связано с частым (у половины больных) прогрессировании процесса, развитием легочной гипертензии и формированием легочного сердца. Лечение консервативное: борьба с гнойным эндобронхитом, профилактика легочного сердца.

Бронхиолоэктатическая эмфизема n Это недоразвитие хрящевого каркаса периферических отделов бронхиального дерева с развитием бронхиолоэктазов и эмфиземы. Начало проявлений чаще в возрасте 4 8 лет, характерны частые обострения, сопровождающи еся постоянным влажным кашлем и мелко и среднепузырчатыми хрипами, дыхательной недостаточностью с деформацией концевых фаланг пальцев. Астматические приступы часто переходят в астматический статус. Бронхоскопически определяется диффузный катарально гнойный эндобронхит.

Диагностика и лечение n Рентгенологически видно эмфизематозное вздутие легких и n n диффузное сетчатое усиление легочного рисунка. Бронхография обнаруживает распространенные измене ния бронхов, включая эктазии и деформации в самых дистальных ветвях. При исследовании ФВД у всех детей определяются выраженные обструкции» рестриктивные нарушения вентиляции при отрицательных пробах с бронходилататорами, а также хроническая гипоксемия. Нередко формирование хронического легочно го сердца вследствие повышения внутриальвеолярного давления. Дифференциальная диагностика проводится с другими распространенными пороками развития бронхов, муковисцидозом, альвеолитами и бронхиальной астмой. Прогноз серьезный, при настойчивой и правильной терапии можно добиться вре менной стабилизации процесса, но полностью предотвратить прогрессирование заболе вания обычно не удается. Лечение: консервативное.

Ограниченные пороки трахеи и бронхов Стенозы трахеи (Q 32. 3) n Связаны со сдавлением трахеи извне (аномальный сосуд и др. ) или n n n замыканием хрящевых колец. Клиника: симптомы экспираторного стридора сразу после рождения ребенка. При выраженном стенозе может быть затруднен и вдох. Стридор усиливается при физической нагрузке, беспокойстве, приеме пищи и особенно при ОРВИ. Экспираторный стридор сочетается с рецидивирующим (часто) обструктивным бронхитом, с приступами удушья или эпизодами затрудненного дыхания, напоминающими круп. Сужение трахеи в ряде случаев выявляется на томограммах или КТ, но основным диагностическим исследованием является бронхоскопия. При стенозе трахеи обязательно рентгеноконтраст ное исследование пищевода для исключения сдавления извне. Дифференциальная диагностика проводится с врожденным стридором на почве ларингомаляции, аспирационгным синдромом. Прогноз органических стенозов трахеи серьезный. Лечение хирургическое. При сдавлении трахеи извне проводят операцию на сосудах, при трахеомаляции используют стенты для укрепления каркаса трахеи, при ригидных стенозах проводят пластику трахеи.

Врожденная лобарная эмфизема (J 43. 8) n Возникает вследствие сужения долевого бронха из за сдавления его n n извне или гипертрофии слизистой. Возможна патология легочной паренхимы: гипоплазия эластических волокон и перерастяжение альвеол в результате задержки воздуха в измененном участке легкого. Симптомы болезни у новорожденных в виде острых приступов нарушения дыхания, особенно при ОРВИ, кормлении и физическом напряжении. У старших детей рецидивирующие пневмонии и бронхи ты чаще с поражением верхней доли левого легкого, иногда диагноз ставят лишь в подростковом возрасте. Характерны выбухание и отставание грудной клетки при дыхании на стороне поражения, участки коробочного звука и ослабления дыхания. У маленьких детей во время обострения возникает одышка, часто с цианозом, нередко требующее реанимационных мер. Рентгенологические признаки: повышение прозрачности зоны легкого с обеднением рисунка, расширение межреберных промежутков, смещение средостения в здоровую сторону, пролабирование через переднее средостение, сдавление соседних участков легкого. Диагноз подтверждается при КТ и бронхографии. Дифференциальная диагностика проводится со спонтанным пневмотораксом, солитарной кистой или множественными кистами легких, инородными телами бронхов, диафрагмальной грыжей. Лечение хирургическое удаление пораженной доли, при обострении процесса используют бронходилататоры, ИВЛ.

Дивертикулы трахеи и бронхов n Это одиночные или множественные выпячивания стенки трахеи и/или бронхов любой этиологии. Обычно они располагаются в мембранозной части или в промежутках между хрящевыми кольцами. Некоторые авторы считают дивертикулами рудиментарные добавочные бронхи. Дивертикулы трахеи и бронхов обычно клинически не проявляются и обнаруживаются при бронхоскопии или бронхографии. n Лечение: при нагноении возможно оперативное лечение.

Трахее- и бронхопищеводные свищи n При коротких и широких свищах симптомы Проявляются при первом же кормлении ребенка тяжелыми приступами удушья, кашля и цианоза. Быстро присоединяется тяжелая аспирационная пневмония. При узких сообщениях объем аспирируемой пищи может быть небольшим и они, как и синдром Хронической аспирации пищи, проявляются рецидивирующим бронхитом или пневмонией. Характерно обилие слизи при кашле. Диагностика осуществляется при заполнении пищевода контрастным веществом. n Лечение хирургическое.

Кисты легких (Q 33. 0) n Это воздушные или заполненные жидкостью полостные образования в легких. Возникают вследствие нарушения развития бронха (бронхиальная киста) или дисплазии легочной паренхимы. Могут быть одиночными и множественными. Нередко сочетаются с другими пороками развития легких, но могут быть бессимптомными и обнаруживаться случайно на снимке. n У детей, особенно раннего возраста, болезнь часто протекает как рецидивирующая пневмония в одном и том же участке легкого. Аускультативные изменения обычно отсутствуют. Осложнением КЛ может быть прорыв в плевральную полость с образованием пневмо или пиопневмоторакса. n В диагностике помогает КТ. Дифференциальный диагноз с туберкулезной каверной, онкологическими и паразитар ными заболеваниями. n Лечение хирургическое.

Секвестрация легких (Q 3. 2) n Сочетанный порок сосудистой системы и легкого, часть которого снабжается кровью из аномальной артерии (или артерий), отходящих m грудной или брюшной аорты или ее основных ветвей. Различают вне и внутридолевую секвестрацию. При внедолевой форме порочный участок лежит вне здоровой ткани легкого, отделяясь от него листком плевры. При внутридолевой форме аномальный участок расположен внутри нормальной легочной ткани. Секвестрация обычно локализуется в нижних долях легких. n Клинические проявления порока могут отсутствовать в течение ряда лет до развития инфекции в секвестрированном участке, протекающей с клинической картиной пневмонии, часто рецидивирующей. На снимке секвестрация выглядит как более или менее гомогенное затемнение, в некоторых случаях с кистозными изменениями. n Диагноз подтверждается при КТ и АПГ, дифференцировать приходится с хронической пневмонией, кистами, новообразовани ями, диафрагмальной грыжей. n Лечение хирургическое.

Первичная цилиарная дискинезия (ПЦД - J 98. 0) n Аутосомно рецессивное наследственное заболевание, в основе которого лежит нарушение синхронности движения и подвижности цилиарного эпителия. У больных выявлены мутации генов, в частности гена DNAH 5, расположенного на хромосоме 5 ц кодирующего синтез тяжелых цепей динеинов, являющихся основой внутренних структур ресничек цилиарного эпителия. Описаны и ряд других наследственных дефектов радиальных спиц и микротрубочек. Динеиновые ручки обеспечивают медленные движения ресничек, их дефект ведет к их неэффективности. n Следствием неподвижности ресничек является застой секрета, инфицирование и формирование хронического воспалительного процесса в верхних дыхательных путях и легких. Дисфункция цилиарного эпителия сочетается с неподвижностью сперматозоидов у мужчин и нарушением функции эпителия фаллопиевых труб у женщин.

Синдром Картагенера (Q 89. 3) n Характеризуется триадой признаков: обратным расположением внутренних органов, хроническим бронхолегочным процессом и синусопатией. Дефект динеиновых ручек реснитчатых клеток кишечника плода нарушает ротацию внутренних органов, что и приводит к их неправильному расположению. n Распространенность ПЦД оценивается от 1: 16 000 до 1: 30000. Обратное расположение органов имеется у 50% больных с ПЦД, однако ПЦД выявляется всего у 25% лиц с обратным расположением органов. n Симптоматика возникает обычно в раннем возрасте повторные ОРЗ, бронхиты и пневмонии, характерно развитие хронического синусита и/или рецидивирующего отита. В дальнейшем формируется хронический бронхит с бронхоэктазами и распространенным гнойным эндобронхитом, часто с деформацией грудной клетки и утолщением концевых фаланг пальцев. При синдроме Картагенера обычны участки сегментарного и долевого пневмосклероза с деформацией бронхов, чаще двусторонние. n ПЦД без обратного расположения органов обычно не сопровождается грубой патологией легких, что связано с меньшей степенью дисфункции ресничек.

Синдром Картагенера (Q 89. 3) n Диагноз синдрома Картагенера не труден, при его отсутствии ПЦД подтверждается исследованием подвижности ресничек (соскоб слизистой носа или бронхов не ранее, чем через 2 недели после ОРВИ или обострения) в фазово контрастном микроскопе, более надежно электронной микроскопией. В качестве скрининга можно использовать сахариновый тест: оценка времени перемещения крупинки сахарина по слизистой носа от переднего конца нижней раковины до носоглотки (до появления сладкого вкуса); при цилиарной дискинезии оно превышает 30 минут. n Лечение: постуральный дренаж в течение всей жизни, агрессивное антибактериальное лечение легочных обострений, синусита, отита. Показаны повторные курсы экспекторантов, введение Дорназы- альфа в ингаляциях и эндобронхиально, бронхолитики при симптомах обструкции. Показания к оперативному лечению ограничены из за опасности прогрессирования. Больной должен быть привит от гриппа и пневмококковой инфекции.

Поражения легких при первичных иммунодефицитах n В основе первичных иммунодефицитных состояний (ИДС) лежат генетические дефекты. Наиболее тяжелые легочные поражения возникают при гуморальных иммунных дефектах (D 80) гипо- и агаммаглобулинемии, болезни Брутона, вариабельном иммунодефиците (D 83), и комбинированных формах (D 81) швейцарской и ряде других. Это связано с неспособностью отвечать на инфекцию адекватной выработкой антител. При гипогаммаглобулинемии часто выявляется дефицит субклассов Ig. G, чаще Ig. G 4; однако и у тяжелых больных с хроническими процессами с нормальным содержанием Ig. G, Ig. M, Ig. A в 10% выявляется стойкое снижение одного или нескольких субклассов Ig. G (D 80. 3). n Дефекты Т-клеток (D 82) предрасполагают к развитию пневмоцистной, ЦМВ, грибковой инфекций, генетический дефект фагоцитарной функции (хроническая гранулематозная болезнь, дефекты системы интерферонагамма, его рецепторов и интерлейкина 12) к развитию генерализованного БЦЖ ита и БЦЖ остеита.

Поражения легких при первичных иммунодефицитах n Легочные поражения при ИДС обычно определяют прогноз. Пневмонии возникают в раннем возрасте, их отличает тяжесть, склонность к рецидивированию, быстрая хронизации с гнойным эндобронхитом и бронхоэктазами, частыми обострениями, гнойно септическими осложнени ями. Дыхательная недостаточность, гипоксемия, нарушения физического развития, раннее появление утолщений концевых фаланг пальцев позво ляют заподозрить ИДС, как и упорные отиты, синуситы, пиодермия, диспептические и неврологические расстройства. n Спектр бактериальных возбудителей у больных с гумораль ными дефектами мало отличается от такового у иммуноком петентных детей, так что их тяжесть связана не столько с особенностями флоры, сколько с неадекватным иммунным ответом.

Диагностика ИДС Особняком стоят дети с изолированным дефицитом Ig. A (D 80. 2), который часто проявляется лишь повышенной заболеваемостью ОРВИ, бронхитом (частота таких детей 1: 200), а нередко является находкой при обследовании. Более серьезны формы сочетанного дефицита Ig. A и некоторых субклассов Ig. G. n Частота ИДС среди больных хроническими бронхолегочными заболевания ми составляет 2, 3%, подозрение возникает при наличии нескольких признаков: • наличие в семье ребенка с ИДС, либо ранняя смерть ребенка; • развитие на 1 м году пневмонии, отитов, синуситов, парапроктита, абсцесса; • отставание в физическом развитии; упорные диспептические явления; • атрофия лимфатических узлов, лимфопения, лейкопения; • пневмоцистоз, генерализованный кандидоз; • большой объем процесса, бронхоэктазы, частые обострения (3 5 раз в год) n У детей этих категорий решает диагноз выявление низких уровней иммуноглобулинов (или гипогаммаглобулинемии менее 10%); эти исследования целесообразно прово дить всем детям с хронической патологией. Реже приходится прибегать к определению субклассов Ig. G. При подозрении на нарушение фагоцитоза проводят тест с тетразолием (NBT тест), низкие показатели которого подтверждают диагноз. n

Диагностика ИДС n Наличие у ребенка пневмоцистоза, упорного кандидоза, БЦЖ ита само по себе указывает на Т клеточный дефект; об этом же может говорить лимфопения. Иммунограмма (исследование клеточных субпопуляций) требуется этим детям для решения вопрос» о возможном вмешательстве в иммунную систему. n Изменения соотношения основных классов иммуноглобулинов у больных с хроническими заболеваниями без НДС наблюдается в 30%, обычно речь идет о повышении их уровня, что отражает тяжесть бронхолегочного процесса; они преходящи и их не следует считать признаком НДС. n Мнение о наличии «вторичного ИДС» у часто болеющих ОРЗ детей не имеет под собой основания, исследование иммунограммы в отсутствие клинических проявлений не имеют диагностического значения. n Прогноз при селективном дефиците Ig. A благоприятен, при тотальной недостаточности антител и комбинированной форме необходима трансплантация костного мозга. Создание эффективных иммунных препаратов и новых антибиотиков улучшают прогноз больных с гипогаммаглобулинемией.

Лечение Во время обострения должна проводиться комбинацией антибиотиков с учетом антибиотикограммы, один из них вводится внутривенно. Показаны удлиненные курсы до 3 4 недель и больше, переход на пероральный путь возможен после достижения выраженного эффекта. Увеличение высева грибов Candida (по частоте и степени обсемененности) требует включения противогрибковых препаратов (флюконазол и др. ). n Заместительная терапия детям с а или гипогаммаглобулинемией и комбинированной иммунной недостаточностью проводится в течение всей жизни. В/в иммуноглобулин вводят в дозе 0, 2 0, 4 г/кг в месяц, при обострении с таким расчетом, чтобы повысить уровень Ig. G больного до 400 600 мг%. n При низким уровне Ig. A введение иммуноглобулина может вызвать анафилактические реакции, связанные с наличием у больного Ig. E антител к Ig. A, их можно выявить лабораторно. В большинстве в/в иммуноглобули нов есть примесь Ig. A; сейчас созданы препараты, полностью, лишенные Ig. A, вводить которые безопасно. Для предупреждения аллергических реакций целесообразно назначение антигистаминных препаратов. Четких показаний в/в иммуноглобулина при селективной недостаточностью Ig. A не выработано, оно обосновано при сочетании дефицита Ig. A и субклассов Ig. G. n Попытки иммуномодулирующей терапии (тималин, Т активин, миелопид, лейкинферон, тимоген, ликопид, бактериальные лизаты) при разных формах ИДС, в т. ч. при селективном дефиците Ig. A не дали результатов. n

Лечение хронической воспалительной бронхолегочной патологии n Антибиотикотерапия: при обострение болезни, а также при ОРВИ для его профилактики. n Путь введения антибиотиков системный: при обострении лечение начинают с парентерального (в/в, в/м) с переходом на пероральный при улучшении процесса. При гнойном эндобронхите полезно внутрибронхиальное введение антибиотика при диагностической бронхоскопии (после промывания бронхов), в тяжелых случаях эту процедуру следует повторить. n С учетом преобладающих возбудителей используются антибиотики пенициллинового и цефалоспоринового ряда, макролиды, предпочтителен выбор по данным определения чувствительности возбудителя. n Длительность курса составляет 2 3 недели, в тяжелых случаях больше.

Cпектрацеф (цефдиторен) Пероральный цефалоспорин III поколения Широкий спектр активности, включающий грам(+) и грам(–) бактериальных возбудителей внебольничных инфекции Наиболее высокая активность против Streptococcus pneumoniae (включая ПРП*)среди всех пероральных b лактамов * ПРП – пенициллинорезистентные пневмококки Разработан компанией Мейджи, Япония, производится на заводе в Испании Козлов Р. С. , Дехнич А. В. Справочник по антимикробной терапии, 2012; Инструкция по применению Спектрацеф в РФ
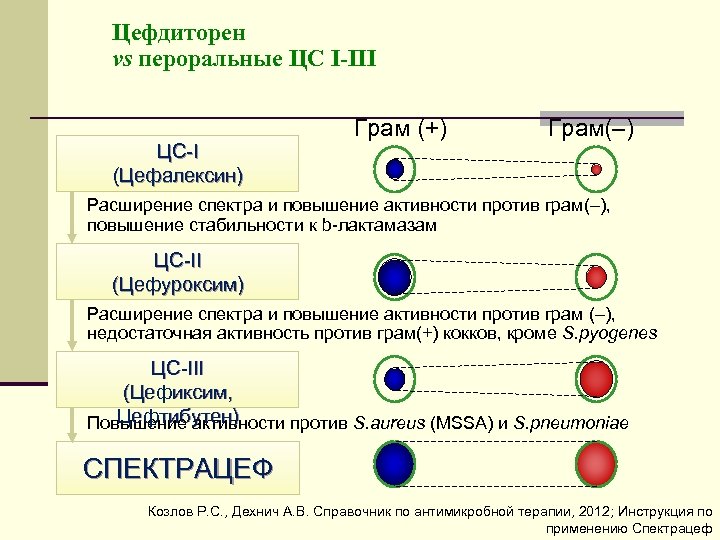
Цефдиторен vs пероральные ЦС I-III ЦС I (Цефалексин) Грам (+) Грам(–) Расширение спектра и повышение активности против грам(–), повышение стабильности к b лактамазам ЦС II (Цефуроксим) Расширение спектра и повышение активности против грам (–), недостаточная активность против грам(+) кокков, кроме S. pyogenes ЦС III (Цефиксим, Цефтибутен) Повышение активности против S. aureus (MSSA) и S. pneumoniae СПЕКТРАЦЕФ Козлов Р. С. , Дехнич А. В. Справочник по антимикробной терапии, 2012; Инструкция по применению Спектрацеф
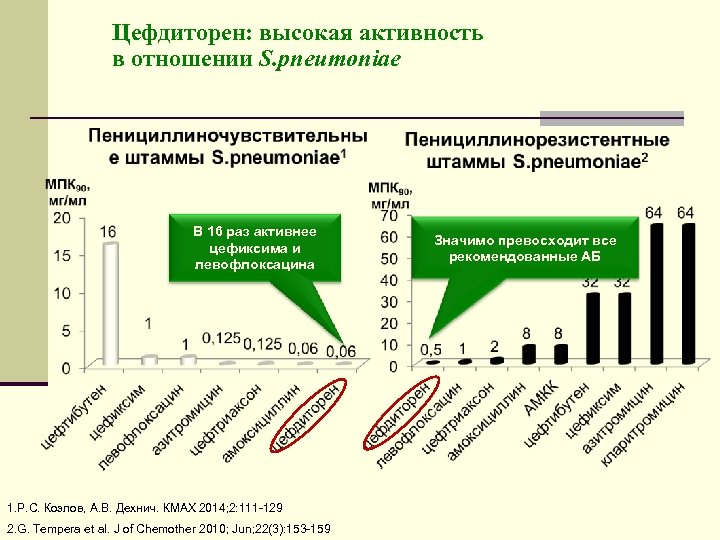
Цефдиторен: высокая активность в отношении S. pneumoniae В 16 раз активнее цефиксима и левофлоксацина 1. Р. С. Козлов, А. В. Дехнич. КМАХ 2014; 2: 111 129 2. G. Tempera et al. J of Chemother 2010; Jun; 22(3): 153 159 Значимо превосходит все рекомендованные АБ
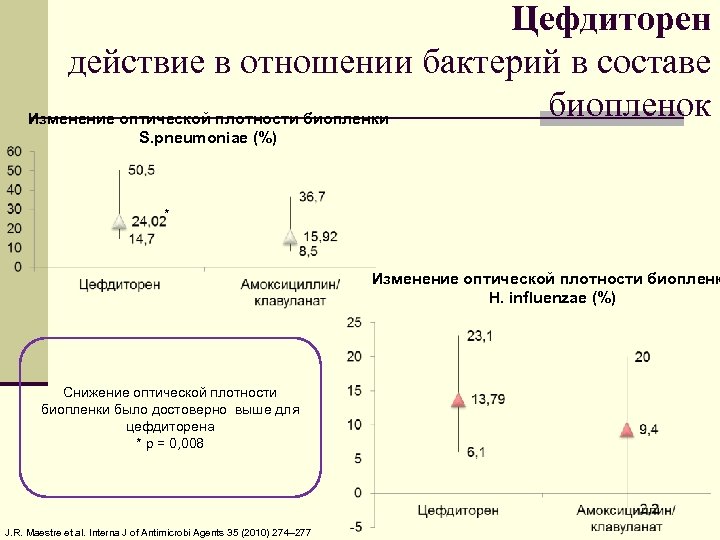
Цефдиторен действие в отношении бактерий в составе биопленок Изменение оптической плотности биопленки S. pneumoniae (%) * Изменение оптической плотности биопленк H. influenzae (%) Снижение оптической плотности биопленки было достоверно выше для цефдиторена * p = 0, 008 J. R. Maestre et al. Interna J of Antimicrobi Agents 35 (2010) 274– 277

Цефдиторен VS цефиксим (1) Цефдиторен в 16 раз активнее в отношении S. pneumoniae в 8 раз активнее в отношении H. influenzae Резистентных к цефдиторену штаммов S. pneumoniae в России в три раза меньше Р. С. Козлов, А. В. Дехнич. КМАХ 2014; 2(16): 111 129 * резистентные и промежуточно резистентные
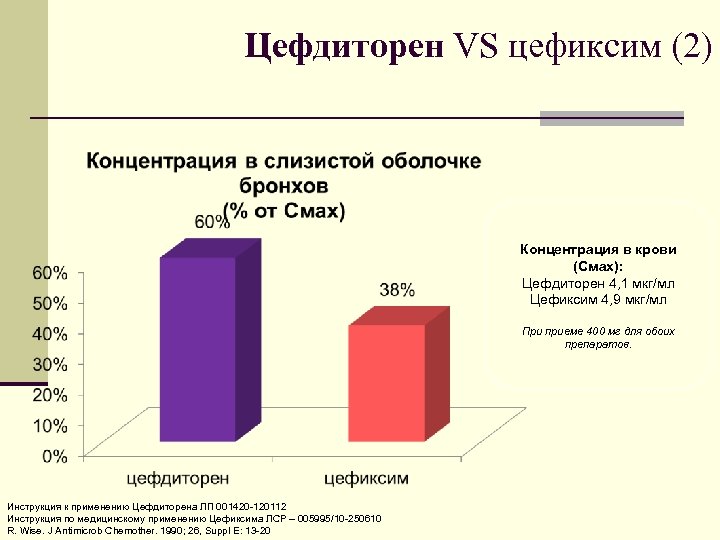
Цефдиторен VS цефиксим (2) Концентрация в крови (Смах): Цефдиторен 4, 1 мкг/мл Цефиксим 4, 9 мкг/мл При приеме 400 мг для обоих препаратов. Инструкция к применению Цефдиторена ЛП 001420 120112 Инструкция по медицинскому применению Цефиксима ЛСР – 005995/10 250610 R. Wise. J Antimicrob Chemother. 1990; 26, Suppl E: 13 20
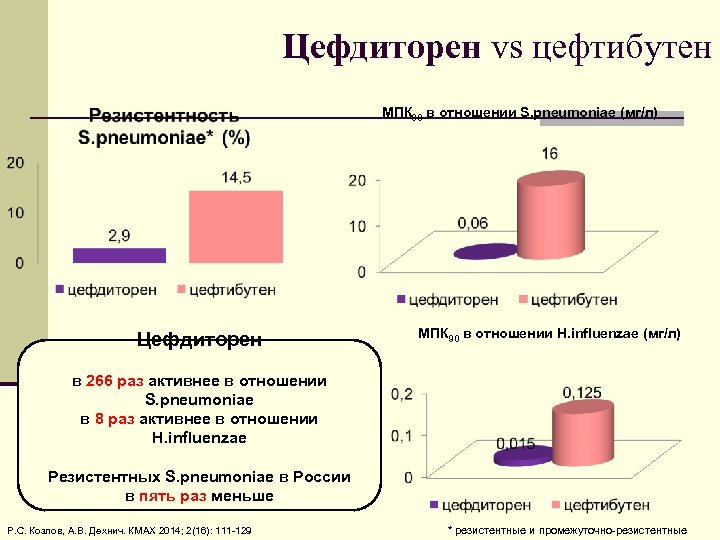
Цефдиторен vs цефтибутен МПК 90 в отношении S. pneumoniae (мг/л) Цефдиторен МПК 90 в отношении H. influenzae (мг/л) в 266 раз активнее в отношении S. pneumoniae в 8 раз активнее в отношении H. influenzae Резистентных S. pneumoniae в России в пять раз меньше Р. С. Козлов, А. В. Дехнич. КМАХ 2014; 2(16): 111 129 * резистентные и промежуточно резистентные
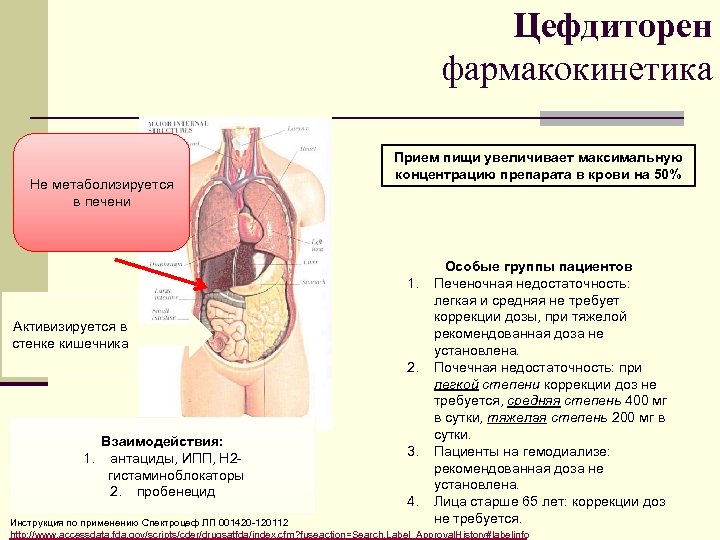
Цефдиторен фармакокинетика Не метаболизируется в печени Прием пищи увеличивает максимальную концентрацию препарата в крови на 50% 1. Активизируется в стенке кишечника 2. Взаимодействия: 1. антациды, ИПП, Н 2 гистаминоблокаторы 2. пробенецид 3. 4. Особые группы пациентов Печеночная недостаточность: легкая и средняя не требует коррекции дозы, при тяжелой рекомендованная доза не установлена. Почечная недостаточность: при легкой степени коррекции доз не требуется, средняя степень 400 мг в сутки, тяжелая степень 200 мг в сутки. Пациенты на гемодиализе: рекомендованная доза не установлена. Лица старше 65 лет: коррекции доз не требуется. Инструкция по применению Спектроцеф ЛП 001420 120112 http: //www. accessdata. fda. gov/scripts/cder/drugsatfda/index. cfm? fuseaction=Search. Label_Approval. History#labelinfo
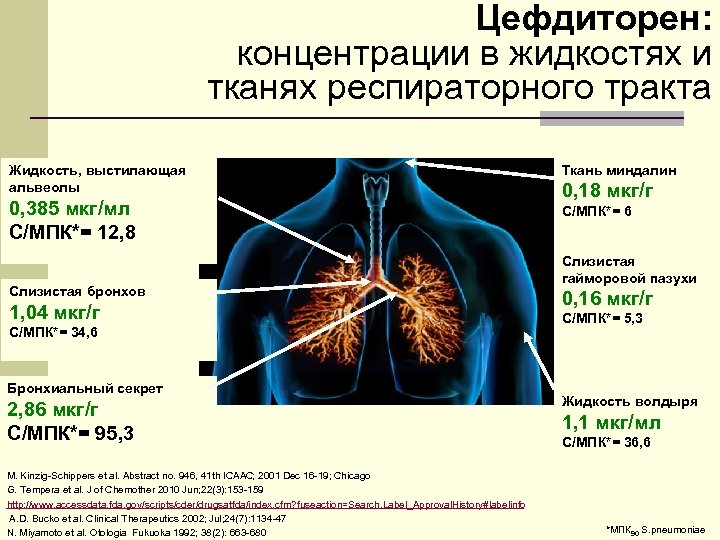
Цефдиторен: концентрации в жидкостях и тканях респираторного тракта Жидкость, выстилающая альвеолы Ткань миндалин 0, 385 мкг/мл С/МПК*= 12, 8 С/МПК*= 6 Слизистая бронхов 1, 04 мкг/г С/МПК*= 34, 6 Бронхиальный секрет 2, 86 мкг/г С/МПК*= 95, 3 M. Kinzig Schippers et al. Abstract no. 946, 41 th ICAAC; 2001 Dec 16 19; Chicago G. Tempera et al. J of Chemother 2010 Jun; 22(3): 153 159 http: //www. accessdata. fda. gov/scripts/cder/drugsatfda/index. cfm? fuseaction=Search. Label_Approval. History#labelinfo A. D. Bucko et al. Clinical Therapeutics 2002; Jul; 24(7): 1134 47 N. Miyamoto et al. Otologia Fukuoka 1992; 38(2): 663 680 0, 18 мкг/г Слизистая гайморовой пазухи 0, 16 мкг/г С/МПК*= 5, 3 Жидкость волдыря 1, 1 мкг/мл С/МПК*= 36, 6 *МПК 90 S. pneumoniae

Цефдиторен показания к применению Инфекции верхних дыхательных путей: Острый фаринготонзиллит (200 мг 2 раза в день) Острый гайморит (200 мг 2 раза в день) Инфекции нижних дыхательных путей Внебольничная пневмония (200 400 мг 2 раза в день) Обострение хронического бронхита (200 мг 2 раза в день) Неосложненные инфекции кожи и мягких тканей (200 мг 2 раза в день) Инструкция к применению Цефдиторена ЛП 001420 120112

Показания к применению защищенных пенициллинов Амоксициллин/клавуланат и ампициллин/сульбактам: отит, синусит, пневмония, ИМП, инфекции желчных путей, перитонит, эндокардит (с аминогликозидами) -у детей, леченых ранее антибиотиками, возможно также D. Sonei Тикарциллин/клавуланат и пиперациллин/тазобактам: препараты резерва для лечения тяжелых внутрибольничных гр. отрицательных инфекций
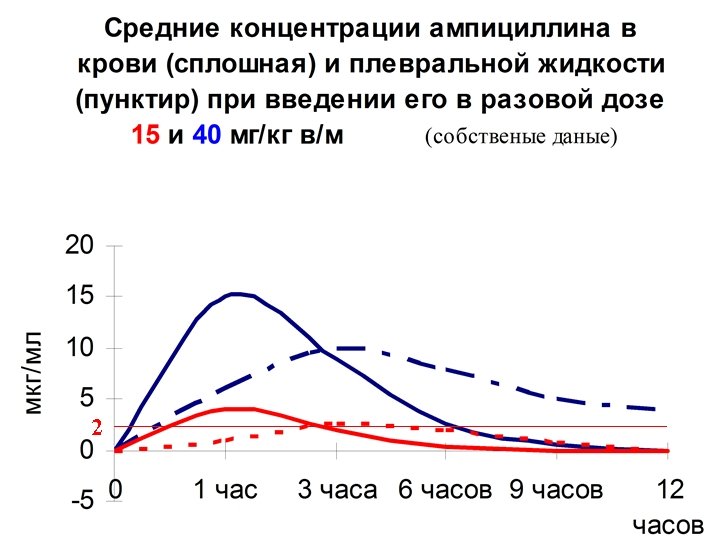
2

Преимущества более высоких доз аминопенициллинов При амбулаторном лечении детей с бактериальными респираторными инфекциями доза амоксициллина 90 мг/кг/сут в течение 5 дней – не менее эффективна, чем 40 мг/кг/сут в течение 10 дней. На 28 -й день болезни пневмококки со сниженной чувствительностью к пенициллину высевались соотв. в 24% и 32% Pediatr. Inf. Dis J. 2002; 21 (2): 180

БАКТЕРИИ НАПАДАЮТ АНТИБИОТИКИ ЗАЩИЩАЮТСЯ Для преодоления резистентности были разработаны фиксированные комбинации β –лактамамов + ингибиторами β –лактамаз. ингибиторзащищенные пенициллины амоксициллин -клавуланат, ампициллин-сульбактам
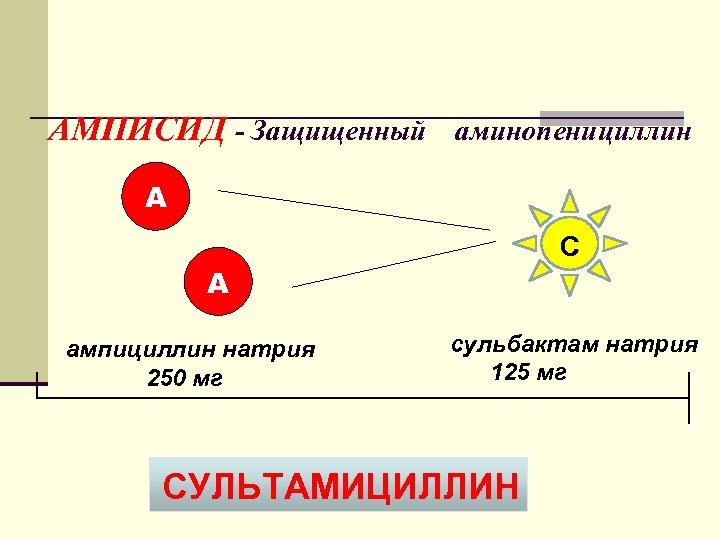
АМПИСИД - Защищенный аминопенициллин А С А ампициллин натрия 250 мг сульбактам натрия 125 мг СУЛЬТАМИЦИЛЛИН

Сульбактам натрия производное пеницилановой кислоты необратимый ингибитор основных β лактамаз, обладает синергизмом действия с пенициллинами, потенцируя эффективность антибиотика в 2, 17 раз повышает биодоступность ампициллина обладает антибактериальной активностью в отношении B. fragilis, Acinetobacter, N. gonorrhoeae, N. meningitidis. не метаболизируется в печени иммуннонейтрален

Преимущества сульбактама перед клавулановой кислотой обладает большей устойчивостью к изменениям р. Н раствора. • обладает высокой степенью абсорбции в ЖКТ (биодоступность сульбактам приеме внутрь составляет 85 90%); • устойчив к метаболизму , • выводится преимущественно в неизмененном виде, что определяет минимальную вероятность возникновения нежелательных реакций со стороны печени и желчевыводящих путей. •
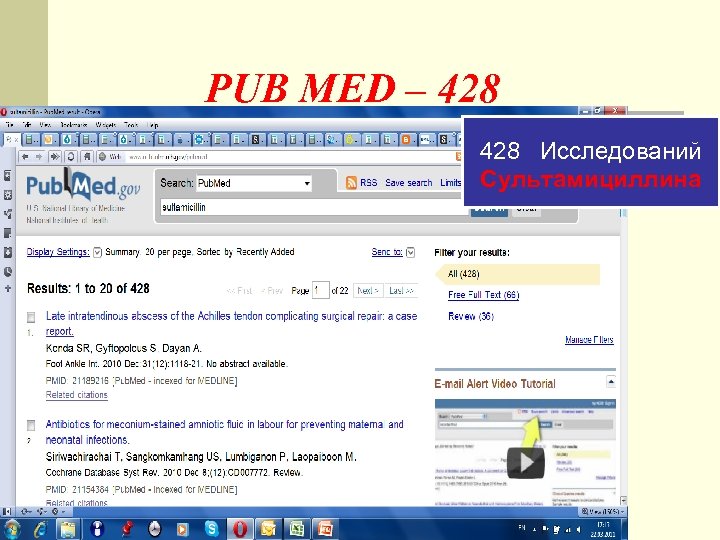
PUB MED – 428 Исследований Сультамициллина
в а ин л ил иц ам ьт и ул ри с ь т ст диа но пе ив ф ф Э кт е
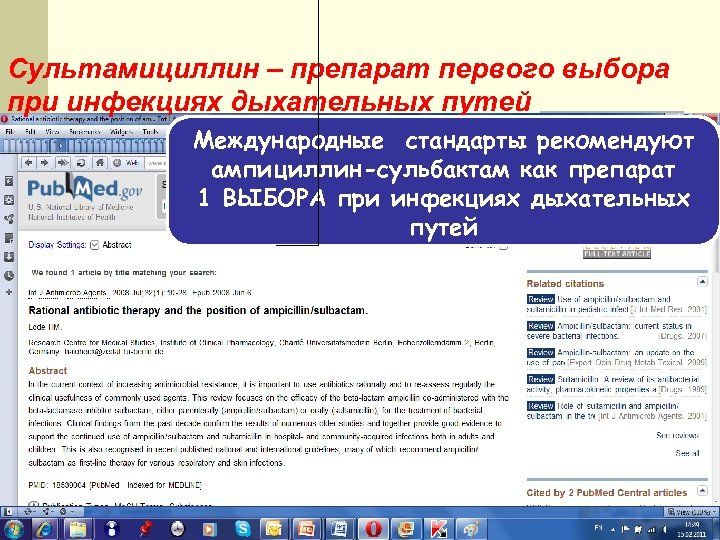
Сультамициллин – препарат первого выбора при инфекциях дыхательных путей Международные стандарты рекомендуют ампициллин-сульбактам как препарат 1 ВЫБОРА при инфекциях дыхательных путей

Сравнительная характеристика частоты возникновения диарейного синдрома

Подходы к лечению Антибиотико ассоциированная диарея

Лечение ААД Нет официальных рекомендаций! Преобладающий подход: Прекратить прием антибиотика, найти замену (если это возможно). n Ограничить использование антибиотиков высокого риска. n Использование специфического антибиотика, если понятна этиология. n В случае CDD, 80% пациентов хорошо реагируют на первоначальную терапию ванкомицином или метронидазолом + Назначение пробиотиков (Sb) для профилактики или лечения AAД Mc. Farland LV, et al. Infect Control Hosp Epidemiol. 1999; 20(1): 43 50. 63

Множественный штамм лучше единичного?

Действие комбинации пробиотиков разных видов на инфекцию Helicobacter pylori in vitro Ни один из этих противовоспалительных эффектов не сохранялся, когда пробиотики использовались в комбинации. При этом комбинация повышала уровень выработки IL-8, PGE 2 и LTB 4 эпителиальными клетками, инфицированными H. pylori. Провоспалительное действие отдельных компонентов превосходило их противовоспалительное действие при использовании пробиотических бактерий в комбинации.

Механизм действия: заключение Энтерол обладает комплексным механизмом действия: (действует в кишечнике на нескольких уровнях) 1. Вырабатывая специфические протеины и протеазы (разной величины), Энтерол обеспечивает антитоксический эффект против токсинов Холерного вибриона, Esherichia coli, Clostridia dificile 2. Энтерол обладает прямым антимикробным действием. Сохраняя плотные соединения энтероцитов, Энтерол снижает инвазию патогенных микроорганизмов в слизистую 3. Увеличивая концентрацию короткоцепочных жирных кислот, Энтерол обеспечивает нормализацию баланса воды в кишечнике 4. Экспериментально доказано, что Энтерол способствует нормализации микрофлоры кишечника. 5. Продуцируя полиамины, Энтерол способствует нормальному созреванию энтероцитов, и тем самым ускоряет выработку дисахаридаз, недостаточность которых, важна в патогенезе вирусной (гиперосмотической) диареи. 6. Энтерол увеличивает содержание секреторного Ig. A, повышая тем самым местный иммунитет 7. Доказано противовоспалительное действие Энтерола – Энтерол уменьшает выработку провоспалительного IL 8

Лечение хронической воспалительной бронхолегочной патологии (продолжение) n Муколитическая терапия Применяется широко и особенно показана в тех случаях, когда слизисто гнойная или гнойная мокрота отходит с трудом. Наиболее активен N-ацетилцистеин, его применяют внутрь, реже в ингаляциях (10% раствор), карбоцистеин (Флюдитек). n Муколитическим действием обладают амброксол (Лазолван, «Фервекс от кашля» ) и бромгексин (Бисольвон), они также стимулируют выработку сурфактанта. Удовлетворительный эффект дают щелочные ингаляции и ингаляции физраствора. n Лечение обструктивного синдрома Проводится бронхорасширяющими препаратами по общим правилам лечения астмы. При аллергических проявлениях у больного используются противогистаминные препараты

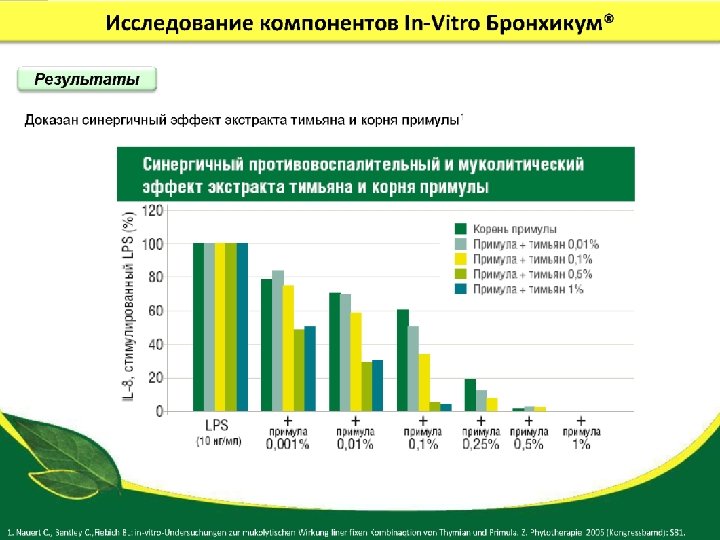
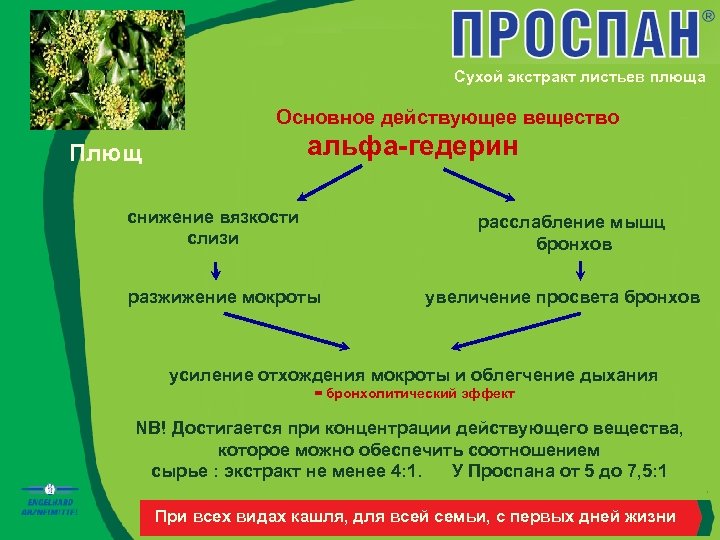
Сухой экстракт листьев плюща Основное действующее вещество Плющ альфа-гедерин снижение вязкости слизи расслабление мышц бронхов разжижение мокроты увеличение просвета бронхов усиление отхождения мокроты и облегчение дыхания = бронхолитический эффект NB! Достигается при концентрации действующего вещества, которое можно обеспечить соотношением сырье : экстракт не менее 4: 1. У Проспана от 5 до 7, 5: 1 При всех видах кашля, для всей семьи, с первых дней жизни

ПРОСПАН: Оценка клинической эффективности и безопасности Выводы • Полученные данные свидетельствуют о многопрофильности действия Проспана с наличием выраженного бронхолитического эффекта. • Муколитический эффект Проспана сопоставим с ацетилцистеном. • При применении Проспана в 96% случаев отмечена его хорошая эффективность, а в 99% случаев и хорошая переносимость. • Высокий профиль безопасности Проспана позволяет рекомендовать его детям с момента рождения и беременным женщинам. • Рекомендовать Проспан в качестве монотерапии для лечения острых (простых) бронхитов и нетяжелых форм обструктивных бронхитов у детей.

Лечение хронической воспалительной бронхолегочной патологии (продолжение) n Лечебная бронхоскопия проводится при обтурации бронха и стойком сохранении гнойного эндобронхита. Обычно достаточно 1 2 процедур. n Позиционный дренаж и вибрационный массаж грудной клетки, ЛФК Эти методы являются основными и высоко эффективными в моби лизации и эвакуации мокроты. Дренаж проводится в положении Квинке (головой вниз с поднятой тазовой областью) в течение 5 10 минут, когда больной производит кашлевые движения, его эффективность возрастает применении вибромассажа и дыхательных упражнений, сочетающихся с ритмическим сжатием грудной клетки. ЛФК, а также контролируемые занятия спортом улучшает их физическую и умственную работоспособность. n Физиотерапия применяют при обострении ХП высокочастотную электротерапию (микроволны, индуктотермия). При длительном течении обострения применяют электрофорез кальция, меди, йода, а также грязевых растворов, применяют также бальнео и грязелечение, однако строгих доказательств эффективности большинства этих методов нет.
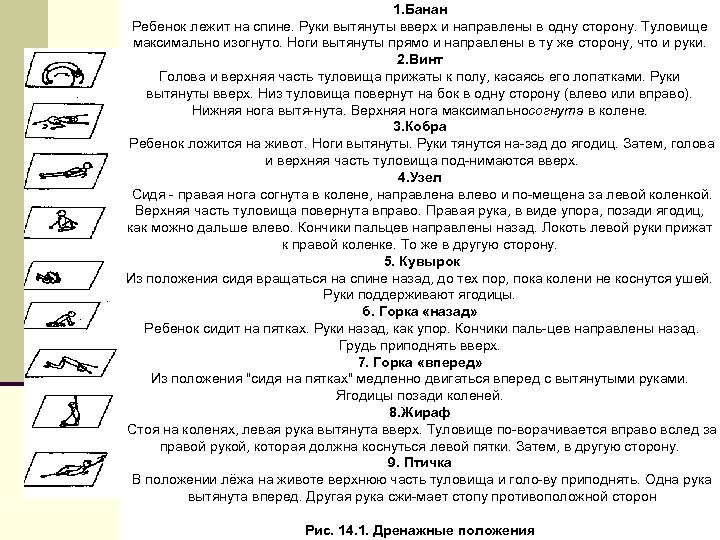
1. Банан Ребенок лежит на спине. Руки вытянуты вверх и направлены в одну сторону. Туловище максимально изогнуто. Ноги вытянуты прямо и направлены в ту же сторону, что и руки. 2. Винт Голова и верхняя часть туловища прижаты к полу, касаясь его лопатками. Руки вытянуты вверх. Низ туловища повернут на бок в одну сторону (влево или вправо). Нижняя нога вытя нута. Верхняя нога максимальносогнута в колене. 3. Кобра Ребенок ложится на живот. Ноги вытянуты. Руки тянутся на зад до ягодиц. Затем, голова и верхняя часть туловища под нимаются вверх. 4. Узел Сидя правая нога согнута в колене, направлена влево и по мещена за левой коленкой. Верхняя часть туловища повернута вправо. Правая рука, в виде упора, позади ягодиц, как можно дальше влево. Кончики пальцев направлены назад. Локоть левой руки прижат к правой коленке. То же в другую сторону. 5. Кувырок Из положения сидя вращаться на спине назад, до тех пор, пока колени не коснутся ушей. Руки поддерживают ягодицы. б. Горка «назад» Ребенок сидит на пятках. Руки назад, как упор. Кончики паль цев направлены назад. Грудь приподнять вверх. 7. Горка «вперед» Из положения "сидя на пятках" медленно двигаться вперед с вытянутыми руками. Ягодицы позади коленей. 8. Жираф Стоя на коленях, левая рука вытянута вверх. Туловище по ворачивается вправо вслед за правой рукой, которая должна коснуться левой пятки. Затем, в другую сторону. 9. Птичка В положении лёжа на животе верхнюю часть туловища и голо ву приподнять. Одна рука вытянута вперед. Другая рука сжи мает стопу противоположной сторон Рис. 14. 1. Дренажные положения

Диспансерное наблюдение и профилактика n Поликлинический этап наблюдение и лечение в периоде ремиссии, диагностика и лечение обострений на дому, лечение очагов хронического воспаления в рото и носоглотке. Особое внимание уделяется режиму (в т. ч. в школе), ЛФК и постуральному дренажу. Занятия физкультурой в школе не противопоказаны, врач поликлиники осуществляет контроль за ними, руководствуясь способностью больного переносить нагрузки. n Санаторное лечение - Имеет целью закрепление результатов терапии обострения, предоперационную подготовку и реабилита цию после операции. Основные методы проведения ЛФК, подвижных игр, прогулок и спортивных упражнений. n Диспансерный учет (2 4 раза в год осмотр). Консультация детского пульмонолога. n Профилактическими считаются меры, препятствующие переходу пневмоний в затяжные, а также весь комплекс профилактики пневмоний. Своевременная диагностика и удаление инородных тел бронхов, профилактика их аспирации, а также раннее распознавание и лечение ателектазов способны предотвратить развитие ХП. Снижает частоту ОРВИ и обострений введение пневмококковой вакцины Пневмо 23.
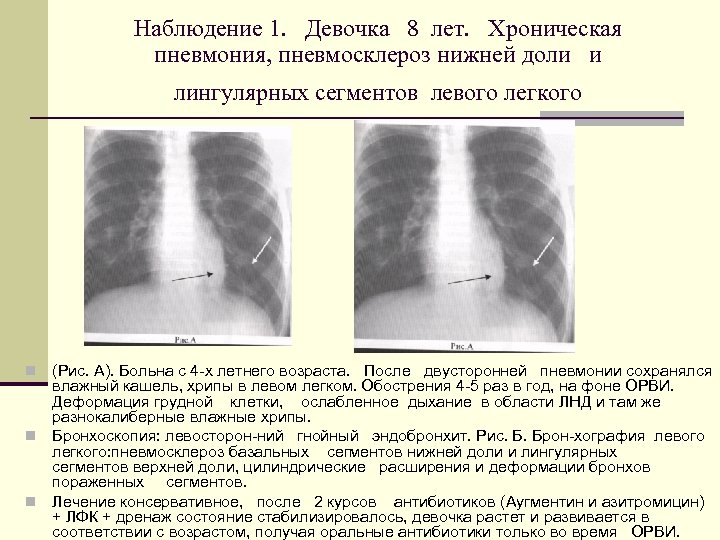
Наблюдение 1. Девочка 8 лет. Хроническая пневмония, пневмосклероз нижней доли и лингулярных сегментов левого легкого (Рис. А). Больна с 4 х летнего возраста. После двусторонней пневмонии сохранялся влажный кашель, хрипы в левом легком. Обострения 4 5 раз в год, на фоне ОРВИ. Деформация грудной клетки, ослабленное дыхание в области ЛНД и там же разнокалиберные влажные хрипы. n Бронхоскопия: левосторон ний гнойный эндобронхит. Рис. Б. Брон хография левого легкого: пневмосклероз базальных сегментов нижней доли и лингулярных сегментов верхней доли, цилиндрические расширения и деформации бронхов пораженных сегментов. n Лечение консервативное, после 2 курсов антибиотиков (Аугментин и азитромицин) + ЛФК + дренаж состояние стабилизировалось, девочка растет и развивается в соответствии с возрастом, получая оральные антибиотики только во время ОРВИ. n
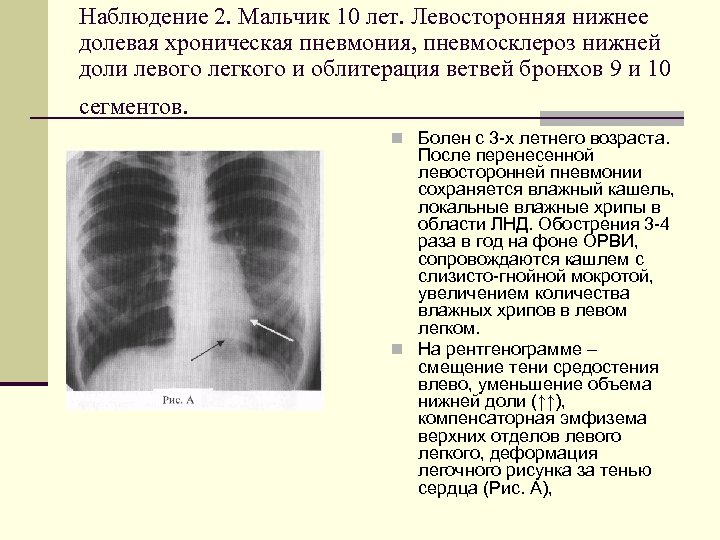
Наблюдение 2. Мальчик 10 лет. Левосторонняя нижнее долевая хроническая пневмония, пневмосклероз нижней доли левого легкого и облитерация ветвей бронхов 9 и 10 сегментов. n Болен с 3 х летнего возраста. После перенесенной левосторонней пневмонии сохраняется влажный кашель, локальные влажные хрипы в области ЛНД. Обострения 3 4 раза в год на фоне ОРВИ, сопровождаются кашлем с слизисто гнойной мокротой, увеличением количества влажных хрипов в левом легком. n На рентгенограмме – смещение тени средостения влево, уменьшение объема нижней доли (↑↑), компенсаторная эмфизема верхних отделов левого легкого, деформация легочного рисунка за тенью сердца (Рис. А),
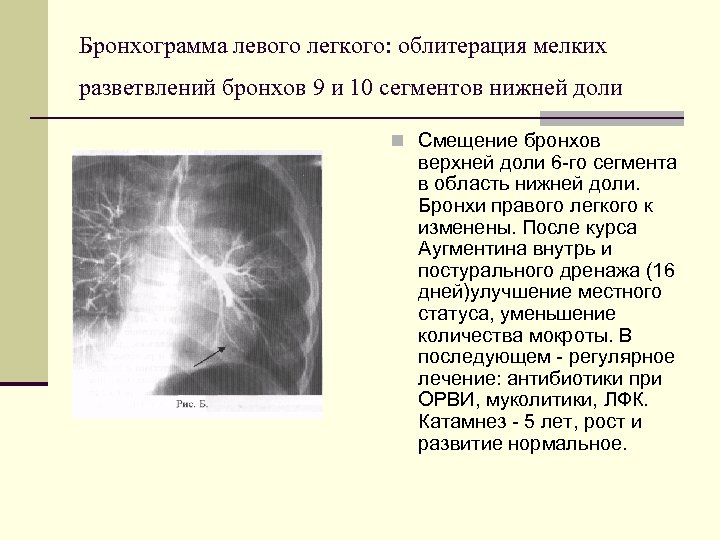
Бронхограмма левого легкого: облитерация мелких разветвлений бронхов 9 и 10 сегментов нижней доли n Смещение бронхов верхней доли 6 го сегмента в область нижней доли. Бронхи правого легкого к изменены. После курса Аугментина внутрь и постурального дренажа (16 дней)улучшение местного статуса, уменьшение количества мокроты. В последующем регулярное лечение: антибиотики при ОРВИ, муколитики, ЛФК. Катамнез 5 лет, рост и развитие нормальное.
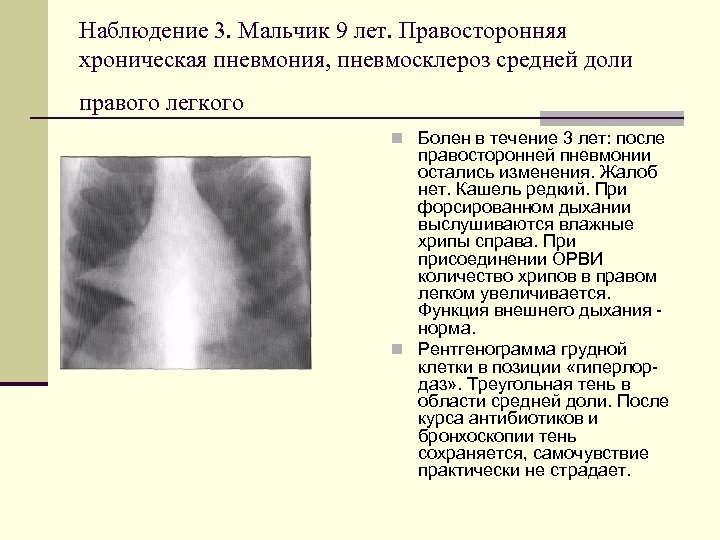
Наблюдение 3. Мальчик 9 лет. Правосторонняя хроническая пневмония, пневмосклероз средней доли правого легкого n Болен в течение 3 лет: после правосторонней пневмонии остались изменения. Жалоб нет. Кашель редкий. При форсированном дыхании выслушиваются влажные хрипы справа. При присоединении ОРВИ количество хрипов в правом легком увеличивается. Функция внешнего дыхания норма. n Рентгенограмма грудной клетки в позиции «гиперлор даз» . Треугольная тень в области средней доли. После курса антибиотиков и бронхоскопии тень сохраняется, самочувствие практически не страдает.
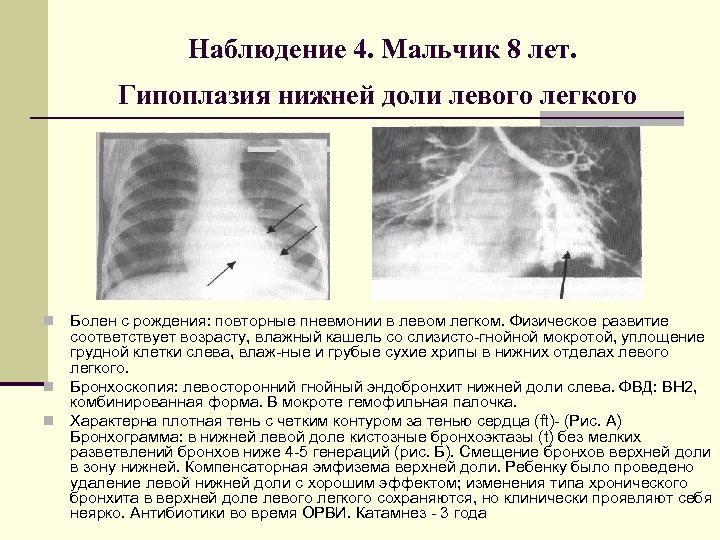
Наблюдение 4. Мальчик 8 лет. Гипоплазия нижней доли левого легкого Болен с рождения: повторные пневмонии в левом легком. Физическое развитие соответствует возрасту, влажный кашель со слизисто гнойной мокротой, уплощение грудной клетки слева, влаж ные и грубые сухие хрипы в нижних отделах левого легкого. n Бронхоскопия: левосторонний гнойный эндобронхит нижней доли слева. ФВД: ВН 2, комбинированная форма. В мокроте гемофильная палочка. n Характерна плотная тень с четким контуром за тенью сердца (ft) (Рис. А) Бронхограмма: в нижней левой доле кистозные бронхоэктазы (t) без мелких разветвлений бронхов ниже 4 5 генераций (рис. Б). Смещение бронхов верхней доли в зону нижней. Компенсаторная эмфизема верхней доли. Ребенку было проведено удаление левой нижней доли с хорошим эффектом; изменения типа хронического бронхита в верхней доле левого легкого сохраняются, но клинически проявляют себя неярко. Антибиотики во время ОРВИ. Катамнез 3 года n
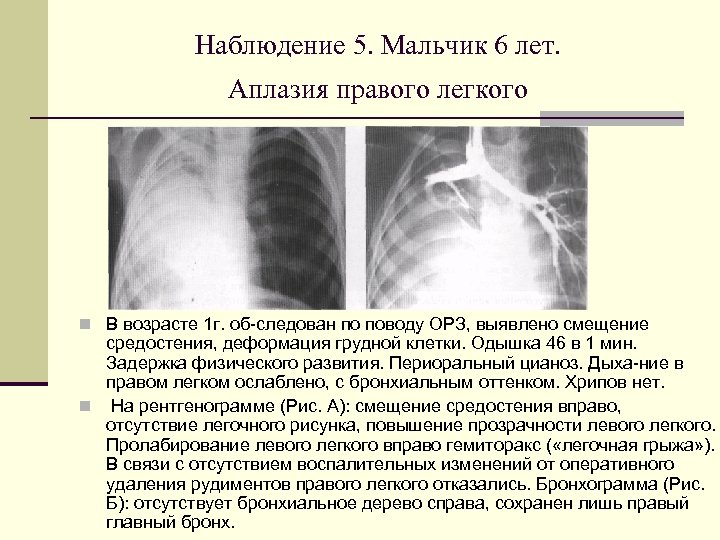
Наблюдение 5. Мальчик 6 лет. Аплазия правого легкого n В возрасте 1 г. об следован по поводу ОРЗ, выявлено смещение средостения, деформация грудной клетки. Одышка 46 в 1 мин. Задержка физического развития. Периоральный цианоз. Дыха ние в правом легком ослаблено, с бронхиальным оттенком. Хрипов нет. n На рентгенограмме (Рис. А): смещение средостения вправо, отсутствие легочного рисунка, повышение прозрачности левого легкого. Пролабирование левого легкого вправо гемиторакс ( «легочная грыжа» ). В связи с отсутствием воспалительных изменений от оперативного удаления рудиментов правого легкого отказались. Бронхограмма (Рис. Б): отсутствует бронхиальное дерево справа, сохранен лишь правый главный бронх.
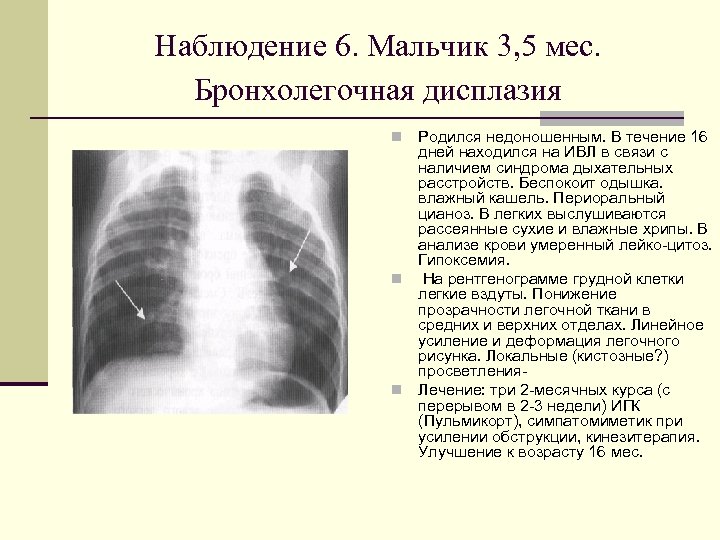
Наблюдение 6. Мальчик 3, 5 мес. Бронхолегочная дисплазия Родился недоношенным. В течение 16 дней находился на ИВЛ в связи с наличием синдрома дыхательных расстройств. Беспокоит одышка. влажный кашель. Периоральный цианоз. В легких выслушиваются рассеянные сухие и влажные хрипы. В анализе крови умеренный лейко цитоз. Гипоксемия. n На рентгенограмме грудной клетки легкие вздуты. Понижение прозрачности легочной ткани в средних и верхних отделах. Линейное усиление и деформация легочного рисунка. Локальные (кистозные? ) просветления n Лечение: три 2 месячных курса (с перерывом в 2 3 недели) ИГК (Пульмикорт), симпатомиметик при усилении обструкции, кинезитерапия. Улучшение к возрасту 16 мес. n
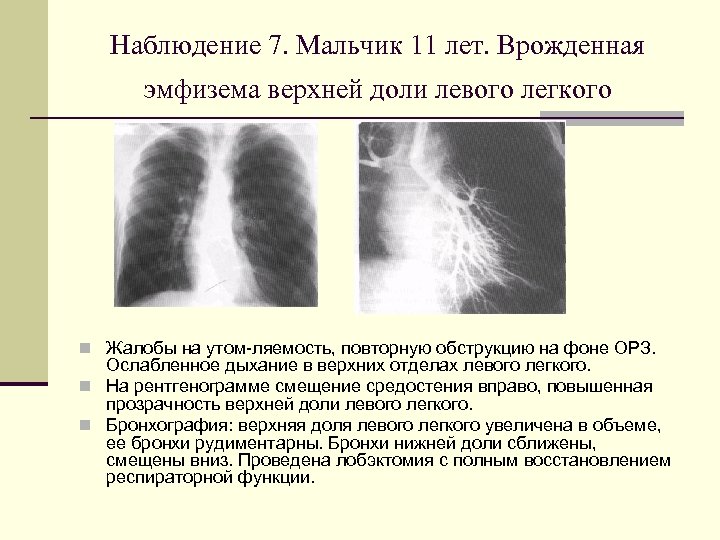
Наблюдение 7. Мальчик 11 лет. Врожденная эмфизема верхней доли левого легкого n Жалобы на утом ляемость, повторную обструкцию на фоне ОРЗ. Ослабленное дыхание в верхних отделах левого легкого. n На рентгенограмме смещение средостения вправо, повышенная прозрачность верхней доли левого легкого. n Бронхография: верхняя доля левого легкого увеличена в объеме, ее бронхи рудиментарны. Бронхи нижней доли сближены, смещены вниз. Проведена лобэктомия с полным восстановлением респираторной функции.
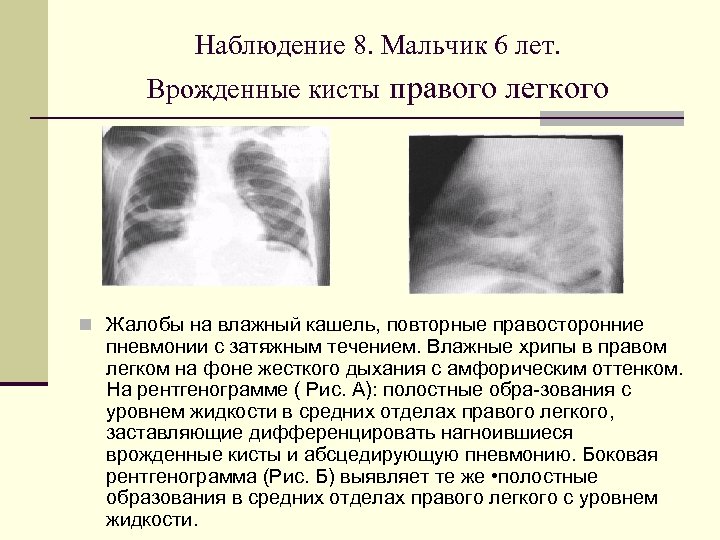
Наблюдение 8. Мальчик 6 лет. Врожденные кисты правого легкого n Жалобы на влажный кашель, повторные правосторонние пневмонии с затяжным течением. Влажные хрипы в правом легком на фоне жесткого дыхания с амфорическим оттенком. На рентгенограмме ( Рис. А): полостные обра зования с уровнем жидкости в средних отделах правого легкого, заставляющие дифференцировать нагноившиеся врожденные кисты и абсцедирующую пневмонию. Боковая рентгенограмма (Рис. Б) выявляет те же • полостные образования в средних отделах правого легкого с уровнем жидкости.
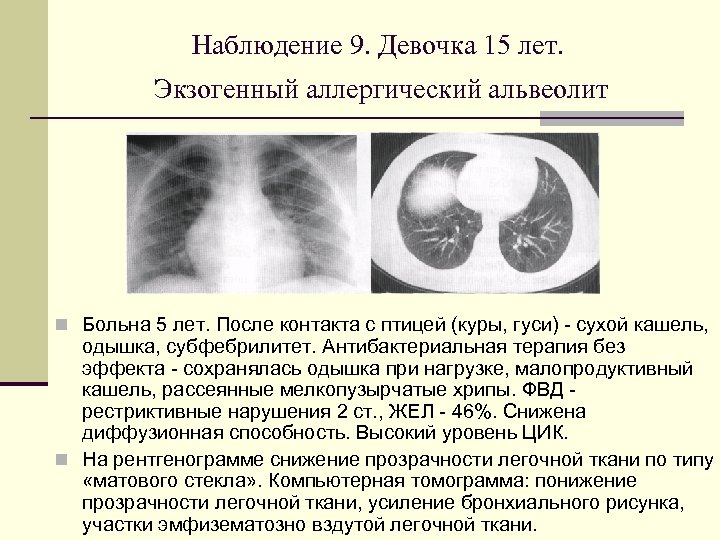
Наблюдение 9. Девочка 15 лет. Экзогенный аллергический альвеолит n Больна 5 лет. После контакта с птицей (куры, гуси) сухой кашель, одышка, субфебрилитет. Антибактериальная терапия без эффекта сохранялась одышка при нагрузке, малопродуктивный кашель, рассеянные мелкопузырчатые хрипы. ФВД рестриктивные нарушения 2 ст. , ЖЕЛ 46%. Снижена диффузионная способность. Высокий уровень ЦИК. n На рентгенограмме снижение прозрачности легочной ткани по типу «матового стекла» . Компьютерная томограмма: понижение прозрачности легочной ткани, усиление бронхиального рисунка, участки эмфизематозно вздутой легочной ткани.
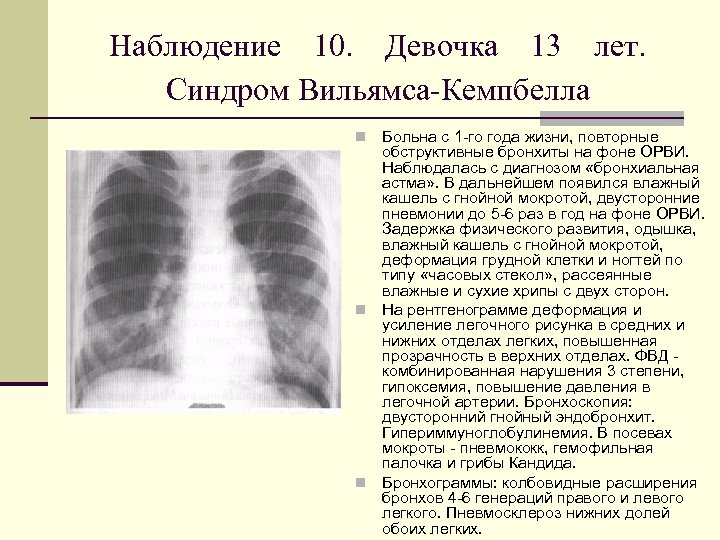
Наблюдение 10. Девочка 13 лет. Синдром Вильямса Кемпбелла Больна с 1 го года жизни, повторные обструктивные бронхиты на фоне ОРВИ. Наблюдалась с диагнозом «бронхиальная астма» . В дальнейшем появился влажный кашель с гнойной мокротой, двусторонние пневмонии до 5 6 раз в год на фоне ОРВИ. Задержка физического развития, одышка, влажный кашель с гнойной мокротой, деформация грудной клетки и ногтей по типу «часовых стекол» , рассеянные влажные и сухие хрипы с двух сторон. n На рентгенограмме деформация и усиление легочного рисунка в средних и нижних отделах легких, повышенная прозрачность в верхних отделах. ФВД комбинированная нарушения 3 степени, гипоксемия, повышение давления в легочной артерии. Бронхоскопия: двусторонний гнойный эндобронхит. Гипериммуноглобулинемия. В посевах мокроты пневмококк, гемофильная палочка и грибы Кандида. n Бронхограммы: колбовидные расширения бронхов 4 6 генераций правого и левого легкого. Пневмосклероз нижних долей обоих легких. n
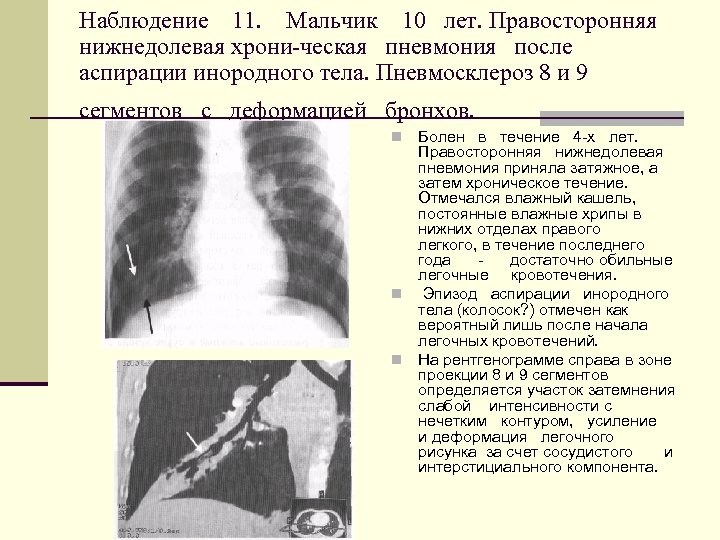
Наблюдение 11. Мальчик 10 лет. Правосторонняя нижнедолевая хрони ческая пневмония после аспирации инородного тела. Пневмосклероз 8 и 9 сегментов с деформацией бронхов. Болен в течение 4 х лет. Правосторонняя нижнедолевая пневмония приняла затяжное, а затем хроническое течение. Отмечался влажный кашель, постоянные влажные хрипы в нижних отделах правого легкого, в течение последнего года достаточно обильные легочные кровотечения. n Эпизод аспирации инородного тела (колосок? ) отмечен как вероятный лишь после начала легочных кровотечений. n На рентгенограмме справа в зоне проекции 8 и 9 сегментов определяется участок затемнения слабой интенсивности с нечетким контуром, усиление и деформация легочного рисунка за счет сосудистого и интерстициального компонента. n
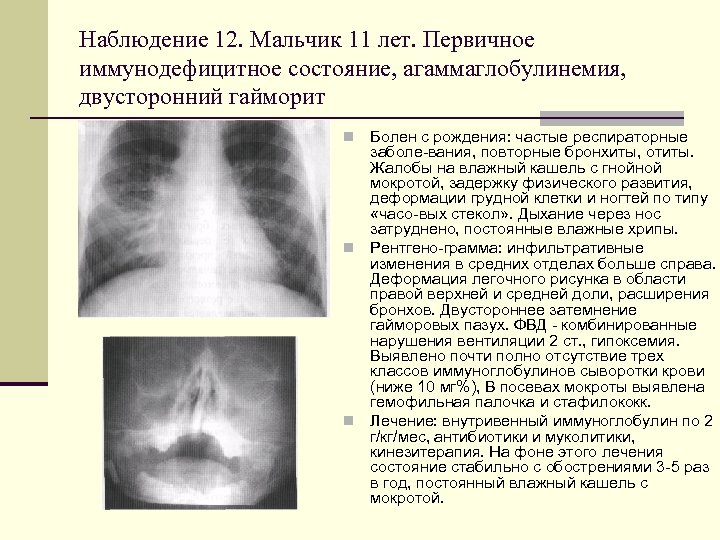
Наблюдение 12. Мальчик 11 лет. Первичное иммунодефицитное состояние, агаммаглобулинемия, двусторонний гайморит Болен с рождения: частые респираторные заболе вания, повторные бронхиты, отиты. Жалобы на влажный кашель с гнойной мокротой, задержку физического развития, деформации грудной клетки и ногтей по типу «часо вых стекол» . Дыхание через нос затруднено, постоянные влажные хрипы. n Рентгено грамма: инфильтративные изменения в средних отделах больше справа. Деформация легочного рисунка в области правой верхней и средней доли, расширения бронхов. Двустороннее затемнение гайморовых пазух. ФВД комбинированные нарушения вентиляции 2 ст. , гипоксемия. Выявлено почти полно отсутствие трех классов иммуноглобулинов сыворотки крови (ниже 10 мг%), В посевах мокроты выявлена гемофильная палочка и стафилококк. n Лечение: внутривенный иммуноглобулин по 2 г/кг/мес, антибиотики и муколитики, кинезитерапия. На фоне этого лечения состояние стабильно с обострениями 3 5 раз в год, постоянный влажный кашель с мокротой. n
fd0957312d1410f7d8b8314e64dab8da.ppt