презентация ХТ (2)2003.ppt
- Количество слайдов: 65
 Хронические очаги инфекции и патология верхних дыхательных путей. Шабалов А. М. , Клюхина Ю. Б. , Евтюков Г. М. , Иванов Д. О.
Хронические очаги инфекции и патология верхних дыхательных путей. Шабалов А. М. , Клюхина Ю. Б. , Евтюков Г. М. , Иванов Д. О.
 На рецидивирующие и хронические заболевания ЛОР-органов приходится до 20% общей заболеваемости и 22% временной нетрудоспособности матерей, связанной с уходом за больными детьми (Б. В. Шеврыгин, Н. И Куранов, 1985 г. ) Распространённось хронического тонзиллита у детей – 12 -15%, у взрослых – 4 -10% (И. Б. Солдатов, 1990 г. ) ЧДБ составляют 20 – 65% детской популяции Среди ЧДБ младше 4 лет хронический тонзиллит выявляется у 37% (Р. К. Игнатьева, Т. М. Максимова, 1980 г. ), от 1 до 4 лет – до 70% (В. А. Попа, И. М. Ботнарь, 1988 г. )
На рецидивирующие и хронические заболевания ЛОР-органов приходится до 20% общей заболеваемости и 22% временной нетрудоспособности матерей, связанной с уходом за больными детьми (Б. В. Шеврыгин, Н. И Куранов, 1985 г. ) Распространённось хронического тонзиллита у детей – 12 -15%, у взрослых – 4 -10% (И. Б. Солдатов, 1990 г. ) ЧДБ составляют 20 – 65% детской популяции Среди ЧДБ младше 4 лет хронический тонзиллит выявляется у 37% (Р. К. Игнатьева, Т. М. Максимова, 1980 г. ), от 1 до 4 лет – до 70% (В. А. Попа, И. М. Ботнарь, 1988 г. )
 У детей с проявлениями аллергии и наследственным предрасположением к ней иммунный ответ идёт с недостаточной выработкой противовирусных факторов защиты, стимуляцией Ig. E-ответа, что ведёт к большей заболеваемости и персистенции вирусов у таких детей.
У детей с проявлениями аллергии и наследственным предрасположением к ней иммунный ответ идёт с недостаточной выработкой противовирусных факторов защиты, стимуляцией Ig. E-ответа, что ведёт к большей заболеваемости и персистенции вирусов у таких детей.
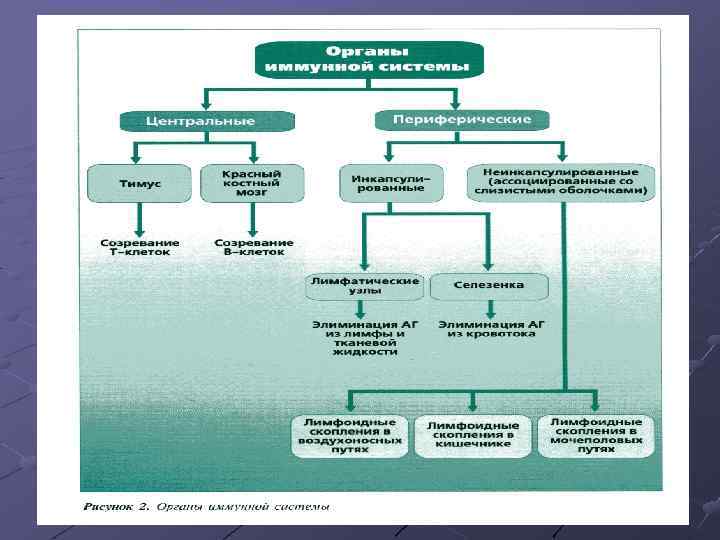
 Лимфоидное глоточное кольцо Пирогова. Вальдейера. Глоточная миндалина – аденоиды ; Трубные миндалины ; Язычная миндалина; Нёбные миндалины.
Лимфоидное глоточное кольцо Пирогова. Вальдейера. Глоточная миндалина – аденоиды ; Трубные миндалины ; Язычная миндалина; Нёбные миндалины.
 Лимфоидное глоточное кольцо Пирогова. Вальдейера - единая лимфоэпителиальная ткань, первая линия иммунной защиты организма от антигенов. Влияет на формирование системного иммунитета, на синтез антител, образование иммунных комплексов, продукцию регуляторных цитокинов, интерлейкинов, медиаторов воспаления и аллергии. Нёбные миндалины не имеют приводящих лимфатических сосудов и сами продуцируют лимфоциты, выполняя кроветворную функцию, При повышенной антигенной нагрузке Влимфоциты миндалин синтезируют все классы иммуногдобулинов, у детей первых 3 -5 лет - преимущественно класса М и Е, у школьников и подростков – класса А и G.
Лимфоидное глоточное кольцо Пирогова. Вальдейера - единая лимфоэпителиальная ткань, первая линия иммунной защиты организма от антигенов. Влияет на формирование системного иммунитета, на синтез антител, образование иммунных комплексов, продукцию регуляторных цитокинов, интерлейкинов, медиаторов воспаления и аллергии. Нёбные миндалины не имеют приводящих лимфатических сосудов и сами продуцируют лимфоциты, выполняя кроветворную функцию, При повышенной антигенной нагрузке Влимфоциты миндалин синтезируют все классы иммуногдобулинов, у детей первых 3 -5 лет - преимущественно класса М и Е, у школьников и подростков – класса А и G.
 В основе гиперплазии лимфоидной ткани лежит лимфатический диатез или наследственное предрасположение (Ю. Е. Вельтищев, 1996 г. ), а также обусловлена микробной инфекцией ( L. Brodsky et al. , 1998). Хронический тонзиллит и аденоидит обычно рассматриваются как различные заболевания, хотя есть все основания считать их взаимосвязанными процессами. Пусковым фактором являются патогенные или условно-патогенные микроорганизмы, персистирующие в лимфоидной ткани миндалин из-за ослабленного антигенспецифического иммунного ответа организма.
В основе гиперплазии лимфоидной ткани лежит лимфатический диатез или наследственное предрасположение (Ю. Е. Вельтищев, 1996 г. ), а также обусловлена микробной инфекцией ( L. Brodsky et al. , 1998). Хронический тонзиллит и аденоидит обычно рассматриваются как различные заболевания, хотя есть все основания считать их взаимосвязанными процессами. Пусковым фактором являются патогенные или условно-патогенные микроорганизмы, персистирующие в лимфоидной ткани миндалин из-за ослабленного антигенспецифического иммунного ответа организма.
 Признаки лимфатического диатеза ( Ю. Е. Вельтищев, 2003) Отягощённый семейный анамнез Увеличение массы тела: ожирение, «рыхлость» , пастозность Гиперплазия всех групп л/узлов, миндалин, аденоидов (при отсутствии воспаления), вилочковой железы Повторные ОРЗ Склонность к гипогликемии Дислипидемия: гиперлипидемия, гиперхолистеринемия, повышенное содержание в плазме триглицеридов Снижение экскреции с мочой 17 -кс, снижение уровня кортизола в крови Относительный и абсолютный лимфоцитоз (персистирующий) Снижение иммуноглобулина А, повышение ЦИК-ов Недостаточность симпатико-адреналовой системы (при заболеваниях!) Иногда: повышенный уровень альфа-фетопротеина и стигмы д-за Повышенная проницаемость стенки кишечника (пищевая аллергия, не связанная с атопией, проходящая к 2 -3 годам) Кожные поражения: дерматиты, экземы (не атопической природы)
Признаки лимфатического диатеза ( Ю. Е. Вельтищев, 2003) Отягощённый семейный анамнез Увеличение массы тела: ожирение, «рыхлость» , пастозность Гиперплазия всех групп л/узлов, миндалин, аденоидов (при отсутствии воспаления), вилочковой железы Повторные ОРЗ Склонность к гипогликемии Дислипидемия: гиперлипидемия, гиперхолистеринемия, повышенное содержание в плазме триглицеридов Снижение экскреции с мочой 17 -кс, снижение уровня кортизола в крови Относительный и абсолютный лимфоцитоз (персистирующий) Снижение иммуноглобулина А, повышение ЦИК-ов Недостаточность симпатико-адреналовой системы (при заболеваниях!) Иногда: повышенный уровень альфа-фетопротеина и стигмы д-за Повышенная проницаемость стенки кишечника (пищевая аллергия, не связанная с атопией, проходящая к 2 -3 годам) Кожные поражения: дерматиты, экземы (не атопической природы)
 МКБ 10 J 35 – хронические болезни миндалин и аденоидов; J 35. 0 – хронический тонзиллит; J 35. 1 – гипертрофия миндалин; J 35. 2 – гипертрофия аденоидов; J 35. 3 – гипертрофия миндалин с гипертрофией аденоидов; J 35. 8 – другие хронические болезни миндалин и аденоидов; J 35. 9 – хроническая болезнь миндалин и аденоидов неуточнённая.
МКБ 10 J 35 – хронические болезни миндалин и аденоидов; J 35. 0 – хронический тонзиллит; J 35. 1 – гипертрофия миндалин; J 35. 2 – гипертрофия аденоидов; J 35. 3 – гипертрофия миндалин с гипертрофией аденоидов; J 35. 8 – другие хронические болезни миндалин и аденоидов; J 35. 9 – хроническая болезнь миндалин и аденоидов неуточнённая.
 Биоценоз глотки (кафедра ЛОР болезней лечебного факультета РГМУ B- H STR -в норме не встречается L- H STR -10 5 -6 КОЕ/мл Y – H STR-10 5 -6 КОЕ/мл Staph aureus 10 3 КОЕ/мл Neisseria spp 10 2 -4 КОЕ/мл Haemophilus spp 10 2 КОЕ/мл Corinobacteriae 10 2 -3 КОЕ/мл Candida 101 -3 КОЕ/мл Enterococcus 10 4 -5 КОЕ/мл Lactobacteriae 10 3 КОЕ/мл Bifidobacteriae 10 3 КОЕ/мл )
Биоценоз глотки (кафедра ЛОР болезней лечебного факультета РГМУ B- H STR -в норме не встречается L- H STR -10 5 -6 КОЕ/мл Y – H STR-10 5 -6 КОЕ/мл Staph aureus 10 3 КОЕ/мл Neisseria spp 10 2 -4 КОЕ/мл Haemophilus spp 10 2 КОЕ/мл Corinobacteriae 10 2 -3 КОЕ/мл Candida 101 -3 КОЕ/мл Enterococcus 10 4 -5 КОЕ/мл Lactobacteriae 10 3 КОЕ/мл Bifidobacteriae 10 3 КОЕ/мл )
 Количественный состав микрофлоры полости рта в норме : -стрептококки – 10 6 -7 -лактобактерии – 10 3 -стафилококки – 10 3 -грибы рода Candida – 10 2 Бактерии группы кишечной палочки отсутствуют.
Количественный состав микрофлоры полости рта в норме : -стрептококки – 10 6 -7 -лактобактерии – 10 3 -стафилококки – 10 3 -грибы рода Candida – 10 2 Бактерии группы кишечной палочки отсутствуют.
 В лакунах миндалин постоянно присутствуют микроорганизмы, здесь антигены распознаются, фагоцитируются и презентируются Т- и В-лимфоцитам, развиваются антиген-специфические реакции. Дисбаланс между микро- и макроорганизмом ведёт к формированию хронического тонзиллита.
В лакунах миндалин постоянно присутствуют микроорганизмы, здесь антигены распознаются, фагоцитируются и презентируются Т- и В-лимфоцитам, развиваются антиген-специфические реакции. Дисбаланс между микро- и макроорганизмом ведёт к формированию хронического тонзиллита.
 Хронический тонзиллит – инфекционноаллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции нёбных миндалин. Антигены, образующиеся при деструкции миндалин, и мимикрирующие антигены возбудителя индуцируют аутоиммунные реакции и приводят к срыву иммунологической толерантности.
Хронический тонзиллит – инфекционноаллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции нёбных миндалин. Антигены, образующиеся при деструкции миндалин, и мимикрирующие антигены возбудителя индуцируют аутоиммунные реакции и приводят к срыву иммунологической толерантности.
 В патогенезе ХТ наиболее доказанной является этиологическая роль вгемолитического стрептококка группы А. Стрептококковая инфекция встречается у 1/3 - ½ больных хроническим тонзиллитом.
В патогенезе ХТ наиболее доказанной является этиологическая роль вгемолитического стрептококка группы А. Стрептококковая инфекция встречается у 1/3 - ½ больных хроническим тонзиллитом.
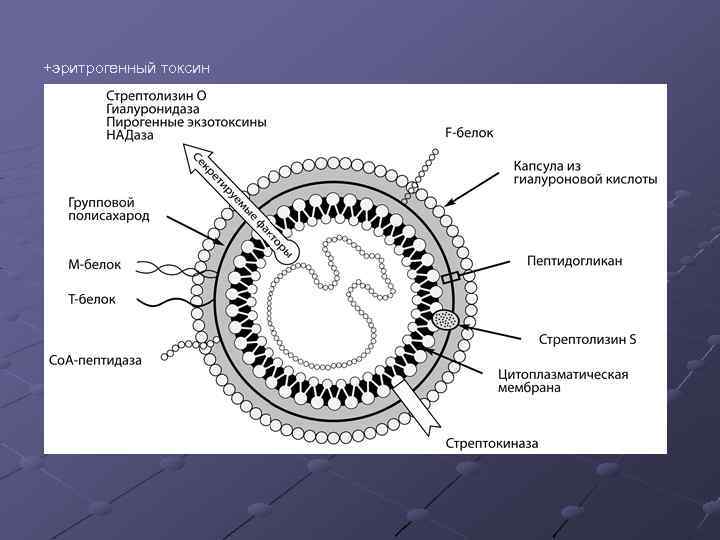 +эритрогенный токсин
+эритрогенный токсин
 Варианты тяжёлого течения. Острая ревматическая лихорадка (ОРЛ) «Ревматогенные» штаммы: -молекулярная мимикрия эпитопо М-протеина (синовия, мозг, миозин), -М-протеин обладает свойствами суперантигена, -Перекрёстно-реактивные эпитопы штаммов. Тяжёлая инвазивная БГСА-инфекция (синдром стрептококкового токсического шока). 10 -20% первичный очаг в носоглотке.
Варианты тяжёлого течения. Острая ревматическая лихорадка (ОРЛ) «Ревматогенные» штаммы: -молекулярная мимикрия эпитопо М-протеина (синовия, мозг, миозин), -М-протеин обладает свойствами суперантигена, -Перекрёстно-реактивные эпитопы штаммов. Тяжёлая инвазивная БГСА-инфекция (синдром стрептококкового токсического шока). 10 -20% первичный очаг в носоглотке.
 Синдромы: Инфекционный (вследствие воздействия микробных факторов стрептококка), Токсический (обусловлен действием токсических субстанций стрептококка), Аллергический (связан с действием продуктов распада стрептококков и термостабильной фракции эритрогенного токсина).
Синдромы: Инфекционный (вследствие воздействия микробных факторов стрептококка), Токсический (обусловлен действием токсических субстанций стрептококка), Аллергический (связан с действием продуктов распада стрептококков и термостабильной фракции эритрогенного токсина).
 Актуальность проблемы стрептококковой инфекции. Повышение частоты гнойных осложнений хронического тонзиллита (паратонзиллярный абсцесс, флегмона шеи, медиастениты), Рост стрептококковых заболеваний (на ревматические приходится 14 -15% всех хронических заболеваний в РФ, рост на 0, 2 -0, 5% в год, рост аутоиммунных заболеваний), Тяжёлые инвазивные формы стрептококковых инфекций (некротический фасциит и миозит, синдром токсического шока, первичный перитонит, сепсис), Возврат исчезнувших из циркуляции штаммов (штамм серотипа М 1 – генерализованные и инвазивные формы стрептококковой инфекции). Первичной локализацией ГСА является слизистая оболочка глотки и нёбные миндалины.
Актуальность проблемы стрептококковой инфекции. Повышение частоты гнойных осложнений хронического тонзиллита (паратонзиллярный абсцесс, флегмона шеи, медиастениты), Рост стрептококковых заболеваний (на ревматические приходится 14 -15% всех хронических заболеваний в РФ, рост на 0, 2 -0, 5% в год, рост аутоиммунных заболеваний), Тяжёлые инвазивные формы стрептококковых инфекций (некротический фасциит и миозит, синдром токсического шока, первичный перитонит, сепсис), Возврат исчезнувших из циркуляции штаммов (штамм серотипа М 1 – генерализованные и инвазивные формы стрептококковой инфекции). Первичной локализацией ГСА является слизистая оболочка глотки и нёбные миндалины.
 Клинические проявления стрептококковой инфекции зависят от локализации процесса, различного соотношения между токсигенностью и вирулентностью возбудителя и состоянием макроорганизма, степенью его антибактериального и антитоксического иммунитета, аллергической настроенности и неспецифической резистентности.
Клинические проявления стрептококковой инфекции зависят от локализации процесса, различного соотношения между токсигенностью и вирулентностью возбудителя и состоянием макроорганизма, степенью его антибактериального и антитоксического иммунитета, аллергической настроенности и неспецифической резистентности.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ХТ Повторные ангины (у 20 -30%); Местные жалобы: периодические боли при глотании, боли в области подчелюстных лимфоузлов, першение в горле, ощущение «полноты» в одной из миндалин, неприятный запах изо рта, откашливание гнойных пробок. Общие жалобы: боли в области сердца иили суставов, слабость, утомляемость, субфебрильная температура Наличие ряда заболеваний (постстрептококковые заболевания): ревматизм, гломерулонефрит, инфекционный неспецифический полиартрит.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ХТ Повторные ангины (у 20 -30%); Местные жалобы: периодические боли при глотании, боли в области подчелюстных лимфоузлов, першение в горле, ощущение «полноты» в одной из миндалин, неприятный запах изо рта, откашливание гнойных пробок. Общие жалобы: боли в области сердца иили суставов, слабость, утомляемость, субфебрильная температура Наличие ряда заболеваний (постстрептококковые заболевания): ревматизм, гломерулонефрит, инфекционный неспецифический полиартрит.
 Коллагенозы (системная красная волчанка, склеродермия, др. ) Заболевания кожи (псориаз, экзема, экссудативная эритема, Pustulosis Palmaris et Plantaris (РРР)) Поражение периферических нервов (плексит, радикулит) Заболевания крови (sircle cell desease – Hb. SS) Аутоиммунные заболевания центральной нервной системы ( «PANDAS» - Pediatric autoimmune neuropsychiatric disorders assotiated with streptococcal infections): - расстройства движения (хорея, тики, дистония, паркинсонизм); - психические нарушения (особенно – эмоциональные); - расстройства сна Другие (тиреотоксикоз, Ig. A-нефропатия,
Коллагенозы (системная красная волчанка, склеродермия, др. ) Заболевания кожи (псориаз, экзема, экссудативная эритема, Pustulosis Palmaris et Plantaris (РРР)) Поражение периферических нервов (плексит, радикулит) Заболевания крови (sircle cell desease – Hb. SS) Аутоиммунные заболевания центральной нервной системы ( «PANDAS» - Pediatric autoimmune neuropsychiatric disorders assotiated with streptococcal infections): - расстройства движения (хорея, тики, дистония, паркинсонизм); - психические нарушения (особенно – эмоциональные); - расстройства сна Другие (тиреотоксикоз, Ig. A-нефропатия,
 Классификация тонзиллитов (по И. Б. Солдатову, 1975) Острые: Первичные: катаральная, лакунарная, фолликулярная, язвенноплёнчатая ангина; Вторичные: А) при острых инфекционных заболеваниях (дифтерии, скарлатине, туляремии, брюшном тифе); Б) при заболеваниях системы крови (инфекционном мононуклеозе, лейкозе, др). II. Хронические: Неспецифические: А) Компенсированная форма; Б) Декомпенсированная форма. Специфические (при инфекционных гранулёмах – сифилисе, туберкулёзе, склероме)
Классификация тонзиллитов (по И. Б. Солдатову, 1975) Острые: Первичные: катаральная, лакунарная, фолликулярная, язвенноплёнчатая ангина; Вторичные: А) при острых инфекционных заболеваниях (дифтерии, скарлатине, туляремии, брюшном тифе); Б) при заболеваниях системы крови (инфекционном мононуклеозе, лейкозе, др). II. Хронические: Неспецифические: А) Компенсированная форма; Б) Декомпенсированная форма. Специфические (при инфекционных гранулёмах – сифилисе, туберкулёзе, склероме)
 Симптомы острого тонзиллита и их оценка в баллах ( скрининговая шкала Mc. Isaak). (3 БАЛЛА – ВЕРОЯТНОСТЬ СТРЕПТОКОККОВОЙ ЭТИОЛОГИИ 30%, 4 БАЛЛА – ВЕРОЯТНОСТЬ 70%) 4 -5 БАЛЛОВ – НЕОБХОДИМОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ, 0 -1 БАЛЛ – НЕ ПОКАЗАНА. Повышение температуры тела выше 38* +1 балл Отсутствие кашля +1 балл Увеличение и болезненность шейных лимфатических лимфоузлов +1 балл Яркая гиперемия глотки, увеличение миндалин или гнойно-экссудативные явления +1 БАЛЛ Возраст моложе 15 лет +1 БАЛЛ Возраст старше 45 лет - 1 БАЛЛ
Симптомы острого тонзиллита и их оценка в баллах ( скрининговая шкала Mc. Isaak). (3 БАЛЛА – ВЕРОЯТНОСТЬ СТРЕПТОКОККОВОЙ ЭТИОЛОГИИ 30%, 4 БАЛЛА – ВЕРОЯТНОСТЬ 70%) 4 -5 БАЛЛОВ – НЕОБХОДИМОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ, 0 -1 БАЛЛ – НЕ ПОКАЗАНА. Повышение температуры тела выше 38* +1 балл Отсутствие кашля +1 балл Увеличение и болезненность шейных лимфатических лимфоузлов +1 балл Яркая гиперемия глотки, увеличение миндалин или гнойно-экссудативные явления +1 БАЛЛ Возраст моложе 15 лет +1 БАЛЛ Возраст старше 45 лет - 1 БАЛЛ
 МЕСТНЫЕ ПРИЗНАКИ ХРОНИЧЕСКОГО ТОНЗИЛЛИТА Гиперемия и валикообразное утолщение краёв нёбных дужек Рубцовые спайки между миндалинами и нёбными дужками Разрыхлённые или рубцово-изменённые и уплотнённые миндалины Казеозно-гнойные пробки или жидкий гной в лакунах миндалин Регионарный лимфаденит
МЕСТНЫЕ ПРИЗНАКИ ХРОНИЧЕСКОГО ТОНЗИЛЛИТА Гиперемия и валикообразное утолщение краёв нёбных дужек Рубцовые спайки между миндалинами и нёбными дужками Разрыхлённые или рубцово-изменённые и уплотнённые миндалины Казеозно-гнойные пробки или жидкий гной в лакунах миндалин Регионарный лимфаденит
 ПАТОЛОГОАНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ХТ (В. Н. ЗАК, 1933) 1. Хронический поверхностный тонзиллярный лакунит, язвенный и неязвенный (воспалительный процесс локализуется в лакунах миндалин). 2 А. Хронический паренхиматозный тонзиллит (наибольшие изменения в лимфаденоидной ткани) 2 Б. Поверхностный хронический паренхиматозный склеротический тонзиллит (обильное разрастание соединительной ткани в паренхиме миндалин) 3. Глубокий хронический паренхиматозный склеротический тонзиллит (развитие рубцовой ткани в основном в области «капсулы» и паратонзиллярной ткани)
ПАТОЛОГОАНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ХТ (В. Н. ЗАК, 1933) 1. Хронический поверхностный тонзиллярный лакунит, язвенный и неязвенный (воспалительный процесс локализуется в лакунах миндалин). 2 А. Хронический паренхиматозный тонзиллит (наибольшие изменения в лимфаденоидной ткани) 2 Б. Поверхностный хронический паренхиматозный склеротический тонзиллит (обильное разрастание соединительной ткани в паренхиме миндалин) 3. Глубокий хронический паренхиматозный склеротический тонзиллит (развитие рубцовой ткани в основном в области «капсулы» и паратонзиллярной ткани)
 Классификация хронического тонзиллита (по Б. С. Преображенскому-В. Т. Пальчуну, 1964) Простая форма (только местные признаки воспаления, в том числе при «безангинной» форме) Токсико-аллергическая форма I (местные проявления и наличие общих проявлений: тонзиллогенной интоксикации, субфебрилитета, функциональных нарушений со стороны сердца, артралгий) Токсико-аллергическая форма II
Классификация хронического тонзиллита (по Б. С. Преображенскому-В. Т. Пальчуну, 1964) Простая форма (только местные признаки воспаления, в том числе при «безангинной» форме) Токсико-аллергическая форма I (местные проявления и наличие общих проявлений: тонзиллогенной интоксикации, субфебрилитета, функциональных нарушений со стороны сердца, артралгий) Токсико-аллергическая форма II
 Классификация хронического тонзиллита (по Л. А. Луковскому, 1966) Компенсированный Субкомпенсированный (повторные ангины при отсутствии местных и общих осложнений) Декомпенсированный (местные и общие осложнения: паратонзиллит, парафарингит, гнойный медиастенит, тонзиллярный сепсис, тонзиллогенная интоксикация, кардиотонзиллярный синдром; тонзиллогенные инфекционно-аллергические заболевания – ревматизм, нефрит, псориаз).
Классификация хронического тонзиллита (по Л. А. Луковскому, 1966) Компенсированный Субкомпенсированный (повторные ангины при отсутствии местных и общих осложнений) Декомпенсированный (местные и общие осложнения: паратонзиллит, парафарингит, гнойный медиастенит, тонзиллярный сепсис, тонзиллогенная интоксикация, кардиотонзиллярный синдром; тонзиллогенные инфекционно-аллергические заболевания – ревматизм, нефрит, псориаз).
 Классификация хронического тонзиллита (по Ю. М. Овчинникову) Компенсированный (консервативная терапия) Декомпенсированный (хирургическое лечение)
Классификация хронического тонзиллита (по Ю. М. Овчинникову) Компенсированный (консервативная терапия) Декомпенсированный (хирургическое лечение)
 Уровни диагностики стрептококковой инфекции (по Н. Брико) Первый уровень – в приёмном отделении, в поликлинике, здравпункте: - ранняя экспресс-идентификация возбудителя (получение результата через 2 -15 минут) чувст-ть 95 -100%; спец-ть 6080%. Второй уровень– в общеклинических лабораториях: - микробиологические исследования (посев и идентификация возбудителя) – ГСА выявляется у 46 -50% больных с ХТ; чувст -ть 90%, спец-ть -95 -99%. - серологическая диагностика (определение титра антител к экстацеллюлярным антигенам - гиалуронидазе и стрептолизину в реакции нейтрализации энзимов) – выявляются у 38% больных с ХТ. Возрастание титра антител начинается через 1 -2 недели после возникновения инфекции, максимальный титр – через 3 -5 недель, возврат к нормальным величинам происходит через 2 -6 месяцев. Третий уровень - в специализированных лабораториях и стрептококковых центрах: - углублённый микробиологический и серологический анализ,
Уровни диагностики стрептококковой инфекции (по Н. Брико) Первый уровень – в приёмном отделении, в поликлинике, здравпункте: - ранняя экспресс-идентификация возбудителя (получение результата через 2 -15 минут) чувст-ть 95 -100%; спец-ть 6080%. Второй уровень– в общеклинических лабораториях: - микробиологические исследования (посев и идентификация возбудителя) – ГСА выявляется у 46 -50% больных с ХТ; чувст -ть 90%, спец-ть -95 -99%. - серологическая диагностика (определение титра антител к экстацеллюлярным антигенам - гиалуронидазе и стрептолизину в реакции нейтрализации энзимов) – выявляются у 38% больных с ХТ. Возрастание титра антител начинается через 1 -2 недели после возникновения инфекции, максимальный титр – через 3 -5 недель, возврат к нормальным величинам происходит через 2 -6 месяцев. Третий уровень - в специализированных лабораториях и стрептококковых центрах: - углублённый микробиологический и серологический анализ,
 На результат микробиологических исследований влияют: Правильность забора материала; Наличие в материале гемолитических стафилококков (Stafillococcus aureus), которые отличаются бурным ростом (такие ассоциации встречаются в 56, 5%); Культуральными методами не выявляютя стрептококки, персистирующие внутриклеточно; Использование питательных сред с добавлением донорской крови, содержащей антитела к ГСА (вместо эритроцитов барана); Наличие биоплёнок.
На результат микробиологических исследований влияют: Правильность забора материала; Наличие в материале гемолитических стафилококков (Stafillococcus aureus), которые отличаются бурным ростом (такие ассоциации встречаются в 56, 5%); Культуральными методами не выявляютя стрептококки, персистирующие внутриклеточно; Использование питательных сред с добавлением донорской крови, содержащей антитела к ГСА (вместо эритроцитов барана); Наличие биоплёнок.
 НЕСМОТРЯ НА ТО, ЧТО СТРЕПТОКОКК ИЗВЕСТЕН КАК ЭКСТРАЦЕЛЛЮЛЯРНЫЙ ПАТОГЕН, ОН ПРОДУЦИРУЕТ И МНОГОЧИСЛЕННЫЕ ИНВАЗИВНЫЕ ФАКТОРЫ, ПОЗВОЛЯЮЩИЕ ПРОНИКАТЬ В ТОНЗИЛЛЯРНЫЕ ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ. (A. Osterlund)
НЕСМОТРЯ НА ТО, ЧТО СТРЕПТОКОКК ИЗВЕСТЕН КАК ЭКСТРАЦЕЛЛЮЛЯРНЫЙ ПАТОГЕН, ОН ПРОДУЦИРУЕТ И МНОГОЧИСЛЕННЫЕ ИНВАЗИВНЫЕ ФАКТОРЫ, ПОЗВОЛЯЮЩИЕ ПРОНИКАТЬ В ТОНЗИЛЛЯРНЫЕ ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ. (A. Osterlund)
 При электронно-микроскопическом исследовании ткани миндалин, удалённых в ходе тонзиллэктомии у пациентов с декомпенсированным ХТ, было выявлено внутриклеточное (в цитоплазме эпителиальных и соединительнотканных клеток) и внутритканевое присутствие бактерий (стрепто- и стафиллококков). В этих случаях ГСА доступен не всем антибиотикам и не может быть диагностирован обычными культуральными методами. (Г. С. Мальцева, СПб НИИ уха, горла, носа и речи, 2008)
При электронно-микроскопическом исследовании ткани миндалин, удалённых в ходе тонзиллэктомии у пациентов с декомпенсированным ХТ, было выявлено внутриклеточное (в цитоплазме эпителиальных и соединительнотканных клеток) и внутритканевое присутствие бактерий (стрепто- и стафиллококков). В этих случаях ГСА доступен не всем антибиотикам и не может быть диагностирован обычными культуральными методами. (Г. С. Мальцева, СПб НИИ уха, горла, носа и речи, 2008)
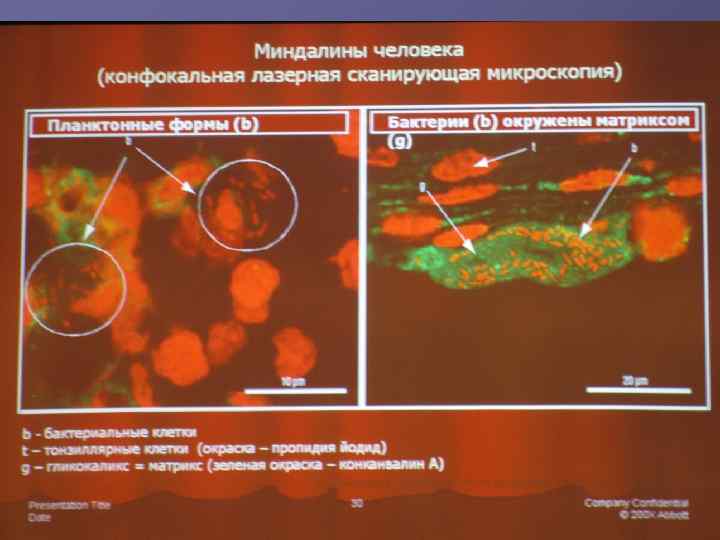
 Около 65 -80% инфекционных поражений вызываются бактериями, формирующими биоплёнки (Н. А. Вознесенский, НИИпульмонологии ФМБА России, 2008). Биоплёнки – полимикробные фиксированные сообщества микроорганизмов, внедрённые в синтезированный ими полимерный матрикс, который адгезирован к органической или неорганической матрице. (Costerton, 1978)
Около 65 -80% инфекционных поражений вызываются бактериями, формирующими биоплёнки (Н. А. Вознесенский, НИИпульмонологии ФМБА России, 2008). Биоплёнки – полимикробные фиксированные сообщества микроорганизмов, внедрённые в синтезированный ими полимерный матрикс, который адгезирован к органической или неорганической матрице. (Costerton, 1978)
 Скоординированная деятельность сообщества микробов делает их мало уязвимыми для факторов защиты организма (фагоциты неспособны поглощать биоплёнки, в отличие от планктонных клеток); Антибиотик, высокоактивный при тестировании in vitro при тестировании в чистой культуре, может оказаться in vivo малоэффективным; Культуральные методы не выявляют все те бактерии в составе биоплёнок, которые жизнеспособны, но не культивируются. (для идентификации МО в составе биоплёнок используют ПЦР и ПЦР с обратной транскриптазой, электрофорез в геле и высокоэффективная жидкостная хроматография с флюоресцентной гибридизацией in situ, быстрое секвестирование)
Скоординированная деятельность сообщества микробов делает их мало уязвимыми для факторов защиты организма (фагоциты неспособны поглощать биоплёнки, в отличие от планктонных клеток); Антибиотик, высокоактивный при тестировании in vitro при тестировании в чистой культуре, может оказаться in vivo малоэффективным; Культуральные методы не выявляют все те бактерии в составе биоплёнок, которые жизнеспособны, но не культивируются. (для идентификации МО в составе биоплёнок используют ПЦР и ПЦР с обратной транскриптазой, электрофорез в геле и высокоэффективная жидкостная хроматография с флюоресцентной гибридизацией in situ, быстрое секвестирование)
 Методические рекомендации. Методы бактериологического исследования условнопатогенных микроорганизмов в клинической микробиологии. (утверждены МЗ РСФСР 19. 12. 1991 по состоянию на 27. 03. 2007, А. Н. Калюк) ++++ - обильный рост сливающихся колоний (108 м/кл) +++ - массивный рост изолированных колоний (107 м/кл) ++ - умеренный рост множества сосчитываемых колоний (не менее 50) (105 -106 м/кл) + - скудный рост единичных колоний (30 -50) (104 м/кл) Этиологически значимым содержанием бактерий в 1 мл (1 г) материала признаётся 107 и выше.
Методические рекомендации. Методы бактериологического исследования условнопатогенных микроорганизмов в клинической микробиологии. (утверждены МЗ РСФСР 19. 12. 1991 по состоянию на 27. 03. 2007, А. Н. Калюк) ++++ - обильный рост сливающихся колоний (108 м/кл) +++ - массивный рост изолированных колоний (107 м/кл) ++ - умеренный рост множества сосчитываемых колоний (не менее 50) (105 -106 м/кл) + - скудный рост единичных колоний (30 -50) (104 м/кл) Этиологически значимым содержанием бактерий в 1 мл (1 г) материала признаётся 107 и выше.
 Мазки из зева и носа (приказ № 535) I степень обсеменения- очень скудный рост II степень обсеменения -скудный рост Говорят о носительстве или контаминации III степень обсеменения -умеренный рост IV степень обсеменения -обильный рост Говорят о этиологической роли возбудителя
Мазки из зева и носа (приказ № 535) I степень обсеменения- очень скудный рост II степень обсеменения -скудный рост Говорят о носительстве или контаминации III степень обсеменения -умеренный рост IV степень обсеменения -обильный рост Говорят о этиологической роли возбудителя
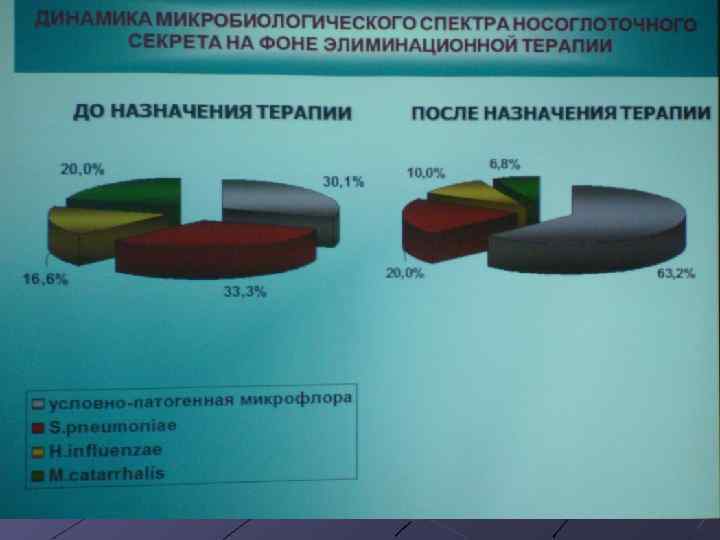
 С возрастом ребёнка меняется спектр патогенной и условно-патогенной флоры (пневмококки, стафилококки, гемофильная палочка, микоплазма, реже – хламидии) выделяемой из лакун миндалин больных детей, но ведущее место занимает пиогенный стрептококк. По данным ряда авторов, преобладающей патогенной флорой в возрасте 5 -7 лет являются стафиллококки.
С возрастом ребёнка меняется спектр патогенной и условно-патогенной флоры (пневмококки, стафилококки, гемофильная палочка, микоплазма, реже – хламидии) выделяемой из лакун миндалин больных детей, но ведущее место занимает пиогенный стрептококк. По данным ряда авторов, преобладающей патогенной флорой в возрасте 5 -7 лет являются стафиллококки.
 Лечение хронического тонзиллита Консервативное: - антибактериальная терапия по результатам микробиологическогообследования; - повышение неспецифических защитных сил организма (закаливание, рациональное питание, курортно-климатические факторы, поливитамины); - обследование и лечение всей семьи; - средства иммунокоррекции (ПРИВИВКИ – ПНЕВМО-23, рибомунил, ИРС-19, Бронхомунал, имудон и др. ); - средства рефлекторного воздействия (иглорефлексотерапия, мануальная терапия, новокаиновые блокады); - санация нёбных миндалин: а) промывание лакун миндалин (антисептики, антибиотики, ферменты противогрибковые препараты, др. ); б) отсасывание содержимого лакун; в) введение в лакуны лекарственных веществ; г) инъекции в миндалины лекарственных веществ д) смазывание миндалин (раствор Люголя, колларгола, хлорфиллипта, настойкой прополиса с маслом и др. ) е) полоскания горла. - физиотерапевтические методы (ультразвук, УФО миндалин, СВЧ, УВЧ, индуктотермия, магнитотерапия, электрофорез).
Лечение хронического тонзиллита Консервативное: - антибактериальная терапия по результатам микробиологическогообследования; - повышение неспецифических защитных сил организма (закаливание, рациональное питание, курортно-климатические факторы, поливитамины); - обследование и лечение всей семьи; - средства иммунокоррекции (ПРИВИВКИ – ПНЕВМО-23, рибомунил, ИРС-19, Бронхомунал, имудон и др. ); - средства рефлекторного воздействия (иглорефлексотерапия, мануальная терапия, новокаиновые блокады); - санация нёбных миндалин: а) промывание лакун миндалин (антисептики, антибиотики, ферменты противогрибковые препараты, др. ); б) отсасывание содержимого лакун; в) введение в лакуны лекарственных веществ; г) инъекции в миндалины лекарственных веществ д) смазывание миндалин (раствор Люголя, колларгола, хлорфиллипта, настойкой прополиса с маслом и др. ) е) полоскания горла. - физиотерапевтические методы (ультразвук, УФО миндалин, СВЧ, УВЧ, индуктотермия, магнитотерапия, электрофорез).
 Хирургическое – при декомпенсированной форме, а также при отсутствии эффекта от консервативной терапии. -противопоказания: гемофилия, выраженная сердечно-сосудистая и почечная недостаточность, тяжёлая форма сахарного диабета, активная форма туберкулёза, острые инфекционные заболевания, последние месяцы беременности, период менструации.
Хирургическое – при декомпенсированной форме, а также при отсутствии эффекта от консервативной терапии. -противопоказания: гемофилия, выраженная сердечно-сосудистая и почечная недостаточность, тяжёлая форма сахарного диабета, активная форма туберкулёза, острые инфекционные заболевания, последние месяцы беременности, период менструации.
 Хронический аденоидит – это общее инфекционное заболевание с локализацией в лимфаденоидной ткани носоглотки и характеризующееся наличием признаков экссудации, пролиферации и альтерации. (Гаращенко Т. И. )
Хронический аденоидит – это общее инфекционное заболевание с локализацией в лимфаденоидной ткани носоглотки и характеризующееся наличием признаков экссудации, пролиферации и альтерации. (Гаращенко Т. И. )
 Персистирующие в аденоидной ткани бактерии и вирусы способствуют развитию воспалительных процессовв полости носа и околоносовых пазухах, а также распространению инфекции на среднее ухо. Возникает «порочный круг» : аденоиды вызывают нарушение носового дыхания, что препятствует излечению насморка, а последний обусловливает дальнейшее увеличение аденоидных разрастаний (С. И. Мостовой, 1970)
Персистирующие в аденоидной ткани бактерии и вирусы способствуют развитию воспалительных процессовв полости носа и околоносовых пазухах, а также распространению инфекции на среднее ухо. Возникает «порочный круг» : аденоиды вызывают нарушение носового дыхания, что препятствует излечению насморка, а последний обусловливает дальнейшее увеличение аденоидных разрастаний (С. И. Мостовой, 1970)
 Клинические проявления хронического аденоидита Синдром назальной обструкции; нарушение дыхания во сне; Характерный внешний вид; изменения лицевого скелета; Секреторные отиты; снижение слуха; Рецидивирующий гнойный средний отит; Рецидивирующие синуситы; Запах изо рта; Длительный влажный кашель; Покашливание; Субфебрилитет; Нарушение поведенческих и когнитивных функций.
Клинические проявления хронического аденоидита Синдром назальной обструкции; нарушение дыхания во сне; Характерный внешний вид; изменения лицевого скелета; Секреторные отиты; снижение слуха; Рецидивирующий гнойный средний отит; Рецидивирующие синуситы; Запах изо рта; Длительный влажный кашель; Покашливание; Субфебрилитет; Нарушение поведенческих и когнитивных функций.
 Степень аденоидных вегетаций. 1. 2. 3. - аденоиды прикрывают верхнюю треть сошника, днём ребёнок дышит спокойно, во время сна дышать становится труднее. - аденоиды прикрывают верхние 2/3 сошника, дети часто храпят ночью, днём носовое дыхание несколько затруднено. - аденоиды прикрывают весь или почти весь сошник, носовое дыхание резко затруднено ночью, умеренно – днём. У пациентов с аллергическим ринитом аллергическое воспаление вовлекает не только слизистую оболочку носа, но и лимфаденоидную ткань.
Степень аденоидных вегетаций. 1. 2. 3. - аденоиды прикрывают верхнюю треть сошника, днём ребёнок дышит спокойно, во время сна дышать становится труднее. - аденоиды прикрывают верхние 2/3 сошника, дети часто храпят ночью, днём носовое дыхание несколько затруднено. - аденоиды прикрывают весь или почти весь сошник, носовое дыхание резко затруднено ночью, умеренно – днём. У пациентов с аллергическим ринитом аллергическое воспаление вовлекает не только слизистую оболочку носа, но и лимфаденоидную ткань.
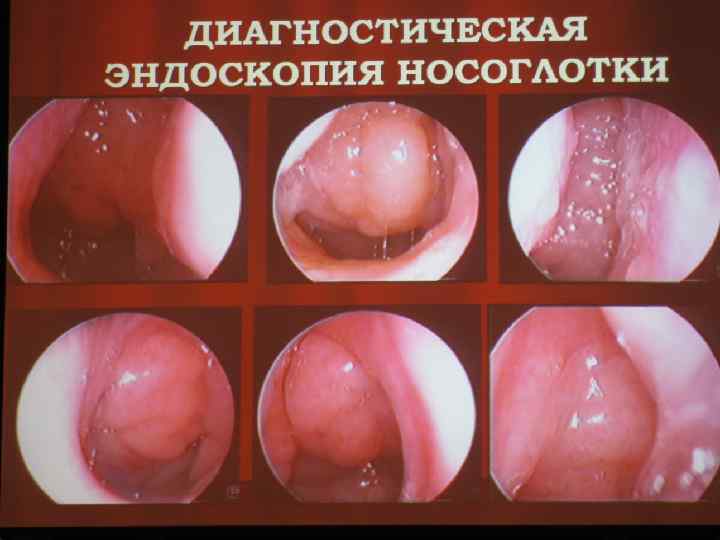
 Диагностика степени аденоидов. Эндоскопия носоглотки; Задняя риноскопия; Боковая рентгенограмма черепа; Пальцевое обследование носоглотки; Риноманометрия (исследование степени назальной обструкции).
Диагностика степени аденоидов. Эндоскопия носоглотки; Задняя риноскопия; Боковая рентгенограмма черепа; Пальцевое обследование носоглотки; Риноманометрия (исследование степени назальной обструкции).
 с
с
 Консервативное лечение хронического аденоидита. 1. Ирригационно-элиминационная терапия (Аква-Марис, Салин, Квикс); 2. Активная санация (перемещение по Проэтцу, аспирация); 3. Системная антибактериальная терапия по результатам бактериологического обследования; 4. Топические антибактериальные препараты (бактробан(mupirocin), изофра, полидекса – комбинированный препарат); 5. Муколитики (ацетилцистеин, карбоцистеин); 6. Топические кортикостероиды (Назонекс, Фликсоназе, Тафен); 7. Повышение неспецифических защитных сил организма; 8. Иммунокорегирующая терапия; 9. Вакцинация; 10. ФТЛ, лазеротерапия.
Консервативное лечение хронического аденоидита. 1. Ирригационно-элиминационная терапия (Аква-Марис, Салин, Квикс); 2. Активная санация (перемещение по Проэтцу, аспирация); 3. Системная антибактериальная терапия по результатам бактериологического обследования; 4. Топические антибактериальные препараты (бактробан(mupirocin), изофра, полидекса – комбинированный препарат); 5. Муколитики (ацетилцистеин, карбоцистеин); 6. Топические кортикостероиды (Назонекс, Фликсоназе, Тафен); 7. Повышение неспецифических защитных сил организма; 8. Иммунокорегирующая терапия; 9. Вакцинация; 10. ФТЛ, лазеротерапия.
 Элиминационно-ирригационная терапия. Буферный раствор (р. Н 7, 6) хлорида натрия способен стимулировать мукоцилиарный транспорт (время транспорта сахарина уменьшалось на 3, 1 мин. ) Благодаря разнице концентраций гипертонический раствор соли(более 0, 9%) избыточная жидкость из слизистой перемещается в полость носа. Гипотоничекие растворы угнетают цилиарную активность.
Элиминационно-ирригационная терапия. Буферный раствор (р. Н 7, 6) хлорида натрия способен стимулировать мукоцилиарный транспорт (время транспорта сахарина уменьшалось на 3, 1 мин. ) Благодаря разнице концентраций гипертонический раствор соли(более 0, 9%) избыточная жидкость из слизистой перемещается в полость носа. Гипотоничекие растворы угнетают цилиарную активность.



 Антиконгестанты. Отрицательные моменты. Цилиотоксичность (консервантыантисептики: бензалкония хлорид, моногидратлимонная кислота), Резорбтивное действие (нафазолин, тетризолин, меньше — фенилэфедрин) Тахифилаксия.
Антиконгестанты. Отрицательные моменты. Цилиотоксичность (консервантыантисептики: бензалкония хлорид, моногидратлимонная кислота), Резорбтивное действие (нафазолин, тетризолин, меньше — фенилэфедрин) Тахифилаксия.
 Распространённость гиперплазии аденоидных вегетаций при аллергическом рините превышает таковую в популяции в 2 -3 раза.
Распространённость гиперплазии аденоидных вегетаций при аллергическом рините превышает таковую в популяции в 2 -3 раза.
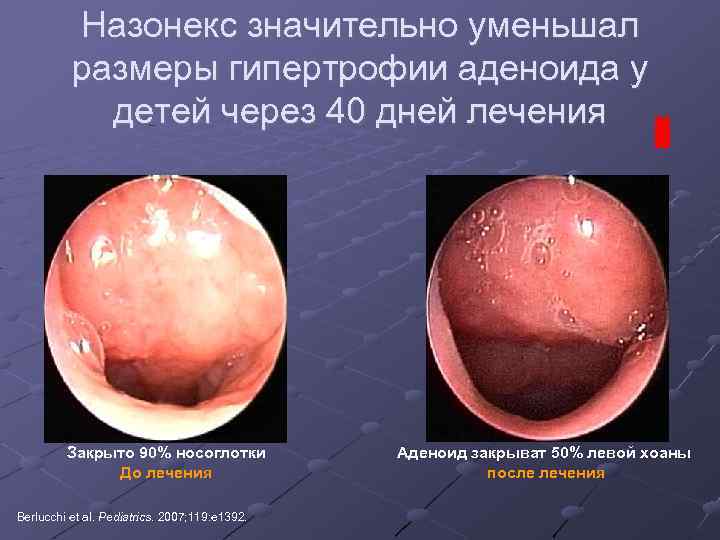 Назонекс значительно уменьшал размеры гипертрофии аденоида у детей через 40 дней лечения Закрыто 90% носоглотки До лечения Berlucchi et al. Pediatrics. 2007; 119: e 1392. Аденоид закрыват 50% левой хоаны после лечения
Назонекс значительно уменьшал размеры гипертрофии аденоида у детей через 40 дней лечения Закрыто 90% носоглотки До лечения Berlucchi et al. Pediatrics. 2007; 119: e 1392. Аденоид закрыват 50% левой хоаны после лечения
 Хирургическое лечение. Неэффективность консервативной терапии; Стойкое снижение слуха; Выраженная назальная обструкция, приводящая к эпизодам апноэ; Деформация лицевого скелета; Рецидивирующий средний гнойный отит; хронический отит; Рецидивирующий и хронический синусит; Рецидивирующие трахеиты, бронхиты, фарингиты; Аденоиды III степени (относительное).
Хирургическое лечение. Неэффективность консервативной терапии; Стойкое снижение слуха; Выраженная назальная обструкция, приводящая к эпизодам апноэ; Деформация лицевого скелета; Рецидивирующий средний гнойный отит; хронический отит; Рецидивирующий и хронический синусит; Рецидивирующие трахеиты, бронхиты, фарингиты; Аденоиды III степени (относительное).
 Обнаружение у больных ХТ стрептококковой инфекции требует проведения системной антибактериальной терапии. Выбор антибактериального препарата должен базироваться на данных о наличии в лакунах нёбных миндалин золотистого стафилококка и внутриклеточной персистенции вгемолитического стрептококка.
Обнаружение у больных ХТ стрептококковой инфекции требует проведения системной антибактериальной терапии. Выбор антибактериального препарата должен базироваться на данных о наличии в лакунах нёбных миндалин золотистого стафилококка и внутриклеточной персистенции вгемолитического стрептококка.
 Антимикробные средства выбора при стрептококковой инфекции, вызванной Streptococcus pyogenes (группы А, В) Препараты 1 -го ряда – бензилпенициллин , феноксиметилпенициллин; Препараты 2 -го ряда – амоксициллин, ампициллин; Препараты 3 -го ряда - макролиды, цефалоспорины I-II поколения, клиндамицин.
Антимикробные средства выбора при стрептококковой инфекции, вызванной Streptococcus pyogenes (группы А, В) Препараты 1 -го ряда – бензилпенициллин , феноксиметилпенициллин; Препараты 2 -го ряда – амоксициллин, ампициллин; Препараты 3 -го ряда - макролиды, цефалоспорины I-II поколения, клиндамицин.


 Лечение стафиллококковой инфекции.
Лечение стафиллококковой инфекции.
 Бактробан (mupirocin) мазь интраназальная 2% Мупироцин производится путём ферментации микроорганизма Pseudomonas fluorescens. Подавляет изолейцин-трансфер-РНК-синтетазу, что приводит к нарушению синтеза белка в бактериальной клетке. Вследствие специфического механизма действия и уникальной химической структуры, не обнаруживает перекрёстной резистентности с другими антибиотиками. In vitro активен в отношении грамположительных аэробных микроорганизмов: Staph. aureus (в т. ч. Штаммы, резистентные к метициллину и продуцирующие в-лактомазу), Staph. epidermidis, других коагулазонегативных видов Staph. , Str. spp, Haemophilus infuenzae, Neiss. gonorrhoeae, Neiss. meningitidis, Citrobacter frenae, Enterobacter cloacae, Enterobacter aerogenes, Bordetella pertussis.
Бактробан (mupirocin) мазь интраназальная 2% Мупироцин производится путём ферментации микроорганизма Pseudomonas fluorescens. Подавляет изолейцин-трансфер-РНК-синтетазу, что приводит к нарушению синтеза белка в бактериальной клетке. Вследствие специфического механизма действия и уникальной химической структуры, не обнаруживает перекрёстной резистентности с другими антибиотиками. In vitro активен в отношении грамположительных аэробных микроорганизмов: Staph. aureus (в т. ч. Штаммы, резистентные к метициллину и продуцирующие в-лактомазу), Staph. epidermidis, других коагулазонегативных видов Staph. , Str. spp, Haemophilus infuenzae, Neiss. gonorrhoeae, Neiss. meningitidis, Citrobacter frenae, Enterobacter cloacae, Enterobacter aerogenes, Bordetella pertussis.
 Бициллинопрофилактика (при наличии ревматических пороков сердца - пожизненно). Бензатин-бензилпенициллин 1200 тыс. ед. +300 тыс. ед. новокаиновой соли бензилпенициллина (бициллин-5) до 8 лет 600 тыс. ед. , старше 8 лет 1200 тыс. ед 1 раз в 3 недели. . Бензатин-бензилпенициллин (Экстенциллин )(масса до 27 кг — 600 т. ед, более 27 кг — 120 тыс. ед. , старше 12 лет — 2400 тыс. ед. 1 раз в 3 недели. Недостаточная эффективность у 1337%. Снизило частоту ОРЛ в 4 -17 раз.
Бициллинопрофилактика (при наличии ревматических пороков сердца - пожизненно). Бензатин-бензилпенициллин 1200 тыс. ед. +300 тыс. ед. новокаиновой соли бензилпенициллина (бициллин-5) до 8 лет 600 тыс. ед. , старше 8 лет 1200 тыс. ед 1 раз в 3 недели. . Бензатин-бензилпенициллин (Экстенциллин )(масса до 27 кг — 600 т. ед, более 27 кг — 120 тыс. ед. , старше 12 лет — 2400 тыс. ед. 1 раз в 3 недели. Недостаточная эффективность у 1337%. Снизило частоту ОРЛ в 4 -17 раз.
 Перспектива. 26 — валентная вакцина, содержащая эпитопы М-протеинов «ревматогенных» штаммов, не вступающих в перекрёстную реакцию с тканевыми антигенами человека.
Перспектива. 26 — валентная вакцина, содержащая эпитопы М-протеинов «ревматогенных» штаммов, не вступающих в перекрёстную реакцию с тканевыми антигенами человека.
 Спасибо за внимание.
Спасибо за внимание.


