Хронический гепатит.ppt
- Количество слайдов: 158
 Хронические гепатиты. Современные аспекты диагностики и лечения. Группа Л-611 Б Преподаватель: доцент, к. м. н. Нигматуллина А. Э.
Хронические гепатиты. Современные аспекты диагностики и лечения. Группа Л-611 Б Преподаватель: доцент, к. м. н. Нигматуллина А. Э.
 Хронический гепатит полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). В отличие от цирроза печени при хроническом гепатите не нарушается архитектоника печени.
Хронический гепатит полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). В отличие от цирроза печени при хроническом гепатите не нарушается архитектоника печени.
 Распространенность гепатитов Ø Распространенность ХГ по данным А. Ф. Блюгера и Н. Новицкого составляет 5060 больных на 100000 населения. Ø По данным С. Н. Соринсона (2000 г. ) ХГ встречается у 5% взрослого населения. Ø Доля алкогольных поражений в общей структуре заболеваний печени в некоторых странах достигает 30 -40% (А. Ф. Блюгер, И. Н. Новицкий). Ø В этиологической структуре ХГ 70 -80% составляют хронические вирусные гепатиты (Ющук Н. Д. , Блохина Н. П. , Москва).
Распространенность гепатитов Ø Распространенность ХГ по данным А. Ф. Блюгера и Н. Новицкого составляет 5060 больных на 100000 населения. Ø По данным С. Н. Соринсона (2000 г. ) ХГ встречается у 5% взрослого населения. Ø Доля алкогольных поражений в общей структуре заболеваний печени в некоторых странах достигает 30 -40% (А. Ф. Блюгер, И. Н. Новицкий). Ø В этиологической структуре ХГ 70 -80% составляют хронические вирусные гепатиты (Ющук Н. Д. , Блохина Н. П. , Москва).
 Классификация хронического гепатита (Всемирный конгресс гастроэнтерологов, Лос-Анджелес, 1994) Этиология Серологические маркеры Хронический 1. Фаза репликации (НВе. Аg – гепатит В позитивный хронический гепатит): НВе. Аg, НВс. Аb. Ig. M, антигены pre-S, ДНКполимераза, ДНК-HBV 2. Фаза интеграции (НВе. Аg – негативный хронический гепатит): НВs. Аg, НВс. Аb. Ig. G, НВе. Аb 3. НВе. Аg –негативный хронический гепатит с сохраненной репликацией вируса: НВс. Аb. Ig. M, антигены pre-S, НВе. Аb, ДНКполимераза, ДНК-HBV Степень активности Степень фиброза Хронический Нет фиброза гепатит с Слабо минимальной выраженный активностью Умеренный Слабовырафиброз женный Тяжелый хронический фиброз гепатит Цирроз печени Умеренный хронический гепатит Тяжелый хронический гепатит
Классификация хронического гепатита (Всемирный конгресс гастроэнтерологов, Лос-Анджелес, 1994) Этиология Серологические маркеры Хронический 1. Фаза репликации (НВе. Аg – гепатит В позитивный хронический гепатит): НВе. Аg, НВс. Аb. Ig. M, антигены pre-S, ДНКполимераза, ДНК-HBV 2. Фаза интеграции (НВе. Аg – негативный хронический гепатит): НВs. Аg, НВс. Аb. Ig. G, НВе. Аb 3. НВе. Аg –негативный хронический гепатит с сохраненной репликацией вируса: НВс. Аb. Ig. M, антигены pre-S, НВе. Аb, ДНКполимераза, ДНК-HBV Степень активности Степень фиброза Хронический Нет фиброза гепатит с Слабо минимальной выраженный активностью Умеренный Слабовырафиброз женный Тяжелый хронический фиброз гепатит Цирроз печени Умеренный хронический гепатит Тяжелый хронический гепатит
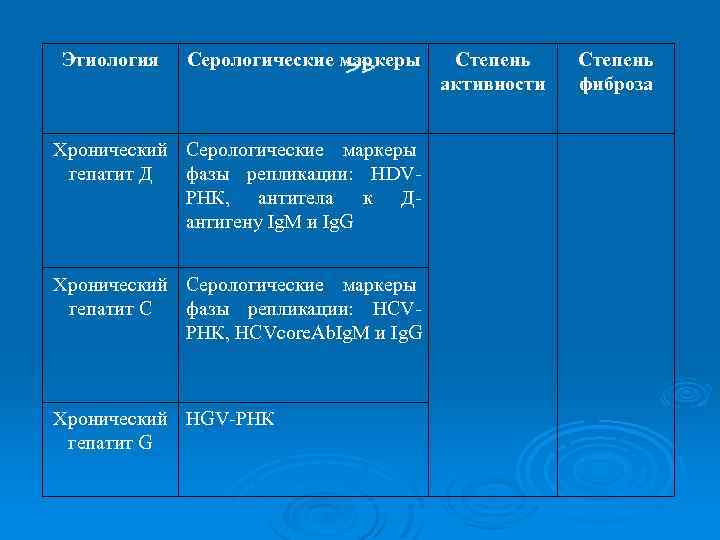 Этиология Серологические маркеры >> Хронический Серологические маркеры гепатит Д фазы репликации: HDVРНК, антитела к Дантигену Ig. M и Ig. G Хронический Серологические маркеры гепатит С фазы репликации: HСVРНК, НСVcore. Аb. Ig. M и Ig. G Хронический HGV-РНК гепатит G Степень активности Степень фиброза
Этиология Серологические маркеры >> Хронический Серологические маркеры гепатит Д фазы репликации: HDVРНК, антитела к Дантигену Ig. M и Ig. G Хронический Серологические маркеры гепатит С фазы репликации: HСVРНК, НСVcore. Аb. Ig. M и Ig. G Хронический HGV-РНК гепатит G Степень активности Степень фиброза
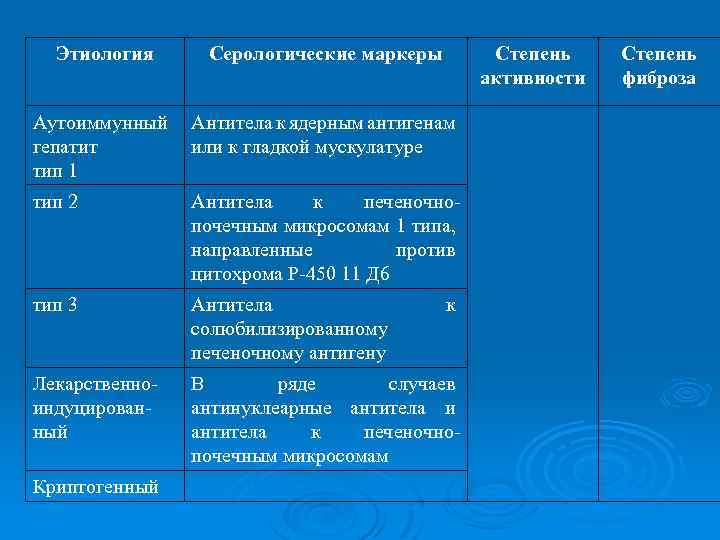 Этиология Серологические маркеры Аутоиммунный гепатит тип 1 Антитела к ядерным антигенам или к гладкой мускулатуре тип 2 Антитела к печеночнопочечным микросомам 1 типа, направленные против цитохрома Р-450 11 Д 6 тип 3 Антитела солюбилизированному печеночному антигену Лекарственноиндуцированный В ряде случаев антинуклеарные антитела и антитела к печеночнопочечным микросомам Криптогенный Степень активности к Степень фиброза
Этиология Серологические маркеры Аутоиммунный гепатит тип 1 Антитела к ядерным антигенам или к гладкой мускулатуре тип 2 Антитела к печеночнопочечным микросомам 1 типа, направленные против цитохрома Р-450 11 Д 6 тип 3 Антитела солюбилизированному печеночному антигену Лекарственноиндуцированный В ряде случаев антинуклеарные антитела и антитела к печеночнопочечным микросомам Криптогенный Степень активности к Степень фиброза
 Основные клинико-лабораторные синдромы при заболеваниях печени Ø Цитолитический синдром Ø Мезенхимально-воспалительный синдром Ø Холестатический синдром Ø Синдром печеночно-клеточной недостаточности Ø Синдром портальной гипертензии Ø Астеновегетативный синдром Ø Диспепсический синдром
Основные клинико-лабораторные синдромы при заболеваниях печени Ø Цитолитический синдром Ø Мезенхимально-воспалительный синдром Ø Холестатический синдром Ø Синдром печеночно-клеточной недостаточности Ø Синдром портальной гипертензии Ø Астеновегетативный синдром Ø Диспепсический синдром
 Цитолитический синдром Или синдром нарушения целостности гепатоцитов, обусловлен нарушением проницаемости клеточных мембран, распадом мембранных структур, некрозом гепатоцитов и выходом в плазму ферментов. Синдром цитолиза встречается при вирусных, лекарcтвенных, токсических гепатитах и других острых повреждениях печени, циррозе печени, хроническом активном гепатите, а также при быстро развивающейся или длительно обтурационной желтухе.
Цитолитический синдром Или синдром нарушения целостности гепатоцитов, обусловлен нарушением проницаемости клеточных мембран, распадом мембранных структур, некрозом гепатоцитов и выходом в плазму ферментов. Синдром цитолиза встречается при вирусных, лекарcтвенных, токсических гепатитах и других острых повреждениях печени, циррозе печени, хроническом активном гепатите, а также при быстро развивающейся или длительно обтурационной желтухе.
 Лабораторные признаки Ø Повышение активности ферментов в плазме крови (Ал. АТ, Ас. АТ, ЛДГ, альдолаза), Ø Гипербилирубинемия ( преимущественно прямая реакция), Ø Повышение в сыворотке крови концентрации железа.
Лабораторные признаки Ø Повышение активности ферментов в плазме крови (Ал. АТ, Ас. АТ, ЛДГ, альдолаза), Ø Гипербилирубинемия ( преимущественно прямая реакция), Ø Повышение в сыворотке крови концентрации железа.
 Мезенхимально-воспалительный синдром Обусловлен развитием в печени так называемого иммунного воспаления: сенсибилизацией иммунокомпетентной ткани , активацией ретикулогистиоцитарной системы, инфильтрацией портальных протоков и внутридольковой стромы. Данный синдром характерен для аутоиммунных и вирусных гепатитов. Клинические признаки Ø Лихорадка Ø Артралгии Ø Васкулиты (кожа, легкие) Ø Спленомегалия Ø Лимфоаденопатия
Мезенхимально-воспалительный синдром Обусловлен развитием в печени так называемого иммунного воспаления: сенсибилизацией иммунокомпетентной ткани , активацией ретикулогистиоцитарной системы, инфильтрацией портальных протоков и внутридольковой стромы. Данный синдром характерен для аутоиммунных и вирусных гепатитов. Клинические признаки Ø Лихорадка Ø Артралгии Ø Васкулиты (кожа, легкие) Ø Спленомегалия Ø Лимфоаденопатия
 Лабораторные признаки ↑ уровня γ-глобулинов, нередко в сочетании с гипопротеинемией, Ø Изменение белково-осадочных проб ( тимоловой, сулемовой), Ø ↑ уровня Ig. G, Ig. M, Ig. A, Ø ↑ в крови неспецифических антител (к ДНК, гладкомышечным волокнам, митохондриям, микросомам). Ø Появление неспецифических маркеров воспаления (лейкоцитоз, ускорение СОЭ, ↑ серомукоида, появление С-реактивного белка), Ø
Лабораторные признаки ↑ уровня γ-глобулинов, нередко в сочетании с гипопротеинемией, Ø Изменение белково-осадочных проб ( тимоловой, сулемовой), Ø ↑ уровня Ig. G, Ig. M, Ig. A, Ø ↑ в крови неспецифических антител (к ДНК, гладкомышечным волокнам, митохондриям, микросомам). Ø Появление неспецифических маркеров воспаления (лейкоцитоз, ускорение СОЭ, ↑ серомукоида, появление С-реактивного белка), Ø
 Холестатический синдром Обусловлен как нарушением желчевыделительной функции гепатоцитов и поражением желчных канальцев (внутрипеченочный холестаз), так и нарушением оттока желчи по печеночным и общему желчному протокам вследствии их обтурации (внепеченочный холестаз). Данный синдром характерен для первичного и вторичного билиарного цирроза печени, для вирусных гепатитов.
Холестатический синдром Обусловлен как нарушением желчевыделительной функции гепатоцитов и поражением желчных канальцев (внутрипеченочный холестаз), так и нарушением оттока желчи по печеночным и общему желчному протокам вследствии их обтурации (внепеченочный холестаз). Данный синдром характерен для первичного и вторичного билиарного цирроза печени, для вирусных гепатитов.
 Клинические признаки Ø Упорный кожный зуд Ø Желтуха Ø Пигментация кожи Ø Потемнение мочи, кала посветление
Клинические признаки Ø Упорный кожный зуд Ø Желтуха Ø Пигментация кожи Ø Потемнение мочи, кала посветление
 Лабораторные признаки ↑ холестерина, нередко в сочетании с повышением содержания фосфолипидов, βлипопротеидов. Ø Гипербилирубинемия (преимущественно за счет повышения концентрации прямого билирубина). Ø ↑ активности щелочной фосфатазы, γ-глутаматтранспептидазы, лецетинаминопептидазы, 5 -нуклеотидазы. Ø
Лабораторные признаки ↑ холестерина, нередко в сочетании с повышением содержания фосфолипидов, βлипопротеидов. Ø Гипербилирубинемия (преимущественно за счет повышения концентрации прямого билирубина). Ø ↑ активности щелочной фосфатазы, γ-глутаматтранспептидазы, лецетинаминопептидазы, 5 -нуклеотидазы. Ø
 Синдром печеночно-клеточной недостаточности Это комплекс клинико-лабораторных проявлений, обусловленных снижением синтетической и детоксикационной функций клеток печени. Среди основных клинических синдромов, характеризующих тяжесть печеночно-клеточной недостаточности, выделяют: ØЭнцефалопатию ØГеморрагический синдром ØПрогрессирующую желтуху.
Синдром печеночно-клеточной недостаточности Это комплекс клинико-лабораторных проявлений, обусловленных снижением синтетической и детоксикационной функций клеток печени. Среди основных клинических синдромов, характеризующих тяжесть печеночно-клеточной недостаточности, выделяют: ØЭнцефалопатию ØГеморрагический синдром ØПрогрессирующую желтуху.
 Печеночная энцефалопатия Комплекс потенциально обратимых неврологических и психоэмоциональных изменений, обусловленных нарушением детоксикационной функции печени и проникновением токсических метаболитов в систем кровоток и головной мозг.
Печеночная энцефалопатия Комплекс потенциально обратимых неврологических и психоэмоциональных изменений, обусловленных нарушением детоксикационной функции печени и проникновением токсических метаболитов в систем кровоток и головной мозг.
 Клинические признаки Инверсия сна (нарушение ритма сна и бодрствования, сонливость или бессоница) Ø Нарушение речи, почерка, снижение памяти Ø Хлопающий тремор рук Ø Изменение поведения (повышенная раздражительность, эйфория или депрессия). Лабораторные признаки Ø Гипераммониемия Ø Снижение содержания холестерина и глюкозы Ø
Клинические признаки Инверсия сна (нарушение ритма сна и бодрствования, сонливость или бессоница) Ø Нарушение речи, почерка, снижение памяти Ø Хлопающий тремор рук Ø Изменение поведения (повышенная раздражительность, эйфория или депрессия). Лабораторные признаки Ø Гипераммониемия Ø Снижение содержания холестерина и глюкозы Ø
 Геморрагический синдром Причинами развития являются: Ø Снижение синтеза факторов свертывания крови Ø Повышение потребления факторов свертывания Ø Снижение количества тромбоцитов Клинические проявления Появление кровоизлияний и кровоподтеков на коже и в подкожной клетчатке, кровотечение десен, гематурии, носовые, маточные, геморроидальные кровотечения, варикознорасширенных вен пищевода и желудка.
Геморрагический синдром Причинами развития являются: Ø Снижение синтеза факторов свертывания крови Ø Повышение потребления факторов свертывания Ø Снижение количества тромбоцитов Клинические проявления Появление кровоизлияний и кровоподтеков на коже и в подкожной клетчатке, кровотечение десен, гематурии, носовые, маточные, геморроидальные кровотечения, варикознорасширенных вен пищевода и желудка.
 Геморрагический синдром Лабораторные признаки Ø Снижение протромбинового индекса Ø Гипоальбуминемия Ø Гипохолинэстераземия Ø Постгеморрагическая анемия
Геморрагический синдром Лабораторные признаки Ø Снижение протромбинового индекса Ø Гипоальбуминемия Ø Гипохолинэстераземия Ø Постгеморрагическая анемия
 Прогрессирующая желтуха Синдром, развивается вследствие накопления в крови избыточного количества билирубина. В клинике он диагностируется по желтушному окрашиванию кожи, слизистых оболочек и склер. Лабораторные признаки Ø Гипербилирубинемия Ø Снижение активности холинэстеразы сыворотки крови
Прогрессирующая желтуха Синдром, развивается вследствие накопления в крови избыточного количества билирубина. В клинике он диагностируется по желтушному окрашиванию кожи, слизистых оболочек и склер. Лабораторные признаки Ø Гипербилирубинемия Ø Снижение активности холинэстеразы сыворотки крови
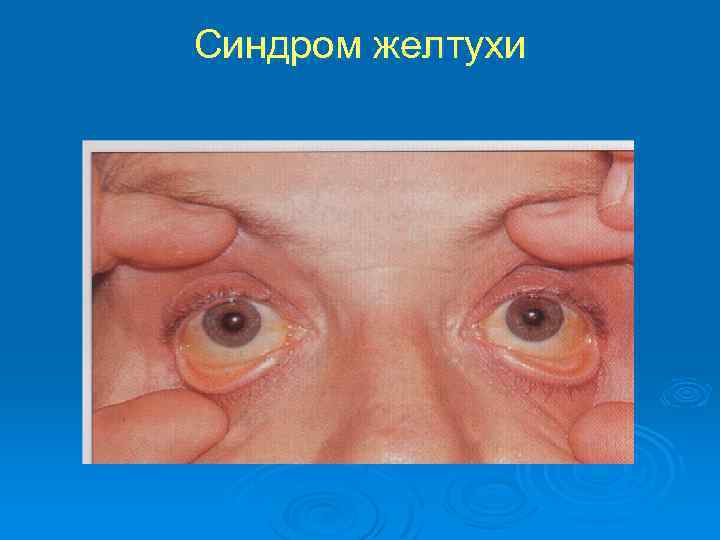 Синдром желтухи
Синдром желтухи
 Синдром портальной гипертензии Характеризуется повышением давления в бассейне воротной вены, вызывается нарушением кровотока различного происхождения и локализации в портальных сосудах, печеночных венах и нижней полой вене. Клиническая картина Спленомегалия, варикозное расширение вен пищевода и кардии желудка, прямой кишки, асцит. Расширение вен передней брюшной стенки приводит к формированию «головы Медузы» .
Синдром портальной гипертензии Характеризуется повышением давления в бассейне воротной вены, вызывается нарушением кровотока различного происхождения и локализации в портальных сосудах, печеночных венах и нижней полой вене. Клиническая картина Спленомегалия, варикозное расширение вен пищевода и кардии желудка, прямой кишки, асцит. Расширение вен передней брюшной стенки приводит к формированию «головы Медузы» .
 Лабораторные признаки ØЛейко- и тромбоцитопения (проявление синдрома гиперспленизма) ØПовышение активности аминотрансфераз и билирубина (преимущественно прямой фракции) сыворотки крови ØГипопротеинемия за счет гипоальбуминемии.
Лабораторные признаки ØЛейко- и тромбоцитопения (проявление синдрома гиперспленизма) ØПовышение активности аминотрансфераз и билирубина (преимущественно прямой фракции) сыворотки крови ØГипопротеинемия за счет гипоальбуминемии.
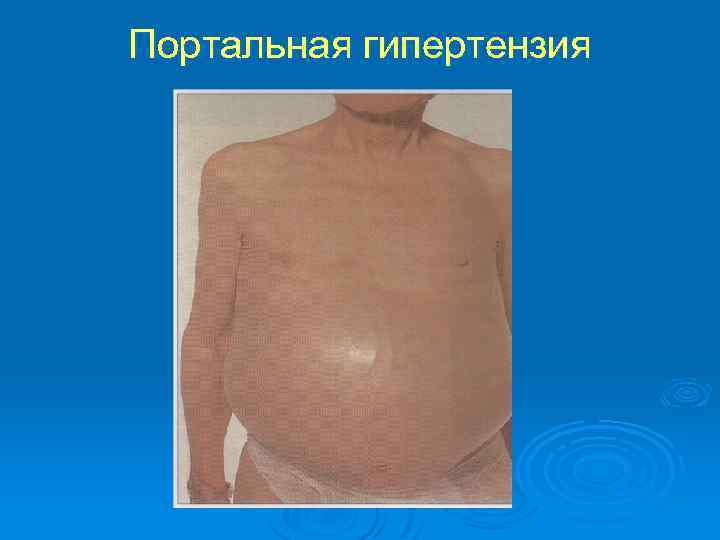 Портальная гипертензия
Портальная гипертензия
 Астеновегетативный синдром Слабость, выраженная утомляемость, снижение работоспособности, нервозность, ипохондрия.
Астеновегетативный синдром Слабость, выраженная утомляемость, снижение работоспособности, нервозность, ипохондрия.
 Диспепсический синдром Тошнота, плохой аппетит, тяжесть в эпигастрии, отрыжка, вздутие живота, запоры.
Диспепсический синдром Тошнота, плохой аппетит, тяжесть в эпигастрии, отрыжка, вздутие живота, запоры.
 Хронический гепатит В
Хронический гепатит В
 По оценкам экспертов ВОЗ в настоящее время в мире насчитывают 300 -350 млн. больных хроническим гепатитом В Ежегодно от поражений печени, связанных с инфекцией HBV, погибают не менее 250000 человек (9 место в структуре общей смертности)
По оценкам экспертов ВОЗ в настоящее время в мире насчитывают 300 -350 млн. больных хроническим гепатитом В Ежегодно от поражений печени, связанных с инфекцией HBV, погибают не менее 250000 человек (9 место в структуре общей смертности)
 Этиология. n n n Возбудитель НВV-инфекции-вирус из семейства Hepadnaviridae Вирус гепатита В содержит ДНК, имеет внешнюю липопротеиновую оболочку и внутреннюю часть нуклеокапсид или сердцевину (соre) вируса. Внутренняя часть вируса гепатита В (нуклеокапсид) проникает в ядро гепатоцита Высокая контагиозность вируса Вирус устойчив во внешней среде Выделяют 9 генотипов вируса
Этиология. n n n Возбудитель НВV-инфекции-вирус из семейства Hepadnaviridae Вирус гепатита В содержит ДНК, имеет внешнюю липопротеиновую оболочку и внутреннюю часть нуклеокапсид или сердцевину (соre) вируса. Внутренняя часть вируса гепатита В (нуклеокапсид) проникает в ядро гепатоцита Высокая контагиозность вируса Вирус устойчив во внешней среде Выделяют 9 генотипов вируса
 Репликация HВV n n n В В В гепатоцитах моноцитах лимфоцитах
Репликация HВV n n n В В В гепатоцитах моноцитах лимфоцитах
 Пути передачи 1. Парентеральный (особенно трансфузионный) n 2. Половой n 3. Вертикальный ( от матери к плоду) n
Пути передачи 1. Парентеральный (особенно трансфузионный) n 2. Половой n 3. Вертикальный ( от матери к плоду) n
 Патогенез поражения органов и тканей при инфицировании вирусом гепатита В Репликация HBV в печени и вне ее Иммунный ответ на образование циркулирующих и клеточных антигенов Hbs. Ag, Hbс. Ag, Hbе. Ag; нарушение иммунологической функции лимфоцитов и моноцитов, инфицированных HBV Реакции ГЗТ: лимфомакро фагальная инфильтрация, гранулематоз Мутации генома HBV, появление мутантов, избегающих иммунного надзора Иммунокомплексны е реакции: васкулиты, венулиты, капилляриты, артерииты
Патогенез поражения органов и тканей при инфицировании вирусом гепатита В Репликация HBV в печени и вне ее Иммунный ответ на образование циркулирующих и клеточных антигенов Hbs. Ag, Hbс. Ag, Hbе. Ag; нарушение иммунологической функции лимфоцитов и моноцитов, инфицированных HBV Реакции ГЗТ: лимфомакро фагальная инфильтрация, гранулематоз Мутации генома HBV, появление мутантов, избегающих иммунного надзора Иммунокомплексны е реакции: васкулиты, венулиты, капилляриты, артерииты
 -Hbs. Ag – поверхностный антиген вируса n -HВcore. Ag - сердцевинный антиген, локализуется исключительно в ядрах гепатоцитов и не обнаруживается в крови; n -Hbe. Ag - локализуется в нуклеокапсиде вируса; n
-Hbs. Ag – поверхностный антиген вируса n -HВcore. Ag - сердцевинный антиген, локализуется исключительно в ядрах гепатоцитов и не обнаруживается в крови; n -Hbe. Ag - локализуется в нуклеокапсиде вируса; n
 n В организме больного вирусным гепатитом В ко всем вирусным антигенам вырабатываются антитела: анти-НВс, анти-Нbе, анти-НBS. Данные антигены и антитела к ним представляют собой комплекс специфических маркеров HBV. Определение этих маркеров имеет диагностическое, прогностическое и эпидемиологическое значение.
n В организме больного вирусным гепатитом В ко всем вирусным антигенам вырабатываются антитела: анти-НВс, анти-Нbе, анти-НBS. Данные антигены и антитела к ним представляют собой комплекс специфических маркеров HBV. Определение этих маркеров имеет диагностическое, прогностическое и эпидемиологическое значение.
 Основные серологические маркеры вируса гепатита В n НВs. Аg – появляется в инкубационном периоде ОВГ-В, сохраняется 1 -4 месяца, исчезает при выздоровлении. НВs. Аg в крови маркирует инфицированность HBV. Выявление HBs. Ag в стабильном титре на протяжении 6 месяцев и более от начала острого ГВ даже при нормальных клиниколабораторных показателях свидетельствует о хронизации процесса.
Основные серологические маркеры вируса гепатита В n НВs. Аg – появляется в инкубационном периоде ОВГ-В, сохраняется 1 -4 месяца, исчезает при выздоровлении. НВs. Аg в крови маркирует инфицированность HBV. Выявление HBs. Ag в стабильном титре на протяжении 6 месяцев и более от начала острого ГВ даже при нормальных клиниколабораторных показателях свидетельствует о хронизации процесса.
 n НВе. Аg – выявляется вскоре после появления НВs. Аg и исчезает к периоду развернутой клинической картины. Длительная их персистенция свидетельствует об угрозе хронизации ОВГ -В. При хронизации воспалительного процесса в печени сохраняется в течение длительного срока. Наличие НВе. Аg отражает фазу репликации вируса и коррелирует с высокой активностью воспалительного процесса и контагиозностью больного, высоким риском перинатальной передачи вируса
n НВе. Аg – выявляется вскоре после появления НВs. Аg и исчезает к периоду развернутой клинической картины. Длительная их персистенция свидетельствует об угрозе хронизации ОВГ -В. При хронизации воспалительного процесса в печени сохраняется в течение длительного срока. Наличие НВе. Аg отражает фазу репликации вируса и коррелирует с высокой активностью воспалительного процесса и контагиозностью больного, высоким риском перинатальной передачи вируса
 n n НВс. Аg – в крови не определяется, располагается в ядрах гепатоцитов НВс. Аb. Ig. M – появляются через 2 -4 нед. после появления НВs. Аg при ОВГ-В, могут появляться одновременно с ним, в стадии реконвалесценции исчезают, это рассматривается как признак очищения организма от вируса. Их наличие свидетельствует об остром или хроническом гепатите с репликацией вируса.
n n НВс. Аg – в крови не определяется, располагается в ядрах гепатоцитов НВс. Аb. Ig. M – появляются через 2 -4 нед. после появления НВs. Аg при ОВГ-В, могут появляться одновременно с ним, в стадии реконвалесценции исчезают, это рассматривается как признак очищения организма от вируса. Их наличие свидетельствует об остром или хроническом гепатите с репликацией вируса.
 n n НВс. Аb. Ig. G – появляются позже, определяются в течение многих лет, иногда пожизненно. Их выявление может указывать на перенесенный и полностью разрешившийся ОВГ-В или на ХВГ-В в фазе интеграции вируса. НВе. Аb – появляются через 2 недели от начала ОВГ-В, остаются в крови от 1 до 5 лет и более. Их появление свидетельствует о начале стадии реконвалесценции при ОГВ, о резком снижении активности инфекционного процесса. При ХВГ-В является маркером интеграции вируса в геном гепатоцита.
n n НВс. Аb. Ig. G – появляются позже, определяются в течение многих лет, иногда пожизненно. Их выявление может указывать на перенесенный и полностью разрешившийся ОВГ-В или на ХВГ-В в фазе интеграции вируса. НВе. Аb – появляются через 2 недели от начала ОВГ-В, остаются в крови от 1 до 5 лет и более. Их появление свидетельствует о начале стадии реконвалесценции при ОГВ, о резком снижении активности инфекционного процесса. При ХВГ-В является маркером интеграции вируса в геном гепатоцита.
 НВs. Аb – появляются через 3 -5 месяцев от начала ОВГ-В, определяются в течение 5 -10 лет и более. Их появление говорит об иммунном разрешении инфекции. Появление в первые дни желтухи наблюдается при тяжелых формах ОГВ. n ДНК-НВV определяется методом ПЦР в сыворотке крови. Является маркером репликации вируса n
НВs. Аb – появляются через 3 -5 месяцев от начала ОВГ-В, определяются в течение 5 -10 лет и более. Их появление говорит об иммунном разрешении инфекции. Появление в первые дни желтухи наблюдается при тяжелых формах ОГВ. n ДНК-НВV определяется методом ПЦР в сыворотке крови. Является маркером репликации вируса n
 Серологические маркеры фазы репликации вируса гепатита В n выявление в крови НВs. Аg, НВе. Аg, НВс. Аb. Ig. M (коэффициент Нвс. Аb. Ig. G/ Нвс. Аb. Ig. M<1, 2), вирусной ДНК в концентрации > 200 нг/л, ДНК-полимеразы и антигенов pre-S n выявление в гепатоцитах НВс. Аg и HBV-ДНК
Серологические маркеры фазы репликации вируса гепатита В n выявление в крови НВs. Аg, НВе. Аg, НВс. Аb. Ig. M (коэффициент Нвс. Аb. Ig. G/ Нвс. Аb. Ig. M<1, 2), вирусной ДНК в концентрации > 200 нг/л, ДНК-полимеразы и антигенов pre-S n выявление в гепатоцитах НВс. Аg и HBV-ДНК
 Серологические маркеры фазы интеграции вируса гепатита В n выявление в крови только НВs. Аg или в сочетании с Нвс. Аb. Ig. G n отсутствие в крови вирусной ДНКполимеразы и ДНК-вируса n сероконверсия НВе. Аg в НВе. Аb (исчезновение из крови НВе. Аg и появление НВе. Аb
Серологические маркеры фазы интеграции вируса гепатита В n выявление в крови только НВs. Аg или в сочетании с Нвс. Аb. Ig. G n отсутствие в крови вирусной ДНКполимеразы и ДНК-вируса n сероконверсия НВе. Аg в НВе. Аb (исчезновение из крови НВе. Аg и появление НВе. Аb
 Особенности НВе. Аg-негативного варианта ХВГ-В отсутствие в крови НВе. Аg при наличии маркеров репликации HBV n более тяжелое клиническое течение n менее выраженный ответ на лечение интерфероном n
Особенности НВе. Аg-негативного варианта ХВГ-В отсутствие в крови НВе. Аg при наличии маркеров репликации HBV n более тяжелое клиническое течение n менее выраженный ответ на лечение интерфероном n
 Лабораторные синдромы при хроническом гепатите n n цитолитический синдром мезенхимально-воспалительный синдром. холестатический синдром печеночно-клеточной недостаточности
Лабораторные синдромы при хроническом гепатите n n цитолитический синдром мезенхимально-воспалительный синдром. холестатический синдром печеночно-клеточной недостаточности
 Дифференцированный подходы к лечению хронических гепатитов n n Нве. Аg-позитивный гепатит: α-Интерферон п/к 5 -6 МЕ/сут, 4 -6 мес. или αИнтерферон п/к 10 МЕ/сут 3 р/нед. 4 -6 мес. Антивирусные препараты (аналоги нуклеозидов): ламивудин внутрь 100 мг/сут. , энтекавир, тенофовир В отсутствие Нве. Аg (инфицирование “мутантным” вирусом) α-Интерферон п/к 10 МЕ/сут 3 р/нед, 12 мес. Антивирусные препараты: ламивудин внутрь 100 мг/сут. , не менее 12 мес. , энтекавир, тенофовир
Дифференцированный подходы к лечению хронических гепатитов n n Нве. Аg-позитивный гепатит: α-Интерферон п/к 5 -6 МЕ/сут, 4 -6 мес. или αИнтерферон п/к 10 МЕ/сут 3 р/нед. 4 -6 мес. Антивирусные препараты (аналоги нуклеозидов): ламивудин внутрь 100 мг/сут. , энтекавир, тенофовир В отсутствие Нве. Аg (инфицирование “мутантным” вирусом) α-Интерферон п/к 10 МЕ/сут 3 р/нед, 12 мес. Антивирусные препараты: ламивудин внутрь 100 мг/сут. , не менее 12 мес. , энтекавир, тенофовир
 Диспансерное наблюдение n n Больные с ХВГ, носители HBs. Ag и анти-НСV ставятся на Д учет в КИЗ территориальных поликлиник и наблюдаются врачамиинфекционистами. Часть больных может состоять на Д учете в специализированных гепатологических центрах или в КПН инфекционных стационаров, где был установлен ХВГ. Эти диспансерные наблюдения не снимают пациента с Д учета из КИЗ поликлиник.
Диспансерное наблюдение n n Больные с ХВГ, носители HBs. Ag и анти-НСV ставятся на Д учет в КИЗ территориальных поликлиник и наблюдаются врачамиинфекционистами. Часть больных может состоять на Д учете в специализированных гепатологических центрах или в КПН инфекционных стационаров, где был установлен ХВГ. Эти диспансерные наблюдения не снимают пациента с Д учета из КИЗ поликлиник.
 Контингенты, подлежащие обязательному обследованию на HBs. Ag и анти-НСV n n n n Доноры Беременные Реципиенты крови и компонентов крови Новорожденные у женщин, больных острым и хроническим ГВ и ГС Персонал учреждений службы крови Персонал хирургических отделений Персонал лабораторий Персонал урологических, акушерскогинекологических, анестезиологореаниматологических, стоматологических, гематологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник, персонал станций скорой помощи
Контингенты, подлежащие обязательному обследованию на HBs. Ag и анти-НСV n n n n Доноры Беременные Реципиенты крови и компонентов крови Новорожденные у женщин, больных острым и хроническим ГВ и ГС Персонал учреждений службы крови Персонал хирургических отделений Персонал лабораторий Персонал урологических, акушерскогинекологических, анестезиологореаниматологических, стоматологических, гематологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник, персонал станций скорой помощи
 n n n Пациенты центров и отделений гемодиализа, пересадки почки, сердечно-сосудистой, легочной хирургии, гематологии Больные с любой хронической патологией Больные с хроническим поражением печени Пациенты наркологических и кожно -венерических стационаров Пациенты, поступающие в стационары для плановых операций Дети детских домов,
n n n Пациенты центров и отделений гемодиализа, пересадки почки, сердечно-сосудистой, легочной хирургии, гематологии Больные с любой хронической патологией Больные с хроническим поражением печени Пациенты наркологических и кожно -венерических стационаров Пациенты, поступающие в стационары для плановых операций Дети детских домов,
 Вакцинация против гепатита В Дети в группе риска: в первые 24 ч. жизни, в 1 месяц, в 2 месяца, в 12 месяцев. n Здоровые дети: вакцинация проводится в первые 24 ч. жизни, в 3 месяца, в 6 месяцев. n
Вакцинация против гепатита В Дети в группе риска: в первые 24 ч. жизни, в 1 месяц, в 2 месяца, в 12 месяцев. n Здоровые дети: вакцинация проводится в первые 24 ч. жизни, в 3 месяца, в 6 месяцев. n
 Хронические вирусные гепатиты С, D
Хронические вирусные гепатиты С, D
 Эпидемиология ВГС n В мире инфицировано 500 млн. чел. n В США инфицированность – 3875000 чел. n В России – 5 млн. человек n Ежегодно от ВГС погибает около полумиллиона человек. n Показатели заболеваемости ВГС в 2000 г. увеличились в 7 раз по сравнению с 1994 г.
Эпидемиология ВГС n В мире инфицировано 500 млн. чел. n В США инфицированность – 3875000 чел. n В России – 5 млн. человек n Ежегодно от ВГС погибает около полумиллиона человек. n Показатели заболеваемости ВГС в 2000 г. увеличились в 7 раз по сравнению с 1994 г.
 Характеристики вируса гепатита С РНК-содержащий вирус сем. Flaviviridae n Внешняя белковолипидная оболочка(содержит гликопротеины), внутренняя часть(нуклеокапсид) n Вирус характеризуется изменчивостью антигенной структуры n Выделяют 7 генетических вариантов вируса n Менее устойчив к физико-химическим воздействиям по сравнению с НВV HCV n
Характеристики вируса гепатита С РНК-содержащий вирус сем. Flaviviridae n Внешняя белковолипидная оболочка(содержит гликопротеины), внутренняя часть(нуклеокапсид) n Вирус характеризуется изменчивостью антигенной структуры n Выделяют 7 генетических вариантов вируса n Менее устойчив к физико-химическим воздействиям по сравнению с НВV HCV n
 Пути передачи n 1. Парентеральный (особенно трансфузионный) n 2. Половой n 3. Вертикальный ( от матери к плоду)
Пути передачи n 1. Парентеральный (особенно трансфузионный) n 2. Половой n 3. Вертикальный ( от матери к плоду)
 Репликация HCV n n n В гепатоцитах В моноцитах В лимфоцитах
Репликация HCV n n n В гепатоцитах В моноцитах В лимфоцитах
 Механизмы повреждения печени вирусом ГС 1. прямое цитопатическое действие на гепатоциты 2. иммуноопосредованное повреждение печени
Механизмы повреждения печени вирусом ГС 1. прямое цитопатическое действие на гепатоциты 2. иммуноопосредованное повреждение печени
 клиника Инкубационный период от 2 недель до 3 месяцев (м. б. до 52 недель) n Преобладают безжелтушные формы болезни. n Хорактерная черта ВГС-частое развитие хронических форм после острой инфекции-50 -70% n Осложнения: цирроз печени 20 -25%, гепатоцеллюлярная карцинома n Латентное, малосимптомное, длительное течение n
клиника Инкубационный период от 2 недель до 3 месяцев (м. б. до 52 недель) n Преобладают безжелтушные формы болезни. n Хорактерная черта ВГС-частое развитие хронических форм после острой инфекции-50 -70% n Осложнения: цирроз печени 20 -25%, гепатоцеллюлярная карцинома n Латентное, малосимптомное, длительное течение n
 Клиника ВГС У части больных- тупые, непостоянные боли, тяжесть в правом подреберье, тошнота, кожный зуд, снижение аппетита n В 6% случаев астенический синдром n n
Клиника ВГС У части больных- тупые, непостоянные боли, тяжесть в правом подреберье, тошнота, кожный зуд, снижение аппетита n В 6% случаев астенический синдром n n
 Внепеченочные проявления Мембранозный гломерулонефрит n Криоглобулинемия n Поздняя кожная порфирия n Аутоиммунный тиреоидит n Плоский лишай n Серонегативные артриты n Апластическая анемия n Синдром Шегрена n В-клеточная лимфома n
Внепеченочные проявления Мембранозный гломерулонефрит n Криоглобулинемия n Поздняя кожная порфирия n Аутоиммунный тиреоидит n Плоский лишай n Серонегативные артриты n Апластическая анемия n Синдром Шегрена n В-клеточная лимфома n
 Маркеры репликации вируса гепатита С n НСV–РНК в ПЦР определяются через 1 -2 нед. после заражения острым вирусным гепатитом С n Анти-НСV Ig. M
Маркеры репликации вируса гепатита С n НСV–РНК в ПЦР определяются через 1 -2 нед. после заражения острым вирусным гепатитом С n Анти-НСV Ig. M
 Цели терапии ВГС Нормализация активности сывороточных трансаминаз n Элиминация сывороточной HCV РНК n Нормализация или улучшение гистологической картины печени n Предотвращение осложнений n Снижение смертности n
Цели терапии ВГС Нормализация активности сывороточных трансаминаз n Элиминация сывороточной HCV РНК n Нормализация или улучшение гистологической картины печени n Предотвращение осложнений n Снижение смертности n
 Схемы фармакотерапии Инфицирование HCV с генотипом 1 или 4 n α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течении 48 нед. n или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с рибавирином 48 недель Инфицирование HCV с другим генотипом n α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течении 24 нед. n или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с
Схемы фармакотерапии Инфицирование HCV с генотипом 1 или 4 n α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течении 48 нед. n или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с рибавирином 48 недель Инфицирование HCV с другим генотипом n α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течении 24 нед. n или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с
 Эпидемиология ВГД В европейской части России частота выявления антител к HDV составляет 1, 2 -5, 5%.
Эпидемиология ВГД В европейской части России частота выявления антител к HDV составляет 1, 2 -5, 5%.
 HDV – вирус-паразит HDV- сферическая частица, в центре которой находится сферический антиген(HD -Ag) n Содержит РНК n Наружная оболочка образована поверхностным антигеном ВГВ- HBs. Ag n
HDV – вирус-паразит HDV- сферическая частица, в центре которой находится сферический антиген(HD -Ag) n Содержит РНК n Наружная оболочка образована поверхностным антигеном ВГВ- HBs. Ag n
 Источники инфекции n Больные острым и хроническим ВГД n Вирусоносители
Источники инфекции n Больные острым и хроническим ВГД n Вирусоносители
 Механизмы повреждения печени вирусом ГД n прямое цитопатическое действие на гепатоциты n иммуноопосредованное повреждение печени n активация соединительной ткани в печени n активация ПОЛ
Механизмы повреждения печени вирусом ГД n прямое цитопатическое действие на гепатоциты n иммуноопосредованное повреждение печени n активация соединительной ткани в печени n активация ПОЛ
 Коинфекция (микст-инфекция) n Одновременное заражение HBV+HDV у лиц, не болевших ранее HBV – инфекцией n Развивается острый ВГВ+ВГД с появлением серологических маркеров сразу двух острых инфекций n Хронизация редко (0, 5 %)
Коинфекция (микст-инфекция) n Одновременное заражение HBV+HDV у лиц, не болевших ранее HBV – инфекцией n Развивается острый ВГВ+ВГД с появлением серологических маркеров сразу двух острых инфекций n Хронизация редко (0, 5 %)
 Суперинфекция HDV ВГЖД наслаивается на текущую HBV – инфекцию n Развивается клиника ОВГ Д, сопровождается появлением антител к Д-антигену n Высокая вероятность возникновения фульминантного гепатита с развитием массивного некроза гепатоцитов n Прогркссирование ВГВ с быстрым развитием активного гепатита и цирроза печени (в течение 5 -10 лет) n
Суперинфекция HDV ВГЖД наслаивается на текущую HBV – инфекцию n Развивается клиника ОВГ Д, сопровождается появлением антител к Д-антигену n Высокая вероятность возникновения фульминантного гепатита с развитием массивного некроза гепатоцитов n Прогркссирование ВГВ с быстрым развитием активного гепатита и цирроза печени (в течение 5 -10 лет) n
 Маркеры репликации вируса гепатита Д n 1. HDV-РНК в ПЦР 2. наличие анти-HDV Ig. M, HDAg.
Маркеры репликации вируса гепатита Д n 1. HDV-РНК в ПЦР 2. наличие анти-HDV Ig. M, HDAg.
 Особенности клиники HDV при коинфекции n Бифазное течение с двумя пиками повышения уровня трансаминаз, билирубина и клинического ухудшения: 1 волна связана с активной репликацией и экспрессией HDV 2 волна – с началом репликации HDV
Особенности клиники HDV при коинфекции n Бифазное течение с двумя пиками повышения уровня трансаминаз, билирубина и клинического ухудшения: 1 волна связана с активной репликацией и экспрессией HDV 2 волна – с началом репликации HDV
 Единственный эффективный препарат при хроническом вирусном гепатите Д – интерферон альфа высоких дозах длительными курсами. Интерферон альфа назначают подкожно или внутри мышечно – 5 -6 МЕ/сут или 10 МЕ 3 раза в нед. в течение не менее 48 нед.
Единственный эффективный препарат при хроническом вирусном гепатите Д – интерферон альфа высоких дозах длительными курсами. Интерферон альфа назначают подкожно или внутри мышечно – 5 -6 МЕ/сут или 10 МЕ 3 раза в нед. в течение не менее 48 нед.
 Аутоиммунный гепатит
Аутоиммунный гепатит
 Аутоиммунный гепатит — воспаление печеночной ткани, обусловленное аутоиммунными нарушениями
Аутоиммунный гепатит — воспаление печеночной ткани, обусловленное аутоиммунными нарушениями
 Предполагают, что аутоиммунный гепатит развивается вследствие первично обусловленного нарушения иммунного ответа
Предполагают, что аутоиммунный гепатит развивается вследствие первично обусловленного нарушения иммунного ответа
 В зависимости от выявления тех или иных аутоантител выделяют три основных типа аутоиммунных гепатитов: n 1 -го типа — при наличии антинуклеарных антител, антител против волокон гладкой мускулатуры и актина; n 2 -го типа — при наличии антител к микросомам клеток печени и почек; n 3 -го типа — при наличии антител к растворимому печеночному антигену.
В зависимости от выявления тех или иных аутоантител выделяют три основных типа аутоиммунных гепатитов: n 1 -го типа — при наличии антинуклеарных антител, антител против волокон гладкой мускулатуры и актина; n 2 -го типа — при наличии антител к микросомам клеток печени и почек; n 3 -го типа — при наличии антител к растворимому печеночному антигену.
 n Клиническая картина в 50 -65% случаев характеризуется внезапным появлением симптомов, сходных с таковыми при вирусном гепатите. В ряде случаев заболевание начинается незаметно с астеновегетативных расстройств, болей в области правого подреберья, незначительной желтухи. Последняя часто появляется на поздних стадиях болезни, бывает непостоянной и усиливается в период обострений. Характерно появление телеангиэктазий (на лице, шее, руках) и пальмарной эритемы. Печень уплотнена и выступает изпод края рёберной дуги на 3 -5 см, селезёнка почти всегда увеличена. Часто аутоиммунный гепатит сопровождается аменореей, у мальчиков может развиться гинекомастия. Возможно развитие острого рецидивирующего мигрирующего полиартрита с вовлечением крупных суставов без их деформаций. Один из вариантов начала заболевания - лихорадка в сочетании с внепечёночными проявлениями.
n Клиническая картина в 50 -65% случаев характеризуется внезапным появлением симптомов, сходных с таковыми при вирусном гепатите. В ряде случаев заболевание начинается незаметно с астеновегетативных расстройств, болей в области правого подреберья, незначительной желтухи. Последняя часто появляется на поздних стадиях болезни, бывает непостоянной и усиливается в период обострений. Характерно появление телеангиэктазий (на лице, шее, руках) и пальмарной эритемы. Печень уплотнена и выступает изпод края рёберной дуги на 3 -5 см, селезёнка почти всегда увеличена. Часто аутоиммунный гепатит сопровождается аменореей, у мальчиков может развиться гинекомастия. Возможно развитие острого рецидивирующего мигрирующего полиартрита с вовлечением крупных суставов без их деформаций. Один из вариантов начала заболевания - лихорадка в сочетании с внепечёночными проявлениями.
 Диагностические критерии аутоиммунного гепатита n непрерывное прогрессирующее течение заболевания с высокой активностью гепатита n отсутствие маркеров вирусов гепатитов В, С, Д n хронический активный гепатит с выраженной лимфоцитарной и плазмоклеточной инфильтрацией портальных и перипортальных зон, ступенчатыми и мостовидными некрозами печеночных долек (морфологическое исследование биоптатов)
Диагностические критерии аутоиммунного гепатита n непрерывное прогрессирующее течение заболевания с высокой активностью гепатита n отсутствие маркеров вирусов гепатитов В, С, Д n хронический активный гепатит с выраженной лимфоцитарной и плазмоклеточной инфильтрацией портальных и перипортальных зон, ступенчатыми и мостовидными некрозами печеночных долек (морфологическое исследование биоптатов)
 обнаружение в крови аутоантител к гладкой мускулатуре и антинуклеарных антител при 1 типе аутоиммунного гепатита, антител к печеночно-почечным микросомам при аутоиммунном гепатите 2 типа, антител к растворимому печеночному антигену при аутоиммунном гепатите 3 типа, а также волчаночных клеток n выраженные системные внепеченочные проявления заболевания n эффективность глюкокортикостероидной терапии n
обнаружение в крови аутоантител к гладкой мускулатуре и антинуклеарных антител при 1 типе аутоиммунного гепатита, антител к печеночно-почечным микросомам при аутоиммунном гепатите 2 типа, антител к растворимому печеночному антигену при аутоиммунном гепатите 3 типа, а также волчаночных клеток n выраженные системные внепеченочные проявления заболевания n эффективность глюкокортикостероидной терапии n
 Профилактика n Первичная профилактика не разработана, вторичная заключается в регулярном диспансерном наблюдении за больными, периодическом определении активности ферментов печени, содержания углобулинов и аутоантител для своевременной диагностики рецидива и усиления иммуносупрессивной терапии. Важные моменты - соблюдение режима дня, ограничение физических и эмоциональных нагрузок, диета, отвод от вакцинации, минимальный приём лекарственных средств. Показаны периодические курсы гепатопротекторов и поддерживающая
Профилактика n Первичная профилактика не разработана, вторичная заключается в регулярном диспансерном наблюдении за больными, периодическом определении активности ферментов печени, содержания углобулинов и аутоантител для своевременной диагностики рецидива и усиления иммуносупрессивной терапии. Важные моменты - соблюдение режима дня, ограничение физических и эмоциональных нагрузок, диета, отвод от вакцинации, минимальный приём лекарственных средств. Показаны периодические курсы гепатопротекторов и поддерживающая
 Прогноз n Заболевание без лечения непрерывно прогрессирует и не имеет самопроизвольных ремиссий. Улучшения самочувствия бывают кратковременными, нормализации биохимических показателей не происходит. В исходе аутоиммунного гепатита формируется цирроз печени макронодулярного или микронодулярного типа. Неблагоприятен прогноз у детей с первичной резистентностью к лечению. При неэффективности иммуносупрессивной терапии больным показана трансплантация печени. После трансплантации печени 5 летняя выживаемость у больных аутоиммунным гепатитом составляет более
Прогноз n Заболевание без лечения непрерывно прогрессирует и не имеет самопроизвольных ремиссий. Улучшения самочувствия бывают кратковременными, нормализации биохимических показателей не происходит. В исходе аутоиммунного гепатита формируется цирроз печени макронодулярного или микронодулярного типа. Неблагоприятен прогноз у детей с первичной резистентностью к лечению. При неэффективности иммуносупрессивной терапии больным показана трансплантация печени. После трансплантации печени 5 летняя выживаемость у больных аутоиммунным гепатитом составляет более
 Схемы лечения аутоиммунного гепатита Преднизолон и азатиоприн, суточная доза Преднизолон: 30 мг - 1 -я неделя 20 мг - 2 -я неделя 15 мг - 3 -я и 4 -я неделя 10 мг - поддерживающая доза Азатиоприн - 100 мг 1 -я неделя, затем 50 мг постоянно При холестазе- урсодеоксихолевая кислота (13 -15 мг/кг) 3 -6 месяцев
Схемы лечения аутоиммунного гепатита Преднизолон и азатиоприн, суточная доза Преднизолон: 30 мг - 1 -я неделя 20 мг - 2 -я неделя 15 мг - 3 -я и 4 -я неделя 10 мг - поддерживающая доза Азатиоприн - 100 мг 1 -я неделя, затем 50 мг постоянно При холестазе- урсодеоксихолевая кислота (13 -15 мг/кг) 3 -6 месяцев
 Схемы лечения аутоиммунного гепатита Преднизолон, суточная доза Преднизолон: 60 мг - 1 -я неделя 40 мг - 2 -я неделя 30 мг - 3 -я и 4 -я неделя 20 мг - поддерживающая доза
Схемы лечения аутоиммунного гепатита Преднизолон, суточная доза Преднизолон: 60 мг - 1 -я неделя 40 мг - 2 -я неделя 30 мг - 3 -я и 4 -я неделя 20 мг - поддерживающая доза
 Хронический лекарственный гепатит
Хронический лекарственный гепатит
 Печень играет ведущую роль в метаболизме и биотрансформации большинства веществ, попадающих в организм извне, - лекарственных веществ и загрязняющих окружающую среду. В связи с этим важна оценка физиологической роли печени в метаболизме лекарств.
Печень играет ведущую роль в метаболизме и биотрансформации большинства веществ, попадающих в организм извне, - лекарственных веществ и загрязняющих окружающую среду. В связи с этим важна оценка физиологической роли печени в метаболизме лекарств.
 В настоящее время известно более 600 лекарственных препаратов, обладающих гепатотоксическим воздействием. Лекарственные поражения печени являются причиной: 2 -5% всех госпитализаций по поводу желтухи n 10 -20% всех случаев развития молниеносной формы печеночной недостаточности. n Смертность от лекарственных поражений печени до 5 %, парацетамолом – 10% n
В настоящее время известно более 600 лекарственных препаратов, обладающих гепатотоксическим воздействием. Лекарственные поражения печени являются причиной: 2 -5% всех госпитализаций по поводу желтухи n 10 -20% всех случаев развития молниеносной формы печеночной недостаточности. n Смертность от лекарственных поражений печени до 5 %, парацетамолом – 10% n
 В патогенезе поражения печени выделяют 3 механизма: n Прямое токсическое n Токсическое действие метаболитов n Иммуноаллергическое действие
В патогенезе поражения печени выделяют 3 механизма: n Прямое токсическое n Токсическое действие метаболитов n Иммуноаллергическое действие
 Гепатотропные препараты: n Истинные гепатотоксины n Гепатотоксины идиосинкразии с факультативными реакциями
Гепатотропные препараты: n Истинные гепатотоксины n Гепатотоксины идиосинкразии с факультативными реакциями
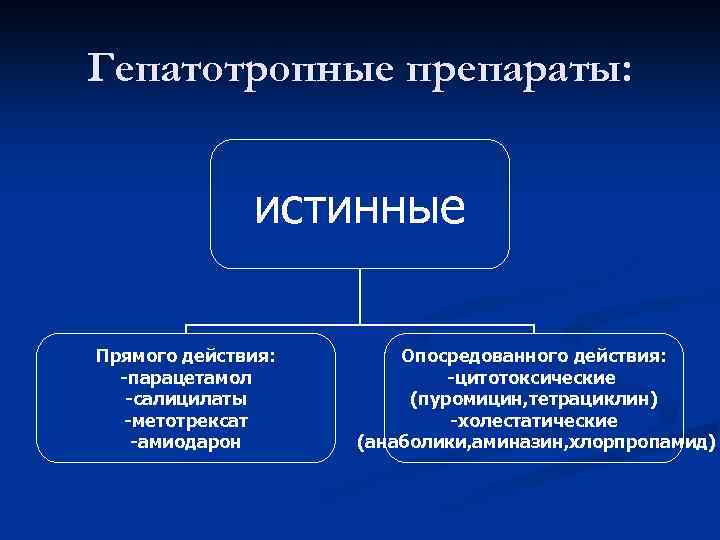 Гепатотропные препараты: истинные Прямого действия: -парацетамол -салицилаты -метотрексат -амиодарон Опосредованного действия: -цитотоксические (пуромицин, тетрациклин) -холестатические (анаболики, аминазин, хлорпропамид)
Гепатотропные препараты: истинные Прямого действия: -парацетамол -салицилаты -метотрексат -амиодарон Опосредованного действия: -цитотоксические (пуромицин, тетрациклин) -холестатические (анаболики, аминазин, хлорпропамид)
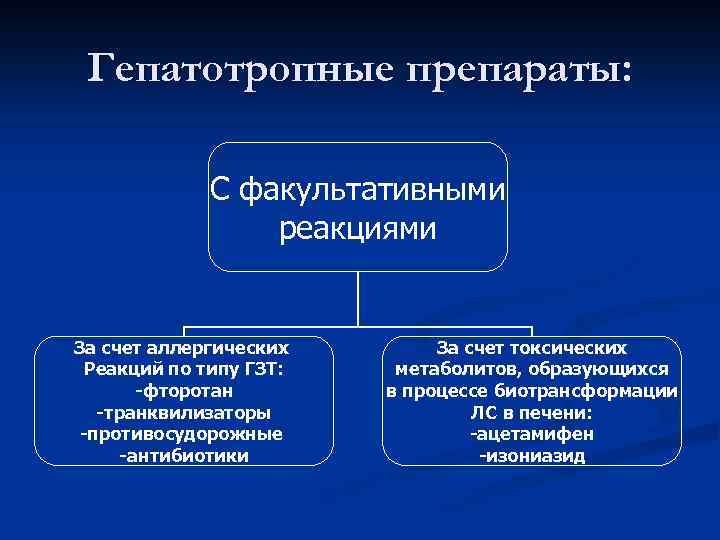 Гепатотропные препараты: С факультативными реакциями За счет аллергических Реакций по типу ГЗТ: -фторотан -транквилизаторы -противосудорожные -антибиотики За счет токсических метаболитов, образующихся в процессе биотрансформации ЛС в печени: -ацетамифен -изониазид
Гепатотропные препараты: С факультативными реакциями За счет аллергических Реакций по типу ГЗТ: -фторотан -транквилизаторы -противосудорожные -антибиотики За счет токсических метаболитов, образующихся в процессе биотрансформации ЛС в печени: -ацетамифен -изониазид
 Цитостатики n Противогрибковые препараты n Антибиотики n Гормоны n Пероральные контрацептивы n Противосудорожные препараты n Барбитураты n Статины n Антигистаминные препараты n Противотуберкулезные препараты n Витамины n
Цитостатики n Противогрибковые препараты n Антибиотики n Гормоны n Пероральные контрацептивы n Противосудорожные препараты n Барбитураты n Статины n Антигистаминные препараты n Противотуберкулезные препараты n Витамины n
 Факторы, способствующие лекарственному поражению печени n Полипрогмазия (6 и более препаратов) n Безбелковая диета n Стрессы n Беременность n Сочетание 2 и более гепатотосксичных препаратов одновременно n Безрецептурный отпуск лекарственных препаратов n Агрессивная реклама n
Факторы, способствующие лекарственному поражению печени n Полипрогмазия (6 и более препаратов) n Безбелковая диета n Стрессы n Беременность n Сочетание 2 и более гепатотосксичных препаратов одновременно n Безрецептурный отпуск лекарственных препаратов n Агрессивная реклама n
 Клинико-лабораторные проявления Желтуха n Повышение ферментов цитолиза (Ас. АТ, Ал. АТ) n
Клинико-лабораторные проявления Желтуха n Повышение ферментов цитолиза (Ас. АТ, Ал. АТ) n
 Острый цитолитический (вирусоподобный) гепатит. В основе: ) n Некроз (иногда диффузный n Стеатоз
Острый цитолитический (вирусоподобный) гепатит. В основе: ) n Некроз (иногда диффузный n Стеатоз
 Возникает приеме: n Противотуберкулезных препаратов (изониазид, рифампицин, ПАСК) n Антидепрессантов n Фторотан
Возникает приеме: n Противотуберкулезных препаратов (изониазид, рифампицин, ПАСК) n Антидепрессантов n Фторотан
 Гранулезный гепатит. n Происходит образование гранулем, состоящие из эпителиоидных клеток, лимфоцитов и многоядерных гигантских клеток.
Гранулезный гепатит. n Происходит образование гранулем, состоящие из эпителиоидных клеток, лимфоцитов и многоядерных гигантских клеток.
 Возникают приеме: n Сульфаниламиды n Метотрексата n Аллопуринола
Возникают приеме: n Сульфаниламиды n Метотрексата n Аллопуринола
 Простой (каналикулярный) холестаз. n Происходит торможение Na- и KАТФазы в мембране гепатоцитов, способствующих секреции и активному транспорту желчных кислот гепатоцитами.
Простой (каналикулярный) холестаз. n Происходит торможение Na- и KАТФазы в мембране гепатоцитов, способствующих секреции и активному транспорту желчных кислот гепатоцитами.
 Это вызывает: n Андрогенные гормоны (метилтестостерон); n Анаболические стероиды (метандростенолон); n Оральные контрацептивы.
Это вызывает: n Андрогенные гормоны (метилтестостерон); n Анаболические стероиды (метандростенолон); n Оральные контрацептивы.
 Холангиолитический (гепатоканаликулярный) гепатит. n Обнаруживается холестаз, возможен очаговый некроз печени, а в портальных трактах заметна клеточная реакция с участием мононуклеаров и эозинофилов.
Холангиолитический (гепатоканаликулярный) гепатит. n Обнаруживается холестаз, возможен очаговый некроз печени, а в портальных трактах заметна клеточная реакция с участием мононуклеаров и эозинофилов.
 Вызывают: n Аминазин; n Хлорпропамид; n ПАСК; n Клофибрат; n Амитриптилин; n Сульфаниламиды;
Вызывают: n Аминазин; n Хлорпропамид; n ПАСК; n Клофибрат; n Амитриптилин; n Сульфаниламиды;
 Фосфолипидоз. n Накопление ФЛ в лизосомах гепатоцитов, клетках селезенки, миокарда, легких. Фосфолипидная жировая печень сопровождается повышением активности ферментов цитолиза, который может прогрессировать в цирроз печени.
Фосфолипидоз. n Накопление ФЛ в лизосомах гепатоцитов, клетках селезенки, миокарда, легких. Фосфолипидная жировая печень сопровождается повышением активности ферментов цитолиза, который может прогрессировать в цирроз печени.
 Вызывает: n Анорексогенные препараты; n Гипохолестеринемические; n Психофармакологические;
Вызывает: n Анорексогенные препараты; n Гипохолестеринемические; n Психофармакологические;
 Хронический гепатит. n Встречается наиболее часто. n Сопровождается гиперглобулинемией, появлением специфических аутоантител.
Хронический гепатит. n Встречается наиболее часто. n Сопровождается гиперглобулинемией, появлением специфических аутоантител.
 Вызывает: n Метилдофа n Фурадонин n Изониазид n Парацетамол
Вызывает: n Метилдофа n Фурадонин n Изониазид n Парацетамол
 Фиброз печени. n Нарушается архитектоника печени, что в свою очередь приводит к портальной гипертензии.
Фиброз печени. n Нарушается архитектоника печени, что в свою очередь приводит к портальной гипертензии.
 Вызывает: n Метотрексат n Соединения мышьяка n Большие дозы витамина А
Вызывает: n Метотрексат n Соединения мышьяка n Большие дозы витамина А
 Цирроз печени. Наиболее часто вызывают метотрексат, изониазид, метилдофа.
Цирроз печени. Наиболее часто вызывают метотрексат, изониазид, метилдофа.
 Гепатоваскулярные поражения печени. Венно-окклюзионная болезнь (синдром Бадда-Киари): Характеризуется эндофлебитом мелких вен и венул печени и их обструкцией. Способствуют: - Оральные контрацептивы - Тиогуанин n
Гепатоваскулярные поражения печени. Венно-окклюзионная болезнь (синдром Бадда-Киари): Характеризуется эндофлебитом мелких вен и венул печени и их обструкцией. Способствуют: - Оральные контрацептивы - Тиогуанин n
 Пелиоз. n Появление в печени наполненных кровью кист, размером от 1 мм до 4 см в диаметре, которые сообщаются с синусоидами печени. Возникают при длительном приеме: -анаболиков; -оральных контрацептивов.
Пелиоз. n Появление в печени наполненных кровью кист, размером от 1 мм до 4 см в диаметре, которые сообщаются с синусоидами печени. Возникают при длительном приеме: -анаболиков; -оральных контрацептивов.
 Критерии диагностики Время появления от нескольких дней до нескольких недель после приема препарата n Рецидив на повторное введение препарата n Отсутствие других причин поражения печени n Регресс симптоматики после отмены лекарственного препарата n
Критерии диагностики Время появления от нескольких дней до нескольких недель после приема препарата n Рецидив на повторное введение препарата n Отсутствие других причин поражения печени n Регресс симптоматики после отмены лекарственного препарата n
 Лечение n Отмена препарата n Назначение средств, улучшающих обмен в печеночных клетках (гептрал, гепа-мерц, эссенциале, фосфоглив, урсдеоксихолевая кислота) n При тяжелом течении глюкокортикоиды
Лечение n Отмена препарата n Назначение средств, улучшающих обмен в печеночных клетках (гептрал, гепа-мерц, эссенциале, фосфоглив, урсдеоксихолевая кислота) n При тяжелом течении глюкокортикоиды
 Профилактика Рациональная лекарственная терапия с учетом аллергического и лекарственного анализа, ограничение симптоматической терапии n Перед назначением сильнодействующих гепатотоксических препаратов необходимо проверить функцию печени. n
Профилактика Рациональная лекарственная терапия с учетом аллергического и лекарственного анализа, ограничение симптоматической терапии n Перед назначением сильнодействующих гепатотоксических препаратов необходимо проверить функцию печени. n
 Алкогольная болезнь печени
Алкогольная болезнь печени
 n Алкогольная болезнь печени различные нарушения структуры и функциональной способности печени, вызванные длительным систематическим употреблением спиртных напитков
n Алкогольная болезнь печени различные нарушения структуры и функциональной способности печени, вызванные длительным систематическим употреблением спиртных напитков
 Каждый год от алкогольной болезни печени умирают до 20 тыс. человек. В нашей стране, по официальным данным, насчитывается более 10 млн больных алкоголизмом.
Каждый год от алкогольной болезни печени умирают до 20 тыс. человек. В нашей стране, по официальным данным, насчитывается более 10 млн больных алкоголизмом.
 Границы безопасного употребления алкоголя мужчины женщины Экспертная группа 38 -60 г/сут 16 -38 г/сут до 24 г/сут до 16 г/сут Национальная академия медицины Франции (1995) Американский Совет по науке и здравоохранению (1995) 20 -40 г/сут до 20 г/сут ВОЗ (Копенгаген, 1995)
Границы безопасного употребления алкоголя мужчины женщины Экспертная группа 38 -60 г/сут 16 -38 г/сут до 24 г/сут до 16 г/сут Национальная академия медицины Франции (1995) Американский Совет по науке и здравоохранению (1995) 20 -40 г/сут до 20 г/сут ВОЗ (Копенгаген, 1995)
 Метаболизм этанола в печени Окисление алкоголя в печени осуществляется в 2 этапа: n Окисление до ацетальдегида с высвобождением водорода; n Окисление ацетальдегида до уксусной кислоты, которая затем превращается в ацетилкоэнзим А.
Метаболизм этанола в печени Окисление алкоголя в печени осуществляется в 2 этапа: n Окисление до ацетальдегида с высвобождением водорода; n Окисление ацетальдегида до уксусной кислоты, которая затем превращается в ацетилкоэнзим А.
 Метаболизм печени осуществляется в гепатоцитах тремя энзимными n n n системами. Система алкогольдегидрогеназы; Цитохром Р-450 -зависимая микросомальная система; Каталазная система.
Метаболизм печени осуществляется в гепатоцитах тремя энзимными n n n системами. Система алкогольдегидрогеназы; Цитохром Р-450 -зависимая микросомальная система; Каталазная система.
 Формы алкогольной болезни печени Алкогольный стеатоз (жировой гепатоз). n Острый алкогольный гепатит. n Хронический алкогольный гепатит (стеатогепатит). n Алкогольный цирроз печени. n
Формы алкогольной болезни печени Алкогольный стеатоз (жировой гепатоз). n Острый алкогольный гепатит. n Хронический алкогольный гепатит (стеатогепатит). n Алкогольный цирроз печени. n
 Механизм-непосредственное повреждающее влияние алкоголя на печень ФИБРОЗ ЦИРРОЗ. 2. Механизм- поступления алкоголя активности синтеза жирных кислот алкогольдегидрогеназы В-окисление жирных кислот накопление жировых включений в гепатоцитах Стеатоз 3. Механизм – аутоиммунный алкогольный гиалин в печени (аутоантиген) Аутоантитела к алкогольному гиалину повреждение гепатоцитов СТЕАТОГЕПАТИТ ФИБРОЗ ЦИРРОЗ. 1.
Механизм-непосредственное повреждающее влияние алкоголя на печень ФИБРОЗ ЦИРРОЗ. 2. Механизм- поступления алкоголя активности синтеза жирных кислот алкогольдегидрогеназы В-окисление жирных кислот накопление жировых включений в гепатоцитах Стеатоз 3. Механизм – аутоиммунный алкогольный гиалин в печени (аутоантиген) Аутоантитела к алкогольному гиалину повреждение гепатоцитов СТЕАТОГЕПАТИТ ФИБРОЗ ЦИРРОЗ. 1.
 Общие принципы доказательства алкогольной этиологии поражения печени n • Анализ данных анамнеза в отношении количества, вида и длительности употребления алкогольных напитков. • Выявление при осмотре маркеров хронического алкоголизма Характерный внешний облик: «помятый вид» , одутловатое багрово-синюшное лицо с сетью расширенных кожных капилляров, отечность век, венозное полнокровие глазных яблок, выраженная потливость
Общие принципы доказательства алкогольной этиологии поражения печени n • Анализ данных анамнеза в отношении количества, вида и длительности употребления алкогольных напитков. • Выявление при осмотре маркеров хронического алкоголизма Характерный внешний облик: «помятый вид» , одутловатое багрово-синюшное лицо с сетью расширенных кожных капилляров, отечность век, венозное полнокровие глазных яблок, выраженная потливость
 n n n Тремор пальцев рук, век Дефицит массы тела Изменения поведения и эмоционального статуса Контрактура Дюпюитрена, гипертрофия околоушных желез Мышечные атрофии Признаки гипогонадизма
n n n Тремор пальцев рук, век Дефицит массы тела Изменения поведения и эмоционального статуса Контрактура Дюпюитрена, гипертрофия околоушных желез Мышечные атрофии Признаки гипогонадизма
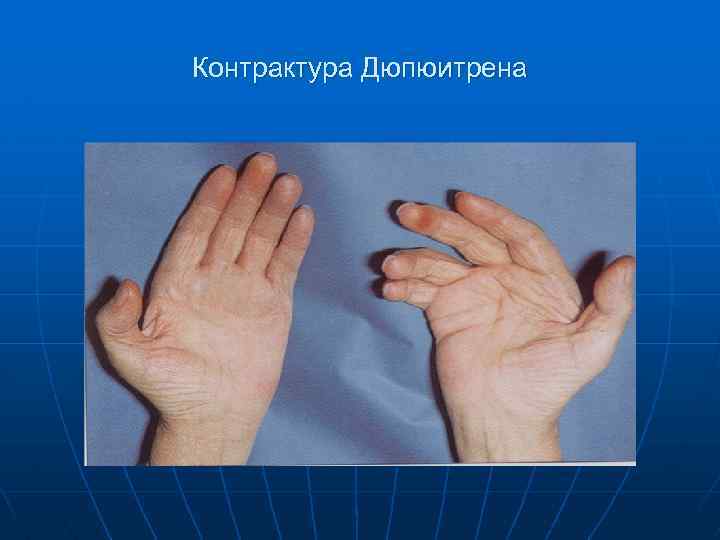 Контрактура Дюпюитрена
Контрактура Дюпюитрена
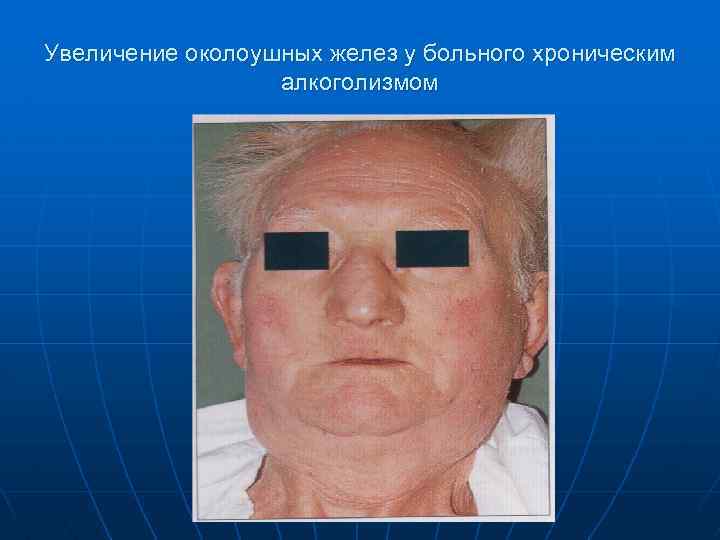 Увеличение околоушных желез у больного хроническим алкоголизмом
Увеличение околоушных желез у больного хроническим алкоголизмом
 n Выявление сопутствующих заболеваний внутренних органов и нервной системы – спутников хронического алкоголизма: хронического эрозивного и хронического атрофического гастрита, хронического кальцифицирующегопанкреатита, кардиопатии, полинейропатии, энцефалопатии
n Выявление сопутствующих заболеваний внутренних органов и нервной системы – спутников хронического алкоголизма: хронического эрозивного и хронического атрофического гастрита, хронического кальцифицирующегопанкреатита, кардиопатии, полинейропатии, энцефалопатии
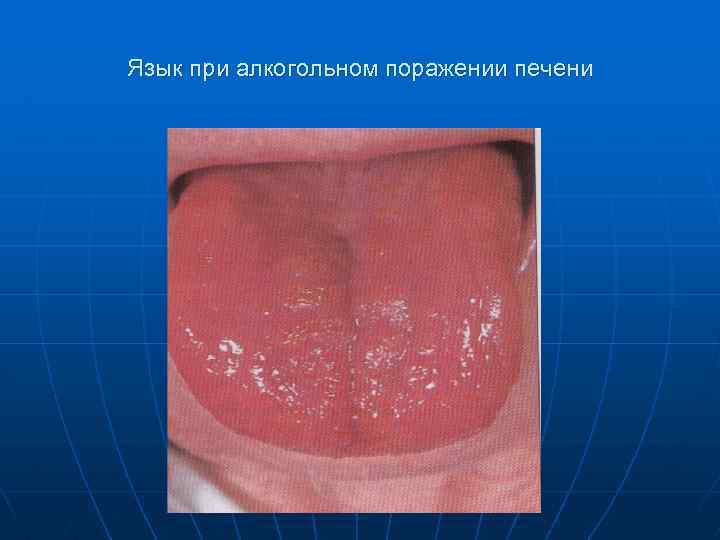 Язык при алкогольном поражении печени
Язык при алкогольном поражении печени
 Характерные лабораторные данные n n анемия, лейкопения, тромбоцитопения нарастание активности аминотрансфераз (характерно более значительное повышение АСТ) повышение содержания в крови гаммаглутамилтранспептидазы (даже в отсутствие повышения уровня аминотрансфераз) повышение содержания в
Характерные лабораторные данные n n анемия, лейкопения, тромбоцитопения нарастание активности аминотрансфераз (характерно более значительное повышение АСТ) повышение содержания в крови гаммаглутамилтранспептидазы (даже в отсутствие повышения уровня аминотрансфераз) повышение содержания в
 n n n Гиперурикемия Гиперлипидемия повышение содержания иммуноглобулина А наличие в сыворотке крови углеводнодефицитного трансферрина изменение среднего корпускулярного объема эритроцитов
n n n Гиперурикемия Гиперлипидемия повышение содержания иммуноглобулина А наличие в сыворотке крови углеводнодефицитного трансферрина изменение среднего корпускулярного объема эритроцитов
 • Характерные гистологические данные при исследовании биоптатов печени n n Обнаружение в гепатоцитах алкогольного гиалина (телец Мэллори) Жировая дистрофия Перивенулярное поражение гепатоцитов Перицеллюлярный фиброз
• Характерные гистологические данные при исследовании биоптатов печени n n Обнаружение в гепатоцитах алкогольного гиалина (телец Мэллори) Жировая дистрофия Перивенулярное поражение гепатоцитов Перицеллюлярный фиброз
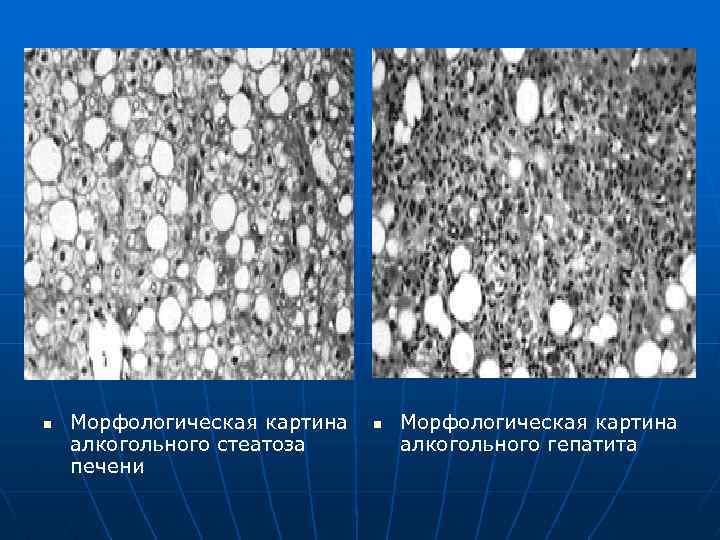 n Морфологическая картина алкогольного стеатоза печени n Морфологическая картина алкогольного гепатита
n Морфологическая картина алкогольного стеатоза печени n Морфологическая картина алкогольного гепатита
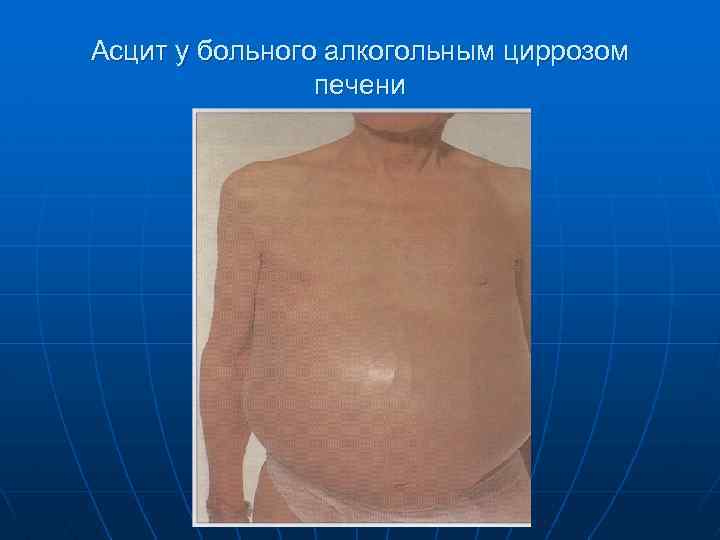 Асцит у больного алкогольным циррозом печени
Асцит у больного алкогольным циррозом печени
 Лечение n n n n Отказ от употребления алкоголя Полноценное питание S-аденозилметионин (гептрал) Эссенциальные фосфолипиды Урсодеоксихолевая кислота Гепа-мерц Силимарин Глюкокортикоиды при остром алкогольном гепатите
Лечение n n n n Отказ от употребления алкоголя Полноценное питание S-аденозилметионин (гептрал) Эссенциальные фосфолипиды Урсодеоксихолевая кислота Гепа-мерц Силимарин Глюкокортикоиды при остром алкогольном гепатите
 НЕСПЕЦИФИЧЕСКИЙ РЕАКТИВНЫЙ ГЕПАТИТ
НЕСПЕЦИФИЧЕСКИЙ РЕАКТИВНЫЙ ГЕПАТИТ
 Неспецифический реактивный гепатит – это вторичный гепатит, при большом числе заболеваний, имеющий синдромное значение, которое отражает реакцию печеночной ткани на внепеченочное заболевание (или очаговое заболевание печени).
Неспецифический реактивный гепатит – это вторичный гепатит, при большом числе заболеваний, имеющий синдромное значение, которое отражает реакцию печеночной ткани на внепеченочное заболевание (или очаговое заболевание печени).
 Этиология n n n Заболевания ЖКТ: ЯБЖ и ЯБДПК, рак желудка, НЯК, заболевания желчного пузыря, панкреатит и др; Системные заболевания соединительной ткани: СКВ, ревматизм, склеродермия и др. ; Гемолитические анемии; Эндокринные заболевания: тиреотоксикоз, СД и др. ; Острые и хронические инфекционные заболевания.
Этиология n n n Заболевания ЖКТ: ЯБЖ и ЯБДПК, рак желудка, НЯК, заболевания желчного пузыря, панкреатит и др; Системные заболевания соединительной ткани: СКВ, ревматизм, склеродермия и др. ; Гемолитические анемии; Эндокринные заболевания: тиреотоксикоз, СД и др. ; Острые и хронические инфекционные заболевания.
 Патогенез Связан с нарушением обезврежи вающей функции печени по отношению к разнообразным антигенам и токсинам, поступающих с током крови через воротную вену или печеночную артерию.
Патогенез Связан с нарушением обезврежи вающей функции печени по отношению к разнообразным антигенам и токсинам, поступающих с током крови через воротную вену или печеночную артерию.
 Морфология НРГ характеризуется полиморфизмом гепатоцитов, белковой и жировой дистрофией, которая имеет очаговый характер, встречаются мелкие очаговые некрозы, окруженные инфильтратами из макрофагов, лимфоцитов, нейтрофилов.
Морфология НРГ характеризуется полиморфизмом гепатоцитов, белковой и жировой дистрофией, которая имеет очаговый характер, встречаются мелкие очаговые некрозы, окруженные инфильтратами из макрофагов, лимфоцитов, нейтрофилов.
 n В зависимости от локализации воспалительных изменений в различных структурах печени различают лобулярный, портальный и перипортальный НРГ
n В зависимости от локализации воспалительных изменений в различных структурах печени различают лобулярный, портальный и перипортальный НРГ
 Клиника Чаще бессимптомное течение, иногда отмечается слабость, тяжесть и нерезкая боль в правом подреберье, умеренное увеличение печени. Функциональные пробы чаще не изменены; возможна незначительная гипербилирубинемия, повышение активности аминотрансфераз, ЩФ, нерезкая диспротеинемия.
Клиника Чаще бессимптомное течение, иногда отмечается слабость, тяжесть и нерезкая боль в правом подреберье, умеренное увеличение печени. Функциональные пробы чаще не изменены; возможна незначительная гипербилирубинемия, повышение активности аминотрансфераз, ЩФ, нерезкая диспротеинемия.
 Диагностика Основывается на клинико морфологических данных. Большое значение имеет не только диагностика основного заболевния, но и исключение маркеров первичного гепатита. Дифференцировать надо от гепатита вирусной, алкогольной и лекарственной этиологии.
Диагностика Основывается на клинико морфологических данных. Большое значение имеет не только диагностика основного заболевния, но и исключение маркеров первичного гепатита. Дифференцировать надо от гепатита вирусной, алкогольной и лекарственной этиологии.
 Лечение 1. терапия основного заболевания. 2. Мембранстабилизирующие препарты -Урсодеоксихолевая кислота (урсосан, урсофальк) -Эссенциальные фосфолипиды (эссенциале Н, фосфоглив) -Гептрал
Лечение 1. терапия основного заболевания. 2. Мембранстабилизирующие препарты -Урсодеоксихолевая кислота (урсосан, урсофальк) -Эссенциальные фосфолипиды (эссенциале Н, фосфоглив) -Гептрал
 Прогноз Благоприятный, изменения в печени не обнаруживают тенденции к прогрессированию, но НРГ подготавливает фон для неблагоприятного течения ОВГ, может иметь значение при формировании цирроза печени смешанной этиологии. n
Прогноз Благоприятный, изменения в печени не обнаруживают тенденции к прогрессированию, но НРГ подготавливает фон для неблагоприятного течения ОВГ, может иметь значение при формировании цирроза печени смешанной этиологии. n
 Неалкогольный стеатогепатит
Неалкогольный стеатогепатит
 Определение Стеатоз печени – накопление капель жира, жировых включений в гепатоцитах. Неалкогольный стеатогепатит (НАСГ) – одна из форм стеатоза печени, которая характеризуется воспалительно-некротическими процессами в ткани печени. Неалкогольное поражение печени проходит ряд стадий – от простого стеатоза до статогепатита, фиброза и исхода в цирроз.
Определение Стеатоз печени – накопление капель жира, жировых включений в гепатоцитах. Неалкогольный стеатогепатит (НАСГ) – одна из форм стеатоза печени, которая характеризуется воспалительно-некротическими процессами в ткани печени. Неалкогольное поражение печени проходит ряд стадий – от простого стеатоза до статогепатита, фиброза и исхода в цирроз.
 Эпидемиология n n Частота выявления НАСГ 7 -9% в Западной Европе, 1, 2% в Японии До 10% от общего числа больных с ХГ в США – НАСГ
Эпидемиология n n Частота выявления НАСГ 7 -9% в Западной Европе, 1, 2% в Японии До 10% от общего числа больных с ХГ в США – НАСГ
 Факторы риска развития неалкогольного стеатогепатита Метаболические факторы n Ожирение n Сахарный диабет n Гиперлипидемия n Быстрое снижение массы тела n Острое голодание n Полное парентеральное питание
Факторы риска развития неалкогольного стеатогепатита Метаболические факторы n Ожирение n Сахарный диабет n Гиперлипидемия n Быстрое снижение массы тела n Острое голодание n Полное парентеральное питание
 Хирургические вмешательства n Наложение еюноилеального анастамоза n Гастропластика по поводу патологического ожирения n Наложение билиарнопанкреатической стомы n Обширная резекция тощей кишки
Хирургические вмешательства n Наложение еюноилеального анастамоза n Гастропластика по поводу патологического ожирения n Наложение билиарнопанкреатической стомы n Обширная резекция тощей кишки
 Лекарственные средства n Амиодарон, пергексилена малеат, глюкокортикоиды, синтетические эстрогены, тамоксифен Другие факторы n Дивертикулез тощей кишки с избыточным бактериальным ростом n Региональная липодистрофия n Абеталипопротеинемия n Болезнь Вебера-Крисчена
Лекарственные средства n Амиодарон, пергексилена малеат, глюкокортикоиды, синтетические эстрогены, тамоксифен Другие факторы n Дивертикулез тощей кишки с избыточным бактериальным ростом n Региональная липодистрофия n Абеталипопротеинемия n Болезнь Вебера-Крисчена
 Патогенез Ожирение и др. факторы риска увеличение поступления жирных кислот в клетку стеатоз печени (теория первичного толчка) окисление свободных жирных кислот (ПОЛ) продукты ПОЛ и реактивные формы кислорода оксидативный стресс (теория второго толчка) нарушение функции митохондрий статогепатит ПОЛ и секреция цитокинов фиброз цирроз
Патогенез Ожирение и др. факторы риска увеличение поступления жирных кислот в клетку стеатоз печени (теория первичного толчка) окисление свободных жирных кислот (ПОЛ) продукты ПОЛ и реактивные формы кислорода оксидативный стресс (теория второго толчка) нарушение функции митохондрий статогепатит ПОЛ и секреция цитокинов фиброз цирроз
 Клиника Симптоматика бедна и неспецифична n Боль постоянная, тупая, ноющая; n Диспепсический синдром (тяжесть в эпигастрии, тошнота, рвота, неустойчивый стул); n Астеновегетативные расстройства; n Небольшое увеличение печени.
Клиника Симптоматика бедна и неспецифична n Боль постоянная, тупая, ноющая; n Диспепсический синдром (тяжесть в эпигастрии, тошнота, рвота, неустойчивый стул); n Астеновегетативные расстройства; n Небольшое увеличение печени.
 Диагностические критерии НАСГ (Powell и соавт. , 1990) n 1. Умеренная или выраженная крупнокапельная жировая дистрофия и воспаление (лобулярное или портальное) при наличии или отсутствии гиалиновых телец Маллори, признаков фиброза или цирроза
Диагностические критерии НАСГ (Powell и соавт. , 1990) n 1. Умеренная или выраженная крупнокапельная жировая дистрофия и воспаление (лобулярное или портальное) при наличии или отсутствии гиалиновых телец Маллори, признаков фиброза или цирроза
 n n 2. Отсутствие злоупотребления алкоголем (потребление< 40 г этанола в неделю). Отрицательные результаты нескольких рандомизированных анализов крови на определение алкоголя в крови и наличия в сыворотке крови маркера употребления алкоголя – трансферрина, не содержащего сиаловых кислот. 3. Отсутствие признаков инфицирования вирусом гепатита В и С.
n n 2. Отсутствие злоупотребления алкоголем (потребление< 40 г этанола в неделю). Отрицательные результаты нескольких рандомизированных анализов крови на определение алкоголя в крови и наличия в сыворотке крови маркера употребления алкоголя – трансферрина, не содержащего сиаловых кислот. 3. Отсутствие признаков инфицирования вирусом гепатита В и С.
 В диагностике наиболее информативны: n Ультразвуковое исследование печени; n Компьютерная томография; n Радионуклеидное сканирование с коллоидом серы, меченным 99 m. Tc; n Морфологическое исследование печени.
В диагностике наиболее информативны: n Ультразвуковое исследование печени; n Компьютерная томография; n Радионуклеидное сканирование с коллоидом серы, меченным 99 m. Tc; n Морфологическое исследование печени.
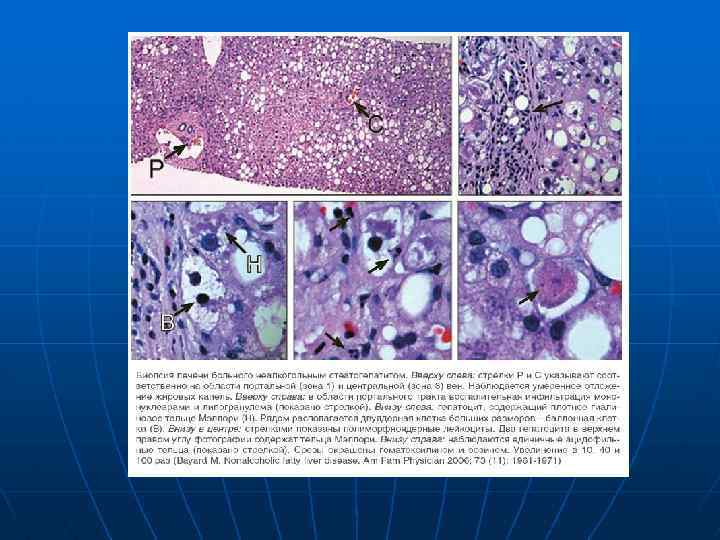
 Лабораторная диагностика n n n Повышение Ас. АТ, Ал. АТ в 2 -3 раза Повышение ЩФ, ГГТП, БР, ПТИ, гипоальбуминемия редко Изменение липидного спектра крови и/ или повышение содержания глюкозы (у 25 -75%)
Лабораторная диагностика n n n Повышение Ас. АТ, Ал. АТ в 2 -3 раза Повышение ЩФ, ГГТП, БР, ПТИ, гипоальбуминемия редко Изменение липидного спектра крови и/ или повышение содержания глюкозы (у 25 -75%)
 Лечение Цель: остановить прогрессирование болезни и предотвратить развитие цирроза. n Режим с умеренной физической нагрузкой; n Диета с ограничением животных белков и обогащением липотропными факторами;
Лечение Цель: остановить прогрессирование болезни и предотвратить развитие цирроза. n Режим с умеренной физической нагрузкой; n Диета с ограничением животных белков и обогащением липотропными факторами;
 Фармакотерапия: -препараты урсодеоксихолевой кислоты (урсосан, урсофальк); - препараты флавоноидной структуры - эссенциальные фосфолипиды (эссенциале Н, фосфоглив); -цитраргин -бигуаниды (метформин) -лактулоза n
Фармакотерапия: -препараты урсодеоксихолевой кислоты (урсосан, урсофальк); - препараты флавоноидной структуры - эссенциальные фосфолипиды (эссенциале Н, фосфоглив); -цитраргин -бигуаниды (метформин) -лактулоза n
 Прогноз При неосложненном НАСГ благприятный, возможно обратное развитие. При продолжении воздействия гепатотоксических факторов исход в гепатит и микронодулярный цирроз.
Прогноз При неосложненном НАСГ благприятный, возможно обратное развитие. При продолжении воздействия гепатотоксических факторов исход в гепатит и микронодулярный цирроз.
 Спасибо за внимание!
Спасибо за внимание!


