Гепатиты и циррозы 1.ppt
- Количество слайдов: 81

Хронические гепатиты

ОПРЕДЕЛЕНИЕ: ХГ- воспалительное заболевание печени, длящееся 6 месяцев и более.

Этиологическая классификация хронических гепатитов Гепатиты вирусной этиологии Гепатиты невирусной этиологии Вирусные гепатиты B, C, D (A и E не приводят к хроническому гепатиту) Лекарственный гепатит Аутоиммунныйгепатит Болезнь Вилсона Гепатит вследствие недостатка -1 антитрипсина Алкогольный гепатит
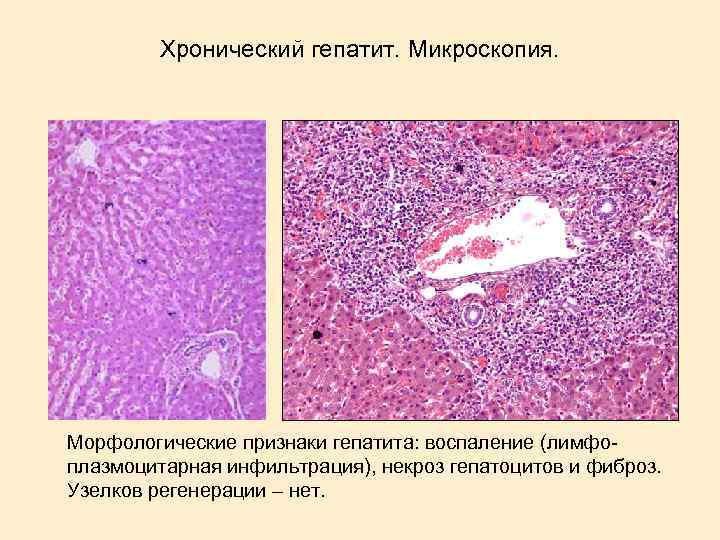
Хронический гепатит. Микроскопия. Морфологические признаки гепатита: воспаление (лимфоплазмоцитарная инфильтрация), некроз гепатоцитов и фиброз. Узелков регенерации – нет.
Хронический гепатит

Классификация хронических гепатитов и циррозов, (IWP, WCOG, 1994) По активности воспаления* (индекс гистологической активности) Легкая Умеренная Тяжелая По стадии (степень выраженности фиброза) 0 - фиброза нет 1 - незначительный фиброз 2. - умеренный фиброз 3 - выраженный фиброз 4 - цирроз печени** * - cтепень активности оценивают также по клинико-лабораторным признакам (среди которых наиболее информативно определение АЛТ и АСТ). **- на фоне цирроза развивается гепатоцеллюлярный рак, однако он не считается стадией ХГ.

ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ ОПРЕДЕЛЕНИЕ: воспалительное заболевание печени, вызываемое вирусами В, С или D в сочетании с В, длящееся 6 мес. и более и способное привести к циррозу или быть ассоциированным с циррозом. Быть ассоциированным означает: 1) одновременно имеются признаки и ХГ и ЦП одной этиологии, при этом ХГ определяет активность процесса; 2) ХГ одной этиологии присоединяется к ЦП другой этиологии
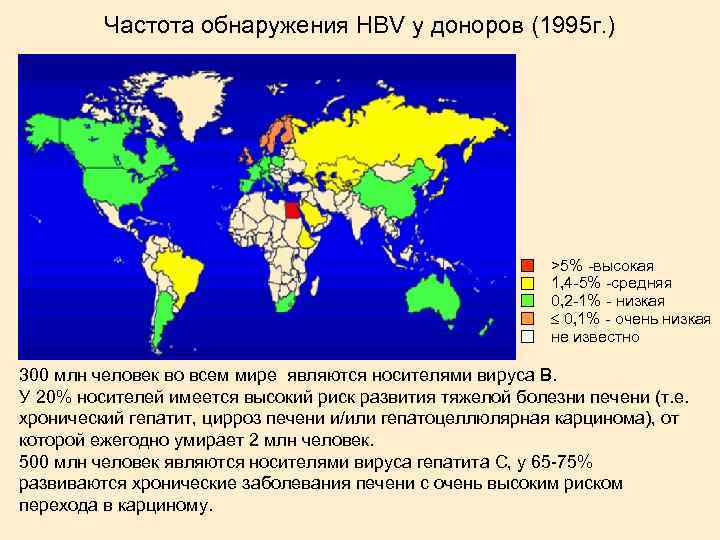
Частота обнаружения HBV у доноров (1995 г. ) >5% -высокая 1, 4 -5% -средняя 0, 2 -1% - низкая 0, 1% - очень низкая не известно 300 млн человек во всем мире являются носителями вируса В. У 20% носителей имеется высокий риск развития тяжелой болезни печени (т. е. хронический гепатит, цирроз печени и/или гепатоцеллюлярная карцинома), от которой ежегодно умирает 2 млн человек. 500 млн человек являются носителями вируса гепатита С, у 65 -75% развиваются хронические заболевания печени с очень высоким риском перехода в карциному.

Вирусы гепатитов В и С передаются: • путем гемотрансфузии, • парентерального введения лекарств, • трасплантаций, • использования продуктов крови • достаточно редко через жидкости организма (сперма, моча, слюна, фекалии, вагинальный секрет) • возможно инфицирование ребенка от матери во время родов.
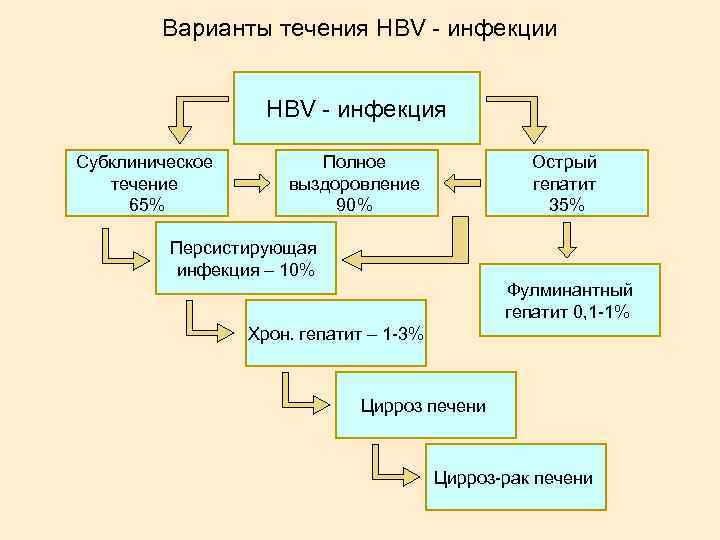
Варианты течения HBV - инфекции HBV - инфекция Субклиническое течение 65% Полное выздоровление 90% Острый гепатит 35% Персистирующая инфекция – 10% Фулминантный гепатит 0, 1 -1% Хрон. гепатит – 1 -3% Цирроз печени Цирроз-рак печени
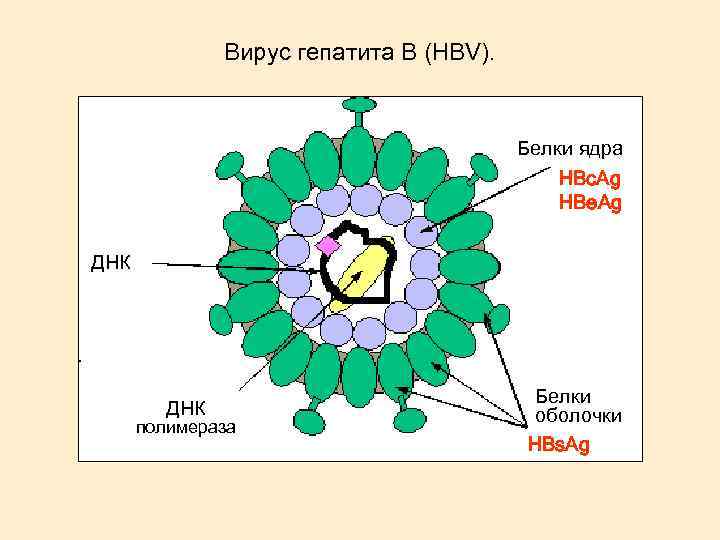
Вирус гепатита В (HBV). Белки ядра HBc. Ag HBe. Ag ДНК полимераза Белки оболочки HBs. Ag

Причины персистирования вирусной инфекции 1. Слабый прямой цитопатический эффект по отношению к гепатоциту 2. Обнаружены генетически дефектные вследствие мутации вирусы, не способные вырабатывать HBe. Ag. Такие вирусы труднее поддаются иммуноэлиминации и обуславливают тяжелое течение ХГ. 3. Возможна репликация вирусов В не только в гепатоцитах, но и в лимфоцитах и моноцитах, т. е. в иммунонеприкосновенных клетках, что позволяет избежать иммунного надзора. Репликацией в иммунонеприкосновенных местах объясняют неэффективность противовирусной терапии, а также реинфицирование пересаженной печени. 4. Вирусы подавляют индукцию интерферона

Гепатоцит становится жертвой иммунной реакции организма на внедрение вируса. Иммунная реакция организма. ИР - это комплекс иммунных процессов, направленных на элиминацию вируса. Специфический гуморальный ответ направлен на антигены вирусов и печеночный липопротеин (LPS ). Неспецифический гуморальный ответ проявляется в нарастании титра антител к гладкомышечным клеткам, антиядерных антител, РФ и ЦИКов. Клеточный иммунный ответ всегда специфичен и направлен на антигены вируса и LPS.

Различают 4 типа ИР. При нормальной ИР происходит пролиферация Т-лимфоцитов, которые узнают HBs. Ag, внедрившийся в мембрану гепатоцита и взаимодействуют с ним, с выделяя при этом фактор, вызывающий деструкцию гепатоцита и гибель содержащегося в нем вируса. Под влиянием нормальной ИР или лечения может произойти прекращение репликации вируса и даже полная его элиминация. При чрезмерной реакции развивается тяжелый острый гепатит, При отсутствии реакции - вирусоносительство. При несовершенной реакции Т-лимфоциты разрушают инфицированные клетки, но не предотвращают инфицирование здоровых гепатоцитов, развивается хронический гепатит. Характер и сила иммунного ответа одной стороны генетически предопределены, а с другой, возможно, зависят от фазы биологического цикла развития вируса в гепатоците.

Фазы развития HBV. Выделены две качественно различные фазы развития HBV: 1) репликативная, при которой вирусная ДНК - полимераза реплицирует ДНК HBV, а все вирусные компоненты кодируется в большом количестве и 2) интегративная, при которой фрагмент HBV, несущий ген HBs. Ag, интегрирует с ДНК гепатоцита с последующим образованием преимущественно HBs. Ag является маркером персистирования HBV-инфекции и почти всегда обнаруживается в крови при ХГ и вирусоносительстве. HBе. Ag - маркер активной репликации вируса, в крови больных ХГ в период активной репликации обнаруживается секреторный компонент кор-антигена - HBe. Ag, а также ДНК вируса гепатита В (HBV DNA).

Сероконверсия. Репликация – в крови обнаруживается HBe. Ag Сероконверсия (прекращение репликации) - исчезновение HBe. Ag, но HBs. Ag (+) Полная элиминация вируса - исчезновение и HBe. Ag, и HBs. Ag. Активная репликация вируса способствует прогрессированию заболевания (ХГ может перейти в ЦП, компенсированный ЦП - в декомпенсированный). Сероконверсия может произойти на любой стадии хронического гепатита и цирроза, при этом развитие болезни останавливается. Сероконверсия является следствием иммуноэлиминации вируса и лизиса гепатоцитов лимфоцитами, что клинически часто сопровождается обострением заболевания, вплоть до развития печеночной комы.
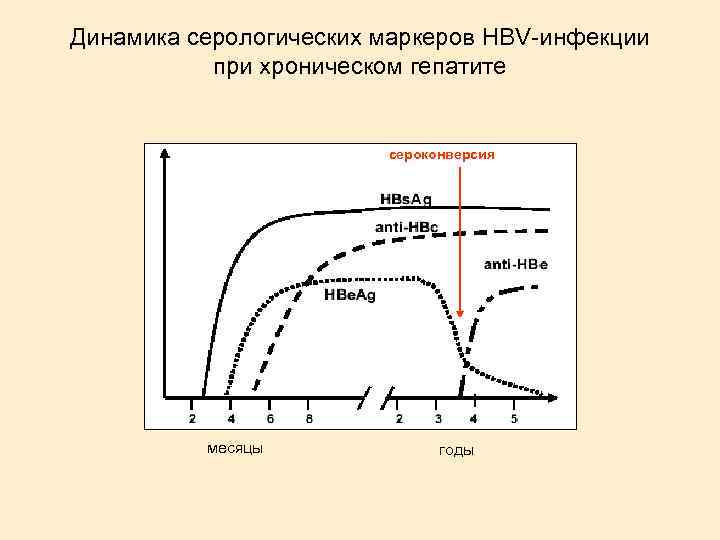
Динамика серологических маркеров HBV-инфекции при хроническом гепатите сероконверсия месяцы годы
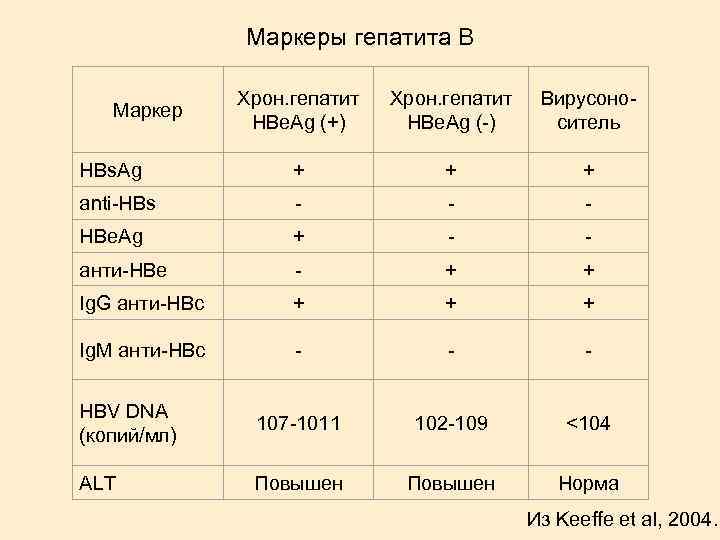
Маркеры гепатита В Хрон. гепатит HBe. Ag (+) Хрон. гепатит HBe. Ag (-) Вирусоноситель HBs. Ag + + + anti-HBs - - - HBe. Ag + - - анти-HBe - + + Ig. G анти-HBc + + + Ig. M анти-HBc - - - HBV DNA (копий/мл) 107 -1011 102 -109 <104 ALT Повышен Норма Маркер Из Keeffe et al, 2004.

Активация соединительной ткани. Под влиянием неизвестных причин происходит увеличение скорости метаболизма в клетках мезенхимы, в 10 раз превышающей скорость обмена веществ в гепатоцитах. Активированная мезенхима оказывает вторичное повреждающее действие на гепатоциты, обуславливая самопрогрессирование ХГ.
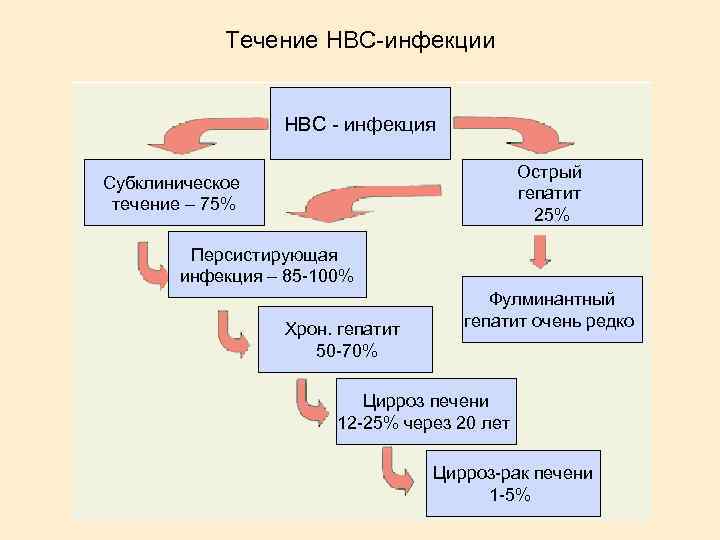
Течение HBC-инфекции HBС - инфекция Острый гепатит 25% Субклиническое течение – 75% Персистирующая инфекция – 85 -100% Хрон. гепатит 50 -70% Фулминантный гепатит очень редко Цирроз печени 12 -25% через 20 лет Цирроз-рак печени 1 -5%

Вирусный гепатит С. Маркерами является обнаружение антител с помощью тест систем 1 -го, 2 -го (ELISA) и 3 -го поколения (RIBA) к антигенам С 100, С 22/33, а также HCV RNA. При С-вирусной инфекции отмечается повышение титра антител 1 го типа к микросомам печени и почек (анти LKM-1). Вирус способен мутировать и существовать одновременно в виде нескольких штамов, каждый из которых может в определенный период стать доминирующим. Антитела к вирусу С строго специфицичны, поэтому мутация позволяет вирусу ускользать от иммунной элиминации.
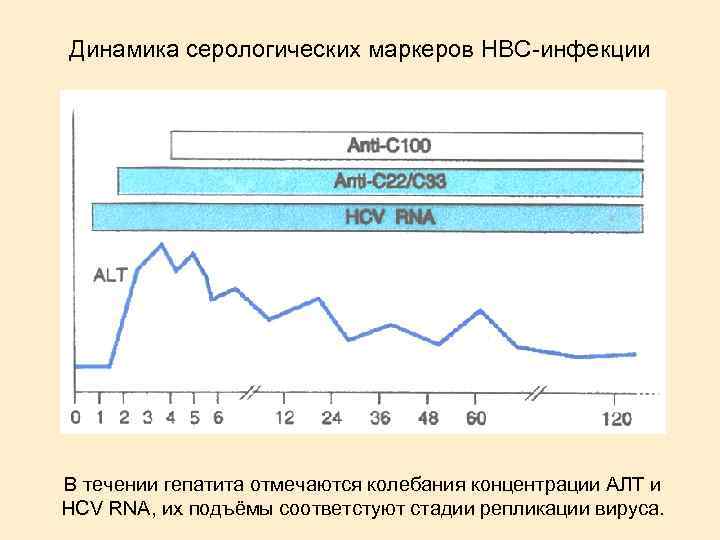
Динамика серологических маркеров HBC-инфекции В течении гепатита отмечаются колебания концентрации АЛТ и HCV RNA, их подъёмы соответстуют стадии репликации вируса.

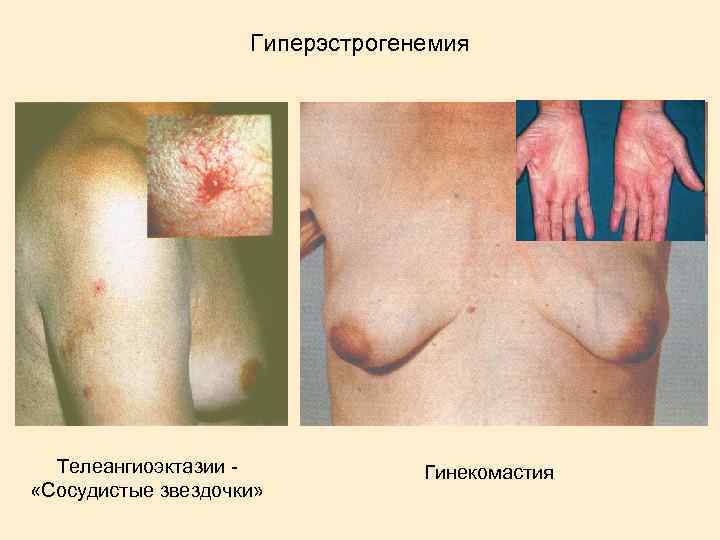
Выделяют следующие синдромы: гепатомегалия; печеночно-клеточная желтуха (иногда с эпизодами внутрипеченочного холестаза); геморрагический; гиперэстрогенемии; астеновегетативный; диспептический. Могут иметь место внепеченочные проявления (артрит, кожный васкулит, узловатая эритема, синдром Шегрена, тиреоидит, пневмонит, нефрит, полинейропатия, криоглобулинемия, гемолитическая анемия, аплазия костного мозга). HBV инфекция может быть причиной развития узелкового периартериита.

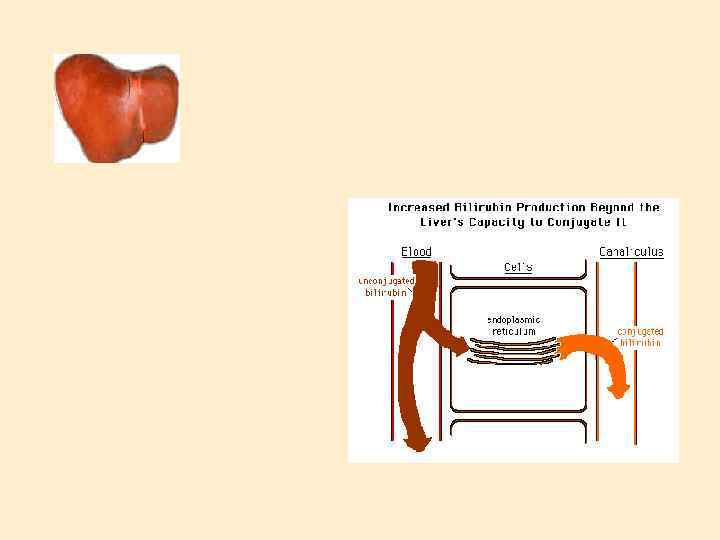
Лабораторно-инструментальные методы исследования: Маркеры вирусных гепатитов Определение активности процесса по уровню гаммаглобулинемии и трансаминаз (в большей степени АЛТ). Совокупность лабораторных показателей составляет цитолитический синдром: повышение уровня - АЛТ, билирубина снижение уровня - альбумина, холестерина, протромбина. Определение серологических маркеров вируса гепатита Рентгенография вен пищевода Гепатосцинтиография УЗИ печени, МР-томография, пункционная биопсия.
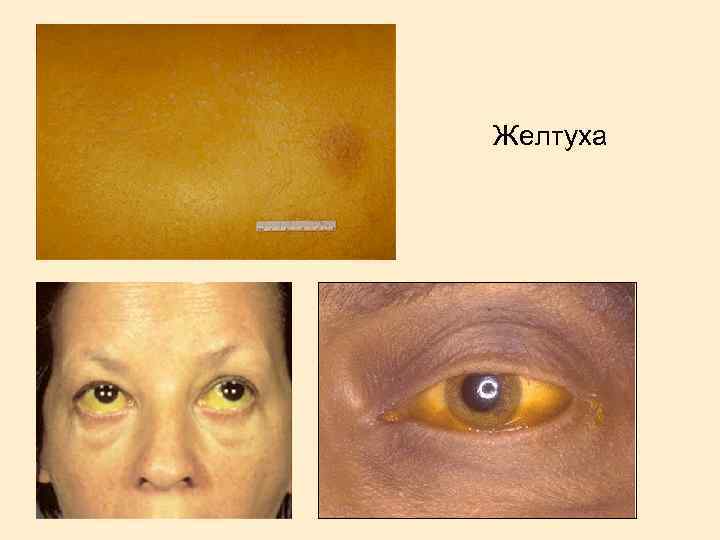
Желтуха
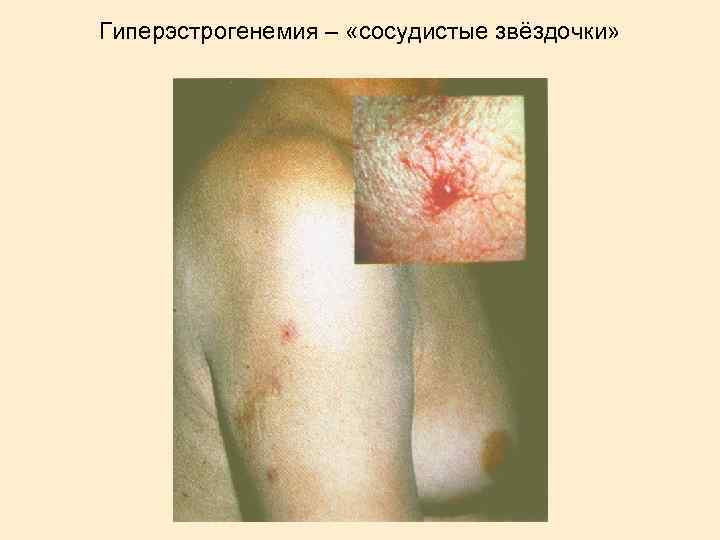
Гиперэстрогенемия – «сосудистые звёздочки»

Критерии аутоиммунного гепатита • женский пол • HLA DR 3 или DR 4 • ЩФ меньше уровня AЛT или AСT в 1. 5 - 3 раза • Ig. G в 1. 5 – 2 раза выше нормы • AНA, антитела к ГМК, LKM 1, p-ANCA • перипортальные некрозы, лимфоцитарно-плазматическая инфильтрация, розетки из гепатоцитов, • клиническое сочетание гепатита с другими иммунными расстройствами: тиреоидитом, синдромом Шегрена, нефритом, артритом, гемолитической анемией, язвенным колитом, ИЗСД. • эффект от иммуносупрессивной терапии. • антимитохондриальные антитела отсутствуют • маркеры вирусных гепатитов отсутствуют • не было приема гепатототоксичных препаратов • не было приёма алкоголя >60 г в день

Циррозы печени

ЦИРРОЗЫ ПЕЧЕНИ Морфологические критерии: • распространенный фиброз • узловая регенерация • нарушение архитектоники печени В большинстве случаев цирроз - это исход ХГ. Указание этиологии также обязательно в формулировке диагноза цирроза, как и ХГ. 10 -ая по значимости причина смерти Причина 1, 1% всех смертей в мире ежегодно Частота взависимости от пола: Ж/М - 1. 5 -3: 1 Возраст: М - 65 -74, Ж -75 -84
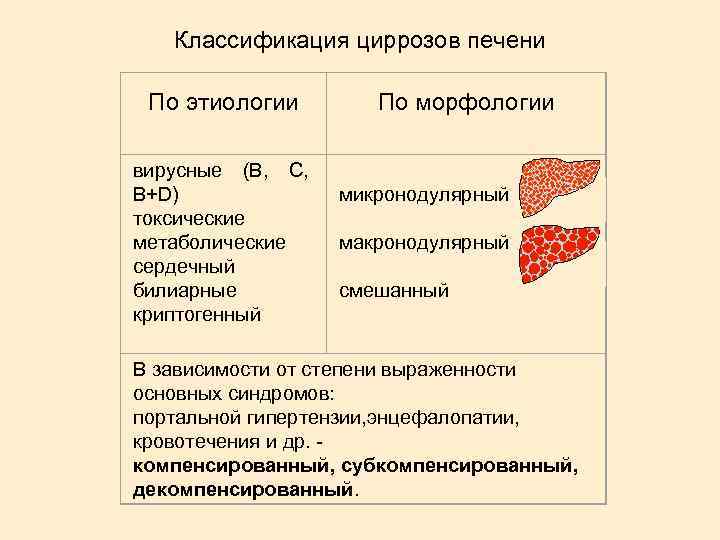
Классификация циррозов печени По этиологии вирусные (В, С, В+D) токсические метаболические сердечный билиарные криптогенный По морфологии микронодулярный макронодулярный смешанный В зависимости от степени выраженности основных синдромов: портальной гипертензии, энцефалопатии, кровотечения и др. - компенсированный, субкомпенсированный, декомпенсированный.
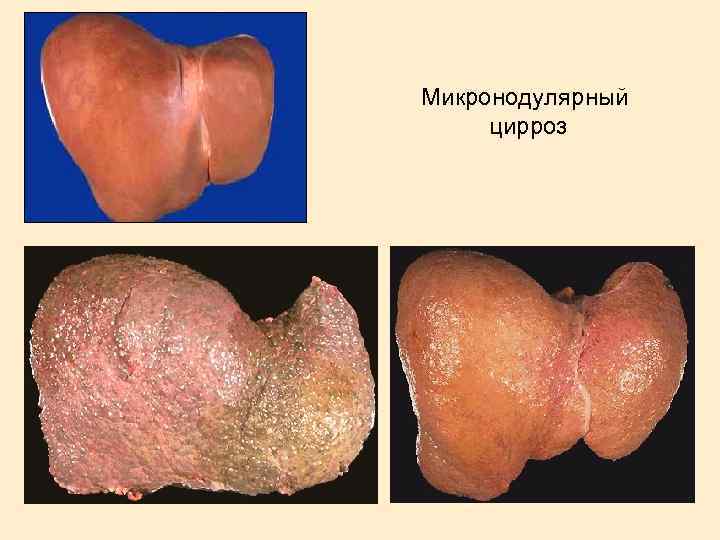
Микронодулярный цирроз
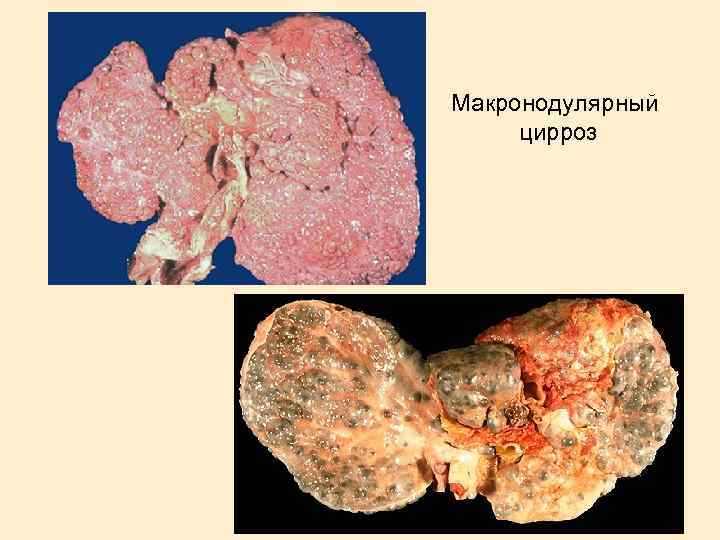
Макронодулярный цирроз
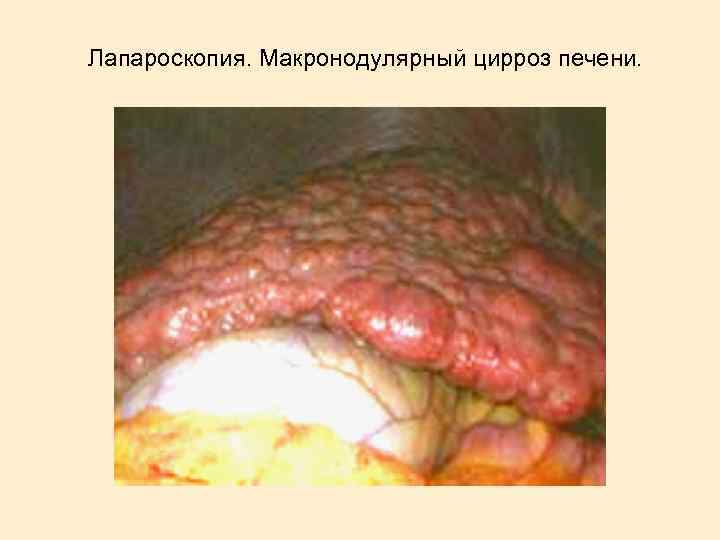
Лапароскопия. Макронодулярный цирроз печени.
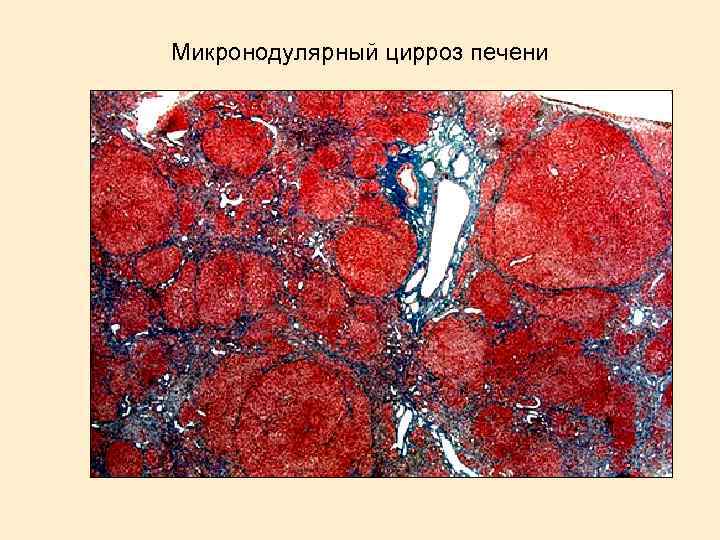
Микронодулярный цирроз печени
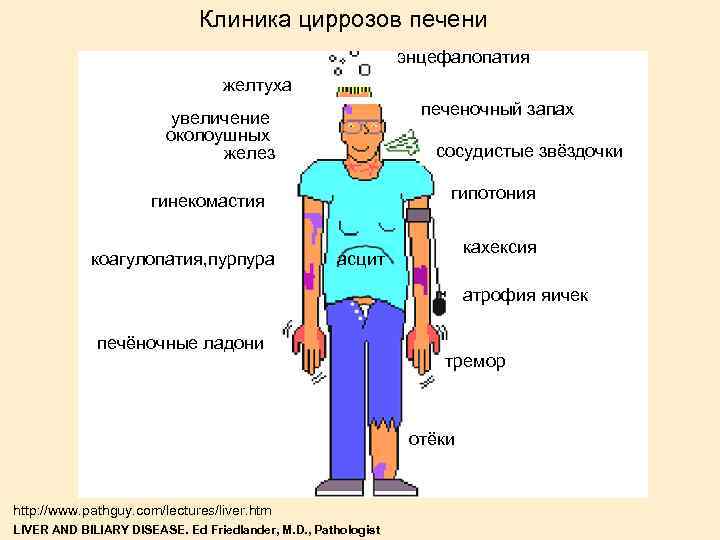
Клиника циррозов печени энцефалопатия желтуха печеночный запах увеличение околоушных желез сосудистые звёздочки гипотония гинекомастия коагулопатия, пурпура кахексия асцит атрофия яичек печёночные ладони тремор отёки http: //www. pathguy. com/lectures/liver. htm LIVER AND BILIARY DISEASE. Ed Friedlander, M. D. , Pathologist

Основные клинические синдромы: гепатомегалия; портальная гипертензия гиперспленизм желтуха: печеночно-клеточная, внутрипеченочный холестаз; геморрагический синдром; гиперэстрогенемии; энцефалопатия гепаторенальный синдром
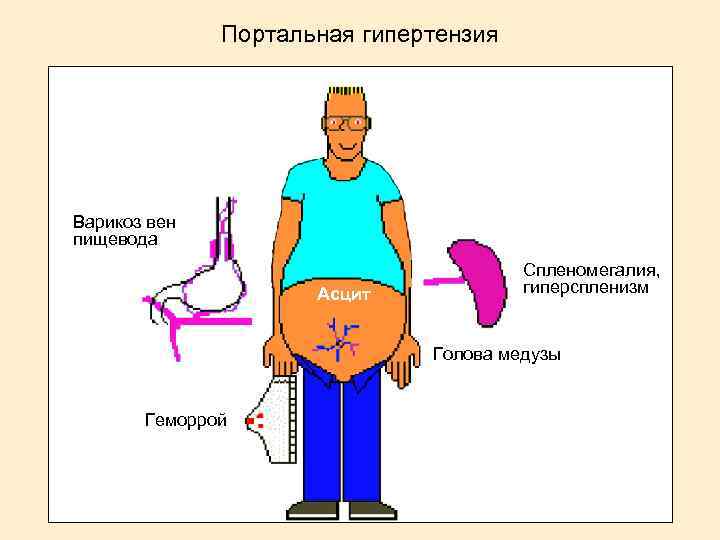
Портальная гипертензия Варикоз вен пищевода Асцит Спленомегалия, гиперспленизм Голова медузы Геморрой
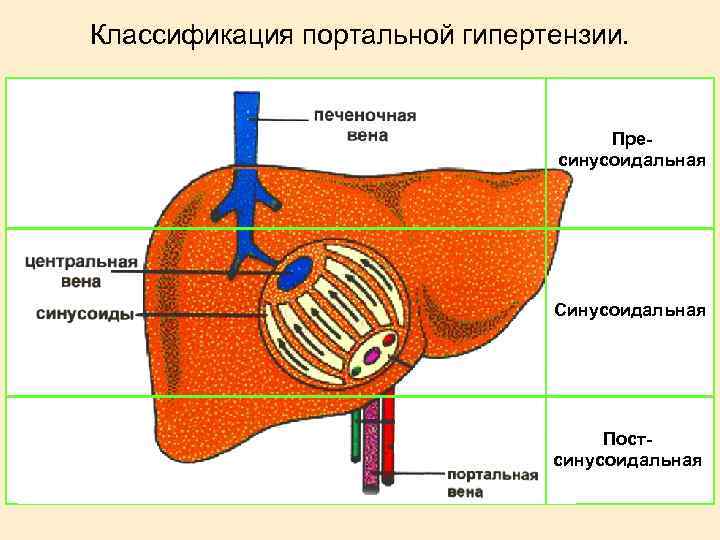
Классификация портальной гипертензии. Пресинусоидальная Синусоидальная Постсинусоидальная
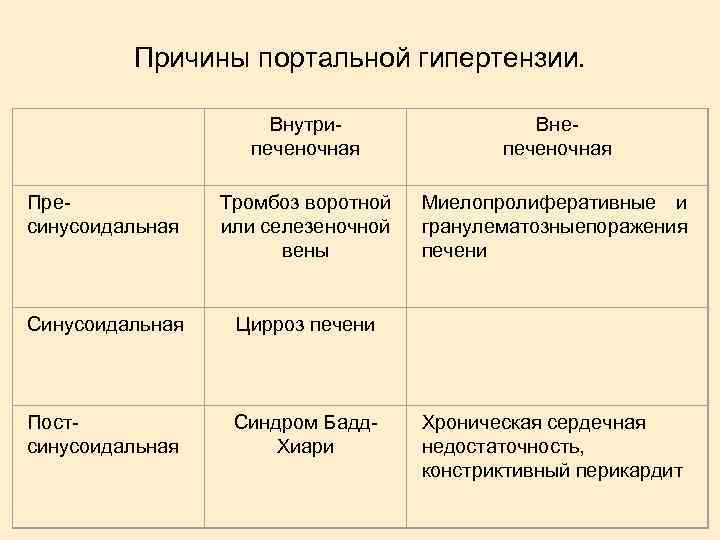
Причины портальной гипертензии. Внутрипеченочная Внепеченочная Пресинусоидальная Тромбоз воротной или селезеночной вены Миелопролиферативные и гранулематозные оражения п печени Синусоидальная Цирроз печени Постсинусоидальная Синдром Бадд. Хиари Хроническая сердечная недостаточность, констриктивный перикардит
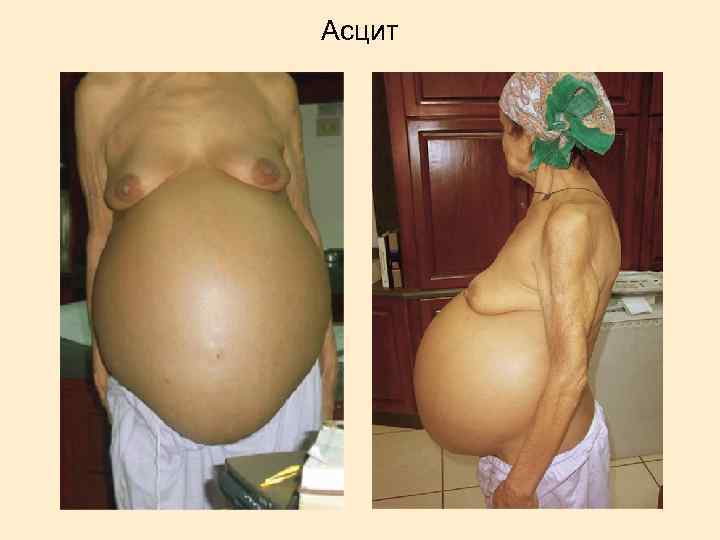
Асцит

Патогенез асцита 1. Высокое гидростатическое давление в воротной вене. 2. Низкое онкотическое давление плазмы вследствие гипоальбуминемии. 3. Нарушение оттока лимфатических путей печени. 4. Эндотоксикоз NO-обусловленная периферическая вазодилатация гиперпродукция ренина задержка выделения Na почками 5. Пониженная инактивация альдостерона 6. Гиперпродукция альдостерона, вызванная ренином.

Лечение асцита 1. 2. 3. 4. 5. Бессолевая диета Мочегонные Парацентез Бетаблокаторы Нитраты
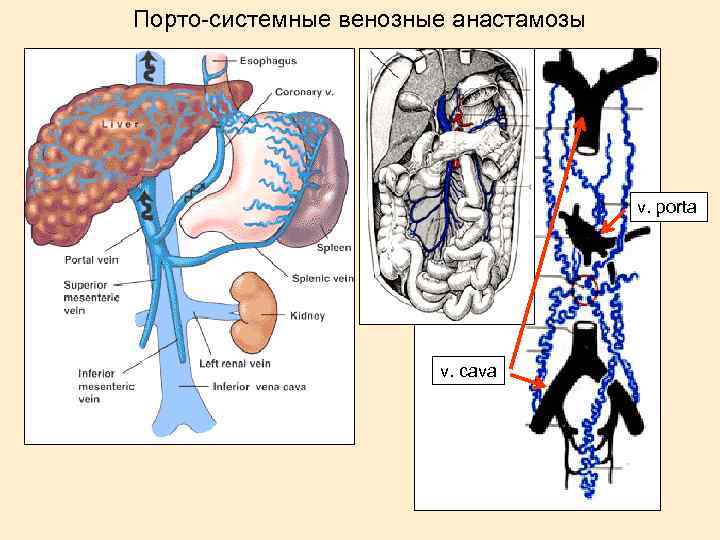
Порто-системные венозные анастамозы v. porta v. cava
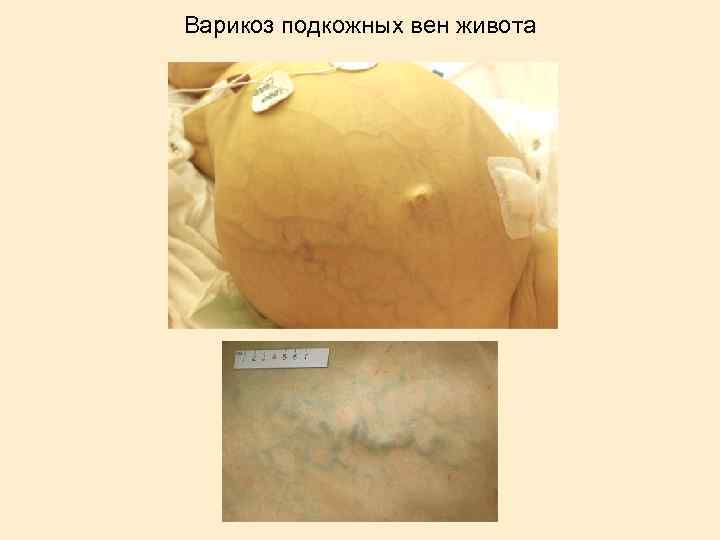
Варикоз подкожных вен живота
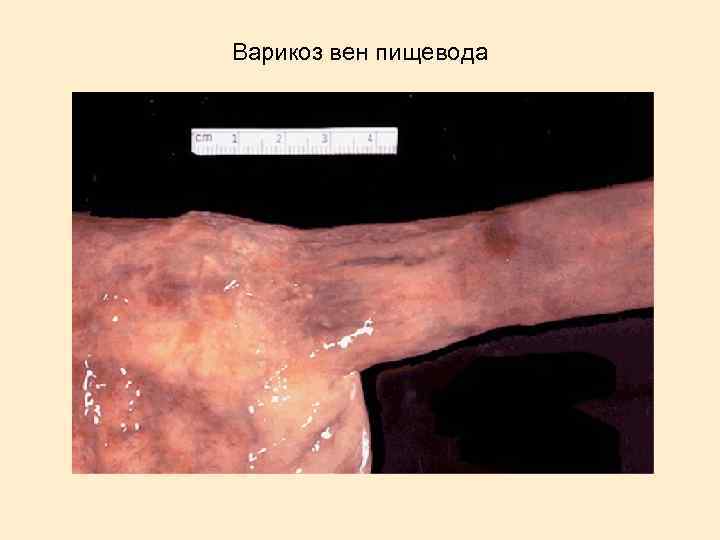
Варикоз вен пищевода
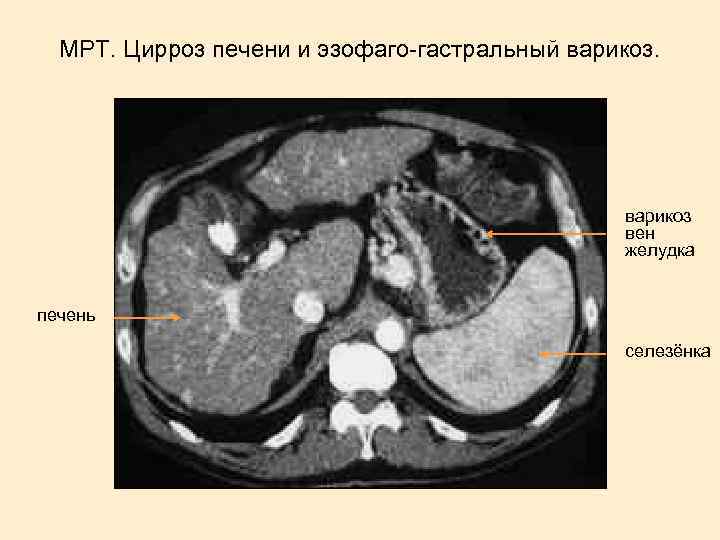
МРТ. Цирроз печени и эзофаго-гастральный варикоз вен желудка печень селезёнка
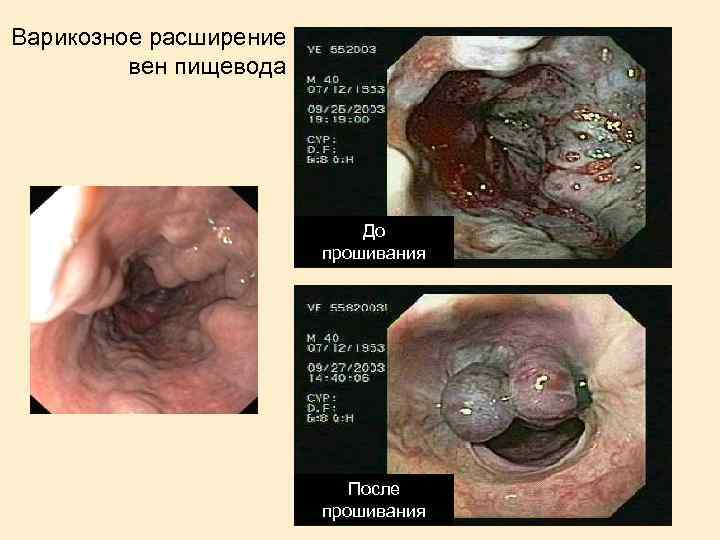
Варикозное расширение вен пищевода До прошивания После прошивания
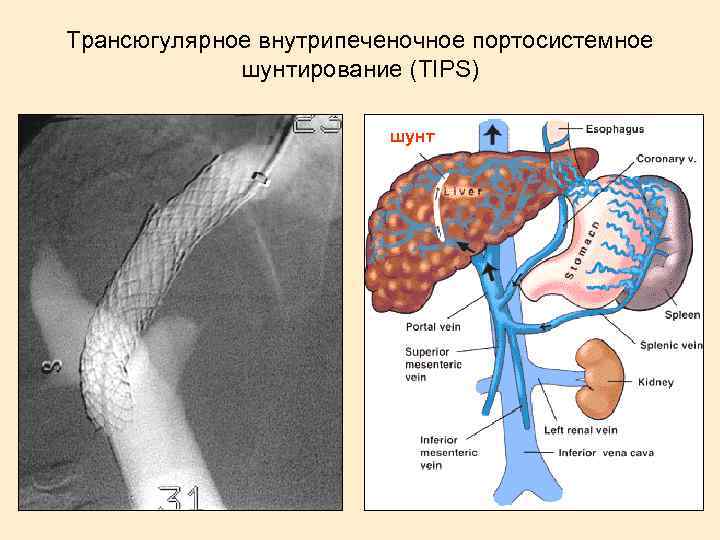
Трансюгулярное внутрипеченочное портосистемное шунтирование (TIPS) шунт

Спленомегалия Гиперспленизм 1. Спленомегалия 2. Панцитопения
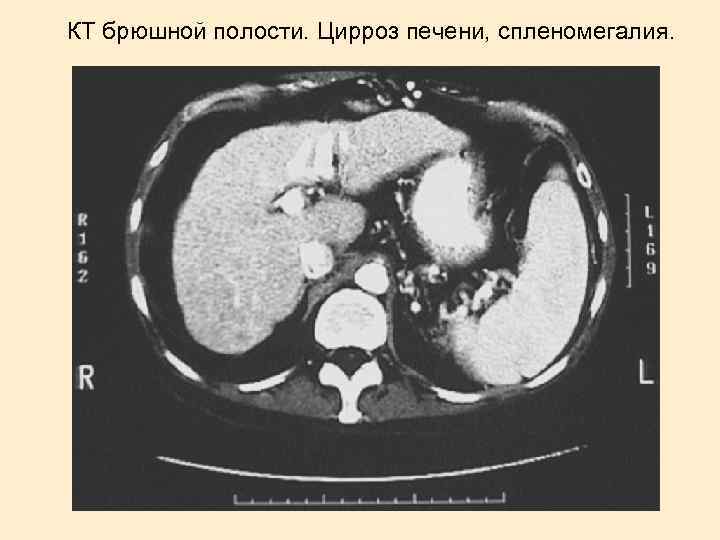
КТ брюшной полости. Цирроз печени, спленомегалия.
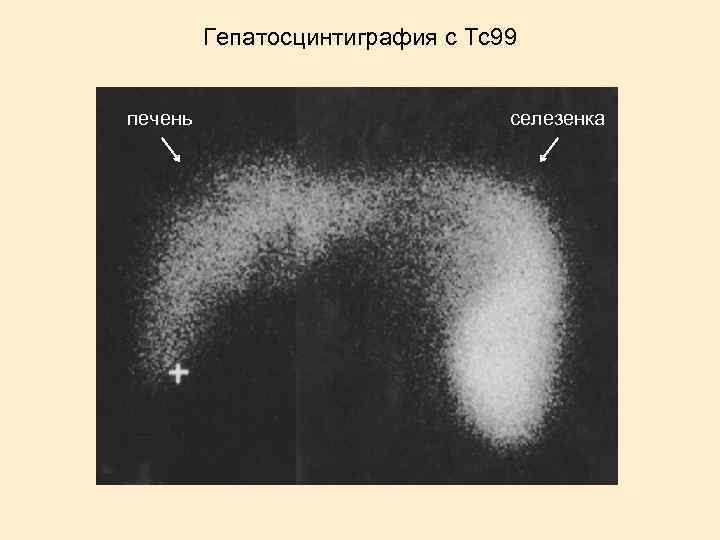
Гепатосцинтиграфия с Tc 99 печень селезенка

Печеночная энцефалопатия В основе лежит поступление в кровоток больших количеств токсических продуктов белкового обмена, которые недостаточно обезвреживаются печенью (аммиак, фенол, метионин, триптофан, индол, скатол). Печеночную кому провоцируют: Кровотечение из варикозно расширенных вен пищевода (анемия, гипопротеинемия, всасывание из кишечника продуктов распада крови) Прием лекарственных препаратов с гепатотоксическим действием (барбитураты). Интеркуррентная инфекция. Стресс. Тяжелые оперативные вмешательства. Нарушение диеты (избыток белков - аммиачная интоксикация). Употребление алкоголя.
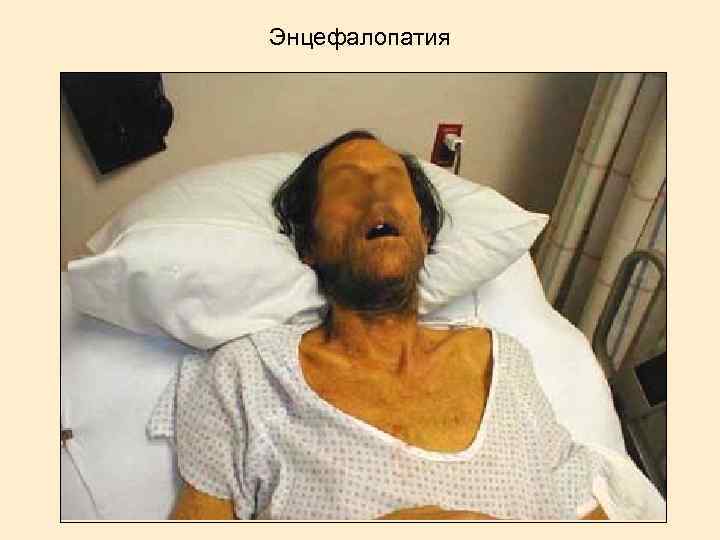
Энцефалопатия

Лечение печеночной энцефалопатии Диета с ограничением белков до 55 граммов в сутки. Ежедневное очищение кишечника слабительными или клизмой. Лактулоза (дюфолак 20 -30 мг или 30 -50 мл 3 р/д) Подавление кишечной микрофлоры Канамицина сульфат или неомицин 0, 5 г 2 р/д (перорально через зонд).
Гиперэстрогенемия Телеангиоэктазии - «Сосудистые звездочки» Гинекомастия
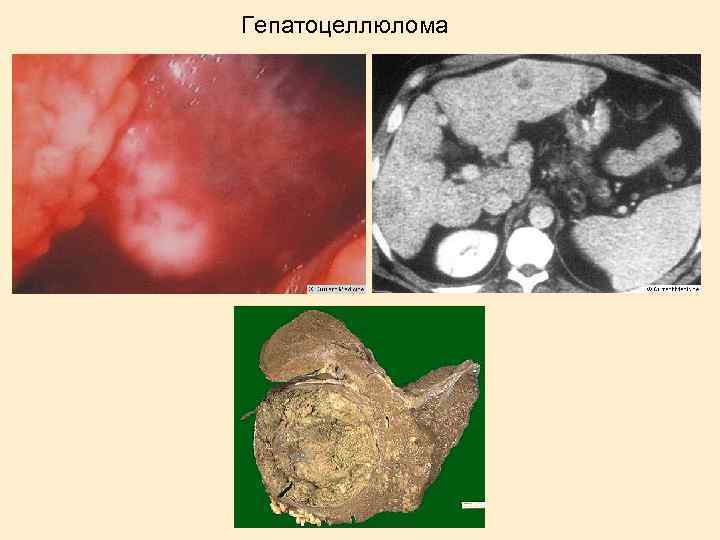
Гепатоцеллюлома

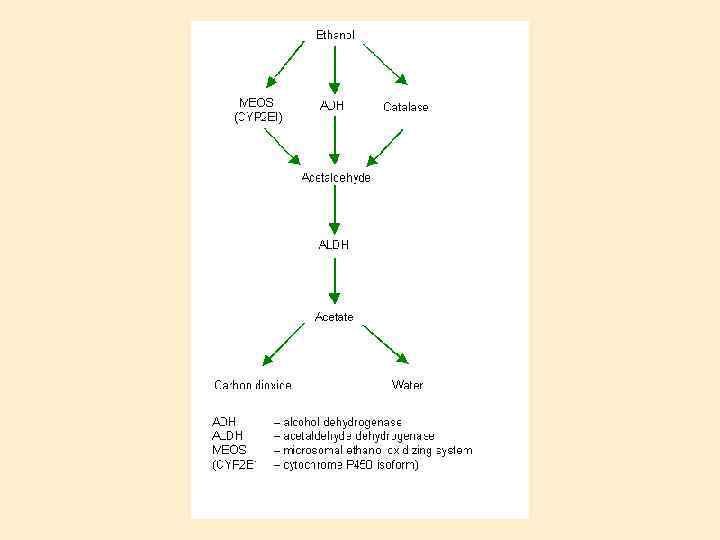
Алкогольное заболевание печени. Патогенез. Алкоголь обладает прямым гепатотоксичным действием (ацетальдегид) ХГ и ЦП развиваются только у 10 -20% алкоголиков, что указывает на влияние других факторов: генетическую предрасположенность (снижение активности ферментной системы защиты), пол (женщины-алкоголики болеют чаще), нарушения метаболизма, вызванные белкововитаминной недостаточностью и низким калоражем суточного рациона (вследствие анорексии и нарушенного всасывания), снижение иммунореактивности и предрасположенность к инфицированию вирусами гепатита В и, особенно, С.
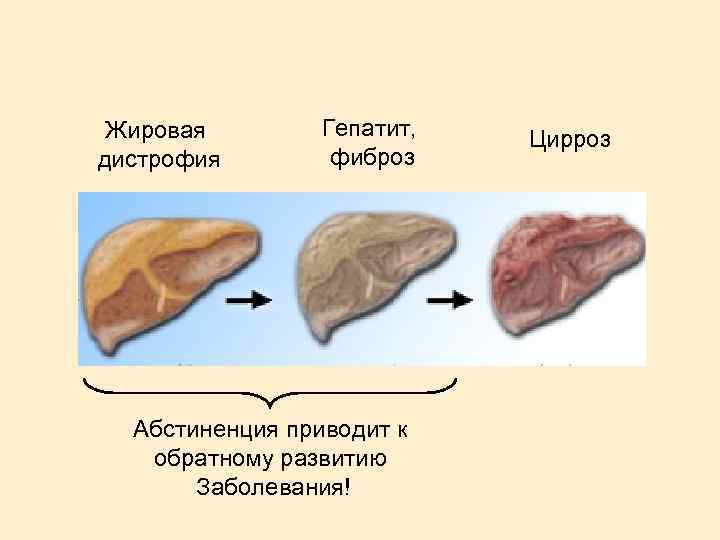
Жировая дистрофия Гепатит, фиброз Абстиненция приводит к обратному развитию Заболевания! Цирроз
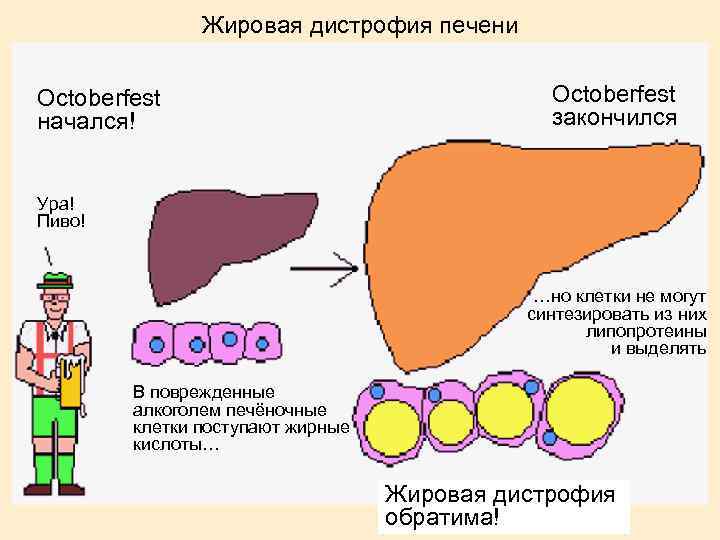
Жировая дистрофия печени Octoberfest начался! Octoberfest закончился Ура! Пиво! …но клетки не могут синтезировать из них липопротеины и выделять В поврежденные алкоголем печёночные клетки поступают жирные кислоты… Жировая дистрофия обратима!
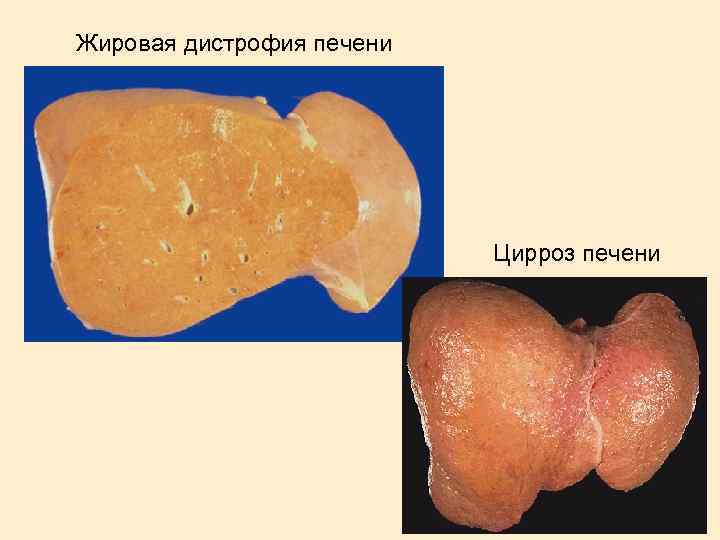
Жировая дистрофия печени Цирроз печени
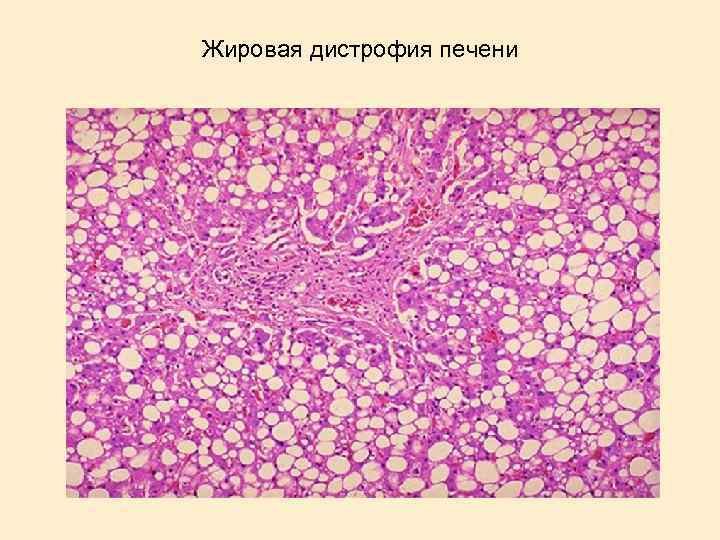
Жировая дистрофия печени
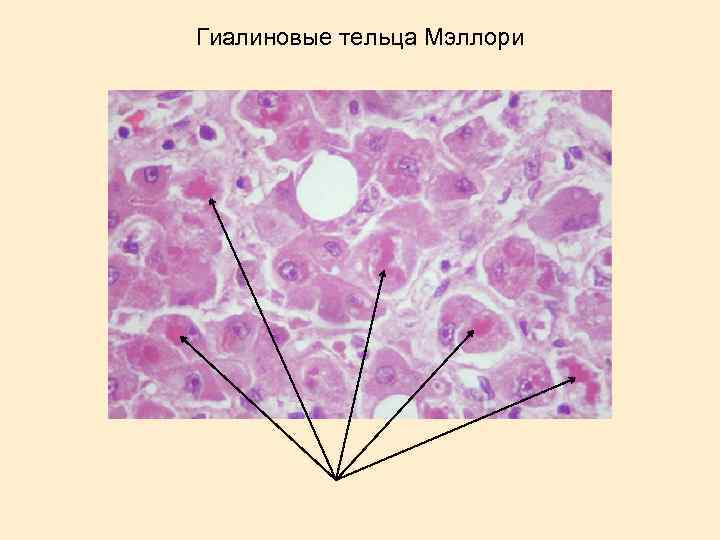
Гиалиновые тельца Мэллори

КЛИНИКА. Гепатомегалия, желтуха, портальная гипертензия, повышение трансаминаз и щелочной фосфатазы, а также гаммаглютамилтранспептидазы. Внепеченочные проявления алкоголизма: кахексия, анорексия, тошнота и рвота, энцефалопатия, полиневриты, контрактура Дюпиетрена, панкреатит, паротит, катаракта, мегалобластная анемия, тромбоцитопения. Анамнез, внепеченочные признаки алкогольной болезни, способность заболевания к регрессии при условии абстиненции и гистологическое исследование пункционного биоптата позволяют отличить алкогольный гепатит от вирусного. Наилучший набор лабораторных показателей для диагностики алкоголизма – средний размер эритроцита, уровень щелочной фосфатазы и гамма-глютамилтранспептидазы.

Биллиарный цирроз печени
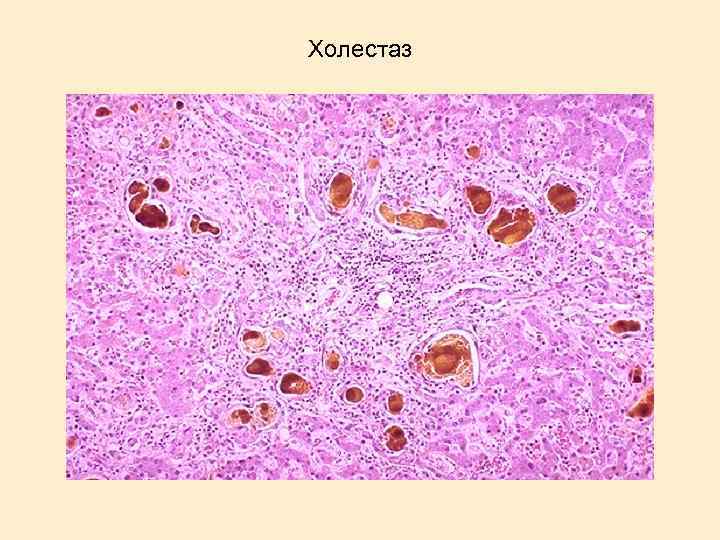
Холестаз

ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ. ОПРЕДЕЛЕНИЕ: хроническое холестатическое гранулематозное деструктивное воспалительное заболевание междольковых и септальных желчных протоков, предположительно обусловленное аутоиммунными реакциями и способное прогрессировать до цирроза или быть ассоциированным с ним. ЭТИОЛОГИЯ неизвестна. ПАТОГЕНЕЗ: активация гуморального (обнаружение у 90% больных антимитохондриальных антител) и клеточного иммунитета (поражение активированными лимфоцитами эпителия междольковых и септальных желчных протоков). Происходит прогрессирующая утрата желчных протоков, ведущая к задержке желчных кислот. Вследствие неспособности эпителия желчных протоков (в отличие от гепатоцитов) к регенерации, лечение неэффективно.
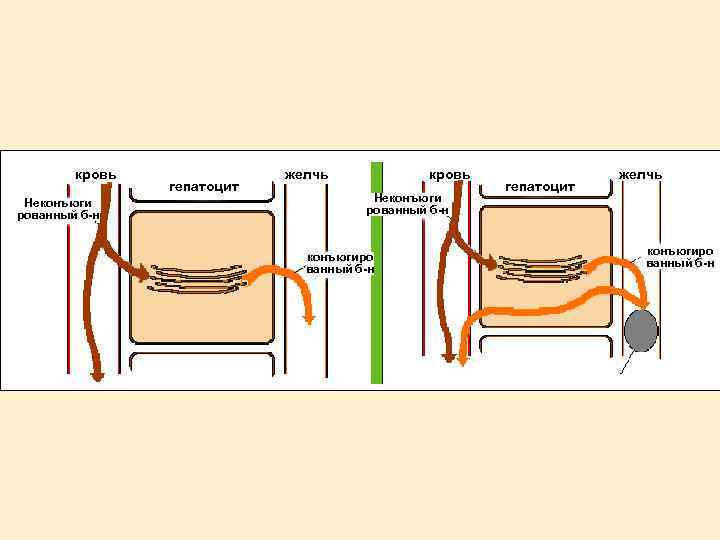
кровь Неконъюги рованный б-н гепатоцит желчь кровь Неконъюги рованный б-н конъюгиро ванный б-н гепатоцит желчь конъюгиро ванный б-н

КЛИНИКА. • Болеют в основном женщины (90%) в возрасте 30 -50 лет. • Синдром внутрипеченочного холестаза, который иногда в течении нескольких лет до появления желтухи проявляется кожным зудом и высоким уровнем щелочной фосфатазы. • Ксантоматоз кожный, сухожильный и нейропатический. • Стеаторея. • Остеомаляция и геморрагический синдром как проявления недостаточного всасывания жирорастворимых витаминов К и Д. • Портальная гипертензия появляется позже хелтухи. • Кожные папулезные высыпания на нижних конечностях. • Прогноз неблагоприятный.
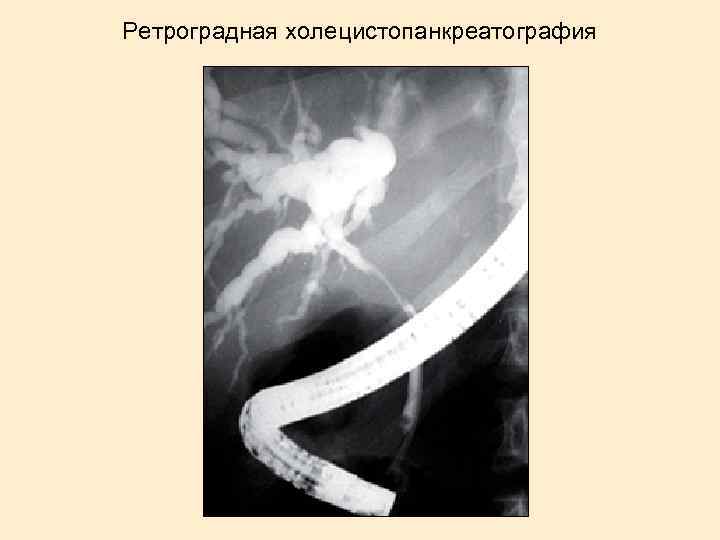
Ретроградная холецистопанкреатография
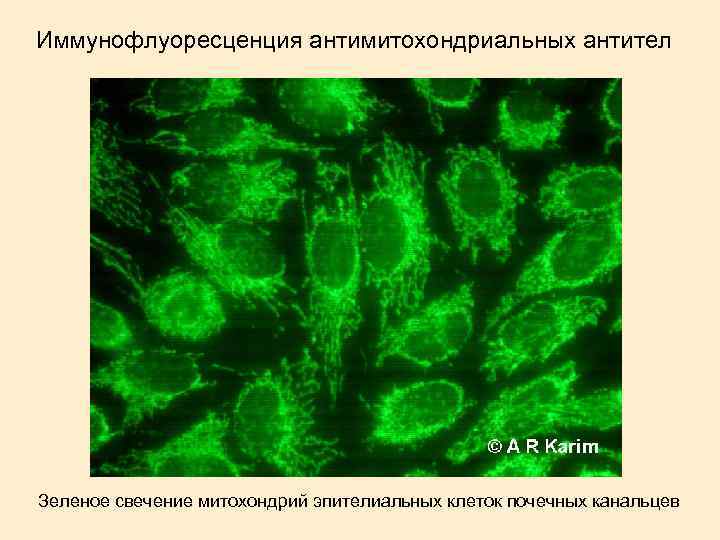
Иммунофлуоресценция антимитохондриальных антител Зеленое свечение митохондрий эпителиальных клеток почечных канальцев
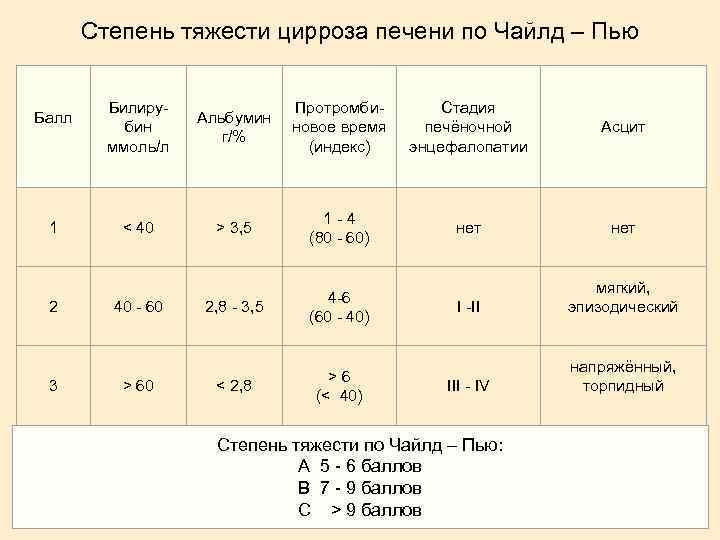
Степень тяжести цирроза печени по Чайлд – Пью Балл Билирубин ммоль/л Альбумин г/% Протромбиновое время (индекс) Стадия печёночной энцефалопатии Асцит 1 < 40 > 3, 5 1 - 4 (80 - 60) нет 2 40 - 60 2, 8 - 3, 5 4 -6 (60 - 40) I -II мягкий, эпизодический 3 > 60 < 2, 8 > 6 (< 40) III - IV напряжённый, торпидный Степень тяжести по Чайлд – Пью: А 5 - 6 баллов В 7 - 9 баллов С > 9 баллов


ИСТОРИЯ ВОПРОСА. С 40 -ых годов известен гепатит А, вирус был обнаружен Feinstein. В 40 -ых годах с началом применения переливания крови было обнаружено его осложнение - сывороточный гепатит. В 1963 г. Blumberg обнаружил в крови австралийского аборигена антиген, связь которого с вирусом гепатита В доказал Prince. В 1970 г. Dane идентифицировал полный вирион В (частица Dane). В 70 -ых годах были полностью описаны гепатит В, различные системы антигенов и антител, разработаны диагностические тесты. С 1975 г. стало ясно, что существует еще один гепатит - ни А, ни В. В 1989 г. Whoo обнаружил вирус С. В 1977 г. Rizetto был обнаружен вирус гепатита D, способный к репликации только в присутствии вируса В и отягощающий течение гепатитов В. В 1989 -ом - обнаружен вирус Е. 1990 -ые - обнаружены F и G.
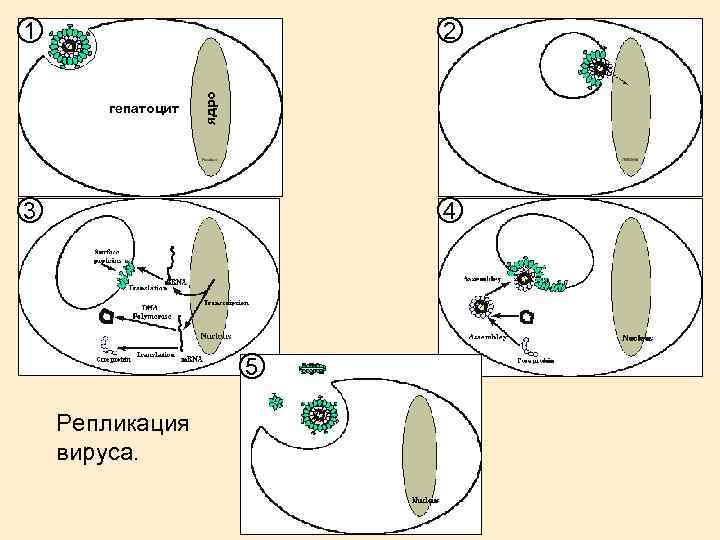
2 гепатоцит ядро 1 3 4 5 Репликация вируса.
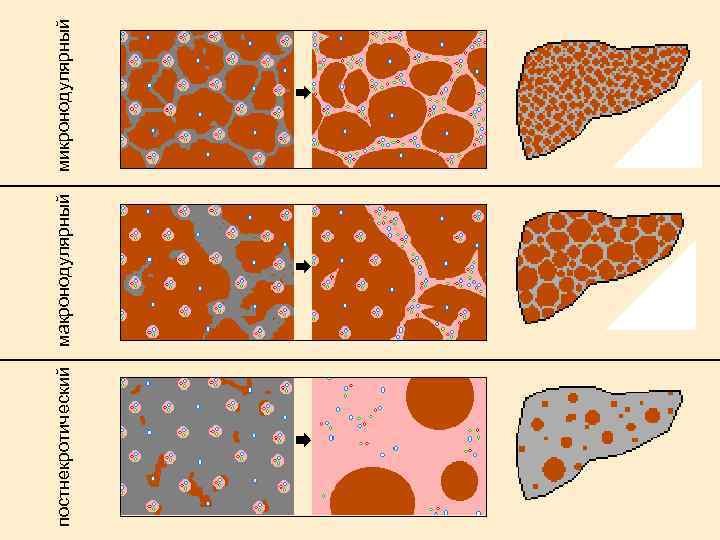
постнекротический макронодулярный микронодулярный


Миф о Прометее – пример огромной способности печени к регенерации
Гепатиты и циррозы 1.ppt