Хр. гепатиты и циррозы -4курс.ppt
- Количество слайдов: 57
 Хронические гепатиты и циррозы Лекция Доц. Турдиалиева С. А.
Хронические гепатиты и циррозы Лекция Доц. Турдиалиева С. А.
 Определение Хронический гепатит — хроническое воспалительнодистрофическое заболевание печени, обусловленное первичным поражением ее клеток, продолжающееся без улучшения не менее 6 месяцев, имеющее стационарное или прогрессирующее течение и переходящее, как правило, в цирроз печени.
Определение Хронический гепатит — хроническое воспалительнодистрофическое заболевание печени, обусловленное первичным поражением ее клеток, продолжающееся без улучшения не менее 6 месяцев, имеющее стационарное или прогрессирующее течение и переходящее, как правило, в цирроз печени.
 Классификация хронических гепатитов Классификация хронического гепатита (Подымова С. Д. , 1998 г. ) По этиологии: лекарственный; токсический; алкогольный; вирусный (В, C, D); метаболический: при болезни Вильсона-Коновалова; гемохроматозе, при недостаточности -1 - антитрипсина; неспецифический реактивный гепатит. По морфологии: агрессивный; персистирующий; лобулярный.
Классификация хронических гепатитов Классификация хронического гепатита (Подымова С. Д. , 1998 г. ) По этиологии: лекарственный; токсический; алкогольный; вирусный (В, C, D); метаболический: при болезни Вильсона-Коновалова; гемохроматозе, при недостаточности -1 - антитрипсина; неспецифический реактивный гепатит. По морфологии: агрессивный; персистирующий; лобулярный.
 Классификация хронических гепатитов (Подымова С. Д. , 1998 г. ) По клиническому течению: хронический активный гепатит вирусной этиологии; аутоиммунный; фульминантный; персистирующий; лобулярный. По активности процесса: активный (незначительная, умеренная, выраженная степень активности); неактивный. По функциональному состоянию печени: компенсированный; декомпенсированный. .
Классификация хронических гепатитов (Подымова С. Д. , 1998 г. ) По клиническому течению: хронический активный гепатит вирусной этиологии; аутоиммунный; фульминантный; персистирующий; лобулярный. По активности процесса: активный (незначительная, умеренная, выраженная степень активности); неактивный. По функциональному состоянию печени: компенсированный; декомпенсированный. .
 Основные симптомы и синдромы при заболеваниях печени 1. Желтуха 2. Диспептический синдром 3. Астено-вегетативный синдром 4. Увеличение печени 5. Увеличение селезенки 6. Гепатолиенальный синдром 7. Гиперспленизм 8. Холестаз 9. Портальная гипертензия 10. Печеноклеточная недостаточность 11. Цитолитический синдром
Основные симптомы и синдромы при заболеваниях печени 1. Желтуха 2. Диспептический синдром 3. Астено-вегетативный синдром 4. Увеличение печени 5. Увеличение селезенки 6. Гепатолиенальный синдром 7. Гиперспленизм 8. Холестаз 9. Портальная гипертензия 10. Печеноклеточная недостаточность 11. Цитолитический синдром
 Синдром желтухи • 1. Надпеченочная желтуха; • 2. Печеночная (паренхиматозная) желтуха; • 3. Подпеченочная (обтурационая) желтуха
Синдром желтухи • 1. Надпеченочная желтуха; • 2. Печеночная (паренхиматозная) желтуха; • 3. Подпеченочная (обтурационая) желтуха
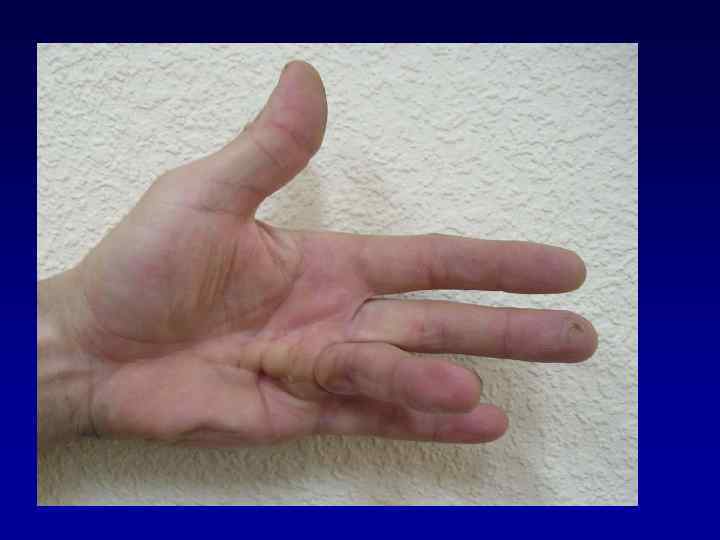
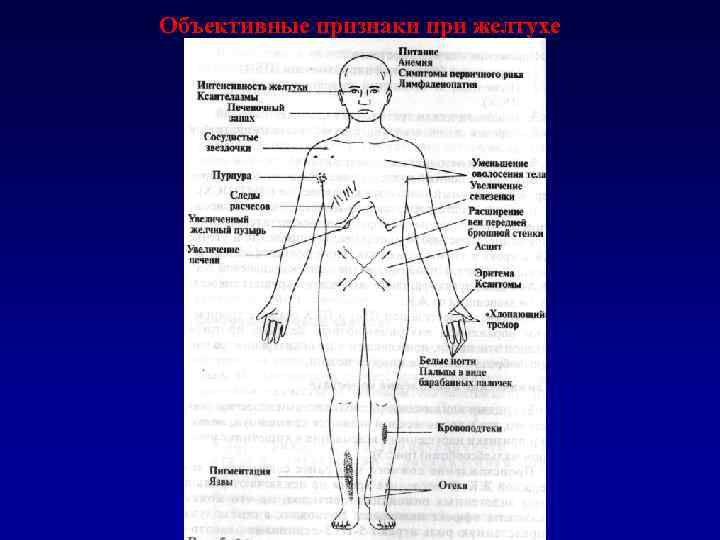 Объективные признаки при желтухе
Объективные признаки при желтухе
 Лабораторно-инструментальные методы обследования 1. Общеклинический анализ крови с подсчетом количества тромбоцитов, определение времени свертывания крови и длительности кровотечения; 2. Биохимические анализы: содержание общего билирубина и его фракций, активность Ал. АТ, Ас. АТ, ЩФ, γ-ГТП, ЛДГ, холинэстеразы, холестерина, глюкозы
Лабораторно-инструментальные методы обследования 1. Общеклинический анализ крови с подсчетом количества тромбоцитов, определение времени свертывания крови и длительности кровотечения; 2. Биохимические анализы: содержание общего билирубина и его фракций, активность Ал. АТ, Ас. АТ, ЩФ, γ-ГТП, ЛДГ, холинэстеразы, холестерина, глюкозы
 Лабораторно-инструментальные методы обследования • Общий белок и белковые фракции, СРБ, сиаловая кислота, протромбин, фибриноген, электролиты (в т. ч. по показаниям – сывороточное железо и медь)
Лабораторно-инструментальные методы обследования • Общий белок и белковые фракции, СРБ, сиаловая кислота, протромбин, фибриноген, электролиты (в т. ч. по показаниям – сывороточное железо и медь)
 Лабораторно-инструментальные методы обследования • Вирусологические исследования: НВs Ag, анти НСV, выявление вирусных ДНК или РНК методом ПЦР.
Лабораторно-инструментальные методы обследования • Вирусологические исследования: НВs Ag, анти НСV, выявление вирусных ДНК или РНК методом ПЦР.
 Лабораторно-инструментальные методы обследования • Ультразвуковое исследование (УЗИ) органов брюшной полости • Эндоскопические исследования: ФГДС, ректороманоскопия для оценки признаков портальной гипертензии (расширение вен пищевода и кардиального отдела желудка) и возможных причин развития реактивных изменений печени.
Лабораторно-инструментальные методы обследования • Ультразвуковое исследование (УЗИ) органов брюшной полости • Эндоскопические исследования: ФГДС, ректороманоскопия для оценки признаков портальной гипертензии (расширение вен пищевода и кардиального отдела желудка) и возможных причин развития реактивных изменений печени.
 Лабораторно-инструментальные методы обследования • Дуоденальное зондирование, в т. ч. для исключения паразитов. • Компьютерная томография при очаговых образованиях в печени, ее воротах, поджелудочной железе. • Эластография печени (фиброскан) для оценки степени фиброзных изменений. • Пункционная биопсия печени
Лабораторно-инструментальные методы обследования • Дуоденальное зондирование, в т. ч. для исключения паразитов. • Компьютерная томография при очаговых образованиях в печени, ее воротах, поджелудочной железе. • Эластография печени (фиброскан) для оценки степени фиброзных изменений. • Пункционная биопсия печени
 Вирусные гепатиты Острое или хроническое воспаление печени, которое обусловливается одним из 5 идентифицированных и детально охарактеризованных в настоящее время первично гепатотропных вирусов: вирусом гепатита А (ВГА), вирусом гепатита В(ВГВ), вирусом гепатита С(ВГС), вирусом гепатита D (ВГD) и вирусом гепатита Е (ВГЕ).
Вирусные гепатиты Острое или хроническое воспаление печени, которое обусловливается одним из 5 идентифицированных и детально охарактеризованных в настоящее время первично гепатотропных вирусов: вирусом гепатита А (ВГА), вирусом гепатита В(ВГВ), вирусом гепатита С(ВГС), вирусом гепатита D (ВГD) и вирусом гепатита Е (ВГЕ).
 Основные пути передачи вируса • переливание крови, пересадка органов (вероятность передачи крайне высокая — больше 90%) • инъекционный, через шприцы и другое оборудование для инъекций (вероятность передачи очень высокая) • половой, при незащищенном проникающем половом контакте (вероятность передачи достаточно высокая, около 40%) • вертикальный (от матери к ребенку): передача происходит во время беременности, родов, кормления материнским молоком; (вероятность достаточно высокая 20— 30%) • гемоконтактный — через общие зубные щетки, бритвы и тд (вероятность небольшая) Гепатиты F, G встречаются крайне редко.
Основные пути передачи вируса • переливание крови, пересадка органов (вероятность передачи крайне высокая — больше 90%) • инъекционный, через шприцы и другое оборудование для инъекций (вероятность передачи очень высокая) • половой, при незащищенном проникающем половом контакте (вероятность передачи достаточно высокая, около 40%) • вертикальный (от матери к ребенку): передача происходит во время беременности, родов, кормления материнским молоком; (вероятность достаточно высокая 20— 30%) • гемоконтактный — через общие зубные щетки, бритвы и тд (вероятность небольшая) Гепатиты F, G встречаются крайне редко.
 Острый вирусный гепатит 1. Указание на гемотрансфузии, инъекции и операции или неблагоприятный эпид. анамнез 2. Повышение активности аминотрансфераз и альдолазы сыворотки крови 3. Обнаружение маркеров гепатита А, В, С или дельта – антигена 4. Центролобулярные некрозы и инфильтраты из мононуклеарных клеток в биоптате печени.
Острый вирусный гепатит 1. Указание на гемотрансфузии, инъекции и операции или неблагоприятный эпид. анамнез 2. Повышение активности аминотрансфераз и альдолазы сыворотки крови 3. Обнаружение маркеров гепатита А, В, С или дельта – антигена 4. Центролобулярные некрозы и инфильтраты из мононуклеарных клеток в биоптате печени.
 Вирусный гепатит А ВГА – небольшой РНК-содержащий вирус. Инфекция ВГА передается фекально-оральным путем через зараженную воду, загрязненные продукты питания или посредством контакта с человеком, инфицированным ВГА. Наиболее распространенное инфекционное заболевание, которое можно предотвратить с помощью вакцинации.
Вирусный гепатит А ВГА – небольшой РНК-содержащий вирус. Инфекция ВГА передается фекально-оральным путем через зараженную воду, загрязненные продукты питания или посредством контакта с человеком, инфицированным ВГА. Наиболее распространенное инфекционное заболевание, которое можно предотвратить с помощью вакцинации.
 Вирусный гепатит В ДНК-содержащий вирус, относится к семейству гепадновирусов. Передается парентеральным путем, часто перинатальным путем. В группу повышенного риска входят лица, принимающие внутривенно наркотики, гомосексуалисты, а также мед. персонал, контактирующий с кровью или ее продуктами.
Вирусный гепатит В ДНК-содержащий вирус, относится к семейству гепадновирусов. Передается парентеральным путем, часто перинатальным путем. В группу повышенного риска входят лица, принимающие внутривенно наркотики, гомосексуалисты, а также мед. персонал, контактирующий с кровью или ее продуктами.
 Вирусный гепатит В О хронической инфекции НВV говорят при персистировании HBs. Ag более 6 месяцев. При этом выделяют две основные формы течения. 1. Клинически бессимптомное ( «здоровое» ) носительство HBs. Ag 2. Клинически, биохимически, вирусологически и гистологически активный гепатит
Вирусный гепатит В О хронической инфекции НВV говорят при персистировании HBs. Ag более 6 месяцев. При этом выделяют две основные формы течения. 1. Клинически бессимптомное ( «здоровое» ) носительство HBs. Ag 2. Клинически, биохимически, вирусологически и гистологически активный гепатит
 Диагностические критерии хронического гепатита В 1. Острый вирусный гепатит в анамнезе; 2. Наличие маркеров вируса гепатита В (HBs. Ag, HBe. Ag , анти- HBc класса Ig. M, ДНК HBV) в крови и пунктатах печени; 3. Гистологические признаки хронического активного гепатита с некрозами гепатоцитов
Диагностические критерии хронического гепатита В 1. Острый вирусный гепатит в анамнезе; 2. Наличие маркеров вируса гепатита В (HBs. Ag, HBe. Ag , анти- HBc класса Ig. M, ДНК HBV) в крови и пунктатах печени; 3. Гистологические признаки хронического активного гепатита с некрозами гепатоцитов
 Вирусный гепатит D Вирус гепатита D представляет собой дефектный РНК-содержащий вирус, который может размножаться лишь в присутствии ВГВ. Хронический гепатит D протекает обычно тяжелее, чем хронический гепатит В без сопутствующей инфекции ВГD, а цирроз печени развивается в более ранние сроки.
Вирусный гепатит D Вирус гепатита D представляет собой дефектный РНК-содержащий вирус, который может размножаться лишь в присутствии ВГВ. Хронический гепатит D протекает обычно тяжелее, чем хронический гепатит В без сопутствующей инфекции ВГD, а цирроз печени развивается в более ранние сроки.
 Вирусный гепатит С Вирус гепатита С (HCV) – РНК содержащий вирус, относящийся к семейству флавовирусов. В большинстве случаев он передается парентерально, через кровь и ее компоненты. Риск инфицирования значительно увеличивается на фоне уже имеющейся ВИЧинфекции. В отличие от HBV и ВИЧ передача половым путем при HCV имеет относительно малую роль. Риск перинатального заражения оценивается в 5%
Вирусный гепатит С Вирус гепатита С (HCV) – РНК содержащий вирус, относящийся к семейству флавовирусов. В большинстве случаев он передается парентерально, через кровь и ее компоненты. Риск инфицирования значительно увеличивается на фоне уже имеющейся ВИЧинфекции. В отличие от HBV и ВИЧ передача половым путем при HCV имеет относительно малую роль. Риск перинатального заражения оценивается в 5%
 Маркеры вирусной этиологии • Матовостекловидные гепатоциты, представленные крупными клетками с эксцентричным ядром и бледной цитоплазмой, насыщенной гликогеном. • Воспалительные изменения в портальных трактах и перипортальной зоне • Ступенчатые, мостовидные и мультилобулярные некрозы • Тельца Каунсилмена, располагающиеся между печеночными балками или в просвете синусоидов, как исход некроза гепатоцитов
Маркеры вирусной этиологии • Матовостекловидные гепатоциты, представленные крупными клетками с эксцентричным ядром и бледной цитоплазмой, насыщенной гликогеном. • Воспалительные изменения в портальных трактах и перипортальной зоне • Ступенчатые, мостовидные и мультилобулярные некрозы • Тельца Каунсилмена, располагающиеся между печеночными балками или в просвете синусоидов, как исход некроза гепатоцитов
 Диагностические критерии лекарственного гепатита • В анамнезе указание на прием гепатотоксических препаратов последние 3 месяца или лекарственная непереносимость; • Отсутствие указаний на наличие других гепатопатий; • Отрицательные результаты исследования крови на маркеры гепатитов В и С; • Положительная динамика симптомов гепатита при отмене лекарственного препарата.
Диагностические критерии лекарственного гепатита • В анамнезе указание на прием гепатотоксических препаратов последние 3 месяца или лекарственная непереносимость; • Отсутствие указаний на наличие других гепатопатий; • Отрицательные результаты исследования крови на маркеры гепатитов В и С; • Положительная динамика симптомов гепатита при отмене лекарственного препарата.
 Алкогольная болезнь печени клинико-морфологические варианты • Алкогольная гепатомегалия; • алкогольный жировой гепатоз; • острый алкогольный гепатит; • хронический алкогольный стеатогепатит; • алкогольный фиброз печени; • алкогольный цирроз печени.
Алкогольная болезнь печени клинико-морфологические варианты • Алкогольная гепатомегалия; • алкогольный жировой гепатоз; • острый алкогольный гепатит; • хронический алкогольный стеатогепатит; • алкогольный фиброз печени; • алкогольный цирроз печени.
 Диагностические критерии хронического алкогольного гепатита • Алкогольный анамнез и алкогольные стигмы; • В прошлом приступы острого алкогольного гепатита, но может сформироваться и латентно; • Алкогольное поражение других органов; • Повышение в крови уровня ГГТП; • Желтуха без кожного зуда; • Отсутствие маркеров вирусного поражения печени; • Картина хронического активного гепатита в сочетании с активным фиброгенезом и наличием телец Мэллори по данным биопсии
Диагностические критерии хронического алкогольного гепатита • Алкогольный анамнез и алкогольные стигмы; • В прошлом приступы острого алкогольного гепатита, но может сформироваться и латентно; • Алкогольное поражение других органов; • Повышение в крови уровня ГГТП; • Желтуха без кожного зуда; • Отсутствие маркеров вирусного поражения печени; • Картина хронического активного гепатита в сочетании с активным фиброгенезом и наличием телец Мэллори по данным биопсии
 Пигментные гепатозы (доброкачественные гипербилирубинемии) Пигментные гепатозы – заболевания, связанные с наследственным нарушением обмена билирубина, проявляющиеся хронической или перемежающейся желтухой без выраженного изменения структуры и явных признаков повышенного гемолиза и холестаза Пигментные гепатозы имеют семейный характер и обусловлены недостаточностью ферментов, ответственных за захват, коньюгацию или экскрецию билирубина. Основными заболеваниями являются синдром Жильбера, Криглера - Найяра, Дабина –Джонсона и Ротора.
Пигментные гепатозы (доброкачественные гипербилирубинемии) Пигментные гепатозы – заболевания, связанные с наследственным нарушением обмена билирубина, проявляющиеся хронической или перемежающейся желтухой без выраженного изменения структуры и явных признаков повышенного гемолиза и холестаза Пигментные гепатозы имеют семейный характер и обусловлены недостаточностью ферментов, ответственных за захват, коньюгацию или экскрецию билирубина. Основными заболеваниями являются синдром Жильбера, Криглера - Найяра, Дабина –Джонсона и Ротора.
 Нарушение обмена меди • • • Гепатоцеребральная дистрофия (гепатолентикулярная дегенерация), болезнь Вильсона. Коновалова – редкое наследственное заболевание, обусловленное нарушением обмена меди с накоплением ее в печени. Диагностические критерии Неврологическая симптоматика: дрожательноригидный симптом, гиперкинезы, снижение интеллекта; Кольцо Кайзера-Флейшера на роговице глаз; Снижение содержания сывороточного церулоплазмина (<200 мг/мл); Увеличение меди в сыворотке крови и повышение экскреции ее с мочой Повышенное содержание меди в биоптатах печени
Нарушение обмена меди • • • Гепатоцеребральная дистрофия (гепатолентикулярная дегенерация), болезнь Вильсона. Коновалова – редкое наследственное заболевание, обусловленное нарушением обмена меди с накоплением ее в печени. Диагностические критерии Неврологическая симптоматика: дрожательноригидный симптом, гиперкинезы, снижение интеллекта; Кольцо Кайзера-Флейшера на роговице глаз; Снижение содержания сывороточного церулоплазмина (<200 мг/мл); Увеличение меди в сыворотке крови и повышение экскреции ее с мочой Повышенное содержание меди в биоптатах печени
 Жировые болезни печени Жировая дистрофия печени (стеатоз) Диагностические критерии • Наличие этиологических факторов: алкоголизм, ожирение, сахарный диабет, гиперлипидемия • Отсутствие клинических (кроме увеличения печени) симптомов и нормальные функциональные пробы печени. • Диффузное ожирение гепатоцитов при пункционной биопсии
Жировые болезни печени Жировая дистрофия печени (стеатоз) Диагностические критерии • Наличие этиологических факторов: алкоголизм, ожирение, сахарный диабет, гиперлипидемия • Отсутствие клинических (кроме увеличения печени) симптомов и нормальные функциональные пробы печени. • Диффузное ожирение гепатоцитов при пункционной биопсии
 Жировые болезни печени Неалкогольный стеатогепатит (НАСГ) характеризуется, помимо повышенного содержания жира, признаками воспаления и имеет большое сходство с алкогольным гепатитом. НАСГ развивается из неалкогольной жировой дистрофии печени и , пройдя стадию фиброза, может трансформироваться в цирроз печени.
Жировые болезни печени Неалкогольный стеатогепатит (НАСГ) характеризуется, помимо повышенного содержания жира, признаками воспаления и имеет большое сходство с алкогольным гепатитом. НАСГ развивается из неалкогольной жировой дистрофии печени и , пройдя стадию фиброза, может трансформироваться в цирроз печени.
 Принципы лечения хронических гепатитов • Диета N 5. • Этиотропные противовирусные средства в репликативную фазу заболевания: интерферонотерапия в сочетании с аналогами нуклеозидов (основная комбинация для лечения гепатита В интерферон+ламивудин, а для лечения гепатита С – интерферон+рибавирин).
Принципы лечения хронических гепатитов • Диета N 5. • Этиотропные противовирусные средства в репликативную фазу заболевания: интерферонотерапия в сочетании с аналогами нуклеозидов (основная комбинация для лечения гепатита В интерферон+ламивудин, а для лечения гепатита С – интерферон+рибавирин).
 Принципы лечения хронических гепатитов 3. Глюкокортикостероиды 4. Иммунодепрессанты (Азатиоприн , циклофосфан, циклоспорин (сандиммун неорал) 5. 6. 7. Гепатопротекторы Инфузионная терапия Метаболическая терапия
Принципы лечения хронических гепатитов 3. Глюкокортикостероиды 4. Иммунодепрессанты (Азатиоприн , циклофосфан, циклоспорин (сандиммун неорал) 5. 6. 7. Гепатопротекторы Инфузионная терапия Метаболическая терапия
 Цирроз печени— хроническое полиэтиологическое прогрессирующее заболевание, характеризующееся воспалительно-некротическими и дистрофическими изменениями клеток печени с развитием узлов-регенератов и соединительной ткани, нарушающих цитои ангиоархитектонику органа, приводящих к прогрессированию процесса, функциональной недостаточности печени и портальной гипертензии.
Цирроз печени— хроническое полиэтиологическое прогрессирующее заболевание, характеризующееся воспалительно-некротическими и дистрофическими изменениями клеток печени с развитием узлов-регенератов и соединительной ткани, нарушающих цитои ангиоархитектонику органа, приводящих к прогрессированию процесса, функциональной недостаточности печени и портальной гипертензии.
 Классификация циррозов По этиологии: а) алкогольный; б) токсический; в) инфекционный: — вирусный ( В, С, D и др. ); — бактериальный (туберкулез, сифилис, бруцеллез и др); г) нутритивный; д) медикаментозный; е) билиарный (первичный, вторичный); ж) генетически детерминированный (гемохроматоз, гепатолентикулярная недостаточность, дефицит -1 антитрипсина, болезнь Рандю-Ослера, гликогенозы и др. ); з) “застойный”; и) криптогенный; к) цирроз индийских детей.
Классификация циррозов По этиологии: а) алкогольный; б) токсический; в) инфекционный: — вирусный ( В, С, D и др. ); — бактериальный (туберкулез, сифилис, бруцеллез и др); г) нутритивный; д) медикаментозный; е) билиарный (первичный, вторичный); ж) генетически детерминированный (гемохроматоз, гепатолентикулярная недостаточность, дефицит -1 антитрипсина, болезнь Рандю-Ослера, гликогенозы и др. ); з) “застойный”; и) криптогенный; к) цирроз индийских детей.
 Классификация циррозов По морфологической картине: — микронодулярный (до 3 мм); — макронодулярный (>3 мм); — смешанный; — неполный септальный. По активности патологического процесса: — активный; — неактивный. По выраженности функциональной недостаточности печени: — компенсированный; декомпенсированный.
Классификация циррозов По морфологической картине: — микронодулярный (до 3 мм); — макронодулярный (>3 мм); — смешанный; — неполный септальный. По активности патологического процесса: — активный; — неактивный. По выраженности функциональной недостаточности печени: — компенсированный; декомпенсированный.
 Морфологические маркеры циррозов печени • Фиброз портальных трактов с образованием портопортальных и порто-центральных септ; • Нарушение дольковой структуры печени с образованием узлов-регенератов; • Склероз печеночных синусоидов; • Расширение синусоидов и центральных вен; • Формирование множественных внутрипеченочных сосудистых анастомозов.
Морфологические маркеры циррозов печени • Фиброз портальных трактов с образованием портопортальных и порто-центральных септ; • Нарушение дольковой структуры печени с образованием узлов-регенератов; • Склероз печеночных синусоидов; • Расширение синусоидов и центральных вен; • Формирование множественных внутрипеченочных сосудистых анастомозов.
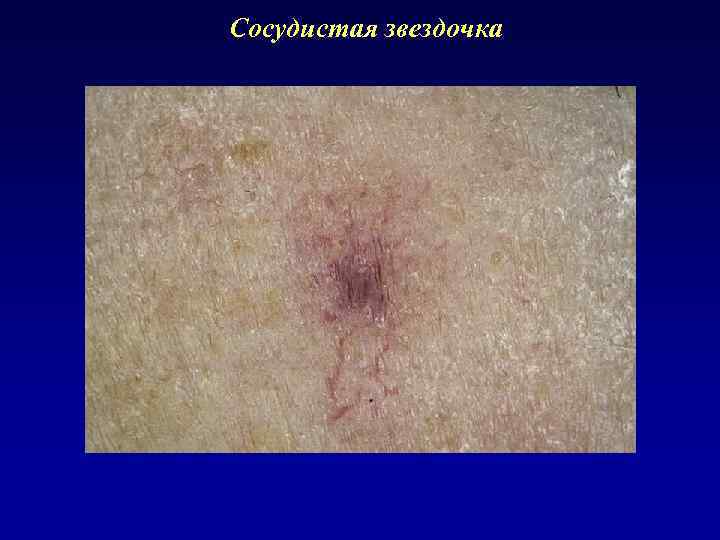 Сосудистая звездочка
Сосудистая звездочка
 Диагностические критерии цирроза печени (как исхода вирусного гепатита - постнекротического) 1. В анамнезе - вирусный гепатит. 2. Желтуха. 3. Лихорадка. 4. Гепатоспленомегалия, гиперспленизм. 5. Признаки портальной гипертензии в стадию сформировавшегося цирроза. 6. Синдром гепатоцитолиза. 7. Синдром печеночно-клеточной недостаточности.
Диагностические критерии цирроза печени (как исхода вирусного гепатита - постнекротического) 1. В анамнезе - вирусный гепатит. 2. Желтуха. 3. Лихорадка. 4. Гепатоспленомегалия, гиперспленизм. 5. Признаки портальной гипертензии в стадию сформировавшегося цирроза. 6. Синдром гепатоцитолиза. 7. Синдром печеночно-клеточной недостаточности.
 Диагностические критерии цирроза печени 8. Обнаружение серологических маркеров вирусов (HBs. Ag, HBc. Ag, HBe. Ag, HBd. Ag). 9. Биопсия печени: появление большого количества ступенчатых некрозов, резко выраженная гидропическая дистрофия, большое количество очаговых скоплений, гистиолимфоидных инфильтратов, узлы регенерации больше 3 мм с "ложными" дольками и шунтами между портальной системой и системой печеночных вен, нарушение нормальной архитектоники печени.
Диагностические критерии цирроза печени 8. Обнаружение серологических маркеров вирусов (HBs. Ag, HBc. Ag, HBe. Ag, HBd. Ag). 9. Биопсия печени: появление большого количества ступенчатых некрозов, резко выраженная гидропическая дистрофия, большое количество очаговых скоплений, гистиолимфоидных инфильтратов, узлы регенерации больше 3 мм с "ложными" дольками и шунтами между портальной системой и системой печеночных вен, нарушение нормальной архитектоники печени.
 ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ АЛКОГОЛЬНОГО ЦИРРОЗА ПЕЧЕНИ 1. Злоупотребление алкоголем в анамнезе. 2. Раннее появление симптомов портальной гипертензии. 3. Геморрагические проявления по петехиальнопятнистому типу. 4. Печеночная энцефалопатия. 5. Алкогольные стигмы. 6. Палочкоядерный сдвиг, диспротеинемия, увеличение аланиновой трансаминазы, увеличение гамма-глютаминтранспептидазы, диспротеинемия, синдром портокавального шунтирования крови.
ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ АЛКОГОЛЬНОГО ЦИРРОЗА ПЕЧЕНИ 1. Злоупотребление алкоголем в анамнезе. 2. Раннее появление симптомов портальной гипертензии. 3. Геморрагические проявления по петехиальнопятнистому типу. 4. Печеночная энцефалопатия. 5. Алкогольные стигмы. 6. Палочкоядерный сдвиг, диспротеинемия, увеличение аланиновой трансаминазы, увеличение гамма-глютаминтранспептидазы, диспротеинемия, синдром портокавального шунтирования крови.
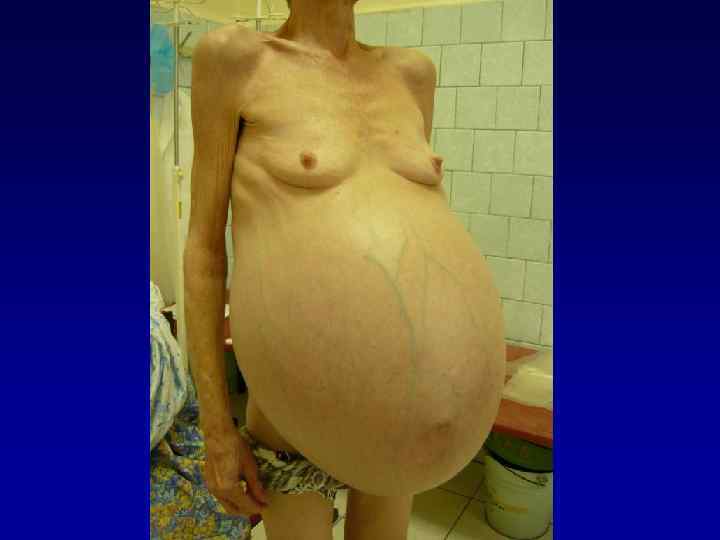
 ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ БИЛИАРНОГО ЦИРРОЗА ПЕЧЕНИ 1. Наличие в анамнезе первичного склерозирующего холангита. 2. Наличие внутрипеченочного холестаза (желтуха, кожный зуд). 3. Увеличение печени и селезенки. 4. Остеопороз, геморрагические проявления по петехиально-пятнистому типу, ксантомы, ксантелазмы. 5. В развернутой стадии проявления портальной гипертензии. 6. Увеличение СОЭ, Ig. M, появление аутоантител к компонентам митохондрий, ядер.
ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ БИЛИАРНОГО ЦИРРОЗА ПЕЧЕНИ 1. Наличие в анамнезе первичного склерозирующего холангита. 2. Наличие внутрипеченочного холестаза (желтуха, кожный зуд). 3. Увеличение печени и селезенки. 4. Остеопороз, геморрагические проявления по петехиально-пятнистому типу, ксантомы, ксантелазмы. 5. В развернутой стадии проявления портальной гипертензии. 6. Увеличение СОЭ, Ig. M, появление аутоантител к компонентам митохондрий, ядер.
 Критерии определения степени тяжести циррозов печени по Чайлд-Пью параметр асцит Энцефало патия Баллы 1 нет 2 3 Умеренный, легко поддающийся лечению Напряженный, плохо поддающийся лечению Легкая (I-II) Тяжелая (III-IV)
Критерии определения степени тяжести циррозов печени по Чайлд-Пью параметр асцит Энцефало патия Баллы 1 нет 2 3 Умеренный, легко поддающийся лечению Напряженный, плохо поддающийся лечению Легкая (I-II) Тяжелая (III-IV)
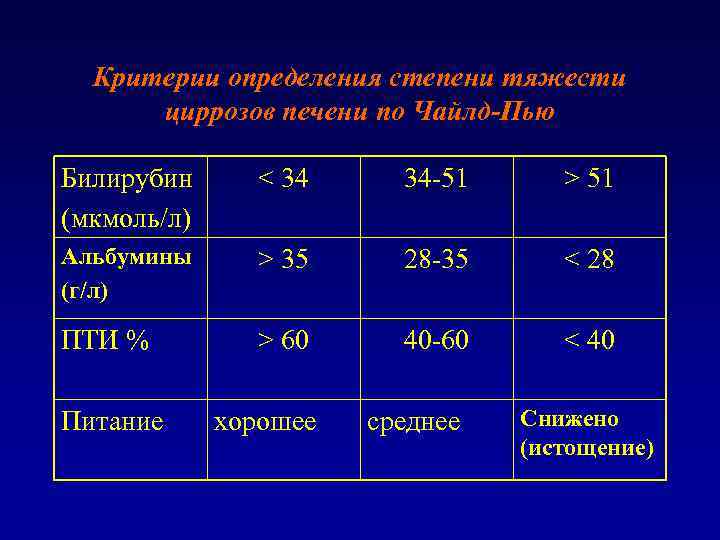 Критерии определения степени тяжести циррозов печени по Чайлд-Пью Билирубин (мкмоль/л) < 34 34 -51 > 51 Альбумины (г/л) > 35 28 -35 < 28 ПТИ % > 60 40 -60 < 40 Питание хорошее среднее Снижено (истощение)
Критерии определения степени тяжести циррозов печени по Чайлд-Пью Билирубин (мкмоль/л) < 34 34 -51 > 51 Альбумины (г/л) > 35 28 -35 < 28 ПТИ % > 60 40 -60 < 40 Питание хорошее среднее Снижено (истощение)
 Критерии определения степени тяжести циррозов печени по Чайлд-Пью • В соответствие с представленными критериями выделяют класс А: от 5 до 6 баллов, класс В: от 7 до 9 баллов и класс С более 9 баллов. • О компенсированном циррозе свидетельствуют показатели группы А. Показатели групп В и С соответствуют декомпенсированному циррозу.
Критерии определения степени тяжести циррозов печени по Чайлд-Пью • В соответствие с представленными критериями выделяют класс А: от 5 до 6 баллов, класс В: от 7 до 9 баллов и класс С более 9 баллов. • О компенсированном циррозе свидетельствуют показатели группы А. Показатели групп В и С соответствуют декомпенсированному циррозу.
 Печеночная энцефалопатия Стадии печеночной энцефалопатии: Стадия 1: Нарушение сна, концентрации внимания; депрессия, тревожность или раздражительность. Стадия 2: Сонливость, дезориентация, нарушение кратковременной памяти, расстройства поведения
Печеночная энцефалопатия Стадии печеночной энцефалопатии: Стадия 1: Нарушение сна, концентрации внимания; депрессия, тревожность или раздражительность. Стадия 2: Сонливость, дезориентация, нарушение кратковременной памяти, расстройства поведения
 Печеночная энцефалопатия Стадии печеночной энцефалопатии: Стадия 3: Сонливость, спутанность сознания, амнезия, гнев, расстройства поведения. Стадия 4: Кома.
Печеночная энцефалопатия Стадии печеночной энцефалопатии: Стадия 3: Сонливость, спутанность сознания, амнезия, гнев, расстройства поведения. Стадия 4: Кома.
 Клинические проявления портальной гипертензии • Портальная гипертензионная гастропатия – эрозии и язвы слизистой оболочки желудка • гиперспленизм • Диспептические проявления – вздутие живота, боль в околопупочной зоне, урчание, метеоризм
Клинические проявления портальной гипертензии • Портальная гипертензионная гастропатия – эрозии и язвы слизистой оболочки желудка • гиперспленизм • Диспептические проявления – вздутие живота, боль в околопупочной зоне, урчание, метеоризм
 Клинические стадии портальной гипертензии I стадия – доклиническая: жалобы на тяжесть в правом подреберье, умеренный метеоризм и общее недомогание II стадия – выраженные клинические проявления. Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия
Клинические стадии портальной гипертензии I стадия – доклиническая: жалобы на тяжесть в правом подреберье, умеренный метеоризм и общее недомогание II стадия – выраженные клинические проявления. Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия
 Клинические стадии портальной гипертензии III стадия – резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений IV стадия – стадия осложнений. Имеет место плохо поддающийся терапии асцит, массивные повторяющиеся кровотечения из варикознорасширенных вен
Клинические стадии портальной гипертензии III стадия – резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений IV стадия – стадия осложнений. Имеет место плохо поддающийся терапии асцит, массивные повторяющиеся кровотечения из варикознорасширенных вен
 Дифференциальная диагностика Гепатоцеллюлярная карцинома, диагностические критерии • Боль в области печени, резкое похудание; • Быстрое увеличение печени; • «немые» зоны различной формы и величины на сканограммах печени; • Выявление четких очагов со сниженной плотностью при КТ • Положительная реакция на α-фетопротеин • Данные лапароскопии с прицельной биопсией печени
Дифференциальная диагностика Гепатоцеллюлярная карцинома, диагностические критерии • Боль в области печени, резкое похудание; • Быстрое увеличение печени; • «немые» зоны различной формы и величины на сканограммах печени; • Выявление четких очагов со сниженной плотностью при КТ • Положительная реакция на α-фетопротеин • Данные лапароскопии с прицельной биопсией печени
 Диагностические критерии синдрома Бадда-Киари • Травма живота или туберкулез в анамнезе; • Увеличение печени, сочетающееся с болью в правом подреберье; • Повышение температуры тела • Нижняя каваграфия и веногепатография выявляют сужение печеночных вен, что является достоверным диагностическим критерием
Диагностические критерии синдрома Бадда-Киари • Травма живота или туберкулез в анамнезе; • Увеличение печени, сочетающееся с болью в правом подреберье; • Повышение температуры тела • Нижняя каваграфия и веногепатография выявляют сужение печеночных вен, что является достоверным диагностическим критерием
 Осложнения цирроза печени • Метаболические нарушения; • Асцит; • Желудочно-кишечные кровотечения; • Печеночная энцефалопатия.
Осложнения цирроза печени • Метаболические нарушения; • Асцит; • Желудочно-кишечные кровотечения; • Печеночная энцефалопатия.
 Осложнения цирроза печени Метаболические нарушения • Углеводный обмен – гипергликемия, нарушение толерантности к глюкозе; • Жировой обмен – снижение содержания холестерина, гипертриглицеридемия, снижение уровня ЛПВП и ЛПОНП. • Обмен белков и аминокислот – сравнительно рано начинает страдать функция синтеза белков, однако гипоальбуминемия обнаруживается только при утрате очень большого объема паренхимы печени;
Осложнения цирроза печени Метаболические нарушения • Углеводный обмен – гипергликемия, нарушение толерантности к глюкозе; • Жировой обмен – снижение содержания холестерина, гипертриглицеридемия, снижение уровня ЛПВП и ЛПОНП. • Обмен белков и аминокислот – сравнительно рано начинает страдать функция синтеза белков, однако гипоальбуминемия обнаруживается только при утрате очень большого объема паренхимы печени;
 Медикаментозная терапия циррозов печени, лечение осложнений при кровотечении из варикозных вен пищевода зонд Блекмора, эндоваскулярная эмболизация вен пищевода, щунтирующие операции, ТИПС, транссекция пищевода, вазопрессин + нитроглицерин 1% 100. 0 + метоклопрамид 4 -6 мл в/вено, глюконат кальция 10% - 20. 0, соматостатин 250 мг в/венно
Медикаментозная терапия циррозов печени, лечение осложнений при кровотечении из варикозных вен пищевода зонд Блекмора, эндоваскулярная эмболизация вен пищевода, щунтирующие операции, ТИПС, транссекция пищевода, вазопрессин + нитроглицерин 1% 100. 0 + метоклопрамид 4 -6 мл в/вено, глюконат кальция 10% - 20. 0, соматостатин 250 мг в/венно
 Трансплантация печени Показания к пересадке печени: 1. Терминальная стадия хронических диффузных заболеваний печени - вирусные циррозы печени (В, С, D) - первичный билиарный цирроз - первичный склерозирующий холангит - алкогольный цирроз печени 2. Острая печеночная недостаточность
Трансплантация печени Показания к пересадке печени: 1. Терминальная стадия хронических диффузных заболеваний печени - вирусные циррозы печени (В, С, D) - первичный билиарный цирроз - первичный склерозирующий холангит - алкогольный цирроз печени 2. Острая печеночная недостаточность
 Трансплантация печени Показания к пересадке печени: 4. Новообразования 5. Аутоиммунный гепатит 6. Синдром Бадда –Киари 7. Врожденная патология 8. Травма
Трансплантация печени Показания к пересадке печени: 4. Новообразования 5. Аутоиммунный гепатит 6. Синдром Бадда –Киари 7. Врожденная патология 8. Травма


