Хронические гепатиты Доцент Алексейчик

















































































Хронические гепатиты.ppt
- Количество слайдов: 94
 Хронические гепатиты Доцент Алексейчик С. Е. 1 -я кафедра внутренних болезней БГМУ
Хронические гепатиты Доцент Алексейчик С. Е. 1 -я кафедра внутренних болезней БГМУ
 Хронический гепатит — это воспаление печени, которое длится более 6 месяцев. Этот временной предел нуждается в корректировке в каждом отдельном случае , особенно если заболевание имеет аутоиммунную этиологию. Диагноз «хронический гепатит» требует гистологического подтверждения и , подобно циррозу , является стадией развития заболеваний печени различной этиологии.
Хронический гепатит — это воспаление печени, которое длится более 6 месяцев. Этот временной предел нуждается в корректировке в каждом отдельном случае , особенно если заболевание имеет аутоиммунную этиологию. Диагноз «хронический гепатит» требует гистологического подтверждения и , подобно циррозу , является стадией развития заболеваний печени различной этиологии.
 Этиология хронических гепатитов
Этиология хронических гепатитов
 Этиология хронических гепатитов
Этиология хронических гепатитов
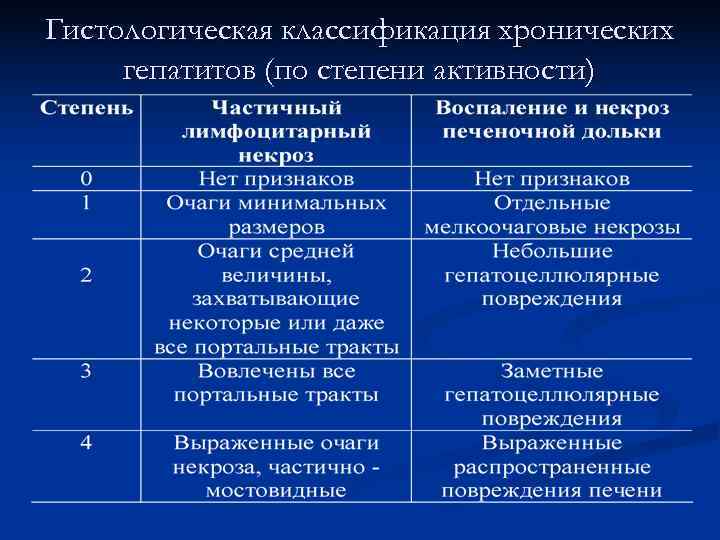
 Гистологическая классификация хронических гепатитов (по степени активности)
Гистологическая классификация хронических гепатитов (по степени активности)
 Степени активности хронического гепатита (Batts and Ludwig) II I III IV
Степени активности хронического гепатита (Batts and Ludwig) II I III IV
 Гистологическая классификация хронических гепатитов (по стадии процесса)
Гистологическая классификация хронических гепатитов (по стадии процесса)
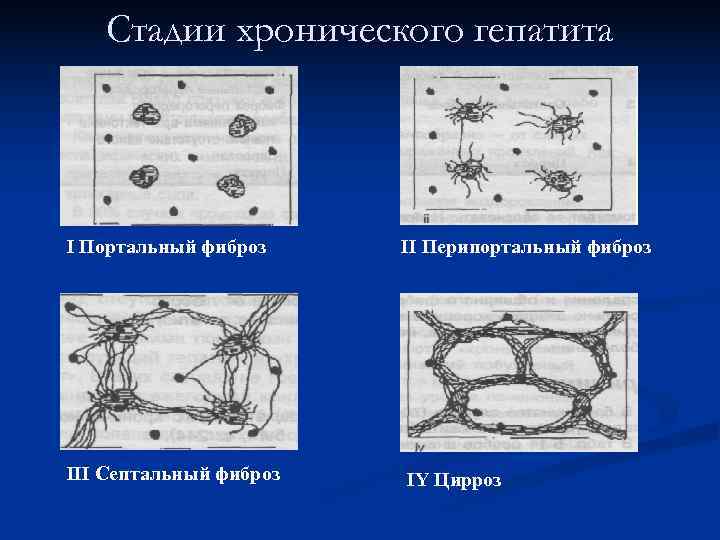
 Стадии хронического гепатита I Портальный фиброз II Перипортальный фиброз III Септальный фиброз IY Цирроз
Стадии хронического гепатита I Портальный фиброз II Перипортальный фиброз III Септальный фиброз IY Цирроз
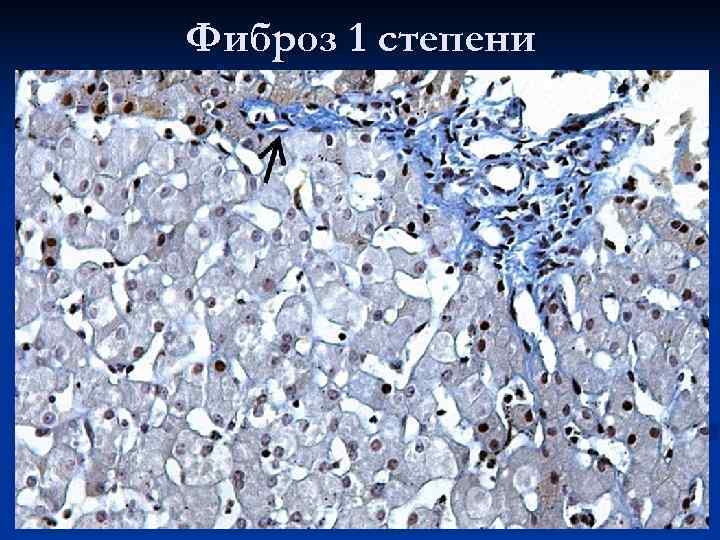
 Фиброз 1 степени
Фиброз 1 степени
 Обследование при предполагаемом диагнозе хронического гепатита n Тщательный сбор анамнеза и обследование (Рутинные лабораторные тесты) Последствия донорства — положительные маркёры HBV и HCV После острого гепатита — неполная реабилитация, клиническая и/или биохимическая Отклонения печёночных функциональных проб либо выявление маркёров гепатита В или С при рутинном обследовании Отклонения при обследовании — гепатомегалия, спленомегалия, желтуха Переливания крови в прошлом Наркомания в прошлом n Функциональные печёночные пробы Билирубин Ас. АТ Ал. АТ у Глобулины Альбумины ЩФ Гематологические исследования (гемоглобин, лейкоциты, тромбоциты) Протромбиновое время
Обследование при предполагаемом диагнозе хронического гепатита n Тщательный сбор анамнеза и обследование (Рутинные лабораторные тесты) Последствия донорства — положительные маркёры HBV и HCV После острого гепатита — неполная реабилитация, клиническая и/или биохимическая Отклонения печёночных функциональных проб либо выявление маркёров гепатита В или С при рутинном обследовании Отклонения при обследовании — гепатомегалия, спленомегалия, желтуха Переливания крови в прошлом Наркомания в прошлом n Функциональные печёночные пробы Билирубин Ас. АТ Ал. АТ у Глобулины Альбумины ЩФ Гематологические исследования (гемоглобин, лейкоциты, тромбоциты) Протромбиновое время
 Обследование при предполагаемом диагнозе хронического гепатита n Специальные тесты HBs. Ag Анти НСУ антитела Сывороточные антитела: антинуклеарные к гладким мышцам антимитохондриальные к микросомам печени и почек (LKM) Церулоплазмин и медь сыворотки Исследование роговицы с помощью щелевой лампы HBe. Ag, Анти НВе антитела HBV ДНК Анти НСУ антитела и HCV PHK а Фетопротеин Железо сыворотки, Трансферрин сыворотки n Пункционная биопсия печени Окраска гематоксилином и эозином, окраска соединительной ткани в гистологических препаратах n Ультразвуковое исследование печени
Обследование при предполагаемом диагнозе хронического гепатита n Специальные тесты HBs. Ag Анти НСУ антитела Сывороточные антитела: антинуклеарные к гладким мышцам антимитохондриальные к микросомам печени и почек (LKM) Церулоплазмин и медь сыворотки Исследование роговицы с помощью щелевой лампы HBe. Ag, Анти НВе антитела HBV ДНК Анти НСУ антитела и HCV PHK а Фетопротеин Железо сыворотки, Трансферрин сыворотки n Пункционная биопсия печени Окраска гематоксилином и эозином, окраска соединительной ткани в гистологических препаратах n Ультразвуковое исследование печени
 Роль биопсии печени n Биопсия имеет большое значение для подтверждения диагноза и определения этиологии. 0 на позволяет уточнить степень активности и стадию прогрессирования заболевания, выявить цирроз, оценить эффективность лечения. n Поражение печени может быть неравномерным по тяжести в зависимости от локализации, и это обуславливает артефакты, которые более вероятны если биоптат печени небольшой.
Роль биопсии печени n Биопсия имеет большое значение для подтверждения диагноза и определения этиологии. 0 на позволяет уточнить степень активности и стадию прогрессирования заболевания, выявить цирроз, оценить эффективность лечения. n Поражение печени может быть неравномерным по тяжести в зависимости от локализации, и это обуславливает артефакты, которые более вероятны если биоптат печени небольшой.
 Хроническая алкогольная болезнь n Подавляющая масса населения (по данным ВОЗ – 90%) употребляет алкоголь, причем 40– 45% (преимущественно мужчины) алкоголь употребляют регулярно. n Потребление этанола на душу населения в Беларуси уже достигло катастрофических цифр 12, 6 л/год и занимает одно из первых мест в мире. n По данным ВОЗ, деградация нации начинается при употреблении 8 л алкоголя на душу населения. Результаты довольно спорной антиалкогольной кампании 1985 г. показали, что несмотря на незначительное снижение потребления алкоголя (на 3, 7 л) общая смертность упала на 12, 3%, а в пересчете на трудоспособных мужчин – основных потребителей алкоголя – на 25, 4%! Таким образом, был экспериментально доказан огромный вклад алкоголя в генез общей смертности населения.
Хроническая алкогольная болезнь n Подавляющая масса населения (по данным ВОЗ – 90%) употребляет алкоголь, причем 40– 45% (преимущественно мужчины) алкоголь употребляют регулярно. n Потребление этанола на душу населения в Беларуси уже достигло катастрофических цифр 12, 6 л/год и занимает одно из первых мест в мире. n По данным ВОЗ, деградация нации начинается при употреблении 8 л алкоголя на душу населения. Результаты довольно спорной антиалкогольной кампании 1985 г. показали, что несмотря на незначительное снижение потребления алкоголя (на 3, 7 л) общая смертность упала на 12, 3%, а в пересчете на трудоспособных мужчин – основных потребителей алкоголя – на 25, 4%! Таким образом, был экспериментально доказан огромный вклад алкоголя в генез общей смертности населения.
 Формы злоупотребления алкоголем n Необходимо различать 2 понятия: «бытовое пьянство» и алкоголизм. В первом случае это люди, выпивающие достаточное количество спиртных напитков, чтобы вызвать поражение печени и других органов, но продолжающие контролировать количество выпитого, во втором – формируется алкогольная зависимость, что приводит к тяжелым медико-социальным последствиям. n Возможность постановки диагноза «алкоголизм» традиционно закреплена за психиатрами. Врачи других специальностей могут оперировать понятием «хроническая алкогольная интоксикация» (ХАИ), которое в равной мере применимо для всех форм злоупотребления алкоголем.
Формы злоупотребления алкоголем n Необходимо различать 2 понятия: «бытовое пьянство» и алкоголизм. В первом случае это люди, выпивающие достаточное количество спиртных напитков, чтобы вызвать поражение печени и других органов, но продолжающие контролировать количество выпитого, во втором – формируется алкогольная зависимость, что приводит к тяжелым медико-социальным последствиям. n Возможность постановки диагноза «алкоголизм» традиционно закреплена за психиатрами. Врачи других специальностей могут оперировать понятием «хроническая алкогольная интоксикация» (ХАИ), которое в равной мере применимо для всех форм злоупотребления алкоголем.
 Алкогольная болезнь печени n - это совокупность клинических синдромов и патологических изменений в печени, обусловленных алкоголем (этанолом) Основные формы АБП: n стеатоз n гепатит n цирроз От алкогольной болезни печени каждый год умирает только по официальным данным до 20 тысяч человек.
Алкогольная болезнь печени n - это совокупность клинических синдромов и патологических изменений в печени, обусловленных алкоголем (этанолом) Основные формы АБП: n стеатоз n гепатит n цирроз От алкогольной болезни печени каждый год умирает только по официальным данным до 20 тысяч человек.
 Факторы риска АБП: n «опасные дозы» этанола; n генетическая предрасположенность; n пол (женский); n применение препаратов, метаболизирующихся в печени; n вирусные гепатиты; n дефицит веса или ожирение.
Факторы риска АБП: n «опасные дозы» этанола; n генетическая предрасположенность; n пол (женский); n применение препаратов, метаболизирующихся в печени; n вирусные гепатиты; n дефицит веса или ожирение.
 Дозы этанола: n Большинство исследователей считает, что прием 40– 80 г чистого этанола в день на протяжении 10– 12 лет приводит к высокому риску развития АБП. У женщин, однако, опасная доза этанола меньше и составляет 20 г/сут. Считается, что безопасных доз алкоголя не бывает. Бывают малоопасные, опасные и очень опасные дозы n При этом ежедневное употребление даже небольших доз алкоголя более опасно, чем периодический прием высоких доз, когда печень имеет возможность регенерировать.
Дозы этанола: n Большинство исследователей считает, что прием 40– 80 г чистого этанола в день на протяжении 10– 12 лет приводит к высокому риску развития АБП. У женщин, однако, опасная доза этанола меньше и составляет 20 г/сут. Считается, что безопасных доз алкоголя не бывает. Бывают малоопасные, опасные и очень опасные дозы n При этом ежедневное употребление даже небольших доз алкоголя более опасно, чем периодический прием высоких доз, когда печень имеет возможность регенерировать.
 Генетическая предрасположенность n Известен тот факт, что разные народы отличаются степенью элиминации алкоголя по меньшей мере в 3 раза. Это объясняется генетическим полиморфизмом ферментных систем: n (алкогольдегидрогеназы (Алк. ДГ), n цитохрома Р 450 и n альдегидрогеназы (Алд. ДГ)). n Так, у 50% китайцев и японцев обнаруживается неактивная Алд ДГ, что объясняет низкую толерантность этих народов к алкоголю и удерживает жителей Востока от употребления алкоголя, что существенно снижает риск развития АБП.
Генетическая предрасположенность n Известен тот факт, что разные народы отличаются степенью элиминации алкоголя по меньшей мере в 3 раза. Это объясняется генетическим полиморфизмом ферментных систем: n (алкогольдегидрогеназы (Алк. ДГ), n цитохрома Р 450 и n альдегидрогеназы (Алд. ДГ)). n Так, у 50% китайцев и японцев обнаруживается неактивная Алд ДГ, что объясняет низкую толерантность этих народов к алкоголю и удерживает жителей Востока от употребления алкоголя, что существенно снижает риск развития АБП.
 Женский пол n Доказано, что женщины более чувствительны к токсическому действию алкоголя, на фоне алкогольного гепатита у них чаще развивается цирроз печени, что объясняется сниженным количеством желудочной фракции Алк. ДГ.
Женский пол n Доказано, что женщины более чувствительны к токсическому действию алкоголя, на фоне алкогольного гепатита у них чаще развивается цирроз печени, что объясняется сниженным количеством желудочной фракции Алк. ДГ.
 Гепатотропные препараты n Необходимо помнить, что у лиц, злоупотребляющих алкоголем, многие «безобидные» препараты становятся гепатотоксичными (парацетамол, ацетилсалициловая кислота, противотуберкулезные, антиретровирусные средства, противоопухолевые и психотропные препараты и др. ), при этом риск поражения печени повышается в несколько раз. Объясняется данный феномен конкурентным метаболизмом в печени с участием системы цитохрома Р 450.
Гепатотропные препараты n Необходимо помнить, что у лиц, злоупотребляющих алкоголем, многие «безобидные» препараты становятся гепатотоксичными (парацетамол, ацетилсалициловая кислота, противотуберкулезные, антиретровирусные средства, противоопухолевые и психотропные препараты и др. ), при этом риск поражения печени повышается в несколько раз. Объясняется данный феномен конкурентным метаболизмом в печени с участием системы цитохрома Р 450.
 Вирусные гепатиты и питание n При сочетании хронических гепатитов с употреблением алкоголя поражение печени прогрессирует заметно быстрее, и выше риск развития гепатоцеллюлярной карциномы. n На сегодняшний день доказано, что общее недоедание или недостаточность каких–либо питательных веществ приводит к большему поражению печени у лиц, употребляющих алкоголь, утяжеляет его течение и способствует поражению других органов. Неполноценное питание и гепатотоксичность действуют как синергисты.
Вирусные гепатиты и питание n При сочетании хронических гепатитов с употреблением алкоголя поражение печени прогрессирует заметно быстрее, и выше риск развития гепатоцеллюлярной карциномы. n На сегодняшний день доказано, что общее недоедание или недостаточность каких–либо питательных веществ приводит к большему поражению печени у лиц, употребляющих алкоголь, утяжеляет его течение и способствует поражению других органов. Неполноценное питание и гепатотоксичность действуют как синергисты.
 Метаболизм этанола n Алкоголь метаболизируется преимущественно в гепатоцитах. Печень является главным барьером на пути этанола, что и объясняет столь частое ее поражение при хронической алкогольной интоксикации. Лишь 2% этанола выводится легкими и почками. В метаболизме алкоголя участвует несколько ферментов. Около 80% этанола превращается в ацетальдегид под действием Алк. ДГ. Выделяют 2 фракции Алк. ДГ: желудочную и печеночную. Остальные 20% метаболизируются через систему цитохрома Р 450.
Метаболизм этанола n Алкоголь метаболизируется преимущественно в гепатоцитах. Печень является главным барьером на пути этанола, что и объясняет столь частое ее поражение при хронической алкогольной интоксикации. Лишь 2% этанола выводится легкими и почками. В метаболизме алкоголя участвует несколько ферментов. Около 80% этанола превращается в ацетальдегид под действием Алк. ДГ. Выделяют 2 фракции Алк. ДГ: желудочную и печеночную. Остальные 20% метаболизируются через систему цитохрома Р 450.
 Метаболизм этанола n В дальнейшем ацетальдегид под действием Алд. ДГ окисляется до ацетата, который в свою очередь метаболизируется до углекислого газа и воды. В результате окисления 1 г этанола вырабатывается 7 ккал. Однако эти калории являются «пустыми» , то есть не имеют питательной ценности. Алкоголики получают большое количество энергии (500 мл водки обеспечивает примерно 1400 ккал), но не получают пластических веществ, что приводит к разрушению собственных белков и усугубляет питательную недостаточность. Процессы метаболизма алкоголя приводят к вытеснению жирных кислот как источника «топлива» , что объясняет развитие жировой дистрофии гепатоцитов.
Метаболизм этанола n В дальнейшем ацетальдегид под действием Алд. ДГ окисляется до ацетата, который в свою очередь метаболизируется до углекислого газа и воды. В результате окисления 1 г этанола вырабатывается 7 ккал. Однако эти калории являются «пустыми» , то есть не имеют питательной ценности. Алкоголики получают большое количество энергии (500 мл водки обеспечивает примерно 1400 ккал), но не получают пластических веществ, что приводит к разрушению собственных белков и усугубляет питательную недостаточность. Процессы метаболизма алкоголя приводят к вытеснению жирных кислот как источника «топлива» , что объясняет развитие жировой дистрофии гепатоцитов.
 Механизмы алкогольного повреждения печени 1. Прямое гепатотоксичное воздействие самого этанола. Алкоголь как слабо поляризованный растворитель может растворять фосфатидилхолин и другие фосфолипиды мембран гепатоцитов, а также мембран митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, так как митохондрии в условиях алкогольной интоксикации теряют способность метаболизировать триглицериды. 2. Токсическое действие ацетальдегида. Ацетальдегид является крайне токсичным для клеток печени. Лишь небольшая часть образующегося ацетальдегида покидает печень. Основное его количество остается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации ПОЛ. Кроме того, ацетальдегид активирует клетки Ито, которые синтезируют коллаген. Именно этим объясняется развитие фиброза печени при алкогольной интоксикации.
Механизмы алкогольного повреждения печени 1. Прямое гепатотоксичное воздействие самого этанола. Алкоголь как слабо поляризованный растворитель может растворять фосфатидилхолин и другие фосфолипиды мембран гепатоцитов, а также мембран митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, так как митохондрии в условиях алкогольной интоксикации теряют способность метаболизировать триглицериды. 2. Токсическое действие ацетальдегида. Ацетальдегид является крайне токсичным для клеток печени. Лишь небольшая часть образующегося ацетальдегида покидает печень. Основное его количество остается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации ПОЛ. Кроме того, ацетальдегид активирует клетки Ито, которые синтезируют коллаген. Именно этим объясняется развитие фиброза печени при алкогольной интоксикации.
 Механизмы алкогольного повреждения печени 3. Задержка белков и воды в гепатоцитах. Алкоголь подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, что частично объясняет развитие гепатомегалии у больных алкоголизмом. 4. Иммунное поражение печени. Иммунными механизмами можно объяснить те немногочисленные случаи прогрессирования АБП, несмотря на отсутствие употребления алкоголя. Природа антигенной стимуляции печени до сих пор остается неизвестной. Важно подчеркнуть обратимость АБП вплоть до развития цирроза печени при полном воздержании от употребления спиртных напитков.
Механизмы алкогольного повреждения печени 3. Задержка белков и воды в гепатоцитах. Алкоголь подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, что частично объясняет развитие гепатомегалии у больных алкоголизмом. 4. Иммунное поражение печени. Иммунными механизмами можно объяснить те немногочисленные случаи прогрессирования АБП, несмотря на отсутствие употребления алкоголя. Природа антигенной стимуляции печени до сих пор остается неизвестной. Важно подчеркнуть обратимость АБП вплоть до развития цирроза печени при полном воздержании от употребления спиртных напитков.
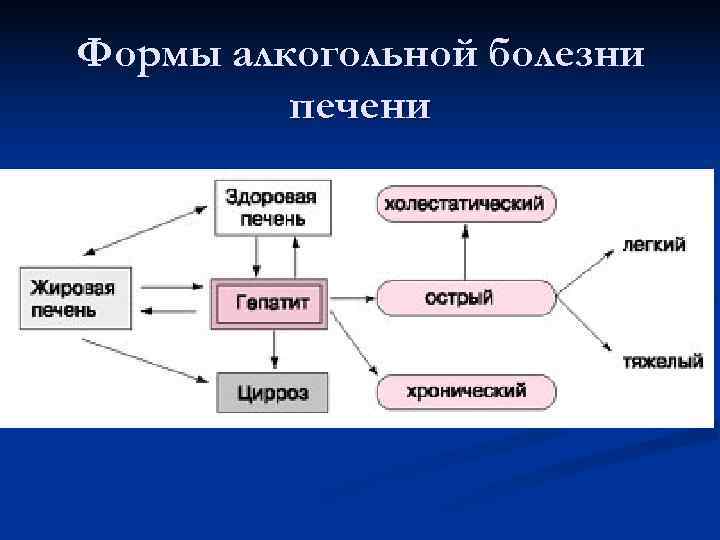
 Формы алкогольной болезни печени n Выделяют три основные формы (стадии) алкогольного поражения печени: 1. Жировая дистрофия печени. 2. Острый и хронический алкогольный гепатит. 3. Алкогольный цирроз печени. n Некоторыми авторами выделяется также фиброз, который может развиваться без промежуточного этапа в виде алкогольного гепатита и способствовать формированию цирроза печени.
Формы алкогольной болезни печени n Выделяют три основные формы (стадии) алкогольного поражения печени: 1. Жировая дистрофия печени. 2. Острый и хронический алкогольный гепатит. 3. Алкогольный цирроз печени. n Некоторыми авторами выделяется также фиброз, который может развиваться без промежуточного этапа в виде алкогольного гепатита и способствовать формированию цирроза печени.
 Формы алкогольной болезни печени
Формы алкогольной болезни печени
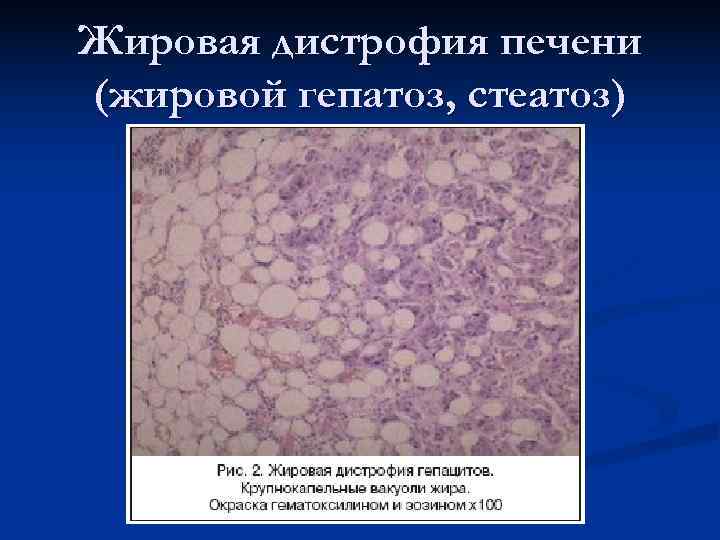
 Жировая дистрофия печени (жировой гепатоз, стеатоз) n Самая частая форма АБП. Встречается у 60% больных алкоголизмом. Морфологически характеризуется отложением жира в гепатоцитах в виде крупных капель (макровезикулярное ожирение). n Основной признак – гепатомегалия, которая на этой стадии не превышает +3– 4 см. При пальпации печень увеличенная, гладкая, с закругленным краем. Клинические проявления в большинстве случаев отсутствуют, а часто наблюдаемые тошнота, горечь во рту, неустойчивый стул и др. , скорее обусловлены не стеатозом, а недавним употреблением алкоголя. Может наблюдаться незначительное повышение трансаминаз, гаммаглютамилтранспептидазы (ГГТП).
Жировая дистрофия печени (жировой гепатоз, стеатоз) n Самая частая форма АБП. Встречается у 60% больных алкоголизмом. Морфологически характеризуется отложением жира в гепатоцитах в виде крупных капель (макровезикулярное ожирение). n Основной признак – гепатомегалия, которая на этой стадии не превышает +3– 4 см. При пальпации печень увеличенная, гладкая, с закругленным краем. Клинические проявления в большинстве случаев отсутствуют, а часто наблюдаемые тошнота, горечь во рту, неустойчивый стул и др. , скорее обусловлены не стеатозом, а недавним употреблением алкоголя. Может наблюдаться незначительное повышение трансаминаз, гаммаглютамилтранспептидазы (ГГТП).
 Жировая дистрофия печени (жировой гепатоз, стеатоз)
Жировая дистрофия печени (жировой гепатоз, стеатоз)
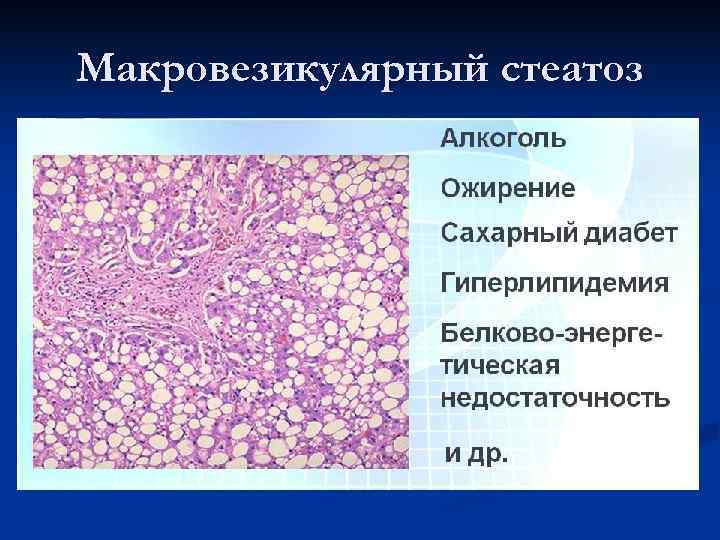
 Макровезикулярный стеатоз
Макровезикулярный стеатоз
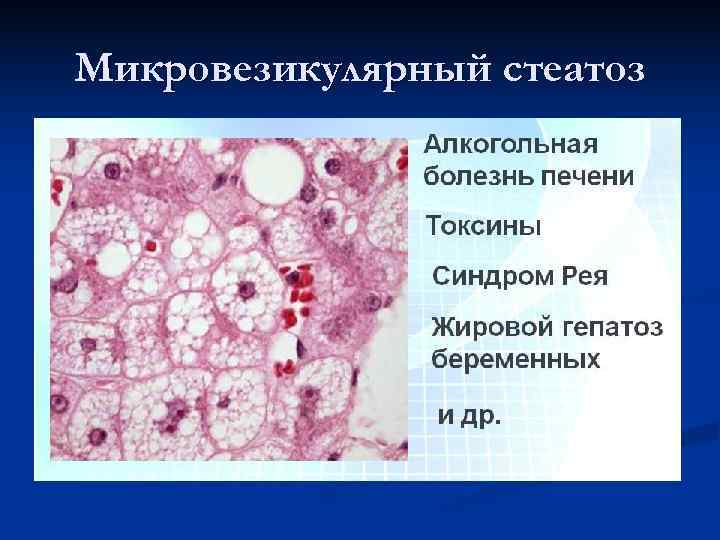
 Микровезикулярный стеатоз
Микровезикулярный стеатоз
 Жировая дистрофия печени (жировой гепатоз, стеатоз) n Диагноз ставится при выявлении: n гепатомегалии; n нормальном (или незначительно повышенном) уровне трансаминаз. n Существуют характерные УЗИ–признаки жирового гепатоза. n В сомнительных случаях проводится биопсия печени. На этой стадии АБП полностью обратима при условии воздержания от алкоголя.
Жировая дистрофия печени (жировой гепатоз, стеатоз) n Диагноз ставится при выявлении: n гепатомегалии; n нормальном (или незначительно повышенном) уровне трансаминаз. n Существуют характерные УЗИ–признаки жирового гепатоза. n В сомнительных случаях проводится биопсия печени. На этой стадии АБП полностью обратима при условии воздержания от алкоголя.
 Алкогольный гепатит n Продолжающееся употребление алкоголя приводит к: n накоплению цитокинов, n повреждению мембран гепатоцитов, n развитию воспалительной инфильтрации в печеночной паренхиме.
Алкогольный гепатит n Продолжающееся употребление алкоголя приводит к: n накоплению цитокинов, n повреждению мембран гепатоцитов, n развитию воспалительной инфильтрации в печеночной паренхиме.
 Алкогольный гепатит
Алкогольный гепатит
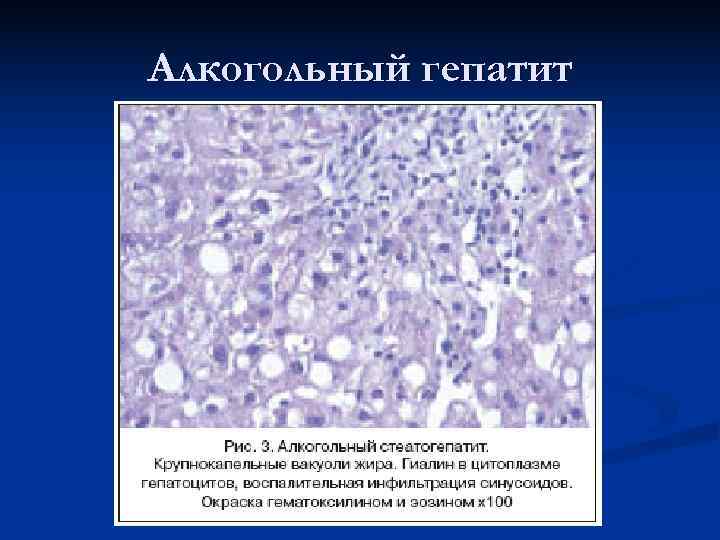
 Алкогольный гепатит Морфологически эта форма характеризуется: n воспалительной инфильтрацией, n дистрофией гепатоцитов, n наличием алкогольного гиалина (тельца Маллори), n коллагенозом пространства Диссе, n реже – наличием ступенчатых некрозов. n Увеличение печени здесь может достигать +10– 15 см. При пальпации печень обычно плотнее, чем при острых гепатитах другой этиологии.
Алкогольный гепатит Морфологически эта форма характеризуется: n воспалительной инфильтрацией, n дистрофией гепатоцитов, n наличием алкогольного гиалина (тельца Маллори), n коллагенозом пространства Диссе, n реже – наличием ступенчатых некрозов. n Увеличение печени здесь может достигать +10– 15 см. При пальпации печень обычно плотнее, чем при острых гепатитах другой этиологии.
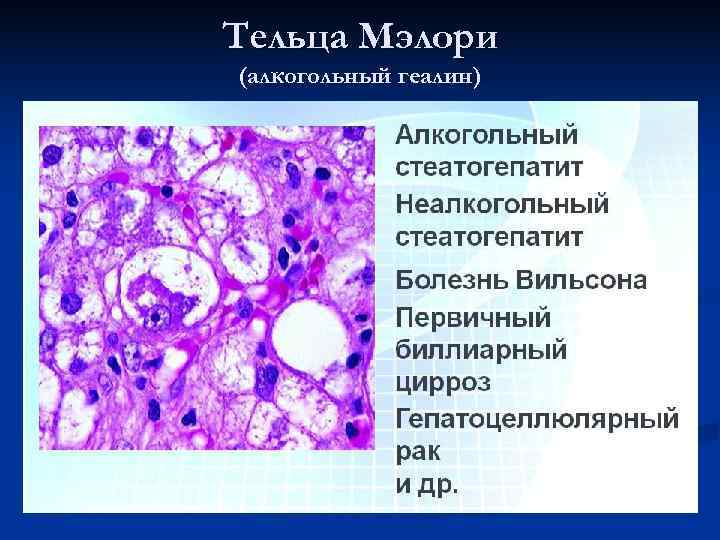
 Тельца Мэлори (алкогольный геалин)
Тельца Мэлори (алкогольный геалин)
 Острый алкогольный гепатит n Нередко развивается после длительного запоя на фоне уже имеющегося цирроза печени, что значительно ухудшает прогноз. n Различают следующие формы: n латентную, n желтушную, n холестатическую, n фульминантную.
Острый алкогольный гепатит n Нередко развивается после длительного запоя на фоне уже имеющегося цирроза печени, что значительно ухудшает прогноз. n Различают следующие формы: n латентную, n желтушную, n холестатическую, n фульминантную.
 Острые формы поражения печени n Острый гепатит n Фульминантная печеночная недостаточность n Внутрипеченочный холестаз n Воспалительно-холестатические поражения n Гранулематозный гепатит n Стеатоз (макро- и микровезикулярный) n Синдром Бадда-Киари n Ишемический гепатит
Острые формы поражения печени n Острый гепатит n Фульминантная печеночная недостаточность n Внутрипеченочный холестаз n Воспалительно-холестатические поражения n Гранулематозный гепатит n Стеатоз (макро- и микровезикулярный) n Синдром Бадда-Киари n Ишемический гепатит
 Наиболее распространенные потенциально гепатотоксические лекарственные препараты n Парацетамол n НПВП n Эстрогены n Анаболические стероиды n Антибиотики n Противотуберкулезные препараты n Противоопухолевые препараты n Цитостатики n фитопрепараты
Наиболее распространенные потенциально гепатотоксические лекарственные препараты n Парацетамол n НПВП n Эстрогены n Анаболические стероиды n Антибиотики n Противотуберкулезные препараты n Противоопухолевые препараты n Цитостатики n фитопрепараты
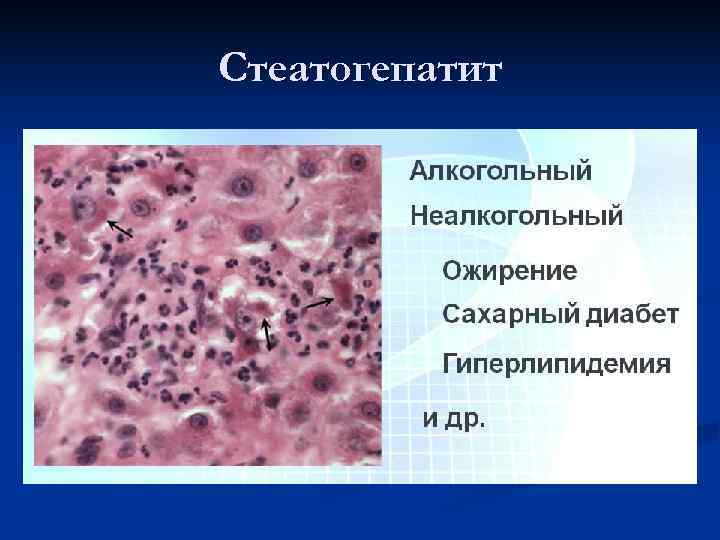
 Стеатогепатит
Стеатогепатит
 Острый алкогольный гепатит n Латентная форма не дает самостоятельной клинической картины и диагностируется по повышению трансаминаз у злоупотребляющего алкоголем пациента. n Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка. n Холестатическая форма характеризуется значительным повышением ГГТП и ЩФ, сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
Острый алкогольный гепатит n Латентная форма не дает самостоятельной клинической картины и диагностируется по повышению трансаминаз у злоупотребляющего алкоголем пациента. n Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка. n Холестатическая форма характеризуется значительным повышением ГГТП и ЩФ, сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
 Острый алкогольный гепатит (фульминантный) n Характеризуется: n нарастающей энцефалопатией, n выраженной желтухой, n отечно–асцитическим синдромом, n геморрагическим синдромом. n Риск развития фульминантного алкогольного гепатита возникает приеме парацетамола.
Острый алкогольный гепатит (фульминантный) n Характеризуется: n нарастающей энцефалопатией, n выраженной желтухой, n отечно–асцитическим синдромом, n геморрагическим синдромом. n Риск развития фульминантного алкогольного гепатита возникает приеме парацетамола.
 Острый алкогольный гепатит (фульминантный) Лабораторные показатели: n характерен нейтрофильный лейкоцитоз до 15– 25 x 109/л, n повышение СОЭ до 30– 50 мм/ч. n Билирубин повышается преимущественно за счет прямой фракции, особенно высоких при холестатической форме. n Уровень трансаминаз повышается не более 5– 10 норм, при этом соотношение АСТ: АЛТ превышает 2. n Возрастает активность ГГТП и ЩФ, n повышена концентрация Ig. A.
Острый алкогольный гепатит (фульминантный) Лабораторные показатели: n характерен нейтрофильный лейкоцитоз до 15– 25 x 109/л, n повышение СОЭ до 30– 50 мм/ч. n Билирубин повышается преимущественно за счет прямой фракции, особенно высоких при холестатической форме. n Уровень трансаминаз повышается не более 5– 10 норм, при этом соотношение АСТ: АЛТ превышает 2. n Возрастает активность ГГТП и ЩФ, n повышена концентрация Ig. A.
 Хронический алкогольный гепатит (ХАГ) n Диагностируется у пациентов с нерезко выраженным цитолитическим и иммуновоспалительным синдромом, при отсутствии признаков цирротической трансформации. Клинические и лабораторные проявления алкогольного хронического гепатита аналогичны другим формам хронических гепатитов и проявляются такими неспецифическими жалобами как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д. Без воздержания от приема алкоголя, как правило, ХАГ прогрессирует с исходом в цирроз печени.
Хронический алкогольный гепатит (ХАГ) n Диагностируется у пациентов с нерезко выраженным цитолитическим и иммуновоспалительным синдромом, при отсутствии признаков цирротической трансформации. Клинические и лабораторные проявления алкогольного хронического гепатита аналогичны другим формам хронических гепатитов и проявляются такими неспецифическими жалобами как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д. Без воздержания от приема алкоголя, как правило, ХАГ прогрессирует с исходом в цирроз печени.
 Особенности диагностики АБП n Стертое течение АБП вплоть до формирования цирроза очень характерно именно для пациентов, злоупотребляющих алкоголем, еще и ввиду отсутствия критики к своему состоянию у данной категории больных. Это приводит к отсутствию возможности оказания своевременной помощи пациенту. Роль врача на этом этапе развития болезни, по сути, сводится лишь к симптоматическому лечению, поскольку цирроз является уже необратимым состоянием и не подвергается обратному развитию даже при воздержании от алкоголя. Единственным способом предотвратить развитие необратимых изменений в печеночной паренхиме является ранняя диагностика алкогольной болезни печени.
Особенности диагностики АБП n Стертое течение АБП вплоть до формирования цирроза очень характерно именно для пациентов, злоупотребляющих алкоголем, еще и ввиду отсутствия критики к своему состоянию у данной категории больных. Это приводит к отсутствию возможности оказания своевременной помощи пациенту. Роль врача на этом этапе развития болезни, по сути, сводится лишь к симптоматическому лечению, поскольку цирроз является уже необратимым состоянием и не подвергается обратному развитию даже при воздержании от алкоголя. Единственным способом предотвратить развитие необратимых изменений в печеночной паренхиме является ранняя диагностика алкогольной болезни печени.
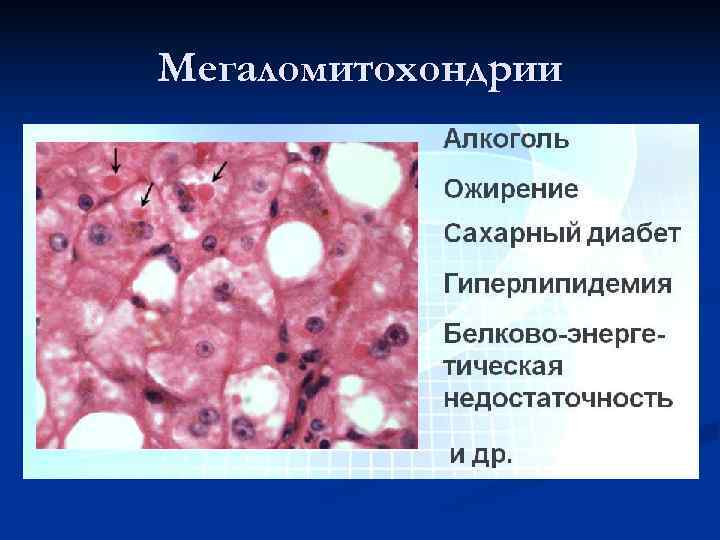
 Мегаломитохондрии
Мегаломитохондрии
 Перивенулярный фиброз
Перивенулярный фиброз
 1. Единственным специфичным маркером алкогольного поражения является перивенулярный фиброз печени, однако на практике его использование не всегда возможно. 2. В отсутствии перивенулярного фиброза заключение об алкогольной этиологии может быть сделано только на основании косвенных данных: алкогольный анамнез, «комплексный подход» . 3. Перспективным является определение «маркерных» белков, участвующих в патогенезе заболевания.
1. Единственным специфичным маркером алкогольного поражения является перивенулярный фиброз печени, однако на практике его использование не всегда возможно. 2. В отсутствии перивенулярного фиброза заключение об алкогольной этиологии может быть сделано только на основании косвенных данных: алкогольный анамнез, «комплексный подход» . 3. Перспективным является определение «маркерных» белков, участвующих в патогенезе заболевания.
 Выявление хронической алкогольной интоксикации n К сожалению, большинство пациентов, в особенности женщины, скрывают факт злоупотребления алкоголем, что, естественно, затрудняет диагностику АБП. Если врач предполагает наличие у пациента хронической алкогольной интоксикации, следует воспользоваться специальными опросниками и объективными критериями ХАИ, которые в большинстве случаев позволяют установить «правдивый» диагноз.
Выявление хронической алкогольной интоксикации n К сожалению, большинство пациентов, в особенности женщины, скрывают факт злоупотребления алкоголем, что, естественно, затрудняет диагностику АБП. Если врач предполагает наличие у пациента хронической алкогольной интоксикации, следует воспользоваться специальными опросниками и объективными критериями ХАИ, которые в большинстве случаев позволяют установить «правдивый» диагноз.
 Большой чувствительностью обладает тест на выявление постинтоксикационного алкогольного синдрома (ПАС), который включает 35 вопросов для выявления ХАИ (табл. 3). Положительные ответы на 15 и более вопросов позволяют предполагать высокую вероятность систематического употребления небезопасных доз алкогольсодержащих напитков. Положительный ответ на 2 и более вопросов указывает на скрытое пристрастие к алкоголю.
Большой чувствительностью обладает тест на выявление постинтоксикационного алкогольного синдрома (ПАС), который включает 35 вопросов для выявления ХАИ (табл. 3). Положительные ответы на 15 и более вопросов позволяют предполагать высокую вероятность систематического употребления небезопасных доз алкогольсодержащих напитков. Положительный ответ на 2 и более вопросов указывает на скрытое пристрастие к алкоголю.
 Выявление хронической алкогольной интоксикации n К объективным критериям алкогольной интоксикации относят так называемые «алкогольные стигмы» : расширение сосудов лица и носа, инъекция склер, гипертрофия околоушных желез, атрофия мышц плечевого пояса, яркие телеангиэктазии, гинекомастия, контрактура Дюпюитрена, атрофия яичек.
Выявление хронической алкогольной интоксикации n К объективным критериям алкогольной интоксикации относят так называемые «алкогольные стигмы» : расширение сосудов лица и носа, инъекция склер, гипертрофия околоушных желез, атрофия мышц плечевого пояса, яркие телеангиэктазии, гинекомастия, контрактура Дюпюитрена, атрофия яичек.
 Выявление хронической алкогольной интоксикации n С целью выявления физикальных признаков ХАИ используется «Сетка Le. Go» .
Выявление хронической алкогольной интоксикации n С целью выявления физикальных признаков ХАИ используется «Сетка Le. Go» .
 Выявление хронической алкогольной интоксикации
Выявление хронической алкогольной интоксикации
 Выявление хронической алкогольной интоксикации n В первую очередь обращают внимание на превышение активности Ас. АТ над Ал. АТ в 1, 5– 2 раза. Скрининговым лабораторным тестом для выявления ХАИ может являться повышение концентрации ГГТП. Однако среди рутинных методов лабораторной диагностики отсутствуют специфические тесты, свидетельствующие о ХАИ. Последние годы в специализированных клиниках с целью выявления злоупотребления алкоголем используют определение углеводдефицитного (десиализированного) трансферрина сыворотки крови — соединения трансферрина с ацетальдегидом, приводящего к накоплению железа в печени и ацетальдегидмодифицированного гемоглобина.
Выявление хронической алкогольной интоксикации n В первую очередь обращают внимание на превышение активности Ас. АТ над Ал. АТ в 1, 5– 2 раза. Скрининговым лабораторным тестом для выявления ХАИ может являться повышение концентрации ГГТП. Однако среди рутинных методов лабораторной диагностики отсутствуют специфические тесты, свидетельствующие о ХАИ. Последние годы в специализированных клиниках с целью выявления злоупотребления алкоголем используют определение углеводдефицитного (десиализированного) трансферрина сыворотки крови — соединения трансферрина с ацетальдегидом, приводящего к накоплению железа в печени и ацетальдегидмодифицированного гемоглобина.
 Показания к биопсии печени: n необходимость дифференциальной диагностики между алкогольным и другими поражениями печени; n определение стадии АПБ (жировой гепатоз, гепатит или цирроз), n выявление перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
Показания к биопсии печени: n необходимость дифференциальной диагностики между алкогольным и другими поражениями печени; n определение стадии АПБ (жировой гепатоз, гепатит или цирроз), n выявление перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
 Принципы терапии АБП n На ранних этапах развития АБП полностью обратима n В основе лечения всех форм АБП лежит абсолютный отказ от употребления алкогольных напитков. Без соблюдения этого требования всякая терапия окажется неэффективной. n К основным методам лечения АБП относятся: 1. отказ от приема алкоголя; 2. полноценная диета; 3. гепатопротекторы; 4. кортикостероиды; 5. лечение осложнений АБП; 6. трансплантация печени.
Принципы терапии АБП n На ранних этапах развития АБП полностью обратима n В основе лечения всех форм АБП лежит абсолютный отказ от употребления алкогольных напитков. Без соблюдения этого требования всякая терапия окажется неэффективной. n К основным методам лечения АБП относятся: 1. отказ от приема алкоголя; 2. полноценная диета; 3. гепатопротекторы; 4. кортикостероиды; 5. лечение осложнений АБП; 6. трансплантация печени.
 Диета n Известно, что лица, злоупотребляющие алкоголем, как правило, страдают дефицитом массы тела. Увеличение потребления белка с пищей ведет к снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. При отсутствии печеночной энцефалопатии назначают диету, богатую белками (не менее 1 г на 1 кг массы тела), с высокой энергетической ценностью, с достаточным содержанием витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных ЦП) значительно усиливает проявления печеночной энцефалопатии. Известно также, что Алк. ДГ – цинк– зависимый фермент.
Диета n Известно, что лица, злоупотребляющие алкоголем, как правило, страдают дефицитом массы тела. Увеличение потребления белка с пищей ведет к снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. При отсутствии печеночной энцефалопатии назначают диету, богатую белками (не менее 1 г на 1 кг массы тела), с высокой энергетической ценностью, с достаточным содержанием витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных ЦП) значительно усиливает проявления печеночной энцефалопатии. Известно также, что Алк. ДГ – цинк– зависимый фермент.
 Медикаментозное лечение Витаминотерапия. n Назначается практически всем пациентам с АБП, особенно при развитии ЦП, так как у подавляющего большинства больных имеется дефицит витаминов. Целесообразно парентеральное введение витаминов В 12, В 1, B 6, РР или комбинированных препаратов и внутрь – фолиевой кислоты. Назначение витамина В 12 и фолиевой кислоты особенно показано больным алкоголизмом при наличии в крови макроцитоза эритроцитов.
Медикаментозное лечение Витаминотерапия. n Назначается практически всем пациентам с АБП, особенно при развитии ЦП, так как у подавляющего большинства больных имеется дефицит витаминов. Целесообразно парентеральное введение витаминов В 12, В 1, B 6, РР или комбинированных препаратов и внутрь – фолиевой кислоты. Назначение витамина В 12 и фолиевой кислоты особенно показано больным алкоголизмом при наличии в крови макроцитоза эритроцитов.
 Медикаментозное лечение Гепатопротекторы. n Традиционно к гепатопротекторам относится довольно широкий спектр препаратов, различных по механизму действия, обладающих избирательным защитным действием на клетки печени. n По происхождению гепатопротекторы подразделяют на: n растительные полифенолы; n синтетические препараты; n фосфолипидные препараты; n Органопрепараты.
Медикаментозное лечение Гепатопротекторы. n Традиционно к гепатопротекторам относится довольно широкий спектр препаратов, различных по механизму действия, обладающих избирательным защитным действием на клетки печени. n По происхождению гепатопротекторы подразделяют на: n растительные полифенолы; n синтетические препараты; n фосфолипидные препараты; n Органопрепараты.
 Медикаментозное лечение Гепатопротекторы. n а) Силимарин. Назначают силимарин в дозе 70– 100 мг/сут. не менее 3 мес. n б) Адеметионин. Рекомендуемые дозы адеметионина составляют 800 мг/сут. при парентеральном введении (в течение 2 нед. ) и 1600 мг/сут. – per os (от 2 до 4– 8 нед. ). n в) Имеются указания на улучшение клинико–биохимической и гистологической картины на фоне применения у больных АБП урсодезоксихолевой кислоты. n г) К числу наиболее хорошо изученных препаратов группы гепатопротекторов относятся эссенциальные фосфолипиды (ЭФЛ). Большой опыт применения ЭФЛ подтвердил их высокую эффективность при лечении больных с АБП.
Медикаментозное лечение Гепатопротекторы. n а) Силимарин. Назначают силимарин в дозе 70– 100 мг/сут. не менее 3 мес. n б) Адеметионин. Рекомендуемые дозы адеметионина составляют 800 мг/сут. при парентеральном введении (в течение 2 нед. ) и 1600 мг/сут. – per os (от 2 до 4– 8 нед. ). n в) Имеются указания на улучшение клинико–биохимической и гистологической картины на фоне применения у больных АБП урсодезоксихолевой кислоты. n г) К числу наиболее хорошо изученных препаратов группы гепатопротекторов относятся эссенциальные фосфолипиды (ЭФЛ). Большой опыт применения ЭФЛ подтвердил их высокую эффективность при лечении больных с АБП.
 Медикаментозное лечение Кортикостероиды n Используются только в случаях тяжелого алкогольного гепатита либо у пациентов с энцефалопатией для снижения летальности. В большинстве рандомизированных исследований получены данные о достоверном уменьшении летальности применении 40 мг преднизолона в течение 4 нед. у больных с тяжелой формой острого алкогольного гепатита. В наиболее тяжелых случаях показана пульс–терапия. Начальная доза при внутривенном введении 300 мг/сут. (в течение 2– 3 дней), далее переходят на прием препарата внутрь.
Медикаментозное лечение Кортикостероиды n Используются только в случаях тяжелого алкогольного гепатита либо у пациентов с энцефалопатией для снижения летальности. В большинстве рандомизированных исследований получены данные о достоверном уменьшении летальности применении 40 мг преднизолона в течение 4 нед. у больных с тяжелой формой острого алкогольного гепатита. В наиболее тяжелых случаях показана пульс–терапия. Начальная доза при внутривенном введении 300 мг/сут. (в течение 2– 3 дней), далее переходят на прием препарата внутрь.
 Аутоиммунный гепатит (АИГ) — хроническое воспалительное заболевание печени неизвестной этиологии, характеризующееся перипортальным или более обширным воспалением и протекающее со значительной гипергаммаглобулинемией и появлением в сыворотке крови широкого спектра аутоантител, главной мишенью которых является гепатоцит.
Аутоиммунный гепатит (АИГ) — хроническое воспалительное заболевание печени неизвестной этиологии, характеризующееся перипортальным или более обширным воспалением и протекающее со значительной гипергаммаглобулинемией и появлением в сыворотке крови широкого спектра аутоантител, главной мишенью которых является гепатоцит.
 Классификация n АИГ типа 1 (АИГ-1), характеризующийся циркуляцией антинуклеарных антител ( ANA ) — у 70— 80% пациентов и /или антител к гладким мышечным клеткам ( SMA ) — у 50— 70%, нередко в сочетании с антинейтрофильными цитоплазматическими антителами р-типа (p-ANCA); n АИГ типа 2 (АИГ-2) с антителами к микросомам печени или почек типа 1 (анти- LKM - l ), определяемыми у 100% больных, иногда в сочетании с анти- L КМ-3 и антителами к печеночному цитозольному протеину (анти-LC-l); n АИГ III типа (АИГ-3) с антителами к растворимому печеночному антигену (анти- SLA ) и печеночн панкреатическому антигену (анти- LP ). Последний тип выделяют не все авторы, многие рассматривают его как подтип АИГ-1, учитывая одинаковое клиническое течение и частое (до 74%) выявление соответствующих серологических маркеров (ANA и SMA). Патогенетическая роль аутоантител при АИГ остается неясной.
Классификация n АИГ типа 1 (АИГ-1), характеризующийся циркуляцией антинуклеарных антител ( ANA ) — у 70— 80% пациентов и /или антител к гладким мышечным клеткам ( SMA ) — у 50— 70%, нередко в сочетании с антинейтрофильными цитоплазматическими антителами р-типа (p-ANCA); n АИГ типа 2 (АИГ-2) с антителами к микросомам печени или почек типа 1 (анти- LKM - l ), определяемыми у 100% больных, иногда в сочетании с анти- L КМ-3 и антителами к печеночному цитозольному протеину (анти-LC-l); n АИГ III типа (АИГ-3) с антителами к растворимому печеночному антигену (анти- SLA ) и печеночн панкреатическому антигену (анти- LP ). Последний тип выделяют не все авторы, многие рассматривают его как подтип АИГ-1, учитывая одинаковое клиническое течение и частое (до 74%) выявление соответствующих серологических маркеров (ANA и SMA). Патогенетическая роль аутоантител при АИГ остается неясной.
 Примеры формулировки диагноза n Аутоиммунный гепатит I типа, выраженная активность процесса (индекс Кноделя 14) с умеренным фиброзом. Гломерулонефрит. ХПН II степени. Артрит коленных суставов. n Аутоиммунный гепатит II типа, минимальная активность процесса (индекс Кноделя 6) с умеренным фиброзом.
Примеры формулировки диагноза n Аутоиммунный гепатит I типа, выраженная активность процесса (индекс Кноделя 14) с умеренным фиброзом. Гломерулонефрит. ХПН II степени. Артрит коленных суставов. n Аутоиммунный гепатит II типа, минимальная активность процесса (индекс Кноделя 6) с умеренным фиброзом.
 Эпидемиология АИГ относится к редким заболеваниям: в Европе и Северной Америке заболеваемость составляет от 50 до 200 на 1 000 населения. По данным европейской и североамериканской статистики, пациенты с АИГ составляют почти 20% всех пациентов с хроническим гепатитом. В азиатских и африканских странах заболеваемость АИГ ниже, что обусловлено как широкой распространенностью вирусных гепатитов, так и отсутствием данных крупных статистических исследований. Соотношение женщин и мужчин, больных АИГ, составляет 8: 1 (по другим данным, 4: 1).
Эпидемиология АИГ относится к редким заболеваниям: в Европе и Северной Америке заболеваемость составляет от 50 до 200 на 1 000 населения. По данным европейской и североамериканской статистики, пациенты с АИГ составляют почти 20% всех пациентов с хроническим гепатитом. В азиатских и африканских странах заболеваемость АИГ ниже, что обусловлено как широкой распространенностью вирусных гепатитов, так и отсутствием данных крупных статистических исследований. Соотношение женщин и мужчин, больных АИГ, составляет 8: 1 (по другим данным, 4: 1).
 Этиология и патогенез Для АИГ характерна тесная связь с рядом антигенов главного комплекса гистосовместимости ( HLA A 1, В 8, DR 3, DR 4, C 4 AQ 0 и др. ), участв иммунорегуляторных процессах. Помимо антигенов гистосовместимости, несомненный интерес представляют исследования транскрипционного фактора, называемого "аутоиммунный регулятор типа 1" ( AIRE 1). Имеются доказательства значения дефекта AIRE 1 в развитии аутоиммунного полигландулярного синдрома (АПС 1), компонентом которого в 10— 20% случаев является АИГ. Вероятно, определенные мутации этого транскрипционного фактора могут лежать в основе потери толерантности к аутоантигенам печени.
Этиология и патогенез Для АИГ характерна тесная связь с рядом антигенов главного комплекса гистосовместимости ( HLA A 1, В 8, DR 3, DR 4, C 4 AQ 0 и др. ), участв иммунорегуляторных процессах. Помимо антигенов гистосовместимости, несомненный интерес представляют исследования транскрипционного фактора, называемого "аутоиммунный регулятор типа 1" ( AIRE 1). Имеются доказательства значения дефекта AIRE 1 в развитии аутоиммунного полигландулярного синдрома (АПС 1), компонентом которого в 10— 20% случаев является АИГ. Вероятно, определенные мутации этого транскрипционного фактора могут лежать в основе потери толерантности к аутоантигенам печени.
 Клинические проявления n Заболевание встречается преимущественно у молодых людей; возраст половины больных составляет от 10 до 20 лет. Второй пик заболевания наблюдается в периоде менопаузы. Три четверти составляют женщины. Начало заболевания обычно стёртое, больной испытывает общее недомогание, отмечается желтушность. Приблизительно в четверти случаев заболевание проявляется как типичная атака острого вирусного гепатита. n В большинстве случаев картина поражения печени не согласуется с установленной продолжительностью симптоматики. Хронический гепатит может оставаться бессимптомным в течение нескольких месяцев. n У некоторых больных желтуха отсутствует, несмотря на то, что уровень билирубина в сыворотке обычно повышается. Явная желтуха часто носит эпизодический характер. Изредка наблюдается выраженная холестатическая желтуха.
Клинические проявления n Заболевание встречается преимущественно у молодых людей; возраст половины больных составляет от 10 до 20 лет. Второй пик заболевания наблюдается в периоде менопаузы. Три четверти составляют женщины. Начало заболевания обычно стёртое, больной испытывает общее недомогание, отмечается желтушность. Приблизительно в четверти случаев заболевание проявляется как типичная атака острого вирусного гепатита. n В большинстве случаев картина поражения печени не согласуется с установленной продолжительностью симптоматики. Хронический гепатит может оставаться бессимптомным в течение нескольких месяцев. n У некоторых больных желтуха отсутствует, несмотря на то, что уровень билирубина в сыворотке обычно повышается. Явная желтуха часто носит эпизодический характер. Изредка наблюдается выраженная холестатическая желтуха.
 Клинические проявления n Обычно наблюдается аменорея, регулярные менструации являются благоприятным признаком. Появление менструаций, однако, может быть связано с усилением симптомов и выраженности желтухи. К другим симптомам относятся носовые кровотечения, кровоточивость дёсен и появление кровоподтёков при минимальной травме. Практически всегда обнаруживаются сосудистые звёздочки на лице, в области шеи и на руках. Они обычно небольшие и появляются и исчезают при изменениях активности заболевания. Иногда на коже бёдер, латеральных поверхностей брюшной стенки, а в тяжёлых случаях — и верхней части рук, груди и спины можно обнаружить синевато-багровые стрии. Лицо может быть округлено ещё до применения кортикостероидов. Выражены акне, может наблюдаться гирсутизм. На коже возможны кровоподтёки. n При пальпации живота на ранних стадиях определяется уплотнённый край печени, выступающий приблизительно на 4 см из -под рёберной дуги. Левая доля может быть непропорционально увеличена в эпигастральной области; изредка пальпируются узлы. Почти всегда увеличена селезёнка. На поздних стадиях печень сморщивается и становится недоступной для пальпации. Асцит, отёки и печёночная энцефалопатия — поздние признаки. n Повторяющиеся эпизоды активного заболевания печени перемежают его течение.
Клинические проявления n Обычно наблюдается аменорея, регулярные менструации являются благоприятным признаком. Появление менструаций, однако, может быть связано с усилением симптомов и выраженности желтухи. К другим симптомам относятся носовые кровотечения, кровоточивость дёсен и появление кровоподтёков при минимальной травме. Практически всегда обнаруживаются сосудистые звёздочки на лице, в области шеи и на руках. Они обычно небольшие и появляются и исчезают при изменениях активности заболевания. Иногда на коже бёдер, латеральных поверхностей брюшной стенки, а в тяжёлых случаях — и верхней части рук, груди и спины можно обнаружить синевато-багровые стрии. Лицо может быть округлено ещё до применения кортикостероидов. Выражены акне, может наблюдаться гирсутизм. На коже возможны кровоподтёки. n При пальпации живота на ранних стадиях определяется уплотнённый край печени, выступающий приблизительно на 4 см из -под рёберной дуги. Левая доля может быть непропорционально увеличена в эпигастральной области; изредка пальпируются узлы. Почти всегда увеличена селезёнка. На поздних стадиях печень сморщивается и становится недоступной для пальпации. Асцит, отёки и печёночная энцефалопатия — поздние признаки. n Повторяющиеся эпизоды активного заболевания печени перемежают его течение.
 Внепеченочные проявления n Пурпура n Эритема n Артралгии n Лимфаденопатия n Лёгочные инфильтраты n Плеврит n Ревматическое поражение сердца n Язвенный колит n Сахарный диабет n Тиреоидит Хашимото n Почечные канальцевые нарушения n Волчаночный нефрит n Гемолитическая анемия
Внепеченочные проявления n Пурпура n Эритема n Артралгии n Лимфаденопатия n Лёгочные инфильтраты n Плеврит n Ревматическое поражение сердца n Язвенный колит n Сахарный диабет n Тиреоидит Хашимото n Почечные канальцевые нарушения n Волчаночный нефрит n Гемолитическая анемия
 Лабораторные исследования n общий анализ крови – ускорение СОЭ; n общий белок крови – гипопротеинемия; n белковые фракции крови – гипергаммаглобулинемия выше нормы более чем в 2 раза; n активность ЩФ в сыворотке крови – повышение уровня; n протромбиновый индекс – ниже нормы; n сывороточные маркеры вирусных гепатитов - отсутствие маркеров вирусных гепатитов; n антитела против антигенов ВИЧ – отсутствие маркеров ВИЧ; n α 1 -антитрипсин сыворотки крови – в пределах нормальных значений; n α-фетопротеин – в пределах нормальных значений; n уровень железа и трансферрин сыворотки крови – в пределах нормальных значений; n Сu в сыворотке крови и моче – в пределах нормальных значений; n церулоплазмин в сыворотке крови – в пределах нормальных значений; n LЕ-клетки – могут быть обнаружены; n креатинин, мочевина крови – в пределах нормальных значений; n СРБ – повышение уровня.
Лабораторные исследования n общий анализ крови – ускорение СОЭ; n общий белок крови – гипопротеинемия; n белковые фракции крови – гипергаммаглобулинемия выше нормы более чем в 2 раза; n активность ЩФ в сыворотке крови – повышение уровня; n протромбиновый индекс – ниже нормы; n сывороточные маркеры вирусных гепатитов - отсутствие маркеров вирусных гепатитов; n антитела против антигенов ВИЧ – отсутствие маркеров ВИЧ; n α 1 -антитрипсин сыворотки крови – в пределах нормальных значений; n α-фетопротеин – в пределах нормальных значений; n уровень железа и трансферрин сыворотки крови – в пределах нормальных значений; n Сu в сыворотке крови и моче – в пределах нормальных значений; n церулоплазмин в сыворотке крови – в пределах нормальных значений; n LЕ-клетки – могут быть обнаружены; n креатинин, мочевина крови – в пределах нормальных значений; n СРБ – повышение уровня.
 Биохимическое исследование Исследование выявляет признаки очень активного заболевания: n гипербилирубинемия (порядка 35 -170 ммоль/л), n очень высокий уровень у-глобулина в сыворотке, n поликлональная, изредка моноклональная, гаммапатия. n Активность сывороточных трансаминаз очень высокая (превышает норму более чем в 10 раз). n Уровень альбумина в сыворотке сохраняется в границах нормы. n В ходе заболевания активность трансаминаз и у- глобулина спонтанно снижаются. n Антинуклеарные антитела > 1: 40, антитела к актину > 1: 40. Хороший ответ на кортикостероиды.
Биохимическое исследование Исследование выявляет признаки очень активного заболевания: n гипербилирубинемия (порядка 35 -170 ммоль/л), n очень высокий уровень у-глобулина в сыворотке, n поликлональная, изредка моноклональная, гаммапатия. n Активность сывороточных трансаминаз очень высокая (превышает норму более чем в 10 раз). n Уровень альбумина в сыворотке сохраняется в границах нормы. n В ходе заболевания активность трансаминаз и у- глобулина спонтанно снижаются. n Антинуклеарные антитела > 1: 40, антитела к актину > 1: 40. Хороший ответ на кортикостероиды.
 Инструментальные методы диагностики n УЗИ органов брюшной полости – увеличение размеров печени и селезенки, повышение их акустической плотности, усиление сосудистого рисунка; n биопсия печени с последующим гистологическим исследованием биоптата – выраженная инфильтрация в портальной и перипортальной зоне и вовлечение в процесс паренхиматозных клеток в перипортальной зоне; расширение портальных полей с накоплением в них обширных инфильтратов, имеющих пестрый клеточный состав: лимфомакрофагальные элементы, плазматические клетки, сегментоядерные лейкоциты; наличие мостовидных или ступенчатых некрозов гепатоцитов. При наличии показаний: n сцинтиграфия печени; n ФГДС – для выявления признаков портальной гипертензии; n КТ, МРТ – для исключения злокачественных новообразований печени.
Инструментальные методы диагностики n УЗИ органов брюшной полости – увеличение размеров печени и селезенки, повышение их акустической плотности, усиление сосудистого рисунка; n биопсия печени с последующим гистологическим исследованием биоптата – выраженная инфильтрация в портальной и перипортальной зоне и вовлечение в процесс паренхиматозных клеток в перипортальной зоне; расширение портальных полей с накоплением в них обширных инфильтратов, имеющих пестрый клеточный состав: лимфомакрофагальные элементы, плазматические клетки, сегментоядерные лейкоциты; наличие мостовидных или ступенчатых некрозов гепатоцитов. При наличии показаний: n сцинтиграфия печени; n ФГДС – для выявления признаков портальной гипертензии; n КТ, МРТ – для исключения злокачественных новообразований печени.
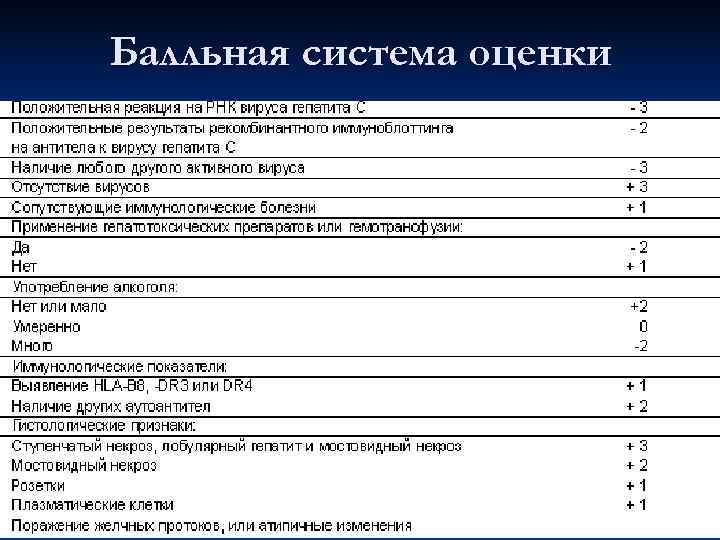
 Балльная система оценки
Балльная система оценки
 Балльная система оценки
Балльная система оценки
 Балльная система оценки
Балльная система оценки
 Диагностические критерии АИГ n женский пол; n отсутствие в анамнезе гемотрансфузий; n отсутствие приема гепатотоксических веществ, контакта с гепатотропными ядами в анамнезе; n отсутствие злоупотребления алкоголем; n отсутствие маркеров активной вирусной инфекции (ПЦР- РНК, ПЦР-ДНК); n гипергаммаглобулинемия (увеличение более чем в 1, 5 раза); n сопутствующий лобулярный гепатит; n инфильтрация плазматическимим клетками; n группы печеночных клеток в виде розеток одновременно с гепатитом чаще макронодулярного типа; n большая частота выявления цирроза печени.
Диагностические критерии АИГ n женский пол; n отсутствие в анамнезе гемотрансфузий; n отсутствие приема гепатотоксических веществ, контакта с гепатотропными ядами в анамнезе; n отсутствие злоупотребления алкоголем; n отсутствие маркеров активной вирусной инфекции (ПЦР- РНК, ПЦР-ДНК); n гипергаммаглобулинемия (увеличение более чем в 1, 5 раза); n сопутствующий лобулярный гепатит; n инфильтрация плазматическимим клетками; n группы печеночных клеток в виде розеток одновременно с гепатитом чаще макронодулярного типа; n большая частота выявления цирроза печени.
 Дифференциальная диагностика основных типов гепатитов
Дифференциальная диагностика основных типов гепатитов
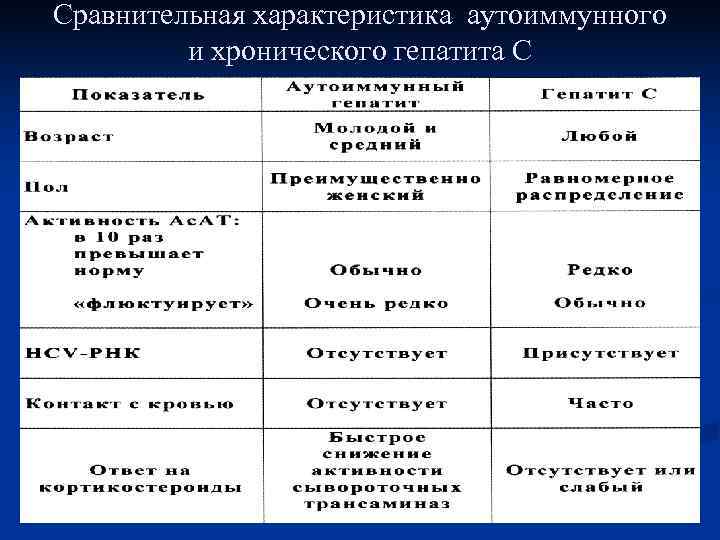
 Сравнительная характеристика аутоиммунного и хронического гепатита С
Сравнительная характеристика аутоиммунного и хронического гепатита С
 Общие принципы лечения Отсутствие возможности проведения этиотропного лечения выводят на первый план патогенетическую иммуносупрессивную терапию, основой которой до сегодняшнего дня остаются глюкокортикостероиды. Препаратами выбора служат преднизолон или метилпреднизолон; применение последнего сопряжено с меньшими побочными эффектами ввиду практически отсутствующей минералокортикоидной активности.
Общие принципы лечения Отсутствие возможности проведения этиотропного лечения выводят на первый план патогенетическую иммуносупрессивную терапию, основой которой до сегодняшнего дня остаются глюкокортикостероиды. Препаратами выбора служат преднизолон или метилпреднизолон; применение последнего сопряжено с меньшими побочными эффектами ввиду практически отсутствующей минералокортикоидной активности.
 Лечение n 1 -я неделя: Преднизолон внутрь 60 мг/сут n 2 -я неделя: Преднизолон внутрь 40 мг/сут n 3 -я и 4 -я недели: Преднизолон внутрь 30 мг/сут n Поддерживающая доза: Преднизолон внутрь 20 мг/сут Относительные противопоказания: n постменопауза; n остеопороз; n сахарный диабет; n артериальная гипертензия.
Лечение n 1 -я неделя: Преднизолон внутрь 60 мг/сут n 2 -я неделя: Преднизолон внутрь 40 мг/сут n 3 -я и 4 -я недели: Преднизолон внутрь 30 мг/сут n Поддерживающая доза: Преднизолон внутрь 20 мг/сут Относительные противопоказания: n постменопауза; n остеопороз; n сахарный диабет; n артериальная гипертензия.
 Лечение С целью повышения эффективности иммуносупрессивной терапии и уменьшения дозы и, соответственно, побочных эффектов КС к терапии нередко добав ляютазатиоприн. 1 -я неделя: Преднизолон внутрь 30 мг/сут + Азатиоприн 100 мг/сут 2 -я неделя: Преднизолон внутрь 20 мг/сут +Азатиоприн внутрь 50 мг/сут 3 -я и 4 -я недели: Преднизолон внутрь 15 мг/сут + Азатиоприн внутрь 50 мг/сут Поддерживающая доза: Преднизолон внутрь 10 мг/сут + Азатиоприн внутрь 50 мг/сут Противопоказания к применению схемы: n беременность; n цитопения; n злокачественная опухоль; n непереносимость азатиоприна.
Лечение С целью повышения эффективности иммуносупрессивной терапии и уменьшения дозы и, соответственно, побочных эффектов КС к терапии нередко добав ляютазатиоприн. 1 -я неделя: Преднизолон внутрь 30 мг/сут + Азатиоприн 100 мг/сут 2 -я неделя: Преднизолон внутрь 20 мг/сут +Азатиоприн внутрь 50 мг/сут 3 -я и 4 -я недели: Преднизолон внутрь 15 мг/сут + Азатиоприн внутрь 50 мг/сут Поддерживающая доза: Преднизолон внутрь 10 мг/сут + Азатиоприн внутрь 50 мг/сут Противопоказания к применению схемы: n беременность; n цитопения; n злокачественная опухоль; n непереносимость азатиоприна.
 Прогноз при нелеченном АИГ плохой: 5 - летняя выживаемость составляет 50%, 10 -летняя — 10%. В то же время применение современных схем иммуносупрессивной терапии позволяет эффективно контролировать течение заболевания. По данным A. J. Czaja , 20 -летняя выживаемость пациентов с АИГ на фоне терапии превышает 80%.
Прогноз при нелеченном АИГ плохой: 5 - летняя выживаемость составляет 50%, 10 -летняя — 10%. В то же время применение современных схем иммуносупрессивной терапии позволяет эффективно контролировать течение заболевания. По данным A. J. Czaja , 20 -летняя выживаемость пациентов с АИГ на фоне терапии превышает 80%.
 Хронический гепатит В Хроническому гепатиту не всегда предшествует распознаваемая острая форма гепатита В. Однако иногда непосредственно после острого эпизода наступает хронизация. В других случаях, несмотря на внезапное начало, сходное с острым заболеванием, хронический гепатит уже имеет место. Примерно у 10% взрослых больных, страдающих острым гепатитом В, HBs. Ag не исчезает из сыворотки крови в течение 12 нед, и они становятся хроническими носителями. Новорождённые, заболевшие гепатитом В, становятся хроническими носителями в 90% случаев.
Хронический гепатит В Хроническому гепатиту не всегда предшествует распознаваемая острая форма гепатита В. Однако иногда непосредственно после острого эпизода наступает хронизация. В других случаях, несмотря на внезапное начало, сходное с острым заболеванием, хронический гепатит уже имеет место. Примерно у 10% взрослых больных, страдающих острым гепатитом В, HBs. Ag не исчезает из сыворотки крови в течение 12 нед, и они становятся хроническими носителями. Новорождённые, заболевшие гепатитом В, становятся хроническими носителями в 90% случаев.
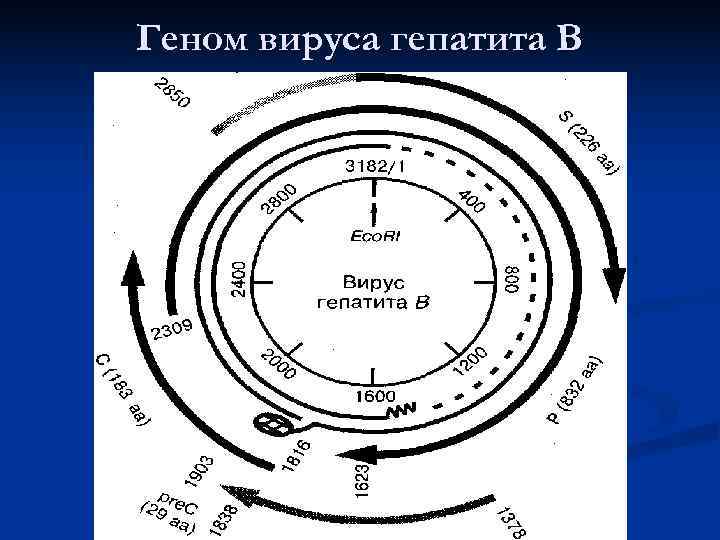
 Геном вируса гепатита В
Геном вируса гепатита В
 Эпидемиология Носителями вируса гепатита В (ВГВ) в мире являются 300 000 – 370 000 человек. Распространенность носительства вируса составляет от 0, 2 - 1% в Западной Европе и США до 8 - 15% на Дальнем и Среднем Востоке и в Африке. В России распространенность ВГВ-инфекции составляет примерно 7%, при этом отмечается тенденция к ее росту.
Эпидемиология Носителями вируса гепатита В (ВГВ) в мире являются 300 000 – 370 000 человек. Распространенность носительства вируса составляет от 0, 2 - 1% в Западной Европе и США до 8 - 15% на Дальнем и Среднем Востоке и в Африке. В России распространенность ВГВ-инфекции составляет примерно 7%, при этом отмечается тенденция к ее росту.
 Факторы, влияющие на прогрессирование гепатита В n Нве-Ag-емия n Уровень ДНК ВГВ n Микст-инфекция n ко-инфекция ВИЧ n Старший и пожилой возраст n Выраженность цитолиза n Регулярное употребление алкоголя (> 60 г/день для мужчин и 40 г для женщин) n Прием прочих потенциально гепатотоксических препаратов n Сопутствующие неалкогольный стеатогепатит, гемохроматоз
Факторы, влияющие на прогрессирование гепатита В n Нве-Ag-емия n Уровень ДНК ВГВ n Микст-инфекция n ко-инфекция ВИЧ n Старший и пожилой возраст n Выраженность цитолиза n Регулярное употребление алкоголя (> 60 г/день для мужчин и 40 г для женщин) n Прием прочих потенциально гепатотоксических препаратов n Сопутствующие неалкогольный стеатогепатит, гемохроматоз
 Диагностические маркеры хронической HBV-инфекции
Диагностические маркеры хронической HBV-инфекции
 Стадии HBV-инфекции
Стадии HBV-инфекции
 Фазы HBV-инфекции
Фазы HBV-инфекции
 Клинические признаки и симптомы Специфические симптомы хронической ВГВ-инфекции отсутствуют. У большинства пациентов вообще не наблюдается клинических признаков заболевания. У остальных отмечаются повышенная утомляемость, мышечные и суставные боли, проявления цирроза печени.
Клинические признаки и симптомы Специфические симптомы хронической ВГВ-инфекции отсутствуют. У большинства пациентов вообще не наблюдается клинических признаков заболевания. У остальных отмечаются повышенная утомляемость, мышечные и суставные боли, проявления цирроза печени.
 Симптомы HBV инфекции
Симптомы HBV инфекции
 Внепеченочные проявления (10 -20% случаев) Сывороточная болезнь. Симптомы: n лихорадка, n артралгии, n артриты n кожная сыпь n желтуха. Узелковый полиартериит. (У 10 50% больных с УП обнаруживается НВs Ag). Поражения: n сердечно сосудистой системы (АГ, перикардит, сердечная недостаточность), n почек (гематурия, протеинурия), n ЖКТ (васкулит мезентериальных сосудов с болями в животе), костно мышечной системы (артриты и артралгии), n нервной системы(мононевриты или поражения ЦНС), n кожи.
Внепеченочные проявления (10 -20% случаев) Сывороточная болезнь. Симптомы: n лихорадка, n артралгии, n артриты n кожная сыпь n желтуха. Узелковый полиартериит. (У 10 50% больных с УП обнаруживается НВs Ag). Поражения: n сердечно сосудистой системы (АГ, перикардит, сердечная недостаточность), n почек (гематурия, протеинурия), n ЖКТ (васкулит мезентериальных сосудов с болями в животе), костно мышечной системы (артриты и артралгии), n нервной системы(мононевриты или поражения ЦНС), n кожи.
 Внепеченочные проявления (10 -20% случаев) Гломерулонефрит. Чаще развивается у детей. Морфологически это мембранозная, мембранозно пролиферативная формы или Ig. A опосредованная нефропатия. Эссенциальная смешанная криоглобулинемия: системное заболевание, при котором в патологический процесс вовлекаются преимущественно мелкие сосуды, проявляющееся гломерулонефритом, артритом и пурпурой. В криоглобулинах обнаруживают НВ s. Ag , HBs. Ab , HBV подобные частицы. Однако последние исследования свидетельствуют о строгой связи ее с хронической H С V инфекцией.
Внепеченочные проявления (10 -20% случаев) Гломерулонефрит. Чаще развивается у детей. Морфологически это мембранозная, мембранозно пролиферативная формы или Ig. A опосредованная нефропатия. Эссенциальная смешанная криоглобулинемия: системное заболевание, при котором в патологический процесс вовлекаются преимущественно мелкие сосуды, проявляющееся гломерулонефритом, артритом и пурпурой. В криоглобулинах обнаруживают НВ s. Ag , HBs. Ab , HBV подобные частицы. Однако последние исследования свидетельствуют о строгой связи ее с хронической H С V инфекцией.
 Внепеченочные проявления (10 -20% случаев) : Болезнь Джанотти (папулезный акродерматит ). Клинически проявляется симметричной макулопапулезной эритематозной сыпью на ногах, ягодицах, предплечьях, сохраняющейся 15 20 дней, иногда сопровождающейся лимфаденопатией. В патогенезе патологического процесса играют роль циркулирующие иммунные комплексы, содержащие HBs. Ag и антитела к нему. У детей эта форма заболевания всегда строго ассоциируется с наличием HBs. Ag в сыворотке крови. Апластическая анемия.
Внепеченочные проявления (10 -20% случаев) : Болезнь Джанотти (папулезный акродерматит ). Клинически проявляется симметричной макулопапулезной эритематозной сыпью на ногах, ягодицах, предплечьях, сохраняющейся 15 20 дней, иногда сопровождающейся лимфаденопатией. В патогенезе патологического процесса играют роль циркулирующие иммунные комплексы, содержащие HBs. Ag и антитела к нему. У детей эта форма заболевания всегда строго ассоциируется с наличием HBs. Ag в сыворотке крови. Апластическая анемия.

