301 леч.фак. Хроническая специфическая инфекция.ppt
- Количество слайдов: 53

ХРОНИЧЕСКАЯ СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ Выполнили студенты 301 группы лечебного факультета. Преподаватель: Кельчевская Е. А.

ТУБЕРКУЛЁЗ Морфология Тонкие, прямые или изогнутые палочки длиной 1 — 10 мкм, шириной 0, 2— 0, 6 мкм, гомогенные или зернистые со слегка закругленными концами. Они неподвижны, не образуют эндоспор, капсул. Являются аэробами. Факторы вирулентности 1. Корд –фактор (обеспечивает устойчивость in vitro) 2. Сульфатиды (препятствуют образованию фаголизосом) 3. LAM фактор (ингибирует активацию макрофагов) 4. Высокоиммуногенный микобактериальный белок температурного шока (обеспечивает незавершенный характер фагоцитоза)
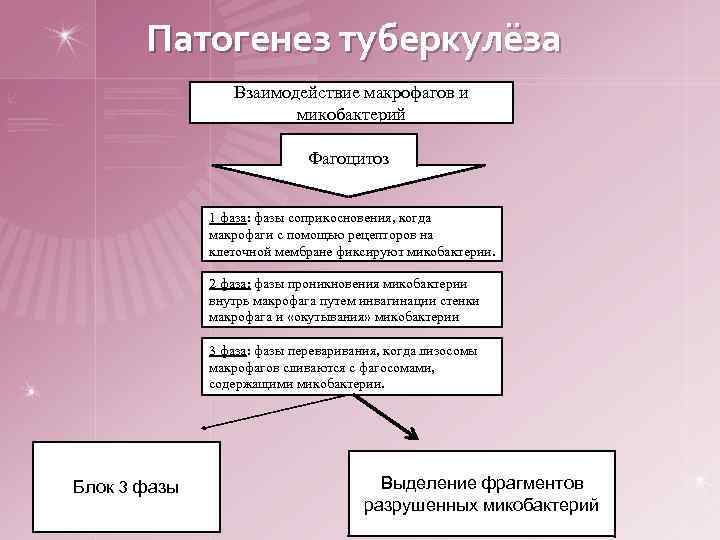
Патогенез туберкулёза Взаимодействие макрофагов и микобактерий Фагоцитоз 1 фаза: фазы соприкосновения, когда макрофаги с помощью рецепторов на клеточной мембране фиксируют микобактерии. 2 фаза: фазы проникновения микобактерии внутрь макрофага путем инвагинации стенки макрофага и «окутывания» микобактерии 3 фаза: фазы переваривания, когда лизосомы макрофагов сливаются с фагосомами, содержащими микобактерии. Блок 3 фазы Выделение фрагментов разрушенных микобактерий

Макрофаги выделяют во внеклеточное пространство фрагменты разрушенных микобактерий q активация Т-хэлперов, синтезируют: • • лимфокины (в том числе интерлейкин-2), под влиянием которых происходит миграция новых макрофагов к месту локализации микобактерий кожно-реактивный фактор, который обусловливает воспалительную реакцию, повышение сосудистой проницаемости. С этим фактором связывают подавление ПЧЗТ Т-супрессоры и супрессорные моноциты угнетают иммунный ответ q при разрушении микобактерий, выделяются: q • корд-фактор, который провоцирует острый воспалительный процесс • сульфатиды повышают токсичность корд-фактора и подавляют образование фаголизосом в макрофагах, что предохраняет внутриклеточно расположенные микобактерий от разрушения.

но если происходит БЛОК 3 фазы возникает: ¤ Интенсивное размножение микобактерий ¤ Большое число токсичных веществ ¤ Индуцируется резко выраженная ПЧЗТ, которая способствует появлению экссудативного компонента воспаления с развитием казеозного некроза и его размножения.

Туберкулез костей и суставов преспондилическая преартритическая спондилическая артритическая • Начальная стадия • Стадия разгара постспондилическая постартритическая

преспондилическая Слабо выражены общие и местные проявления: ¤ Туберкулезная интоксикация (наиболее заметны у детей) ¤ Температура тела нормальная ¤ Снижение работоспособности, общая слабость ¤ Чувство тяжести в позвоночнике ¤ к концу дня появляются нелокализованные боли в спине, которые после отдыха проходят преартритическая Наличием слабовыраженных симптомов туберкулезной интоксикации. ¤ Больные жалуются на быструю утомляемость и неустойчивость конечности. ¤ Иногда больных беспокоят боли в суставе, возникающие при длительной нагрузке и прекращающиеся в покое. ¤ локализованные боли, которые выявляются при глубокой пальпации элементов сустава; ¤ ограничение переразгибания конечности; ¤ симптом «мышечной бдительности» , заключающийся в том, что при исследовании пассивных движений в суставе обнаруживают отсутствие их пластичности, они становятся ступенчатыми. ¤ Нередко возникает реактивное неспецифическое воспаление синовиальной оболочки, проявляющееся болями в суставе, его припухлостью, хромотой.

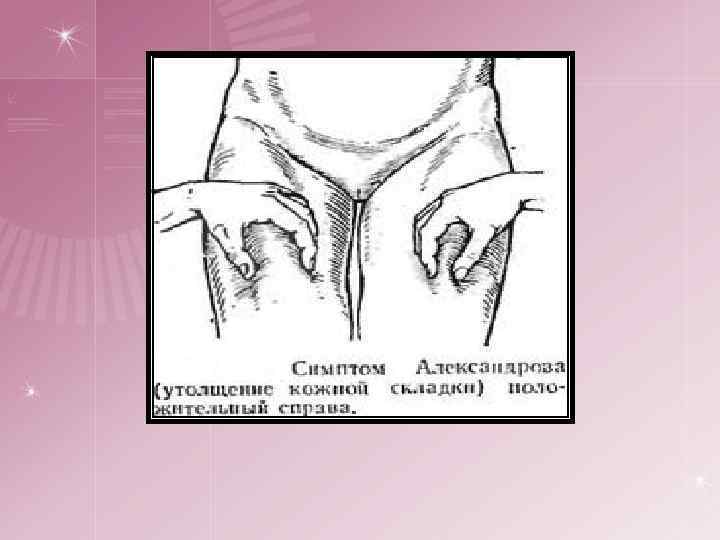
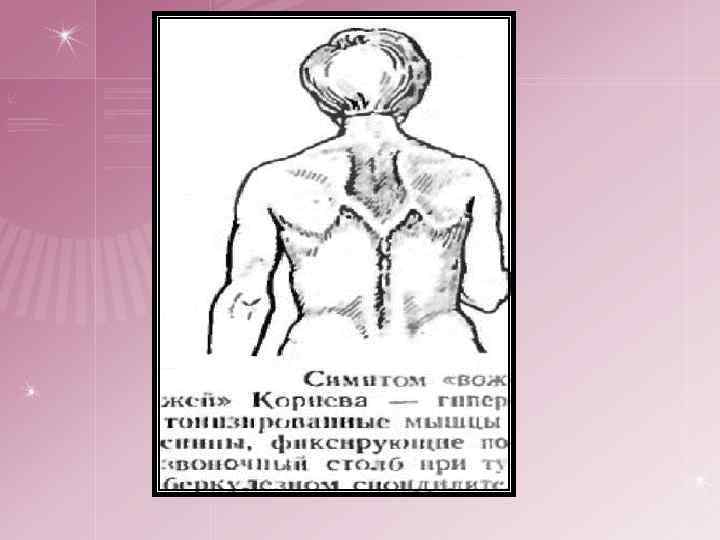
спондилическая артритическая Начальная стадия Общие - соответствует выходу туберкулезного процесса за пределы костного очага, поэтому сопровождается усилением туберкулезной интоксикации Местные: ¤ боли в позвоночнике, схожие с радикулитом, межреберной невралгией ¤ боли могут иррадиировать во внутренние органы ¤ ригидность мышц – ограничение движений в позвоночнике ¤ возникает симптом «вожжей» П. Г. Корнева переход туберкулезного процесса на сустав и развитие туберкулезного синовита. ¤ Постоянные боли, ригидность мышц, сглаженность контуров сустава, ограничение движений, хромота ¤ Слабовыраженные трофические расстройства: гипотония — ослабление тонуса мышц, атрофия мягких тканей, утолщение кожной складки на стороне поражения (симптом Александрова) При переходе туберкулезного процесса на сустав путем прорыва через суставной хрящ наблюдаются выраженные симптомы воспаления: высокая температура тела, быстро развившийся отек, параартикулярных мягких тканей, более редкое ограничение движений, блокада сустава.

спондилическая артритическая Стадия Разгара Переход туберкулезного процесса на соседние позвонки. Общее состояние: ухудшается, температура тела субфебрильная или высокая, увеличивается выраженность симптомов туберкулезной интоксикации. Местные: ¤ боли в позвоночнике сильные, постоянные, в покое стихают. ¤ Из-за выраженной ригидности мышц движения в позвоночнике невозможны, выявляется атрофия мышц спины. прогрессирует деструкция суставных концов костей ¤ Ухудшение общего состояния больного, резко выраженной туберкулезной интоксикацией, повышением температуры тела. ¤ При этом более выражены симптомы туберкулезного артрита: усиливаются боли в суставе, стихающие после иммобилизации конечности, повышается местная температура, значительно ограничиваются движения в суставе, который кажется увеличенным в объеме вследствие припухлости мягких тканей. ¤ Определяются порочная установка конечности и ее укорочение, могут наблюдаться смещения суставных концов костей. ¤ Более отчетливо выражены атрофия мягких тканей и другие трофические расстройства, возникшие в более ранней стадии.
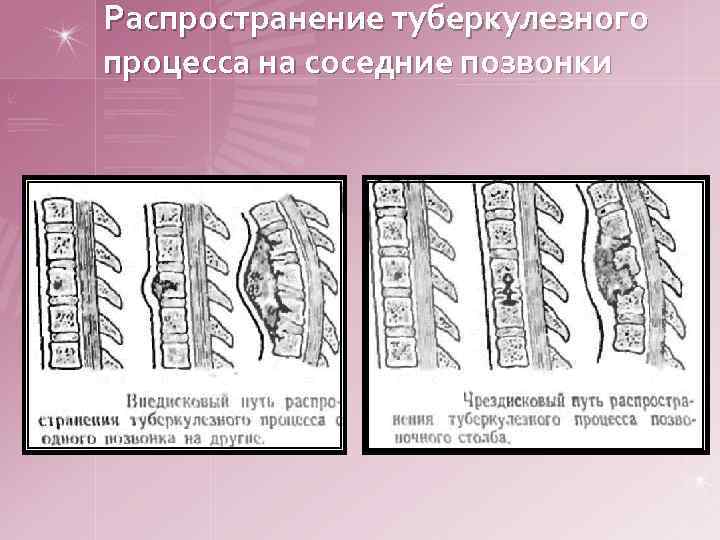
Распространение туберкулезного процесса на соседние позвонки

постспондилическая Общие и местные симптомы специфического воспаления не выявляются, но сохраняются все анатомо-функциональные изменения, возникшие в течение болезни: ¤ Атрофия мышц, кифозы, сколиозы, вторичные деформации грудной клетки. ¤ Больные обычно жалуются на неустойчивость позвоночника, ограничение движений в нем и боли в области парагиббарных (окологорбных) лордозов, где развиваются дегенеративнодистрофические изменения: деформирующий спондилоз и спондилоартроз. ¤ Нередко у этих больных возникают рецидивы и обострения туберкулезного процесса, которые обычно протекают тяжело. постартритическая фаза характеризуется хорошим общим состоянием больного и отсутствием симптомов туберкулезного артрита. ¤ Сохраняются и могут усиливаться укорочения и порочные установки конечности, деформации суставов, смещения суставных концов костей, атрофия мягких тканей. ¤ Больных беспокоят боли в суставе, связанные с его функциональной неполноценностью. В этой фазе могут возникать вспышки туберкулезного процесса. ¤

Туберкулез коленного сустава (гонит) Первичные очаги чаще встречаются: ¤ в проксимальном эпифизе большеберцовой кости (50%) ¤ в дистальном эпифизе бедренной кости (21, 7%), ¤ реже в метафизах этих костей (соответственно в 10% и 2, 3% случаев), ¤ совсем редко в надколеннике и эпифизе малоберцовой кости (2, 2%).
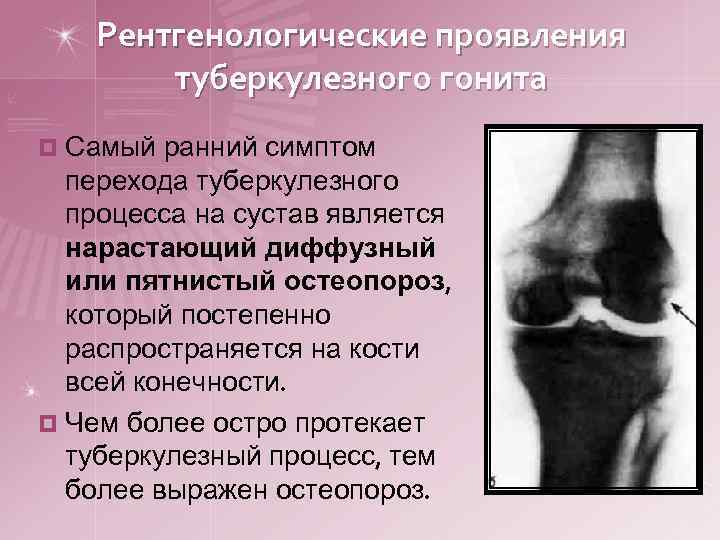
Рентгенологические проявления туберкулезного гонита ¤ Самый ранний симптом перехода туберкулезного процесса на сустав является нарастающий диффузный или пятнистый остеопороз, который постепенно распространяется на кости всей конечности. ¤ Чем более остро протекает туберкулезный процесс, тем более выражен остеопороз.

Туберкулез тазобедренного сустава (коксит) Преартритическая фаза: 1. Остеопороз 2. Симптом Ланге — Будинова 3. Очаги деструкции костной ткани 4. Утолщением сустава 5. Атрофия мышц
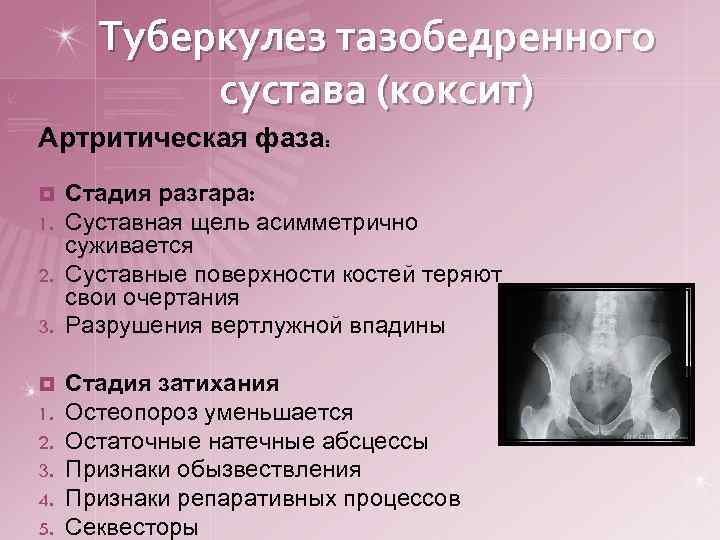
Туберкулез тазобедренного сустава (коксит) Артритическая фаза: Стадия разгара: Суставная щель асимметрично суживается 2. Суставные поверхности костей теряют свои очертания 3. Разрушения вертлужной впадины ¤ 1. 2. 3. 4. 5. Стадия затихания Остеопороз уменьшается Остаточные натечные абсцессы Признаки обызвествления Признаки репаративных процессов Секвесторы

Туберкулез тазобедренного сустава (коксит) Постартритическая фаза: 1. Остеоартроз 2. Остаточные каверны 3. Секвестры 4. Казеозные массы 5. Остаточные натечные абсцессы
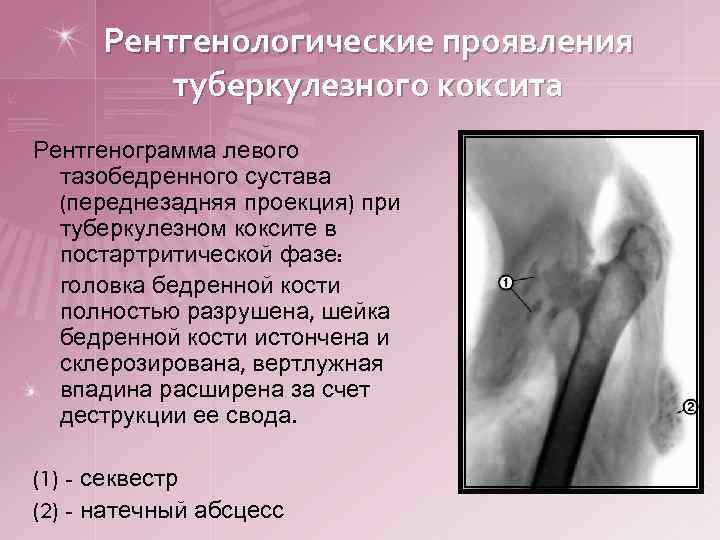
Рентгенологические проявления туберкулезного коксита Рентгенограмма левого тазобедренного сустава (переднезадняя проекция) при туберкулезном коксите в постартритической фазе: головка бедренной кости полностью разрушена, шейка бедренной кости истончена и склерозирована, вертлужная впадина расширена за счет деструкции ее свода. (1) - секвестр (2) - натечный абсцесс

Осложнения Деформации Натечные абсцессы Свищи Амилоидоз внутренних органов Параличи
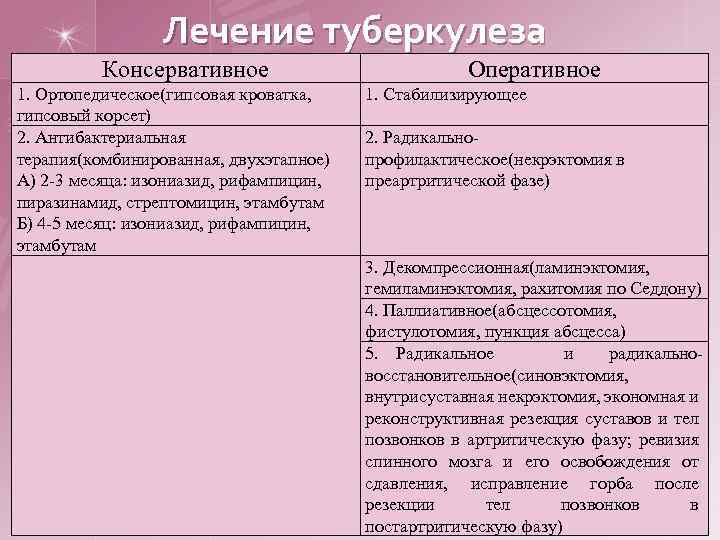
Лечение туберкулеза Консервативное 1. Ортопедическое(гипсовая кроватка, гипсовый корсет) 2. Антибактериальная терапия(комбинированная, двухэтапное) А) 2 -3 месяца: изониазид, рифампицин, пиразинамид, стрептомицин, этамбутам Б) 4 -5 месяц: изониазид, рифампицин, этамбутам Оперативное 1. Стабилизирующее 2. Радикальнопрофилактическое(некрэктомия в преартритической фазе) 3. Декомпрессионная(ламинэктомия, гемиламинэктомия, рахитомия по Седдону) 4. Паллиативное(абсцессотомия, фистулотомия, пункция абсцесса) 5. Радикальное и радикальновосстановительное(синовэктомия, внутрисуставная некрэктомия, экономная и реконструктивная резекция суставов и тел позвонков в артритическую фазу; ревизия спинного мозга и его освобождения от сдавления, исправление горба после резекции тел позвонков в постартритическую фазу)
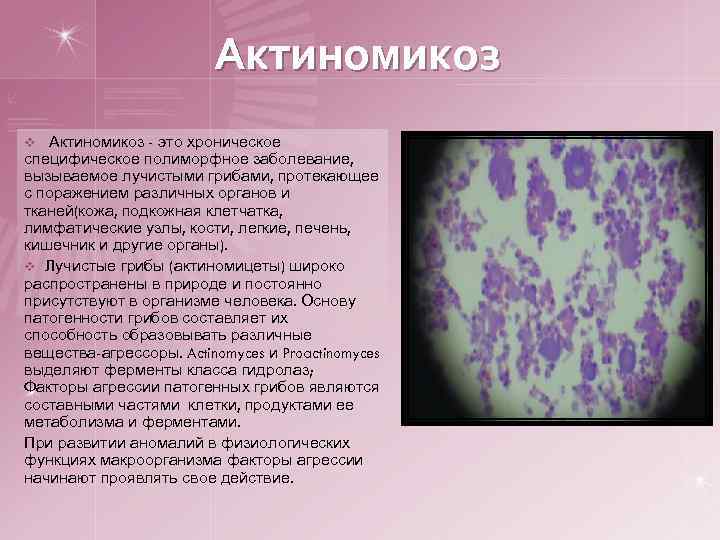
Актиномикоз - это хроническое специфическое полиморфное заболевание, вызываемое лучистыми грибами, протекающее с поражением различных органов и тканей(кожа, подкожная клетчатка, лимфатические узлы, кости, легкие, печень, кишечник и другие органы). v Лучистые грибы (актиномицеты) широко распространены в природе и постоянно присутствуют в организме человека. Основу патогенности грибов составляет их способность образовывать различные вещества-агрессоры. Actinomyces и Proactinomyces выделяют ферменты класса гидролаз; Факторы агрессии патогенных грибов являются составными частями клетки, продуктами ее метаболизма и ферментами. При развитии аномалий в физиологических функциях макроорганизма факторы агрессии начинают проявлять свое действие. v
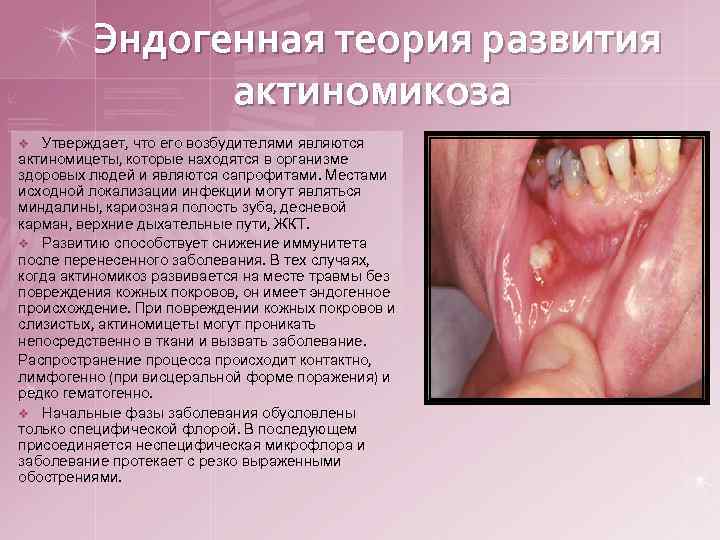
Эндогенная теория развития актиномикоза Утверждает, что его возбудителями являются актиномицеты, которые находятся в организме здоровых людей и являются сапрофитами. Местами исходной локализации инфекции могут являться миндалины, кариозная полость зуба, десневой карман, верхние дыхательные пути, ЖКТ. v Развитию способствует снижение иммунитета после перенесенного заболевания. В тех случаях, когда актиномикоз развивается на месте травмы без повреждения кожных покровов, он имеет эндогенное происхождение. При повреждении кожных покровов и слизистых, актиномицеты могут проникать непосредственно в ткани и вызвать заболевание. Распространение процесса происходит контактно, лимфогенно (при висцеральной форме поражения) и редко гематогенно. v Начальные фазы заболевания обусловлены только специфической флорой. В последующем присоединяется неспецифическая микрофлора и заболевание протекает с резко выраженными обострениями. v
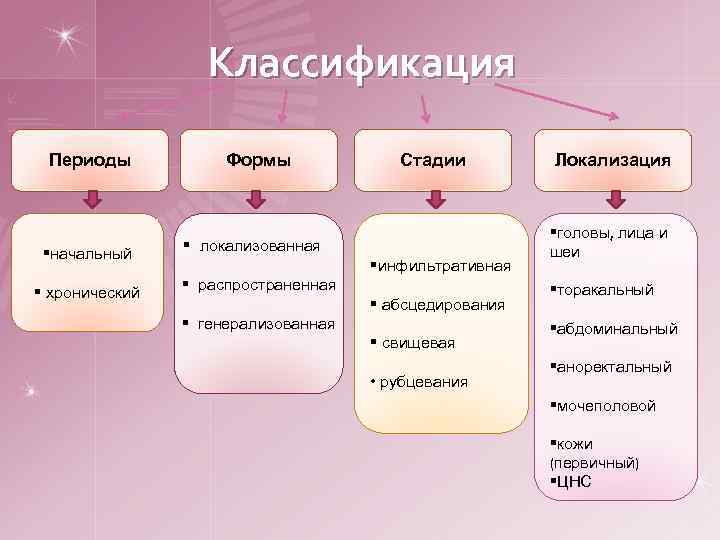
Классификация Периоды §начальный § хронический Формы Стадии § локализованная §инфильтративная § распространенная § абсцедирования § генерализованная § свищевая • рубцевания Локализация §головы, лица и шеи §торакальный §абдоминальный §аноректальный §мочеполовой §кожи (первичный) §ЦНС
Патогенез актиномикоза v Начальный период актиномикоза может быть острым и сопровождаться общей реакцией организма и островоспалительными изменениями в области очага поражения. Однако чаще всего актиномикоз развивается проявляясь в недомогании, повышенной утомляемости, затем возникают субфебрильная температура, боли неопределенного характера в области очага поражения. Начальный период завершается формированием очага актиномикоза. Ко времени образования инфильтрата стихают островоспалительные явления в области очага, исчезают признаки общей реакции. v В хроническом периоде актиномикоз характеризуется увеличением размеров очага поражения, остающегося в пределах одной топографической области. При агрессивном характере течения заболевания последнее распространяется в соседние топографические области. Направление его определяется локализацией первичного очага и анатомическими связями пораженной области. Хронический период может продолжаться в течение несколько месяцев и лет. В этом периоде заболевания развиваются осложнения: амилоидоз паренхиматозных органов и бластоматозная трансформация очага поражения.
Формы актиномикоза v Локализованная форма актиномикоза встречается наиболее часто. Это происходит в результате широкого применения антибиотиков и сульфаниламидов. При снижении сопротивляемости макроорганизма, повышенной патогенности лучистых грибов или сопутствующей им микрофлоры, проведении нерациональной терапии наблюдается распространение актиномикоза по фасциальным и клетчаточным пространствам в соседние ткани и органы с выходом за пределы одной топографической области. v При распространенной форме - поражении двух и более граничащих между собой топографических областей, абдоминальном актиномикозе, инфекция может проникнуть в поддиафрагмальное пространство, забрюшинную клетчатку, ткани бедра и т. д. v Генерализованная форма актиномикоза (расположение очагов поражения в двух и более не граничащих между собой топографических областях). Это обусловлено выраженной тенденцией к отграничению процесса от окружающих тканей соединительно-тканной капсулой. Если очаг актиномикоза спаивается с кровеносным сосудом, разрушает его стенку и приникает в его просвет, может произойти гематогенная диссеминация.
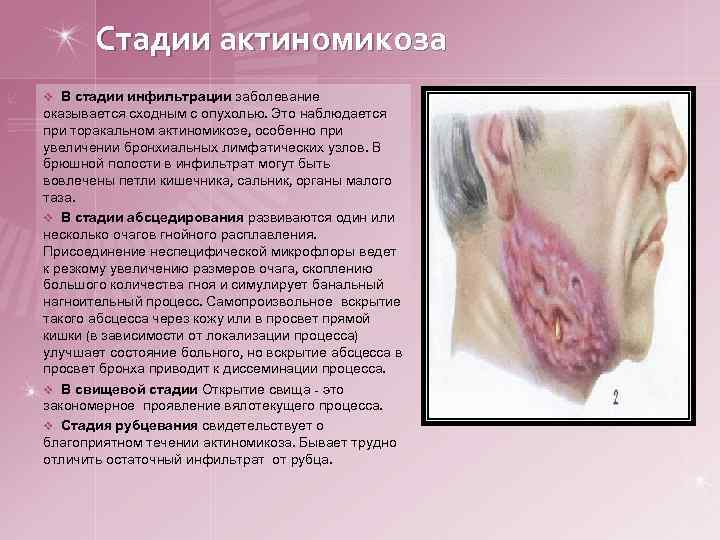
Стадии актиномикоза v В стадии инфильтрации заболевание оказывается сходным с опухолью. Это наблюдается при торакальном актиномикозе, особенно при увеличении бронхиальных лимфатических узлов. В брюшной полости в инфильтрат могут быть вовлечены петли кишечника, сальник, органы малого таза. v В стадии абсцедирования развиваются один или несколько очагов гнойного расплавления. Присоединение неспецифической микрофлоры ведет к резкому увеличению размеров очага, скоплению большого количества гноя и симулирует банальный нагноительный процесс. Самопроизвольное вскрытие такого абсцесса через кожу или в просвет прямой кишки (в зависимости от локализации процесса) улучшает состояние больного, но вскрытие абсцесса в просвет бронха приводит к диссеминации процесса. v В свищевой стадии Открытие свища - это закономерное проявление вялотекущего процесса. v Стадия рубцевания свидетельствует о благоприятном течении актиномикоза. Бывает трудно отличить остаточный инфильтрат от рубца.

Клинические формы актиномикоза 1. Актиномикоз головы, языка и шеи встречается наиболее часто. § глубокая (мышечная) форма, когда процесс локализуется в межмышечной клетчатке преимущественно в жевательных мышцах, под покрывающей их фасцией, образуя плотный, хрящевой консистенции инфильтрат в области угла нижней челюсти. Асимметрия лица, тризм. Образование свищей с гнойным или кровянисто-гнойным отделяемым с примесью друз. § подкожная форма. § кожная форма. При кожной форме актиномикоза инфильтраты шаровидные или полушаровидные, локализующиеся в подкожной клетчатке. Тризма и нарушений процессов жевания не наблюдается. Кожная форма встречается редко.
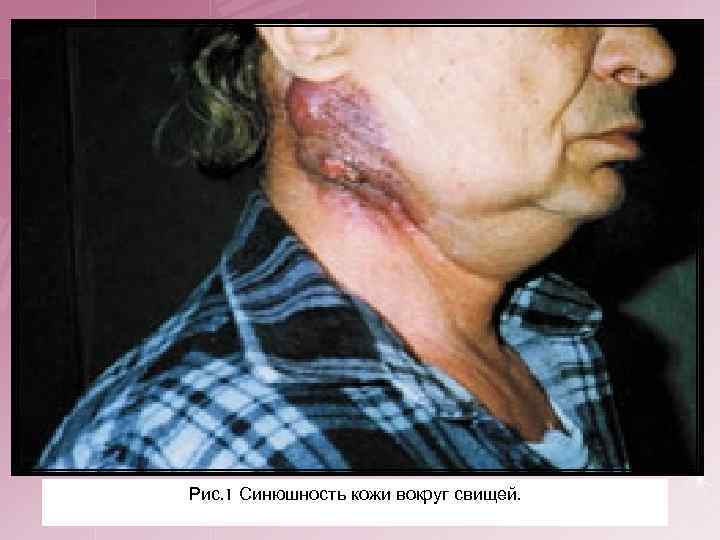
Рис. 1 Синюшность кожи вокруг свищей.
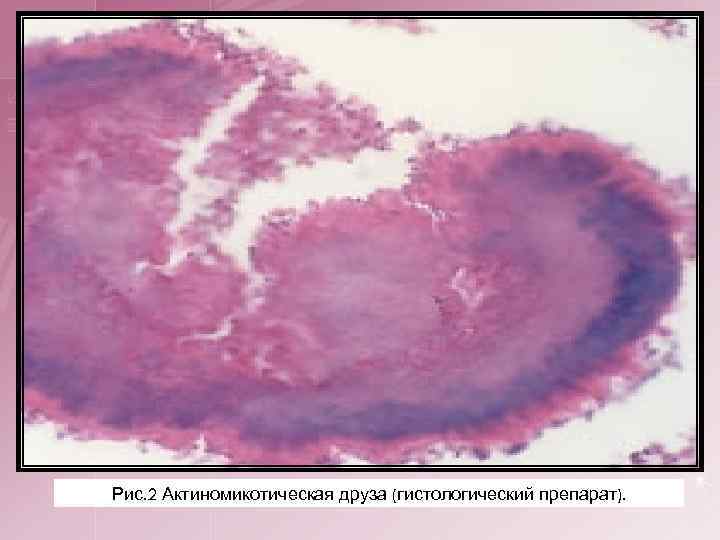
Рис. 2 Актиномикотическая друза (гистологический препарат).
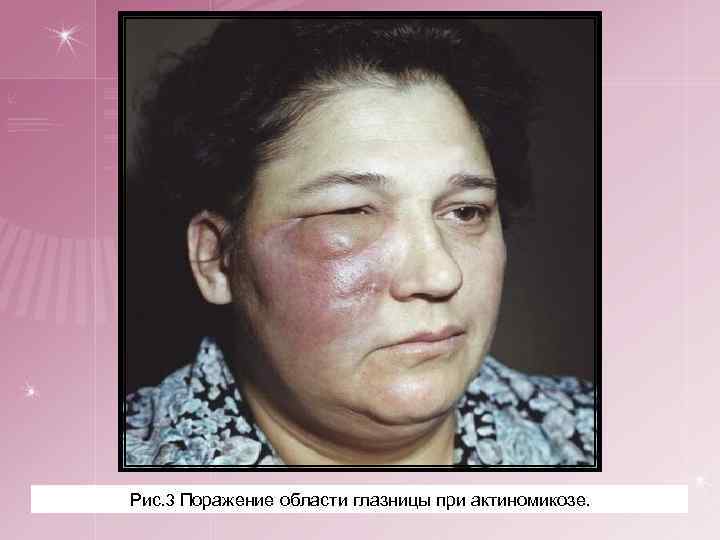
Рис. 3 Поражение области глазницы при актиномикозе.
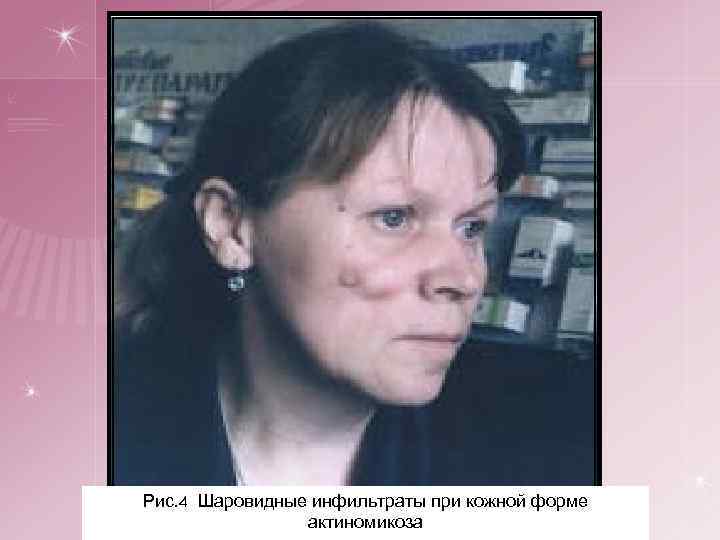
Рис. 4 Шаровидные инфильтраты при кожной форме актиномикоза

Торакальный актиномикоз (актиномикоз органов грудной полости и грудной стенки), или актиномикоз легких. 2. § § § Тяжелое течение. Начало постепенное. Появляются слабость, субфебрильная температура, кашель, вначале сухой, затем со слизисто-гнойной мокротой, нередко с примесью крови (мокрота имеет запах земли и вкус меди). Развитие картины перибронхита. Инфильтрат распространяется от центра к периферии, захватывает плевру, грудную стенку, кожу. Возникает припухлость с чрезвычайно выраженной жгучей болезненностью при пальпации, кожа становится багрово-синюшной. Развиваются свищи, в гное обнаруживаются друзы актиномицетов. Свищи сообщаются с бронхами. Они располагаются не только на грудной клетке, но могут появиться на пояснице и даже на бедре.
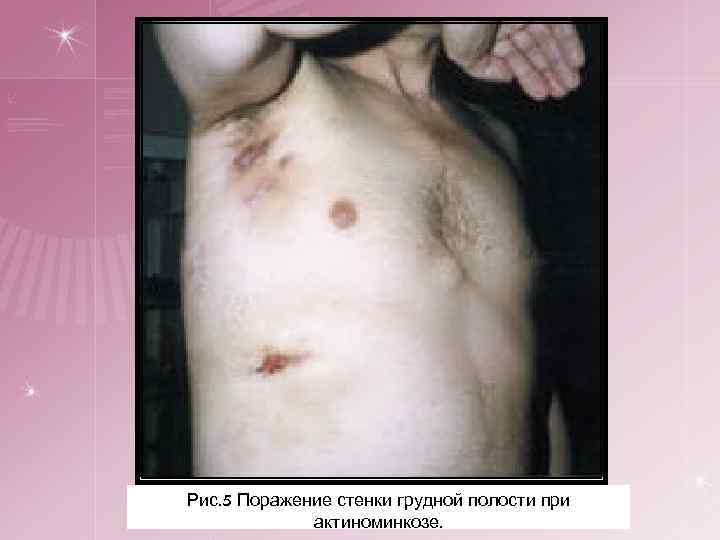
Рис. 5 Поражение стенки грудной полости при актиноминкозе.

3. Абдоминальный актиномикоз. § Первичные очаги чаще локализуются в илеоцекальной области и в области аппендикса (свыше 60%), нередко имитируя хирургические заболевания (аппендицит, непроходимость кишечника и др. ). Затем идут другие отделы толстой кишки и очень редко поражается первично желудок или тонкий кишечник, пищевод. § Распространяясь, инфильтрат захватывает и другие органы: печень, почки, позвоночник, может достигнуть брюшной стенки. § Брюшная стенка поражается вторично. Возникают характерные изменения кожи, свищи, сообщающиеся с кишечником и расположенные обычно в паховой области. § При актиномикозе прямой кишки инфильтраты обусловливают возникновение специфических парапроктитов: свищи вскрываются в перианальной области.
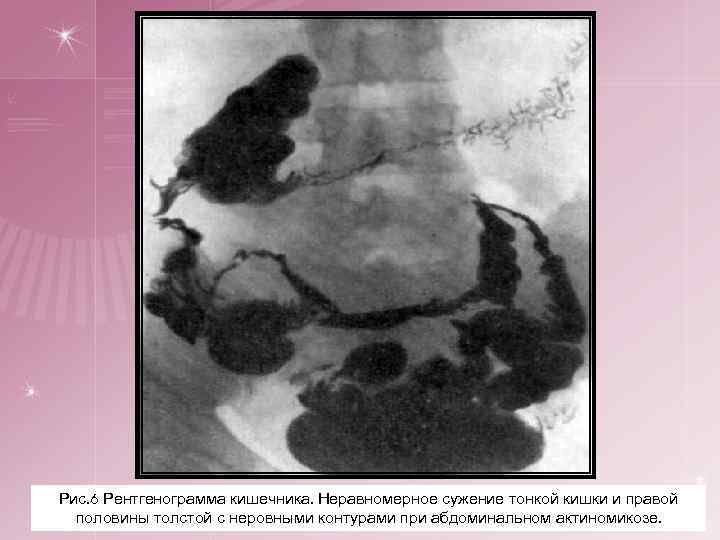
Рис. 6 Рентгенограмма кишечника. Неравномерное сужение тонкой кишки и правой половины толстой с неровными контурами при абдоминальном актиномикозе.
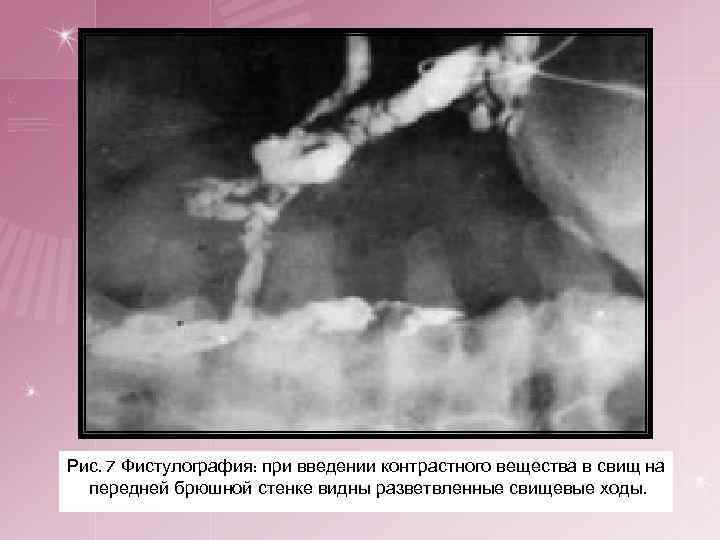
Рис. 7 Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы.

4. Актиномикоз половых и мочевых органов. Как правило, это вторичные поражения при распространении инфильтрата при абдоминальном актиномикозе. Первичные актиномикозные поражения половых органов встречаются очень редко.
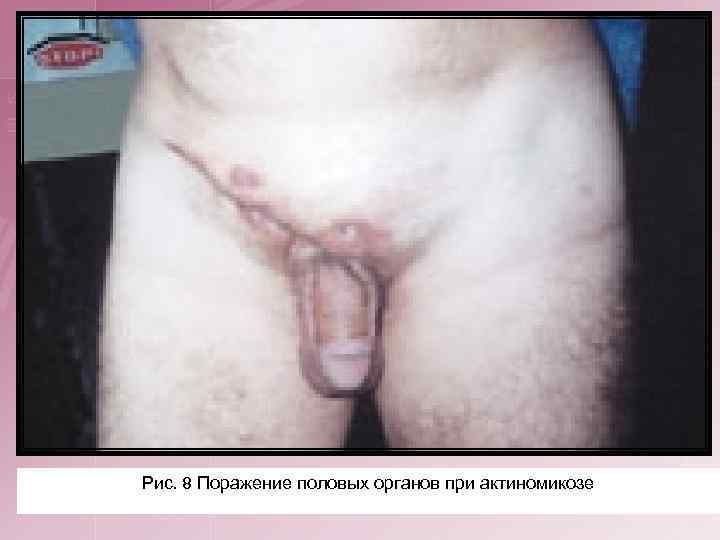
Рис. 8 Поражение половых органов при актиномикозе
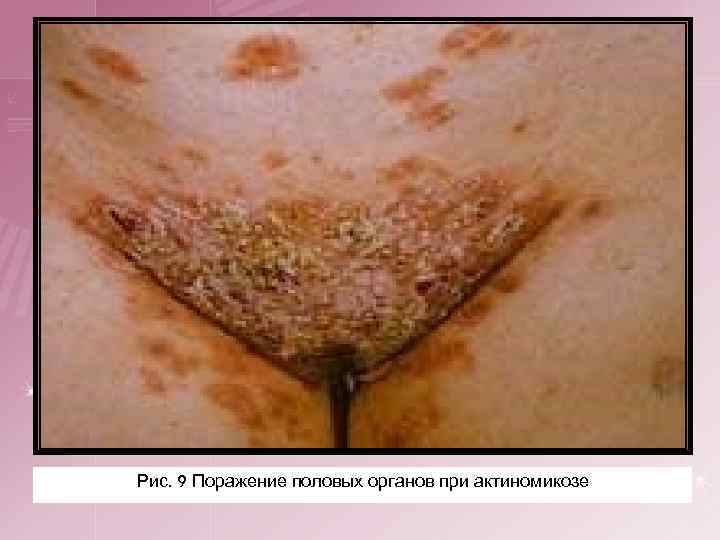
Рис. 9 Поражение половых органов при актиномикозе

4. Актиномикоз костей и суставов. Эта форма возникает или в результате перехода актиномикозного инфильтрата с соседних органов, или является следствием гематогенного заноса гриба. Описаны поражения костей голени, пяточной кости, таза, позвоночника, нижней челюсти, а также коленного и других суставов. Нередко процессу предшествует травма. При поражениях суставов функция серьезно не нарушается. При образовании свищей возникают характерные изменения кожи.
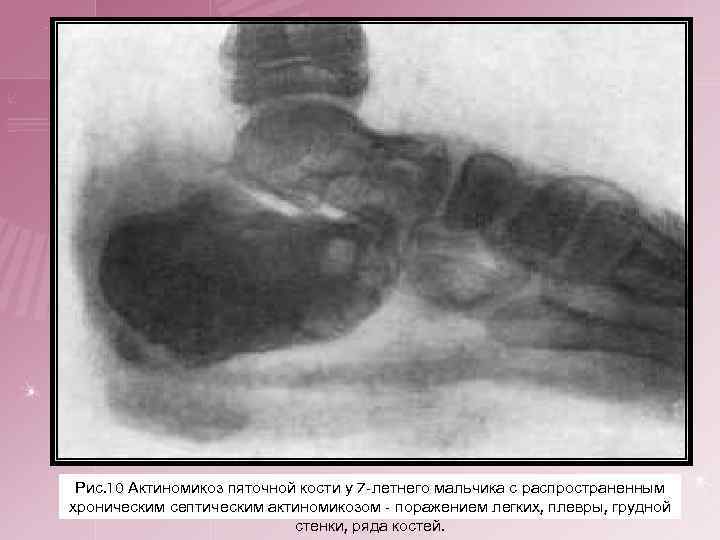
Рис. 10 Актиномикоз пяточной кости у 7 -летнего мальчика с распространенным хроническим септическим актиномикозом - поражением легких, плевры, грудной стенки, ряда костей.
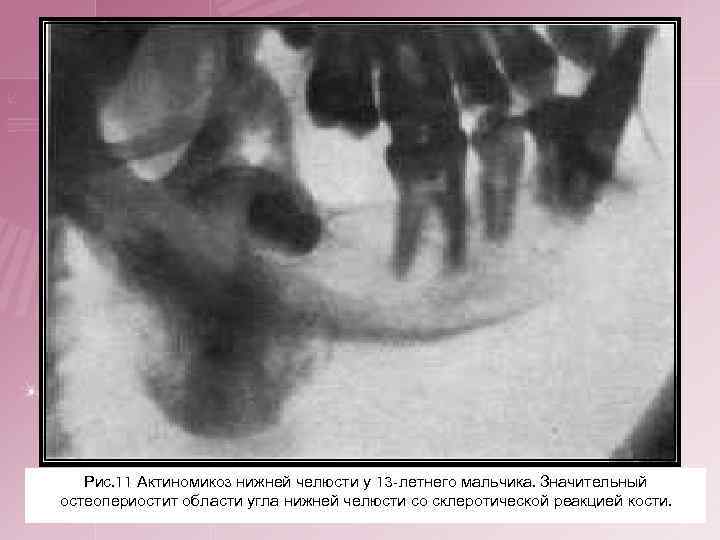
Рис. 11 Актиномикоз нижней челюсти у 13 -летнего мальчика. Значительный остеопериостит области угла нижней челюсти со склеротической реакцией кости.

6. Мицетома (мадуроматоз, мадурская стопа) — своеобразный вариант актиномикоза. § § § § Начинается с появления на стопе, преимущественно на подошве, одного или нескольких плотных отграниченных узлов величиной от горошины и более, покрытых неизмененной кожей. В дальнейшем над уплотнениями кожа становится красно-фиолетовой или буроватой. Появляются новые узлы, кожа отекает, стопа увеличивается в объеме, меняет свою форму. Узлы размягчаются и вскрываются с образованием глубоко идущих свищей с гнойным или серозно-гнойным, иногда кровянистым отделяемым, нередко с дурным запахом. Иногда в нем заметны мелкие крупинки обычно желтоватого или черного цвета (друзы). Узлы почти безболезненны. Процесс медленно прогрессирует, вся подошва пронизывается узлами, пальцы ноги поворачиваются кверху. Затем узлы и свищевые ходы появляются и на тыле стопы. Вся стопа превращается в деформированную и пигментированную массу, пронизанную свищами и полостями. Процесс может переходить на мышцы, сухожилия и кости. Иногда наблюдается атрофия мышц голени. Обычно процесс захватывает только одну стопу. Заболевание продолжается очень долго (10— 20 лет). Осложнение – наслоение вторичной бактериальной инфекции.
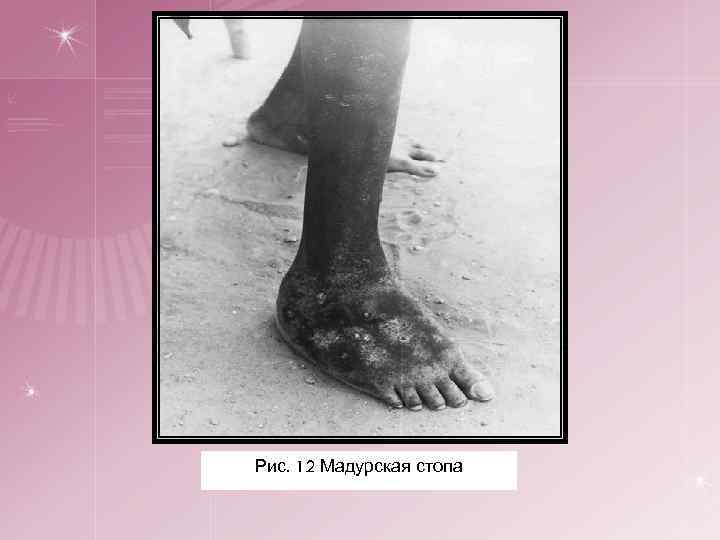
Рис. 12 Мадурская стопа
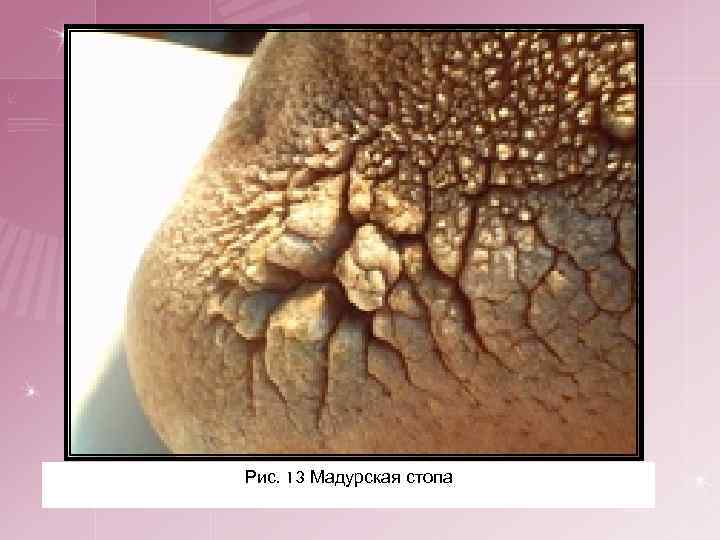
Рис. 13 Мадурская стопа
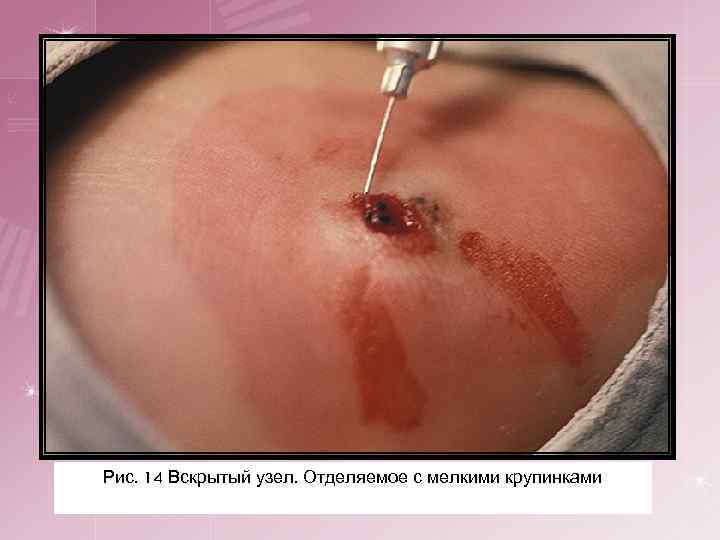
Рис. 14 Вскрытый узел. Отделяемое с мелкими крупинками

Диагностика актиномикоза ¤ ¤ ¤ В далеко зашедших случаях с образованием свищей и характерных изменений кожи диагноз затруднений не представляет. Внутрикожная проба с актинолизатом. Однако во внимание следует принимать лишь положительные и резко положительные пробы, так как слабоположительные внутрикожные пробы часто бывают у больных с заболеваниями зубов (например, при альвеолярной пиорее). Отрицательные результаты пробы не всегда позволяют исключить актиномикоз, так как у больных с тяжелыми формами они могут быть отрицательными вследствие резкого угнетения клеточного иммунитета, они всегда отрицательны у ВИЧ-инфицированных. Выделение культуры актиномицетов из мокроты, слизистой оболочки зева, носа не имеет диагностического значения, так как актиномицеты нередко обнаруживаются и у здоровых лиц. Диагностическое значение имеет РСК с актинолизатом, которая бывает положительной у 80% больных. Наибольшее диагностическое значение имеет выделение (обнаружение) актиномицетов из гнойного отделяемого свищей, в биоптатах пораженных тканей, в друзах. В последних иногда микроскопически обнаруживаются лишь нити мицелия. В этих случаях можно попытаться выделить культуру актиномицетов путем посева материала на среду Сабура. Актиномикоз легких необходимо дифференцировать от новообразований легких, абсцессов, других глубоких микозов (аспергиллеза, нокардиоза, гистоплазмоза), а также от туберкулеза легких. Абдоминальный актиномикоз приходится дифференцировать от различных хирургических заболеваний (аппендицита, перитонита и пр. ). Поражение костей и суставов—от гнойных заболеваний.

Лечение актиномикоза Лечение должно быть комплексным и включать: 1) хирургические методы лечения с местным воздействием на раневой процесс; 2) воздействие на специфический иммунитет; 3) повышение общей реактивности организма; 4) воздействие на сопутствующую гнойную инфекцию; 5) противовоспалительную, десенсибилизирующую, симптоматическую терапию, лечение общих сопутствующих заболеваний; 6) физические методы лечения и ЛФК.

Хирургические методы лечения с местным воздействием на раневой процесс ¤ ¤ Актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия При актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают в пределах видимо здоровых тканей Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом ¤ При актиномикозе молочной железы производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов
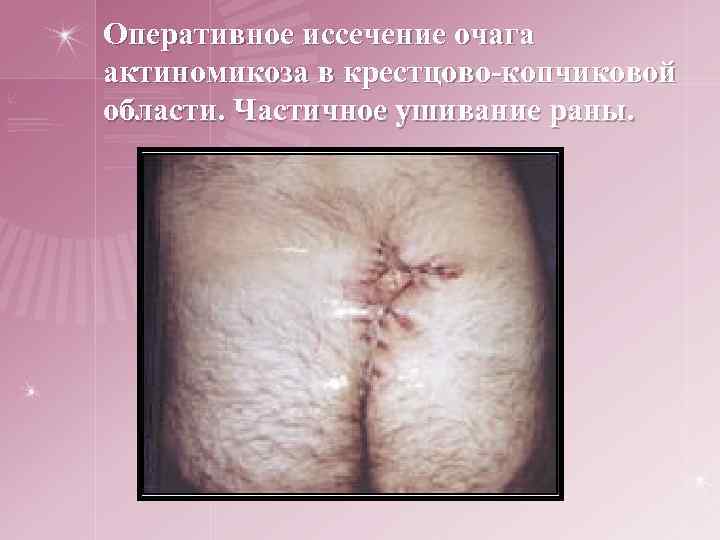
Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны.

Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой

Традиционная терапия актиномикоза ¤ Включает внутривенное введение пенициллина в дозе 18 -24 миллионов ЕД ежедневно в течение 2– 6 недель, с последующим пероральным приемом пенициллина или амоксициллина в течение 6 -12 месяцев
301 леч.фак. Хроническая специфическая инфекция.ppt