Lektsia_KhSN_4_kurs_uprost.ppt
- Количество слайдов: 46
 Хроническая сердечная недостаточность Национальные рекомендации по диагностике и лечению ХСН
Хроническая сердечная недостаточность Национальные рекомендации по диагностике и лечению ХСН
 Терминология и сокращения l l l l Преднагрузка – напряжение стенки желудочка в конце диастолы (КДО и КДД) Постнагрузка – напряжение стенки желудочка во время сокращения (систолическое давление в ЛЖ или с. АД) Ударный объем УО=КДО-КСО Сердечный выброс (СВ) или минутный объем МО=УО*ЧСС Фракция выброса ФВ=(КДО-КСО)/КДО ХСН ЗСН
Терминология и сокращения l l l l Преднагрузка – напряжение стенки желудочка в конце диастолы (КДО и КДД) Постнагрузка – напряжение стенки желудочка во время сокращения (систолическое давление в ЛЖ или с. АД) Ударный объем УО=КДО-КСО Сердечный выброс (СВ) или минутный объем МО=УО*ЧСС Фракция выброса ФВ=(КДО-КСО)/КДО ХСН ЗСН
 Определение ХСН l ХСН – заболевание с характерными симптомами (одышка, утомляемость, снижение физической активности, отеки и др. ), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости. Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом нейрогуморальных систем
Определение ХСН l ХСН – заболевание с характерными симптомами (одышка, утомляемость, снижение физической активности, отеки и др. ), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости. Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом нейрогуморальных систем
 Эпидемиология ХСН – одно из самых распространенных, прогрессирующих и прогностически неблагоприятных заболевании ССС. l В старшей возрастной группе распространенность ХСН до 10%, и в этой группе ХСН является причиной всех госпитализаций в 70% l
Эпидемиология ХСН – одно из самых распространенных, прогрессирующих и прогностически неблагоприятных заболевании ССС. l В старшей возрастной группе распространенность ХСН до 10%, и в этой группе ХСН является причиной всех госпитализаций в 70% l
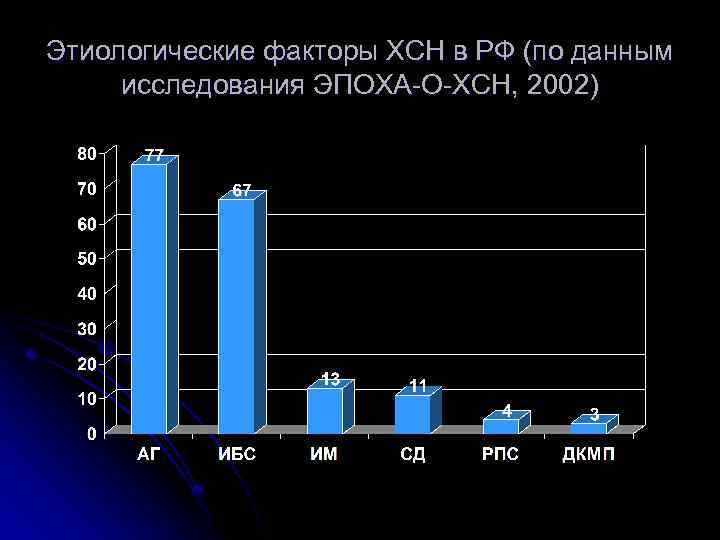 Этиологические факторы ХСН в РФ (по данным исследования ЭПОХА-О-ХСН, 2002)
Этиологические факторы ХСН в РФ (по данным исследования ЭПОХА-О-ХСН, 2002)
 Преципитирующие факторы l l l l l Преципитирующие факторы являются непосредственной причиной декомпенсации СН и выявляются у 90% больных при госпитализации. Уменьшение терапии Нарушение диеты (соль, алкоголь) Физические перегрузки Аритмии (ФП) Неконтролируемая АГ Ишемия и ИМ Инфекции ТЭЛА Препараты, задерживающие жидкость (НПВС) или с отрицательным инотропным эффектом (ААП 1, АК)
Преципитирующие факторы l l l l l Преципитирующие факторы являются непосредственной причиной декомпенсации СН и выявляются у 90% больных при госпитализации. Уменьшение терапии Нарушение диеты (соль, алкоголь) Физические перегрузки Аритмии (ФП) Неконтролируемая АГ Ишемия и ИМ Инфекции ТЭЛА Препараты, задерживающие жидкость (НПВС) или с отрицательным инотропным эффектом (ААП 1, АК)
 Патогенез ХСН Нарушение сократимости Перегрузка давлением ИМ, ишемия АС Перегрузка объемом (АН, МН) АГ Кардиомипатии, миокардиты Систолическая дисфункция ЛЖ Левожелудочковая недостаточность Диастолическая дисфункция Нарушение расслабления ЛЖ Нарушение наполнения ЛЖ ГЛЖ МС ГКМП, РКМП Констриктивный перикардит Ишемия
Патогенез ХСН Нарушение сократимости Перегрузка давлением ИМ, ишемия АС Перегрузка объемом (АН, МН) АГ Кардиомипатии, миокардиты Систолическая дисфункция ЛЖ Левожелудочковая недостаточность Диастолическая дисфункция Нарушение расслабления ЛЖ Нарушение наполнения ЛЖ ГЛЖ МС ГКМП, РКМП Констриктивный перикардит Ишемия
 Компенсаторные механизмы Механизм Франка-Старлинга l Гипертрофия миокарда l Нейрогуморальная активация (СНС, РААС, система АДГ) в ответ на снижение СВ Несмотря на положительные, “компенсаторные” эффекты нейрогуморальной активации, длительная активация этих систем неизбежно ведет к усугублению СН l
Компенсаторные механизмы Механизм Франка-Старлинга l Гипертрофия миокарда l Нейрогуморальная активация (СНС, РААС, система АДГ) в ответ на снижение СВ Несмотря на положительные, “компенсаторные” эффекты нейрогуморальной активации, длительная активация этих систем неизбежно ведет к усугублению СН l
 Клинические симптомы ХСН Симптомы ЛЖ СН Одышка – самый частый симптом СН Прогрессирование тяжести одышки: l Одышка при нагрузке l Ортопное l ПНО l Одышка в покое l Отек легких Непродуктивный кашель как эквивалент одышки и ортопное, должен проходить при назначении диуретиков
Клинические симптомы ХСН Симптомы ЛЖ СН Одышка – самый частый симптом СН Прогрессирование тяжести одышки: l Одышка при нагрузке l Ортопное l ПНО l Одышка в покое l Отек легких Непродуктивный кашель как эквивалент одышки и ортопное, должен проходить при назначении диуретиков
 l Снижение переносимости физических нагрузок – самая частая манифестация СН Механизмы: одышка и снижение кровоснабжения скелетной мускулатуры ! Тест с 6 -минутной ходьбой
l Снижение переносимости физических нагрузок – самая частая манифестация СН Механизмы: одышка и снижение кровоснабжения скелетной мускулатуры ! Тест с 6 -минутной ходьбой
 Другие симптомы ЛЖ СН Слабость l Никтурия l Церебральные симптомы (ухудшение памяти, беспокойство, головная боль, бессонница, кошмарные сны, спутанность сознания) l Сердцебиение (СНС) l
Другие симптомы ЛЖ СН Слабость l Никтурия l Церебральные симптомы (ухудшение памяти, беспокойство, головная боль, бессонница, кошмарные сны, спутанность сознания) l Сердцебиение (СНС) l
 Симптомы ПЖ СН Отеки на ногах l Тяжесть в правом подреберье l Плохой аппетит, тошнота, запор (отек слизистой ЖКТ) l Увеличение живота (асцит) l
Симптомы ПЖ СН Отеки на ногах l Тяжесть в правом подреберье l Плохой аппетит, тошнота, запор (отек слизистой ЖКТ) l Увеличение живота (асцит) l
 Физикальное обследование Общий осмотр l Ортопное (застой в МКК) l Сниженное питание или кахексия l Акроцианоз (снижение СВ) l Бледные и влажные кожные покровы (СНС) Исследование дыхательной системы l Тахипное (застой в МКК) l Крепитация и влажные незвонкие хрипы в нижних отделах легких (застой в МКК) l Гидроторакс (чаще при бивентрикулярной СН)
Физикальное обследование Общий осмотр l Ортопное (застой в МКК) l Сниженное питание или кахексия l Акроцианоз (снижение СВ) l Бледные и влажные кожные покровы (СНС) Исследование дыхательной системы l Тахипное (застой в МКК) l Крепитация и влажные незвонкие хрипы в нижних отделах легких (застой в МКК) l Гидроторакс (чаще при бивентрикулярной СН)
 Симптомы системной венозной гипертензии и застоя в БКК при ПЖ СН l НШВ l Гепатоюгулярный рефлюкс l Гепатомегалия l Периферические отеки (до появления видимых отеков накапливается минимум до 4 литров жидкости) l Асцит
Симптомы системной венозной гипертензии и застоя в БКК при ПЖ СН l НШВ l Гепатоюгулярный рефлюкс l Гепатомегалия l Периферические отеки (до появления видимых отеков накапливается минимум до 4 литров жидкости) l Асцит
 Сердечно-сосудистая система l l l l Низкое пульсовое давление Снижение с. АД Пульс слабого наполнения, частый Тахикардия Расширение границ сердца и кардиомегалия (до левой подмышечной линии) Ритм галопа (III и/или IV тоны) ЛЖ, ПЖ Акцент II тона на ЛА (застой в МКК) Систолические шумы МН и/или ТН
Сердечно-сосудистая система l l l l Низкое пульсовое давление Снижение с. АД Пульс слабого наполнения, частый Тахикардия Расширение границ сердца и кардиомегалия (до левой подмышечной линии) Ритм галопа (III и/или IV тоны) ЛЖ, ПЖ Акцент II тона на ЛА (застой в МКК) Систолические шумы МН и/или ТН
 Лабораторные тесты ОАК l Электролиты (Na, K) l Глюкоза, креатинин, печеночные ферменты l ОАМ (протеинурия) l
Лабораторные тесты ОАК l Электролиты (Na, K) l Глюкоза, креатинин, печеночные ферменты l ОАМ (протеинурия) l
 Натрийуретические пептиды Доказана тесная связь между тяжестью дисфункции сердца и повышением уровня МНУП l Нормальный уровень МНУП 0, 5 -30 пг/мл, при ХСН МНУП более 100 пг/мл l При нормальном уровне МНУП вероятность ХСН близка к “ 0” l МНУП позволяет оценивать эффективность терапии ХСН и прогноз l
Натрийуретические пептиды Доказана тесная связь между тяжестью дисфункции сердца и повышением уровня МНУП l Нормальный уровень МНУП 0, 5 -30 пг/мл, при ХСН МНУП более 100 пг/мл l При нормальном уровне МНУП вероятность ХСН близка к “ 0” l МНУП позволяет оценивать эффективность терапии ХСН и прогноз l
 Инструментальная диагностика Электрокардиография При ХСН почти всегда есть изменения на ЭКГ (нормальная ЭКГ при ХСН – исключение из правил) l Патологические Q l БЛНПГ l ЭКГ-признаки перегрузки ЛП и ГЛЖ l ФП и другие НРП l ЭКГ-признаки электролитных нарушений
Инструментальная диагностика Электрокардиография При ХСН почти всегда есть изменения на ЭКГ (нормальная ЭКГ при ХСН – исключение из правил) l Патологические Q l БЛНПГ l ЭКГ-признаки перегрузки ЛП и ГЛЖ l ФП и другие НРП l ЭКГ-признаки электролитных нарушений
 Эхокардиография l l 1. 2. 3. 4. 5. 6. 7. Эхо. КГ отводится главная роль в диагностике ХСН и дисфункции ЛЖ Эхо. КГ позволяет оценить Состояние клапанного аппарата Патологию крупных сосудов Наличие гипертрофии ЛЖ (толщина стенок ЛЖ более 11 мм и ИММЛЖ более 125 г/м 2 у мужчин и более 110 г/м 2 у женщин) Размеры и геометрию камер сердца ( N-КДРлж менее 57 мм, ЛП менее 40 мм, ИС менее 0, 6) Систолическую дисфункцию ЛЖ – снижение ФВ менее 50% (<45%) Диастолическую дисфункцию ЛЖ по показателям ТМДП Давление в магистральных сосудах (СДЛА менее 25 мм рт. ст)
Эхокардиография l l 1. 2. 3. 4. 5. 6. 7. Эхо. КГ отводится главная роль в диагностике ХСН и дисфункции ЛЖ Эхо. КГ позволяет оценить Состояние клапанного аппарата Патологию крупных сосудов Наличие гипертрофии ЛЖ (толщина стенок ЛЖ более 11 мм и ИММЛЖ более 125 г/м 2 у мужчин и более 110 г/м 2 у женщин) Размеры и геометрию камер сердца ( N-КДРлж менее 57 мм, ЛП менее 40 мм, ИС менее 0, 6) Систолическую дисфункцию ЛЖ – снижение ФВ менее 50% (<45%) Диастолическую дисфункцию ЛЖ по показателям ТМДП Давление в магистральных сосудах (СДЛА менее 25 мм рт. ст)
 Ремоделирование ЛЖ l Ремоделирование – это структурногеометрические изменения ЛЖ, включающие гипертрофию миокарда и дилатацию, приводящие к изменению его геометрии и нарушению систолической и диастолической функции
Ремоделирование ЛЖ l Ремоделирование – это структурногеометрические изменения ЛЖ, включающие гипертрофию миокарда и дилатацию, приводящие к изменению его геометрии и нарушению систолической и диастолической функции
 Рентгенография l l l Сосуды в верхних долях крупнее, чем в нижних (перераспределение легочного рисунка) давление в ЛП 15 -20 мм рт. ст Признаки интерстициального отека легких (Влинии Керли, признаки периваскулярного и субплевральныго отека) - давление в ЛП 20 -25 мм рт. ст. Признаки альвеолярного отека легких – затемнение легочных полей (симптом “бабочки”) давление в ЛП более 25 мм рт. ст. Размеры и форма сердечной тени Кардиомегалия – КТИ > 55 % Плевральный выпот (чаще при бивентрикулярной СН)
Рентгенография l l l Сосуды в верхних долях крупнее, чем в нижних (перераспределение легочного рисунка) давление в ЛП 15 -20 мм рт. ст Признаки интерстициального отека легких (Влинии Керли, признаки периваскулярного и субплевральныго отека) - давление в ЛП 20 -25 мм рт. ст. Признаки альвеолярного отека легких – затемнение легочных полей (симптом “бабочки”) давление в ЛП более 25 мм рт. ст. Размеры и форма сердечной тени Кардиомегалия – КТИ > 55 % Плевральный выпот (чаще при бивентрикулярной СН)
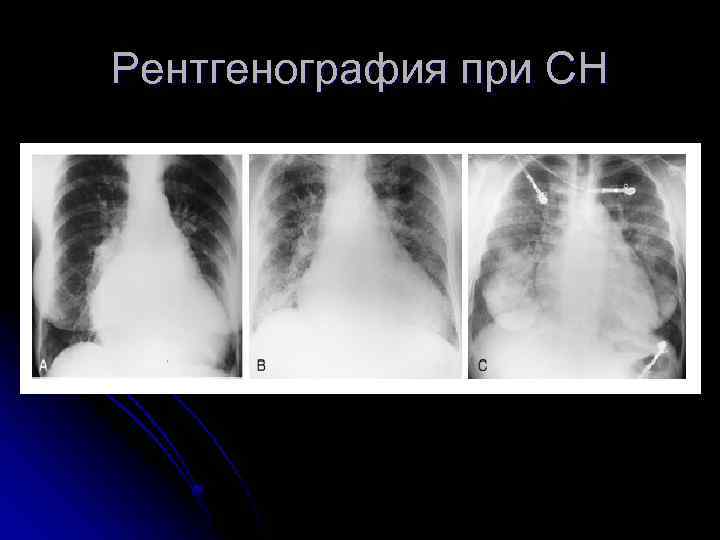 Рентгенография при СН
Рентгенография при СН
 Классификация ХСН (ОССН, 2002)
Классификация ХСН (ОССН, 2002)
 Критерии диагностики ХСН (НР по ХСН 2003) 1. 2. 3. l Наличие симптомов и/или клинических признаков СН (в покое или при нагрузке) Наличие объективных (лабораторноинструментальных) признаков дисфункции сердца (в покое) Положительный ответ на терапию ХСН (в сомнительных случаях) Наличие критериев 1 и 2 обязательно во всех случаях
Критерии диагностики ХСН (НР по ХСН 2003) 1. 2. 3. l Наличие симптомов и/или клинических признаков СН (в покое или при нагрузке) Наличие объективных (лабораторноинструментальных) признаков дисфункции сердца (в покое) Положительный ответ на терапию ХСН (в сомнительных случаях) Наличие критериев 1 и 2 обязательно во всех случаях
 Критерии, используемые при диагностике ХСН (НР по ХСН 2003) Симптомы (жалобы) Клинические признаки Объективные признаки дисфункции сердца Одышка Быстрая утомляемост ь Сердцебиение Кашель Ортопное Застой в легких (хрипы, R) Периферические отеки Тахикардия >90 -100 НШВ Гепатомегалия Ритм галопа (S 3) Кардиомегалия ЭКГ Рентгенография Систолическая дисфункция Диастолическая дисфункция МНУП
Критерии, используемые при диагностике ХСН (НР по ХСН 2003) Симптомы (жалобы) Клинические признаки Объективные признаки дисфункции сердца Одышка Быстрая утомляемост ь Сердцебиение Кашель Ортопное Застой в легких (хрипы, R) Периферические отеки Тахикардия >90 -100 НШВ Гепатомегалия Ритм галопа (S 3) Кардиомегалия ЭКГ Рентгенография Систолическая дисфункция Диастолическая дисфункция МНУП
 Стадии ХСН I ст Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ. IIA ст Клинически выраженная стадия заболевания (поражения) сердца. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. IIБ ст Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезаптивное ремолелирование сердца и сосудов. III ст Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, головного мозга, почек) Финальная стадия ремоделирования сердца.
Стадии ХСН I ст Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ. IIA ст Клинически выраженная стадия заболевания (поражения) сердца. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. IIБ ст Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезаптивное ремолелирование сердца и сосудов. III ст Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, головного мозга, почек) Финальная стадия ремоделирования сердца.
 Функциональные классы ХСН (могут изменяться на фоне лечения как в одну, так и в другую сторону) I ФК Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку пациент переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил II ФК Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. III ФК Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов. IV ФК Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности
Функциональные классы ХСН (могут изменяться на фоне лечения как в одну, так и в другую сторону) I ФК Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку пациент переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил II ФК Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. III ФК Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов. IV ФК Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности
 Примеры ХСН IIБ стадии, II ФК l ХСН III стадии, II ФК l ХСН IIA стадии, IV ФК l
Примеры ХСН IIБ стадии, II ФК l ХСН III стадии, II ФК l ХСН IIA стадии, IV ФК l
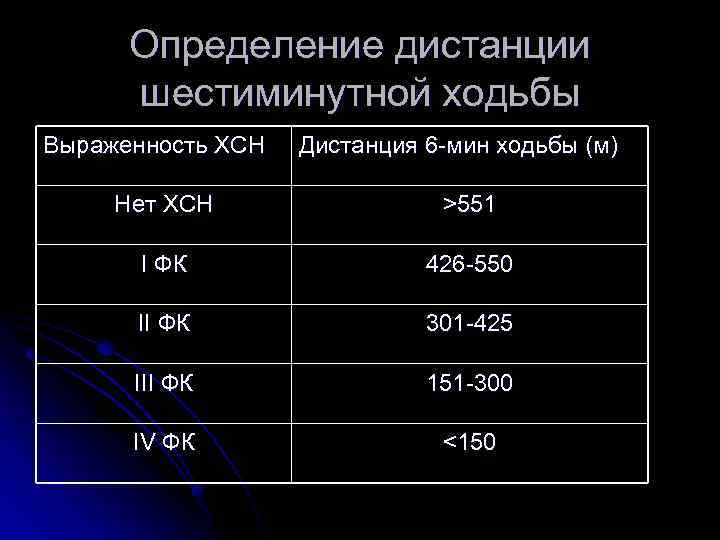 Определение дистанции шестиминутной ходьбы Выраженность ХСН Дистанция 6 -мин ходьбы (м) Нет ХСН >551 I ФК 426 -550 II ФК 301 -425 III ФК 151 -300 IV ФК <150
Определение дистанции шестиминутной ходьбы Выраженность ХСН Дистанция 6 -мин ходьбы (м) Нет ХСН >551 I ФК 426 -550 II ФК 301 -425 III ФК 151 -300 IV ФК <150
 Немедикаментозное лечение ХСН Диета l Ограничение приема поваренной соли I ФК – не употреблять соленой пищи II ФК – плюс не досаливать пищу III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли l Ограничение потребления жидкости только при тяжелом декомпенсированном течении ХСН, требующем в/в введения диуретиков. В обычных ситуациях потребление жидкости не более 2 л/сут l Ограничение приема алкоголя у всех пациентов с ХСН и полное исключение при алкогольной кардиомиопатии
Немедикаментозное лечение ХСН Диета l Ограничение приема поваренной соли I ФК – не употреблять соленой пищи II ФК – плюс не досаливать пищу III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли l Ограничение потребления жидкости только при тяжелом декомпенсированном течении ХСН, требующем в/в введения диуретиков. В обычных ситуациях потребление жидкости не более 2 л/сут l Ограничение приема алкоголя у всех пациентов с ХСН и полное исключение при алкогольной кардиомиопатии
 Режим физической активности Физическая реабилитация рекомендуется всем пациентам с I-IV ФК l Физическая реабилитация противопоказана при: q миокардите q клапанных стенозах q цианотических ВПС q тяжелых НРС q приступах стенокардии у пациентов с низкой ФВ l
Режим физической активности Физическая реабилитация рекомендуется всем пациентам с I-IV ФК l Физическая реабилитация противопоказана при: q миокардите q клапанных стенозах q цианотических ВПС q тяжелых НРС q приступах стенокардии у пациентов с низкой ФВ l
 Физическая нагрузка l l Определение исходной толерантности при помощи 6 -минутного теста <150 м – дыхательные упражнения >150 -300 м –дозированная ходьба (5 раз в нед, 1 км за 25 мин) 300 -500 м – динамические ФН, например, ходьба с повышением нагрузки до скорости 6 км/ч до 40 мин в день. Титрация нагрузки 6 -8 мес.
Физическая нагрузка l l Определение исходной толерантности при помощи 6 -минутного теста <150 м – дыхательные упражнения >150 -300 м –дозированная ходьба (5 раз в нед, 1 км за 25 мин) 300 -500 м – динамические ФН, например, ходьба с повышением нагрузки до скорости 6 км/ч до 40 мин в день. Титрация нагрузки 6 -8 мес.
 Другие рекомендации по режиму Контроль веса (2 раза в неделю, при увеличении веса на 2 кг за 3 дня – обращение к врачу) l Вакцинация l Распорядок дня l Путешествия l Курение l Сексуальная активность l
Другие рекомендации по режиму Контроль веса (2 раза в неделю, при увеличении веса на 2 кг за 3 дня – обращение к врачу) l Вакцинация l Распорядок дня l Путешествия l Курение l Сексуальная активность l
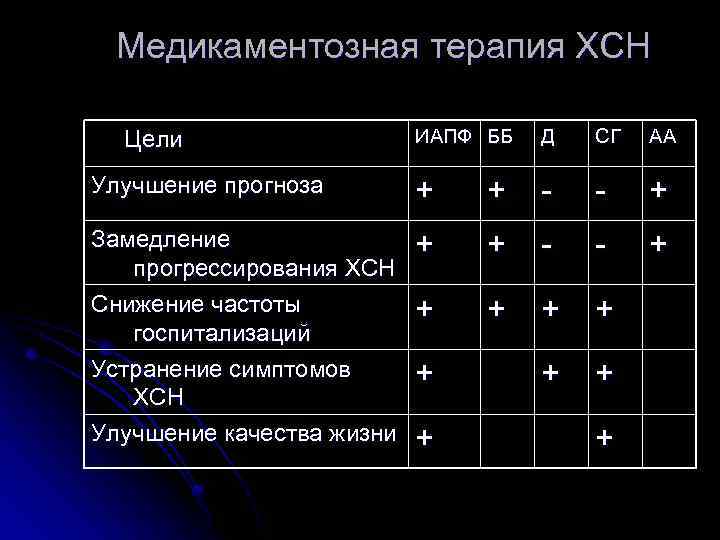 Медикаментозная терапия ХСН ИАПФ ББ Д СГ АА Улучшение прогноза + + - - + Замедление прогрессирования ХСН Снижение частоты госпитализаций Устранение симптомов ХСН Улучшение качества жизни + + - - + + + + Цели + + +
Медикаментозная терапия ХСН ИАПФ ББ Д СГ АА Улучшение прогноза + + - - + Замедление прогрессирования ХСН Снижение частоты госпитализаций Устранение симптомов ХСН Улучшение качества жизни + + - - + + + + Цели + + +
 ИАПФ l l ИАПФ показаны всем пациентам с ХСН (от бессимптомной дисфункции ЛЖ до поздних стадий декомпенсации) ИАПФ улучшают клиническую симптоматику, качество жизни, замедляют прогрессирование болезни и улучшают прогноз пациентов с ХСН. Неназначение ИАПФ не может считаться оправданным и ведет к сознательному повышению риска смерти больных с ХСН. В лечении ХСН можно использовать любые ИАПФ
ИАПФ l l ИАПФ показаны всем пациентам с ХСН (от бессимптомной дисфункции ЛЖ до поздних стадий декомпенсации) ИАПФ улучшают клиническую симптоматику, качество жизни, замедляют прогрессирование болезни и улучшают прогноз пациентов с ХСН. Неназначение ИАПФ не может считаться оправданным и ведет к сознательному повышению риска смерти больных с ХСН. В лечении ХСН можно использовать любые ИАПФ
 l Абсолютные противопоказания к ИАПФ: непереносимость (ангионевротический отек), 2 сторонний стеноз почечных артерий, беременность.
l Абсолютные противопоказания к ИАПФ: непереносимость (ангионевротический отек), 2 сторонний стеноз почечных артерий, беременность.
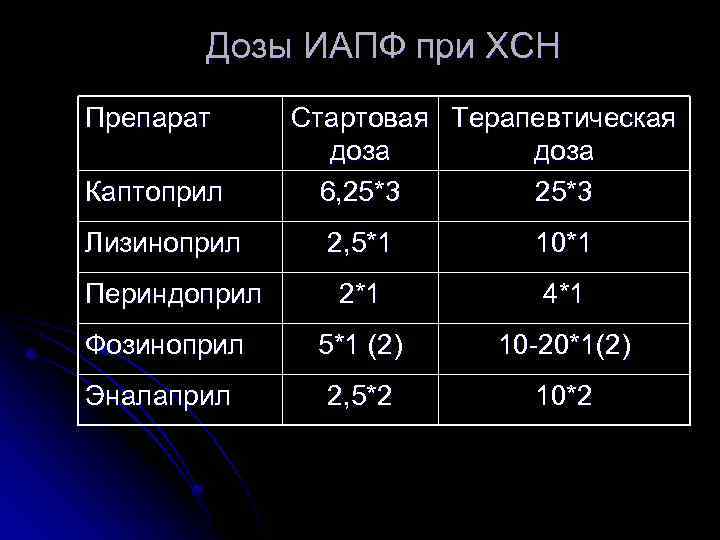 Дозы ИАПФ при ХСН Препарат Каптоприл Лизиноприл Стартовая Терапевтическая доза 6, 25*3 2, 5*1 10*1 2*1 4*1 Фозиноприл 5*1 (2) 10 -20*1(2) Эналаприл 2, 5*2 10*2 Периндоприл
Дозы ИАПФ при ХСН Препарат Каптоприл Лизиноприл Стартовая Терапевтическая доза 6, 25*3 2, 5*1 10*1 2*1 4*1 Фозиноприл 5*1 (2) 10 -20*1(2) Эналаприл 2, 5*2 10*2 Периндоприл
 Бета-адреноблокаторы l Рекомендованными средствами для лечения ХСН являются бисопролол, метопролол с замедленным высвобождением и карведилол, поскольку эти БАБ доказали эффективность, безопасность и способность улучшать прогноз у пациентов с ХСН
Бета-адреноблокаторы l Рекомендованными средствами для лечения ХСН являются бисопролол, метопролол с замедленным высвобождением и карведилол, поскольку эти БАБ доказали эффективность, безопасность и способность улучшать прогноз у пациентов с ХСН
 БАБ должны назначаться всем больным с ХСН, не имеющим противопоказаний l Увеличение стартовой дозы раз в две недели (иногда - раз в месяц) l Противопоказания к назначению БАБ при ХСН Ø БА Ø Симптомная брадикардия, гипотония Ø Блокады II (и более) степени Ø Тяжелый облитерирующий эндартериит l
БАБ должны назначаться всем больным с ХСН, не имеющим противопоказаний l Увеличение стартовой дозы раз в две недели (иногда - раз в месяц) l Противопоказания к назначению БАБ при ХСН Ø БА Ø Симптомная брадикардия, гипотония Ø Блокады II (и более) степени Ø Тяжелый облитерирующий эндартериит l
 Дозы бета-блокаторов при ХСН Стартовая доза Терапевтическая доза Бисопролол 1, 25 мг*1 10 мг*1 Метопролол ЗОК 12, 5 мг*1 100 (200) мг*1 Карведиолол 3, 125 мг*2 25 (50) мг*2
Дозы бета-блокаторов при ХСН Стартовая доза Терапевтическая доза Бисопролол 1, 25 мг*1 10 мг*1 Метопролол ЗОК 12, 5 мг*1 100 (200) мг*1 Карведиолол 3, 125 мг*2 25 (50) мг*2
 Диуретики при ХСН Диуретики применяются для устранения отечного синдрома и улучшения клинической симптоматики. Диуретики позволяют уменьшить число госпитализаций, но не влияют на прогноз l Не должны использоваться “ударные” дозы диуретиков, а только ежедневный прием l Лечение диуретиками начинается лишь при клинических признаках застоя (II A стадия, II ФК) l Рекомендуемые дозы : Гипотиазид -25 мг стартовая, 75 -100 мг – максимальная (эффективен при КФ > 30 мл/мин) Фуросемид – 20 -40 мг стартовая, до 500 мг – максимальная (эффективен при КФ < 30 мл/мин) l
Диуретики при ХСН Диуретики применяются для устранения отечного синдрома и улучшения клинической симптоматики. Диуретики позволяют уменьшить число госпитализаций, но не влияют на прогноз l Не должны использоваться “ударные” дозы диуретиков, а только ежедневный прием l Лечение диуретиками начинается лишь при клинических признаках застоя (II A стадия, II ФК) l Рекомендуемые дозы : Гипотиазид -25 мг стартовая, 75 -100 мг – максимальная (эффективен при КФ > 30 мл/мин) Фуросемид – 20 -40 мг стартовая, до 500 мг – максимальная (эффективен при КФ < 30 мл/мин) l
 Алгоритм назначения диуретиков l l l I ФК - не лечить диуретиками II ФК (без застоя) – не лечить диуретиками II ФК (застой) – тиазиды III ФК (декомпенсация) – петлевые (тиазиды)+альдактон (большие дозы) III ФК (поддерживающее лечение) – тиазиды (петлевые) +альдактон (малые дозы) IV ФК – петлевые + тиазиды + альдактон
Алгоритм назначения диуретиков l l l I ФК - не лечить диуретиками II ФК (без застоя) – не лечить диуретиками II ФК (застой) – тиазиды III ФК (декомпенсация) – петлевые (тиазиды)+альдактон (большие дозы) III ФК (поддерживающее лечение) – тиазиды (петлевые) +альдактон (малые дозы) IV ФК – петлевые + тиазиды + альдактон
 Сердечные гликозиды l l l Используется не положительное инотропное действие гликозидов, а их нейрогуморальные эффекты и способность замедлять ЧСС при ФП При синусовом ритме дигоксин – четвертый препарат после ИАПФ, БАБ и диуретиков При ФП дигоксин может использоваться как препарат “первой линии” за счет замедления ЧСС Используются только малые дозы дигоксина (до 0, 25 мг/cут) без насыщения, у пожилых пациентов суточная доза дигоксина – 0, 06250, 0125 мг (1/4 -1/2 таблетки) Сочетание СГ с БАБ при ФП лучше контролирует ЧСС и снижает риск опасных для жизни ЖНРС Предиктором успеха лечения дигоксином является низкая ФВ (<25%), кардиомегалия (КТИ>55%), неишемическая этиология СН.
Сердечные гликозиды l l l Используется не положительное инотропное действие гликозидов, а их нейрогуморальные эффекты и способность замедлять ЧСС при ФП При синусовом ритме дигоксин – четвертый препарат после ИАПФ, БАБ и диуретиков При ФП дигоксин может использоваться как препарат “первой линии” за счет замедления ЧСС Используются только малые дозы дигоксина (до 0, 25 мг/cут) без насыщения, у пожилых пациентов суточная доза дигоксина – 0, 06250, 0125 мг (1/4 -1/2 таблетки) Сочетание СГ с БАБ при ФП лучше контролирует ЧСС и снижает риск опасных для жизни ЖНРС Предиктором успеха лечения дигоксином является низкая ФВ (<25%), кардиомегалия (КТИ>55%), неишемическая этиология СН.
 Антагонисты альдостерона (альдактон) l l При III-IV ФК альдактон в малых дозах (25 -50 мг/сут) используется как нейрогуморальный модулятор дополнительно к ИАПФ и ББ. Альдактон улучшает прогноз больных с тяжелой ХСН При декомпенсации используются высокие дозы альдактона (150 -300 мг/сут) на 2 -3 недели.
Антагонисты альдостерона (альдактон) l l При III-IV ФК альдактон в малых дозах (25 -50 мг/сут) используется как нейрогуморальный модулятор дополнительно к ИАПФ и ББ. Альдактон улучшает прогноз больных с тяжелой ХСН При декомпенсации используются высокие дозы альдактона (150 -300 мг/сут) на 2 -3 недели.
 Школы для больных с ХСН l Обучение больных ХСН позволяет намного повысить эффективность лечения ХСН, уменьшить частоту декомпенсаций и госпитализаций и даже уменьшить смертность.
Школы для больных с ХСН l Обучение больных ХСН позволяет намного повысить эффективность лечения ХСН, уменьшить частоту декомпенсаций и госпитализаций и даже уменьшить смертность.


