ХСН 2011.ppt
- Количество слайдов: 34
 «Хроническая сердечная недостаточность» М. Г. Омельяненко заведующий кафедрой факультетской терапии и профессиональных болезней
«Хроническая сердечная недостаточность» М. Г. Омельяненко заведующий кафедрой факультетской терапии и профессиональных болезней
 Определение l ХСН – синдромокомплекс (заболевание? ) характерных признаков (одышка, отеки, утомляемость, снижение физической активности и др. ), которые связаны с неадекватной перфузией органов и тканей (в покое или при нагрузке), а также часто с задержкой жидкости в организме. Первопричиной ХСН является снижение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда и дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем
Определение l ХСН – синдромокомплекс (заболевание? ) характерных признаков (одышка, отеки, утомляемость, снижение физической активности и др. ), которые связаны с неадекватной перфузией органов и тканей (в покое или при нагрузке), а также часто с задержкой жидкости в организме. Первопричиной ХСН является снижение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда и дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем
 l «Национальные Рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр, 2006)»
l «Национальные Рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр, 2006)»
 Эпидемиология ХСН l l l Распространенность ХСН в РФ – 5, 6% ( «ЭПОХАХСН» , 2002) В 2002 году в РФ больных с четкими признаками ХСН – 8, 1 млн, из них у 3, 4 млн – терминальная ХСН. Ежегодный прирост – 0, 5 млн. человек В 2003 году декомпенсация ХСН стала причиной госпитализаций 49% больных в кардиологические отделения В 80% случаев ХСН ассоциирована с АГ и у 65% с ИБС Ежегодная смертность больных с клинически выраженной ХСН составляет 26 -29% или 880 -986 тысяч человек
Эпидемиология ХСН l l l Распространенность ХСН в РФ – 5, 6% ( «ЭПОХАХСН» , 2002) В 2002 году в РФ больных с четкими признаками ХСН – 8, 1 млн, из них у 3, 4 млн – терминальная ХСН. Ежегодный прирост – 0, 5 млн. человек В 2003 году декомпенсация ХСН стала причиной госпитализаций 49% больных в кардиологические отделения В 80% случаев ХСН ассоциирована с АГ и у 65% с ИБС Ежегодная смертность больных с клинически выраженной ХСН составляет 26 -29% или 880 -986 тысяч человек
 Этиология ХСН Поражение миокарда любой этиологии (ИБС, ГБ и АГ, кардиомиопатии, миокардиты, алкоголь, амилоидоз, СД, анемии, авитаминозы, сепсис и т. д. ) l Нарушения ритма и проводимости (МА, тахикардии, АВ блокады) l Поражение клапанов (ХРБС, врожденные пороки) l Заболевания перикарда (констриктивный перикардит) l Лидируют ИБС, в первую очередь ИМ, ГБ (гипертоническое сердце), пороки сердца и кардиомиопатии l
Этиология ХСН Поражение миокарда любой этиологии (ИБС, ГБ и АГ, кардиомиопатии, миокардиты, алкоголь, амилоидоз, СД, анемии, авитаминозы, сепсис и т. д. ) l Нарушения ритма и проводимости (МА, тахикардии, АВ блокады) l Поражение клапанов (ХРБС, врожденные пороки) l Заболевания перикарда (констриктивный перикардит) l Лидируют ИБС, в первую очередь ИМ, ГБ (гипертоническое сердце), пороки сердца и кардиомиопатии l
 l Провоцирующие факторы – транзиторная ишемия миокарда, тахи брадиаритмии, ТЭЛА, митральная регургитация, ХПН, заболевания щитовидной железы, лекарственные ятрогении, чрезмерное употребление соли и воды, респираторные инфекции, алкоголь
l Провоцирующие факторы – транзиторная ишемия миокарда, тахи брадиаритмии, ТЭЛА, митральная регургитация, ХПН, заболевания щитовидной железы, лекарственные ятрогении, чрезмерное употребление соли и воды, респираторные инфекции, алкоголь
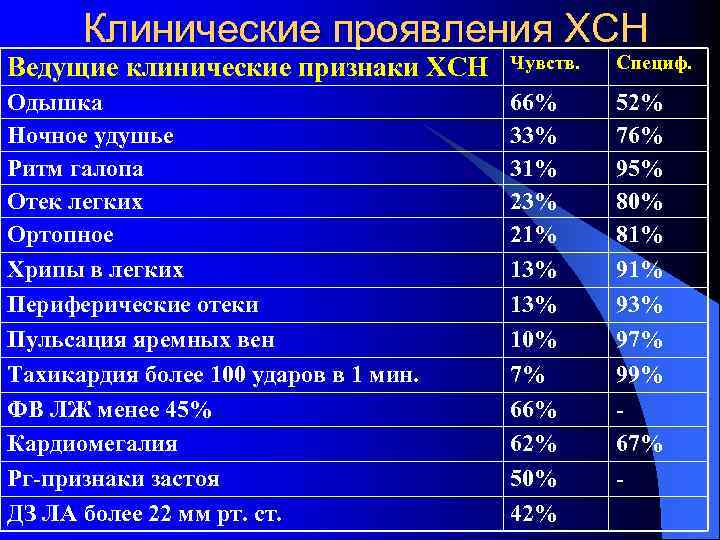 Клинические проявления ХСН Ведущие клинические признаки ХСН Чувств. Специф. Одышка Ночное удушье Ритм галопа Отек легких Ортопное Хрипы в легких Периферические отеки Пульсация яремных вен Тахикардия более 100 ударов в 1 мин. ФВ ЛЖ менее 45% Кардиомегалия Рг-признаки застоя ДЗ ЛА более 22 мм рт. ст. 66% 33% 31% 23% 21% 13% 10% 7% 66% 62% 50% 42% 52% 76% 95% 80% 81% 93% 97% 99% 67% -
Клинические проявления ХСН Ведущие клинические признаки ХСН Чувств. Специф. Одышка Ночное удушье Ритм галопа Отек легких Ортопное Хрипы в легких Периферические отеки Пульсация яремных вен Тахикардия более 100 ударов в 1 мин. ФВ ЛЖ менее 45% Кардиомегалия Рг-признаки застоя ДЗ ЛА более 22 мм рт. ст. 66% 33% 31% 23% 21% 13% 10% 7% 66% 62% 50% 42% 52% 76% 95% 80% 81% 93% 97% 99% 67% -
 Критерии диагноза ХСН 1. 2. 3. Наличие симптомов и/или клинических признаков СН в покое или при нагрузке (одышка, утомляемость и ограничение физической активности, отеки ног). Наличие объективных признаков дисфункции сердца в покое (при исключении других её причин – патологии легких, анемии, почечной недостаточности). Положительный ответ на терапию ХСН (например, диуретики) в сомнительных случаях. Наличие 1 и 2 критериев обязательно.
Критерии диагноза ХСН 1. 2. 3. Наличие симптомов и/или клинических признаков СН в покое или при нагрузке (одышка, утомляемость и ограничение физической активности, отеки ног). Наличие объективных признаков дисфункции сердца в покое (при исключении других её причин – патологии легких, анемии, почечной недостаточности). Положительный ответ на терапию ХСН (например, диуретики) в сомнительных случаях. Наличие 1 и 2 критериев обязательно.
 Электрокардиография Самый доступный метод l Нормальная ЭКГ при ХСН – исключение из правил l Наиболее частые изменения на ЭКГ – признаки ГЛЖ и отклонение ЭОС влево l ЭКГ-признаки объективизации ХСН: рубцы миокарда, блокада ЛН пучка Гиса при ИБС; перегрузка ЛП и ГЛЖ; аритмии, особенно МА; электролитные расстройства, медикаментозные влияния l
Электрокардиография Самый доступный метод l Нормальная ЭКГ при ХСН – исключение из правил l Наиболее частые изменения на ЭКГ – признаки ГЛЖ и отклонение ЭОС влево l ЭКГ-признаки объективизации ХСН: рубцы миокарда, блокада ЛН пучка Гиса при ИБС; перегрузка ЛП и ГЛЖ; аритмии, особенно МА; электролитные расстройства, медикаментозные влияния l
 Лабораторные анализы (стандартные) Гемоглобин, эритроциты, лейкоциты, тромбоциты, СОЭ – анемия, эритроцитоз, воспалительные поражения миокарда l Креатинин и его клиренс (по формуле Cokroft Gault) – первичное поражение почек, АГ, СД, вторичная гипоперфузия почек, передозировка диуретиков и и. АПФ l Глюкоза – СД, гипогликемия l Печеночные ферменты, билирубин – застойная печень l Калий, натрий, кальций, магний l Общий анализ мочи (протеинурия, глюкозурия) – первичное поражение почек, СД l
Лабораторные анализы (стандартные) Гемоглобин, эритроциты, лейкоциты, тромбоциты, СОЭ – анемия, эритроцитоз, воспалительные поражения миокарда l Креатинин и его клиренс (по формуле Cokroft Gault) – первичное поражение почек, АГ, СД, вторичная гипоперфузия почек, передозировка диуретиков и и. АПФ l Глюкоза – СД, гипогликемия l Печеночные ферменты, билирубин – застойная печень l Калий, натрий, кальций, магний l Общий анализ мочи (протеинурия, глюкозурия) – первичное поражение почек, СД l
 Лабораторные (по показаниям) С РБ – воспалительные поражения миокарда l Т 3, Т 4, ТТГ – гипотиреоз, тиреотоксикоз l Мочевина, мочевая кислота l МВ КФК, тропонины – инфаркт миокарда l Д димер – ТЭЛА l
Лабораторные (по показаниям) С РБ – воспалительные поражения миокарда l Т 3, Т 4, ТТГ – гипотиреоз, тиреотоксикоз l Мочевина, мочевая кислота l МВ КФК, тропонины – инфаркт миокарда l Д димер – ТЭЛА l
 Эхокардиография l l l Ведущая доступная безопасная неинвазивная высокоинформативная методика Объективизация сердечной дисфункции и её варианта (систолическая, диастолическая, смешанная) Динамическая оценка состояния сердца и гемодинамики Систолическая дисфункция по ФВ ЛЖ – более 45 50% (по Simpson) Диастолическая дисфункция ЛЖ – трансмитральный диастолический поток и скорость движения МК. Три типа наполнения ЛЖ – с замедленной релаксацией (незначительная ДД), псевдонормальный (умеренная ДД) и рестриктивный (тяжелая ДД)
Эхокардиография l l l Ведущая доступная безопасная неинвазивная высокоинформативная методика Объективизация сердечной дисфункции и её варианта (систолическая, диастолическая, смешанная) Динамическая оценка состояния сердца и гемодинамики Систолическая дисфункция по ФВ ЛЖ – более 45 50% (по Simpson) Диастолическая дисфункция ЛЖ – трансмитральный диастолический поток и скорость движения МК. Три типа наполнения ЛЖ – с замедленной релаксацией (незначительная ДД), псевдонормальный (умеренная ДД) и рестриктивный (тяжелая ДД)
 Эхокардиография при ХСН l Диагностические возможности Эхо. КГ 1. Уточнение причины и осложняющих факторов: характер поражения миокарда и вид дисфункции; состояние клапанного аппарата состояние эндокарда и перикарда патология крупных сосудов, наличие тромбов 2. Параметры оценки (в покое и динамике): глобальная и локальная сократимость размеры полостей и их геометрия толщина полостей, диаметр отверстий параметры внутрисердечных потоков давление в полостях и крупных сосудах чресклапанный градиент давления
Эхокардиография при ХСН l Диагностические возможности Эхо. КГ 1. Уточнение причины и осложняющих факторов: характер поражения миокарда и вид дисфункции; состояние клапанного аппарата состояние эндокарда и перикарда патология крупных сосудов, наличие тромбов 2. Параметры оценки (в покое и динамике): глобальная и локальная сократимость размеры полостей и их геометрия толщина полостей, диаметр отверстий параметры внутрисердечных потоков давление в полостях и крупных сосудах чресклапанный градиент давления
 Дополнительные методы (по показаниям) l l l l Чреспищеводная Эхо. КГ – при низкой информативности трансторакальной Эхо. КГ Стресс Эхо. КГ – уточнение причины ХСН МРТ – недостаточная информативность визуализации Радиоизотопные ФВД – исключение легочного генеза одышки Нагрузочные тесты – оценка функционального состояния Рг графия – признаки кардиомегалии и венозного застоя Натрийуретические пептиды – мозговой НУП и его предшественник
Дополнительные методы (по показаниям) l l l l Чреспищеводная Эхо. КГ – при низкой информативности трансторакальной Эхо. КГ Стресс Эхо. КГ – уточнение причины ХСН МРТ – недостаточная информативность визуализации Радиоизотопные ФВД – исключение легочного генеза одышки Нагрузочные тесты – оценка функционального состояния Рг графия – признаки кардиомегалии и венозного застоя Натрийуретические пептиды – мозговой НУП и его предшественник
 Натрийуретические пептиды Предсердный натрийуретический пептид l Мозговой натрийуретический пептид НУП – маркеры нарушения сократительной функции миокарда, прогностические показатели исхода ХСН. НУП неспецифичны и увеличиваются при заболеваниях почек, АГ, ЛГ, ХОБЛ, циррозе печени, острой дисфункции ЛЖ при ИМ и ХСН. l
Натрийуретические пептиды Предсердный натрийуретический пептид l Мозговой натрийуретический пептид НУП – маркеры нарушения сократительной функции миокарда, прогностические показатели исхода ХСН. НУП неспецифичны и увеличиваются при заболеваниях почек, АГ, ЛГ, ХОБЛ, циррозе печени, острой дисфункции ЛЖ при ИМ и ХСН. l
 Классификация ХСН Классификация по Стражеско Василенко l Классификация NYHA Между ними существуют параллели, но в ряде клинических ситуаций они могут не совпадать. Поэтому в диагнозе возможно использование обеих классификаций. l
Классификация ХСН Классификация по Стражеско Василенко l Классификация NYHA Между ними существуют параллели, но в ряде клинических ситуаций они могут не совпадать. Поэтому в диагнозе возможно использование обеих классификаций. l
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (Стражеско Н. Д. , Василенко В. Х. ) l l I стадия. Период скрытой недостаточности сердца, когда объективные признаки расстройства кровообращения отсутствуют. Они могут быть обнаружены только при физической нагрузке (одышка, быстрая физическая утомляемость, сердцебиение, головная боль и т. д. ). II А стадия. К субъективным явлениям (одышка, сердцебиение) присоеди няются симптомы, выявляемые при осмотре: сердце расширяется за счет миогенной дилатации. При левожелудочковой недостаточности развиваются застойные явления в легких, при правожелудочковой – увеличивается печень, появляются отеки на ногах. Эта стадия обычно обратима, после адекватного лечения все проявления застоя исчезают. II Б стадия. Все выше указанные признаки недостаточности кровообращения резко выражены: тотальная недостаточность кровообращения. III стадия (дистрофическая) Характеризуется глубокими изменениями всех органов, нарушением обмена и питания. Развивается застойный фиброз печени. Кардиомегалия. Асцит. Анасарка. Кахексия.
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (Стражеско Н. Д. , Василенко В. Х. ) l l I стадия. Период скрытой недостаточности сердца, когда объективные признаки расстройства кровообращения отсутствуют. Они могут быть обнаружены только при физической нагрузке (одышка, быстрая физическая утомляемость, сердцебиение, головная боль и т. д. ). II А стадия. К субъективным явлениям (одышка, сердцебиение) присоеди няются симптомы, выявляемые при осмотре: сердце расширяется за счет миогенной дилатации. При левожелудочковой недостаточности развиваются застойные явления в легких, при правожелудочковой – увеличивается печень, появляются отеки на ногах. Эта стадия обычно обратима, после адекватного лечения все проявления застоя исчезают. II Б стадия. Все выше указанные признаки недостаточности кровообращения резко выражены: тотальная недостаточность кровообращения. III стадия (дистрофическая) Характеризуется глубокими изменениями всех органов, нарушением обмена и питания. Развивается застойный фиброз печени. Кардиомегалия. Асцит. Анасарка. Кахексия.
 КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (NYНA) Функцио нальный класс I II IV Определение Больные с заболеванием сердца, но без ограничений физической активности Больные с заболеванием сердца, вызывающим небольшое ограничение физической активности Больные с заболеванием сердца, вызывающим значительное ограничение активности Больные с заболеванием сердца, у которых выполнение даже минимальной физической нагрузки вызывает дискомфорт Потребление Дистанция кислорода, 6 -минутной (VO 2 max) ходьбы, м мл×кг-1×мин-1 426 -550 18, 1 -22, 1 301 -425 14, 1 -18, 0 151 -300 10, 1 -14, 0 < 150 < 10
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (NYНA) Функцио нальный класс I II IV Определение Больные с заболеванием сердца, но без ограничений физической активности Больные с заболеванием сердца, вызывающим небольшое ограничение физической активности Больные с заболеванием сердца, вызывающим значительное ограничение активности Больные с заболеванием сердца, у которых выполнение даже минимальной физической нагрузки вызывает дискомфорт Потребление Дистанция кислорода, 6 -минутной (VO 2 max) ходьбы, м мл×кг-1×мин-1 426 -550 18, 1 -22, 1 301 -425 14, 1 -18, 0 151 -300 10, 1 -14, 0 < 150 < 10
 КЛАССИФИКАЦИЯ ХСН (Общество специалистов по сердечной недостаточности, 2002) Стадии ХСН (не меняются на фоне лечения) I Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция левого желудочка. II А Клинически выраженная стадия II Б III Функциональные классы ХСН (могут измениться на фоне лечения) I Ограничение ФА отсутствует: II привычная ФА не сопровождается быстрой утомляемостью, появлени ем одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровож даться одышкой и/или замедленным восстановлением сил. Незначительное ограничение ФА: в покое симптомы отсутствуют, привычная ФА сопровождается утомляемостью, одышкой или сердцебиением. заболевания (поражения) сердца. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. Тяжелая стадия заболевания III Заметное ограничение ФА: в покое (поражения) сердца. Выраженные симптомы отсутствуют, ФА меньшей изменения гемодинамики в обоих интенсивности по сравнению с кругах кровообращения. Дезадап привычными нагруз ками тивное ремоделирование сердца и сопровождается появлением сосудов. симптомов. Конечная стадия поражения IV Невозможность выполнить какую сердца. Выраженные изменения либо физическую нагрузку без появ гемодинамики и тяжелые (необра ления дискомфорта; симптомы сер тимые) структурные изменения дечной недостаточности присутст органов мишеней (сердца, легких, вуют в покое и усиливаются при ми сосудов головного мозга, почек) нимальной физической активнос ти.
КЛАССИФИКАЦИЯ ХСН (Общество специалистов по сердечной недостаточности, 2002) Стадии ХСН (не меняются на фоне лечения) I Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция левого желудочка. II А Клинически выраженная стадия II Б III Функциональные классы ХСН (могут измениться на фоне лечения) I Ограничение ФА отсутствует: II привычная ФА не сопровождается быстрой утомляемостью, появлени ем одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровож даться одышкой и/или замедленным восстановлением сил. Незначительное ограничение ФА: в покое симптомы отсутствуют, привычная ФА сопровождается утомляемостью, одышкой или сердцебиением. заболевания (поражения) сердца. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. Тяжелая стадия заболевания III Заметное ограничение ФА: в покое (поражения) сердца. Выраженные симптомы отсутствуют, ФА меньшей изменения гемодинамики в обоих интенсивности по сравнению с кругах кровообращения. Дезадап привычными нагруз ками тивное ремоделирование сердца и сопровождается появлением сосудов. симптомов. Конечная стадия поражения IV Невозможность выполнить какую сердца. Выраженные изменения либо физическую нагрузку без появ гемодинамики и тяжелые (необра ления дискомфорта; симптомы сер тимые) структурные изменения дечной недостаточности присутст органов мишеней (сердца, легких, вуют в покое и усиливаются при ми сосудов головного мозга, почек) нимальной физической активнос ти.
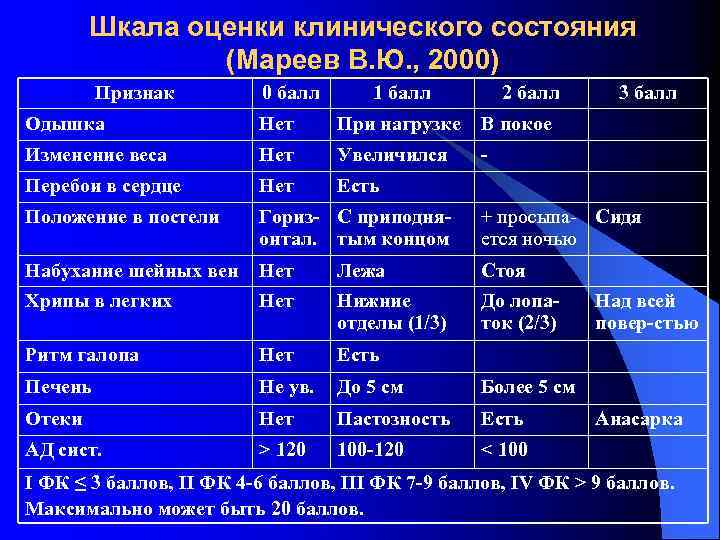 Шкала оценки клинического состояния (Мареев В. Ю. , 2000) Признак 0 балл 1 балл 2 балл 3 балл Одышка Нет При нагрузке В покое Изменение веса Нет Увеличился - Перебои в сердце Нет Есть Положение в постели Гориз- С приподняонтал. тым концом + просыпа Сидя ется ночью Набухание шейных вен Нет Лежа Стоя Хрипы в легких Нет Нижние отделы (1/3) До лопаток (2/3) Ритм галопа Нет Есть Печень Не ув. До 5 см Более 5 см Отеки Нет Пастозность Есть АД сист. > 120 100 -120 < 100 Над всей повер-стью Анасарка I ФК ≤ 3 баллов, II ФК 4 -6 баллов, III ФК 7 -9 баллов, IV ФК > 9 баллов. Максимально может быть 20 баллов.
Шкала оценки клинического состояния (Мареев В. Ю. , 2000) Признак 0 балл 1 балл 2 балл 3 балл Одышка Нет При нагрузке В покое Изменение веса Нет Увеличился - Перебои в сердце Нет Есть Положение в постели Гориз- С приподняонтал. тым концом + просыпа Сидя ется ночью Набухание шейных вен Нет Лежа Стоя Хрипы в легких Нет Нижние отделы (1/3) До лопаток (2/3) Ритм галопа Нет Есть Печень Не ув. До 5 см Более 5 см Отеки Нет Пастозность Есть АД сист. > 120 100 -120 < 100 Над всей повер-стью Анасарка I ФК ≤ 3 баллов, II ФК 4 -6 баллов, III ФК 7 -9 баллов, IV ФК > 9 баллов. Максимально может быть 20 баллов.
 Цели лечения ХСН Предотвращение развития симптомной ХСН l Устранение симптомов ХСН l Замедление прогрессирования ХСН путем защиты сердца и органов-мишеней (мозг, почки, сосуды, печень, легкие) l Улучшение качества жизни l Уменьшение госпитализаций и расходов l Улучшение прогноза l
Цели лечения ХСН Предотвращение развития симптомной ХСН l Устранение симптомов ХСН l Замедление прогрессирования ХСН путем защиты сердца и органов-мишеней (мозг, почки, сосуды, печень, легкие) l Улучшение качества жизни l Уменьшение госпитализаций и расходов l Улучшение прогноза l
 Экономические затраты на ХСН l В 2001 году в РФ 45 рублей/сутки на 1 больного l Общие затраты 130 млрд. рублей в год l 62, 5% средств на госпитальный этап l В США – 38 млрд. $ в год l Средняя продолжительность жизни больного с декомпенсацией ХСН не превышает 5 лет
Экономические затраты на ХСН l В 2001 году в РФ 45 рублей/сутки на 1 больного l Общие затраты 130 млрд. рублей в год l 62, 5% средств на госпитальный этап l В США – 38 млрд. $ в год l Средняя продолжительность жизни больного с декомпенсацией ХСН не превышает 5 лет
 Пути достижения целей лечения l Диета l Физическая активность l Психологическая реабилитация, наблюдение врача (не кардиолога!), организация школы для больных ХСН l Медикаментозная терапия l Электрофизиологические методы l Хирургические и механические методы
Пути достижения целей лечения l Диета l Физическая активность l Психологическая реабилитация, наблюдение врача (не кардиолога!), организация школы для больных ХСН l Медикаментозная терапия l Электрофизиологические методы l Хирургические и механические методы
 Диета Ограничение потребления соли (меньше 3 г/с) l Водный режим (от 1, 5 до 2 л), ограничение только при декомпенсированной ХСН на вв введении диуретиков l Контроль веса, как при избытке веса, так и при дефиците l Нутритивная поддержка – питательные смеси l Алкоголь – до 20 мл этанола, кроме алкогольной миокардиодистрофии l
Диета Ограничение потребления соли (меньше 3 г/с) l Водный режим (от 1, 5 до 2 л), ограничение только при декомпенсированной ХСН на вв введении диуретиков l Контроль веса, как при избытке веса, так и при дефиците l Нутритивная поддержка – питательные смеси l Алкоголь – до 20 мл этанола, кроме алкогольной миокардиодистрофии l
 Физическая активность Физическая реабилитация показана всем стабильным больным, независимо от ФК ХСН l Физическая реабилитация противопоказана: активный миокардит стеноз клапанов ВПС с цианозом аритмии высоких градаций стенокардия с низкой ФВ l
Физическая активность Физическая реабилитация показана всем стабильным больным, независимо от ФК ХСН l Физическая реабилитация противопоказана: активный миокардит стеноз клапанов ВПС с цианозом аритмии высоких градаций стенокардия с низкой ФВ l
 Объем физических нагрузок l l I ФК – упражнения для мышц с утяжелением, ходьба, бег на месте, велоэргометр или тредмил с нулевой нагрузкой, плавание брассом II ФК - упражнения для мышц с утяжелением, ходьба, велоэргометр или тредмил с нулевой нагрузкой III ФК - упражнения для мышц, ходьба, велоэргометр или тредмил с нулевой нагрузкой, дыхательные упражнения IV ФК - упражнения для мелких групп мышц, дыхательные упражнения
Объем физических нагрузок l l I ФК – упражнения для мышц с утяжелением, ходьба, бег на месте, велоэргометр или тредмил с нулевой нагрузкой, плавание брассом II ФК - упражнения для мышц с утяжелением, ходьба, велоэргометр или тредмил с нулевой нагрузкой III ФК - упражнения для мышц, ходьба, велоэргометр или тредмил с нулевой нагрузкой, дыхательные упражнения IV ФК - упражнения для мелких групп мышц, дыхательные упражнения
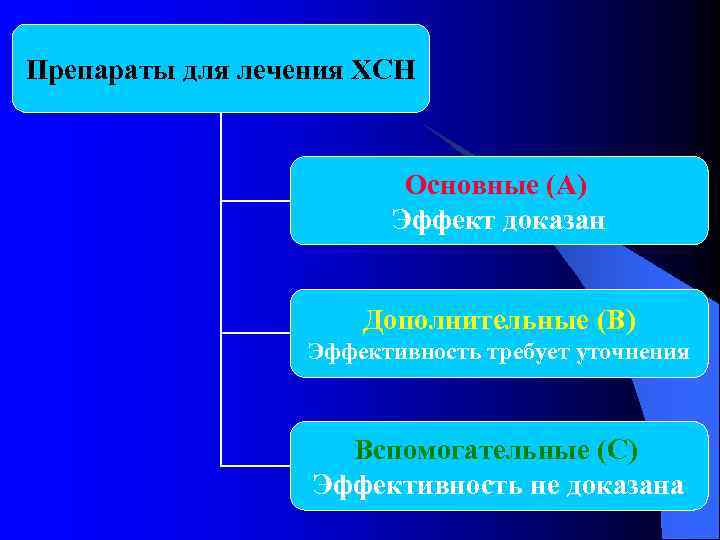 Препараты для лечения ХСН Основные (А) Эффект доказан Дополнительные (В) Эффективность требует уточнения Вспомогательные (С) Эффективность не доказана
Препараты для лечения ХСН Основные (А) Эффект доказан Дополнительные (В) Эффективность требует уточнения Вспомогательные (С) Эффективность не доказана
 Особенности ХСН у женщин Женщины с ХСН старше, чем мужчины l Ведущая причина ХСН – ГБ и СД l Чаще диастолическая СН l Чаще ХСН сопровождается депрессией l Чаще используют НПВП l Чаще госпитализируются l
Особенности ХСН у женщин Женщины с ХСН старше, чем мужчины l Ведущая причина ХСН – ГБ и СД l Чаще диастолическая СН l Чаще ХСН сопровождается депрессией l Чаще используют НПВП l Чаще госпитализируются l
 Основные препараты Ингибиторы АПФ (эналаприл, каптоприл, фозиноприл, лизиноприл, рамиприл, периндоприл, квинаприл, спираприл) l Бета-блокаторы (бисопролол, метопролол сукцинат, карведилол, небиволол) l Антагонисты альдостерона (спиронолактон) l Диуретики (гипотиазид, фуросемид, урегит, буметанид, торасемид, диакарб) l Гликозиды (дигоксин) l Антагонисты рецепторов ангиотензина II (кандесартан) l
Основные препараты Ингибиторы АПФ (эналаприл, каптоприл, фозиноприл, лизиноприл, рамиприл, периндоприл, квинаприл, спираприл) l Бета-блокаторы (бисопролол, метопролол сукцинат, карведилол, небиволол) l Антагонисты альдостерона (спиронолактон) l Диуретики (гипотиазид, фуросемид, урегит, буметанид, торасемид, диакарб) l Гликозиды (дигоксин) l Антагонисты рецепторов ангиотензина II (кандесартан) l
 Дополнительные средства Статины – у больных с ХСН ишемического генеза l Антикоагулянты низкомолекулярные гепарины у больных на постельном режиме оральные непрямые антикоагулянты (варфарин) у больных с МА. Нельзя заменять их на антитромботические средства (аспирин, клопидогрель) l
Дополнительные средства Статины – у больных с ХСН ишемического генеза l Антикоагулянты низкомолекулярные гепарины у больных на постельном режиме оральные непрямые антикоагулянты (варфарин) у больных с МА. Нельзя заменять их на антитромботические средства (аспирин, клопидогрель) l
 Вспомогательные средства l l l Периферические вазодилататоры (нитраты) – при наличии стенокардии Блокаторы кальция (амлодипин, фелодипин) – стенокардия, АГ, ЛГ, клапанная регургитация Антиаритмические средства (амиодарон, соталол) – I-II ФК ХСН, опасные желудочковые аритмии Антиагреганты – негативное влияние АСК на и. АПФ, диуретики, бета-блокаторы. Необходимо также избегать назначение НПВП. Негликозидные инотропные препараты (добутамин, левосимендан) – при критическом ухудшении состояния больного
Вспомогательные средства l l l Периферические вазодилататоры (нитраты) – при наличии стенокардии Блокаторы кальция (амлодипин, фелодипин) – стенокардия, АГ, ЛГ, клапанная регургитация Антиаритмические средства (амиодарон, соталол) – I-II ФК ХСН, опасные желудочковые аритмии Антиагреганты – негативное влияние АСК на и. АПФ, диуретики, бета-блокаторы. Необходимо также избегать назначение НПВП. Негликозидные инотропные препараты (добутамин, левосимендан) – при критическом ухудшении состояния больного
 Препараты, не рекомендованные при ХСН l НПВП (селективные и неселективные) l Глюкокотикостероиды l Трициклические антидепрессанты l Антиаритмические I класса l Блокаторы кальция короткодействующие (нифедипин, верапамил, дилтиазем, l Нитраты, гидралазин
Препараты, не рекомендованные при ХСН l НПВП (селективные и неселективные) l Глюкокотикостероиды l Трициклические антидепрессанты l Антиаритмические I класса l Блокаторы кальция короткодействующие (нифедипин, верапамил, дилтиазем, l Нитраты, гидралазин
 Хирургическое лечение АКШ и МКШ – нет убедительных данных об эффективности l Клапанная коррекция – улучшает состояние больных l Кардиомиопластика – не рекомендуется l Частичная вентрикулотомия – не рекомендуется l Трансплантация сердца – хорошая эффективность, улучшение прогноза, но есть ограничения и противопоказания l Механические – ограничительная эластичная сетка вокруг сердца l
Хирургическое лечение АКШ и МКШ – нет убедительных данных об эффективности l Клапанная коррекция – улучшает состояние больных l Кардиомиопластика – не рекомендуется l Частичная вентрикулотомия – не рекомендуется l Трансплантация сердца – хорошая эффективность, улучшение прогноза, но есть ограничения и противопоказания l Механические – ограничительная эластичная сетка вокруг сердца l
 Электрофизиологические методы Имплантация кардиостимулятора в режиме «по требованию» l Ресинхронизация работы сердца – трехкамерная стимуляция сердца (ПП, ПЖ и ЛЖ) с установкой оптимальной АВзадержкой l Имплантация кардиовертерадефибрилятора в сочетании с сердечной ресинхронизацией – улучшение прогноза на 43% l
Электрофизиологические методы Имплантация кардиостимулятора в режиме «по требованию» l Ресинхронизация работы сердца – трехкамерная стимуляция сердца (ПП, ПЖ и ЛЖ) с установкой оптимальной АВзадержкой l Имплантация кардиовертерадефибрилятора в сочетании с сердечной ресинхронизацией – улучшение прогноза на 43% l


