955f67e3878dbc7fcf7e3c5c04b851f6.ppt
- Количество слайдов: 107

Хроническая сердечная недостаточность

l. ХСН – неспособность сердца обеспечивать гемодинамику на уровне метаболических потребностей организма

l СН может развиться в результате различных заболеваний сердечно–сосудистой системы – поражения миокарда любой этиологии, нарушений ритма и проводимости сердца, патологии клапанов, заболеваний перикарда и т. д. l Самыми частыми причинами СН являются ИБС и ИМ, которые встречаются у 60– 70 % больных и ассоциируются прежде всего с нарушением систолической функции ЛЖ. l Среди других причин развития ХСН следует отметить дилатационную кардиомиопатию и ревматические пороки сердца.

l В старших возрастных группах (старше 60 лет) в основе развития СН наряду с ИБС ведущую роль приобретает АГ и гипертензивное сердце, связанные с развитием диастолических нарушений, вследствие возрастного уменьшения мышечной ткани и повышенного отложения фиброзной ткани в миокарде. l Одной из важных причин ХСН в старших возрастных группах является СД 2 типа, который вместе с АГ способствуют увеличению количества пациентов с ХСН с сохраненной систолической функцией ЛЖ
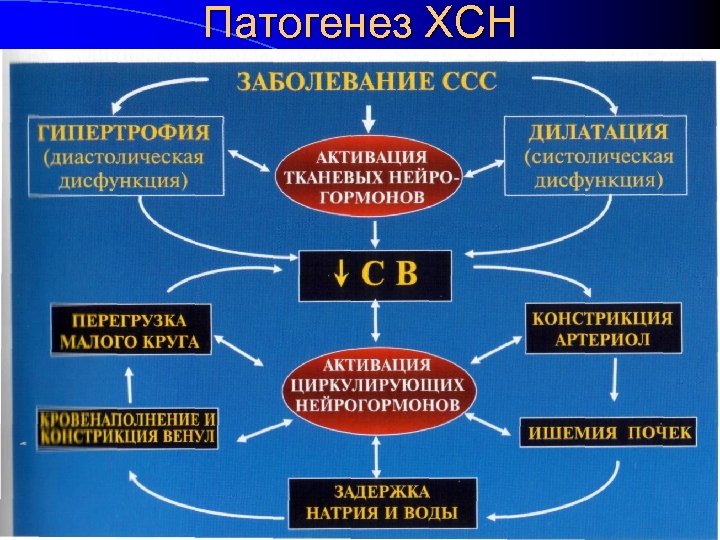
Патогенез ХСН

Диагностика ХСН. Наличие критериев 1 и 2 обязательно во всех случаях 1 Наличие симптомов и/или клинических признаков СН (в покое или при нагрузке) 2 Наличие объективных признаков дисфункции сердца (в покое) 3 Положительный ответ на терапию ХСН

Субъективные симптомы ХСН: l Одышка и слабость при физической нагрузке l Ортопноэ (появление или усиление одышки в положении лежа) l Ночная пароксизмальная одышка l Кашель (чаще непродуктивный, возникающий в положении лежа и/или при физической нагрузке) l Никтурия l Чувство тяжести в правом подреберье

Аускультативные и объективные симптомы заставляющие заподозрить ХСН: l Расширение перкуторных границ сердца l Тахипноэ, Тахисистолия l Двусторонние влажные хрипы в нижних отделах легких l Набухание шейных вен l III протодиастолический тон l Акцент II тона над легочной артерией l Гепатомегалия l Двусторонние периферические отеки и/или асцит l Аускультативные и перкуторные признаки гидроторакса

ОСНОВНЫЕ ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ ПРИ ХСН МЕТОД ВОЗМОЖНОСТИ Эхокардиография Уточнение этиологии ХСН Определение характера и выраженности дисфункции ЛЖ Рентгенологическое исследование грудной клетки Выявление увеличения размеров сердца и наличия застойных явлений в малом круге кровообращения Проведение дифференциальной диагностики с заболеваниями дыхательной системы Диагностика и контроль эффективности лечения таких осложнений ХСН, как гидроторакс, застойная пневмония, тромбоэмболия легочной артерии Рутинная ЭКГ, СХМЭКГ Иногда уточнение причины ХСН Высокая (> 90%) вероятность исключения ХСН в случае нормальной ЭКГ Контроль эффективности и безопасности лечения дигоксином, бета – блокаторами, амиодароном, диуретиками (ритм, проводимость, желудочковые аритмии; признаки насыщения гликозидами; интервал QТ; метаболические нарушения)

Критерии, используемые при определении диагноза ХСН Симптомы (жалобы) Клинические признаки -Одышка (от -Застой в легких (хрипы, незначительной до рентгенологическая удушья) картина) -Периферические отеки -Быстрая -Тахикардия (>90– 100 уд утомляемость в минуту) -Набухание/пульсация -Сердцебиение яремных вен -Гепатомегалия -Кашель -Ритм галопа -Кардиомегалия -Ортопноэ Объективные признаки дисфункции сердца -изменения на ЭКГ -застойные явления при Rõ ОГК -Систолическая или диастолическая дисфункция ЛЖ (по данным Эхо-КГ и допплер-Эхо. КГ) -Гиперактивность НУП
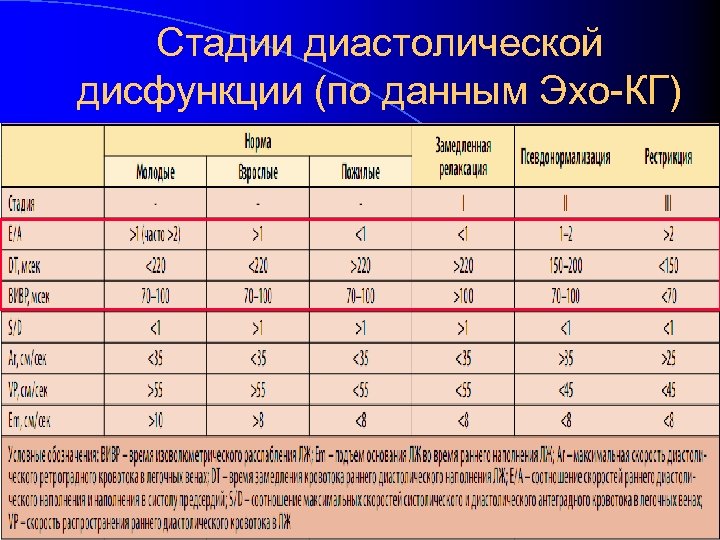
Стадии диастолической дисфункции (по данным Эхо-КГ)
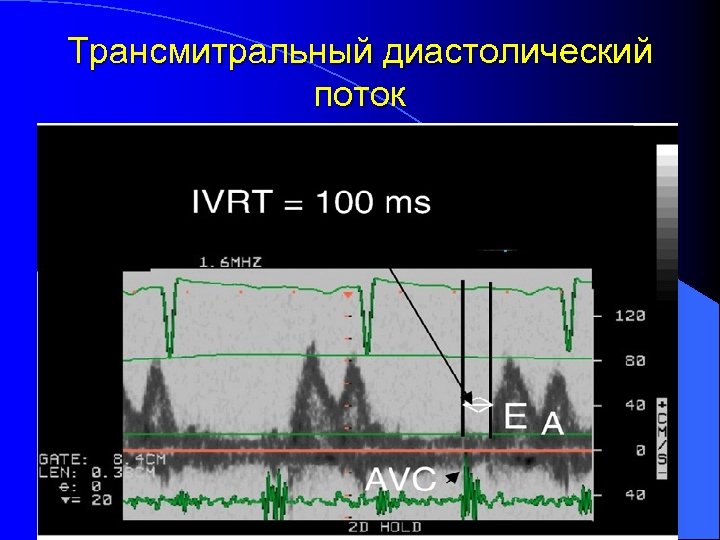
Трансмитральный диастолический поток

Патогенез диастолической СН Mandinov et al. , 1999

ХСН с сохранённой функцией ЛЖ: ØНаличие клиники ХСН при ФВ>40% Диастолическая ХСН: ØНаличие клиники ХСН при ФВ>40% недилатированного ЛЖ; ØНаличие объективных признаков нарушения диастолической функции ЛЖ (доплер. ЭХО-КГ); Может наблюдаться при: þХроническое легочное сердце; ØОстутствие ХЛС. þСтойкая брадисистолия; Может наблюдаться при: þВыраженная митральная þАГ с гипертрофией ЛЖ; или аортальная þГКМП; регургитация; þАортальный стеноз; þВыраженная анемия; þИБС; þРестриктивные поражения миокарда; þТиреотоксикоз. þТахисистолия; þПерикардиты.

МЕТОДЫ ВЫЯВЛЕНИЯ ГЛЖ МР-томография - самый точный метод, но редко используется из-за дороговизны. При ЭКГ - наиболее используемыми являются 2 критерия: 1. Индекс Соколова-Лайона: RV 5, 6 + SV 1, 2 ≥ 35 мм (у пациентов старше 40 лет) и ≥ 45 мм (у пациентов моложе 40 лет). Специфичность индекса Соколова. Лайона достигает 100 %, хотя чувствительность не превышает 22 %. 2. Корнельский вольтажный индекс: Ra. VL + SV 3 > 28 мм у мужчин и Ra. VL + SV 3 > 20 мм у женщин. Чувствительность этого индекса несколько выше (42 %), чем индекса Соколова-Лайона, а специфичность составляет 96 %.

Эхо КГ - более чувствительный метод, который позволяет определить морфологию сердца и форму гипертрофии (ассиметрическая, концентрическая, ремоделированная). Эхо. КГ критериями ГЛЖ являются: v Гипертрофия стенок ЛЖ (ТЗСЛЖ и/или ТМЖП>1, 2 см) v Увеличение ММЛЖ (ИММЛЖ ≥ 134 г/м 2 у мужчин и 110 г/м 2 у женщин)
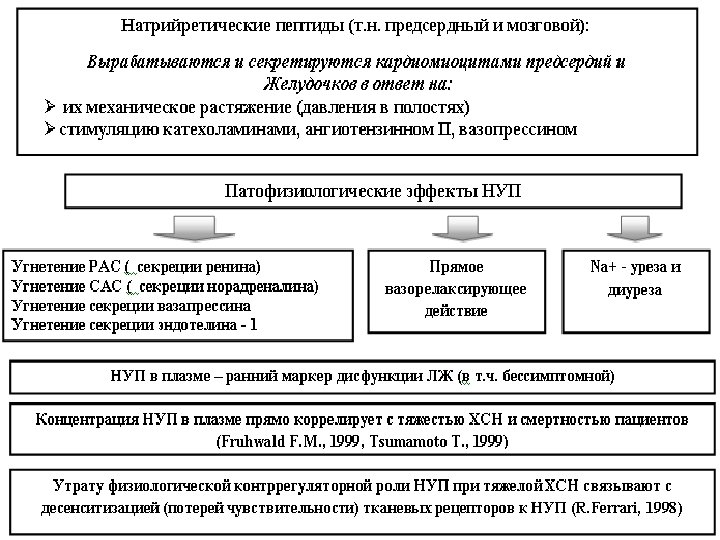

l В настоящее время полностью доказана тесная связь между тяжестью сердечной дисфункции (прежде всего ЛЖ) и содержанием натрий– уретических пептидов в плазме, что позволяет рекомендовать определение концентрации этих пептидов в качестве "лабораторного теста" ХСН. l В настоящее время наиболее полно охарактеризованы N–концевой предсердный натрий–уретический пептид (ПНП или ANP), мозговой натрий–уретический пептид (МНУП или BNP) и его предшественник - N–концевой МНУП (NT–pro BNP).

Определение НУП (МНУП, NT– pro BNP) позволяет: l проводить эффективный скрининг среди ранее нелеченных больных, подозрительных в плане наличия дисфункции ЛЖ l проводить дифференциальную диагностику сложных форм ХСН (диастолической, асимптоматической) l точно оценивать выраженность ЛЖ дисфункции l определять показания к терапии ХСН и оценивать ее эффективность l оценивать долгосрочный прогноз ХСН

l "нормальный" уровень НУП зависит от возраста, пола обследуемого, методики измерения и т. д. l В случае обнаружения повышенного содержания (для МНУП>100 pg/ml; для NT– pro BNP>125 pg/ml) пациент должен пройти Эхо. КГ или любое другое исследование по оценке функции сердца. l При содержании пептидов менее указанной величины следует рассмотреть другие причины одышки

Клинические и рентгенологические критерии разграничения систолической и диастолической дисфункции ЛЖ Клинические и рентгенологиче ские данные Систолическая дисфункция ЛЖ Диастолическая дисфункция ЛЖ Этиологические причины СН 1. Первичное поражение миокарда (обширный ИМ, ДКМП, диффузный миокардит) 2. Конечная стадия гипертензивного сердца, аортальных пороков, митральной недостаточности 1. Гипертрофия и нарушение релаксации ЛЖ при гипертензивном сердце, ГКМП, аортальном стенозе 2. Рестриктивные поражения миокарда Перкуссия Кардиомегалия Расширение границ сердечной тупости отсутствует или умеренное Аускультация Тоны приглушены, нередко III протодиастолический тон Тоны чаще обычной звучности, иногда III пресистолический (предсердный) тон Рентгенография Кардиоторакальный индекс менее более 50 %

Эхокардиографические критерии разграничения систолической и диастолической дисфункции ЛЖ Показатели ультразвукового исследования сердца Систолическая дисфункция ЛЖ Диастолическая дисфункция ЛЖ ФВЛЖ менее 40 -45 % более 45 - 50 % (при ГКМП - повышена) Дилатация ЛЖ выраженная отсутствует или незначительная Дилатация левого предсердия характерна Толщина стенок ЛЖ нормальная утолщение или истончение Тип наполнения ЛЖ по рестриктивный данным исследования трансмитрального кровотока (показатель Е/А) гипертрофический или псевдонормальный

Основные направления терапии больных с диастолической СН: 1. Улучшение расслабления ЛЖ (ИАПФ, БРА, антагонисты Са) 2. Регресс гипертрофии ЛЖ и улучшение податливости стенок (уменьшение толщины миокарда и избытка коллагена в нём – ИАПФ, БРА, спиронолактон) 3. Поддержка компенсаторной функции предсердий и контроль сердечного ритма (ß -блокаторы) 4. Уменьшение застоя в лёгких за счёт уменьшения ОЦК (диуретики)

l l l Лечение СН, обусловленной диастолической дисфункцией 1. Устранить тахиаритмии и восстановить синусовый ритм 2. Начинать с назначения β–адреноблокатора для снижения частоты сердечных сокращений и увеличения длительности диастолы. С той же целью можно назначить верапамил. При подозрении на ишемию возможно применение нитратов. 3. Диуретики следует применять осторожно, чтобы не снизить преднагрузку и не уменьшать тем самым ударного и минутного объемов крови. 4. Ингибиторы АПФ непосредственно улучшают расслабление желудочков и оказывают отсроченное действие, приводя к обратному развитию гипертрофии. 5. Сердечные гликозиды противопоказаны, так как они могут еще больше снизить диастолическое расслабление желудочков.
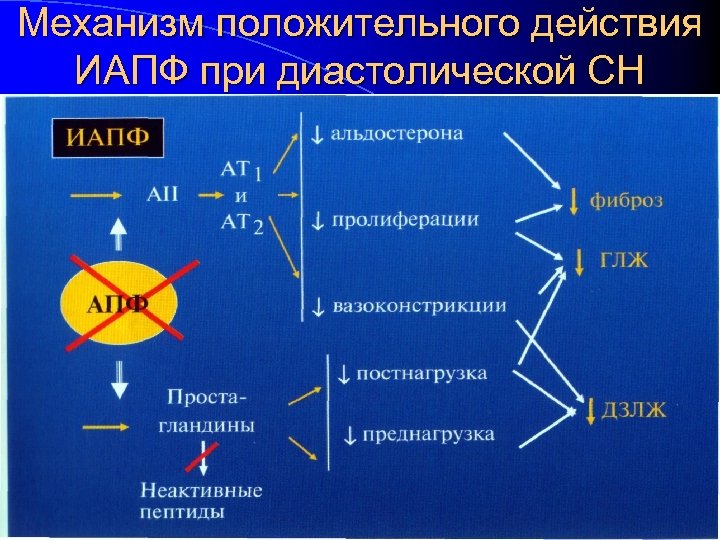
Механизм положительного действия ИАПФ при диастолической СН
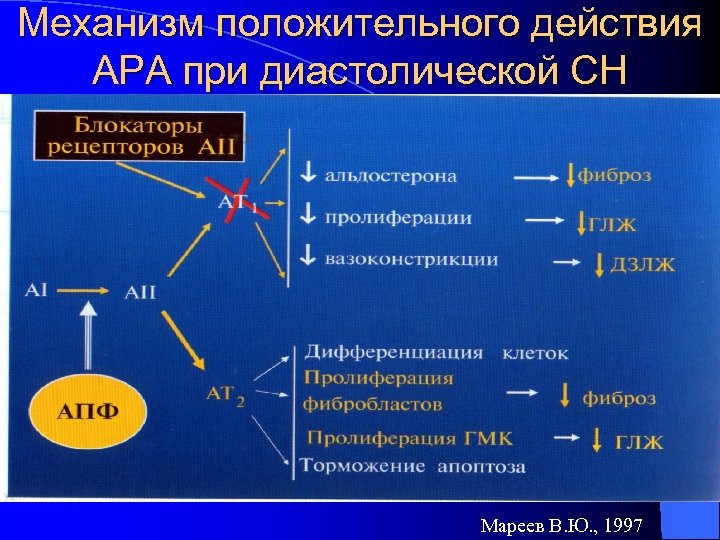
Механизм положительного действия АРА при диастолической СН Мареев В. Ю. , 1997

Лечение СН с сохранённой ФВ ЛЖ: l Лечение основного заболевания l Контроль ЧСС l Гемодинамическая разгрузка

Стадии ХСН (могут ухудшаться, несмотря на лечение) l I ст - Начальная стадия поражения сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ. l IIА ст - Клинически выраженная стадия поражения сердца. Нарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. l IIБст - Тяжелая стадия поражения сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. l III ст - Конечная стадия поражения сердца. Выраженные изменения гемодинамики и необратимые структурные изменения органов–мишеней (сердца, легких, сосудов, головного мозга, почек). Финальная стадия ремоделирования органов.

Функциональные классы кардиологических пациентов по критериям Нью-Йоркской Ассоциации сердца l Функциональный класс I - пациенты с заболеванием l Функциональный класс III - пациенты с заболеванием l Функциональный класс IV - пациенты с заболеванием сердца, у которых обычные физические нагрузки не вызывают одышки, утомления или сердцебиения. сердца и умеренным ограничением физической активности. При обычных физических нагрузках наблюдаются одышка, усталость и сердцебиение. сердца и выраженным ограничением физической активности. В состоянии покоя жалобы отсутствуют, но даже при незначительных физических нагрузках появляются одышка, усталость и сердцебиение. сердца, у которых любой уровень физической активности вызывает указанные выше субъективные симптомы. Последние возникают и в состоянии покоя.

l Условия проведения теста 6 -минутной ходьбы крайне просты: размеченный через 10 метров коридор, часы с секундной стрелкой и четкое объяснение задачи больному: он должен пройти по этому коридору в приемлемо быстром для него темпе максимальную дистанцию за 6 минут (если больной остановится для отдыха, затраченное на это время включается в общий зачет). l Данные исследований свидетельствуют о высокой корреляционной связи теста с ФК ХСН и прогностической значимости: пройденная дистанция <300 м соответствует неблагоприятному прогнозу.
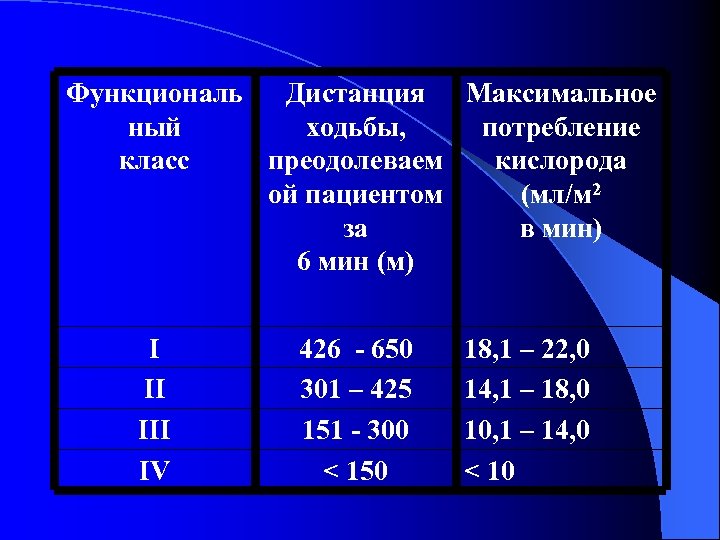
Функциональ Дистанция Максимальное ный ходьбы, потребление класс преодолеваем кислорода ой пациентом (мл/м 2 за в мин) 6 мин (м) I II IV 426 - 650 301 – 425 151 - 300 < 150 18, 1 – 22, 0 14, 1 – 18, 0 10, 1 – 14, 0 < 10

ФАКТОРЫ УСКОРЯЮЩИЕ ПРОГРЕССИРОВАНИЕ СН l Ишемия миокарда и ИМ l АГ, аритмия, инфекции, анемия, беременность, пороки сердца, болезни щитовидной железы l Перегрузка сердца объемом, перегрузка темпом l Токсические вещества (алкоголь, никотин) l Некоторые лекарственные вещества НПВП, антагонисты кальция, антиаритмики I класса l Несоблюдение диетических рекомендаций, режима приема лекарств

Влияние современных способов лечения ХСН на прогноз выживания и качество жизни /сартаны Спиронолактон

Цели терапии сердечной недостаточности: Предотвращение – главная цель: a. b. 2. 3. 4. предотвращение и/или контроль течения ССЗ-предшественников ХСН предотвращение прогрессирования уже существующей ХСН Профилактика аритмической смерти Поддержание или улучшение качества жизни Повышение выживаемости

лечение l Диета l Режим физической активности l Медикаментозная терапия l Электрофизиологические методы терапии l Хирургические методы лечения

диета При ХСН рекомендуется ограничение приема поваренной соли l I ФК – не употреблять соленой пищи (до 3 г Na. Cl); II ФК – плюс не досаливать пищу (до 1, 5 г Na. Cl); III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли (<1, 0 г Na. Cl). l Ограничение потребления жидкости актуально только в крайних ситуациях: при декомпенсированной ХСН, требующей в/в введения диуретиков. В обычных ситуациях объем жидкости не рекомендуется увеличивать более 2 л/сутки (минимум приема жидкости – 1, 5 л/сут). l Пища должна быть калорийной, легко усваиваться, с достаточным содержанием витаминов, белка. l

Лекарства, которые не рекомендуется назначать больным с застойной ХСН Класс препаратов Мотивация Нестероидные противовоспалительные средства (ингибиторы ЦОГ). Ухудшение почечного кровотока, задержка жидкости. Снижение эффективности ИАПФ. Антиаритмические средства I класса. Снижение сократительной способности миокарда, увеличение летальности при длительном приеме. Антагонисты кальция (верапамил, дилтиазем, производные дигидропиридина I поколения)* Негативный инотропный эффект. Симпато – адреналовая активация (дигидропиридины). Глюкокортикоиды. Задержка жидкости, гипокалиемия. Трициклические антидепресанты; препараты лития. Снижение сократительной способности миокарда. * Предосторожность касается систолической дисфункции ЛЖ (ФВ <40)

Основные (базисные) ЛС, эффективность и безопасность применения которых у больных ХСН хорошо доказана и не вызывает сомнений: ингибиторы АПФ и/или АРА ІІ; 2. ß-адреноблокаторы; 3. диуретики; 4. сердечные гликозиды; 1. 5. антагонисты рецепторов
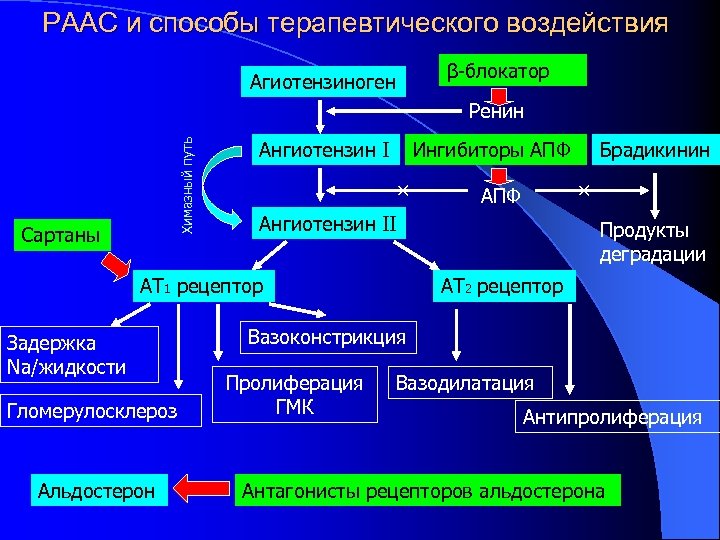
РААС и способы терапевтического воздействия β-блокатор Агиотензиноген Химазный путь Ренин Сартаны Ангиотензин І Ингибиторы АПФ × Задержка Na/жидкости Гломерулосклероз Альдостерон × АПФ Ангиотензин ІІ АТ 1 рецептор Брадикинин Продукты деградации АТ 2 рецептор Вазоконстрикция Пролиферация ГМК Вазодилатация Антипролиферация Антагонисты рецепторов альдостерона

Ингибиторы АПФ являются “золотым стандартом” терапии больных ХСН (T. Cohn, 1988, E. Braunwald, 1991)
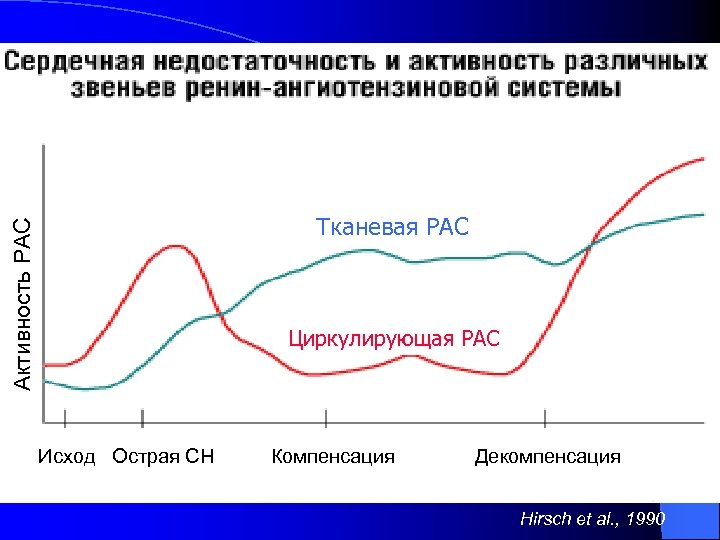
Активность РАС Тканевая РАС Циркулирующая РАС Исход Острая СН Компенсация Декомпенсация Hirsch et al. , 1990

Главные механизмы действия ИАПФ при ХСН: l ослабление нейрогуморальных, вазоконстрикторного и антидиуретического звеньев и усиление вазодилатирующего компонентов ХСН; l l l расширение периферических сосудов, снижение пред- и постнагрузки на сердце; снижение АД и урежение ЧСС; уменьшение дилатации камер сердца, регресс гипертрофии миокарда (замедление процесса ремоделирования); увеличение сократительной способности миокарда и сердечного выброса, улучшение диастолического наполнения желудочков сердца; диуретическое и нефропротекторное действие, снижение клубочковой гипертензии; предотвращение электролитного дисбаланса и антиаритмический эффект; улучшение функции эндотелия и антиишемический эффект.

1. ИАПФ рекомендованы, как препараты первой линии у пациентов со сниженной систолической функцией ЛЖ (ФВ <40– 45%) как при наличии так и при отсутствии симптоматики (Класс I, уровень А). 2. ИАПФ необходимо титровать до доз, которые показали свою эффективность в крупных трайловых исследованиях (Класс I, уровень А).

3. Асимптоматичные пациенты с документированной дисфункцией ЛЖ должны получать ИАПФ с целью замедления/предотвращения развития СН. ИАПФ снижают риск ИМ и внезапной смерти у таких больных (Класс I, уровень А). 4. При отсуствии задержки жидкости ИАПФ назначаются самостоятельно, при наличии отёков – в комбинации с диуретиками (Класс I, уровень В).

Преимущества ингибиторов АПФ перед сердечными гликозидами 1. Возможность их применения при синусовом ритме. 2. Возможность применения при брадикардии, синдроме слабости синусового узла и синдроме WPW. 3. Возможность применения при гипокалиемии и при необходимости назначения больших доз диуретиков. 4. Одновременный антигипертензивный эффект. 5. Возможность использования при дилятационной кардиомиопатии. 6. Возможность применения при наличии частой желудочковой экстрасистолии, при постинфарктном кардиосклерозе, аневризме левого желудочка.

Свод правил по использованию ИАПФ при ХСН l ИАПФ показаны всем больным ХСН: при любой этиологии и при любой стадии процесса. l ИАПФ эффективны даже при начальных стадиях ХСН и при бессимптомной дисфункции ЛЖ, а также при ХСН с сохраненной систолической функцией сердца. l Не назначение ИАПФ больным ХСН не может считаться оправданным и ведет к сознательному повышению риска смерти больных! l До назначения ИАПФ следует исключить двусторонний стеноз почечных артерий и тяжелую анемию (ИАПФ могут снижать уровень гемоглобина) l ИАПФ также противопоказаны при повышении уровня креатинина >300 мкмоль/л

Начальная и поддерживающая дозы ингибиторов АПФ при лечении больных с хронической сердечной недостаточностью Препарат Начальная доза, мг/сут Целевая доза, мг/сут 2, 5 - 10 10 (в 2 приёма) Лизиноприл 2, 5 5 – 20 Рамиприл 1, 25 – 2, 5 - 5 (в 2 приёма) Каптоприл 6, 25 (в 3 приёма) 25 - 50 (в 3 приёма) Трандолаприл 1 4 Эналаприл в рекомендациях ЕОК по лечению СН остались лишь те препараты, которые подтвердили свое положительное влияние на прогноз у больных в крупнейших многоцентровых исследованиях.

Эналаприл – наиболее изученный ИАПФ: l имеет высший уровень доказательств эффективности при СН в своем классе; l. В исследовании SOLVD Prevention (1995 -2003) было показано снижение риска перехода асимптоматической дисфункции левого желудочка в симптомную ХСН на 37%.
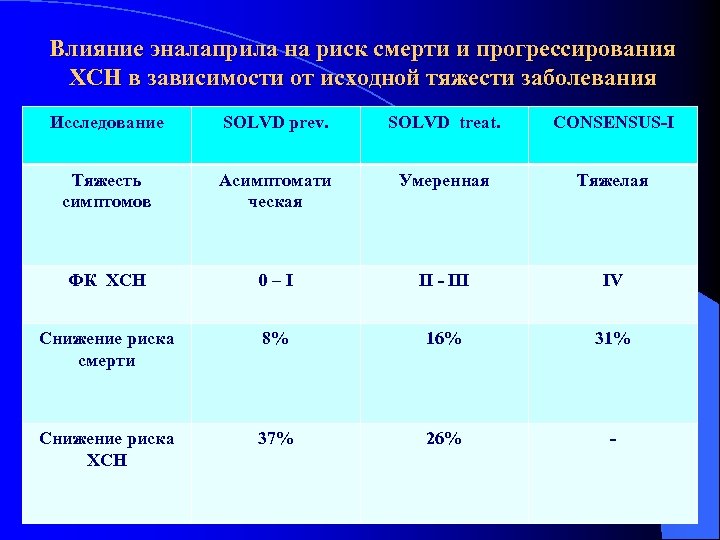
Влияние эналаприла на риск смерти и прогрессирования ХСН в зависимости от исходной тяжести заболевания Исследование SOLVD prev. SOLVD treat. CONSENSUS-I Тяжесть симптомов Асимптомати ческая Умеренная Тяжелая ФК ХСН 0–I II - III IV Снижение риска смерти 8% 16% 31% Снижение риска ХСН 37% 26% -
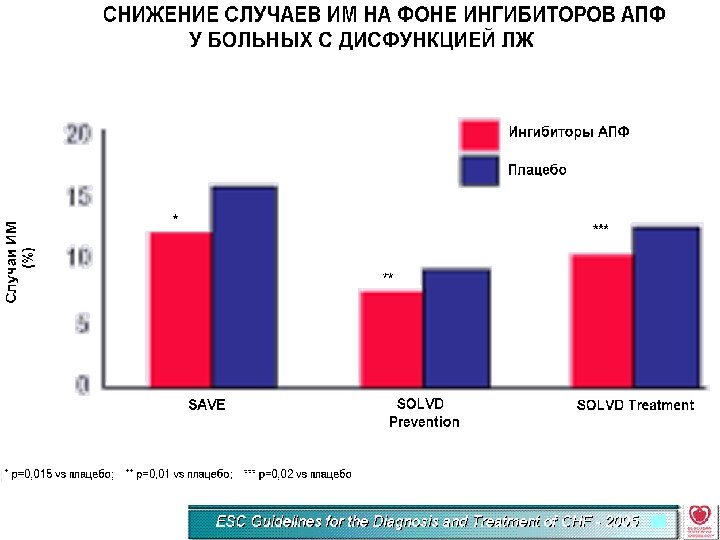

Стратегия улучшения результатов лечения СН ингибиторами АПФ l Увеличение части пациентов, полчающих ИАПФ (ХСН ишемической и неишемической этиологии) l Более раннее начало лечения (бессимптомная дисфункция ЛЖ, ХСН І ст. , ОИМ) l Достижение целевых доз ИАПФ l Совместное использование с β-блокаторами, диуретиками, АА l Использование ИАПФ, доказавших свою эффективность в крупных многоцентровых исследованиях

Блокаторы рецепторов ангиотензина ІІ (сартаны) – один из новых и наиболее динамично развивающихся классов антигипертензивных препаратов.

Сравнительная характеристика эффектов и АРА II САРТАНЫ Селективная блокада АТ 1 рецепторов l Полное блокирование негативного действия ангиотензина II (АТ 1) l Стимуляция защитных эффектов А II (через АТ 2) l l Практически без побочных эффектов ИАПФ ИНГИБИТОРЫ АПФ ¨ Неселективная блокада АТ рецепторов ¨ Неполная блокада синтеза АII ¨ Одновременное снижение защитных эффектов AII (через АТ 2) ¨ Частые побочные эффекты

Имеются ли основания для сочетанного применения ИАПФ и АРА II? Более полная блокада РААС: l Комбинация ИАПФ и АРА II реализуют дополнительные положительные эффекты каждой из групп, в большей степени воздействуют на протеинурию, АГ у больных с хронической патологией почек и на течение ХСН l Кандесартан и валсартан дополнительно назначаются к ИАПФ если применение ß-блокатора невозможно из-за противопоказаний l Сочетанное применение и. АПФ и АРА II снижает риск смерти б-х с ССЗ P. Kinkaid-Smith et al. (Nephrol Dial Transpl, 17, 597 - 601: 2002 )

АРА l АРА могут назначаться в комбинации с ингибиторами АПФ начиная с ФК ІІ ХСН, что достоверно снижает частоту госпитализаций (Класс І, уровень А), и уровень смертности (Класс ІІА, уровень В).

АРА l При непереносимости ИАПФ следует назначать АРА, т. к. препараты этой группы достоверно снижают частоту госпитализации и смертность при ХСН (Класс І, уровень В). l ИАПФ и АРА обладают одинаковой эффективностью при ХСН (Класс І, уровень В). l В постинфарктом периоде ИАПФ и АРА имеют одинаковый эффект (Класс І, уровень В).
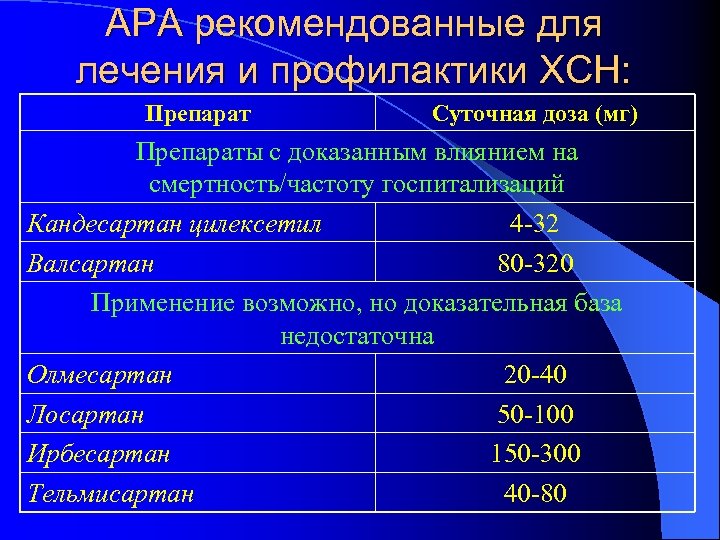
АРА рекомендованные для лечения и профилактики ХСН: Препарат Суточная доза (мг) Препараты с доказанным влиянием на смертность/частоту госпитализаций Кандесартан цилексетил 4 -32 Валсартан 80 -320 Применение возможно, но доказательная база недостаточна Олмесартан 20 -40 Лосартан 50 -100 Ирбесартан 150 -300 Тельмисартан 40 -80

Диуретики l. Диуретики — это ЛС, которые оказывают избирательное действие на почки, вследствие чего угнетается реабсорбция Nа+ и/или воды в канальцах и усиливается диурез.

Диуретики: l Обязательный компонент симптоматического лечения при наличии отёчного синдрома и/или легочного застоя. Терапия диуретиками быстро уменьшает одышку и повышает толерантность к физическим нагрузкам (Класс I, уровень А). l Нет ни одного рандомизированного исследования доказывающего их положительное влияние на выживаемость. Должны всегда назначаться в комбинации с ИАПФ и β-блокаторами (Класс I, уровень С).

Петлевые диуретики, рекомендованные для лечения ХСН: l. Фуросемид l. Торасемид


Приемы преодоления устойчивости к мочегонным средствам при рефрактерном отечном синдроме для экстренной дегидратации Применение диуретиков только на фоне и. АПФ и спиронолактона. l Ведение большей (вдвое большей, чем предыдущая неэффективная доза) дозы диуретика и только внутривенно. Можно вводить фуросемид (лазикс) дважды в сутки и даже постоянно внутривенно капельно. l Сочетание диуретиков с препаратами, улучшающими фильтрацию. При САД более 100 мм рт. ст. – эуфиллин (10 мл 2, 4% раствора внутривенно капельно и сразу после капельницы – лазикс) или сердечные гликозиды, при более низком АД – допамин ( 2 – 5 мкг/мин). l Применение диуретиков с альбумином или плазмой , что особенно важно при гипопротеинемии, но эффективно и у пациентов с нормальным уровнем белка плазмы. l При выраженной гипотонии – комбинация с положительными инотропными средствами (добутамин, допамин) и, в крайнем случае, с глюкокортикоидами (только на период критической гипотонии) l Сочетания диуретиков по известным принципам: - тиазид + петлевой диуретик + АА - тиазид + 2 петлевых диуретика + АА + диакарб l

Торасемид – принципиально новый петлевой диуретик • Длительное действие (12 -24 часа) • Стабильная биодоступность 80 – 90% (не снижается при СН !!!) • Отсутствие «феномена рикошета» • Минимальное калийуретическое действие • Отсутствие ототоксичности • Обладает свойствами блокатора рецепторов альдостерона. • Всасывание не зависит от приема пищи

NOTA BENE! l Наиболее эффективной у больных ХСН может оказаться комбинация из диуретиков с различными механизмами и локализацией действия: диакарб+торасемид+спиронолактон. l При этом реабсорбция Nа+ угнетается на уровне восходящего сегмента петли Генле, дистальных извитых канальцев и собирательных трубочек. l Такая комбинация приводит к повышению эффективности диуретиков, позволяет снизить суточные дозы каждого из них и уменьшить риск возникновения электролитных нарушений (например, гипокалиемии).
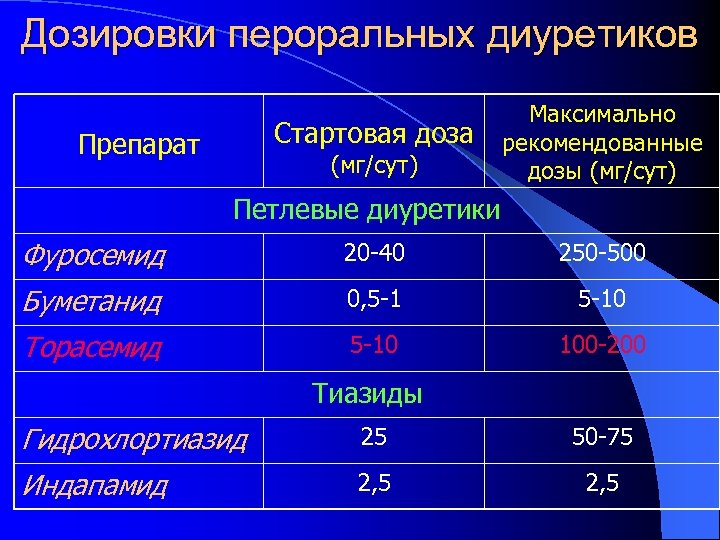
Дозировки пероральных диуретиков Максимально Стартовая доза рекомендованные (мг/сут) дозы (мг/сут) Препарат Петлевые диуретики Фуросемид 20 -40 250 -500 Буметанид 0, 5 -10 Торасемид 5 -10 100 -200 Тиазиды Гидрохлортиазид 25 50 -75 Индапамид 2, 5

ß-адреноблокаторы - это ЛС, обладающие свойствами конкурентно связываться с ß 1 - и ß 2 адренорецепторами и блокировать их взаимодействие с норадреналином и адреалином, а также с другими (в том числе искусственными) стимуляторами ß -рецепторов

ß-адреноблокаторы (1): l Должны назначаться всем пациентам с СН (ФК ІІ -ІV) вследствие как ишемической, так и неишемической этиологии при сниженной ФВ дополнительно к стандартной терапии ИАПФ и диуретиками (Класс І, уровень А). l Терапия β-блокаторами ведёт к уменьшению госпитализаций, снижению темпов прогрессирования СН и уменьшению ФК (независимо от пола, возраста ФВ, генеза СН) (Класс І, уровень А).

ß-адреноблокаторы (2): l С целью снижения смертности β-блокаторы должны назначаться наряду с ИАПФ длительно всем пациентам перенёсшим ИМ, с нарушенной систолической функцией ЛЖ независимо от выраженности симптоматики СН (Класс І, уровень В). l Только небиволол, карведилол, бисопролол и метопролола сукцинат имеют достаточную доказательную базу (Класс І, уровень А).

Классификация ß -адреноблокаторов Липофильные Промежуточные Гидрофильные Неселективные ВСА (-) Пропранолол Тимолол Надолол Соталол ВСА (+) Оксипренолол Пиндолол Пенбутолол ВСА (-) Метопролол Бисопролол Атенолол ВСА (+) Ацебутол Селективные Целипролол С дополнительными свойствами α-блокада Лабеталол вазодилятация Небиволол Карведилол

Особенности применения бета – блокаторов при ХСН Повышение дозы до «целевой» l - при АД не ниже 90/60 мм рт. ст. l - ЧСС не реже 50 в минуту l - при стабильном весе и клиническом состоянии больного l Гипотензия «первой дозы» l - риск гипотензии снижается при назначении бета – блокатора и ингибитора АП в разное время суток l l Задержка жидкости и прогрессирование ХСН – увеличивается доза диуретика и интенсивность диуреза l Исключается возможность взаимодействия с другими препаратами – верапамилом и др. препаратами с отрицательным инотропным действием

Характеристика бета-адреноблокаторов Ø Ø Ø Ø Липофильные (Пропранолол, Метопролол, Бетаксолол, Небиволол) Быстрое и полное всасывание Высокий «метаболизм первого прохождения через печень» Выраженное связывание с белками плазмы Интенсивный метаболизм в печени Большое распределение в тканях Короткий Т 1/2 Гидрофильные (Атенолол, Соталол, Надолол) Сложное и неполное всасывание Низкое связывание с белками плазмы Не метаболизируются в печени Преимущественно ренальное выделение Длительный Т 1/2 Гидролипофильные (Бисопролол, карведилол) Быстрое и полное всасывание 50% метаболизируется в печени 50% в неизмененном виде выделяется почками

Свойства селективных β-блокаторов 1. Антигипертензивные: 3. Антиишемические: • § уменьшение активации ренина • снижение АД • уменьшение гипертрофии миокарда • ренопротекция 2. Антиаритмические: уменьшение индукции аритмий o увеличение порога развития ФЖ o уменьшение частоты ФЖ и внезапной смерти o уменьшение потребности миокарда в О 2 4. Антиатерогенные: Ø Ø Ø Торможение апоптоза Противовоспалительное действие (CRP) Иммуномодулирующее действие (TNF, IL-6) Уменьшение механического стресса бляшки Замедление прогрессирования атеросклероза Стабилизация бляшки
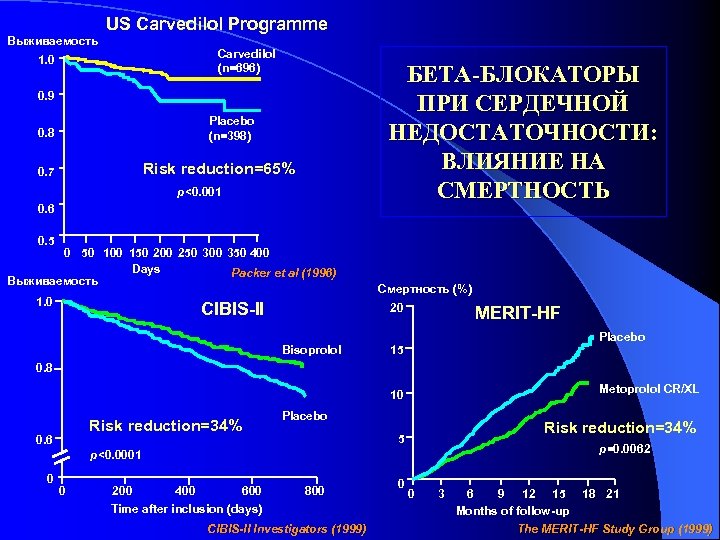
Выживаемость US Carvedilol Programme Carvedilol (n=696) 1. 0 БЕТА-БЛОКАТОРЫ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ: ВЛИЯНИЕ НА СМЕРТНОСТЬ 0. 9 Placebo (n=398) 0. 8 Risk reduction=65% 0. 7 p<0. 001 0. 6 0. 5 0 50 100 150 200 250 300 350 400 Days Packer et al (1996) Выживаемость 1. 0 CIBIS-II Смертность (%) 20 Bisoprolol MERIT-HF Placebo 15 0. 8 Metoprolol CR/XL 10 Risk reduction=34% 0. 6 Placebo Risk reduction=34% 5 p=0. 0062 p<0. 0001 0 0 200 400 600 Time after inclusion (days) 800 CIBIS-II Investigators (1999) 0 0 3 6 9 12 15 Months of follow-up 18 21 The MERIT-HF Study Group (1999)
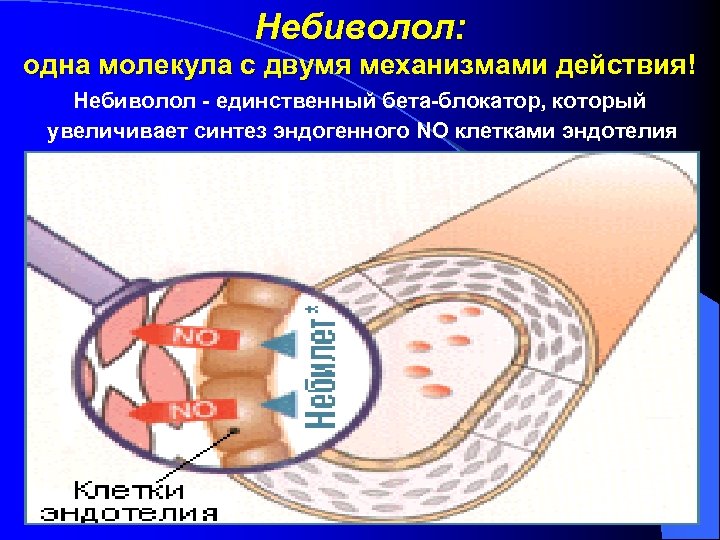
Небиволол: одна молекула с двумя механизмами действия! Небиволол - единственный бета-блокатор, который увеличивает синтез эндогенного NO клетками эндотелия

Схема действия небиволола на сердечно-сосудистую систему
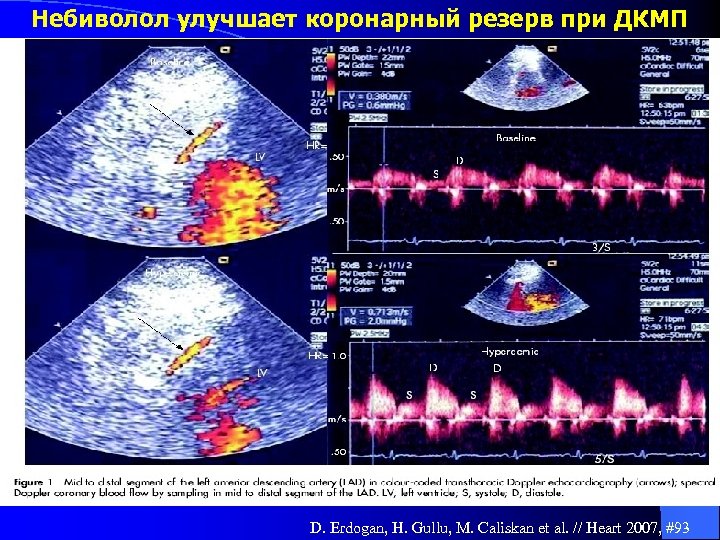
Небиволол улучшает коронарный резерв при ДКМП D. Erdogan, H. Gullu, M. Caliskan et al. // Heart 2007, #93
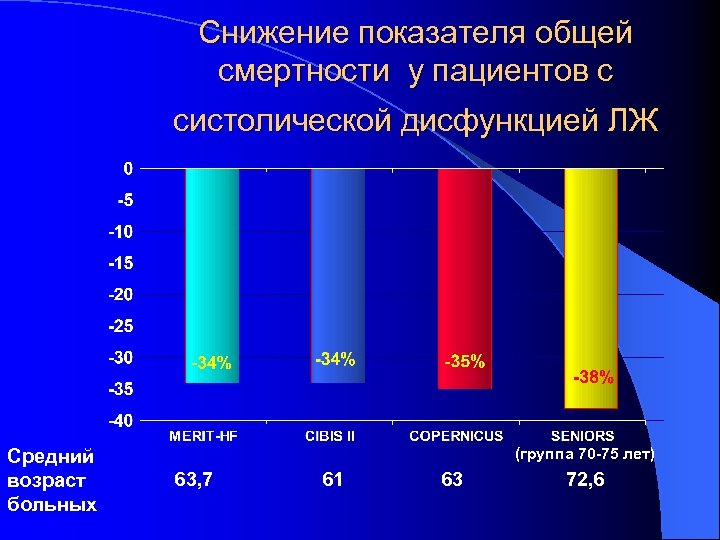
Снижение показателя общей смертности у пациентов с систолической дисфункцией ЛЖ Средний возраст больных (группа 70 -75 лет) 63, 7 61 63 72, 6

Клиническое использование l Пожилой возраст не должен рассматриваться как противопоказание к бета-блокаде при ХСН l Результаты исследования SENIORS указывают, что бета-блокада при ХСН целесообразна независимо от величины ФВ l Небиволол – эффективное средство лечения пожилых больных с СН

Условия эффективности и безопасности применения β-блокаторов при ХСН: 1. Пациент должен находиться на зараннее подобранной дозе ИАПФ и диуретиков. 2. Пациент должен быть в относительно стабильном состоянии: - нет необходимости в парентеральной инотропной поддержке; - без явных признаков задержки жидкости. 3. Лечение следует начинать с минимальных доз с последующим титрованием их до целевых.

Противопоказаниями для назначения блокаторов β-адренорецепторов: l Частота сердечных сокращений < 55 в мин; l Синдром слабости синусового узла; l Атриовентрикулярные блокады ІІ или ІІІ степени (если не имплантарован водитель ритма); l Облитерирующее поражение артерий конечностей с соответствующими симптомами в состоянии покоя; l Выраженная артериальная гипотензия (90<мм рт. ст. ) l Бронхообструктивный синдром ? .

Сердечные гликозиды — это лекарственные средства, обладающие положительным инотропным эффектом — увеличение сократимости миокарда.

Сердечные гликозиды и ХСН (PROVED, RADIANCE) l У больных ХСН с мерцательной аритмией СГ - средство «первой линии» l СГ снижают частоту госпитализаций по поводу ХСН l Чем тяжелее ХСН – тем более выражено положительное влияние СГ на переносимость нагрузок l Не влияют на прогноз больных (DIG) l Предикторами хорошего действия дигоксина явились: - ФВ менее 25% - Кардиоторакальный индекс более 55% - Неишемическая этиология ХСН

Сердечные гликозиды : l Показаны при СН всем больным с мерцательной аритмией. При синусовом ритме и нарушеной систолической функции применение дигоксина целесообразно у больных с ФК III-IV, а также у больных с ФК II, перешедших в таковой из более высокого в результате терапии, включавшей дигоксин (Класс І, уровень В). l Дигоксин не влияет на смертность, но в некоторой степени снижает частоту госпитализаций и замедляет прогрессирование СН у больных с сохраненным синусовым ритмом в комплексной терапии ИАПФ, β-блокаторами и диуретиками (Класс ІІА, уровень А).

NOTA BENE! При лечении больных ХСН минимальными дозами сердечных гликозидов следует ориентироваться на индивидуальный терапевтический эффект, критериями которого являются: - уменьшение ЧСС до 60– 70 уд. в мин; - уменьшение одышки и отеков; - увеличение диуреза; - объективные подтверждения положительного инотропного действия сердечных гликозидов (увеличение ФВ); - оптимальная концентрация сердечных гликозидов в крови, определяемая радиоиммунным методом (для дигоксина — не более 1, 0– 1, 5 мг/мл).

Принципы назначения сердечных гликозидов при ХСН - Применение малых доз дигоксина – до 0, 25 мг/сут Превышение рекомендуемой дозы увеличивает риск развития аритмий и внезапной смерти больных - При назначении даже малых доз дигоксина его концентрация нарастает, достигая «плато» к 8 -му дню лечения, что требует наблюдения через 1 неделю за нарушениями СР и проводимости (особенно в ночные часы – СМ ЭКГ)

При необходимости внутривенного введения сердечных гликозидов, например, у больных с тяжелой сердечной декомпенсацией и выраженным снижением систолической функции ЛЖ или у пациентов с наджелудочковыми нарушениями ритма (фибрилляция предсердий, пароксизмальная наджелудочковая тахикардия) назначают: дигоксин — не более 0, 25– 0, 5 мг в сутки или o строфантин — не более 0, 25– 0, 5 мг (0, 5– 1, 0 мл 0, 05% раствора) 2 раза в сутки или o коргликон — не более 0, 6 мг (1, 0 мл 0, 06% раствора) 2 раза в сутки. o

Антагонисты альдостерона, рекомендованные для назначения: l Спиронолактон l Эплеренон (рекомендуется всем постинфарктным больным при СН с ФВ < 40%)
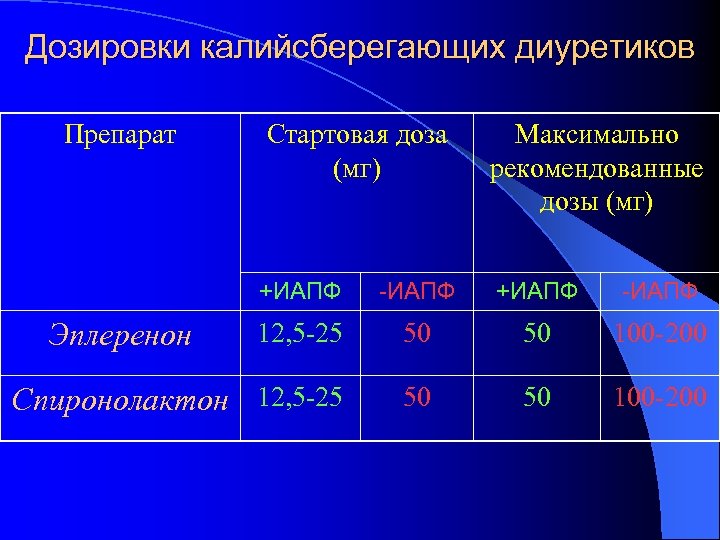
Дозировки калийсберегающих диуретиков Препарат Стартовая доза (мг) Максимально рекомендованные дозы (мг) +ИАПФ -ИАПФ 12, 5 -25 50 50 100 -200 Спиронолактон 12, 5 -25 50 50 100 -200 Эплеренон

Антагонисты альдостерона: l Рекомендованы в комплексной терапии в сочетании с ИАПФ, β-блокаторами и диуретиками при тяжелой СН (ФК ІІІ-ІV) и наличием систолической дисфункции с целью снижения смертности (Класс І, уровень В). l Рекомендованы в комплексной терапии в сочетании с ИАПФ, β-блокаторами в постинфарктном периоде при наличии систолической дисфункции с признаками СН или при сопутствующем СД с целью снижения смертности (Класс І, уровень В).

Антиагрегантная терапия: l В сравнительном исследовании WATCH было показано, что количество больных, госпитализированных по поводу усугубления СН или развития сердечно-сосудистых катастроф, на 27% больше при использовании малых доз аспирина, чем на фоне применения варфарина. l Аспирин не рекомендуется назначать пациентам, которые склонны к повторным госпитализациям в связи с декомпенсированной ХСН (Класс ІІВ, уровень В). Решение о замене аспирина на другой антиагрегант врач принимает самостоятельно.

Электрофизиологические методы лечения ХСН l имплантация обычных ЭКС (для пациентов с синдромом слабости синусового узла и атриовентрикулярными блокадами) l Кроме коррекции ритма сердца, это позволяет более эффективно и безопасно проводить медикаментозную терапию ХСН. При этом оптимальным является использование ЭКС не с фиксированной, а адаптируемой частотой стимуляции и прежде всего – двухкамерных.

l сердечная ресинхронизирующая терапия трёхкамерная стимуляция сердца – один электрод в правом предсердии, второй в ПЖ и третий (через коронарный синус) в ЛЖ. Такая система позволяет установить оптимальную для каждого больного атриовентрикулярную задержку и устранить асинхронию в работе желудочков (путем их одновременной стимуляции). l постановка имплантируемого кардиовертера– дефибриллятора показана больным с ХСН и опасными для жизни желудочковыми нарушениями ритма сердца – желудочковой тахикардией или фибрилляцией желудочков сердца.

Ресинхронизирующая терапия Показания – Выраженная ХСН (NYHA Class III/IV) – Симптомность вопреки оптимальной мед. терапии – QRS 130 мс – ФВ 35%

l Применение всех электрофизиологических методов лечения ХСН должно начинаться только на фоне максимальной активной терапии при ее недостаточной эффективности. l Это не альтернатива, а дополнение к максимально активной терапии больных.

Профилактика ХСН: 1. При АГ – медикаментозный контроль АД на 2. При ХИБС – длительный приём ИАПФ 3. После ОИМ – длительное применение ß- 4. При систолической дисфункции ЛЖ – 5. При персистирующих тахиаритмиях – их 6. При недостаточности клапанного аппарата – целевом уровне (периндоприл, рамиприл) и статинов блокаторов, ИАПФ и статинов длительный приём ИАПФ устранение или адекватный контроль ЧСС. своевременная хирургическая коррекция

Средства не рекомендованные к применению при ХСН Применение этих препаратов должно быть, по возможности, исключено при лечении декомпенсации. l НПВП (селективные и не селективные, включая дозы аспирин). Особенно неблагоприятно их использование больным с ХСН, находящимся на лечении и. АПФ, диуретиками. Особенно опасно применение НПВП в период декомпенсации и гипергидратации, что чревато ухудшением клинического состояния и задержкой жидкости вплоть до развития отека легких. l Глюкокортикоды. Применение стероидных гормонов имеет чисто симптоматические показания в случаях упорной гипотонии и тяжелого отечного синдрома для облегчения начала лечения и. АПФ, диуретиками и БАБ. Трициклические антидепрессанты. Антиаритмики I класса (новокаинамид, лидокаин, пропафенон, этацизин). l БМКК (верапамил, дилтиазем, коротко действующие дигидроперидины). l l

Лікування хворого з серцевою недостатністю та нирковою дисфункцією (практичні аспекти) l Лікування ІАПФ та БАР часто асоціюється з незначним транзиторним порушенням функції нирок l Немає чіткого рівня креатиніну, при якому протипоказана терапія ІАПФ (БАР), однак при рівні > 0, 250 мммоль/л рекомендується ретельне спостереження спеціаліста l Антагоністи альдостерону повинні застосовуватися обережно у хворих з нирковою дисфункцією l При кліренсі креатиніну < 30 мл/хв тіазидові діуретики не ефективні, перевага віддається петльовим діуретикам l Ниркова дисфункція погіршує кліренс дігоксину ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008. Eur Heart J 2008 29: 2388 -2442

Анемія та серцева недостатність l Анемія виявляється у 4 -70% хворих з СН l Анемія значно погіршує функціональні можливості хворого з СН, толерантність до навантаження та якість життя загалом l Анемія погіршує прогноз при СН ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008. Eur Heart J 2008 29: 2388 -2442
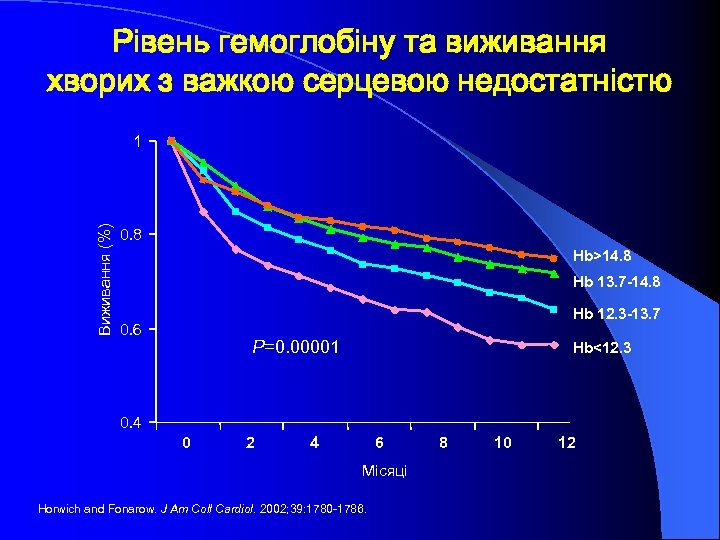
Рівень гемоглобіну та виживання хворих з важкою серцевою недостатністю Виживання (%) 1 0. 8 Hb>14. 8 Hb 13. 7 -14. 8 Hb 12. 3 -13. 7 0. 6 P=0. 00001 Hb<12. 3 0. 4 0 2 4 6 Місяці Horwich and Fonarow. J Am Coll Cardiol. 2002; 39: 1780 -1786. 8 10 12

Чинники, які сприяють анемії при серцевій недостатності l l l l Порушення функції нирок Дефіцит еритропоетину Резистентність до еритропоетину Порушення живлення Хронічне запалення Оксидативний стрес TNF-альфа Цитокіни

Анемія при серцевій недостатності: причини та наслідки Анемія Дистрофічні зміни в органах та тканинах Тканинна гіпоксія Вазодилатація ФВ АТ КДО ЛШ Симпатичного тонусу ОЦК Перфузії нирок Затримка рідини РААС

Ведення хворого з анемією при серцевій недостатності (рекомендації ESC 2008) l Корекція анемії не рекомендується як рутинне лікування l Переливання крові не рекомендуються для лікування хронічної анемії l Потенційно корисним, але поки не доведеним є застосування еритропоетин-стимулюючих препаратів у поєднанні із залізом ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008. Eur Heart J 2008 29: 2388 -2442

ИТОГИ ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЫ ЗА 2009 ГОД Аспирин (8 лет наблюдения) - не снизил частоту фатальных и нефатальных коронарных событий, инсультов и реваскуляризаций - увеличил частоту серъёзных кровотечений, требующих госпитализации

Плейотропные эффекты аторвастатинов (улучшение функции эндотелия сосудов, снижение СРБ) зависят от его дозы. Рутинное применение статинов не показано больным с ХСН. При снижении уровня холестерина прогноз жизни ухудшается. ОМАКОР (GISSI) снижение на 45% внезапной смертности больных перенесших ИМ.

§ Нецелесообразна временная отмена БАБ при декомпенсации ХСН. § Новый пероральный антикоагулянт, прямой ингибитор тромбина – дабигатран – 150 мг эффективнее варфарина в профилактике ишемического инсульта.

Итог l ХСН – хроническое прогрессирующее состояние, которое нельзя вылечить, но можно компенсировать l Рекомендации: модификация образа жизни, фармакотерапия (ИАПФ, ВАБ, дигоксин и диуретики). l Примерно 15% пациентов с ХСН могут быть кандидатами на ресинхронизирующую терапию l Необходимо тщательное наблюдение за такими пациентами и своевременная коррекция лечения
955f67e3878dbc7fcf7e3c5c04b851f6.ppt