Хроническая сердечная недостаточность-2015 + ГР+Т.ppt
- Количество слайдов: 132
 Хроническая сердечная недостаточность Асс. кафедры семейной медицины ФУВ, к. м. н. Шнюкова Т. В.
Хроническая сердечная недостаточность Асс. кафедры семейной медицины ФУВ, к. м. н. Шнюкова Т. В.
 МКБ-10 I 50 Хроническая сердечная недостаточность u I 50. 0 Застойная сердечная недостаточность u I 50. 1 Левожелудочковая недостаточность u I 50. 9 Сердечная недостаточность неуточненная u
МКБ-10 I 50 Хроническая сердечная недостаточность u I 50. 0 Застойная сердечная недостаточность u I 50. 1 Левожелудочковая недостаточность u I 50. 9 Сердечная недостаточность неуточненная u
 Эпидемиология (за 10 лет) u u u u В РФ ХСН имеют 7% населения (около 7, 9 млн. человек). Распространенность ХСН растет в среднем на 1, 2 человека на 1000 населения в год, особенно среди мужчин 40 -59 лет и женщин 70 -89 лет. Одна из причин этого – неадекватная терапия ИБС и артериальной гипертензии (АГ). В России за последние 10 лет распространенность ХСН увеличилась с 45% до 7 -8% населения. Основные причины ХСН – ИБС и АГ. Комбинация их – у половины больных. Более половины пациентов с очевидной сердечной недостаточностью имеют практически нормальную сократимость миокарда (ФВ ЛЖ более 50%). Фибрилляция предсердий утяжеляет течение ХСН, встречаясь у каждого десятого из всех больных ХСН и у 45% больных ХСН ФК III-IV. Годовая смертность пациентов с ХСН составляет 6%, а с клинически выраженной ХСН – 12%. За 1 год в РФ умирает около 612 тысяч таких больных.
Эпидемиология (за 10 лет) u u u u В РФ ХСН имеют 7% населения (около 7, 9 млн. человек). Распространенность ХСН растет в среднем на 1, 2 человека на 1000 населения в год, особенно среди мужчин 40 -59 лет и женщин 70 -89 лет. Одна из причин этого – неадекватная терапия ИБС и артериальной гипертензии (АГ). В России за последние 10 лет распространенность ХСН увеличилась с 45% до 7 -8% населения. Основные причины ХСН – ИБС и АГ. Комбинация их – у половины больных. Более половины пациентов с очевидной сердечной недостаточностью имеют практически нормальную сократимость миокарда (ФВ ЛЖ более 50%). Фибрилляция предсердий утяжеляет течение ХСН, встречаясь у каждого десятого из всех больных ХСН и у 45% больных ХСН ФК III-IV. Годовая смертность пациентов с ХСН составляет 6%, а с клинически выраженной ХСН – 12%. За 1 год в РФ умирает около 612 тысяч таких больных.
 u Сердечная недостаточность – это патофизиологический синдром, при котором в результате того или иного заболевания сердечно-сосудистой системы происходит снижение насосной функции, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца (Европейские рекомендации по диагностике и лечению ХСН).
u Сердечная недостаточность – это патофизиологический синдром, при котором в результате того или иного заболевания сердечно-сосудистой системы происходит снижение насосной функции, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца (Европейские рекомендации по диагностике и лечению ХСН).
 ХСН – не только синдром u Развитие ХСН происходит по единым патофизиологическим законам вне зависимости от этиологии повреждения. Поэтому ХСН является не только сложным симптомокомплексом, осложняющим течение какого-либо заболевания сердечнососудистой системы, но и самостоятельной нозологической формой.
ХСН – не только синдром u Развитие ХСН происходит по единым патофизиологическим законам вне зависимости от этиологии повреждения. Поэтому ХСН является не только сложным симптомокомплексом, осложняющим течение какого-либо заболевания сердечнососудистой системы, но и самостоятельной нозологической формой.
 ХСН – это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др. ), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке, часто с задержкой жидкости в организме.
ХСН – это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др. ), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке, часто с задержкой жидкости в организме.
 Причина ХСН - u Ухудшение способности сердца к наполнению или опорожнению, обусловленное поражением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем.
Причина ХСН - u Ухудшение способности сердца к наполнению или опорожнению, обусловленное поражением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем.
 ИБС Причины СН, связанной с заболеванием миокарда Характерная клиника Артериальная гипертензия Часто – гипертрофия левого желудочка и сохранная фракция выброса Кардиомиопатии Семейные (генетические) и несемейные (негенетические, в т. ч. приобретенные, например, миокардит) Препараты Бета-блокаторы, антагонисты кальция, антиаритмические, цитотоксические Токсины Алкоголь, кокаин, микроэлементы (ртуть, кобальт, мышьяк) Эндокринные заболевания Сахарный диабет, гипо/гипертиреоз, синдром Кушинга, надпочечниковая недостаточность, акромегалия, феохромоцитома Нарушения питания Дефицит тиамина, селена, карнитина, ожирение, кахексия Инфильтративные заболевания Саркоидоз, амилоидоз, гемохроматоз, коллагенозы Прочие Болезнь Чагаса, ВИЧ-инфекция, послеродовая кардиомиопатия, терминальная почечная недостаточность
ИБС Причины СН, связанной с заболеванием миокарда Характерная клиника Артериальная гипертензия Часто – гипертрофия левого желудочка и сохранная фракция выброса Кардиомиопатии Семейные (генетические) и несемейные (негенетические, в т. ч. приобретенные, например, миокардит) Препараты Бета-блокаторы, антагонисты кальция, антиаритмические, цитотоксические Токсины Алкоголь, кокаин, микроэлементы (ртуть, кобальт, мышьяк) Эндокринные заболевания Сахарный диабет, гипо/гипертиреоз, синдром Кушинга, надпочечниковая недостаточность, акромегалия, феохромоцитома Нарушения питания Дефицит тиамина, селена, карнитина, ожирение, кахексия Инфильтративные заболевания Саркоидоз, амилоидоз, гемохроматоз, коллагенозы Прочие Болезнь Чагаса, ВИЧ-инфекция, послеродовая кардиомиопатия, терминальная почечная недостаточность
 Самые частые причины ХСН: u ИБС (в том числе инфаркт миокарда) u Гипертоническая болезнь u Сахарный диабет II типа
Самые частые причины ХСН: u ИБС (в том числе инфаркт миокарда) u Гипертоническая болезнь u Сахарный диабет II типа
 Рубцовые изменения миокарда - u Необратимы u Представляют постоянный субстрат для развития и прогресси рования ХСН
Рубцовые изменения миокарда - u Необратимы u Представляют постоянный субстрат для развития и прогресси рования ХСН
 Потенциально обратимые факторы развития и прогрессирования ХСН u u u u u Транзиторная ишемия миокарда Тахи- и брадиаритмии Тромбоэмболии легочной артерии Увеличение митральной регургитации Дисфункция почек Патология щитовидной железы Побочные эффекты лекарственных средств Чрезмерное употребление поваренной соли и воды Респираторные инфекции (каждая четвертая декомпенсация ХСН происходит на фоне простудных заболеваний) Злоупотребление алкоголем
Потенциально обратимые факторы развития и прогрессирования ХСН u u u u u Транзиторная ишемия миокарда Тахи- и брадиаритмии Тромбоэмболии легочной артерии Увеличение митральной регургитации Дисфункция почек Патология щитовидной железы Побочные эффекты лекарственных средств Чрезмерное употребление поваренной соли и воды Респираторные инфекции (каждая четвертая декомпенсация ХСН происходит на фоне простудных заболеваний) Злоупотребление алкоголем
 Патогенез ХСН
Патогенез ХСН
 Принципиальная новизна современных представлений о патогенезе ХСН
Принципиальная новизна современных представлений о патогенезе ХСН
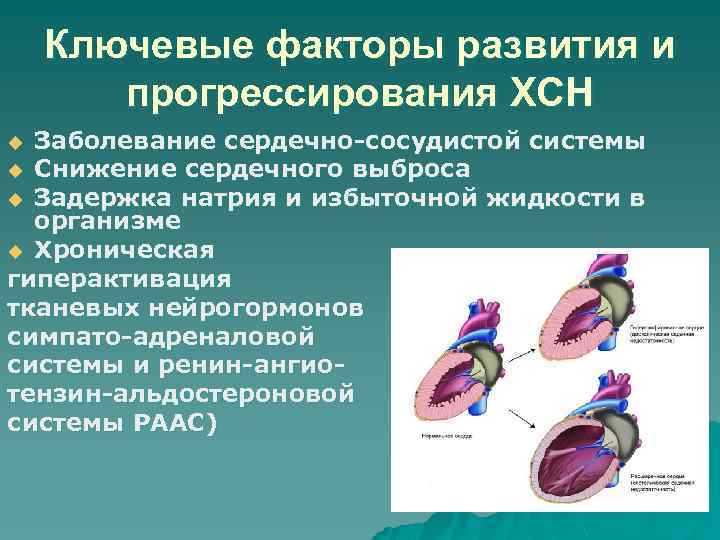 Ключевые факторы развития и прогрессирования ХСН Заболевание сердечно-сосудистой системы u Снижение сердечного выброса u Задержка натрия и избыточной жидкости в организме u Хроническая гиперактивация тканевых нейрогормонов симпато-адреналовой системы и ренин-ангиотензин-альдостероновой системы РААС) u
Ключевые факторы развития и прогрессирования ХСН Заболевание сердечно-сосудистой системы u Снижение сердечного выброса u Задержка натрия и избыточной жидкости в организме u Хроническая гиперактивация тканевых нейрогормонов симпато-адреналовой системы и ренин-ангиотензин-альдостероновой системы РААС) u
 Схема развития ХСН при ИБС
Схема развития ХСН при ИБС
 Патогенез ХСН при ИБС
Патогенез ХСН при ИБС
 Классификация ХСН по стадиям (стадия у каждого больного может ухудшаться, несмотря на лечение) I стадия Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая СН. Бессимптомная дисфункция ЛЖ. II А стадия Клинически выраженная стадия заболевания (поражения) сердца. Гемодинамика умеренно нарушена в одном из кругов кровообращения. Адаптивное ремоделирование сердца и сосудов. II Б стадия Тяжелая стадия заболевания (поражения) сердца. Гемодинамика выражено нарушена в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. III стадия Конечная стадия заболевания (поражения) сердца. Гемодинамика выражено нарушена в обоих кругах кровообращения. Необративные изменения органов-мишеней (сердца, легких, сосудов, мозга, почек). Финальная стадия ремоделирования органов.
Классификация ХСН по стадиям (стадия у каждого больного может ухудшаться, несмотря на лечение) I стадия Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая СН. Бессимптомная дисфункция ЛЖ. II А стадия Клинически выраженная стадия заболевания (поражения) сердца. Гемодинамика умеренно нарушена в одном из кругов кровообращения. Адаптивное ремоделирование сердца и сосудов. II Б стадия Тяжелая стадия заболевания (поражения) сердца. Гемодинамика выражено нарушена в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. III стадия Конечная стадия заболевания (поражения) сердца. Гемодинамика выражено нарушена в обоих кругах кровообращения. Необративные изменения органов-мишеней (сердца, легких, сосудов, мозга, почек). Финальная стадия ремоделирования органов.
 Классификация ХСН по функциональным классам (ОССН, 2002 г. ). ФК на фоне лечения может повышаться или снижаться. I ФК Ограничение физической активности отсутствует. Привычная нагрузка не вызывает симптомов СН. Повышенная нагрузка может сопровождаться одышкрй или замедленным восстановлением сил. II ФК Незначительное ограничение физической активности. В покое симптомы отсутствуют. Привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. III ФК Заметное ограничение физической активности. В покое симптомы отсутствуют. Физическая активность, меньшая привычной, сопровождается утомляемостью, одышкой или сердцебиением. IV ФК Невозможность выполнить физическую нагрузку без появления дискомфорта. Симптомы СН присутствуют в покое и усугубляются при минимальной физической активности.
Классификация ХСН по функциональным классам (ОССН, 2002 г. ). ФК на фоне лечения может повышаться или снижаться. I ФК Ограничение физической активности отсутствует. Привычная нагрузка не вызывает симптомов СН. Повышенная нагрузка может сопровождаться одышкрй или замедленным восстановлением сил. II ФК Незначительное ограничение физической активности. В покое симптомы отсутствуют. Привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. III ФК Заметное ограничение физической активности. В покое симптомы отсутствуют. Физическая активность, меньшая привычной, сопровождается утомляемостью, одышкой или сердцебиением. IV ФК Невозможность выполнить физическую нагрузку без появления дискомфорта. Симптомы СН присутствуют в покое и усугубляются при минимальной физической активности.
 Параметры физической активности у больных с различным ФК ХСН (ОСН, 2002 г. ) ФК Дистанция 6 -минутной ходьбы (м) 0 Более 551 I 426 -550 II 301 -425 III 151 -300 IV Менее 150
Параметры физической активности у больных с различным ФК ХСН (ОСН, 2002 г. ) ФК Дистанция 6 -минутной ходьбы (м) 0 Более 551 I 426 -550 II 301 -425 III 151 -300 IV Менее 150
 Осложнения хронической сердечной недостаточности. Внезапная сердечная смерть. u Нарушения ритма и проводимости сердца. u Тромбозы и тромбоэмболии. u Печеночная недостаточность вследствие застоя крови. u Сердечная кахексия (истощение организма вследствие нарушения кровообращения) – снижение массы тела, истончение кожи с появлением плохо заживающих язв (глубоких дефектов) вызвана: - снижением аппетита вследствие венозного застоя в органах пищеварения; - нарушением всасывания жиров; - повышением обмена веществ вследствие значительного увеличения работы дыхательных мышц. u
Осложнения хронической сердечной недостаточности. Внезапная сердечная смерть. u Нарушения ритма и проводимости сердца. u Тромбозы и тромбоэмболии. u Печеночная недостаточность вследствие застоя крови. u Сердечная кахексия (истощение организма вследствие нарушения кровообращения) – снижение массы тела, истончение кожи с появлением плохо заживающих язв (глубоких дефектов) вызвана: - снижением аппетита вследствие венозного застоя в органах пищеварения; - нарушением всасывания жиров; - повышением обмена веществ вследствие значительного увеличения работы дыхательных мышц. u
 Диагностика ХСН Основана на двух ключевых критериях: u Характерные симптомы сердечной недостаточности (могут присутствовать в покое и при нагрузке); u Объективные доказательства того, что эти симптомы связаны именно с заболеванием сердца, а не каких-либо других органов (например, с заболеваниями легких, почек, анемией и др. ), выявляемые ОБЯЗАТЕЛЬНО в покое. Появление признаков сердечной недостаточности только при нагрузке может свидетельствовать не о сердечной, а о коронарной недостаточности. u В сомнительных случаях подтверждением диагноза СН является положительный ответ на терапию (например, диуретиками).
Диагностика ХСН Основана на двух ключевых критериях: u Характерные симптомы сердечной недостаточности (могут присутствовать в покое и при нагрузке); u Объективные доказательства того, что эти симптомы связаны именно с заболеванием сердца, а не каких-либо других органов (например, с заболеваниями легких, почек, анемией и др. ), выявляемые ОБЯЗАТЕЛЬНО в покое. Появление признаков сердечной недостаточности только при нагрузке может свидетельствовать не о сердечной, а о коронарной недостаточности. u В сомнительных случаях подтверждением диагноза СН является положительный ответ на терапию (например, диуретиками).
 Опорные точки в постановке диагноза ХСН: u Характерные симптомы или жалобы; u Данные физикального обследования; u Данные объективных методов исследования.
Опорные точки в постановке диагноза ХСН: u Характерные симптомы или жалобы; u Данные физикального обследования; u Данные объективных методов исследования.
 Задачи обследования u u u Выявление симптомов СН в покое или при нагрузке Поиск объективных доказательств дисфункции сердца в покое Получение положительного ответа на лечение ХСН. Диагноз ХСН возможен лишь при наличии первых двух критериев. Терапия начинается после полной уверенности в правильности диагноза.
Задачи обследования u u u Выявление симптомов СН в покое или при нагрузке Поиск объективных доказательств дисфункции сердца в покое Получение положительного ответа на лечение ХСН. Диагноз ХСН возможен лишь при наличии первых двух критериев. Терапия начинается после полной уверенности в правильности диагноза.
 Симптомы сердечной недостаточности Одышка (91 -98, 4%) u Быстрая утомляемость (94, 3%) u Сердцебиение (80, 4%) u Отеки (69%) u Чувство тревоги (43%) u Кашель u Ортопноэ u
Симптомы сердечной недостаточности Одышка (91 -98, 4%) u Быстрая утомляемость (94, 3%) u Сердцебиение (80, 4%) u Отеки (69%) u Чувство тревоги (43%) u Кашель u Ортопноэ u
 Клиническое обследование при ХСН Внешний вид Пульс Статус питания, вес АД Задержка жидкости в организме САД, ДАД, пульсовое АД Легкие ЧДД Хрипы Плевральный выпот Сердце Смещение верхушки Ритм галопа (III тон сердца) Клапанные шумы Частота, ритм, характер Давление в шейных венах Периферические отеки Гепатомегалия Асцит
Клиническое обследование при ХСН Внешний вид Пульс Статус питания, вес АД Задержка жидкости в организме САД, ДАД, пульсовое АД Легкие ЧДД Хрипы Плевральный выпот Сердце Смещение верхушки Ритм галопа (III тон сердца) Клапанные шумы Частота, ритм, характер Давление в шейных венах Периферические отеки Гепатомегалия Асцит
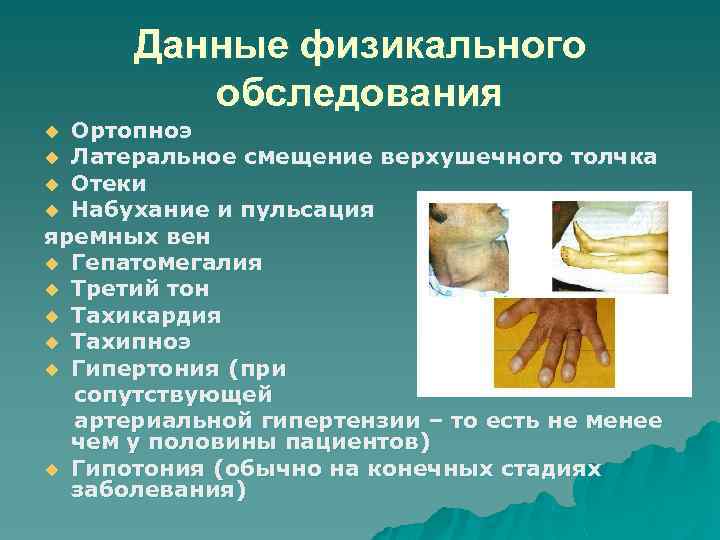 Данные физикального обследования Ортопноэ u Латеральное смещение верхушечного толчка u Отеки u Набухание и пульсация яремных вен u Гепатомегалия u Третий тон u Тахикардия u Тахипноэ u Гипертония (при сопутствующей артериальной гипертензии – то есть не менее чем у половины пациентов) u Гипотония (обычно на конечных стадиях заболевания) u
Данные физикального обследования Ортопноэ u Латеральное смещение верхушечного толчка u Отеки u Набухание и пульсация яремных вен u Гепатомегалия u Третий тон u Тахикардия u Тахипноэ u Гипертония (при сопутствующей артериальной гипертензии – то есть не менее чем у половины пациентов) u Гипотония (обычно на конечных стадиях заболевания) u
 Шкала оценки клинического состояния при ХСН (ШОКС, модификация Мареева В. Ю. , 2000 г. ) 1. Одышка: 0 – нет, 1 – при нагрузке, 2 – в покое 2. Изменился ли за последнюю неделю вес: 0 – нет, 1 – увеличился 3. Жалобы на перебои в области сердца: 0 – нет, 1 – есть 4. В каком положении находится в постели: 0 – горизонтально, 1 – две подушки, 2 - просыпается от удушья, 3 - сидя 5. Набухшие шейные вены: 0 – нет, 1 – лежа, 2 – стоя 6. Хрипы в легких: 0 – нет, 1 – до 1/3, 2 – до лопаток (до 2/3), 3 – над всей поверхностью легких 7. Наличие ритма галопа: 0 - нет, 1 - есть 8. Печень: 0 – не увеличена, 1 – до 5 см, 2 – более 5 см 9. Отеки: 0 - нет, 1 – пастозность, 2 – отеки, 3 – анасарка 10. Уровень САД: 0 – более 120, 1 – 100 -120, 2 – менее 100 мм рт. ст. Всего баллов
Шкала оценки клинического состояния при ХСН (ШОКС, модификация Мареева В. Ю. , 2000 г. ) 1. Одышка: 0 – нет, 1 – при нагрузке, 2 – в покое 2. Изменился ли за последнюю неделю вес: 0 – нет, 1 – увеличился 3. Жалобы на перебои в области сердца: 0 – нет, 1 – есть 4. В каком положении находится в постели: 0 – горизонтально, 1 – две подушки, 2 - просыпается от удушья, 3 - сидя 5. Набухшие шейные вены: 0 – нет, 1 – лежа, 2 – стоя 6. Хрипы в легких: 0 – нет, 1 – до 1/3, 2 – до лопаток (до 2/3), 3 – над всей поверхностью легких 7. Наличие ритма галопа: 0 - нет, 1 - есть 8. Печень: 0 – не увеличена, 1 – до 5 см, 2 – более 5 см 9. Отеки: 0 - нет, 1 – пастозность, 2 – отеки, 3 – анасарка 10. Уровень САД: 0 – более 120, 1 – 100 -120, 2 – менее 100 мм рт. ст. Всего баллов
 Соответствие баллов ШОКС u I ФК – 0 -3 балла u II ФК – 4 -6 баллов u III ФК 7 -9 баллов u IV ФК – более 9 баллов
Соответствие баллов ШОКС u I ФК – 0 -3 балла u II ФК – 4 -6 баллов u III ФК 7 -9 баллов u IV ФК – более 9 баллов
 Объективные признаки дисфункции сердца u ЭКГ u Рентгенография ОГК u Эхо. КГ u Гиперактивность мозговых натрий -уретических пептидов
Объективные признаки дисфункции сердца u ЭКГ u Рентгенография ОГК u Эхо. КГ u Гиперактивность мозговых натрий -уретических пептидов
 ЭКГ Признаки рубцового поражения миокарда u Изменения сегмента ST u Фибрилляция предсердий u Тахи- или брадиаритмии u Желудочковые аритмии u Блокада ЛНПГ при ИБС u ЭКГ-признаки гипертрофии левого предсердия и левого желудочка (АГ) u Отклонение ЭОС влево (АГ) Нормальная ЭКГ при ХСН является исключением из правил (менее 10%) u
ЭКГ Признаки рубцового поражения миокарда u Изменения сегмента ST u Фибрилляция предсердий u Тахи- или брадиаритмии u Желудочковые аритмии u Блокада ЛНПГ при ИБС u ЭКГ-признаки гипертрофии левого предсердия и левого желудочка (АГ) u Отклонение ЭОС влево (АГ) Нормальная ЭКГ при ХСН является исключением из правил (менее 10%) u
 Рентгенография органов грудной клетки Кардиомегалия(КТИ более 50%) u Венозный застой в легких Нормальные размеры сердца не исключают наличия диастолической ХСН. u
Рентгенография органов грудной клетки Кардиомегалия(КТИ более 50%) u Венозный застой в легких Нормальные размеры сердца не исключают наличия диастолической ХСН. u
 Эхо. КГ и допплер-Эхо. КГ Систолическая и диастолическая дисфункция ЛЖ u Определение размеров полостей сердца u Толщина миокарда u Фракция выброса ЛЖ u Структура и функция клапанов u Состояние перикарда u Линейная скорость кровотока в выносящем тракте ЛЖ – снижение менее 15 см/сек свидетельствует о низком ударном объеме u Нижняя полая вена – расширение с обратным током крови свидетельствует о высоком давлении в правом предсердии и застое в печени Возможно использование чреспищеводной или стресс-Эхо. КГ. u
Эхо. КГ и допплер-Эхо. КГ Систолическая и диастолическая дисфункция ЛЖ u Определение размеров полостей сердца u Толщина миокарда u Фракция выброса ЛЖ u Структура и функция клапанов u Состояние перикарда u Линейная скорость кровотока в выносящем тракте ЛЖ – снижение менее 15 см/сек свидетельствует о низком ударном объеме u Нижняя полая вена – расширение с обратным током крови свидетельствует о высоком давлении в правом предсердии и застое в печени Возможно использование чреспищеводной или стресс-Эхо. КГ. u
 Чреспищеводная Эхо. КГ при ХСН Не является рутинным методом. Применяется в следующих случаях: u Недостаточно четкое изображение при трансторакальном доступе u Осложненное клапанное поражение u Подозрение на неисправность протеза митрального клапана u Исключение тромбоза ушка левого предсердия при высоком риске тромбоэмболий
Чреспищеводная Эхо. КГ при ХСН Не является рутинным методом. Применяется в следующих случаях: u Недостаточно четкое изображение при трансторакальном доступе u Осложненное клапанное поражение u Подозрение на неисправность протеза митрального клапана u Исключение тромбоза ушка левого предсердия при высоком риске тромбоэмболий
 Стресс-Эхо. КГ Нагрузочная или фармакологическая стресс. Эхо. КГ высокоэффективна для: оценки ишемической или неишемической этиологии ХСН; u оценки эффективности терапевтических или хирургических мероприятий. u
Стресс-Эхо. КГ Нагрузочная или фармакологическая стресс. Эхо. КГ высокоэффективна для: оценки ишемической или неишемической этиологии ХСН; u оценки эффективности терапевтических или хирургических мероприятий. u
 Магнитно-резонансная томография Наиболее точно вычисляет: u Объемы сердца u Толщину стенки сердца u Массу миокарда ЛЖ u Состояние перикарда u Протяженность некроза миокарда u Кровоснабжение и особенности функционирования миокарда Ограничения: Ø Высокая стоимость Ø Тахикардия Ø ЭКС Применяется при недостаточной информативности прочих визуализирующих методик.
Магнитно-резонансная томография Наиболее точно вычисляет: u Объемы сердца u Толщину стенки сердца u Массу миокарда ЛЖ u Состояние перикарда u Протяженность некроза миокарда u Кровоснабжение и особенности функционирования миокарда Ограничения: Ø Высокая стоимость Ø Тахикардия Ø ЭКС Применяется при недостаточной информативности прочих визуализирующих методик.
 Радиоизотопные методы Радионуклидная вентрикулография позволяет изучить перфузию миокарда для оценки его жизнеспособности и степени ишемии. u Метод мало информативен для оценки объемов камер сердца и расчета тонких показателей систолической и диастолической функции. u
Радиоизотопные методы Радионуклидная вентрикулография позволяет изучить перфузию миокарда для оценки его жизнеспособности и степени ишемии. u Метод мало информативен для оценки объемов камер сердца и расчета тонких показателей систолической и диастолической функции. u
 Оценка функции легких Применяется для исключения легочного генеза одышки. Пиковая объемная скорость экспираторного потока (PEFR) и FEV 1 при ХСН снижены, но не до такой степени, как при симптоматических обструктивных дыхательных заболеваниях. u Определение прочих параметров функции легких не имеет значения для диагностики ХСН. u
Оценка функции легких Применяется для исключения легочного генеза одышки. Пиковая объемная скорость экспираторного потока (PEFR) и FEV 1 при ХСН снижены, но не до такой степени, как при симптоматических обструктивных дыхательных заболеваниях. u Определение прочих параметров функции легких не имеет значения для диагностики ХСН. u
 Гиперактивность мозговых натрий-уретических пептидов (BNP и pro. BNP) Скрининг ранее нелеченных больных u Дифференциальная диагностика сложных форм ХСН (диастолической, асимптоматической) u Точная оценка выраженности дисфункции ЛЖ u Определение показаний к терапии ХСН u Оценка эффективности терапии ХСН u Оценка долгосрочного прогноза BNP более 400 пг/мл, NT-pro. BNP более 2000 пг/мл свидетельствуют о высоком напряжении на стенку желудочков и о наличии ХСН. BNP менее 100 пг/мл, NT-pro. BNP менее 400 пг/мл свидетельствуют о низком напряжении на стенку желудочков и об отсутствии ХСН. u
Гиперактивность мозговых натрий-уретических пептидов (BNP и pro. BNP) Скрининг ранее нелеченных больных u Дифференциальная диагностика сложных форм ХСН (диастолической, асимптоматической) u Точная оценка выраженности дисфункции ЛЖ u Определение показаний к терапии ХСН u Оценка эффективности терапии ХСН u Оценка долгосрочного прогноза BNP более 400 пг/мл, NT-pro. BNP более 2000 пг/мл свидетельствуют о высоком напряжении на стенку желудочков и о наличии ХСН. BNP менее 100 пг/мл, NT-pro. BNP менее 400 пг/мл свидетельствуют о низком напряжении на стенку желудочков и об отсутствии ХСН. u
 Отклонения от нормы лабораторных показателей при ХСН Повышение креатинина более 150 мкмоль/л u Анемия (гемоглобин менее 130 г/л у мужчин и 120 г/л у женщин) u Гипонатриемия (менее 135 ммоль/л) u Гипернатриемия (более 150 ммоль/л) u Гипокалиемия (менее 3, 5 ммоль/л) u Гиперкалиемия (более 5, 5 ммоль/л) u Гипергликемия (более 6, 5 ммоль/л) u BNP более 400 пг/мл, NT-pro. BNP более 2000 пг/мл u Повышение альбумина (более 45 г/л) u Снижение альбумина (менее 30 г/л) u Повышение трансаминаз u Повышение тропонинов u Повышение или снижение уровня гормонов щитовидной железы u Изменения в ОАМ (протеинурия, глюкозурия, бактериурия) u Увеличение МНО (более 2, 5) u
Отклонения от нормы лабораторных показателей при ХСН Повышение креатинина более 150 мкмоль/л u Анемия (гемоглобин менее 130 г/л у мужчин и 120 г/л у женщин) u Гипонатриемия (менее 135 ммоль/л) u Гипернатриемия (более 150 ммоль/л) u Гипокалиемия (менее 3, 5 ммоль/л) u Гиперкалиемия (более 5, 5 ммоль/л) u Гипергликемия (более 6, 5 ммоль/л) u BNP более 400 пг/мл, NT-pro. BNP более 2000 пг/мл u Повышение альбумина (более 45 г/л) u Снижение альбумина (менее 30 г/л) u Повышение трансаминаз u Повышение тропонинов u Повышение или снижение уровня гормонов щитовидной железы u Изменения в ОАМ (протеинурия, глюкозурия, бактериурия) u Увеличение МНО (более 2, 5) u
 Диагностический алгоритм при ХСН Дополнительн ые диагностическ ие критерии (например, КАГ) Не норма Выбор терапии Этиология, тяжесть, провоцирующие факторы, Тип дисфункции сердца Эхо. КГ (РИА или МРТ) Норма Не норма Норма Объективные данные поражения сердца (ЭКГ, рентген, BNP) Симптомы и/или признаки ХСН маловероятна
Диагностический алгоритм при ХСН Дополнительн ые диагностическ ие критерии (например, КАГ) Не норма Выбор терапии Этиология, тяжесть, провоцирующие факторы, Тип дисфункции сердца Эхо. КГ (РИА или МРТ) Норма Не норма Норма Объективные данные поражения сердца (ЭКГ, рентген, BNP) Симптомы и/или признаки ХСН маловероятна
 Продолжительность жизни больных с ХСН в основном определяется тяжестью ХСН. Выживает в течение 3 -4 лет: u 80% пациентов с I ФК ХСН, u 60% – с II ФК, u не более 30% с III-IV ФК ХСН.
Продолжительность жизни больных с ХСН в основном определяется тяжестью ХСН. Выживает в течение 3 -4 лет: u 80% пациентов с I ФК ХСН, u 60% – с II ФК, u не более 30% с III-IV ФК ХСН.
 Показания к госпитализации при ХСН Прогрессирование клинических проявлений u Невозможность проведения лечения в амбулаторных условиях u Возникновение острой СН u Присоединение осложнений ХСН: пневмонии, нарушений ритма, тромбоэмболии u Развитие артериальной гипотензии, обмороков u
Показания к госпитализации при ХСН Прогрессирование клинических проявлений u Невозможность проведения лечения в амбулаторных условиях u Возникновение острой СН u Присоединение осложнений ХСН: пневмонии, нарушений ритма, тромбоэмболии u Развитие артериальной гипотензии, обмороков u
 Лечение ХСН
Лечение ХСН
 Цели лечения ХСН: Предотвращение развития симптомной ХСН (для I стадии) u Устранение основных симптомов (для I-III стадий) u Замедление прогрессирования заболевания путем защиты органов-мишеней (для I-III стадий) u Улучшение качества жизни (для IIА-III стадий) u Уменьшение госпитализаций и расходов (для I-III стадий) u Улучшение прогноза (для I-III стадий) u
Цели лечения ХСН: Предотвращение развития симптомной ХСН (для I стадии) u Устранение основных симптомов (для I-III стадий) u Замедление прогрессирования заболевания путем защиты органов-мишеней (для I-III стадий) u Улучшение качества жизни (для IIА-III стадий) u Уменьшение госпитализаций и расходов (для I-III стадий) u Улучшение прогноза (для I-III стадий) u
 Пути достижения целей при лечении ХСН u u u Диета Режим физической активности Психологическая реабилитация, организация врачебного контроля, школ для пациентов Медикаментозная терапия Электрофизиологические методы лечения Хирургические, механические методы лечения
Пути достижения целей при лечении ХСН u u u Диета Режим физической активности Психологическая реабилитация, организация врачебного контроля, школ для пациентов Медикаментозная терапия Электрофизиологические методы лечения Хирургические, механические методы лечения
 Немедикаментозная терапия ХСН
Немедикаментозная терапия ХСН
 Диета при ХСН Ограничение потребления поваренной соли: I ФК – менее 3 г/сутки II-III ФК – 1, 0 -1, 5 г/сутки IV ФК – менее 1 г/сутки u Прием жидкости 1, 5 -2 л/сутки. Менее 1, 5 л/сутки –только при декомпенсации, требующей в/в применения диуретиков u Пища: достаточная калорийность, содержание белка и витаминов. u Отказ от алкоголя. u Отказ от курения. u Борьба с ожирением. u Регулярное взвешивание необходимо, так как прирост массы тела более чем на 2 кг за 1 -3 дня, скорее всего, свидетельствует о задержке жидкости в организме и угрозе декомпенсации (срыва защитных механизмов с резким ухудшением состояния) ХСН. u
Диета при ХСН Ограничение потребления поваренной соли: I ФК – менее 3 г/сутки II-III ФК – 1, 0 -1, 5 г/сутки IV ФК – менее 1 г/сутки u Прием жидкости 1, 5 -2 л/сутки. Менее 1, 5 л/сутки –только при декомпенсации, требующей в/в применения диуретиков u Пища: достаточная калорийность, содержание белка и витаминов. u Отказ от алкоголя. u Отказ от курения. u Борьба с ожирением. u Регулярное взвешивание необходимо, так как прирост массы тела более чем на 2 кг за 1 -3 дня, скорее всего, свидетельствует о задержке жидкости в организме и угрозе декомпенсации (срыва защитных механизмов с резким ухудшением состояния) ХСН. u
 Режим физической активности (1) u u Полный отказ от физических нагрузок нежелателен для всех больных ХСН. Объем физических нагрузок должен рассчитываться индивидуально в зависимости от заболевания, приведшего к развитию хронической сердечной недостаточности (например, при миокардите объем нагрузок должен быть незначительным) и функционального класса хронической сердечной недостаточности.
Режим физической активности (1) u u Полный отказ от физических нагрузок нежелателен для всех больных ХСН. Объем физических нагрузок должен рассчитываться индивидуально в зависимости от заболевания, приведшего к развитию хронической сердечной недостаточности (например, при миокардите объем нагрузок должен быть незначительным) и функционального класса хронической сердечной недостаточности.
 Режим физической активности (2) u u u Предпочтительные динамические нагрузки (выполнение внешней работы с изменениями длины скелетных мышц – например, ходьба, плавание, бег, езда на велосипеде), а не статические (развитие максимальных усилий при воздействии на неподвижный объект или удержание неудобного положения тела – например, поднятие тяжестей). Для больного хронической сердечной недостаточности нежелательно пребывание в условиях высокогорья, высоких температур и влажности. При необходимости длительного сохранения определенного положения тела (например, при авиаперелетах продолжительностью более 2, 5 часов) желательно выполнение гимнастики, ходьбы или просто вставания каждые 30 минут, ношение компрессионного трикотажа.
Режим физической активности (2) u u u Предпочтительные динамические нагрузки (выполнение внешней работы с изменениями длины скелетных мышц – например, ходьба, плавание, бег, езда на велосипеде), а не статические (развитие максимальных усилий при воздействии на неподвижный объект или удержание неудобного положения тела – например, поднятие тяжестей). Для больного хронической сердечной недостаточности нежелательно пребывание в условиях высокогорья, высоких температур и влажности. При необходимости длительного сохранения определенного положения тела (например, при авиаперелетах продолжительностью более 2, 5 часов) желательно выполнение гимнастики, ходьбы или просто вставания каждые 30 минут, ношение компрессионного трикотажа.
 Алгоритм проведения физических нагрузок у больных ХСН (рекоменлации для соц. работников)
Алгоритм проведения физических нагрузок у больных ХСН (рекоменлации для соц. работников)
 Психологическая реабилитация, организация врачебного контроля, школ для больных ХСН. Целью данных мероприятий является помощь пациентам и их родственникам: u в получении информации о заболевании; u рекомендаций по диете; u физической активности; u строгого соблюдения режима приема лекарственных препаратов; u умения оценивать симптомы сердечной недостаточности; u немедленного обращения за врачебной помощью в случае ухудшения состояния.
Психологическая реабилитация, организация врачебного контроля, школ для больных ХСН. Целью данных мероприятий является помощь пациентам и их родственникам: u в получении информации о заболевании; u рекомендаций по диете; u физической активности; u строгого соблюдения режима приема лекарственных препаратов; u умения оценивать симптомы сердечной недостаточности; u немедленного обращения за врачебной помощью в случае ухудшения состояния.
 Медикаментозное лечение ХСН: Основные группы препаратов (степень доказанности А): и. АПФ (абсолютно всем больным ХСН) u АРА II (при непереносимости и. АПФ или плюс и. АПФ при невозможности назначения антагонистов рецепторов к альдостерону) u Бета-адреноблокаторы (дополнительно к и. АПФ) u Антагонисты рецепторов к альдостерону (вместе с и. АПФ и бета-блокаторами при выраженной ХСН и после ОИМ) u Диуретики (при задержке в организме воды и натрия) u Сердечные гликозиды (средство выбора при мерцательной аритмии, с осторожностью в малых дозах – при синусовом ритме) u Этиловые эфиры полиненасыщенных жирных кислот u
Медикаментозное лечение ХСН: Основные группы препаратов (степень доказанности А): и. АПФ (абсолютно всем больным ХСН) u АРА II (при непереносимости и. АПФ или плюс и. АПФ при невозможности назначения антагонистов рецепторов к альдостерону) u Бета-адреноблокаторы (дополнительно к и. АПФ) u Антагонисты рецепторов к альдостерону (вместе с и. АПФ и бета-блокаторами при выраженной ХСН и после ОИМ) u Диуретики (при задержке в организме воды и натрия) u Сердечные гликозиды (средство выбора при мерцательной аритмии, с осторожностью в малых дозах – при синусовом ритме) u Этиловые эфиры полиненасыщенных жирных кислот u
 и. АПФ u u u Показаны всем больным ХСН независимо от этиологии и стадии процесса Улучшают симптоматику, качество жизни, замедляют прогрессирование заболевания, улучшают прогноз Чем раньше начато лечение, тем больше вероятность продления жизни пациентов ИАПФ - самый обоснованный способ лечения ХСН с сохраненной функцией ЛЖ Неназначение и. АПФ не может считаться оправданным и ведет к сознательному повышению риска смерти декомпенсированных больных Эффективность и. АПФ у мужчин выше, чем у женщин В России зарегистрировано 11 и. АПФ, имеющих в качестве показания ХСН: беназеприл, зофеноприл, каптоприл. Квинаприл, лизиноприл, периндоприл, спираприл, рамиприл, фозиноприл,
и. АПФ u u u Показаны всем больным ХСН независимо от этиологии и стадии процесса Улучшают симптоматику, качество жизни, замедляют прогрессирование заболевания, улучшают прогноз Чем раньше начато лечение, тем больше вероятность продления жизни пациентов ИАПФ - самый обоснованный способ лечения ХСН с сохраненной функцией ЛЖ Неназначение и. АПФ не может считаться оправданным и ведет к сознательному повышению риска смерти декомпенсированных больных Эффективность и. АПФ у мужчин выше, чем у женщин В России зарегистрировано 11 и. АПФ, имеющих в качестве показания ХСН: беназеприл, зофеноприл, каптоприл. Квинаприл, лизиноприл, периндоприл, спираприл, рамиприл, фозиноприл,
 Рекомендации по назначению и. АПФ u u u Начало терапии с малых доз с постепенным увеличением до оптимальных 1 раз в 2 -3 дня, при системной гипотонии – не чаще 1 раза в неделю Начинать терапию вечером в горизонтальном положении (меньше риск снижения АД) Оценить необходимость применения и дозу диуретиков и вазодилататоров Не допускать чрезмерного диуреза перед началом лечения При существенном ухудшении функции почек лучше использовать фозиноприл или спираприл, или снизить дозу и. АПФ вдвое, или заменить и. АПФ на АРА II (лучше всего – кандесартан) u Избегать назначения Калийсберегающих диуретиков в начале лечения и. АПФ, особенно у больных с уровнем калия плазмы выше 5, 2 мкмоль/л u Избегать назначения НПВП u Контролировать АД и содержание электролитов крови через 2 недели после каждого повышения дозы
Рекомендации по назначению и. АПФ u u u Начало терапии с малых доз с постепенным увеличением до оптимальных 1 раз в 2 -3 дня, при системной гипотонии – не чаще 1 раза в неделю Начинать терапию вечером в горизонтальном положении (меньше риск снижения АД) Оценить необходимость применения и дозу диуретиков и вазодилататоров Не допускать чрезмерного диуреза перед началом лечения При существенном ухудшении функции почек лучше использовать фозиноприл или спираприл, или снизить дозу и. АПФ вдвое, или заменить и. АПФ на АРА II (лучше всего – кандесартан) u Избегать назначения Калийсберегающих диуретиков в начале лечения и. АПФ, особенно у больных с уровнем калия плазмы выше 5, 2 мкмоль/л u Избегать назначения НПВП u Контролировать АД и содержание электролитов крови через 2 недели после каждого повышения дозы
 Лизиноприл – самый назначаемый и. АПФ: США, Германия, Франция, Италия, Испания, число рецептов, `000 6, 000 ЛИЗИНОПРИ Л LISINOPRIL RAMIPRIL ENALAPRIL 5, 000 PERINDOPRIL BENAZEPRIL 4, 000 QUINAPRIL FOSINOPRIL CAPTOPRIL 3, 000 TRANDOLAPRIL ZOFENOPRIL 2, 000 MOEXIPRIL IMIDAPRIL 1, 000 периндоприл CILAZAPRIL DELAPRIL ENALAPRILAT - 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 SPIRAPRIL IMS, `000 SU
Лизиноприл – самый назначаемый и. АПФ: США, Германия, Франция, Италия, Испания, число рецептов, `000 6, 000 ЛИЗИНОПРИ Л LISINOPRIL RAMIPRIL ENALAPRIL 5, 000 PERINDOPRIL BENAZEPRIL 4, 000 QUINAPRIL FOSINOPRIL CAPTOPRIL 3, 000 TRANDOLAPRIL ZOFENOPRIL 2, 000 MOEXIPRIL IMIDAPRIL 1, 000 периндоприл CILAZAPRIL DELAPRIL ENALAPRILAT - 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 SPIRAPRIL IMS, `000 SU
 Осложнения и. АПФ Повышение уровня креатинина (5 -15% при быстром повышении дозы) и 1 -2% при медленном титровании). u Сухой кашель (реже всего у фозиноприла). Замена на APA II. u Системная гипотония. Абсолютные противопоказания к и. АПФ: u Ангионевротический отек u Беременность u Двусторонний стеноз почечных артерий u
Осложнения и. АПФ Повышение уровня креатинина (5 -15% при быстром повышении дозы) и 1 -2% при медленном титровании). u Сухой кашель (реже всего у фозиноприла). Замена на APA II. u Системная гипотония. Абсолютные противопоказания к и. АПФ: u Ангионевротический отек u Беременность u Двусторонний стеноз почечных артерий u
 АРА II Доказано снижение смертности и сердечно-сосудистых госпитализаций при ХСН со сниженной ФВ ЛЖ для кандесартана (атаканда). u Стартовая доза 4 мг 1 раз в сутки. u Доза удваивается при стабильном АД и отсутствии осложнений каждые 3 -5 дней до достижения дозы 16 мг 1 раз в сутки. u У больных с высоким уровнем АД максимальная дозы 32 мг 1 раз в сутки. u При исходной гипотонии лучше начать с 2 мг/сутки. u Валсартан и лозартан также доказали свою эффективность, но в менее крупных исследованиях u Эффективность АРА II у женщин такая же, как у мужчин (в отличие от и. АПФ) u Можно назначать АРА II дополнительно к и. АПФ, но предпочтителньее сочетание и. АПФ с бета-блокаторами и антагонистами рецепторов к альдостерону u При непереносимости антагонистов рецепторов к альдостерону возможно применять комбинацию и. АПФ и АРА II (не как стартовая терапия – больше побочных эффектов, а добавление АРА II больным, находящимся на длительном лечении и. АПФ). u
АРА II Доказано снижение смертности и сердечно-сосудистых госпитализаций при ХСН со сниженной ФВ ЛЖ для кандесартана (атаканда). u Стартовая доза 4 мг 1 раз в сутки. u Доза удваивается при стабильном АД и отсутствии осложнений каждые 3 -5 дней до достижения дозы 16 мг 1 раз в сутки. u У больных с высоким уровнем АД максимальная дозы 32 мг 1 раз в сутки. u При исходной гипотонии лучше начать с 2 мг/сутки. u Валсартан и лозартан также доказали свою эффективность, но в менее крупных исследованиях u Эффективность АРА II у женщин такая же, как у мужчин (в отличие от и. АПФ) u Можно назначать АРА II дополнительно к и. АПФ, но предпочтителньее сочетание и. АПФ с бета-блокаторами и антагонистами рецепторов к альдостерону u При непереносимости антагонистов рецепторов к альдостерону возможно применять комбинацию и. АПФ и АРА II (не как стартовая терапия – больше побочных эффектов, а добавление АРА II больным, находящимся на длительном лечении и. АПФ). u
 Фармакокинетика: преимущества Эдарби u Эдарби характеризуется одним из самых высоких значений биодоступности – 60% (выше только у ирбесартана) u Эдарби характеризуется сбалансированным выведением из организма: как печенью, так и почками – Таким образом, лёгкие и умеренные нарушения функции печени и почек (как и нарушение проходимости желчевыводящих путей) не приводят к клинически значимым изменениям концентрации азилсартана в крови – Для Эдарби не характерны ограничения, связанные с обструкцией желчевыводящих путей (такие ограничения указаны в инструкции к валсартану, кандесартану, телмисартану, олмесартану)
Фармакокинетика: преимущества Эдарби u Эдарби характеризуется одним из самых высоких значений биодоступности – 60% (выше только у ирбесартана) u Эдарби характеризуется сбалансированным выведением из организма: как печенью, так и почками – Таким образом, лёгкие и умеренные нарушения функции печени и почек (как и нарушение проходимости желчевыводящих путей) не приводят к клинически значимым изменениям концентрации азилсартана в крови – Для Эдарби не характерны ограничения, связанные с обструкцией желчевыводящих путей (такие ограничения указаны в инструкции к валсартану, кандесартану, телмисартану, олмесартану)
 Профиль безопасности Эдарби сопоставим с плацебо Доля пациентов, % N=801 N=107 4 N=107 2 Все нежелательные Data on file. Takeda Pharmaceutical реакции Company Limited. Нежелательные реакции, приведшие к отмене препарата Серьёзные нежелательные реакции * * Приведшие к смерти или инвалидности, угрожавшие жизни, потребовавшие госпитализации или медицинского вмешательства
Профиль безопасности Эдарби сопоставим с плацебо Доля пациентов, % N=801 N=107 4 N=107 2 Все нежелательные Data on file. Takeda Pharmaceutical реакции Company Limited. Нежелательные реакции, приведшие к отмене препарата Серьёзные нежелательные реакции * * Приведшие к смерти или инвалидности, угрожавшие жизни, потребовавшие госпитализации или медицинского вмешательства
 Бета-адреноблокаторы Главные средства лечения ХСН наряду с и. АПФ u Должны применяться всем больным ХСН, не имеющим противопоказаний u Назначаются дополнительно к и. АПФ или АРА II u До начала лечения пациенты должны быть относительно стабильны u Лечение начинается с небольших доз. u Доза удваивается до достижения средней терапевтической не чаще, чем 1 раз в две недели u В процессе лечения могут развиться преходящие нарушения: гипотония, брадикардия, нарастание СН u Если при декомпенсации ХСН пациент нуждается в инотропной поддержке, то средством выбора являются сесинтезаторы кальция (левосимендан), так как их эффект не зависит от степени блокады бета-адренорецепторов u
Бета-адреноблокаторы Главные средства лечения ХСН наряду с и. АПФ u Должны применяться всем больным ХСН, не имеющим противопоказаний u Назначаются дополнительно к и. АПФ или АРА II u До начала лечения пациенты должны быть относительно стабильны u Лечение начинается с небольших доз. u Доза удваивается до достижения средней терапевтической не чаще, чем 1 раз в две недели u В процессе лечения могут развиться преходящие нарушения: гипотония, брадикардия, нарастание СН u Если при декомпенсации ХСН пациент нуждается в инотропной поддержке, то средством выбора являются сесинтезаторы кальция (левосимендан), так как их эффект не зависит от степени блокады бета-адренорецепторов u
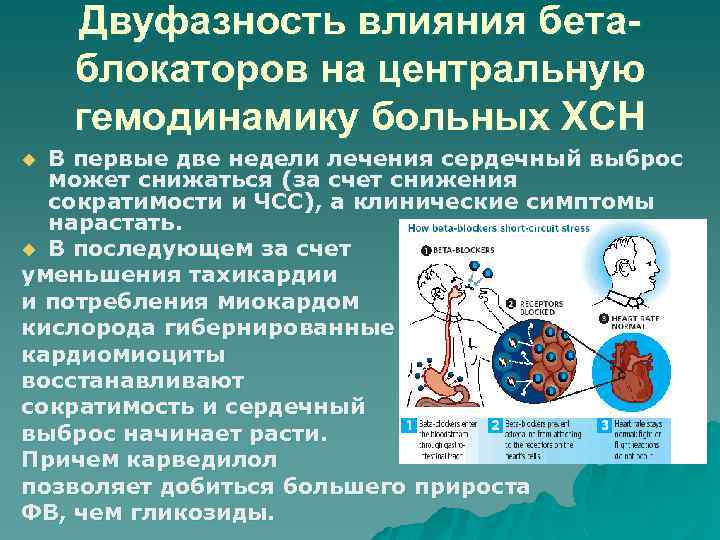 Двуфазность влияния бетаблокаторов на центральную гемодинамику больных ХСН В первые две недели лечения сердечный выброс может снижаться (за счет снижения сократимости и ЧСС), а клинические симптомы нарастать. u В последующем за счет уменьшения тахикардии и потребления миокардом кислорода гибернированные кардиомиоциты восстанавливают сократимость и сердечный выброс начинает расти. Причем карведилол позволяет добиться большего прироста ФВ, чем гликозиды. u
Двуфазность влияния бетаблокаторов на центральную гемодинамику больных ХСН В первые две недели лечения сердечный выброс может снижаться (за счет снижения сократимости и ЧСС), а клинические симптомы нарастать. u В последующем за счет уменьшения тахикардии и потребления миокардом кислорода гибернированные кардиомиоциты восстанавливают сократимость и сердечный выброс начинает расти. Причем карведилол позволяет добиться большего прироста ФВ, чем гликозиды. u
 Рекомендованные бетаблокаторы при ХСН Метопролола сукцинат (кардиоселективный бета 1 -блокатор). u Бисопролол (кардиоселективный бета 1 блокатор). u Карведилол (некардиоселективный с дополнительными свойствами альфа 1 блокатора, антиоксиданта и антипролиферативного средства). Эффективны, безопасны, улучшают прогноз и снижают число госпитализаций. u
Рекомендованные бетаблокаторы при ХСН Метопролола сукцинат (кардиоселективный бета 1 -блокатор). u Бисопролол (кардиоселективный бета 1 блокатор). u Карведилол (некардиоселективный с дополнительными свойствами альфа 1 блокатора, антиоксиданта и антипролиферативного средства). Эффективны, безопасны, улучшают прогноз и снижают число госпитализаций. u
 Рекомендованные бета-блокаторы при ХСН (доза – мг/сут) Препарат Нач. доза Метопролола сукцинат 12, 5 Тер. доза 100 Макс доза 200 Бисопролол 1, 25 10 10 Карведилол 3, 125 25 х 2 раза Небиволол (у больных 1, 25 5 старше 70 лет) 10
Рекомендованные бета-блокаторы при ХСН (доза – мг/сут) Препарат Нач. доза Метопролола сукцинат 12, 5 Тер. доза 100 Макс доза 200 Бисопролол 1, 25 10 10 Карведилол 3, 125 25 х 2 раза Небиволол (у больных 1, 25 5 старше 70 лет) 10
 Бисопролол Обладает максимальной кардиоселективностью среди всех β-адреноблокаторов, поэтому при его применении риск развития класс-специфических побочных эффектов минимален Wellstein A et al. Eur Heart J 1987; 8 (Suppl. M): 3– 8
Бисопролол Обладает максимальной кардиоселективностью среди всех β-адреноблокаторов, поэтому при его применении риск развития класс-специфических побочных эффектов минимален Wellstein A et al. Eur Heart J 1987; 8 (Suppl. M): 3– 8
 Бидоп ® ü Уменьшает выраженность гипертрофии левого желудочка ü Обладает высокой антиангинальной активностью (максимально снижает потребность в нитратах) ü Обеспечивает максимальный прирост толерантности к физической нагрузке ü Обеспечивает оптимальный суточный профиль АД ü Улучшает качество жизни у больных с ИБС и сопутствующими заболеваниями
Бидоп ® ü Уменьшает выраженность гипертрофии левого желудочка ü Обладает высокой антиангинальной активностью (максимально снижает потребность в нитратах) ü Обеспечивает максимальный прирост толерантности к физической нагрузке ü Обеспечивает оптимальный суточный профиль АД ü Улучшает качество жизни у больных с ИБС и сопутствующими заболеваниями
 Нерекомендованные бета-блокаторы при ХСН u Атенолол и метопролола тартрат противопоказаны. u Небиволол не снижает общую смертность, но уменьшает число внезапных смертей и повторных госпитализаций. Может применяться у больных старше 70 лет.
Нерекомендованные бета-блокаторы при ХСН u Атенолол и метопролола тартрат противопоказаны. u Небиволол не снижает общую смертность, но уменьшает число внезапных смертей и повторных госпитализаций. Может применяться у больных старше 70 лет.
 Правила безопасного лечения бета-блокаторами больных ХСН Пациент должен находиться на терапии и. АПФ или АРА II. 2. Стабильное состояние без внутренней инотропной поддержки и выраженных застойных явлений на фоне диуретиков. 3. Начинать с небольших доз, удваивая их не чаще, чем 1 раз в 2 недели. 4. В начале лечения и процессе титрования возможны гипотония, брадикардия, нарастание СН. Целесообразны: Ø Контроль симптомов, АД, ЧСС; Ø При нарастании симптомов – увеличение дозы диуретиков и и. АПФ, при неэффективности – временное снижение дозы бетаблокатора; Ø При развитии гипотонии – уменьшение дозы вазодилататоров, при неэффективности – временное снижение дозы бетаблокатора; Ø При брадикардии – уменьшение дозы или прекращение приема препаратов, урежающих ЧСС, при необходимости – уменьшение дозы или отмена бета-блокатора; Ø По достижении стабильного состояния – возобновление лечения и/или продолжение титрования дозы бета-блокатора. 5. Если при декомпенсации ХСН пациент нуждается в инотропной поддержке, то средством выбора являются синтезаторы кальция (левосимендан), так как их эффект не зависит от степени блокады бета-адренорецепторов. 1.
Правила безопасного лечения бета-блокаторами больных ХСН Пациент должен находиться на терапии и. АПФ или АРА II. 2. Стабильное состояние без внутренней инотропной поддержки и выраженных застойных явлений на фоне диуретиков. 3. Начинать с небольших доз, удваивая их не чаще, чем 1 раз в 2 недели. 4. В начале лечения и процессе титрования возможны гипотония, брадикардия, нарастание СН. Целесообразны: Ø Контроль симптомов, АД, ЧСС; Ø При нарастании симптомов – увеличение дозы диуретиков и и. АПФ, при неэффективности – временное снижение дозы бетаблокатора; Ø При развитии гипотонии – уменьшение дозы вазодилататоров, при неэффективности – временное снижение дозы бетаблокатора; Ø При брадикардии – уменьшение дозы или прекращение приема препаратов, урежающих ЧСС, при необходимости – уменьшение дозы или отмена бета-блокатора; Ø По достижении стабильного состояния – возобновление лечения и/или продолжение титрования дозы бета-блокатора. 5. Если при декомпенсации ХСН пациент нуждается в инотропной поддержке, то средством выбора являются синтезаторы кальция (левосимендан), так как их эффект не зависит от степени блокады бета-адренорецепторов. 1.
 В особом наблюдении во время терапии бета-блокаторами нуждаются пациенты u С тяжелой ХСН (ФК III-IV) u С СН неизвестной этиологии u С отменой бета-блокаторов в прошлом в связи с развитием побочных эффектов или обострения симптоматики ХСН
В особом наблюдении во время терапии бета-блокаторами нуждаются пациенты u С тяжелой ХСН (ФК III-IV) u С СН неизвестной этиологии u С отменой бета-блокаторов в прошлом в связи с развитием побочных эффектов или обострения симптоматики ХСН
 Пациенты с ИБС и ХСН и ЧСС более 70 в минуту имеют более высокий риск u смерти (на 34%) u ОИМ и обострения ХСН (на 53%) Блокатор If каналов синусового узла ивабрадин (кораксан) может применяться в комбинации с бетаадреноблокаторами или вместо них (при непереносимости или наличии противопоказаний). Включение в схему терапии ивабрадина показано независимо от предшествующей терапии пациентам, имеющим: Ø ХСН Ø Синусовый ритм Ø ЧСС более 70 в минуту Стартовая доза ивабрадина 5 мг 2 раза в сутки с увеличением через 2 недели до 7, 5 мг 2 раза в сутки. Пациентам старше 75 лет прием начинается с 2, 5 мг 2 раза в сутки. В рекомендациях Европейского общества кардиологов 2012 года ивабрадин включен в алгоритм лечения пациентов с ХСН.
Пациенты с ИБС и ХСН и ЧСС более 70 в минуту имеют более высокий риск u смерти (на 34%) u ОИМ и обострения ХСН (на 53%) Блокатор If каналов синусового узла ивабрадин (кораксан) может применяться в комбинации с бетаадреноблокаторами или вместо них (при непереносимости или наличии противопоказаний). Включение в схему терапии ивабрадина показано независимо от предшествующей терапии пациентам, имеющим: Ø ХСН Ø Синусовый ритм Ø ЧСС более 70 в минуту Стартовая доза ивабрадина 5 мг 2 раза в сутки с увеличением через 2 недели до 7, 5 мг 2 раза в сутки. Пациентам старше 75 лет прием начинается с 2, 5 мг 2 раза в сутки. В рекомендациях Европейского общества кардиологов 2012 года ивабрадин включен в алгоритм лечения пациентов с ХСН.
 Антагонисты альдостерона u u Верошпирон 25 -50 мг 1 раз в сутки применяется 1 раз в сутки для длительного лечения больных с ХСН ФК III-IV дополнительно к и. АПФ и бета-блокаторам в качестве нейрогуморального модулятора, позволяющего наиболее полно блокировать РААС, улучшать течение и прогноз ХСН. При обострении явлений декомпенсации возможно повышение дозы до 100 -300 мг (412 таблеток) в сутки утром или в два приема (утро + обед) на период 1 -3 недели с последующим снижением дозы.
Антагонисты альдостерона u u Верошпирон 25 -50 мг 1 раз в сутки применяется 1 раз в сутки для длительного лечения больных с ХСН ФК III-IV дополнительно к и. АПФ и бета-блокаторам в качестве нейрогуморального модулятора, позволяющего наиболее полно блокировать РААС, улучшать течение и прогноз ХСН. При обострении явлений декомпенсации возможно повышение дозы до 100 -300 мг (412 таблеток) в сутки утром или в два приема (утро + обед) на период 1 -3 недели с последующим снижением дозы.
 Критерии эффективности спиронолактона: Увеличение диуреза на 20 -25% Ø Уменьшение жажды, сухости во рту, «печеночного» запаха изо рта Ø Отсутствие снижения концентрации калия и магния в сыворотке крови, несмотря на достижение положительного диуреза (выделено больше, чем выпито). При использовании высоких доз верошпирона более 4 -6 недель возрастает риск осложнений (гиперкалиемии, гинекомастии). Ø
Критерии эффективности спиронолактона: Увеличение диуреза на 20 -25% Ø Уменьшение жажды, сухости во рту, «печеночного» запаха изо рта Ø Отсутствие снижения концентрации калия и магния в сыворотке крови, несмотря на достижение положительного диуреза (выделено больше, чем выпито). При использовании высоких доз верошпирона более 4 -6 недель возрастает риск осложнений (гиперкалиемии, гинекомастии). Ø
 Эплеренон Новый антагонист альдостерона – эплеренон – снижает риск смерти, в том числе внезапной, у пациентов, перенесших ОИМ и имеющих ХСН ФК II.
Эплеренон Новый антагонист альдостерона – эплеренон – снижает риск смерти, в том числе внезапной, у пациентов, перенесших ОИМ и имеющих ХСН ФК II.
 Диуретики u u u u Применются вместе с и. АПФ для устранения отечного синдрома и улучшения клинической симптоматики Лечение начинается лишь при клинических признаках застоя (стадия II А) Начало лечения – с применения слабейшего из эффективных у конкретного больного препарата Предпочтение отдается тиазидным диуретикам (гипотиазид). Лишь при их неэффективности – переход на мощные петлевые диуретики (фуросемид). Ежедневный прием диуретиков, обеспечивающий отрицательный водный баланс 800 -1000 мл. Контроль массы тела! При лечении рефрактерного отечного синдрома – фуросемид в/в + тиазидный диуретик + верошпирон + диакарб (3 таблетки в сутки 3 -4 дня 1 раз в две недели для преодоления рефракетрности к мочегонным). При гипотонии в комбинацию добавляются стероиды. Диуретики у женщин быстрее и чаще вызывают гипокалиемию, что может привести к удлинению QT и нарушениям ритма сердца. Большинство диуретиков (кроме торасемида) не замедляют прогрессирования ХСН и не улучшают прогноза больных.
Диуретики u u u u Применются вместе с и. АПФ для устранения отечного синдрома и улучшения клинической симптоматики Лечение начинается лишь при клинических признаках застоя (стадия II А) Начало лечения – с применения слабейшего из эффективных у конкретного больного препарата Предпочтение отдается тиазидным диуретикам (гипотиазид). Лишь при их неэффективности – переход на мощные петлевые диуретики (фуросемид). Ежедневный прием диуретиков, обеспечивающий отрицательный водный баланс 800 -1000 мл. Контроль массы тела! При лечении рефрактерного отечного синдрома – фуросемид в/в + тиазидный диуретик + верошпирон + диакарб (3 таблетки в сутки 3 -4 дня 1 раз в две недели для преодоления рефракетрности к мочегонным). При гипотонии в комбинацию добавляются стероиды. Диуретики у женщин быстрее и чаще вызывают гипокалиемию, что может привести к удлинению QT и нарушениям ритма сердца. Большинство диуретиков (кроме торасемида) не замедляют прогрессирования ХСН и не улучшают прогноза больных.
 Рекомендуемые дозы диуретиков (мг/сут) Препарат Гидрохлортиазид (гипотиазид) Начальная доза Макс. доза 25 75 -100 Фуросемид (лазикс) 20 -40 250 -500 Торасемид (диувер) 5 -10 100 -200 Ацетазоламид (диакарб) применяется в качестве дополнительного средства при длительном применении мощных диуретиков (подкисляет среду, повышает чувствительность к петлевым диуретикам). Доза: 250 мг 2 -3 раза в сутки 3 -4 дня с перерывом не менее 2 -х недель. Обязателен больным с ХСН и легочной патологией. 250 мг за 1 час до сна уменьшает явления ночного апноэ (имеется у 40% больных ХСН).
Рекомендуемые дозы диуретиков (мг/сут) Препарат Гидрохлортиазид (гипотиазид) Начальная доза Макс. доза 25 75 -100 Фуросемид (лазикс) 20 -40 250 -500 Торасемид (диувер) 5 -10 100 -200 Ацетазоламид (диакарб) применяется в качестве дополнительного средства при длительном применении мощных диуретиков (подкисляет среду, повышает чувствительность к петлевым диуретикам). Доза: 250 мг 2 -3 раза в сутки 3 -4 дня с перерывом не менее 2 -х недель. Обязателен больным с ХСН и легочной патологией. 250 мг за 1 час до сна уменьшает явления ночного апноэ (имеется у 40% больных ХСН).
 Алгоритм назначения диуретиков в зависимости от ФК ХСН I ФК Не лечить мочегонными II ФК без застоя Не лечить мочегонными II ФК с застоем Тиазидные диуретики, при их неэффективности - петлевые III ФК Тиазидные (петлевые) + декомпенсация спиронолактон (100 -300 мг/сут) III ФК Тиазидные (петлевые) + поддерживающее спиронолактон (малые дозы) лечение +диакарб Петлевые (иногда два петлевых – IV ФК фуросемид и урегит)+ тиазидные +
Алгоритм назначения диуретиков в зависимости от ФК ХСН I ФК Не лечить мочегонными II ФК без застоя Не лечить мочегонными II ФК с застоем Тиазидные диуретики, при их неэффективности - петлевые III ФК Тиазидные (петлевые) + декомпенсация спиронолактон (100 -300 мг/сут) III ФК Тиазидные (петлевые) + поддерживающее спиронолактон (малые дозы) лечение +диакарб Петлевые (иногда два петлевых – IV ФК фуросемид и урегит)+ тиазидные +
 Бритомар - торасемид с пролонгированным высвобождением • Бритомар – таблетка на основе гидрофильной матрицы из гуаровой камеди • Гуаровая камедь натуральный водорастворимый полимер, получаемый из семян растения семейства бобовых • Гуаровая камедь широко используется при создании лекарственных форм с пролонгированным высвобождением • В ЖКТ гуаровая камедь образует подобие «губки» , который обеспечивает замедленное высвобождение препарата
Бритомар - торасемид с пролонгированным высвобождением • Бритомар – таблетка на основе гидрофильной матрицы из гуаровой камеди • Гуаровая камедь натуральный водорастворимый полимер, получаемый из семян растения семейства бобовых • Гуаровая камедь широко используется при создании лекарственных форм с пролонгированным высвобождением • В ЖКТ гуаровая камедь образует подобие «губки» , который обеспечивает замедленное высвобождение препарата
 Прямое сосудорасширяющее действие Бритомара u u u В исследовании Berrazueta изучалось действие Торасемида на гладкомышечные клетки сосудов По данным плетизмографии, в/в инфузия Торасемида приводила к значимому расширению дорсальных вен кисти, причём данный эффект был более выражен у пациентов с АГ Одновременная инфузия ингибитора NO-синтазы препятствовала вазодилатации → вазодилатирующий эффект Торасемида связан с оксидом Расширение дорсальных вен, % азота 70% 67% 80% 48% 46% 60% до инфузии 40% до лечения Торасемида 20% после инфузии после лечения 0% Торасемида здоровые пациенты с АГ волонтеры De Berrazueta J. , González J. , de Mier I. , Poveda J. et al. Vasodilatory action of loop diuretics: A plethysmography study of endothelial function in forearm arteries and dorsal hand veins in hypertensive patients and controls. J Cardiovasc Pharmacol 2007; 49: 90 -95.
Прямое сосудорасширяющее действие Бритомара u u u В исследовании Berrazueta изучалось действие Торасемида на гладкомышечные клетки сосудов По данным плетизмографии, в/в инфузия Торасемида приводила к значимому расширению дорсальных вен кисти, причём данный эффект был более выражен у пациентов с АГ Одновременная инфузия ингибитора NO-синтазы препятствовала вазодилатации → вазодилатирующий эффект Торасемида связан с оксидом Расширение дорсальных вен, % азота 70% 67% 80% 48% 46% 60% до инфузии 40% до лечения Торасемида 20% после инфузии после лечения 0% Торасемида здоровые пациенты с АГ волонтеры De Berrazueta J. , González J. , de Mier I. , Poveda J. et al. Vasodilatory action of loop diuretics: A plethysmography study of endothelial function in forearm arteries and dorsal hand veins in hypertensive patients and controls. J Cardiovasc Pharmacol 2007; 49: 90 -95.
 Преимущества пролонгированного высвобождения Tорасемид НВ Торасемид ПВ (Бритомар) Cmax 1610 ± 229 нг/мл 1127 ± 170 нг/мл Tmax 0, 75 часа 1, 5 часа AUC 3476 ± 582 нг/мл 3718 ± 922 нг/мл • Торасемид пролонгированного высвобождения характеризуется меньшим пиком концентрации препарата в крови (Cmax) • Время достижения максимальной концентрации препарата в плазме крови (Tmax) в группе Торасемида пролонгированного высвобождения в 2 раза ниже • Биодоступность препаратов не различается • • Предсказуемый диуретический эффект Меньшее количество ургентных позывов к мочеиспусканию Отсутствие «рикошетной» задержки натрия Отсутствие пикообразного диуреза, который может привести к поражению почечных канальцев Barbanoj M. , Ballester M. , Antonijoan R. et al. Comparison of repeated-dose pharmacokinetics of prolonged-release and immediate-release torasemide formulations in healthy young volunteers. Fundamental & Clinical Pharmacology. 2009; 23: 115– 125. .
Преимущества пролонгированного высвобождения Tорасемид НВ Торасемид ПВ (Бритомар) Cmax 1610 ± 229 нг/мл 1127 ± 170 нг/мл Tmax 0, 75 часа 1, 5 часа AUC 3476 ± 582 нг/мл 3718 ± 922 нг/мл • Торасемид пролонгированного высвобождения характеризуется меньшим пиком концентрации препарата в крови (Cmax) • Время достижения максимальной концентрации препарата в плазме крови (Tmax) в группе Торасемида пролонгированного высвобождения в 2 раза ниже • Биодоступность препаратов не различается • • Предсказуемый диуретический эффект Меньшее количество ургентных позывов к мочеиспусканию Отсутствие «рикошетной» задержки натрия Отсутствие пикообразного диуреза, который может привести к поражению почечных канальцев Barbanoj M. , Ballester M. , Antonijoan R. et al. Comparison of repeated-dose pharmacokinetics of prolonged-release and immediate-release torasemide formulations in healthy young volunteers. Fundamental & Clinical Pharmacology. 2009; 23: 115– 125. .
 Рефрактерность к диуретикам u u Ранняя (торможение эффекта) развивается в первые часы и дни. Зависит от гиперактивации нейрогормонов и тем сильнее, чем активнее дегидратация. Преодолевается адекватным (нечрезмерным) диурезом и обязательным совместным применением и. АПФ и/или спиронолактона. Поздняя рефрактерность развивается спустя недели и месяцы и связана с гипертрофией апикальных клеток почечных канальцев. Требуется периодическая (1 раз в 3 -4 недели) смена активных диуретиков и их комбинация с и. АПФ. Предпочтительнее торасемид.
Рефрактерность к диуретикам u u Ранняя (торможение эффекта) развивается в первые часы и дни. Зависит от гиперактивации нейрогормонов и тем сильнее, чем активнее дегидратация. Преодолевается адекватным (нечрезмерным) диурезом и обязательным совместным применением и. АПФ и/или спиронолактона. Поздняя рефрактерность развивается спустя недели и месяцы и связана с гипертрофией апикальных клеток почечных канальцев. Требуется периодическая (1 раз в 3 -4 недели) смена активных диуретиков и их комбинация с и. АПФ. Предпочтительнее торасемид.
 Преодоление устойчивости к диуретикам Применение диуретиков (лучше – торасемид) только на фоне и. АПФ и спиронолактона. u Введение удвоенной дозы диуретика в/в. u Сочетание диуретиков с препаратами, улучшающими фильтрацию: Ø При САД более 100 мм рт. ст. – эуфиллин (10 мл 2, 4% раствора в/в капельно, сразу после капельницы – лазикс или сердечные гликозиды; Ø При САД менее 100 мм рт. ст. – допамин. Ø Применение диуретиков с альбумином или плазмой (особенно при гипопротеинемии). u При выраженной гипотонии – комбинация с инотропными средствами (левосимендан, добутамин, допамин), кратковременно – с глюкокортикоидами. u Временный перевод с фуросемида на этакриновую кислоту (начальная доза 25 -50 мг, максимальная доза – 250 мг) или их комбинация. u Механические способы удаления жидкости (плевральная, перикардиальная пункция, парацентез) – только по жизненным показаниям. u Изолированная ультрафильтрация. Противопоказания: стенозы клапанных отверстий, низкий сердечный выброс, внутрисердечный сброс и гипотония. u
Преодоление устойчивости к диуретикам Применение диуретиков (лучше – торасемид) только на фоне и. АПФ и спиронолактона. u Введение удвоенной дозы диуретика в/в. u Сочетание диуретиков с препаратами, улучшающими фильтрацию: Ø При САД более 100 мм рт. ст. – эуфиллин (10 мл 2, 4% раствора в/в капельно, сразу после капельницы – лазикс или сердечные гликозиды; Ø При САД менее 100 мм рт. ст. – допамин. Ø Применение диуретиков с альбумином или плазмой (особенно при гипопротеинемии). u При выраженной гипотонии – комбинация с инотропными средствами (левосимендан, добутамин, допамин), кратковременно – с глюкокортикоидами. u Временный перевод с фуросемида на этакриновую кислоту (начальная доза 25 -50 мг, максимальная доза – 250 мг) или их комбинация. u Механические способы удаления жидкости (плевральная, перикардиальная пункция, парацентез) – только по жизненным показаниям. u Изолированная ультрафильтрация. Противопоказания: стенозы клапанных отверстий, низкий сердечный выброс, внутрисердечный сброс и гипотония. u
 Сердечные гликозиды Улучшают симптоматику u Уменьшают частоту госпитализаций u Не влияют на выживаемость Рекомендации: u Ø Ø Ø Только малые дозы дигоксина – до 0, 25 мг в сутки в два приема (действует как нейрогормональный модулятор, оказывает слабое инотропное действие и не вызывает нарушений ритма) Дигоксин – препарат первой линии при фибрилляции предсердий (замедляет АВ-проводимость и снижает ЧСС). Сочетание с бета-блокаторами эффективно, так как обеспечивает лучший контроль ЧСС, снижает риск опасных желудочковых аритмий, уменьшает вероятность обострения коронарной недостаточности. Сердечные гликозиды наиболее эффективны у больных с низкой ФВ (менее 25%), кардиомегалией (КТИ более 55%), неишемической этиологией ХСН. У женщин сердечные гликозиды чаще вызывают интоксикации и смертельны осложнения, поэтому им следует назначать более низкие дозы и контролировать уровень дигоксина в крови.
Сердечные гликозиды Улучшают симптоматику u Уменьшают частоту госпитализаций u Не влияют на выживаемость Рекомендации: u Ø Ø Ø Только малые дозы дигоксина – до 0, 25 мг в сутки в два приема (действует как нейрогормональный модулятор, оказывает слабое инотропное действие и не вызывает нарушений ритма) Дигоксин – препарат первой линии при фибрилляции предсердий (замедляет АВ-проводимость и снижает ЧСС). Сочетание с бета-блокаторами эффективно, так как обеспечивает лучший контроль ЧСС, снижает риск опасных желудочковых аритмий, уменьшает вероятность обострения коронарной недостаточности. Сердечные гликозиды наиболее эффективны у больных с низкой ФВ (менее 25%), кардиомегалией (КТИ более 55%), неишемической этиологией ХСН. У женщин сердечные гликозиды чаще вызывают интоксикации и смертельны осложнения, поэтому им следует назначать более низкие дозы и контролировать уровень дигоксина в крови.
 Эфиры омега-3 полиненасыщенных жирных кислот (омакор) u u влияют на жировой обмен и свертываемость крови. За счет этого они увеличивают срок жизни, снижают риск развития инфаркта миокарда и инсульта. Снижают риск общей смерти больных ХСН на 9%. Снижают количество госпитализаций при ХСН на 8%. u Количество побочных эффектов меньше, чем у плацебо. u Рекомендованы всем больным декомпенсированной ХСН в дозе 1 мг/сутки. u
Эфиры омега-3 полиненасыщенных жирных кислот (омакор) u u влияют на жировой обмен и свертываемость крови. За счет этого они увеличивают срок жизни, снижают риск развития инфаркта миокарда и инсульта. Снижают риск общей смерти больных ХСН на 9%. Снижают количество госпитализаций при ХСН на 8%. u Количество побочных эффектов меньше, чем у плацебо. u Рекомендованы всем больным декомпенсированной ХСН в дозе 1 мг/сутки. u
 Медикаментозное лечение ХСН: Дополнительные группы препаратов (степень доказанности В): u Статины u Непрямые антикоагулянты
Медикаментозное лечение ХСН: Дополнительные группы препаратов (степень доказанности В): u Статины u Непрямые антикоагулянты
 Рекомендации по применению статинов у больных с риском или развившейся ХСН Статины – эффективное средство профилактики ХСН у больных ИБС. u При развившейся ХСН статины не улучшают прогноз. u Если пациент получал статины, терапию нужно и безопасно продолжать при развитии ХСН. u
Рекомендации по применению статинов у больных с риском или развившейся ХСН Статины – эффективное средство профилактики ХСН у больных ИБС. u При развившейся ХСН статины не улучшают прогноз. u Если пациент получал статины, терапию нужно и безопасно продолжать при развитии ХСН. u
 Статины u Дополнительно улучшают прогноз только больных ХСН ишемической этиологии. Препарат Суточная доза, мг Аторвастатин 10 -20 Правастатин 20 -40 Розувастатин 5 -10 Симвастатин 10 -40 Флувастатин 40 -80
Статины u Дополнительно улучшают прогноз только больных ХСН ишемической этиологии. Препарат Суточная доза, мг Аторвастатин 10 -20 Правастатин 20 -40 Розувастатин 5 -10 Симвастатин 10 -40 Флувастатин 40 -80
 Коррекция липидного спектра снижает риск сердечно-сосудистых осложнений (ССО) -1% ХС ЛПНП - 1% ОХС - 2% + 1% ХС ЛПВП - 3% Снижение риска ССО Third Report of the NCEP Expert Panel. NIH Publication№ 01 -3670 2001. http: //hin. nhlbi. nih. gov/ncep_sids/menu. htm
Коррекция липидного спектра снижает риск сердечно-сосудистых осложнений (ССО) -1% ХС ЛПНП - 1% ОХС - 2% + 1% ХС ЛПВП - 3% Снижение риска ССО Third Report of the NCEP Expert Panel. NIH Publication№ 01 -3670 2001. http: //hin. nhlbi. nih. gov/ncep_sids/menu. htm
 Оптимальные значения липидных параметров. Европейские и российские рекомендации Р. Г. Оганов, 2010
Оптимальные значения липидных параметров. Европейские и российские рекомендации Р. Г. Оганов, 2010
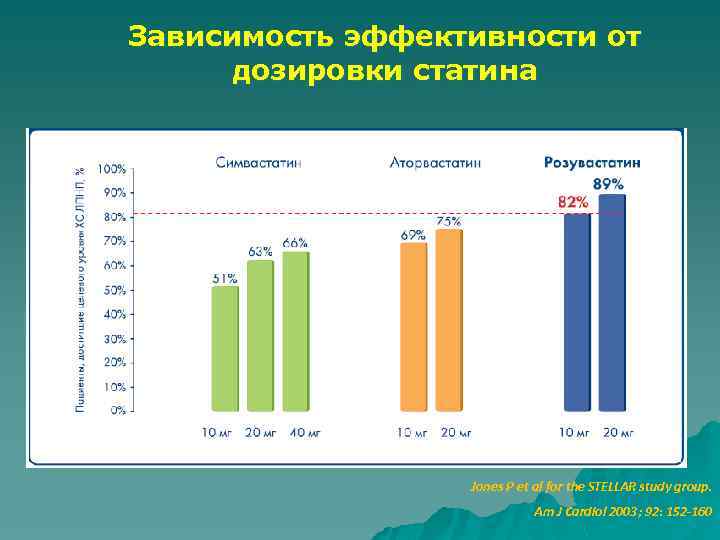 Зависимость эффективности от дозировки статина Jones P et al for the STELLAR study group. Am J Cardiol 2003; 92: 152 -160
Зависимость эффективности от дозировки статина Jones P et al for the STELLAR study group. Am J Cardiol 2003; 92: 152 -160
 Мертенил ® Уникальные особенности ü Статин 4 поколения – максимальная эффективность и безопасность ü Быстрое начало действия (90% эффективности через 2 недели терапии), быстрая стабилизация атеросклеротической бляшки ü Отсутствие клинически значимых лекарственных взаимодействий – препарат выбора при лечении пациентов с дислипидемией и сопутствующей патологией
Мертенил ® Уникальные особенности ü Статин 4 поколения – максимальная эффективность и безопасность ü Быстрое начало действия (90% эффективности через 2 недели терапии), быстрая стабилизация атеросклеротической бляшки ü Отсутствие клинически значимых лекарственных взаимодействий – препарат выбора при лечении пациентов с дислипидемией и сопутствующей патологией
 Мертенил®– единственный розувастатин в России с полным спектром дозировок (5, 10, 20 и 40 мг) для оптимального подбора терапии разным категориям пациентов
Мертенил®– единственный розувастатин в России с полным спектром дозировок (5, 10, 20 и 40 мг) для оптимального подбора терапии разным категориям пациентов
 Безопасность терапии статинами u u u При уровне общего холестерина менее 3, 2 ммоль/л от применения статинов лучше воздержаться. В первые 3 месяца лечения статинами больных ХСН необходим регулярный контроль трансаминаз и КФК. Причины прекращения лечения статинами при ХСН: повышение АСТ и АЛТ более чем в 3 раза от исходного; Ø повышение КФК в 10 раз выше нормы; Ø появление мышечных болей. Ø
Безопасность терапии статинами u u u При уровне общего холестерина менее 3, 2 ммоль/л от применения статинов лучше воздержаться. В первые 3 месяца лечения статинами больных ХСН необходим регулярный контроль трансаминаз и КФК. Причины прекращения лечения статинами при ХСН: повышение АСТ и АЛТ более чем в 3 раза от исходного; Ø повышение КФК в 10 раз выше нормы; Ø появление мышечных болей. Ø
 Антикоагулянты: причины применения При ХСН возрастает риск тромбоэмболий и инсультов. u 40% больных ХСН имеют признаки тромбоза глубоких вен. u 5, 5% больных декомпенсированной ХСН имеют ТЭЛА. u 40% пациентов с клинически выраженной ХСН имеют постоянную или пароксизмальную мерцательную аритмию. u
Антикоагулянты: причины применения При ХСН возрастает риск тромбоэмболий и инсультов. u 40% больных ХСН имеют признаки тромбоза глубоких вен. u 5, 5% больных декомпенсированной ХСН имеют ТЭЛА. u 40% пациентов с клинически выраженной ХСН имеют постоянную или пароксизмальную мерцательную аритмию. u
 Провокаторы тромбозов и эмболий при ХСН: u Дегидратационная терапия (чем обильнее диурез, тем опаснее) u Постельный режим.
Провокаторы тромбозов и эмболий при ХСН: u Дегидратационная терапия (чем обильнее диурез, тем опаснее) u Постельный режим.
 Предотвращение тромбозов и эмболий у пациентов с ХСН Для предотвращений тромбозов и эмболий у пациентов с ХСН, находящихся на постельном режиме, показано лечение u низкомолекулярными гепаринами (эноксапарином) в течение 2 -3 недель.
Предотвращение тромбозов и эмболий у пациентов с ХСН Для предотвращений тромбозов и эмболий у пациентов с ХСН, находящихся на постельном режиме, показано лечение u низкомолекулярными гепаринами (эноксапарином) в течение 2 -3 недель.
 Непрямые антикоагулянты (варфарин, синкумар) обязательны для лечения больных фибрилляцией предсердий и повышенным риском тромбоэмболий. Факторы повышенного риска тромбоэмболий: Пожилой возраст u Наличие тромбоэмболий в анамнезе u Сведения об инсультах и транзиторных нарушениях мозгового кровообращения u Наличие внутрисердечных тромбов u Фракция выброса резко снижена (ниже 35%) u Расширение камер сердца (КДР более 6, 5 см) u Наличие в анамнезе операций на сердце Обязателен контроль МНО 1 раз в месяц (поддержание МНО 2, 0 -3, 0). u
Непрямые антикоагулянты (варфарин, синкумар) обязательны для лечения больных фибрилляцией предсердий и повышенным риском тромбоэмболий. Факторы повышенного риска тромбоэмболий: Пожилой возраст u Наличие тромбоэмболий в анамнезе u Сведения об инсультах и транзиторных нарушениях мозгового кровообращения u Наличие внутрисердечных тромбов u Фракция выброса резко снижена (ниже 35%) u Расширение камер сердца (КДР более 6, 5 см) u Наличие в анамнезе операций на сердце Обязателен контроль МНО 1 раз в месяц (поддержание МНО 2, 0 -3, 0). u
 Замена антикоагулянтов на дезагреганты u Непрямые антикоагулянты при ХСН у пациента с мерцательной аритмией не могут быть заменены антитромботическими средствами, так как эффективность снижается, а риск кровотечений не отличается.
Замена антикоагулянтов на дезагреганты u Непрямые антикоагулянты при ХСН у пациента с мерцательной аритмией не могут быть заменены антитромботическими средствами, так как эффективность снижается, а риск кровотечений не отличается.
 Антикоагулянты и синусовый ритм Доказательств эффективности применения антикоагулянтов у пациентов с синусовым ритмом (даже при дилатации сердца и наличии тромбов) в настоящее время нет. u Применение антикоагулянтов больным ХСН с синусовым ритмом – в компетенции лечащего врача. u
Антикоагулянты и синусовый ритм Доказательств эффективности применения антикоагулянтов у пациентов с синусовым ритмом (даже при дилатации сердца и наличии тромбов) в настоящее время нет. u Применение антикоагулянтов больным ХСН с синусовым ритмом – в компетенции лечащего врача. u
 Медикаментозное лечение ХСН: Вспомогательные средства (степень доказанности С), применяемые в определенных клинических ситуациях: Группа препаратов Клиническая ситуация Периферические вазодилататоры (нитраты) Сопутствующая стенокардия Блокаторы медленных кальциевых Стенокардия, стойкая АГ, легочная каналов – длительно действующие гипертензия, выраженная дигидропиридины клапанная регургитация Антиаритмические средства (особенно III класса – амиодарон, соталол) При жизнеугрожающих желудочковых аритмиях Антиагреганты Вторичная профилактика после перенесенного инфаркта миокарда Негликозидные инотропные стимуляторы При обострении ХСН, протекающие с низким сердечным выбросом и гипотонией
Медикаментозное лечение ХСН: Вспомогательные средства (степень доказанности С), применяемые в определенных клинических ситуациях: Группа препаратов Клиническая ситуация Периферические вазодилататоры (нитраты) Сопутствующая стенокардия Блокаторы медленных кальциевых Стенокардия, стойкая АГ, легочная каналов – длительно действующие гипертензия, выраженная дигидропиридины клапанная регургитация Антиаритмические средства (особенно III класса – амиодарон, соталол) При жизнеугрожающих желудочковых аритмиях Антиагреганты Вторичная профилактика после перенесенного инфаркта миокарда Негликозидные инотропные стимуляторы При обострении ХСН, протекающие с низким сердечным выбросом и гипотонией
 Периферические вазодилататоры (нитраты) Не входят в число препаратов, используемых для лечения ХСН. u Не влияют на прогноз, количество госпитализаций, прогрессирование болезни. u Должны применяться у больных ХСН как можно реже, так как: Ø снижают эффективность и. АПФ, Ø повышают риск гипотонии. Назначаются пациентам с ХСН только при наличии доказанной ИБС и стенокардии, которая проходит именно от нитропрепаратов. u
Периферические вазодилататоры (нитраты) Не входят в число препаратов, используемых для лечения ХСН. u Не влияют на прогноз, количество госпитализаций, прогрессирование болезни. u Должны применяться у больных ХСН как можно реже, так как: Ø снижают эффективность и. АПФ, Ø повышают риск гипотонии. Назначаются пациентам с ХСН только при наличии доказанной ИБС и стенокардии, которая проходит именно от нитропрепаратов. u
 Блокаторы медленных кальциевых каналов Длительно действующие дигидроперидины (амлодипин, фелодипин) u не ухудшают прогноз, u могут улучшить клинику и u уменьшить выраженность декомпенсации. Показания к применению длительно действующих дигидроперидинов (на фоне основных средств лечения): Ø Наличие упорной стенокардии Ø Наличие сопутствующей стойкой гипертензии Ø Высокая легочная гипертензия Ø Выраженная клапанная регургитация Короткодействующие дигидроперидины при ХСН противопоказаны!!! Амлодипин применяется в начальной дозе 5 мг/сутки, оптимальной – 10 мг/сутки.
Блокаторы медленных кальциевых каналов Длительно действующие дигидроперидины (амлодипин, фелодипин) u не ухудшают прогноз, u могут улучшить клинику и u уменьшить выраженность декомпенсации. Показания к применению длительно действующих дигидроперидинов (на фоне основных средств лечения): Ø Наличие упорной стенокардии Ø Наличие сопутствующей стойкой гипертензии Ø Высокая легочная гипертензия Ø Выраженная клапанная регургитация Короткодействующие дигидроперидины при ХСН противопоказаны!!! Амлодипин применяется в начальной дозе 5 мг/сутки, оптимальной – 10 мг/сутки.
 Экватор - уникальная фиксированная комбинация амлодипина и лизиноприла для улучшения прогноза жизни пациентов В состав 1 таблетки препарата Экватор входят 2 компонента – амлодипин и лизиноприл В 2 раза больше компонентов – в 2 раза больше аргументов
Экватор - уникальная фиксированная комбинация амлодипина и лизиноприла для улучшения прогноза жизни пациентов В состав 1 таблетки препарата Экватор входят 2 компонента – амлодипин и лизиноприл В 2 раза больше компонентов – в 2 раза больше аргументов
 ЭКВАТОР: 2 формы выпуска для индивидуального подбора терапии Дозировки: 5+10 мг № 10 и № 30 - низкодозовая комбинация 10+20 мг № 30 - полнодозовая комбинация
ЭКВАТОР: 2 формы выпуска для индивидуального подбора терапии Дозировки: 5+10 мг № 10 и № 30 - низкодозовая комбинация 10+20 мг № 30 - полнодозовая комбинация
 Антиаритмические средства u Подавляющее число больных ХСН имеют опасные для жизни желудочковые нарушения ритма (III и выше градации по Lown-Wolff)
Антиаритмические средства u Подавляющее число больных ХСН имеют опасные для жизни желудочковые нарушения ритма (III и выше градации по Lown-Wolff)
 Принципы лечения желудочковых аритмий при ХСН u u u u Лечить только опасные для жизни и симптомные желудочковые аритмии Антиаритмики I класса (блокаторы натриевых каналов) и IV класса (недигидропирединовые АК) противопоказаны При неэффективности II класса (бета-блокаторы) применяется III класс (амиодарон, соталол) Средство выбора при ХСН ФК I-II – амиодарон (у 40% вызывает нарушения функции щитовидной железы и пр. ) При ХСН ФК III-IV амиодарон противопоказан (ухудшает прогноз) Соталол – альтернатива амиодарону, побочных реакций меньше Имплантация кардиовертера-дефибриллятора – наиболее оправданный метод профилактики внезапной смерти у больных ХСН с жизнеугрожающими аритмиями
Принципы лечения желудочковых аритмий при ХСН u u u u Лечить только опасные для жизни и симптомные желудочковые аритмии Антиаритмики I класса (блокаторы натриевых каналов) и IV класса (недигидропирединовые АК) противопоказаны При неэффективности II класса (бета-блокаторы) применяется III класс (амиодарон, соталол) Средство выбора при ХСН ФК I-II – амиодарон (у 40% вызывает нарушения функции щитовидной железы и пр. ) При ХСН ФК III-IV амиодарон противопоказан (ухудшает прогноз) Соталол – альтернатива амиодарону, побочных реакций меньше Имплантация кардиовертера-дефибриллятора – наиболее оправданный метод профилактики внезапной смерти у больных ХСН с жизнеугрожающими аритмиями
 Дозы антиримиков при ХСН u Амиодарон - до 100/200 мг/сутки (режим малых доз). u Соталол – начальная доза 20 мг 2 раза в сутки, терапевтическая 80 мг 2 раза в сутки, максимальная 160 мг 2 раза в сутки.
Дозы антиримиков при ХСН u Амиодарон - до 100/200 мг/сутки (режим малых доз). u Соталол – начальная доза 20 мг 2 раза в сутки, терапевтическая 80 мг 2 раза в сутки, максимальная 160 мг 2 раза в сутки.
 Антиагреганты u Аспирин, как и все НПВП, блокирует циклооксигеназу, что ослабляет эффект и. АПФ, диуретиков, альдактона, бета-блокатора с вазодилатирующими свойствами (карведилола). Клопидогрель достигает антиагрегационного эффекта другими механизмами. u Клинических подтверждений применению клопидогреля при ХСН нет. u
Антиагреганты u Аспирин, как и все НПВП, блокирует циклооксигеназу, что ослабляет эффект и. АПФ, диуретиков, альдактона, бета-блокатора с вазодилатирующими свойствами (карведилола). Клопидогрель достигает антиагрегационного эффекта другими механизмами. u Клинических подтверждений применению клопидогреля при ХСН нет. u
 Антиагреганты: показания при ХСН Максимально редкое назначение минимально эффективных доз. u При ИБС (особенно у пациентов, перенесших ОИМ) показаны: Ø Ацетилсалициловая кислота 75 мг/сут. Ø Клопидогрель Ø 75 мг/сут. u
Антиагреганты: показания при ХСН Максимально редкое назначение минимально эффективных доз. u При ИБС (особенно у пациентов, перенесших ОИМ) показаны: Ø Ацетилсалициловая кислота 75 мг/сут. Ø Клопидогрель Ø 75 мг/сут. u
 Негликозидные инотропные средства при ХСН u u u Кратковременно улучшают гемодинамику и клиническое состояние больных с обострением декомпенсации. При долгосрочном наблюдении повышают риск смерти больных ХСН. Даже кратковременная инотропная поддержка при декомпенсации может негативно влиять на отдаленный прогноз. При критическом состоянии лучше использовать сенситезатор кальция левосимендан (болюс 12 мкг/кг, затем в/в капельно 0, 1 -0, 21 мкг/кг/мин). Левосимендан максимально улучшает гемодинамику и не имеет негативных взаимодейтвий с бета-блокаторами (в отличие от добутамина).
Негликозидные инотропные средства при ХСН u u u Кратковременно улучшают гемодинамику и клиническое состояние больных с обострением декомпенсации. При долгосрочном наблюдении повышают риск смерти больных ХСН. Даже кратковременная инотропная поддержка при декомпенсации может негативно влиять на отдаленный прогноз. При критическом состоянии лучше использовать сенситезатор кальция левосимендан (болюс 12 мкг/кг, затем в/в капельно 0, 1 -0, 21 мкг/кг/мин). Левосимендан максимально улучшает гемодинамику и не имеет негативных взаимодейтвий с бета-блокаторами (в отличие от добутамина).
 Цитопротекторы (метаболически активные препараты) u Триметазидин может быть назначен дополнительно к основным средствам лечения декомпенсации. Его применение не вредит больным, польза не доказана. u Таурин, карнитин, коэнзим Q 10, милдронат – не показаны.
Цитопротекторы (метаболически активные препараты) u Триметазидин может быть назначен дополнительно к основным средствам лечения декомпенсации. Его применение не вредит больным, польза не доказана. u Таурин, карнитин, коэнзим Q 10, милдронат – не показаны.
 Средства, не рекомендованные при ХСН Глюкокортикоиды. Используются только при упорной гипотонии и выраженном отечном синдроме для облегчения лечения и. АПФ, мочегонными и бета-блокаторами. Риск опасных для жизни осложнений. u НПВП, в том числе аспирин в дозе более 325 мг/сут. В период декомпенсации ухудшают клиническое состояние, увеличивают задержку жидкости вплоть до отека легких. u Трициклические антидепрессанты. u Антиаритмики I класса. u БМКК: группа верапамила и дилтиазема, а также короткодействующие дигидроперидины. u
Средства, не рекомендованные при ХСН Глюкокортикоиды. Используются только при упорной гипотонии и выраженном отечном синдроме для облегчения лечения и. АПФ, мочегонными и бета-блокаторами. Риск опасных для жизни осложнений. u НПВП, в том числе аспирин в дозе более 325 мг/сут. В период декомпенсации ухудшают клиническое состояние, увеличивают задержку жидкости вплоть до отека легких. u Трициклические антидепрессанты. u Антиаритмики I класса. u БМКК: группа верапамила и дилтиазема, а также короткодействующие дигидроперидины. u
 Хирургические и электрофизиологические методы лечения ХСН Операция реваскуляризации миокарда (АКШ или МКШ) – при ишемической этиологии ХСН. u Операции по коррекции митральной регургитации. u Имплантация водителя ритма - при стойкой брадикардии. u Имплантация кардиовертера-дефибриллятора – у больных с докментированной желудочковой тахикардией и фибрилляцией желудочков. u Радиочастотная катетерная деструкция – при ХСН и реципрокной тахикардии, выборочно – при фибрилляции предсердий. u Трансплантация сердца – при терминальной стадии ХСН и отсутствии возможности альтернативного лечения. u Искусственный левый желудочек – в том числе в качестве временной поддержки пациента при ожидании трансплантации сердца. u
Хирургические и электрофизиологические методы лечения ХСН Операция реваскуляризации миокарда (АКШ или МКШ) – при ишемической этиологии ХСН. u Операции по коррекции митральной регургитации. u Имплантация водителя ритма - при стойкой брадикардии. u Имплантация кардиовертера-дефибриллятора – у больных с докментированной желудочковой тахикардией и фибрилляцией желудочков. u Радиочастотная катетерная деструкция – при ХСН и реципрокной тахикардии, выборочно – при фибрилляции предсердий. u Трансплантация сердца – при терминальной стадии ХСН и отсутствии возможности альтернативного лечения. u Искусственный левый желудочек – в том числе в качестве временной поддержки пациента при ожидании трансплантации сердца. u
 Реваскуляризация миокарда Смертность тем выше, чем ниже ФВ. u Большинство хирургов отказываются от АКШ и МКШ при ФВ менее 35%. u
Реваскуляризация миокарда Смертность тем выше, чем ниже ФВ. u Большинство хирургов отказываются от АКШ и МКШ при ФВ менее 35%. u
 Имплантация электрокардиостимуляторов - искусственных водителей ритма, создающих электрический импульс и передающих его мышце сердца. Показания: u синдром слабости синусового узла; u АВ-блокады. Оптимально использование двухкамерных частотноадаптивных ЭКС.
Имплантация электрокардиостимуляторов - искусственных водителей ритма, создающих электрический импульс и передающих его мышце сердца. Показания: u синдром слабости синусового узла; u АВ-блокады. Оптимально использование двухкамерных частотноадаптивных ЭКС.
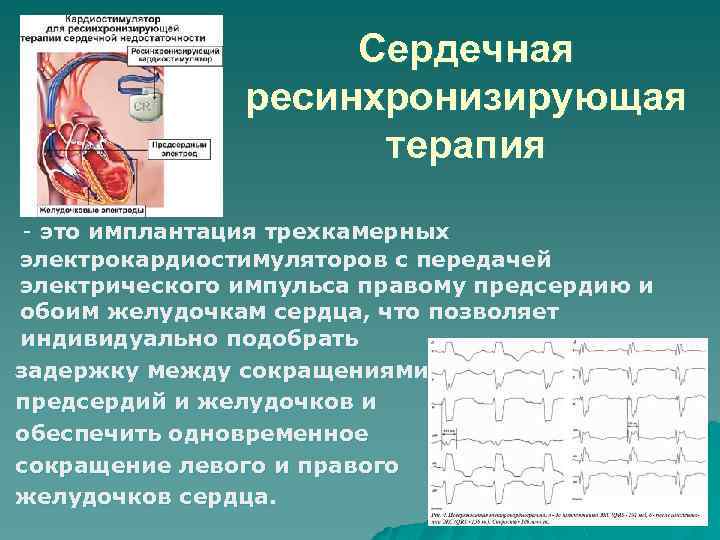 Сердечная ресинхронизирующая терапия - это имплантация трехкамерных электрокардиостимуляторов с передачей электрического импульса правому предсердию и обоим желудочкам сердца, что позволяет индивидуально подобрать задержку между сокращениями предсердий и желудочков и обеспечить одновременное сокращение левого и правого желудочков сердца.
Сердечная ресинхронизирующая терапия - это имплантация трехкамерных электрокардиостимуляторов с передачей электрического импульса правому предсердию и обоим желудочкам сердца, что позволяет индивидуально подобрать задержку между сокращениями предсердий и желудочков и обеспечить одновременное сокращение левого и правого желудочков сердца.
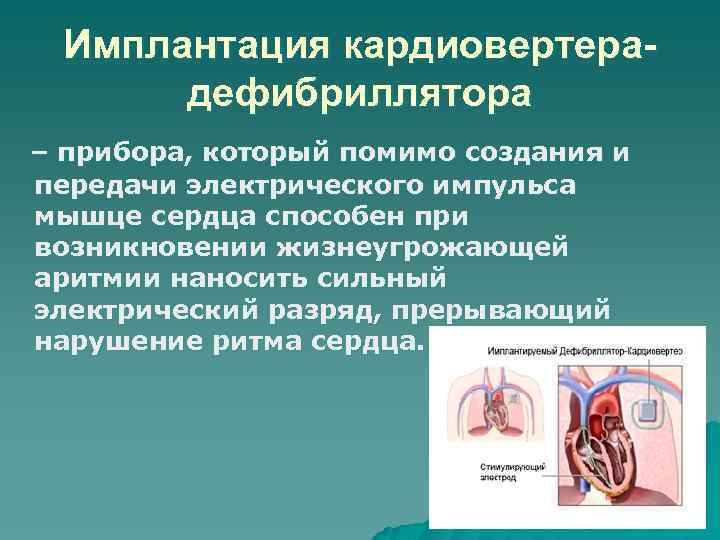 Имплантация кардиовертерадефибриллятора – прибора, который помимо создания и передачи электрического импульса мышце сердца способен при возникновении жизнеугрожающей аритмии наносить сильный электрический разряд, прерывающий нарушение ритма сердца.
Имплантация кардиовертерадефибриллятора – прибора, который помимо создания и передачи электрического импульса мышце сердца способен при возникновении жизнеугрожающей аритмии наносить сильный электрический разряд, прерывающий нарушение ритма сердца.
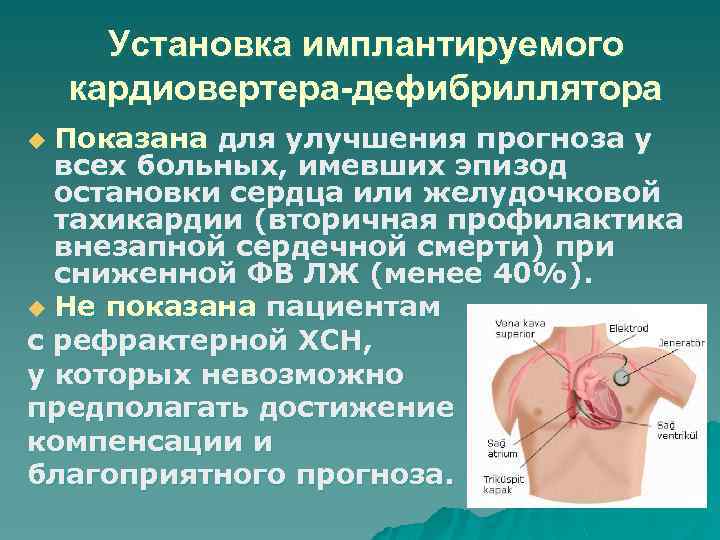 Установка имплантируемого кардиовертера-дефибриллятора Показана для улучшения прогноза у всех больных, имевших эпизод остановки сердца или желудочковой тахикардии (вторичная профилактика внезапной сердечной смерти) при сниженной ФВ ЛЖ (менее 40%). u Не показана пациентам с рефрактерной ХСН, у которых невозможно предполагать достижение компенсации и благоприятного прогноза. u
Установка имплантируемого кардиовертера-дефибриллятора Показана для улучшения прогноза у всех больных, имевших эпизод остановки сердца или желудочковой тахикардии (вторичная профилактика внезапной сердечной смерти) при сниженной ФВ ЛЖ (менее 40%). u Не показана пациентам с рефрактерной ХСН, у которых невозможно предполагать достижение компенсации и благоприятного прогноза. u
 Трансплантация сердца при ХСН Эффективно улучшает прогноз при правильном выборе показаний. u Не имеет серьезного будущего (пик трансплантаций сердца в США пришелся на 1994 год, после чего число операций ежегодно снижается). u
Трансплантация сердца при ХСН Эффективно улучшает прогноз при правильном выборе показаний. u Не имеет серьезного будущего (пик трансплантаций сердца в США пришелся на 1994 год, после чего число операций ежегодно снижается). u
 Проблемы трансплантации сердца: недостаточное количество донорских сердец; u отторжение пересаженного сердца (мощная и дорогая иммуносупрессивная терапия); u болезнь коронарных артерий пересаженного сердца, плохо поддающаяся лечению. u
Проблемы трансплантации сердца: недостаточное количество донорских сердец; u отторжение пересаженного сердца (мощная и дорогая иммуносупрессивная терапия); u болезнь коронарных артерий пересаженного сердца, плохо поддающаяся лечению. u
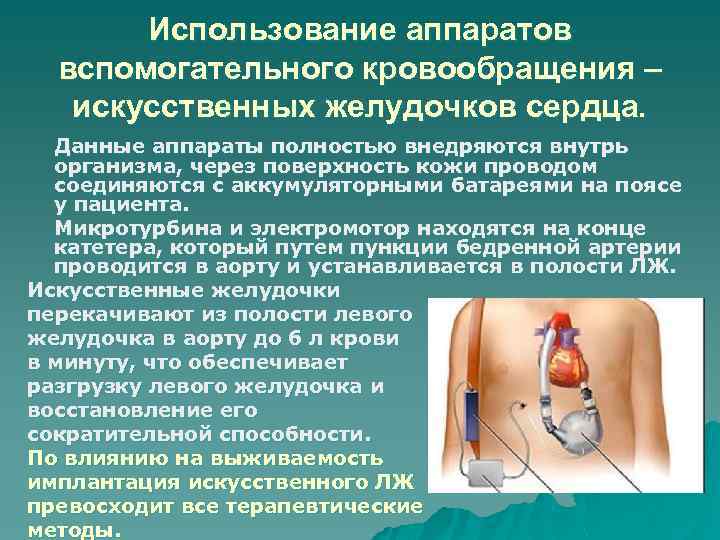 Использование аппаратов вспомогательного кровообращения – искусственных желудочков сердца. Данные аппараты полностью внедряются внутрь организма, через поверхность кожи проводом соединяются с аккумуляторными батареями на поясе у пациента. Микротурбина и электромотор находятся на конце катетера, который путем пункции бедренной артерии проводится в аорту и устанавливается в полости ЛЖ. Искусственные желудочки перекачивают из полости левого желудочка в аорту до 6 л крови в минуту, что обеспечивает разгрузку левого желудочка и восстановление его сократительной способности. По влиянию на выживаемость имплантация искусственного ЛЖ превосходит все терапевтические методы.
Использование аппаратов вспомогательного кровообращения – искусственных желудочков сердца. Данные аппараты полностью внедряются внутрь организма, через поверхность кожи проводом соединяются с аккумуляторными батареями на поясе у пациента. Микротурбина и электромотор находятся на конце катетера, который путем пункции бедренной артерии проводится в аорту и устанавливается в полости ЛЖ. Искусственные желудочки перекачивают из полости левого желудочка в аорту до 6 л крови в минуту, что обеспечивает разгрузку левого желудочка и восстановление его сократительной способности. По влиянию на выживаемость имплантация искусственного ЛЖ превосходит все терапевтические методы.
 Проблемы при использовании искусственных ЛЖ: u высокая стоимость; u инфекционные осложнения; u тромбозы; u тромбоэмболии.
Проблемы при использовании искусственных ЛЖ: u высокая стоимость; u инфекционные осложнения; u тромбозы; u тромбоэмболии.
 Искусственный левый желудочек u Мост к трансплантации u Через несколько месяцев работы вспомогательного аппарата происходит частичное восстановление функций собственного сердца.
Искусственный левый желудочек u Мост к трансплантации u Через несколько месяцев работы вспомогательного аппарата происходит частичное восстановление функций собственного сердца.
 Окутывание сердца эластическим сетчатым каркасом u применяется преимущественно при дилатационной кардиомиопатии (поражении мышцы сердца с увеличением его полостей, происходящим при отсутствии заболеваний сосудов и клапанов сердца и стойкого повышения артериального давления). Данная методика замедляет увеличение размеров сердца, способствует улучшению состояния больного и повышает эффективность медикаментозной терапии. Для подтверждения эффективности данной методики требуется продолжить исследования.
Окутывание сердца эластическим сетчатым каркасом u применяется преимущественно при дилатационной кардиомиопатии (поражении мышцы сердца с увеличением его полостей, происходящим при отсутствии заболеваний сосудов и клапанов сердца и стойкого повышения артериального давления). Данная методика замедляет увеличение размеров сердца, способствует улучшению состояния больного и повышает эффективность медикаментозной терапии. Для подтверждения эффективности данной методики требуется продолжить исследования.
 ХСН у беременных Причинами хронической сердечной недостаточности у беременных чаще всего являются пороки сердца и заболевания мышцы сердца. Наиболее опасными периодами в плане развития сердечной недостаточности являются: u 26 -28 неделя беременности, когда физиологически максимально увеличивается объем циркулирующей крови, сердечный выброс и интенсивность работы сердца; u роды; u ранний послеродовый период вследствие резкого изменения кровообращения. u
ХСН у беременных Причинами хронической сердечной недостаточности у беременных чаще всего являются пороки сердца и заболевания мышцы сердца. Наиболее опасными периодами в плане развития сердечной недостаточности являются: u 26 -28 неделя беременности, когда физиологически максимально увеличивается объем циркулирующей крови, сердечный выброс и интенсивность работы сердца; u роды; u ранний послеродовый период вследствие резкого изменения кровообращения. u
 Женщина с заболеваниями сердца независимо от наличия сердечной недостаточности должна быть госпитализирована за время беременности трижды: в 8 -10 недель для уточнения диагноза и решения вопроса о возможности сохранения беременности; u в 28 -30 недель – в период наибольшей нагрузки на сердце; u в 36 -37 недель – для подготовки к родам. u
Женщина с заболеваниями сердца независимо от наличия сердечной недостаточности должна быть госпитализирована за время беременности трижды: в 8 -10 недель для уточнения диагноза и решения вопроса о возможности сохранения беременности; u в 28 -30 недель – в период наибольшей нагрузки на сердце; u в 36 -37 недель – для подготовки к родам. u
 Нормально протекающая беременность может сопровождаться появлением симптомов, подобных сердечной недостаточности. Учащение дыхания, свойственное здоровым беременным женщинам (особенно в третьем триместре беременности при сдавлении органов дыхания беременной маткой) создает впечатление одышки. u Учащенное сердцебиение и некоторые нарушения ритма сердца могут периодически отмечаться у здоровых беременных женщин. u
Нормально протекающая беременность может сопровождаться появлением симптомов, подобных сердечной недостаточности. Учащение дыхания, свойственное здоровым беременным женщинам (особенно в третьем триместре беременности при сдавлении органов дыхания беременной маткой) создает впечатление одышки. u Учащенное сердцебиение и некоторые нарушения ритма сердца могут периодически отмечаться у здоровых беременных женщин. u
 Диагностика ХСН во время беременности проводится по общим принципам с исключением всех рентгенологических методов исследования (рентгенография легких, коронарокардиография с вентрикулографией, спиральная компьютерная томография органов грудной клетки). Они запрещены в связи с риском нарушения развития плода под воздействием рентгеновского излучения. u При запланированном прерывании беременности рентгенологические методы диагностики могут применяться. u
Диагностика ХСН во время беременности проводится по общим принципам с исключением всех рентгенологических методов исследования (рентгенография легких, коронарокардиография с вентрикулографией, спиральная компьютерная томография органов грудной клетки). Они запрещены в связи с риском нарушения развития плода под воздействием рентгеновского излучения. u При запланированном прерывании беременности рентгенологические методы диагностики могут применяться. u
 Лечение ХСН во время беременности проводится по общим принципам. Исключение составляет медикаментозная терапия. Разрешены к применению во время беременности ТОЛЬКО следующие препараты для лечения ХСН: сердечные гликозиды в малых дозах - являются основными препаратами для лечения хронической сердечной недостаточности у беременных; u бета-адреноблокаторы используются преимущественно в третьем триместре беременности; u диуретики (мочегонные) показаны в малых дозах только беременным с выраженными застойными явлениями (одышка, отеки): u антагонисты рецепторов к альдостерону применяются в малых дозах в комбинации с диуретиками; Гипербарическая оксигенация (использование кислорода под повышенным давлением) может применяться во время беременности и родов для улучшения кислородного насыщения тканей матери и плода. u
Лечение ХСН во время беременности проводится по общим принципам. Исключение составляет медикаментозная терапия. Разрешены к применению во время беременности ТОЛЬКО следующие препараты для лечения ХСН: сердечные гликозиды в малых дозах - являются основными препаратами для лечения хронической сердечной недостаточности у беременных; u бета-адреноблокаторы используются преимущественно в третьем триместре беременности; u диуретики (мочегонные) показаны в малых дозах только беременным с выраженными застойными явлениями (одышка, отеки): u антагонисты рецепторов к альдостерону применяются в малых дозах в комбинации с диуретиками; Гипербарическая оксигенация (использование кислорода под повышенным давлением) может применяться во время беременности и родов для улучшения кислородного насыщения тканей матери и плода. u
 Прерывание беременности u выполняется по жизненным показаниям при нарастающей сердечной недостаточности и отсутствии эффекта от проводимой терапии.
Прерывание беременности u выполняется по жизненным показаниям при нарастающей сердечной недостаточности и отсутствии эффекта от проводимой терапии.
 Родоразрешение пациентки с ХСН u u Самостоятельное родоразрешение через естественные родовые пути допустимо при легкой выраженности хронической сердечной недостаточности. В таком случае роды проводятся с обязательным обезболиванием, а сразу после рождения ребенка женщине вводят кардиотонические препараты (лекарства, поддерживающие силу сердечных сокращений). Родоразрешение в срок с помощью кесарева сечения снижает нагрузку на сердечнососудистую систему и предпочтительнее естественных родов для пациенток с явлениями сердечной недостаточности.
Родоразрешение пациентки с ХСН u u Самостоятельное родоразрешение через естественные родовые пути допустимо при легкой выраженности хронической сердечной недостаточности. В таком случае роды проводятся с обязательным обезболиванием, а сразу после рождения ребенка женщине вводят кардиотонические препараты (лекарства, поддерживающие силу сердечных сокращений). Родоразрешение в срок с помощью кесарева сечения снижает нагрузку на сердечнососудистую систему и предпочтительнее естественных родов для пациенток с явлениями сердечной недостаточности.
 Родильницы (женщины в течение первых 6 -8 недель после родов) с хронической сердечной недостаточностью могут быть выписаны из родильного дома не ранее, чем через 2 недели после родов в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Родильницы (женщины в течение первых 6 -8 недель после родов) с хронической сердечной недостаточностью могут быть выписаны из родильного дома не ранее, чем через 2 недели после родов в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
 Литература u u u u u Национальные клинические рекомендации Всероссийского научного общества кардиологов. Москва, 2010. 592 с. Национальные рекомендации ВНОК и ОССН по диагностике и лечению ХСН (третий пересмотр). – М. , 2010 г. – 112 с. Беленков Ю. Н. Принципы рационального лечения сердечной недостаточности / Ю. Н. Беленков, В. Ю. Мареев. – М. : «Медиа Медика» , 2000 г. – 266 с. Актуальные вопросы деятельности врача первичного звена здравоохранения / учебное пособие под редю И. В Дударева и Г. В. Шавкуты. – Ростов-на-Дону. – 2012 г. – 773 с. http: //cardiocity. ru/sites/default/files/rek/Rekomendacii _po_diagnostike_hronich_serdech_nedostatochn_Tretii_pe resmotr. pdf http: //www. zdorovieinfo. ru/lagarticles/? article=478106 http: //www. bsmu. by/files/vm/4 -2012/28. pdf http: //www. mc-euromed. ru/serd_nedost http: //lib 4. net/s/283 -serceva-nedostatnist http: //www. cardio. by/files/rekomend/nrhsn. pdf
Литература u u u u u Национальные клинические рекомендации Всероссийского научного общества кардиологов. Москва, 2010. 592 с. Национальные рекомендации ВНОК и ОССН по диагностике и лечению ХСН (третий пересмотр). – М. , 2010 г. – 112 с. Беленков Ю. Н. Принципы рационального лечения сердечной недостаточности / Ю. Н. Беленков, В. Ю. Мареев. – М. : «Медиа Медика» , 2000 г. – 266 с. Актуальные вопросы деятельности врача первичного звена здравоохранения / учебное пособие под редю И. В Дударева и Г. В. Шавкуты. – Ростов-на-Дону. – 2012 г. – 773 с. http: //cardiocity. ru/sites/default/files/rek/Rekomendacii _po_diagnostike_hronich_serdech_nedostatochn_Tretii_pe resmotr. pdf http: //www. zdorovieinfo. ru/lagarticles/? article=478106 http: //www. bsmu. by/files/vm/4 -2012/28. pdf http: //www. mc-euromed. ru/serd_nedost http: //lib 4. net/s/283 -serceva-nedostatnist http: //www. cardio. by/files/rekomend/nrhsn. pdf
 Спасибо за внимание!
Спасибо за внимание!


