ХОБЛ - презентация.ppt
- Количество слайдов: 138

ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЁГКИХ (ХОБЛ) Скипский Игорь Михайлович, 2014 г.
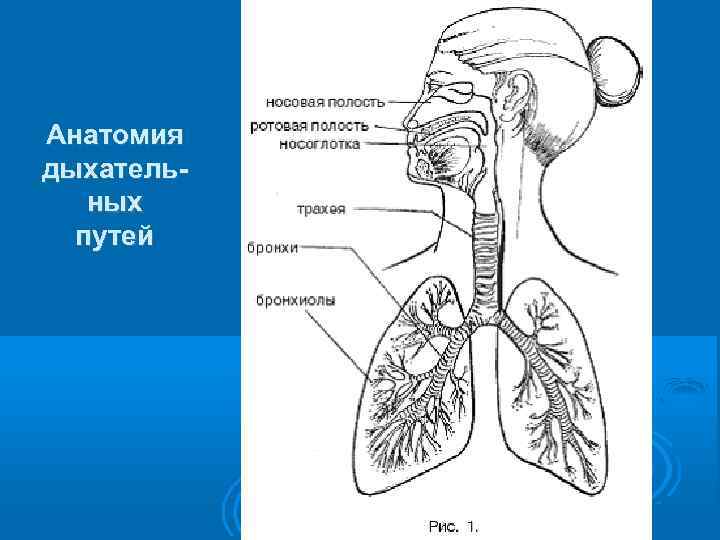
Анатомия дыхательных путей

ИСТОРИЧЕСКАЯ СПРАВКА Первое клиническое описание хронического бронхита принадлежит французскому ученому Рене Лаэннеку (Laennec Rene Theophile Hyacinthe, 1826). Большое значение для понимания сущности хронического бронхита имели гистологические исследования L. Reid (1954), показавшей, что при нем в слизистой оболочке бронхов увеличивается количество бокаловидных клеток, вытесняющих реснитчатые, и происходит гипертрофия бронхиальных желез. Исследования середины ХХ века, в т. ч. работы L. Reid, базировались на материалах, полученных не только у курильщиков, но и, в частности, больных лондонцев: они дышали смогом, смешанным с дымом от каменного угля, которым Лондон тогда отапливался. 5 декабря 1952 года Лондон окутал густой смог, в результате которого погибло около 12 горожан (самый смертельный смог в мировой истории). В 1958 году фармацевтическая фирма "Ciba" организовала симпозиум, который впервые выделил группу ХНЗЛ, включающую бронхиальную астму, эмфизему легких и хронический бронхит, и определение последнего, приведенное ниже.

Хроническим бронхитом (ХБ) называется (называлось) заболевание, характеризующееся хроническим или рецидивирующим кашлем с выделением мокроты, имеющим место большинство дней в течение, по крайней мере, трех месяцев в году не менее двух лет подряд, который нельзя отнести к заболеваниям, исключенным из группы хронических неспецифических заболеваний легких (ХНЗЛ) (симпозиум фирмы Ciba, 1958).

Заболевание, ранее называвшееся хроническим бронхитом, которое подразделялось на необструктивный (как вариант заблуждения: при нём нет обязательного для воспалительного процесса нарушения функции органа!) и обструктивный (вариант реальный), сегодня называется хроническая обструктивная болезнь лёгких (ХОБЛ) (Reid L. M. , Bai T. R. Airway wall remodelling in chronic obstructive pulmonary diseaseEur Respir Rev 1996; 39: 259 -63. - соавторы термина). Этот термин указывает на поражение не только бронхиального дерева (бронхит), но и на обязательно возникающее при нем поражение респираторной зоны (паренхимы) лёгких с обязательным развитием в ней эмфиземы (греч. emphysëma - вздутие) и пневмофиброза (греч. pneumön - лёгкое + лат. fibra - волокно + osis). При преобладании эмфиземы развивается эмфизематозный тип ХОБЛ, при преобладании пневмофиброза (обычно перибронхиального) - бронхитический тип ХОБЛ (см. ниже, клинич. картина).

Основным документом, в котором рассматриваются известные в настоящее время аспекты заболевания, является Глобальная инициатива по хронической обструктивной болезни легких (Global initiative for Obstructive Lung Disease - GOLD) - совместный проект Института сердца, легких и крови (США) и ВОЗ (1998 г) Глобальная стратегия GOLD дает следующее определение хронической обструктивной болезни лёгких (ХОБЛ):

ХОБЛ – заболевание, характеризующееся ограничением скорости воздушного потока, которое обратимо не полностью. Ограничение скорости воздушного потока является прогрессирующим и связано с патологическим воспалительным ответом лёгких на действие ингалируемых патогенных частиц или газов.

ХОБЛ является актуальной проблемой, так как следствиями заболевания являются ограничение физической работоспособности и инвалидизация пациентов. В разных стандартах диагностики и ведения больных ХОБЛ (Канада, 1992; США, 1995; Европейское респираторное общество, 1995; Россия, 1995; Великобритания, 1997) подчеркивается, что надежные и точных эпидемиологических данных по ХОБЛ отсутствуют. В США в 1995 году зарегистрировано 14 млн больных ХОБЛ, при этом ХОБ фигурировал в диагнозе только у 12, 5 млн из них. С 1982 по 1995 число больных возросло на 41, 5%, и теперь в США страдают ХОБЛ около 6% мужчин и 3% женщин, а среди лиц старше 55 лет - 10% больных. Члены Европейского респираторного общества подчеркивают, что примерно 25% случаев ХОБЛ диагностируется своевременно. Смертность в Европе колеблется от 2, 3 (Греция) до 41, 4 (Венгрия) на 100 000 населения.

В России по результатам подсчетов с использованием эпидемиологических маркеров предположительно около 11 млн больных, а по официальной медицинской статистике — около 1 млн. Это разночтение связано с тем, что заболевание диагностируется в поздних стадиях, когда лечение не позволяет затормозить неуклонно прогрессирующий патологический процесс. Этим объясняется высокая смертность больных ХОБЛ. По данным Европейского респираторного общества, только 25% случаев заболевания диагностируется своевременно. В последние годы отмечается мировая тенденция к увеличению заболеваемости: с 1990 года по 1997 год её значение увеличилось на 25% у мужчин и на 69% у женщин. Прогнозируется рост заболеваемости ХОБЛ в России.

Классификация Стратификация тяжести (стадия) В основе стратификации два критерия: клинический, включающий кашель, образование мокроты и одышку, и функциональный, учитывающий степень необратимости обструкции дыхательных путей. Также ранее различали риск развития ХОБЛ как стадию 0 заболевания, но в последних текстах GOLD отказались от такой категории, так как недостаточно доказательств, что пациенты, имеющие «риск развития болезни» (хронический кашель, образование мокроты при нормальных показателях функции внешнего дыхания), обязательно развивается стадия I ХОБЛ. Приводимые значения ОФВ 1 являются постбронходилатационными, то есть степень тяжести оценивается по показателям бронхиальной проходимости после ингаляции бронходилататора.

Стадия I. Лёгкая ОФВ 1/ФЖЕЛ менее 70 % от должного ОФВ 1 более 80 % от должного Наличие или отсутствие хронических симптомов (кашель, мокрота) ОФВ 1 остаётся в пределах среднестатистической нормы, а отношение ОФВ 1 к ФЖЕЛ становится ниже 70 % от должной величины. Этот показатель отражает раннее проявление бронхиальной обструкции, выявляемое методом спирометрии. Он характеризует изменение структуры выдоха, то есть за 1 -ю секунду форсированного выдоха пациент выдыхает показатель среднестатистической нормы, однако по отношению к ФЖЕЛ этот процент снижается до 70 от нормы, что выявляет индивидуальное нарушение функции внешнего дыхания.

Стадия II. Средняя ОФВ 1/ФЖЕЛ менее 70 % от должного ОФВ 1 менее 80 % от должного Наличие или отсутствие хронических симптомов (кашель, мокрота, одышка) Стадия III. Тяжёлая ОФВ 1/ФЖЕЛ менее 70 % от должного ОФВ 1 менее 50 % от должного Наличие или отсутствие хронических симптомов (кашель, мокрота, одышка) Стадия IV. Крайне-тяжёлая ОФВ 1/ФЖЕЛ менее 70 % от должного ОФВ 1 менее 30 % от должного или менее 50 % в сочетании с хронической дыхательной недостаточностью
Этиология ХОБЛ

Факторы риска развития ХОБЛ (этиология) Вероятность значения факторов Внешние факторы Внутренние факторы Установленные Курение. Профессиональные вредности (кадмий, кремний). Загрязнение окружающего воздуха (S 02, NO 2, 03). Дефицит α 1 антитрипсина

Факторы риска развития ХОБЛ (этиология) Вероятность значения факторов Внешние факторы Внутренние факторы Высокая Низкое социальноэкономическое положение. Пассивное курение в детском возрасте. Недоношенность. Высокий уровень Ig. E. Бронхиальная гиперреактивность. Семейный характер заболевания. Возможная Аденовирусная инфекция. Дефицит витамина С. Генетическая предрасположенность. Группа крови А(II). Отсутствие Ig. A.

Патогенез. В патогенезе ХОБЛ наибольшую роль играют следующие процессы: ● воспалительный процесс; ● дисбаланс протеиназ и антипротеиназ в легких; ● окислительный (оксидантный) стресс. Хроническое воспаление затрагивает все отделы дыхательных путей, паренхиму и сосуды легких. Со временем воспалительный процесс разрушает легкие и ведет к необратимым патологическим изменениям. Дисбаланс ферментов и окислительный стресс могут быть следствием воспаления, действия окружающей среды или генетических факторов.

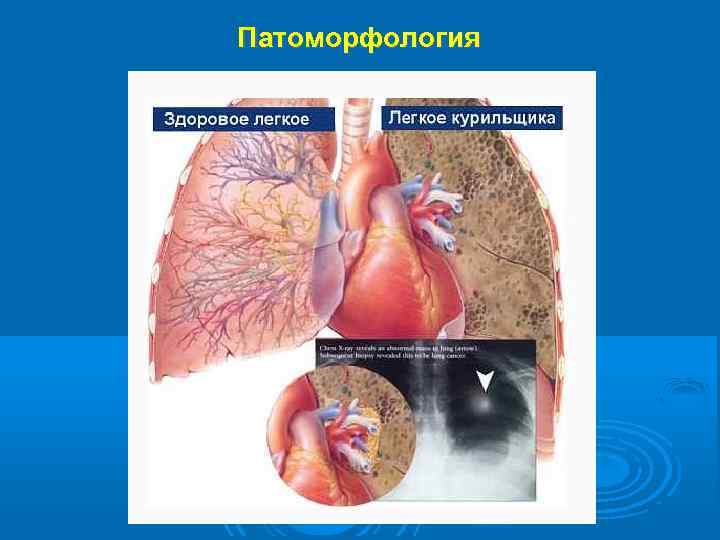
Патоморфология

В результате длительного воздействия повреждающих агентов и повторных воспалительных процессов в стенке бронхов и перибронхиальных структурах возникают и накапливаются анатомические изменения, приводящие к изменениям функциональным. Развивается бронхиальная обструкция, состоящая из практически необратимых компонентов (гиперплазия эпителия, гипертрофия гладких мышц и перибронхиальный фиброз), определяющих прогноз, и обратимых (клеточная инфильтрация с воспалительным отеком стенки бронха, спазм гладких мышц, гиперсекреция), определяющих тяжесть состояния при обострении, и являющихся мишенью для лечебных воздействий.

ПАТОМОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ При гистологическом исследовании выявляется лимфоидная и гранулоцитарная инфильтрация, воспалительный отек собственного слоя слизистой оболочки, гиперплазия и плоскоклеточная метаплазия бронхиального эпителия, увеличение количества бокаловидных клеток при резком уменьшении реснитчатых. Соотношение между бокаловидными и реснитчатыми клетками (индекс L. Reid) в крупных бронхах может возрастать до 1: 2, 1: 1. Количество бокаловидных клеток увеличивается и в мелких бронхах. Они выявляются также и в бронхиолах, где в норме отсутствуют [Reid L. , 1967, и др. ]. При тяжелых поражениях инфильтрированная слизистая оболочка и образующаяся под ней грануляционная ткань образуют полипозные выросты. Выявляется гипертрофия бронхиальных желез с увеличением их объема и диаметра. Мышечный слой гипертрофирован, на отдельных участках замещен соединительной тканью. Общая толщина стенок бронхов увеличена в среднем в 2 раза. В просвете бронхов отмечается скопление слизи, в перибронхиальной интерстициальной ткани - выраженный фиброз.
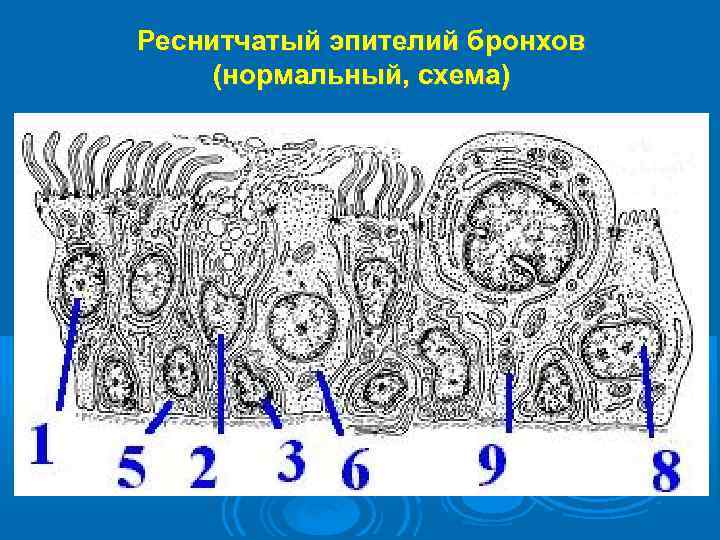
Реснитчатый эпителий бронхов (нормальный, схема)
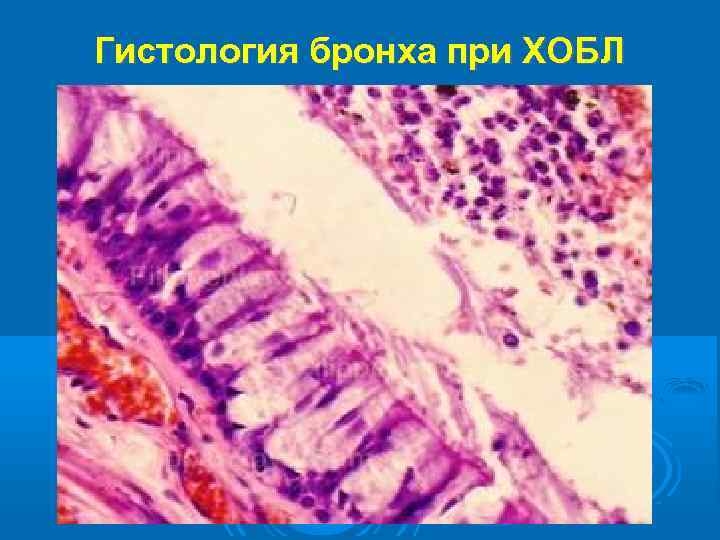
Гистология бронха при ХОБЛ
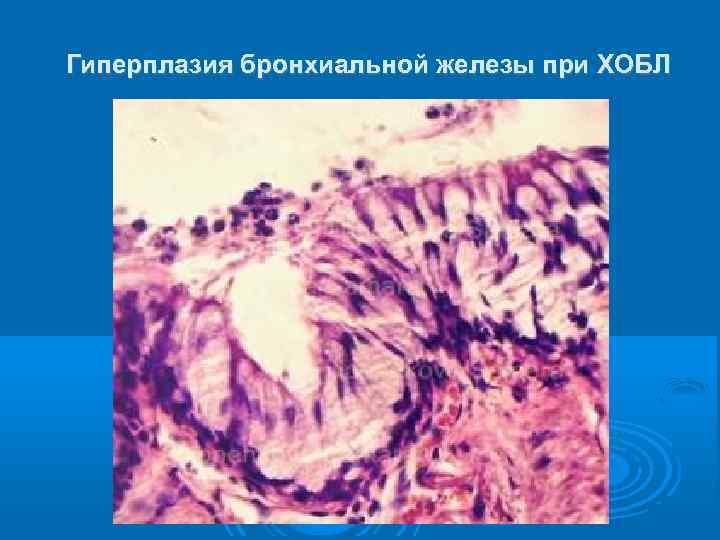
Гиперплазия бронхиальной железы при ХОБЛ
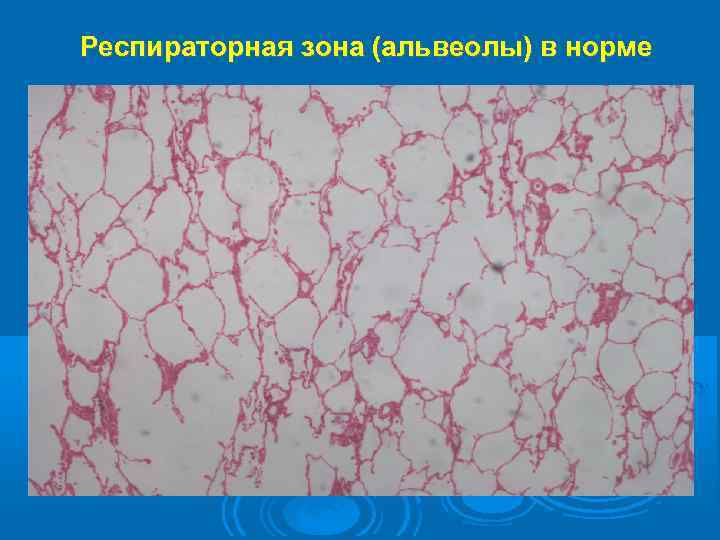
Респираторная зона (альвеолы) в норме
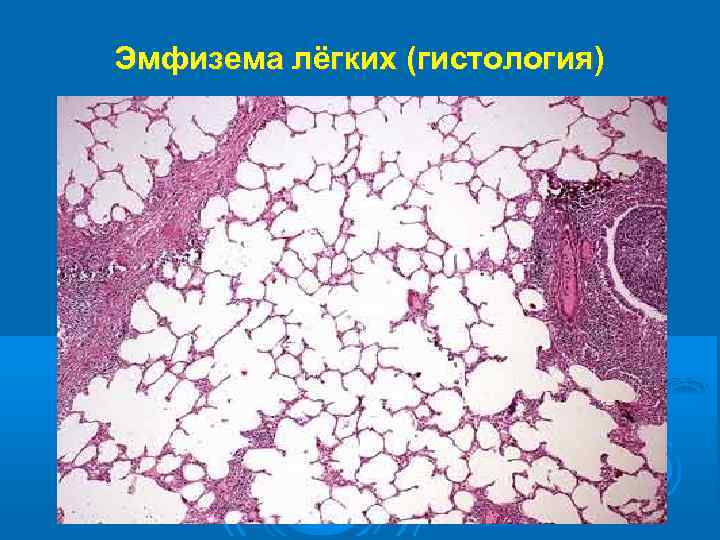
Эмфизема лёгких (гистология)
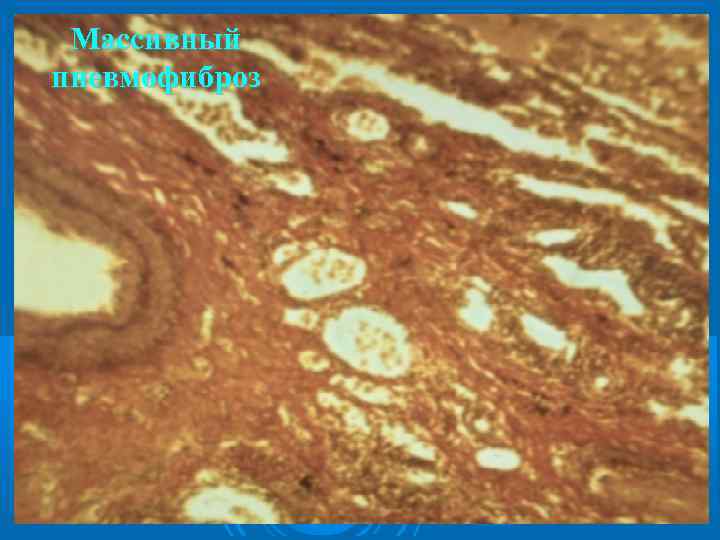
Массивный пневмофиброз

Местами обнаруживаются участки атрофии слизистой оболочки с расширением просвета мелких бронхов, напоминающим бронхоэктазы; нередко выявляются и истинные бронхоэктазы, которые при ХОБЛ развиваются после деструктивных поражений стенок бронхов. В респираторной зоне выявляется сетчатый пневмофиброз с развитием соединительной ткани в межацинарных, междольковых и межсегментарных прослойках. Признаками центриацинарной эмфиземы являются разрушенные стенки альвеол и межальвеолярных перегородок, преимущественно в центре ацинуса, и образовавшиеся, вследствие этого, перерастянутые мелкие воздушные полости, ответственные за повышение внутригрудного давления.

Пути формирования бронхиальной обструкции
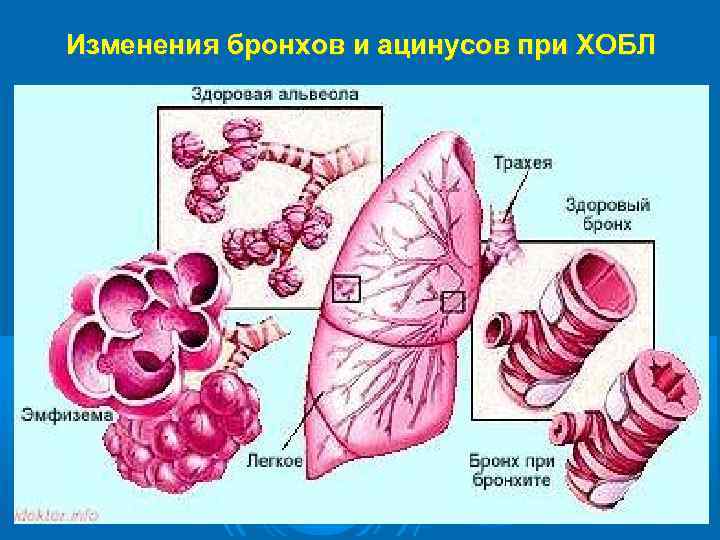
Изменения бронхов и ацинусов при ХОБЛ
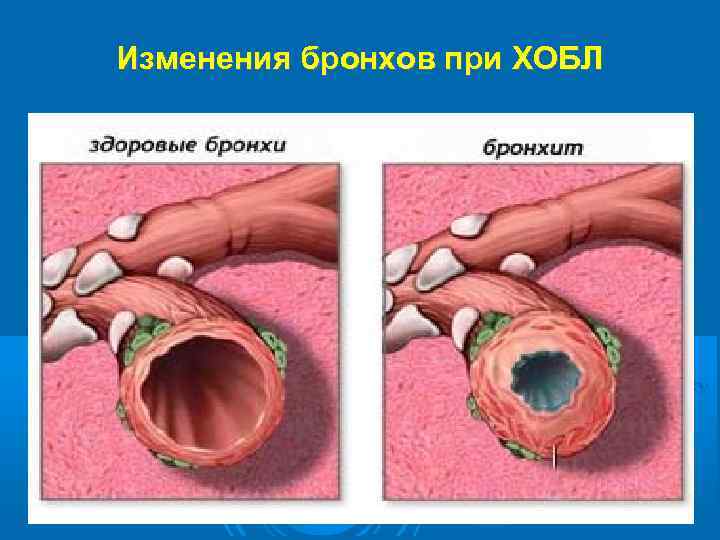
Изменения бронхов при ХОБЛ
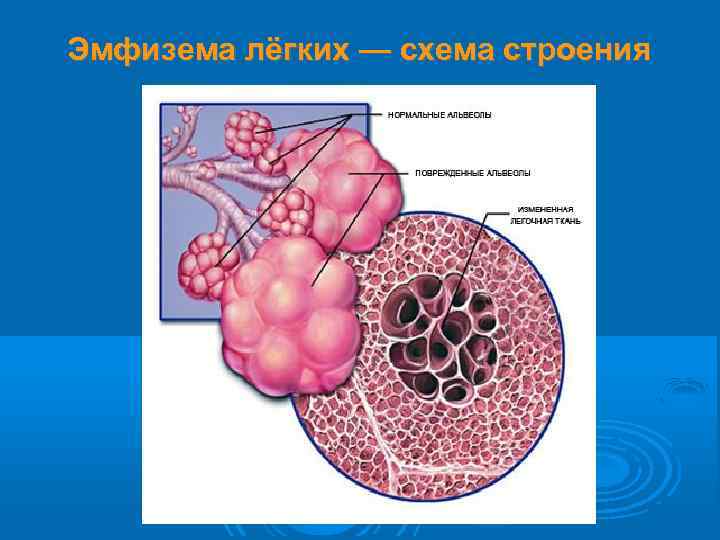
Эмфизема лёгких — схема строения

Эмфизема лёгких — схема строения

КЛИНИЧЕСКАЯ КАРТИНА Основная жалоба - продуктивный кашель, преимущественно в утренние часы. При присоединении обструктивного синдрома появляется более или менее постоянная одышка, кашель становится менее продуктивным, приступообразным, надсадным. Досадным парадоксом является тот факт, что «привычный» кашель не является для пациентов серьёзным симптомом, и они, как правило, обращаются к врачу только присоединении одышки.

Объективная симптоматика варьирует от минимальных проявлений при лёгкой ХОБЛ до выраженных - при тяжёлой и крайне тяжёлой форме заболевания в фазе обострения, когда выражены симптомы интоксикации, дыхательной недостаточности и эмфиземы легких, при аускультации выявляются самые разнообразные феномены: ослабленное или жёсткое дыхание, сухие свистящие и разнокалиберные влажные хрипы, при наличии плевральных сращений выслушивается стойкий плевральный "треск". С развитием лёгочной артериальной гипертензии появляются симптомы хронического лёгочного сердца, которые прогрессируют с нарастанием ДН и усиливаются при обострении заболевания.

Острофазовые реакции крови (лейкоцитоз, увеличение СОЭ) выражены слабо. Может развиться эритроцитоз и связанное с ним даже уменьшение СОЭ. В мокроте обнаруживается обилие нейтрофилов; при её посеве выявляются возбудители обострения ХБ. На рентгенограммах грудной клетки - усиление и деформация бронхо-сосудистого рисунка и признаки эмфиземы легких. Функция внешнего дыхания нарушается по обструктивному типу или смешанному с преобладанием обструктивного. При бронхофиброскопии выявляется картина катарального или гнойного эндобронхита. Из внелёгочных проявлений характерен периостоз Бамбергера-Мари (гипертрофическая остеоартропатия).

Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Лёгкая (I) Кашель: непостоянный. Одышка: лишь при интенсивной физической нагрузке. Цианоз: отсутствие. Выделение мокроты: скудная. Парадоксальный пульс: отсутствует. Аускультативные симптомы: определяются не всегда. Эритроциты, гемоглобин: норма. ЭКГ: норма. ОФВ 1, ОФВ 1/ФЖЕЛ: 80 -70% от должных величин. Газы крови: норма, Ра. О 2 ≥ 80 мм рт. ст. Рентгенография лёгких: не выявляется патологии.

Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Среднетяжёлая (II) Кашель: постоянный наиболее выраженный по утрам. Одышка: при умеренной физической нагрузке. Цианоз: при эмфизематозном типе – после физической нагрузки, при бронхитическом – постоянно. Выделение мокроты: скудная, преимущественно по утрам. Парадоксальный пульс: появляется после физической нагрузки. Аускультативные симптомы: рассеянные разнотембровые свистящие ( «сухие» ) хрипы, эпизоды дистанционных свистящих хрипов. Эритроциты, гемоглобин: норма. ЭКГ: после нагрузки - признаки перегрузки правых отделов сердца. ОФВ 1, ОФВ 1/ ФЖЕЛ: 69 -50% от должных величин. Газы крови: гипоксемия при физической нагрузке, 65<Ра. О 2<80 мм рт. ст. Рентгенография лёгких: усиление и деформация лёгочного рисунка, уплотнение стенок бронхов, корней лёгких.

Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Тяжёлая и крайне тяжёлая (III и IV) Кашель: постоянный. Одышка: в покое. Цианоз: постоянный. Выделение мокроты: постоянное, не более 60 мл в сутки. Парадоксальный пульс: постоянный. Аускультативные симптомы: дистационные свистящие хрипы, разнотембровые «сухие» и разнокалиберные влажные хрипы. Эритроциты: более 5, 0 x 1012/л. Гемоглобин: более 150 г/л. ЭКГ: постоянные признаки лёгочного сердца. ОФВ 1, ОФВ 1/ФЖЕЛ: менее 50 % от должных величин. Газы крови: гипоксемия, гиперкапния в покое, Ра. О 2< 65 мм рт. ст. , Pa. CO 2> 45 мм рт. ст. Рентгенография лёгких: низкое стояние купола диафрагмы, ограничение её подвижности, гипервоздушность лёгочной ткани, сужение ретростернального пространства

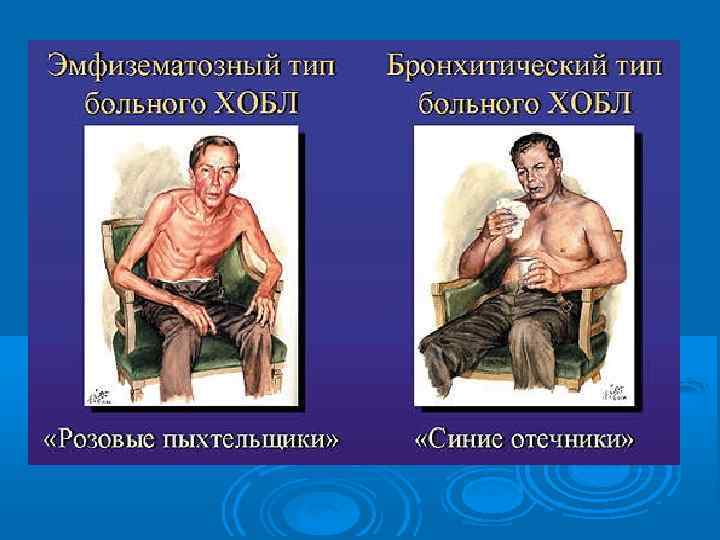
При обследовании на далеко зашедшей стадии ХОБЛ выявляются два клинических типа: эмфизематозный и бронхитический. Клинические варианты ХОБЛ Признак (тип ХОБЛ): Бронхитический тип Эмфизематозный тип Соотношение кашля и одышки: превалирует кашель превалирует одышка Обструкция бронхов: выражена менее выражена Гипервентиляция легких: выражена слабо выражена сильно Цианоз: диффузный синий розово-серый Лёгочное сердце: в раннем возрасте в пожилом возрасте Полицитемия: часто очень редко Кахексия: не характерна часто Летальный исход: в молодые годы в пожилом возрасте
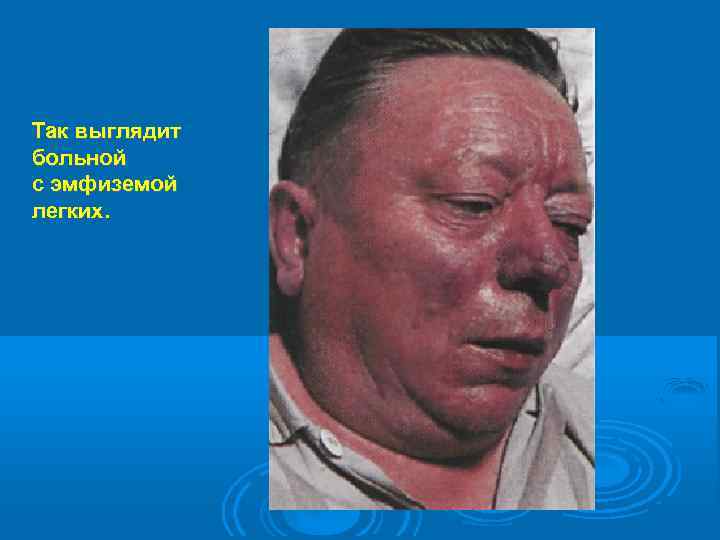
Так выглядит больной с эмфиземой легких.
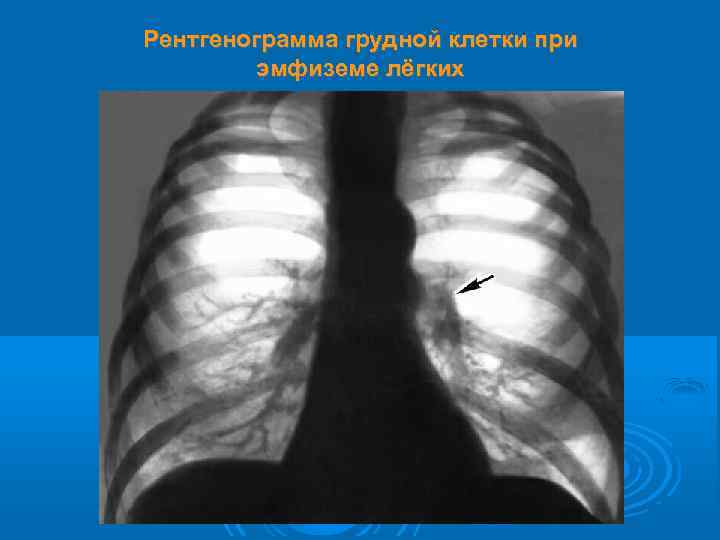
Рентгенограмма грудной клетки при эмфиземе лёгких
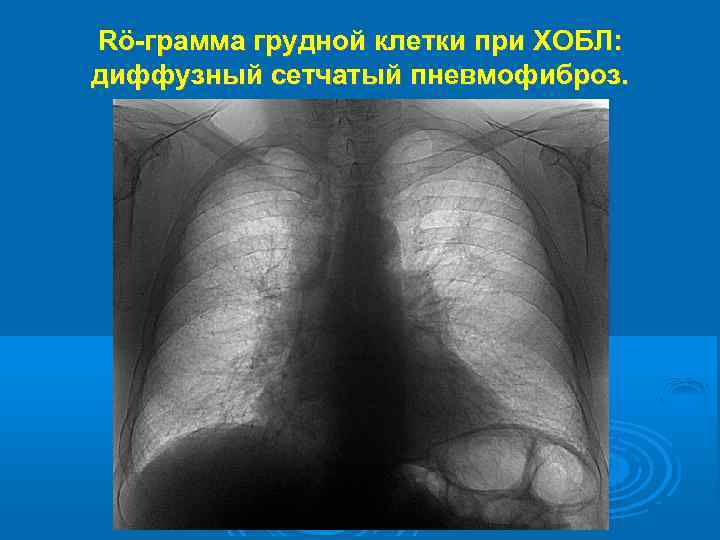
Rö-грамма грудной клетки при ХОБЛ: диффузный сетчатый пневмофиброз.

Бронхоэктазы при ХОБЛ (бронхограмма)
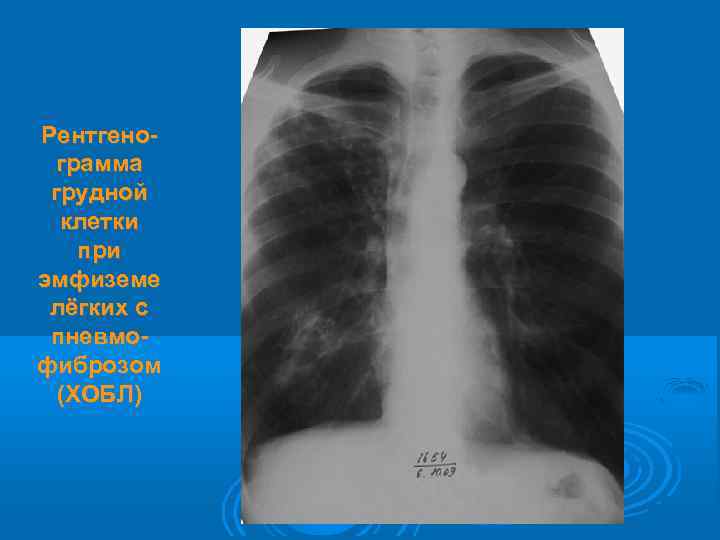
Рентгенограмма грудной клетки при эмфиземе лёгких с пневмофиброзом (ХОБЛ)
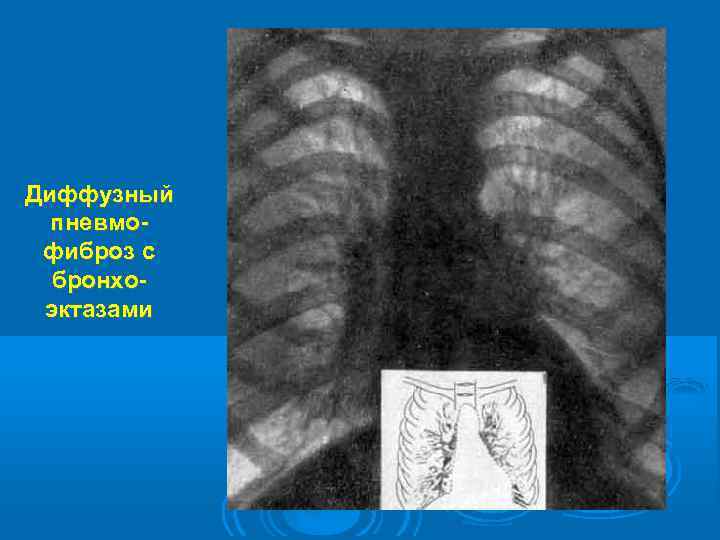
Диффузный пневмофиброз с бронхоэктазами

Диффузный пневмосклероз
Спиральный компьютерный томограф
Спиральная компьютерная томография
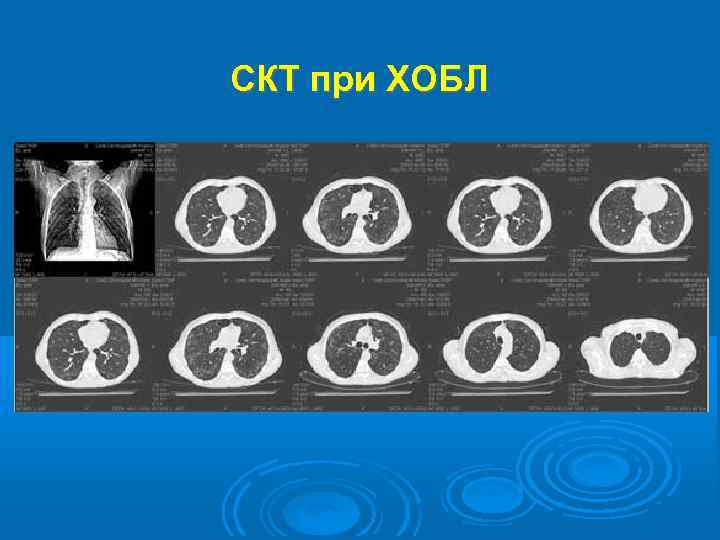
СКТ при ХОБЛ
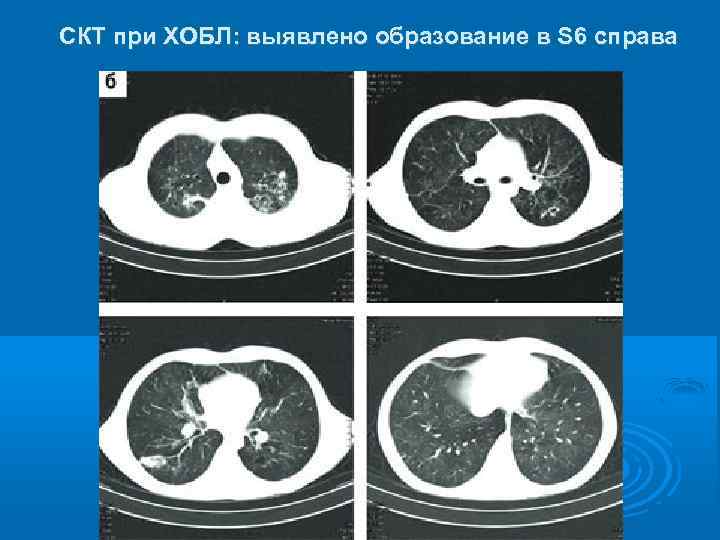
СКТ при ХОБЛ: выявлено образование в S 6 справа
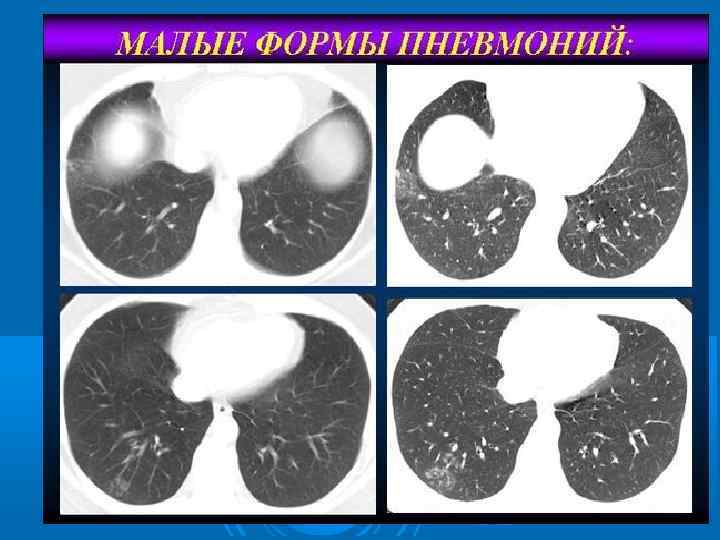
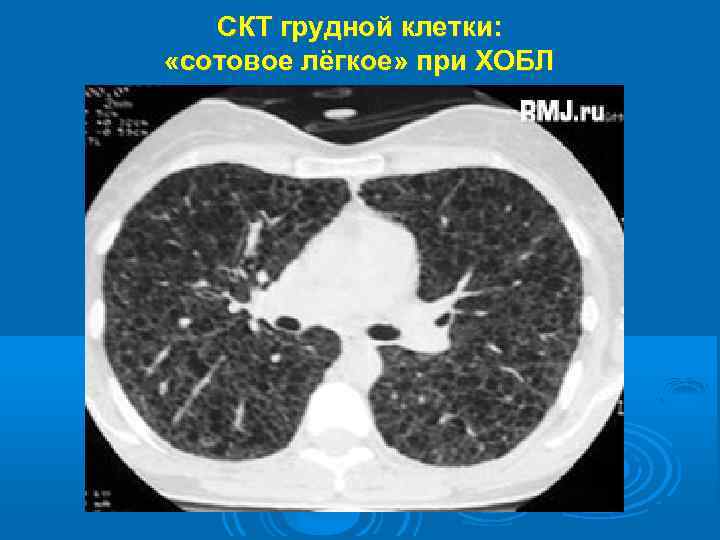
СКТ грудной клетки: «сотовое лёгкое» при ХОБЛ
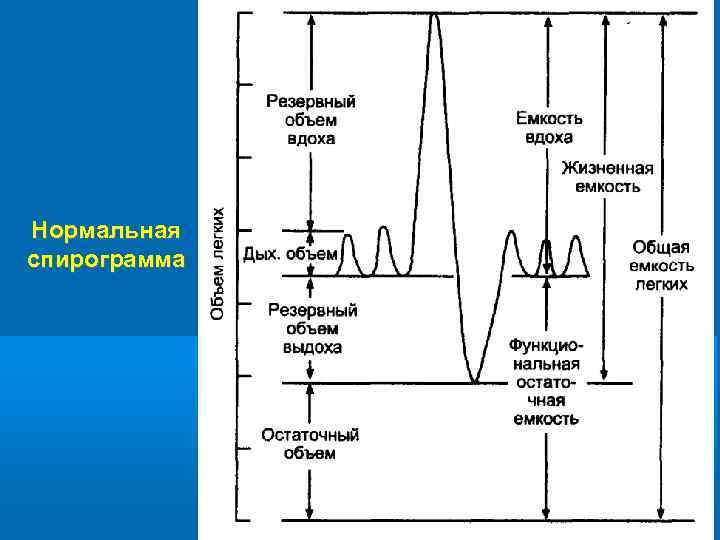
Нормальная спирограмма
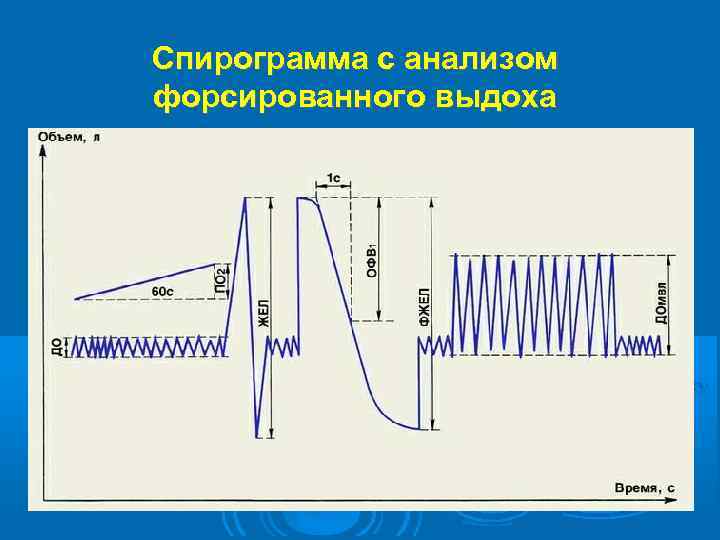
Спирограмма с анализом форсированного выдоха
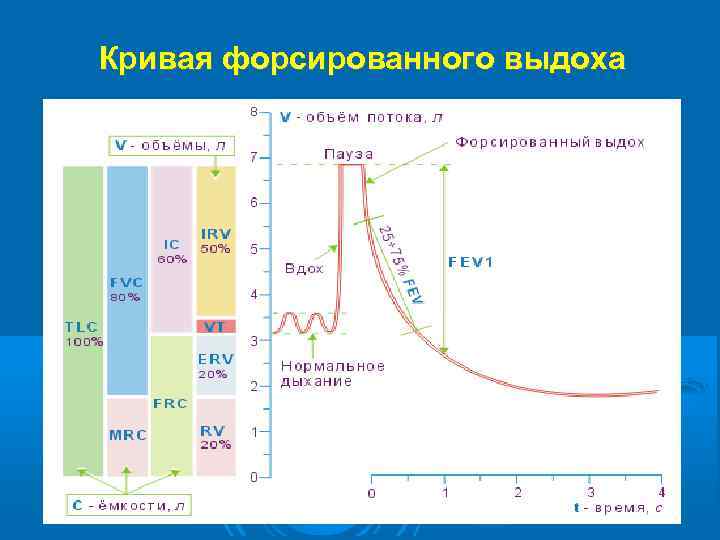
Кривая форсированного выдоха
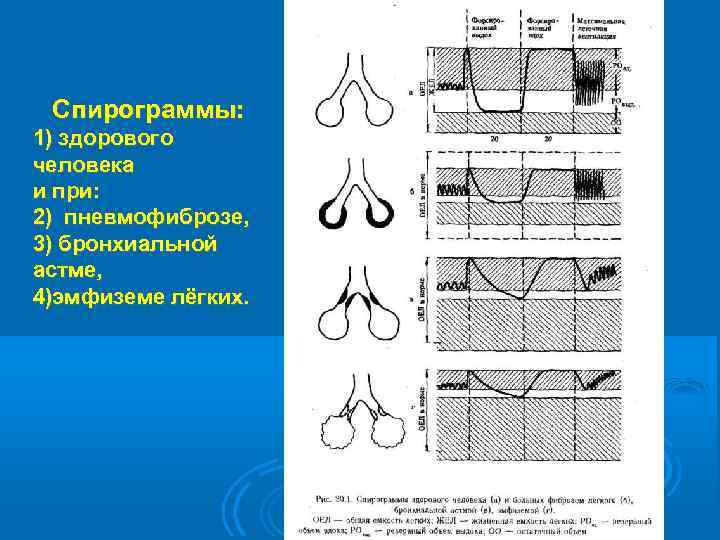
Спирограммы: 1) здорового человека и при: 2) пневмофиброзе, 3) бронхиальной астме, 4)эмфиземе лёгких.
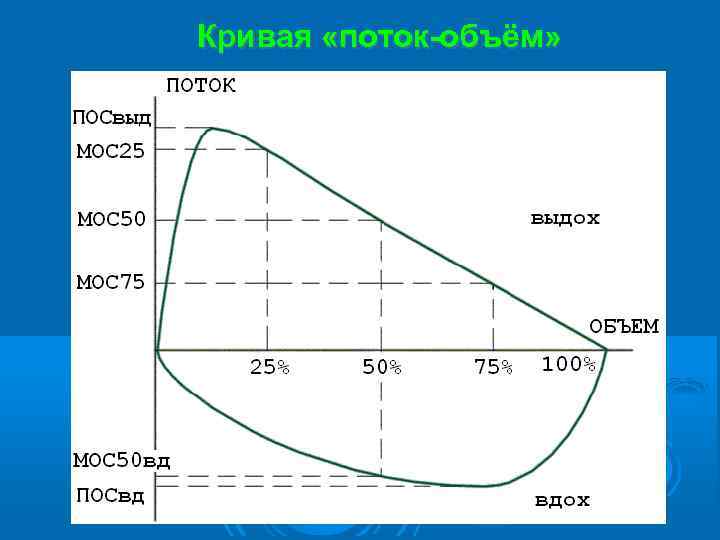
Кривая «поток-объём»
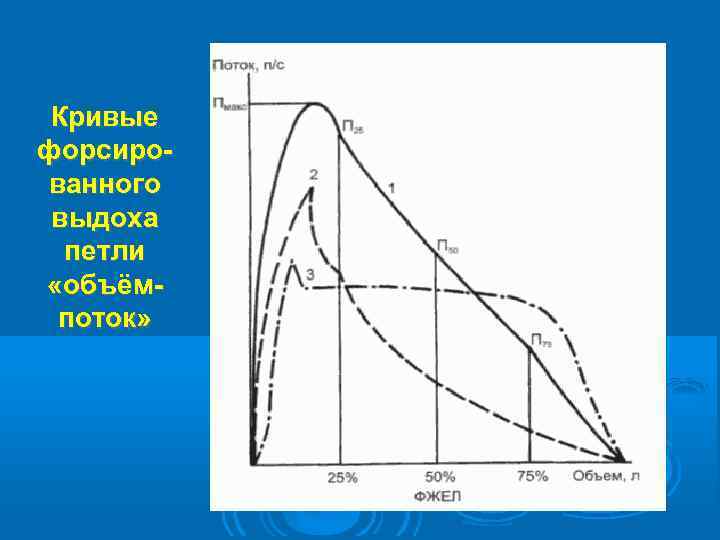
Кривые форсиро- ванного выдоха петли «объёмпоток»
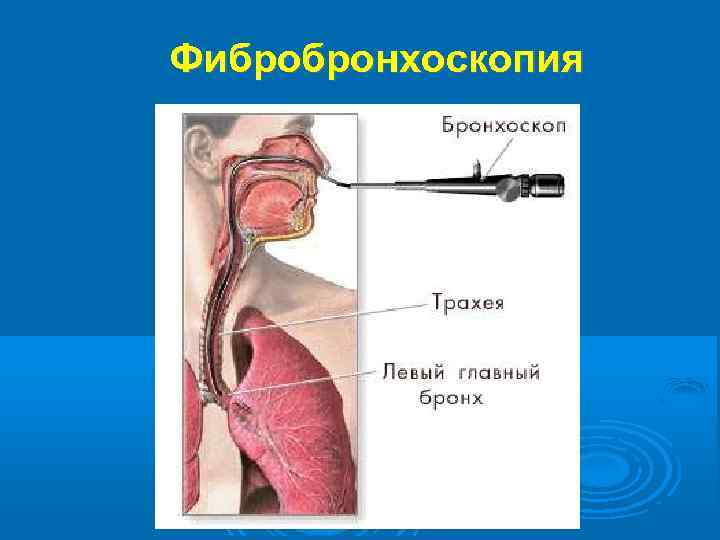
Фибробронхоскопия
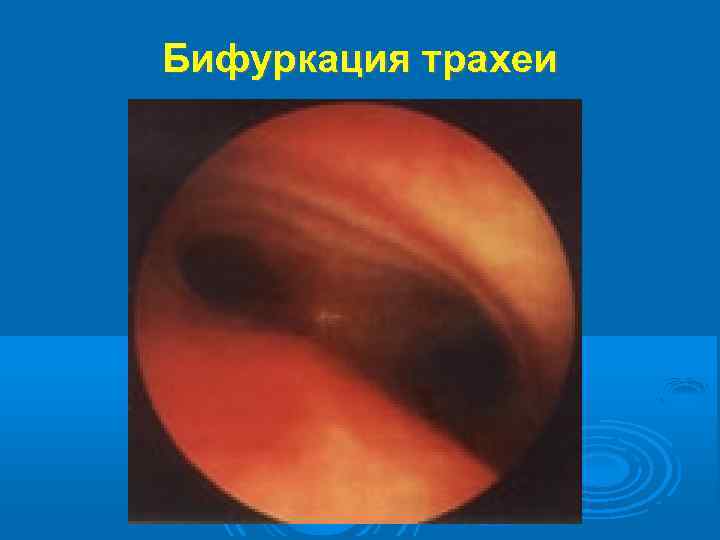
Бифуркация трахеи
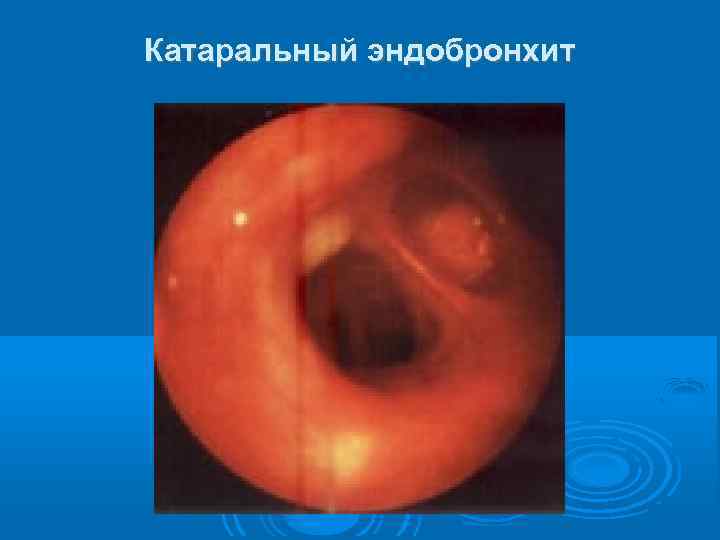
Катаральный эндобронхит
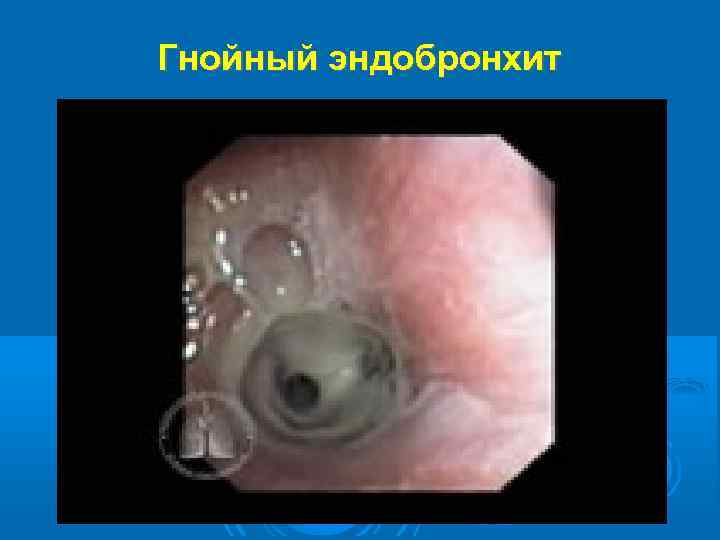
Гнойный эндобронхит
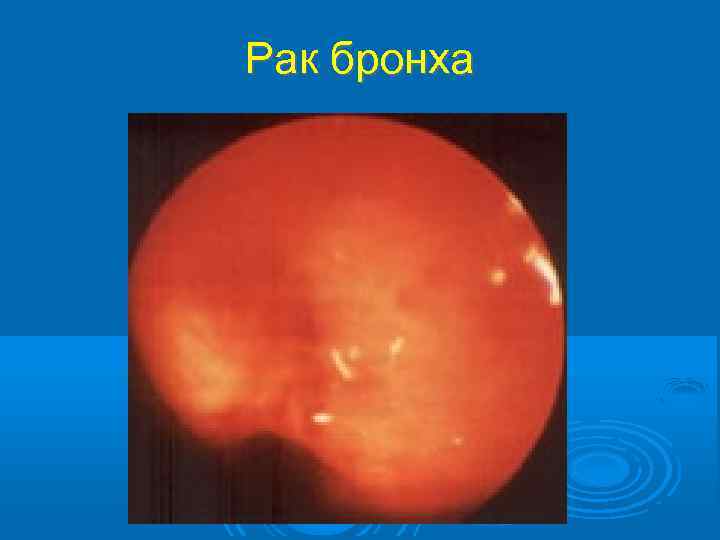
Рак бронха
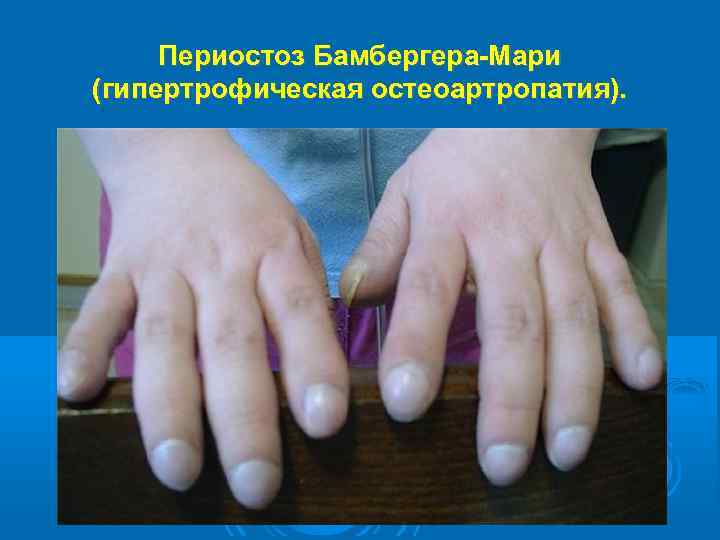
Периостоз Бамбергера-Мари (гипертрофическая остеоартропатия).
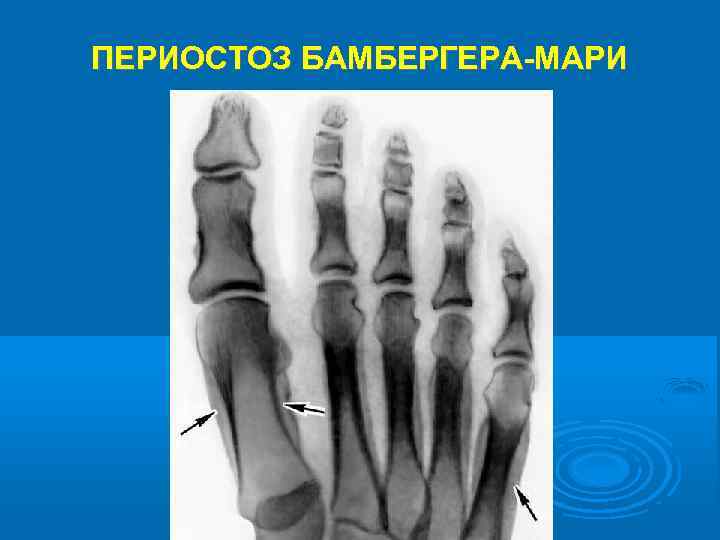
ПЕРИОСТОЗ БАМБЕРГЕРА-МАРИ
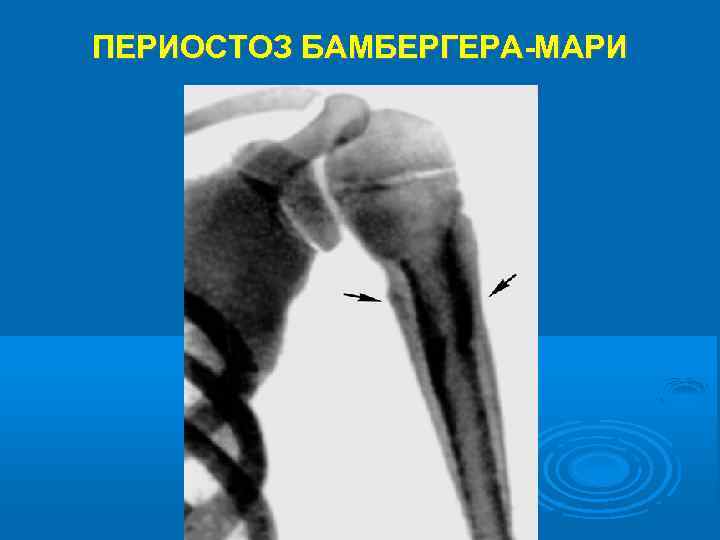
ПЕРИОСТОЗ БАМБЕРГЕРА-МАРИ

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Обычно дифференциальную диагностику ХОБЛ проводят с бронхиальной астмой. Эта задача облегчается, если учитываются формальные признаки того и другого заболевания, а именно: - пароксизмальность кашля, одышки и свистящего дыхания при бронхиальной астме; - длительность существования продуктивного кашля при ХОБЛ (хроническом бронхите): не менее 3 месяцев в году подряд или с перерывами на протяжении не менее 2 лет подряд.

В случае затруднений, возникающих обычно при недостаточной опытности врача или при отсутствии достаточного контакта между врачом и пациентом, необходимо исследование функции внешнего дыхания с применением бронходилятаторов, обычно — бета-2 -агонистов (адреномиметиков). И при ХОБЛ, и при обострении бронхиальной астмы выявляются преимущественно обструктивные нарушения функции внешнего дыхания. Однако при ХОБЛ (хроническом обструктивном бронхите) они практически не обратимы, а при бронхиальной астме они резко (на 15% и более, вплоть до нормализации показателей) улучшаются после медикаментозной пробы.

Кроме этого, при ХОБЛ, в отличие от бронхиальной астмы, нет указаний на аллергию, нет эозинофилии крови и мокроты, в мокроте отсутствуют спирали Куршмана и кристаллы Шарко- Лейдена, уровень Ig. E в крови не повышен.

Обострение заболевания Обострение ХОБЛ - ухудшение самочувствия в течение не менее двух дней подряд, возникающее остро. Для обострения характерно усиление кашля, увеличение количества и состава отделяемой мокроты, усиление одышки. Во время обострения модифицируется терапия и добавляются другие лекарства. Промежутки между фазами обострения ХОБЛ соответственно именуются как фазы ремиссии. Ниже приведены критерии некоторых рабочих групп.

Обострение диагностируется на основе совокупности критериев. Anthonisen et al. выделяют 3 типа обострения ХОБЛ: ● обострение I типа - сочетание всех трёх больших критериев; ● обострение II типа - наличие двух из трёх больших критериев; ● обострение III типа - сочетание одного большого критерия с одним или несколькими малыми критериями.

Диагностика. Клинические критерии диагноза ХОБЛ приведены выше. Однако уверенно говорить о наличии ХОБЛ можно только при исключении заболеваний, не вошедших в группу ХНЗЛ (туберкулез легких, микоз легких, легочные гранулематозы, новообразования легких и т. д. ), для чего необходимо рентгенологическое, бронхоскопическое, бактериологическое, цитологическое исследование. Диагностическое и прогностическое значение имеет исследование функции внешнего дыхания для определения степени ограничения скорости воздушного потока, что выявляется методом спирометрии. Наиболее важные спирометрические показатели - объём форсированного выдоха за 1 -ю секунду (ОФВ 1) и форсированная жизненная емкость легких (ФЖЕЛ).

По мере развития патологического процесса, что проявляется утолщением стенки дыхательных путей и потерей альвеолярного прикрепления эластической тяги легких, снижаются показатели ОФВ 1 и ФЖЕЛ, превосходя возрастные темпы снижения этих значений. Часто до этих изменений снижается отношение ОФВ 1 к ФЖЕЛ (индекс Тиффно). ХОБЛ возникает, протекает и прогрессирует задолго до появления значимых функциональных нарушений, определяемых инструментально. За это время воспаление в бронхах приводит к грубым необратимым морфологическим изменениям. При сборе анамнеза необходимо уделить внимание анализу индивидуальных факторов риска, так как при сочетании факторов риска прогрессирование болезни ускоряется. Для оценки курения как фактора риска используется индекс курильщика (ИК), выраженный в пачках/лет: ИК (пачка/лет) = число выкуриваемых сигарет в сутки × стаж курения (годы)/20. ИК более 10 пачек/лет является достоверным фактором риска развития ХОБЛ.

ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА: ХОБЛ, преимущественно бронхитический тип, стадия IV, крайне тяжелое течение, обострение, хронический гнойный бронхит, обострение. Хроническое декомпенсированное легочное сердце, Осл. : ДН III степени, СН III класса (NYHA).

Лечение Цели лечения ХОБЛ следующие: ► предупреждение усугубления течения болезни; ► облегчение симптомов; ► улучшение переносимости физической нагрузки; ► предупреждение и терапия осложнений; ► предупреждение и терапия обострений; ► снижение смертности.

Фармакотерапия Основой лечения уже сформировавшейся ХОБЛ является фармакотерапия. На нынешнем уровне развития медицины лекарственные препараты могут только предотвратить усугубление тяжести состояния и повысить качество жизни, но не способны полностью устранить морфологические изменения возникшие в ходе развития болезни.

Бронходилататоры Применяются различные группы препаратов вызывающие расширение бронхов, преимущественно за счет расслабления гладкой мускулатуры их стенок: - М-холиноблокаторы: ипратропия бромид (Атровент) и тиотропия бромид (Спирива). - β 2 -агонисты длительного действия: Сальметерол и Формотерол. Глюкокортикостероиды При обострениях заболевания используются как местные, так и системные глюкокортикостероиды. В случае выраженной дыхательной недостаточности купирование производится приемом преднизолона в таблетках в дозе 10 -20 мг в сутки или путем введения аналогичной дозы внутривенно. После купирования обострения их необходимо плавно отменить и перевести больного на ингаляционные препараты стероидных гормонов.

Антибиотики являются необходимым компонентом лекарственной терапии при обострении заболевания. Исходя из патогенеза мы знаем, что возникает эмфизема, затрудняется отток слизи и, как следствие, возникает её застой. Накопившееся в легких отделяемое является благоприятной средой для роста бактерий и закономерного развития бронхитов, а в некоторых случаях - пневмонии. Для профилактики подобных осложнений пациентам назначают группы антибиотиков, преимущественно действующих на типичную для лёгких бактериальную флору. К ним относятся защищенные клавулановой кислотой пенициллины, цефалоспорины 2 поколения, в случае выраженной бактериальной агрессии допускается применение респираторных фторхинолонов. Введение препаратов может производиться внутрь, внутривенно, внутримышечно, ингаляционно (через небулайзер).

Муколитики Гиперпродукция слизи при развитии ХОБЛ способствует её накоплению в дыхательных путях, в результате чего формируется благоприятная среда для развития бактериальной инфекции. Чтобы избежать этого используются муколитические препараты, которые приводят к разжижению слизи и облегчают её эвакуацию из бронхов. Все муколитики условно разделяют на 2 группы: препараты прямого и непрямого действия. Муколитики непрямого действия влияют на секрецию в дыхательных путях, практически не взаимодействуя с уже выделившейся в просвет бронхов слизью. К таким препаратам относятся бромгексин и амброксол, являющийся его метаболитом. В основе механизма действия этих препаратов лежит способность стимулировать синтез сурфактанта альвеолярными пневмоцитами (альвеолоцитами) II порядка, что приводит к фракционированию слизи и уменьшению её адгезивных свойств.

К препаратам прямого действия относятся вещества, непосредственно воздействующие на секрет, находящийся в бронхах. Как правило, это ферментные препараты, например, трипсин и химотрипсин. Вводятся они через дыхательные пути преимущественно путем ингаляции. Взаимодействие фермента со слизью приводит к её деградации и потере ей адгезивных свойств. Не следует забывать, что во многом это разделение на 2 группы условно и многие муколитики сочетают в себе клинические эффекты обоих групп. Терапия муколитиками является вспомогательным мероприятием, направленным на повышение качества жизни больного, предотвращение развития бактериальной инфекции или в случае её наличия ускорение элиминации очага заражения.

Другие препараты Исходя из патогенеза ХОБЛ, в основе заболевания лежит хроническое воспаление, которое в итоге приводит к серьезным морфологическим изменениям в легочной ткани. Наиболее эффективно воспаление способны купировать глюкокортикостероиды, но помимо основного они имеют массу нежелательных побочных эффектов. Для их замены были созданы препараты, являющиеся ингибиторами провоспалительных медиаторов или рецепторов к ним. Примером такого препарата является фенспирид (Эреспал). Механизм действия препарата с фармакологической точки зрения выглядит следующим образом: как и стероиды, он оказывает ингибирующее действие на активность фосфолипазы А 2 (ФЛА 2), при этом если кортикостероиды ингибируют активность ФЛА 2 через индукцию синтеза специального белка-ингибитора, то фенспирид блокирует транспорт ионов Са 2+, необходимых для активации ФЛА 2. Следовательно, по точке приложения противовоспалительного действия и эффективности каскада арахидоновой кислоты фенспирид сопоставим с кортикостероидами и, подобно им, прерывает формирование как простагландинов и тромбоксана, так и лейкотриенов. Однако при этом фенспирид не является стероидным гормоном, поэтому его применение не сопровождается характерными для стероидов побочными эффектами. Проведенные клинические исследования эффективности препарата показали, что регулярный прием фенспирида приводил к уменьшению респираторной симптоматики и повышению качества жизни больных.

Чрезвычайно важны санационные фибробронхоскопии, при которых производится аспирация скапливающейся в бронхах гнойной мокроты и введение в бронхиальное дерево (местное действие) антибактериальных, муколитических и бронхолитических препаратов.


Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Лёгкая (I) Кашель: непостоянный. Одышка: лишь при интенсивной физической нагрузке. Цианоз: отсутствие. Выделение мокроты: скудная. Парадоксальный пульс: отсутствует. Аускультативные симптомы: определяются не всегда. Эритроциты, гемоглобин: норма. ЭКГ: норма. ОФВ 1, ОФВ 1/ФЖЕЛ: 80 -70% от должных величин. Газы крови: норма, Ра. О 2 ≥ 80 мм рт. ст. Рентгенография лёгких: не выявляется патологии.

Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Среднетяжёлая (II) Кашель: постоянный наиболее выраженный по утрам. Одышка: при умеренной физической нагрузке. Цианоз: при эмфизематозном типе – после физической нагрузки, при бронхитическом – постоянно. Выделение мокроты: скудная, преимущественно по утрам. Парадоксальный пульс: появляется после физической нагрузки. Аускультативные симптомы: рассеянные разнотембровые свистящие ( «сухие» ) хрипы, эпизоды дистанционных свистящих хрипов. Эритроциты, гемоглобин: норма. ЭКГ: после нагрузки - признаки перегрузки правых отделов сердца. ОФВ 1, ОФВ 1/ ФЖЕЛ: 69 -50% от должных величин. Газы крови: гипоксемия при физической нагрузке, 65<Ра. О 2<80 мм рт. ст. Рентгенография лёгких: усиление и деформация лёгочного рисунка, уплотнение стенок бронхов, корней лёгких.

Клинические и лабораторные признаки ХОБЛ в зависимости от степени тяжести Тяжёлая и крайне тяжёлая (III и IV) Кашель: постоянный. Одышка: в покое. Цианоз: постоянный. Выделение мокроты: постоянное, не более 60 мл в сутки. Парадоксальный пульс: постоянный. Аускультативные симптомы: дистационные свистящие хрипы, разнотембровые «сухие» и разнокалиберные влажные хрипы. Эритроциты: более 5, 0 x 1012/л. Гемоглобин: более 150 г/л. ЭКГ: постоянные признаки лёгочного сердца. ОФВ 1, ОФВ 1/ФЖЕЛ: менее 50 % от должных величин. Газы крови: гипоксемия, гиперкапния в покое, Ра. О 2< 65 мм рт. ст. , Pa. CO 2> 45 мм рт. ст. Рентгенография лёгких: низкое стояние купола диафрагмы, ограничение её подвижности, гипервоздушность лёгочной ткани, сужение ретростернального пространства

Хирургическое лечение В настоящее время хирургические операции при ХОБЛ являются преимущественно паллиативными. Чаще всего выполняется удаление крупных булл при буллезной эмфиземе в тех случаях, когда они вызывают выраженную одышку, кровохарканье, являются очагами персистирующих инфекций. Операции по уменьшению объема легких при выраженной эмфиземе изучены в настоящее время недостаточно и не рекомендуются к выполнению. Положительные клинические эффекты показала пересадка легких, показанием к такой операции является ОФВ 1 25 % и ниже. По данным статистики, в зарубежных клиниках операционная летальность составляет 10 -15 %, трехлетняя выживаемость 60 %.

Тактика врача на амбулаторном и госпитальном этапе В большинству случаев больные с ХОБЛ первично обращаются к участковому терапевту с жалобами на кашель и одышку. При обращении такого больного участковому терапевту необходимо исключить острую патологию, такую как бронхит и пневмонию. В ряде случаях на ранних стадиях заболевания правильный диагноз выставить довольно затруднительно. Если после 7 -14 дней от обращения больного не наблюдается положительной динамики, то следует отправить пациента на консультацию пульмонолога. Задачей пульмонолога на амбулаторном этапе является определение наличия и выраженности дыхательных нарушений, а также их коррекция подбором адекватной поддерживающей терапии и обеспечение регулярного диспансерного наблюдения. В настоящее время в качестве поддерживающей терапии рекомендуется использовать ингаляционные глюкокортикостероиды.

В случае развития обострения или при впервые выявленной выраженной симптоматике производится госпитализация больного в стационар. Оптимальной является госпитализация в специализированное пульмонологическое отделение, однако при его отсутствии или заполненности больной может быть госпитализирован в терапевтический стационар. Главной задачей врача стационара является купирование развившегося обострения заболевания и предотвращение или лечение имеющихся осложнений основного заболевания. Больному с данной патологией следует обеспечить возможность выполнения спирометрии или пикфлуометрии не реже чем 1 раз в 48 часов. В ходе госпитализации врачом стационара решается вопрос о необходимости назначения антибиотиков. Обязательным компонентом лечения должна являться адекватная противовоспалительная и бронхолитическая терапия. Также важным является установление причины развития обострения и обучения пациента с целью предотвращения подобных проблем в будущем.

РЕАБИЛИТАЦИОННЫЕ МЕРОПРИЯТИЯ В основе реабилитации больных с ХОБЛ лежат физические тренировки. Следует отметить что основной проблемой, снижающей качество жизни у таких больных, остается выраженная одышка и низкая переносимость физической нагрузки. Для устранения данных недостатков был разработал комплекс специальных аэробных нагрузок, направленных на повышение эффектности работы опорнодвигательного аппарата и дыхательной системы. Однако следует отметить, что данные меры реабилитации эффективны лишь в сочетании с адекватной медикаментозной терапией и их эффективность относительно невелика. Прогноз условно неблагоприятный, заболевание является неуклонно, медленно прогрессирующим, трудоспособность по мере развития заболевания стойко утрачивается. Адекватное лечение лишь значительно замедляет развитие заболевания, вплоть до периодов стойкой ремиссии в течение нескольких лет, но не устраняет саму причину развития заболевания, и сформировавшиеся морфологические изменения.

Профилактика Первичная профилактика Для профилактики ХОБЛ необходимо исключить курение табака, воздействие других вредных дымов (включая даже романтический дым костра), газов и пыли на органы дыхания. Естественно, для этого необходимы образовательные программы, обучающие людей необходимым гигиеническим навыкам, позволяющим избегать контакта с факторами, поражающими органы дыхания. По данным Национальной службы здравоохранения Великобритании, образовательные программы стоимостью 212— 873 фунтов стерлингов (320— 1400 долларов США) дают пациентам дополнительный год жизни.

Курение Главный фактор риска (80 -90 % случаев) - курение. Показатели смертности от ХОБЛ среди курильщиков максимальны, у них быстрее развивается обструкция дыхательных путей и одышка. Однако случаи возникновения и прогрессирования ХОБЛ отмечаются и у некурящих лиц. Одышка появляется приблизительно к 40 годам у курильщиков, и на 13 -15 лет позже у некурящих. В начале 21 века, вследствие увеличения числа курящих людей, а также практически неограниченной рекламы табачных изделий и отсутствия реальных профилактических мероприятий на государственном уровне, растет мировая заболеваемость, и, в частности, заболеваемость в России.

Профессиональные факторы Самые вредные профессиональные факторы - пыли, содержащие кадмий и кремний. На первом месте по развитию ХОБЛ стоит горнодобывающая промышленность. Профессии повышенного риска: шахтеры, строители, контактирующие с цементом, рабочие металлургической (за счет испарений расплавленных металлов) и целлюлозно-бумажной промышленности, железнодорожники, рабочие, занятые переработкой зерна, хлопка. В России, среди угольщиков имеется большое число лиц с заболеваниями легких пылевой этиологии, в том числе и с пылевым бронхитом. Курение усиливает неблагоприятное действие пыли.

Следует отметить, что охрана труда позволяет значительно снизить риск развития данных хронических заболеваний, основные мероприятия направлены на предотвращение попадания в дыхательные пути пыли и аэрозолей. Достигается это двумя путями: с помощью индивидуальных и коллективных средств защиты. Индивидуальные обеспечивают фильтрацию поступающего к дыхательным путям воздуха, удаляя вредные примеси, к ним относятся, например, респираторы. Коллективные осуществляют фильтрацию воздуха и понижают концентрацию вредных веществ в производственных помещениях. Как правило данные методы защиты используются совместно. Очень важной является борьба за внедрение экологически безопасных производств, особенно сопровождающихся выбросами в атмосферу дымов и газов. Не меньшее значение имеет соблюдение техники безопасности на этих производствах.

Наследственная предрасположенность В пользу роли наследственности указывает факт, что далеко не все курильщики с большим стажем становятся больными ХОБЛ. Наиболее изученным генетическим фактором риска является редкая наследственная недостаточность α 1 антитрипсина (А 1 АТ), который ингибирует сериновые протеиназы в системном кровотоке. В США среди больных ХНЗЛ врождённый дефицит А 1 АТ выявлялся менее, чем в 1 % случаев. При острых и хронических заболеваниях верхних дыхательных путей (носа, его придаточных пазух, гортани и трахеи) должно проводиться их своевременное и адекватное лечение. Существенную роль в первичной профилактике ХОБЛ играет адекватное лечение острых бронхитов, особенно у детей и молодых людей.

Вторичная профилактика Пациенты, страдающие ХОБЛ, должны быть проинформированы врачом о том, что соблюдение перечисленных ниже рекомендаций ведет к значительному уменьшению количества обострений заболевания и улучшает его течение. ● Постарайтесь прекратить курить или по возможности уменьшить количество выкуриваемых сигарет. ● Старайтесь избегать длительного контакта с пылью и сигаретным дымом. Если Вы длительное время находитесь в помещениях с загрязненным воздухом, носите защитную маску. ● Полноценный отдых и питание играет важную роль в снижении частоты обострений. Кондиционирование воздуха в помещении помогает откашливанию и удалению мокроты. ● Воздух должен быть теплый и влажный. ● Лечебная физкультура способствует отхождению мокроты и улучшает течение заболевания. ● Важным методом профилактики обострений ХОБЛ является санаторнокурортное лечение, особенно ежегодное, в сухое время года, в условиях климатических (лучше приморских) санаториев и курортов.

Пациент должен четко осознавать вредоносное действие табачного дыма на его дыхательную систему. Составляется конкретная программа ограничения и прекращения курения. Однако в российских условиях число больных, отказавшихся от курения, невелико. В случаях никотиновой зависимости целесообразно применение никотинзамещающих препаратов. Известно, что зависимость от курения вызывает преимущественно никотин, тогда как наибольший вред наносят оксиданты, тяжелые металлы и канцерогенные вещества, содержащиеся в табачном дыме и смоле. Замещение потребности в никотине с помощью лекарственных препаратов значительно облегчает отказ от курения и в 2 раза увеличивает долю успешных отказов. В России этот класс лекарств представляет препарат никоретте. Никоретте - жевательная резинка. Выпускается в двух формах, содержащих дозы 2 и 4 мг никотина. Никоретте 2 мг рекомендуется для пациентов, выкуривающих менее 25 сигарет, 4 мг - для пациентов, выкуривающих более 25 сигарет в сутки. Обычно жевательную резинку используют в течение 3 месяцев (не более 24 пластинок в сутки). В первые дни после отказа от курения используют не менее 1 пластинки в час. Очень важно соблюдать правильную технику жевания: пластинку кладут в рот и медленно несколько разжевывают, пока не почувствуют специфический вкус (горький или мятный, в зависимости от типа жевательной резинки). Затем пластинку помещают за щеку и периодически ее жуют в течение 30 минут, пока полностью не исчезнет вкус. Никоретте - ингалятор. Ингалятор представляет собой мундштук, в который вставляются сменные картриджи, содержащие 10 мг никотина и ментола. Процесс использования ингалятора очень похож на процесс курения: никотин поступает из картриджа в ротовую полость при вдыхании из мундштука. Это позволяет несколько облегчить процесс отвыкания от сильной, как правило, привычки у курильщиков к самой процедуре курения. Весь никотин из картриджа расходуется в течение 20 минут интенсивного «курения» . Пациент сам должен определить, сколько затяжек ему следует делать при каждом «курении» , но не применять открытый картридж на следующий день. Использовать ингалятор более 6 месяцев не рекомендуется.

Вакцинация Иммунизация является методом создания активного иммунитета у человека путем введения в его организм соответствующей вакцины, т. е. препарата, получаемого из живых ослабленных штаммов или убитых культур микроорганизмов, их токсинов или антигенов. В последние годы с целью стимуляции местного и общего иммунитета у больных, часто страдающих респираторными заболеваниями, используют различные вакцины. Существует три вида иммуностимуляторов микробного происхождения: ● очищенные бактериальные лизаты; ● фракции клеточных оболочек бактерий; ● сочетание бактериальных рибосом и фракций клеточных оболочек. Основной недостаток лизатов бактерий - слабая и нестойкая активность. Фракции клеточных оболочек оказывают выраженное иммуностимулирующее действие, но не обладают свойствами вакцины, так как не вызывают образования специфических антител. Препараты, содержащие фракции оболочек и рибосомы, обладают выраженным иммуностимулирующим эффектом и способны вызвать образование антител.

Различают моно- и поликомпонентные вакцины. Монокомпонентная вакцина: пневмококковая поливалентная вакцина Поликомпонентные вакцины: состоят из фракций оболочек и рибосом различных бактерий, которые наиболее часто являются респираторными патогенами: бронхомунал, бронховаксом, рибомунил. Рибомунил содержит рибосомы бактерий, являющихся наиболее частыми причинами бронхолегочных инфекций (Klebsiella pneumoniae, Streptococcus pneumoniae, Streptococcus piogenes, Haemophilus influenzae) и протеогликаны клеточной стенки Klebsiella pneumoniae. Показанием к применению служат повторяющиеся острые и хронические инфекции респираторного тракта, в том числе и при бронхиальной астме. Препарат выпускается в таблетках, порошках, аэрозоле для ингаляций и растворах для инъекций, и применяется по схемам, описанных в прилагаемых к препаратам инструкциях. При приеме внутрь (взрослым и детям старше 6 мес) - 1 раз в сутки, утром, натощак. Разовая доза (вне зависимости от возраста) составляет 3 табл. по 0, 25 мг или 1 табл. по 0, 75 мг, или гранулы из 1 пакетика, предварительно растворенные кипячной водой комнатной температуры. В первый месяц лечения и/или с профилактической целью Рибомунил принимают ежедневно 4 дня в неделю в течение 3 нед, в последующие 5 мес — первые 4 дня каждого месяца. Детям раннего возраста рекомендуется применять гранулы. Для удобства пациентов им обычно рекомендуют пользоваться календарем, в котором очерчены дни приема препарата (см. таблицу).
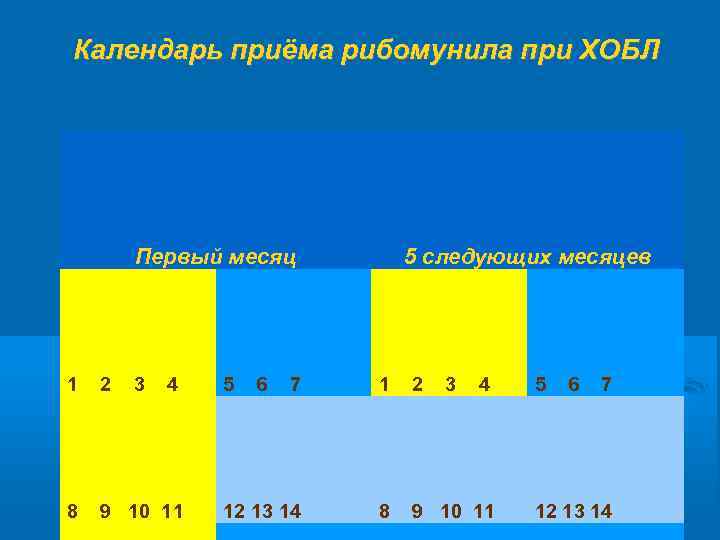
Календарь приёма рибомунила при ХОБЛ Первый месяц 5 следующих месяцев 1 2 3 4 5 6 7 8 9 10 11 12 13 14

ЛЁГОЧНОЕ СЕРДЦЕ Лёгочное сердце (ЛС) - гипертрофия и/или дилатация правых отделов сердца вследствие лёгочной артериальной гипертензии (ЛАГ), обусловленной заболеванием органов дыхания.
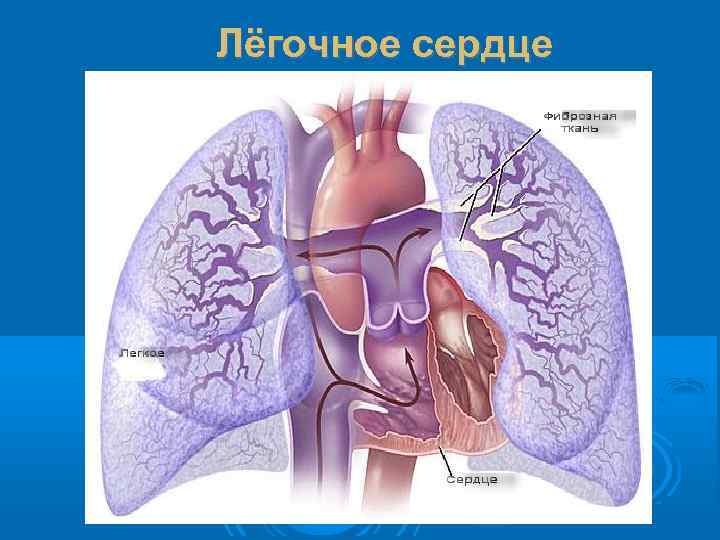
Лёгочное сердце
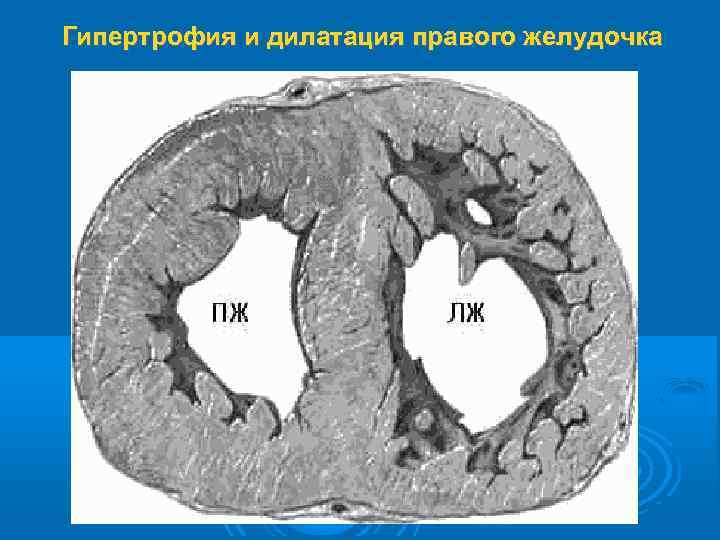
Гипертрофия и дилатация правого желудочка
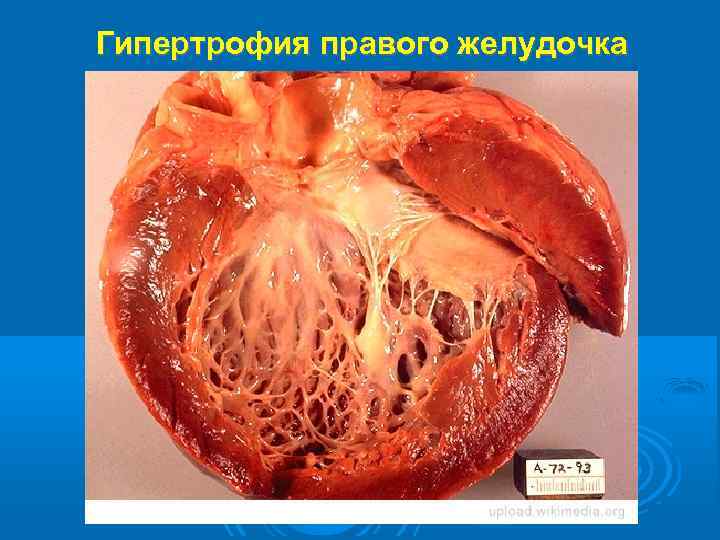
Гипертрофия правого желудочка

Представляющее собой наибольшую проблему "хроническое ЛС - это гипертрофия правого желудочка на почве заболеваний, нарушающих структуру или функцию лёгких, или и то, и другое одновременно, за исключением случаев, когда изменения в лёгких сами являются результатом первичного поражения левых отделов сердца или врожденных пороков сердца и крупных кровеносных сосудов" (ВОЗ, 1961).

Эпидемиология ЛС, как осложнения, маскируемого основным заболеванием или составляющего обязательный компонент, достоверно не известна вследствие трудностей статистического учета. Этиология. Причинами ЛС являются: а) заболевания, первично нарушающие прохождение воздуха в бронхах и альвеолах; б) заболевания, первично влияющие на движения грудной клетки; в) заболевания, первично поражающие легочные сосуды. Основной причиной развития хронического ЛС (70 -80% случаев) является хронический обструктивный бронхит.

Классификация ЛС: По этиологии: 1) бронхопульмональное; 2) торакодиафрагмальное; 3) васкулярное. По течению: 1) острое 2) подострое 3) хроническое. По степени компенсации 1) компенсированное 2) декомпенсированное

Бронхопульмональное: болезни, поражающие воздухоносные пути и альвеолы: хронический обструктивный бронхит, эмфизема лёгких, бронхиальная астма, пневмокониозы, бронхоэктазы, поликистоз лёгких, саркоидоз, пневмосклероз и др.

Торакодиафрагмальное: болезни, поражающие грудную клетку с ограничением подвижности: кифосколиоз, болезнь Бехтерева, состояние после торакопластики, плевральный фиброз, нервномышечные болезни (полиомиелит, парез диафрагмы), пикквикский синдром при ожирении и др.

Васкулярное: болезни, поражающие лёгочные сосуды: первичная (идиопатическая) лёгочная гипертензия, тромбоэмболия в системе лёгочных артерий, васкулиты (аллергический, облитерирующий, узелковый, волчаночный и др. ), атеросклероз лёгочной артерии, сдавление лёгочного ствола (артерий) опухолями средостения, аневризмой аорты.
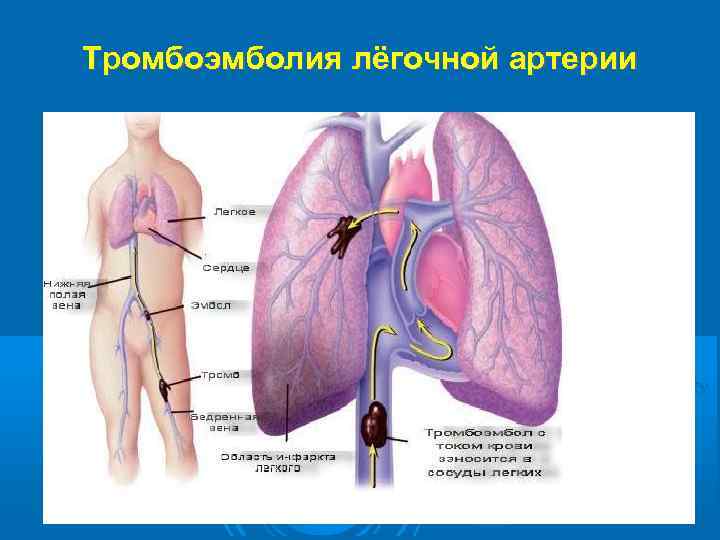
Тромбоэмболия лёгочной артерии

Патогенез ЛС условно делится на 3 этапа: 1) легочная артериальная гипертензия (ЛАГ); 2) гипертрофия правого желудочка; 3) правожелудочковая сердечная недостаточность. По уровню систолического АД в лёгочной артерии ЛАГ делится на 4 степени: I – 31 -50, II - 51 -70, III – 71 -90, IV - > 90 мм рт. ст.
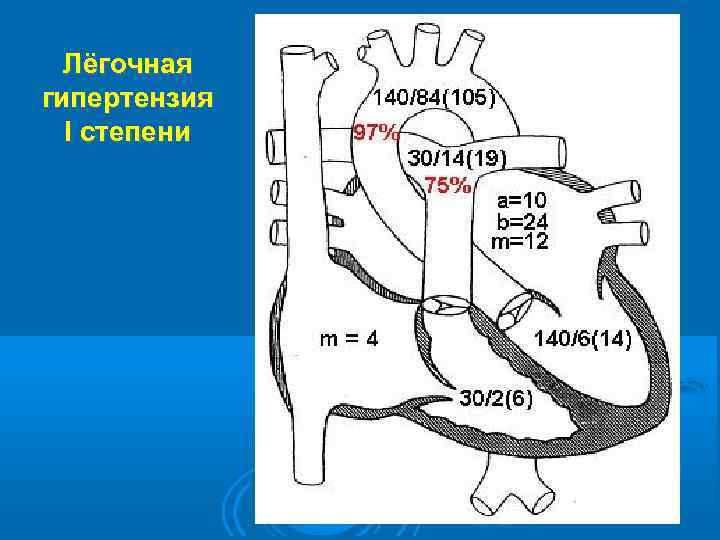
Лёгочная гипертензия I степени
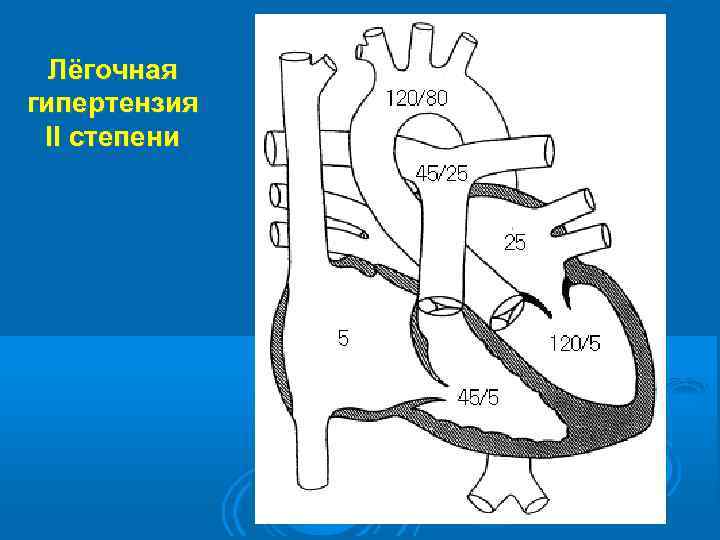
Лёгочная гипертензия II степени
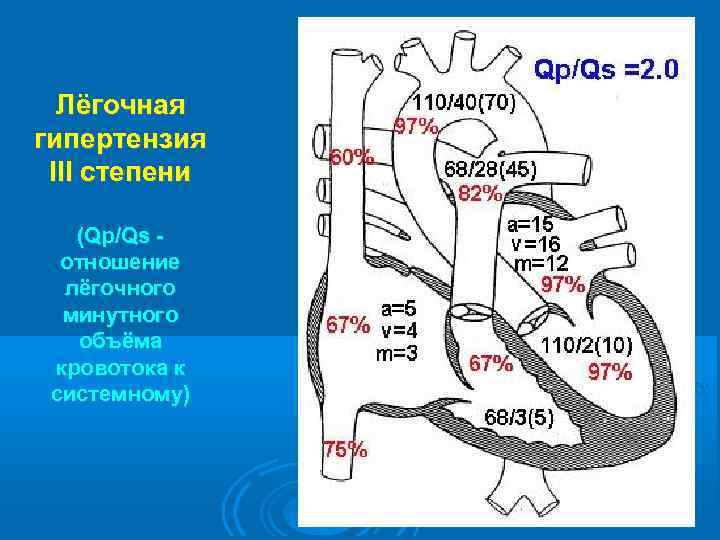
Лёгочная гипертензия III степени (Qp/Qs - отношение лёгочного минутного объёма кровотока к системному)

Отождествление ЛС и ЛАГ не всегда оправдано: ЛАГ вследствие левожелудочковой сердечной недостаточности характеризуется перегрузкой и левых, и правых отделов сердца, тогда как при состоянии, обозначаемом как ЛС, перегрузка правых отделов сердца сочетается с недогрузкой его левых отделов вследствие редукции легочного кровотока. Это различие становится принципиально важным при выборе лечебной тактики.

Клинические проявления: 1) симптомы основного заболевания, приведшего к развитию ЛС; 2) аускультативные (акцент и расщепление II тона на легочной артерии), рентгенологические и инструментальные признаки ЛАГ; 3) клинические и электрокардиографические симптомы перегрузки, гипертрофии и/или дилатации правого желудочка; 4) признаки правожелудочковой сердечной недостаточности.

Основной жалобой больных является одышка, которая обусловлена как дыхательной недостаточностью, так и присоединением сердечной недостаточности. Одышка усиливается при физическом напряжении, вдыхании холодного воздуха, в положении лёжа.

Причинами кардиалгий при лёгочном сердце являются обменные нарушения миокарда, а также относительная недостаточность коронарного кровотока в увеличенном правом желудочке. Болевые ощущения в прекардиальной области можно объяснить также наличием лёгочнокоронарного рефлекса вследствие лёгочной гипертензии и растяжения лёгочного ствола.

В фазе компенсации клиническая картина характеризуется преобладанием симптоматики основного заболевания и постепенным присоединением признаков увеличения правых отделов сердца. Характерен цианоз: на фоне диффузного цианоза дыхательной недостаточности появляется акроцианоз (симптом сердечной недостаточности). У ряда больных выявляется эпигастральная пульсация.

Важным признаком декомпенсации лёгочного сердца является набухание шейных вен. В отличие от дыхательной недостаточности, когда шейные вены набухают в период вдоха, при лёгочном сердце шейные вены остаются набухшими как на вдохе, так и на выдохе. Основные симптомы лёгочного сердца становятся более выраженными на фоне обострения воспалительного процесса в лёгких. У больных лёгочным сердцем имеется наклонность к понижению температуры тела, и даже при развитии у них пневмонии температура редко превышает 37 °C.

В терминальной стадии нарастают отёки, отмечается увеличение печени, снижение количества выделяемой мочи, возникают нарушения со стороны нервной системы (головные боли, головокружение, шум в голове, сонливость, апатия), что связано с нарушением газового состава крови и накоплением недоокисленных продуктов.
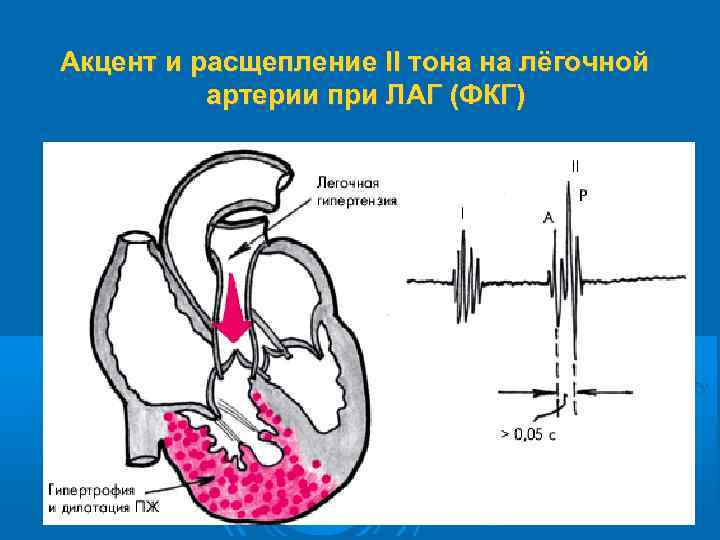
Акцент и расщепление II тона на лёгочной артерии при ЛАГ (ФКГ)
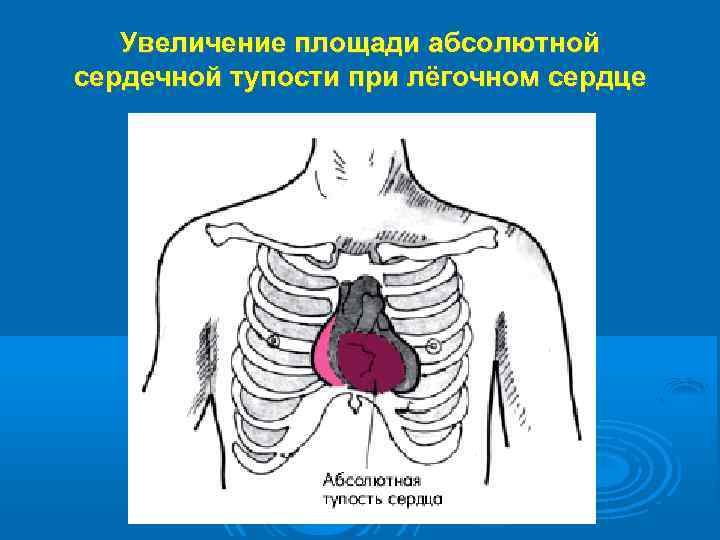
Увеличение площади абсолютной сердечной тупости при лёгочном сердце
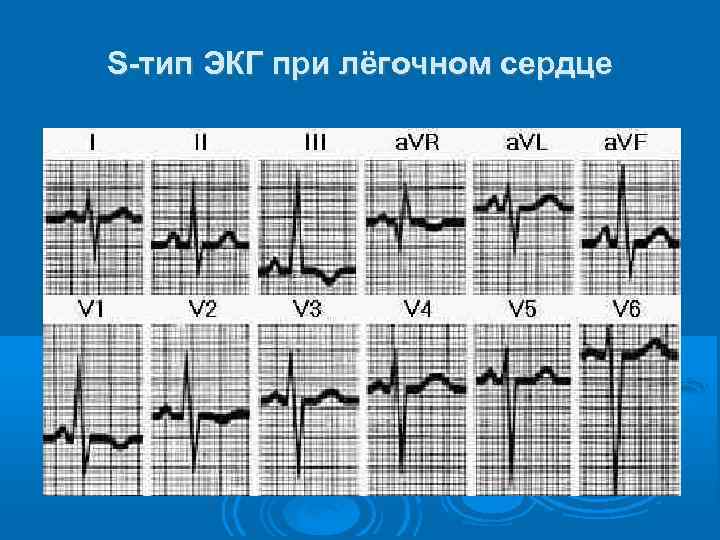
S-тип ЭКГ при лёгочном сердце

При ЛС всегда возникает тахикардия, вызванная рефлексом Бейнбриджа. При хроническом ЛС возможно развитие синдрома Айерсы. Осложнениями ЛС являются: а) легочно-сердечная кома (вследствие гиперкапнической энцефалопатии); б) кашлево-обморочный синдром (беттолепсия, греч. , betto - кашлять, lepsis – хватание, приступ) - потеря сознания, сопровождающаяся судорогами, на высоте кашля, вследствие резкого ухудшения церебрального кровотока; в) язвы гастродуоденальной области.

Критерии диагностики. Диагностическими критериями легочного сердца являются: • наличие этиологических факторов легочного сердца ; • легочная гипертензия; • гипертрофия и/или дилатация правого желудочка; • сердечная недостаточность по правожелудочковому типу. Для диагноза ЛС достаточно наличия первых двух групп клинических проявлений. При наличии трех или всех 4 -х групп - диагноз становится несомненным.

Течение острого ЛС зависит от характера основного заболевания, оно может быть как фатальным (массивная ТЭЛА), так и полностью обратимым (массивная пневмония, спонтанный пневмоторакс, астматический статус и т. д. ); подострое и хроническое ЛС имеют тенденцию к прогрессированию.

Лечение ЛС: 1) этиологическое: при бронхолегочной инфекции - антибактериальные препараты; при бронхообструктивных пpоцессах - бронхоспазмолитические средства (метилксантины, холинолитики, бета-2 -адреномиметики); при ТЭЛА - антикоагулянты, фибринолитические препараты. При торакодиафрагмальном варианте легочного сердца существенную помощь может оказать только вспомогательная искусственная вентиляция легких.

2) патогенетическое: направлено на снижение легочной АГ (периферические вазодилататоры - нитраты, апрессин, блокаторы кальциевых каналов, бета-2 -адреномиметики, ингибиторы АПФ, оксид азота, простагландины). Бозентан - первый препарат из класса антагонистов рецепторов к эндотелину, блокирующий оба типа рецепторов. Эндотелин-1 (ЭТ-1) – это пептид эндотелиального происхождения, характеризующийся мощным вазоконтрикторным и митогенным свойствами в отношении гладкомышечных клеток. ЭТ-1 связывается с двумя типами рецепторов- типа А (ЭТА), локализующимися на гладкомышечных клетках и типа В (ЭТВ), локализующимися на эндотелиальных и гладкомышечных клетках. Активация ЭТА- и ЭТВ-рецепторов гладкомышечных клеток вызывает вазоконстрикторный и митогенный эффект. При обратимости ЛАГ эффективны малопоточная и гипербарическая оксигенация. При выраженном эритроцитозе снижение ЛАГ достигается повторными кровопусканиями по 200300 мл, применением антиагрегантных препаратов.
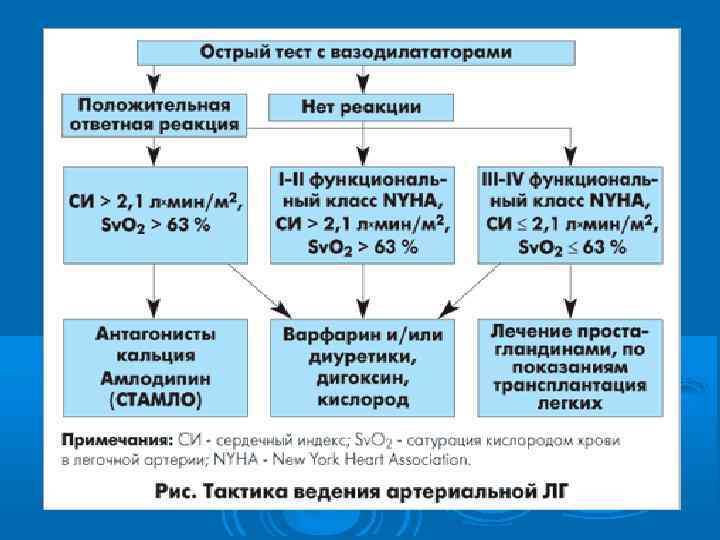


3) симптоматическое - по общим правилам лечения сердечной недостаточности: ограниченный двигательный режим, диета с ограничением жидкости и натрия хлоpида, мочегонные препараты, сердечные гликозиды (в небольшой дозе и с осторожностью, так как их способность повышать сопротивление резистивных сосудов и увеличивать минутный объем сердца может привести к нарастанию ЛАГ и нарастанию декомпенсации ЛС), стероидные и нестероидные анаболизаторы. 4) немедикаментозное: лечебная гимнастика, массаж, постуральный дренаж.

Прогноз при хроническом ЛС определяется многими факторами: тяжестью патологии лёгких, степенью лёгочной артериальной гипертензии, выраженностью гипоксемии, гиперкапнии, компенсаторного эритроцитоза и вязкости крови, состоянием ЦНС и дыхательного центра. При декомпенсированном ЛС прогноз не благоприятен.

Профилактика ЛС состоит в предупреждении и своевременном и эффективном лечении болезней, осложняющихся его развитием. Больные хроническими бронхолегочными заболеваниями подлежат диспансерному наблюдению с целью предупреждения обострении и проведения рациональной терапии дыхательной недостаточности. Большое значение имеет правильное трудоустройство больных с ограничением физической нагрузки, способствующей возрастанию легочной гипертензии.

СПАСИБО ЗА ВНИМАНИЕ!
ХОБЛ - презентация.ppt