Хроническая ИБС диагностика и лечение.ppt
- Количество слайдов: 172

Хроническая ИБС Реваскуляризация миокарда: ЧКВ или КШ? Кому и когда? Михайлов Е. В. 22 сентября 2016

1. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г. www. cardioweb. ru 2. 2013 ESC Guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1 3. 2014 ESC/EACTS Guidelines on myocardial revascularization. Eur. Heart J. , September 10 www. scardio. ru

Формы хронической ИБС 1. Стенокардия напряжения 2. Безболевая ишемия миокарда 3. Вазоспастическая стенокардия 4. Микрососудистая стенокардия Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.
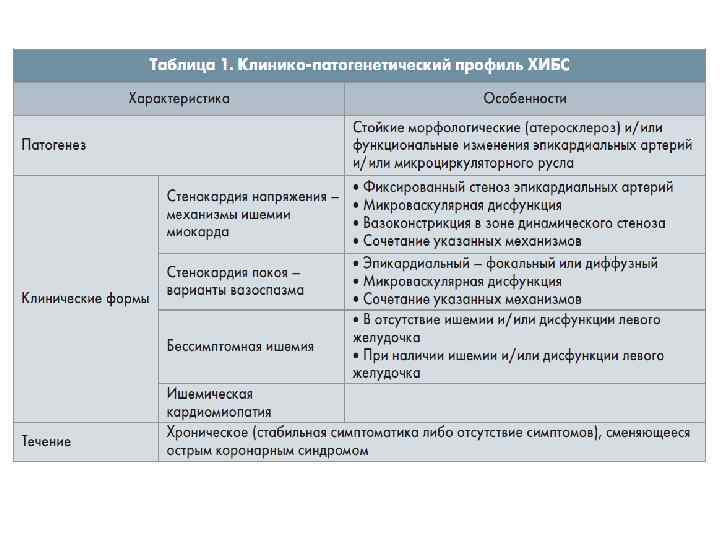

Диагностика ХИБС Основы диагностики Ø Расспрос и сбор анамнеза Ø Физикальное исследование Ø Инструментальные исследования Ø Лабораторные исследования Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Диагностика ХИБС Задачи врача в ходе диагностического поиска: ü Поставить диагноз и определить форму ИБС; ü Определить прогноз заболевания – вероятность осложнений; ü Исходя из степени риска, определить тактику лечения (медикаментозное, хирургическое), периодичность и объем последующих амбулаторных обследований. На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Основания для реваскуляризации Ш До реваскуляризации пациенты с ХИБС должны получать медикаментозную терапию согласно Рекомендациям. Ш Реваскуляризация, ЧКВ или КШ, может быть показана при наличии снижающих кровоток коронарных стенозов в целях снижения ишемии миокарда и ее неблагоприятных клинических проявлений. Ш Показания для реваскуляризации у пациентов с ХИБС: - сохранение симптомов, несмотря на лечение, или - улучшение прогноза. Ш Реваскуляризация и лекарственная терапия рассматриваются как взаимодополняющие, а не конкурирующие, стратегии лечения. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Диагностика хронической ИБС

Клиническая классификация болей в груди (Diamond AG, 1983): 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Оценка болевого синдрома Признаки типичной (несомненной) стенокардии напряжения (все 3 признака): 1. Боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2 -5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести» , «жжения» . 2. Вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки; 3. Вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Оценка болевого синдрома ü Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки. ü Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки. ü Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Оценка болевого синдрома Признаки атипичной (возможной) стенокардии: Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 -х ранее перечисленных признаков типичной стенокардии. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Оценка болевого синдрома Неангинозные болевые ощущения в грудной клетке: 1. Боли локализуются справа и слева от грудины; 2. Боли носят локальный, «точечный» характер; 3. После возникновения боли продолжаются более 30 минут (до нескольких часов или суток), могут быть постоянными или «внезапно прокалывающими» ; 4. Боли не связаны с ходьбой или иной физической нагрузкой, однако возникают при наклонах и поворотах корпуса, в положении лежа, при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха; 5. Боли не изменяются после приема нитроглицерина; 6. Боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.
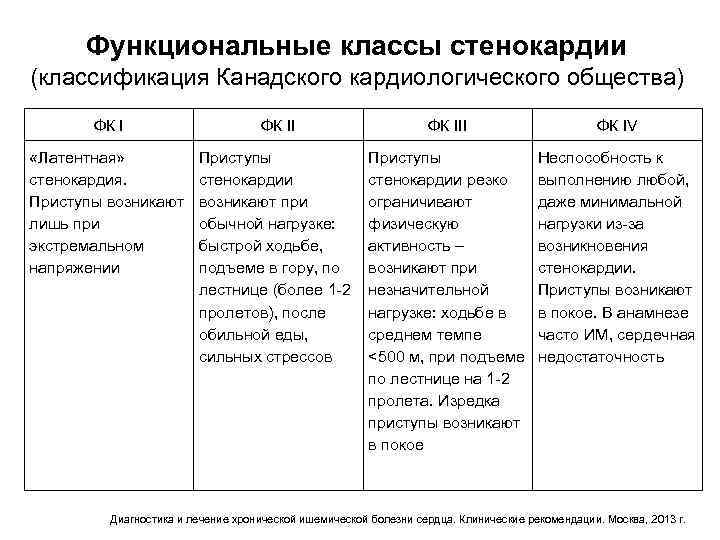
Функциональные классы стенокардии (классификация Канадского кардиологического общества) ФК III ФК IV «Латентная» стенокардия. Приступы возникают лишь при экстремальном напряжении Приступы стенокардии возникают при обычной нагрузке: быстрой ходьбе, подъеме в гору, по лестнице (более 1 -2 пролетов), после обильной еды, сильных стрессов Приступы стенокардии резко ограничивают физическую активность – возникают при незначительной нагрузке: ходьбе в среднем темпе <500 м, при подъеме по лестнице на 1 -2 пролета. Изредка приступы возникают в покое Неспособность к выполнению любой, даже минимальной нагрузки из-за возникновения стенокардии. Приступы возникают в покое. В анамнезе часто ИМ, сердечная недостаточность Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.
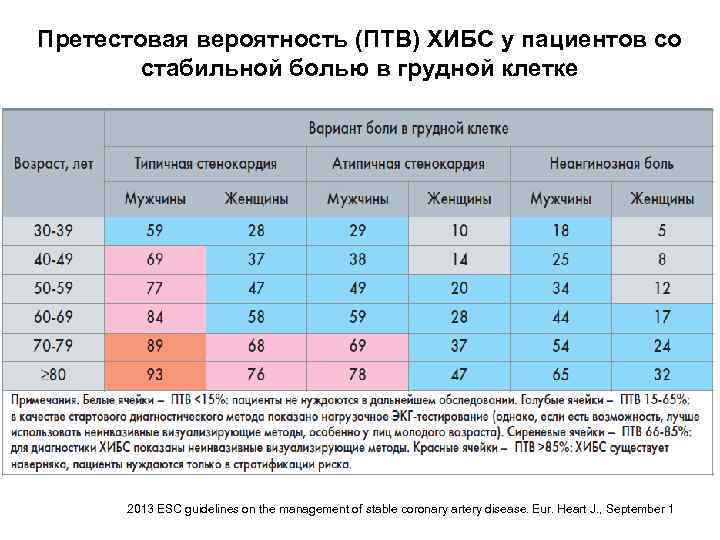
Претестовая вероятность (ПТВ) ХИБС у пациентов со стабильной болью в грудной клетке 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Претестовая вероятность ХИБС Тактика дальнейшего обследования Ш ПТВ <15%: пациенты не нуждаются в дальнейшем обследовании. Ш ПТВ 15 -65%: в качестве стартового диагностического метода показано нагрузочное ЭКГ-тестирование (однако, если есть возможность, лучше использовать неинвазивные визуализирующие методы, особенно у лиц молодого возраста). Ш ПТВ 66 -85%: для диагностики ХИБС показаны неинвазивные визуализирующие методы. Ш ПТВ >85%: ХИБС существует наверняка, пациенты нуждаются только в стратификации риска. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Нагрузочное ЭКГ-тестирование 1. Нагрузочное ЭКГ-тестирование рекомендуется как стартовый метод диагностики ХИБС у пациентов, не получающих антиишемической терапии, но имеющих клинику стенокардии и промежуточную претестовую вероятность (ПТВ) ИБС (15 -65%), при условии, что данные больные толерантны к физической нагрузке, а изменения, регистрируемые на ЭКГ в покое, не будут препятствовать верной трактовке полученных результатов (I, B). 2. Нагрузочное тестирование с использованием в начале диагностического процесса визуализирующих методов рекомендуется в том случае, если эти методы доступны и их проводит специалист, обладающий должной подготовкой (I, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Варианты депрессии сегмента ST на ЭКГ при проведении функциональных проб Величина депрессии сегмента ST оценивается по положению точки ишемии (точка i) относительно изолинии. Точка i находится на расстоянии 0, 06 -0, 08 сек от точки соединения (точка j). Лупанов В. П. Сердце 2002; 6 (6): с. 298, рис. 1.

Нагрузочное ЭКГ-тестирование 3. Целесообразность проведения нагрузочного ЭКГтестирования может быть рассмотрена у больных, принимающих терапию, для оценки симптоматической и антиишемической эффективности последней (IIa, C). 4. Не рекомендуется проведение нагрузочного ЭКГтестирования с диагностической целью, если на ЭКГ в покое регистрируется депрессия сегмента ST ≥ 0, 1 м. В или пациент принимает дигиталис (III, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Визуализирующие методы 1. Нагрузочное тестирование с использованием визуализации как стартового метода диагностики ХИБС рекомендуется пациентам с ПТВ 66 -85% или при ФВ ЛЖ <50% (если отсутствует типичная стенокардия) (I, B). 2. Нагрузочное тестирование с визуализирующим методом рекомендуется проводить у тех пациентов, у которых изменения, регистрируемые на ЭКГ в покое, будут препятствовать верной трактовке результатов, полученных при нагрузочном ЭКГ-тестировании (I, B). 3. Тесты с физической нагрузкой предпочтительнее тестов с введением фармакологических средств (I, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Визуализирующие методы 4. Целесообразность нагрузочного тестирования с визуализирующим методом рекомендуется рассматривать у пациентов с манифестной ХИБС, которым выполнена первичная реваскуляризация миокарда (чрескожное коронарное вмешательство или аортокоронарное шунтирование) (IIa, B). 5. Целесообразность нагрузочного тестирования с визуализирующим методом для оценки функционального статуса рекомендуется рассматривать у пациентов с промежуточной степенью повреждения сосудов по данным коронарографии (IIa, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1
ОФЭКТ - радиологическое отделение НУЗ ДКБ на ст. Челябинск Однофотонный Эмиссионный Компьютерный Томограф «Nucline SPIRIT DH-V» фирмы «Medical Imaging Systems» (Европа) Михайлов Е. В. , к. м. н. , доцент. Челябинская государственная медицинская академия. 2009 г. (Из личного архива)

Типы дефектов накопления РФП Накопление изотопа отражает перфузию миокарда, соответственно дефекты накопления отражают нарушение перфузии. Дефекты накопления радиофармпрепарата (РФП) могут быть следующие: Шстойкие, Шобратимые – полностью обратимые – частично обратимые; Швозможна картина обратного перераспределения. Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с англ. - М. : «Практика» , 2008. -С. 834 -851. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.
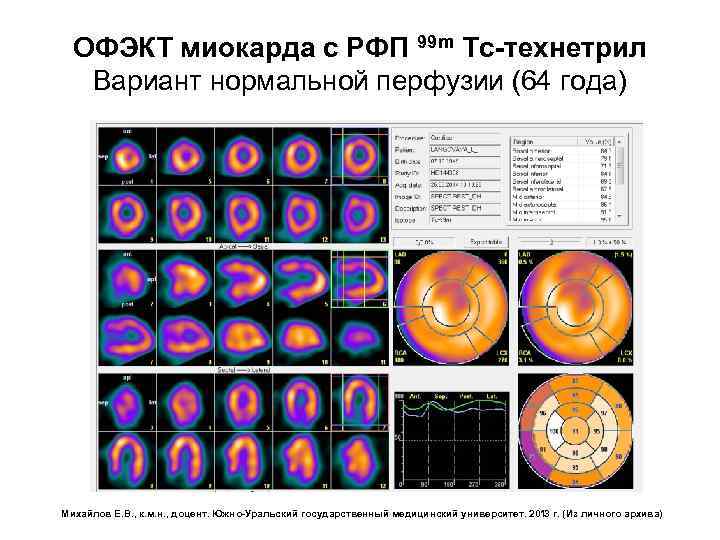
ОФЭКТ миокарда с РФП 99 m Tc-технетрил Вариант нормальной перфузии (64 года) Михайлов Е. В. , к. м. н. , доцент. Южно-Уральский государственный медицинский университет. 2013 г. (Из личного архива)

Типы дефектов накопления РФП Стойкие дефекты – это дефекты накопления, сохраняющиеся как в покое, так и при нагрузке. Стойкие дефекты могут свидетельствовать об инфаркте миокарда, постинфарктном кардиосклерозе или об ишемизированном, но жизнеспособном миокарде (миокард в состоянии гибернации или станнинга). Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с англ. - М. : «Практика» , 2008. -С. 834 -851. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.
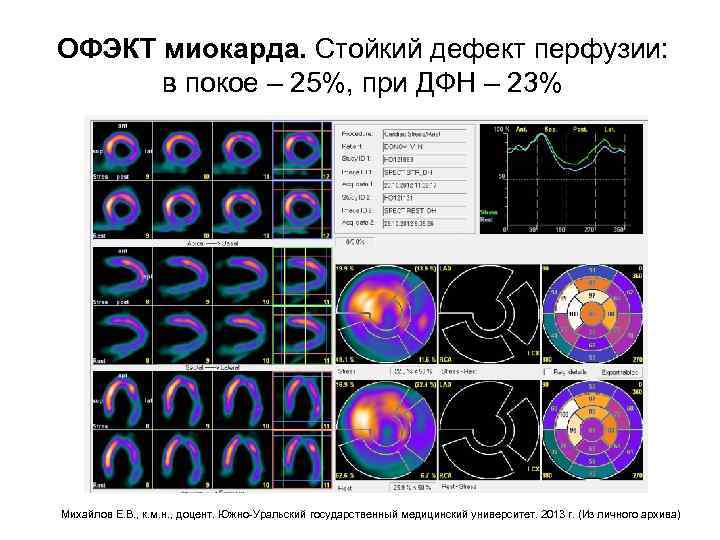
ОФЭКТ миокарда. Стойкий дефект перфузии: в покое – 25%, при ДФН – 23% Михайлов Е. В. , к. м. н. , доцент. Южно-Уральский государственный медицинский университет. 2013 г. (Из личного архива)

Типы дефектов накопления РФП Обратимые дефекты представляют собой дефекты накопления, имеющиеся при нагрузке, но исчезающие в покое. Полностью обратимые дефекты указывают на ишемизированный миокард. При сцинтиграфии миокарда с 99 m. Tc исчезновение дефекта происходит за счет изменения его захвата при нагрузке по сравнению с покоем. Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с англ. - М. : «Практика» , 2008. -С. 834 -851. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.
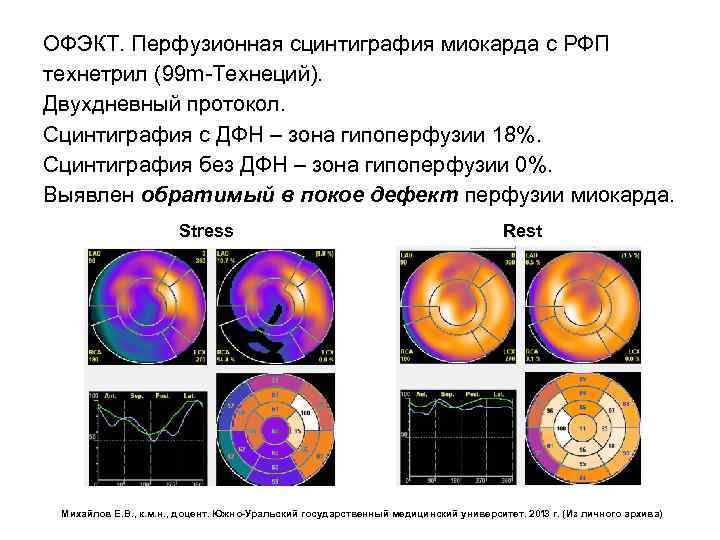
ОФЭКТ. Перфузионная сцинтиграфия миокарда с РФП технетрил (99 m-Технеций). Двухдневный протокол. Сцинтиграфия с ДФН – зона гипоперфузии 18%. Сцинтиграфия без ДФН – зона гипоперфузии 0%. Выявлен обратимый в покое дефект перфузии миокарда. Stress Rest Михайлов Е. В. , к. м. н. , доцент. Южно-Уральский государственный медицинский университет. 2013 г. (Из личного архива)

Типы дефектов накопления РФП Частично обратимые дефекты видны во время нагрузки, уменьшаются в покое, но полностью не исчезают. Считается, что эти дефекты свидетельствуют о сочетании рубцовой ткани с ишемизированным миокардом. Впрочем, дефекты могут быть не полностью обратимыми даже при совершенно жизнеспособном, но ишемизированном миокарде в отсутствие рубцовой ткани. Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с англ. - М. : «Практика» , 2008. -С. 834 -851. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.
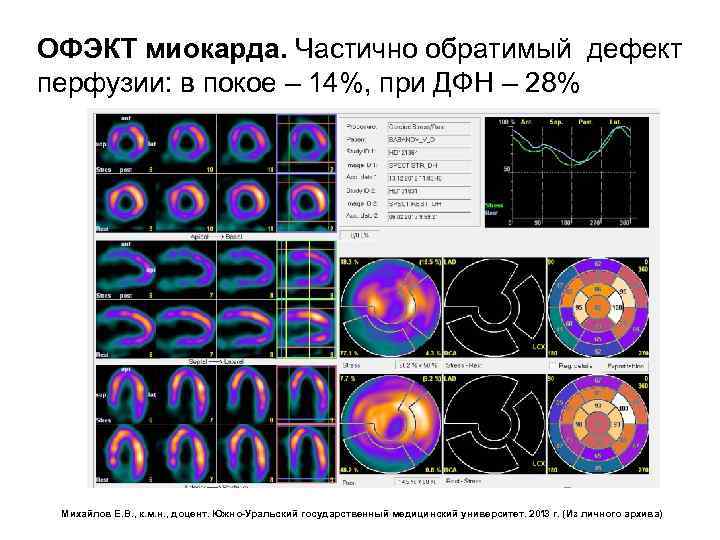
ОФЭКТ миокарда. Частично обратимый дефект перфузии: в покое – 14%, при ДФН – 28% Михайлов Е. В. , к. м. н. , доцент. Южно-Уральский государственный медицинский университет. 2013 г. (Из личного архива)

Типы дефектов накопления РФП Обратное перераспределение – это ситуация, при которой дефекты накопления, имеющиеся в покое, исчезают или уменьшаются при нагрузке. а) Обратное перераспределение характерно для инфаркта миокарда, если произошла реперфузия (спонтанная, медикаментозная или инвазивная). б) Считается, что обратное перераспределение возникает из-за гиперемии в зоне реперфузии. в) При ПЭТ ишемии в этих сегментах не выявляется. Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с англ. - М. : «Практика» , 2008. -С. 834 -851. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.
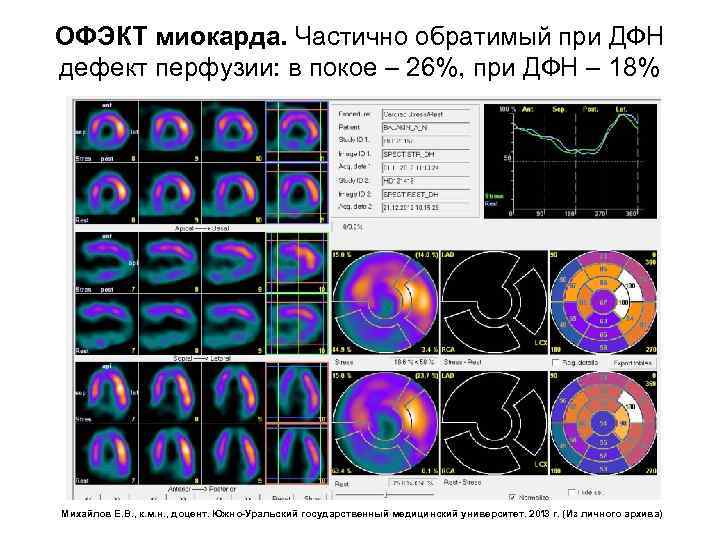
ОФЭКТ миокарда. Частично обратимый при ДФН дефект перфузии: в покое – 26%, при ДФН – 18% Михайлов Е. В. , к. м. н. , доцент. Южно-Уральский государственный медицинский университет. 2013 г. (Из личного архива)

Сравнение результатов перфузионной сцинтиграфии и коронарографии При сравнении результатов перфузионной сцинтиграфии (с радиофармпрепаратом 99 m. Tc-МИБИ) и коронарографии коэффициенты корреляции по чувствительности и специфичности составляют, соответственно, 0, 967 и 0, 711. При этом сцинтиграфия с 99 m. Tc-МИБИ является более чувствительной для выявления умеренной ишемии, которая может быть обусловлена снижением коронарного кровотока или миокардиального резерва на фоне отсутствия стенозов крупных коронарных артерий. Solot G. et al. , Nucl Med Com 1993; 14: 23 -29. Национальное руководство по радионуклидной диагностике / под ред. Ю. Б. Лишманова, В. И. Чернова. - В 2 -х т. - Томск: STT, 2010. - Т. 2. – С. 33 – 34.

Тактика ведения больных в зависимости от результатов нагрузочного теста и ОФЭКТ миокарда 1. Если результаты нагрузочного теста и сцинтиграфии миокарда положительны, то тактика ведения пациента – КАГ и реваскуляризация или агрессивная лекарственная терапия. 2. Если результаты этих исследований отрицательны, то пациенту рекомендуют наблюдение у врача. 3. Если результаты нагрузочного теста отрицательны, а сцинтиграфии миокарда положительны, то при единичном нераспространенном дефекте назначают лекарственную терапию, при множественных дефектах или глубоком распространенном единичном дефекте – КАГ. Кардиология : национальное руководство / под ред. Ю. Н. Беленкова, Р. Г. Оганова. – М. : ГЭОТАР-Медиа, 2008. - С. 226 – 231.

Тактика ведения больных в зависимости от результатов нагрузочного теста и ОФЭКТ миокарда 4. Если результаты нагрузочного теста сомнительны, а сцинтиграфии миокарда положительны, рекомендуют КАГ. 5. Если результаты нагрузочного теста сомнительны, а сцинтиграфии миокарда отрицательны, то при выраженной клинической симптоматике назначают КАГ, при высокой толерантности к нагрузке и отсутствии (нечеткости) клинической симптоматики рекомендуют наблюдение врача. Кардиология : национальное руководство / под ред. Ю. Н. Беленкова, Р. Г. Оганова. – М. : ГЭОТАР-Медиа, 2008. - С. 226 – 231.

Стресс-Эхо. КГ В основе метода лежит визуальное выявление локальной дисфункции ЛЖ во время ФН или фармакологической пробы. Стресс-Эхо. КГ превосходит обычную нагрузочную ЭКГ по диагностической ценности, обладает большей чувствительностью (80— 85%) и специфичностью (84— 86%) в диагностике ИБС. Метод позволяет не только доказательно верифицировать ишемию, но и предварительно определить симптом-связанную КА по локализации преходящей дисфункции ЛЖ. При технической возможности метод показан всем больным с доказанной ИБС для верификации симптом-связанной КА, а также при сомнительных результатах обычной нагрузочной пробы в ходе первоначальной диагностики. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.
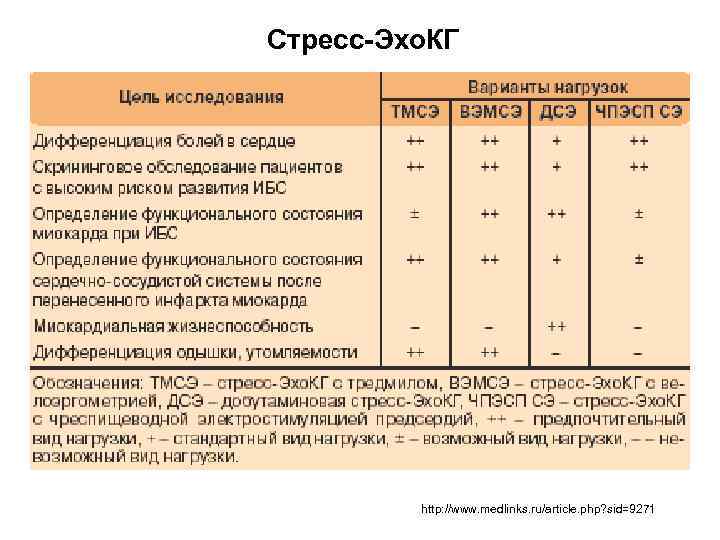
Стресс-Эхо. КГ http: //www. medlinks. ru/article. php? sid=9271

Стресс-Эхо. КГ ü Четкая визуализация эндокарда является ключевым фактором для интерпретации результатов стресс. Эхо. КГ. Рекомендуется рутинное использование тканевой гармоники (при ее наличии) для оптимальной визуализации границ эндокарда. ü При неоптимальной визуализации для улучшения определения границ эндокарда рекомендуется использование ультразвуковых контрастных веществ. Eur J Echocardiography, 2008, 9, 415 -437
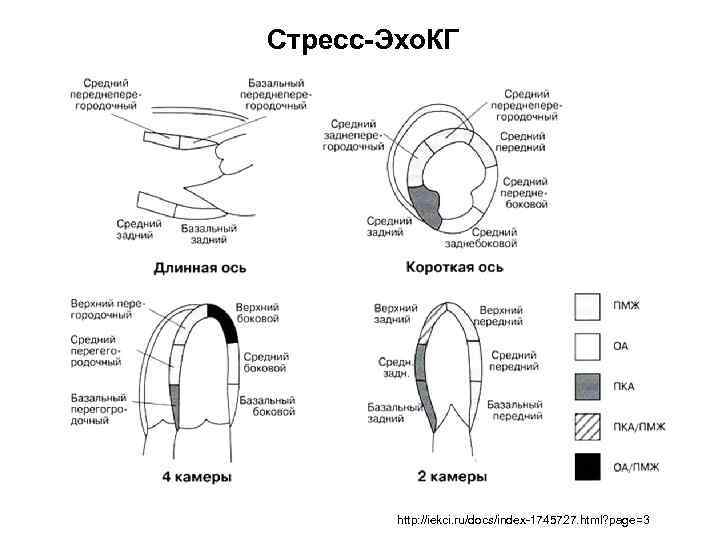
Стресс-Эхо. КГ http: //iekci. ru/docs/index-1745727. html? page=3
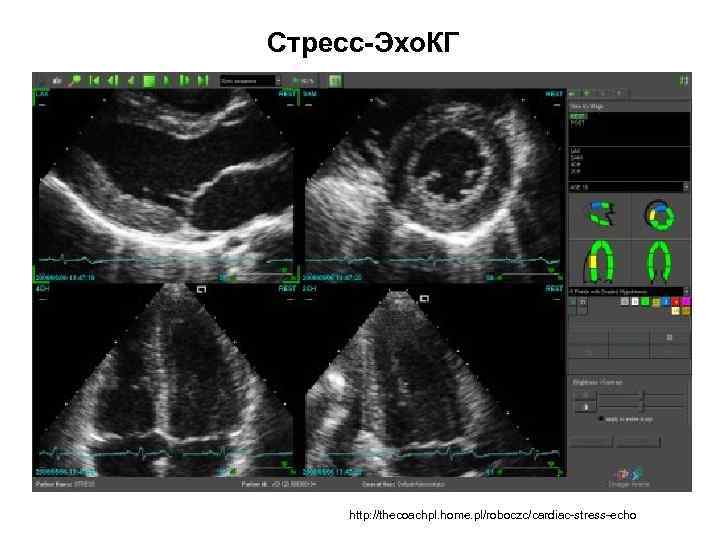
Стресс-Эхо. КГ http: //thecoachpl. home. pl/roboczc/cardiac-stress-echo
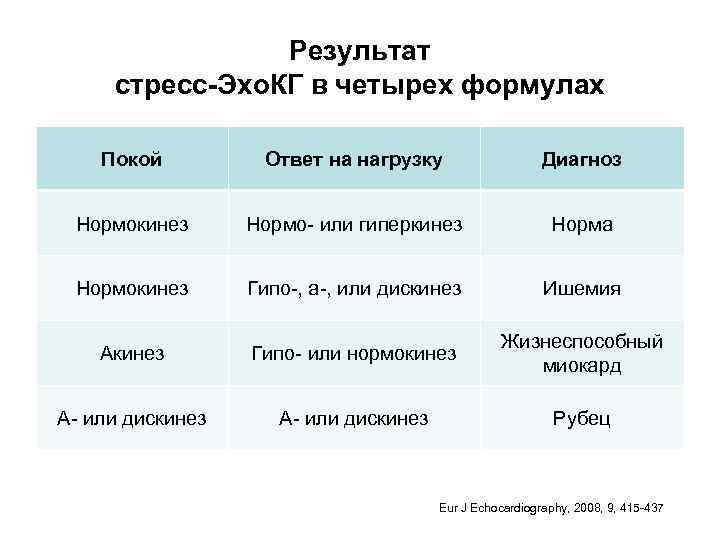
Результат стресс-Эхо. КГ в четырех формулах Покой Ответ на нагрузку Диагноз Нормокинез Нормо- или гиперкинез Норма Нормокинез Гипо-, а-, или дискинез Ишемия Акинез Гипо- или нормокинез Жизнеспособный миокард А- или дискинез Рубец Eur J Echocardiography, 2008, 9, 415 -437

Стресс-Эхо. КГ ü К неудобствам стрессс-Эхо. КГ относят сложности с получением высокого качества изображения (примерно у 15% пациентов), высокую зависимость интерпретации результатов от оператора, необходимость специальной подготовки для работы и интерпретации результатов, затруднения оценки ишемии в базальных отделах ЛЖ Кардиология: национальное руководство / под ред. Е. В. Шляхто. -2 -е изд. , перераб. и доп. – М. : ГЭОТАР-Медиа, 2015. С. 420.

Визуализация коронарных артерий с помощью компьютерной томографии для диагностики ХИБС
МСКТ

МСКТ Наряду с оценкой состояния коронарного дерева, мультиспиральная компьютерная томография коронарных артерий (МСКТ КА) позволяет изучить клапанные структуры (кальциноз створок, аномалии развития клапанов, вегетации), выявляет поражения миокарда (рубцы, аневризмы, гипертрофии, разрывы), состояние полостей сердца и перикарда. Дополнительную информацию дает определение систолической функции миокарда с выявлением зон нарушенной сократимости. У 256 -срезового мультиспирального компьютерного томографа (МСКТ) появилась возможность изучения перфузии миокарда и его жизнеспособности.
МСКТ сердца

МСКТ коронарных артерий Важная ценность мультиспиральной компьютерной томографии коронарных артерий (МСКТ КА) - возможность морфологической оценки бляшки, без использования инвазивного внутрисосудистого ультразвукового исследования (ВСУЗИ). Отмечена точность и сопоставимость измерений степени сужения артерий при мультиспиральной компьютерной томографии коронарных артерий (МСКТ КА) с данными ВСУЗИ.

МСКТ коронарных артерий Проведено множество исследований, в которых участвовали независимые эксперты для сравнения результатов мультиспиральной компьютерной томографии коронарных артерий (МСКТ КА) и "золотого стандарта"- коронарографией. Мета-анализ полученных данных показал, что Мультиспиральная компьютерная томография коронарных артерий (МСКТ КА) обладает высокой чувствительностью, специфичностью, приближающейся почти к 100% (96, 9%; 96, 2% соответственно).

МСКТ коронарных артерий Основные сложности при мультиспиральной компьютерной томографии в оценке изменений коронарных артерий появляются при выраженном кальцинозе коронарных артерий, малом их калибре (<2 мм), при исследовании ранее установленных стентов диаметром менее 2, 5 мм, а также у тучных пациентов. Малоинформативно исследование венечных артерий на томографах с количеством до 64 детекторов у лиц с неправильным ритмом сердца - к примеру, с мерцательной аритмией.

МСКТ коронарных артерий Создание еще более быстрых 256 -срезовых томографов не улучшило диагностические возможности при наличии выраженного кальция в артериях, так как принцип получения детекторами информации не изменился. Кальций, появляющийся в стенке артерии с прогрессированием атеросклероза, или в ряде нарушений кальциевого обмена (к примеру, при заболеваниях паращитовидной железы) вызывает при компьютерной томографии "засвечивание" просвета артерии, приводя к затруднениям оценки степени поражения данного участка.

КТ-коронарография 1. Если ПТВ ХИБС находится в пределах нижней границы промежуточного уровня, можно ожидать, что качество визуализации коронарных артерий (КА) окажется высоким. У таких пациентов визуализацию КА с помощью компьютерной томографии (КТ) рекомендуется рассматривать как альтернативу нагрузочному тестированию с визуализирующим методом (IIa, C). 2. Целесообразность проведения КТ-коронарографии рекомендуется рассматривать при сомнительных результатах нагрузочного ЭКГ или визуализирующего тестирования в случаях, когда ПТВ ХИБС находится в пределах нижней границы промежуточного уровня (IIa, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

КТ-коронарография 3. Целесообразность проведения КТ-коронарографии рекомендуется рассматривать у пациентов с противопоказаниями к нагрузочному тестированию, когда ПТВ ХИБС находится в пределах нижней границы промежуточного уровня, вследствие чего ожидается диагностически приемлемое качество результатов КТкоронарографии. В этом случае КТ-коронарография позволит избежать выполнения инвазивной коронарографии (IIa, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

КТ-коронарография не рекомендуется: 1. Для выявления стеноза коронарных артерий не рекомендуется проводить КТ-диагностику их кальцификации (III, C). 2. КТ-коронарографию не рекомендуется проводить у больных, которым была выполнена первичная реваскуляризация миокарда (III, C). 3. КТ-коронарографию не рекомендуется проводить как скрининговый тест при отсутствии симптомов, указывающих на возможность поражения коронарных артерий (III, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1
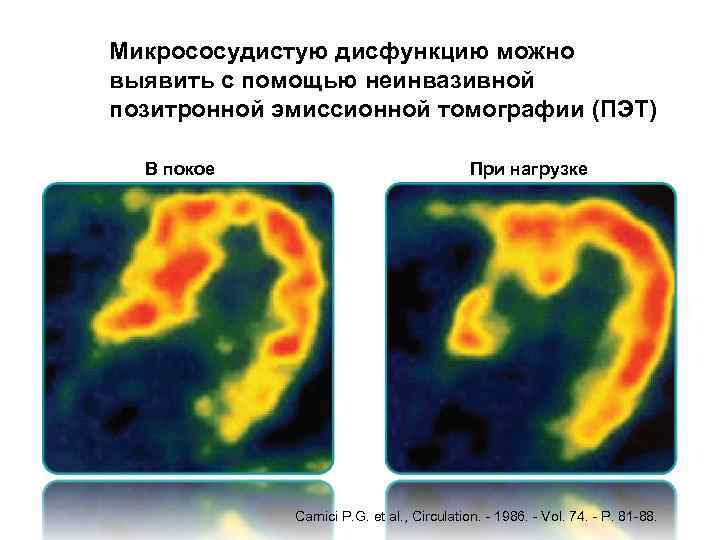
Микрососудистую дисфункцию можно выявить с помощью неинвазивной позитронной эмиссионной томографии (ПЭТ) В покое При нагрузке Camici P. G. et al. , Circulation. - 1986. - Vol. 74. - P. 81 -88.
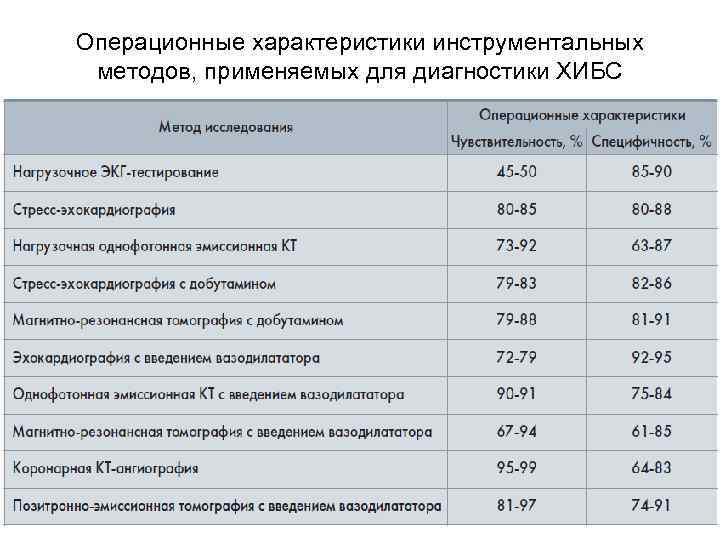
Операционные характеристики инструментальных методов, применяемых для диагностики ХИБС
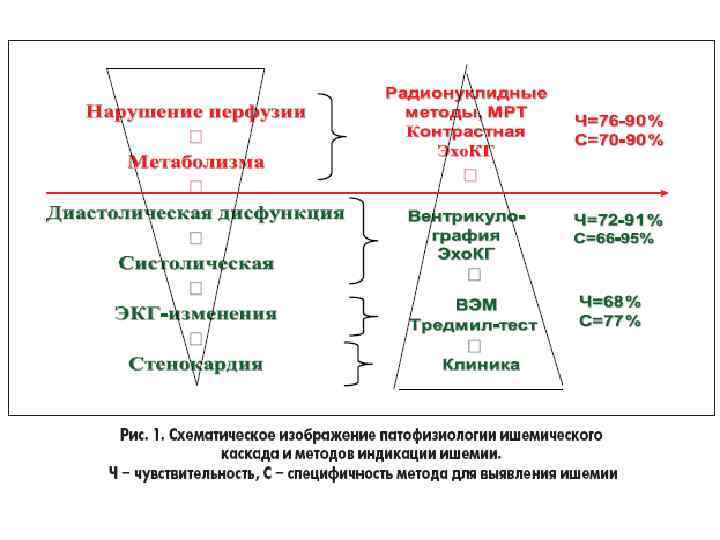

Диагностика и визуализация до вмешательства При выборе метода диагностики ИБС необходимо принимать во внимание возможные осложнения самого исследования. Следует взвешивать риск (связанный с выполнением физической нагрузки, введением лекарственных и контрастных средств, инвазивностью исследования, ионизирующим облучением) с возможными последствиями несвоевременно диагностированного заболевания. Таким образом, перед плановыми инвазивными вмешательствами настоятельно рекомендуется подтверждение ишемии миокарда с помощью функциональных методов исследования, предпочтительно неинвазивных. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Стратификация риска осложнений

Стратификация риска осложнений Конечной целью неинвазивных диагностических исследований является распределение больных с доказанной ИБС в группы: с высоким, умеренным или низким риском тяжелых осложнений и фатальных исходов. Стратификация пациентов на группы риска имеет важное практическое значение, поскольку позволяет избежать ненужных дальнейших диагностических исследований и сократить медицинские расходы у одних пациентов, и активно направлять на КАГ и реваскуляризацию миокарда других больных. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Стратификация риска осложнений Низкий риск – ежегодная смертность менее 1%. Ш Высокий тредмил-индекс (>5) Ш Незначительный дефект перфузии или его отсутствие в покое и при нагрузке. * Ш Нормальная сократимость миокарда по данным нагрузочной Эхо. КГ. Либо имеющиеся участки локального гипокинеза не увеличиваются при нагрузке. * * - сочетание этого признака с низким тредмил-индексом и/или выраженной дисфункцией ЛЖ в покое (ОФВ <35%) переводят его из группы низкого риска в группу высокого риска 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Стратификация риска осложнений Умеренный риск – ежегодная смертность 1 -3%. Ш Незначительная / умеренная дисфункция ЛЖ в покое (ОФВ 35 -49%). Ш Пограничный тредмил-индекс (-11/+5). Ш При нагрузке индуцируется дефект перфузии миокарда умеренной величины (1 -10%) без сопутствующей дилатации ЛЖ и без увеличения поглощения индикатора легкими. Ш При фармакологической стресс-Эхо. КГ нарушение локальной сократимости вызывается только большими дозами препарата и распространяется не более, чем на 2 сегмента. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Стратификация риска осложнений Высокий риск – ежегодная смертность >3% Ш Тяжелая дисфункция ЛЖ в покое (ОФВ <35%). Ш Низкий тредмил-индекс (< -11). Ш Тяжелая дисфункция ЛЖ при нагрузке (ОФВ <35%). Ш Крупный дефект перфузии (более 10%) при нагрузке (особенно в передней стенке ЛЖ). Ш Множественные умеренные (менее 10%) дефекты перфузии миокарда при нагрузке. Ш Крупный необратимый дефект перфузии миокарда в сочетании с постстрессовой дилатацией ЛЖ или увеличением поглощения индикатора легкими. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Стратификация риска осложнений (высокий риск – продолжение) Ш При стресс-Эхо. КГ нарушение – локальной сократимости в ≥ 3 сегментах на фоне введения низких доз фармакологического препарата или при низкой ЧСС (<120/мин). Ш Распространенный гипокинез (в ≥ 3 сегментах) при стресс-Эхо. КГ с использованием иных методов нагрузки. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1
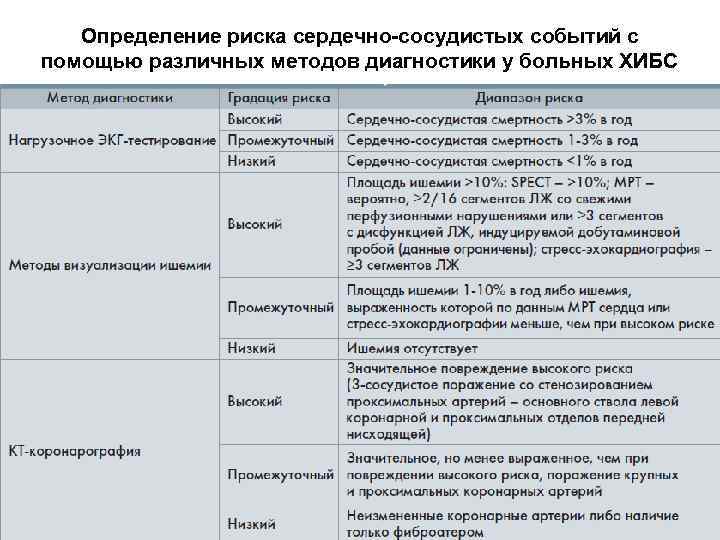
Определение риска сердечно-сосудистых событий с помощью различных методов диагностики у больных ХИБС

Итоговая стратификация риска В группе с низким риском осложнений (предполагаемая ежегодная смертность <1%) проведение дополнительных визуализирующих исследований с диагностической целью не оправданно. Также нет необходимости в рутинном направлении таких больных на КАГ. Больных с высоким риском осложнений (предполагаемая ежегодная смертность >3%) следует направлять на КАГ без дальнейших неинвазивных исследований. У больных, отнесенных к группе умеренного риска (предполагаемая ежегодная смертность 1 -3%) показания к КАГ определяют по дополнительным исследованиям (визуализирующие стресс-тесты, наличие левожелудочковой дисфункции). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Инвазивная коронарография

Направление на коронароангиографию Для обоснованного проведения КАГ необходимо учитывать весь комплекс данных, полученных в ходе расспроса, осмотра и неинвазивных инструментальных исследований. Наиболее оправдано проведение КАГ пациентам с априорно высоким риском смерти и тяжелых сердечно-сосудистых осложнений, - поскольку в ходе исследования у таких пациентов обычно принимается решение о способе реваскуляризации миокарда с целью снижения этого риска. При низком риске сердечно-сосудистых осложнений проведение КАГ нецелесообразно, поскольку ее результаты обычно не оказывают влияния на ход лечения и, соответственно, не изменяют прогноз. При необходимости КАГ дополняют проведением ВСУЗИ. 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Коронароангиография 1. Проведение инвазивной коронарографии (с определением в случае необходимости фракционного резерва кровотока – ФРК) рекомендуется для стратификации риска у пациентов со стабильной стенокардией напряжения III функционального класса либо у больных, клинический профиль которых свидетельствует о высоком риске сердечно-сосудистых событий, особенно если на фоне лекарственной терапии отсутствует адекватная динамика клинических симптомов (I, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Коронароангиография 2. Проведение инвазивной КАГ (с определением в случае необходимости ФРК) рекомендуется пациентам, у которых на фоне лекарственной терапии симптоматика слабо выражена либо отсутствует и при этом неинвазивная стратификация риска указывает на высокую вероятность возникновения сердечнососудистых событий, а реваскуляризация миокарда, возможно, улучшит прогноз (I, C). 3. Целесообразность проведения инвазивной КАГ (с определением в случае необходимости ФРК) может быть рассмотрена для стратификации риска у больных с сомнительными либо противоречивыми результатами неинвазивного обследования (IIa, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Коронароангиография 4. Если для стратификации риска проводится КТкоронарография, следует учитывать возможность завышенной оценки тяжести стеноза в участках артерии с выраженной кальцификацией, особенно у больных с высокой промежуточной ПТВ. Перед тем как направить пациента со слабовыраженной симптоматикой либо ее отсутствием на инвазивную коронарографию, может понадобиться дополнительное проведение нагрузочного тестирования с использованием визуализирующего метода (IIa, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Коронароангиография Является «золотым стандартом» при выявлении и оценке степени поражения коронарных артерий. Показания к проведению КАГ при хронической ИБС: Ш Верификация диагноза ИБС в неясных случаях; Ш Определение тактики реваскуляризации миокарда при доказанной ИБС: – при неэффективности медикаментозного лечения ИБС; – при высоком риске сердечно-сосудистых осложнений по клиническим данным и результатам неинвазивных исследований. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Определение фракционного резерва кровотока (ФРК), проведение внутрисосудистой сонографии (ВСУЗИ) и оптической когерентной томографии

Определение ФРК, проведение внутрисосудистой сонографии и оптической когерентной томографии 1. ФРК рекомендуется определять для выявления гемодинамически значимого повреждения коронарных артерий в случаях, когда доказать наличие ишемии не представляется возможным (I, A). 2. Проведение реваскуляризации миокарда при ФРК <0, 80 рекомендовано пациентам с приступами стенокардии либо положительными результатами нагрузочного тестирования (I, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Определение ФРК, проведение внутрисосудистой сонографии и оптической когерентной томографии 3. Целесообразность проведения внутрисосудистой сонографии либо оптической когерентной томографии может быть рассмотрена для того, чтобы оценить характер поражения коронарных артерий (IIb, В) или улучшить дислокацию стента (IIb, В). 4. Не рекомендуется проведение реваскуляризации миокарда тем пациентам со стенозом промежуточной степени (по данным ангиографии), у которых отсутствует ишемия миокарда, а ФРК ≥ 0, 80 (III, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Медикаментозное лечение ХИБС

Общие вопросы 1. Оптимальная лекарственная терапия должна предусматривать назначение ≥ 1 антиишемического препарата и средств, предупреждающих развитие сердечнососудистых событий (класс I, C). 2. Рекомендуется информировать пациента о сущности его заболевания, факторах риска и принципиальных вопросах лечения (класс I, C). 3. Вскоре после начала лечения рекомендуется оценить приверженность к нему пациента (класс I, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

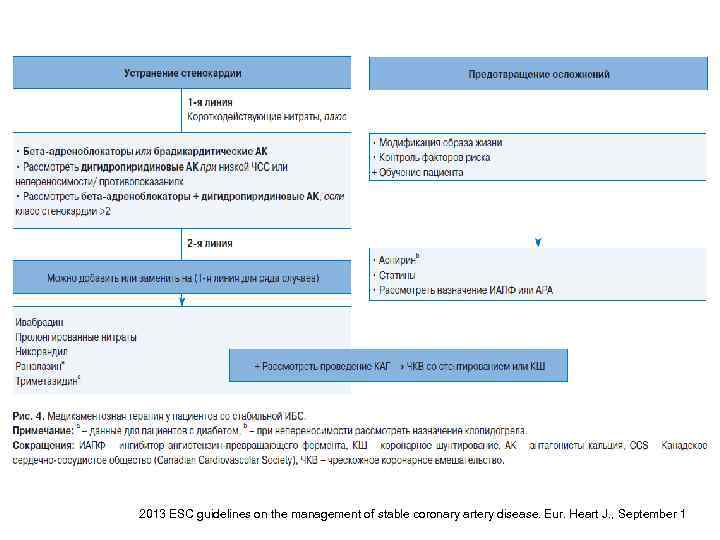
Купирование стенокардии / ишемии 1. Рекомендуется назначение нитратов короткого действия (класс I, B). 2. В качестве препаратов выбора, контролирующих частоту сердечного ритма и предупреждающих появление симптомов, показаны бета-адреноблокатор и/или антагонист кальция (класс I, A). 3. Препаратами второго ряда, рекомендуемыми для дополнительного приема, являются длительно действующие органические нитраты, ивабрадин, никорандил и ранолазин. Выбор конкретного средства определяется частотой сердечного ритма, уровнем артериального давления и переносимостью препарата (класс IІa, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Купирование стенокардии / ишемии 4. Может быть рассмотрена целесообразность назначения триметазидина как препарата второго ряда (класс IIb, B). 5. У некоторых пациентов с определенными сопутствующими заболеваниями и непереносимостью отдельных медикаментов в качестве средств выбора могут выступать препараты второго ряда (класс I, С). 6. У бессимптомных пациентов, имеющих обширную зону ишемии (>10%), следует рассмотреть целесообразность назначения бетаадреноблокатора (класс IIa, C). 7. У пациентов с вазоспастической стенокардией следует рассмотреть целесообразность назначения антагонистов кальция и органических нитратов, тогда как приема бетаадреноблокаторов необходимо избегать (класс IIa, В). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Вторичная профилактика 1. Всем пациентам с ХИБС рекомендуется ежедневный прием низких доз аспирина (класс I, A). 2. При непереносимости аспирина в качестве альтернативного препарата показан клопидогрель (класс I, В). 3. Всем пациентам с ХИБС рекомендуется прием статина (класс I, A). 4. При наличии ряда сопутствующих заболеваний (например, сердечной недостаточности, АГ и СД) рекомендуется прием ингибитора ангиотензинпревращающего фермента либо блокатора рецепторов ангиотензина II (класс I, A). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Лечение микроваскулярной стенокардии 1. Всем пациентам в целях вторичной профилактики рекомендуется прием медикаментозной терапии, в т. ч. аспирина и статина (I, В). 2. В качестве препаратов выбора рекомендуется бетаадреноблокатор (I, В). 3. Прием антагониста кальция рекомендован в том случае, если бета-адреноблокатор не оказывает адекватного симптоматического эффекта либо отмечается его непереносимость (I, В). 4. Целесообразность приема ингибитора ангиотензинпревращающего фермента или никорандила может быть рассмотрена у больных с симптомами, рефрактерными к терапии (IIb, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Медикаментозное лечение Препараты, улучшающие прогноз при хронической ИБС: 1. Антитромбоцитарные - Ацетилсалициловая кислота внутрь в дозе 75 – 150 мг 1 р/сут (класс IA) - Клопидогрел внутрь в дозе 75 мг 1 р/сут. (класс IB) 2. Статины (клаcc IA) - Аторвастатин 40 – 80 мг/сут - Розувастатин 20 – 40 мг/сут 3. Блокаторы ренин-ангиотензин-альдостероновой системы - Периндоприл внутрь в дозе 2, 5 – 10 мг 1 р/сут; (класс IA) - Рамиприл внутрь в дозе 2, 5 – 10 мг 1 р/сут. (класс IA) Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Поскольку главной целью лечения хронической ИБС является снижение заболеваемости и смертности, то в любой схеме медикаментозной терапии у больных с органическим поражением коронарных артерий и миокарда обязательно должны присутствовать препараты с доказанным положительным влиянием на прогноз при этом заболевании – если только у конкретного больного нет прямых противопоказаний к их приему. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Целевые показатели Ø ХС ЛНП – менее 1, 8 ммоль/л; Ø ХС не ЛВП (ХС – ХС ЛВП) – менее 2, 6 ммоль/л (для больных с гипертриглицеридемией, метаболическим синдромом или СД); Ø Уровень АД – менее 140/90 мм рт. ст. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Препараты, улучшающие симптомы заболевания: Ø Бета-адреноблокаторы; Ø Антагонисты кальция; Ø Нитраты и нитратоподобные средства (молсидомин); Ø Ивабрадин; Ø Никорандил; Ø Ранолазин; Ø Триметазидин Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Бета-адреноблокаторы - для профилактики приступов стенокардии (класс IA) • Бисопролол внутрь 2, 5 -10 мг 1 р/сут; • Метопролола сукцинат внутрь 100 -200 мг 1 р/сут; • Метопролола тартрат внутрь 50 -100 мг 2 р/сут (не рекомендован при ХСН); • Небиволол внутрь 5 мг 1 р/сут; • Карведилол внутрь 25 -50 мг 2 р/сут; • Атенолол внутрь начиная с 25 -50 мг 1 р/сут, обычная доза 50 -100 мг (не рекомендован при ХСН). Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Антагонисты кальция – для профилактики приступов стенокардии (класс IA) • Верапамил внутрь 120 -160 мг 3 р/сут; • Верапамил пролонгированного действия 120 -240 мг 2 р/сут; • Дилтиазем внутрь 30 -120 мг 3 -4 р/сут • Дилтиазем пролонгированного действия внутрь 90 -180 мг 2 р/сут или 240 -500 мг 1 р/сут. • Нифедипин пролонгированного действия внутрь 20 -60 мг 1 -2 р/сут; • Амлодипин внутрь 2, 5 -10 мг 1 р/сут; • Фелодипин внутрь 5 -10 мг 1 р/сут. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Нитраты - для купирования приступа стенокардии (класс IВ) • Нитроглицерин 0, 9 -0, 6 мг под язык или ингаляционно 0, 2 мг (2 нажатия клапана) • Изосорбид динитрат ингаляционно 1, 25 мг (два нажатия клапана) • Изосорбид динитрат сублингвалъно 2, 5 -5, 0 мг. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Нитраты и нитратоподобные средства - для профилактики приступа стенокардии (класс IIa В) • Изосорбида динитрат внутрь 5 -40 мг 4 р/сут • Изосорбида динитрат длительного действия внутрь 20120 мг 2 -3 р/сут • Изосорбида мононитрат внутрь 10 -40 мг 2 р/сут • Изосорбида мононитрат длительного действия внутрь 40 -240 мг 1 р/сут • Молсидомин внутрь 2 мг З р/сут • Молсидомин пролонгированного действия внутрь 4 мг 2 р/сут или 8 мг 1 р/сут. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Ивабрадин (ингибитор синусового узла) – для профилактики приступов стенокардии у больных с синусовым ритмом с противопоказаниями / непереносимостью к приему ББ или вместе с ББ при недостаточном антиангинальном эффекте (класс IIa B). • Ивабрадин внутрь 5 мг 2 р/сут. ; при необходимости, через 3 -4 недели дозу повышают до 7, 5 мг 2 р/сут Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Никорандил (активатор калиевых каналов) - для лечения больных с микроваскулярной стенокардией (при неэффективности ББ и антагонистов кальция), для купирования и для предотвращения приступов стенокардии (класс IIa B) • Никорандил под язык 20 мг для купирования приступов стенокардии; • Никорандил внутрь 10 -20 мг 3 р/сут для профилактики стенокардии. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Ранолазин (ингибитор поздних натриевых каналов) – для профилактики приступов стенокардии при недостаточной антиангинальной эффективности всех основных лекарственных средств (класс IIa B) • Ранолазин внутрь 500 мг 2 р/сут. При необходимости через 2 -4 нед доза может быть увеличена до 1000 мг 2 р/сут. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Медикаментозное лечение Триметазидин (метаболический модулятор) - для профилактики приступов стенокардии при недостаточной антиангинальной эффективности всех основных лекарственных средств (класс IIb B) • Триметазидин внутрь 20 мг 3 р/сут • Триметазидин внутрь 35 мг 2 р/сут. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.
2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Ведение больных ХИБС на амбулаторном этапе

Тактика при стабильной ИБС Ø В течение 1 -го года заболевания при стабильном состоянии и хорошей переносимости лечения состояние больного оценивать каждые 4 -6 месяцев. Ø При стабильном состоянии в дальнейшем возможно амбулаторное обследование 1 раз в год. Ø При ухудшении – активное посещение с внеочередным визитом. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Экспертиза трудоспособности Ориентировочные сроки временной нетрудоспособности: Ø I-II ФК – 10 -15 дней; Ø III ФК – 20 -30 дней, возможно направление на медико -социальную экспертизу (МСЭ) с учетом условий труда; Ø IV ФК (стенокардия покоя) – 40 -60 дней, МСЭК. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Диспансеризация Ø Больные ИБС со стабильной стенокардией напряжения I -II ФК наблюдаются в течение первого года после постановки диагноза врачом- кардиологом (визиты 2 раз в год), а затем врачом-терапевтом (участковым), врачом -терапевтом цехового врачебного участка или врачом общей практики (семейным врачом) с частотой визитов 1 -2 раза в год *. В случае обострения заболевания (появление новых симптомов, обострение заболевания) больные должны направляться на консультацию врачакардиолога. * - В случае обострения или стабильного течения заболевания, сроки наблюдения определяются врачом индивидуально в каждом конкретном случае. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Диспансеризация Ø Больные со стенокардией III и IY ФК наблюдаются врачом-кардиологом 3 раза в год в зависимости от течения заболевания *. Ø При рефрактерности к лечению больные ИБС направляются на консультацию в кардиологические отделения медицинских организаций, кардиодиспансеры, кардиоцентры для решения вопроса о проведении высокотехнологичных методов диагностики и лечения. * - В случае обострения или стабильного течения заболевания, сроки наблюдения определяются врачом индивидуально в каждом конкретном случае. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Диспансеризация Участковый терапевт при каждом визите должен: Ø проводить сбор анамнеза и жалоб с целью выявления прогрессирования заболевания; Ø проводить физикальное обследование пациента; Ø измерять ЧДД, ЧСС, АД; Ø проводить оценку терапии и ее коррекцию; Ø оценивать динамику лабораторных показателей (гемоглобин крови, липидный спектр) Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Диспансеризация Обязательные вопросы пациенту со стабильной стенокардией при повторном визите: Ø Снизил ли пациент свою физическую активность по сравнению с предыдущим визитом? Ø Увеличилась ли частота и тяжесть приступов в сравнении с предыдущим визитом? Ø Как пациент переносит назначенную терапию? Ø Насколько успешно пациент справляется с изменяемыми ФР и насколько улучшились его знания об ИБС? Ø Является ли обострение сопутствующих заболеваний причиной обострения стенокардии? Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Реваскуляризация миокарда
2014 ESC/EACTS Guidelines on myocardial revascularization

Рекомендации по принятию решения и информированию пациентов Больные, направляемые на реваскуляризацию, должны получить ясную информацию о том, что им попрежнему будет необходимо проводить оптимальную медикаментозную терапию (ОМТ), включающую антитромбоцитарные препараты, статины, бетаблокаторы и ингибиторы АПФ, а также терапию, направленную на вторичную профилактику. 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Рекомендации по принятию решения и информированию пациентов Ш Пациентов рекомендуется информировать о возможных благоприятных эффектах реваскуляризации и риске вмешательства в ближайшем и отдаленном периодах. Пациенту следует предоставить достаточно времени для принятия информированного решения (I C) Ш Адекватная стратегия реваскуляризации у пациентов с многососудистым поражением коронарных артерий должна обсуждаться Кардиологической Командой (I C) 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

ЧКВ vs КШ – различия между стратегиями При КШ шунты накладываются на артерии дистальнее места стеноза(ов), давая миокарду дополнительные источники кровоснабжения и предполагая защиту от последствий дальнейшего проксимального снижения кровотока. Напротив, стенты направлены на восстановление кровотока в нативном русле благодаря локальному устранению стенозов и без дальнейшей защиты от проксимальных по отношению к стенту сужений. 2014 ESC/EACTS Guidelines on myocardial revascularization

Время до реваскуляризации (после КАГ) Ш Исследования пациентов, отобранных для реваскуляризации показали, что существенная доля смертности и осложнений вызвана промедлением с началом лечения [1]. Ш При тяжелых симптомах (ФК 3) и анатомии высокого риска (ствол, трехсосудистое поражение, проксимальная ПНА и их эквиваленты, снижение функции ЛЖ) реваскуляризация (ЧКВ или КШ) должна быть выполнена в течение 2 -х недель. Для всех остальных больных с СИБС – реваскуляризация (ЧКВ или КШ) в течение 6 недель [2]. 1. Graham MM et al. Can J Cardiol 2006; 22(8): 679– 83. 2. 2014 ESC/EACTS Guidelines on myocardial revascularization

Чрескожное коронарное вмешательство по ситуации (ad hoc) ЧКВ аd hoc определяется как лечебная интервенционная процедура, выполняемая немедленно после диагностической коронароангиографии (больного не снимают со стола), в отличие от поэтапной процедуры, выполняемой через какое-то время. Подобный подход удобен для пациента, сопряжен с меньшим числом осложнений в месте доступа и часто является экономически более выгодным. Однако результаты анализа данных о 38 000 больных (США), которым выполняли ЧВК ad hoc, свидетельствовали о том, что примерно 30% больных были возможными кандидатами для выполнения КШ [Hannan EL et al. , 2009]. 1. 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003 2. Hannan EL et al. JACC Cardiovasc Interv 2009; 2(4): 350– 6.

ЧКВ по ситуации (ad hoc) Ш Больные с нестабильной гемодинамикой (включая кардиогенный шок). Ш Поражение инфаркт-связанной артерии при ИМ с подъемом сегмента ST и ОКС без подъема ST. Ш Стабильные больные низкого риска с поражением одной или двух коронарных артерий (за исключением проксимального сегмента ПНА) и благоприятной морфологией [правая коронарная артерия (ПКА), неустьевые поражения огибающей артерии, поражения среднего или дистального сегментов ПНА]. Ш Нерецидивирующий рестеноз. 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Отсроченная реваскуляризация (ЧКВ или КШ) Ш Поражения коронарных артерий с морфологическими изменениями высокого риска Ш Хроническая сердечная недостаточность Ш Почечная недостаточность (клиренс креатинина<60 мл/мин), если необходимый объем контрастных веществ превышает 4 мл/кг Ш Стабильные пациенты с поражением нескольких коронарных артерий, включая ПНА Ш Стабильные пациенты со стенозом устья или проксимальной части ПНА Ш Клинические или ангиографические данные, указывающие на повышенный риск выполнения ЧКВ ad hoc 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Определение фракционного резерва кровотока
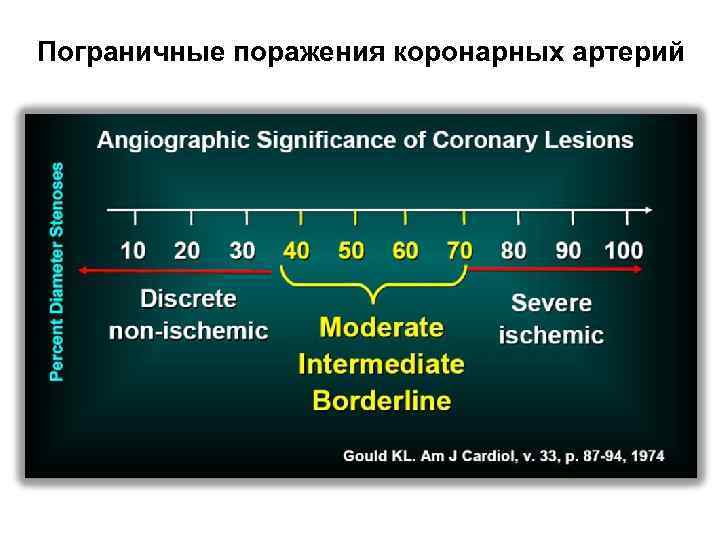
Пограничные поражения коронарных артерий

Коронарная ангиография Ø Согласно рекомендациям ЕОК, значимым стенозом считают стеноз 50% просвета сосуда, в соответствии с рекомендациями АСС/АНА – 70%. Для основного ствола ЛКА значимый стеноз составляет 50% просвета сосуда. Вместе с тем КАГ дает представление лишь об анатомическом субстрате и не является показателем функциональной значимости стеноза. Под «функциональной значимостью» подразумевается «гемодинамическая значимость» , т. е. возникновение ишемии при нагрузке. Кардиология: национальное руководство / под ред. Е. В. Шляхто. – 2 -е изд. , перераб. И доп. – М. : ГЭОТАР-Медиа, 2015. – 800 с.

Коронарная ангиография Ø Функционально значимый стеноз, как правило, вызывает стенокардию и связан с неблагоприятным прогнозом. С другой стороны, функционально незначимый стеноз не провоцирует стенокардию и сопровождается благоприятным прогнозом на фоне медикаментозной терапии. Очень точным способом определения причинно-следственной связи между конкретным стенозом и развитием ишемии служит фракционный резерв коронарного кровотока (ФРК). Кардиология: национальное руководство / под ред. Е. В. Шляхто. – 2 -е изд. , перераб. И доп. – М. : ГЭОТАР-Медиа, 2015. – 800 с.

Определение ФРК Ø Фракционный резерв кровотока (ФРК) – инвазивный метод диагностики значимости стенозирования артерий. Ø Фракционный резерв кровотока в настоящее время «золотой стандарт» для оценки функциональной степени тяжести стенозов коронарных артерий. Ø В исследованиях неинвазивные и инвазивные ангиографии сравнивают (ОФЭКТ, стресс-Эхо. КГ, МРТ, МСКТ и др. ) с результатами ФРК, «заново» определяя чувствительность и специфичность методов в диагностике ишемии.

Определение ФРК (РКНПК) Ø Данное исследование проводят во время диагностической КАГ или уже после вмешательства. Техника выполнения заключается в проведении специального датчика давления в коронарную артерию. Измеряется давление перед стенозом (как правило данный метод используют при пограничных стенозах (от 40 -70 %)). После измерения давления перед стенозом датчик заводится за стеноз и вызывается полнокровие (гиперемия) миокарда путем введения специального препарата (папаверин). Затем измеряется давление за стенозом и рассчитывается градиент давления. Соответственно значению градиента давления решается вопрос о дальнейшей тактики лечения и правильности установленного стента. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru

Определение ФРК Фракционный резерв кровотока имеет нормальное значение 1, 0, одинаковое для каждого пациента, каждой артерии и каждого участка миокарда. Абсолютную норму легко интерпретировать, но она редко встречается в клинической практике. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru

Определение ФРК Ø Фракционный резерв кровотока имеет установленные границы нормы с узким диапазоном от 0, 75 до 0, 80. Для принятия решений в отношении конкретного пациента крайне важно снизить уровень неопределенности до минимума. При значении ФРК < 0, 75 стеноз, как правило, способен вызывать ишемию миокарда (недостаток кислорода сердечной мышце), в то время как при ФРК > 0, 80 стеноз практически никогда не вызывает ишемию и в данном случае нет необходимости в проведении стентирования. Ø При результате ФРК от 0, 75 -0, 80 решения по дальнейшей тактики лечения принимаются индивидуально в отношении конкретного пациента, основываясь на другие данные. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru
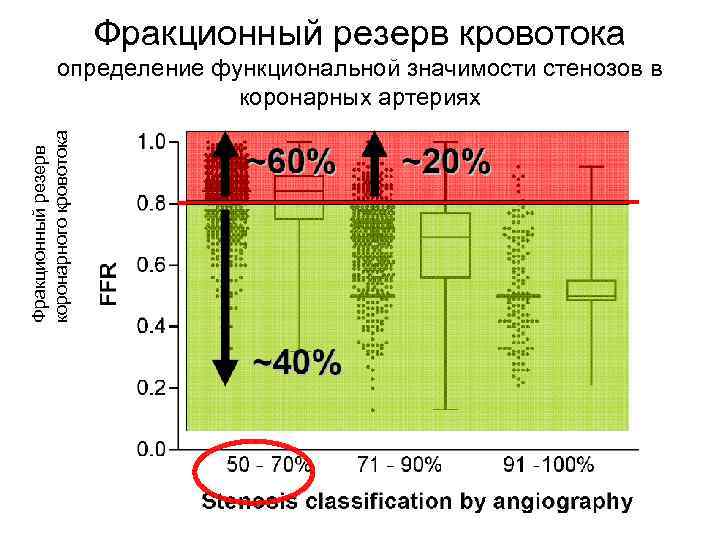
Фракционный резерв кровотока Фракционный резерв коронарного кровотока определение функциональной значимости стенозов в коронарных артериях

Определение ФРК после ЧКВ После стентирования фракционный резерв кровотока должен быть более 0, 94. Если значение ФРК после имплантации стента меньше нормы, это может говорить о неполном раскрытии стента. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru

Определение ФРК (РКНПК) клинический пример Ø Пациент К. , 70 лет, боли за грудиной, чувство нехватки воздуха при физической нагрузке, максимальные цифры артериального давления до 180/90 мм рт. ст. , результат нагрузочной пробы (Тредмил-Теста) – проба сомнительная (типичный болевой приступ за грудиной, без изменений на ЭКГ). Ø Больному проводится коронарография, где выявлен стеноз одной из коронарной артерии около 30 -40%, далее этому пациенту определяется ФРК и оказывается, что пограничный стеноз является значимым и требует стентирования, что полностью несоответствует ангиографической картине. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru
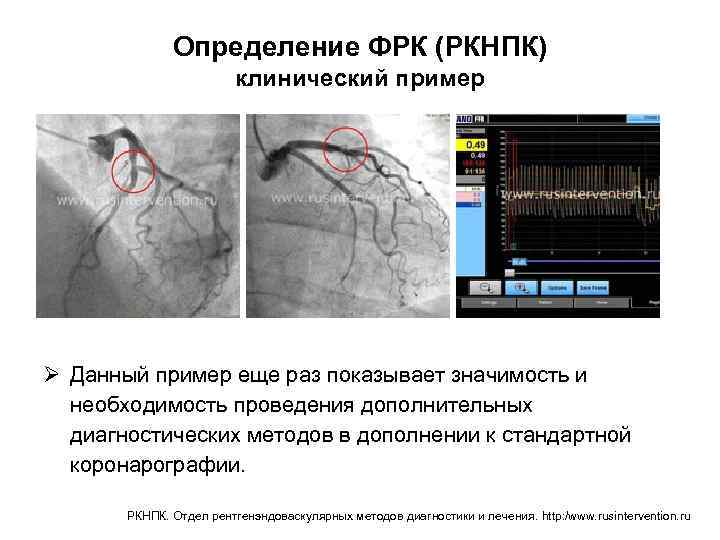
Определение ФРК (РКНПК) клинический пример Ø Данный пример еще раз показывает значимость и необходимость проведения дополнительных диагностических методов в дополнении к стандартной коронарографии. РКНПК. Отдел рентгенэндоваскулярных методов диагностики и лечения. http: /www. rusintervention. ru

Определение ФРК, проведение ВСУЗИ и оптической когерентной томографии 1. ФРК рекомендуется определять для выявления гемодинамически значимого повреждения коронарных артерий в случаях, когда доказать наличие ишемии не представляется возможным (I, A). 2. Проведение реваскуляризации миокарда при ФРК <0, 80 рекомендовано пациентам с приступами стенокардии либо положительными результатами нагрузочного тестирования (I, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Определение ФРК, проведение ВСУЗИ и оптической когерентной томографии 3. Целесообразность проведения внутрисосудистой сонографии либо оптической когерентной томографии может быть рассмотрена для того, чтобы оценить характер поражения коронарных артерий (IIb, В) или улучшить дислокацию стента (IIb, В). 4. Не рекомендуется проведение реваскуляризации миокарда тем пациентам со стенозом промежуточной степени (по данным ангиографии), у которых отсутствует ишемия миокарда, а ФРК ≥ 0, 80 (III, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J, 2013; 34: 2949 -3003

Реваскуляризация миокарда на фоне оптимальной лекарственной терапии

Реваскуляризация миокарда при хронической ИБС Плановую реваскуляризацию миокарда проводят с помощью баллонной ангиопластики со стентированием коронарных артерий, либо посредством шунтирования коронарных артерий. В каждом случае, решая вопрос о реваскуляризации при стабильной стенокардии, необходимо учитывать следующее: Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

1. Эффективность медикаментозной терапии. Если после назначения пациенту комбинации всех антиангинальных препаратов в оптимальных дозах у него сохраняются приступы стенокардии с неприемлемой для данного конкретного больного частотой, необходимо рассмотреть вопрос о реваскуляризации. Следует подчеркнуть, что эффективность медикаментозной терапии является субъективным критерием и должна обязательно учитывать индивидуальный образ жизни и пожелания больного. Для очень активных пациентов даже стенокардия напряжения I ФК может оказаться неприемлемой, в то время как у пациентов ведущих малоподвижный образ жизни более высокие градации стенокардии могут быть вполне допустимыми. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

2. Результаты нагрузочных проб. Результаты любой нагрузочной пробы могут выявить критерии высокого риска осложнений, которые говорят о неблагоприятном отдаленном прогнозе. 3. Риск вмешательства. Если ожидаемый риск процедуры низкий, а вероятность успеха вмешательства высокая, это является дополнительный аргументом в пользу проведения реваскуляризации. Во внимание принимают анатомические особенностей поражения КА, клинические характеристики больного, операционного опыта данного учреждения. Как правило, от инвазивной процедуры воздерживаются в тех случаях, когда оценочный риск смерти во время ее проведения превышает риск смерти конкретного пациента в течение 1 года. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

4. Предпочтение больного. Вопрос о проведении инвазивного лечения должен обязательно подробно обсуждаться с больным. Необходимо рассказать больному о влиянии инвазивного лечения не только на текущие симптомы, но и на отдаленный прогноз болезни, а также рассказать о риске осложнений. Необходимо также разъяснить пациенту, что даже после успешного инвазивного лечения ему придется продолжить принимать медикаментозные средства. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Показания к проведению реваскуляризации миокарда на фоне оптимальной лекарственной терапии 1. Стеноз основного ствола левой коронарной артерии (ЛКА) составляет > 50% его диаметра при верифицированной ишемии или ФРК < 0, 80 (для ангиографически подтвержденного стеноза, равного 5090% диаметра артерии) – улучшение прогноза (I, A), симптоматическое улучшение (I, A). 2. Стеноз любого проксимального участка передней нисходящей артерии (ПНА) составляет > 50% ее диаметра при верифицированной ишемии или ФРК < 0, 80 (для стеноза < 90%) – улучшение прогноза (I, A), симптоматическое улучшение (I, A 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Показания к проведению реваскуляризации миокарда на фоне оптимальной лекарственной терапии 3. Поражение 2 -3 артерий со стенозом >50% диаметра при верифицированной ишемии или ФРК <0, 80 (для стеноза <90%) на фоне систолической дисфункции ЛЖ (ФВЛЖ<40%) / сердечной недостаточности – улучшение прогноза (I, В), симптоматическое улучшение (IIa, В). 4. Стеноз единственного нестентированного сосуда составляет >50% его диаметра при верифицированной ишемии или ФРК <0, 80 (для ангиографически подтвержденного стеноза, равного 50 -90% диаметра) – улучшение прогноза (I, С), симптоматическое улучшение (I, A). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Показания к проведению реваскуляризации миокарда на фоне оптимальной лекарственной терапии 5. Наличие верифицированной обширной зоны ишемии по данным неинвазивных методов исследования – ОФЭКТ, МРТ, стресс-Эхо. КГ (>10% площади ЛЖ) – улучшение прогноза (I, В), симптоматическое улучшение (I, В). 6. Любой гемодинамически значимый стеноз, который сопровождается симптомами, ухудшающими функциональный статус либо резистентными к лекарственной терапии, – улучшение прогноза (неизвестно), симптоматическое улучшение (I, A). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Показания к проведению реваскуляризации миокарда на фоне оптимальной лекарственной терапии 7. Одышка / сердечная недостаточность при наличии стеноза >50% и ишемии площадью >10% по данным неинвазивных методов исследования – ОФЭКТ, МРТ, стресс-Эхо. КГ(>10% площади ЛЖ) – улучшение прогноза (IIb, В), симптоматическое улучшение (IIa, В). 8. Вмешательство не рекомендуется, если отсутствует симптоматика, ухудшающая функциональный статус, у пациентов с интактными основным стволом ЛКА, проксимальным отделом ПНА, единственной нестентированной артерии либо при наличии поражения артерии, которое вызывает ишемию <10% площади миокарда или обусловливает ФРК ≥ 0, 80, – улучшение прогноза (III, A), симптоматическое улучшение (III, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Эндоваскулярное лечение: ангиопластика и стентирование коронарных артерий Главной целью ЧКВ при стабильной стенокардии следует считать уменьшение частоты или исчезновение болевых приступов (стенокардии напряжения). Показания к ангиопластике со стентированием коронарных артерий при стабильной ИБС: Ш Стенокардия напряжения с недостаточным эффектом от максимально возможной медикаментозной терапии; Ш Ангиографически верифицированный стенозирующий атеросклероз коронарных артерий; Ш Гемодинамически значимые изолированные стенозы 1– 2 коронарных артерий в проксимальном и среднем сегментах; Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Эндоваскулярное лечение: ангиопластика и стентирование коронарных артерий В сомнительных случаях показания к ЧКВ уточняют после проведения визуализирующей нагрузочной пробы (стресс. Эхо. КГ или нагрузочная перфузионная сцинтиграфия миокарда), которая позволяет выявить симптом-связанную коронарную артерию. Отдаленный прогноз при стабильной стенокардии ЧКВ улучшает не лучше, чем ОМТ. Важно помнить, что даже успешное проведение ЧКВ со стентированием и уменьшение/исчезновение в результате симптомов стенокардии – не может считаться поводом для отмены постоянной медикаментозной терапии. В некоторых случаях «лекарственная нагрузка» в послеоперационном периоде может и возрасти (за счет дополнительного приема антиагрегантных средств). Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Вкратце результаты отдельных исследований и систематических обзоров по ЧКВ в сравнении с медикаментозной терапией можно представить как: ШЧКВ снижает симптомы стенокардии ШЧКВ не подтвердило способность улучшать выживаемость пациентов со стабильной стенокардией ШЧКВ может увеличивать краткосрочный риск ИМ ШЧКВ не снижает долгосрочный риск ИМ
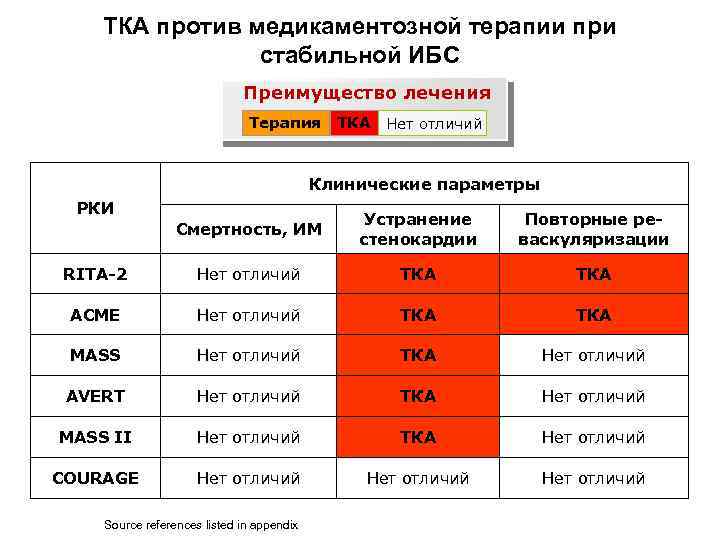
ТКА против медикаментозной терапии при стабильной ИБС Преимущество лечения Терапия ТКА Нет отличий Клинические параметры РКИ Смертность, ИМ Устранение стенокардии Повторные реваскуляризации RITA-2 Нет отличий ТКА ACME Нет отличий ТКА MASS Нет отличий ТКА Нет отличий AVERT Нет отличий ТКА Нет отличий MASS II Нет отличий ТКА Нет отличий COURAGE Нет отличий Source references listed in appendix
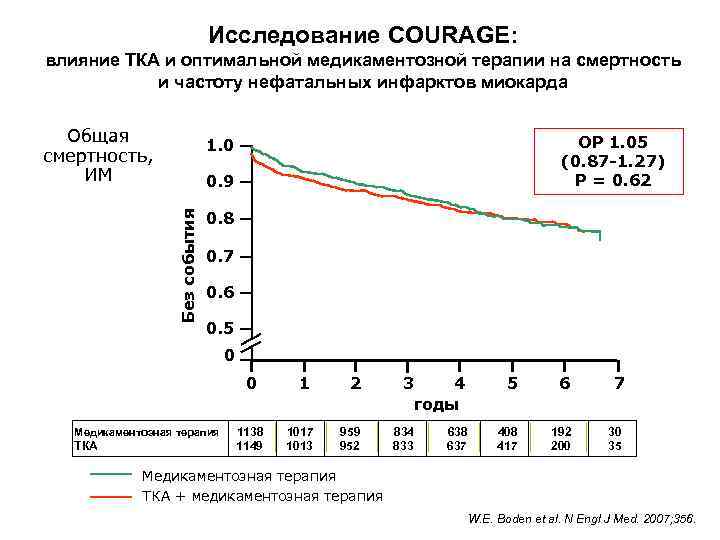
Исследование COURAGE: влияние ТКА и оптимальной медикаментозной терапии на смертность и частоту нефатальных инфарктов миокарда Общая смертность, ИМ ОР 1. 05 (0. 87 -1. 27) P = 0. 62 1. 0 Без события 0. 9 0. 8 0. 7 0. 6 0. 5 0 0 Медикаментозная терапия ТКА 1138 1149 1 2 1017 1013 959 952 3 4 годы 834 833 5 638 637 6 7 408 417 192 200 30 35 Медикаментозная терапия ТКА + медикаментозная терапия W. E. Boden et al. N Engl J Med. 2007; 356.

ЧКВ vs ОМТ при хронической ИБС Характеристика пациентов в исследовании COURAGE: Ø Исходно большинство пациентов (70%) не имело ишемии или имело низкий класс стенокардии (ФК 1 -2); Ø Большинство пациентов имело нормальную фракцию выброса ЛЖ; Ø Пациенты с поражением ствола ЛКА не включались; Ø При ЧКВ использовались металлические стенты без лекарственного покрытия. 2014 ESC/EACTS Guidelines on myocardial revascularization

ЧКВ vs ОМТ при хронической ИБС Характеристика вмешательства Баллонная ангиопластика (1997 – 2007 г. ): RITA-2, AVERT, ALKK, SWISSI-II Металлический стент (МС) без лекарственного покрытия / КШ (2001 – 2004 г. ): TIME, MASS-II, МС без лекарственного покрытия (2006 – 2008 г. ): OAT, COURAGE, JSAP Стент с лекарственным покрытием (2012 г. ): FAME-2 – 888 чел. , ФРК < 0, 8, 1 год. Первичная конечная точка (смерть, ИМ, экстренная реваскуляризация) – 4, 3% vs 12, 7% (p<0, 001) 2014 ESC/EACTS Guidelines on myocardial revascularization

ЧКВ при ХИБС: новое поколение СЛП Отличие от МС и от СЛП 1 -го поколения: Ø более тонкая балка стента, Ø биосовместимый или биодеградируемый полимер, Ø лимус-содержащие антипролиферативные агенты. Изучение эффективности и безопасности новых СЛП показало снижение риска тромбоза (до 50% по сравнению с МС) и повторной реваскуляризации (по сравнению с ранними СЛП на 10 -20%), а также снижение риска смерти и ИМ. 2014 ESC/EACTS Guidelines on myocardial revascularization

ЧКВ при ХИБС: новое поколение СЛП Рандомизированное исследование BASKET-PROVE, в котором сравнивались СЛП и МС у пациентов с большими сосудами (>3 мм) показало отсутствие серьезной разницы между стентами, выделяющими сиролимус, эверолимус, и МС по показателям смерти или ИМ; однако через 2 года наблюдения риск ИМ и смерти был ниже у СЛП (общие СЛП vs МС; ОР 0, 60; 95% ДИ 0, 39 -0, 93 [1]. Kaiser C et al. Drug-eluting vs. bare-metal stents in large coronary arteries. N Engl J Med 2010; 363(24): 2310– 9.

ЧКВ при ХИБС: новое поколение СЛП Индивидуализированный мета-анализ трех РКИ, включивший 4989 пациентов, в котором сравнивалось новое поколение стентов с эвелоримусом и стентов с паклитакселом, показало меньший риск смерти (3, 2% vs. 5, 1%; ОР 0, 65; 95% ДИ 0, 49 -0, 86; р=0, 003), сердечной смерти или ИМ (4, 4% vs. 6, 3%; ОР 0, 70; 95% ДИ 0, 54 -0, 90; р=0, 005) и тромбоза стента (0, 7% vs. 1, 7%; ОР 0, 45; 95% ДИ 0, 26 -0, 78; р=0, 003) после 3 лет наблюдения для стентов, покрытых эвелоримусом [Dangas GD et al. , 2013]. Dangas GD et al. JACC Cardiovasc Interv 2013; 6(9): 914– 22.
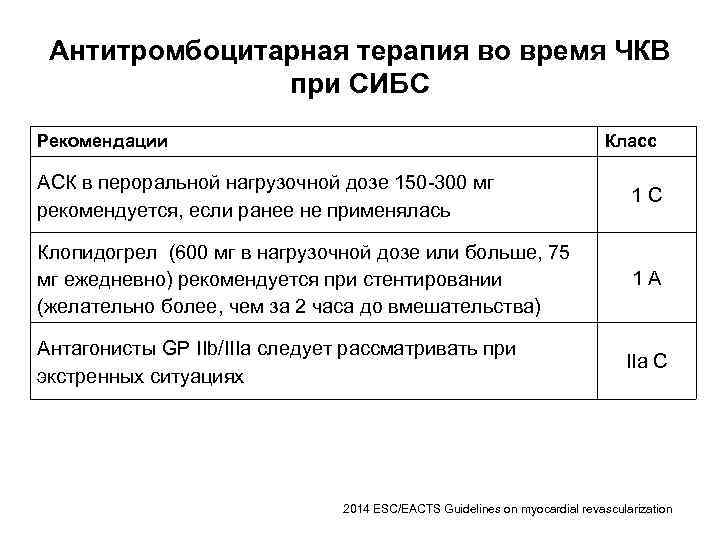
Антитромбоцитарная терапия во время ЧКВ при СИБС Рекомендации Класс АСК в пероральной нагрузочной дозе 150 -300 мг рекомендуется, если ранее не применялась 1 С Клопидогрел (600 мг в нагрузочной дозе или больше, 75 мг ежедневно) рекомендуется при стентировании (желательно более, чем за 2 часа до вмешательства) 1 А Антагонисты GP IIb/IIIa следует рассматривать при экстренных ситуациях IIa C 2014 ESC/EACTS Guidelines on myocardial revascularization
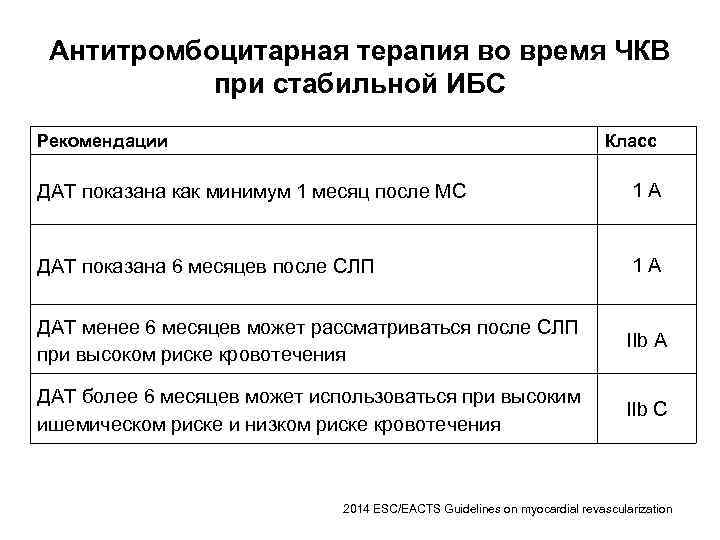
Антитромбоцитарная терапия во время ЧКВ при стабильной ИБС Рекомендации Класс ДАТ показана как минимум 1 месяц после МС 1 А ДАТ показана 6 месяцев после СЛП 1 А ДАТ менее 6 месяцев может рассматриваться после СЛП при высоком риске кровотечения IIb А ДАТ более 6 месяцев может использоваться при высоким ишемическом риске и низком риске кровотечения IIb С 2014 ESC/EACTS Guidelines on myocardial revascularization

Шунтирование коронарных артерий при хронической ИБС Показания к хирургической реваскуляризации миокарда определяются по клиническим симптомам, данным КАГ и вентрикулографии. Успешное шунтирование коронарных артерий не только устраняет симптомы стенокардии и сопутствующее улучшение качества жизни, но и существенно улучшает прогноз заболевания, снижая риск нефатального ИМ и смерти от сердечно-сосудистых осложнений. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

КШ vs ОМТ при хронической ИБС Преимущество КШ перед медикаментозной терапией для определенных подгрупп стабильной ИБС (СИБС) было установлено мета-анализом семи РКИ [1]. Было показано преимущество по выживаемости при КШ при поражении ствола ЛКА или трехсосудистой СИБС, особенно если была вовлечена проксимальная часть ПНА. Преимущества были выше у лиц с тяжелой симптоматикой, при положительном стресс-тесте с низкой толерантностью к физической нагрузке и нарушенной функцией левого желудочка. 1. Yusuf S et all. Lancet 1994; 344 (8922): 563 -70.

Показания к КШ при хронической ИБС Ш Стеноз > 50% основного ствола ЛКА; Ш Стенозирование проксимальных сегментов всех трех основных коронарных артерий; Ш Коронарный атеросклероз иной локализации с вовлечением проксимального отдела ПНА и ОА; Ш Множественные окклюзии коронарных артерий; Ш Сочетания коронарного атеросклероза с аневризмой левого желудочка и / или с поражением клапанов; Ш Диффузные дистальные гемодинамически значимые стенозы коронарных артерий; Ш Предшествующие неэффективные ангиопластики и стентирования коронарных артерий; Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Шунтирование коронарных артерий при ХИБС ь Снижение систолической функции левого желудочка (левожелудочковая фракция выброса <45%) является дополнительным фактором в пользу выбора шунтирования как способа реваскуляризации миокарда. ь Значительное нарушение функции левого желудочка (фракция выброса <35%, конечное диастолическое давление в полости ЛЖ >25 мм рт. ст. ) в сочетании с клинически выраженной сердечной недостаточностью существенно ухудшают прогноз как хирургического, так и медикаментозного лечения, однако не считаются в настоящее время абсолютными противопоказаниями к операции. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

КШ или ЧКВ при хронической ИБС ь При изолированных поражениях коронарных артерий и благоприятных для дилятации вариантах стенозов – можно проводить как шунтирование, так и ангиопластику со стентированием. ь У пациентов с окклюзиями и множественными осложненными поражениями коронарных артерий отдаленные результаты хирургического лечения лучше, чем после стентирования. ь Показания и противопоказания к оперативному лечению ИБС определяются в каждом конкретном случае. Диагностика и лечение хронической ишемической болезни сердца. Клинические рекомендации. Москва, 2013 г.

Шкала SYNTAX ü Шкала SYNTAX была разработана для ранжирования анатомической сложности коронарных стенозов у пациентов с заболеванием ствола ЛКА или трехсосудистым поражением и оказалась независимым предиктором отсроченных больших сердечнососудистых нежелательных событий, включая цереброваскулярные, у пациентов после ЧКВ, но не КШ. Она способствует подбору оптимальной терапии, выявляя пациентов самого высокого риска нежелательных явлений ЧКВ. 2014 ESC/EACTS Guidelines on myocardial revascularization

Расчет по шкале SYNTAX 2014 ESC/EACTS Guidelines on myocardial revascularization
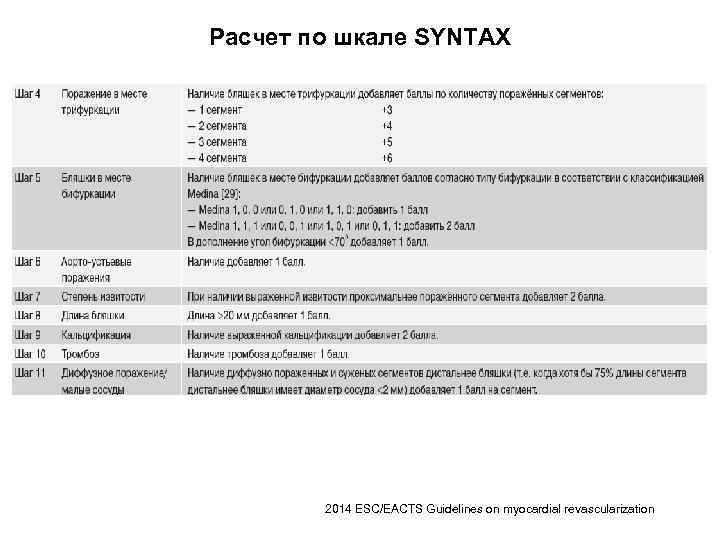
Расчет по шкале SYNTAX 2014 ESC/EACTS Guidelines on myocardial revascularization
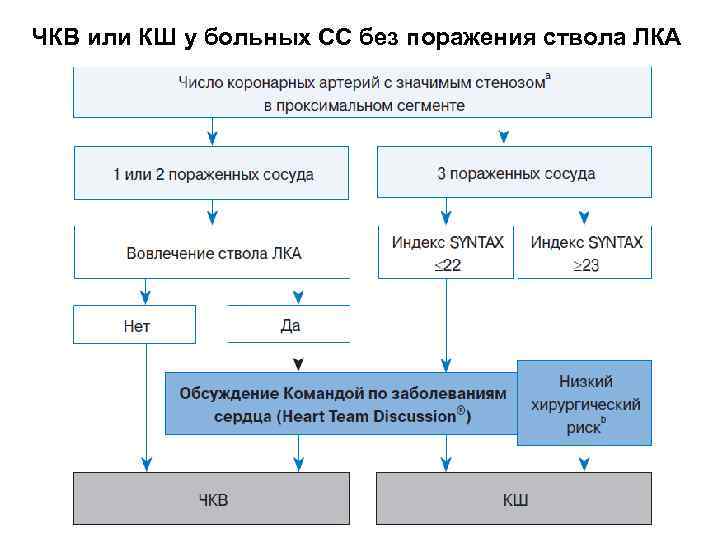
ЧКВ или КШ у больных СС без поражения ствола ЛКА
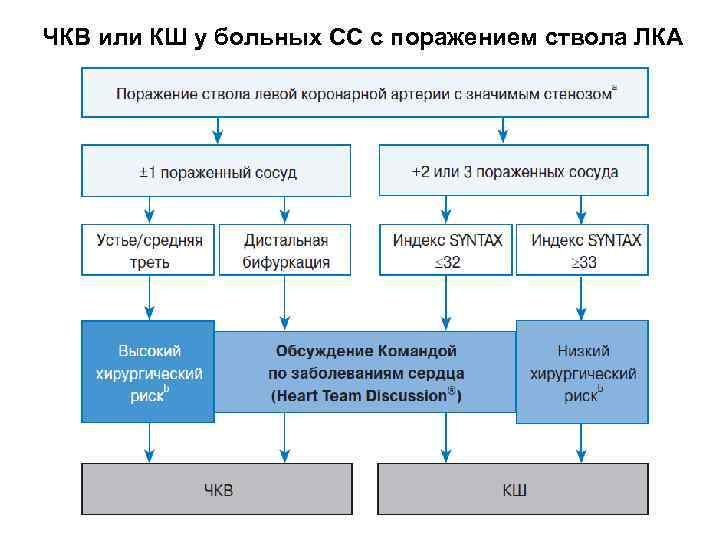
ЧКВ или КШ у больных СС с поражением ствола ЛКА
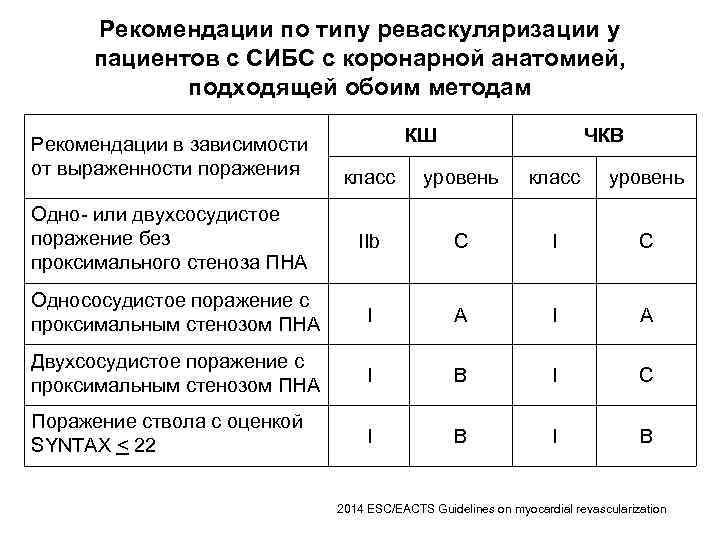
Рекомендации по типу реваскуляризации у пациентов с СИБС с коронарной анатомией, подходящей обоим методам Рекомендации в зависимости от выраженности поражения КШ ЧКВ класс уровень IIb C I C Однососудистое поражение с проксимальным стенозом ПНА I A Двухсосудистое поражение с проксимальным стенозом ПНА I B I C Поражение ствола с оценкой SYNTAX < 22 I B Одно- или двухсосудистое поражение без проксимального стеноза ПНА 2014 ESC/EACTS Guidelines on myocardial revascularization
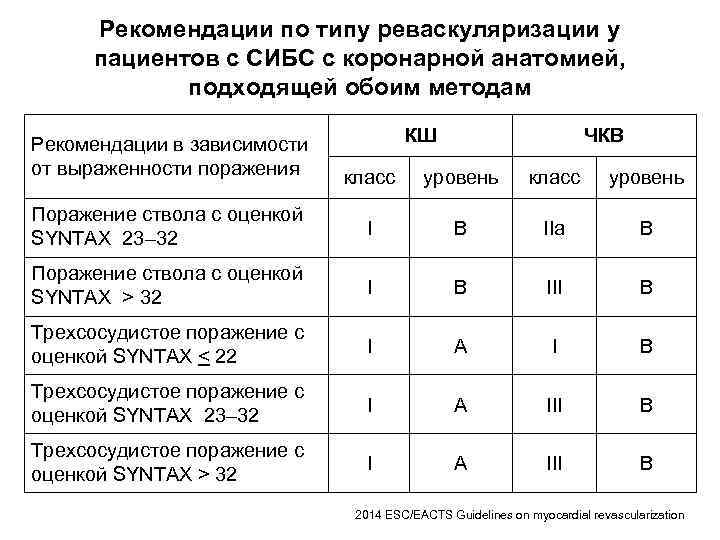
Рекомендации по типу реваскуляризации у пациентов с СИБС с коронарной анатомией, подходящей обоим методам КШ ЧКВ Рекомендации в зависимости от выраженности поражения класс уровень Поражение ствола с оценкой SYNTAX 23– 32 I B IIa B Поражение ствола с оценкой SYNTAX > 32 I B III B Трехсосудистое поражение с оценкой SYNTAX < 22 I A I B Трехсосудистое поражение с оценкой SYNTAX 23– 32 I A III B Трехсосудистое поражение с оценкой SYNTAX > 32 I A III B 2014 ESC/EACTS Guidelines on myocardial revascularization

Ведение пациентов после реваскуляризации миокарда

Общие рекомендации 1. Всем пациентам, перенесшим реваскуляризацию миокарда, рекомендуется проводить вторичную профилактику. Этим больным необходимы повторные врачебные осмотры (I, A). 2. Перед выпиской рекомендуется информировать пациента о том, как следует возвращаться к работе и восстанавливать предшествующую физическую активность. Больному нужно советовать незамедлительно обращаться за медицинской помощью в случае появления соответствующей симптоматики (I, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Антиагрегантная терапия 1. Рекомендуется неопределенно долгое назначение монотерапии антиагрегантом, обычно аспирином (I, A). 2. Двойная антиагрегантная терапия показана на протяжении ≥ 1 месяца пациентам, которым был установлен непокрытый металлический стент (I, A). 3. Двойная антиагрегантная терапия показана на протяжении 6– 12 месяцев пациентам, которым был установлен покрытый стент второго поколения (I, В). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Антиагрегантная терапия 4. Двойную антиагрегантную терапию допустимо назначать на протяжении >1 года пациентам с низким риском кровотечения и высоким ишемическим риском (тромбоз тента, повторный острый коронарный синдром на фоне приема двойной антиагреганной терапии, постинфарктный кардиосклероз, ишемическая кардиомиопатия) (IIb, B). 5. Двойную антиагрегантную терапию допустимо назначать на протяжении 1– 3 месяцев пациентам с высоким риском кровотечений либо больным, которые нуждаются в неотложном оперативном вмешательстве или приеме антикоагулянтов (IIb, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Применение визуализирующих методов и контрольная ангиография 1. Симптомным больным предпочтительнее назначать не нагрузочное ЭКГ-тестирование, а стресс-тесты с визуализацией (стресс-Эхо. КГ, МРТ, перфузионную сцинтиграфию миокарда) (I, C). 2. Больным с низкой вероятностью выявления ишемии посредством стресс-тестов с визуализацией (<5% площади миокарда) рекомендуется назначение лекарственной терапии (I, C). 3. Больным с высокой вероятностью выявления ишемии посредством стресс-тестов с визуализацией (>10% площади миокарда) рекомендуется проведение коронарографии (I, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Применение визуализирующих методов и контрольная ангиография 4. Целесообразность позднего (через 6 месяцев после реваскуляризации миокарда) проведения нагрузочного тестирования с визуализацией может быть рассмотрена для того, чтобы выявить пациентов со стенозом стентированной артерии либо окклюзией шунта независимо от наличия симптоматики (IIb, C). Раннее проведение стресс-тестирования показано пациентам, профессиональная деятельность которых сопряжена с высоким риском (авиапилотам, водителям, водолазам), профессиональным спортсменам, а также лицам, образ жизни которых обусловливает высокое потребление кислорода. 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Применение визуализирующих методов и контрольная ангиография 5. После чрескожного коронарного вмешательства высокого риска (например, на основном стволе левой коронарной артерии) независимо от характера симптоматики может быть рассмотрена целесообразность контрольного проведения поздней (через 3 -12 мес) ангиографии (IIb, C). 6. Не рекомендуется регулярное проведение контрольной ангиографии в ранние либо поздние сроки после чрескожного коронарного вмешательства (III, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J, 2013; 34: 2949 -3003

Спасибо за внимание!

Диагностика ХИБС у бессимптомных пациентов из группы риска 1. У бессимптомных взрослых лиц с артериальной гипертензией (АГ) либо СД для определения сердечнососудистого риска целесообразно рассмотреть необходимость регистрации ЭКГ в покое (IIa, C). 2. У бессимптомных взрослых лиц с умеренным риском (по шкале SCORE) для оценки сердечно-сосудистого риска целесообразно рассмотреть необходимость ультразвукового определения толщины комплекса «интима – медия» (поиск атеросклеротических бляшек), лодыжечно-плечевого индекса или кальцификации коронарных артерий (с помощью КТ) (IIa, B). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Диагностика ХИБС у бессимптомных пациентов из группы риска 3. У бессимптомных взрослых лиц в возрасте ≥ 40 лет, страдающих СД, для оценки сердечно-сосудистого риска целесообразно рассмотреть необходимость КТ-скрининга кальцификации коронарных артерий (IIb, B). 4. У бессимптомных взрослых лиц без АГ и СД целесообразно рассмотреть необходимость регистрации ЭКГ в покое (IIb, C). 5. У бессимптомных взрослых лиц со средним риском по шкале SCORE (в т. ч. у лиц, ведущих малоподвижный образ жизни, которым рекомендована программа лечебной физкультуры) для оценки сердечнососудистого риска (особенно при необходимости определения толерантности к физической нагрузке) можно выполнить нагрузочное ЭКГтестирование (IIb, В). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Диагностика ХИБС у бессимптомных пациентов из группы риска 6. У бессимптомных взрослых лиц с СД или отягощенным по ИБС семейным анамнезом либо с высоким по данным предыдущего обследования риском ИБС (коронарный кальций-скоринг ≥ 400) для углубленной оценки сердечнососудистого риска возможно использование нагрузочного тестирования с визуализацией (перфузионные методики, стресс-Эхо. КГ, МРТ сердца) (IIb, C). 7. У взрослых бессимптомных лиц, имеющих при оценке по шкале SCORE низкий или промежуточный риск, для уточнения профиля сердечно-сосудистого риска нагрузочное тестирование с визуализацией не показано (III, C). 2013 ESC guidelines on the management of stable coronary artery disease. Eur. Heart J. , September 1

Категории риска развития заболеваний, связанных с атеросклерозом Категория высокого риска: ь хотя бы один, выраженный ФР, например, уровень ОХС ≥ 8, 0 ммоль/л, ХС ЛНП ≥ 6, 0 ммоль/л, наличие наследственной дислипидемии, либо «тяжелая» АГ (2 стадия гипертонической болезни). ь 10 -летний риск смерти от ССЗ по шкале SCORE ≥ 5% и <10%. ь Бессимптомные пациенты с доклиническими признаками атеросклероза сонных, коронарных, или периферических артерий; ь СД тип 2 при отсутствии ССЗ, заболеваний почек или других ФР. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации V пересмотр, Москва 2012 год

Этапы диагностики ИБС у бессимптомных пациентов из группы риска 1. Пациент из группы высокого риска. 2. Тест с ДФН (ЭКГ) и ХМ ЭКГ. 3. При сомнительном или положительном результате тестов с ЭКГ – визуализирующие методы в условиях теста с ФН (ОФЭКТ миокарда, стресс-Эхо. КГ). 4. ОФЭКТ миокарда начинать с теста с ДФН – при этом обязательное условие достижение субмаксимальной ЧСС. 5. В случае выявления дефекта перфузии 5% и более - провести ОФЭКТ миокарда без ДФН. 6. При выявлении обратимого или частично обратимого дефекта перфузии – направить на КАГ.

Тактика ведения для исключения ББИМ Ш При выявлении стойкого крупного дефекта (10% и более) или множественных дефектов (менее 10%) – направление на КАГ. Ш При выявлении стойкого дефекта перфузии менее 10% – учитывать факторы риска и результаты УЗДГ ОСА: – 3 и более ФР и/или ТИМ ОСА более 0, 9 мм и/или атерома ОСА – направить на КАГ – менее 3 ФР + ТИМ ОСА менее 0, 9 – рассматривать как очаговые изменения (при ГЛЖ или без нее)

Тактика ведения для исключения ББИМ Ш В случае отсутствия значимого нарушения перфузии миокарда при ДФН, но без достижения субмаксимальной ЧСС (проба по ЭКГ «не оценена» ) – повторить ОФЭКТ миокарда с ДФН с другим режимом нагрузки для достижения нужной ЧСС. Ш В случае отсутствия значимого нарушения перфузии миокарда при ДФН (дефект менее 5%) – при условии достижения субмаксимальной ЧСС и нормальной структуры КИМ ОСА - не направлять на КАГ. Ш В той же ситуации, но при наличии сомнительной (или положительной ЭКГ-пробы) и наличии изменений в КИМ ОСА – направить на стресс Эхо. КГ (при невозможности – направить на КАГ).

Тактика ведения для исключения миокардита Ш Начинать с ОФЭКТ миокарда без ДФН. Ш В случае выявления дефекта перфузии миокарда в покое 5% и более – учитывать возраст, факторы риска, Эхо. КГ и УЗДГ ОСА: – возраст менее 40 лет, менее 3 ФР, УЗДГ ОСА менее 0, 9 мм, нет ГЛЖ при Эхо. КГ – не направлять на КАГ, можно выставить диагноз «миокардит» ; – возраст более 40 лет, 3 и более ФР, ГЛЖ и/или ТИМ ОСА более 0, 9 мм – направить на КАГ. Ш При отсутствии стенозов КА или сужении менее 50% от просвета КА – очаговое нарушение перфузии рассматривать в рамках значимой ГЛЖ или как проявление «миокардита» .
Хроническая ИБС диагностика и лечение.ppt