Швецов ХБП Владимир 2013 1.pptx
- Количество слайдов: 106

ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК. ОБЩИЕ ПРИНЦИПЫ НЕФРОПРОТЕКЦИИ М. Ю. Швецов доцент кафедры нефрологии и гемодиализа ФППО Первого МГМУ имени И. М. Сеченова

Всемирный День почки 2013 Защитите Ваши почки
Острое почечное повреждение (ОПП) Хроническая болезнь почек (ХБП)

Р. Брайт, 1827 г – описание нефрита (клиника и морфология)

Александр III Романов Государь император и самодержец Всероссийский (1881 – 1894). Умер, не дожив до 50 лет от уремии и осложнений нефротического синдрома

ПАпа Папа Римский Пий XI (1922– 1939) умер от диабетической нефропатии

Ю. В. Андропов, Генеральный секретарь ЦК КПСС умер от диабетической нефропатии

60 -е гг – нефрология становится самостоятельной медицинской специальностью Иммунонефрология – открыты механизмы развития гломерулонефритов, применение глюкокортикостероидов Нефроморфология – широкое внедрение биопсии почки Применение гемодиализа для больных с терминальной почечной недостаточностью Развитие трансплантологии
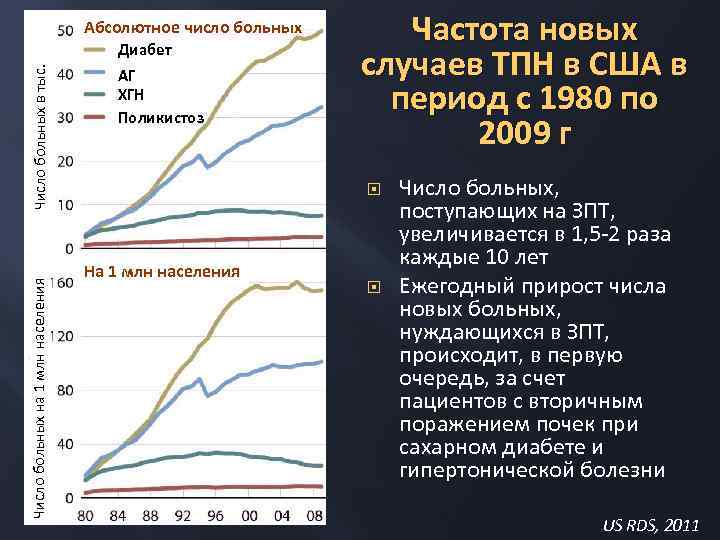
Абсолютное число больных Число больных на 1 млн населения Число больных в тыс. Диабет АГ ХГН Поликистоз Частота новых случаев ТПН в США в период с 1980 по 2009 г На 1 млн населения Число больных, поступающих на ЗПТ, увеличивается в 1, 5 -2 раза каждые 10 лет Ежегодный прирост числа новых больных, нуждающихся в ЗПТ, происходит, в первую очередь, за счет пациентов с вторичным поражением почек при сахарном диабете и гипертонической болезни US RDS, 2011

80 -90 -е гг – разработка принципов нефропротективной терапии Исследование «неиммунных» механизмов прогрессирования нефропатий Изучение антипротеинурического и нефропротективного эффекта ингибиторов АПФ и блокаторов ангиотензиновых рецепторов (БРА) Проведение проспективных исследований, в которых была доказана возможность торможения прогрессирования диабетической и «недиабетических» нефропатий (MDRD, AASK, AIPRI, REIN, RENAAL, IDNT)
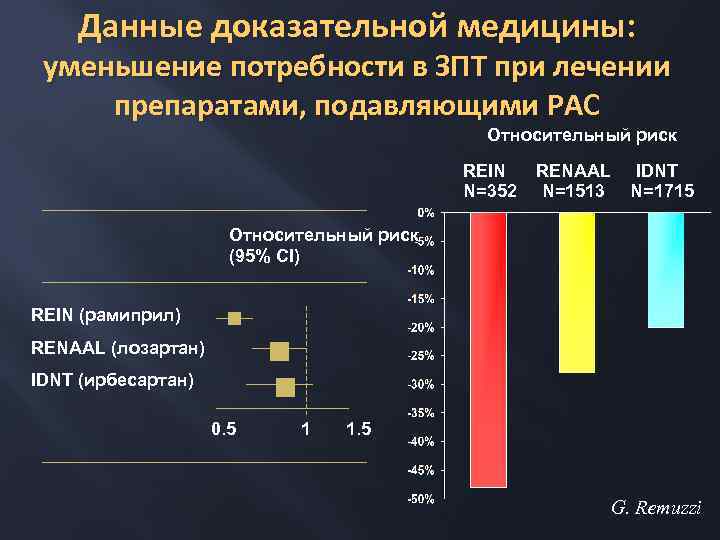
Данные доказательной медицины: уменьшение потребности в ЗПТ при лечении препаратами, подавляющими РАС Относительный риск REIN N=352 RENAAL N=1513 IDNT N=1715 Относительный риск (95% CI) REIN (рамиприл) RENAAL (лозартан) IDNT (ирбесартан) 0. 5 1 1. 5 G. Remuzzi

Кризис современной системы оказания помощи пациентам с заболеваниями почек Катастрофически быстрый рост в популяции числа больных, нуждающихся в диализе и трансплантации (удваивается каждые 10 лет) Крайне поздняя диагностика Отсутствие согласованности действий между врачами разных специальностей Не используются возможности нефропротективной терапии Не учитывается роль нарушения функции почек как важного фактора сердечно-сосудистого риска

Мужчина, 62 лет Более 3 лет – повышение артериального давления (точных цифр не помнит, без лечения). При осмотре АД - 145/90 мм рт. ст. ЭКГ: гипертрофия ЛЖ. Гипертоническая ретинопатия 1 ст Ожирение 1 ст Курит с детства – до 1 пачки в день Страдает хроническим простатитом Следовая протеинурия, удельный вес мочи 1012. В прошлом анализы мочи не сдавал Креатинин крови 150 мкмоль/л, холестерин 6, 5 ммоль/л, глюкоза крови 7, 5 ммоль/л, мочевая кислота 500 мкмоль/л УЗИ почек: RS 105 х 50, паренх. 14 мм, RD 110 х 60, паренх. 15 мм, гиперэхогенна, единичные кисты

Вопросы: Диагноз? Можно ли установить причину поражения почек? Можно ли прогнозировать течение болезни почек и скорость дальнейшего снижения функции? Какие факторы риска терминальной ПН у больного? Как на них воздействовать? Кто должен этим заниматься?

Мужчина, 62 лет Более 3 лет – повышение артериального давления (точных цифр не помнит, без лечения). При осмотре АД - Хронический 145/90 мм рт. ст. гломерулонефрит латентного Ишемическая болезнь ЭКГ: гипертрофия ЛЖ. типа? почек? Гипертоническая ретинопатия 1 ст Ожирение 1 ст Гипертоническая болезнь с поражением почек Курит с детства – до 1 пачки в день (гипертоническая нефропатия, Страдает хроническим простатитом гипертонический нефроангиосклероз)? Следовая протеинурия, удельный вес мочи 1012. В прошлом анализы мочи не сдавал Диабетическая Хронический Креатинин крови 150 мкмоль/л, холестерин 6, 5 ммоль/л, нефропатия? интерстициальный глюкоза крови 7, 5 ммоль/л, мочевая кислота 500 нефрит мкмоль/л (уратная нефропатия, анальгетическая нефропатия? ) УЗИ почек: RS 105 х 50, паренх. 14 мм, RD 110 х 60, паренх. Хронический пиелонефрит? 15 мм, гиперэхогенна, единичные кисты

ПОЛИКЛИНИКА терапевт кардиолог эндокринолог уролог нефролог БП Х ?

Homer William Smith (1895 – 1962) Автор концепции хронической почечной недостаточности (ХПН)

Классификация ХПН Е. М. Тареев, 1972 г. : 2 стадии: период компенсации ( «додиализная» , консервативная стадия) терминальная фаза (ТПН)

Классификация ХПН А. Ю. Николаев, Ю. С. Милованов, 1999 г. 3 стадии: начальная (СКФ 40 -60 мл/мин, клинические проявления могут отсутствовать, возможны полиурия, анемия, у 40 -50% – артериальная гипертония), консервативная стадия (СКФ 15 -40 мл/мин, клинические проявления – слабость, полиурия, артериальная гипертония, анемия, эффективно консервативное лечение) и терминальная стадия (СКФ ниже 15 мл/мин, клиника уремической интоксикации, выражены нарушения водно-электролитного и кислотно-щелочного баланса, тяжелая анемия и артериальная гипертония, необходима ЗПТ).

Классификация ХПН М. Я. Ратнер и соавт. , 1977 г. 4 степени по уровню креатинина крови: I степень ХПН – 170 -440, II степень – 441 -880, III степень – 881 -1320, IV степень – выше 1320 мкмоль/л.

Классификация ХПН С. И. Рябов и соавт. - в зависимости от уровня креатинина и СКФ 3 стадии ХПН: I – латентная, IА стадия – креатинин до 0, 13 ммоль/л, СКФ от нормальной до 50% от должной; IБ стадия – креатинин до 0, 13 ммоль/л, СКФ 50% от должной; II– азотемическая IIА стадия – креатинин 0, 14 -0, 44 ммоль/л, СКФ 20 -50% от должной; IIБ стадия – креатинин 0, 45 -0, 71 ммоль/л, СКФ 10 -20% от должной; III – уремическая IIIА стадия – креатинин 0, 72 -1, 24 ммоль/л, СКФ 5 -10% от должной; IIIБ стадия – креатинин ≥ 1, 25 ммоль/л, СКФ ниже 5% от должной.

Классификация ХПН Н. А. Лопаткин и соавт. выделяют 4 стадии ХПН на основании уровня СКФ, осмолярности мочи и клиниколабораторных проявлений уремии: I. латентная ХПН – СКФ снижена до 50 -60 /мин, креатинин, мочевина не повышены, осмолярнось 400 -500 мосм/л; II. компенсированная ХПН – СКФ снижена до 30 мл/мин, осмолярнось снижена до 350 мосм/л, диурез увеличен до 2 -2, 5 л/сут, креатинин и мочевина не повышены; III. интермиттирующая стадия ХПН – СКФ снижена до 25 мл/мин и ниже, креатинин повышен до 0, 2 -0, 35 ммоль/л, мочевина – до 13 -16 ммоль/л, возможны нарушения водно-электролитного и кислотнощелочного баланса; IV. терминальная ХПН – СКФ снижена до 15 мл/мин и ниже, мочевина увеличена до 25 ммоль/л, выраженные нарушения водноэлектролитного и кислотно-щелочного баланса, необходима заместительная почечная терапия. Терминальную ХПН предложено дополнительно разделять на 3 периода клинического течения.

KDOQI – Kidney Disease Outcomes Quality Initiative § § § Группа экспертов при Национальном почечном фонде США, разрабатывающая клинические рекомендации с целью улучшения прогноза пациентов с ХБП 1995 г – начало работы 1997 г – первые рекомендации На сегодняшний день разработано 13 рекомендаций Современные рекомендации по выявлению, классификации и стратификации ХБП вышли в 2002 г

KDOQI: цели концепции ХБП Дать определение ХБП и ее стадий, независимо от этиологии Оценить возможности различных лабораторных методов выявления ХБП Установить связь между состоянием функции почек и риском осложнений ХБП Стратифицировать риск утраты функции почек и сердечно-сосудистых осложнений

KDIGO – Kidney Disease Improving Global Outcomes Международная некоммерческая организация, занимающаяся проблемой улучшения ведения пациентов с ХБП и ее исходов во всем мире путем координации, взаимодействия и интеграции инициатив по созданию и внедрению клинических рекомендаций на принципах доказательной медицины Целевая группа населения – люди, страдающие ХБП, которая может быть выявлена при помощи случайных или целенаправленных обследований Рекомендации охватывают все возрастные группы, включая детей Наднозологический подход Целевая аудитория – врачи общей практики и специалисты-ненефрологи (кардиологи, эндокринологи, врачилаборанты и т. д. )

Российские рекомендации по ХБП (рабочая группа НОНР, 2012 г)

«Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «нефрология» (Приказ МЗ и СР № 74 н от 18. 01. 2012 г. ; зарегистрирован № 23446 Министерством юстиции 12. 03. 2012 http: //mzsrrf. consultant. ru/page. aspx? 3390 1

o o Выделяется нефрологическая и специализированная нефрологическая помощь, указаны основные участники нефрологической помощи больным, их функции: участковые врачи-терапевты, врачи общей практики (семейные врачи), врачи-нефрологи, врачи-урологи. Даны положения об организации деятельности нефрологического кабинета, нефрологического отделения, отделений диализа, нефрологического центра, их штатные нормативы и стандарты оснащения. Н-р, врач-нефрологического кабинета – 1 на 100 тыс. населения, врач-нефрологического отделения - 1 на 15 коек, врач-нефролог диализного отделения – 1 на 15 коек стационара, 1 на 20 больных с предиализной ХПН в «листе ожидания» , врач-диетолог – 1 на 60 больных)

Хроническая болезнь почек (ХБП) Наднозологическое понятие, объединяющее всех людей с наличием: § признаков повреждения почек (повышенная альбуминурия, протеинурия и другие отклонения в анализах мочи, изменения в почках по данным УЗИ и др. ) И / ИЛИ § Снижения функции почек, оцениваемой по скорости клубочковой фильтрации Указанные признаки должны сохраняться при повторных исследованиях в течение не менее 3 месяцев

Стадии хронической болезни почек (ХБП) Стадия Описание СКФ, мл/мин/1, 73 м 2 1 Признаки повреждения почек с нормальной или повышенной СКФ 2 Повреждение почек с начальным 60 -89 снижением СКФ 3 Умеренное снижение СКФ ≥ 90 Доп. риск ССО Небольшой Умеренный 30 -59 3 A 45 -59 Высокий 3 Б 30 -44 Оч. высокий 4 Выраженное снижение СКФ 15 -29 Оч. высокий 5 Терминальная почечная недостаточность < 15 или начало ЗПТ Оч. высокий
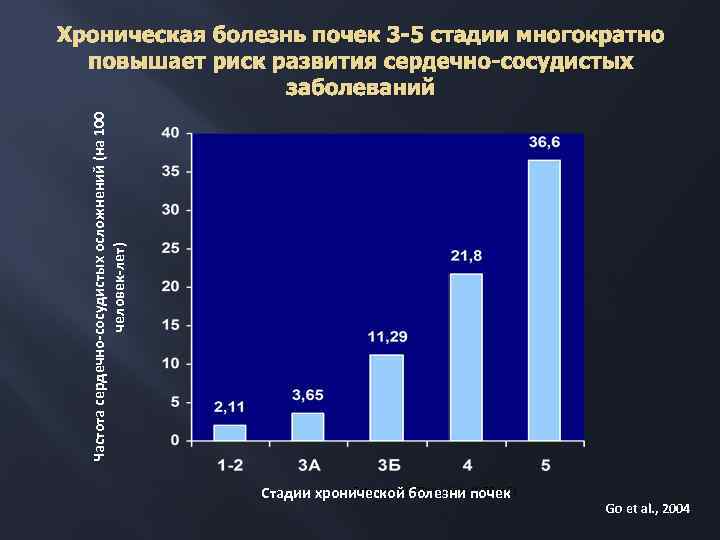
Частота сердечно-сосудистых осложнений (на 100 человек-лет) Хроническая болезнь почек 3 -5 стадии многократно повышает риск развития сердечно-сосудистых заболеваний Estimated GFR (m. L/min/1. 73 m 2) Стадии хронической болезни почек Go et al. , 2004

В чем новизна концепции ХБП? Четкость и простота Широта и универсальность Фокус внимания перемещен на ранние стадии Подчинена задачам адекватного проведения нефропротективного лечения и своевременного начала заместительной почечной терапии Дает возможность прогнозировать потребность в диализе и пересадке почки в популяции Стадии ХБП хорошо отражают нарастание риска сердечно-сосудистых осложнений

5 ст ХПН 4 стадия 3 стадия 2 стадия 1 стадия ОПН Смертность от ССО ОПП и ХБП – новые понятия, включающие самые ранние стадии заболевания

Хроническая болезнь почек (ХБП) Наднозологическое понятие, объединяющее всех людей с наличием: § признаков повреждения почек (повышенная альбуминурия, протеинурия и другие отклонения в анализах мочи, изменения в почках по данным УЗИ и др. ) И / ИЛИ § Снижения функции почек, оцениваемой по скорости клубочковой фильтрации Указанные признаки должны сохраняться при повторных исследованиях в течение не менее 3 месяцев

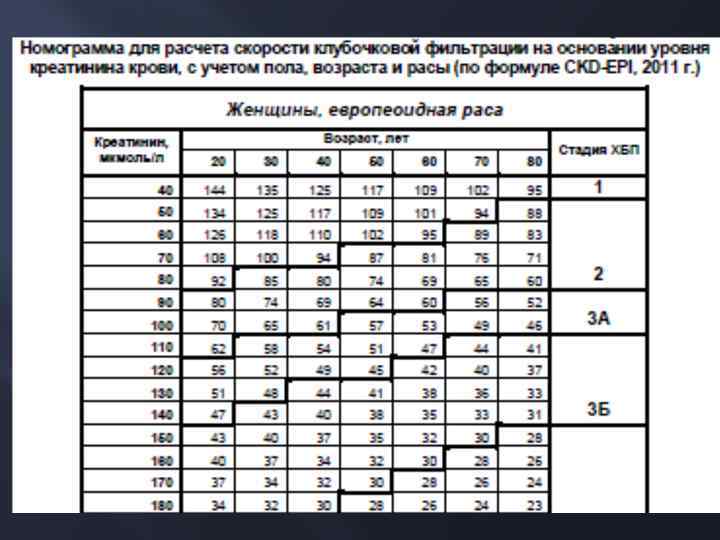
Методы оценки функции почек Радиоизотопное исследование – для наиболее точного определения СКФ, раздельной оценки функции правой и левой почки Проба Реберга-Тареева (при условии правильного сбора мочи и измерения ее объема, со стандартизацией на поверхность тела) - для точного определения СКФ у стационарных больных Формулы CKD-EPI – для амбулаторных, скрининговых исследований Уровень креатинина сыворотки – «сырой» показатель, не позволяет говорить о норме и патологии, стадии ХБП. Можно использовать для грубой оценки состояния почек (если повышен, то это явное снижение СКФ) и для динамического контроля

P. K. B. Rehberg в 1926 предложил использовать креатинин для оценки скорости клубочковой фильтрации (СКФ), исходя из постулатов: Креатинин образуется в организме и поступает в кровь с постоянной скоростью Креатинин свободно проходит через клубочковый фильтр Креатинин не реабсорбируется и не секретируется в почечных канальцах

Уровень креатинина крови 150 мкмоль/л. Какова СКФ? 57 мл/мин/1, 73 м 2 30 мл/мин/1, 73 м 2 ?


Преимущества метода CKD-EPI Огромная доказательная база Полнее отражает расовые особенности, в т. ч. применима для представителей монголоидной расы Учитывает повышение канальцевой секреции креатинина на поздних стадиях ХБП В отличие от прежних формул (Кокрофта-Голта, MDRD), может с высокой точностью применяться на любой стадии ХБП Одобрена как лучшая в Российских рекомендациях по диагностике и ведению ХБП Научного общества нефрологов России
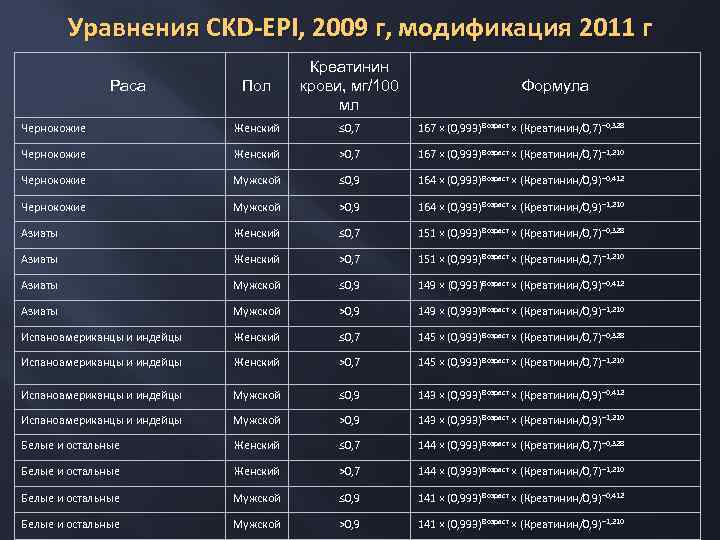
Уравнения CKD-EPI, 2009 г, модификация 2011 г Пол Креатинин крови, мг/100 мл Чернокожие Женский ≤ 0, 7 167 × (0, 993) Возраст × (Креатинин/0, 7)− 0, 328 Чернокожие Женский >0, 7 167 × (0, 993) Возраст × (Креатинин/0, 7)− 1, 210 Чернокожие Мужской ≤ 0, 9 164 × (0, 993) Возраст × (Креатинин/0, 9)− 0, 412 Чернокожие Мужской >0, 9 164 × (0, 993) Возраст × (Креатинин/0, 9)− 1, 210 Азиаты Женский ≤ 0, 7 151 × (0, 993) Возраст × (Креатинин/0, 7)− 0, 328 Азиаты Женский >0, 7 151 × (0, 993) Возраст × (Креатинин/0, 7)− 1, 210 Азиаты Мужской ≤ 0, 9 149 × (0, 993)Возраст × (Креатинин/0, 9)− 0, 412 Азиаты Мужской >0, 9 149 × (0, 993) Возраст × (Креатинин/0, 9)− 1, 210 Испаноамериканцы и индейцы Женский ≤ 0, 7 145 × (0, 993) Возраст × (Креатинин/0, 7)− 0, 328 Испаноамериканцы и индейцы Женский >0, 7 145 × (0, 993) Возраст × (Креатинин/0, 7)− 1, 210 Испаноамериканцы и индейцы Мужской ≤ 0, 9 143 × (0, 993) Возраст × (Креатинин/0, 9)− 0, 412 Испаноамериканцы и индейцы Мужской >0, 9 143 × (0, 993) Возраст × (Креатинин/0, 9)− 1, 210 Белые и остальные Женский ≤ 0, 7 144 × (0, 993) Возраст × (Креатинин/0, 7)− 0, 328 Белые и остальные Женский >0, 7 144 × (0, 993) Возраст × (Креатинин/0, 7)− 1, 210 Белые и остальные Мужской ≤ 0, 9 141 × (0, 993) Возраст × (Креатинин/0, 9)− 0, 412 Белые и остальные Мужской >0, 9 141 × (0, 993) Возраст × (Креатинин/0, 9)− 1, 210 Раса Формула
http: //www. healthycalculators. com
http: //www. dr-denisov. ru/blog/2010 -04 -18 -257

Ситуации, когда применение формул для расчета СКФ НЕКОРРЕКТНО нестандартные размеры тела (пациенты с ампутацией конечностей, бодибилдеры) выраженные истощение и ожирение (ИМТ<15 и >40 кг/м 2); беременность; заболевания скелетной мускулатуры (миодистрофии); параплегия и квадриплегия; вегетарианская диета; быстрое снижение функции почек (острый и быстропрогрессирующий гломерулонефрит, острое почечное повреждение); необходимость назначения токсичных препаратов, выводимых почками (например, химиотерапия) – для определения их безопасной дозы; при решении вопроса о начале заместительной почечной терапии; больные с почечным трансплантатом

Распространенность снижения фильтрационной функции почек (ХБП 3 -5 ст) у больных трудоспособного возраста, проходивших лечение в Коломенской ЦРБ, не наблюдавшихся ранее нефрологом, и которым ранее не ставился диагноз заболевания почек Ю. Д. Шалягин, М. С. Боярский, Л. П. Лукшина, М. Ю. Швецов, 2010 г

Цистатин С - новый маркер фильтрационной функции Цистеиновый ингибитор протеаз , синтезируется всеми ядерными клетками организма. Молекулярная масса 13 k. DA Его продукция не зависит от мышечной массы, возраста, пола и имеет постоянную скорость Выделяется преимущественно клубочками, хотя частично также реабсорбируется и катаболизируется в проксимальных канальцах Дает более точную оценку СКФ в широкой возрастной категории (от новорожденных до лиц старшего возраста) Позволяет оценить СКФ при нестандартной поверхности тела (ожирение, ампутация конечностей и т. д. ) Не дает погрешности при обследовании пациентов с поражением мышц (миопатии, атрофия, массивные травмы и краш-синдром)
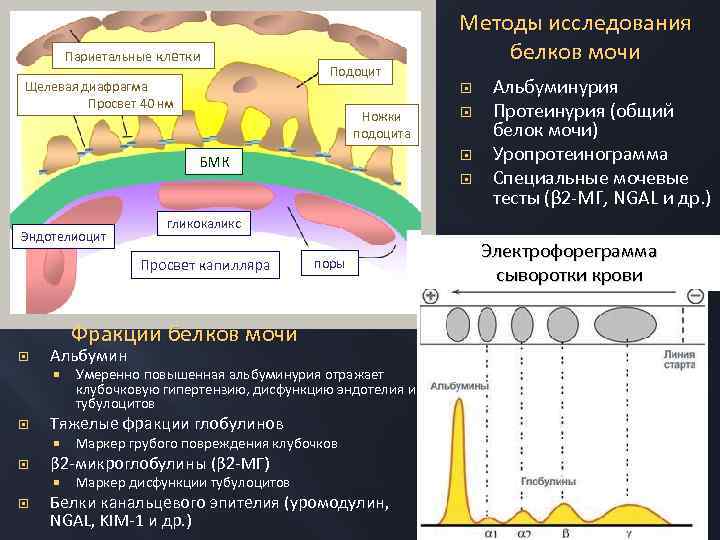
Париетальные клетки Щелевая диафрагма Просвет 40 нм Подоцит Методы исследования белков мочи Ножки подоцита БМК Эндотелиоцит гликокаликс Просвет капилляра поры Фракции белков мочи Альбумин Маркер грубого повреждения клубочков β 2 -микроглобулины (β 2 -МГ) Умеренно повышенная альбуминурия отражает клубочковую гипертензию, дисфункцию эндотелия и тубулоцитов Тяжелые фракции глобулинов Альбуминурия Протеинурия (общий белок мочи) Уропротеинограмма Специальные мочевые тесты (β 2 -МГ, NGAL и др. ) Маркер дисфункции тубулоцитов Белки канальцевого эпителия (уромодулин, NGAL, KIM-1 и др. ) Электрофореграмма сыворотки крови

Методы оценки альбуминурии/протеинурии как маркера ХБП Степень альбуминурии/протеинурии имеет большое значение для стратификации риска прогрессирования ХБП, развития сердечно-сосудистых осложнений и должна отражаться в диагнозе Исследование суточной мочи остается «золотым стандартом» , но затруднительно при амбулаторных обследованиях. При исследовании разовых порций мочи рекомендуется расчет отношения общий белок/креатинин мочи или альбумин/креатинин мочи Положительные результаты, полученные с помощью тестполосок, нуждаются в уточнении с помощью количественных методов. При высоком риске развития ХБП целесообразно начинать сразу с количественных методов. Наборы для исследования альбуминурии являются более чувствительными и дают более воспроизводимые результаты при протеинурии менее 0, 5 г/сут, чем диагностикумы для определения общего белка в моче Нужны повторные определения – для исключения функциональной протеинурии
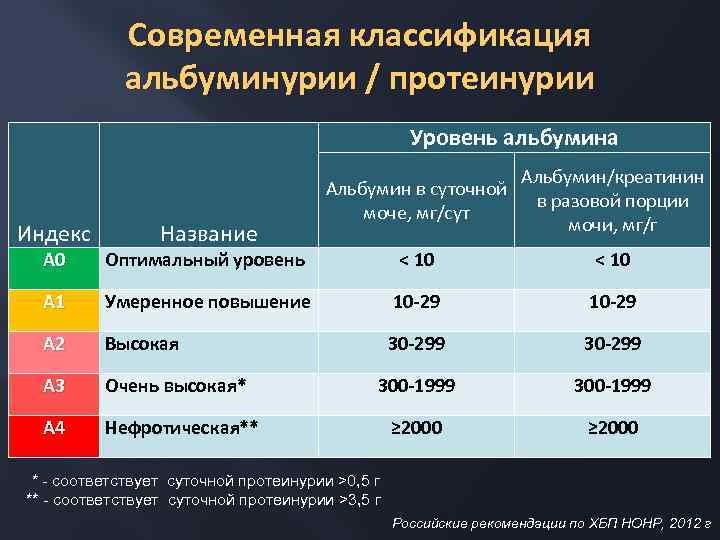
Современная классификация альбуминурии / протеинурии Уровень альбумина Индекс Название Альбумин в суточной моче, мг/сут Альбумин/креатинин в разовой порции мочи, мг/г А 0 Оптимальный уровень < 10 А 1 Умеренное повышение 10 -29 А 2 Высокая 30 -299 А 3 Очень высокая* 300 -1999 А 4 Нефротическая** ≥ 2000 * - соответствует суточной протеинурии >0, 5 г ** - соответствует суточной протеинурии >3, 5 г Российские рекомендации по ХБП НОНР, 2012 г
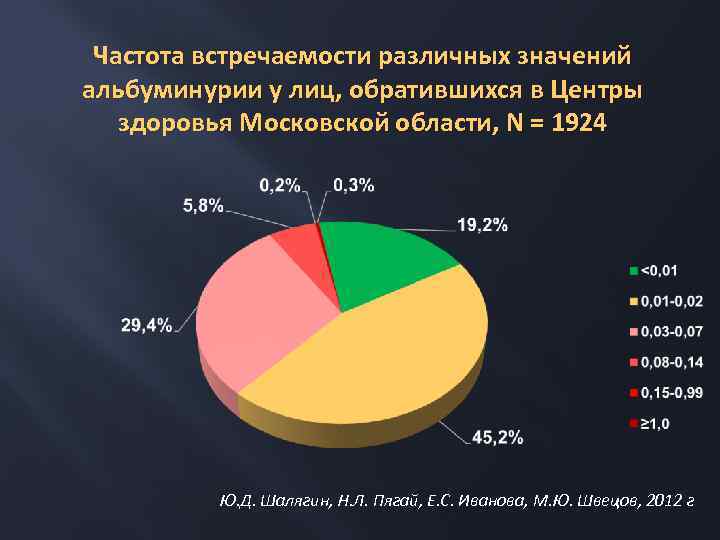
Частота встречаемости различных значений альбуминурии у лиц, обратившихся в Центры здоровья Московской области, N = 1924 Ю. Д. Шалягин, Н. Л. Пягай, Е. С. Иванова, М. Ю. Швецов, 2012 г

Значение биомаркеров повреждения почечных канальцев и интерстиция Диагностика острого канальцевого некроза (ОКН). Диф. диагноз преренального ОПП и ОКН Диагностика и мониторинг интерстициальных болезней почек и сосудистых нефропатий Оценка выраженности и прогрессирования тубулоинтерстициального фиброза (ТИФ) при ХБП любой этиологии, в т. ч. при гломерулопатиях Мониторинг эффективности патогенетической и нефропротективной терапии
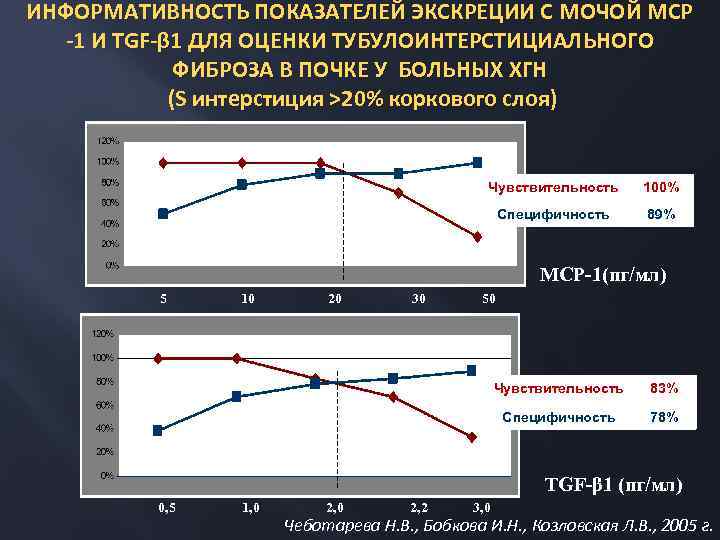
ИНФОРМАТИВНОСТЬ ПОКАЗАТЕЛЕЙ ЭКСКРЕЦИИ С МОЧОЙ МСР -1 И TGF-β 1 ДЛЯ ОЦЕНКИ ТУБУЛОИНТЕРСТИЦИАЛЬНОГО ФИБРОЗА В ПОЧКЕ У БОЛЬНЫХ ХГН (S интерстиция >20% коркового слоя) чувствительность Чувствительность 100% Специфичность 89% специфичность 5 10 20 30 20 МСР-1(пг/мл) 50 30 50 чувствительность Чувствительность 83% Специфичность 78% специфичность TGF-β 1 (пг/мл) 0, 5 1, 0 2, 2 3, 0 Чеботарева Н. В. , Бобкова И. Н. , Козловская Л. В. , 2005 г.

NGAL – ассоциированный с желатиназой нейтрофилов липокалин Представитель семейства липокалинов, 25 k. Da, ковалентно связывается с желатиназой нейтрофилов, его синтез зависит от активации NFκB В большом количестве синтезируется в поврежденных эпителиальных клетках (в т. ч. в почечных). Отвечает за поддержание эпителиального фенотипа клеток, участвует в процессах пролиферации и дифференцировки Полностью фильтруется, значительная его часть локально вырабатывается тубулоцитами
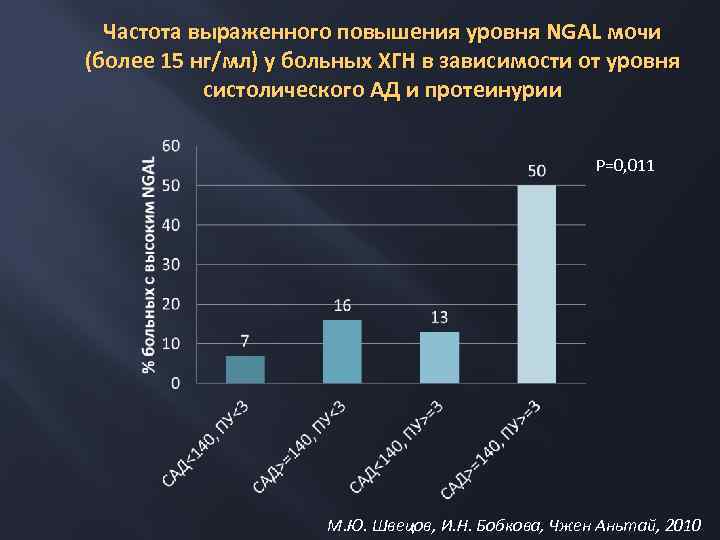
Частота выраженного повышения уровня NGAL мочи (более 15 нг/мл) у больных ХГН в зависимости от уровня систолического АД и протеинурии P=0, 011 М. Ю. Швецов, И. Н. Бобкова, Чжен Аньтай, 2010
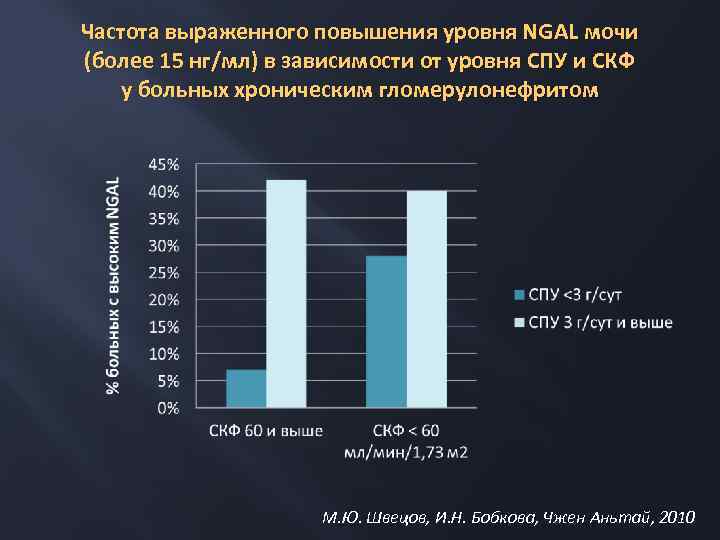
Частота выраженного повышения уровня NGAL мочи (более 15 нг/мл) в зависимости от уровня СПУ и СКФ у больных хроническим гломерулонефритом М. Ю. Швецов, И. Н. Бобкова, Чжен Аньтай, 2010

Для выявления хронической болезни почек требуется минимальный набор доступных и недорогих диагностических исследований Общий анализ мочи У больных с отсутствием белка в общем анализе мочи – тест на альбуминурию Биохимический анализ крови с определением уровня креатинина и расчетной скорости клубочковой фильтрации Ультразвуковое исследование почек
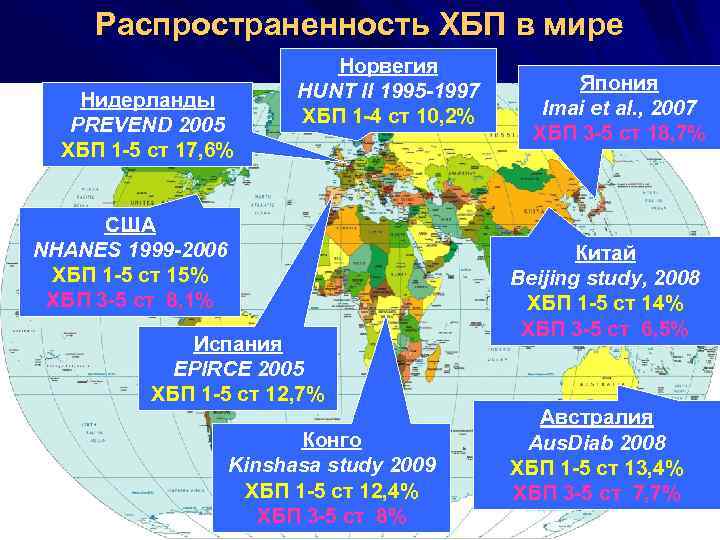
Распространенность ХБП в мире Нидерланды PREVEND 2005 ХБП 1 -5 ст 17, 6% Норвегия HUNT II 1995 -1997 ХБП 1 -4 ст 10, 2% США NHANES 1999 -2006 ХБП 1 -5 ст 15% ХБП 3 -5 ст 8, 1% Испания EPIRCE 2005 ХБП 1 -5 ст 12, 7% Конго Kinshasa study 2009 ХБП 1 -5 ст 12, 4% ХБП 3 -5 ст 8% Япония Imai et al. , 2007 ХБП 3 -5 ст 18, 7% Китай Beijing study, 2008 ХБП 1 -5 ст 14% ХБП 3 -5 ст 6, 5% Австралия Aus. Diab 2008 ХБП 1 -5 ст 13, 4% ХБП 3 -5 ст 7, 7%

Распространенность среди участников исследования NHANES сахарного диабета (СД), хронической сердечной недостаточности (ХСН) и хронической болезни почек (ХБП) NHANES 2001 -2004 ХБП 14, 5% ХБП 14, 7% СД 7, 2% NHANES 2005 -2008 ХСН 2, 4% СД 8, 1% ХСН 2, 4% Участники исследования NHANES, 20 лет и старше Для выявления ХБП использована формула CKD-EPI


Скрининг и выявление ХБП: показания к регулярным обследованиям Сахарный диабет Артериальная гипертония Другие сердечно-сосудистые заболевания (ИБС, хроническая сердечная недостаточность, поражение периферических артерий и сосудов головного мозга); Операции на почках, обструктивные заболевания мочевых путей (камни, аномалии мочевых путей, заболевания простаты, нейрогенный мочевой пузырь) Аутоиммунные и инфекционные системные заболевания (системная красная волчанка, васкулиты, ревматоидный артрит, подострый инфекционный эндокардит, HBV-, HCV-, ВИЧ-инфекция) Болезни нервной системы и суставов, требующие регулярного приема анальгетиков и НПВП Случаи терминальной почечной недостаточности или наследственные заболевания почек в семейном анамнезе Случайное выявление гематурии или протеинурии в прошлом

Проблемы диагностики ХБП в России Отсутствие системы выявления ХБП Недостаточная информированность врачей общей практики Неточность лабораторной диагностики, необходимость стандартизации определения креатинина сыворотки крови, альбуминурии и протеинурии с использованием качественных и высокоточных диагностических тестов Низкое качество УЗИ почек в неспециализированных центрах, труднодоступность УЗДГ Отсутствие преемственности между поликлиникой и стационаром Дефицит специалистов-нефрологов Дефицит нефроморфологов, малодоступность пункционной биопсии почки
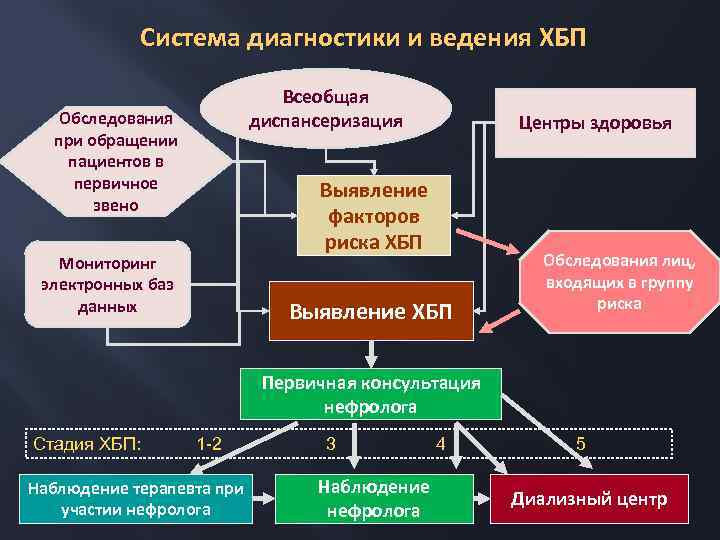
Система диагностики и ведения ХБП Обследования при обращении пациентов в первичное звено Мониторинг электронных баз данных Всеобщая диспансеризация Выявление факторов риска ХБП Выявление ХБП Центры здоровья Обследования лиц, входящих в группу риска Первичная консультация нефролога Стадия ХБП: 1 -2 3 4 5 Наблюдение терапевта при участии нефролога Наблюдение нефролога Диализный центр

Российские национальные рекомендации по ХБП, 2012 § Рекомендация 3. 3 Больным с впервые выявленным снижением СКФ <60 мл/мин/1, 73 м², альбуминуриией/протеинурией А 3 -А 4, неконтролируемой артериальной гипертензией показана первичная консультация нефролога. Больные с выявленной ХБП должны подвергаться регулярному медицинскому наблюдению с участием нефролога; - частота наблюдения определяется тяжестью ХБП (стадией и индексом); - больные с С 4 -С 5 стадиями ХБП должны находиться под наблюдением в диализном центре по месту жительства для подготовки к ЗПТ и ее планового начала

Что должен отражать диагноз пациента с ХБП? Основное заболевание почек (нозологический диагноз) Сопутствующие заболевания почек Стадия ХБП Выраженность протеинурии / альбуминурии Повышение АД, риск или наличие сердечнососудистых осложнений Нарушения обмена веществ: пуринового, липидного, углеводного, фосфорно-кальциевого Наличие анемии

Основные направления лечения Этиотропная и патогенетическая терапия Нефропротективная терапия (малобелковая диета, ингибиторы АПФ, блокаторы ангиотензиновых рецепторов) Дополнительная антигипертензивная терапия Коррекция нарушений липидного и пуринового обмена Лечение анемии Коррекция нарушений фосфорно-кальциевого обмена Дополнительные меры кардиопротекции (аспирин в малых дозах) Лечение сопутствующих заболеваний

Принципы диеты у пациентов с ХБП ↓ ↓ Соли <4 -5 г ↕ водного баланса ↕ белка: 0, 8 0, 6 0, 3 /до 1, 5 г/кг ↑ эссенциальных АК ↓ ↓ пуринов ↕ калорий 30 -35 ккал/кг ↓ животных жиров, ↑ омега 6 ЖК ↓ ↓ фосфора ↕ кальция ↓ калия ХБП: 1 2 3 А 3 Б 4 5
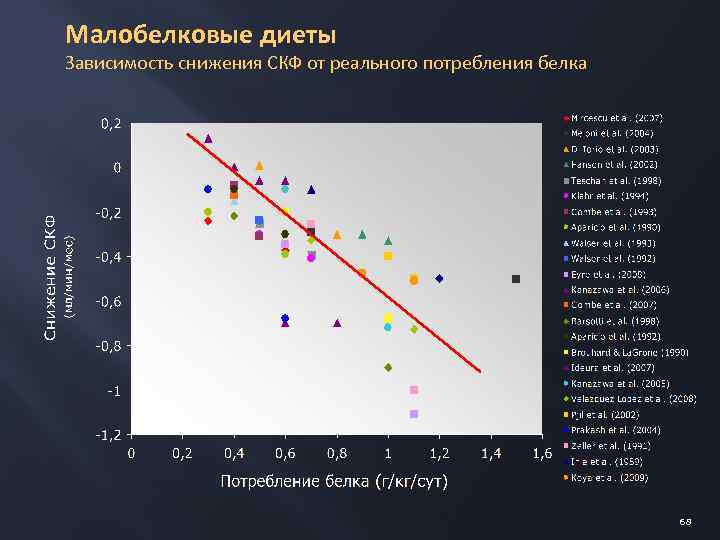
Малобелковые диеты Зависимость снижения СКФ от реального потребления белка 68

Возможности малобелковой диеты при ХБП (0, 6 -0, 8 г/кг в. т. ) Изначально применялась для уменьшения накопления азотистых шлаков уремической интоксикации Снижает протеинурию Отдаляет наступление ТПН Улучшает почечную гемодинамику Повышает эффективность антигипертензивных препаратов Улучшает пуриновый обмен Способствует коррекции гиперфосфатемии, профилактике метаболического ацидоза При неконтролируемом ограничении потребления белка возможно развитие синдрома белково-энергетической недостаточности

Синдром белково-энергетической недостаточности Дефицит калорий, незаменимых аминокислот, нарушение синтеза жизненно важных белков Гиперкатаболизм. Утилизация второстепенных белков Снижение веса, потеря мышечной массы, жировой клетчатки Гипоальбуминемия, парадоксальное повышение азотистых шлаков, гиперкалиемия Высокая смертность Профилактика и лечение: адекватная диета, специальные питательные смеси, препараты незаменимых аминокислот и их кетоаналогов (Кетостерил)

Российские национальные рекомендации по ХБП, 2012 Рекомендация 4. 9. Лечебное питание § Из Комментария к Рекомендации 4. 9 Лечебное питание - Высокое потребление белка ( в первую очередь животного) ассоциируется с - гемодинамическими сдвигами в почках, которые выражаются в снижении почечного сосудистого сопротивления, нарастании почечного кровотока и гломерулярной ультрафильтрации. - Наблюдается нарастание продуктов гликирования - Происходит тубулярная атрофия и фиброз интерстиция. - Растительные белки оказывают меньшую нагрузку, чем животные - Ограничение белка в рационе действительно приводит к умеренному позитивному эффекту в плане почечного прогноза при ХБП (Fouque D, Laville M, 2009)

Российские национальные рекомендации по ХБП, 2012 Рекомендация 4. 9. Лечебное питание § Из Комментария к Рекомендации 4. 9 (продолжение) - Применение при МБД комбинации эссенциальных аминокислот и их кетоаналогов приводит к замедлению прогрессирования ХБП ( Teschan PE и соавт, 1998, Prakash S 2004, Mitch WE 2005). - При использовании препарата эссенциальных аминокислот и их кетоаналогов длительное применение малобелковой диеты в додиализном периоде не вызывает нарушения белкового обмена, что благоприятно отражается на результатах последующей заместительной терапии (Chauveau P и соавт, 2009)

Основные направления лечения ХБП
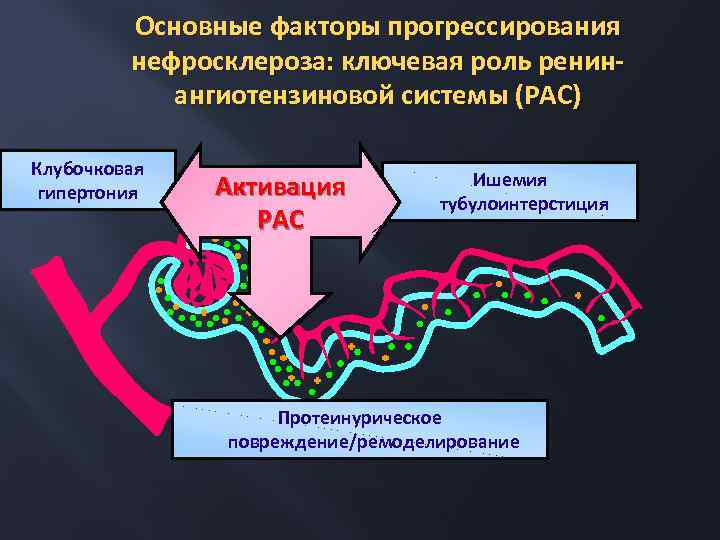
Основные факторы прогрессирования нефросклероза: ключевая роль ренинангиотензиновой системы (РАС) Клубочковая гипертония Активация РАС Ишемия тубулоинтерстиция Протеинурическое повреждение/ремоделирование
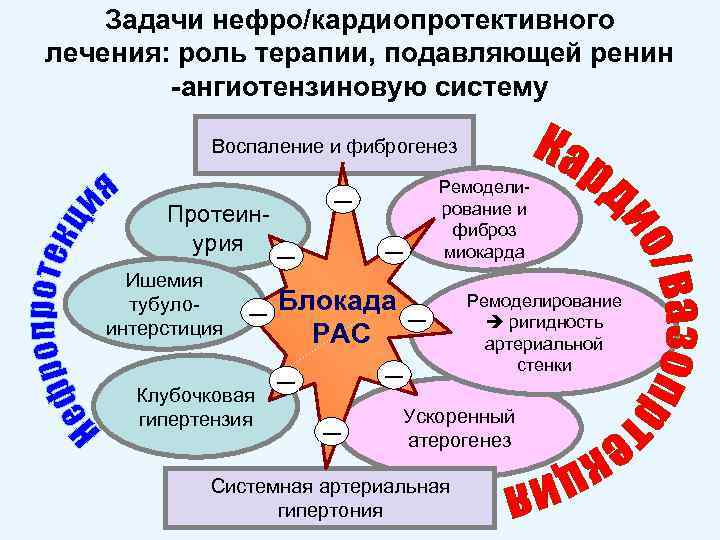
Задачи нефро/кардиопротективного лечения: роль терапии, подавляющей ренин -ангиотензиновую систему Воспаление и фиброгенез Протеинурия Ишемия тубулоинтерстиция ― Клубочковая гипертензия Ремоделирование и фиброз миокарда ― ― ― Блокада РАС ― ― Ремоделирование ригидность артериальной стенки Ускоренный атерогенез Системная артериальная гипертония
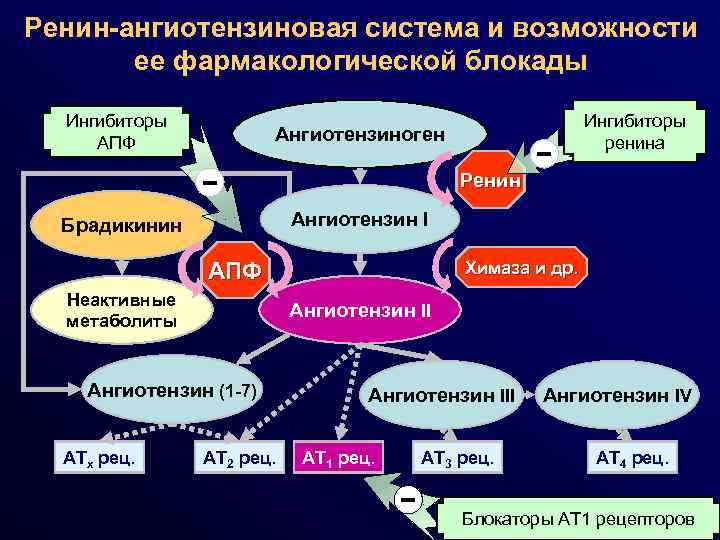
Ренин-ангиотензиновая система и возможности ее фармакологической блокады Ингибиторы АПФ Ангиотензиноген − Ренин Ангиотензин I Брадикинин АПФ Неактивные метаболиты Химаза и др. Ангиотензин II Ангиотензин (1 -7) АТх рец. − Ингибиторы ренина АТ 2 рец. Ангиотензин III АТ 1 рец. АТ 3 рец. − Ангиотензин IV АТ 4 рец. Блокаторы АТ 1 рецепторов
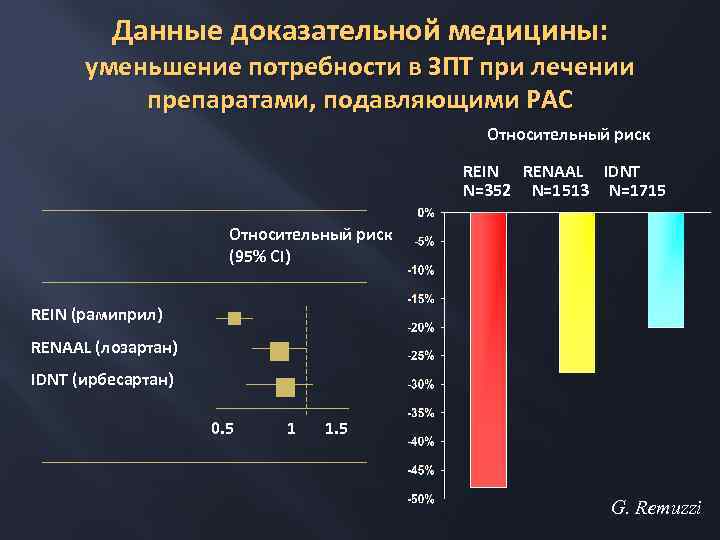
Данные доказательной медицины: уменьшение потребности в ЗПТ при лечении препаратами, подавляющими РАС Относительный риск REIN RENAAL IDNT N=352 N=1513 N=1715 Относительный риск (95% CI) REIN (рамиприл) RENAAL (лозартан) IDNT (ирбесартан) 0. 5 1 1. 5 G. Remuzzi

Пути повышения эффективности ингибиторов АПФ и блокаторов ангиотензиновых рецепторов (БРА) Раннее начало лечения Применение адекватно высоких доз Низкосолевая и малобелковая диета Сочетание с мочегонными Комбинация и. АПФ и БРА, БРА и ингибитора ренина (ИР), и. АПФ и ИР, тройная блокада (и. АПФ+БРА+ИР) ? ? ? только при выраженной протеинурии и неэффективности монотерапии, с большой осторожностью Сочетание с другими антигипертензивными препаратами для достижения рекомендованного целевого АД
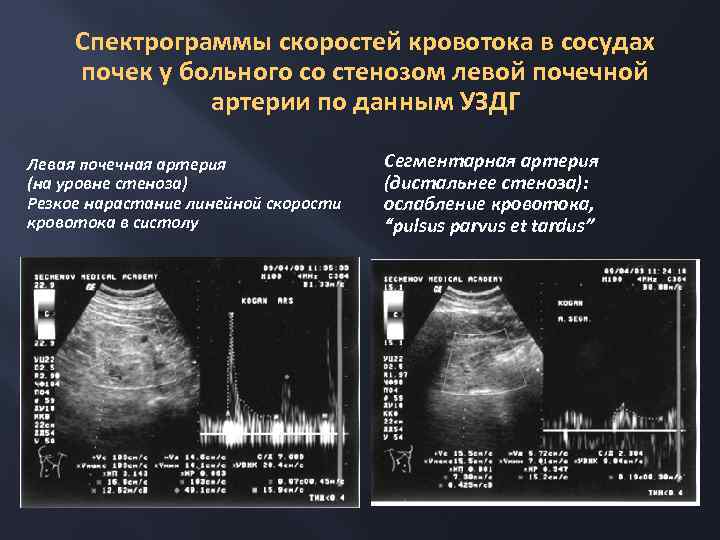
Спектрограммы скоростей кровотока в сосудах почек у больного со стенозом левой почечной артерии по данным УЗДГ Левая почечная артерия (на уровне стеноза) Резкое нарастание линейной скорости кровотока в систолу Сегментарная артерия (дистальнее стеноза): ослабление кровотока, “pulsus parvus et tardus”

Факторы риска гипотонии и острой почечной недостаточности при назначении ингибиторов АПФ и сартанов пожилой и старческий возраст распространенный атеросклероз стеноз или окклюзия почечной артерии гиповолемия сердечная недостаточность применение диуретиков выраженное снижение функции почек сочетание с другими мощными антигипертензивными препаратами

Меры предосторожности при назначении ингибиторов АПФ больным с атеросклерозом и ХБП 3 -5 Препараты выбора – ингибиторы АПФ с преимущественно печеночным путем выведения За несколько дней до первого назначения ингибитора АПФ отменить НПВП и мочегонные определить исходный уровень калия и креатинина крови Начинать с минимальной дозы с последующим медленным титрованием доз Тщательный мониторинг АД (по возможности – суточное автоматическое мониторирование) креатинина и калия (через 5 -7 дней от начала приема/увеличения дозы, затем не реже 1 р в 1 -3 месяца) Повышение креатинина на 30% допустимо, более 30% - опасно!
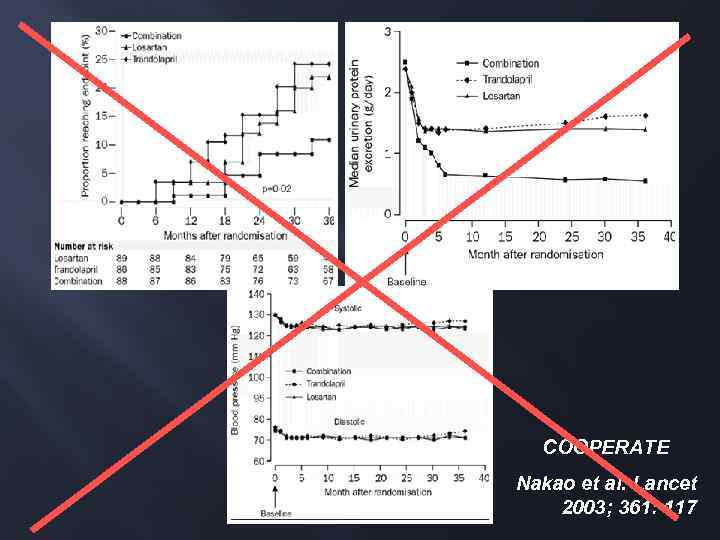
COOPERATE Nakao et al. Lancet 2003; 361: 117

С точки зрения снижения риска сердечно-сосудистых осложнений комбинированная терапия ирбесартаном и рамиприлом не обладает преимуществами по сравнению с монотерапией рамиприлом

Исследование ONTARGET 25, 620 больных Сочетанная терапия рамиприлом и телмисартаном не улучшала исход в отношении комбинированной конечной точки В группе с высоким риском прогрессирования ХБП улучшения прогноза не отмечалось В группе с низким риском почечный прогноз ухудшался; повышенная частота ОПН

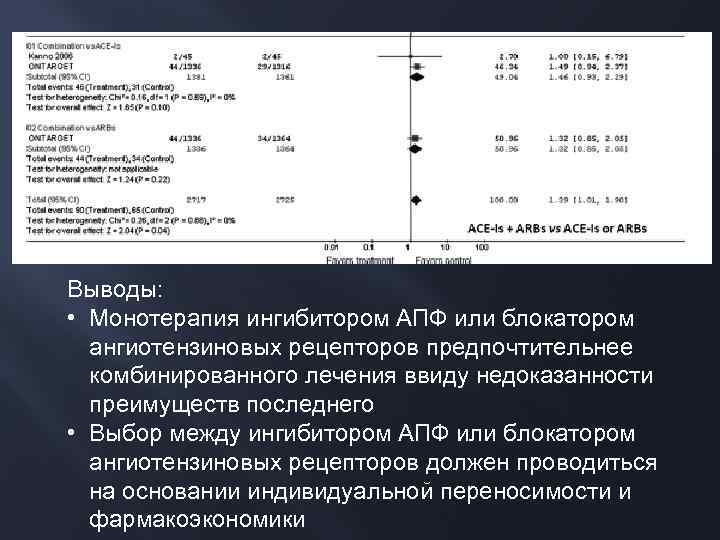
Выводы: • Монотерапия ингибитором АПФ или блокатором ангиотензиновых рецепторов предпочтительнее комбинированного лечения ввиду недоказанности преимуществ последнего • Выбор между ингибитором АПФ или блокатором ангиотензиновых рецепторов должен проводиться на основании индивидуальной переносимости и фармакоэкономики


о ван е р пре рупп E UD в в г IT ALT фекто е ани х эф в едо очны л исс поб ена г 011 стоты искир ре 2 й ча ал каб соко е В д вы з-за и

Ингибиторы АПФ и блокаторы ангиотензиновых рецепторов – польза и риски • Эффективные средства лечения • – артериальной гипертонии – сердечной недостаточности – острую почечную недостаточность – постинфарктного кардиосклероза – повышение калия – диабетической нефропатии – «недиабетических» болезней почек с выраженной протеинурией • Уменьшают протеинурию и сохраняют функцию почек • Тормозят прогрессирование атеросклероза • Снижают риск сердечнососудистых катастроф и смертность При неправильном применении могут вызывать тяжелые осложнения: – резкое падение артериального давления • Риск осложнений наиболее высок у пожилых, страдающих нарушением функции почек и сахарным диабетом, т. е. в тех случаях, когда имеются прямые показания к их применению
Основные направления лечения ХБП

Каким должно быть АД у пациентов с хронической болезнью почек? Снижение АД может ухудшить функцию почек? Контроль АД при ХБП должен быть более строгим, чем у пациентов без признаков поражения почек [S. Klahr, et al. , 1994] C т. з. прогрессирования ХБП неблагоприятно как высокое (≥ 130), так и низкое (<110 мм рт. ст. ) систолическое АД [T. H. Jafar и соавт. , 2003] C т. з. риска сердечно-сосудистых осложнений неблагоприятно как высокое (≥ 130 мм рт. ст. ), так и низкое (<120 мм рт. ст. ) систолическое АД [Wiener и соавт. , 2007].

Относительный риск ускоренного прогрессирования ХБП в зависимости от уровня систолического АД Систолическое АД, мм рт. ст. Относительный риск (95% CI) < 110 2. 48 (1. 07 -5. 77) 110 -119 1. 00 120 -129 1. 23 (0. 63 -2. 40) 130 -139 1. 83 (0. 97 -3. 44) 140 -159 2. 08 (1. 13 -3. 86) 160 3. 14 (1. 64 -5. 99) T. H. Jafar, Ann Intern Med. 2003; 139: 244 -252

Антигипертензивная терапия при ХБП Снижение АД обладает доказанным нефро- и кардиопротективным действием Целевой уровень АД ниже, чем у людей без ХБП: 120 -129/70 -75 мм рт. ст. Крайне важно обеспечить стабильность АД, исключить гипертонические кризы и эпизоды гипотонии Избыточный вес, обменные нарушения, употребление анальгетиков и НПВП резко снижают эффективность лечения Одних препаратов, блокирующих РАС, недостаточно. В среднем, требуется 3 -4 препарата Тиазидные мочегонные малоэффективны при ХБП 3 -5 и опасны из-за риска уратного криза. Основа лечения – петлевые мочегонные Нифедипин и амлодипин могут усиливать протеинурию и клубочковую гипертензию, их комбинация с препаратами, подавляющими РАС нивелирует этот эффект
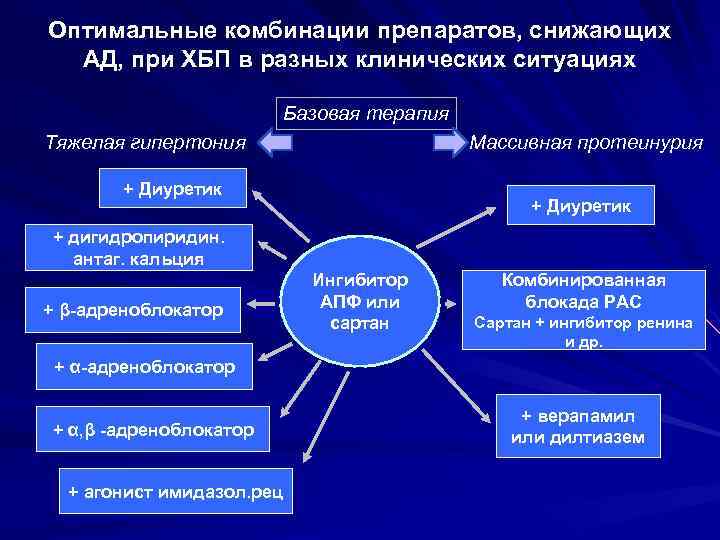
Оптимальные комбинации препаратов, снижающих АД, при ХБП в разных клинических ситуациях Базовая терапия Тяжелая гипертония Массивная протеинурия + Диуретик + дигидропиридин. антаг. кальция + β-адреноблокатор Ингибитор АПФ или сартан Комбинированная блокада РАС Сартан + ингибитор ренина и др. + α-адреноблокатор + α, β -адреноблокатор + агонист имидазол. рец + верапамил или дилтиазем
Основные направления лечения ХБП

Гиперлипидемия при ХБП Встречается у 75 -80% больных, не только при нефротическом синдроме, но и умеренной протеинурии Проявляется не только повышением общ. ХС, ХС ЛПНП, но и триглицеридов Отложение липидов в мезангии и тубулоинтерстиции играет важную роль в прогрессировании ХБП Неблагоприятное влияние гиперлипидемии на риск сердечно-сосудистых осложнений при ХБП выше, чем у людей без заболеваний почек Хуже поддается контролю, чем у людей без ХБП Основа лечения – статины, при необходимости эзетимиб

Гиперурикемия при ХБП Встречается с высокой частотой, которая нарастает по мере снижения функции почек Опасность тиазидов и петлевых мочегонных Связана с серьезными осложнениями: Уратные кризы Камнеобразование Поражение суставов Усугубление АГ, нарушений почечной гемодинамики (клубочковая гипертензия), эндотелиальной дисфункции Ускоренный атеросклероз Показана диета с ограничением пуринов Аллопуринол в умеренной дозе 50 -100 мг/сут. Опасен при ХБП 4 -5
Основные направления лечения ХБП
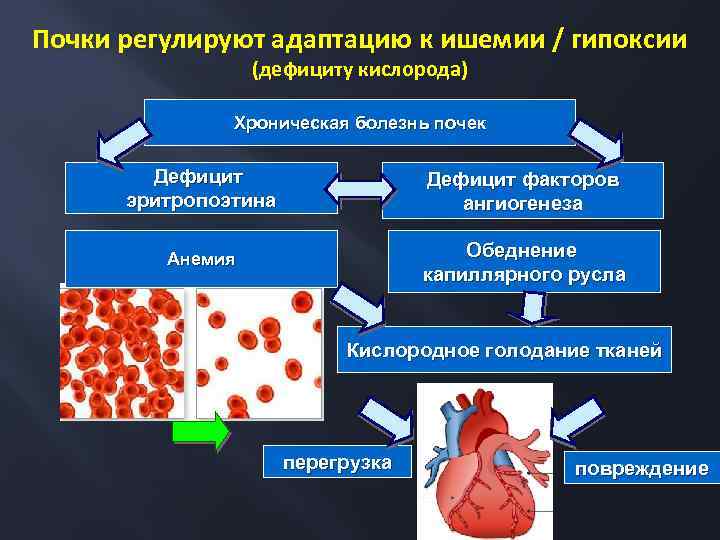
Почки регулируют адаптацию к ишемии / гипоксии (дефициту кислорода) Хроническая болезнь почек Дефицит эритропоэтина Дефицит факторов ангиогенеза Анемия Обеднение капиллярного русла Кислородное голодание тканей перегрузка повреждение

Анемия при ХБП Одно из основных осложнений ХБП Главная причина – дефицит продукции почками эритропоэтина. Однако, как правило, анемия имеет сложный генез Необходимость исследования и коррекции дефицита Железа В 12 Фолиевой кислоты При ХБП 4 -5 препараты железа, назначаемые внутрь, недостаточно эффективны Большинству больных ХБП 4 -5, но нередко и на более ранних стадиях, требуется постоянная поддерживающая терапия препаратами, стимулирующими эритпропоэз Диапазон оптимальных значений гемоглобина при ХБП очень узок – 110 -120 г/л Нередки случаи резистентности к лечению. Роль хронического воспаления
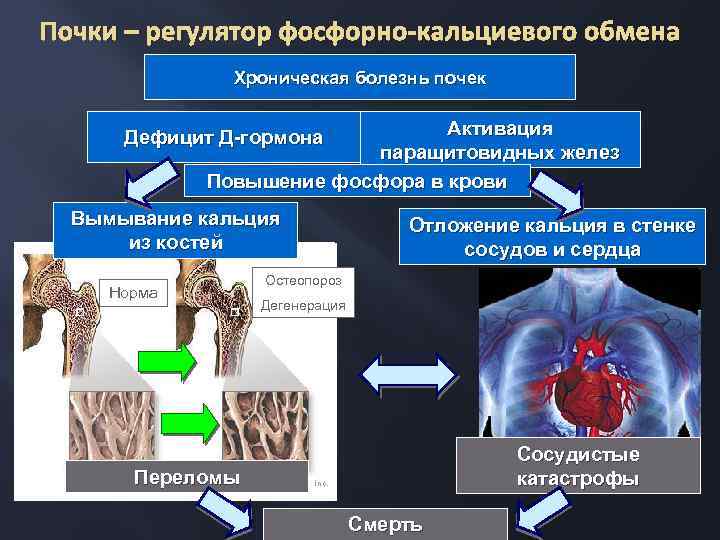
Почки – регулятор фосфорно-кальциевого обмена Хроническая болезнь почек Активация паращитовидных желез Повышение фосфора в крови Дефицит Д-гормона Вымывание кальция из костей Норма Отложение кальция в стенке сосудов и сердца Остеопороз Дегенерация Сосудистые катастрофы Переломы Смерть

Нарушения фосфорно-кальциевого обмена при ХБП Встречаются с высокой частотой при ХБП-3 Б, у большинства больных с ХБП-4, у всех больных с ХБП-5 Связаны с дефицитом активной формы витамина Д 3 (пусковой фактор) Последствия: остеопороз, кальцификация сосудистой стенки и миокарда, систолическая АГ, сердечно-сосудистые осложнения Важность контроля кальция и фосфора крови, начиная с 3 стадии ХБП, при необходимости – уровень ПТГ. Опасность гиперкальциемии. Диета с ограничением фосфора, начиная с 3 Б стадии ХБП Назначение препаратов, связывающих фосфор в кишечнике (карбонат кальция, селективные энтеросорбенты) Заместительная терапия витамином Д 3 Дополнительно: кальцимиметики, хирургическое лечение
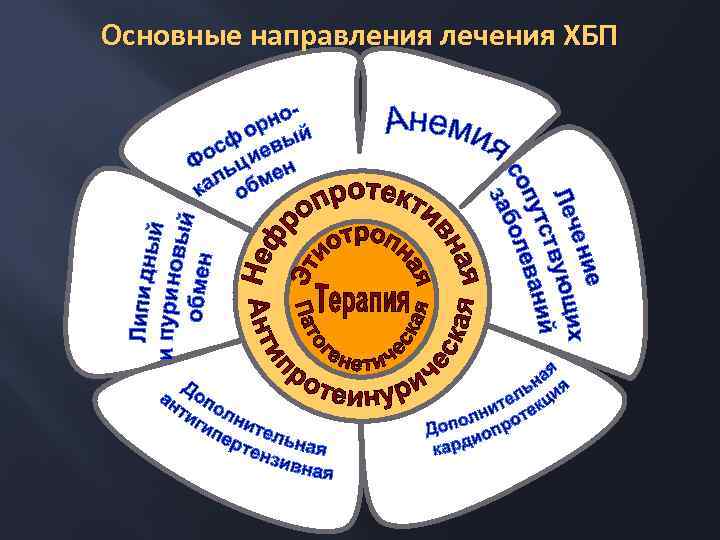
Основные направления лечения ХБП

10 лет концепции ХБП: подводя итоги Критерии диагностики и классификация ХБП вошли в клиническую практику по всему миру, прошли проверку временем, восприняты не только нефрологами, но всем медицинским сообществом Доказана важность определения СКФ, ее связь с дальнейшим прогрессированием ХБП и риском сердечно-сосудистых осложнений Концепция ХБП – важный инструмент для эпидемиологических исследований, которые включают теперь самые ранние стадии, и для планирования развития нефрологической службы. Создаются регистры пациентов с ХБП Произошло смещение акцентов с ЗПТ на задачи нефро/кардиопротекции и нефропрофилактики Разработана новая, более точная и универсальная формула расчета СКФ – CKD-EPI Развитие концепции: разделение 3 стадии на 2 подстадии, индексация по уровню альбуминурии / протеинурии В перспективе: дальнейшая стратификация пациентов с ХБП – с учетом дополнительных факторов риска и генетических особенностей Необходима разработка «линейки» биомаркеров для диагностики и мониторинга не только ОПП, но и ХБП на основании проспективных клинических исследований Требует дальнейшего развития нефропротективная стратегия

Принципы нефропротективной стратегии Диета: 30 -35 ккал/кг Максимальное снижение (в 1, 5 -2 раза) Соль менее 5 г протеинурии/альбуминурии Белок 0, 6 -0, 8 г/кг 120/70≤АД<130/80 мм рт. ст. Отказ от курения Ограничение НПВП ИМТ 20 -24, 9 кг/м 2 Объем талии (м/ж) <102 / 85 Препараты, Альбумин крови >35 г/л подавляющие РАС Холестерин < 5, 2 ммоль/л ХС ЛПНП < 2, 6 ммоль/л Другие ХС общ. /ЛПВП <4 антигипертензивные Hb. A 1 c ≤ 6% Гемоглобин 110 -120 г/л Статины насыщение трансферрина >20% ферритин >100 нг/мл Стимуляторы эритропоэза Кальций 2, 2 -2, 5 ммоль/л Препараты железа Фосфор 0, 75 -1, 4 ммоль/л Фосфат-биндеры Бикарбонат >22 ммоль/л Витамин Д 3 Кальцимиметики
Швецов ХБП Владимир 2013 1.pptx