Хирургическое лечение язвенного колита Язвенный колит – воспалительное






























Язвенный колит.ppt
- Количество слайдов: 49
 Хирургическое лечение язвенного колита Язвенный колит – воспалительное заболевание толстой кишки, характеризующееся геморрагически-гнойным воспалением, главным образом слизистой и подслизистого слоя кишечной стенки с развитием местных и системных осложнений.
Хирургическое лечение язвенного колита Язвенный колит – воспалительное заболевание толстой кишки, характеризующееся геморрагически-гнойным воспалением, главным образом слизистой и подслизистого слоя кишечной стенки с развитием местных и системных осложнений.
 История 1669 г. – «кровавый понос» , неизлеченная дизентерия (Sidenam) 1842 г. – самостоятельное заболевание (К. Рокитанский) 1875 г. - «язвенный колит» (Wilks, Moxon) 1901 г. – колэктомия с илеоректальным анастомозом (Liliental) 1963 г. – хирургия НЯК (А. А. Васильев) 1980 г. Неспецифические колиты (В. Д. Федоров, М. Х. Левитан) 2001 г. Основы колопроктологии (Г. И. Воробьев)
История 1669 г. – «кровавый понос» , неизлеченная дизентерия (Sidenam) 1842 г. – самостоятельное заболевание (К. Рокитанский) 1875 г. - «язвенный колит» (Wilks, Moxon) 1901 г. – колэктомия с илеоректальным анастомозом (Liliental) 1963 г. – хирургия НЯК (А. А. Васильев) 1980 г. Неспецифические колиты (В. Д. Федоров, М. Х. Левитан) 2001 г. Основы колопроктологии (Г. И. Воробьев)
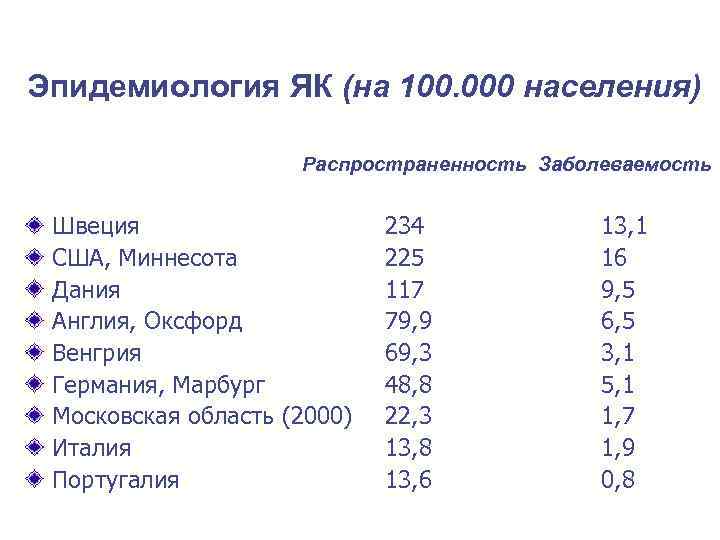
 Эпидемиология ЯК (на 100. 000 населения) Распространенность Заболеваемость Швеция 234 13, 1 США, Миннесота 225 16 Дания 117 9, 5 Англия, Оксфорд 79, 9 6, 5 Венгрия 69, 3 3, 1 Германия, Марбург 48, 8 5, 1 Московская область (2000) 22, 3 1, 7 Италия 13, 8 1, 9 Португалия 13, 6 0, 8
Эпидемиология ЯК (на 100. 000 населения) Распространенность Заболеваемость Швеция 234 13, 1 США, Миннесота 225 16 Дания 117 9, 5 Англия, Оксфорд 79, 9 6, 5 Венгрия 69, 3 3, 1 Германия, Марбург 48, 8 5, 1 Московская область (2000) 22, 3 1, 7 Италия 13, 8 1, 9 Португалия 13, 6 0, 8
 Проблемы лечения ЯК Несмотря на применение современных медикаментозных схем лечения ЯК (5 -АСА, системные и топические гормоны, циклоспорин) до 30% пациентов со средне-тяжелыми и тяжелыми формами нуждаются в колэктомии. (D. Sachar, 2000) Частота развития осложнений Кишечное кровотечение 4, 5% (Robert J. H. , 1990) Токсическая дилятация и перфорация 6% (Hurst R. D. , 1995)
Проблемы лечения ЯК Несмотря на применение современных медикаментозных схем лечения ЯК (5 -АСА, системные и топические гормоны, циклоспорин) до 30% пациентов со средне-тяжелыми и тяжелыми формами нуждаются в колэктомии. (D. Sachar, 2000) Частота развития осложнений Кишечное кровотечение 4, 5% (Robert J. H. , 1990) Токсическая дилятация и перфорация 6% (Hurst R. D. , 1995)
 Летальность при язвенном колите Летальность при неосложненных формах заболевания (операции при неэффективности консервативной терапии) 1, 4 -3, 2% (Dozois R. R. , 2000) Летальность при осложнениях ЯК Кровотечение 8 -12% (Hurst R. D. , 1995) Токсическая дилятация 15 -26% (Heppel J. , 1996) Перфорация 50 -60% (Greenstein A. J. , 1985)
Летальность при язвенном колите Летальность при неосложненных формах заболевания (операции при неэффективности консервативной терапии) 1, 4 -3, 2% (Dozois R. R. , 2000) Летальность при осложнениях ЯК Кровотечение 8 -12% (Hurst R. D. , 1995) Токсическая дилятация 15 -26% (Heppel J. , 1996) Перфорация 50 -60% (Greenstein A. J. , 1985)
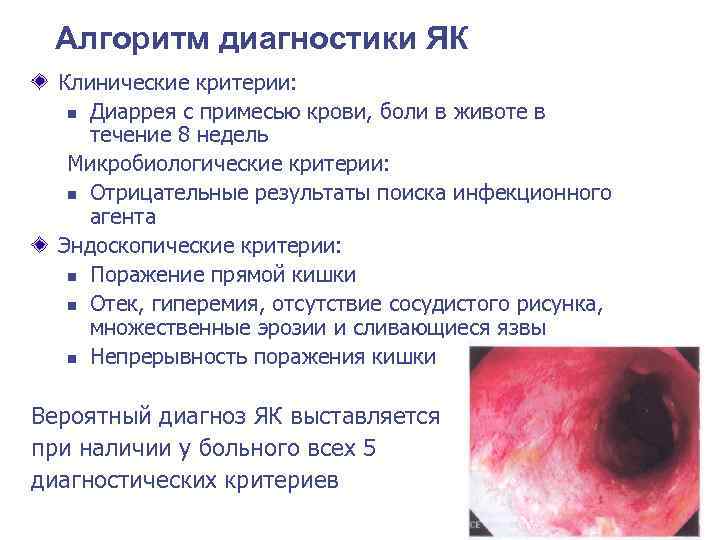
 Алгоритм диагностики ЯК Клинические критерии: n Диаррея с примесью крови, боли в животе в течение 8 недель Микробиологические критерии: n Отрицательные результаты поиска инфекционного агента Эндоскопические критерии: n Поражение прямой кишки n Отек, гиперемия, отсутствие сосудистого рисунка, множественные эрозии и сливающиеся язвы n Непрерывность поражения кишки Вероятный диагноз ЯК выставляется при наличии у больного всех 5 диагностических критериев
Алгоритм диагностики ЯК Клинические критерии: n Диаррея с примесью крови, боли в животе в течение 8 недель Микробиологические критерии: n Отрицательные результаты поиска инфекционного агента Эндоскопические критерии: n Поражение прямой кишки n Отек, гиперемия, отсутствие сосудистого рисунка, множественные эрозии и сливающиеся язвы n Непрерывность поражения кишки Вероятный диагноз ЯК выставляется при наличии у больного всех 5 диагностических критериев
 Морфологические изменения в толстой кишке при язвенном колите Воспалительная инфильтрация чаще в слизистой и подслизистой основе Значительное полнокровие, небольшой отек Лимф. гиперплазия в поверхност. слоях Крипт-абсцессы – часто Секреция слизи нарушена значительно Метаплазия панетовских клеток – часто Саркоидные гранулемы отсутствуют Щелевидные язвы отсутствуют Дисплазия эпителия при хроническом течении заболевания
Морфологические изменения в толстой кишке при язвенном колите Воспалительная инфильтрация чаще в слизистой и подслизистой основе Значительное полнокровие, небольшой отек Лимф. гиперплазия в поверхност. слоях Крипт-абсцессы – часто Секреция слизи нарушена значительно Метаплазия панетовских клеток – часто Саркоидные гранулемы отсутствуют Щелевидные язвы отсутствуют Дисплазия эпителия при хроническом течении заболевания
 Классификация ЯК По распространенности воспалительного процесса: проктосигмоидит, левосторонний колит, субтотальный колит, тотальное поражение. По тяжести клинико-эндоскопических проявлений: Легкий, средне-тяжелый, тяжелый. По характеру течения: Острый, хронический рецидивирующий, хронический непрерывный.
Классификация ЯК По распространенности воспалительного процесса: проктосигмоидит, левосторонний колит, субтотальный колит, тотальное поражение. По тяжести клинико-эндоскопических проявлений: Легкий, средне-тяжелый, тяжелый. По характеру течения: Острый, хронический рецидивирующий, хронический непрерывный.
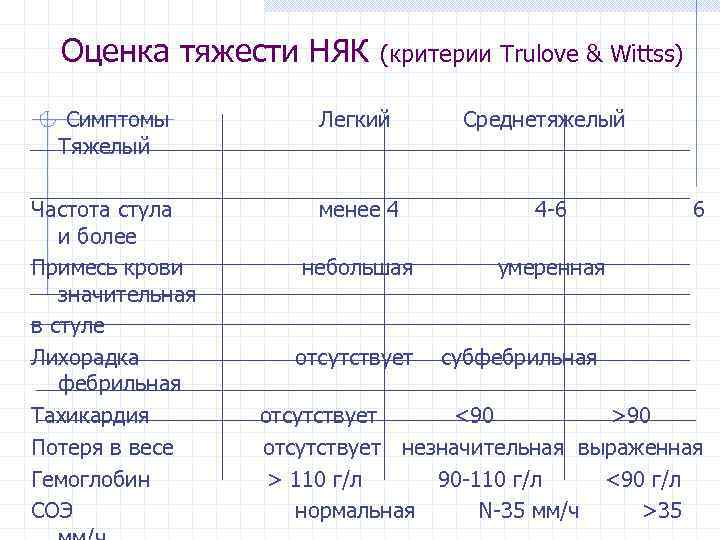
 Оценка тяжести НЯК (критерии Trulove & Wittss) Симптомы Легкий Среднетяжелый Тяжелый Частота стула менее 4 4 -6 6 и более Примесь крови небольшая умеренная значительная в стуле Лихорадка отсутствует субфебрильная Тахикардия отсутствует <90 >90 Потеря в весе отсутствует незначительная выраженная Гемоглобин > 110 г/л 90 -110 г/л <90 г/л СОЭ нормальная N-35 мм/ч >35
Оценка тяжести НЯК (критерии Trulove & Wittss) Симптомы Легкий Среднетяжелый Тяжелый Частота стула менее 4 4 -6 6 и более Примесь крови небольшая умеренная значительная в стуле Лихорадка отсутствует субфебрильная Тахикардия отсутствует <90 >90 Потеря в весе отсутствует незначительная выраженная Гемоглобин > 110 г/л 90 -110 г/л <90 г/л СОЭ нормальная N-35 мм/ч >35
 Осложнения ЯК Кишечные n Кишечное кровотечение – 4, 5% n Токсическая дилятация – 4% n Перфорация толстой кишки – 2% n Малигнизация (при анамнезе более 15 лет – до 10%) Внекишечные проявления n Поражения печени до 30% (первично склерозирующий холангит – 3%) n Острая артропатия – 15% n Эписклерит – 5 -8% n Узловатая эритема – 2 -4% n Гангренозная пиодермия – 1 -2%
Осложнения ЯК Кишечные n Кишечное кровотечение – 4, 5% n Токсическая дилятация – 4% n Перфорация толстой кишки – 2% n Малигнизация (при анамнезе более 15 лет – до 10%) Внекишечные проявления n Поражения печени до 30% (первично склерозирующий холангит – 3%) n Острая артропатия – 15% n Эписклерит – 5 -8% n Узловатая эритема – 2 -4% n Гангренозная пиодермия – 1 -2%
 Консервативное лечение (системное и местное) Препараты 5 -аминосалициловой кислоты (сульфасалазин, салофальк, пентаса) Кортикостероиды (преднизолон, метилпреднизолон, гидрокортизон) Иммуномодуляторы (азатиоприн, 6 - меркаптопурин, циклоспорин, метотрексат) Антибиотики (цефалоспорины, метронидазол, ванкомицин) Спазмолитики, вазелиновое масло, корреция дисбиоза Антидепрессанты (эглонил, просульпин)
Консервативное лечение (системное и местное) Препараты 5 -аминосалициловой кислоты (сульфасалазин, салофальк, пентаса) Кортикостероиды (преднизолон, метилпреднизолон, гидрокортизон) Иммуномодуляторы (азатиоприн, 6 - меркаптопурин, циклоспорин, метотрексат) Антибиотики (цефалоспорины, метронидазол, ванкомицин) Спазмолитики, вазелиновое масло, корреция дисбиоза Антидепрессанты (эглонил, просульпин)
 Резистентные формы язвенного колита – клинические формы заболевания, не поддающиеся современной медикаментозной терапии (гормонорезистентная, гормонозависимая), но без признаков кишечных осложнений заболевания. Осложненные формы язвенного колита – кишечное кровотечение, токсическая дилятация ободочной кишки, перфорация толстой кишки.
Резистентные формы язвенного колита – клинические формы заболевания, не поддающиеся современной медикаментозной терапии (гормонорезистентная, гормонозависимая), но без признаков кишечных осложнений заболевания. Осложненные формы язвенного колита – кишечное кровотечение, токсическая дилятация ободочной кишки, перфорация толстой кишки.
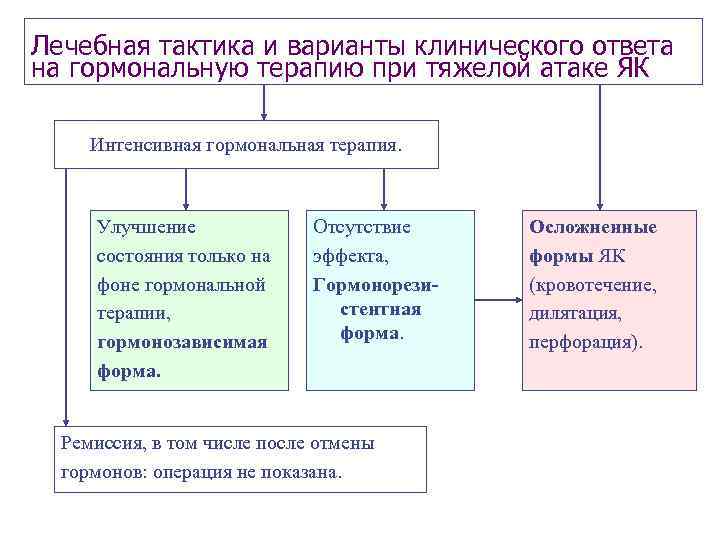
 Лечебная тактика и варианты клинического ответа на гормональную терапию при тяжелой атаке ЯК Интенсивная гормональная терапия. Улучшение Отсутствие Осложненные состояния только на эффекта, формы ЯК фоне гормональной Гормонорези- (кровотечение, терапии, стентная дилятация, гормонозависимая форма. перфорация). форма. Ремиссия, в том числе после отмены гормонов: операция не показана.
Лечебная тактика и варианты клинического ответа на гормональную терапию при тяжелой атаке ЯК Интенсивная гормональная терапия. Улучшение Отсутствие Осложненные состояния только на эффекта, формы ЯК фоне гормональной Гормонорези- (кровотечение, терапии, стентная дилятация, гормонозависимая форма. перфорация). форма. Ремиссия, в том числе после отмены гормонов: операция не показана.
 Показания к хирургическому вмешательству при ЯК Неэффективность консервативного лечения (резистентные формы) Осложнения язвенного колита Рак на фоне язвенного колита
Показания к хирургическому вмешательству при ЯК Неэффективность консервативного лечения (резистентные формы) Осложнения язвенного колита Рак на фоне язвенного колита
 Плановые операции Основные проблемы констатация неэффективности консервативного лечения срок выполнения операции хирургическая тактика
Плановые операции Основные проблемы констатация неэффективности консервативного лечения срок выполнения операции хирургическая тактика
 Схема интенсивной терапии при тяжелой атаке язвенного колита Адекватная гормональная терапия (преднизолон 2 мг/кг либо гидрокортизон 10 мг/кг парентерально); Инфузионная терапия (кристаллоиды 50 мл/кг/сут, коллоидные растворы (полиглюкин, гелофузин) 20 мл/кг/сут под контролем ОЦК, диуреза); Коррекция гипопротеинемии (свежезамороженная плазма, альбумин 10%, протеин 10% - 10 мл/кг/сут); Коррекция электролитных расстройств (хлористый калий 200 мг/кг/сут, хлористый кальций 50 мг/кг/сут); Антибактериальная терапия (1 ряд - метронидазол в/в 1, 5 г, цефазолин 4 г, 2 ряд ципрофлоксацин 200
Схема интенсивной терапии при тяжелой атаке язвенного колита Адекватная гормональная терапия (преднизолон 2 мг/кг либо гидрокортизон 10 мг/кг парентерально); Инфузионная терапия (кристаллоиды 50 мл/кг/сут, коллоидные растворы (полиглюкин, гелофузин) 20 мл/кг/сут под контролем ОЦК, диуреза); Коррекция гипопротеинемии (свежезамороженная плазма, альбумин 10%, протеин 10% - 10 мл/кг/сут); Коррекция электролитных расстройств (хлористый калий 200 мг/кг/сут, хлористый кальций 50 мг/кг/сут); Антибактериальная терапия (1 ряд - метронидазол в/в 1, 5 г, цефазолин 4 г, 2 ряд ципрофлоксацин 200
 Критерии резистентности к терапии Метаболические нарушения снижение массы тела более 20% электролитные нарушения (калий плазмы ниже 3, 5 ммоль/л) гемоглобин менее 90 г/л гематокрит менее 25% общий белок менее 60 г/л (альбумины менее 30 г/л) артериальная гипотензия Кишечная симптоматика • Частый жидкий стул с примесью крови более 6 -8 раз в сутки Интоксикация • Стойкая гипертермия, бактериемия
Критерии резистентности к терапии Метаболические нарушения снижение массы тела более 20% электролитные нарушения (калий плазмы ниже 3, 5 ммоль/л) гемоглобин менее 90 г/л гематокрит менее 25% общий белок менее 60 г/л (альбумины менее 30 г/л) артериальная гипотензия Кишечная симптоматика • Частый жидкий стул с примесью крови более 6 -8 раз в сутки Интоксикация • Стойкая гипертермия, бактериемия
 Показания к операции при резистентных формах ЯК I. Гормонорезистентная форма. Отсутствие эффекта консервативной терапии в течение 2 -3 недель: нарастание кишечной симптоматики и метаболических нарушений. II. Гормонозависимая форма. Необходимость длительного (6 и более месяцев) приема глюкокортикоидов для контроля кишечной симптоматики: развитие побочных эффектов гормонов – снижение массы тела, остеопороз, патологические переломы, стероидный диабет.
Показания к операции при резистентных формах ЯК I. Гормонорезистентная форма. Отсутствие эффекта консервативной терапии в течение 2 -3 недель: нарастание кишечной симптоматики и метаболических нарушений. II. Гормонозависимая форма. Необходимость длительного (6 и более месяцев) приема глюкокортикоидов для контроля кишечной симптоматики: развитие побочных эффектов гормонов – снижение массы тела, остеопороз, патологические переломы, стероидный диабет.
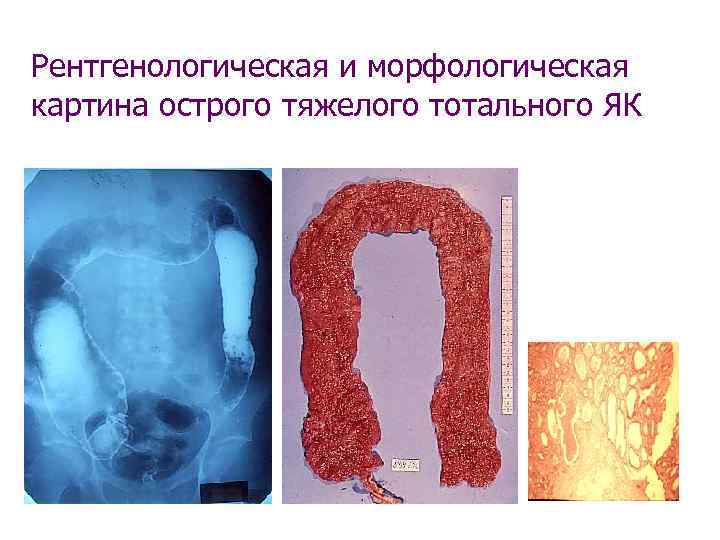
 Рентгенологическая и морфологическая картина острого тяжелого тотального ЯК
Рентгенологическая и морфологическая картина острого тяжелого тотального ЯК
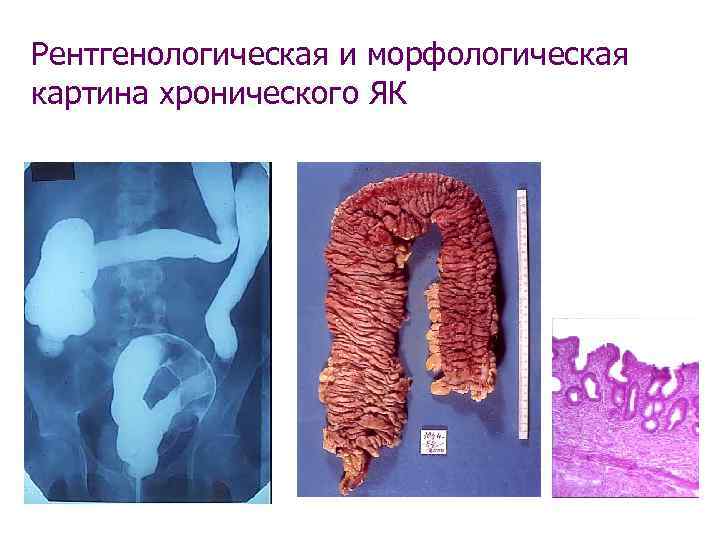
 Рентгенологическая и морфологическая картина хронического ЯК
Рентгенологическая и морфологическая картина хронического ЯК
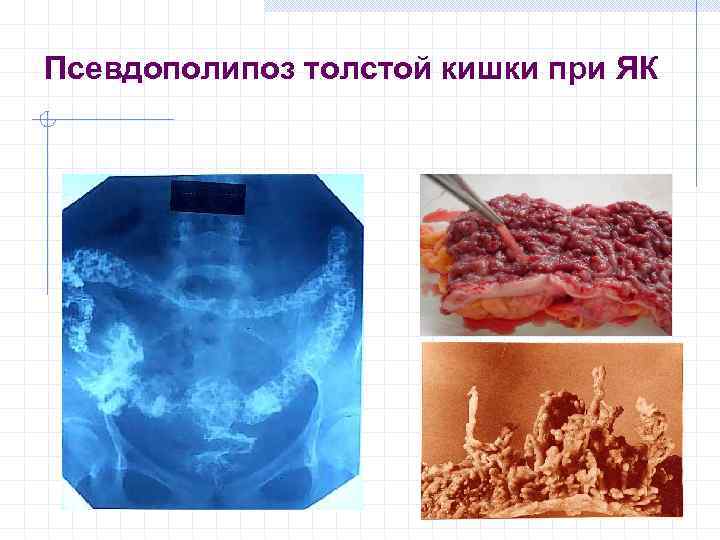
 Псевдополипоз толстой кишки при ЯК
Псевдополипоз толстой кишки при ЯК
 Показания к операции: кишечные осложнения язвенного колита Кишечное кровотечение Токсическая дилятация ободочной кишки Перфорация толстой кишки
Показания к операции: кишечные осложнения язвенного колита Кишечное кровотечение Токсическая дилятация ободочной кишки Перфорация толстой кишки
 Причины развития осложнений ЯК Объективные Молниеносная форма колита Резистентность к проводимой комплексной консервативной терапии (в т. ч. преднизолон 2 мг/кг/сут) Субъективные Несвоевременное установление диагноза Недостаточная консервативная терапия Неадекватная оценка состояния пациента, проведение инвазивных методов обследования (колоноскопия, ирригоскопия)
Причины развития осложнений ЯК Объективные Молниеносная форма колита Резистентность к проводимой комплексной консервативной терапии (в т. ч. преднизолон 2 мг/кг/сут) Субъективные Несвоевременное установление диагноза Недостаточная консервативная терапия Неадекватная оценка состояния пациента, проведение инвазивных методов обследования (колоноскопия, ирригоскопия)
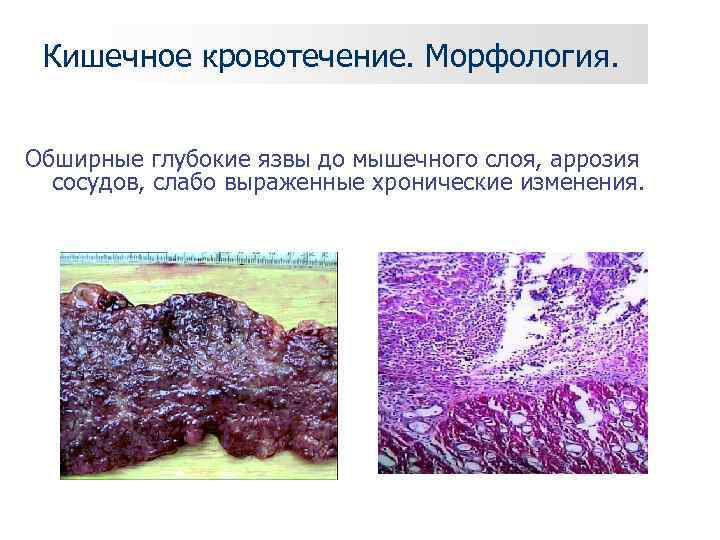
 Кишечное кровотечение. Морфология. Обширные глубокие язвы до мышечного слоя, аррозия сосудов, слабо выраженные хронические изменения.
Кишечное кровотечение. Морфология. Обширные глубокие язвы до мышечного слоя, аррозия сосудов, слабо выраженные хронические изменения.
 Кишечное кровотечение Диагностика: контроль гемоглобина, гематокрита, динамическая сцинтиграфия, мониторинг гемодинамики, контроль объема каловых масс. Тактика лечения: массивная гормональная терапия (преднизолон 2 мг/кг/сут), гемотрансфузии (500, 0 мл эритроцитарной массы/сут) • Показания к операции: потеря более 100 мл крови в сутки, отсутствие положительной динамики гемоглобина на фоне гемотрансфузии в течение 48 часов, гипотония.
Кишечное кровотечение Диагностика: контроль гемоглобина, гематокрита, динамическая сцинтиграфия, мониторинг гемодинамики, контроль объема каловых масс. Тактика лечения: массивная гормональная терапия (преднизолон 2 мг/кг/сут), гемотрансфузии (500, 0 мл эритроцитарной массы/сут) • Показания к операции: потеря более 100 мл крови в сутки, отсутствие положительной динамики гемоглобина на фоне гемотрансфузии в течение 48 часов, гипотония.
 Объем кровопотери как критерий отбора больных к операции
Объем кровопотери как критерий отбора больных к операции
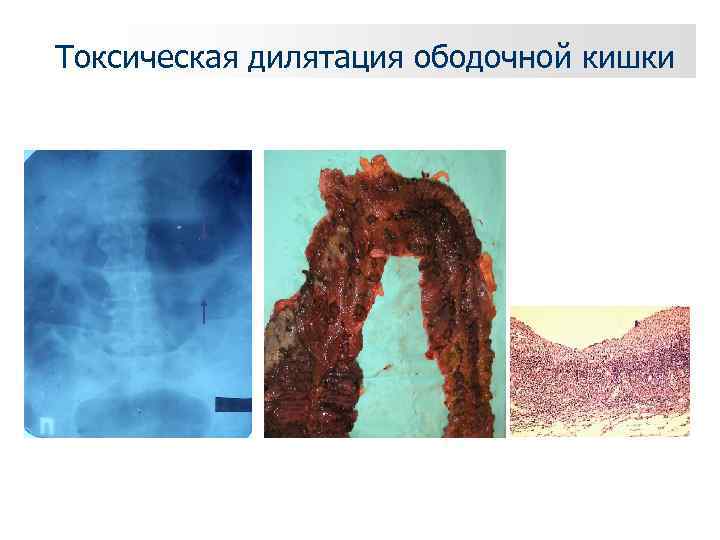
 Токсическая дилятация ободочной кишки
Токсическая дилятация ободочной кишки
 Токсическая дилятация ободочной кишки Диагностика: динамическая рентгенография органов брюшной полости (контроль степени расширения ободочной кишки). Тактика лечения: массивная гормональная терапия (преднизолон 2 мг/кг/сут), введение белковых препаратов, эндоскопическая декомпрессия толстой кишки. • Показания к операции: расширение ободочной кишки более 9 см при неэффективности декомпрессии, рецидив токсической дилятации, невозможность исключить прикрытую перфорацию.
Токсическая дилятация ободочной кишки Диагностика: динамическая рентгенография органов брюшной полости (контроль степени расширения ободочной кишки). Тактика лечения: массивная гормональная терапия (преднизолон 2 мг/кг/сут), введение белковых препаратов, эндоскопическая декомпрессия толстой кишки. • Показания к операции: расширение ободочной кишки более 9 см при неэффективности декомпрессии, рецидив токсической дилятации, невозможность исключить прикрытую перфорацию.
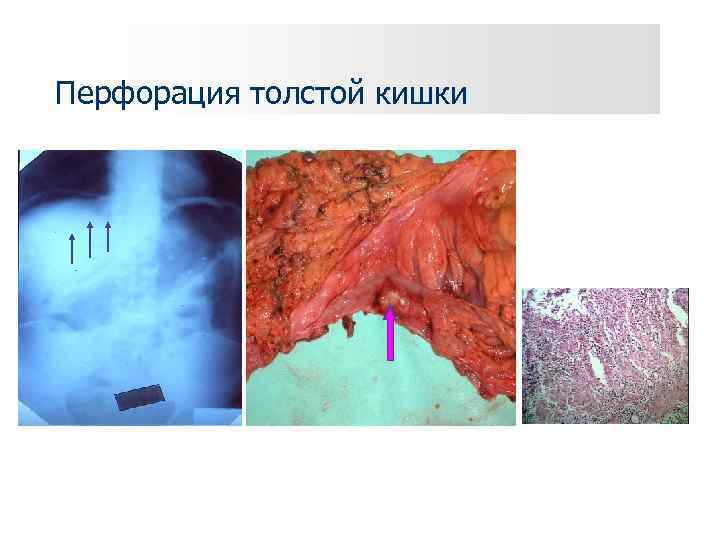
 Перфорация толстой кишки
Перфорация толстой кишки
 Перфорация толстой кишки Диагностика: динамическая рентгеноскопия (графия) брюшной полости, наличие пневоперитонеума, нарастание перитонеальных симптомов. Тактика лечения: хирургическая + массивная инфузионная терапия, коррекция гипоальбуминемии, гормонотерапия. • Показания к операции: подозрение на перфорацию толстой кишки является абсолютным показанием к операции.
Перфорация толстой кишки Диагностика: динамическая рентгеноскопия (графия) брюшной полости, наличие пневоперитонеума, нарастание перитонеальных симптомов. Тактика лечения: хирургическая + массивная инфузионная терапия, коррекция гипоальбуминемии, гормонотерапия. • Показания к операции: подозрение на перфорацию толстой кишки является абсолютным показанием к операции.
 Выбор метода оперативного вмешательства при язвенном колите Операции с сохранением прямой кишки на первом этапе (субтотальная резекция ободочной кишки, колэктомия) Критерии выбора: возможность формирования илеоректального анастомоза в один или два этапа; выраженные метаболические нарушения. Операции с одномоментным удалением прямой кишки (колэктомия с брюшно-анальной резекцией прямой кишки) Критерии выбора: опасность прямокишечного кровотечения; множественные воспалительные полипы, стриктура прямой кишки; дисплазия слизистой оболочки.
Выбор метода оперативного вмешательства при язвенном колите Операции с сохранением прямой кишки на первом этапе (субтотальная резекция ободочной кишки, колэктомия) Критерии выбора: возможность формирования илеоректального анастомоза в один или два этапа; выраженные метаболические нарушения. Операции с одномоментным удалением прямой кишки (колэктомия с брюшно-анальной резекцией прямой кишки) Критерии выбора: опасность прямокишечного кровотечения; множественные воспалительные полипы, стриктура прямой кишки; дисплазия слизистой оболочки.
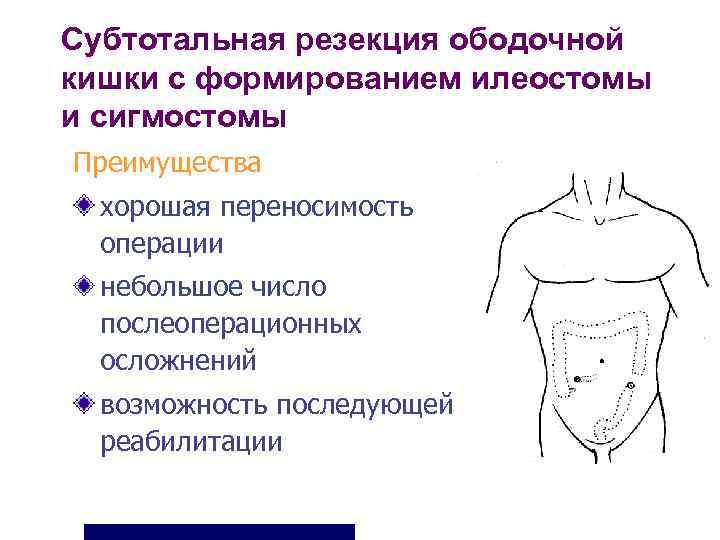
 Субтотальная резекция ободочной кишки с формированием илеостомы и сигмостомы Преимущества хорошая переносимость операции небольшое число послеоперационных осложнений возможность последующей реабилитации
Субтотальная резекция ободочной кишки с формированием илеостомы и сигмостомы Преимущества хорошая переносимость операции небольшое число послеоперационных осложнений возможность последующей реабилитации
 Техника оперативного вмешательства Лапаротомия - тщательный гемостаз. Выпот - посев микрофлоры, дренирование брюшной полости не менее 3 -5 суток. Принцип “некасания” пораженной кишки. Полнокровие тканей – необходима перевязка всех пересекаемых образований Лигирование брыжейки с сохранением НБА. Пересечение тонкой кишки у перехода в слепую кишку. Дополнительная фиксация стомы со стороны брюшной полости. Ушивание всех дефектов брюшины, формирование латеральных каналов.
Техника оперативного вмешательства Лапаротомия - тщательный гемостаз. Выпот - посев микрофлоры, дренирование брюшной полости не менее 3 -5 суток. Принцип “некасания” пораженной кишки. Полнокровие тканей – необходима перевязка всех пересекаемых образований Лигирование брыжейки с сохранением НБА. Пересечение тонкой кишки у перехода в слепую кишку. Дополнительная фиксация стомы со стороны брюшной полости. Ушивание всех дефектов брюшины, формирование латеральных каналов.
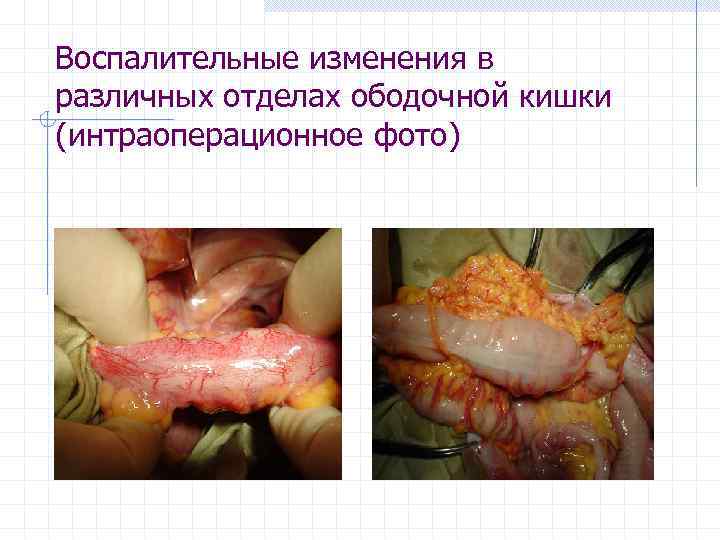
 Воспалительные изменения в различных отделах ободочной кишки (интраоперационное фото)
Воспалительные изменения в различных отделах ободочной кишки (интраоперационное фото)
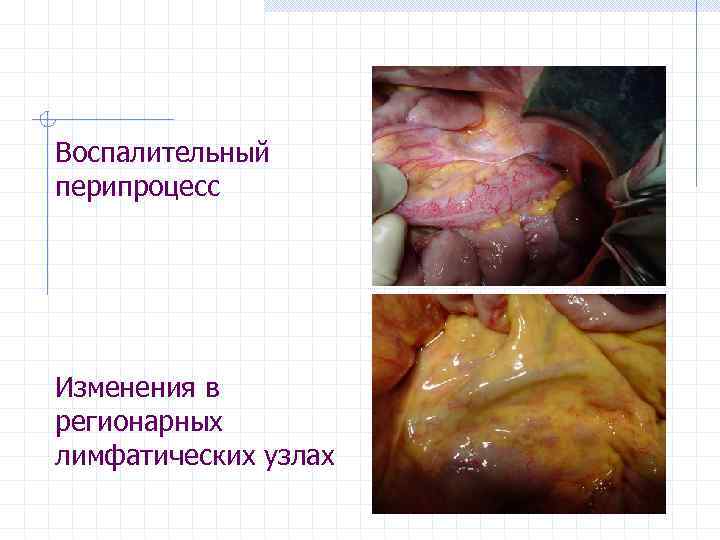
 Воспалительный перипроцесс Изменения в регионарных лимфатических узлах
Воспалительный перипроцесс Изменения в регионарных лимфатических узлах
 Субтотальная резекция ободочной кишки с формированием илеосомы и сигмостомы Возможные проблемы ближайшего послеоперационного периода : Кровотечение (5%) перфорация отключенной сигмовидной кишки (2%) отдалённого послеоперационного периода : хронически-непрерывный проктит (35 -40%) стриктура отключенной кишки (20 -25%) Малигнизация (2 -3%)
Субтотальная резекция ободочной кишки с формированием илеосомы и сигмостомы Возможные проблемы ближайшего послеоперационного периода : Кровотечение (5%) перфорация отключенной сигмовидной кишки (2%) отдалённого послеоперационного периода : хронически-непрерывный проктит (35 -40%) стриктура отключенной кишки (20 -25%) Малигнизация (2 -3%)
 Местная терапия отключенной прямой кишки после субтотальной резекции ободочной кишки Санация (проточное промывание) через сигмостому антисептическими и вяжущими растворами (фурацилин, отвары трав); Свечи (преднизолон 10 мг, метронидазол 250 мг, салофальк 250 мг); Микроклизмы (преднизолон 30 мг, гидрокортизон 125 мг, , метрогил 500 мг, «гипозоль» .
Местная терапия отключенной прямой кишки после субтотальной резекции ободочной кишки Санация (проточное промывание) через сигмостому антисептическими и вяжущими растворами (фурацилин, отвары трав); Свечи (преднизолон 10 мг, метронидазол 250 мг, салофальк 250 мг); Микроклизмы (преднизолон 30 мг, гидрокортизон 125 мг, , метрогил 500 мг, «гипозоль» .
 Повторные операции после субтотальной резекции ободочной кишки с илеостомой Формирование илеоректального анастомоза Показания: ремиссия проктита, отсутствие дисплазии, сохранение резервуарной функции прямой кишки и функции запирательного аппарата Брюшно-анальная резекция прямой кишки с сохранением илеостомы Показания: непрерывный проктит, резистентный к местной гормональной терапии, формирование стриктуры прямой кишки, дисплазия слизистой оболочки. Брюшно-анальная резекция прямой кишки с формированием илеорезервуара Показание: улучшение качества жизни после удаления прямой кишки.
Повторные операции после субтотальной резекции ободочной кишки с илеостомой Формирование илеоректального анастомоза Показания: ремиссия проктита, отсутствие дисплазии, сохранение резервуарной функции прямой кишки и функции запирательного аппарата Брюшно-анальная резекция прямой кишки с сохранением илеостомы Показания: непрерывный проктит, резистентный к местной гормональной терапии, формирование стриктуры прямой кишки, дисплазия слизистой оболочки. Брюшно-анальная резекция прямой кишки с формированием илеорезервуара Показание: улучшение качества жизни после удаления прямой кишки.
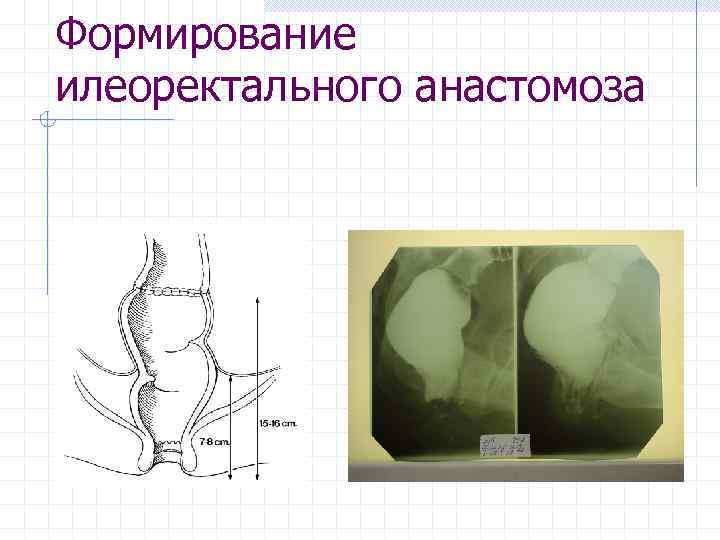
 Формирование илеоректального анастомоза
Формирование илеоректального анастомоза
 Формирование тонкокишечных резервуаров Тип резевуара - первичные - отсроченные J-образные, S-образные, W-образные Показание: улучшение качества жизни Противопоказания: - наличие тяжелых метаболических расстройств - возраст больных старше 50 лет - неблагоприятные анатомические условия кровоснабжения тонкой кишки Поздние осложнения резервуит инконтиненция стриктура илеоанального анастомоза илеовагинальный свищ малигнизация
Формирование тонкокишечных резервуаров Тип резевуара - первичные - отсроченные J-образные, S-образные, W-образные Показание: улучшение качества жизни Противопоказания: - наличие тяжелых метаболических расстройств - возраст больных старше 50 лет - неблагоприятные анатомические условия кровоснабжения тонкой кишки Поздние осложнения резервуит инконтиненция стриктура илеоанального анастомоза илеовагинальный свищ малигнизация
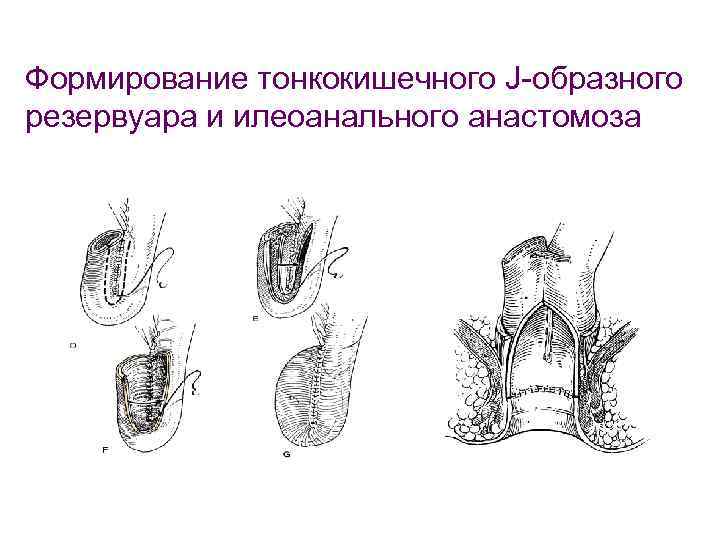
 Формирование тонкокишечного J-образного резервуара и илеоанального анастомоза
Формирование тонкокишечного J-образного резервуара и илеоанального анастомоза
 Виды операций при язвенном колите В настоящее время доказана неэффективность следующих операций Илеостомия с сохранением толстой кишки Сегментарная резекция ободочной кишки Гемиколэктомия Резекция терминального отдела тонкой кишки (по поводу ретроградного илеита)
Виды операций при язвенном колите В настоящее время доказана неэффективность следующих операций Илеостомия с сохранением толстой кишки Сегментарная резекция ободочной кишки Гемиколэктомия Резекция терминального отдела тонкой кишки (по поводу ретроградного илеита)
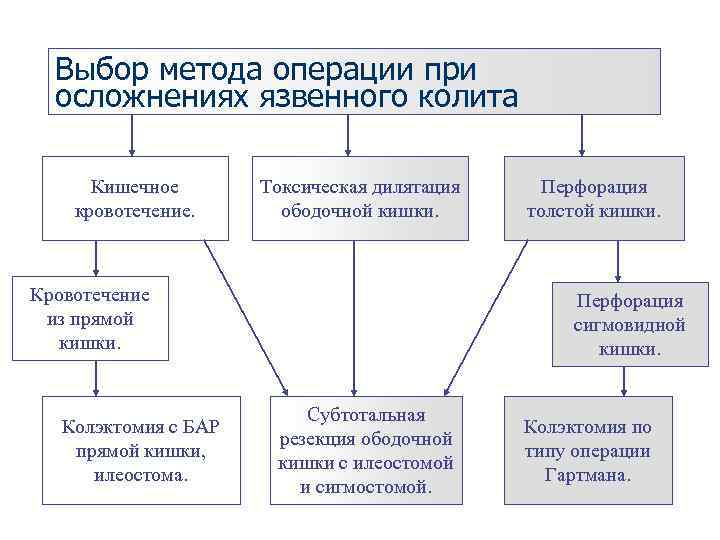
 Выбор метода операции при осложнениях язвенного колита Кишечное Токсическая дилятация Перфорация кровотечение. ободочной кишки. толстой кишки. Кровотечение Перфорация из прямой сигмовидной кишки. Субтотальная Колэктомия с БАР Колэктомия по резекция ободочной прямой кишки, типу операции кишки с илеостомой илеостома. Гартмана. и сигмостомой.
Выбор метода операции при осложнениях язвенного колита Кишечное Токсическая дилятация Перфорация кровотечение. ободочной кишки. толстой кишки. Кровотечение Перфорация из прямой сигмовидной кишки. Субтотальная Колэктомия с БАР Колэктомия по резекция ободочной прямой кишки, типу операции кишки с илеостомой илеостома. Гартмана. и сигмостомой.
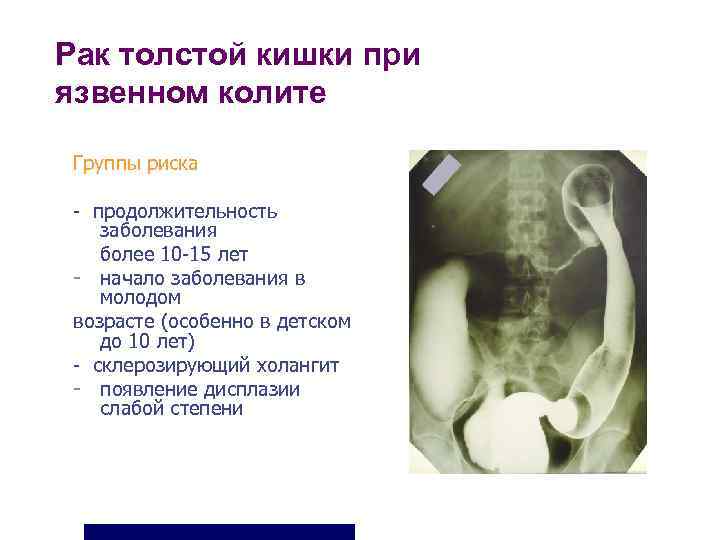
 Рак толстой кишки при язвенном колите Группы риска - продолжительность заболевания более 10 -15 лет - начало заболевания в молодом возрасте (особенно в детском до 10 лет) - склерозирующий холангит - появление дисплазии слабой степени
Рак толстой кишки при язвенном колите Группы риска - продолжительность заболевания более 10 -15 лет - начало заболевания в молодом возрасте (особенно в детском до 10 лет) - склерозирующий холангит - появление дисплазии слабой степени
 Рак толстой кишки при язвенном колите Особенности опухолевого процесса: мультицентрический рост опухоли тотальное поражение кишки Преимущественно эндофитный характер роста
Рак толстой кишки при язвенном колите Особенности опухолевого процесса: мультицентрический рост опухоли тотальное поражение кишки Преимущественно эндофитный характер роста
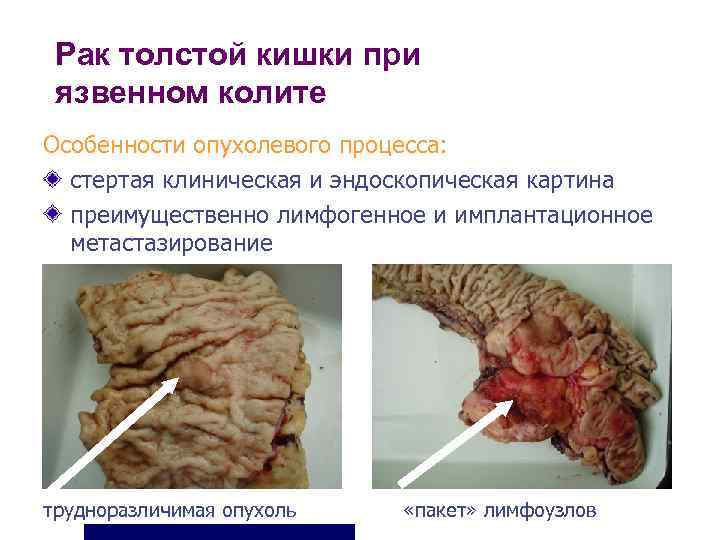
 Рак толстой кишки при язвенном колите Особенности опухолевого процесса: стертая клиническая и эндоскопическая картина преимущественно лимфогенное и имплантационное метастазирование трудноразличимая опухоль «пакет» лимфоузлов
Рак толстой кишки при язвенном колите Особенности опухолевого процесса: стертая клиническая и эндоскопическая картина преимущественно лимфогенное и имплантационное метастазирование трудноразличимая опухоль «пакет» лимфоузлов
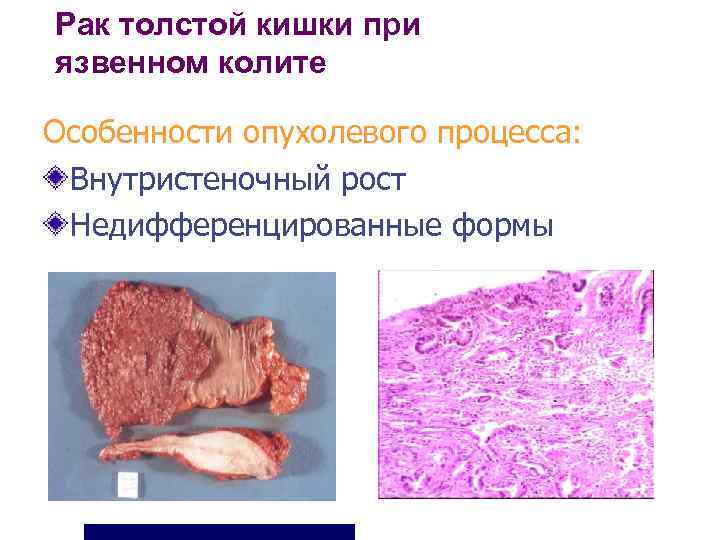
 Рак толстой кишки при язвенном колите Особенности опухолевого процесса: Внутристеночный рост Недифференцированные формы
Рак толстой кишки при язвенном колите Особенности опухолевого процесса: Внутристеночный рост Недифференцированные формы
 Хирургическое лечение рака толстой кишки на фоне ЯК Операция выбора – тотальное удаление толстой кишки (колпроктэктомия, колэктомия с брюшно- анальной резекцией прямой кишки). Проведение адъювантной химиотерапии. При нерезектабельности симптоматическая операция – формирование двуствольной илеостомы.
Хирургическое лечение рака толстой кишки на фоне ЯК Операция выбора – тотальное удаление толстой кишки (колпроктэктомия, колэктомия с брюшно- анальной резекцией прямой кишки). Проведение адъювантной химиотерапии. При нерезектабельности симптоматическая операция – формирование двуствольной илеостомы.
 Рак толстой кишки при язвенном колите в 25% случаев при выявлении рака наблюдается генерализация процесса Низкие показатели 5 -летней выживаемости (10 -30%) Вторичная профилактика ежегодная диспансеризация с колоноскопией и множественной биопсией слизистой оболочки толстой кишки (в том числе при отсутствии клинических и эндоскопических признаков обострения)
Рак толстой кишки при язвенном колите в 25% случаев при выявлении рака наблюдается генерализация процесса Низкие показатели 5 -летней выживаемости (10 -30%) Вторичная профилактика ежегодная диспансеризация с колоноскопией и множественной биопсией слизистой оболочки толстой кишки (в том числе при отсутствии клинических и эндоскопических признаков обострения)

