Курснты печень н 2012.ppt
- Количество слайдов: 122

Хирургическое и комбинированное лечение метастатического рака печени Д. м. н. , проф. И. В. Сагайдак Российский Онкологический Научный Центр им. Н. Н. Блохина РАМН Москва, 2012 г.

Всего оперировано 1585 851 Колоректальные метастазы 315 297 122 ПРП Неколоректальные метастазы Прочие

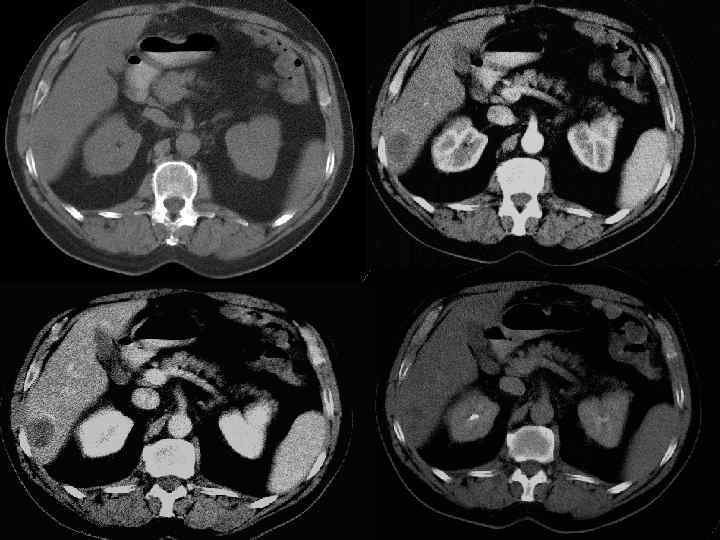
Методы диагностики опухолевой патологии печени. • • • УЗКТ Обследование по органам КТ с контрастированием МРТ с контрастированием Ангиография Пункционная биопсия Опухолевые маркеры (СА-19 -9, РЭА, АФП) Лапароскопия ПЭТ Лапаротомия с удалением опухолевого очага Динамическое наблюдение

Диагностические задачи 1. Являются ли выявленные изменения опухолью? 2. Какова природа опухоли: доброкачественная или злокачественная? 3. Точное указание пораженной доли печени. 4. Точное указание пораженного сегмента печени. 5. Имеется ли поражение ворот печени? 6. Инвазия в окружающие печень структуры. 7. Имеются ли внепеченочные метастазы?

Соотношение расширенных и экономных резекций печени у больных злокачественными опухолями (2003 - июнь 2005 г. г. – 2, 5 года). Всего – 202 резекции ГГЭ = 127 (63%) Экономные резекции = 75 (37%)

Послеоперационная летальность 3, 4%

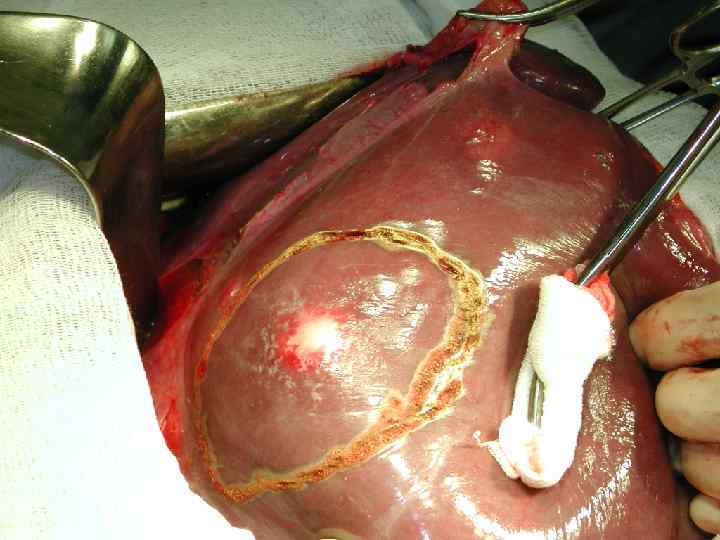
Современные стандарты резекции печени при метастатическом раке. Средняя кровопотеря 600 – 800 мл Кровопотеря Количество гемотрансфузий не более 20% больных Послеоперационная летальность Менее 1% Послеоперационный койко-день 8 -10 койко-дней Желчные свищи Менее 10% Возраст Нет ограничений Радикальность вмешательства R 0 Время вмешательства 120 – 180 минут

Показания к продолженной вентиляции легких у больных после резекции печени. Е. С. Горобец, А. Шин. РОНЦ РАМН, 2012 г 20%

Потенциальное кол-во б-ных, нуждающихся в хирургическом лечении по поводу опухолей печени (расчеты на 2005 г. ) Число б-ных с впервые установленным диагнозом Колоректальный рак До 50% имеют метастазы в печень 50 000 25000 Подлежит хир. лечению ≈ 20% → 5000

Количество резекций печени по поводу метастазов колоректального рака в Швеции в 2010 г. Страна Население Общее число операций Швеция 10 млн. человек 300 Россия 140 млн. человек 4200 ?

Показания для экономных резекций печени 1. 2. 3. Цирроз печени Небольшие размеры остающейся части печени Предшествующая длительная многокурсовая химиотерапия 4. Билобарное поражение печени 5. Предшествующая обширная резекция печени 6. Небольшие размеры опухолевого очага
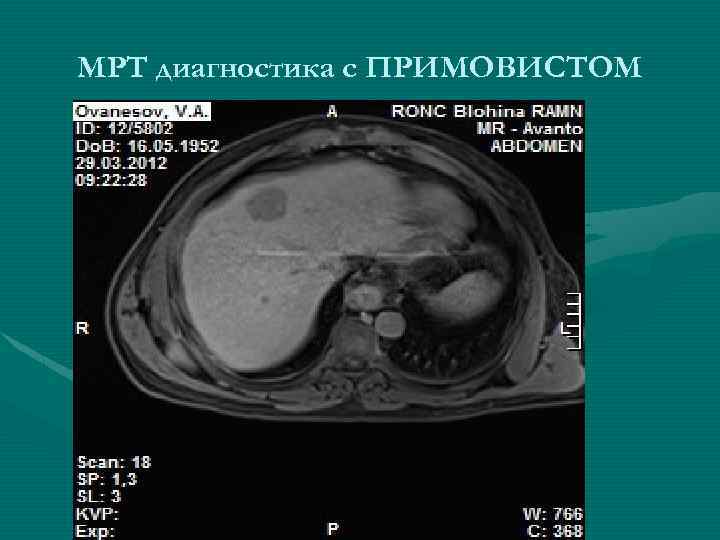
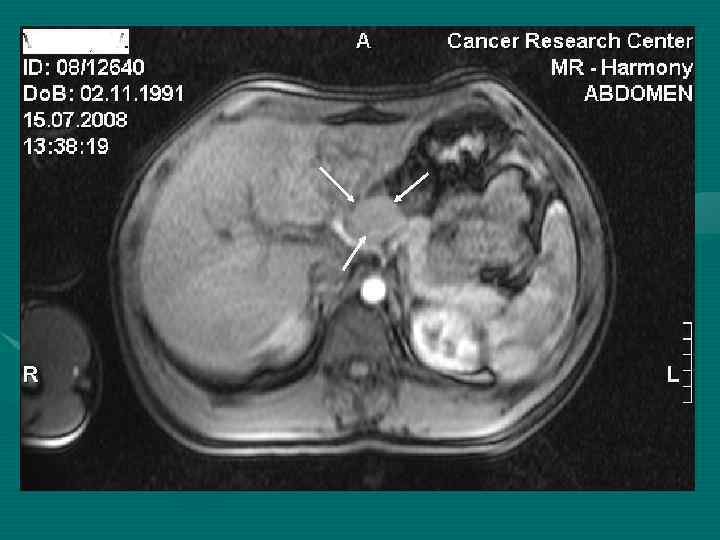
МРТ диагностика с ПРИМОВИСТОМ

Выживаемость больных в зависимости от вида резекции печени у больных колоректальным раком. Zorzi D, Mullen JT, J Gastrointest Surg. 2006 Вид резекции 5 -летняя выживаемость Анатомические резекции печени 60% Неанатомические резекции печени 61%

Выживаемость больных в зависимости от расстояния от опухоли до края резекции. Ю. И. Патютко с соавт. 2012 Расстояние До 1 см От 1 до 1, 9 см 2 и более см Медиана 30 месяцев 50 месяцев 87 месяцев

Количество повторных резекций печени в зависимости от объема резекции. Kokudo N. 2001 Объем резекции Частота повторных резекций Обширные резекции Экономные резекции 20% 61, 9%
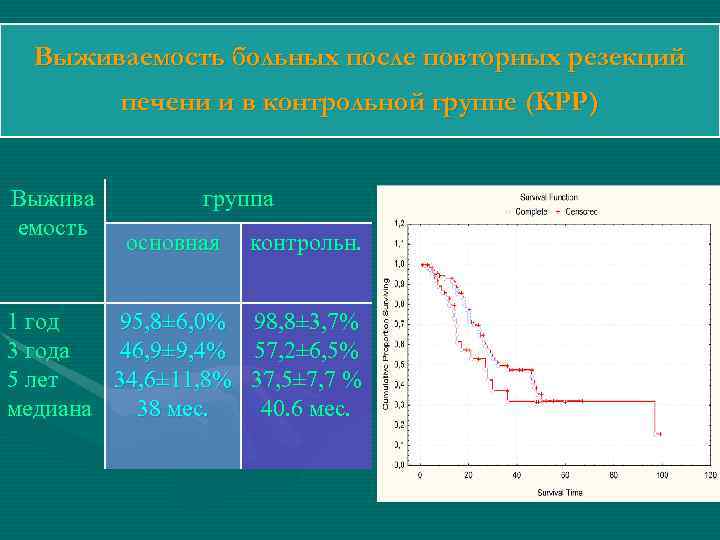
Выживаемость больных после повторных резекций печени и в контрольной группе (КРР) Выжива емость группа основная контрольн. 1 год 95, 8± 6, 0% 98, 8± 3, 7% 3 года 46, 9± 9, 4% 57, 2± 6, 5% 5 лет 34, 6± 11, 8% 37, 5± 7, 7 % медиана 38 мес. 40. 6 мес.
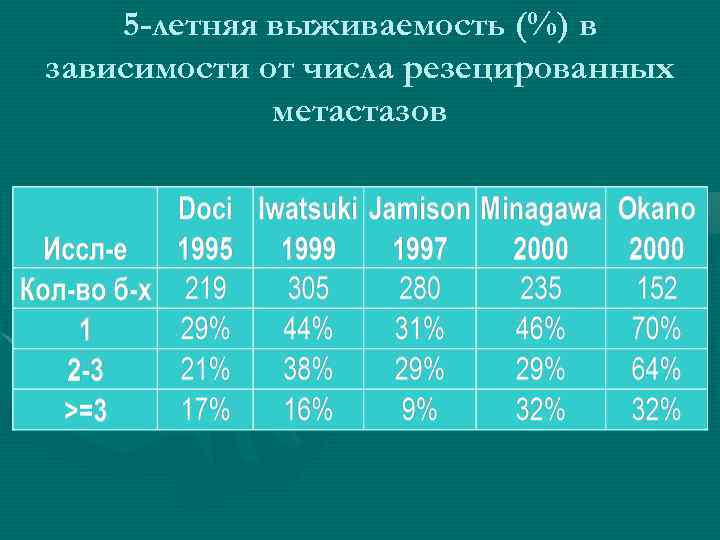
5 -летняя выживаемость (%) в зависимости от числа резецированных метастазов

IV стадия колоректального рака (mts в печень). Рекомендации 2 -й рабочей группы, 2005. Стадия IV а – Легко удалимые метастазы в печени Стадия IV b – Удалимые метастазы в печени Метастазы в печени, удалимые после Стадия IV c – уменьшения размеров Стадия IV d – Неудалимые метастазы в печени Стадия V a – Удалимые внепеченочные метастазы Неудалимые внепеченочные Стадия V b – метастазы
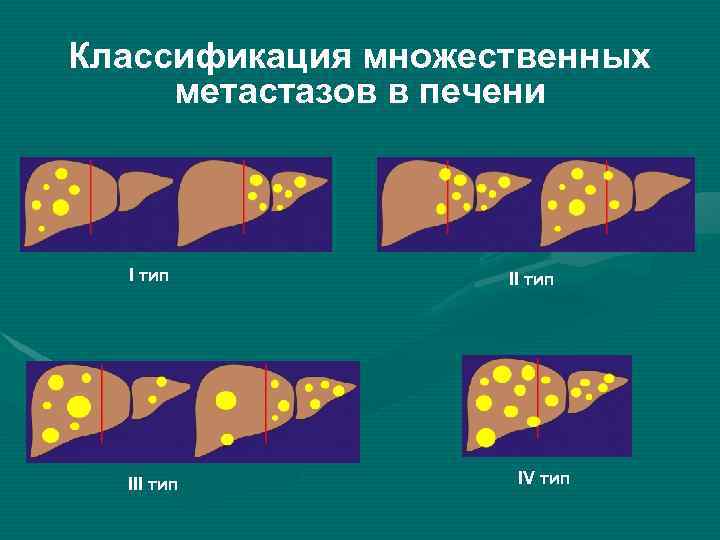
Классификация множественных метастазов в печени I тип II тип IV тип
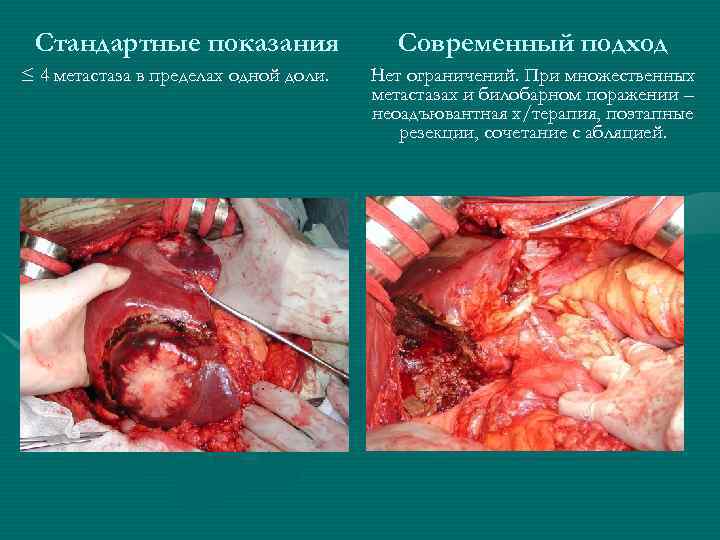
Стандартные показания ≤ 4 метастаза в пределах одной доли. Современный подход Нет ограничений. При множественных метастазах и билобарном поражении – неоадъювантная х/терапия, поэтапные резекции, сочетание с абляцией.
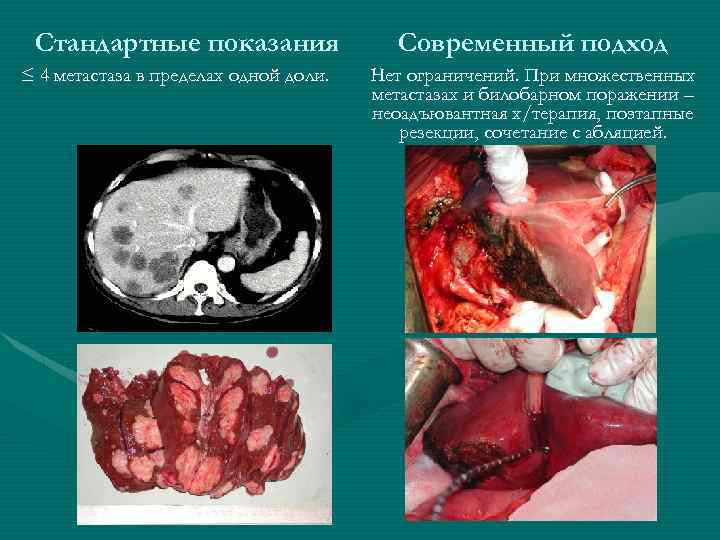
Стандартные показания ≤ 4 метастаза в пределах одной доли. Современный подход Нет ограничений. При множественных метастазах и билобарном поражении – неоадъювантная х/терапия, поэтапные резекции, сочетание с абляцией.
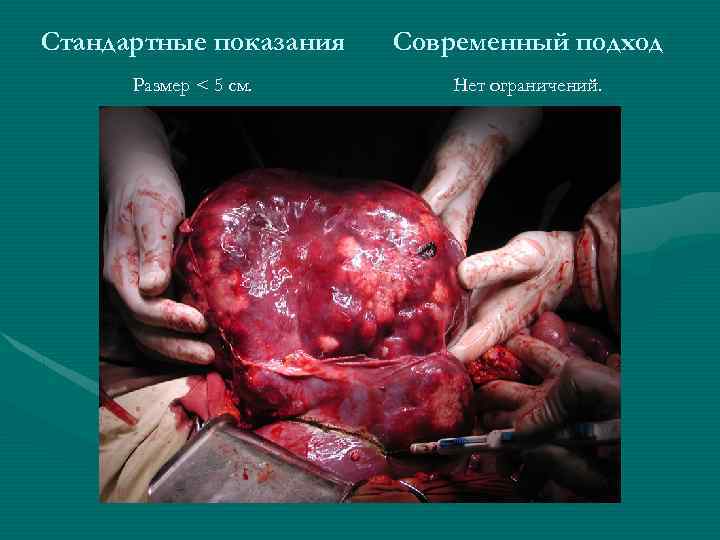
Стандартные показания Современный подход Размер < 5 см. Нет ограничений.
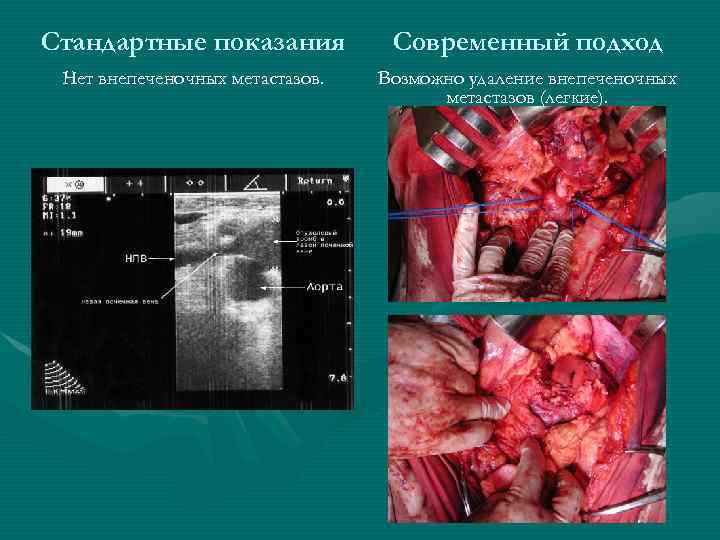
Стандартные показания Современный подход Нет внепеченочных метастазов. Возможно удаление внепеченочных метастазов (легкие).
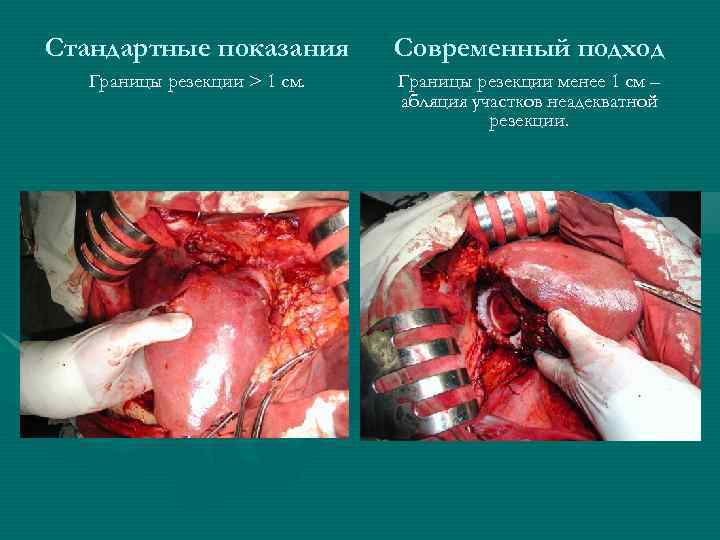
Стандартные показания Современный подход Границы резекции > 1 см. Границы резекции менее 1 см – абляция участков неадекватной резекции.
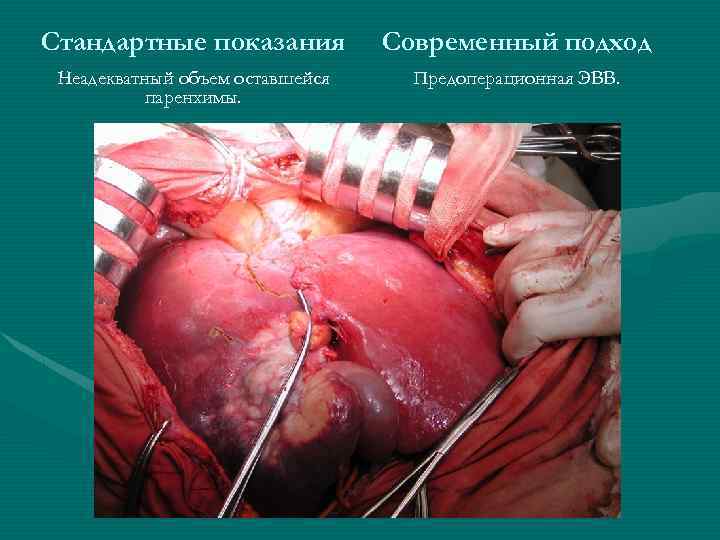
Стандартные показания Современный подход Неадекватный объем оставшейся паренхимы. Предоперационная ЭВВ.
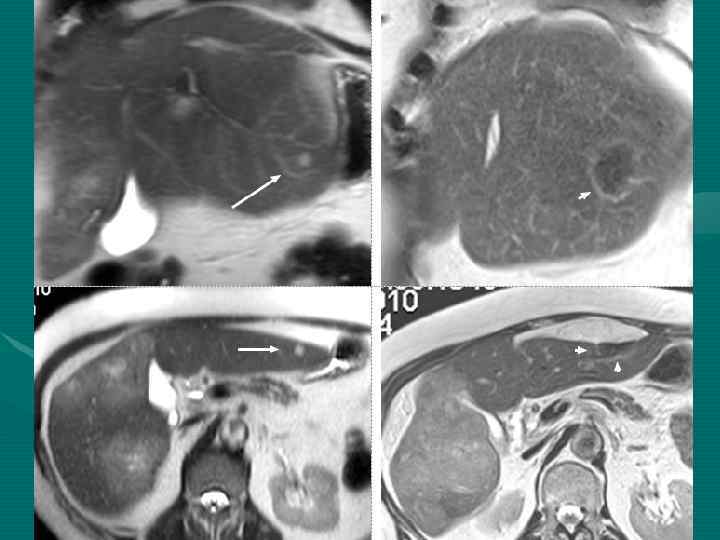
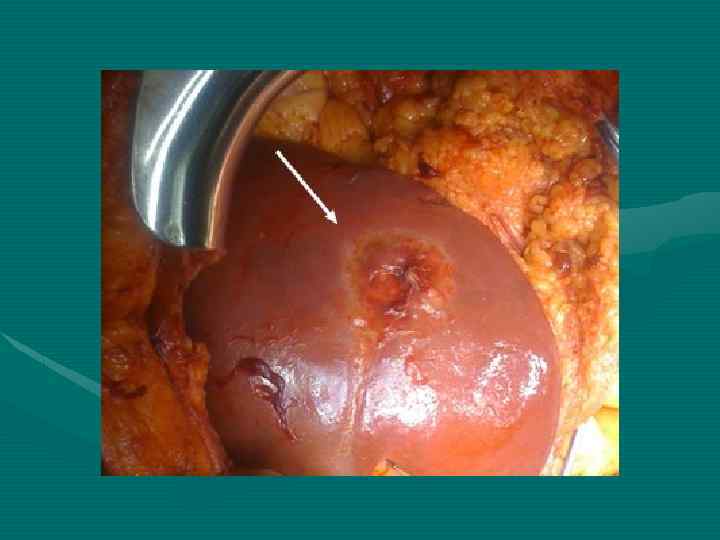
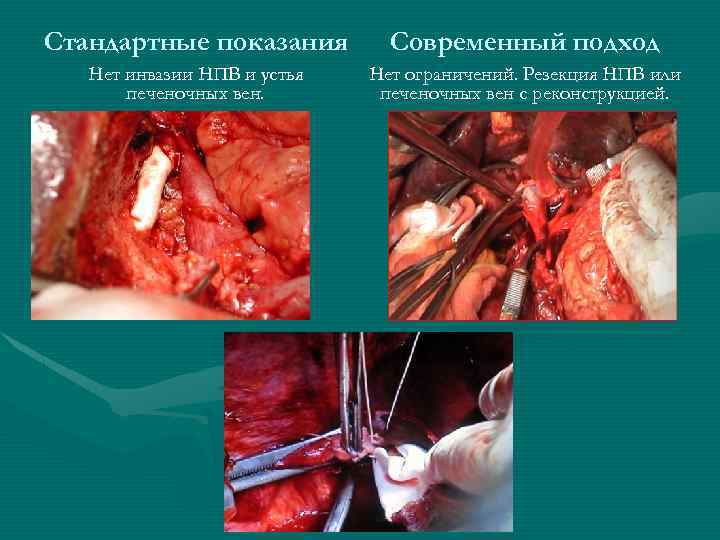
Стандартные показания Современный подход Нет инвазии НПВ и устья печеночных вен. Нет ограничений. Резекция НПВ или печеночных вен с реконструкцией.

Стандартные показания Современный подход Нет метастазов в лимфоузлы ворот печени. Нет ограничений.
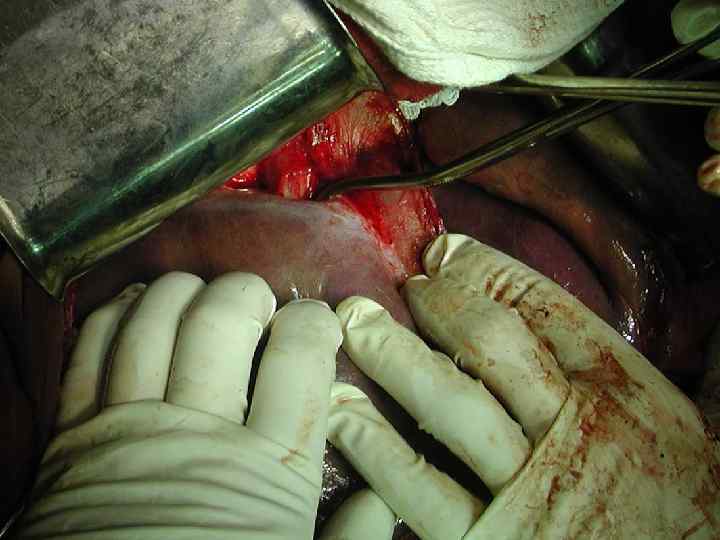
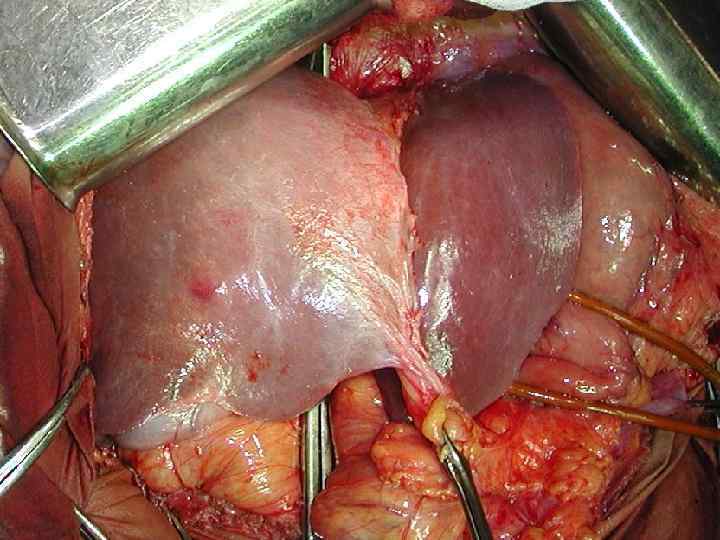
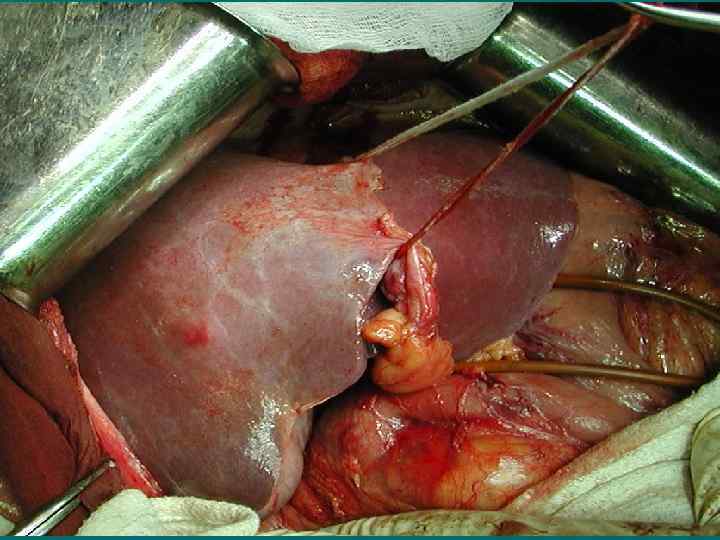

Критерии неоперабельности 1. 2. 3. Поражение 6 и более сегментов. Поражение не менее 70% паренхимы. Инвазия устьев 3 -х основных печеночных вен. 4. Низкие функциональные резервы печени (по Child-Pugh класс В или С). 5. Неоперабельные внепеченочные метастазы.
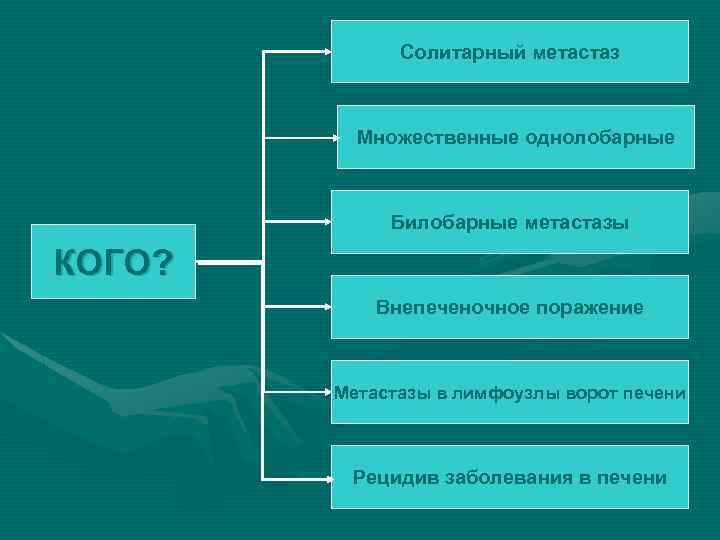
Солитарный метастаз Множественные однолобарные Билобарные метастазы КОГО? Внепеченочное поражение Метастазы в лимфоузлы ворот печени Рецидив заболевания в печени

Выживаемость б-ных при наличие внепеченочных метастазов (n = 50) • • • 1 год 3 года 5 лет 82, 3 ± 6, 1% 18, 5 ± 7, 1% 4, 9 ± 4, 6% Медиана 19, 0 мес.

Выживаемость б-ных при наличие метастазов в лимфоузлы ворот печени (n = 27) • • • 1 год 3 года 5 лет 80, 9 ± 6, 1% 15, 2 ± 9, 1% Медиана 18, 0 мес.

Частота метастазирования в лимфоузлы гепатодуоденальной связки у больных с метастазами колоректального рака в печени. Viana EF, Herman P. J Surg Oncol. 2009 Микрометастазы – 18%

Выживаемость б-ных при повторных операциях (n = 39) • • • 1 год 3 года 5 лет 92, 9 ± 6, 9% 69, 6 ± 12, 7% 41, 8 ± 17, 1% Медиана 30, 5 мес.
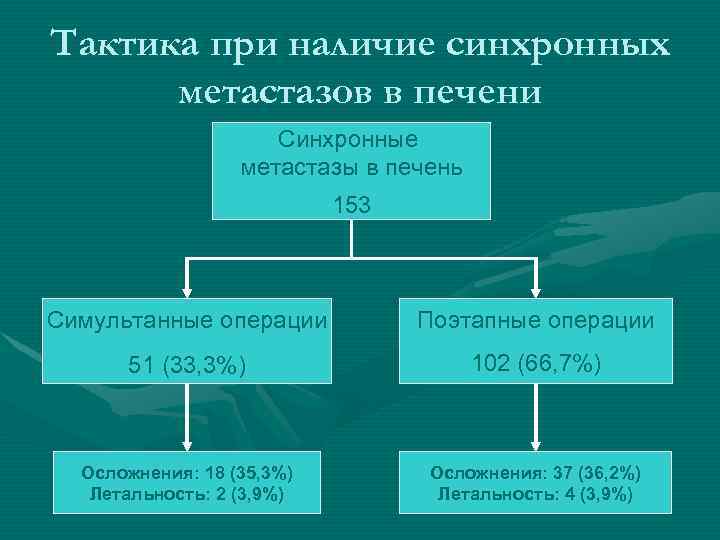
Тактика при наличие синхронных метастазов в печени Синхронные метастазы в печень 153 Симультанные операции Поэтапные операции 51 (33, 3%) 102 (66, 7%) Осложнения: 18 (35, 3%) Летальность: 2 (3, 9%) Осложнения: 37 (36, 2%) Летальность: 4 (3, 9%)

Комбинация химиотерапевтического и хирургического методов новая стратегия лечения диссеминированного колоректального рака

FOLFOX Элоксатин 100 мг/м 2 2 часа в/артериально Лейковорин 200 мг/м 2 2 часа в/артериально 5 -Фторурацил 3000 мг/м 2 46 часовв/артериально Последующие 5 курса системная ПХТ
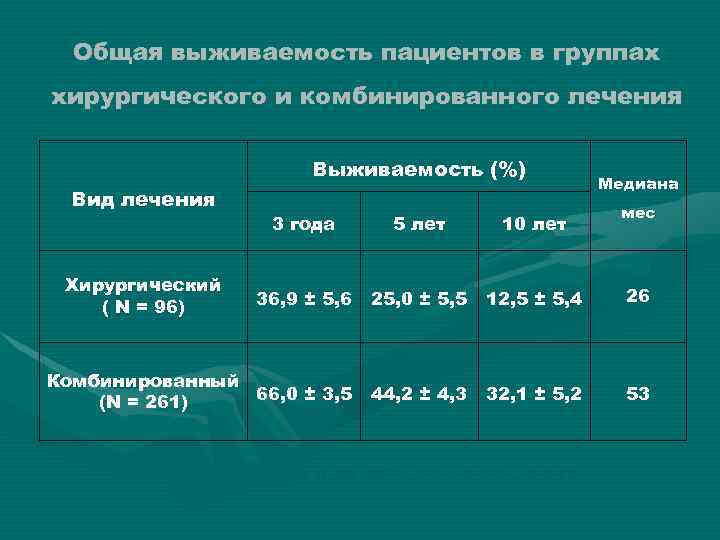
Общая выживаемость пациентов в группах хирургического и комбинированного лечения Выживаемость (%) Вид лечения Медиана мес 3 года 5 лет 10 лет 36, 9 ± 5, 6 25, 0 ± 5, 5 12, 5 ± 5, 4 26 Комбинированный 66, 0 ± 3, 5 (N = 261) 44, 2 ± 4, 3 32, 1 ± 5, 2 53 Хирургический ( N = 96) Р < 0, 0001; HR = 0, 49 (95% CI = 0, 29 – 0, 61)
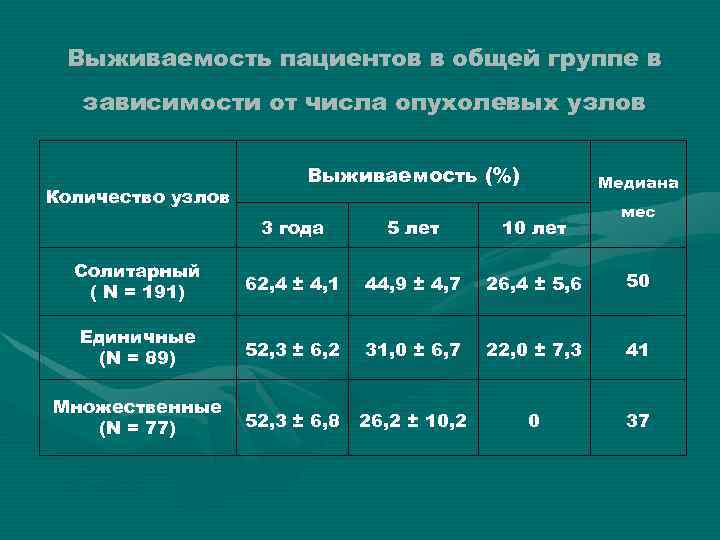
Выживаемость пациентов в общей группе в зависимости от числа опухолевых узлов Количество узлов Выживаемость (%) Медиана мес 3 года 5 лет 10 лет Солитарный ( N = 191) 62, 4 ± 4, 1 44, 9 ± 4, 7 26, 4 ± 5, 6 50 Единичные (N = 89) 52, 3 ± 6, 2 31, 0 ± 6, 7 22, 0 ± 7, 3 41 Множественные (N = 77) 52, 3 ± 6, 8 26, 2 ± 10, 2 0 37 Р = 0, 02
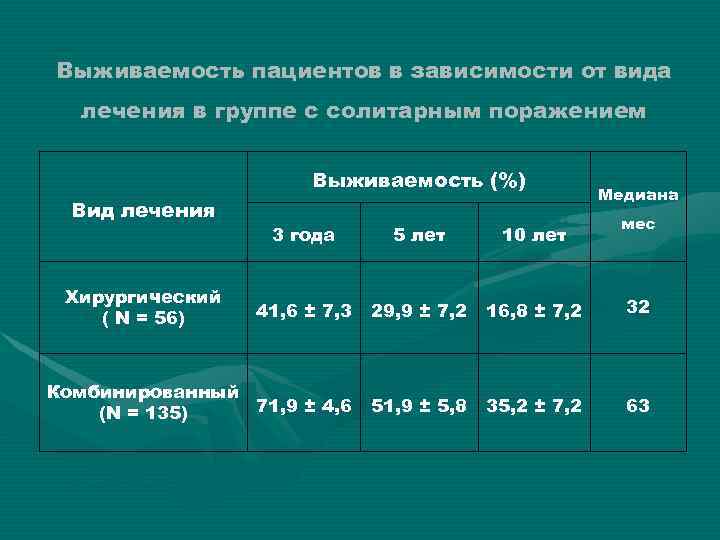
Выживаемость пациентов в зависимости от вида лечения в группе с солитарным поражением Выживаемость (%) Вид лечения Медиана мес 3 года 5 лет 10 лет 41, 6 ± 7, 3 29, 9 ± 7, 2 16, 8 ± 7, 2 32 Комбинированный 71, 9 ± 4, 6 (N = 135) 51, 9 ± 5, 8 35, 2 ± 7, 2 63 Хирургический ( N = 56) Р = 0, 0013
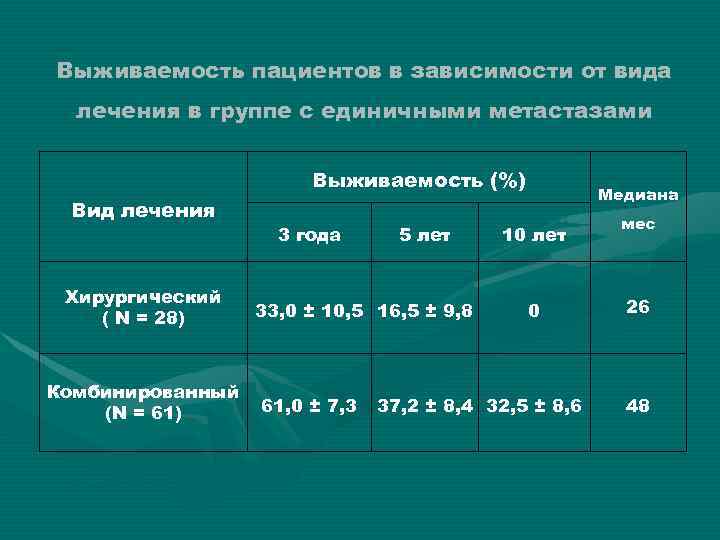
Выживаемость пациентов в зависимости от вида лечения в группе с единичными метастазами Выживаемость (%) Вид лечения Хирургический ( N = 28) Комбинированный (N = 61) Р = 0, 0033 3 года 5 лет 33, 0 ± 10, 5 16, 5 ± 9, 8 61, 0 ± 7, 3 Медиана 10 лет 0 37, 2 ± 8, 4 32, 5 ± 8, 6 мес 26 48

Выживаемость пациентов в зависимости от вида лечения в группе с множественными метастазами Выживаемость (%) Вид лечения Медиана мес 3 года 5 лет 10 лет Хирургический ( N = 12) 12, 8 ± 11, 8 0 0 12 Комбинированный (N = 65) 58, 7 ± 7, 3 28, 9 ± 11, 3 0 48 Р = 0, 0001
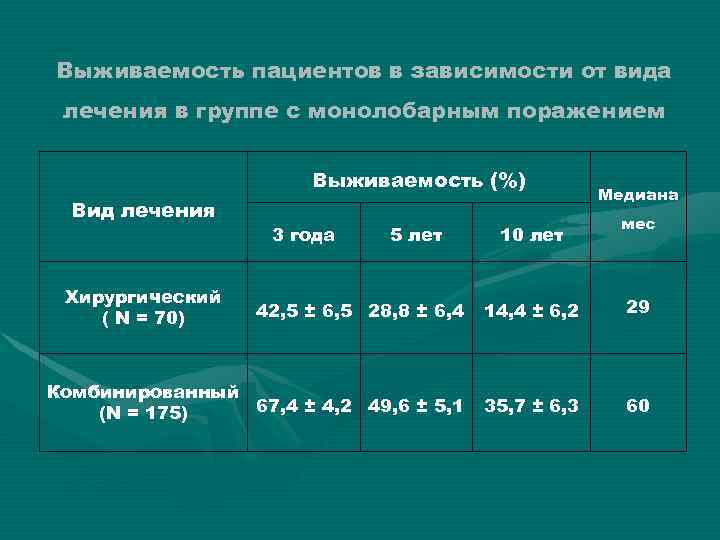
Выживаемость пациентов в зависимости от вида лечения в группе с монолобарным поражением Выживаемость (%) Вид лечения Хирургический ( N = 70) 3 года 5 лет 10 лет Медиана мес 42, 5 ± 6, 5 28, 8 ± 6, 4 14, 4 ± 6, 2 29 Комбинированный 67, 4 ± 4, 2 49, 6 ± 5, 1 (N = 175) 35, 7 ± 6, 3 60 Р = 0, 0004
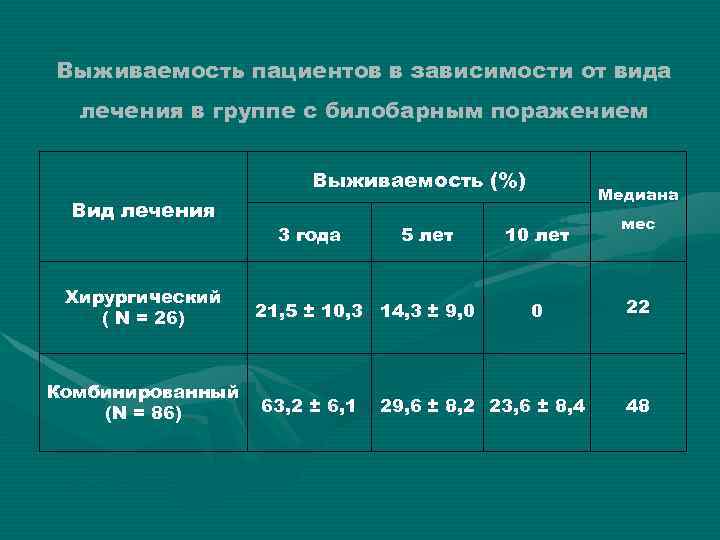
Выживаемость пациентов в зависимости от вида лечения в группе с билобарным поражением Выживаемость (%) Вид лечения Хирургический ( N = 26) Комбинированный (N = 86) Р < 0, 0001 3 года 5 лет 21, 5 ± 10, 3 14, 3 ± 9, 0 63, 2 ± 6, 1 Медиана 10 лет 0 29, 6 ± 8, 2 23, 6 ± 8, 4 мес 22 48

Выживаемость пациентов в зависимости от вида лечения в группе размером опухоли < 5 см Выживаемость (%) Вид лечения Медиана мес 3 года 5 лет 10 лет 39, 4 ± 7, 1 26, 1 ± 7, 3 13, 0 ± 9, 9 29 Комбинированный 70, 7 ± 4, 4 (N = 162) 51, 8 ± 5, 6 37, 3 ± 6, 9 65 Хирургический ( N = 58) Р = 0, 0001

Выживаемость пациентов в группе комбинированного лечения в зависимости от вида химиотерапии Выживаемость (%) Вид лечения Медиана мес 3 года 5 лет 5 -FU+лейковорин ( N = 111) 59, 8 ± 4, 7 37, 1 ± 4, 8 48 FOLFOX (N = 131) 77, 9 ± 6, 0 65, 4 ± 9, 6 не достигнута Р = 0, 0055; HR = 0, 52 (95% CI = 0, 33 – 0, 83)

Выживаемость больных с билобарными метастазами колоректального рака в зависимости от вида лечения Вид лечения 2 -х летняя выживаемость Медиана месяцы Хирургическое лечение (до 2002 года) 0 6, 0 2, 3 Только системная химиотерапия (после 2002 года) 40, 2% 19, 5 месяцев Goldberg RM J Clin Oncol. 2004 Jan 1; 22(1): 4 -6. Адъювантная химиотерапия 85. 8% Не достигнута Неоадъювантная химиотерапия 93. 8% Не достигнута
Необходимость в мультидисциплинарном подходе Хирург Химиотерапевт ПАЦИЕНТ Морфолог Интервенционный радиолог

Выживаемость в группе больных получавших предоперационную химиотерапию. (R. Adam 2003) Больные леченные с эффектом Стабилизация процесса Прогрессирование заболевания Всего 403 Пациента Число пациентов 42 (33%) 57 (45%) 28 (22%) Оперировано - 127 (31, 5%) человека 1 год 100 % 84 % 63 % -- 3 года 58 % 45 % 0% --
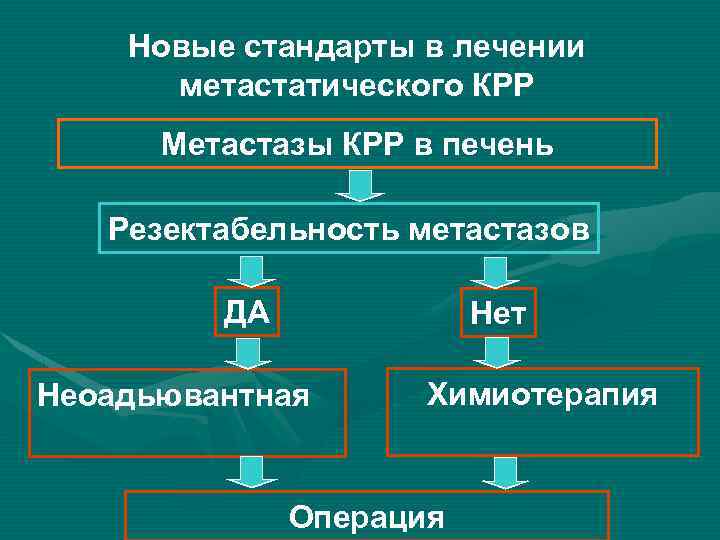
Новые стандарты в лечении метастатического КРР Метастазы КРР в печень Резектабельность метастазов ДА Нет Неоадьювантная Химиотерапия Операция
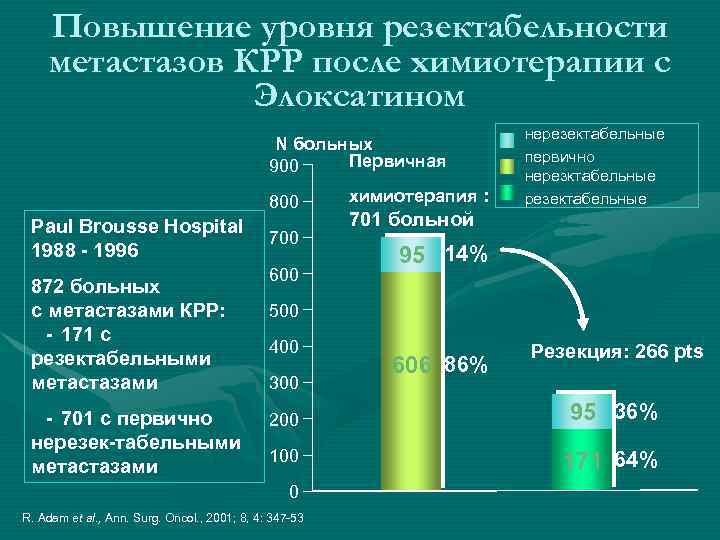
Повышение уровня резектабельности метастазов КРР после химиотерапии с Элоксатином N больных Первичная 900 800 Paul Brousse Hospital 1988 - 1996 872 больных с метастазами КРР: - 171 с резектабельными метастазами - 701 с первично нерезек-табельными метастазами 700 600 химиотерапия : нерезектабельные первично нерезктабельные резектабельные 701 больной 95 14% 500 400 300 606 86% Резекция: 266 pts 200 95 36% 100 171 64% 0 R. Adam et al. , Ann. Surg. Oncol. , 2001; 8, 4: 347 -53

Исследование EORTC 40983 FOLFOX-4 (6 курсов) операция Включено 151 и 152 больных 3 - летняя безрецидивная выживаемость 42, 4% 33, 2% ASCO 2007, abstr LBA 5

Эффективность • Частичный эффект – 83% • Стабилизация болезни – 17%
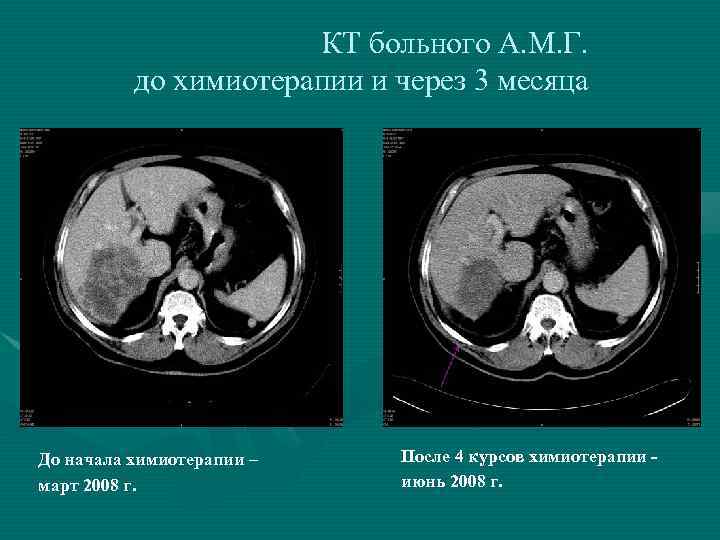
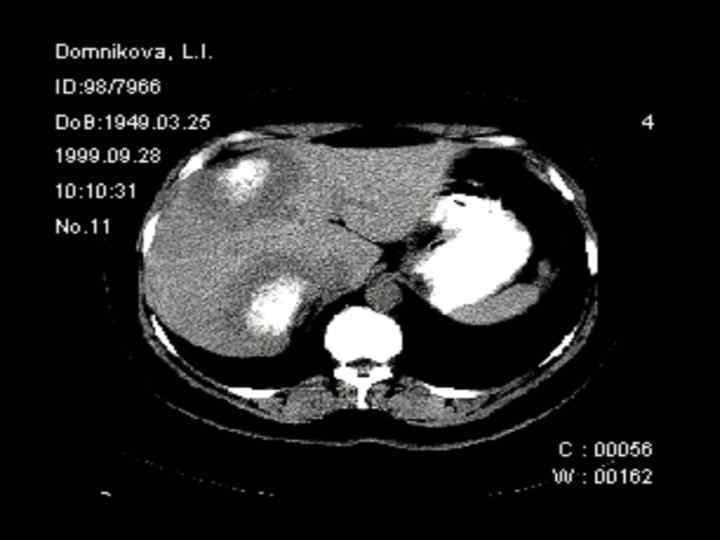
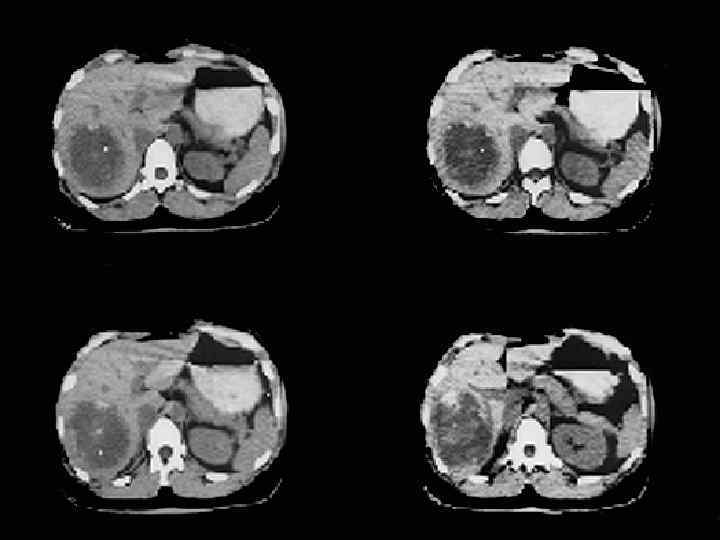
КТ больного А. М. Г. до химиотерапии и через 3 месяца До начала химиотерапии – март 2008 г. После 4 курсов химиотерапии - июнь 2008 г.

Показания к стратегии «Первая печень» . Hopt UT, Drognitz O. Zentralbl Chir. 2009 • Близкое расположение опухоли с магистральными структурами, • Высокий риск прогрессирования метастазов в печени, • Хороший ответ на индукционную химиотерапию, • Больные раком прямой кишки нуждающиеся в предоперационной лучевой терапии.

Выживаемость больных с метастазами неколоректального рака в зависимости от локализации первичной опухоли Выживаемость (%) Средняя продолжит. жизни (мес. ) 1 год 3 года 5 лет 60 100 100 Печень n=4 51, 7 66, 7 Карциноид n=13 33, 2 90 66, 7 40 Почка n=12 27, 8 66, 7 63, 6 25 21 66, 7 33, 3 20, 0 Желчный пузырь n=5 37, 5 80 80 – Яичко n=5 32, 7 100 66, 7 33, 3 Яичники n=14 25, 9 100 40 20 Локализация первичной опухоли Надпочечник n=3 Желудок n=9

Клиническая классификация метастазов неколоректального рака Больные, которым показано выполнение резекции печени по поводу метастазов сразу же при их выявлении • опухоли надпочечника • рак почки • нейроэндокринные опухоли • рак желудка • гепатоцеллюлярный рак • рак желчного пузыря Больные, которым показано выполнение резекции печени по поводу метастазов в плане комбинированной терапии после проведения лекарственного лечения • рак молочной железы • опухоли яичников • опухоли яичка Больные, которым выполнение резекции печени по поводу метастазов не показано • рак легкого • рак билиопанкреатодуоденальной зоны • меланома Больные, тактика лечения требует дальнейшего изучения • опухоли мягких тканей (саркома) • рак шейки матки которых

Стратегия лечения гепатоцеллюлярного рака Д. м. н. И. В. Сагайдак ГУ Российский онкологический научный центр им. Н. Н. Блохина РАМН Москва, 2008

Факторы, влияющие на выбор тактики лечения при ГЦР 1. Наличие гепатитов В, С и цирроза печени 2. Состояние регионарных лимфоузлов 3. Врастание опухоли в соседние структуры 4. Наличие внепеченочного поражения 5. Наличие механической желтухи 6. Опухолевое поражение магистральных вен 7. Возникновение рецидива опухоли

Критерии неоперабельности 1. 2. 3. Поражение 6 и более сегментов. Поражение не менее 70% паренхимы. Инвазия устьев 3 -х основных печеночных вен. 4. Низкие функциональные резервы печени (по Child-Pugh класс В или С). 5. Неоперабельные внепеченочные метастазы.
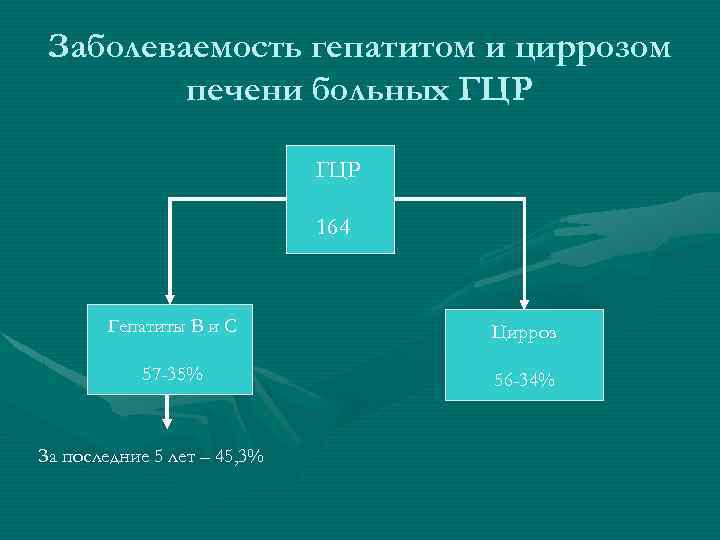
Заболеваемость гепатитом и циррозом печени больных ГЦР 164 Гепатиты В и С Цирроз 57 -35% 56 -34% За последние 5 лет – 45, 3%
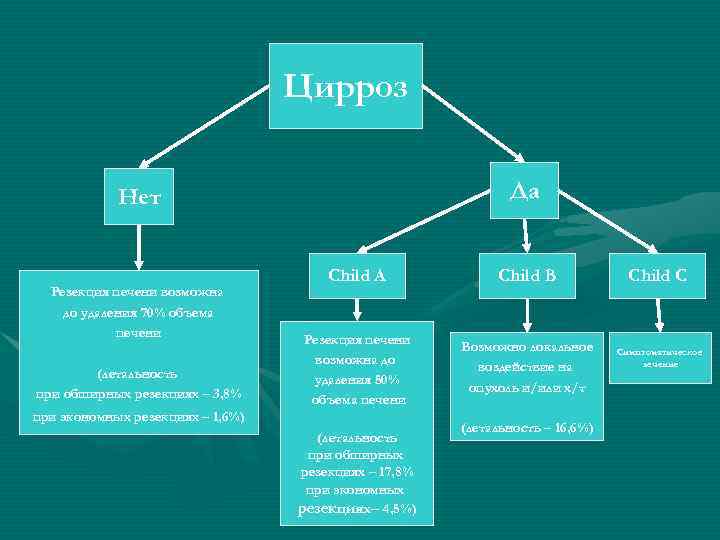
Цирроз Да Нет Резекция печени возможна до удаления 70% объема печени (летальность при обширных резекциях – 3, 8% Child A Child B Резекция печени возможна до удаления 50% объема печени Возможно локальное воздействие на опухоль и/или х/т при экономных резекциях – 1, 6%) (летальность при обширных резекциях – 17, 8% при экономных резекциях– 4, 5%) (летальность – 16, 6%) Child C Симптоматическое лечение
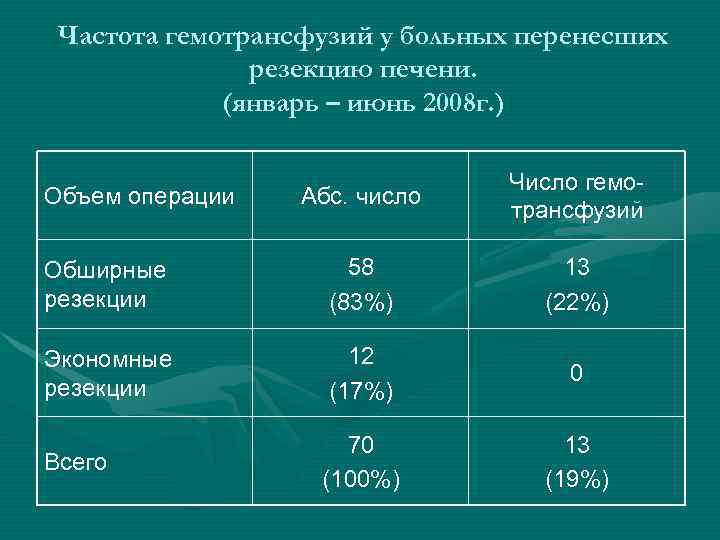
Частота гемотрансфузий у больных перенесших резекцию печени. (январь – июнь 2008 г. ) Абс. число Число гемотрансфузий Обширные резекции 58 (83%) 13 (22%) Экономные резекции 12 (17%) 0 Всего 70 (100%) 13 (19%) Объем операции

• Средняя кровопотеря у больных перенесших резекцию печени – 600 – 1300 мл • Частота гемотрансфузий после резекций печени 2847% (Jarnagin W. R. , Fong Y. , 2002)
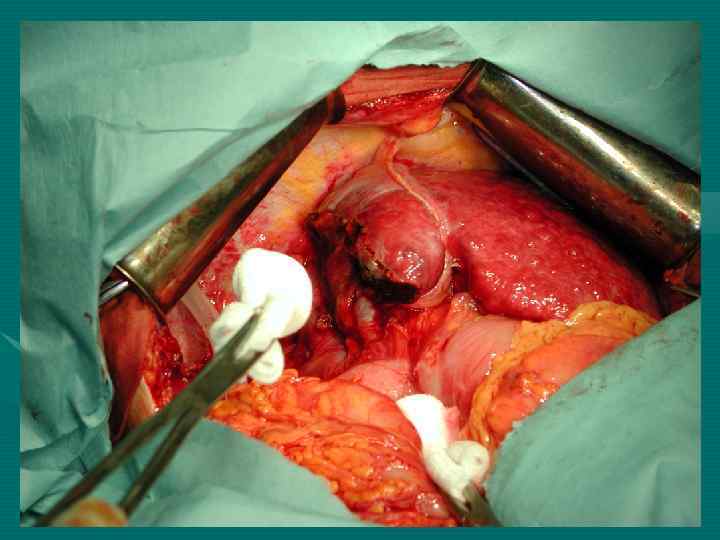

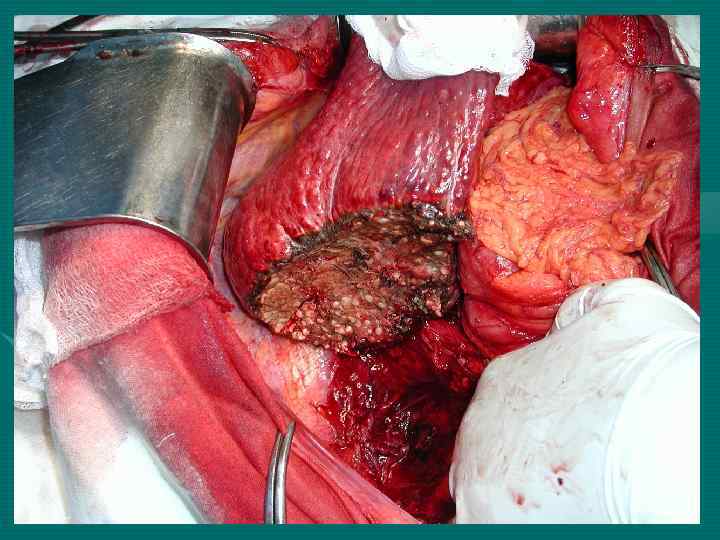
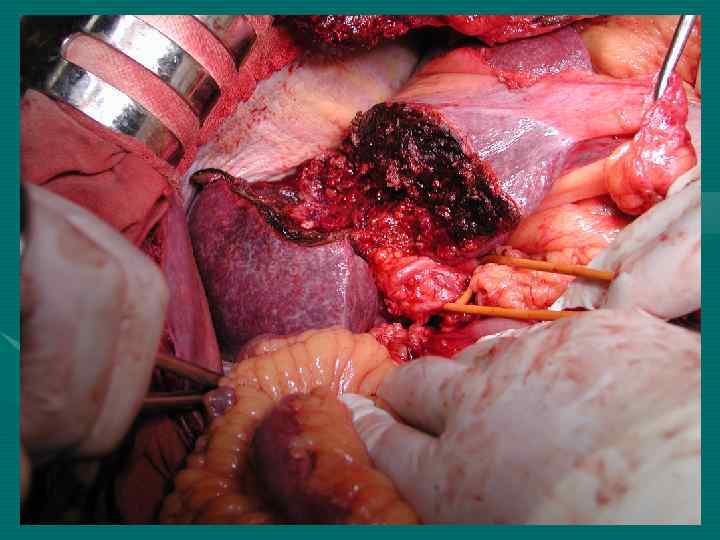
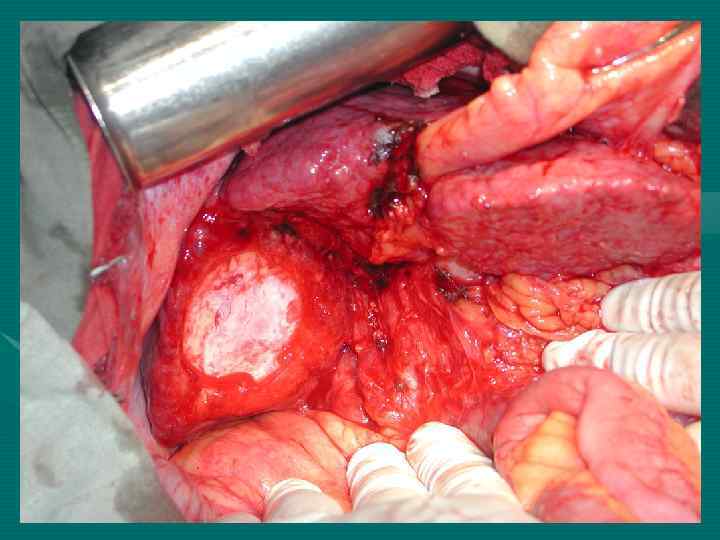

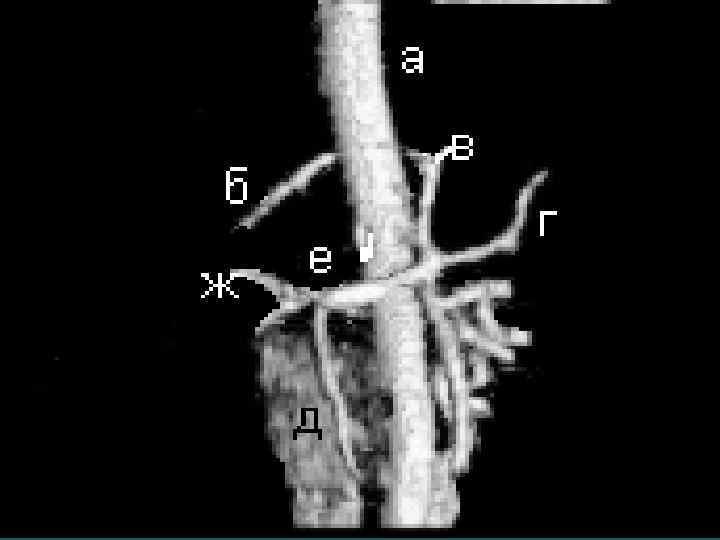
М. Ш. Израилашвили (1990) Регионарные лимфоузлы – гепатодуоденальной связки и задние панкреатодуоденальные. Кроме того лимфооток из печени происходит в лимфоузлы: 1. Вдоль абдоминальной части НПВ (96, 5%) 2. Диафрагмальные (64, 7%) 3. Кардиальные (48, 6%) 4. Левые желудочные (38, 1%) 5. Чревные (12, 4%)


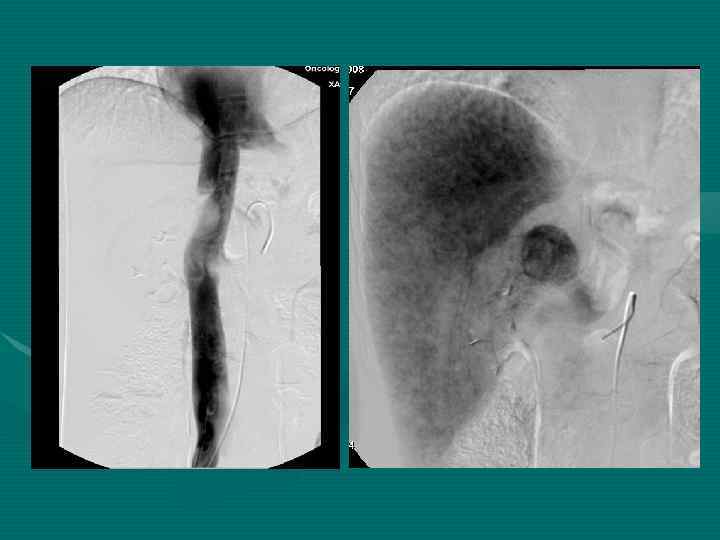
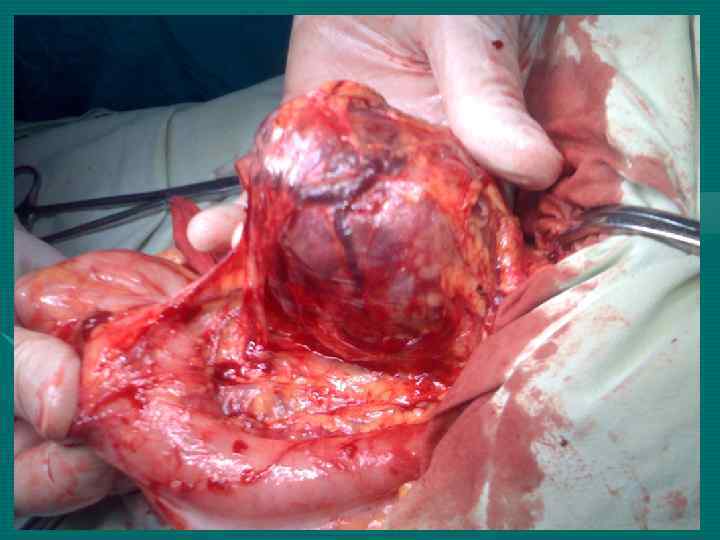
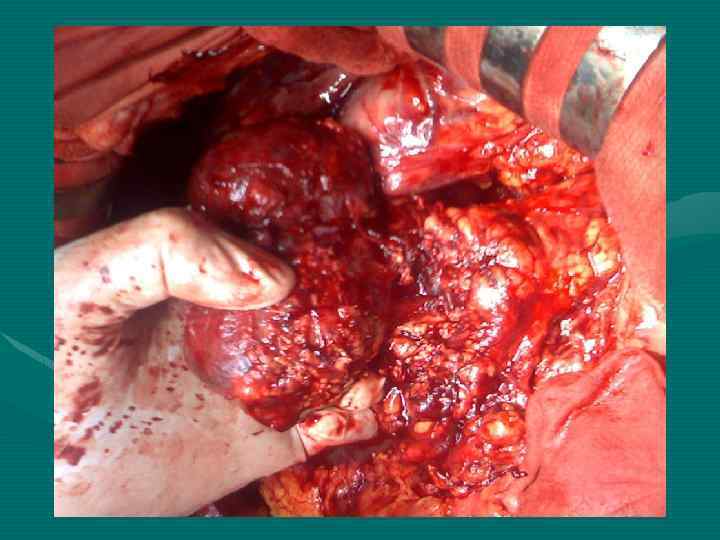
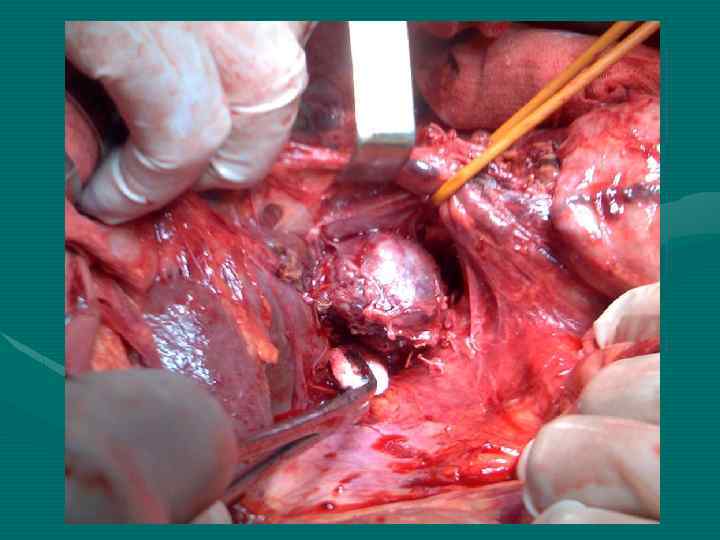
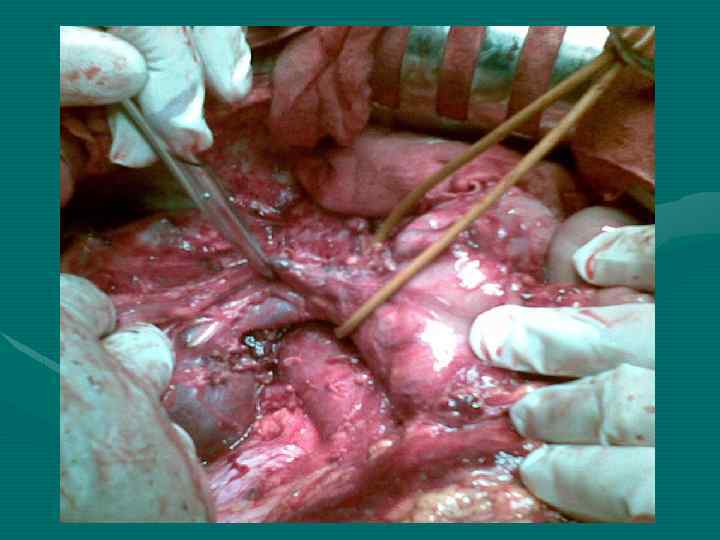
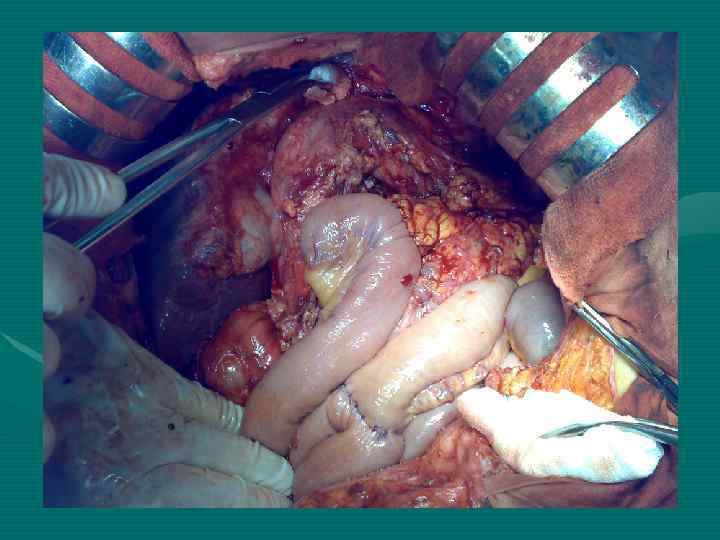

Lun-Xin Qin et al Shanghai, China, 2004 При ГЦР только 1 -12% больных имеют механическую желтуху. На 4324 оперированных по поводу ГЦР больных у 34 имел место опухолевый тромбоз желчных протоков (0, 79%) (наши данные – 1, 2%)
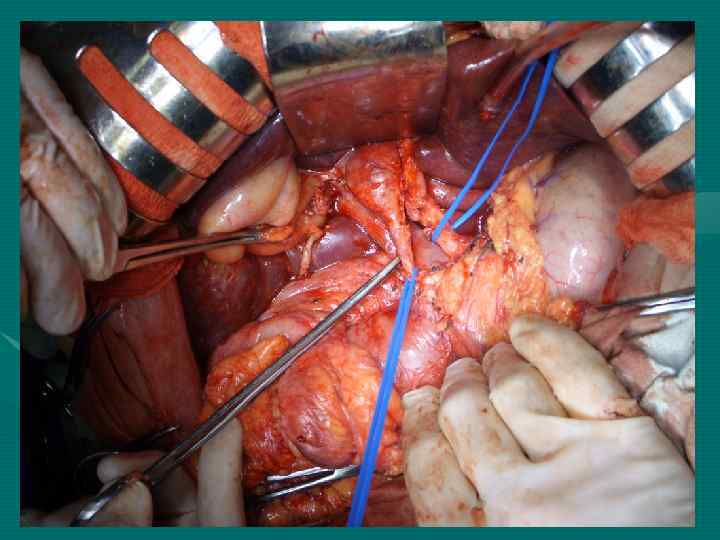
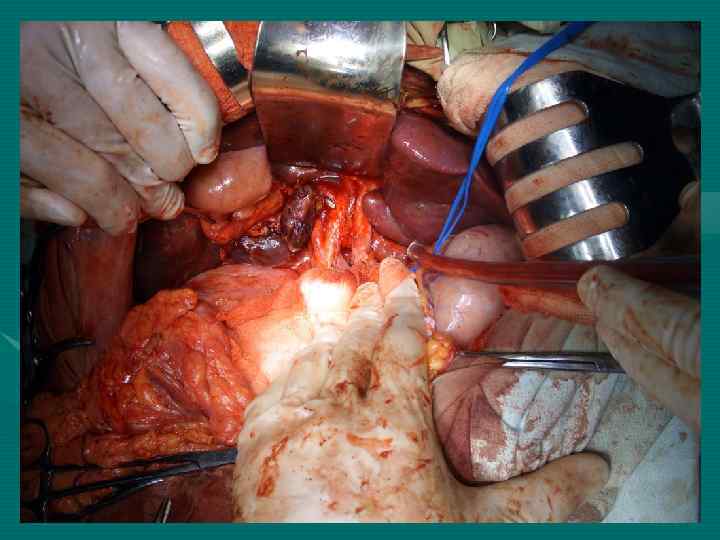

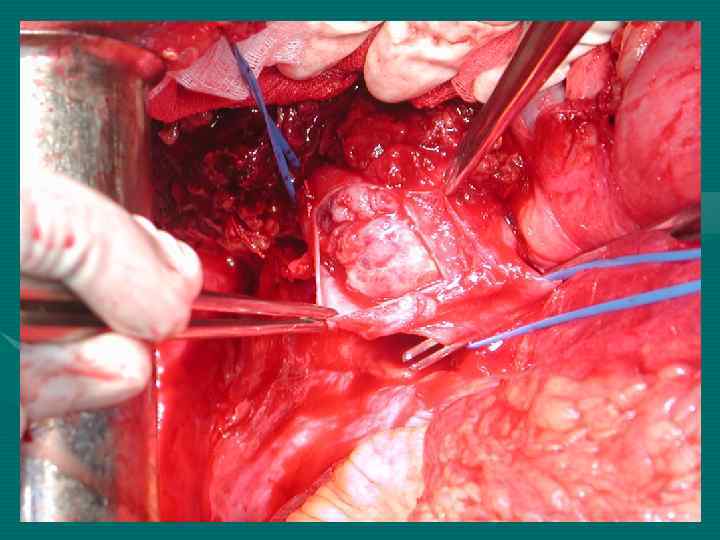
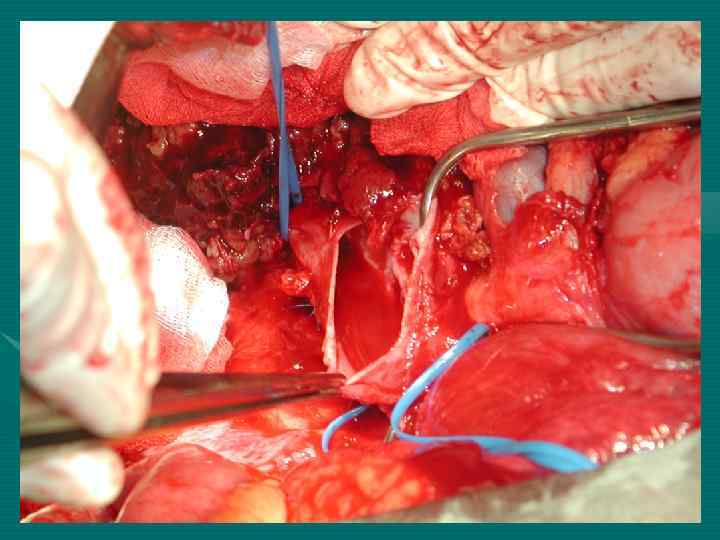
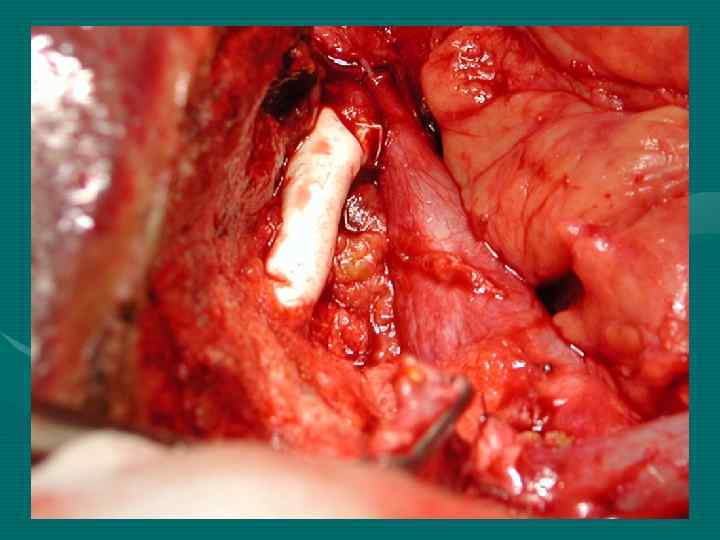
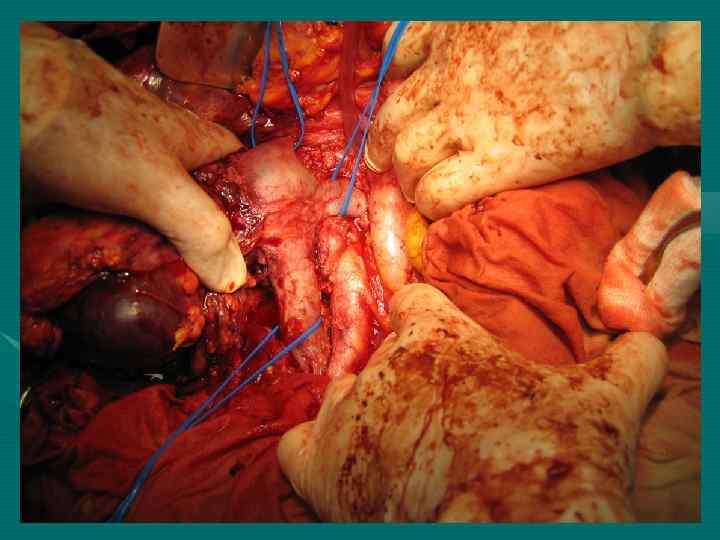
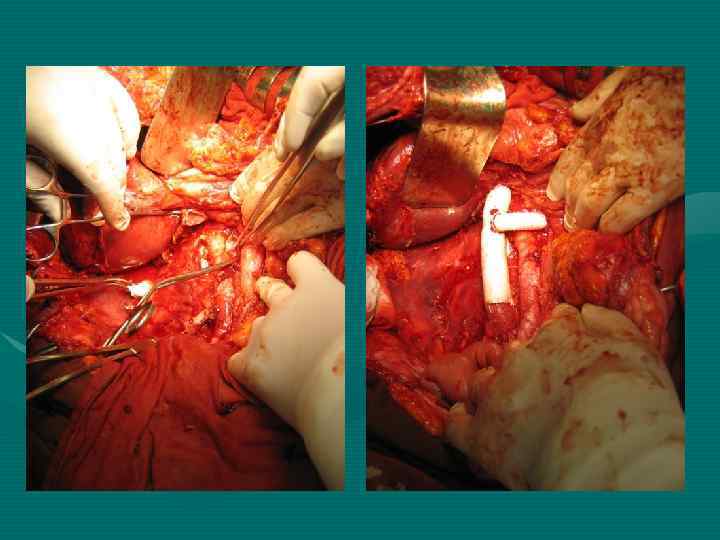

Повторные резекции печени при ГЦР 1 год – 94, 8± 6, 8% 3 года – 63, 5± 13, 6% 5 лет – 40, 3± 5, 7% Медиана 43 мес. При повторных операциях по поводу метастазов ГЦР в лимфоузлы 1 год – 92, 3± 6, 9% 3 года – 52, 3± 9, 7% 5 лет – 34, 9± 12, 8%

Локальное циторедуктивное лечение 1. 2. 3. 4. 5. 6. 7. Криодеструкция опухоли Микроволновая деструкция опухоли Радиочастотная термодеструкция опухоли Ультразвуковая фокусная деструкция опухоли Лазерная деструкция опухоли Деструкция опухоли печени путем введения в опухоль этанола, уксусной кислоты, цитостатиков радиоактивных изотопов Сочетанное локальное циторедуктивное лечение
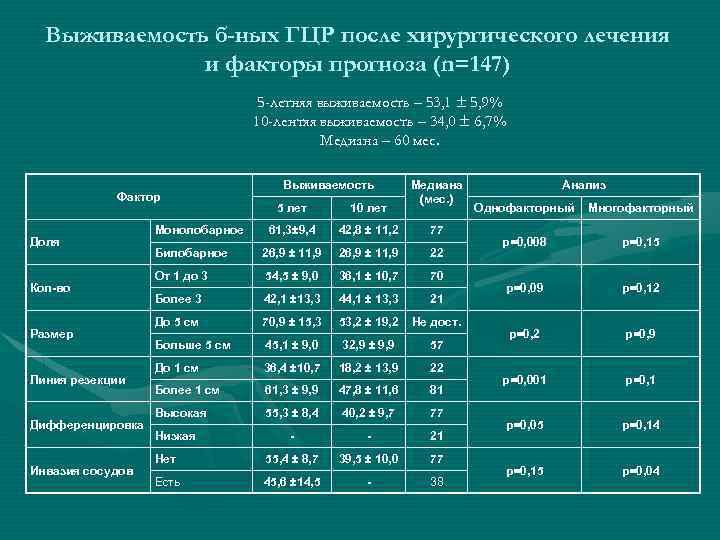
Выживаемость б-ных ГЦР после хирургического лечения и факторы прогноза (n=147) 5 -летняя выживаемость – 53, 1 ± 5, 9% 10 -лентяя выживаемость – 34, 0 ± 6, 7% Медиана – 60 мес. Фактор Доля Кол-во Размер Линия резекции Дифференцировка Инвазия сосудов Выживаемость Медиана (мес. ) 5 лет 10 лет 61, 3± 9, 4 42, 8 ± 11, 2 77 Билобарное 26, 9 ± 11, 9 22 От 1 до 3 54, 5 ± 9, 0 36, 1 ± 10, 7 70 Более 3 42, 1 ± 13, 3 44, 1 ± 13, 3 21 До 5 см 70, 9 ± 15, 3 53, 2 ± 19, 2 Не дост. Больше 5 см 45, 1 ± 9, 0 32, 9 ± 9, 9 57 До 1 см 36, 4 ± 10, 7 18, 2 ± 13, 9 22 Более 1 см 61, 3 ± 9, 9 47, 8 ± 11, 6 81 Высокая 55, 3 ± 8, 4 40, 2 ± 9, 7 77 - - 21 Нет 55, 4 ± 8, 7 39, 5 ± 10, 0 77 Есть 45, 6 ± 14, 5 - 38 Монолобарное Низкая Анализ Однофакторный Многофакторный р=0, 008 р=0, 15 р=0, 09 р=0, 12 р=0, 9 р=0, 001 р=0, 05 р=0, 14 р=0, 15 р=0, 04
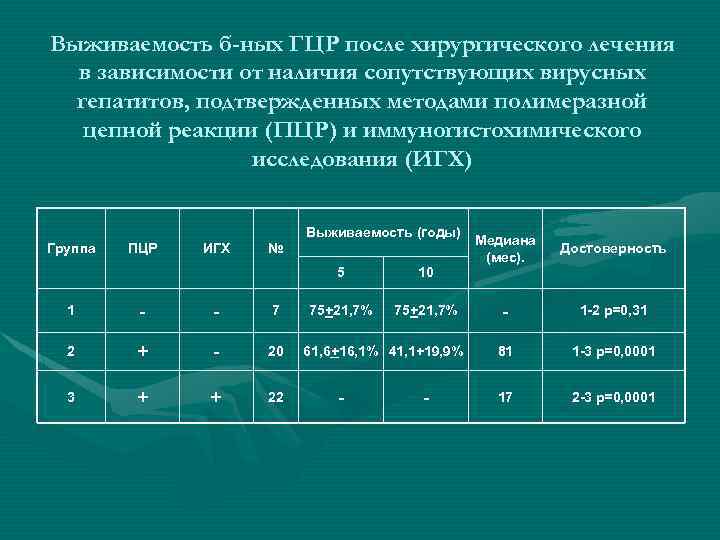
Выживаемость б-ных ГЦР после хирургического лечения в зависимости от наличия сопутствующих вирусных гепатитов, подтвержденных методами полимеразной цепной реакции (ПЦР) и иммуногистохимического исследования (ИГХ) Группа ПЦР ИГХ № Выживаемость (годы) 5 1 - - 7 2 + - 20 3 + + 22 10 75+21, 7% 61, 6+16, 1% 41, 1+19, 9% - - Медиана (мес). Достоверность - 1 -2 p=0, 31 81 1 -3 p=0, 0001 17 2 -3 p=0, 0001

Выживаемость б-ных ГЦР после хирургического лечения в зависимости от вида сопутствующих вирусных гепатитов, подтвержденных методом полимеразной цепной реакции (ПЦР) Выживаемость (годы) Гепатит В Гепатит С № 1 + - 22 36, 4+14, 2% 24, 3+13, 7% 2 - + 18 32, 3+16, 1% 3 + + 2 - Группа 5 Медиана (мес) Достоверность 38 1 -2 p=0, 99 - 22 1 -3 p=0, 27 - 3 2 -3 p=0, 05 10

5 -летняя выживаемость Хирургическое лечение 41% Чрескожная инъекция этанола 7% Внутриартериальная химиоэмболизация 7% O. Shuichi, 1995, T. Shuto et al. , 1996, N. Nogasue, 1996, T. Harada, 1996, E. Cifferi, 1996.

Что делать при билобарном поражении? Liver cancer study group – при монолобарном ГЦР 5 -летняя выживаемость – 40% при билобарном ГЦР – 18% С. -С. Wu et al. – монолобарное поражение ГЦР – 51, 4% билобарное – 42, 9%

Что делать при рецидиве заболевания после хирургического лечения? После повторной операции по поводу ПРП 3 -х летняя выживаемость = 64% (C. Huguet et al. )
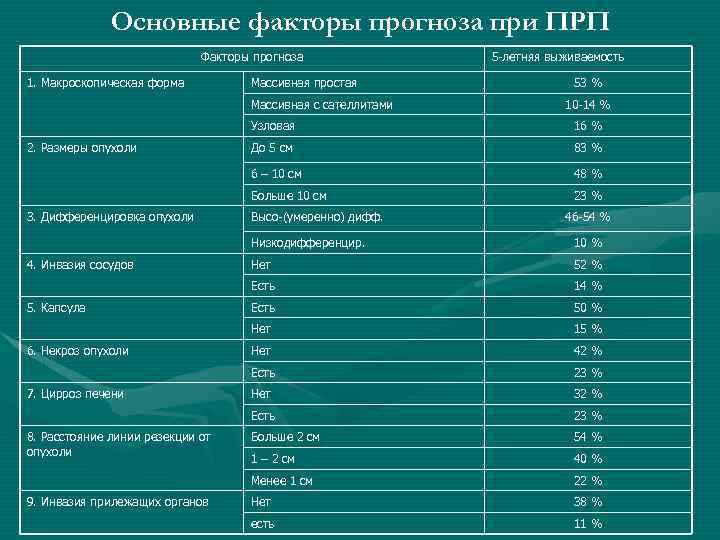
Основные факторы прогноза при ПРП Факторы прогноза 1. Макроскопическая форма Массивная простая Массивная с сателлитами 5 -летняя выживаемость 53 % 10 -14 % Узловая 83 % 48 % Больше 10 см 3. Дифференцировка опухоли До 5 см 6 – 10 см 2. Размеры опухоли 16 % 23 % Высо-(умеренно) дифф. 46 -54 % Низкодифференцир. 9. Инвазия прилежащих органов 50 % 15 % Нет 42 % 23 % Нет 32 % 23 % Больше 2 см 54 % 1 – 2 см 40 % Менее 1 см 8. Расстояние линии резекции от опухоли Есть 7. Цирроз печени 14 % Есть 6. Некроз опухоли 52 % Нет 5. Капсула Нет Есть 4. Инвазия сосудов 10 % 22 % Нет 38 % есть 11 %

Комбинированное лечение ГЦР (III-IVст. ) Адьювантная химиотерапия с включением 5 -FU, адриамицина, митомицина С, cis-платина, липоидола (4 курса внутриартериально) К 4 -му году показатели выживаемости выравниваются. (K. Nakashima et al. , 1996, Япония)

Внутрисосудистое чрескатетерное лечение. 1. Внутриартериальная эмболизация 2. Внутриартериальная химиотерапия 3. Внутриартериальная химиоэмболизация 4. Внутриартериальная радиоэмболизация 5. Внутрипортальная эмболизация 6. Внутрипортальная химиоэмболизация 7. Сочетанное внутрисосудистое чрескатетерное лечение
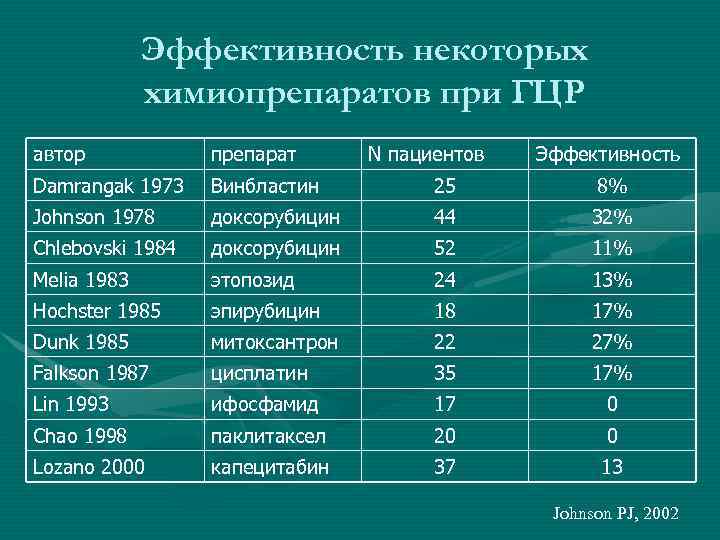
Эффективность некоторых химиопрепаратов при ГЦР автор препарат N пациентов Эффективность Damrangak 1973 Винбластин 25 8% Johnson 1978 доксорубицин 44 32% Chlebovski 1984 доксорубицин 52 11% Melia 1983 этопозид 24 13% Hochster 1985 эпирубицин 18 17% Dunk 1985 митоксантрон 22 27% Falkson 1987 цисплатин 35 17% Lin 1993 ифосфамид 17 0 Chao 1998 паклитаксел 20 0 Lozano 2000 капецитабин 37 13 Johnson PJ, 2002

АНТРАЦИКЛИНЫ В МОНОТЕРАПИИ ГЦР • Основной препарат в терапии ГЦР – доксорубицин (по результатам 13 опубликованных исследований) – эффективность - 20%, – медиана выживаемости – 4 мес • Примение доксорубицина в монорежиме не оказывает значимого влияния на выживаемость

Химиотерапия – режим PIAF • цисплатин 20 mg/m 2 в/в, 1 -4 день доксорубицин 40 mg/m 2 в/в, 1 день 5 -фторурацил 400 mg/m 2 в/в, 1 -4 день интерферональфа 5 MU/m 2 подкожно, 1 -4 день курс каждые 3 недели • 149 пациентов • эффективность 16. 8% – Полный эффект у 3 из 149 больных ( 2%) – Частичный эффект у 22 из 149 patients (14. 8%) – Медиана выживаемости 30. 9 недель
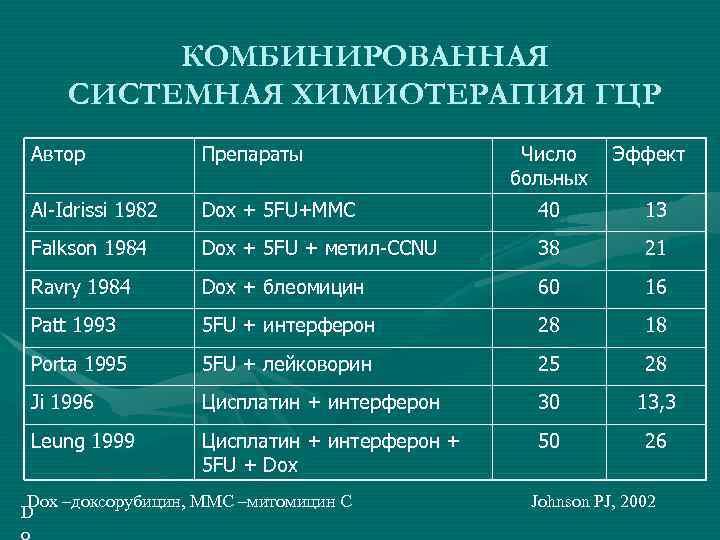
КОМБИНИРОВАННАЯ СИСТЕМНАЯ ХИМИОТЕРАПИЯ ГЦР Автор Препараты Al-Idrissi 1982 Dox + 5 FU+MMC 40 13 Falkson 1984 Dox + 5 FU + метил-CCNU 38 21 Ravry 1984 Dox + блеомицин 60 16 Patt 1993 5 FU + интерферон 28 18 Porta 1995 5 FU + лейковорин 25 28 Ji 1996 Цисплатин + интерферон 30 13, 3 Leung 1999 Цисплатин + интерферон + 5 FU + Dox 50 26 Dox –доксорубицин, ММС –митомицин С D o Число больных Эффект Johnson PJ, 2002
Hepato-cellular Cancer Patient’s Register (HCPR) Система предназначена для сбора общей статистической информации по текущим случаям гепатоцеллюлярного рака. www. oncodata. ru
Курснты печень н 2012.ppt