Хирургические заболевания толстой кишки Неспецифический язвенный


Хирургические заболевания толстой кишки Неспецифический язвенный колит Болезнь Крона Дивертикулез
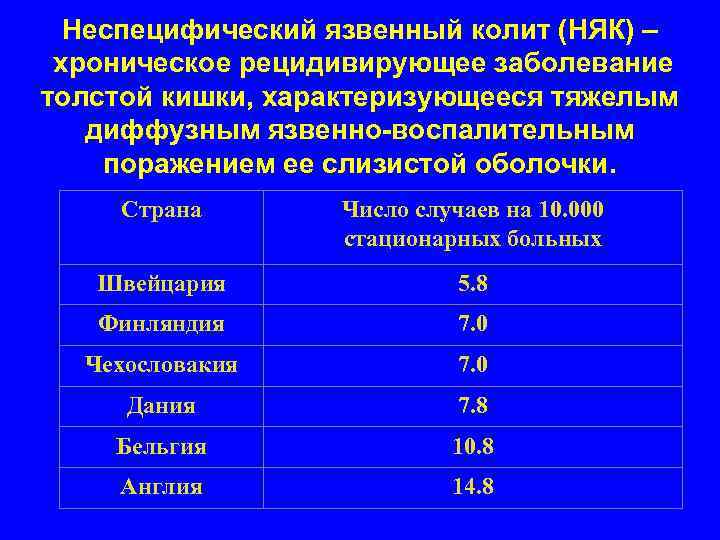
Неспецифический язвенный колит (НЯК) – хроническое рецидивирующее заболевание толстой кишки, характеризующееся тяжелым диффузным язвенно-воспалительным поражением ее слизистой оболочки. Страна Число случаев на 10. 000 стационарных больных Швейцария 5. 8 Финляндия 7. 0 Чехословакия 7. 0 Дания 7. 8 Бельгия 10. 8 Англия 14. 8

Этиология. v воздействие экзогенных факторов окружающей среды, которые пока не установлены. В качестве основной причины рассматривается инфекция; v аутоиммунное заболевание. При наличии генетической предрасположенности организма воздействие одного или нескольких “пусковых” (триггерных ) факторов запускает каскад механизмов, направленных против собственных антигенов; v дисбаланс иммунной системы желудочно- кишечного тракта. На этом фоне воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу с участием цитокинов.

Патогенез иммунологические нарушения кишечный дисбактериоз нарушения психологического статуса. Патоморфология. – Поражение начинается от прямой кишки – вовлекается слизистая оболочка и подслизистый слой, крипт-абсцессы. – Язвы, эрозии, псевдополипы, исчезновение гаустрации, укорочение кишки , токсическая дилатация. – Зернистость, полнокровие, малая подвижность слизистой

Классификация По локализации: • Неспецифический язвенный проктит и проктосигмоидит • Неспецифический язвенный левосторонний колит • Неспецифический язвенный тотальный колит • Неспецифический язвенный регионарный колит По течению: • Острая -12 -15% (молниеносная). • Хроническая рецидивирующая -50 -65%. • Хроническая непрерывная - 32%. По наличию осложнений: • Местные Острая токсическая дилатация Перфорация ободочной кишки Кровотечение Рак толстой кишки. • Системные Внекишечные осложнения.

По характеру течения: • - острая форма (первая атака); • - молниеносная форма (как правило, с летальным исходом); • - хроническая рецидивирующая форма (с повторяющимися обострениями, чаще сезонного характера); • - непрерывная форма заболевания (затянувшееся обострение более 6 месяцев при условии адекватного лечения).

Классификация по тяжести Легкая стул кашицеобразный <5 раз в сутки, форма незначительная примесь крови и слизи в стуле, отсутствие лихорадки, тахикардии, анемии, Средней жидкий стул 5 -8 раз в сутки примесь крови и слизи тяжести в стуле, умеренная лихорадка, тахикардия, анемия Тяжелая тяжелая диарея (>8 раз в сутки); значительная форма примесь крови, слизи и гноя в каловых массах; лихорадка более 380 С, тахикардия, анемия (гемоглобин<90 г/л), общее состояние тяжелое или очень тяжелое, синдром экссудативной энтеропатии с развитием гипопротеинемии и отеков

Клинические проявления (Местные) • Ректальные кровотечения • Нарушения стула • боль в животе (чаще в левой половине) • лихорадка • снижение аппетита • потеря веса • водно-электролитные нарушения различной степени.

Внекишечные проявления • артриты (7 -14% случаев), спондилиты, • ириты, коньюктивиты и блефариты, • стоматиты, • холангит, цирроз и холелитиаз, • гангренозная пиодермия, узловая эритема, узелковый полиартериит, • тромбофлебиты и тромбоэмболии, • нефролитиаз.

местные кишечные осложнения – Токсический мегаколон развивается в 3 -5% случаев. Поперечная ободочная кишка расширяется до 6 см в диаметре. Это осложнение, которое сопровождается тяжёлым истощением организма, нередко является смертельным. – Стриктуры прямой или толстой кишки (3 -19 %). При длительном течении. Дифференцировать с раком ТК. – Профузное кишечное кровотечение (1 -14%) из грануляций, язв. Более 300. 0/сут. - гемостатическая и заместительная гемотерапия, при безуспешности-оперативное лечение – Острая токсическая дилатация толстой кишки (1 -9%). Возможна после ирригоскопии, колоноскопии. До 10 см. -1 ст. , до 14 см. -2 ст. , 14 -20 см. -3 ст. Если ч/з 6 -24 часа нет эффекта от лечения-операция. – Перфорация толстой кишки(3 -5%), чаще в п/ободочной, сигмовидной кишках на фоне токсической дилатации и часто приводит к смерти (72 - 100%). Перитонит может возникнуть и без явной перфорации при истончении стенки в обл. язвы. – Рак толстой кишки Часто эндофитный рост, чрезвычайно инвазивен, мультицентричен, быстро метастазирует, осбенно у молодых (2 -10%). ИМ зависит от длительности, распространенности, возраста больных.

Общие системные осложнения ( до 45%) 1) Кожные проявления (узловатая эритема, гангренозная пиодермия, вегетирующий гнойный стоматит, везикулопустулезная экзантема, кожный васкулит и др. ) 2) Поражения суставов (артриты, сакроилеит, анкилозирующий спондилит (болезнь Бехтерева) 3) Воспалительные заболевания глаз (склерит и эписклерит, иридоциклит, изменения глазного дна) 4) Заболевания печени и желчевыводящих путей (первичный склерозирующий холангит, жировая инфильтрация печени, хронический активный гепатит, холангиоцеллюлярная карцинома и др. ) 5) Васкулит 6) Нарушения гемостаза и тромбоэмболические осложнения 7) Заболевания крови 8) Амилоидоз 9) Нарушения метаболизма костной ткани (остеопороз) 10) Возникающие вторично при длительных нарушениях в толстой кишке - анемии, электролитные расстройства.
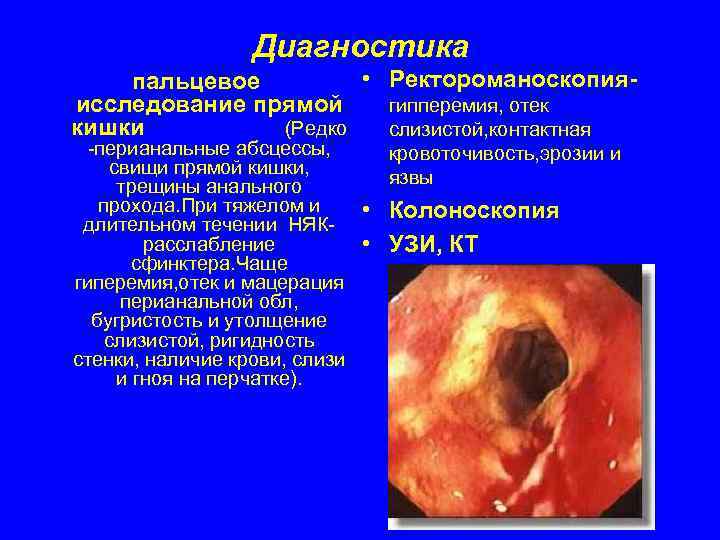
Диагностика пальцевое • Ректороманоскопия- исследование прямой гипперемия, отек кишки (Редко слизистой, контактная -перианальные абсцессы, кровоточивость, эрозии и свищи прямой кишки, трещины анального язвы прохода. При тяжелом и • Колоноскопия длительном течении НЯК- расслабление • УЗИ, КТ сфинктера. Чаще гиперемия, отек и мацерация перианальной обл, бугристость и утолщение слизистой, ригидность стенки, наличие крови, слизи и гноя на перчатке).

анемия и лейкоцитоз в различной степени, гипо - и диспротеинемия. Микробиологическое Патоморфологическое исследование: • Язвы слизистой • Мазки и посевы кала оболочки. для исключения колита вирусной этиологии, • Избыточная регенерация железистого эпителия с хламидиоза, патогенной образованием флоры и паразитарных псевдополипов. поражений. • Является характерным • Изменения облигатной наличие “крипт- микрофлоры. абсцессов”. • рост патогенных стафилококков, протея.
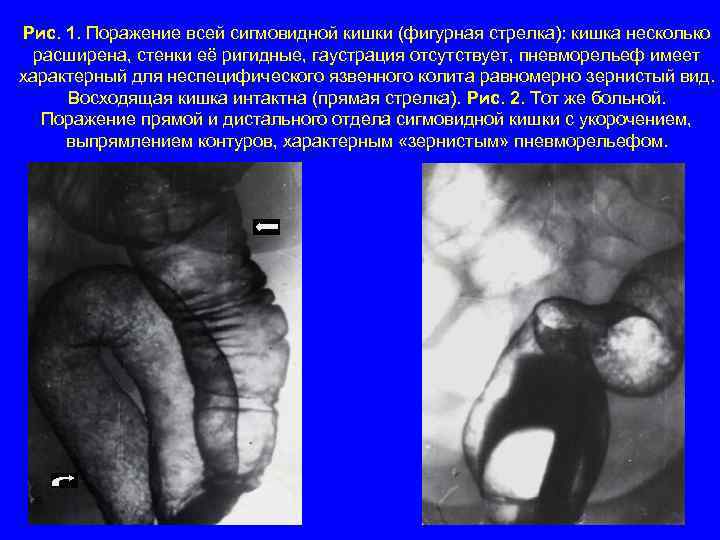
Рис. 1. Поражение всей сигмовидной кишки (фигурная стрелка): кишка несколько расширена, стенки её ригидные, гаустрация отсутствует, пневморельеф имеет характерный для неспецифического язвенного колита равномерно зернистый вид. Восходящая кишка интактна (прямая стрелка). Рис. 2. Тот же больной. Поражение прямой и дистального отдела сигмовидной кишки с укорочением, выпрямлением контуров, характерным «зернистым» пневморельефом.

Дифференциальный диагноз НЯК • болезнь Крона, • амебиаз, • ишемический • балантидиаз, колит, • актиномикоз, • полипоз, • туберкулезный колит, • дивертикулез, • малярийный колит, • рак толстой кишки, • лимфогранулематоз, • геморрой, • псевдомембранозный • дизентерия колит.

Больной М. , 76 лет. Диагноз: ЖКБ, гангренозный калькулезный холецистит Оксамп 1, 0 Х 4 р/сут в/м, 6 суток. 10 -е сутки после • Больному проводилось операции: лечение НЯК, • схваткообразные боли в • интенсивная животе инфузионная терапия, • водянистая диарея • энтеральное и • лихорадка парэнтеральное • Копрологическое питание исследование - дисбиоз • На 26 -е сутки после кишечника операции на фоне • Колоноскопия - НЯК. нарастающей сердечно- сосудистой недостаточности больной скончался.

Аутопсийное исследование • Макроскопически - признаки тотального поражения толстой кишки, характерные для НЯК. • Цитологическое и гистологическое исследования - псевдомембранозный колит, вызванный C. difficile.

У больной 22 лет на 10 -е сутки после операции на желудке развилась тяжелая кровянистая диарея, приведшая к летальному исходу. Finney J. M. Gastroenterostomy for cicatrizing ulcer of the pylorus. Johns Hopkins Hosp Bull 1893; 11: 53 -5. Weinberg M. , Seguim P. Flore microbienne de la gangrene gazeuse. Le B. fallax. Comptes Rendus des Seances de la Societe de Biologie, Paris. 1915. 78: 686 - 689. Hall I. C. , O`Toole E. Intestinal flora in newborn infants with a description of a new pathogenic anaerobe, Bacillus difficilis. American Journal of Diseases of Children. 1935. 49: 390 -402.

ПСЕВДОМЕМБРАНОЗНЫЙ КОЛИТ • Эндоскопия – проктит или • После приема левосторонний колит. антибиотиков Слизистая гиперемирована, отечна, возвышающиеся • Водянистая или белые или желтые кровавая диарея псевдомембраны. Биопсия. • Спастические боли • Бактериологическое в животе исследование кала (3 пробы • Слабость последовательно каждый • Лихорадка день) • Лейкоцитоз • Определение токсина C. difficile А±В в кале. • Дифференциальная диагностика с язвенным и ишемическим колитами.

• Отмена антибиотиков • Профилактика рецидива: • Метронидазол 400 мг 3 раза в сутки ванкомицин 125 -250 мг 4 раза в сутки в • Холестирамин внутрь 12000 -24000 течение 1 -4 недель. мг ежедневно. G. R. Mc. Latchie Oxford Handbook of Clinical Surgery. Oxford, New York, Tokyo. 1990. S. P. L. Travis, R. H. Taylor, J. J. Misiewicz. Gastroenterology, 2 nd ed. , 1998.

Pepin J. , Saheb N. , Coulombe M. A. , Alary M. E. , Corriveau M. P. , Authier S. , Leblanc M. , Rivard G. , Bettez M. , Primeau V. , Nguyen M. , Jacob C. E. , Lanthier L. Emergence of fluoroquinolones as the predominant risk factor for Clostridium difficile-associated diarrhea: a cohort study during an epidemic in Quebec. //Clin Infect Dis. 2005; 41(9): 1254 -60. • 2003 г. более 7000 случаев диареи, вызванной C. difficile. (в более чем 30 стационарах провинции Квебек) • Препараты риска • Фторхинолоны (скоррегированное отношение рисков 3, 44) • Цефалоспорины I-III, • макролиды, • клиндамицин, • бета-лактамные антибиотики в сочетании с ингибиторами бета-лактамаз (от 1, 56 до 1, 89)

В течение одного месяца в этом же отделении 5 больных бета-лактамные антибиотики – 5 -6 суток. • схваткообразные боли в животе, • водянистая диарея. – прекращено введение бета-лактамов – метронидазол 300 мг три раза в день per os (14 суток) • Боли стихли через 2 суток • Нормализация стула через трое суток • Копрологические исследования оказались малоинформативными.

Псевдомембранозный колит может развиться после коротких курсов антибиотикотерапии. • Своевременная • ограничение отмена «причинных» использования антибиотиков препаратов группы • Лечение риска метронидазолом или • полное исключение ванкомицином. необоснованного применения антибиотиков.

Лечение НЯК Базовое лечение: 5 -АСК, стероидные гормоны, цитостатики. • Диетотерапия (№ 4, 4 а, 4 б, 4 в), парентеральное питание (белковые и аминокислотные препараты). • Инфузионная терапия с целью детоксикации, коррекции белкового и водно-электролитного баланса, витамины. • Анаболические стероиды. • Антибиотикотерапия при гнойных осложнениях, на фоне хирургического лечения, гормонотерапии. • Седативные препараты (малые транквилизаторы: элениум, седуксен) • Противодиарейная терапия: антихолинэргические препараты /противопоказаны при глаукоме/ (настойки и экстракты красавки, солутан, платифиллин), кодеин, вяжущие средства растительного происхождения. • Сульфосалазин системно и местно (в виде свечей или клизмы). /Салофальк- препарат сульфосалазина который начинает всасываться только в терминальном отделе подвздошной кишки/

Лечение НЯК • Кортикостероидные гормоны (внутрь, парентерально, ректально) • АКТГ-цинк фосфат только при острой форме НЯК. • В качестве альтернативы преднизолону и гидрокортизону можно рекомендовать препарат Буденофальк • Циклоспорин А, (суточная доза 4 мг/кг массы тела) позволяет избежать колэктомии у 40 - 50 % пациентов. • Азатиоприн (1, 5 – 2, 5 мг/кг массы тела в сутки), 6 - меркаптопурин. • При тяжелой анемии – гемотрансфузия, препараты железа. (Угроза обострения). • Иммуномодуляторы - терапевтический эффект кратковременный. • Витамины группы В, С, А, Д, К, фолиевая кислота
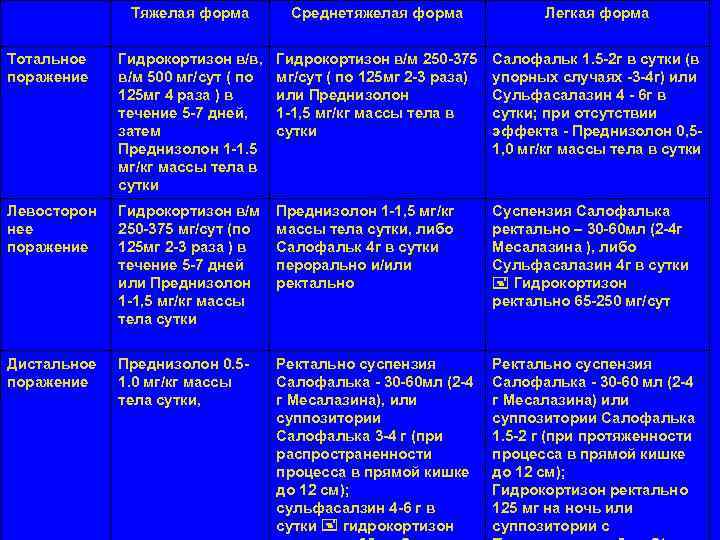
Тяжелая форма Среднетяжелая форма Легкая форма Тотальное Гидрокортизон в/в, Гидрокортизон в/м 250 -375 Салофальк 1. 5 -2 г в сутки (в поражение в/м 500 мг/сут ( по 125 мг 2 -3 раза) упорных случаях -3 -4 г) или 125 мг 4 раза ) в или Преднизолон Сульфасалазин 4 - 6 г в течение 5 -7 дней, 1 -1, 5 мг/кг массы тела в сутки; при отсутствии затем сутки эффекта - Преднизолон 0, 5 - Преднизолон 1 -1. 5 1, 0 мг/кг массы тела в сутки мг/кг массы тела в сутки Левосторон Гидрокортизон в/м Преднизолон 1 -1, 5 мг/кг Суспензия Салофалька нее 250 -375 мг/сут (по массы тела сутки, либо ректально – 30 -60 мл (2 -4 г поражение 125 мг 2 -3 раза ) в Салофальк 4 г в сутки Месалазина ), либо течение 5 -7 дней перорально и/или Сульфасалазин 4 г в сутки или Преднизолон ректально Гидрокортизон 1 -1, 5 мг/кг массы ректально 65 -250 мг/сут тела сутки Дистальное Преднизолон 0. 5 - Ректально суспензия поражение 1. 0 мг/кг массы Салофалька - 30 -60 мл (2 -4 Салофалька - 30 -60 мл (2 -4 тела сутки, г Месалазина), или г Месалазина) или суппозитории Салофалька Салофалька 3 -4 г (при 1. 5 -2 г (при протяженности распространенности процесса в прямой кишке до 12 см); Гидрокортизон ректально сульфасалзин 4 -6 г в 125 мг на ночь или сутки гидрокортизон суппозитории с

Хирургическое лечение, показания. • Абсолютные показания • Токсическая дилатация ободочной кишки, • массивное кровотечение, • перфорация кишки, • кишечная непроходимость (стеноз), • молниеносный тяжелый неспецифический язвенный колит толерантный к проводимому лечению в теч. 7 -10 дн. , • рак толстой кишки • Относительные показания • отсутствие эффекта от консервативной терапии при наличии тенденции к прогрессированию (свыше 3 лет). • Системные осложнения,

Виды операций 1. Паллиативные операции 3. восстановительно- илеостомия по Бруку (Brooke) реконструктивные или Торнболлу у тучных операции (создание людей. тазового кишечного (колостомия при НЯК резервуара с практически не применяется. ) илеоанальным 2. Радикальные операции анастомозом. (Через 4 -6 дней) Предложено субтотальная резекция несколько видов ободочной кишки с тазовых резервуаров наложением илео- и типа “J”, “S” и “W”). сигмостомы, колпроктэктомия с илеостомией

Противорецидивное лечение (ГНЦ колопроктологии) поддерживающая доза аминосалицилатов на срок 6 мес. , цитостатики (азатиоприн или 6 -меркаптопурин) интермиттирующие схемы приема кортикостероидов. Прогноз • около 25% пациентов имеют поражение по типу язвенного проктита • у 15% больных имеется клиника правостороннего или тотального колита. • При продолжительности заболевания более 10 лет более 30% пациентов развивается клиника тотального колита. • У 25% больных не удается достигнуть стойкой ремиссии, развиваются тяжелые осложнения и они нуждаются в хирургическом лечении через 5 -10 лет от начала заболевания. • Около 5% больных погибают в течение 1 года заболевания.

Болезнь Крона хроническое воспалительное заболевание кишечника аутоиммунной природы, имеющее сегментарный трансмуральный характер Этиология. – Воспаление начинается в подслизистом слое • Нервно-психические – Инфильтрация стенки суживает факторы просвет кишки • Иммунологические – Язвы глубокие, по типу трещин факторы – «булыжная мостовая» • Дисбиотические – Многосегментарное поражение, факторы «прыжки кенгуру» – Лимфоидная гиперплазия (саркоидные гранулемы) – Наружные и внутренние свищи, псевдоопухолевые инфильтраты.

По характеру клинического течения: Острая Подострая Хроническая формы Формы заболевания (Crohn): • ОСТРАЯ напоминает о. Классификация по аппендицит локализации (Bockus): • ЯЗВЕННОГО ЭНТЕРИТА • Еюнит (энтероколита) спастические • Илеит 30 -50% боли, кровянистые • Энтероколит испражнения, лихорадка • Гранулематозный колит • СКЛЕРОЗИРУЮЩАЯ – 25 -40% явления частичной или • Поражение анальной полной кишечной области 30 -40% непроходимости • Панрегионарные • ИНФИЛЬТРАТИВНО- поражения ФИСТУЛЕЗНАЯ образование инфильтратов в брюшной полости и свищей.

Клинические проявления • коликообразные боли в животе 87% • урчание, вздутие живота, при аускультации на высоте усиленной перистальтики раздутой кишечной петли слышно урчание, после которого вздутие уменьшается и нередко бывает жидкий стул (симптом Кенига). • Лихорадка 65% • диарея (с примесью крови и без нее) 84% • пальпируемый опухолевидный конгломерат брюшной полости • синдром частичной или полной кишечной непроходимости • синдром энтеральной недостаточности, похудание 75% • свищи • синдром рубцового стеноза тонкой, толстой кишки, желудка или 12 -перстной кишки

Осложнения болезни Крона • Кровотечения – 2 -8% • Острая токсическая дилатация – 5 -16% • Перфорация кишки – 13% • Свищи (наружные и внутренние) -20 -43% • Инфильтраты и абсцессы брюшной полости • Стриктуры и кишечная непроходимость – 28 -40% • Рак ободочной кишки – 2 -6%

Внекишечные проявления болезни Крона • 1) узловатая эритема, гангренозная пиодермия, поражения полости рта и кожи лица, вегетирующий гнойный стоматит, псориаз, кожный васкулит и др. • 2) артриты, сакроилеит, анкилозирующий спондилит (болезнь Бехтерева) • 3) склерит и эписклерит, иридоциклит, изменения глазного дна • 4) первичный склерозирующий холангит, хронический активный гепатит, гранулемы печени и гранулематозный гепатит и др. • 5) Васкулит • 6) Нарушения гемостаза и тромбоэмболические осложнения • 7) Заболевания крови • 8) Амилоидоз • 9) Нарушения метаболизма костной ткани (остеопороз) • 10) анемия • 11) Патология почек (вторичная обструкция и др. )

Методы диагностики • анемия, лейкоцитоз, Колоноскопия ускорение СОЭ. Ректороманоскопия • стеаторея, амилорея, • тусклая слизистая, эрозии, креаторея, слизь, окруженные белесоватыми лейкоциты и эритроциты в грануляциями (по типу афт). кале. • Слизистая неравномерно Рентгенологическое утолщена, глубокие исследование продольные язвы-трещины, • сегментарность поражения просвет кишки сужен. • контуры неровные, • Можно выявить продольные язвы, образовавшиеся свищи. утолщение рельефа, "булыжная мостовая". • сегментарные сужения ("симптом шнура").
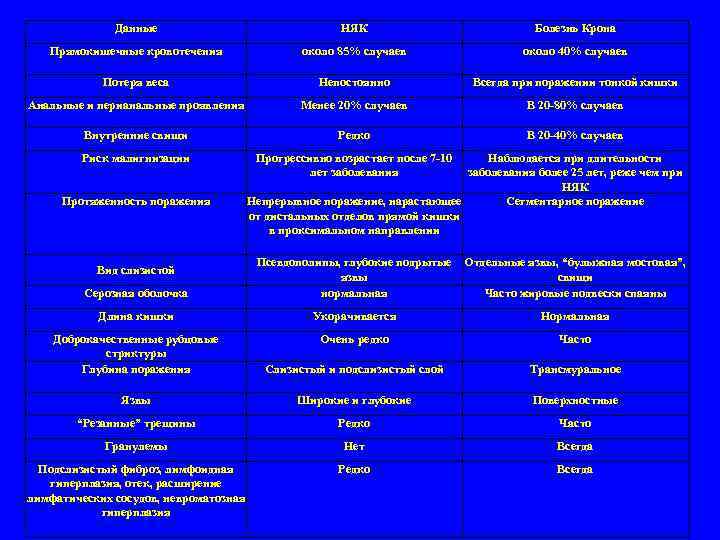
Данные НЯК Болезнь Крона Прямокишечные кровотечения около 85% случаев около 40% случаев Потеря веса Непостоянно Всегда при поражении тонкой кишки Анальные и перианальные проявления Менее 20% случаев В 20 -80% случаев Внутренние свищи Редко В 20 -40% случаев Риск малигнизации Прогрессивно возрастает после 7 -10 Наблюдается при длительности лет заболевания более 25 лет, реже чем при НЯК Протяженность поражения Непрерывное поражение, нарастающее Сегментарное поражение от дистальных отделов прямой кишки в проксимальном направлении Псевдополипы, глубокие подрытые Отдельные язвы, “булыжная мостовая”, Вид слизистой язвы свищи Серозная оболочка нормальная Часто жировые подвески спаяны Длина кишки Укорачивается Нормальная Доброкачественные рубцовые Очень редко Часто стриктуры Глубина поражения Слизистый и подслизистый слой Трансмуральное Язвы Широкие и глубокие Поверхностные “Резанные” трещины Редко Часто Гранулемы Нет Всегда Подслизистый фиброз, лимфоидная Редко Всегда гиперплазия, отек, расширение лимфатических сосудов, невроматозная гиперплазия

Лечение болезни Крона • препараты 5 -аминосалициловой кислоты месалазин (3, 2– 4, 0 г/сут - 6, 0– 7, 0 г/сут) салофальк, месакол, сульфасалазин. • Антибактериальная терапия - метронидазол или ципрофлоксацин. • Топические стериоды— будесонид (буденофальк). • Системные стероиды – преднизолон (60 мг/сут. 2– 4 нед, затем быстро снижают до 40 мг/сут и потом медленно, на 5 мг в неделю, сокращают до полной отмены).

Лечение болезни Крона Азатиоприн • поддерживающее лечение при гормональной зависимости и частых обострениях; • профилактика послеоперационных осложнений; • перианальные осложнения. • Дозировка — 2, 0– 2, 5 мг/кг/сут, прием однократный. Метотрексат, Циклоспорин А (для профилактики пневмоцистной инфекции триметоприм/сульфаметоксазол). Инфликсимаб (ремикейд) - химерные моноклональные антитела к фактору некроза опухоли. • среднетяжелая и тяжелая атака; • гормональная резистентность; поддержание ремиссии, индуцированной инфликсимабом; • свищевая форма болезни Крона.

Энтеральное питание • Зондовое питание оказывает положительный эффект благодаря уменьшению антигенной нагрузки, улучшению репарации и изменениям в иммунном ответе и бактериальной популяции кишечника. • Полимерные или мономерные смеси • Полностью исключается оральный прием натуральных пищевых продуктов за исключением воды. • При поддержании ремиссии энтеральное питание проводят в ночные часы 5 дней в неделю или в интермиттирующем режиме — в дневные часы в течение 1 мес из 4. • Больного обучают самостоятельному введению и извлечению зонда.

Больные, госпитализированные по поводу тяжелой атаки болезни Крона, нуждаются в парентеральном питании, внутривенном возмещении жидкости и электролитов, антибиотиках и внутривенно вводимых глюкокортикоидах. Это гидрокортизон 400 мг в сутки внутримышечно или преднизолон 120 мг/сут внутривенно в течение 5– 7 дней, и лишь затем больного переводят на оральный прием из расчета 1– 1, 5 мг/кг массы тела. При отсутствии эффекта в течение 2– 4 нед констатируется гормональная резистентность. В этом случае возможно применение циклоспорина или инфликсимаба.

Показания к операции v Отсутствие эффекта от Ø Острая токсическая консервативной терапии дилатация при тяжелом течении и частых рецидивах. Ø Профузное v Стойкие стриктуры кровотечение v Рак Ø Перфорация, v Свищи перитонит, абсцессы Ø Кишечная непроходимость

Виды операций 1. паллиативные операции (отключение) Ø илеостомия, колостомия Ø вскрытие и дренирование перианальных абсцессов 2. радикальные операции Ø Сегментарная или субтотальная резекция ободочной кишки Ø Колэктомия, колпроктэктомия, резекции при стриктурах 3. Востановительно-реконструктивные операции (ликвидация стом и др. ) 50% больных после операции в течение 5 лет оперируются повторно.

ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ • Дивертикулы - это слепо оканчивающиеся мешковидные выпячивания ограниченного участка полого органа, в частности, толстой кишки. • Дивертикулез означает наличие множественных дивертикулов.

ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Самая распространенная теория возникновения дивертикулярной болезни - механическая или пульсионная, значительная роль принадлежит слабости кишечной стенки

Классификация. (ВОЗ) 1. Дивертикулярная болезнь без клинических проявлений. 2. Дивертикулярная болезнь с клиническими проявлениями. 3. Дивертикулярная болезнь с осложненным течением: ü дивертикулит; ü перфорация; ü кровотечение; ü кишечная непроходимость; ü внутренние или наружные кишечные свищи ü параколит, инфильтрат, «псевдоопухоль» , абсцесс ü пилефлебит, ü перекрут дивертикула.

Клиника неосложненного дивертикулеза vболи в животе без четкой локализации, vнарушения стула, чаще всего запоры или неустойчивый стул (смена запоров и поносов), vболи вызываются приемом пищи (гастроколический рефлекс) vпризнаки кишечной диспепсии (урчание, вздутие).

Дивертикулит Причины: • нарушения эвакуации содержимого из дивертикулов • дисбактериоз кишечника фазы ремиссии и обострения, иногда в виде болевых абдоминальных кризов.

КЛИНИКА ДИВЕРТИКУЛИТА Ø лихорадка, Ø усиление болей в животе, Ø лейкоцитоз, Ø диарея, Ø появление в стуле слизи и крови, Ø стойкий метеоризм, Ø болезненность при пальпации живота в проекции воспаленных дивертикулов, Ø иногда признаки поражения брюшины.

Диагностика • "воспалительные" изменения гемограмы - лейкоцитоз, ускорение СОЭ. • Копрологические изменения неспецифичны

Ирригоскопия • Дивертикулы выявляются в виде выпячиваний кишечной стенки округлой формы с более или менее выраженной шейкой, которые четко выявляются по наружному или внутреннему контуру кишки, особенно хорошо они видны при двойном контрастировании. У больных с неосложненным дивертикулитом дивертикулы хорошо опорожняются. • Задержка контраста - признак дивертикулита.
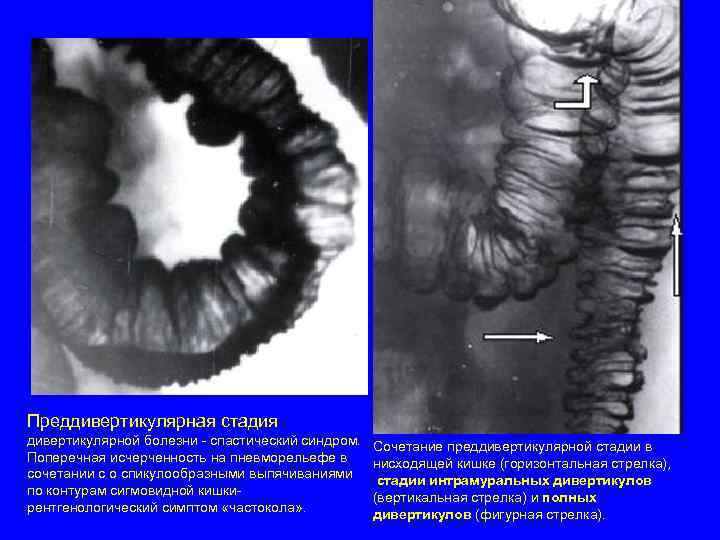
Преддивертикулярная стадия дивертикулярной болезни - спастический синдром. Сочетание преддивертикулярной стадии в Поперечная исчерченность на пневморельефе в нисходящей кишке (горизонтальная стрелка), сочетании с о спикулообразными выпячиваниями стадии интрамуральных дивертикулов по контурам сигмовидной кишки- (вертикальная стрелка) и полных рентгенологический симптом «частокола» . дивертикулов (фигурная стрелка).
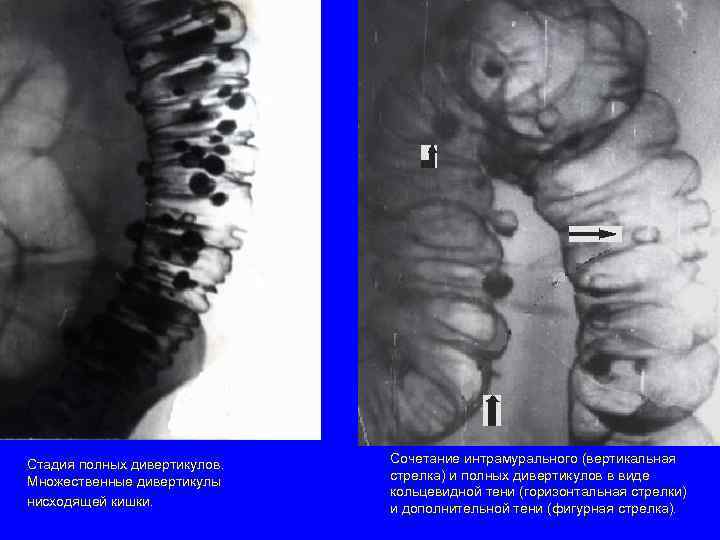
Стадия полных дивертикулов. Сочетание интрамурального (вертикальная Множественные дивертикулы стрелка) и полных дивертикулов в виде кольцевидной тени (горизонтальная стрелки) нисходящей кишки. и дополнительной тени (фигурная стрелка).

Колоноскопия • Обычные дивертикулы сами не видны, определяются их устья округлой или овальной формы с неизмененной слизистой вокруг. • О наличии воспаления судят, если устья деформированы, слизистая вокруг них отечна, гиперемирована. • Колоноскопия при кровотечении позволяет установить его уровень.
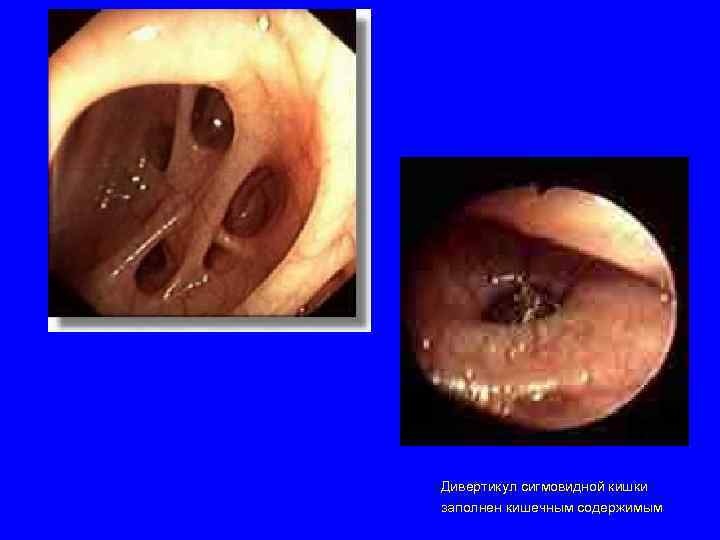
Дивертикул сигмовидной кишки заполнен кишечным содержимым

Консервативное лечение дивертикулярной болезни. бессимптомный дивертикулез толстой кишки • диета, богатая растительной клетчаткой, • отруби, балластные вещества • Mucofalk и Forlax.

дивертикулез с выраженными клиническими проявлениями • диета, богатая растительной клетчаткой • балластные вещества; • витамины; • препараты, нормализующие функцию кишечника; • спазмолитики, либо блокаторы кальциевых каналов (Децител); • при воспалительных явлениях - 5 АСК, оптимально - “Salofalk”. Выраженные явления дивертикулита требуют назначения антибиотиков; • противодиарейные средства; • ферментативные препараты; • бактериальные препараты (колибактерин, бифидумбактерин, бификол).

Хирургическое лечение. показания к хирургическому лечению: Экстренные: - перфорация дивертикула; - кишечная непроходимость; - профузное кровотечение. Плановые: - образование хронического инфильтрата, симулирующего злокачественную опухоль; - внутренние и наружные свищи; - клинически выраженная дивертикулярная болезнь, неподдающаяся комплексному консервативному лечению.

Виды операций • Резекция кишки с наложением первичного анастомоза и выведением проксимальной колостомы • Операция Hartmann • Наложение разгрузочной трансверзостомы • Выведение места перфорации дивертикула на переднюю брюшную стенку в виде 2 -х ствольной стомы • Различные виды резекций толстой кишки: от резекции сигмовидной кишки до левосторонней гемиколэктомии.

Во многих случаях (до 50%) после резекции вновь возникают боли и дискомфорт.
Хирургические заболевания толстой кишки.ppt
- Количество слайдов: 59

