атеросклероз.ppt
- Количество слайдов: 33
Хирургические заболевания артерий

Систематизация артериальной патологии основана на трёх принципах: 1) 2) 3) Острая или хроническая артериальная недостаточность Механизмы и патогенез поражения артериальных сосудов Локализация и проявления расстройств кровоснабжения

Хроническая артериальная недостаточность 1) 2) 3) 4) 5) Облитерирующий атеросклероз Воспалительные заболевания (эндартериит, болезнь Рейно узелковый периартериит, неспецифический аортоартериит, и др. ) Ангиотрофоневрозы Экстравазальная компрессия Эндокринные ангиопатии Острая артериальная недостаточность 1) Эмболии 2) Тромбозы 3) Травмы артерий

ОБЛИТЕРИРУЮЩИЕ ЗАБОЛЕВАНИЯ АРТЕРИЙ - ЭТО ЗАБОЛЕВАНИЯ, СОПРОВОЖДАЮЩИЕСЯ ПОСТЕПЕННЫМ СУЖЕНИЕМ ПРОСВЕТА АРТЕРИЙ ВПЛОТЬ ДО ПОЛНОЙ ИХ ЗАКУПОРКИ. КЛИНИЧЕСКИМИ ПРОЯВЛЕНИЯМИ ЭТИХ ЗАБОЛЕВАНИЙ ЯВЛЯЮТСЯ СИМПТОМЫ ИШЕМИИ ОРГАНОВ, КРОВОСНАБЖЕНИЕ КОТОРЫХ ОСУЩЕСТВЛЯЕТСЯ ИЗ БАССЕЙНА ПОРАЖЕННОЙ АРТЕРИИ.
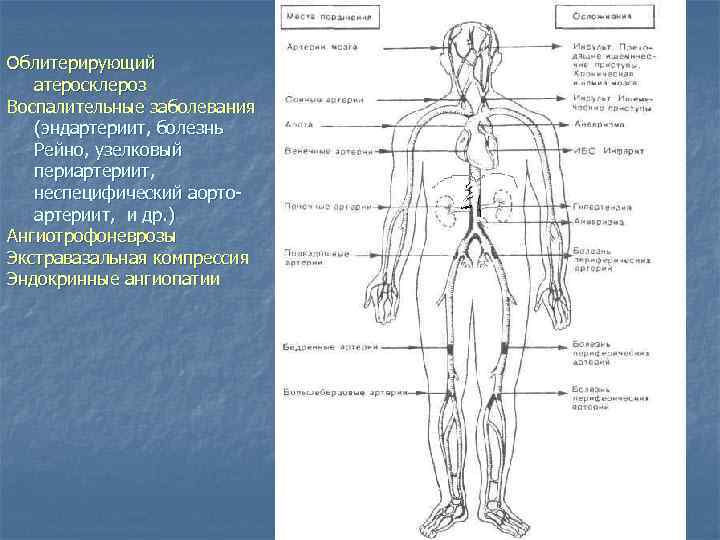
Облитерирующий атеросклероз Воспалительные заболевания (эндартериит, болезнь Рейно, узелковый периартериит, неспецифический аортоартериит, и др. ) Ангиотрофоневрозы Экстравазальная компрессия Эндокринные ангиопатии
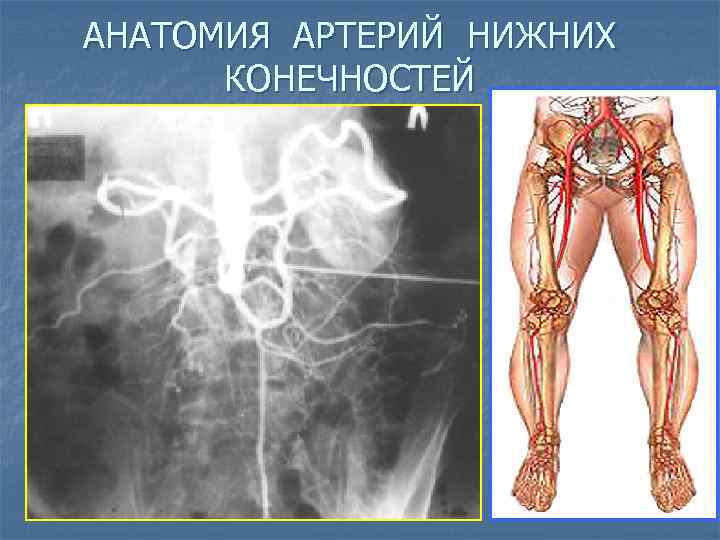
АНАТОМИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
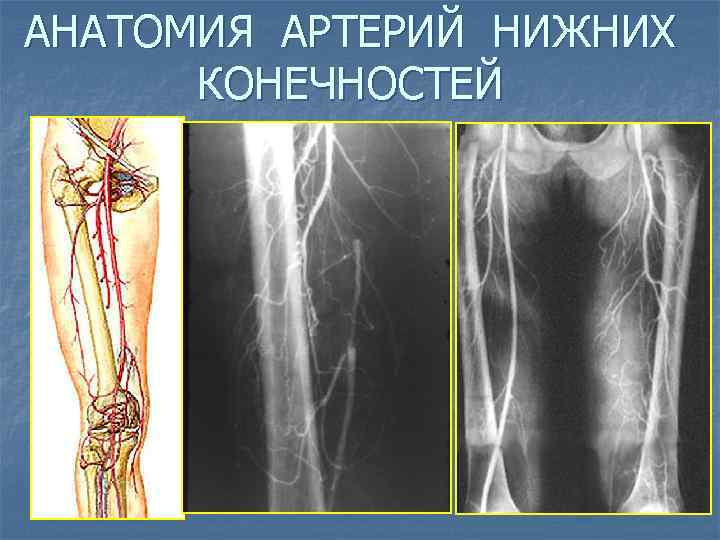
АНАТОМИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ

Атеросклероз (от греч. ἀθέρος — мякина, кашица + σκληρός — твёрдый, плотный) — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до облитерации (закупорки). Важно различать атеросклероз от артериосклероза Менкеберга, другой формы склеротических поражений артерий, для которой характерно отложение солей кальция в средней оболочке артерий, диффузность поражения (отсутствие бляшек), развитие аневризм (а не закупорки) сосудов. Атеросклероз сосудов сердца ведет к развитию ишемической болезни сердца.

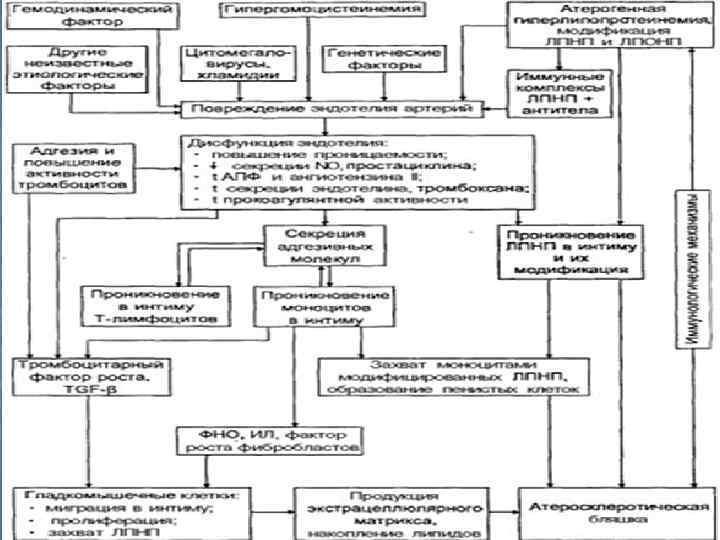
ЭТИОЛОГИЯ АТЕРОСКЛЕРОЗА На данный момент единой теории возникновения данного заболевания нет. Выдвигаются следующие варианты, а также их сочетания: теория липопротеидной инфильтрации — первично накопление липопротеидов в сосудистой стенке, теория дисфункции эндотелия — первично нарушение защитных свойств эндотелия и его медиаторов, аутоиммунная — первично нарушение функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки, моноклональная — первично возникновение патологического клона гладкомышечных клеток, вирусная — первично вирусное повреждение эндотелия (герпес, цитомегаловирус и др. ), перекисная — первично нарушение антиоксидантной системы, генетическая — первичен наследственный дефект сосудистой стенки, хламидиозная — первичное поражение сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae. гормональная — возрастное повышение уровня гонадотропных и адренокортикотропных гормонов приводит к повышеному синтезу строительного материала для гормонов-холестерина.
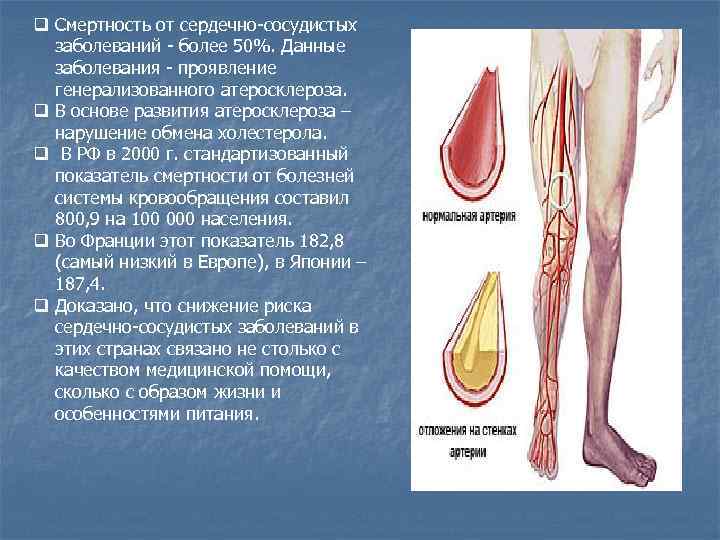
q Смертность от сердечно-сосудистых заболеваний - более 50%. Данные заболевания - проявление генерализованного атеросклероза. q В основе развития атеросклероза – нарушение обмена холестерола. q В РФ в 2000 г. стандартизованный показатель смертности от болезней системы кровообращения составил 800, 9 на 100 000 населения. q Во Франции этот показатель 182, 8 (самый низкий в Европе), в Японии – 187, 4. q Доказано, что снижение риска сердечно-сосудистых заболеваний в этих странах связано не столько с качеством медицинской помощи, сколько с образом жизни и особенностями питания.

ФАКТОРЫ РИСКА РАЗВИТИЯ АТЕРОСКЛЕРОЗА • курение (наиболее опасный фактор) • гиперлипопротеинемия (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл) • артериальная гипертензия (систолическое АД > 140 мм рт. ст. диастолическое АД > 90 мм рт. ст. ) • сахарный диабет • ожирение • малоподвижный образ жизни (гиподинамия) • эмоциональное перенапряжение • неправильное питание • наследственная предрасположенность • постменопауза • гиперфибриногенемия • гомоцистеинурия
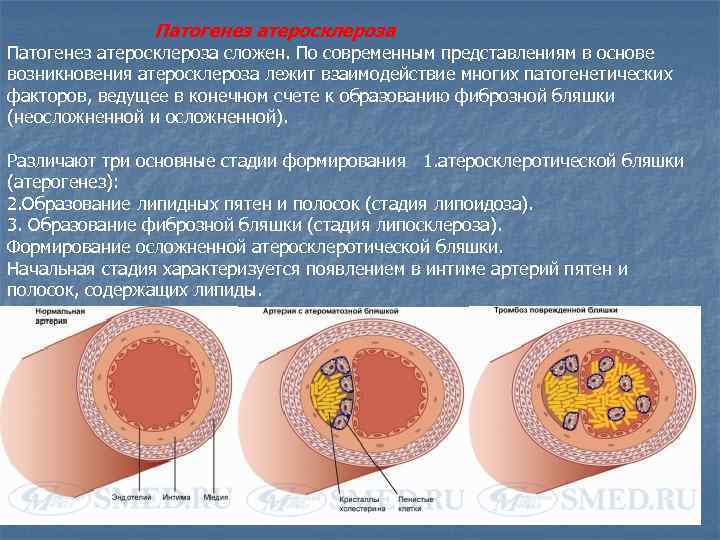
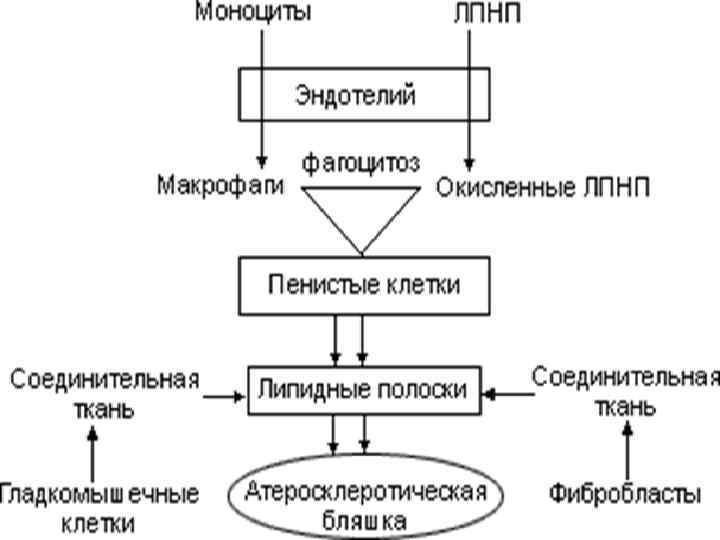
Патогенез атеросклероза сложен. По современным представлениям в основе возникновения атеросклероза лежит взаимодействие многих патогенетических факторов, ведущее в конечном счете к образованию фиброзной бляшки (неосложненной и осложненной). Различают три основные стадии формирования 1. атеросклеротической бляшки (атерогенез): 2. Образование липидных пятен и полосок (стадия липоидоза). 3. Образование фиброзной бляшки (стадия липосклероза). Формирование осложненной атеросклеротической бляшки. Начальная стадия характеризуется появлением в интиме артерий пятен и полосок, содержащих липиды.

Классификация Локализация поражения • аорто-подвздошный сегмент — синдром Лериша (облитерирующий атеросклероз, неспецифический аортоартериит); • бедренно-подколенный сегмент (облитерирующий атеросклероз); • подколенно-берцовый сегмент (облитерирующий атеросклероз, облитерирующий тромбангиит); • многоэтажное поражение (облитерирующий атеросклероз); • мультифокальное поражение — артерии конечностей, головного мозга, внутренних органов (облитерирущий атеросклероз, неспецифический аортоартериит). Характер поражения: • стеноз; • окклюзия.

Стадии хронической артериальной недостаточности нижних конечностей (по Фонтейну—Покровскому): • первая — дистанция перемежающейся хромоты непостоянная, до 1000 м; • вторая — дистанция лимитирующей перемежающейся хромоты: • А — более 200 м; • Б — менее 200 м; • третья — больной может пройти несколько шагов, боли в покое; • четвёртая — трофические нарушения (язвы, некрозы, гангрена). Третью и четвёртую стадии принято объединять под общим названием «критическая ишемия» .

Клиническая картина На ранних стадиях характерны жалобы на повышенную чувствительность к низким температурам, чувство онемения, парестезии и усталости поражённой конечности. Патогномоничен для этого синдрома симптом перемежающейся хромоты. Он заключается в появлении во время ходьбы достаточно резких болей, ощущаемых в определённой группе мышц нижних конечностей и заставляющих больного прекратить движение. Это связано с недостаточным притоком артериальной крови для удовлетворения метаболических потребностей мышц при нагрузке. После небольшого отдыха боль прекращается, и больной вновь может пройти определённое расстояние. Дистанция, проходимая до начала боли в конечности, поразительно повторяется. Когда кровоток становится недостаточен для удовлетворения метаболических потребностей тканей конечности в отсутствие движений, появляется боль в покое. Она обычно ощущается в пальцах и стопе. Часто боль появляется ночью. В горизонтальном положении происходит потеря компонента гидростатического давления, вызванного силой тяжести столба крови между сердцем и зоной сужения сосуда. Связанное с этим снижение регионарного АД может вызывать уменьшение кровотока через стенозированный участок сосуда до критического порога, после чего возникает болевой синдром. Он приводит к пробуждению пациента. Боль в покое — грозный симптом, предвестник развития гангрены конечности.

Окклюзия бифуркации аорты и подвздошных артерий (синдром Лериша) характеризуется следующими проявлениями: • «высокой» перемежающейся хромотой (боль при ходьбе возникает как в икроножных мышцах, так и в области ягодиц и задней поверхности бёдер); • симптомами артериальной недостаточности мышц тазового дна (недержание газов); • развитием импотенции; • симметричным снижением либо отсутствием пульсации бедренных артерий. Окклюзию бедренных и подколенных артерий встречают наиболее часто. При изолированном поражении поверхностной бедренной артерии клиническая картина скудная, так как сохранение кровотока по глубокой артерии бедра через анастомозы с подколенной артерией достаточно компенсирует кровообращение в дистальных отделах конечности. При сочетании данного поражения с окклюзией аорты или подвздошных артерий клиническая картина более выражена — от болей в икроножных мышцах при ходьбе на короткие дистанции до появления некротических очагов.
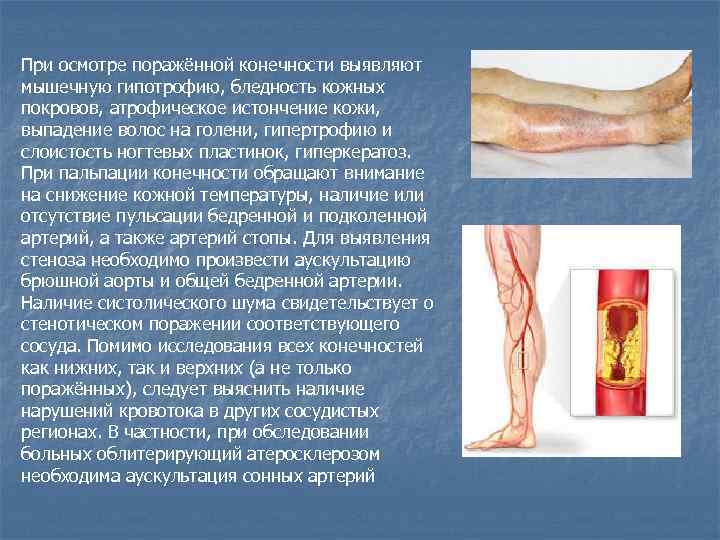
При осмотре поражённой конечности выявляют мышечную гипотрофию, бледность кожных покровов, атрофическое истончение кожи, выпадение волос на голени, гипертрофию и слоистость ногтевых пластинок, гиперкератоз. При пальпации конечности обращают внимание на снижение кожной температуры, наличие или отсутствие пульсации бедренной и подколенной артерий, а также артерий стопы. Для выявления стеноза необходимо произвести аускультацию брюшной аорты и общей бедренной артерии. Наличие систолического шума свидетельствует о стенотическом поражении соответствующего сосуда. Помимо исследования всех конечностей как нижних, так и верхних (а не только поражённых), следует выяснить наличие нарушений кровотока в других сосудистых регионах. В частности, при обследовании больных облитерирующий атеросклерозом необходима аускультация сонных артерий

СТАДИИ ИШЕМИИ ПО ЛЕРИШУ-ФОНТЕНУПОКРОВСКОМУ. 1 000 м и более I стадия II-а: 200 - 500 м II-б: 50 – 200 м Стадии критической ишемии III стадия III-а: менее 50 м III-б: боли в покое Iv а-стадия – трофические расстройства б - стадия – ишемические некрозы.
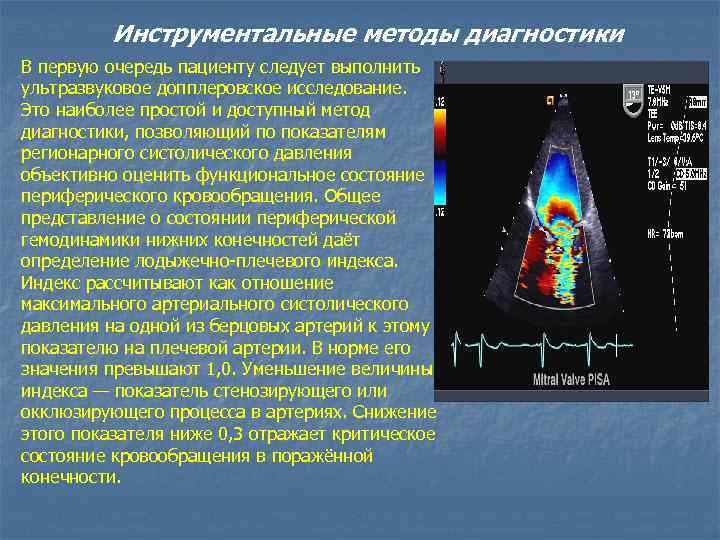
Инструментальные методы диагностики В первую очередь пациенту следует выполнить ультразвуковое допплеровское исследование. Это наиболее простой и доступный метод диагностики, позволяющий по показателям регионарного систолического давления объективно оценить функциональное состояние периферического кровообращения. Общее представление о состоянии периферической гемодинамики нижних конечностей даёт определение лодыжечно-плечевого индекса. Индекс рассчитывают как отношение максимального артериального систолического давления на одной из берцовых артерий к этому показателю на плечевой артерии. В норме его значения превышают 1, 0. Уменьшение величины индекса — показатель стенозирующего или окклюзирующего процесса в артериях. Снижение этого показателя ниже 0, 3 отражает критическое состояние кровообращения в поражённой конечности.
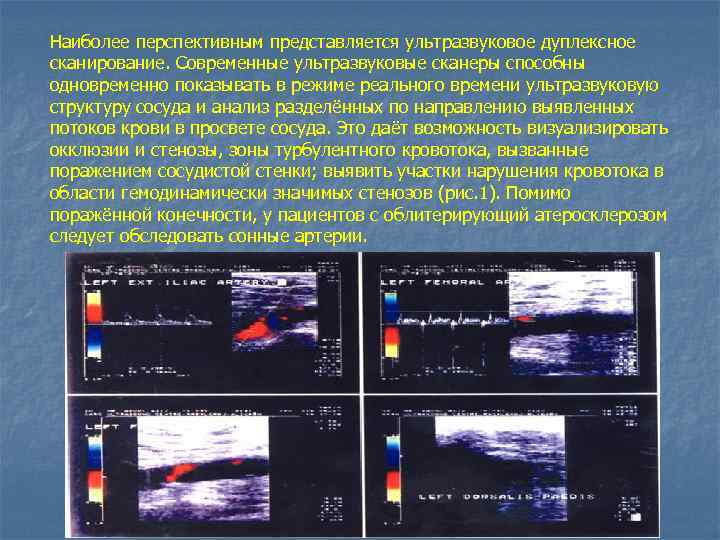
Наиболее перспективным представляется ультразвуковое дуплексное сканирование. Современные ультразвуковые сканеры способны одновременно показывать в режиме реального времени ультразвуковую структуру сосуда и анализ разделённых по направлению выявленных потоков крови в просвете сосуда. Это даёт возможность визуализировать окклюзии и стенозы, зоны турбулентного кровотока, вызванные поражением сосудистой стенки; выявить участки нарушения кровотока в области гемодинамически значимых стенозов (рис. 1). Помимо поражённой конечности, у пациентов с облитерирующий атеросклерозом следует обследовать сонные артерии.

Для обследования больных с критической ишемией используют чрескожное измерение напряжения кислорода, позволяющее оценить жизнеспособность тканей и прогнозировать заживление трофических язв. Заключительным этапом обследования служит ангиография. С помощью этого метода можно визуализировать всё сосудистое дерево от аорты до стопы. Целесообразно выполнение снимков в двух проекциях (прямой и боковой). Рис. 2. Синдром Лериша (ангиограмма) Ангиографические симптомы атеросклероза: неравномерное сужение магистральных артерий, «изъеденность» контура артерий, сегментарная обтурация артерий, кальциноз артерий; коллатеральные сосуды крупные, прямые, хорошо развитые (рис. 2). В части случаев для выбора правильной тактики хирургического лечения предпринимают коронарную артериографию. Отмечается «изъеденность» контуров аорты и артерий (атеросклеротические бляшки), окклюзия правой подвздошной артерии. Ангиографические симптомы облитерирующего тромбангиита: равномерное сужение артерий, вовлечение в патологический процесс сосудов малого и среднего калибров, сегментарные окклюзионные поражения, развитие штопорообразных коллатералей вокруг участков окклюзий, отсутствие признаков атеросклероза, коническая форма культи сосуда.
Лечение

Схема консервативного лечения тромбоблитерирующих заболеваний I. Ликвидация спазма сосудов. 1) Сосудорасширяющие препараты, действующие непосредственно на гладкую мускулатуру сосудов: • но-шпа - 2 мл (40 мг) * 2 раза в/м 1 табл. (40 мг) * 3 раза в сутки; • галидор - 2 мл (50 мг) * 2 раза в/м или 1 табл. (100 мг) * 3 раза в сутки; • никошпан - 2 мл (90 мг) * 1 -2 раза в/м, п/к или 1 табл. (100 мг) * 3 раза в сутки; • мидокалм - 1 табл. (50 мг) * 3 раза в сутки или 1 мл (100 мг) в/м, в/в; • АТФ - 1 мл (10 мг) * 2 раза в сутки в/м; • бупатол (синонимы: баметансульфат, васкулат) - 1 табл. (25 мг) * 3 раза в сутки. 2) Гормональные спазмолитики: андекалин (очищенный экстракт поджелудочной железы), депокалликреин, депопадутин, дельминал, (вазомоторный гормон из ткани поджелудочной железы скота) - 40 ед. в сутки в/м; 3) Ганглиоблокаторы: дипрофен - 1 табл. (25 мг) * 2 -3 раза в сутки; диколин - 1 табл. (50 мг) * 2 -3 раза в сутки; гексоний - 2 мл (50 мг) * 1 -2 раза в сутки п/к, в/м; Курс лечения сосудорасширяющими препаратами должен составлять 25 -30 дней. Рекомендуется каждый препарат применять не более двух недель и не использовать 2 и более препаратов из одной и той же группы. II. Снятие болей 1. Анальгетики 2. Внутриартериальные блокады 1% раствором новокаина по 15 -20 мл 15 -20 дней. 3. Паранефральные блокады 0, 25% раствором новокаина по 60 мл с каждой стороны (5 -6 блокад на курс). , лечебная физкультура

III. Улучшение нейротрофических и обменных процессов в тканях пораженной конечности Витаминотерапия: витамин В 1, В 6 - по 1 мл в сутки в/м; витамин В 15 - 1 табл. (50 мг) * 3 раза в сутки (пангамат кальция); -аскорутин - 1 табл. 3 раза в сутки; никотиновая кислота 1 мл (10 мг) * 2 раза в сутки в/м (принимает активное участие в окислительновосстановительных процессах, улучшает тканевое дыхание, оказывает сосудорасширяющее фибринолитическое действие). Лечение витаминами необходимо проводить на протяжении 4 -х недель. 2. Солкосерил - 12 -14 мл в/в капельно в сутки или 4 мл в/м. Курс лечения солкосерилом 20 -25 дней. 3. Компламин - 2 мл (150 мг) * 2 -3 раза в сутки или 2 табл. (300 мг) * 3 раза в сутки на протяжении 30 дней. IV. Улучшение микроциркуляции 1) Применение противовоспалительной и десенсибилизирующей терапии при остро прогрессирующем течении облитерирующего эндартериита в сочетании с поясничной или грудной симпатоэктомией. 2) Вазоактивные лекарственные вещества: но-шпа, компламин, папаверин, никотиновая кислота (дозировку и курсовое лечение этими препаратами см. выше). 3) продектин; пармидин - 1 табл. (250 мг) * 3 раза в сутки в течение 4 месяцев. 4) трентал - 1 табл. (250 мг) * 3 раза в день или 50 мг в/в ежедневно. 5) реополиглюкин - 400 мл в/в до 2 раз в сутки. 6) баротерапия. V. Десенсибирующая терапия димедрол - 1 табл. (50 мг) * 2 раза в сутки; пипольфен - 2 мл (25 мг) в/м или 1 табл. (25 мг) * 2 раза в сутки; супрастин - 1 мл (20 мг) * 1 -2 раза в/м 1 табл. (25 мг * 2 раза в сутки). VI. Седативная терапия 1. Нейролептики: аминазин - 2 мл (25 мг) в/м или 1 табл. (25 мг) * 2 раза в сутки; френолон - 1 мл (5 мг) в/м или 1 табл. (5 мг) * 2 раза в сутки; трифтазин - 1 табл. (5 мг) * 2 раза в сутки. 2. Транквилизаторы: седуксен 1 табл. (5 мг) * 2 -3 раза в сутки; элениум - 1 табл. (25 мг) * 2 -3 раза в сутки; триоксазин - 1 табл. (300 мг) * 2 -3 раза в сутки.
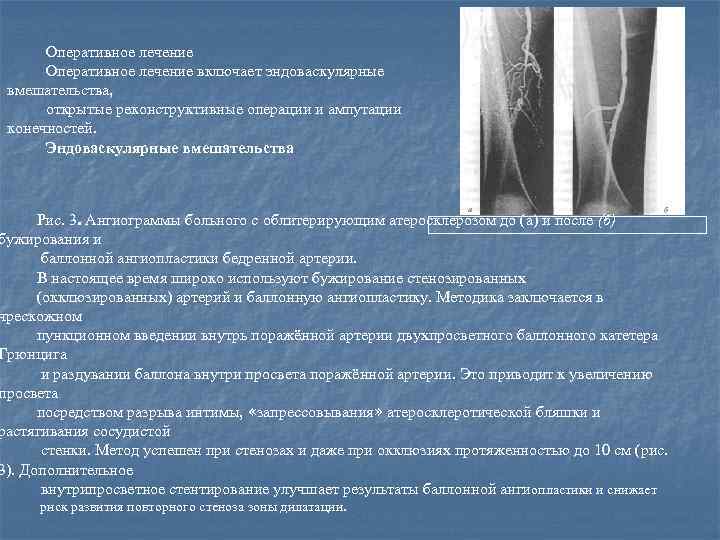
Оперативное лечение включает эндоваскулярные вмешательства, открытые реконструктивные операции и ампутации конечностей. Эндоваскулярные вмешательства Рис. 3. Ангиограммы больного с облитерирующим атеросклерозом до (а) и после (б) бужирования и баллонной ангиопластики бедренной артерии. В настоящее время широко используют бужирование стенозированных (окклюзированных) артерий и баллонную ангиопластику. Методика заключается в чрескожном пункционном введении внутрь поражённой артерии двухпросветного баллонного катетера Грюнцига и раздувании баллона внутри просвета поражённой артерии. Это приводит к увеличению просвета посредством разрыва интимы, «запрессовывания» атеросклеротической бляшки и растягивания сосудистой стенки. Метод успешен при стенозах и даже при окклюзиях протяженностью до 10 см (рис. 3). Дополнительное внутрипросветное стентирование улучшает результаты баллонной ангиопластики и снижает риск развития повторного стеноза зоны дилатации.
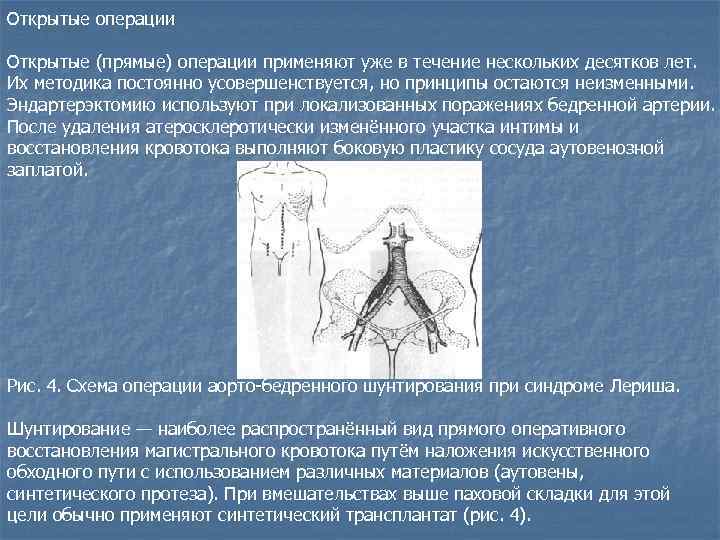
Открытые операции Открытые (прямые) операции применяют уже в течение нескольких десятков лет. Их методика постоянно усовершенствуется, но принципы остаются неизменными. Эндартерэктомию используют при локализованных поражениях бедренной артерии. После удаления атеросклеротически изменённого участка интимы и восстановления кровотока выполняют боковую пластику сосуда аутовенозной заплатой. Рис. 4. Схема операции аорто-бедренного шунтирования при синдроме Лериша. Шунтирование — наиболее распространённый вид прямого оперативного восстановления магистрального кровотока путём наложения искусственного обходного пути с использованием различных материалов (аутовены, синтетического протеза). При вмешательствах выше паховой складки для этой цели обычно применяют синтетический трансплантат (рис. 4).

Наметился долгожданный прорыв в лечении атеросклероза Опубликовано lana в 29 апреля, 2014 - 00: 26 (atherosclerosisprism. com) В экспериментах на мышах и кроликах ученые Университета Джонса Хопкинса (Johns Hopkins University) нашли способ блокировать аномальные синтез, транспорт и расщепление холестерина, успешно предупредив развитие атеросклероза – основной причины инфарктов и инсультов. Атеросклероз развивается как результат длительного накопления жира внутри кровеносных сосудов, что приводит к их сужению и потери эластичности сосудистой стенки. В результате значительно снижается способность сосудов питать богатой кислородом кровью сердечную мышцу и головной мозг. В серии экспериментов, описанных в журнале Circulation, ученые идентифицировали и заблокировали функцию одной единственной молекулы – виновницы целого ряда биологических сбоев, отрицательно влияющих на способность организма правильно использовать, транспортировать и расщеплять холестерин – жировое вещество, накапливающееся внутри сосудов и являющееся причиной развития сердечно-сосудистых заболеваний.
Виновником развития атеросклероза, по мнению исследователи, является молекула гликолипида, называемая гликосфинголипидом, или GSL, входящая в состав мембран всех клеток и, в основном, известная своей ролью в регуляции клеточного роста. Как показали результаты экспериментов, именно эта молекула регулирует метаболизм холестерина. Чтобы блокировать синтез гликосфинголипида, исследователи использовали искусственное соединение D-PDMP (D-threo-1 -phenyl-2 -decanoylamino-3 -morpholino-1 -propanol) и, таким образом, предотвратили развитие сердечно-сосудистых заболеваний у мышей и кроликов, получавших пищу с высоким содержанием жиров и холестерина. Результаты экспериментов показывают, что D-PDMP, по-видимому, вмешивается в работу целого ряда генетических путей, регулирующих несколько аспектов жирового обмена – начиная с того, как клетки извлекают и поглощают холестерин из пищи и как он транспортируется в ткани и органы, и заканчивая его разрушением печенью и выведением из организма.

Эксперименты проводились на генетически модифицированных мышах, у которых не было белка, важного для расщепления жиров. Такие мыши, следовательно, предрасположены к развитию атеросклероза. Исследователи кормили животных пищей с высоким содержанием жиров в течение нескольких месяцев, причем третья часть животных получала небольшие дозы D-PDMP. Двойную дозу этого же ингибитора получала другая треть мышей, плацебо – остальные животные. Измерив толщину аорты животных, ученые обнаружили поразительные различия между группами. Как и ожидалось, аорты мышей, получавших плацебо, стали толще из-за накопления жира и отложения кальция. Аорты мышей, получавших низкие дозы D-PDMP, были значительно тоньше и практически не блокировались бляшками. К удивлению исследователей, артерии мышей, получавших пищу с высоким содержанием жиров и высокие дозы D-PDMP, был почти неотличимы от артерий здоровых животных. Далее исследователи измерили, насколько хорошо и быстро циркулировала по кровеносным сосудам животных кровь. Замедление кровотока сигнализирует о «засорение» сосуда и является маркером атеросклероза. В сосудах мышей, получавших пищу с высоким содержанием жиров и D-PDMP, кровоток был в норме. У мышей, получивших пищу с высоким содержанием жиров без D-PDMP, кровоток был предсказуемо нарушен. Изучив клетки печени животных, ученые заметили значимые различия в экспрессии некоторых генов, регулирующих обмен холестерина. Активность этих генов определяется по уровню кодируемых ими ферментов. У мышей, получавших D-PDMP, были заметно выше уровни двух ферментов, отвечающих за тонкий жировой баланс путем регуляции поглощения и расщепления клетками холестерина. В частности, считают ученые, этот ингибитор, по-видимому, стимулирует активность и повышает эффективность класса клеточных белковых насосов, ответственных за поддержание здорового уровня холестерина за счет его транспортировки в и из крови. Кроме того, мыши, получавшие D-PDMP, имели более высокие уровни липопротеина липазы – фермента, ответственного за расщепление триглицеридов. Дефицит этого фермента приводит к опасному накоплению триглицеридов в крови. Кроме того, лечение D-PDMP повысило активность фермента, ответственного за очищение организма от жиров путем их преобразования в желчь – растворяющее жиры вещество, секретируемое печенью.

В заключительной серии экспериментов исследователи сравнили состояние двух групп здоровых кроликов, которых кормили пищей с высоким содержанием жиров. Животные одной из этих групп получали D-PDMP. У кроликов, содержавшихся на диете с высоким содержанием жиров и не получавших D-PDMP, наблюдались все классические признаки атеросклероза – образование жировых бляшек и неэластичные суженные кровеносные сосуды. Уровень холестерина у этих животных повысился в 17 раз. Получавшие препарат D-PDMP кролики остались практически здоровы – уровень холестерина у них сохранялся в пределах нормы или лишь незначительно превышал ее. По статистике Всемирной организации здравоохранения, высокий уровень холестерина ежегодно уносит 2. 6 миллиона жизней. По утверждениям экспертов, представленные на сегодняшнем фармацевтическом рынке препараты для снижения уровня холестерина, такие как статины, не работают примерно у одной трети принимающих их пациентов.

Литература n n n 1. «Хирургические болезни» . Под редакцией B. C. Савельева, А. И. Кириенко, М. , «ГЭОТАР-Медиа» 2005. http: //www. hopkinsmedicine. org/…eart_disease Влияние гравитационных нагрузок небольших величин на течение облитерирующего атеросклероза артерий нижних конечностей//И. В. Макаров// Ангиология и сердечно-сосудистая хирургия, 2003, № 4. http: //ru. wikipedia. org/wiki/Атеросклероз http: //www. nanonewsnet. ru/news/2014/nametilsyadolgozhdannyi-proryv-v-lechenii-ateroskleroza
атеросклероз.ppt