8_zanyatie_operatsii_na_sredostenii.pptx
- Количество слайдов: 73

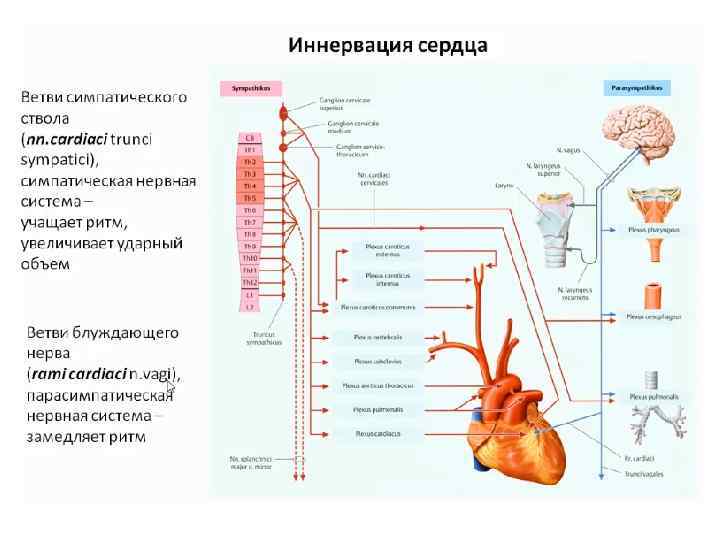
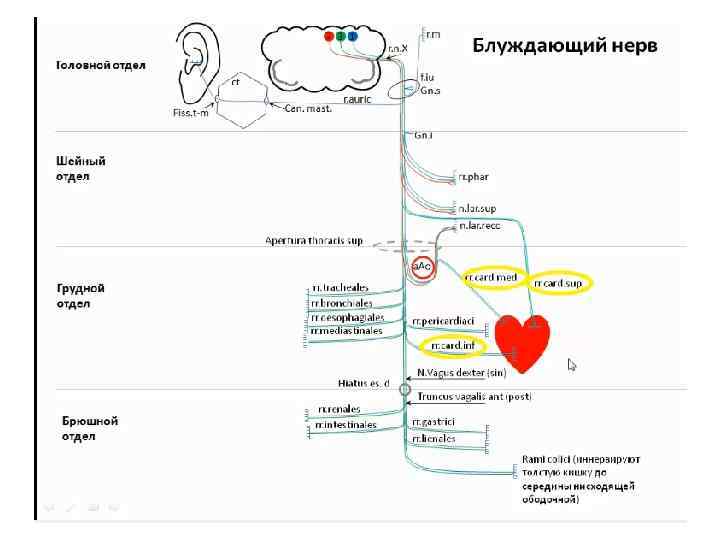
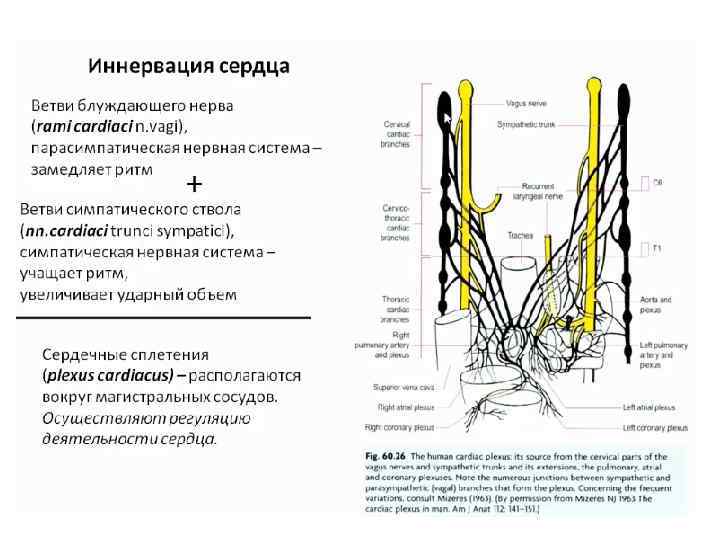
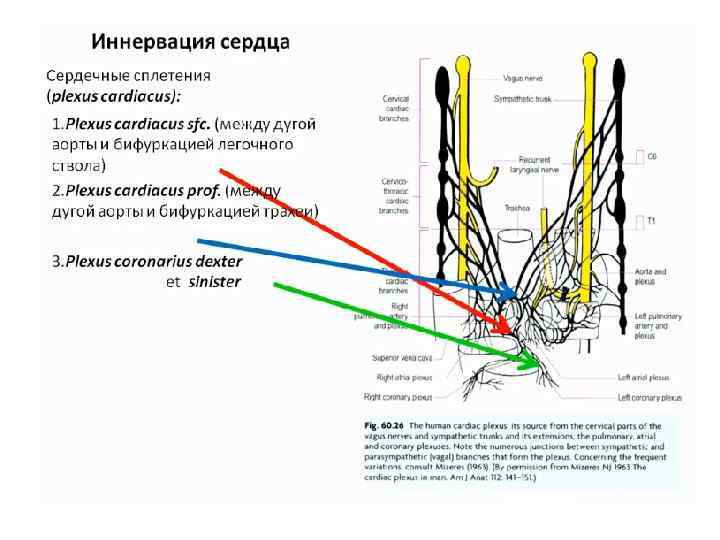
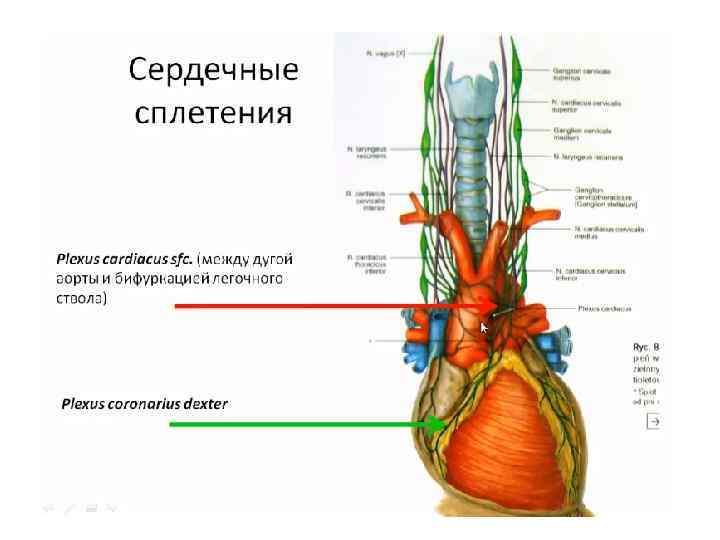
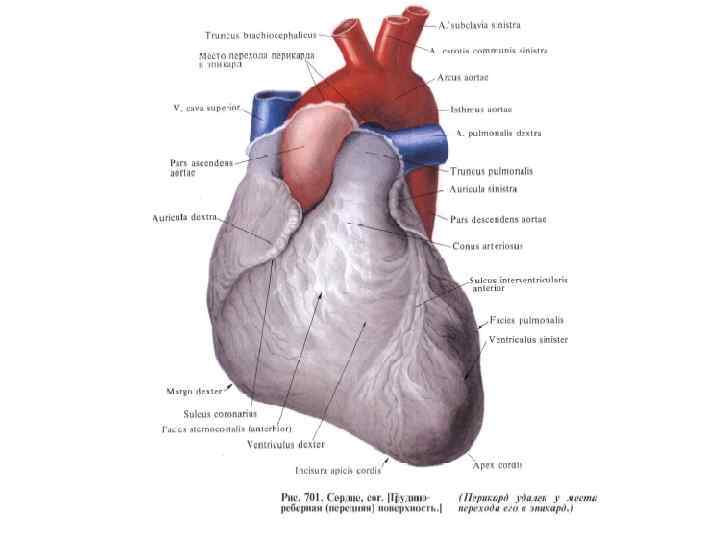
 Хирургические доступы к сердцу • Внеплевральный доступ • Чресплевральный доступ • Использование видеоторакоскопической техники
Хирургические доступы к сердцу • Внеплевральный доступ • Чресплевральный доступ • Использование видеоторакоскопической техники
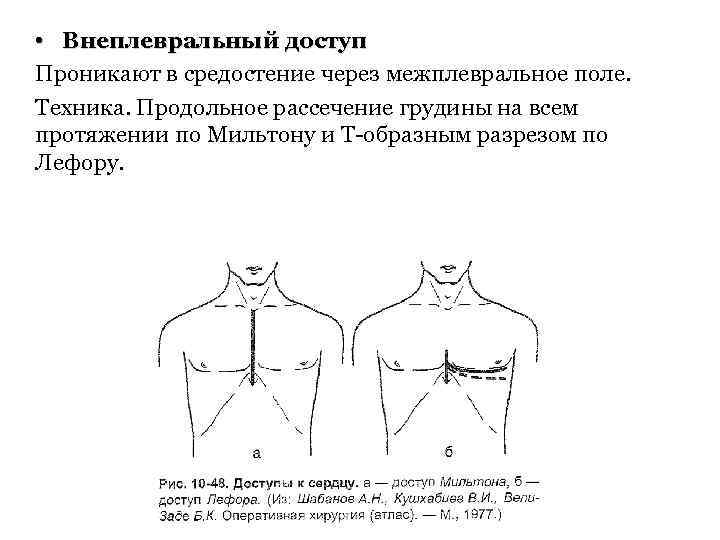 • Внеплевральный доступ Проникают в средостение через межплевральное поле. Техника. Продольное рассечение грудины на всем протяжении по Мильтону и Т-образным разрезом по Лефору.
• Внеплевральный доступ Проникают в средостение через межплевральное поле. Техника. Продольное рассечение грудины на всем протяжении по Мильтону и Т-образным разрезом по Лефору.
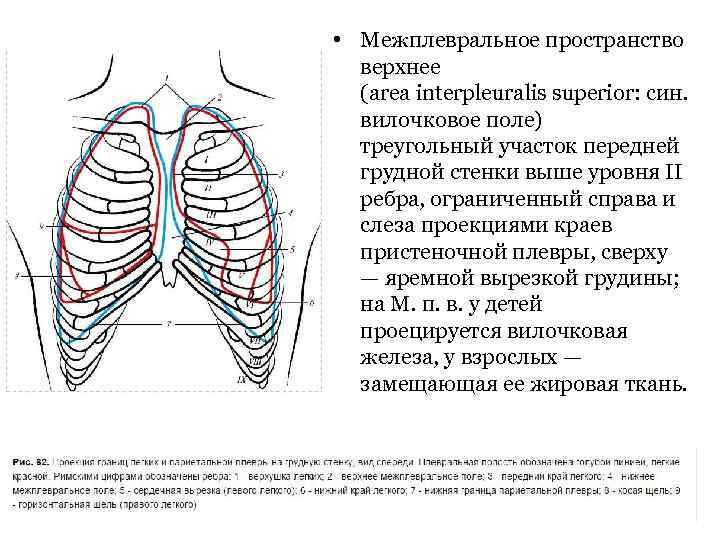 • Межплевральное пространство верхнее (area interpleuralis superior: син. вилочковое поле) треугольный участок передней грудной стенки выше уровня II ребра, ограниченный справа и слеза проекциями краев пристеночной плевры, сверху — яремной вырезкой грудины; на М. п. в. у детей проецируется вилочковая железа, у взрослых — замещающая ее жировая ткань.
• Межплевральное пространство верхнее (area interpleuralis superior: син. вилочковое поле) треугольный участок передней грудной стенки выше уровня II ребра, ограниченный справа и слеза проекциями краев пристеночной плевры, сверху — яремной вырезкой грудины; на М. п. в. у детей проецируется вилочковая железа, у взрослых — замещающая ее жировая ткань.
 • Чресплевральный доступ к органам средостения – вскрывают одну или обе плевральные полости, используя переднебоковой разрез по 2, 3 или 4 межреберью слева, с пересечением 1 -2 реберных хрящей. • Создается более обширный доступ ко всем отделам сердца и крупных сосудов. • Техника. Разрез от грудины до передней подмышечной линии, иногда с поперечным рассечением грудины.
• Чресплевральный доступ к органам средостения – вскрывают одну или обе плевральные полости, используя переднебоковой разрез по 2, 3 или 4 межреберью слева, с пересечением 1 -2 реберных хрящей. • Создается более обширный доступ ко всем отделам сердца и крупных сосудов. • Техника. Разрез от грудины до передней подмышечной линии, иногда с поперечным рассечением грудины.
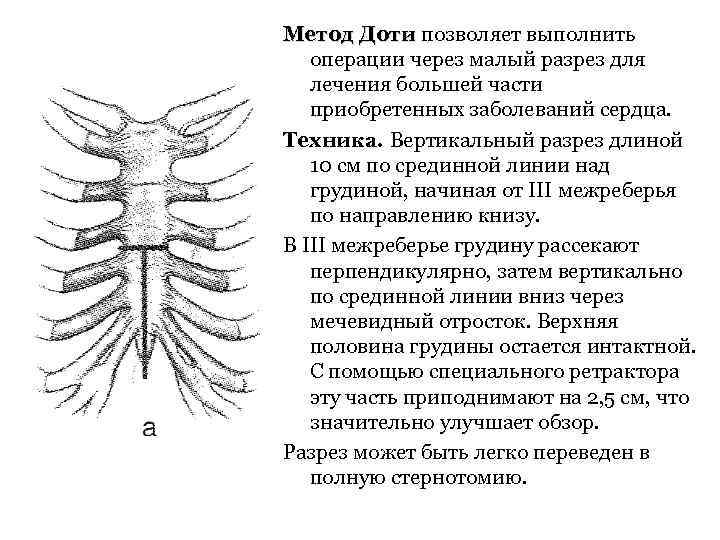 Метод Доти позволяет выполнить операции через малый разрез для лечения большей части приобретенных заболеваний сердца. Техника. Вертикальный разрез длиной 10 см по срединной линии над грудиной, начиная от III межреберья по направлению книзу. В III межреберье грудину рассекают перпендикулярно, затем вертикально по срединной линии вниз через мечевидный отросток. Верхняя половина грудины остается интактной. С помощью специального ретрактора эту часть приподнимают на 2, 5 см, что значительно улучшает обзор. Разрез может быть легко переведен в полную стернотомию.
Метод Доти позволяет выполнить операции через малый разрез для лечения большей части приобретенных заболеваний сердца. Техника. Вертикальный разрез длиной 10 см по срединной линии над грудиной, начиная от III межреберья по направлению книзу. В III межреберье грудину рассекают перпендикулярно, затем вертикально по срединной линии вниз через мечевидный отросток. Верхняя половина грудины остается интактной. С помощью специального ретрактора эту часть приподнимают на 2, 5 см, что значительно улучшает обзор. Разрез может быть легко переведен в полную стернотомию.
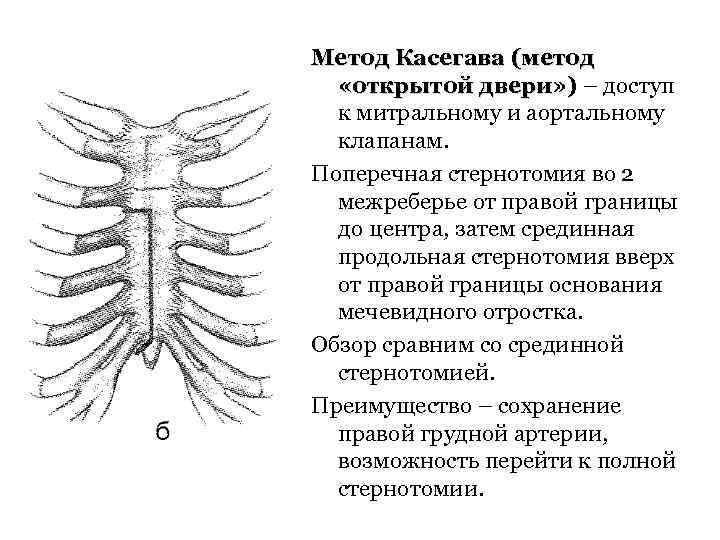 Метод Касегава (метод «открытой двери» ) – доступ к митральному и аортальному клапанам. Поперечная стернотомия во 2 межреберье от правой границы до центра, затем срединная продольная стернотомия вверх от правой границы основания мечевидного отростка. Обзор сравним со срединной стернотомией. Преимущество – сохранение правой грудной артерии, возможность перейти к полной стернотомии.
Метод Касегава (метод «открытой двери» ) – доступ к митральному и аортальному клапанам. Поперечная стернотомия во 2 межреберье от правой границы до центра, затем срединная продольная стернотомия вверх от правой границы основания мечевидного отростка. Обзор сравним со срединной стернотомией. Преимущество – сохранение правой грудной артерии, возможность перейти к полной стернотомии.
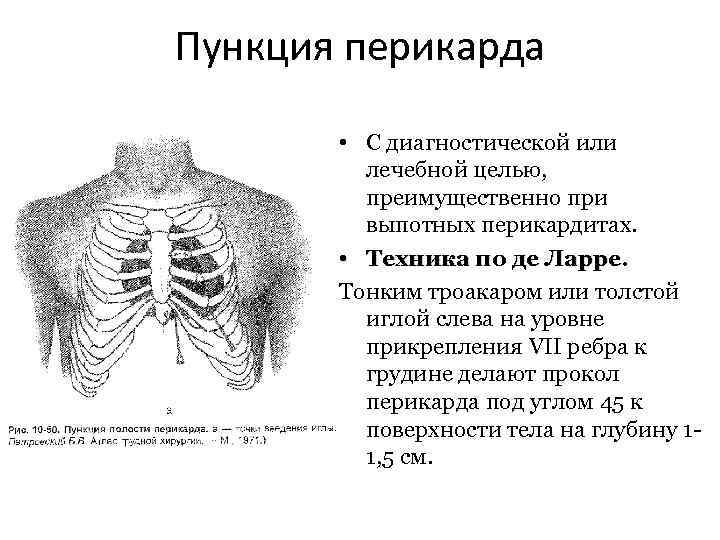 Пункция перикарда • С диагностической или лечебной целью, преимущественно при выпотных перикардитах. • Техника по де Ларре. Тонким троакаром или толстой иглой слева на уровне прикрепления VII ребра к грудине делают прокол перикарда под углом 45 к поверхности тела на глубину 11, 5 см.
Пункция перикарда • С диагностической или лечебной целью, преимущественно при выпотных перикардитах. • Техника по де Ларре. Тонким троакаром или толстой иглой слева на уровне прикрепления VII ребра к грудине делают прокол перикарда под углом 45 к поверхности тела на глубину 11, 5 см.
 • Затем иглу наклоняют книзу, располагая почти параллельно к грудине, и продвигают в передненижний отдел перикардиальной полости. Ощущение пульсации свидетельствует о близости кончика иглы к сердцу. Шприцем извлекают экссудат из перикардиальной полости.
• Затем иглу наклоняют книзу, располагая почти параллельно к грудине, и продвигают в передненижний отдел перикардиальной полости. Ощущение пульсации свидетельствует о близости кончика иглы к сердцу. Шприцем извлекают экссудат из перикардиальной полости.
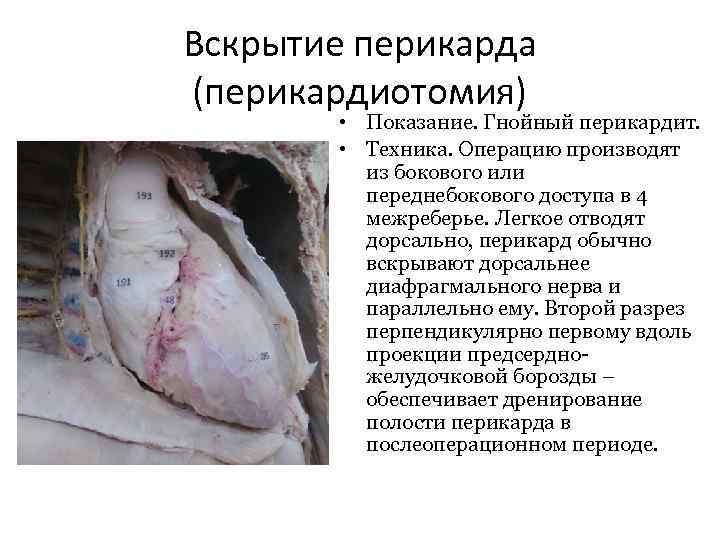 Вскрытие перикарда (перикардиотомия) • Показание. Гнойный перикардит. • Техника. Операцию производят из бокового или переднебокового доступа в 4 межреберье. Легкое отводят дорсально, перикард обычно вскрывают дорсальнее диафрагмального нерва и параллельно ему. Второй разрез перпендикулярно первому вдоль проекции предсердножелудочковой борозды – обеспечивает дренирование полости перикарда в послеоперационном периоде.
Вскрытие перикарда (перикардиотомия) • Показание. Гнойный перикардит. • Техника. Операцию производят из бокового или переднебокового доступа в 4 межреберье. Легкое отводят дорсально, перикард обычно вскрывают дорсальнее диафрагмального нерва и параллельно ему. Второй разрез перпендикулярно первому вдоль проекции предсердножелудочковой борозды – обеспечивает дренирование полости перикарда в послеоперационном периоде.
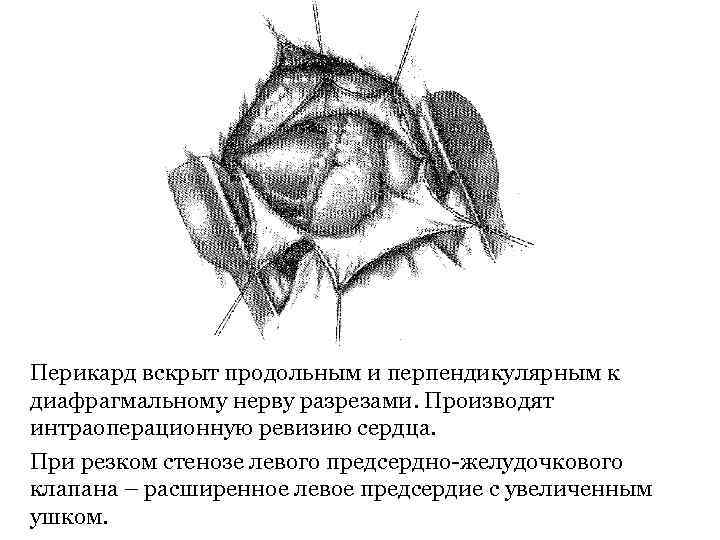 Перикард вскрыт продольным и перпендикулярным к диафрагмальному нерву разрезами. Производят интраоперационную ревизию сердца. При резком стенозе левого предсердно-желудочкового клапана – расширенное левое предсердие с увеличенным ушком.
Перикард вскрыт продольным и перпендикулярным к диафрагмальному нерву разрезами. Производят интраоперационную ревизию сердца. При резком стенозе левого предсердно-желудочкового клапана – расширенное левое предсердие с увеличенным ушком.
 После опорожнения полости перикарда в рану вставляют резиновый дренаж, края раны сближают редкими швами.
После опорожнения полости перикарда в рану вставляют резиновый дренаж, края раны сближают редкими швами.
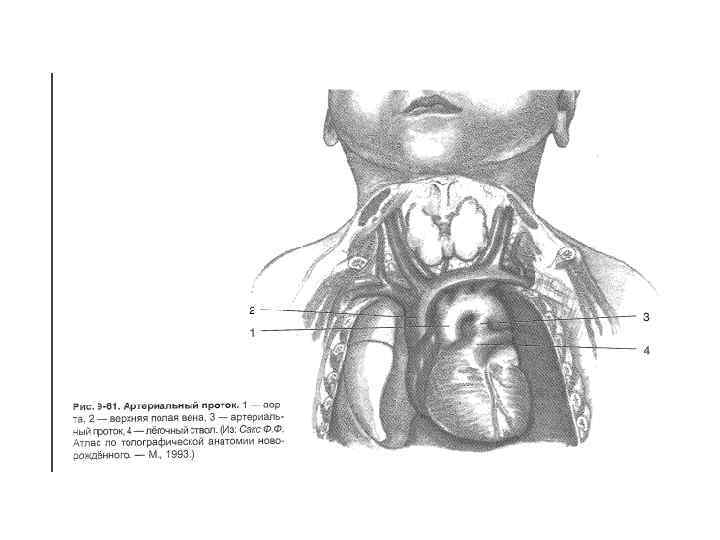
 Перевязка открытого артериального протока 2 типа вмешательств: 1) Пересечение и ушивание протока 2) Введение в проток закупоривающей просвет пробки Операция показана в возрасте от 3 до 15 лет
Перевязка открытого артериального протока 2 типа вмешательств: 1) Пересечение и ушивание протока 2) Введение в проток закупоривающей просвет пробки Операция показана в возрасте от 3 до 15 лет
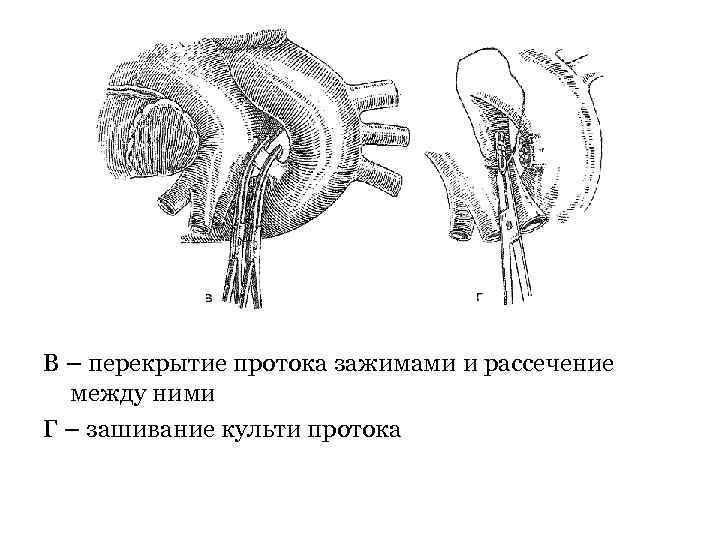 В – перекрытие протока зажимами и рассечение между ними Г – зашивание культи протока
В – перекрытие протока зажимами и рассечение между ними Г – зашивание культи протока
 Операции при коарктации аорты Показание: недостаточность кровообращения Техника. Боковая или заднебоковая торакотомия по 4 межреберью. Рассекают медиастинальную плевру, мобилизуют аорту выше и ниже коарктации и пережимают зажимами Крэфорда.
Операции при коарктации аорты Показание: недостаточность кровообращения Техника. Боковая или заднебоковая торакотомия по 4 межреберью. Рассекают медиастинальную плевру, мобилизуют аорту выше и ниже коарктации и пережимают зажимами Крэфорда.
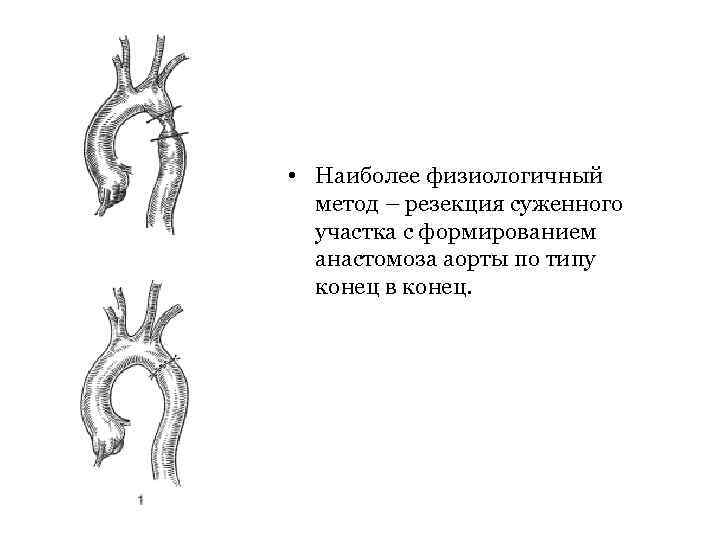 • Наиболее физиологичный метод – резекция суженного участка с формированием анастомоза аорты по типу конец в конец.
• Наиболее физиологичный метод – резекция суженного участка с формированием анастомоза аорты по типу конец в конец.
 • При сужении аорты на большом протяжении и наличии аневризм приходится прибегать к протезированию аорты синтетическими трансплантатами.
• При сужении аорты на большом протяжении и наличии аневризм приходится прибегать к протезированию аорты синтетическими трансплантатами.
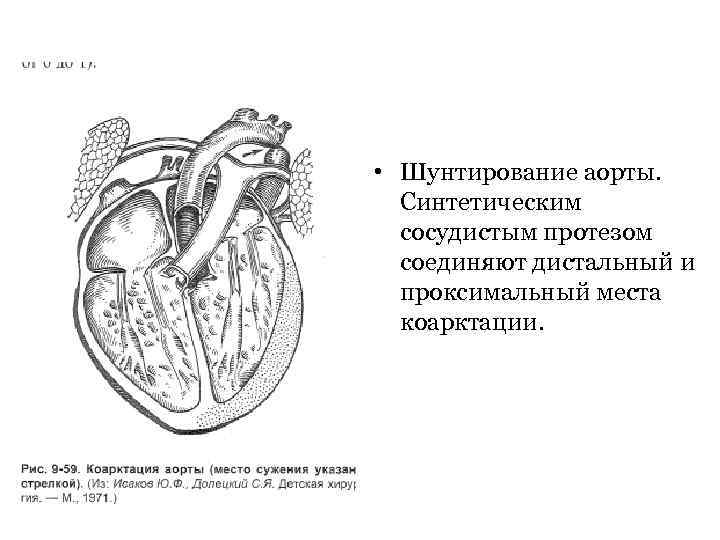 • Шунтирование аорты. Синтетическим сосудистым протезом соединяют дистальный и проксимальный места коарктации.
• Шунтирование аорты. Синтетическим сосудистым протезом соединяют дистальный и проксимальный места коарктации.
 Осложнения. Наиболее тяжелое осложнение при коррекции коарктации аорты – кровотечение. Для предупреждения ранений и разрывов сосудов в период пережатия аорты используют управляемую гипотонию.
Осложнения. Наиболее тяжелое осложнение при коррекции коарктации аорты – кровотечение. Для предупреждения ранений и разрывов сосудов в период пережатия аорты используют управляемую гипотонию.
 Оперативное лечение ИБС • Атеросклеротическое поражение венечных артерий -> коронарная недостаточность
Оперативное лечение ИБС • Атеросклеротическое поражение венечных артерий -> коронарная недостаточность
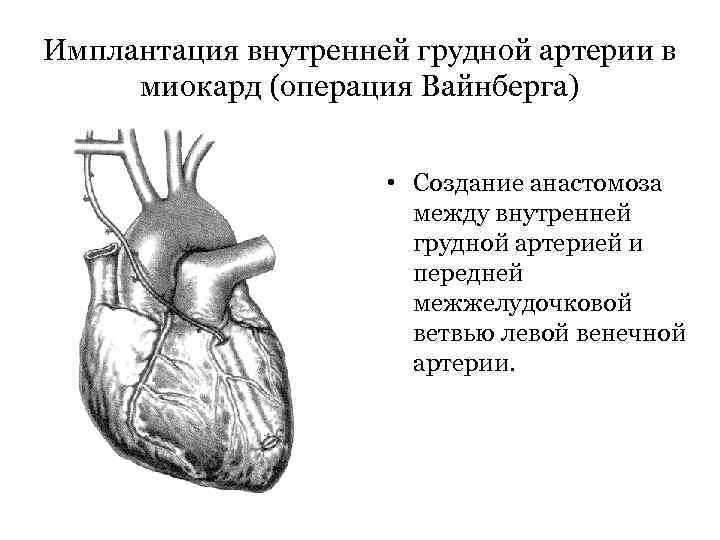 Имплантация внутренней грудной артерии в миокард (операция Вайнберга) • Создание анастомоза между внутренней грудной артерией и передней межжелудочковой ветвью левой венечной артерии.
Имплантация внутренней грудной артерии в миокард (операция Вайнберга) • Создание анастомоза между внутренней грудной артерией и передней межжелудочковой ветвью левой венечной артерии.
 Операция Фиески • Перевязывание внутренних грудных артерий с двух сторон -> усиление кровотока по перикардодиафрагмальной артерии. • Операция дает удовлетворительный эффект, но не может остановить прогрессирующее течение коронарного атеросклероза. • При множественном поражении венечных артерий полная реваскуляризация миокарда с помощью внутренней грудной артерии не всегда возможна.
Операция Фиески • Перевязывание внутренних грудных артерий с двух сторон -> усиление кровотока по перикардодиафрагмальной артерии. • Операция дает удовлетворительный эффект, но не может остановить прогрессирующее течение коронарного атеросклероза. • При множественном поражении венечных артерий полная реваскуляризация миокарда с помощью внутренней грудной артерии не всегда возможна.
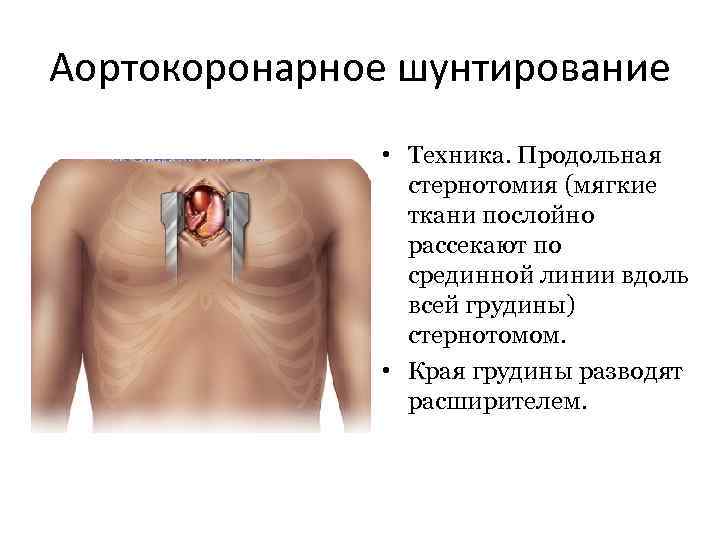 Аортокоронарное шунтирование • Техника. Продольная стернотомия (мягкие ткани послойно рассекают по срединной линии вдоль всей грудины) стернотомом. • Края грудины разводят расширителем.
Аортокоронарное шунтирование • Техника. Продольная стернотомия (мягкие ткани послойно рассекают по срединной линии вдоль всей грудины) стернотомом. • Края грудины разводят расширителем.
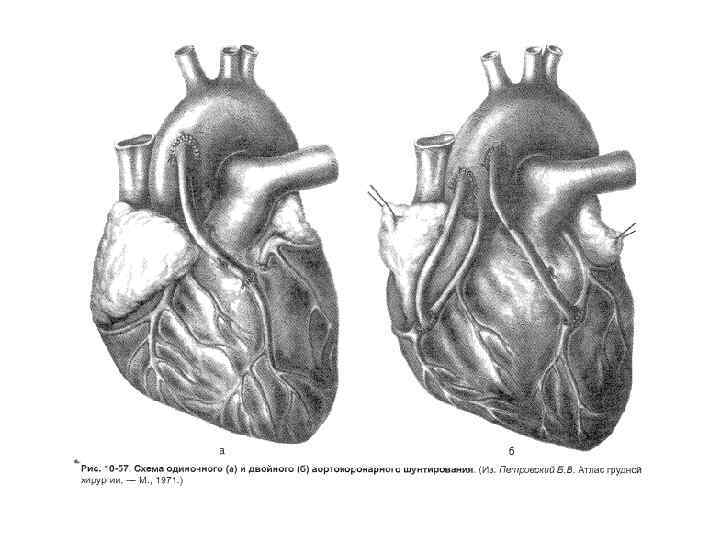
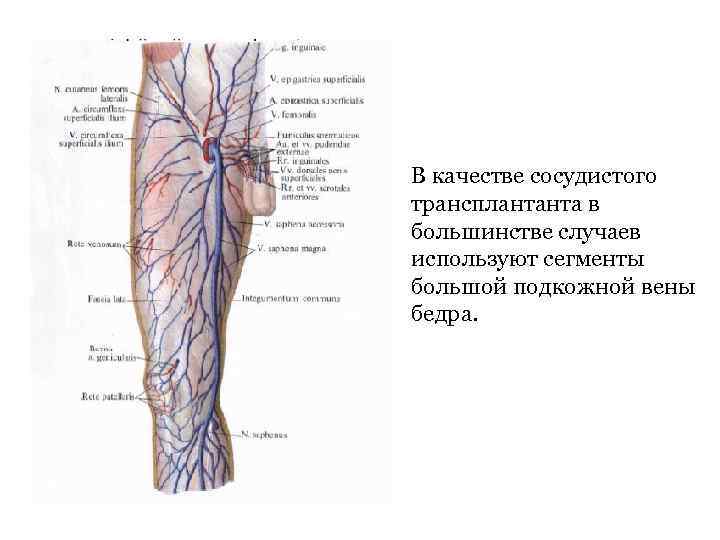 • В качестве сосудистого трансплантанта в большинстве случаев используют сегменты большой подкожной вены бедра.
• В качестве сосудистого трансплантанта в большинстве случаев используют сегменты большой подкожной вены бедра.
 • После АКШ с использованием собственной вены в сроки от 3 до 5 лет в 28 -35 % случаев наблюдают тромбоз или окклюзию шунтов, что приводит к стойкому рецидиву стенокардии.
• После АКШ с использованием собственной вены в сроки от 3 до 5 лет в 28 -35 % случаев наблюдают тромбоз или окклюзию шунтов, что приводит к стойкому рецидиву стенокардии.
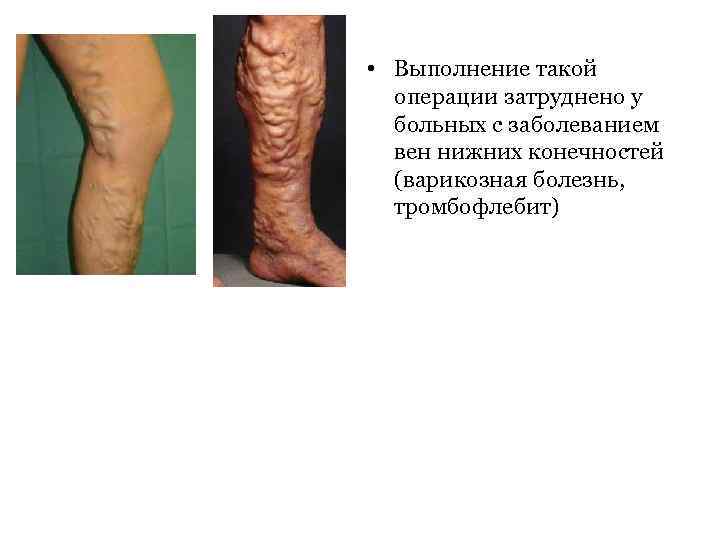 • Выполнение такой операции затруднено у больных с заболеванием вен нижних конечностей (варикозная болезнь, тромбофлебит)
• Выполнение такой операции затруднено у больных с заболеванием вен нижних конечностей (варикозная болезнь, тромбофлебит)
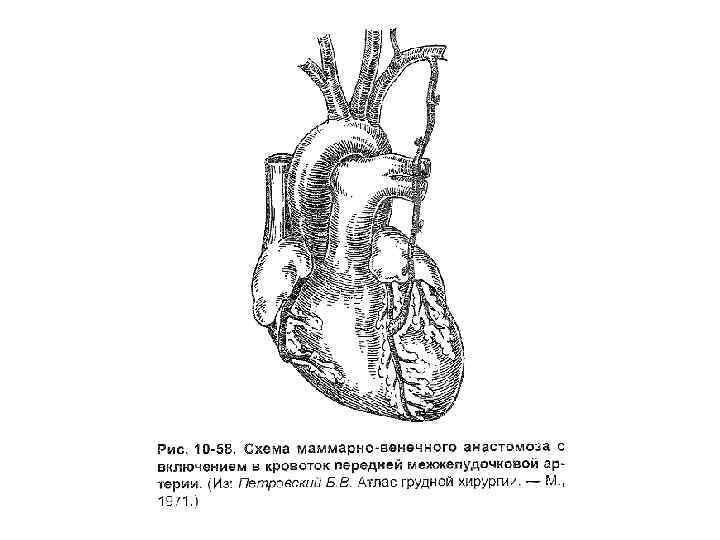
 • Проводится при многососудистом поражении венечных артерий - 3 и более - проксимальных коронарных артерий, при стволовом стенозе ЛКА. • Одновременно можно шунтировать до 4 венечных артерий. • Результаты АКШ определяются: 1) проходимостью шунтов, 2) состоянием периферического русла венечной артерии у реципиента
• Проводится при многососудистом поражении венечных артерий - 3 и более - проксимальных коронарных артерий, при стволовом стенозе ЛКА. • Одновременно можно шунтировать до 4 венечных артерий. • Результаты АКШ определяются: 1) проходимостью шунтов, 2) состоянием периферического русла венечной артерии у реципиента
 Перикардокардиопексия
Перикардокардиопексия
 Оментокардиопексия с. 783
Оментокардиопексия с. 783
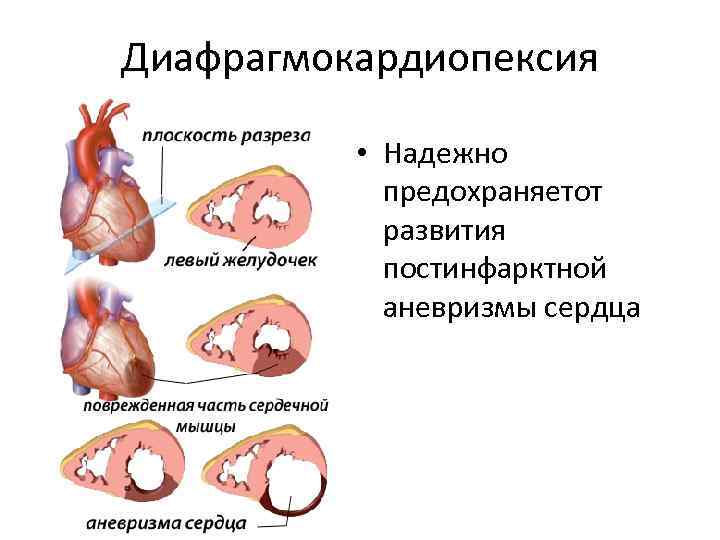 Диафрагмокардиопексия • Надежно предохраняетот развития постинфарктной аневризмы сердца
Диафрагмокардиопексия • Надежно предохраняетот развития постинфарктной аневризмы сердца
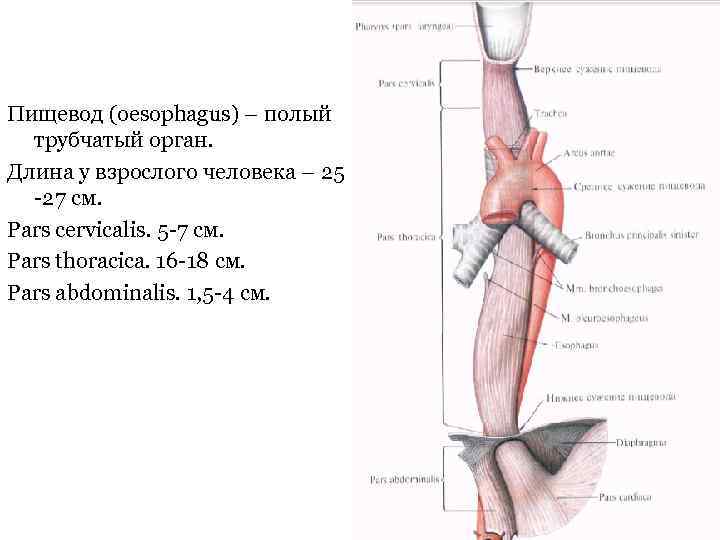 Пищевод (oesophagus) – полый трубчатый орган. Длина у взрослого человека – 25 -27 см. Pars cervicalis. 5 -7 см. Pars thoracica. 16 -18 см. Pars abdominalis. 1, 5 -4 см.
Пищевод (oesophagus) – полый трубчатый орган. Длина у взрослого человека – 25 -27 см. Pars cervicalis. 5 -7 см. Pars thoracica. 16 -18 см. Pars abdominalis. 1, 5 -4 см.
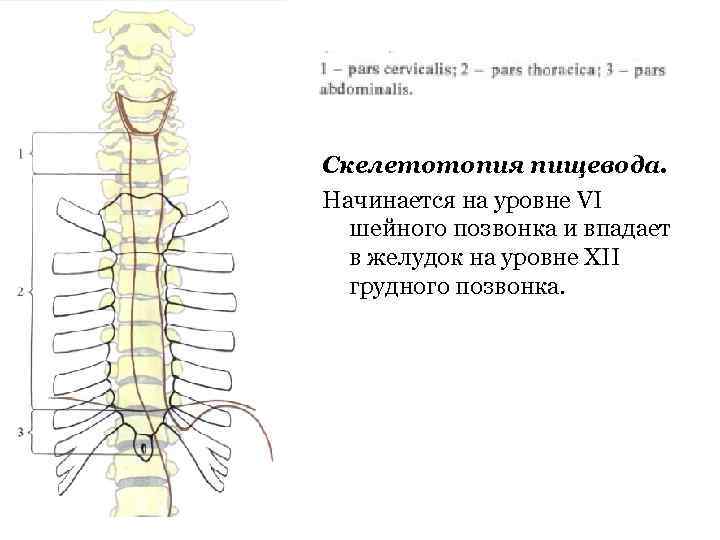 Скелетотопия пищевода. Начинается на уровне VI шейного позвонка и впадает в желудок на уровне XII грудного позвонка.
Скелетотопия пищевода. Начинается на уровне VI шейного позвонка и впадает в желудок на уровне XII грудного позвонка.
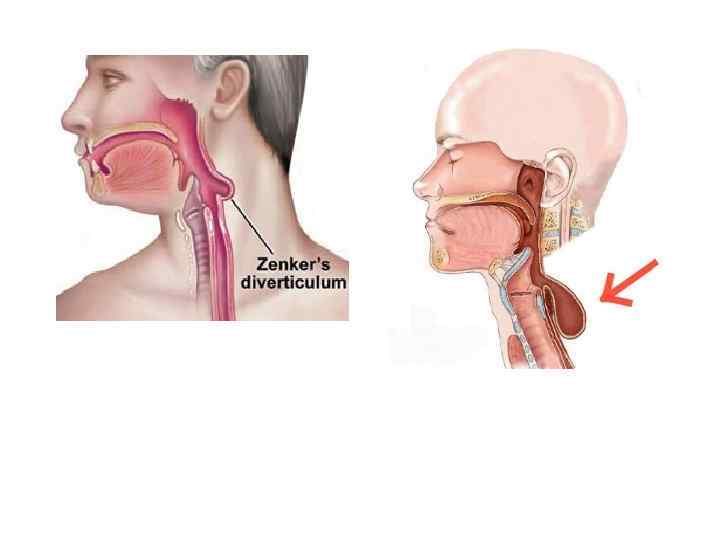
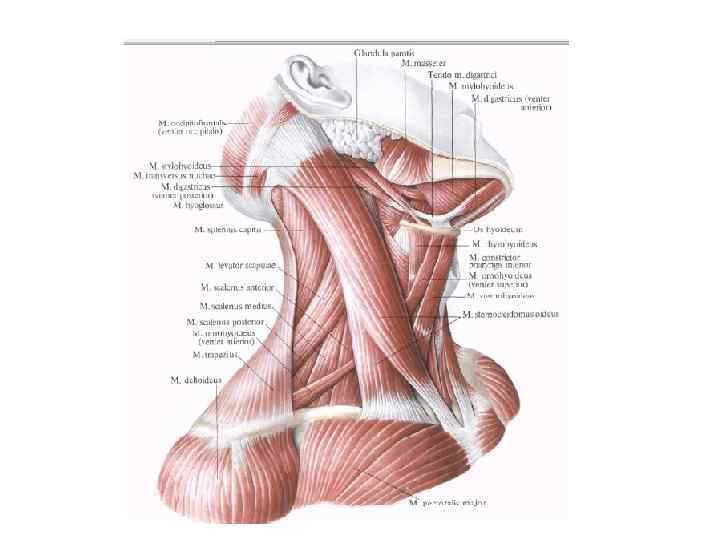
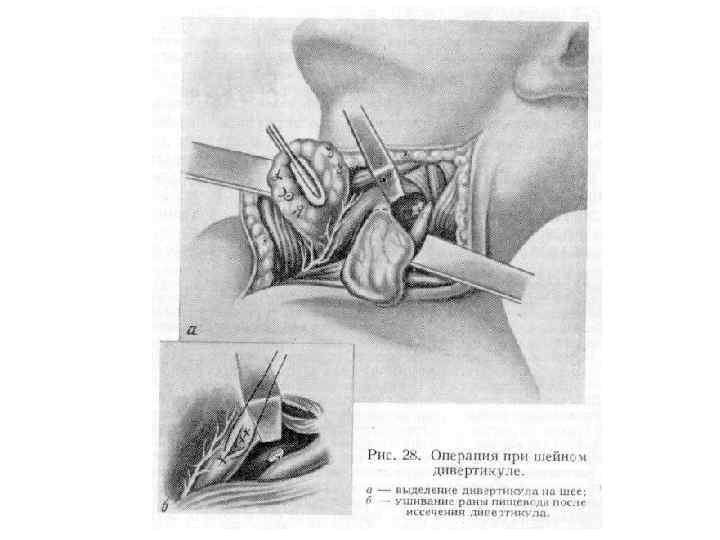
 Хирургические доступы к пищеводу • Шейный доступ v Воротникообразный разрез на передней поверхности шеи v Косой разрез Разумовского по переднему краю левой грудиноключично-сосцевидной мышцы • Показания. Удаление инородных тел, глоточнопищеводные дивертикулы, околопищеводные абсцессы и верхнегрудинные медиастиниты.
Хирургические доступы к пищеводу • Шейный доступ v Воротникообразный разрез на передней поверхности шеи v Косой разрез Разумовского по переднему краю левой грудиноключично-сосцевидной мышцы • Показания. Удаление инородных тел, глоточнопищеводные дивертикулы, околопищеводные абсцессы и верхнегрудинные медиастиниты.
 • Техника. Больного укладывают на спину с подложенным под плечи валиком, голову запрокидывают и поворачивают вправо. Разрез кожи по переднему краю грудино-ключичнососцевидной мышцы от вырезки грудины до уровня верхнего края щитовидного хряща. Послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию шеи, подкожную мышцу шеи, влагалище грудино-ключично-сосцевидной мышцы вскрывают вблизи переднего края, мышцу оттягивают крючком Фарабефа латерально. Рассекают внутреннюю пластинку грудино-ключично -сосцевидной мышцы и лопаточно-ключичную фасцию шеи.
• Техника. Больного укладывают на спину с подложенным под плечи валиком, голову запрокидывают и поворачивают вправо. Разрез кожи по переднему краю грудино-ключичнососцевидной мышцы от вырезки грудины до уровня верхнего края щитовидного хряща. Послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию шеи, подкожную мышцу шеи, влагалище грудино-ключично-сосцевидной мышцы вскрывают вблизи переднего края, мышцу оттягивают крючком Фарабефа латерально. Рассекают внутреннюю пластинку грудино-ключично -сосцевидной мышцы и лопаточно-ключичную фасцию шеи.
 • Левую долю щитовидной железы вместе с трахеей и мышцами (грудино-подъязычной, грудинощитовидной) оттягивают и отодвигают кверху и вправо. Перевязывают нижнюю щитовидную артерию, отодвигают кверху лопаточно-подъязычную мышцу (при короткой шее её пересекают). Разъдиняют тупым способом листок внутришейной фасции, обнажают клетчатку пищеводно-трахейной борозды, где проходит левый возвратный гортанный нерв. Стенку пищевода определяют по красному цвету и продольной исчерченности.
• Левую долю щитовидной железы вместе с трахеей и мышцами (грудино-подъязычной, грудинощитовидной) оттягивают и отодвигают кверху и вправо. Перевязывают нижнюю щитовидную артерию, отодвигают кверху лопаточно-подъязычную мышцу (при короткой шее её пересекают). Разъдиняют тупым способом листок внутришейной фасции, обнажают клетчатку пищеводно-трахейной борозды, где проходит левый возвратный гортанный нерв. Стенку пищевода определяют по красному цвету и продольной исчерченности.
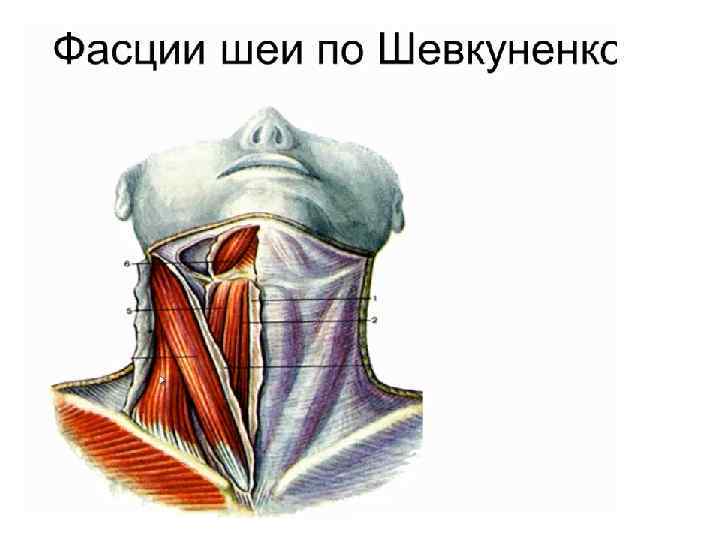
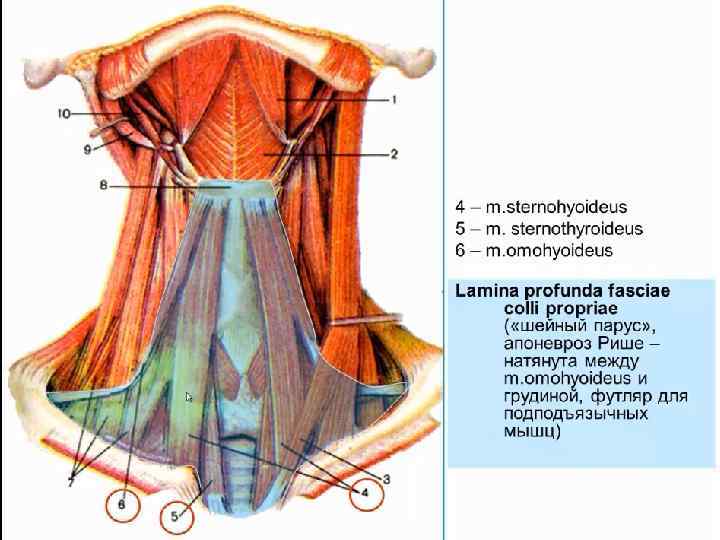
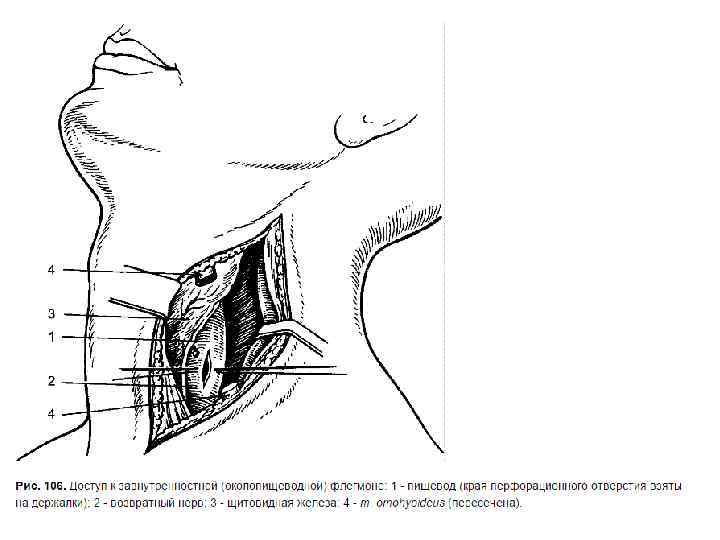
 • Трансплевральный доступ Для доступа к грудному отделу – трасплевральная переднебоковая правосторонняя торакотомия, т. к. слева расположены дуга и нисходящий отдел грудной аорты. Показания: бифуркационные дивертикулы пищевода, медиастинит.
• Трансплевральный доступ Для доступа к грудному отделу – трасплевральная переднебоковая правосторонняя торакотомия, т. к. слева расположены дуга и нисходящий отдел грудной аорты. Показания: бифуркационные дивертикулы пищевода, медиастинит.
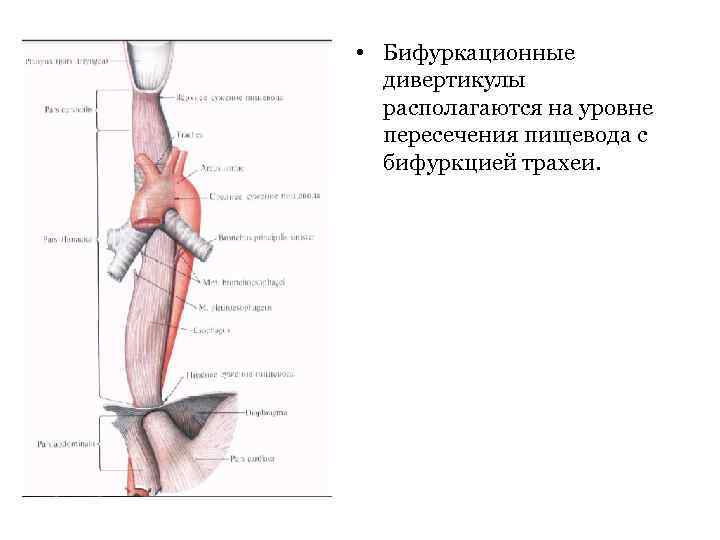 • Бифуркационные дивертикулы располагаются на уровне пересечения пищевода с бифуркцией трахеи.
• Бифуркационные дивертикулы располагаются на уровне пересечения пищевода с бифуркцией трахеи.
 Техника. Больного укладывают на левый бок с небольшим валиком с отведенной кверху правой рукой. Разрез в 5 или 6 межреберье. Рассекают кожу, подкожную клетчатку от края грудины до лопаточной линии. У женщин разрез под молочной железой по нижней складке.
Техника. Больного укладывают на левый бок с небольшим валиком с отведенной кверху правой рукой. Разрез в 5 или 6 межреберье. Рассекают кожу, подкожную клетчатку от края грудины до лопаточной линии. У женщин разрез под молочной железой по нижней складке.
 • Рассекают кожу, поверхностную фасцию, большую грудную мышцу, переднюю зубчатую мышцу, частично широчайшую мышцу спины, межреберные мышцы (по верхнему краю нижележащего ребра), вскрывают плевру, отводят легкое кпереди и кнутри, рассекают медиастинальную плевру. • Пищевод выделяют из медиастинальной клетчатки марлевой полоской, служащей держалкой.
• Рассекают кожу, поверхностную фасцию, большую грудную мышцу, переднюю зубчатую мышцу, частично широчайшую мышцу спины, межреберные мышцы (по верхнему краю нижележащего ребра), вскрывают плевру, отводят легкое кпереди и кнутри, рассекают медиастинальную плевру. • Пищевод выделяют из медиастинальной клетчатки марлевой полоской, служащей держалкой.
 • После проведения манипуляций на медиастинальную плевру накладывают редкие кетгутовые узловые швы. • В 8 или 9 межреберье по задней подмышечной линии вставляют резиновый дренаж и рану грудной стенки зашивают. • Для создания герметизма послойно накладывают кетгутовые швы на мышцы, фасции, подкожную жировую клетчатку и шелковые швы на кожу.
• После проведения манипуляций на медиастинальную плевру накладывают редкие кетгутовые узловые швы. • В 8 или 9 межреберье по задней подмышечной линии вставляют резиновый дренаж и рану грудной стенки зашивают. • Для создания герметизма послойно накладывают кетгутовые швы на мышцы, фасции, подкожную жировую клетчатку и шелковые швы на кожу.
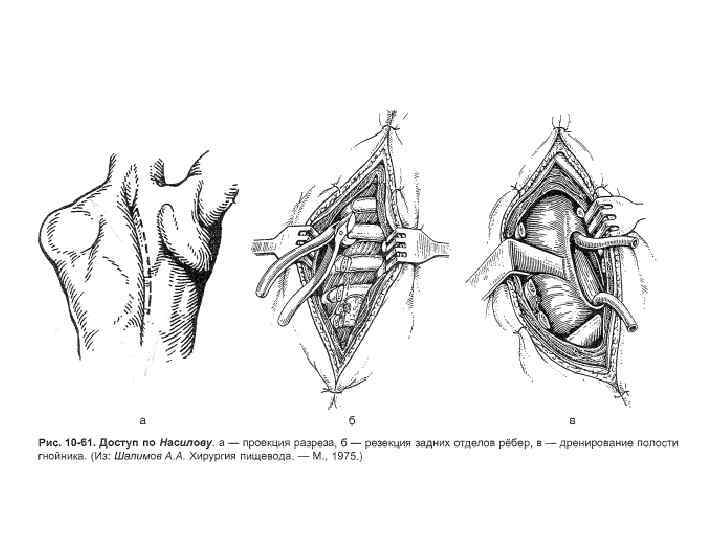
 • Задняя внеплевральная медиастинотомия по Насилову для доступа к среднегрудному отделу пищевода. • Техника. На уровне гнойника по наружному краю длинных мышц спины справа проводят вертикальный разрез длиной 15 -20 см. После этого мышцы отводят к позвоночнику, производят резекцию 2 -3 ребер, перевязывают межреберные артерии. Тупо отслаивают плевру, подходят к пищеводу, вскрывают гнойник. Полость гнойника дренируют, накладывают гастростому.
• Задняя внеплевральная медиастинотомия по Насилову для доступа к среднегрудному отделу пищевода. • Техника. На уровне гнойника по наружному краю длинных мышц спины справа проводят вертикальный разрез длиной 15 -20 см. После этого мышцы отводят к позвоночнику, производят резекцию 2 -3 ребер, перевязывают межреберные артерии. Тупо отслаивают плевру, подходят к пищеводу, вскрывают гнойник. Полость гнойника дренируют, накладывают гастростому.
 • Трансабдоминальный доступ • Показание. Перфорация пищевода ниже уровня бифуркации трахеи, наддиафрагмального, абдоминального отделов.
• Трансабдоминальный доступ • Показание. Перфорация пищевода ниже уровня бифуркации трахеи, наддиафрагмального, абдоминального отделов.
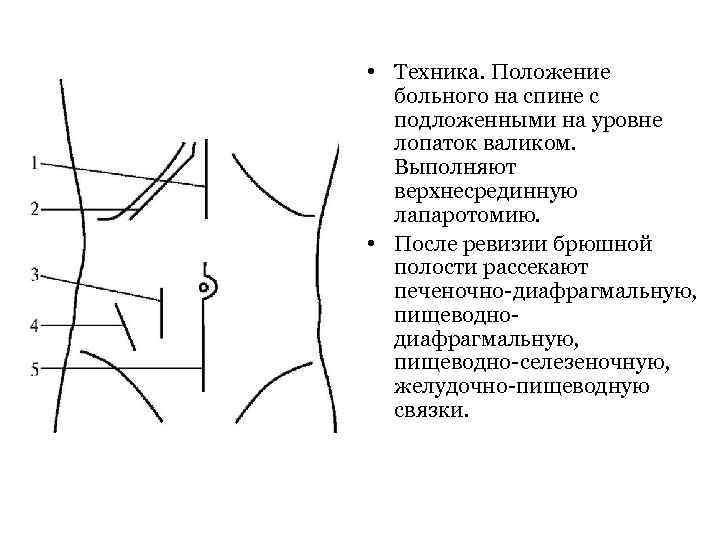 • Техника. Положение больного на спине с подложенными на уровне лопаток валиком. Выполняют верхнесрединную лапаротомию. • После ревизии брюшной полости рассекают печеночно-диафрагмальную, пищеводно-селезеночную, желудочно-пищеводную связки.
• Техника. Положение больного на спине с подложенными на уровне лопаток валиком. Выполняют верхнесрединную лапаротомию. • После ревизии брюшной полости рассекают печеночно-диафрагмальную, пищеводно-селезеночную, желудочно-пищеводную связки.
 • Пищевод обходят указательным пальцем и берут на держалку. Выполняют саггитальную диафрагмотомию, пересекая кпереди сухожильную часть диафрагмы на протяжении 6 см.
• Пищевод обходят указательным пальцем и берут на держалку. Выполняют саггитальную диафрагмотомию, пересекая кпереди сухожильную часть диафрагмы на протяжении 6 см.
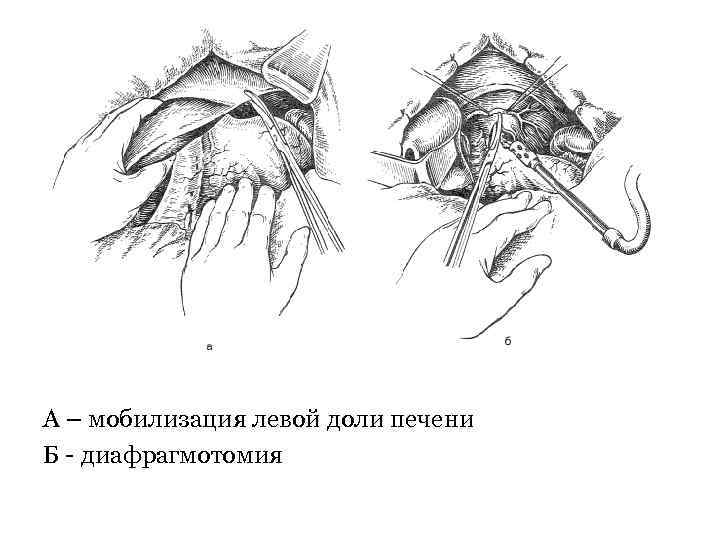 А – мобилизация левой доли печени Б - диафрагмотомия
А – мобилизация левой доли печени Б - диафрагмотомия
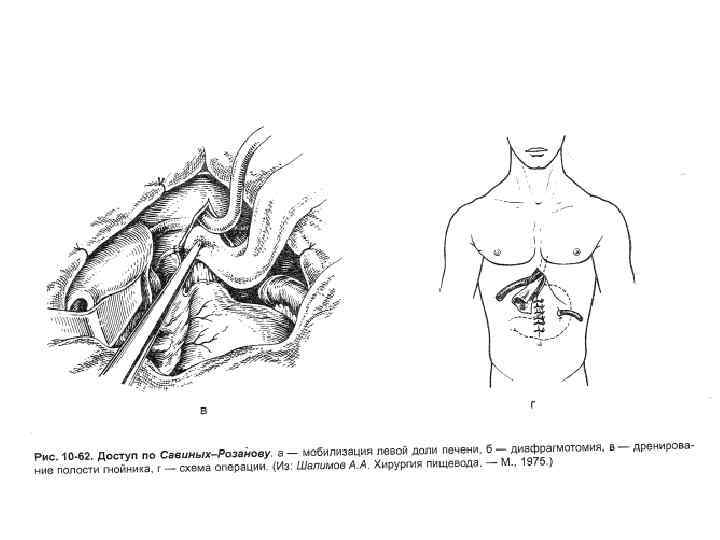
 • Перед рассечением диафрагмы следует осторожно отделить её от перикарда, чтобы избежать его повреждения. • После этого натягивают пищевод с помощью держалки. • Накладывают гастростому с введением трубки через отдельный разрез слева.
• Перед рассечением диафрагмы следует осторожно отделить её от перикарда, чтобы избежать его повреждения. • После этого натягивают пищевод с помощью держалки. • Накладывают гастростому с введением трубки через отдельный разрез слева.
 Бужирование пищевода • Рубцовый стеноз пищевода возникает через 1 -2 месяца. Если проводилось раннее бужирование, то образование стеноза происходит только у 4, 2 % больных, без профилактического бужирования – почти в 50 %. • Раннее бужирование начинают спустя 5— 10 дней (до 14 -го дня) после ожога. • Введенный в сужение буж оставляют в пищеводе на 15— 20 мин, а при тенденции к сужению — до 1 ч. На следующий день вводят на короткое время буж того же диаметра, а вслед за ним буж следующего номера, оставляя его в пищеводе на положенное время. При возникновении болезненной реакции, признаков недомогания, повышения температуры тела бужирование откладывают на несколько дней. • Ранее бужирование проводят ежедневно или через день в течение месяца даже при отсутствии признаков сужения пищевода, а затем в течение 2 мес по 1— 2 раза в неделю
Бужирование пищевода • Рубцовый стеноз пищевода возникает через 1 -2 месяца. Если проводилось раннее бужирование, то образование стеноза происходит только у 4, 2 % больных, без профилактического бужирования – почти в 50 %. • Раннее бужирование начинают спустя 5— 10 дней (до 14 -го дня) после ожога. • Введенный в сужение буж оставляют в пищеводе на 15— 20 мин, а при тенденции к сужению — до 1 ч. На следующий день вводят на короткое время буж того же диаметра, а вслед за ним буж следующего номера, оставляя его в пищеводе на положенное время. При возникновении болезненной реакции, признаков недомогания, повышения температуры тела бужирование откладывают на несколько дней. • Ранее бужирование проводят ежедневно или через день в течение месяца даже при отсутствии признаков сужения пищевода, а затем в течение 2 мес по 1— 2 раза в неделю
 • Раннее бужирование у детей преследует цель предупреждения развития сужение просвета пищевода в фазе репаративных процессов рубцевания его пораженной стенки. По данным автора, начатое в первые 3— 8 дней после ожога бужирование не опасно для пострадавшего, так морфологически изменения в этот период распространяются только на слизистый и подслизистый слоя, и поэтому опасность перфорации минимальна. Показаниями для раннего бужирования служат нормальная температура тела в течение 2 -3 дней и исчезновение острых явлений общей интоксикации. Позже 15 -го дня с момента ожога бужирование становится опасным и для ребенка, так и для взрослого, так наступает фаза рубцевания пищевода, он становится ригидным и мало податливым, а стена не приобрела еще достаточной прочности.
• Раннее бужирование у детей преследует цель предупреждения развития сужение просвета пищевода в фазе репаративных процессов рубцевания его пораженной стенки. По данным автора, начатое в первые 3— 8 дней после ожога бужирование не опасно для пострадавшего, так морфологически изменения в этот период распространяются только на слизистый и подслизистый слоя, и поэтому опасность перфорации минимальна. Показаниями для раннего бужирования служат нормальная температура тела в течение 2 -3 дней и исчезновение острых явлений общей интоксикации. Позже 15 -го дня с момента ожога бужирование становится опасным и для ребенка, так и для взрослого, так наступает фаза рубцевания пищевода, он становится ригидным и мало податливым, а стена не приобрела еще достаточной прочности.
 • Лечебное бужирование следует применять не ранее 7 нед после ожога, т. к. при бужировании пищевода в сроки от 2 до 6 нед после ожога происходит разрушение бужом грануляций и свежей соединительной ткани. В этот период наиболее часто отмечают перфорации пищевода.
• Лечебное бужирование следует применять не ранее 7 нед после ожога, т. к. при бужировании пищевода в сроки от 2 до 6 нед после ожога происходит разрушение бужом грануляций и свежей соединительной ткани. В этот период наиболее часто отмечают перфорации пищевода.
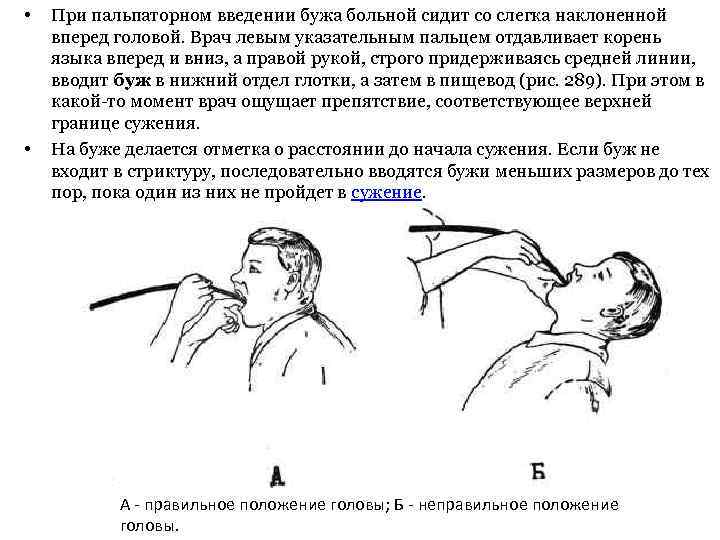 • • При пальпаторном введении бужа больной сидит со слегка наклоненной вперед головой. Врач левым указательным пальцем отдавливает корень языка вперед и вниз, а правой рукой, строго придерживаясь средней линии, вводит буж в нижний отдел глотки, а затем в пищевод (рис. 289). При этом в какой-то момент врач ощущает препятствие, соответствующее верхней границе сужения. На буже делается отметка о расстоянии до начала сужения. Если буж не входит в стриктуру, последовательно вводятся бужи меньших размеров до тех пор, пока один из них не пройдет в сужение. А - правильное положение головы; Б - неправильное положение головы.
• • При пальпаторном введении бужа больной сидит со слегка наклоненной вперед головой. Врач левым указательным пальцем отдавливает корень языка вперед и вниз, а правой рукой, строго придерживаясь средней линии, вводит буж в нижний отдел глотки, а затем в пищевод (рис. 289). При этом в какой-то момент врач ощущает препятствие, соответствующее верхней границе сужения. На буже делается отметка о расстоянии до начала сужения. Если буж не входит в стриктуру, последовательно вводятся бужи меньших размеров до тех пор, пока один из них не пройдет в сужение. А - правильное положение головы; Б - неправильное положение головы.
 • Бужирование через рот (вслепую). При небольшом сужении пищевода. При сформировавшихся рубцовых сужениях следует ежедневно или каждые 2 дня вводить буж возрастающего размера (до 3840 го). Затем бужируют 2 раза в неделю и 1 раз в месяц в течение года.
• Бужирование через рот (вслепую). При небольшом сужении пищевода. При сформировавшихся рубцовых сужениях следует ежедневно или каждые 2 дня вводить буж возрастающего размера (до 3840 го). Затем бужируют 2 раза в неделю и 1 раз в месяц в течение года.
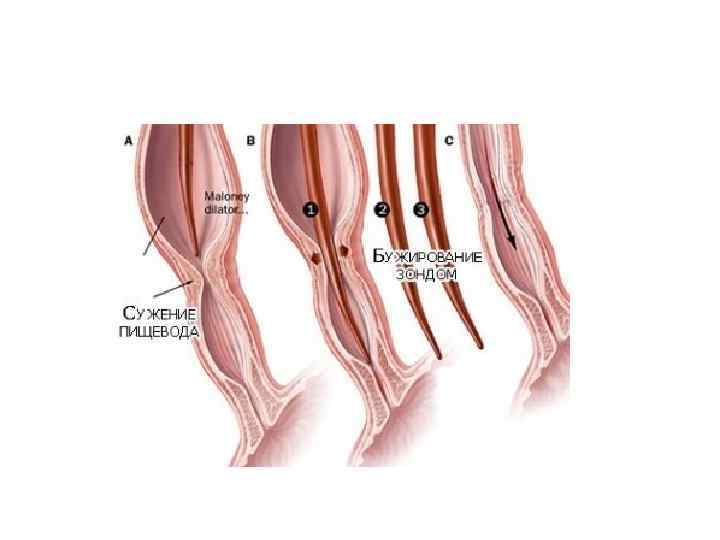
 • Бужирование под контролем эзофагоскопа. • Бужирование по металической струне-проводнику.
• Бужирование под контролем эзофагоскопа. • Бужирование по металической струне-проводнику.


