Хир.инф.ppt
- Количество слайдов: 28

Хирургическая инфекция Фурункул, карбункул, гидраденит Подготовил студент: Устименко Д. Д. МЛ-315

Фурункул — острое гнойно-некротическое воспаление волосяного фолликула кожи, сальной железы и окружающей соединительной ткани, вызываемое гноеродными бактериями, главным образом золотистым стафилококком. Наиболее частая локализация на затылке, шее, спине, поясничной и ягодичной областях. Фурункулез - это повторяющиеся высыпания фурункулов, когда они появляются друг за другом. (ослабление иммунной защиты организма)
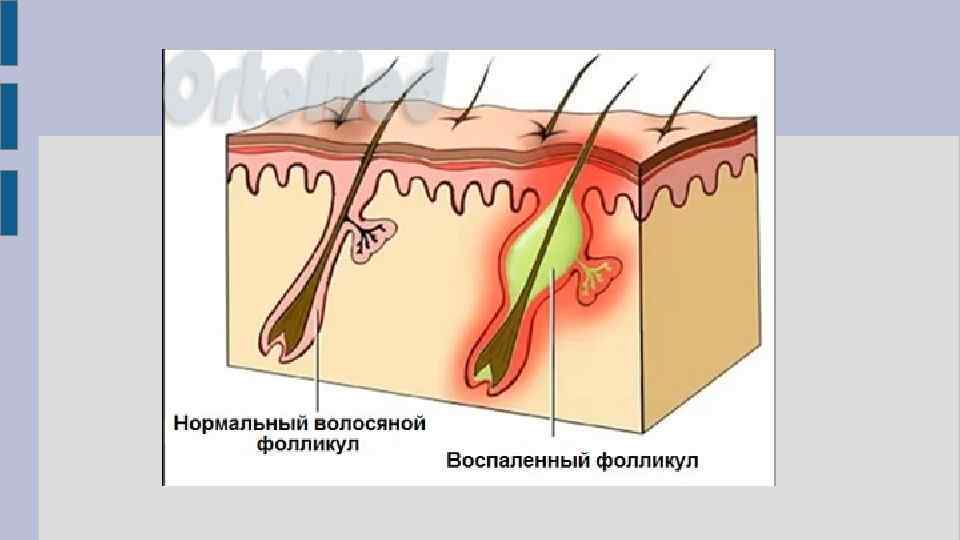

Причины появления -повреждения и небольшие травмы кожных покровов -повышенная секреция сальных и потовых желез -cнижение иммунитета -нездоровая пища и др.

Патогенез Гной образуется в результате атаки белых клеток крови на бактерии, которые вызывают инфекцию. Миллионы лейкоцитов погибают в борьбе с микроорганизмами. То есть образование гноя это естественный процесс борьбы организма. Выделяю три стадии фурункула: -Стадия инфильтрации -Стадия нагноения и некроза -Стадия заживления

Стадия инфильтрации начинается с появления ярко-красной инфильтрации вокруг устья волосяного фолликула. Инфильтрат увеличивается в размерах (до 1 -3 см ), уплотняется, становиться все болезненным, сопровождается отеком окружающих его тканей и чувством покалывания. Наиболее выраженная отечность наблюдается при расположении фурункула на лице: в области век, губ, щек. Стадия нагноения и некроза наступает спустя 3 -4 дня , характеризуется формированием типичного для фурункула гнойно-некротического стержня, выходящего на поверхность кожи в виде пустулы. В этот период отмечается подъем температуры тела до 38° С и резко выраженная болезненность в области фурункула. Возможны общие симптомы интоксикации: недомогание, слабость, головная боль, ухудшение аппетита. На пике клинической картины фурункула происходит вскрытие его покрышки. Через образовавшееся отверстие изливается гной и выходит некротический стержень. Стадия заживления фурункула протекает с образованием грануляционной ткани в кратере, оставшемся после его вскрытия. В течение 3 -4 -х дней на месте фурункула образуется рубец. Вначале он имеет заметную красно-синюю окраску, но постепенно бледнеет и может стать практически незаметным.
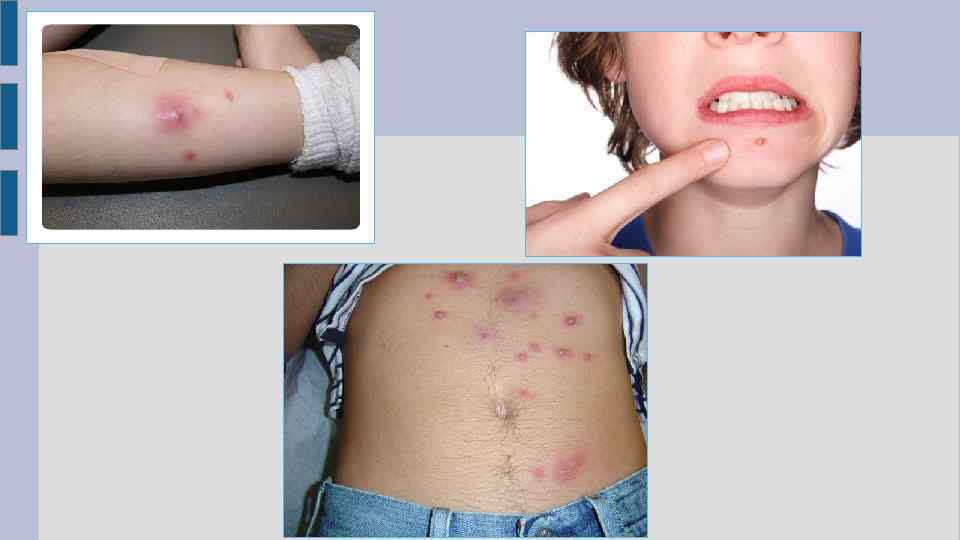

ЛЕЧЕНИЕ ФУРУНКУЛА Заключается в ряде мероприятий. Обработка антисептиками области воспаления. Лечение с помощью физиотерапевтических средств: УВЧ, электрофореза и сухого тепла. Когда происходит «прорыв» фурункула- на данную область накладывают стерильную повязку с гипертонической мазью или раствором. Антибиотики при тяжелом течении заболевания на 5 -7 дней. Если самопроизвольно фурункул не в состоянии прорваться - необходимо хирургическое лечение – вскрытие и дренирование внутрикожного или подкожного абсцесса. Вскрытие –делается разрез тканей через центр фурункула на глубину всего инфильтрата, создаются условия для хорошего оттока экссудата из очага воспаления. Дренирование осуществляется специальными резиновыми «выпускничками» или трубками с вакуумным приемником. Перевязки выполняются ежедневно до заживления раны. Если фурункул расположен на лице –обязательно применяется антикоагулянтная терапия(декумарин, фенилин). Профилактика : соблюдение правил личной гигиены.

ОСЛОЖНЕНИЯ ФУРУНКУЛОВ НЕЛЬЗЯ ВЫДАВЛИВАТЬ! Часть гноя выйдет наружу, но основной объем распространится глубже. Можно спровоцировать абсцесс или флегмону, то есть нагноение будет распространяться глубже. Если пренебрегать лечением фурункулеза, то могут возникнуть серьезные осложнения: сепсис, флебит, абсцесс и флегмона. Если фурункул расположен на лице в проекции носогубного треугольника, необходимо сразу обратиться к врачу, так как вены лица сообщаются с венами головного мозга. И распространение инфекции в головной мозг может привести к менингиту с очень серьезными последствиями вплоть до инвалидности или смертельного исхода.

Вопросы 1. Что такое фурункул? 2. Каковы причины его появления ? 3. Патогенез и стадии заболевания 4. Лечение фурункула 5. Возможные осложнения

КАРБУНКУЛ - это острое гнойно-некротическое воспаление нескольких волосяных мешочков и сальных желез с образованием общего инфильтрата и обширного некроза кожи и подкожной клетчатки. Чаще бывает одиночным. Причины возникновения те же, что и фурункула. Способствуют развитию: истощение, тяжелые общие заболевания, болезни обмена веществ (сахарный диабет, ожирение) и высокая вирулентность возбудителя (золотистый стафилококк , реже стрептококк). Чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях.

ПРИЗНАКИ И СИМПТОМЫ КАРБУНКУЛА Клиническими признаками карбункула являются: Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ( «сито» ), из которых выделяется густой зеленоватосерый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани. - нагноение и образование раны; - гиперемированность кожи вокруг очага; - резкая болезненность всей зоны поражения. Возникновение и развитие карбункула обычно сопровождается такими симптомами: - повышенной температурой, которая нередко достигает 40 градусов; - большой интоксикацией; - рвотой, тошнотой; - потерей аппетита; - головной болью; - общим недомоганием Особенно сильно данные признаки появляются, когда карбункул возникает на лице

ЭТАПЫ РАЗВИТИЯ Образуется несколько плотных узелков, которые со временем сливаются в инфильтрат с центром синего цвета, который увеличивается и приобретает полушаровидную форму. Эти процессы длятся около 12 дней. Образовавшиеся в инфильтрате пустулы вскрываются, и возникают отверстия, через которые выделяется гной с кровью и некротические массы. Спустя время это место начинает разрастаться, наблюдается дефект кожи, а позже образовывается глубокая язва. Данный этап занимает примерно 14 -20 дней. Появившаяся язва заполняется грануляционной тканью и образовывается глубокий рубец.
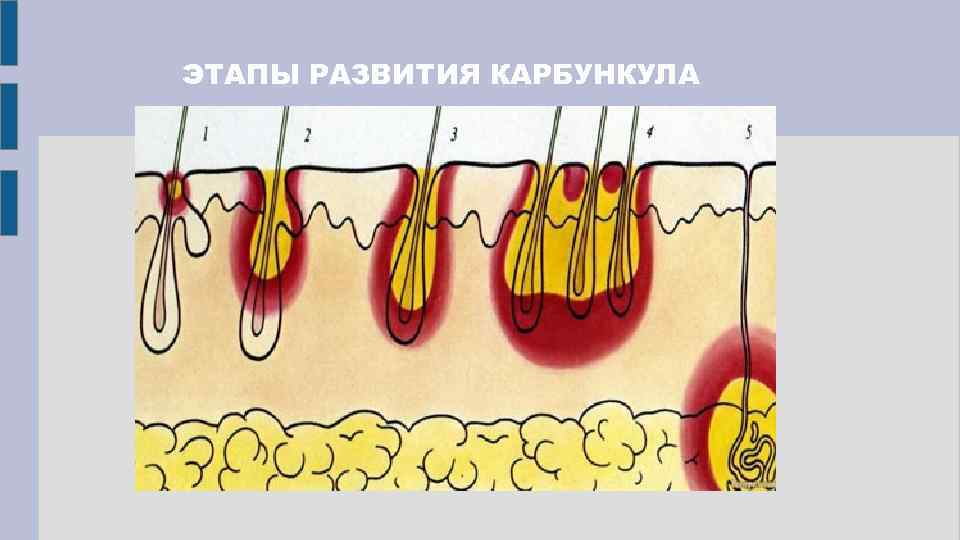
ЭТАПЫ РАЗВИТИЯ КАРБУНКУЛА
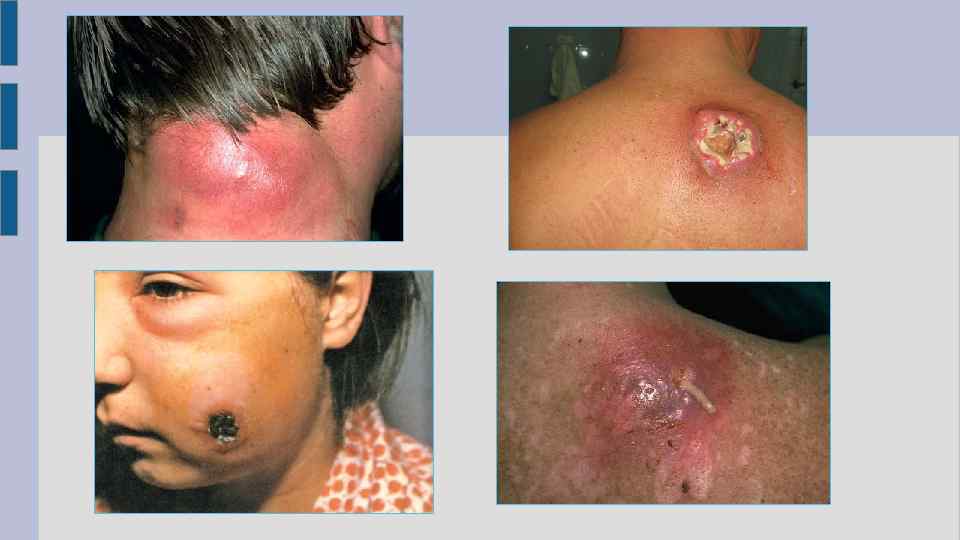

Лечение карбункула Требуются госпитализация больного в гнойное хирургическое отделение в начале развития карбункула (воспалительный инфильтрат) -антибиотикотерапия — обкалывание очага раствором антибиотиков и их внутримышечные инъекции, внутрь — сульфаниламидные препараты продленного действия местно, в ранних стадиях болезни — УВЧ. на поверхность карбункула накладывают сухую асептическую повязку или повязку с синтомициновой, стрептомициновой эмульсией больному необходим покой (постельный режим, иммобилизация, при карбункуле лица запрещают разговаривать, дают жидкую пищу). Показаны также болеутоляющие и сердечные средства, обильное питье при карбункулах больным, страдающим сахарным диабетом, необходимо тщательное проведение инсулинотерапии, что улучшает течение процесса, уменьшая развитие инфильтрата и некроза. При хирургическом методе лечения проводят иссечение ткани в виде конуса. При тяжело протекающем карбункуле рекомендуется делать перевязку соответствующих вен, расположенных выше карбункула

ОСЛОЖНЕНИЯ - лимфаденит – гнойные воспаления в области лимфатических узлов; - лимфангит – воспаление лимфатических сосудов, к которому приводит распространение инфекции с током лимфы в направлении лимфатических узлов; - тромбофлебит – образование тромба при воспалении стенки вены; - сепсис – попадание в кровь, ткани гноеродных микроорганизмов, их токсинов; - гнойный менингит – гнойное воспаление оболочек мозга. Из других осложнений при карбункуле, если он возникает в области носа, на верхней губе – менингеальные осложнения, тромбофлебит лицевых вен смерть.

Вопросы 1. Что такое карбункул? 2. Причины возникновения 3. Признаки и симптомы карбункула 4. Этапы развития 5. Лечение 6. Возможные осложнения

Гидраденит (лат. hidradenitis) — гнойное воспаление апокриновых потовых желез. Болеют представители всех рас. Тяжелая форма заболевания чаще встречается у негроидной расы. У женщин (подмышечные впадины) он бывает чаще, чем у мужчин (промежность). Гидраденит может передаваться по наследству. В семейном анамнезе иногда прослеживаются абсцедирующие угри или гидраденит.

Этиология Возбудителями данного заболевания являются стафилококки, стрептококки, Escherichia coli, Proteus mirabilis и Pseudomonas aeruginosa. Бактерии проникают в потовые железы через их выводные протоки лимфогенным путём, а затем через железы, окружающую жировую клетчатку.

Факторы риска -иммунодепрессивные состояния -повреждения кожи (ссадины, царапины, в том числе образующиеся после бритья) -опрелости -нарушение гигиенического режима -применение депилирующих средств -заболевания эндокринной системы (например, сахарный диабет) -нарушение функции потовых желёз
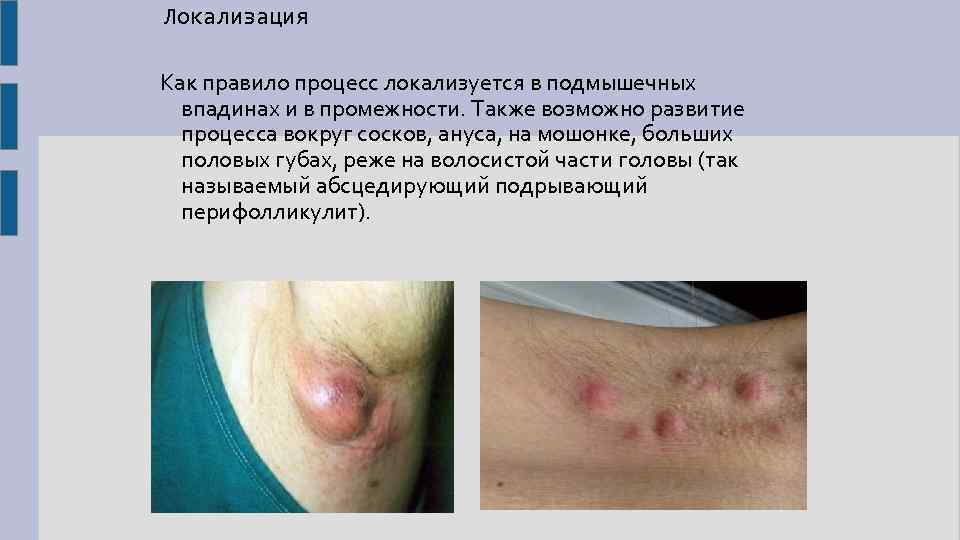
Локализация Как правило процесс локализуется в подмышечных впадинах и в промежности. Также возможно развитие процесса вокруг сосков, ануса, на мошонке, больших половых губах, реже на волосистой части головы (так называемый абсцедирующий подрывающий перифолликулит).

Клиническая картина На месте воспаления возникает ощущение зуда, появляется плотная на ощупь весьма болезненная припухлость диаметром от нескольких миллиметров до 1 -2 сантиметров. Постепенно размеры припухлости и боль нарастают. Кожа над ней становится багрово-красной. Центр припухлости постепенно размягчается, вскрывается, и через образовавшееся отверстие начинает выделяться гной. Цикл развития инфильтрата продолжается 10 -15 дней. Разрешение гидраденита завершается образованием рубца. Часто в процесс воспаления вовлекаются соседние потовые железы. При этом образуется обширный очень болезненный инфильтрат, кожа над которым становится бугристой. При последовательном поражении всё новых и новых потовых желёз процесс затягивается на месяц и более.
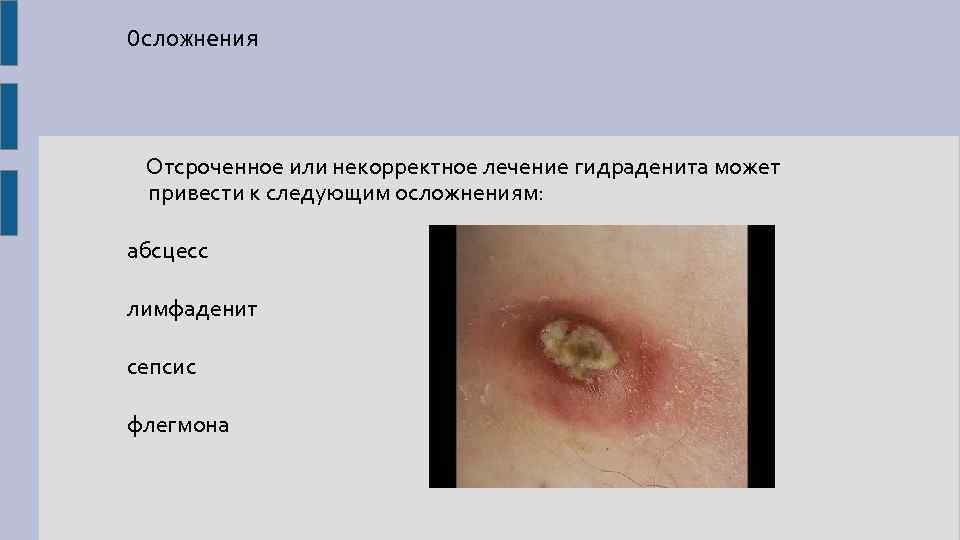
Осложнения Отсроченное или некорректное лечение гидраденита может привести к следующим осложнениям: абсцесс лимфаденит сепсис флегмона

Лечение (консервативное) На ранних стадиях заболевания рекомендуется консервативная терапия: § В области поражения выстригаются волосы. § Кожа над инфильтратом обрабатывается антисептиками (йод, зеленка, раствор салициловый кислоты, этиловый спирт и т. п. ). § Курс антибиотиков 7 -10 дней. § Большой инфильтрат обкалывается раствором новокаина с антибиотиками. § 3 -5 дней делают полуспиртовые влажные повязки. § Возможно прогревание пораженного участка ультрафиолетовым излучением или самостоятельное прогревание солнечными лучами (в теплое время года). § Больные гидраденитом должны придерживаться особой диеты. На

Лечение (хирургическое) Созревший гидраденит нуждается в оперативном вмешательстве, так как инфильтрат на этом этапе заболевания – это множество микроабсцессов, которые остаются в очаге и производят гной. Операция состоит из двух этапов: 1. Производят широкий разрез инфильтрата до здоровых тканей. 2. После того, как воспалительные процессы стихают, осуществляется полное удаление всей инфильтрованной жировой клетчатки. Закрытие дефекта происходит с помощью аутодермопластики (пересадки кожи). В случае многократных рецидивов заболевания ранее производили рентгенотерапию для разрушения потовых желез. Однако лучевое воздействие не является избирательным и количество и выраженность побочных действий превосходит получаемый терапевтический эффект. Поэтому в настоящее время рентгенотерапия для лечения не рекомендуется.

Прогноз и профилактика Прогноз При своевременной и адекватной терапии выздоровление наступает через 5 -15 дней. Не исключена возможность рецидива заболевания. Профилактика Основное правило для предупреждения развития гидраденита — это соблюдение правил личной гигиены. Также рекомендуется обрабатывать кожу антисептическими растворами, в местах, в которых развитие гидраденита наиболее вероятно.

Вопросы 1. Какие наиболее часто встречающиеся области поражения гидраденитом? 2. Если область поражения обкалывается антибиотиками, надо ли их принимать перорально? 3. Почему стихают воспалительные процессы после хирургического вмешательства? 3. Почему в настоящее время не рекомендуют использовать рентгенотерапию для лечения гидраденита? 4. При каких условиях рекомендуется для профилактики обрабатывать кожу антисептическими растворами?
Хир.инф.ppt