3e093a853930413f89f41f5ea35f607d.ppt
- Количество слайдов: 75

Харьковский государственный медицинский университет Злокачественные новообразования органов мочеполовой системы 1

Опухоли почек - Опухоли почки составляют от 2 до 3% среди всех злокачественных опухолей. - Среди всех злокачественных новообразований органов МПС - занимают третье место. - Болеют преимущественно лица старше 40 лет. - Мужчины болеют раком почти в 2 раза чаще, чем женщины. - Рак почки - полиэтиологическое заболевание. Генетические, гормональные, химические, лучевые, иммунологические и другие факторы. 2

Опухоли почек (классификация) I. - Опухоли паренхимы почки - Эпителиальные опухоли лоханки почки II. - Доброкачественные - Злокачественные III. - Первичные - Вторичные 3

Опухоли паренхимы почки 1. Почечно клеточный рак (опухоль Гравитца, гипернефрома, аденокарцинома) 2. Нефробластома. 3. Онкоцитома. 4. Ангиомиолипома. 5. Саркома. 4

Классификация TNM T - первичная опухоль T 1 а – опухоль до 4 см, ограниченная почкой. T 1 b – опухоль от 4 до 7 см, ограниченная почкой. T 2 – опухоль более 7 см в наибольшем измерении, ограниченная почкой. T 3 а – опухолевая инвазия надпочечника или паранефральной клетчатки в пределах фасции Герота. T 3 b – опухоль распространяется в почечную вену или НПВ ниже диафрагмы. T 3 c – опухоль распространяется в НПВ выше диафрагмы. T 4 – опухоль прорастает за пределы фасции Герота. N - регионарные лимфоузлы N 0 - нет признаков вовлечения в процесс регионарных лимфоузлов N 1 – метастаз в одном регионарном лимфатическом узле. N 2 – метастазы более чем в одном регионарном лимфатическом узле. М - отдаленные метастазы М 0 - признаков отдаленных метастазов нет М 1 – имеются отдалённые метастазы. 5

Степень дифференцировки опухолей GХ – степень дифференцировки не может быть установлена. G 1 – высокая степень дифференцировки. G 2 – средняя степень дифференцировки. G 3 – низкая степень дифференцировки. G 4 – недифференцированные опухоли. 6

Симптоматика Гематурия Локальная болезненность Пальпируемая опухоль • Повышение температуры тела • Боль • Похудание • Слабость, недомогание, потеря аппетита • Анемия • Вторичный эритроцитоз • Гиперкальциемия • Варикоцеле • Синдром сдавления нижней полой вены (отеки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, протеинурия) • Симптомы, обусловленные метастазированием!!! 7
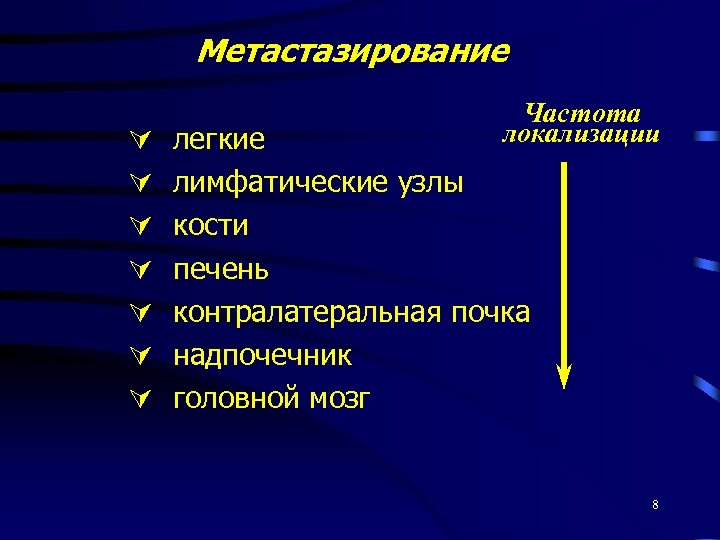
Метастазирование Частота локализации легкие лимфатические узлы кости печень контралатеральная почка надпочечник головной мозг 8

Диагностика Общеклиническое обследование; Лабораторная диагностика; Лучевые методы диагностики: - УЗИ - Экскреторная урография - Спиральная компьютерная томография (КТ) - Магнитно-резонансная томография (МРТ) - Ангиография - Нефросцинтиграфия - Рентгенография (или КТ) органов грудной клетки - Остеосцинтиграфия 9
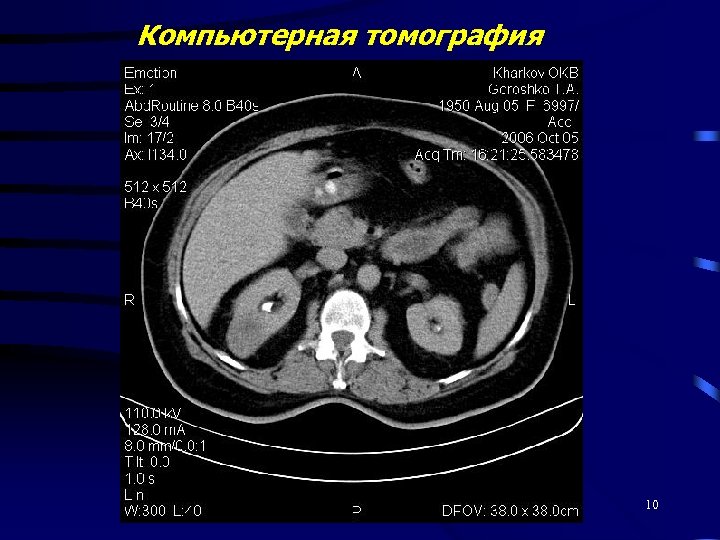
Компьютерная томография 10
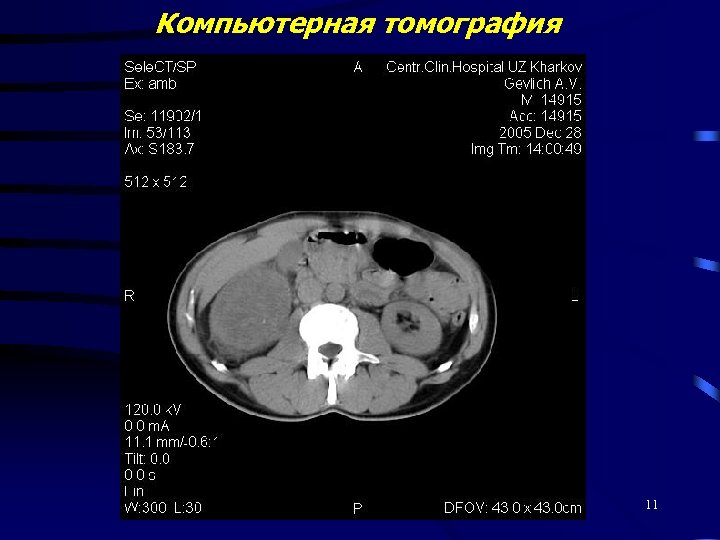
Компьютерная томография 11

Дифференциальная диагностика - Солитарная киста почки - Поликистоз - Гидронефроз - Абсцесс и карбункул почки - Туберкулез почки 12

Лечение рака почки - Оперативное лечение -Ингибиторы ангионеогенеза (ингибиторы сосудистого эндотелиального фактора роста) нексавар, сутент - Иммунотерапия (интерлейкин-2, интерферон-а) - Химиотерапия (капецитабин, 5 -фторурацил) - Гормональная терапия - Лучевая терапия 13

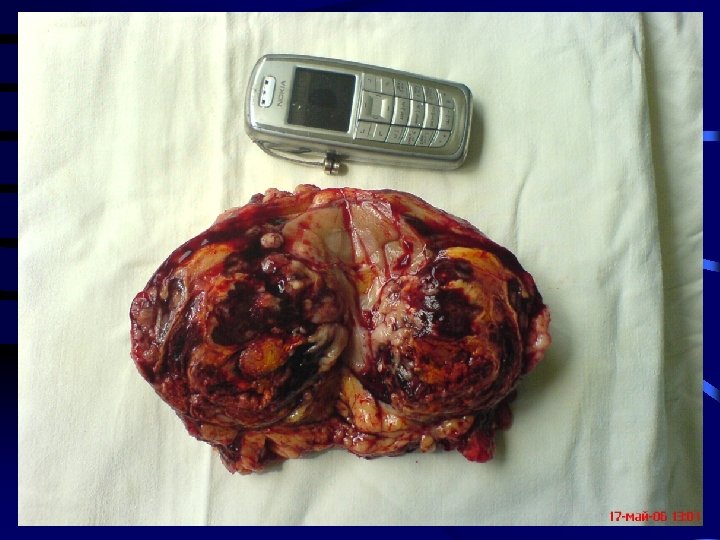
Оперативное лечение - Радикальная нефрэктомия - Резекция почки - Энуклеорезекция - Энуклеация опухоли - Лимфаденектомия - Хирургическое лечение рака почки с опухолевой инвазией в почечную и нижнюю полую вены - Удаление солитарных метастазов рака почки 14

Хирургические доступы Люмботомический Трансперитонеальный !!! Трансторакальный - тораколюмбальный - торакофренолюмбальный - торакоабдоминальный 15
16
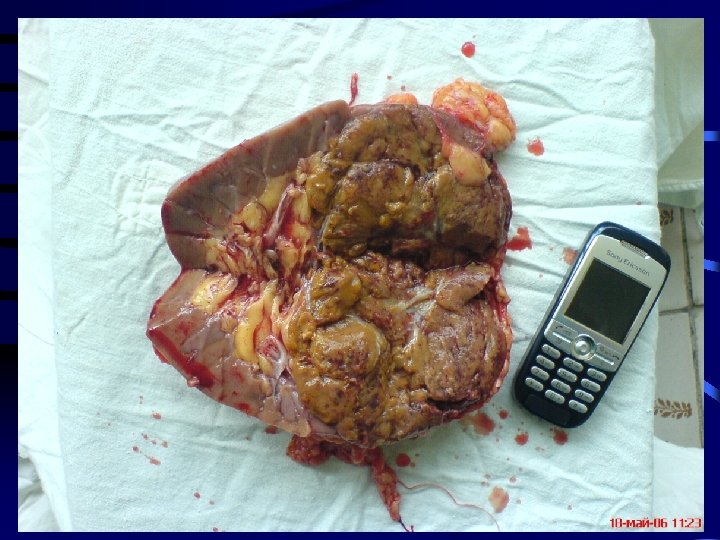
17
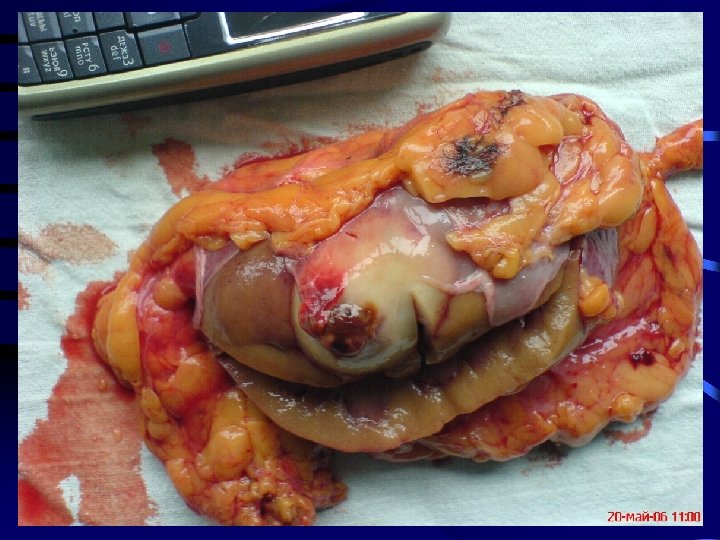
18
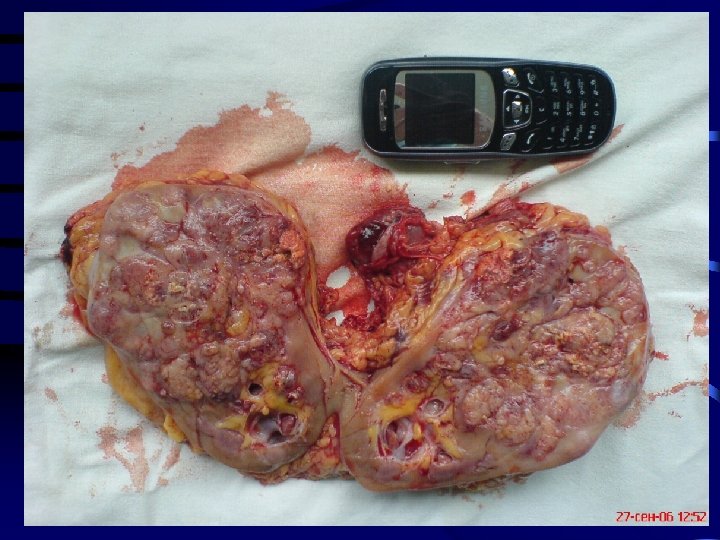
19
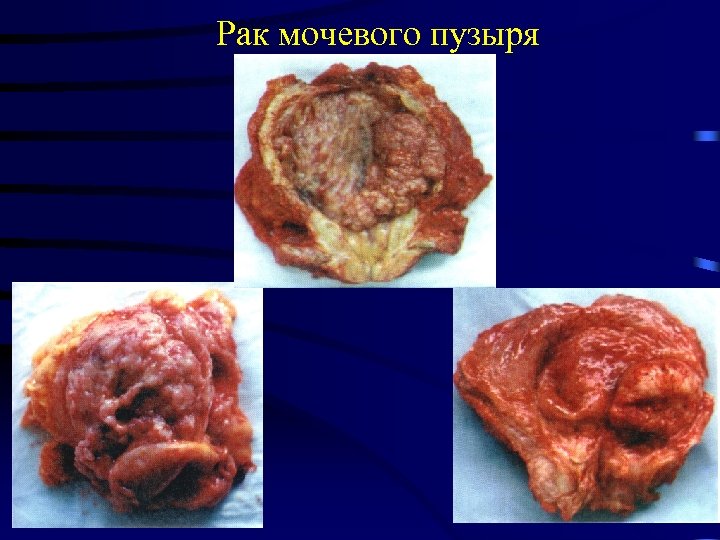
Рак мочевого пузыря 20

Опухоли мочевого пузыря (эпидемиология) - Составляют около 4% всех злокачественных новообразований. - Занимают 5 -е место уступая опухолям лёгких, желудка, пищевода и гортани. - Мужчины болеют в 2 раза чем женщины. - Страдают преимущественно пациенты старше 50 лет. 21

Факторы риска - воздействие канцерогенов (ароматические амины); - курение; - профессиональные вредности; - наследственные факторы; - облучение; - хронические бактериальные, вирусные и паразитарные инфекции; - хромосомные изменения; - влияние человеческого папилломавируса; - психологические стрессы. 22

ПЕРВИЧНЫЕ ОПУХОЛИ 1. Эпителиальные: - папилломы; - переходно-клеточный рак (рак уротелия); - плоскоклеточный рак; - аденокарциномы; - недифференцированный рак. 2. Мезенхимальные: - доброкачественные: фибромы, миксомы, лейомиомы, гемангиомы, нейрофибромы и др. . . - злокачественные: лейомиосаркомы, фибросаркомы, остеохондросаркомы, рабдомиосаркомы и др. . ВТОРИЧНЫЕ ОПУХОЛИ 1. Прорастающие из соседних органов. 2. Метастатические опухоли. 23

Классификация TNM T - первичная опухоль Та – неинвазивная папиллярная карцинома. Тis – “carcinoma in situ” Т 1 - опухоль распространяется на субэпителиальную соединительную ткань. Т 2 а - опухоль распространяется на поверхностный мышечный слой. Т 2 b - опухоль распространяется на глубокий мышечный слой. Т 3 - опухоль прорастает в околопузырную жировую клетчатку. Т 3 а - микроскопически. Т 3 б - макроскопически. Т 4 - опухоль распространяется на соседние органы. N - регионарные лимфоузлы N 0 - поражение региональных лимфатических узлов отсутствует. N 1 - метастаз в один лимфатический узел размером до 2 см. N 2 - метастаз в одном узле размером от 2 см до 5 см, или в нескольких узлах, если каждый из них не более 5 см. N 3 - метастаз, или несколько, размером более 5 см. М - отдаленные метастазы М 0 - признаков отдаленных метастазов нет 24 М 1 – имеются отдалённые метастазы.

Та-1 NХMХ = “поверхностный” рак Т 2 -4 NХM 0 = “инвазивный” рак 25

Метастазирование В регионарные лимфатические узлы: - подвздошные - парааортальные - паракавальные Отдалённые метастазы: - лёгкие - печень - кости 26

Симптоматика Гематурия - (микро и макрогематурия) - гемотампонада мочевого пузыря Дизурия (в т. ч. острая и хроническая задержка мочи) Симптоматика связанная с прорастанием опухоли в устья мочеточников: - тупая боль в поясничной области; - почечная колика; - уретерогидронефроз; - пиелонефрит; - развитие почечной недостаточности 27

Диагностика Объективное обследование Лабораторная диагностика - клинические исследования - цитологическое исследование - онкомаркеры УЗИ Цистоскопия Экскреторная урография, цистография Компьютерная томография 28
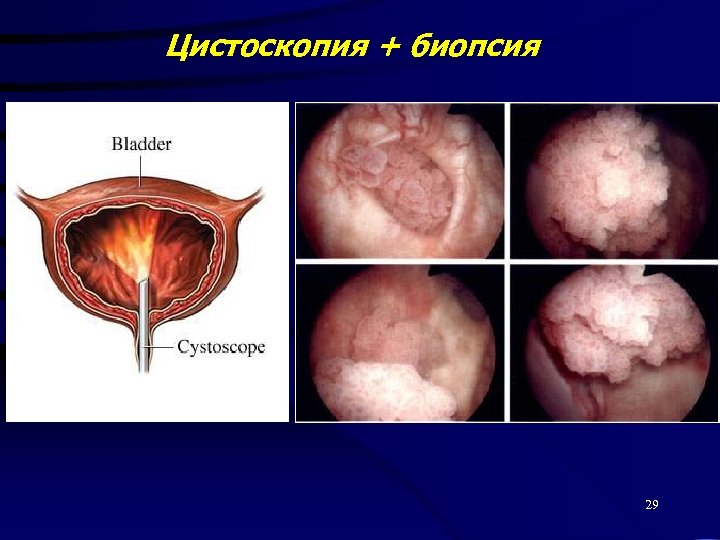
Цистоскопия + биопсия 29
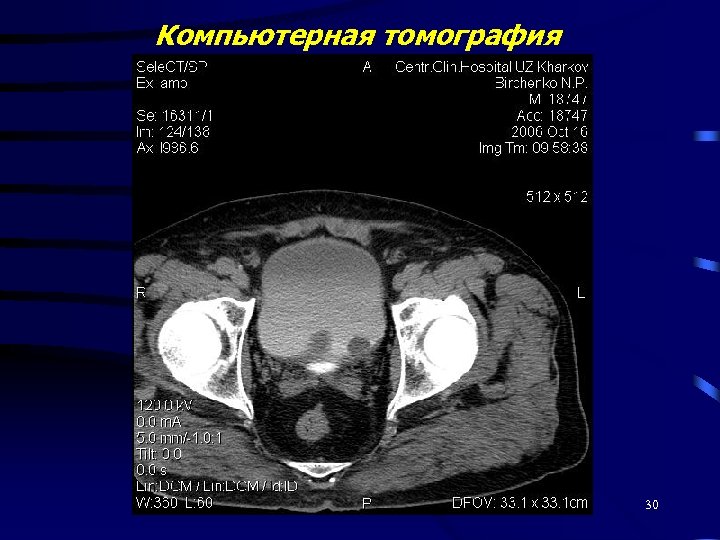
Компьютерная томография 30

Лечение Трансуретральная резекция опухоли (ТУР) БЦЖ-терапия Внутрипузырная химиотерапия Резекция мочевого пузыря Цистэктомия - операции по деривации мочи Системная химиотерапия Лучевая терапия 31
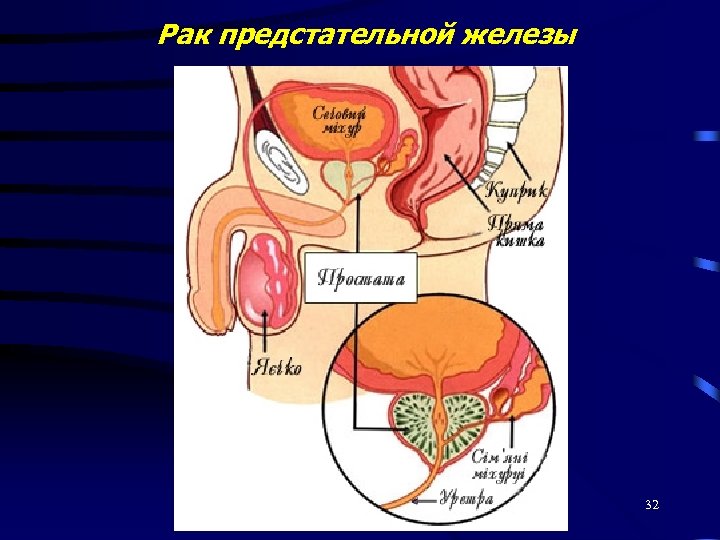
Рак предстательной железы 32

Заболеваемость РПЖ: В США - на первом месте В Украине занимает 4 -е место Смертность от РПЖ Среди онкологических заболеваний занимает второе место после рака легкого. 33

Факторы риска РПЖ Возраст. У 70% мужчин старше 80 лет имеются различные формы РПЖ. Расовая принадлежность. Питание. Употреблении большого количества животных жиров, лишний вес. Витамин D. Ультрафиолетовое излучение снижает риск развития РПЖ. Генетические факторы. Риск появления РПЖ увеличивается в 8 раз у мужчин, кровные родственники которых болели раком простаты. 34

Классификация TNM Т - оценка первичной опухоли Т 1 – опухоль клинически не проявляется, не пальпируется и не визуализируется. Т 1 а – опухоль занимает менее 5% всего удалённого материала. Т 1 b – опухоль занимает более 5% всего удалённого материала. Т 1 с – опухоль выявлена при биопсии по поводу повышенного уровня ПСА. Т 2 – опухоль выявлена клинически и ограничена железой. Т 2 а – опухоль локализована в одной доле. Т 2 b – опухоль занимает две доли. Т 3 – опухоль выходит за границы капсулы, но не прорастает в соседние органы. Т 3 а – одностороннее или двустороннее прорастание капсулы. Т 3 b – прорастание в семенные пузырьки. Т 4 – опухоль прорастает в соседние органы. N – оценка регионарных лимфатических узлов. N 0 – поражение регионарных лимфатических узлов отсутствует. N 1 – наличие метастазов в регионарные лимфатических узлы. М – отдаленные метастазы. М 0 – метастазы отсутствуют. М 1 а – метастазы в отдаленные лимфатические узлы. М 1 b – метастазы в кости. 35 М 1 c – метастазы в другие органы.

Т 1 -2 N 0 M 0 = локализованный РПЖ Т 3 -4 N 0 M 0 = местно-распространённый РПЖ Т 1 -4 N 1 M 1 = распространённый (метастатический) РПЖ 36

Морфорологическая классификация РПЖ Эпителиальные опухоли предстательной железы: аденокарцинома в 98% случаев. Плоскоклеточный и переходно-клеточный рак: 2%. Среди мезенхимальных опухолей простаты преобладают рабдомиосаркома и лейомиосаркома. 37

Метастазирование РПЖ Лимфогенные метастазы: - обтураторные, подвздошные, пресакральные, пакавальные и парааортальные лимфоузлы. Гематогенные метастазы - Наиболее часто поражаются кости (позвоночник, бедренные кости, кости таза, рёбра). - Метастазы в легкие, печень, головной мозг. 38

Клиническая картина РПЖ В начальных стадиях - клинически не проявляется (выявляется после ТУР или биопсии простаты у пациентов с повышенным ПСА). Появление симптоматики связано с увеличением размеров простаты и/или появлением метастазов. 39

Симптомы РПЖ Ø Дизурия: - симптомы обструкции; - ирритативные симптомы. Ø Гематурия. Ø Нарушение уродинамики верхних мочевых путей (гидронефроз, ХПН). Ø Сдавливание и прорастание в прямую кишку. Ø Боли в области костных метастазов. Ø Патологические переломы. Ø Лимфостаз и развитие отеков нижних конечностей. Ø Кахексия, анемия. 40

Диагностика РПЖ Пальцевое исследование железы УЗИ (предпочтительно ТРУЗИ) Простатический специфический антиген (ПСА). В норме 4 нг/мл. 41

Диагностика РПЖ Пальцевое исследование железы УЗИ (предпочтительно ТРУЗИ) Простатический специфический антиген (ПСА). В норме 4 нг/мл. Биопсия До начала любого вида лечения необходимо произвести верификацию диагноза!!! 42

Биопсия предстательной железы - Пункционная (трансректальная и промежностная); - трансуретральная (ТУР простаты); - открытая (интраоперационная); - аспирационная. 43

Пункционная биопсия 44
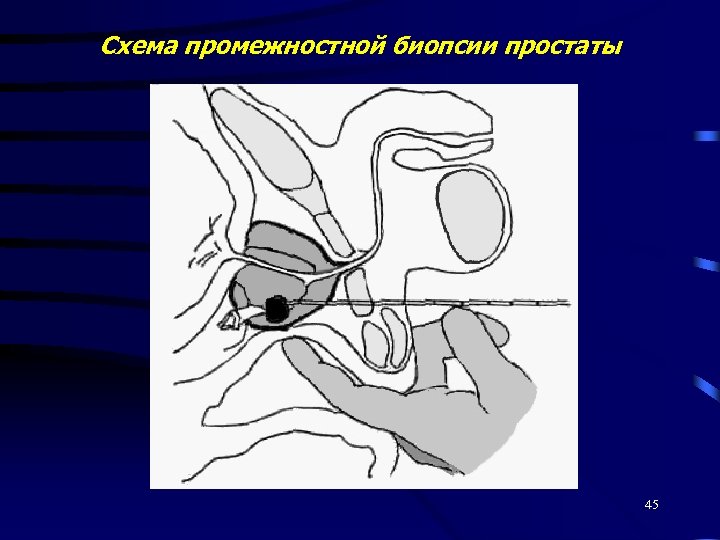
Схема промежностной биопсии простаты 45

Диагностика РПЖ Пальцевое исследование железы УЗИ (предпочтительно ТРУЗИ) ПСА Биопсия предстательной железы Рентенография лёгких Компьютерная томография (КТ) или МРТ Остеосцинтиграфия 46
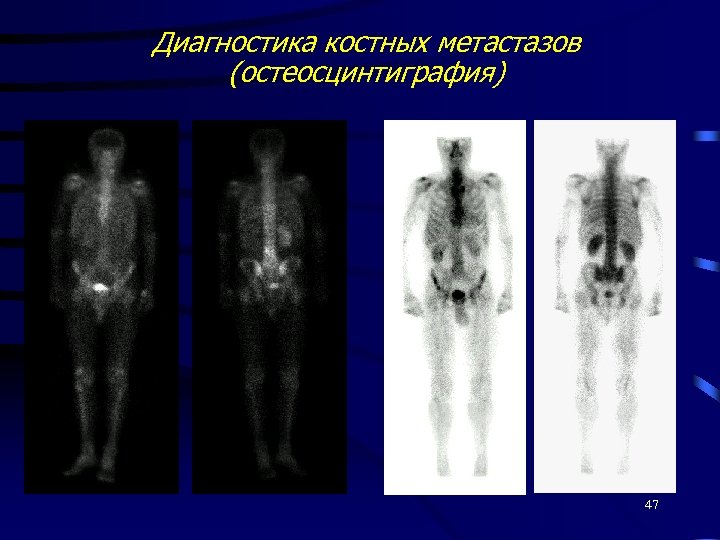
Диагностика костных метастазов (остеосцинтиграфия) 47
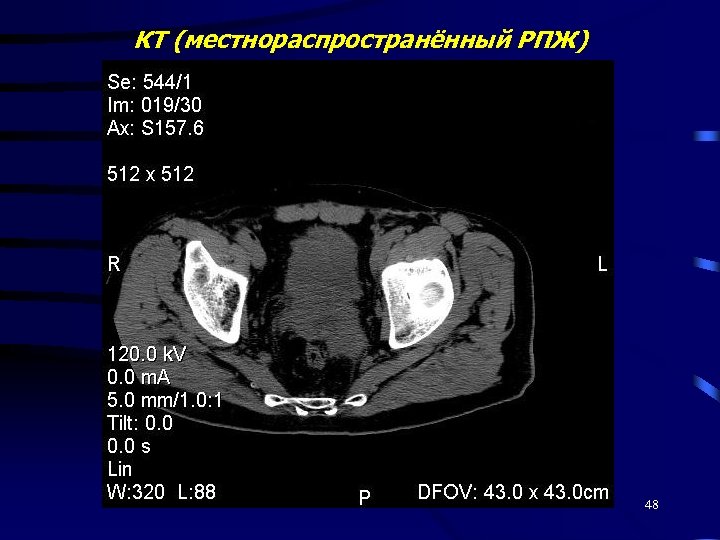
КТ (местнораспространённый РПЖ) 48

Лечение РПЖ Радикальная простатектомия для Т 1 -2 N 0 M 0 Гормональная терапия Лучевая терапия: - дистанционная; - брахитерапия; Химиотерапия Лечение костных метастазов (бисфосфонаты, миакальцик) Симптоматическое лечение РПЖ (консервативное и оперативное) 49
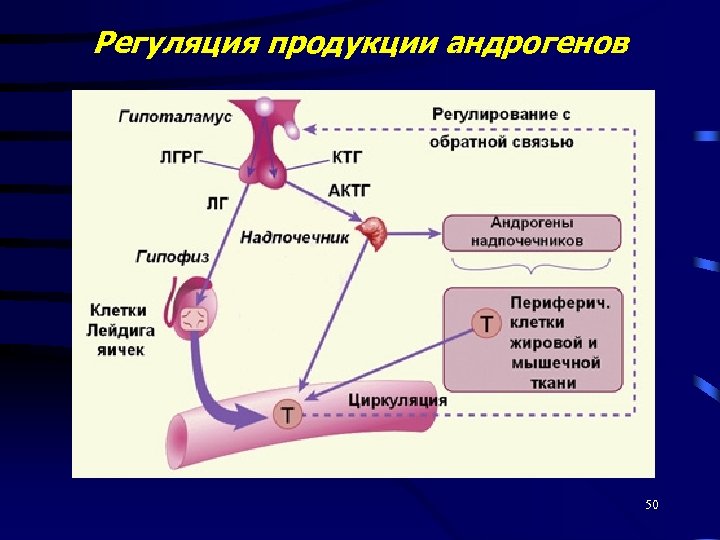
Регуляция продукции андрогенов 50

Методы гормональной терапии РГ-ЛГ - аналоги двусторонняя орхиектомия антиандрогены - стероидные - нестероидные эстрогены 51
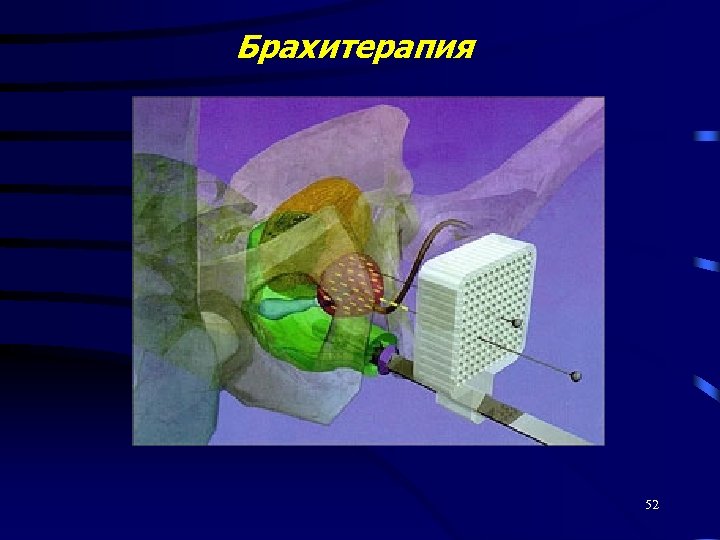
Брахитерапия 52
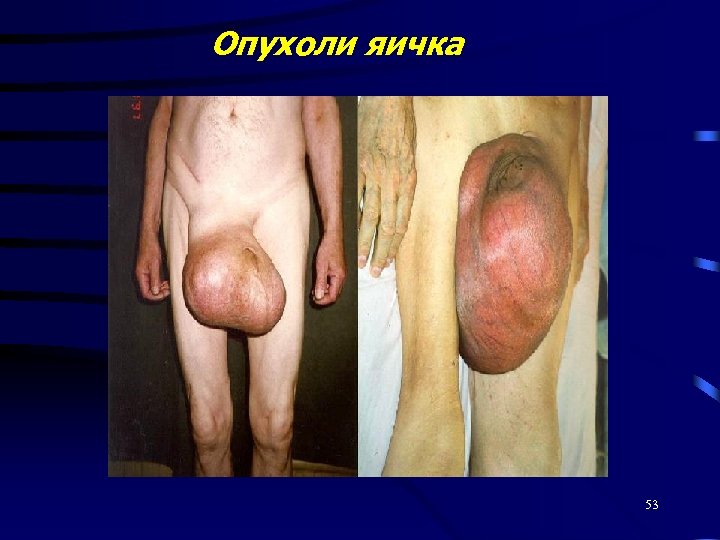
Опухоли яичка 53

Эпидемиология • 1 -2% всех злокачественных новообразований у мужчин • наиболее часто болеют в 15 -45 лет • основная причина смерти среди злокачественных новообразований в этой возрастной группе 54

Этиология, факторы риска 1. Эндокринные факторы • токсикоз беременных у матери (гиперэстрогенемия) • продолжительный прием эстрогенов во время беременности • высокий уровень ФСГ 2. факторы, приводящие к атрофии яичка • крипторхизм (увеличивает риск заболевания в 5 раз и более чем в 10 раз при двухстороннем крипторхизме) • химические агенты (пестициды, гербициды, отравляющие вещества, способные вызывать атрофию яичка опухоль) • травмы (в т. ч. интраоперационные травмы выработка цитокинов) • идиопатическая атрофия яичка • инфекционные заболевания (эпидемический паротит, ВИЧ) 3. генетические факторы • родство увеличивает вероятность заболеть раком яичка для отцов и сыновей больных в 2 -4 раза, а для братьев пациентов - в 8 -10 раз • характерно рецессивное наследование 55

Гистологическая классификация ВОЗ 1. Герминогенные опухоли (развивающиеся из семенного эпителия) A. carcinoma in situ Б. Опухоли одного гистологического строения (чистые формы) • семинома • эмбриональный рак • сперматоцитарная семинома • опухоль желточного мешка • полиэмбриома • хорионэпителиома • тератома В. Опухоли более чем одного гистологического типа 2. Опухоли стромы полового тяжа • лейдигома • сертолиома • гранулезоклеточная опухоль 3. Смешанные формы 4. Опухоли лимфоидной и кроветворной ткани 5. Вторичные опухоли 56

Классификация TNM T - первичная опухоль p. TX – Недостаточно данных для оценки первичной опухоли p. T 0 – Первичная опухоль не определяется (т. е. гистологически – рубец в яичке) p. Tis – Внутриканальцевая герминогенная неоплазия (carcinoma in situ) p. T 1 – Опухоль ограничена яичком и придатком без сосудистой / лимфатической инвазии (может врастать в белочную оболочку, но не во влагалищную оболочку) p. T 2 – Опухоль ограничена яичком и придатком, имеется сосудистая / лимфатическая инвазия, или опухоль и врастает во влагалищную оболочку. p. T 3 – Опухоль распространяется на семенной канатик p. T 4 – Опухоль распространяется на мошонку N - регионарные лимфоузлы (для яичка - паракавальные и парааортальные) Nx - невозможно оценить состояние регионарных лимфоузлов N 0 - нет признаков вовлечения в процесс регионарных лимфоузлов N 1 - регионарные лимфоузлы менее 2 см N 2 - регионарные лимфоузлы более 2 см и менее 5 см N 3 - регионарные лимфоузлы более 5 см М - отдаленные метастазы Мх - невозможно определить наличие отдаленных метастазов М 0 - признаков отдаленных метастазов нет М 1 а – Поражены метастазами нерегионарные лимфатические узлы или легкие 57 М 1 b – Другие отдаленные метастазы

Метастазирование опухолей яичка Характерно раннее метастазирование !!! основной путь – лимфогенный (кроме хорионкарциномы) чаще всего - забрюшинные в лимфатические узлы - легкие - печень - медиастинальные лимфатические узлы, - головной мозг - почки 58

Клиническая картина Обусловленная наличием первичной опухоли: • боль • увеличение размеров мошонки • пальпируемая опухоль Обусловленная наличием метастазов: • Боли в спине при увеличении забрюшинных лимфоузлов (сдавление нервных корешков или о вовлечении в опухолевый процесс поясничной мышцы); • отеки нижних конечностей (сдавление нижней полой вены и блокада лимфатических путей); • почечная недостаточность (при нарушении пассажа мочи) • кишечная непроходимость (при увеличении забрюшинных лимфоузлов) • одышка, кашель (при поражении лимфоузлов средостения) • дисгормональные проявления (при негерминогенных опухолях яичка): гинекомастия, снижение либидо, феминизация импотенция, маскулинизация у детей. Обусловлены выработкой опухолевой тканью значительного количества хорионического гонадотропина, эстрогенов или андрогенов. 59

Диагностика первичной опухоли • пальпация • УЗИ • определение уровня опухолевых маркеров (при герминогенных опухолях яичка) - альфа-фетопротеин (АФП) - хорионического гонадотропин (ХГ) - лактатдегидрогеназа (ЛДГ) Методы диагностики метастазов • рентгенография органов грудной клетки • УЗИ • компьютерная томография (КТ) органов брюшной полости, забрюшинного пространства и ОГК • остеосцинтиграфия 60

Значение опухолевых маркеров • диагностика опухоли на ранней стадии; • уточнение гистологического строения опухоли; • уточнение клинической стадии; • определение тактики и оценка эффективности лечения • выявление рецидивов за 1 -6 месяцев до КТ; - чувствительность - 86% - специфичность - 100% • определение прогноза заболевания. !!! Уровень опухолевых маркеров отражается в классификации TNM символом S. 61

Лечение Первым этапом лечения всех опухолей яичка является орхфуникулэктомия, во время которой удаляется яичко с семенным канатиком. Дальнейшая тактика лечения определяется гистологическим строением, уровнем опухолевых маркеров до и после орхфуникулэктомии, стадией заболевания. 62
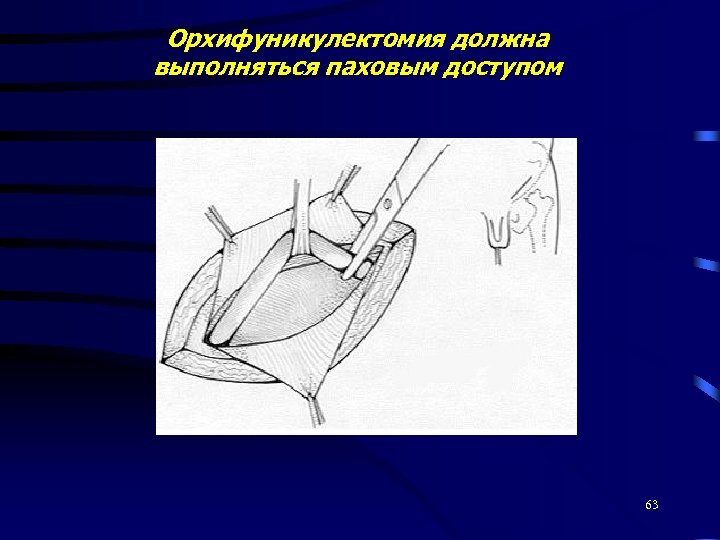
Орхифуникулектомия должна выполняться паховым доступом 63
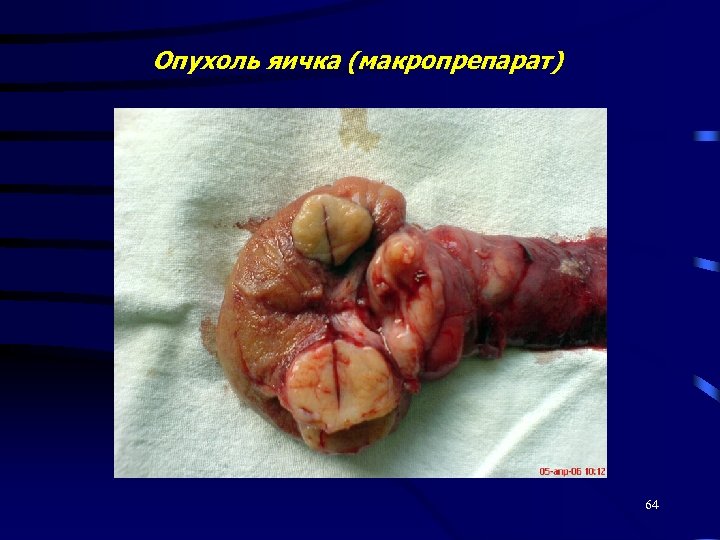
Опухоль яичка (макропрепарат) 64

Лечение при наличии метастазов 1. Забрюшинная лимфаденэктомия 2. Химиотерапия (адьювантная и неоадьювантная) Схема BEР: - блеомицин 15 мг 1, 3, 5 дни - этопозид 100 мг/м 2 1 -5 дни - цисплатин 20 мг/м 2 1 -5 дни 3. Лучевая терапия 65

Рак полового члена Эпидемиология Редкая опухоль - составляет 1 -2% всех новообразований мочеполовой системы. В США и Европе - 0, 4%-0, 6% всех злокачественных новообразований у мужчин. В африканских и южно-американских странах заболеваемость достигает 10%. Средний возраст пациентов - 55 -58 лет. 66

Этиология рака полового члена Предраковые заболевания ЭРИТРОПЛАЗИЯ КЕЙРА - (греч. erytros красный + plasis образование) - внутриэпителиальный рак слизистых оболочек с преимущественной локализацией на головке полового члена у пожилых мужчин. БОЛЕЗНЬ БОУЭНА - (J. Т. Bowen, амер. дерматолог, 1857 -1941) предраковый дерматоз. Большинство исследователей рассматривают болезнь Боуэна как внутриэпидермальный плоскоклеточный рак. Представляет собой одиночную бляшку красноватого оттенка. 67

Гистологически большинство опухолей полового члена представляют собой плоскоклеточный рак различной степени ороговения. 68

Этиология рака полового члена Факторы риска Фимоз (у 25 -75% пациентов) - раздражающее действие смегмы и продуктов бактериального разложения слущенных клеток эпителия. Заболеваемость варьирует в зависимости от гигиенических стандартов, а также культурных и религиозных обычаев в различных странах. Папиллома-вирус человека (ПВЧ) - обнаруживаются в 60%-80% злокачественных новообразований полового члена. Герпетическая инфекция - дискутируется Не обнаружено связи с перенесенными травмами, венерическими заболеваниями, химическими канцерогенами и риском заболеваемости раком полового члена. 69

Классификация TNM Т – первичная опухоль TIS – преинвазивная карцинома (carcinoma in situ). Та – неинвазивная бородавчатая карцинома. Т 1 – опухоль распространяется на субэпителиальную соединительную ткань. Т 2 – опухоль распространяется на губчатое или пещеристое тело. Т 3 – опухоль распространяется на уретру или простату. Т 4 – опухоль распространяется на соседние структуры. N – регионарные лимфатические узлы N 0 – нет признаков поражения метастазами регионарных лимфоузлов. N 1 – метастазы в одном поверхностном паховом лимфоузле. N 2 – метастазы в нескольких поверхностных паховых лимфоузлах или метастазы с обеих сторон. N 3 – метастазы в глубоких паховых лимфоузлах или в лимфоузлах таза. М – отдаленные метастазы М 0 – отдаленных метастазов нет. М 1 – метастазы в отдаленные органы. 70

Метастазирование рака полового члена Характерно лимфогенное метастазирование. Регионарными являются паховые и подвздошные лимфатические узлы. В запущенных случаях - гематогенные метастазы в лёгкие, печень, кости, головной и спинной мозг, сердце (1%-10% больных). 71

Клиническая картина рака полового члена На ранних стадиях - небольшое экзофитный или плоский очаг. Локализация - головка (85%), крайняя плоть (15%). Пенетрация белочной оболочки приводит к сосудистой инвазии и диссеминации опухолевого процесса. Возможно поражения уретры и мочевого пузыря. Локальный процесс не сопровождается болевым синдромом. Кровотечение из первичного очага. Некроз опухоли, присоединением вторичной инфекции. При наличии отдаленных метастазов - соответствующая симптоматика. На поздних стадиях - слабость, потеря веса, повышенная утомляемость. 72

Диагностика рака полового члена Биопсия новообразования УЗИ МРТ КТ - диагностика лимфаденопатии До начала любого вида лечения необходимо произвести верификацию диагноза!!! 73
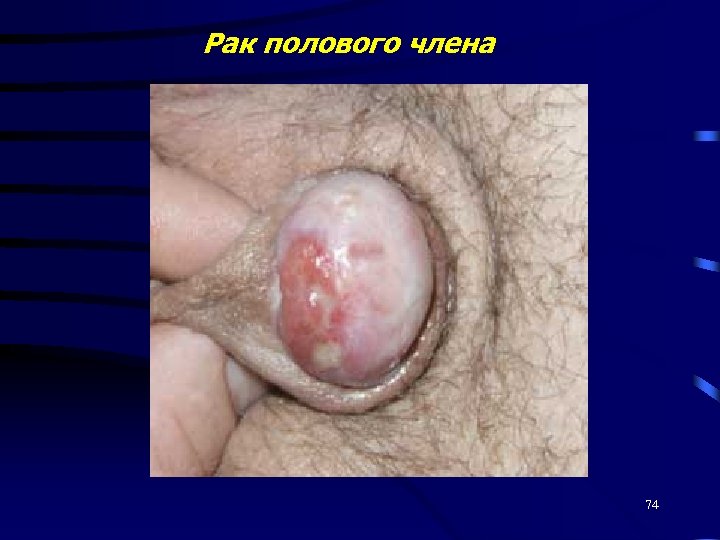
Рак полового члена 74

Лечение рака полового члена Органосохраняющее лечение: - циркумцизио - при небольших поражениях в пределах препуциального мешка; - криодеструкция опухоли; Частичная ампутация penis на 2 см проксимальнее края опухоли. Лучевая терапия: - дистанционная лучевая терапия; - брахитерапия. Химиотерапия (цисплатин, блеомицин, винбластин). Паховая лимфаденэктомия 75
3e093a853930413f89f41f5ea35f607d.ppt