1экология и воспитание здор. реб..ppt
- Количество слайдов: 35
 Харьковский государственный медицинский университет Кафедра госпитальной педиатрии Экология и воспитание здорового ребенка, часто и длительно болеющие дети Лектор: доцент Тельнова Лариса Григорьевна
Харьковский государственный медицинский университет Кафедра госпитальной педиатрии Экология и воспитание здорового ребенка, часто и длительно болеющие дети Лектор: доцент Тельнова Лариса Григорьевна
 Группы ксенобиотиков / по V Wagner, M Wagnerova, 1988/ I группа продукты полного и частичного сгорания органического топлива угля, природного газа, нефтепродуктов (бензин), древесины Такими продуктами могут быть летучая зола, сажа (углерод с примесями серы и тяжёлых металлов), простые продукты окисления токсические радикалы и перекиси, окислы азота» сернистый газ, окись углерода, углекислый газ, сложные полициклические соединения, образующиеся при неполном сгорании углеводородов (бенз (а) пирены, бензантрацены, холантрены); ІІ группа продукты химической промышленности: бензол, фенолы, ксилол, аммиак, формальдегид, многочисленные отходы производства пластмасс, резиновой, лакокрасочной индустрии, нефтеперерабатывающей промышленности; различные теплоносители;
Группы ксенобиотиков / по V Wagner, M Wagnerova, 1988/ I группа продукты полного и частичного сгорания органического топлива угля, природного газа, нефтепродуктов (бензин), древесины Такими продуктами могут быть летучая зола, сажа (углерод с примесями серы и тяжёлых металлов), простые продукты окисления токсические радикалы и перекиси, окислы азота» сернистый газ, окись углерода, углекислый газ, сложные полициклические соединения, образующиеся при неполном сгорании углеводородов (бенз (а) пирены, бензантрацены, холантрены); ІІ группа продукты химической промышленности: бензол, фенолы, ксилол, аммиак, формальдегид, многочисленные отходы производства пластмасс, резиновой, лакокрасочной индустрии, нефтеперерабатывающей промышленности; различные теплоносители;
 ІІІ группа продукты бытовой и сельскохозяйственной химии. Это множество различных пестицидов (главным образом хлорорганические, фосфорорганические, карбамашые и другие соединения), отходы сельскохозяйственного производства, удобрения, детергенты (моющие средства), синтетические ткани и краски, органические растворители для химической чистки. Наконец, это пищевые добавки, применяемые для консервации, окраски продуктов питания или для, придания им необходимых вкусовых качеств, а также косметические средства; IV группа — тяжелые металлы (свинец, ртуть, кобальт, мышьяк; хром и др. ), поступающие в биосферу при сгорании органического топлива или с заводов, вьшлавлякяцих эти металлы из V группа — неорганическая пыль (силикаты, асбест, частицы углерода); VI группа — биологические поллютанты растительные аллергены, микроскопические грибы и микотоксины, микробы, вирусы, паразиты
ІІІ группа продукты бытовой и сельскохозяйственной химии. Это множество различных пестицидов (главным образом хлорорганические, фосфорорганические, карбамашые и другие соединения), отходы сельскохозяйственного производства, удобрения, детергенты (моющие средства), синтетические ткани и краски, органические растворители для химической чистки. Наконец, это пищевые добавки, применяемые для консервации, окраски продуктов питания или для, придания им необходимых вкусовых качеств, а также косметические средства; IV группа — тяжелые металлы (свинец, ртуть, кобальт, мышьяк; хром и др. ), поступающие в биосферу при сгорании органического топлива или с заводов, вьшлавлякяцих эти металлы из V группа — неорганическая пыль (силикаты, асбест, частицы углерода); VI группа — биологические поллютанты растительные аллергены, микроскопические грибы и микотоксины, микробы, вирусы, паразиты
![Основные клинические формы экопатологии у детей [Вельтищев Ю, Е. , 1996] 1. Синдром экологической Основные клинические формы экопатологии у детей [Вельтищев Ю, Е. , 1996] 1. Синдром экологической](https://present5.com/presentation/157635941_315181433/image-4.jpg) Основные клинические формы экопатологии у детей [Вельтищев Ю, Е. , 1996] 1. Синдром экологической дезадаптации или общей экогенной сенсибилизации, в том числе синдром нездоровых зданий, синдром напряжения утомления, синдром ирритации дыхательных путей Утомляемость, усталость, гиподинамия, снижение интере са к окружающим, учебе. Функциональные отклонения ЦНС, сердечно сосудистой системы, желудочно кишечного тракта, желчевыводящих путей. Вегетативная дистония, сердечные аритмии, невротические реакции. Патология ЛОР органов, анемизация. Замедление темпов физического и интеллектуального развития. Проявление ранее скрытых пороков развития. Повторные ОРВИ, бронхиты II. Синдром химической гиперчувствительности, а том числе псевдоаллергия, вторичный иммунодефицит, не вротические состояния. Синдром низкодозовой (радиационной) Синдром раздражения слизистой оболочки дыхательных путей, недостаточность местного иммунитета, повторные рес пираторныеинфекции, бронхиты, пневмонии, респираторные аллергозы, аутоаллергические заболевания, проявления ги перчувствительности замедленного типа, псевдоаллергия. Лимфоаденопатии, патология ЛОР органов, анемии, анома лии поведения, невротические реакции. Признаки гиперчувствительности к конкретным химическим
Основные клинические формы экопатологии у детей [Вельтищев Ю, Е. , 1996] 1. Синдром экологической дезадаптации или общей экогенной сенсибилизации, в том числе синдром нездоровых зданий, синдром напряжения утомления, синдром ирритации дыхательных путей Утомляемость, усталость, гиподинамия, снижение интере са к окружающим, учебе. Функциональные отклонения ЦНС, сердечно сосудистой системы, желудочно кишечного тракта, желчевыводящих путей. Вегетативная дистония, сердечные аритмии, невротические реакции. Патология ЛОР органов, анемизация. Замедление темпов физического и интеллектуального развития. Проявление ранее скрытых пороков развития. Повторные ОРВИ, бронхиты II. Синдром химической гиперчувствительности, а том числе псевдоаллергия, вторичный иммунодефицит, не вротические состояния. Синдром низкодозовой (радиационной) Синдром раздражения слизистой оболочки дыхательных путей, недостаточность местного иммунитета, повторные рес пираторныеинфекции, бронхиты, пневмонии, респираторные аллергозы, аутоаллергические заболевания, проявления ги перчувствительности замедленного типа, псевдоаллергия. Лимфоаденопатии, патология ЛОР органов, анемии, анома лии поведения, невротические реакции. Признаки гиперчувствительности к конкретным химическим
 III. Хроническая ксеногенная интоксикация Токсические энцефалопатии, нефропатии, гепатопатии, остеопатии, анемии. Токсическое воздействие на иммунную систему. Накопление ксентобиотиков в организме IV Хронические болезни Формирование хронических болезней разных классов — воспалительных, атипично протекающих, резистентных к прово димой терапии и с высоким риском инвалидизации V Особые, социально значимые болезни, состояния последствия Проявления доминантно наследуемых болезней у детей и кли нически здоровых родителей (новые генные мутации), большинство хромосомных болезней, большинство врожденных портов, опухоли, канцерогенез, репродуктивные потери (бесплодие,
III. Хроническая ксеногенная интоксикация Токсические энцефалопатии, нефропатии, гепатопатии, остеопатии, анемии. Токсическое воздействие на иммунную систему. Накопление ксентобиотиков в организме IV Хронические болезни Формирование хронических болезней разных классов — воспалительных, атипично протекающих, резистентных к прово димой терапии и с высоким риском инвалидизации V Особые, социально значимые болезни, состояния последствия Проявления доминантно наследуемых болезней у детей и кли нически здоровых родителей (новые генные мутации), большинство хромосомных болезней, большинство врожденных портов, опухоли, канцерогенез, репродуктивные потери (бесплодие,
 МЕХАНИЗМЫ ДЕЙСТВИЯ КСЕНОБИОТИКОВ ШМУТАГЕННОЕ ШМЕМБРАНОТОКСИЧЕСКОЕ ШФЕРМЕНТОТОКСИЧЕСКОЕ
МЕХАНИЗМЫ ДЕЙСТВИЯ КСЕНОБИОТИКОВ ШМУТАГЕННОЕ ШМЕМБРАНОТОКСИЧЕСКОЕ ШФЕРМЕНТОТОКСИЧЕСКОЕ
 ИММУНОЛОГИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ, ВЫЗЫВАЕМАЯ КСЕНОБИОТИЛАМИ I. Нарушение созревания и пролиферации тимоцитов, дисплазия и атрофия вилочковой железы, гипоплазия лимфоидных органов характерны для реакции плода, новорожденных, детей грудного возраста на хлориро ванные циклические диоксины, свинец, кадмий. ІІ. Иммуносупрессия вследствие соматических мутаций и нарушения репарации ДНК в лимфоцитах возникает под влиянием алкилирующих агентов, бензола, озона, тяжелых металлов. III. Образование цитотоксических антител к лимфоцитам вызывают ароматические амины, анилин. Подавление продукции и секреции интерферона и интерлейкинов обуславливают галогенизированные ароматические соединения, озон.
ИММУНОЛОГИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ, ВЫЗЫВАЕМАЯ КСЕНОБИОТИЛАМИ I. Нарушение созревания и пролиферации тимоцитов, дисплазия и атрофия вилочковой железы, гипоплазия лимфоидных органов характерны для реакции плода, новорожденных, детей грудного возраста на хлориро ванные циклические диоксины, свинец, кадмий. ІІ. Иммуносупрессия вследствие соматических мутаций и нарушения репарации ДНК в лимфоцитах возникает под влиянием алкилирующих агентов, бензола, озона, тяжелых металлов. III. Образование цитотоксических антител к лимфоцитам вызывают ароматические амины, анилин. Подавление продукции и секреции интерферона и интерлейкинов обуславливают галогенизированные ароматические соединения, озон.
 ІV, V. Угнетение функций В лимфоцитов и продукции антител свойственно реакции зрелой иммунной системы на хлорированные диоксины. VI Снижение иммунобиологической реактивности, связанное с дефектами в системе компонентов вызывают главным образом тяжелые металлы. VII Недостаточность функции макрофагов, местного иммунитета, легких, кишечника, мочевой системы развивается под влиянием токсических радикалов О 2, окислов азота, сернистого газа, пыли. Установлена общая онтогенетическая закономерность иммунотоксических реакций: влияние многих ксенобиотиков в раннем онтогенезе ведет к нарушению функции вилочковой железы и Т системы лимфоцитов, тогда как их действие на зрелую иммунную систему нарушает функцию В лимфоцитов и синтез антител. У плода и новорожденного это действие сравнивается с тимэктомией, у взрослых — с вариабельной гипогаммаглобулинемией.
ІV, V. Угнетение функций В лимфоцитов и продукции антител свойственно реакции зрелой иммунной системы на хлорированные диоксины. VI Снижение иммунобиологической реактивности, связанное с дефектами в системе компонентов вызывают главным образом тяжелые металлы. VII Недостаточность функции макрофагов, местного иммунитета, легких, кишечника, мочевой системы развивается под влиянием токсических радикалов О 2, окислов азота, сернистого газа, пыли. Установлена общая онтогенетическая закономерность иммунотоксических реакций: влияние многих ксенобиотиков в раннем онтогенезе ведет к нарушению функции вилочковой железы и Т системы лимфоцитов, тогда как их действие на зрелую иммунную систему нарушает функцию В лимфоцитов и синтез антител. У плода и новорожденного это действие сравнивается с тимэктомией, у взрослых — с вариабельной гипогаммаглобулинемией.
 КЛИНИКО АНАМНЕСТИЧЕСКИЕ ПРИЗНАКИ, ПОЗВОЛЯЮЩИЕ ЗАПОДОЗРИТЬ У РЕБЁНКА ИММУНОДЕФИЦИТ 1. Рецидивирующие бактериально вирусные инфекции, которые характеризуются: а) хроническим течением; б) неполным выздоровлением; в) неустойчивым непродолжительными ремиссиями; г) рефрактерностью к традиционному лечению; д) необычным возбудителем (условно патогенная флора с пониженной вирулентностью, с множественной устойчивостью к антибиотикам, оппортунистические инфекции). 2. Пол, возраст, наличие кровных родственников с иммунодефицитом. 3. Необычные реакции на БЦЖ и живые вирусные вакцины.
КЛИНИКО АНАМНЕСТИЧЕСКИЕ ПРИЗНАКИ, ПОЗВОЛЯЮЩИЕ ЗАПОДОЗРИТЬ У РЕБЁНКА ИММУНОДЕФИЦИТ 1. Рецидивирующие бактериально вирусные инфекции, которые характеризуются: а) хроническим течением; б) неполным выздоровлением; в) неустойчивым непродолжительными ремиссиями; г) рефрактерностью к традиционному лечению; д) необычным возбудителем (условно патогенная флора с пониженной вирулентностью, с множественной устойчивостью к антибиотикам, оппортунистические инфекции). 2. Пол, возраст, наличие кровных родственников с иммунодефицитом. 3. Необычные реакции на БЦЖ и живые вирусные вакцины.
 4. Данные физиологического обследования; а) недостаточность или задержка развития; б) снижение массы тела; в) хроническая диарея; г) субфебрилитет; д) органомегалия; е) увеличение, недоразвитие или полное отсутствие лимфатических узлов, миндалин, тимуса; ж) дерматиты, кожные абсцессы; з) кандидоз слизистой оболочки полости рта, и) нарушение развития лицевого отдели черепа; к) врожденные пороки сердца; л) низкий рост (карликовость); м) атаксия; н)телеангиэктазии; о) повышенная утомляемость; п) утолщение концевых фаланг пальцев рук.
4. Данные физиологического обследования; а) недостаточность или задержка развития; б) снижение массы тела; в) хроническая диарея; г) субфебрилитет; д) органомегалия; е) увеличение, недоразвитие или полное отсутствие лимфатических узлов, миндалин, тимуса; ж) дерматиты, кожные абсцессы; з) кандидоз слизистой оболочки полости рта, и) нарушение развития лицевого отдели черепа; к) врожденные пороки сердца; л) низкий рост (карликовость); м) атаксия; н)телеангиэктазии; о) повышенная утомляемость; п) утолщение концевых фаланг пальцев рук.
 5. Ятрогенные вмешательства а) химиотерапия, б) спленэктомия; в) облучение. 6. Длительный физический и/или психо эмоциональный стресс. 7. Аллергия, 8. Аутоиммунные заболевания. 9. опухоль.
5. Ятрогенные вмешательства а) химиотерапия, б) спленэктомия; в) облучение. 6. Длительный физический и/или психо эмоциональный стресс. 7. Аллергия, 8. Аутоиммунные заболевания. 9. опухоль.
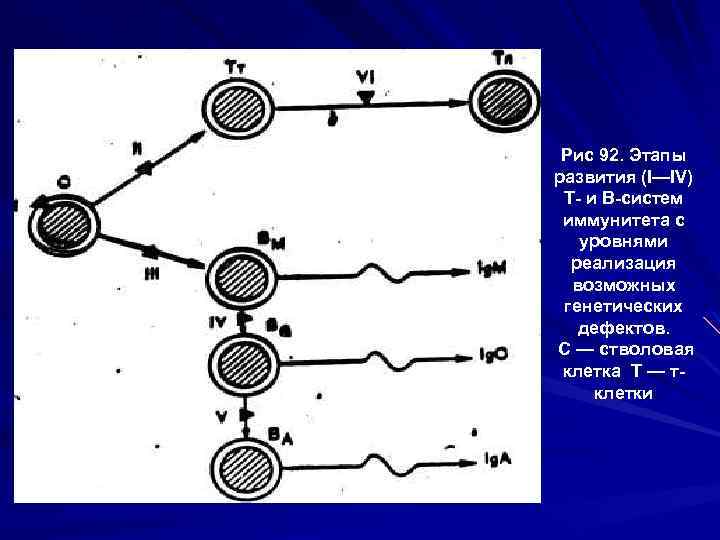 Рис 92. Этапы развития (I—IV) Т и В систем иммунитета с уровнями реализация возможных генетических дефектов. С — стволовая клетка T — т клетки
Рис 92. Этапы развития (I—IV) Т и В систем иммунитета с уровнями реализация возможных генетических дефектов. С — стволовая клетка T — т клетки
 Классификация основных первичных иммунодефицитов I. ИДС с преимущественным нарушением гуморального звена имунной системы. 1. Болезнь Брутона. 2. Гипер Ig M синдром. 3. Селективный дефицит субклассов Ig. G (с дефицитом Lg. A или без). 4. Общая вариабельная иммунная недостаточность (ОВИН). 5. Селективная недостаточность Ig. A. 6. Траиэиторная младенческая гипогаммаглобулинемия. II. ИДС с преимущественным наруиминем клеточного эвена иммунной системы. 1. Лимфоцитариая дмсгенезия (синдром Незедбфа, французский тип ИД). 2. Синдром Ди Джорджи. 3. Хронический слизистокожный кандидоз.
Классификация основных первичных иммунодефицитов I. ИДС с преимущественным нарушением гуморального звена имунной системы. 1. Болезнь Брутона. 2. Гипер Ig M синдром. 3. Селективный дефицит субклассов Ig. G (с дефицитом Lg. A или без). 4. Общая вариабельная иммунная недостаточность (ОВИН). 5. Селективная недостаточность Ig. A. 6. Траиэиторная младенческая гипогаммаглобулинемия. II. ИДС с преимущественным наруиминем клеточного эвена иммунной системы. 1. Лимфоцитариая дмсгенезия (синдром Незедбфа, французский тип ИД). 2. Синдром Ди Джорджи. 3. Хронический слизистокожный кандидоз.
 III. Комбиниромямьм ИДС. 1. Ретикулярная дисгенезия. 2. Швейцарский тип ТКИД. 3. Х сцепленный ТКИД. 4. Недостаточность аденозиндезаминазы. 5. Недостаточность пуриннуклеозидфосфорилазы. 6. Синдром «голых» лимфоцитов. 7. Синдром Вискотта Олдрича. 8. Синдром Луи Бвр, атаксия телеангиэктазия. IV. ИДС с преимущественным нарушением в системе фагоцитоза. 1. Синдром Чедиака Хигаси. 2. Синдром Джоба, гипер Lg. E синдром. 3. Хроническая гранулематозная болезнь. V. ИДС с нарушением в системе комплемента.
III. Комбиниромямьм ИДС. 1. Ретикулярная дисгенезия. 2. Швейцарский тип ТКИД. 3. Х сцепленный ТКИД. 4. Недостаточность аденозиндезаминазы. 5. Недостаточность пуриннуклеозидфосфорилазы. 6. Синдром «голых» лимфоцитов. 7. Синдром Вискотта Олдрича. 8. Синдром Луи Бвр, атаксия телеангиэктазия. IV. ИДС с преимущественным нарушением в системе фагоцитоза. 1. Синдром Чедиака Хигаси. 2. Синдром Джоба, гипер Lg. E синдром. 3. Хроническая гранулематозная болезнь. V. ИДС с нарушением в системе комплемента.
 ПРИЧИНЫ РАЗВИТИЯ ВТОРИЧНЫХ ИММУНОДЕФИЦИТОВ (по Г. Н. Драннику, 1999 г. ) 1. 2. 3. 4. Протозойные инвазии и гельминтозы (малярия, токсоплазмоз, лейшманиоз, трихинеллез, аскаридоз и т. д. ). Бактериальные инфекции: стафилококковая, пневмококковая, менингококковая, туберкулез и др. Вирусные инфекции: а) острые корь, краснуха, грипп, эпидемический паротит, ветряная оспа, острые вирусные гепатиты и др. ; б) персистирующие СПИД, хронические гепатиты В и С. герпетические инфекции (HSV, CMV, EBV, HZV), подострый склерозирующий панэнцефалит и др. ; в) врожденные цитомегалия, краснуха, токсоплазмоз и другие инфекции TORCH комплекса. Нарушения питания: белково энергетичеекая недостаточность, дефицит микроэлементов (Zn, Cu, Fe), витаминов ретинола (А), ас корбиновой кислоты (С), альфа токоферола (Е), фолиевой кислоты, истощение, кахексия, потеря белка через. кишечник, почки, врожденные нарушения метаболизма, ожирение и др.
ПРИЧИНЫ РАЗВИТИЯ ВТОРИЧНЫХ ИММУНОДЕФИЦИТОВ (по Г. Н. Драннику, 1999 г. ) 1. 2. 3. 4. Протозойные инвазии и гельминтозы (малярия, токсоплазмоз, лейшманиоз, трихинеллез, аскаридоз и т. д. ). Бактериальные инфекции: стафилококковая, пневмококковая, менингококковая, туберкулез и др. Вирусные инфекции: а) острые корь, краснуха, грипп, эпидемический паротит, ветряная оспа, острые вирусные гепатиты и др. ; б) персистирующие СПИД, хронические гепатиты В и С. герпетические инфекции (HSV, CMV, EBV, HZV), подострый склерозирующий панэнцефалит и др. ; в) врожденные цитомегалия, краснуха, токсоплазмоз и другие инфекции TORCH комплекса. Нарушения питания: белково энергетичеекая недостаточность, дефицит микроэлементов (Zn, Cu, Fe), витаминов ретинола (А), ас корбиновой кислоты (С), альфа токоферола (Е), фолиевой кислоты, истощение, кахексия, потеря белка через. кишечник, почки, врожденные нарушения метаболизма, ожирение и др.
 5. 6. 7. 8. 9. 10. 11. Злокачественные новообразования, особенно лимфопролиферативные. Аутоимунные заболевания. Состояния, приводящие к потере иммунокомпетентных клеток и иммуноглобулинов (кровотечения, лимфоррея, ожоги, нефрит). Экзогенные и эндогенные интоксикации (отравления, тиреотоксикоз, декомпснсированный сахарный диабет). Иммунодефицит после различных воздействий: а)физических (ионизирующее излучение, СВЧ и др. ); б) химических (иммумоеупрессоры, химиотерапия, кортикостероиды, наркотики, гербициды, пестициды и др. ). Нарушение нейрогормональной регуляции: стрессовые воздействия (психические и тяжелые физические травмы, операции, физические, в том числе спортивные перегрузки и др. ). "Естественные" иммунодефициты ранний детский возраст (период новорожденности, когда снижен иммунный ответ, но уровень иммуноглобулинов нормальный за счет антител, полученных трансплаацентарно от матери, в 3 6 мес "физиологическая" гипогаммаглобулинемия), старческий возраст, беременность.
5. 6. 7. 8. 9. 10. 11. Злокачественные новообразования, особенно лимфопролиферативные. Аутоимунные заболевания. Состояния, приводящие к потере иммунокомпетентных клеток и иммуноглобулинов (кровотечения, лимфоррея, ожоги, нефрит). Экзогенные и эндогенные интоксикации (отравления, тиреотоксикоз, декомпснсированный сахарный диабет). Иммунодефицит после различных воздействий: а)физических (ионизирующее излучение, СВЧ и др. ); б) химических (иммумоеупрессоры, химиотерапия, кортикостероиды, наркотики, гербициды, пестициды и др. ). Нарушение нейрогормональной регуляции: стрессовые воздействия (психические и тяжелые физические травмы, операции, физические, в том числе спортивные перегрузки и др. ). "Естественные" иммунодефициты ранний детский возраст (период новорожденности, когда снижен иммунный ответ, но уровень иммуноглобулинов нормальный за счет антител, полученных трансплаацентарно от матери, в 3 6 мес "физиологическая" гипогаммаглобулинемия), старческий возраст, беременность.
 ЛЕЧЕНИЕ ИДС АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ПЕРВИЧНЫХ ФОРМ ИДС ОТЛИЧАЕТСЯ РЯДОМ ОСОБЕННОСТЕЙ: а) ОНА ДОЛЖНА БЫТЬ ДЛИТЕЛЬНОЙ, СРОЙИ ОТМЕНЫ ПРЕПАРАТОВ ОПРЕДЕЛЯЮТСЯ ИНДИВИДУАЛЬНО, НО ВСЕГДА НА 7 10 ДНЕЙ ПРЕВЫШАЮТ ПЕРИОД КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ ОБОСТРЕНИЯ ОЧАГОВ ХРОНИЧЕСКОЙ ИНФЕКЦИИ; » б) ИСПОЛЬЗУЮТСЯ МАКСИМАЛЫШЕ ВОЗРАСТНЫЕ ИЛИ МАКСИМАЛЬНО ДОПУСТИМЫЕ ДОЗЫ АНТИБАКТЕРИАЛЬНЫХ ПРЕПАРАТОВ; в) ПРИ ОТСУТСТВИИ ВЫРАЖЕННОГО ПОЛОЖИТЕЛЬНОГО ЭФФЕКТА ОТ ПРИМЕНЕНИЯ ИЗБРАННОГО ПРЕПАРАТА В ТЕЧЕНИЕ 5 ДНЕЙ ЕГО ЗАМЕНЯЮТ ПРЕПАРАТОМ ДРУГОЙ ГРУППЫ; г) РЕКОМЕНДУЕТСЯ ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ ПРЕПАРАТА, ПРЕИМУЩЕСТВО ОТДАЕТСЯ ВНУТРИВЕННОМУ МЕТОДУ ПРИМЕНЕНИЯ АНТИБИОТИКОВ; д) ОДНОВРЕМЕННО С АНТИБИОТИКАМИ ПОКАЗАНЫ ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ.
ЛЕЧЕНИЕ ИДС АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ПЕРВИЧНЫХ ФОРМ ИДС ОТЛИЧАЕТСЯ РЯДОМ ОСОБЕННОСТЕЙ: а) ОНА ДОЛЖНА БЫТЬ ДЛИТЕЛЬНОЙ, СРОЙИ ОТМЕНЫ ПРЕПАРАТОВ ОПРЕДЕЛЯЮТСЯ ИНДИВИДУАЛЬНО, НО ВСЕГДА НА 7 10 ДНЕЙ ПРЕВЫШАЮТ ПЕРИОД КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ ОБОСТРЕНИЯ ОЧАГОВ ХРОНИЧЕСКОЙ ИНФЕКЦИИ; » б) ИСПОЛЬЗУЮТСЯ МАКСИМАЛЫШЕ ВОЗРАСТНЫЕ ИЛИ МАКСИМАЛЬНО ДОПУСТИМЫЕ ДОЗЫ АНТИБАКТЕРИАЛЬНЫХ ПРЕПАРАТОВ; в) ПРИ ОТСУТСТВИИ ВЫРАЖЕННОГО ПОЛОЖИТЕЛЬНОГО ЭФФЕКТА ОТ ПРИМЕНЕНИЯ ИЗБРАННОГО ПРЕПАРАТА В ТЕЧЕНИЕ 5 ДНЕЙ ЕГО ЗАМЕНЯЮТ ПРЕПАРАТОМ ДРУГОЙ ГРУППЫ; г) РЕКОМЕНДУЕТСЯ ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ ПРЕПАРАТА, ПРЕИМУЩЕСТВО ОТДАЕТСЯ ВНУТРИВЕННОМУ МЕТОДУ ПРИМЕНЕНИЯ АНТИБИОТИКОВ; д) ОДНОВРЕМЕННО С АНТИБИОТИКАМИ ПОКАЗАНЫ ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ.
 Методы иммунокоррекции при иммунодефицитиых состояниях: 1. Иммунная инженерия (трансплантация органов и тканей иммунной системы: костного мозга, клеток иммунной системы, эмбриональной печени и селезёнке человека, тимуса, комплекса тимус грудина и др. ; введение специфических высокотитрованных гамма глобулинов, поливалентных иммуноглобулинов и иммуноглобулинов отдельных способов; сорбционные методы: гемосорбция, аффинная сорбция, иммуносорбция). 2. Коррекция гормонами и медиаторами иммунной системы (тимические гормональные факторы, миелопептидазы, цитокины типа интерферона, факторы переноса интерлейкинов). 3. Фармакологическая коррекция вакцины, эндотоксины, синтетические препараты (изопринозин, диуцифон, полианионы и др. )
Методы иммунокоррекции при иммунодефицитиых состояниях: 1. Иммунная инженерия (трансплантация органов и тканей иммунной системы: костного мозга, клеток иммунной системы, эмбриональной печени и селезёнке человека, тимуса, комплекса тимус грудина и др. ; введение специфических высокотитрованных гамма глобулинов, поливалентных иммуноглобулинов и иммуноглобулинов отдельных способов; сорбционные методы: гемосорбция, аффинная сорбция, иммуносорбция). 2. Коррекция гормонами и медиаторами иммунной системы (тимические гормональные факторы, миелопептидазы, цитокины типа интерферона, факторы переноса интерлейкинов). 3. Фармакологическая коррекция вакцины, эндотоксины, синтетические препараты (изопринозин, диуцифон, полианионы и др. )
 Выписка из истории болезни ребенка Я. , 4, 5 мес. Ребенок переведен из детской инфекционной больницы, где находился в течение 5 дней с диагнозом энтероколита, инфицированной экземы. Жалобы при поступлении в ОДКБ на повышение t до 38 о. С, сухость кожных покровов, пятнисто папулезную сыпь на лице, туловище, зудящую с участками мокнутия, кровоточащих трещин. Анамнез болезни. Болеет с периода новорожденности, когда на 10 день после выписки из роддома повысилась t до субфебрильных цифр, сохранялось мокнутие пупка. После перевода на исксственное вскармливание на 2 месяце жизни появились сухость кожных покровов, папулезная сыпь на туловище. В возрасте 4 х месяцев у ребенка стала повышаться t до 38, отмечались 3 фурнкула на волосистой части головы. После назначения антибиотиков высыпания на коже усилились, появилась диарея. Анамнез жизни. Ребенок от 2 доношенной беременности, протекавшей с гестозом, масса при рождении 2800. К груди приложен на 3 сутки, сосал неохотно. На грудном вскармливании до 1 месяца, в массе прибавлял плохо по 500, 0. Не привита. Мать – 32 г. , здорова; отец – 30 лет, в анамнезе холодовая аллергия. Сестре 6 лет, страдает аллергическим дерматитом. При поступлении в ОДКБ состояние ребенка тяжелое. Кожные покровы сухие с корочками на лице, участками мокнтий, кровоточащих трещин пятнисто папулезной сыпи. Отмечалась гиперплазия периферических лимфоузлов, гепатолиенальный синдром. В динамике состояние ребенка ухудшалось за счет развития септического процесса с двусторонней пневмонией, энтероколита, абсцесса ягодичной области, ДВС синдрома. На 10 день пребывания в клинике наступила смерть.
Выписка из истории болезни ребенка Я. , 4, 5 мес. Ребенок переведен из детской инфекционной больницы, где находился в течение 5 дней с диагнозом энтероколита, инфицированной экземы. Жалобы при поступлении в ОДКБ на повышение t до 38 о. С, сухость кожных покровов, пятнисто папулезную сыпь на лице, туловище, зудящую с участками мокнутия, кровоточащих трещин. Анамнез болезни. Болеет с периода новорожденности, когда на 10 день после выписки из роддома повысилась t до субфебрильных цифр, сохранялось мокнутие пупка. После перевода на исксственное вскармливание на 2 месяце жизни появились сухость кожных покровов, папулезная сыпь на туловище. В возрасте 4 х месяцев у ребенка стала повышаться t до 38, отмечались 3 фурнкула на волосистой части головы. После назначения антибиотиков высыпания на коже усилились, появилась диарея. Анамнез жизни. Ребенок от 2 доношенной беременности, протекавшей с гестозом, масса при рождении 2800. К груди приложен на 3 сутки, сосал неохотно. На грудном вскармливании до 1 месяца, в массе прибавлял плохо по 500, 0. Не привита. Мать – 32 г. , здорова; отец – 30 лет, в анамнезе холодовая аллергия. Сестре 6 лет, страдает аллергическим дерматитом. При поступлении в ОДКБ состояние ребенка тяжелое. Кожные покровы сухие с корочками на лице, участками мокнтий, кровоточащих трещин пятнисто папулезной сыпи. Отмечалась гиперплазия периферических лимфоузлов, гепатолиенальный синдром. В динамике состояние ребенка ухудшалось за счет развития септического процесса с двусторонней пневмонией, энтероколита, абсцесса ягодичной области, ДВС синдрома. На 10 день пребывания в клинике наступила смерть.
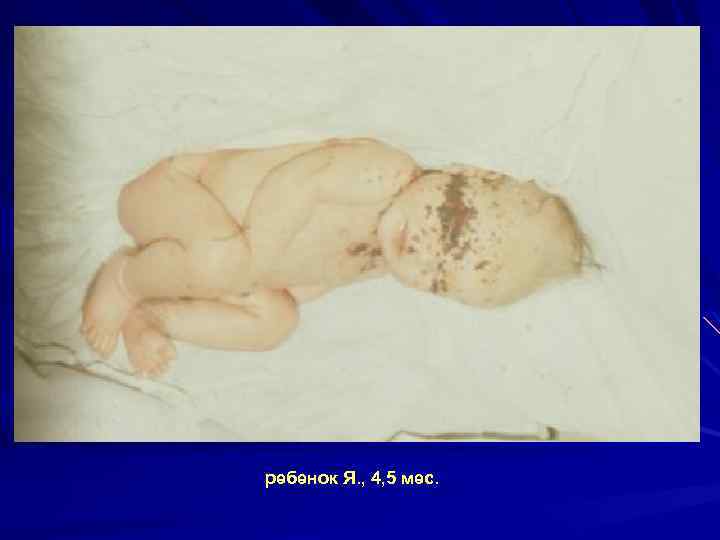 ребенок Я. , 4, 5 мес.
ребенок Я. , 4, 5 мес.
 Обследования. 1. В клиническом анализе крови: анемия (эр. 2, 9*1012/л, Hb – 80 г/л); тромбоцитопения (90*10 9/л); лейкопения (3*10 9/л); нейтрофилез со сдвигом в лево до 15% палочкоядерных нейтрофилов; ускоренная СОЭ до 25 мм/час. 2. В иммунограмме снижение уровня Т и В лимфоцитов (Т лимфоциты 23% (N 55 80%)? B лимфоциты 4% (N 10 15%); также снижение концентрации иммуноглобулинов в крови: Ig G – 3. 1 г/л (N 6, 8 7, 5 г/л), Ig M – 0, 5 г/л (N 1, 05 1, 3 г/л), Ig A – 0, 5 г/л (N 0, 74 0, 82 г/л). 3. При бактериологичеком исследовании выделено: из крови St. Aureus; из мокроты – синегнойная палочка, Proteus vulgaris, грибы рода Кандида; из кожи Proteus vulgaris; из абсцесса – Klebsiella. Клинический диагноз: Первичное иммунодефицитное состояние (с м Вискотта Олдрича). Сепсис, септикопиемическая форма с двусторонней очаговосливной пневмонией, энтероколитом, абсцессом ягодичной области, микробной экземой. Гипотрофия 2 ст. Лечение 1. Массивная антибактериальная терапия 2. Десенсибилизирующая терапия 3. Иммунотерапия: антистафилококковый гаммаглобулин, антистафилококковая плазма, нативная, свежезамороженая плазма, лейкоцитарная плазма. Гемосорбция, энтеросорбция. 4. Посиндромная терапия.
Обследования. 1. В клиническом анализе крови: анемия (эр. 2, 9*1012/л, Hb – 80 г/л); тромбоцитопения (90*10 9/л); лейкопения (3*10 9/л); нейтрофилез со сдвигом в лево до 15% палочкоядерных нейтрофилов; ускоренная СОЭ до 25 мм/час. 2. В иммунограмме снижение уровня Т и В лимфоцитов (Т лимфоциты 23% (N 55 80%)? B лимфоциты 4% (N 10 15%); также снижение концентрации иммуноглобулинов в крови: Ig G – 3. 1 г/л (N 6, 8 7, 5 г/л), Ig M – 0, 5 г/л (N 1, 05 1, 3 г/л), Ig A – 0, 5 г/л (N 0, 74 0, 82 г/л). 3. При бактериологичеком исследовании выделено: из крови St. Aureus; из мокроты – синегнойная палочка, Proteus vulgaris, грибы рода Кандида; из кожи Proteus vulgaris; из абсцесса – Klebsiella. Клинический диагноз: Первичное иммунодефицитное состояние (с м Вискотта Олдрича). Сепсис, септикопиемическая форма с двусторонней очаговосливной пневмонией, энтероколитом, абсцессом ягодичной области, микробной экземой. Гипотрофия 2 ст. Лечение 1. Массивная антибактериальная терапия 2. Десенсибилизирующая терапия 3. Иммунотерапия: антистафилококковый гаммаглобулин, антистафилококковая плазма, нативная, свежезамороженая плазма, лейкоцитарная плазма. Гемосорбция, энтеросорбция. 4. Посиндромная терапия.
 Патологоанатомический диагноз: первичный иммунодефицит с экземой: гипоплазия тимуса, недостаточность В зависимых зон в лимфатических узлах, отсутствие лимфоидных фолликулов в кишечнике. Осложненная инфицированная экзема. Сепсис (микробно грибковая ассоциация). Гнойно некротический энцефалит. Пиелит. Двусторонняя серозно десквамативная, частью гнойная пневмония, деструктивно некротический бронхит. Абсцесс левой ягодицы. Клинико морфологическая характеристика первичного иммунодефицита ближе всего соответствует синдрому Вискотта Олдрича. В костном мозге отмечено малое количество мегкариоцитов.
Патологоанатомический диагноз: первичный иммунодефицит с экземой: гипоплазия тимуса, недостаточность В зависимых зон в лимфатических узлах, отсутствие лимфоидных фолликулов в кишечнике. Осложненная инфицированная экзема. Сепсис (микробно грибковая ассоциация). Гнойно некротический энцефалит. Пиелит. Двусторонняя серозно десквамативная, частью гнойная пневмония, деструктивно некротический бронхит. Абсцесс левой ягодицы. Клинико морфологическая характеристика первичного иммунодефицита ближе всего соответствует синдрому Вискотта Олдрича. В костном мозге отмечено малое количество мегкариоцитов.
 Выписка из истории болезни ребенка Сергея С. , 2 лет 8 месяцев. Клинический диагноз: болезнь Брутона (врожденная агаммаглобулинемия). Хроническая пневмония. Фаза обострения по типу 2 х сторонней сливной пневмонии с бронхоэктазами слева, стафилококковой этиологии, септическое течение, ДН 2 3, СН 2 3. Синдром Лайла. Микрокардиодистрофия. Гематогенный остеомиелит левой плечевой кости, фаза репарации. Вторичная анемия токсико инфекционного генеза. Дистрофия 2 3 степени. Ребенок Сергей, 2 года 8 месяцев, находился на лечении в ОДКБ с 21 по 23 августа 1976 года. Умер 23. 08. 1976 в 22. 00. Доставлен машиной скорой помощи из областного кож вен. диспансера в тяжелом состоянии с жалобами на повышение температуры до 39, выраженный влажный кашель с отхождением обильного количества мокроты, затрудненное дыхание, наличие на коже туловища, крупных с серозно геморрагических содержимым, пузырей, часть из которых вскрылись.
Выписка из истории болезни ребенка Сергея С. , 2 лет 8 месяцев. Клинический диагноз: болезнь Брутона (врожденная агаммаглобулинемия). Хроническая пневмония. Фаза обострения по типу 2 х сторонней сливной пневмонии с бронхоэктазами слева, стафилококковой этиологии, септическое течение, ДН 2 3, СН 2 3. Синдром Лайла. Микрокардиодистрофия. Гематогенный остеомиелит левой плечевой кости, фаза репарации. Вторичная анемия токсико инфекционного генеза. Дистрофия 2 3 степени. Ребенок Сергей, 2 года 8 месяцев, находился на лечении в ОДКБ с 21 по 23 августа 1976 года. Умер 23. 08. 1976 в 22. 00. Доставлен машиной скорой помощи из областного кож вен. диспансера в тяжелом состоянии с жалобами на повышение температуры до 39, выраженный влажный кашель с отхождением обильного количества мокроты, затрудненное дыхание, наличие на коже туловища, крупных с серозно геморрагических содержимым, пузырей, часть из которых вскрылись.
 Из анамнеза заболевания: Мать считает больным с 10 августа 1976 года, когда у мальчика на правой ягодице появился фурункул. Участковый педиатр рекомендовал местное лечение синтомициновой эмульсией, после применения которой у ребенка отмечалась обширная гиперемия ягодиц и крупных пузырей с серозным содержимым. 18. 08. 76 г. на 7 й день заболевания ребенок был напрвлен в областной кожно венерологический диспансер, откуда в этот же день был переведен в 22 ю инфекционную больницу с подозрением на рожистое воспаление. Инфекционый диагноз рожистого воспаления был исключен и 20. 08. 76 г. ребенок был вновь переведен в областной кожно венерологический диспансер с диагнозом токсический дерматит. В связи со значительным ухудшением общего состояния. Ребенок направлен в ОДКБ. Из анамнеза жизни: Ребенок от 1 нормально протекавшей беременности и родов, вес при рождении 2800 г. , рост 50 см. До 8 месячного возраста находился на грудном вскармливании.
Из анамнеза заболевания: Мать считает больным с 10 августа 1976 года, когда у мальчика на правой ягодице появился фурункул. Участковый педиатр рекомендовал местное лечение синтомициновой эмульсией, после применения которой у ребенка отмечалась обширная гиперемия ягодиц и крупных пузырей с серозным содержимым. 18. 08. 76 г. на 7 й день заболевания ребенок был напрвлен в областной кожно венерологический диспансер, откуда в этот же день был переведен в 22 ю инфекционную больницу с подозрением на рожистое воспаление. Инфекционый диагноз рожистого воспаления был исключен и 20. 08. 76 г. ребенок был вновь переведен в областной кожно венерологический диспансер с диагнозом токсический дерматит. В связи со значительным ухудшением общего состояния. Ребенок направлен в ОДКБ. Из анамнеза жизни: Ребенок от 1 нормально протекавшей беременности и родов, вес при рождении 2800 г. , рост 50 см. До 8 месячного возраста находился на грудном вскармливании.
 Известно, что с 3 месячного возраста ребенок часто болеет пневмониями и простудными заболеваниями: в 3 мес. – 2 ст. м/о пневмония, лечился в стационаре в течение 35 дней, в 6 месяцев – 2 ст. м/о пневмония, лечился в стационаре 8 дней, в 9 мес – 2 ст м/о пневмония, лечился 15 дней, в 12 мес – 2 ст м/о пневмония, лечился 8 дней, в 1 год 1, 5 мес – в течение 41 дня находился в детском соматическом отделении ОКБ по поводу острой вирусной респираторно синтициальной инфекции, двусторонней мелкоочаговой слева сливной пневмонии, токсической формы. При обследовании в ДСО ОКБ по данным протеинограммы сыворотки крови у ребенка было обнаружено полное отсутствие гамма глобулиновой фракции при общем белке сывортки крови – 6, 2 г% (N=6, 5 – 8, 5 г%). У ребенка была заподозрена наследственная агаммаглобулинемия и начато на фоне комплексной антибактериальной этиотропное лечение с применением противостафилококкового и противокоревого гамма – глобулина, нативной плазмы и гемотрансфузий. В процессе лечение ребенок получил 12 инъекций гамма – глобулина, 5 плазмо и 4 гемотрансфузии, после чего в протеинограмме появились гамма глобулины, при выписке – 7, 2% (N=12, 8 – 19, 2%). Был выписан домой в удовлетворительном состоянии с рекомендациями продолжать заместительную терапию гамма глобулином. В возрасте 1, 5 года вновь 2 ст м/о пневмония, лечился в ОДКБ, в мае – июне 1976 года находился на лечении в детском хирургическом отделении 7 й больницы по поводу острого остеомиелита левого плеча. Родители ребенка здоровы.
Известно, что с 3 месячного возраста ребенок часто болеет пневмониями и простудными заболеваниями: в 3 мес. – 2 ст. м/о пневмония, лечился в стационаре в течение 35 дней, в 6 месяцев – 2 ст. м/о пневмония, лечился в стационаре 8 дней, в 9 мес – 2 ст м/о пневмония, лечился 15 дней, в 12 мес – 2 ст м/о пневмония, лечился 8 дней, в 1 год 1, 5 мес – в течение 41 дня находился в детском соматическом отделении ОКБ по поводу острой вирусной респираторно синтициальной инфекции, двусторонней мелкоочаговой слева сливной пневмонии, токсической формы. При обследовании в ДСО ОКБ по данным протеинограммы сыворотки крови у ребенка было обнаружено полное отсутствие гамма глобулиновой фракции при общем белке сывортки крови – 6, 2 г% (N=6, 5 – 8, 5 г%). У ребенка была заподозрена наследственная агаммаглобулинемия и начато на фоне комплексной антибактериальной этиотропное лечение с применением противостафилококкового и противокоревого гамма – глобулина, нативной плазмы и гемотрансфузий. В процессе лечение ребенок получил 12 инъекций гамма – глобулина, 5 плазмо и 4 гемотрансфузии, после чего в протеинограмме появились гамма глобулины, при выписке – 7, 2% (N=12, 8 – 19, 2%). Был выписан домой в удовлетворительном состоянии с рекомендациями продолжать заместительную терапию гамма глобулином. В возрасте 1, 5 года вновь 2 ст м/о пневмония, лечился в ОДКБ, в мае – июне 1976 года находился на лечении в детском хирургическом отделении 7 й больницы по поводу острого остеомиелита левого плеча. Родители ребенка здоровы.
 Status praesens objectivus: Общее состояние в момент поступления крайне тяжелое, выражена дыхательная недостаточность и явления интоксикации. Кожа ягодиц, промежности, мошонки, нижней кисти живота и небольших участков груди и задней поверхности туловища лишена эпидермиса, ярко гиперемирована, имеются учаски некроза и мацерации. Движения в конечностях болезненные, самостоятельно не может сидеть. Перкуторно над легочными полями с коробочным оттенком, справа ниже угла лопатки укорочение перкуторного звука. При аускультации – дыхание жесткое, слева выслушивается большое количество сухих хрипов различной высоты и тембра. Одышка по смешанному типу с втяжением уступчивых мест грудной клетки, частота дыханий 48 в минуту. Границы сердца расширены влево на 1, 0 см, при аускультации тоны сердца значительно учащены, приглушены, пульс слабого наполнения, частотой 150 в минуту. На приеме был поставлен диагноз: Синдром Лайла, обострение хронической пневмонии по типу двусторонней мелкоочаговой пневмонии справа сливной. Учитывая тяжесть состояния ребенка, больной был помещен в палату интенсивной терапии, где была начата массивная антибактериальная (цепорин), инфузионная терапия (плазма, гемодез, глюкоза, р ры электролитов)
Status praesens objectivus: Общее состояние в момент поступления крайне тяжелое, выражена дыхательная недостаточность и явления интоксикации. Кожа ягодиц, промежности, мошонки, нижней кисти живота и небольших участков груди и задней поверхности туловища лишена эпидермиса, ярко гиперемирована, имеются учаски некроза и мацерации. Движения в конечностях болезненные, самостоятельно не может сидеть. Перкуторно над легочными полями с коробочным оттенком, справа ниже угла лопатки укорочение перкуторного звука. При аускультации – дыхание жесткое, слева выслушивается большое количество сухих хрипов различной высоты и тембра. Одышка по смешанному типу с втяжением уступчивых мест грудной клетки, частота дыханий 48 в минуту. Границы сердца расширены влево на 1, 0 см, при аускультации тоны сердца значительно учащены, приглушены, пульс слабого наполнения, частотой 150 в минуту. На приеме был поставлен диагноз: Синдром Лайла, обострение хронической пневмонии по типу двусторонней мелкоочаговой пневмонии справа сливной. Учитывая тяжесть состояния ребенка, больной был помещен в палату интенсивной терапии, где была начата массивная антибактериальная (цепорин), инфузионная терапия (плазма, гемодез, глюкоза, р ры электролитов)
 При лабораторном обследовании: Клиничесикй анализ крови – Л – 28, 6000, Э – 2%, нейтрофилы п/я – 4%, нейтрофилы с/я – 59%, лимфоциты – 28%, моноциты – 7%, СОЭ – 20 мм/ч. Анализ мочи – без особенностей. Рентгенография органов грудной клетки – отмечается пневмоническая инфильтрация соотвественно верхних сегментов правого и базальных сегментов левого легкого. Границы сердца расширены в поперечнике. Несморя на проводимую терапию, 23. 08. 76 г. в 21. 50 у ребенка отмечалась остановка сердечной деятельности, реанимационные мероприятия казались неэффективными.
При лабораторном обследовании: Клиничесикй анализ крови – Л – 28, 6000, Э – 2%, нейтрофилы п/я – 4%, нейтрофилы с/я – 59%, лимфоциты – 28%, моноциты – 7%, СОЭ – 20 мм/ч. Анализ мочи – без особенностей. Рентгенография органов грудной клетки – отмечается пневмоническая инфильтрация соотвественно верхних сегментов правого и базальных сегментов левого легкого. Границы сердца расширены в поперечнике. Несморя на проводимую терапию, 23. 08. 76 г. в 21. 50 у ребенка отмечалась остановка сердечной деятельности, реанимационные мероприятия казались неэффективными.
 Выписка из истории болезни ребенка М. , 1 г. 1 мес Ребенок наблюдается в ОДКБ с 7 месяцев с диагнозом: Врожденное иммнодефицитное состояние. Хронический гранлематоз. Из анамнеза жизни и болезни известно, что ребенок родился от 1 доношенной беременности с грозой прерывания в 28 недель с массой 1800 г. , ростом 46 см. Болеет с периода новорожденности, когда в 6 дневном возрасте получил противокоревой гамма глобулин и появилась эритематозная сыпь. В возрасте 5, 5 мес. Перенес пневмонию, после чего кожные изменения усилились, по поводу чего в 7 мес. поступил в ОДКБ. После назначения антигистаминных препаратов сыпь уменьшилась. Однако в 9 мес. состояние ухудшилось, началась генерализация процесса по всему телу с образованием больших язв на лице, ягодицах, чередующихся с большими пустулами с гнойным содержимым с трансформацией во флегмону. Находился на лечении в хирургическом отделении ОДКБ № 1 с флегмоной подбородка, щек, переносицы. Из крови выделялся золотистый стафилококк, проведено исследование биоптпта из элементов сыпи, где отмечено наличие капиллярного васкулита. Ребенок был направлен на консультацию в институт педиатрии АМН СССР с диагнозом: сепсис, септикопиемическая форма; многоморфная экссудативная эритема. В институте педиатрии выявлено: 1. Значительное обеднение стернального пунктата клеточными элементами. 2. Функциональное истощение нейтрофилов крови 3. Резкое снижение завершенного фагоцитоза 4. Увеличение
Выписка из истории болезни ребенка М. , 1 г. 1 мес Ребенок наблюдается в ОДКБ с 7 месяцев с диагнозом: Врожденное иммнодефицитное состояние. Хронический гранлематоз. Из анамнеза жизни и болезни известно, что ребенок родился от 1 доношенной беременности с грозой прерывания в 28 недель с массой 1800 г. , ростом 46 см. Болеет с периода новорожденности, когда в 6 дневном возрасте получил противокоревой гамма глобулин и появилась эритематозная сыпь. В возрасте 5, 5 мес. Перенес пневмонию, после чего кожные изменения усилились, по поводу чего в 7 мес. поступил в ОДКБ. После назначения антигистаминных препаратов сыпь уменьшилась. Однако в 9 мес. состояние ухудшилось, началась генерализация процесса по всему телу с образованием больших язв на лице, ягодицах, чередующихся с большими пустулами с гнойным содержимым с трансформацией во флегмону. Находился на лечении в хирургическом отделении ОДКБ № 1 с флегмоной подбородка, щек, переносицы. Из крови выделялся золотистый стафилококк, проведено исследование биоптпта из элементов сыпи, где отмечено наличие капиллярного васкулита. Ребенок был направлен на консультацию в институт педиатрии АМН СССР с диагнозом: сепсис, септикопиемическая форма; многоморфная экссудативная эритема. В институте педиатрии выявлено: 1. Значительное обеднение стернального пунктата клеточными элементами. 2. Функциональное истощение нейтрофилов крови 3. Резкое снижение завершенного фагоцитоза 4. Увеличение
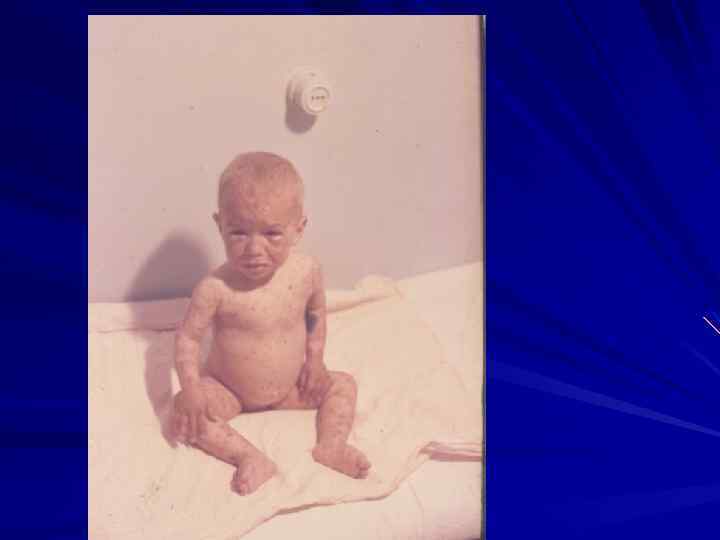
 Поставлен диагноз: Врожденный иммунодефицит клеточногранулецитарного ряда. Гипопластическая анемия. Экссудативная эритема на фоне высоких иммунных комплексов. Начато лечение преднизолоном, на фоне чего сохранялся гепатолиенальный синдром, анемия, однако сыпь уменьшилась. На фоне отмены гормонов состояние девочки ухудшилось: обострился кожный процесс, присоединилась пневмония, в связи с чем ребенок в возрасте 1 года 1 месяца снова поступил в ОДКБ. При поступлении состояние ребенка тяжелое, t – 38 о. С, на коже туловища и лица определяются папулы, эритематозные пятна в большом количестве. Отмечались признаки дыхательной недостаточности. Обследование: В клиническом анализе крови: анемия (эр. 2, 98*1012/л, Hb – 96 г/л, ); лейкоцитопения (4, 0*109/л) Спонтанный НСТ тест – 4% (N 8 12%) Повышение количества иммуноглобулинов крови, показатели клеточного звена иммунитета в норме. Назначена массивная антибактериальная терапия, преднизолон, десенсибилизирющие препараты. Ребенок выписан с улучшением состояния.
Поставлен диагноз: Врожденный иммунодефицит клеточногранулецитарного ряда. Гипопластическая анемия. Экссудативная эритема на фоне высоких иммунных комплексов. Начато лечение преднизолоном, на фоне чего сохранялся гепатолиенальный синдром, анемия, однако сыпь уменьшилась. На фоне отмены гормонов состояние девочки ухудшилось: обострился кожный процесс, присоединилась пневмония, в связи с чем ребенок в возрасте 1 года 1 месяца снова поступил в ОДКБ. При поступлении состояние ребенка тяжелое, t – 38 о. С, на коже туловища и лица определяются папулы, эритематозные пятна в большом количестве. Отмечались признаки дыхательной недостаточности. Обследование: В клиническом анализе крови: анемия (эр. 2, 98*1012/л, Hb – 96 г/л, ); лейкоцитопения (4, 0*109/л) Спонтанный НСТ тест – 4% (N 8 12%) Повышение количества иммуноглобулинов крови, показатели клеточного звена иммунитета в норме. Назначена массивная антибактериальная терапия, преднизолон, десенсибилизирющие препараты. Ребенок выписан с улучшением состояния.
 Выписка из истории болезни ребенка Кубрак Сергея, 8 лет. Диагноз: врожденный (наследсттвенный) иммунодефицит по системе комплемента, рецидивирующий ангионевротический отек, поливалентная аллергия. Ребенок Сергей, 8 лет, поступил в пульмонологическое отделение ОДКБ с диагнозом отек Квинке, генерализованная форма крапивницы. Данные о родителях: Мать 28 лет – умерла (отек гортани) Отец 33 года – водитель, учхоз Шевченковский – здоров. Из анамнеза болезни известно, что мальчик болеет в течение 8 лет, когда у него отмечался аллергический диатез, затем частые аллергические реакции на укусы насекомых, связанные с приемом пищи, реакции типа Квинке. Лечился и обследовался в 7 й детской больнице по поводу рецидивирующего отека Квинке, получал десенсибилизирующую терапию. В периоде ремиссии проводилось тестирование со стандартными аллергенами (по данным выписки из 7 й больницы). Пищевые пробы: Яйцо+, рыба++, молоко+, мандарин++, яблоко+, помидор , морковь++, буряк , картофель+, капуста+, хурма++, гранат+++, виноград+++ Бактериальные: кишечная палочка , стафиликокк+, стрептококк , пр. Моргани , пр. Ретгерри Пыльцевые: рожь , одуванчик++, полынь+, подсолнух++, кукуруза+ Бытовые: дом пыль , библиотечная пыль , перо подушки++, шерсть кошки++, шерсть собаки++, шерсть овцы+.
Выписка из истории болезни ребенка Кубрак Сергея, 8 лет. Диагноз: врожденный (наследсттвенный) иммунодефицит по системе комплемента, рецидивирующий ангионевротический отек, поливалентная аллергия. Ребенок Сергей, 8 лет, поступил в пульмонологическое отделение ОДКБ с диагнозом отек Квинке, генерализованная форма крапивницы. Данные о родителях: Мать 28 лет – умерла (отек гортани) Отец 33 года – водитель, учхоз Шевченковский – здоров. Из анамнеза болезни известно, что мальчик болеет в течение 8 лет, когда у него отмечался аллергический диатез, затем частые аллергические реакции на укусы насекомых, связанные с приемом пищи, реакции типа Квинке. Лечился и обследовался в 7 й детской больнице по поводу рецидивирующего отека Квинке, получал десенсибилизирующую терапию. В периоде ремиссии проводилось тестирование со стандартными аллергенами (по данным выписки из 7 й больницы). Пищевые пробы: Яйцо+, рыба++, молоко+, мандарин++, яблоко+, помидор , морковь++, буряк , картофель+, капуста+, хурма++, гранат+++, виноград+++ Бактериальные: кишечная палочка , стафиликокк+, стрептококк , пр. Моргани , пр. Ретгерри Пыльцевые: рожь , одуванчик++, полынь+, подсолнух++, кукуруза+ Бытовые: дом пыль , библиотечная пыль , перо подушки++, шерсть кошки++, шерсть собаки++, шерсть овцы+.

 Из анамнеза жизни известно: мальчик от 1 беременности, 1 родов, в срок, с нормальной массой. Наследственность – у дедушки по линии матери отмечались аллергические заболевания. При поступлении у мальчика были жалобы на периодические отеки под глазами, отеки мошонки, рук. При поступлении состояние удовлетворительное. Мальчик правильного телосложения, пониженного питания, астеничен. В области правого предплечья появился отек, возвышающийся над уровнем нормальной кожи, плотный при пальпации, ямок после надавливания не оставалось. Отек механически (болезненных ощущений не отмечалось) ограничивал объем движений в локтевом суставе. При этом со стороны внутренних органов патологии не выявлено. В области отека отмечалась едва уловимое повышение температуры, причем гиперемии не было. Отек постепенно сошел к 8. 08. 91. В соматическом статусе за этот период изменений не выявлено. В клиническом анализе крови – эозинофилия до 12%. Титр комплемена снижен до 3. В анализе крови на иммуноглобулины отмечалось синижение фракци Ig A и Ig M более чем в 2 раза. С заместительной целью для восполнения фактора – ингтбитора С 1 были произведены инфузии свежезамороженной и нативной плазмы в/в капельно по 150 мл и 100 мл соотвественно.
Из анамнеза жизни известно: мальчик от 1 беременности, 1 родов, в срок, с нормальной массой. Наследственность – у дедушки по линии матери отмечались аллергические заболевания. При поступлении у мальчика были жалобы на периодические отеки под глазами, отеки мошонки, рук. При поступлении состояние удовлетворительное. Мальчик правильного телосложения, пониженного питания, астеничен. В области правого предплечья появился отек, возвышающийся над уровнем нормальной кожи, плотный при пальпации, ямок после надавливания не оставалось. Отек механически (болезненных ощущений не отмечалось) ограничивал объем движений в локтевом суставе. При этом со стороны внутренних органов патологии не выявлено. В области отека отмечалась едва уловимое повышение температуры, причем гиперемии не было. Отек постепенно сошел к 8. 08. 91. В соматическом статусе за этот период изменений не выявлено. В клиническом анализе крови – эозинофилия до 12%. Титр комплемена снижен до 3. В анализе крови на иммуноглобулины отмечалось синижение фракци Ig A и Ig M более чем в 2 раза. С заместительной целью для восполнения фактора – ингтбитора С 1 были произведены инфузии свежезамороженной и нативной плазмы в/в капельно по 150 мл и 100 мл соотвественно.

 В результате обследования с учетом данного анамнеза болезни и жизни был поставлен диагноз: врожденный иммунодефицит по системе комплемента, рецидивирующий ангионевротический отек. После заместительной терапии общее состояние ребенка оставалось прежним. Отмечалась положительная динамика в иммунологии крови: повысился уровень Ig A Ig M, а также титр комплемента повысился до 15. В последующем периоде больной получал базовую терапию и в удовлетворительном состоянии при достигнутой в течении заболевания ремиссии выписан под наблюдение участкового врача. Рекомендовано углубленное имунологическое обследование в ОДКБ через 1, 5 2 месяца.
В результате обследования с учетом данного анамнеза болезни и жизни был поставлен диагноз: врожденный иммунодефицит по системе комплемента, рецидивирующий ангионевротический отек. После заместительной терапии общее состояние ребенка оставалось прежним. Отмечалась положительная динамика в иммунологии крови: повысился уровень Ig A Ig M, а также титр комплемента повысился до 15. В последующем периоде больной получал базовую терапию и в удовлетворительном состоянии при достигнутой в течении заболевания ремиссии выписан под наблюдение участкового врача. Рекомендовано углубленное имунологическое обследование в ОДКБ через 1, 5 2 месяца.


