Лекция острый инфаркт.pptx
- Количество слайдов: 119

Харьковская медицинская академия последипломного образования ОСТРЫЙ ИНФАРКТ МИОКАРДА (1) (Этиология, клиника, диагностика) (Лекция для врачей) Г. И. Кочуев – к. м. н. , доцент кафедры общей практики – семейной медицины

ОПРЕДЕЛЕНИЕ ОИМ Инфаркт миокарда - это некроз (гибель) участка сердечной мышцы, обусловленный острым нарушением коронарного кровообращения в результате несоответствия между потребностью сердечной мышцы в кислороде и его доставкой к сердцу.

ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Острый коронарный синдром – это группа клинических признаков и симптомов ИБС, которые дают основание подозревать развивающийся острый инфаркт миокарда или нестабильную стенокардию Термин «ОКС» используют тогда, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде.

ЭПИДЕМИОЛОГИЯ ИМ В Европе ИБС является самой частой причиной смерти, обусловливая почти 2 млн смертей ее жителей ежегодно. У половины всех умерших от сердечно-сосудистых заболеваний причиной смерти становится ИБС (на втором месте находится инсульт, который обусловливает треть всех случаев кардиоваскулярной смерти). Около трети всех острых коронарных событий – это инфаркт миокарда с подъемом сегмента ST.

ЭПИДЕМИОЛОГИЯ ИМ Инфаркт миокарда является одним из наиболее частых проявлений ИБС и одной из частых причин смерти в развитых странах. В США ежегодно инфаркт миокарда развивается примерно у 1 млн человек, при этом умирает около 1/3 заболевших. Около половины смертей приходится на первый час от начала заболевания. • Распространенность ИМ составляет около 500 на 100 000 мужчин и 100 на 100 000 женщин (В. А. Люсов (2001 г. ) • Заболеваемость ИМ значительно увеличивается с возрастом. • У женщин в возрасте до 60 лет ИМ встречается в четыре раза реже и развивается на 10— 15 лет позже, чем у мужчин.

ЧТО ДЕЛАТЬ?

НЕОБХОДИМО: 1. быстро диагностировать инфаркт миокарда 2. немедленно начать лечебные мероприятия

КЛИНИЧЕСКАЯ КАРТИНА ИМ Существенно и необычная для данного больного интенсивность боли ( «предельные» , «морфинные» боли) Продолжительность боли более 30 мин Отсутствие купирующего эффекта нитроглицерина Более распространенная область локализации боли Более широкая зона иррадиации боли Сочетание с другими жалобами

Клинические проявления острой ишемии миокарда • Сильная боль за грудиной сжимающая, давящая • Испарина, липкий холодный пот • Тошнота, рвота • Одышка • Слабость, коллапс
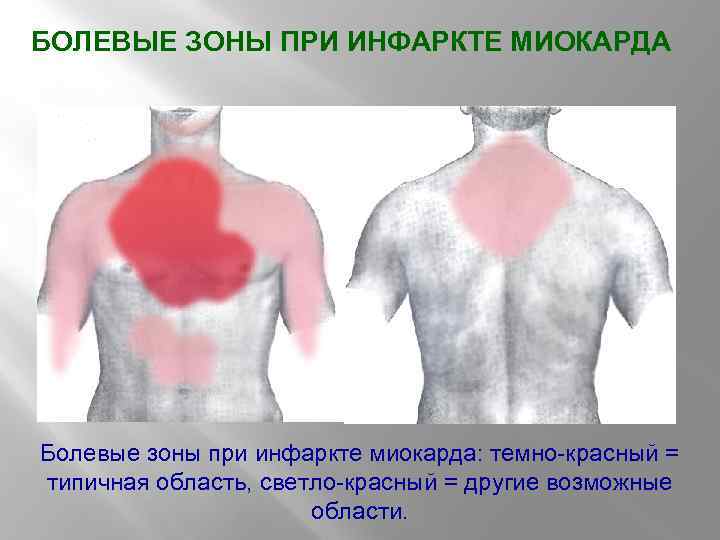
БОЛЕВЫЕ ЗОНЫ ПРИ ИНФАРКТЕ МИОКАРДА Болевые зоны при инфаркте миокарда: темно-красный = типичная область, светло-красный = другие возможные области.

Честь первого описания клиники инфаркта миокарда принадлежит русским ученым Василию Пармёновичу Образцову и Николаю Дмитриевичу Стражеско. Obrastzov W. P. , Strazhesko N. D. Zur Kenntnis der Thrombose der Koronararterien des Herzens. Z Klin Med 1910; 71: 116 -132. Николай Дмитриевич Стражеско (1876 -1952)
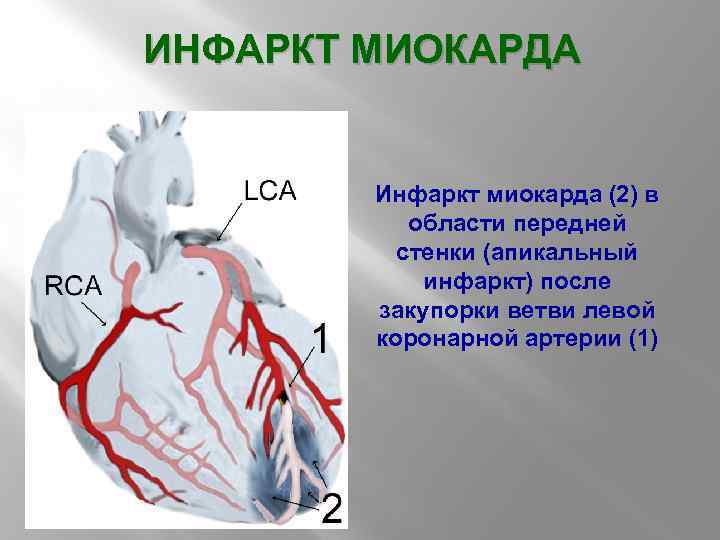
ИНФАРКТ МИОКАРДА Инфаркт миокарда (2) в области передней стенки (апикальный инфаркт) после закупорки ветви левой коронарной артерии (1)

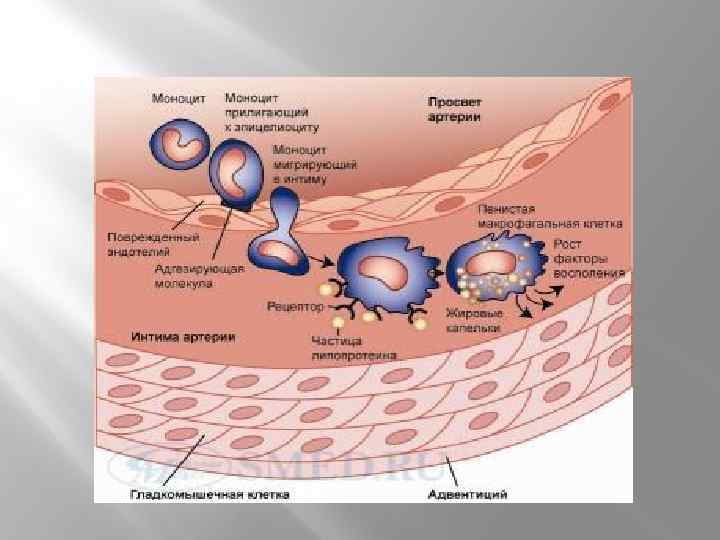
СТРОЕНИЕ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ
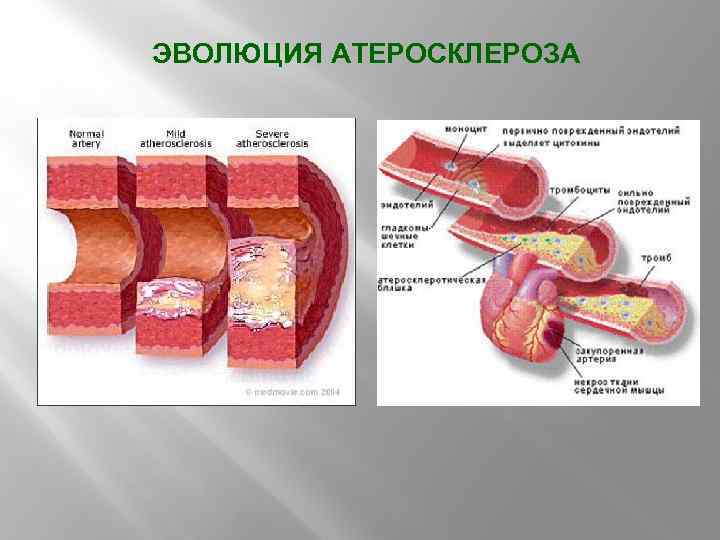
ЭВОЛЮЦИЯ АТЕРОСКЛЕРОЗА
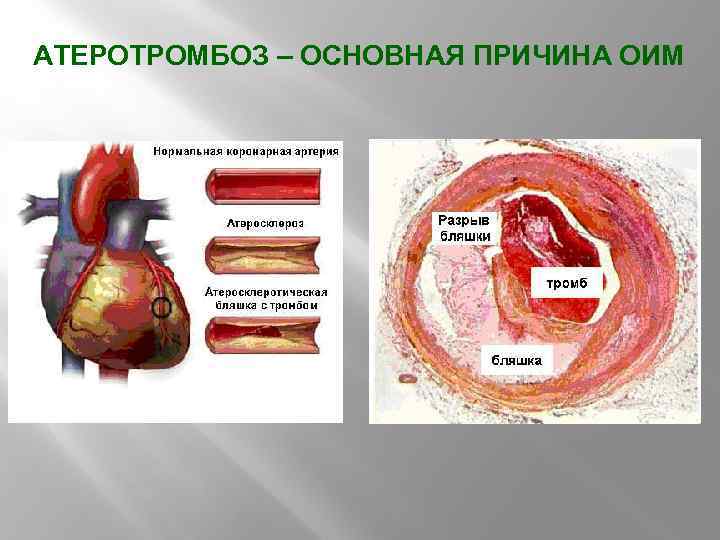
АТЕРОТРОМБОЗ – ОСНОВНАЯ ПРИЧИНА ОИМ
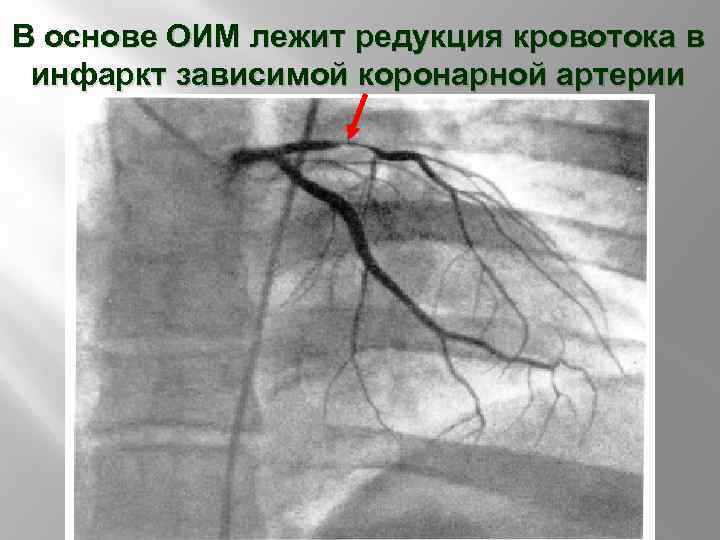
В основе ОИМ лежит редукция кровотока в инфаркт зависимой коронарной артерии

ФАКТОРЫ, СПОСОБСТВУЮЩИЕ ПОВРЕЖДЕНИЮ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ ВНЕШНИЕ: АГ, повышение симпатоадреналовой активности, вазоконстрикция, наличие градиента давления до и после стеноза, высокий уровень ЛПНП, ОТГ, фибриногена, фибронектина, фактора Виллибранда, воспаление (хеликобактер, хламидии, вирусы), высокий уровень СРБ ВНУТРЕННИЕ: преобладание липидного ядра, снижение количества гладкомышечных клеток и синтеза коллагена, активация макрофагов

Патогенез ОИМ – концепция динамического стеноза
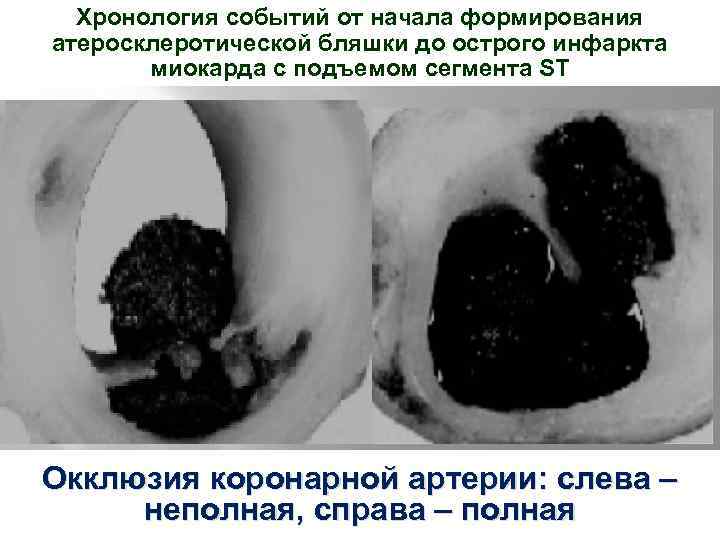
Хронология событий от начала формирования атеросклеротической бляшки до острого инфаркта миокарда с подъемом сегмента ST ПАТОГЕНЕЗ ИНФАРКТ МИОКАРДА С ЭЛЕВАЦИЕЙ СЕГМЕНТА ST F F связан с образованием тромбоцитарного тромба на поверхности лопнувшей или эрозированной атеросклеротической бляшки выраженность ишемии миокарда зависит от степени сужения или окклюзии коронарной артерии, а также ее длительности Окклюзия коронарной артерии: слева – неполная, справа – полная

ПУСКОВЫЕ ФАКТОРЫ РАЗВИТИЯ ИМ Физическая перегрузка Психоэмоциональный стресс Повышение АД Сексуальная активность Депрессия Утро, понедельник, похолодание

КЛАССИФИКАЦИЯ ОИМ Современная классификация ИМ предусматривает его деление: по величине и глубине поражения сердечной мышцы; по характеру течения заболевания; по локализации ИМ; по стадии заболевания; по наличию осложнений ИМ.

Классификация (сокращенная) По стадиям развития: Острейший период Острый период Подострый период Период рубцевания По анатомии поражения: Трансмуральный Интрамуральный Субэндокардиальный Субэпикардиальный По объему поражения: Крупноочаговый (трансмуральный), Q-инфаркт Мелкоочаговый, не Q-инфаркт Локализация очага некроза. Инфаркт миокарда левого желудочка (передний, боковой, нижний, задний). Изолированный инфаркт миокарда верхушки сердца. Инфаркт миокарда межжелудочковой перегородки (септальный). Инфаркт миокарда правого желудочка. Сочетанные локализации: задне-нижний, передне-боковой и др.

Атипичные формы инфаркта миокарда Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита. Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы. Атипичный болевой синдром при инфаркте может быть представлен болями локализованными не в груди, а в руке, плече, нижней челюсти, подвздошной ямке. Безболевая форма инфаркта наблюдается редко. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета). Церебральная форма — симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами.

ДИАГНОСТИКА ОИМ Диагноз устанавливается по наличию трех критериев: Типичный болевой синдром (не всегда) изменения на электрокардиограмме изменения показателей биохимического анализа крови, говорящие о повреждении клеток мышцы сердца.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПРОВОДИТСЯ С ХОРОШО ИЗВЕСТНЫМИ МАСКАМИ ИНФАРКТА МИОКАРДА: 1. 2. 3. 4. расслоение аорты острый перикардит спонтанный пневмоторакс тромбоэмболия легочной артерии

ЛАБОРАТОРНАЯ ДИАГНОСТИКА ОИМ Лабораторное подтверждение острого ИМ основано на выявлении: неспецифических показателей тканевого некроза и воспалительной реакции миокарда (увеличение СОЭ, лейкоцитоз, небольшой палочкоядерный сдвиг формулы влево) гиперферментемии (АСТ, КФК (ее МВ фракции), ЛДГ) увеличения содержания в крови миоглобина и тропонинов

Изменение содержания миоглобина и тропонинов при остром инфаркте миокарда Белок Начало повышения концентрации Пик увеличения концентрации, ч Возвращение к норме, сут. Миоглобин Через 2 -4 часа Через 4 -8 часов 2 Тропонин І Через 2 -6 часов Через 24 -48 часов 7 -14 Тропонин Т Через 2 -6 часов Через 24 -48 часов 7 -14 Уровень тропонина корелирует с площадью поражения сердечной мышцы и дает возможность спрогнозировать тяжесть состояния.

Изменение активности некоторых ферментов при остром инфаркте миокарда Энзим Начало подъема Максимум подъема Нормализация ACT* Через 4 -12 часов Через 24 -36 часов 4 -7 день КФК Через 6 -12 часов Через 24 часа 3 -4 день MB (КФК)** Через 4 -6 часов Через 12 -18 часов 2 -3 день ЛДГ Через 8 -10 часов Через 48 -72 часов 8 -14 день *АСТ увеличивается в 2 -10 раз, соотношение АСТ/АЛТ больше 2, 0. **МВ изоэнзим КФК (креатинфосфокиназа) в норме составляет 6% от общего уровня креатинфосфокиназы, при инфаркте миокарда наблюдается увеличение процента MB фракции больше 6% на фоне повышения общего уровня креатинфосфокиназы.

ЛАБОРАТОРНАЯ ДИАГНОСТИКА ИМ Исследование уровня активности КФК и МВ КФК целесообразно только в течение 1 -2 суток, а АСТ - 4 -7 суток от предположительного начала заболевания Если с момента ангинозного приступа прошло более двух суток, для лабораторного подтверждения ИМ необходимо исследовать в динамике уровень активности ЛДГ, ЛДГ 1 и АСТ вместе с АЛТ и расчетом коэффициента Ритиса (отношение АСТ/АЛТ, при ИМ больше 1. 33, при заболеваниях печени меньше 1. 33) Повышение активности КФК, МВ КФК, ЛДГ 1, АСТ не является строго специфичным для острого ИМ, хотя при прочих равных условиях активность МВ КФК отличается более высокой информативностью Отсутствие гиперферментемии не исключает развития ИМ Окончательная трактовка результатов исследования ферментов и сократительных белков в сыворотке крови при остром ИМ возможна только в комплексе с оценкой клинической картины заболевания, изменений ЭКГ и данных других лабораторных и инструментальных методов исследования

Внедрение методов определения тропонинов не только повысило значение биохимического компонента в диагностике острого инфаркта миокарда, но и послужило основой для пересмотра критериев его диагностики и лечения! Уровень Tропонина T больше, чем 0, 1 нг/мл, является важным индикатором последующих событий при остром коронарном синдроме! В этом случае полагают, что больные нестабильной стенокардией или не Q инфарктом миокарда, имеют высокий риск возникновения инфаркта с подъемом сегмента ST и/или внезапной смерти в течение ближайших 6 недель.

Аппарат «Кардиак Ридер» ( «Хоффманн Ля Рош» , Германия) для определения тропонина Т и миоглобина в течение нескольких минут из одной капли крови
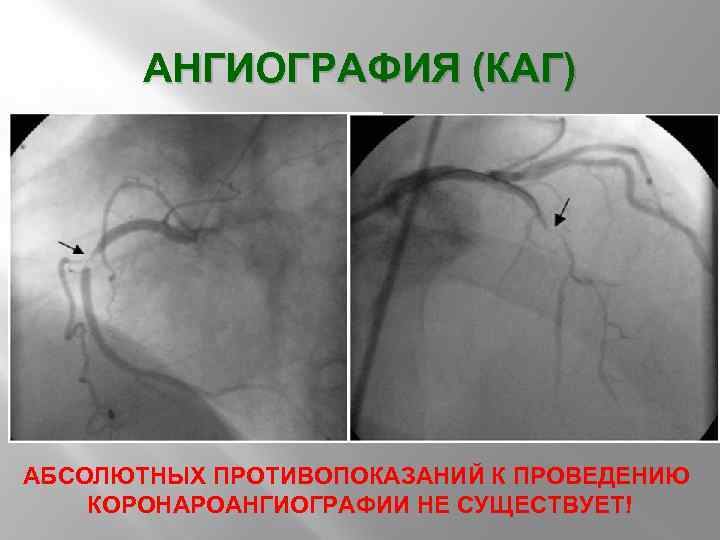
АНГИОГРАФИЯ (КАГ) АБСОЛЮТНЫХ ПРОТИВОПОКАЗАНИЙ К ПРОВЕДЕНИЮ КОРОНАРОАНГИОГРАФИИ НЕ СУЩЕСТВУЕТ!

Относительные противопоказания к КАГ Острая почечная недостаточность Хроническая почечная недостаточность, приведшая к диабету Активное желудочно-кишечное кровотечение Лихорадка неясного генеза, возможно инфекционная Нелеченный активный инфекционный процесс Острый инсульт Тяжелая форма анемии Злокачественная некорригируемая артериальная гипертензия Тяжелый симптоматический электролитный дисбаланс Отсутствие контакта с пациентом в связи с физиологическим состоянием или тяжелым системным заболеванием Тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания Отказ пациента от необходимого дальнейшего лечения (транслюминальная баллонная ангиопластика, аортокоронарное шунтирование, протезирование клапана) Дигиталисная интоксикация Задокументированная анафилактическая реакция на контрастное вещество Тяжелые заболевания периферических сосудов, затрудняющие доступ Декомпенсированная застойная сердечная недостаточность или отек легких Тяжелая коагулопатия Эндокардит аортального клапана
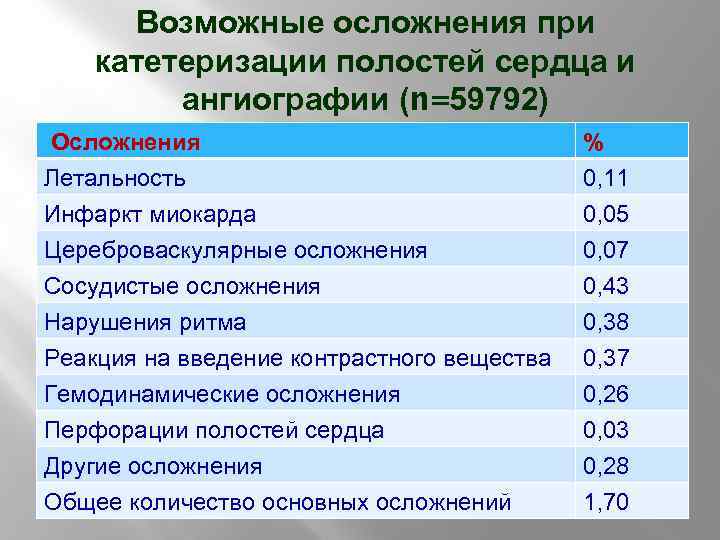
Возможные осложнения при катетеризации полостей сердца и ангиографии (n=59792) Осложнения Летальность Инфаркт миокарда Цереброваскулярные осложнения % 0, 11 0, 05 0, 07 Сосудистые осложнения Нарушения ритма Реакция на введение контрастного вещества Гемодинамические осложнения Перфорации полостей сердца Другие осложнения Общее количество основных осложнений 0, 43 0, 38 0, 37 0, 26 0, 03 0, 28 1, 70

ЭКГ ДИАГНОСТИКА ОИМ Значение ЭКГ в диагностике инфаркта миокарда трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в выборе стратегии терапии!

ИСТОРИЯ ЭЛЕКТРОКАРДИОГРАФИИ Ш Ш Ш В 1887 году голландский физиолог Вильям Эйнтховен (Einthoven) демонстрирует на международном конгрессе физиологов в Лондоне кривую потенциалов действия сердца, которой он присвоил название "ЭЛЕКТРОКАРДИОГРАММА". В 1895 году дает наименование всем зубцам электрокардиограммы: P, Q, R, S, T. В 1901 году им сконструирован первый в мире электрокардиограф. Весило это чудо техники своего времени 302 кг. 1906 г. Издает первое в мире руководство по электрокардиографии. 1924 г. Вильяму Эйнтховену присуждается Нобелевская премия.

Критерии диагностики ишемической болезни сердца с помощью электрокардиографии впервые разработал в 1912 году американский кардиолог Джеймс Брайан Герик (J. B. Herrick).

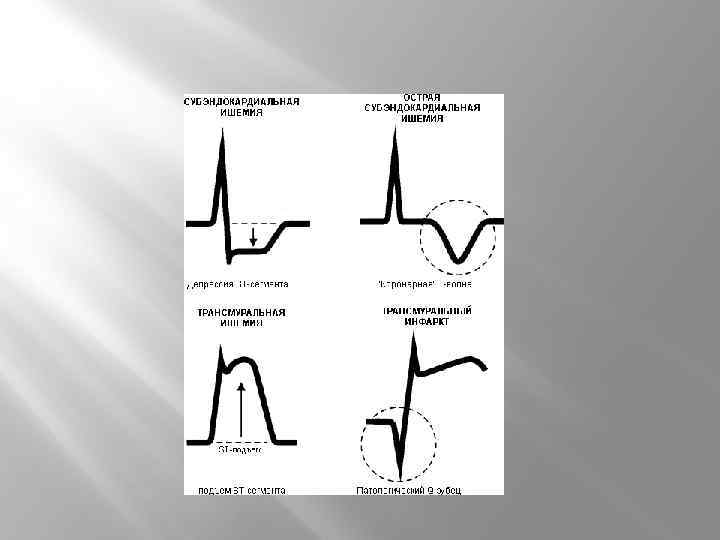
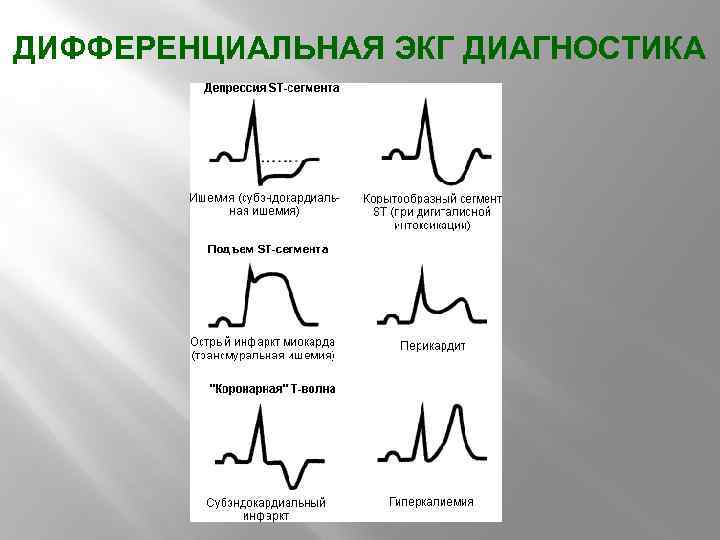
ЭКГ ПРИ ИНФАРКТЕ МИОКАРДА Для развивающегося ИМ характерен подъем или депрессия (субэндокардиальные ИМ) сегмента ST Патологический зубец Q Реципрокная депрессия сегмента ST ↓ амплитуды зубца R «коронарный» зубец Т Возможно острое развитие блокады ЛНПГ
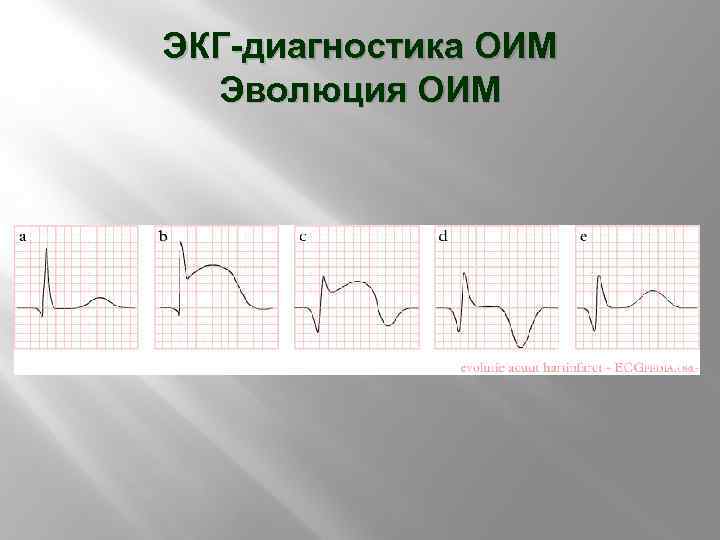
ЭКГ-диагностика ОИМ Эволюция ОИМ

ЭКГ ПРИ ОИМ
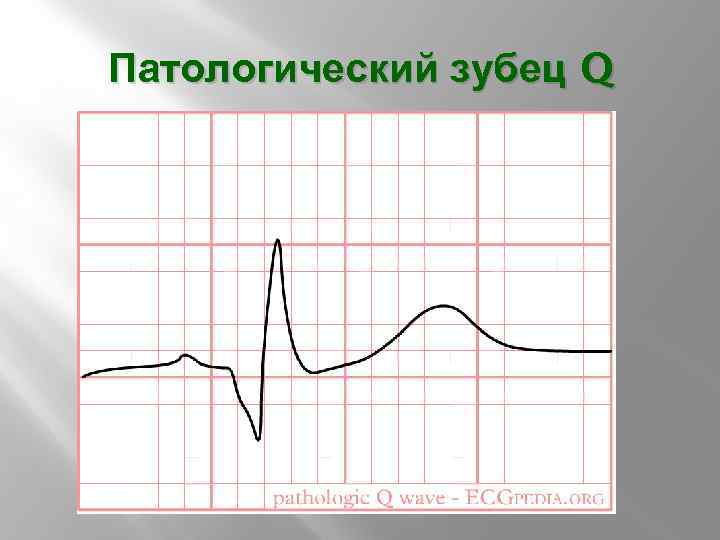
Патологический зубец Q
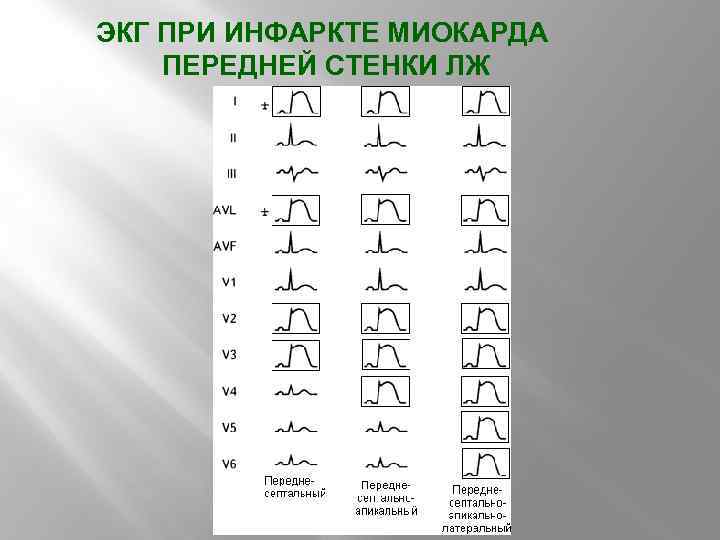
ЭКГ ПРИ ИНФАРКТЕ МИОКАРДА ПЕРЕДНЕЙ СТЕНКИ ЛЖ
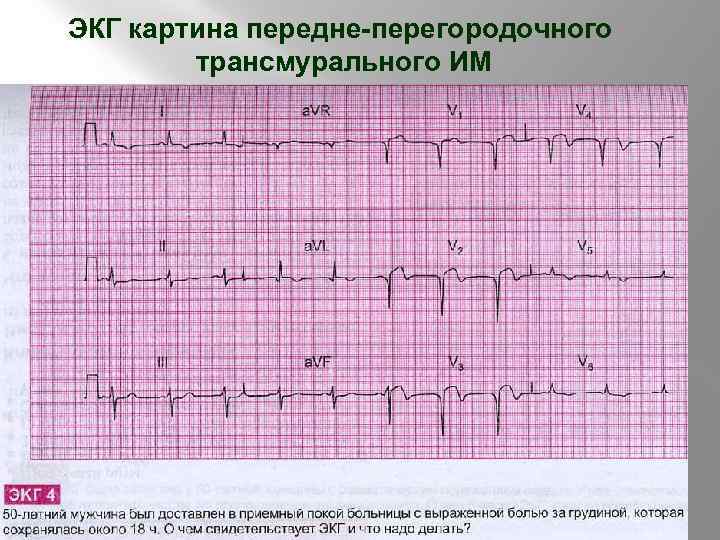
ЭКГ картина передне-перегородочного трансмурального ИМ
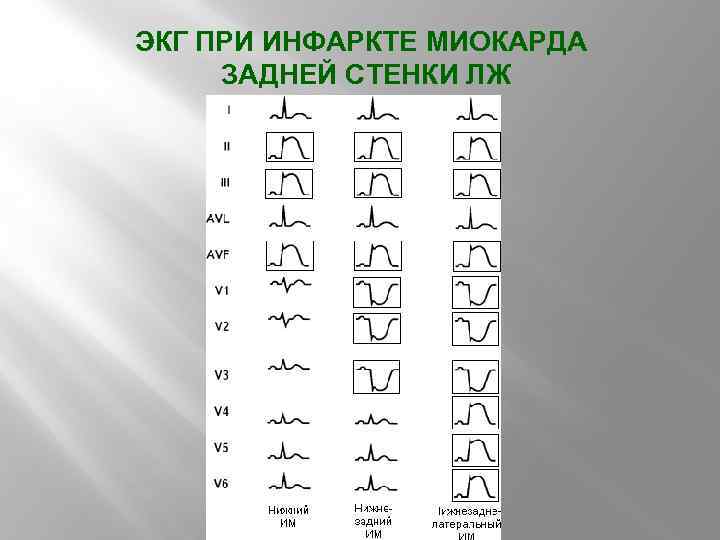
ЭКГ ПРИ ИНФАРКТЕ МИОКАРДА ЗАДНЕЙ СТЕНКИ ЛЖ
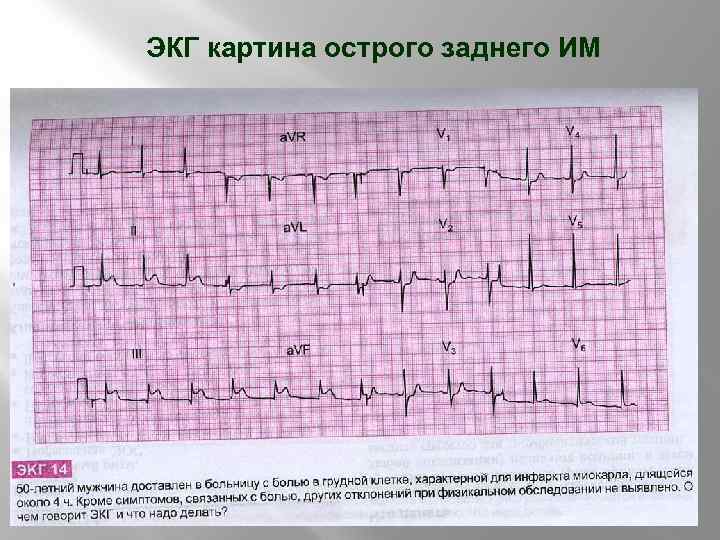
ЭКГ картина острого заднего ИМ
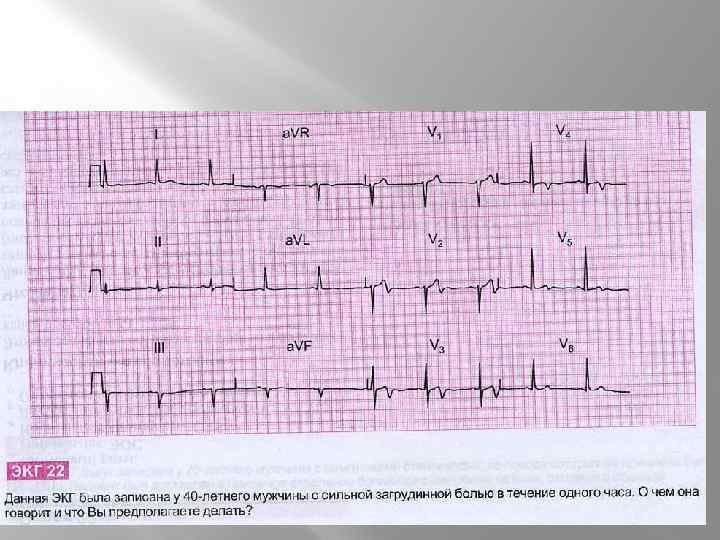
ДИФФЕРЕНЦИАЛЬНАЯ ЭКГ ДИАГНОСТИКА
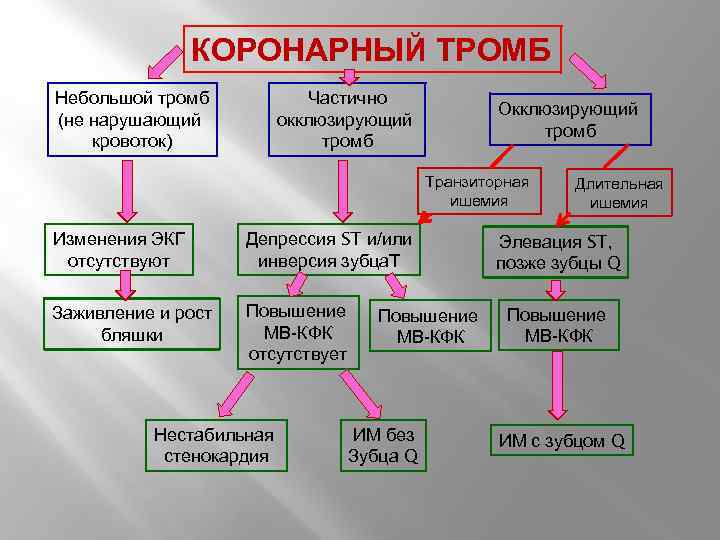
КОРОНАРНЫЙ ТРОМБ Небольшой тромб (не нарушающий кровоток) Частично окклюзирующий тромб Окклюзирующий тромб Транзиторная ишемия Изменения ЭКГ отсутствуют Депрессия ST и/или инверсия зубца. Т Заживление и рост бляшки Повышение МВ-КФК отсутствует Нестабильная стенокардия Повышение МВ-КФК ИМ без Зубца Q Длительная ишемия Элевация ST, позже зубцы Q Повышение МВ-КФК ИМ с зубцом Q

Первичный ( «рабочий» ) диагноз ОИМ с элевацией ST устанавливается на основе следующих данных: – наличие боли (дискомфорта) в области грудной клетки (часто с характерной локализацией и иррадиацией, на протяжении 10 -20 мин или более, без адекватного ответа на нитроглицерин); – по данным электрокардиографии (ЭКГ) отмечается стойкая элевация сегмента ST или (предположительно) остро развившаяся блокада левой ножки пучка Гиса (часто необходимы повторные ЭКГ); – повышенный уровень маркеров некроза миокарда, таких как КФК-МВ, тропонины (однако в руководстве подчеркивается, что не следует терять время на ожидание результатов этих анализов, для того чтобы принять решение о необходимости реперфузии); – двухмерная эхокардиография (Эхо. КГ) позволяет исключить некоторые другие причины появления болей (дискомфорта) в области грудной клетки (таких как острое расслоение стенки аорты, перикардиальный выпот, тромбоэмболия легочной артерии и др. ).

Харьковская медицинская академия последипломного образования ОСТРЫЙ ИНФАРКТ МИОКАРДА (2) (лечение) (Лекция для врачей) Г. И. Кочуев – к. м. н. , доцент Кафедры общей практики – семейной медицины

Лечение и диагностику ОИМ в ранние сроки заболевания можно условно разделить на 4 этапа 1. 2. 3. 4. распознавание симптоматики пациентом догоспитальный период и транспортировка поступление в стационар реперфузия

Организация работы СМП при ОКС G G Ступенчатая система, когда при подозрении на ИМ линейная бригада СМП вызывает на себя «специализированную» , которая собственно начинает лечение и транспортирует больного в стационар, ведет к неоправданной потере времени! любая бригада СМП, поставив диагноз ОКС, определив показания и противопоказания к соответствующему лечению, должна купировать болевой приступ, начать тромболизис, а при развитии осложнений (нарушения ритма сердца или острая сердечная недостаточность) начать необходимую терапию, включая мероприятия по сердечно-легочной реанимации

Рекомендации по лечению при подозрении на инфаркт миокарда G G G Первичная оценка ЭКГ < 10 мин после поступления Оксигенация через носовой катетер Обеспечение венозного доступа Мониторинг ЭКГ Нитроглицерин под язык (сист. АД > 90 мм рт. ст. , ЧСС > 50 но < 100 уд/мин)

Рекомендации по лечению при подозрении на инфаркт миокарда G G 1. 2. 3. Обезболивание (морфин!) Аспирин (160 -325 мг per os) Определение электролитов, ферментов Реперфузионная терапия: тромболизис коронаропластика экстренное коронарное шунтирование

Осложнения ИМ ранние: острая сердечная недостаточность кардиогенный шок нарушения ритма и проводимости тромбоэмболические осложнения разрыв миокарда с развитием тампонады сердца перикардит поздние: постинфарктный синдром (синдром Дресслера) тромбоэмболические осложнения хроническая сердечная недостаточность аневризма сердца
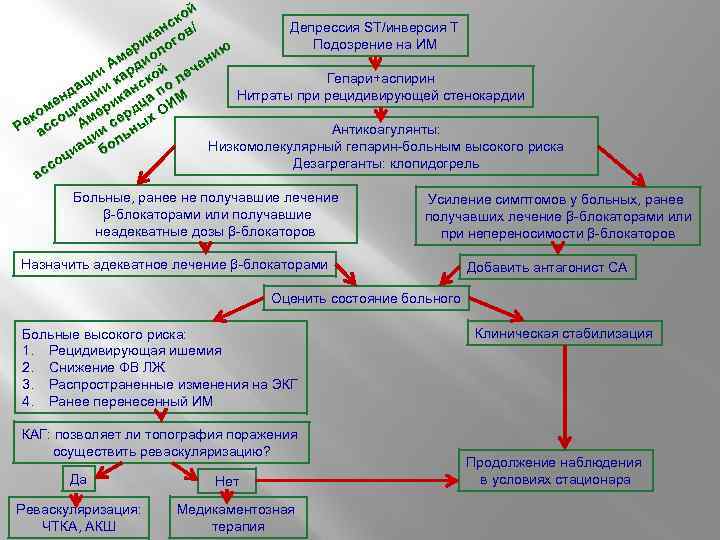
й ко Депрессия ST/инверсия Т нс / ка гов и о Подозрение на ИМ р л ию ме ио ен А и ард ой еч и Гепари+аспирин л к ац ии к анс по д Нитраты при рецидивирующей стенокардии ен иац рик ца ИМ е ом ц рд О ек ссо Ам се ых Р а Антикоагулянты: н и ци оль а б Низкомолекулярный гепарин-больным высокого риска ци Дезагреганты: клопидогрель со ас Больные, ранее не получавшие лечение β-блокаторами или получавшие неадекватные дозы β-блокаторов Усиление симптомов у больных, ранее получавших лечение β-блокаторами или при непереносимости β-блокаторов Назначить адекватное лечение β-блокаторами Добавить антагонист СА Оценить состояние больного Больные высокого риска: 1. Рецидивирующая ишемия 2. Снижение ФВ ЛЖ 3. Распространенные изменения на ЭКГ 4. Ранее перенесенный ИМ КАГ: позволяет ли топография поражения осуществить реваскуляризацию? Да Реваскуляризация: ЧТКА, АКШ Нет Медикаментозная терапия Клиническая стабилизация Продолжение наблюдения в условиях стационара

В настоящее время данные, полученные в крупных регистрах больных с острой коронарной патологией, указывают, что около 20 -30% всех лиц с ОИМ с элевацией ST в Европе все еще не получают реперфузионной терапии ни в каком виде, а для многих из тех, у кого реперфузия проводится, она выходит за границы рекомендуемого «терапевтического окна» .

ЛЕЧЕНИЕ ОИМ (Рекомендации ESC по ведению больных с ИМ с подъемом ST (2008) Адекватное обезболивание, борьба с гипоксией, уменьшение возбуждения Обезболивание: использовать опиоиды, в частности морфин 4 -8 мг внутривенно; при необходимости каждые 5 -15 мин повторяется введение 2 мг препарата (I, С). Избегать в/м инъекций (!) если пациенту может быть назначен тромболизис. 1. Для обезболивания при ИМ не рекомендуется использовать нестероидные противовоспалительные препараты (НПВП), учитывая их протромботические эффекты. Борьба с гипоксией: оксигенотерапия с помощью маски или носовых катетеров (в тяжелых случаях в ходе искусственной вентиляции легких (ИВЛ)) со скоростью 2 -4 л О 2/мин (I, С). Для контроля эффективности рекомендуется неинвазивный мониторинг сатурации кислорода в крови. Уменьшение возбуждения: при значительном возбуждении может быть показано введение транквилизаторов (IIa, C), однако в большинстве случаев возбуждение снимается самостоятельно сразу после адекватного обезболивания

↑ 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction ↑ ЦОГ -фермент, регулирующий образование простагландинов из арахидоновой кислот

ПОКАЗАНИЯ К КАГ У ПАЦИЕНТОВ С ИМ У пациентов с острым ИМ: - стадия повреждения миокарда (до 6 -ти часов) - после 6 -ти часов от начала острого ИМ: а. повторные ангинозные приступы, б. острая митральная недостаточность, в. разрыв межжелудочковой перегородки, г. острая левожелудочковая недостаточность (кардиогенный шок), д. разрыв стенки левого желудочка. У пациентов с перенесенным ИМ: - ранняя постинфарктная стенокардия, - признаки ишемии при неинвазивных методах исследования
1. ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ

Целью любой современной программы организации помощи больным острым инфарктом миокарда является сокращение времени от начала ангинозного приступа до начала любой процедуры реперфузии миокарда!

Как обстоит дело с тромболитической терапией острого инфаркта миокарда сегодня и что должен знать об этом каждый практический врач?

Многоцентровые плацебо-контролируемые исследования по оценке раннего тромболизиса при ОИМ показали: 1. снижение смертности на 25 -30% независимо от применяемого препарата! 2. доказали выраженный время-зависимый эффект: наибольший, если тромболизис был начат в течение первых 6 часов, хотя определенная польза может быть получена и в сроки до 12 часов от начала инфаркта.

КЛАСС I состояния, для которых является очевидным, что проводить данные процедуры или лечение полезно, эффективно и они приводят к хорошим результатам < Элевация сегмента ST > 1 мм в двух или < < < более отведениях Время от появления симптомом < 12 часов Возраст < 75 лет Блокада левой ножки пучка Гиса и данные анамнеза, позволяющие предположить наличие инфаркт миокарда

КЛАСС IIа КЛАСС IIb вес признаков очевидности более благоприятен в сторону пользы и эффективности польза и эффективность являются менее доказанными J Подъем сегмента ST, C Подъем сегмента ST время от появления C Возраст > 75 лет симптомов >12 < 24 часов J Систолическое АД >180 мм рт. ст. , и/или диастолическое АД > 110 мм рт. ст.

КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры и лечение бесполезны, не эффективны и в некоторых случаях могут быть вредны = = = исключительно депрессия или элевация сегмента ST время от появления симптомов > 24 часов отсутствие болевого синдрома

АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ N N N Активное внутреннее кровотечение Подозрение на расслоение аорты Опухоль головного мозга Геморрагический инсульт любой давности Инсульт или транзиторные ишемические атаки в течение последнего года

ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ G G F G G G Тяжелая неконтролируемая гипертензия: АД > 180/110 Тяжелая постоянная гипертензия в анамнезе Черепномозговая травма или другие внутримозговые заболевания Недавняя травма (2 -4 недели) или хирургическая операция (< 3 недели) Пункция неприжимаемых сосудов Недавнее (2 -4 недели) внутреннее кровотечение Для стрептокиназы: использование препарата в прошлом или аллергические реакции (можно использовать тканевые активаторы плазминогена) Геморрагический диатез или одновременный прием антикоагулянтов (MHO > 2 -3) Беременность Пептическая язва

В НАСТОЯЩЕЕ ВРЕМЯ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ТРОМБОЛИТИКИ 1. 2. 3. Препараты I поколения (стрептокиназа, урокиназа) Препараты II поколения (проурокиназа, АПСАК) Препараты III поколения тканевые активаторы плазминогена человеческого типа (альтеплаза).

ФАРМАКОЛОГИЧЕСКОЕ ДЕЙСТВИЕ АЛЬТЕПЛАЗЫ 1. 2. 3. 4. Представляет собой гликопротеин, который непосредственно активирует плазминоген, превращая его в плазмин. Активируется лишь при соединении с фибрином, что приводит к растворению фибринового сгустка. При в/в введении препарат относительно неактивен в системном кровотоке. Влияние на компоненты свертывающей системы крови незначительно, поэтому, в отличие от других фибринолитиков, не повышает риск развития кровотечений.

СХЕМА ВВЕДЕНИЯ АКТИЛИЗЕ (АЛЬТЕПЛАЗА ФИРМЫ «BOEHRINGER INGELHEIM GMBH» , ГЕРМАНИЯ) ПРИ ИНФАРКТЕ МИОКАРДА В ПЕРИОД ОТ 6 ДО 12 ЧАСОВ ОТ ПОЯВЛЕНИЯ СИМПТОМОВ Ø 10 мг в виде в/в болюса за 1 -2 мин Ø 50 мг в виде в/в инфузии за первый час Ø с последующим введением по 10 мг за каждые 30 мин до общей дозы 100 мг Ø у больных с массой тела менее 65 кг общая доза не должна превышать 1, 5 мг/кг массы тела

ОСОБЫЕ УКАЗАНИЯ ПО ПРИМЕНЕНИЮ АКТИЛИЗЕ 1. Одновременно с введением Актилизе рекомендуют F F 2. F F назначать антитромбоцитарные препараты: аспирин в дозе 100 -300 мг/сутки клопидогрель-плавикс по 75 мг/сутки Гепарин следует назначать по схеме: перед началом тромболизиса вводят в/в болюс 5. 000 МЕ затем поддерживающую инфузию со скоростью ~1. 000 МЕ/час с учетом значений активированного частичного тромбопластинового времени, которые должны быть в пределах 1, 5 -2, 5 раз выше исходных показателей G При возникновении опасного для жизни кровотечения введение препарата следует прекратить!

ПОБОЧНЫЕ ЭФФЕКТЫ ТРОМБОЛИЗИСА Ш Ш Ш Реперфузионные аритмии Кровотечение незначительное (из места пункции, изо рта, из носа) Кровотечение тяжелое (желудочно-кишечное, внутричерепное). Частота кровотечений: желудочнокишечные - 5%, внутричерепные - 0, 5 -1, 0% Лихорадка. Возникает у 5% больных. Лечение: аспирин Артериальная гипотония. Возникает у 10 -15% больных. Лечение: инфузионная терапия. Сыпь. Возникает у 2 -3% больных. Лечение: антигистаминные препараты в/в или внутрь. В тяжелых случаях - кортикостероиды.

Тромболизис высокоэффективен, но возможности его ограничены: вероятность восстановления перфузии не превышает 80%. Сегодня показания к тромболизису сужены (в США его проводят у 25 -35% больных ОИМ). В связи с этим во многих учреждениях проводят первичную экстренную коронарную ангиопластику и другие интервенционные процедуры.
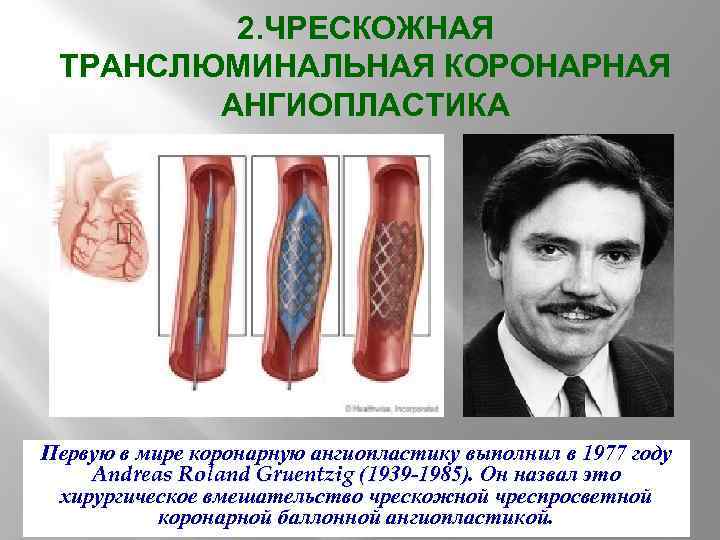
2. ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ КОРОНАРНАЯ АНГИОПЛАСТИКА Первую в мире коронарную ангиопластику выполнил в 1977 году Andreas Roland Gruentzig (1939 -1985). Он назвал это (1939 -1985) хирургическое вмешательство чрескожной чреспросветной коронарной баллонной ангиопластикой.
Рентгенэндоваскулярная операционная

АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ C C C Должна быть выполнена в инфаркт зависимой артерии в течении первых 12 часов после приступа. Пациенты моложе 75 лет, перенесшие кардиогенный шок в течение 36 часов после инфаркта, которые подходят для реваскуляризации и которая может быть выполнена в течение 18 часов после шока. Пациенты с кардиогенным шоком или отеком легких в течение первых 12 часов после приступа и в течение 90 минут после поступления.

АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ G Не должна выполняться в не инфаркт зависимой артерии у пациентов без гемодинамического компромисса. G Не должна выполняться у бессимптомных пациентов более 12 часов после приступа, которые гемодинамически и ЭКГ стабильны.
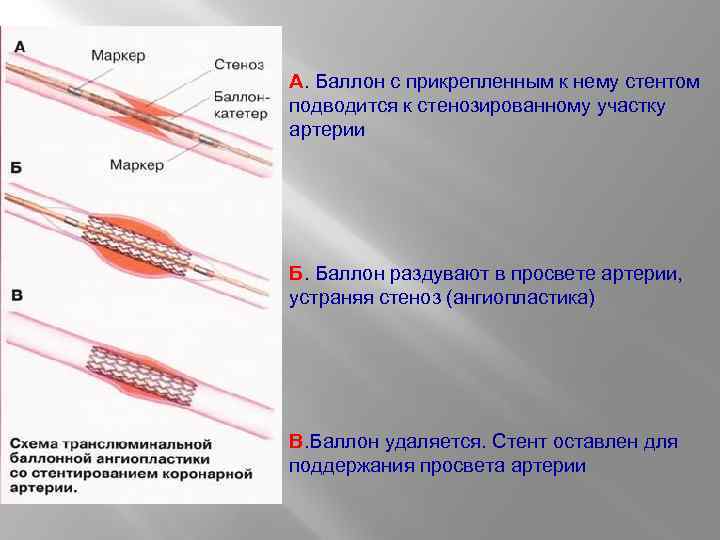
А. Баллон с прикрепленным к нему стентом подводится к стенозированному участку артерии Б. Баллон раздувают в просвете артерии, устраняя стеноз (ангиопластика) В. Баллон удаляется. Стент оставлен для поддержания просвета артерии
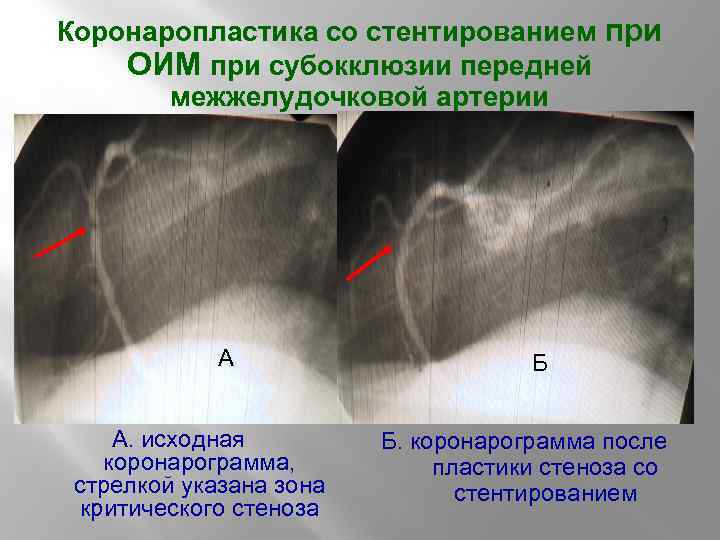
Коронаропластика со стентированием при ОИМ при субокклюзии передней межжелудочковой артерии А А. исходная коронарограмма, стрелкой указана зона критического стеноза Б Б. коронарограмма после пластики стеноза со стентированием

АБСОЛЮТНЫЕ УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ АНГИОПЛАСТИКИ ПРИ ОКС G Должна выполняться опытным хирургом, выполняющим более 75 процедур в год в коллективе выполняющем более 200 плановых процедур в год G Если от начала приступа прошло менее 3 часов и есть возможность выполнить первичную ангиопластику в течение часа G При выполнении ангиопластики кардиохирургическое отделение должно быть готово для выполнения неотложного коронарного шунтирования! G Если таких условий в вашем стационаре нет предпочтительна тромболитическая терапия
3. ЭКСТРЕННОЕ КОРОНАРНОЕ ШУНТИРОВАНИЕ

Абсолютные показания к экстренному коронарному шунтированию Ø Ø Ø Пациенты с неэффективной или неудачной первичной ангиопластикой, при сохраняющемся болевом синдроме и/или гемодинамической нестабильностью, с анатомией поражения подходящей для шунтирования Пациенты с продолжающимся и вновь возникшим болевым синдромом, имеющие большую зону риска повреждения миокарда, которым не показана первичная ангиопластика или тромболитическая терапия Пациентам, которым выполняется операция по поводу постинфарктного ДМЖП или недостаточности митрального клапана

Абсолютные показания к экстренному коронарному шунтированию Ø Ø Пациентам моложе 75 лет перенесшим кардиогенный шок в течение 36 часов после острого инфаркта миокарда с многососудистым поражением или поражением ствола ЛКА, с анатомией поражения подходящей для КШ, которое может быть выполнено в течение последующих 18 часов Пациентам с желудочковыми аритмиями угрожающими жизни при наличии поражения ствола ЛКА или 3 сосудистым поражением

Относительные показания к экстренному коронарному шунтированию Ø Ø Экстренное КШ может быть показано пациентам в ранние сроки после инфаркта (до 12 часов), которым не показана первичная ангиопластика или тромболитическая терапия, особенно при наличии поражения ствола ЛКА или 3 -х сосудистого поражения Пациентам старше 75 лет, с хорошим предшествующим функциональным статусом, перенесшим кардиогенный шок в течение 36 часов после инфаркта с многососудистым поражением или поражением ствола ЛКА, с анатомией поражения подходящей для КШ которое может быть выполнено в течение последующих 18 часов

Абсолютные противопоказания к экстренному коронарному шунтированию N N Не должно выполняться гемодинамически стабильным пациентам с продолжающимся болевым синдромом при наличии небольшой зоны риска повреждения миокарда Не должно выполняться у пациента с удачной эпикардиальной реперфузией и неудачной реперфузией микроциркуляторного русла

З А П О М Н И Т Е ! Элевация сегмента ST, равная или более 1 мм в последовательных отведениях, является очевидным признаком тромботической окклюзии коронарной артерии и делает больных кандидатами для немедленной реперфузионной терапии либо тромболитиками, либо применением ангиопластики, либо коронарного шунтирования.

КАРДИОГЕННЫЙ ШОК И ОТЕК ЛЕГКИХ

Отделение интенсивной терапии для больных с острым коронарным синдромом – самое важное улучшение в лечении острого инфаркта миокарда. Оно базируется на результатах 4 -х разработок: ! ! возможности продолжительного мониторирования ЭКГ важность оценки аритмий, как основных причин ранней смерти при инфаркте миокарда обучение медсестер алгоритмам лечения жизнеугрожающих аритмий, которые они должны были выполнять в отсутствие врачей развитие непрямой сердечной реанимации» Braunwald's Heart Disease
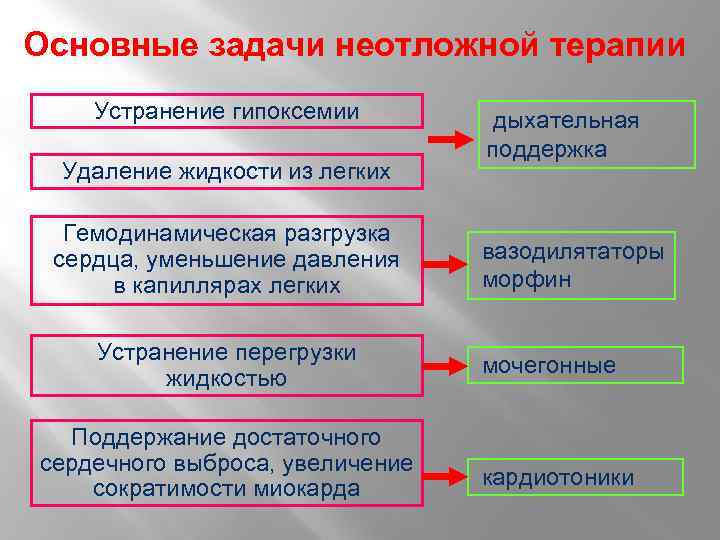
Основные задачи неотложной терапии Устранение гипоксемии Удаление жидкости из легких Гемодинамическая разгрузка сердца, уменьшение давления в капиллярах легких Устранение перегрузки жидкостью Поддержание достаточного сердечного выброса, увеличение сократимости миокарда дыхательная поддержка вазодилятаторы морфин мочегонные кардиотоники
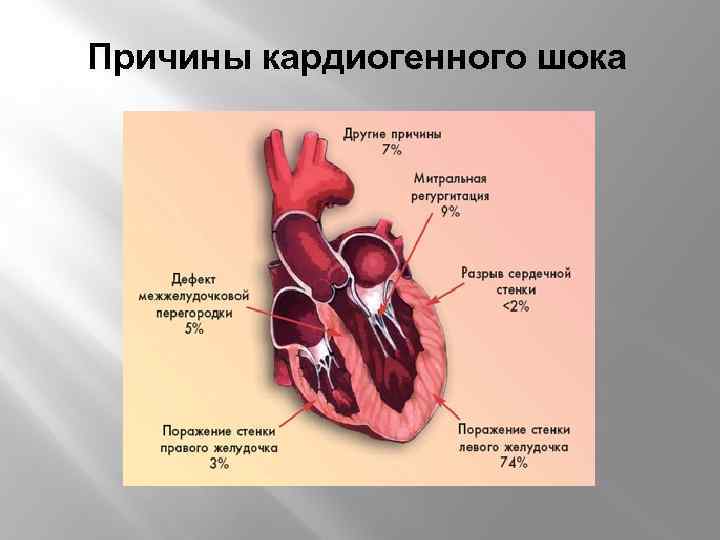
Причины кардиогенного шока

Критерии диагностики кардиогенного шока: • систолическое АД составляет менее 90 мм рт. ст. на протяжении 1 часа и более; • признаки гипоперфузии - цианоз, холодные влажные кожные покровы, • выраженная олигурия (анурия) (мочеотделение менее 20 мл в час), застойная сердечная недостаточность, ментальные расстройства; • частота сердечных сокращений выше 60 уд. в мин; • гемодинамические признаки - давление заклинивания в легочной артерии более 18 мм рт. ст. , сердечный индекс менее 2, 2 л/мин/кв. м.

З А П О М Н И Т Е ! 1. 2. 3. Кардиогенный шок, развивающийся у больных инфарктом миокарда с зубцом Q, характеризуется тремя основными гемодинамическими сдвигами: критическим падением сердечного выброса прогрессирующей артериальной гипотензией резким снижением перфузии внутренних органов и тканей (зоны микроциркуляции) Наиболее характерными клиническими проявлениями кардиогенного шока являются: Адинамия, апатия, отсутствие реакции на окружающее, нарушение сознания, вплоть до комы. Бледность кожи, цианоз, липкий профузный пот, похолодание конечностей. Нитевидный пульс на лучевых артериях. Снижение систолического АД ниже 80 мм рт. ст. и пульсового АД ниже 30 мм рт. ст. Олигурия и анурия (диурез меньше 30 мл/час). Признаки отека легких. 1. 2. 3. 4. 5. 6.

Больные ИМ, осложненным КШ, должны находиться в палате интенсивного наблюдения! • • Больные с КШ требуют тщательного постоянного контроля за целым рядом параметров: общим клиническим состоянием; уровнем кровяного АД - предпочтительно прямым методом, используя, например, катетеризацию лучевой артерии; водным балансом - с обязательным измерением почасового диуреза; мониторированием ЭКГ. При возможности целесообразно контролировать параметры центральной гемодинамики с использованием катетера Swan-Ganz или хотя бы центрального венозного давления.

КОНТРОЛЬ ПРИ ЛЕЧЕНИИ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ o o Мониторирование ЭКГ АД каждые 5 мин до подбора стабильной дозы вазодилятаторов, мочегонных или вазопрессоров o o o Пульс-оксиметрия Сердечный выброс и преднагрузка неинвазивно (допплер) Артериальный катетер при гемодинамической нестабильности o o и частом определении газов крови Катетер в центральной вене Катетер в легочной артерии у гемодинамически нестабильных, не отвечающих ожидаемо на традиционное лечение, при комбинации застоя и гипоперфузии
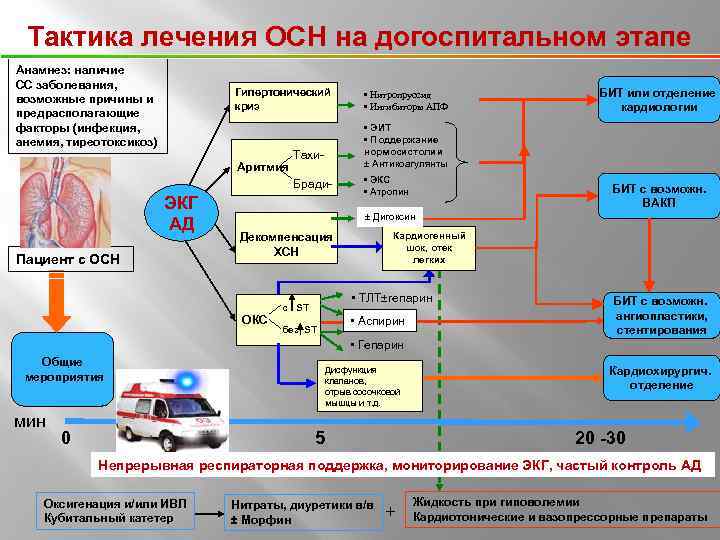
Тактика лечения ОСН на догоспитальном этапе Анамнез: наличие СС заболевания, возможные причины и предрасполагающие факторы (инфекция, анемия, тиреотоксикоз) Гипертонический криз Аритмия Пациент с ОСН БИТ или отделение кардиологии • ЭИТ • Поддержание нормосистолии ± Антикоагулянты Тахи. Бради- ЭКГ АД • Нитропруссид • Ингибиторы АПФ • ЭКС • Атропин БИТ с возможн. ВАКП ± Дигоксин Кардиогенный шок, отек легких Декомпенсация ХСН с ST ОКС без ST • ТЛТ±гепарин • Аспирин БИТ с возможн. ангиопластики, стентирования • Гепарин Общие мероприятия мин Дисфункция клапанов, отрыв сосочковой мышцы и т. д. Кардиохирургич. отделение 0 2 5 20 -30 Непрерывная респираторная поддержка, мониторирование ЭКГ, частый контроль АД Оксигенация и/или ИВЛ Кубитальный катетер Нитраты, диуретики в/в ± Морфин + Жидкость при гиповолемии Кардиотонические и вазопрессорные препараты

В БОЛЬШИНСТВЕ СЛУЧАЕВ ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА ВКЛЮЧАЕТ: Общие мероприятия: -обезболивание -оксигенотерапию -тромболитическую терапию -гемодинамический мониторинг Внутривенное введение жидкости (при отсутствии противопоказаний). Применение периферических вазодилататоров. Применение инотропных средств. Применение электроимпульсной терапии или ВЭКС (при возникновении аритмий или нарушений проводимости). Применение внутриаортальной баллонной контрпульсации. Хирургическое лечение: экстренная баллонная ангиопластика; экстренное коронарное шунтирование; оперативное лечение острого разрыва межжелудочковой перегородки или дисфункции папиллярных мышц.

ИНОТРОПНЫЕ ПРЕПАРАТЫ В ЛЕЧЕНИИ КАРДИОГЕННОГО ШОКА ? соли кальция ? кортикостероидные гормоны ? сердечные гликозиды ? глюкагон 1. СИМПАТОМИМЕТИК И
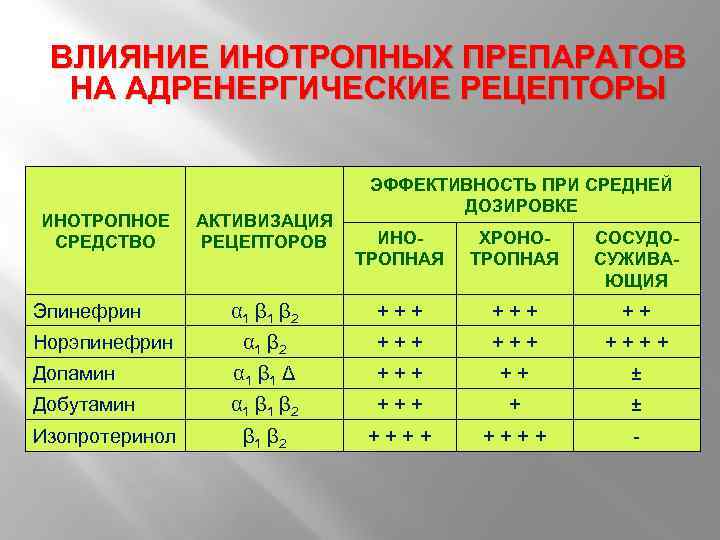
ВЛИЯНИЕ ИНОТРОПНЫХ ПРЕПАРАТОВ НА АДРЕНЕРГИЧЕСКИЕ РЕЦЕПТОРЫ ИНОТРОПНОЕ СРЕДСТВО АКТИВИЗАЦИЯ РЕЦЕПТОРОВ ЭФФЕКТИВНОСТЬ ПРИ СРЕДНЕЙ ДОЗИРОВКЕ ИНОТРОПНАЯ ХРОНОТРОПНАЯ СОСУДОСУЖИВАЮЩИЯ α 1 β 2 +++ ++++ Допамин α 1 β 1 Δ +++ ++ ± Добутамин α 1 β 2 +++ + ± β 1 β 2 ++++ - Эпинефрин Норэпинефрин Изопротеринол
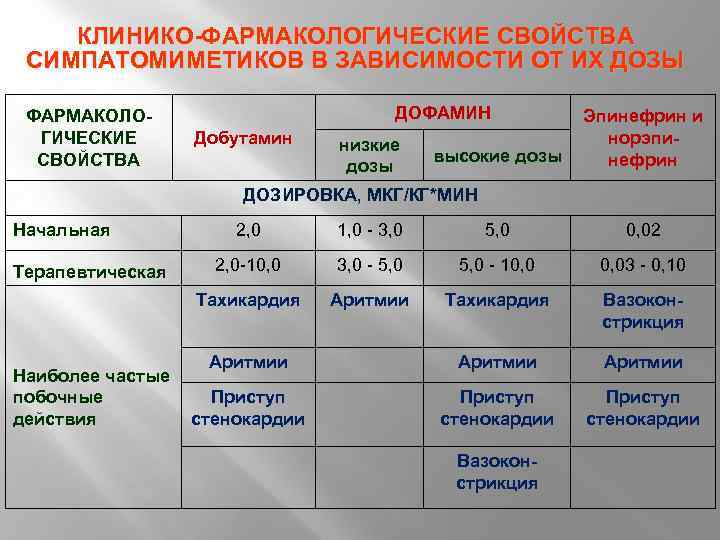
КЛИНИКО-ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА СИМПАТОМИМЕТИКОВ В ЗАВИСИМОСТИ ОТ ИХ ДОЗЫ ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА ДОФАМИН Добутамин низкие дозы высокие дозы Эпинефрин и норэпинефрин ДОЗИРОВКА, МКГ/КГ*МИН Начальная 1, 0 - 3, 0 5, 0 0, 02 2, 0 -10, 0 3, 0 - 5, 0 - 10, 03 - 0, 10 Тахикардия Терапевтическая 2, 0 Аритмии Тахикардия Вазоконстрикция Аритмии Приступ стенокардии Вазоконстрикция Аритмии Наиболее частые Приступ побочные стенокардии действия
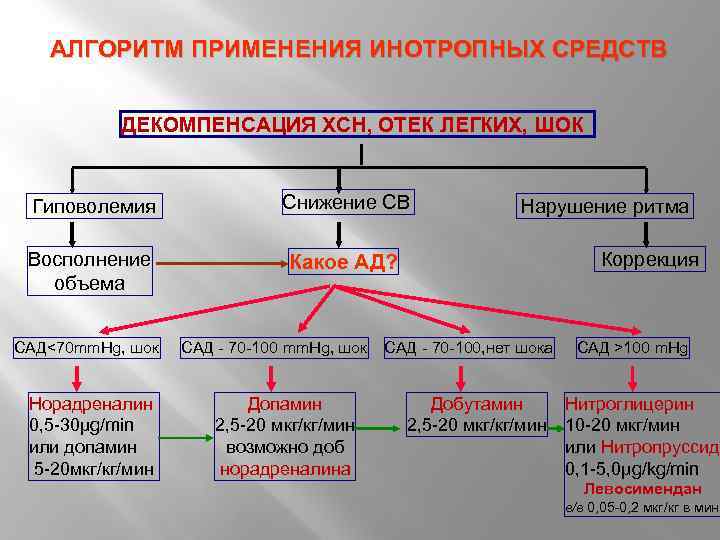
АЛГОРИТМ ПРИМЕНЕНИЯ ИНОТРОПНЫХ СРЕДСТВ ДЕКОМПЕНСАЦИЯ ХСН, ОТЕК ЛЕГКИХ, ШОК Гиповолемия Снижение СВ Восполнение объема Какое АД? САД<70 mm. Hg, шок Норадреналин 0, 5 -30μg/min или допамин 5 -20 мкг/кг/мин САД - 70 -100 mm. Hg, шок Допамин 2, 5 -20 мкг/кг/мин возможно доб норадреналина Нарушение ритма Коррекция САД - 70 -100, нет шока Добутамин 2, 5 -20 мкг/кг/мин САД >100 m. Hg Нитроглицерин 10 -20 мкг/мин или Нитропруссид 0, 1 -5, 0μg/kg/min Левосимендан в/в 0, 05 -0, 2 мкг/кг в мин

РЕКОМЕНДУЕМЫЕ ДОЗЫ СИМПАТОМИМЕТИКОВ ПРИ ЛЕЧЕНИИ СИНДРОМА МАЛОГО ВЫБРОСА 1. допамин и добутамин 5 -10 мкг/кг мин 2. эпинефрин (адреналин) 0, 01 -0, 1 мкг/кг мин 3. норэпинефрин (норадреналин) 0, 05 -0, 1 мкг/кг мин 4. фенилэфрин (мезатон) 0, 05 -0, 5 мкг/кг мин
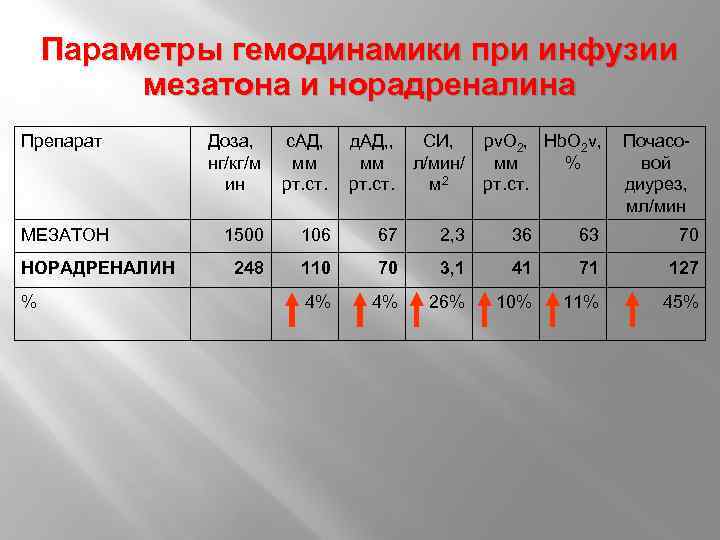
Параметры гемодинамики при инфузии мезатона и норадреналина Препарат МЕЗАТОН НОРАДРЕНАЛИН % Доза, нг/кг/м ин с. АД, мм рт. ст. д. АД, , СИ, мм л/мин/ рт. ст. м 2 pv. O 2, Hb. O 2 v, мм % рт. ст. Почасовой диурез, мл/мин 1500 106 67 2, 3 36 63 70 248 110 70 3, 1 41 71 127 4% 4% 26% 10% 11% 45%
ПЕРИФЕРИЧЕСКИЕ ВАЗОДИЛАТАТОРЫ

q Введение в клиническую практику вазоактивных средств - крупное достижение в лечении сердечной недостаточности. q Большой арсенал внутривенных вазодилататоров позволяет обеспечить широкий диапазон необходимых гемодинамических эффектов.

ПЕРИФЕРИЧЕСКИЕ ВАЗОДИЛАТАТОРЫ ПОДРАЗДЕЛЯЮТ НА ТРИ ГРУППЫ: 1. 2. 3. с преимущественным венодилатирующим действием, снижающие преднагрузку с преимущественным артериолодилатирующим действием, снижающие постнагрузку имеющие сбалансированное влияние на системное сосудистое сопротивление и венозный возврат
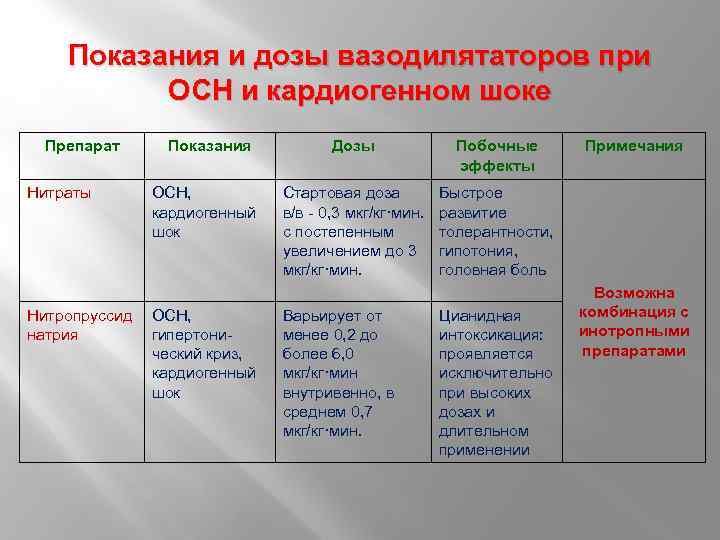
Показания и дозы вазодилятаторов при ОСН и кардиогенном шоке Препарат Нитраты Нитропруссид натрия Показания ОСН, кардиогенный шок ОСН, гипертонический криз, кардиогенный шок Дозы Побочные эффекты Стартовая доза в/в - 0, 3 мкг/кг·мин. с постепенным увеличением до 3 мкг/кг·мин. Быстрое развитие толерантности, гипотония, головная боль Варьирует от менее 0, 2 до более 6, 0 мкг/кг·мин внутривенно, в среднем 0, 7 мкг/кг·мин. Цианидная интоксикация: проявляется исключительно при высоких дозах и длительном применении Примечания Возможна комбинация с инотропными препаратами

НЕ КАТЕХОЛАМИНОВЫЕ ИНОТРОПНЫЕ ПРЕПАРАТЫ Цена 1 фл. = 1300$. По данным сайта http: //www. pharmindex. ru/ на 06. 03. 2009 г.

СИМДАКС ® (ОРИОН Фарма, Финляндия) Международное непатентованное название: левосимендан Лекарственная форма, дозировка и форма выпуска: концентрат 2, 5 мг/мл для приготовления инфузионного раствора. Флакон 5 мл в упаковке 1 флакон. Левосимендан относится к негликозидным кардиотоническим средствам и является представителем нового класса препаратов - сенситизаторов кальция. Препарат связывается с тропонином "С" и увеличивает чувствительность сократительных белков к кальцию, повышая сократительную способность миокарда без риска развития аритмии и заметного увеличения потребления миокардом кислорода.

СИМДАКС ® (левосимендан) Способ применения и дозы: Для внутривенного введения. Дозы и длительность терапии устанавливаются индивидуально в зависимости от состояния пациента и его реакции на терапию. Начальная доза 12 -24 мкг/кг при длительности введения не более 10 мин, затем переходят на длительное непрерывное введение со скоростью 0, 1 мкг/кг/мин. Поддерживающая доза 24 мкг/кг/мин обеспечивает более выраженный гемодинамический эффект, но может вызвать преходящее увеличения частоты побочных эффектов. Реакцию пациента на терапию следует оценивать через 30 -60 мин. Если реакция представляется чрезмерной (выраженное снижение АД, тахикардия), скорость введения уменьшают до 0, 05 мкг/кг/мин или прекращают инфузию. Если начальная доза хорошо переносится и есть необходимость в увеличении гемодинамического эффекта, скорость введения может быть увеличена до 0, 2 мкг/кг/мин. Рекомендуемая длительность инфузии- 6 часов, для пациентов с острой декомпенсацией ХСН 24 часа.

ЭФФЕКТЫ И ПРЕИМУЩЕСТВА ЛЕВОСИМЕНДАНА 1. двойное действие: контрактильность постнагрузка 2. уменьшение симптомов СН 3. сохранение эффекта при использовании β-блокаторов 4. быстрое начало действие после болюса 5. длительный эффект благодаря активному метаболиту 6. не аритмогенен 7. не вызывает повышения потребности миокарда в кислороде 8. положительное влияние на прогноз больных

Противопоказания для применения левосимендана Повышенная чувствительность к левосимендану или любому из вспомогательных веществ, входящих в состав препарата Механические обструкции, препятствующие заполнению желудочков или выбросу крови из желудочков Тяжелые нарушения функции почек (клиренс креатинина < 30 мл/мин) Выраженные нарушения функции печени Артериальная гипотония Тахикардия Трепетание-мерцание желудочков в анамнезе Возраст до 18 лет Некорректируемая гипокалиемия ОБЯЗАТЕЛЬНЫЙ МОНИТОРНЫЙ КОНТРОЛЬ В ТЕЧЕНИЕ ВСЕГО ПЕРИОДА ИНФУЗИИ!

Ингибиторы фосфодиастеразы (амринон, милринон). Сочетают положительный инотропный эффект с вазодилатацией. Отрицательное качество - склонность к аритмиям. НИ ОДИН ИЗ ПРЕПАРАТОВ НЕ ИМЕЕТ РЕГИСТРАЦИИ В УКРАИНЕ 116

ДОПОЛНИТЕЛЬНЫЕ МЕДИКАМЕНТОЗНАЕ СРЕДСТВА При неэффективности терапии симпатомиметиками могут быть использованы в высоких дозах в виде болюса: Ш экзогенный фосфокреатин (неотон) в дозе до 70 гр Ш преднизолон в дозе 20 мг/кг Ш инсулин

Коррекцию синдрома малого сердечного выброса медикаментами можно считать адекватной при следующих показателях: o o o Исчезновение клинических симптомов шока СИ на уровне > 2, 5 л/м 2 мин ОПСС < 1800 дин с см-5 ОЛС < 200 дин с см-5 диурез > 50 мл/ч р02 в > 30 мм рт. ст.

БЛАГОДАРЮ ЗА ВНИМАНИЕ!
Лекция острый инфаркт.pptx