Орто-, парамиксовирусы.ppt
- Количество слайдов: 49
 ХАРКІВСЬКИЙ НАЦІОНАЛЬНИЙ УНІВЕРСИТЕТ ІМ. В. Н. КАРАЗІНА МЕДИЧНИЙ ФАКУЛЬТЕТ КАФЕДРА ЗАГАЛЬНОЇ І КЛІНІЧНОЇ ІМУНОЛОГІЇ І АЛЕРГОЛОГІЇ РНК-віруси: ортоміксовіруси параміксовіруси Модуль 2. Загальна і спеціальна вірусологія. Укладач: Висеканцев І. П.
ХАРКІВСЬКИЙ НАЦІОНАЛЬНИЙ УНІВЕРСИТЕТ ІМ. В. Н. КАРАЗІНА МЕДИЧНИЙ ФАКУЛЬТЕТ КАФЕДРА ЗАГАЛЬНОЇ І КЛІНІЧНОЇ ІМУНОЛОГІЇ І АЛЕРГОЛОГІЇ РНК-віруси: ортоміксовіруси параміксовіруси Модуль 2. Загальна і спеціальна вірусологія. Укладач: Висеканцев І. П.
 ТАКСОНОМИЯ ОРТОМИКСОВИРУСОВ Семейство Orthomyxoviridae: - Род Influenzavirus: 3 серотипа - А, В, С Паспортные данные на выделенные серотипы: серотип – происхождение – штамм – год выделения – подтипы поверхностных антигенов нейраминидазы (N) и гемагглютинина (Н) Пример: А/Калифорния/04/2009/Н 1 N 1 ( «свиной грипп» )
ТАКСОНОМИЯ ОРТОМИКСОВИРУСОВ Семейство Orthomyxoviridae: - Род Influenzavirus: 3 серотипа - А, В, С Паспортные данные на выделенные серотипы: серотип – происхождение – штамм – год выделения – подтипы поверхностных антигенов нейраминидазы (N) и гемагглютинина (Н) Пример: А/Калифорния/04/2009/Н 1 N 1 ( «свиной грипп» )
 ИСТОРИЯ ВЫДЕЛЕНИЯ ВИРУСОВ ГРИППА 1930 г. Шоп, Англия: выделен вирус гриппа от свиней. Серотип не идентифицировали. 1933 г. У. Смит, К. Эндрюс, П. Лейдлоу, Англия: от больного человека выделен вирус гриппа А. Инфекция воспроизведена заражением хорьков носоглоточными смывами больного. 1940 г. Т. Френсис, Т. Меджил, Англия выделен вирус гриппа В. 1947 г. Р. Тейлор, Англия: выселен вирус гриппа С.
ИСТОРИЯ ВЫДЕЛЕНИЯ ВИРУСОВ ГРИППА 1930 г. Шоп, Англия: выделен вирус гриппа от свиней. Серотип не идентифицировали. 1933 г. У. Смит, К. Эндрюс, П. Лейдлоу, Англия: от больного человека выделен вирус гриппа А. Инфекция воспроизведена заражением хорьков носоглоточными смывами больного. 1940 г. Т. Френсис, Т. Меджил, Англия выделен вирус гриппа В. 1947 г. Р. Тейлор, Англия: выселен вирус гриппа С.
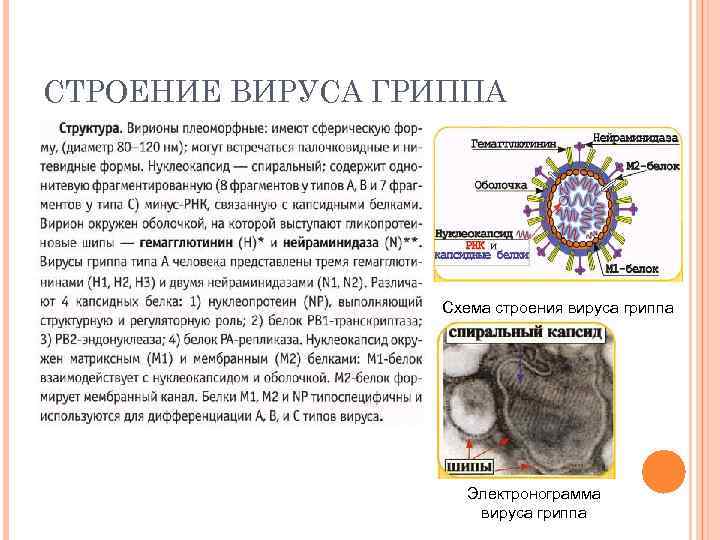 СТРОЕНИЕ ВИРУСА ГРИППА Схема строения вируса гриппа Электронограмма вируса гриппа
СТРОЕНИЕ ВИРУСА ГРИППА Схема строения вируса гриппа Электронограмма вируса гриппа
 СТРОЕНИЕ И ФУНКЦИИ ШИПОВ ВИРИОНА ВИРУСА ГРИППА Гемагглютинин (Н) – тример, состоит из 3 молекул белка. Нейраминидаза (N) – тетрамер, состоит из 4 молекул белка. Соотношение Н : N у вирусов типов А и В равно 5: 1. У вирусов типа С нейраминидазы нет. Гемагглютинины связываются с сиаловыми рецепторами на поверхности клеток. Нейраминидаза: Снижает вязкость секретов, облегчая проникновение вирусов в нижние отделы респираторного тракта. Модифицирует (растворяет клеточную стенку в месте прикрепления вириона и вирус проникает в клетку путем эндоцитоза. Участвует в выходе дочерних вирусных частиц из инфицированной клетки.
СТРОЕНИЕ И ФУНКЦИИ ШИПОВ ВИРИОНА ВИРУСА ГРИППА Гемагглютинин (Н) – тример, состоит из 3 молекул белка. Нейраминидаза (N) – тетрамер, состоит из 4 молекул белка. Соотношение Н : N у вирусов типов А и В равно 5: 1. У вирусов типа С нейраминидазы нет. Гемагглютинины связываются с сиаловыми рецепторами на поверхности клеток. Нейраминидаза: Снижает вязкость секретов, облегчая проникновение вирусов в нижние отделы респираторного тракта. Модифицирует (растворяет клеточную стенку в месте прикрепления вириона и вирус проникает в клетку путем эндоцитоза. Участвует в выходе дочерних вирусных частиц из инфицированной клетки.
 ВЗАИМОДЕЙСТВИЕ ВИРУСОВ ГРИППА С КЛЕТКАМИ. РЕПРОДУКЦИЯ ВИРУСОВ ГРИППА. 1. Вирусные частицы связываются шипами-гемагглютининами с сиаловыми рецепторами на поверхности клеток. 2. Нейраминидаза растворяет клеточную мембрану. 3. Образуется эндоцитарная вакуоль. Вирус проходит внутрь клетки путем эндоцитоза. 4. В цитоплазме клетки происходит частичная депротеинизация вириона. Сердцевина транспортируется на ядерную оболочку клетки. На ядерной оболочке удаляется М-белок. Нуклеокапсид проникает внутрь клетки. 5. На матрице генома вириона (минус-нить РНК). Синтезируется плюс-нить РНК, на которой синтезируются минус-нити дочерних РНК. 6. В ядре клетки происходит транскрипция генов нитей минус-РНК, контролирующих синтез вирусных белков. и-РНК с информацией о вирусных белках транспортируются на рибосомы клетки, где осуществляется синтез вирусных белков. 7. В ядре клетки происходит сборка нуклеокапсидов дочерних вирионов. Шипы вирусных частиц (Н, N) встраиваются в клеточные мембраны. 8. Формирование вирусных частиц на клеточных мембранах (образование суперкапсида и встраивание шипов). 9. Выход дочерних вирусных частиц путем почкования с участием нейраминидазы.
ВЗАИМОДЕЙСТВИЕ ВИРУСОВ ГРИППА С КЛЕТКАМИ. РЕПРОДУКЦИЯ ВИРУСОВ ГРИППА. 1. Вирусные частицы связываются шипами-гемагглютининами с сиаловыми рецепторами на поверхности клеток. 2. Нейраминидаза растворяет клеточную мембрану. 3. Образуется эндоцитарная вакуоль. Вирус проходит внутрь клетки путем эндоцитоза. 4. В цитоплазме клетки происходит частичная депротеинизация вириона. Сердцевина транспортируется на ядерную оболочку клетки. На ядерной оболочке удаляется М-белок. Нуклеокапсид проникает внутрь клетки. 5. На матрице генома вириона (минус-нить РНК). Синтезируется плюс-нить РНК, на которой синтезируются минус-нити дочерних РНК. 6. В ядре клетки происходит транскрипция генов нитей минус-РНК, контролирующих синтез вирусных белков. и-РНК с информацией о вирусных белках транспортируются на рибосомы клетки, где осуществляется синтез вирусных белков. 7. В ядре клетки происходит сборка нуклеокапсидов дочерних вирионов. Шипы вирусных частиц (Н, N) встраиваются в клеточные мембраны. 8. Формирование вирусных частиц на клеточных мембранах (образование суперкапсида и встраивание шипов). 9. Выход дочерних вирусных частиц путем почкования с участием нейраминидазы.
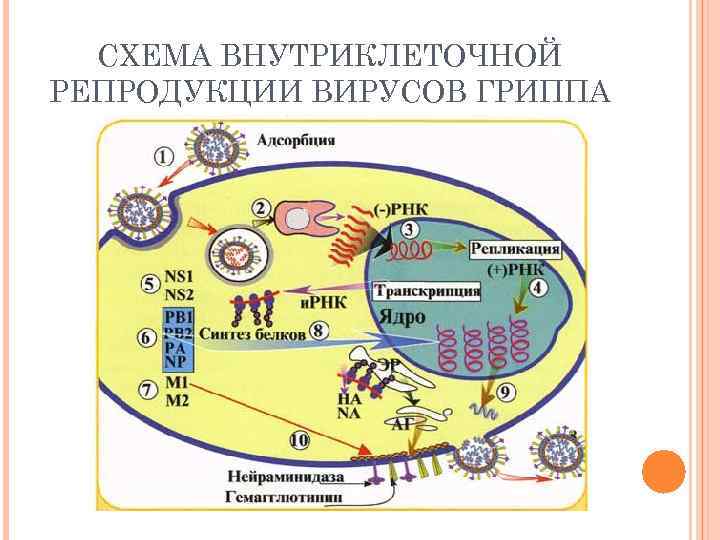 СХЕМА ВНУТРИКЛЕТОЧНОЙ РЕПРОДУКЦИИ ВИРУСОВ ГРИППА
СХЕМА ВНУТРИКЛЕТОЧНОЙ РЕПРОДУКЦИИ ВИРУСОВ ГРИППА
 АНТИГЕННАЯ СТРУКТУРА ВИРУСОВ ГРИППА Внутренние антигены (NP-, M-белки). Типоспецифические белки. Определяют в РСК. Антитела к внутренним антигенам не оказывают защитного действия при гриппе. Поверхностные антигены (гемагглютинин, нейраминидаза). Гемагглютинин обладает способность агглютинировать эритроциты. Определяют в РТГА, РН, ИФА. H и N – протективные антигены. Антитела к ним оказывают защитное действие при гриппе.
АНТИГЕННАЯ СТРУКТУРА ВИРУСОВ ГРИППА Внутренние антигены (NP-, M-белки). Типоспецифические белки. Определяют в РСК. Антитела к внутренним антигенам не оказывают защитного действия при гриппе. Поверхностные антигены (гемагглютинин, нейраминидаза). Гемагглютинин обладает способность агглютинировать эритроциты. Определяют в РТГА, РН, ИФА. H и N – протективные антигены. Антитела к ним оказывают защитное действие при гриппе.
 АНТИГЕННАЯ ИЗМЕНЧИВОСТЬ ПОВЕРХНОСТНЫХ АНТИГЕНОВ ВИРУСА ГРИППА А Изменение структуры Н-, N-антигенов вируса гриппа А происходят постоянно независимо друг от друга. Антигенный дрейф. Обусловлен генетически детерминированными точечными мутациями в сайтах генома с информацией о структуре Н и N. За счет этих мутаций в дочерних вирусных частицах структура Н и N изменяется на 1 - 2 аминокислоты. Эти изменения не выходят за пределы подтипа. Антитела к этому подтипу реагируют с новыми вирионами. Через 2 -3 года поверхностные антигены циркулирующего подтипа изменяются на столько, что выработанные ранее антитела лишь частично защищают от новой инфекции. Начинается эпидемия гриппа.
АНТИГЕННАЯ ИЗМЕНЧИВОСТЬ ПОВЕРХНОСТНЫХ АНТИГЕНОВ ВИРУСА ГРИППА А Изменение структуры Н-, N-антигенов вируса гриппа А происходят постоянно независимо друг от друга. Антигенный дрейф. Обусловлен генетически детерминированными точечными мутациями в сайтах генома с информацией о структуре Н и N. За счет этих мутаций в дочерних вирусных частицах структура Н и N изменяется на 1 - 2 аминокислоты. Эти изменения не выходят за пределы подтипа. Антитела к этому подтипу реагируют с новыми вирионами. Через 2 -3 года поверхностные антигены циркулирующего подтипа изменяются на столько, что выработанные ранее антитела лишь частично защищают от новой инфекции. Начинается эпидемия гриппа.
 АНТИГЕННАЯ ИЗМЕНЧИВОСТЬ ПОВЕРХНОСТНЫХ АНТИГЕНОВ ВИРУСА ГРИППА А (ПРОДОЛЖЕНИЕ) Антигенный шифт – обусловлен полной заменой гена, кодирующего синтез Н или N. Это происходит при одновременном заражении одной клетки двумя разными подтипами вируса. При их репродукции возможна рекомбинация двух геномов с образованием нового подтипа. По мнению большинства исследователей, шифт происходит при одновременном заражении вирусом человека и вирусом животного или птицы. Подтип, образовавшийся в результате шифта, вызывает пандемию.
АНТИГЕННАЯ ИЗМЕНЧИВОСТЬ ПОВЕРХНОСТНЫХ АНТИГЕНОВ ВИРУСА ГРИППА А (ПРОДОЛЖЕНИЕ) Антигенный шифт – обусловлен полной заменой гена, кодирующего синтез Н или N. Это происходит при одновременном заражении одной клетки двумя разными подтипами вируса. При их репродукции возможна рекомбинация двух геномов с образованием нового подтипа. По мнению большинства исследователей, шифт происходит при одновременном заражении вирусом человека и вирусом животного или птицы. Подтип, образовавшийся в результате шифта, вызывает пандемию.
 АНТИГЕННАЯ СТРУКТУРА И ПАТОГЕННОСТЬ СЕРОТИПОВ А, В, С Вирус гриппа А: 15 типов Н и 9 типов N. Вирус поражает человека, животных и птиц. У человека выделяют вирус А с антигенными вариантами Н 1, Н 2, Н 3 и N 1, N 2. Вирус гриппа В: 5 подтипов по комбинации H и N. Поражает в основном человека, иногда – животных. Вирус гриппа С: не имеет N, на подтипы не делится. Вызывает заболевание только у человека, встречается редко.
АНТИГЕННАЯ СТРУКТУРА И ПАТОГЕННОСТЬ СЕРОТИПОВ А, В, С Вирус гриппа А: 15 типов Н и 9 типов N. Вирус поражает человека, животных и птиц. У человека выделяют вирус А с антигенными вариантами Н 1, Н 2, Н 3 и N 1, N 2. Вирус гриппа В: 5 подтипов по комбинации H и N. Поражает в основном человека, иногда – животных. Вирус гриппа С: не имеет N, на подтипы не делится. Вызывает заболевание только у человека, встречается редко.
 РЕЗИСТЕНТНОСТЬ Инактивируется при нагревании до 60 градусов. Чувствителен к стандартным дезинфектантнам, растворителям жира, УФоблучению. При низких температурах сохраняется несколько недель.
РЕЗИСТЕНТНОСТЬ Инактивируется при нагревании до 60 градусов. Чувствителен к стандартным дезинфектантнам, растворителям жира, УФоблучению. При низких температурах сохраняется несколько недель.
 ЭПИДЕМИОЛОГИЯ ГРИППА v v Грипп – острое инфекционное вирусное заболевание человека, характеризующееся поражением респираторного тракта, лихорадкой, общей интоксикацией, нарушением деятельности ССС и НС. Грипп - антропонозное высококонтактное заболевание, основной механизм передачи – аэрогенный, основные пути передачи – воздушно-капельный (при кашле, чихании, разговоре), контактный. Эпидемии гриппа А повторяются каждые 2 -3 года, гриппа В – через 4 -6 лет. Наиболее тяжелые пандемии в истории человечества: 1918 -1920 гг. Пандемия вируса А (Н 1 N 1) «испанка» . Погибло более 20 млн. человек. 1957 -1959 гг. Пандемия вируса А (Н 2 N 2) «сингапурский вирус» . Переболело около 2 млрд. человек. 1968 -1970 гг. Пандемия вируса А (Н 3 N 2) «гонконгский вирус» . Переболело около 1 млрд. человек. 2009 – по настоящее время. Пандемия вируса А (Н 1 N 1) «свиной вирус» .
ЭПИДЕМИОЛОГИЯ ГРИППА v v Грипп – острое инфекционное вирусное заболевание человека, характеризующееся поражением респираторного тракта, лихорадкой, общей интоксикацией, нарушением деятельности ССС и НС. Грипп - антропонозное высококонтактное заболевание, основной механизм передачи – аэрогенный, основные пути передачи – воздушно-капельный (при кашле, чихании, разговоре), контактный. Эпидемии гриппа А повторяются каждые 2 -3 года, гриппа В – через 4 -6 лет. Наиболее тяжелые пандемии в истории человечества: 1918 -1920 гг. Пандемия вируса А (Н 1 N 1) «испанка» . Погибло более 20 млн. человек. 1957 -1959 гг. Пандемия вируса А (Н 2 N 2) «сингапурский вирус» . Переболело около 2 млрд. человек. 1968 -1970 гг. Пандемия вируса А (Н 3 N 2) «гонконгский вирус» . Переболело около 1 млрд. человек. 2009 – по настоящее время. Пандемия вируса А (Н 1 N 1) «свиной вирус» .
 ЭПИДЕМИОЛОГИЯ ГРИППА Природный резервуар и источник вирусов гриппа А – дикие водоплавающие птицы. У птиц вирус не вызывает летального исхода. От водоплавающих птиц заражаются другие птицы и животные. До 1997 г. Человек не заражался напрямую от птиц. Сначала вирус А адаптировался в организме промежуточного хозяина – свиней, а от них попадал в организм человека. В 1997 г. В Гонконге умер 3 -летний мальчик, заразившийся вирусом птичьего гриппа Н 5 N 1. в 1997 г. В мире было выделено 18 штаммов вируса А (Н 5 N 1). С тех пор этот вирус регулярно выделяют в разных странах. В 2003 г. В Нидерландах была вспышка гриппа А Н 7 N 7. Этот вирус вызвал вспышку конъюнктивита у 80 человек. В 2009 г. Началась пандемия вируса А/Калифорния/04/2009/Н 1 N 1. Он содержит генетический материал вирусов свиней, птиц, людей. Ранее он не циркулировал среди людей и свиней. Генетический анализ показал, что этот вирус является результатом шифта.
ЭПИДЕМИОЛОГИЯ ГРИППА Природный резервуар и источник вирусов гриппа А – дикие водоплавающие птицы. У птиц вирус не вызывает летального исхода. От водоплавающих птиц заражаются другие птицы и животные. До 1997 г. Человек не заражался напрямую от птиц. Сначала вирус А адаптировался в организме промежуточного хозяина – свиней, а от них попадал в организм человека. В 1997 г. В Гонконге умер 3 -летний мальчик, заразившийся вирусом птичьего гриппа Н 5 N 1. в 1997 г. В мире было выделено 18 штаммов вируса А (Н 5 N 1). С тех пор этот вирус регулярно выделяют в разных странах. В 2003 г. В Нидерландах была вспышка гриппа А Н 7 N 7. Этот вирус вызвал вспышку конъюнктивита у 80 человек. В 2009 г. Началась пандемия вируса А/Калифорния/04/2009/Н 1 N 1. Он содержит генетический материал вирусов свиней, птиц, людей. Ранее он не циркулировал среди людей и свиней. Генетический анализ показал, что этот вирус является результатом шифта.
 ПАТОГЕНЕЗ 1. 2. 3. 4. 5. 6. Входные ворота инфекции чаще ВДП, но вирус может проникнуть и сразу в альвеолы (свиной вирус А/Н 1 N 1. во втором случае развивается первичная острая пневмония, дающая до 40% летальных исходов. Первичная репродукция вируса происходит в эпителиальных клетках респираторного тракта. Развивается воспаление, отек, набухание базальной мембраны. Погибают реснитчатые и бокаловидные клетки ВДП. Происходит их десквамация. Через поврежденные эпителиальные баръеры вирус проникает в кровоток и вызывает виремию. Продукты распада клеток всасываются в кровь и оказывают токсическое и сенсибилизирующее действие на организм. Тяжелой формой этого дейсивия является респираторный дистресс-синдром: гиперпродукция цитокинов и хемокинов вызывает воспалительные реакции. Вирус гриппа активирует систему протеолиза. В результате повреждается эндотелий сосудов, повышается их проницаемость развиваются геморрагии и расстройства микроциркуляции. Мерцательный эпителий лишается защитного баръера и в нем развивается вторичная бактериальная инфекция. На фоне транзиторного вторичного иммунодефицита это приводит к вторичной бактериальной пневмонии. Смертность от этой пневмонии варьирует от 7 до 24%.
ПАТОГЕНЕЗ 1. 2. 3. 4. 5. 6. Входные ворота инфекции чаще ВДП, но вирус может проникнуть и сразу в альвеолы (свиной вирус А/Н 1 N 1. во втором случае развивается первичная острая пневмония, дающая до 40% летальных исходов. Первичная репродукция вируса происходит в эпителиальных клетках респираторного тракта. Развивается воспаление, отек, набухание базальной мембраны. Погибают реснитчатые и бокаловидные клетки ВДП. Происходит их десквамация. Через поврежденные эпителиальные баръеры вирус проникает в кровоток и вызывает виремию. Продукты распада клеток всасываются в кровь и оказывают токсическое и сенсибилизирующее действие на организм. Тяжелой формой этого дейсивия является респираторный дистресс-синдром: гиперпродукция цитокинов и хемокинов вызывает воспалительные реакции. Вирус гриппа активирует систему протеолиза. В результате повреждается эндотелий сосудов, повышается их проницаемость развиваются геморрагии и расстройства микроциркуляции. Мерцательный эпителий лишается защитного баръера и в нем развивается вторичная бактериальная инфекция. На фоне транзиторного вторичного иммунодефицита это приводит к вторичной бактериальной пневмонии. Смертность от этой пневмонии варьирует от 7 до 24%.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГРИППА Инкубационный период 1 -2 дня Начало болезни острое с явлений интоксикации: высокая одноволновая лихорадка с ознобом, суставные и мышечные боли, сильная головная боль. Затем развивается катар ВДП (сухой кашель, боли за грудиной, ринит, риноррея, нарушения фонации). Параллельно развивается геморрагический синдром – кровоизлияния в кожу, серозные и слизистые оболочки, во внутренние органы, повышенная кровоточивость. Период клинических проявлений – 3 -10 дней, реконвалесценция 7 -10 дней. Осложнения: вторичная бактериальная пневмония; нарушение функций ЦНС, ССС, печени, почек; абдоминальный синдром (боли в животе, тошнота, рвота, диарея); геморрагическая пневмония и отек легких.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГРИППА Инкубационный период 1 -2 дня Начало болезни острое с явлений интоксикации: высокая одноволновая лихорадка с ознобом, суставные и мышечные боли, сильная головная боль. Затем развивается катар ВДП (сухой кашель, боли за грудиной, ринит, риноррея, нарушения фонации). Параллельно развивается геморрагический синдром – кровоизлияния в кожу, серозные и слизистые оболочки, во внутренние органы, повышенная кровоточивость. Период клинических проявлений – 3 -10 дней, реконвалесценция 7 -10 дней. Осложнения: вторичная бактериальная пневмония; нарушение функций ЦНС, ССС, печени, почек; абдоминальный синдром (боли в животе, тошнота, рвота, диарея); геморрагическая пневмония и отек легких.
 ИММУНИТЕТ ПРИ ГРИППЕ С первых дней инфицированные клетки начинают вырабатывать альфа-интерфероны, подавляющие внутриклеточную репродукцию вирусов на стадии синтеза белков. На 7 -8 день синтезируются штаммоспецифические антигенагглютинины. Их концентрация достигает максимума через 2 -3 недели. Эти антитела сохраняются несколько лет. В период реконвалесценции активируется NK-клетки и специфические цитотоксические лимфоциты. Постинфекционный иммунитет продолжительный, напряженный, но типо- , подтипо- и вариантоспецифичен.
ИММУНИТЕТ ПРИ ГРИППЕ С первых дней инфицированные клетки начинают вырабатывать альфа-интерфероны, подавляющие внутриклеточную репродукцию вирусов на стадии синтеза белков. На 7 -8 день синтезируются штаммоспецифические антигенагглютинины. Их концентрация достигает максимума через 2 -3 недели. Эти антитела сохраняются несколько лет. В период реконвалесценции активируется NK-клетки и специфические цитотоксические лимфоциты. Постинфекционный иммунитет продолжительный, напряженный, но типо- , подтипо- и вариантоспецифичен.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА Материал для исследования: смыв и мазкиотпечатки из носоглотки, мокрота, мазки из зева, кровь, секционный материал. Экспресс-диагностика: обнаружение вирусных антигенов в исследуемом амтериале с помощью прямой и непрямой РИФ и ИФА. Вирусологический метод: выделение вируса в куриных эмбрионах, первичной культуре клеток почек обезьян, перевиваемой культуре клеток почек собак МДСК. Индикация. Иденктификация в РСК, РТГА, ИФА, РН. ПЦР-диагностика. Серологическая диагностика чаще ретроспективная. Парные сыворотки берут с интервалом в 10 -14 дней, применяют РТГА, РСК, ИФА, РН. Положительный диагноз при 4 кратном увеличении титра антител.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА Материал для исследования: смыв и мазкиотпечатки из носоглотки, мокрота, мазки из зева, кровь, секционный материал. Экспресс-диагностика: обнаружение вирусных антигенов в исследуемом амтериале с помощью прямой и непрямой РИФ и ИФА. Вирусологический метод: выделение вируса в куриных эмбрионах, первичной культуре клеток почек обезьян, перевиваемой культуре клеток почек собак МДСК. Индикация. Иденктификация в РСК, РТГА, ИФА, РН. ПЦР-диагностика. Серологическая диагностика чаще ретроспективная. Парные сыворотки берут с интервалом в 10 -14 дней, применяют РТГА, РСК, ИФА, РН. Положительный диагноз при 4 кратном увеличении титра антител.
 ЭТИОТРОПНАЯ ТЕРАПИЯ ГРИППА Амантадин, ремантадин эффективны только в отношении вируса А (блокирует ионные каналы белка М 2) назначают в первые 48 ч инфекции. Применяют у взрослых, максимальная суточная доза амантадина 50 мг, ремантадина – 100 мг. Озельтамивира фосфат (Тамифлю) – ингибитор нейраминидазы у вирусов А и В. Назначают взрослым и подросткам старше 13 лет по 75 мг 2 раза в сутки в течение 5 дней. Индукторы синтеза интерферона: арбидол, амиксин, циклоферон, лавомакс, протефлазид, кагоцел и др.
ЭТИОТРОПНАЯ ТЕРАПИЯ ГРИППА Амантадин, ремантадин эффективны только в отношении вируса А (блокирует ионные каналы белка М 2) назначают в первые 48 ч инфекции. Применяют у взрослых, максимальная суточная доза амантадина 50 мг, ремантадина – 100 мг. Озельтамивира фосфат (Тамифлю) – ингибитор нейраминидазы у вирусов А и В. Назначают взрослым и подросткам старше 13 лет по 75 мг 2 раза в сутки в течение 5 дней. Индукторы синтеза интерферона: арбидол, амиксин, циклоферон, лавомакс, протефлазид, кагоцел и др.
 СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ГРИППА Плановая вакцинация перед началом эпидемического сезона (октябрь, ноябрь). Вакцины должны быть приготовлены на основе прогностически актуальных в данный эпидсезон штаммов. На сегодня в Украине зарегистрированы следующие вакцины: Инфлювак (Нидерланды), Флюарикс (Бельгия), Ваксигрипп (Франция), Инфлексал В (Швейцария), Гриппол (Россия). Профилактический прием ремантадина, тамифлю, индукторов синтеза интеферонов. Интраназальное применение альфаинтерферонов.
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ГРИППА Плановая вакцинация перед началом эпидемического сезона (октябрь, ноябрь). Вакцины должны быть приготовлены на основе прогностически актуальных в данный эпидсезон штаммов. На сегодня в Украине зарегистрированы следующие вакцины: Инфлювак (Нидерланды), Флюарикс (Бельгия), Ваксигрипп (Франция), Инфлексал В (Швейцария), Гриппол (Россия). Профилактический прием ремантадина, тамифлю, индукторов синтеза интеферонов. Интраназальное применение альфаинтерферонов.
 ТАКСОНОМИЯ ПАРАМИКСОВИРУСОВ Семейство Paramyxoviridae: 2 подсемейства Paramyxovirinae, Pneumovirinae. Подсемейство Paramyxovirinae: Род Morbillivirus: вирус кори Род Respirovirus: вирусы парагриппа человека -1, -3, вирус Сендай Род Rubulavirus: вирус парагриппа человека-2, -4 а, -4 b Подсемейство Pneumovirinae: Род Pneumovirus: РС вирус Род Metapneumovirus
ТАКСОНОМИЯ ПАРАМИКСОВИРУСОВ Семейство Paramyxoviridae: 2 подсемейства Paramyxovirinae, Pneumovirinae. Подсемейство Paramyxovirinae: Род Morbillivirus: вирус кори Род Respirovirus: вирусы парагриппа человека -1, -3, вирус Сендай Род Rubulavirus: вирус парагриппа человека-2, -4 а, -4 b Подсемейство Pneumovirinae: Род Pneumovirus: РС вирус Род Metapneumovirus
 СТРОЕНИЕ ПАРАМИКСОВИРУСОВ
СТРОЕНИЕ ПАРАМИКСОВИРУСОВ
 РЕПРОДУКЦИЯ ПАРАМИКСОВИРУСОВ
РЕПРОДУКЦИЯ ПАРАМИКСОВИРУСОВ
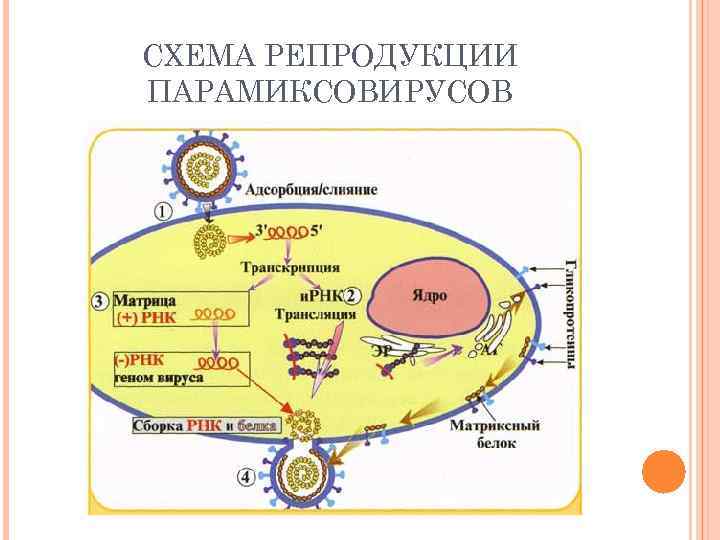 СХЕМА РЕПРОДУКЦИИ ПАРАМИКСОВИРУСОВ
СХЕМА РЕПРОДУКЦИИ ПАРАМИКСОВИРУСОВ
 АНТИГЕННАЯ СТРУКТУРА ВИРУСОВ ПАРАГРИППА Поверхностные антигены – гликопротеиновые шипы (прикрепительный белок гемагглютининнейраминидаза HN), F белок. Внутренние антигены – нуклеокапсид (нуклеопротеин NP, полимераза фосфопротеин P, большой L белок). 4 серотипа вирусов парагриппа (по антигенам вирусных белков HN, NP, F. ВПГЧ-1, -2, -3 имеют общие антигены с вирусами эпидемического паротита. ВПГЧ-1, -2 агглютинируют эритроциты животных разных видов и птиц. ВПГЧ-3 не агглютинируют эритроциты кур. ВПГЧ-4 агглютинируют только эритроциты морской свинки.
АНТИГЕННАЯ СТРУКТУРА ВИРУСОВ ПАРАГРИППА Поверхностные антигены – гликопротеиновые шипы (прикрепительный белок гемагглютининнейраминидаза HN), F белок. Внутренние антигены – нуклеокапсид (нуклеопротеин NP, полимераза фосфопротеин P, большой L белок). 4 серотипа вирусов парагриппа (по антигенам вирусных белков HN, NP, F. ВПГЧ-1, -2, -3 имеют общие антигены с вирусами эпидемического паротита. ВПГЧ-1, -2 агглютинируют эритроциты животных разных видов и птиц. ВПГЧ-3 не агглютинируют эритроциты кур. ВПГЧ-4 агглютинируют только эритроциты морской свинки.
 ЭПИДЕМИОЛОГИЯ Источник парагриппа – больные люди Заражение - через дыхательный тракт Пути передачи: воздушно-капельный, контактно-бытовой
ЭПИДЕМИОЛОГИЯ Источник парагриппа – больные люди Заражение - через дыхательный тракт Пути передачи: воздушно-капельный, контактно-бытовой
 ПАТОГЕНЕЗ ПАРАГРИППА 1. 2. 3. 4. Входные ворота инфекции: ВДП. ВПГЧ адсорбируются на клетках слизистой оболочки ВДП, внедряются в них и размножаются с последующей гибелью клеток. Патологический процесс распространяется в нижние отделы респираторного тракта. ВПГЧ -1, -2 чаще вызывают круп (острый ляринготрахеобронхит) у детей. ВПГЧ-3 – очаговую пневмонию. После первичной репродукции вируса наблюдается вирусемия. Продукты распада погибших клеток и вирусов вызывают интоксикацию. Вторичная бактериальная инфекция.
ПАТОГЕНЕЗ ПАРАГРИППА 1. 2. 3. 4. Входные ворота инфекции: ВДП. ВПГЧ адсорбируются на клетках слизистой оболочки ВДП, внедряются в них и размножаются с последующей гибелью клеток. Патологический процесс распространяется в нижние отделы респираторного тракта. ВПГЧ -1, -2 чаще вызывают круп (острый ляринготрахеобронхит) у детей. ВПГЧ-3 – очаговую пневмонию. После первичной репродукции вируса наблюдается вирусемия. Продукты распада погибших клеток и вирусов вызывают интоксикацию. Вторичная бактериальная инфекция.
 КЛИНИКА ЗАБОЛЕВАНИЙ, ВЫЗЫВАЕМЫХ ВПГЧ Инкубационный период 3 -6 дней Повышается температура, появляется насморк, боль в горле, кашель, явления лярингита При тяжелых формах инфекции ВПГЧ у детей развивается круп и пневмонии Иммунитет. Постинфекционный иммунитет непрочный, непродолжительный, типоспецифичный.
КЛИНИКА ЗАБОЛЕВАНИЙ, ВЫЗЫВАЕМЫХ ВПГЧ Инкубационный период 3 -6 дней Повышается температура, появляется насморк, боль в горле, кашель, явления лярингита При тяжелых формах инфекции ВПГЧ у детей развивается круп и пневмонии Иммунитет. Постинфекционный иммунитет непрочный, непродолжительный, типоспецифичный.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА ПАРАГРИППА Материал для исследования: слизь или смывы из дыхательных путей, мокрота Экспресс-диагностика: непрямая РИФ, РТГА Вирусологический метод: заражение первичных культур клеток. Индикация по гемадсорбции, РГА, ЦПД. Идентификация с помощью РТГА, РСК, РН. Серологическая диагностика (ретроспективная): обнаружение антител в парных сыворотках, в РТГА, РСК, РН, РИФ.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ПАРАГРИППА Материал для исследования: слизь или смывы из дыхательных путей, мокрота Экспресс-диагностика: непрямая РИФ, РТГА Вирусологический метод: заражение первичных культур клеток. Индикация по гемадсорбции, РГА, ЦПД. Идентификация с помощью РТГА, РСК, РН. Серологическая диагностика (ретроспективная): обнаружение антител в парных сыворотках, в РТГА, РСК, РН, РИФ.
 ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ПАРАГРИППА Этиотропная терапия : индукторы интерферона. Профилактика: неспецифическая.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ПАРАГРИППА Этиотропная терапия : индукторы интерферона. Профилактика: неспецифическая.
 АНТИГЕНЫ ВИРУСА ПАРОТИТА Внутренний антиген: NP белок Наружные антигены: шипы (HN и F гликопротеины) Вирус имеет 1 серотип.
АНТИГЕНЫ ВИРУСА ПАРОТИТА Внутренний антиген: NP белок Наружные антигены: шипы (HN и F гликопротеины) Вирус имеет 1 серотип.
 ЭПИДЕМИОЛОГИЯ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Эпидемический паротит – антропонозная инфекция. Источник – больные люди. Возбудитель передается воздушно-капельным путем и через загрязненные слюной предметы. Наиболее восприимчивые дети от 5 до 15 лет. Могут болеть взрослые.
ЭПИДЕМИОЛОГИЯ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Эпидемический паротит – антропонозная инфекция. Источник – больные люди. Возбудитель передается воздушно-капельным путем и через загрязненные слюной предметы. Наиболее восприимчивые дети от 5 до 15 лет. Могут болеть взрослые.
 ПАТОГЕНЕЗ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Входные ворота инфекции – ВДП. Вирус размножается в эпителии слизистых ВДП и в околоушных слюнных железах. Вирусемия. Вирус разносится по организму, вызывая воспаление яичек, поджелудочной и щитовидной желез, иногда мозговых оболочек и других органов.
ПАТОГЕНЕЗ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Входные ворота инфекции – ВДП. Вирус размножается в эпителии слизистых ВДП и в околоушных слюнных железах. Вирусемия. Вирус разносится по организму, вызывая воспаление яичек, поджелудочной и щитовидной желез, иногда мозговых оболочек и других органов.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Инкубационный период 14 -21 день. Болезнь начинается с повышения температуры, головной боли, недомогания, воспаления 1 или обеих околоушных желез. Могут воспаляться и другие слюнные железы. Болезнь продолжается около недели Осложнения: орхит (приводит к бесплодию), менингит, менингоэнцефалит, панкреатит
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЭПИДЕМИЧЕСКОГО ПАРОТИТА Инкубационный период 14 -21 день. Болезнь начинается с повышения температуры, головной боли, недомогания, воспаления 1 или обеих околоушных желез. Могут воспаляться и другие слюнные железы. Болезнь продолжается около недели Осложнения: орхит (приводит к бесплодию), менингит, менингоэнцефалит, панкреатит
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА ЭПИДЕМИЧЕСКОГО ПАРОТИТА Материал для исследования: слюна, моча, сыворотка крови Вирусологическое исследование: Заражение культуры клеток куриных фибробластов или куриного эмбриона. Идентификация вируса с помощью РТГА, РИФ, РН, РСК. Серологические исследования: обнаружение специфических антител в парных сыворотках с помощью ИФА, РСК, РТГА.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ЭПИДЕМИЧЕСКОГО ПАРОТИТА Материал для исследования: слюна, моча, сыворотка крови Вирусологическое исследование: Заражение культуры клеток куриных фибробластов или куриного эмбриона. Идентификация вируса с помощью РТГА, РИФ, РН, РСК. Серологические исследования: обнаружение специфических антител в парных сыворотках с помощью ИФА, РСК, РТГА.
 ЭТИОТРОПНОЕ ЛЕЧЕНИЕ И СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ЭПИДЕМИЧЕСКОГО ПАРОТИТА Этиотропная терапия: специфический иммуноглобулин Специфическая профилактика: живая вакцина детям старше 1 года.
ЭТИОТРОПНОЕ ЛЕЧЕНИЕ И СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ЭПИДЕМИЧЕСКОГО ПАРОТИТА Этиотропная терапия: специфический иммуноглобулин Специфическая профилактика: живая вакцина детям старше 1 года.
 АНТИГЕННАЯ СТРУКТУРА ВИРУСА КОРИ Внутренние антигены: NP белок, Б белок. Поверхностные антигены: белки липопротеиновой оболочки – гемагглютинин, белок слияния F, гемолизин. Нейраминидаза отсутствует.
АНТИГЕННАЯ СТРУКТУРА ВИРУСА КОРИ Внутренние антигены: NP белок, Б белок. Поверхностные антигены: белки липопротеиновой оболочки – гемагглютинин, белок слияния F, гемолизин. Нейраминидаза отсутствует.
 КУЛЬТИВИРОВАНИЕ ВИРУСА КОРИ Заражение обезьян, на первичнотрипсинизированных культурах клеток почек обезьян и человека, перевиваемых культурах клеток He. La и Vero. Характерно образование симпластов.
КУЛЬТИВИРОВАНИЕ ВИРУСА КОРИ Заражение обезьян, на первичнотрипсинизированных культурах клеток почек обезьян и человека, перевиваемых культурах клеток He. La и Vero. Характерно образование симпластов.
 ЭПИДЕМИОЛОГИЯ КОРИ Антропонозная инфекция. Источник инфекции – больной человек. Основные пути инфицирования – воздушнокапельный и контактный. Наибольшая заражаемость происходит в продромальном периоде и в первый день появления сыпи. Через 5 дней после появления сыпи больной не заразен.
ЭПИДЕМИОЛОГИЯ КОРИ Антропонозная инфекция. Источник инфекции – больной человек. Основные пути инфицирования – воздушнокапельный и контактный. Наибольшая заражаемость происходит в продромальном периоде и в первый день появления сыпи. Через 5 дней после появления сыпи больной не заразен.
 ПАТОГЕНЕЗ КОРИ Возбудитель проникает через слизистые оболочки ВДП и глаз. Первичная репродукция в подслизистых оболочках и в лимфоузлах. После репродукции – фаза вирусемии. Вирус поражает эндотелий кровеносных капелляров, обусловливая появление сыпи. Развивается отек и некротические изменения тканей. Вирус подавляет активность Т-лимфоцитов и иммунные реакции, индуцирует развитие ГЗТ.
ПАТОГЕНЕЗ КОРИ Возбудитель проникает через слизистые оболочки ВДП и глаз. Первичная репродукция в подслизистых оболочках и в лимфоузлах. После репродукции – фаза вирусемии. Вирус поражает эндотелий кровеносных капелляров, обусловливая появление сыпи. Развивается отек и некротические изменения тканей. Вирус подавляет активность Т-лимфоцитов и иммунные реакции, индуцирует развитие ГЗТ.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ КОРИ Инкубационный период 8 -15 дней. В первые 2 -3 дня – острые респиратоные проявления (ринит, фарингит, конъюнктивит, фотофобия, повышение Т до 39 градусов. На 3 -4 день на слизистых оболочках и коже появляется пятнисто-папулезная сыпь – сначала на лице, затем на туловище и конечностях. За сутки до появления сыпи на слизистой оболчке щек появляются мелкие пятна Филатова-Коплика-Бельского, окруженные красным ореолом. Средняя продолжительность заболевания 7 -9 дней. Осложнения: пневмонии, отиты, энцефалит, подострый склерозирующий панэнцефалит (ПСПЭ). ПСПЭ – медленная вирусная инфекция с летальным исходом. Заболевание развивается в возрасте 2 -30 лет и обусловлено персистецией вируса кори в клетках нейроглии без образования полноценных вирионов. В дефектных вирионах нарушается формирование оболочки, изменяется белок F, отсутствует белок М. в результате репродукции дефектных вирионов происходит гибель нейронов с развитием двигательных и психических нарушений. В крови и ликворе больных обнаруживают антитела в титре 1: 16000, а в клетках мозга – вирусные нуклеокапсиды.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ КОРИ Инкубационный период 8 -15 дней. В первые 2 -3 дня – острые респиратоные проявления (ринит, фарингит, конъюнктивит, фотофобия, повышение Т до 39 градусов. На 3 -4 день на слизистых оболочках и коже появляется пятнисто-папулезная сыпь – сначала на лице, затем на туловище и конечностях. За сутки до появления сыпи на слизистой оболчке щек появляются мелкие пятна Филатова-Коплика-Бельского, окруженные красным ореолом. Средняя продолжительность заболевания 7 -9 дней. Осложнения: пневмонии, отиты, энцефалит, подострый склерозирующий панэнцефалит (ПСПЭ). ПСПЭ – медленная вирусная инфекция с летальным исходом. Заболевание развивается в возрасте 2 -30 лет и обусловлено персистецией вируса кори в клетках нейроглии без образования полноценных вирионов. В дефектных вирионах нарушается формирование оболочки, изменяется белок F, отсутствует белок М. в результате репродукции дефектных вирионов происходит гибель нейронов с развитием двигательных и психических нарушений. В крови и ликворе больных обнаруживают антитела в титре 1: 16000, а в клетках мозга – вирусные нуклеокапсиды.
 ПОСТИНФЕКЦИОННЫЙ ИММУНИТЕТ Иммунитет гуморальный, напряженный, стойкий, пожизненный. Пассивный трансплацентарный иммунитет у новорожденных (Ig. G) до 6 мес до рождения.
ПОСТИНФЕКЦИОННЫЙ ИММУНИТЕТ Иммунитет гуморальный, напряженный, стойкий, пожизненный. Пассивный трансплацентарный иммунитет у новорожденных (Ig. G) до 6 мес до рождения.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА КОРИ Материал для исследования: смывы с носоглотки, соскобы с элементов сыпи, кровь, моча. Экспресс-диагностика: обнаружение вирусных антигенов с помощью ИФА, РИФ. Цитологическое исследование: обнаружение симпластов в клетках в соскобах. Вирусологическое исследование: заражение материалом клеточных культур, идентификация с помощью РИФ, РТГА, РН. Серологическое исследование: реакция нарастания титра антите, определяемая с помощью РТГА, ИФА, РСК.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА КОРИ Материал для исследования: смывы с носоглотки, соскобы с элементов сыпи, кровь, моча. Экспресс-диагностика: обнаружение вирусных антигенов с помощью ИФА, РИФ. Цитологическое исследование: обнаружение симпластов в клетках в соскобах. Вирусологическое исследование: заражение материалом клеточных культур, идентификация с помощью РИФ, РТГА, РН. Серологическое исследование: реакция нарастания титра антите, определяемая с помощью РТГА, ИФА, РСК.
 ЛЕЧЕНИЕ И СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА КОРИ Лечение симптоматическое. Специфическая профилактика: Живая коревая вакцина Л-16 Ассоциированная вакцина против кори, паротита, краснухи. Введение человеческого иммуноглобулина непривитым контактным детям не позднее 7 дня контакта.
ЛЕЧЕНИЕ И СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА КОРИ Лечение симптоматическое. Специфическая профилактика: Живая коревая вакцина Л-16 Ассоциированная вакцина против кори, паротита, краснухи. Введение человеческого иммуноглобулина непривитым контактным детям не позднее 7 дня контакта.
 АНТИГЕННАЯ СТРУКТУРА РЕСПИРАТОРНОСИНЦИТИАЛЬНОГО (РС) ВИРУСА Поверхностные антигены: гликопротеиновые шипы gp. G и gp. F. Выделено 3 серотипа РС вируса.
АНТИГЕННАЯ СТРУКТУРА РЕСПИРАТОРНОСИНЦИТИАЛЬНОГО (РС) ВИРУСА Поверхностные антигены: гликопротеиновые шипы gp. G и gp. F. Выделено 3 серотипа РС вируса.
 ЭПИДЕМИОЛОГИЯ Антропонозное заболевание. Источник инфекции – больной человек и носители. Пути передачи: контактно-бытовой и воздушнокапельный. Вирус наиболее распространен у детей первых 3 лет жизни.
ЭПИДЕМИОЛОГИЯ Антропонозное заболевание. Источник инфекции – больной человек и носители. Пути передачи: контактно-бытовой и воздушнокапельный. Вирус наиболее распространен у детей первых 3 лет жизни.
 ПАТОГЕНЕЗ РС ИНФЕКЦИИ Входные ворота инфекции – ВДП. Вирусы размножаются в эпителии ВДП и быстро распространяются в нижние дыхательные пути. Развиваются вторичные иммунодефициты, сопровождающиеся вторичной бактериальной инфекцией. Образуются иммунные комплексы, приводящие к иммунопатологическим реакциям. Клинические проявления РС инфекции Инкубационный период 3 -5 дней. Сначала появляются признаки ОРВИ, затем – трахеобронхита или пневмонии. Постинфекционный иммунитет непродолжительный ненапряженный.
ПАТОГЕНЕЗ РС ИНФЕКЦИИ Входные ворота инфекции – ВДП. Вирусы размножаются в эпителии ВДП и быстро распространяются в нижние дыхательные пути. Развиваются вторичные иммунодефициты, сопровождающиеся вторичной бактериальной инфекцией. Образуются иммунные комплексы, приводящие к иммунопатологическим реакциям. Клинические проявления РС инфекции Инкубационный период 3 -5 дней. Сначала появляются признаки ОРВИ, затем – трахеобронхита или пневмонии. Постинфекционный иммунитет непродолжительный ненапряженный.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА РС ИНФЕКЦИИ Материал для исследования: отделяемое носоглотки, кровь, секционный материал (ткань легких). Экспресс-диагностика: обнаружение вирусных антигенов с помощью ИФА, РИФ. Вирусологические исследования: заражение перевиваемых культур клеток или первичнотрипсинизированных культур клеток почек обезьян. Индикация – образование синцития. Идентификация – ИФА, РСК, РН. Серологическая диагностика: выявление антител в сыворотке крови с помощью ИФА, РСК. Серологическую диагностику у грудных детей могут затруднять антитела матери.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА РС ИНФЕКЦИИ Материал для исследования: отделяемое носоглотки, кровь, секционный материал (ткань легких). Экспресс-диагностика: обнаружение вирусных антигенов с помощью ИФА, РИФ. Вирусологические исследования: заражение перевиваемых культур клеток или первичнотрипсинизированных культур клеток почек обезьян. Индикация – образование синцития. Идентификация – ИФА, РСК, РН. Серологическая диагностика: выявление антител в сыворотке крови с помощью ИФА, РСК. Серологическую диагностику у грудных детей могут затруднять антитела матери.
 СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И ЭТИОТРОПНАЯ ТЕРАПИЯ отсутствуют
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И ЭТИОТРОПНАЯ ТЕРАПИЯ отсутствуют


