Характеристика липидного обмена Классификация


Характеристика липидного обмена

Классификация липидов • Жирные кислоты • Фосфолипиды • Холестерин • Триглицериды
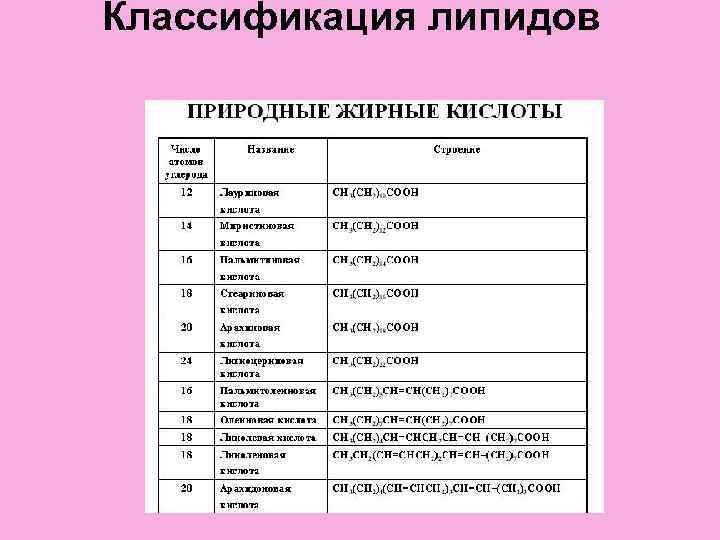
Классификация липидов

Классификация липидов
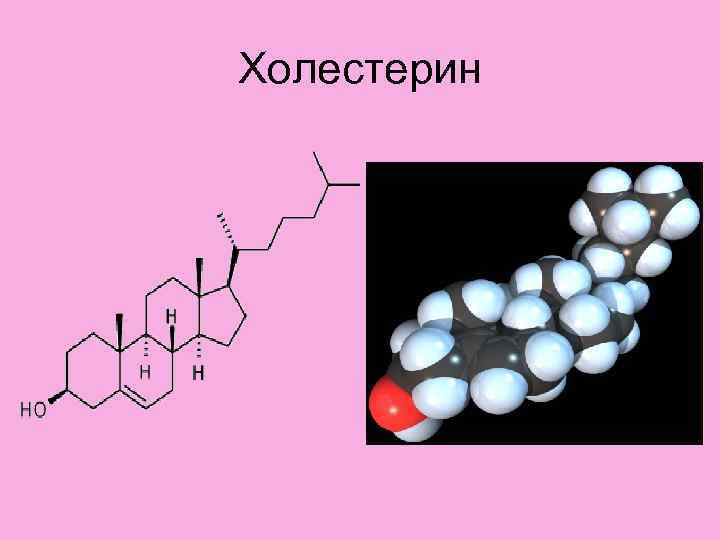
Холестерин

Структура мембраны
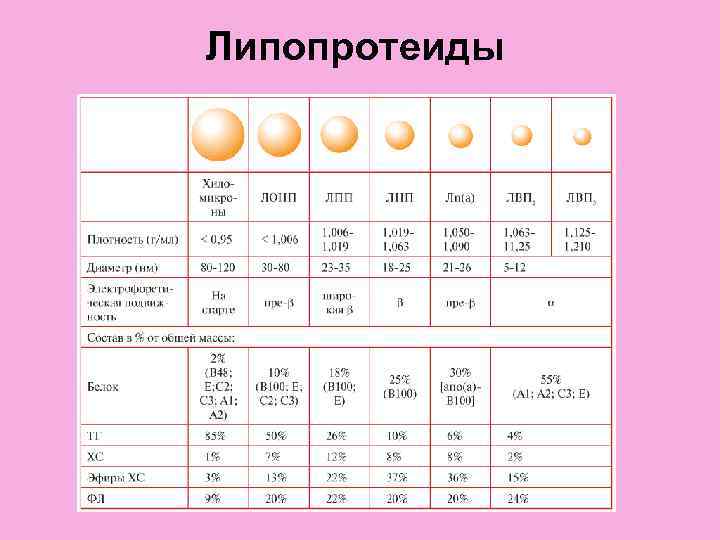
Липопротеиды
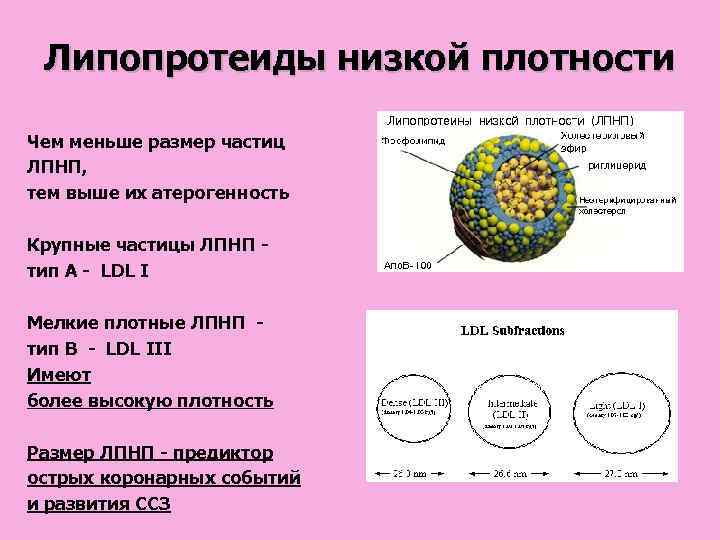
Липопротеиды низкой плотности Чем меньше размер частиц ЛПНП, тем выше их атерогенность Крупные частицы ЛПНП - тип А - LDL I Мелкие плотные ЛПНП - тип В - LDL III Имеют более высокую плотность Размер ЛПНП - предиктор острых коронарных событий и развития ССЗ
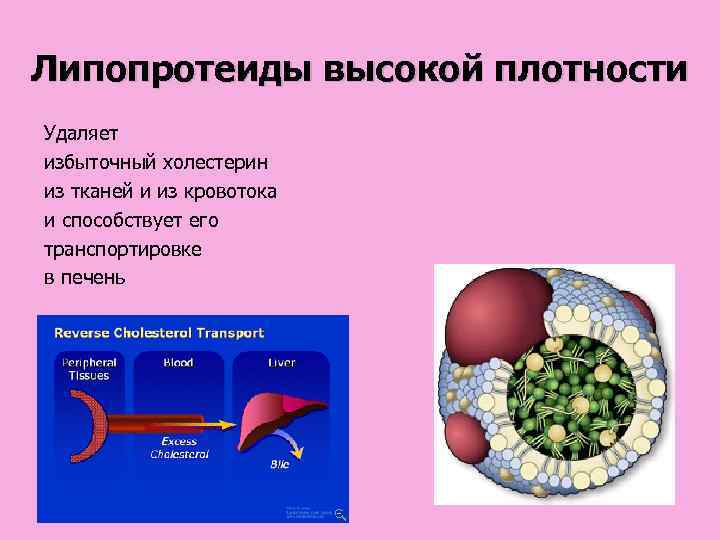
Липопротеиды высокой плотности Удаляет избыточный холестерин из тканей и из кровотока и способствует его транспортировке в печень

Липопротеиды

Типы гиперлипопроидемии • I тип – гиперхиломикронемия • IIа тип – гиперхолестеринемия • IIb тип – гиперхолестеринемия + гипертриглицеридемия • III тип – гиперлипопротеидемия промежуточной плотности • IV тип – гипертриглицеридемия • V тип – ХМ + ЛПОНП

Типы гиперлипопроидемии

ИЗ РЕКОМЕНДАЦИЙ ЭКСПЕРТОВ СЛЕДУЕТ: РАСШИРЕНИЕ ОБЪЕМА ЛИПИДНЫХ ИССЛЕДОВАНИЙ ВНЕДРЕНИЕ НОВЫХ МЕТОДОВ ДЛЯ ДИАГНОСТИКИ НАРУШЕНИЙ ЛИПИДНОГО ОБМЕНА УЛУЧШЕНИЕ ТОЧНОСТИ И ВОСПРОИЗВОДИМОСТИ АНАЛИЗОВ

ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ ПРИЕМЛЕМУЮ ВОСПРОИЗВОДИМОСТЬ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ ЛИПИДОВ НАДЕЖНЫЕ АНАЛИТИЧЕСКИЕ МЕТОДЫ СТАБИЛЬНЫЕ РЕАГЕНТЫ НАДЕЖНОЕ ОБОРУДОВАНИЕ РЕФЕРЕНТНЫЕ МАТЕРИАЛЫ С АТТЕСТОВАННЫМИ ЗНАЧЕНИЯМИ ЛИПИДОВ ДЛЯ ВЛКК КОМПЕТЕНТНЫЙ, ХОРОШО ОБУЧЕННЫЙ ПЕРСОНАЛ n ЕДИНООБРАЗНЫЙ ПОДХОД К СБОРУ, ОБРАБОТКЕ И ХРАНЕНИЮ ОБРАЗЦОВ КРОВИ n НАЛИЧИЕ МЕХАНИЗМОВ ОБНАРУЖЕНИЯ И КОРРЕКЦИИ ЗАТРУДНЕНИЙ, ВОЗНИКАЮЩИХ В РАБОТЕ

Лабораторная диагностика дислипидемий 1. Скрининговые исследования Цель: выявление ДЛП (определение уровня в сыворотке крови ХС; при ГХС анализ ТГ, ХС ЛВП, расчет ХС ЛНП) 2. Диагностические исследования Цель: выявление характера ДЛП, оценка суммарного риска ИБС(первичные-вторичные, фенотипирование ДЛП, определение атерогенности спектра ЛП –ИА, апо В/AI, ЛП (а), фенотип апо Е) 3. Мониторинг терапии Цель: оценка эффективности, диагностика осложнений

• Снижение вариабельности уровня холестерина у одного и того же пациента в значительной мере способствует проведение стандартизации и выполнение программы контроля качества лабораторных исследований. • Стандартизация на лабораторном этапе по программе липидных клиник США при использовании одинаковых анализаторов , единого метода, одних и тех же калибровочных и контрольных материалов позволила добиться коэффициента вариации < 3%.

Необходима стандартизация и на преаналитическом этапе: • положение тела • длительность перетягивания руки жгутом • доставка крови в лабораторию и полготовка пробы к определению холестерина в течении 1 часа. Для достоверного уровня холестерина необходимо по крайней мере 2 определения, особенно при пограничных значениях.

Считают, что при значениях холестерина ниже 4, 78 (185), и выше 6, 59 (255)- повторные измерения не требуются. В соответствии с национальной программой оценки холестерина в США при получении значения холестерина ниже 5, 2 (сейчас 5, 0)-необходимо повторить анализ в течение 2 -х месяцев. Если разница < 0, 8 - взять среднюю величину. Если разница в результатах > 0, 8, провести третий анализ и использовать среднее 3 -х значений.

ХС ЛНП • Доказана связь с ССЗ, обусловленными атеросклерозом, и их осложнениями • Повышение уровня ХС ЛНП на 10% сопровождается увеличением риска ИБС на 20% • Суммарный риск ИБС возрастает при сочетании с другими факторами риска: – низкий уровень ХС ЛВП – курение – артериальная гипертония – сахарный диабет

ХС ЛВП • ЛВП являются антиатерогенными, т. к. сопряжены со снижением риска атеросклероза и связанных с нимс заболеваний • Чем ниже уровень ХС ЛВП, тем выше риск этих заболеваний (низкий уровень ХС ЛВП<35 мг/дл, или 0. 9 ммоль/л) HDL cho • Уровень ХС ЛВП снижен при высоких ТГ • Уровень ХС ЛВП снижен при курении, ожирении, гиподинамии

Триглицериды • Обнаружена связь ГТГ с повышенным риском осложнений ИБС • Эта связь может быть обусловлена: – низким уровнем ХС ЛВП – наличием высокоатерогенных форм ЛНП (мелкие плотные частицы)

Определение ХС ЛОНП и ХС ЛНП в плазме (сыворотке) крови Общий ХС= ХС ЛНП + ХС ЛОНП + ХС ЛВП Расчет ХС ЛОНП : в ммоль/л: ХС ЛОНП = ТГ/2, 2 в мг /дл: ХС ЛОНП = ТГ/5 Расчет ХС ЛНП( формулa Friedwald, 1972)* в ммоль/л: ХС ЛНП=ОХС - ТГ/ 2. 2 -ХС ЛВП в мг/дл: ХС ЛНП=ОХС -ТГ/5 -ХС ЛВП *если уровень ТГ менее 4. 5 ммоль/л или 400 мг/дл

РАСЧЕТНЫЕ ФОРМУЛЫ nоn-HDL Сhol = ХС – ХС ЛПВП ХС ЛПНП = ХС – (ХС ЛПВП +ТГ*/2, 2) *если уровень ТГ не превышает 4, 5 ммоль/л (Формула Фридвальда)

Целевые уровни содержания липидов в крови согласно Европейским рекомендациям по профилактике ССЗ в клинической практике, 2003 г. Показатель Пациенты Пациенты без ИБС и СД: с ИБС или СД ХС < 5 ммоль/л < 4. 5 ммоль/л ХС < 3 ммоль/л < 2. 5 ммоль/л ЛНП Маркёрами увеличения риска смерти от ССЗ являются также: -ХС ЛВП < 1. 0 ммоль/л у мужчин и < 1. 2 ммоль/л у женщин, - ТГ > 1. 7 ммоль/л ON CVD PREVENTION Third joint European societies’ task force on cardiovascular disease prevention in clinical practice, 2003
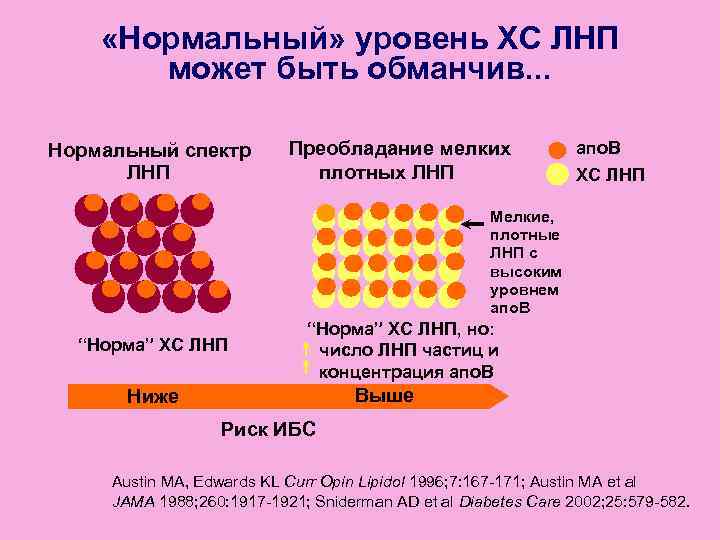
«Нормальный» уровень ХС ЛНП может быть обманчив. . . Нормальный спектр Преобладание мелких апо. B ЛНП плотных ЛНП ХС ЛНП Мелкие, плотные ЛНП с высоким уровнем апо. B “Норма” ХС ЛНП, но: “Норма” ХС ЛНП число ЛНП частиц и концентрация апо. B Ниже Выше Риск ИБС Austin MA, Edwards KL Curr Opin Lipidol 1996; 7: 167 -171; Austin MA et al JAMA 1988; 260: 1917 -1921; Sniderman AD et al Diabetes Care 2002; 25: 579 -582.

Маркеры риска ССЗ: липопротеин (а) • Это ХС-богатый липид-белковый комплекс, содержащий апо-В-100 и апо (а); • По плотности располагается между ЛНП и ЛВП (1, 050 -1, 085 г/мл); • Гетерогенный, состоит из нескольких субфракций, различных по изомерам апо (а); • Синтезируется в печени и в тонкой кишке; • По структуре кринглов (петли, богатые цистеином) апо (а) близок по строению с фибринолитическим ферментом плазминогеном

Атерогенность ЛП (а) • Соединение апо (а) с апо-В-100 приводит к ингибированию связи с апо-В, Е-рецептором клеток, длительной циркуляции в крови, модификациям • Образует комплексы с протеогликанами и гликозаминогликанами с повышенным сродством к скэвинджер-рецепторам макрофагов • Конкуренция с плазминогеном за места связывания на фибрине и ингибирование фибринолиза • Ингибирование активации плазминогена образования плазмина латентного трансформи- рующего фактора роста стимуляция роста ГМК

Аполипопротеины • Важнейшие функции: – Структурный компонент липопротеидной частицы – Активаторы трех основных ферментов, вовлеченных в метаболизм липидов: • Лецитин: холестерин ацилтрансфераза (ЛХАТ) • Липопротеинлипаза (ЛПЛ) • Печеночная триглицеридлипаза (ПТГЛ) – Лиганды, обеспечивающие связывание липопротеидов с рецепторами на поверхности клеток
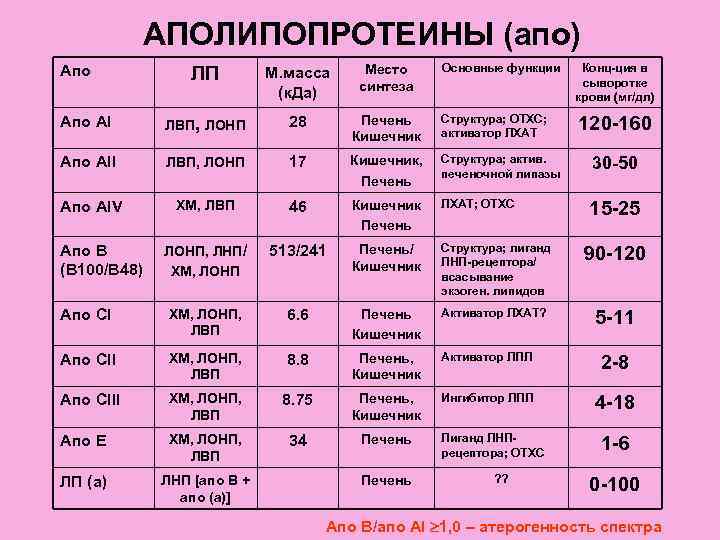
АПОЛИПОПРОТЕИНЫ (апо) Апо Место Основные функции Конц-ция в ЛП М. масса сыворотке (к. Да) синтеза крови (мг/дл) Апо AI 28 Печень Структура; ОТХС; ЛВП, ЛОНП активатор ЛХАТ 120 -160 Кишечник Апо AII ЛВП, ЛОНП 17 Кишечник, Структура; актив. 30 -50 печеночной липазы Печень Апо AIV ХМ, ЛВП 46 Кишечник ЛХАТ; ОТХС 15 -25 Печень Апо B ЛОНП, ЛНП/ 513/241 Печень/ Структура; лиганд ЛНП-рецептора/ 90 -120 (В 100/В 48) ХМ, ЛОНП Кишечник всасывание экзоген. липидов Апо CI ХМ, ЛОНП, 6. 6 Печень Активатор ЛХАТ? 5 -11 ЛВП Кишечник Апо CII ХМ, ЛОНП, 8. 8 Печень, Активатор ЛПЛ 2 -8 ЛВП Кишечник Апо CIII ХМ, ЛОНП, 8. 75 Печень, Ингибитор ЛПЛ 4 -18 ЛВП Кишечник Апо E ХМ, ЛОНП, 34 Печень Лиганд ЛНП- рецептора; ОТХС 1 -6 ЛВП ЛП (а) ЛНП [апо В + Печень ? ? 0 -100 апо (а)] Апо В/апо AI 1, 0 – атерогенность спектра

МЕТОДЫ КОЛИЧЕСТВЕННОГО ОПРЕДЕЛЕНИЯ АПОЛИПОПРОТЕНОВ • Электроиммунный анализ (ИЭФ) - «ракетный» иммуноэлектрофорез • Иммунонефелометрический анализ (ИНА) • Иммунотурбидиметрический анализ (ИТА) • Радиоиммунологический анализ (РИА) • Иммуноферментный анализ (ИФА) • Флуоресцентный иммуноанализ (ФИА) • Радиальная иммунодиффузия (РИД)

Причины низкого уровня ХС ЛВП (гипоальфахолестеринемия) üПовышенный уровень ТГ üИзбыточный вес или ожирение üГиподинамия üКурение üИзбыточное потребление углеводов ( >60% общей калорийности рациона) üСахарный диабет 2 типа üЛекарственные препараты (бета-блокаторы, анаболические стероиды, гормональные) üНаследственные факторы (до 50%)

Причины вторичной ГЛП ГХС ГТГ ü Беременность üСахарный диабет ü Гипотиреоз üОжирение ü Нефротический синдром üПодагра ü Билиарный цирроз. üНефротический синдром Холестаз ü Неврогенная üХроническая почечная анорексия недостаточность ü Прием оральных üГипотиреоз контрацептивов üПрием оральных контрацептивов ü Иммуносупрессанты üЗлоупотребление алкоголем (циклоспорин) üПрием медикаментов (первые ü Кортикостероиды поколения бета-блокаторов и тиазидных диуретиков) Томпсон Г. Р, 1991

Нелипидные биомаркеры, ассоциированные с Метаболическим синдромом 1. Повышенный уровень мелких плотных ЛНП (d ≤ 26 нм) 2. Повышенный уровень hs СРП ≥ 3 мг/л (American Heart Association) или ≥ 2 мг/л (ВНОК 2007) 3. Повышенное отношение апо. В/апо. А 1 4. Гипергомоцистеинемия (≥ 12 мк. М/л) 5. Повышенный уровень фибриногена (>4 г/л) 6. Повышенный ИЛ-6 ≥ 5 пг/мл (Circulation, 2006) 7. Повышенные ИЛ-1 -бета и ФНО-альфа ≥ 2, 0 пг/мл (Circulation, 2006)

«Стандартные» и «Новые» факторы риска ИБС üОсновные независимые факторы риска: - курение - артериальная гипертония - гиперлипидемия (повышены ХС И ХС ЛНП) - гипоальфахолестеринемия (низкий ХС ЛВП) - сахарный диабет - возраст ü Другие (предрасполагающие) факторы риска ü Ожирение: - абдоминальное ожирение - гиподинамия - положительный семейный анамнез по ИБС - этнические характеристики - психо-социальные факторы üУсловные факторы риска: - гипертриглицеридемия (высокие ТГ) - наличие в спектре ЛП мелких плотных частиц ЛНП - повышенный уровень гомоцистеина - повышенный уровень ЛП (а) - протромбогенност (повышенный фибриноген) - наличие маркеров воспаления (СРБ)

Факторы риска атеросклеротических заболеваний Модифицируемые Немодифицируемые – • Курение - • Случаи раннего – • Дислипидемия развития КБС у близких • Повышенный ХС ЛНП родственников (в • Низкий ХС ЛВП возрасте< 55 лет у • Повышенный уровень ТГ мужчин и < 65 лет у – • Артериальная гипертония женщин – • Сахарный диабет - • Возраст 45 лет у – • Ожирение мужчин и 55 лет у – • Диетические факторы женщин – • Тромбогенныефакторы - • Мужской пол – • Низкая физическая активность – • Избыточное потребление алкоголя
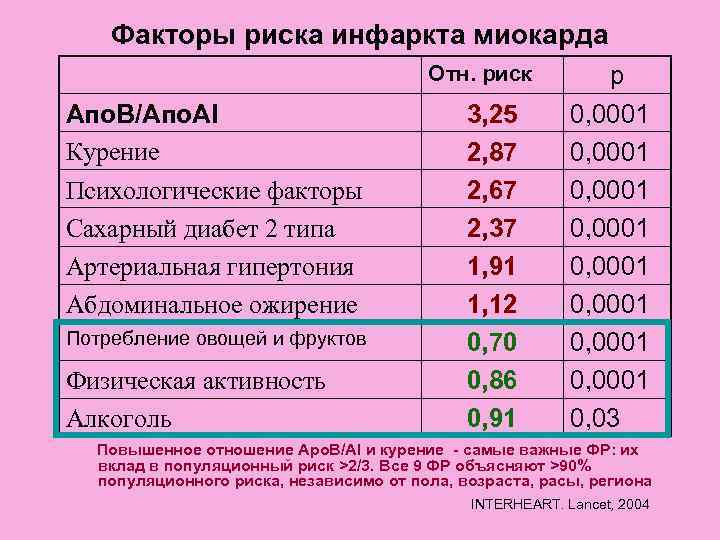
Факторы риска инфаркта миокарда Отн. риск p Апо. В/Апо. АI 3, 25 0, 0001 Курение 2, 87 0, 0001 Психологические факторы 2, 67 0, 0001 Сахарный диабет 2 типа 2, 37 0, 0001 Артериальная гипертония 1, 91 0, 0001 Абдоминальное ожирение 1, 12 0, 0001 Потребление овощей и фруктов 0, 70 0, 0001 Физическая активность 0, 86 0, 0001 Алкоголь 0, 91 0, 03 Повышенное отношение Apo. B/AI и курение - самые важные ФР: их вклад в популяционный риск >2/3. Все 9 ФР объясняют >90% популяционного риска, независимо от пола, возраста, расы, региона INTERHEART. Lancet, 2004
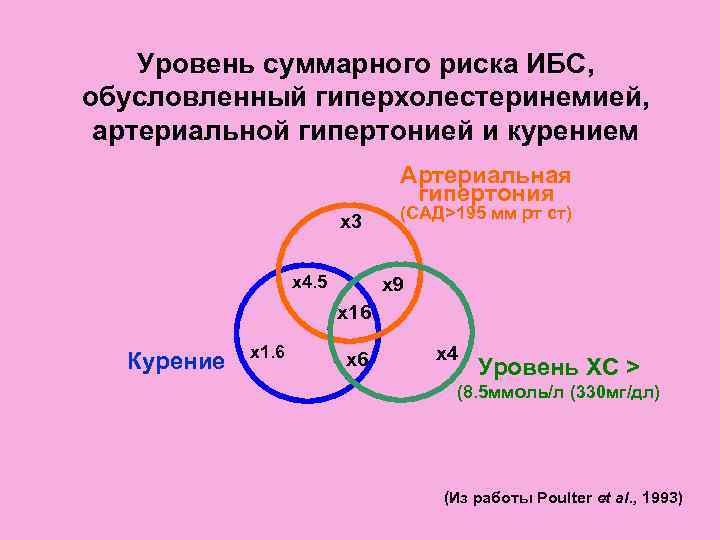
Уровень суммарного риска ИБС, обусловленный гиперхолестеринемией, артериальной гипертонией и курением Артериальная гипертония (САД>195 мм рт ст) x 3 x 4. 5 x 9 x 16 x 1. 6 x 4 Курение x 6 Уровень ХС > (8. 5 ммоль/л (330 мг/дл) (Из работы Poulter et al. , 1993)
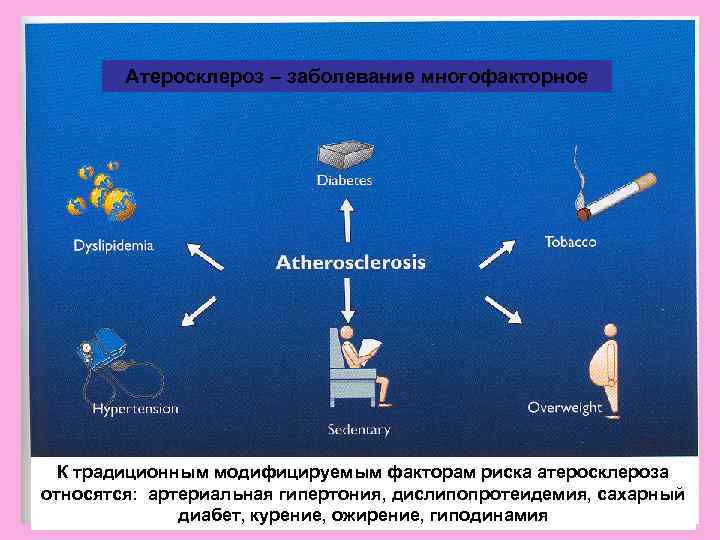
Атеросклероз – заболевание многофакторное К традиционным модифицируемым факторам риска атеросклероза относятся: артериальная гипертония, дислипопротеидемия, сахарный диабет, курение, ожирение, гиподинамия

ДОКЛАД ПО ХС 2001 г. 1. ИЗМЕНЕНЫ ЖЕЛАЕМЫЕ УРОВНИ ДЛЯ ХС ЛПНП, ХС ЛПВП, ТГ 2. ГЛАВНЫЙ ФАКТОР РИСКА ИБС - УРОВЕНЬ ХС ЛПНП, А НЕ ХС И ХС ЛПВП; ВЫДЕЛЕНО 5 УРОВНЕЙ ГРАДАЦИИ ПО ЕГО КОНЦЕНТРАЦИИ 3. ВПЕРВЫЕ ТРИГЛИЦЕРИДЕМИЯ ПРИЗНАНА НЕЗАВИСИМЫМ ФАКТОРОМ РИСКА ИБС. НОРМАЛЬНЫЕ ВЕЛИЧИНЫ СТАЛИ НИЖЕ – 1, 70 ВМЕСТО 2, 26 ММОЛЬ/Л 4. ВВЕДЕН НОВЫЙ ПОКАЗАТЕЛЬ ЛИПИДНОГО ОБМЕНА: non- HDL Chol – ХС, ВХОДЯЩИЙ ВО ВСЕ ФРАКЦИИ ЛП, КРОМЕ ЛПВП; ЭТО ВТОРИЧНЫЙ МАРКЕР РИСКА ИБС, УЧИТЫВАЕМЫЙ ПРИ ОПТИМАЛЬНОМ УРОВНЕ ХС ЛПНП И ВЫСОКОМ УРОВНЕ ТГ

5. ПОВЫШЕНЫ НОРМАЛЬНЫЕ УРОВНИ ХС ЛПВП: 1, 03 ВМЕСТО 0, 90 ммоль/л. УРОВЕНЬ ХС ЛПВП < 1, 03 ммоль/л СВИДЕТЕЛЬСТВУЕТ О ПОВЫШЕННОМ РИСКЕ ИБС, ДАЖЕ ПРИ НОРМАЛЬНОМ УРОВНЕ ОБЩЕГО ХС 6. ВСЕМ ВЗРОСЛЫМ ЛЮДЯМ ПОСЛЕ 20 ЛЕТ СЛЕДУЕТ КАЖДЫЕ 5 ЛЕТ ВЫПОЛНЯТЬ ПОЛНОЕ ИССЛЕДОВАНИЕ ЛИПИДНОГО СПЕКТРА

• В связи с многофакторностью развития атеросклероза и усугублением вероятности развития связанных с ним заболеваний при сочетании нескольких факторов риска, принципиально важна оценка их суммарного риска (коронарного или фатального ССЗ) для выработки тактики профилактики и лечения как коронарной болезни сердца, так и всех ССЗ, обусловленных атеросклерозом.

ИБС – следствие атеросклероза, обусловленное нарушением липидного обмена ГИПЕРЛИПОПРОТЕИНЕМИЯ – основной фактор риска ИБС, характеризующийся повышенным содержанием липидов и ЛП в сыворотке крови

Концепция атерогенеза Атеросклероз – результат нарушения активного транспорта полиненасыщенных жирных кислот, развитие синдрома патологической компенсациии, нарушенного синтеза эйкозаноидов.
Концепция атерогенеза
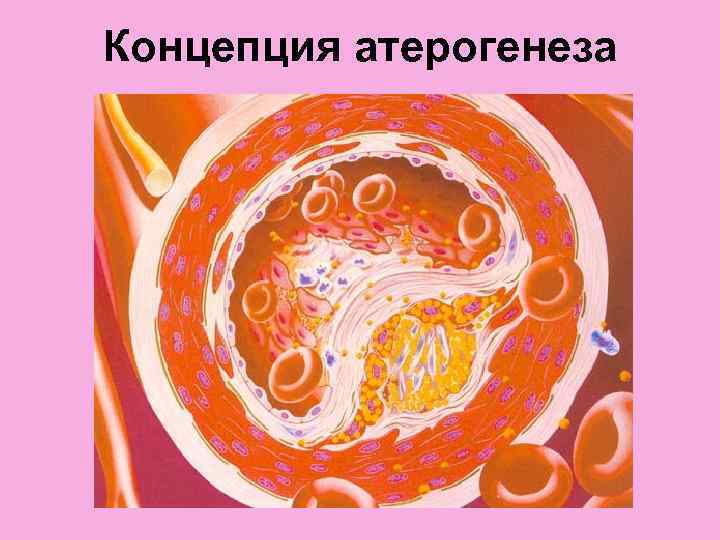
Концепция атерогенеза

При дефиците полиеновых жирных кислот, главным образом Ω-3 жирных кислот доминируют 2 процесса Изменение структуры и Синдром патологической свойств мембран клеток и компенсации, направлен химической структуры на создание биологически активных афизиологичного эйкозаноидов активного транспорта в клетки полиеновых жирных кислот Некроз мезенхимальных клеток запускает СИНДРОМ ВОСПАЛЕНИЯ

При изменение структуры и свойств мембран клеток и химической структуры биологически активных эйкозаноидов и для оценки функции плазматических мембран используют ТЕСТ МИКРОАЛЬБУМИНУРИИ и ТЕСТ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ

Нарушение синеза эйкозаноидов Дефицит полиеновых жирных кислот нарушает метаболизм в клетках рыхлой соединительной ткани. Полиеновые ЖК участвуют в синтезе эйкозаноидов: § простогландинов § простоциклинов § тромбоксана § лейкотриенов

Определение агрегации тромбоцитов Тест, который косвенно отражает дефицит полиеновых ЖК (Ω-3). Агрегация тромбоцитов может быть интегральным тестом оценки эффективности терапии атеросклероза.

Становление компенсаторного транспорта полиеновых ЖК составляет вторую половину патогенеза атеросклероза. Этапы формирования синдрома патологической компенсации: 1. Образование неоантигена 2. Активация клеточной и гуморальной звеньев иммунной системы 3. Синдром воспаления

Пусковым моментом образования неоантигена является формирование модифицированных ЛПНП

Повышенное содержание в крови продуктов перекисного окисления липидов (реакция с тиобарбитуровой кислотой) отражает активность формирования неоантигена.

Иммуннокомпетентные клетки воспринимают модифицированные ЛПНП как неоантиген и активируют гуморальное звено иммунной системы Аутоантитела Лабораторная диагностика второго этапа: Оценка содержания в крови неспецифических иименных комплексов
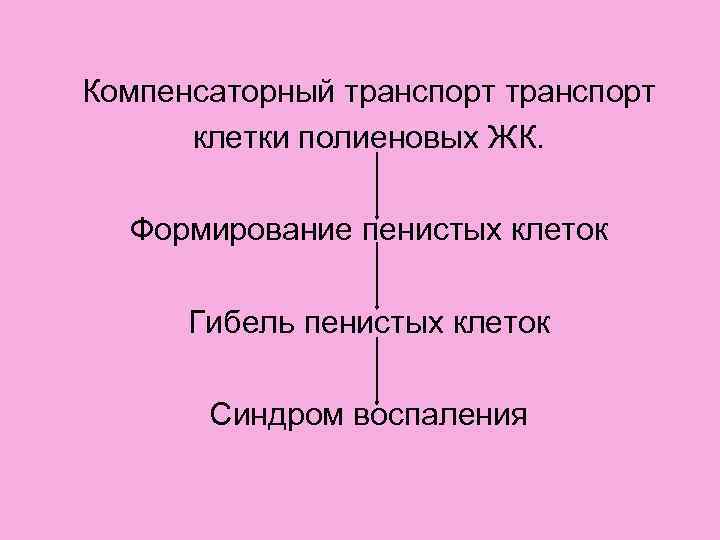
Компенсаторный транспорт клетки полиеновых ЖК. Формирование пенистых клеток Гибель пенистых клеток Синдром воспаления

Макрофаги продуцируют цитокины Интерлейкины активируют синтез в гепатоцитах белков острой фазы (CРБ, церулоплазмин, α 1 -антитрипсин )

Цитокины и факторы роста: • Это гликопротеины с локальным гормональным действием, • Осуществляют контроль за жизнедеятельностью клеток и межклеточными взаимодействиями, • Продуцируются в том числе и в атеросклеротическом очаге эндотелием, ГМК, моноцит/макрофагами, лимфоцитами, тромбоцитами, они же являются мишенями для цитокинов и факторов роста, • «…Атеросклероз - хроническое иммунное воспаление…»

Цитокины и факторы роста: Вещество Функции Интерлейкины (1, 2, 6, 8) Индукция пролиферации Т-лимфоцитов и ГМК, экап- рессия адгезивных молекул, синтеза АТ, хемотаксиса; Хемоаттрактантный протеин 1 Направленный транспорт моноцитов в интиму после адгезии и трансмиграции через эндотелий; Колониестимулирующий ф-р Индукция пролиферации моноцит/макрофагов и гранулоцитов, экспрессия рецепторов; Тромбоцитарный ф-р роста Хемоаттрактация и пролиферация ГМК; Фактор некроза опухоли- Индукция образования адгезивных молекул, стимуляция пролиферации ГМК, ингибирование ЛПЛ; Транформирующий ф-р роста Регулирует (+-) пролиферацию ГМК, индукция хемотаксиса макрофагов; Фактор роста фибробластов Стимуляция пролиферации МФ, ГМК, эндотелиаль- ных клеток, миграции клеток и плазминогена; Интерферон- Антиатерогенные эффекты: ингибирование пролифе- рации ГМК, экспрессии скэвинджер-рецепторов и др.

Маркеры риска ССЗ: антитела к кардиолипину По последним данным антитела к кардиолипину играют значительную, и возможно, ведущую роль в возникновении первичных/преждевременных патологий коронарных артерий: в молодом возрасте они выявляются более чем у 70% пациентов с коронарной недостаточностью. Было обнаружено, что 33% пациентов с обходным шунтированием коронарных артерий страдали окклюзией пересаженных сосудов (определено при коронарной ангиографии через 12 месяцев после операции). При этом предоперационный уровень антител к кардиолипину у этих больных был в 2 раза выше, чем в контрольной группе.

Маркеры риска ССЗ: неоптерин Повышенные концентрации неоптерина обнаруживаются у больных с атеросклерозом аорты, сонных, коронарных и периферических артерий. Уровень неоптерина у этих больных коррелирует с распространенностью атеросклеротического процесса, степенью стенозирования артерий, концентрацией гомоцистеина, фибриногена, мочевой кислоты и др. У пациентов с ОКС до лечения уровень неоптерина значительно повышен. Минимальное повышение уровня неоптерина обнаруживается через 4 ч от начала ИМ, наибольшее содержание достигается через 72 ч. Гиперпродукция неоптерина характерна для застойной сердечной недостаточности, являющейся исходом различных ССЗ воспалительной (миокардит) и невоспалительной природы (ИБС, артериальная гипертензия, гипертрофическая и рестриктивная кардиомиопатии). Есть данные, что неоптерин стимулирует образование TNF-α моноцитами и гладкомышечными клетками сосудов, запуская при этом развитие стеросклеротического очага (начальная стадия – стадия дисфункции эндотелия).

Маркеры риска ССЗ: ассиметричный диметиларгинин АДМА участвует в патогенезе атеросклероза и является маркером риска инсульта и транзиторных ишемических атак. По ПРЕДВАРИТЕЛЬНЫМ данным средняя концентрация АДМА у лиц без ССЗ - 0, 5 мкмоль/л. АДМА является конкурентным аналогом аргинина и снижение соотношения L-аргинин/АДМА значительно связано с ростом цереброваскулярного риска. АДМА является независимым предиктором развития острого мозгового инсульта и сильным предиктором транзиторных ишемических атак. Также уровень АДМА ассоциирован с риском сердечно-сосудистых осложнений у людей с гипергликемическим статусом, причем для этой группы пациентов АДМА имеет даже большее прогностическое значение, чем тест на вч. СРП.

Маркеры риска ССЗ: фосфолипаза А 2 Секреция PLA 2 происходит в ответ на выброс цитокинов TNF и IL-1. Активация PLA 2 непосредственно связана с процессом воспаления и повреждения тканей, при ее участии образуется арахидоновая кислота. Для диагностики атеросклероза, ишемии и ишемической реперфузии могут быть важны PLA нескольких групп (IIA, V и X). Выявлено, что у пациентов с уровнем PLA 2 более 450 нг/дл риск развития ОКС выше в 2 раза. В крупном многоцентровом исследовании в 2007 г. , включающем большое количество пациентов (>25’ 000 человек), показано, что активность PLA 2 и концентрация вч. СРП, примерно с равной точностью позволяют оценивать риск развития ОКС.
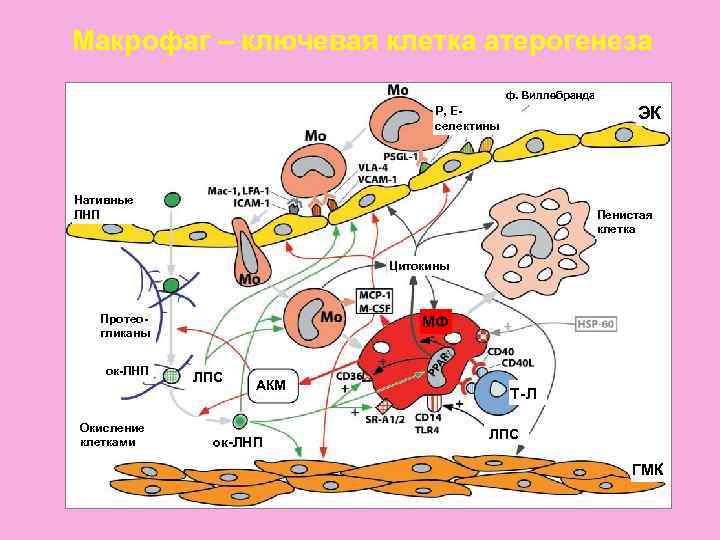
Макрофаг – ключевая клетка атерогенеза ф. Виллебранда Р, Е- ЭК селектины Нативные ЛНП Пенистая клетка Цитокины Протео- МФ гликаны ок-ЛНП ЛПС АКМ Т-Л Окисление ЛПС клетками ок-ЛНП ГМК

Деструктивные матриксные металлопротеиназы Семейство ММР состоит более чем из 20 протеолитических ферментов. Все они характеризуются наличием следующих общих свойств: разрушают экстрацеллюлярный матрикс, секретируются как профермент и для активации нуждаются в протеолитическом расщеплении. В атеросклеротической бляшке, особенно нестабильной, определяется не менее пяти ферментов, которые экспрессируются макрофагами: ММР-1, -2, -7, -9 и -12. Имеются данные о различиях в экспрессии ММР эндотелиальными и гладкомышечными клетками. Показано, что под влиянием IL-1β и TNF-α гладкомышечные клетки секретируют ММР-1 и -3. Источником образования этих цитокинов в атероме являются активированные макрофаги. В наибольшей степени нестабильность атером определяется активностями MMP-1, -3 и -9. Активное высвобождение ММР макрофагами может приводить к разрушению фиброзной капсулы и осложнению нестабильной атеросклеротической бляшки.

PAPP-A- новый биохимический маркер ОКС и предиктор неблагоприятного прогноза у больных с ИБС. • PAPP-A представляет собой циркулирующий в крови белок, относящийся к группе цинксодержащих металлопротеиназ. • Источником PAPP-A являются фибробласты, остеобласты, стромальные клетки костного мозга и гладкомышечные клетки сосудистой стенки. Недавно стало известно, что PAPP-A в изобилии продуцируется клетками атеросклеротической бляшки, особенно нестабильной.

БУДЬТЕ ЗДОРОВЫ!
характеристика липидного обмена.ppt
- Количество слайдов: 65

