Доклад Киршин 27-28.10.2016.pptx
- Количество слайдов: 68

www. rkod. udmmed. ru Бюджетное учреждение здравоохранения Удмуртской республики «Республиканский клинический онкологический диспансер им. С. Г. Примушко МЗ УР» (главный врач, к. м. н. , доцент В. В. Вараксин) ГОУ ВПО «Ижевская государственная медицинская академия» Кафедра онкологии (зав. кафедрой, проф. В. М. Напольских) Развитие торакальной онкохирургии в Удмуртской республике Киршин Александрович Ижевск - 2016


- Плюсы и минусы отсутствия направления: Нет обучения Нет преемственности Нет навыков + Нет стереотипов Есть желание развиваться Есть навыки

Системный подход! КТО: • Хирург • Анестезиолог • • • КОМУ: Отбор КАК: Доступ/положение Обучение: техника и методология Оборудование КОГДА: Неоадьювантное лечение?
Торакальная хирургия: цели Диагностик а Лечение

Приоритетные задачи Внедрение стандартных объемов хирургических вмешательств при ЗНО внутригрудной локализации Расширение границ хирургической интервенции Использование органосберегающих технологий в лечении
КАК МЫ ЭТО ДЕЛАЕМ Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода
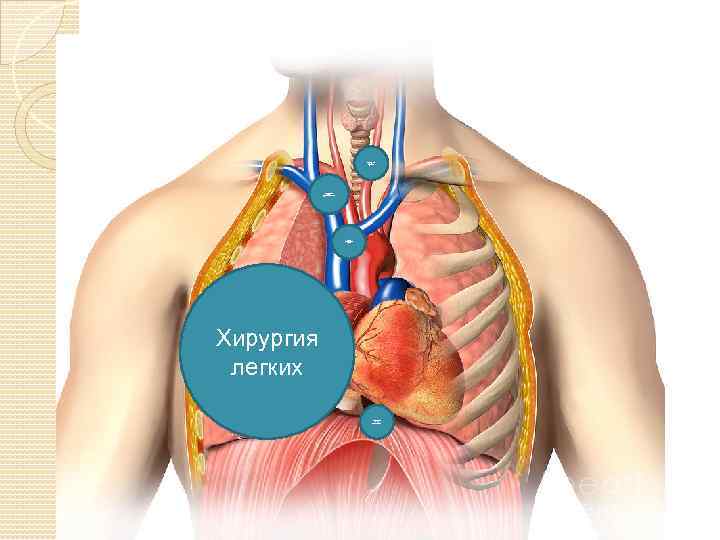
Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода

Хирургия легких Первичные опухоли легкого (доброкачественные и злокачественные) Вторичное поражение легких (чаще метастазы колоректального рака)

Анестезия: однолегочная вентиляция. Положение на столе: на боку Доступ: Торакотомия, totally thoracoscopic, VATS Объем вмешательства на первичной опухоли: стандартный, комбинированный. Объем вмешательства на путях лимфоттока: сэмплинг, долеспецифичная диссекция, медиастинальная ипсилатеральная диссекция (стандартная), медиастинальная билатеральная диссекция (расширенная)

Объем вмешательства на первичной опухоли Стандартный объем: атипичная резекция, сегментэктомия, лоб-билобпульмонэктомия Комбинированные операции (по принципиальным и функциональным соображениям): предсердно-сосудистый тип, пищеводно-бронхиальный тип, париетально-диафрагмальный тип.
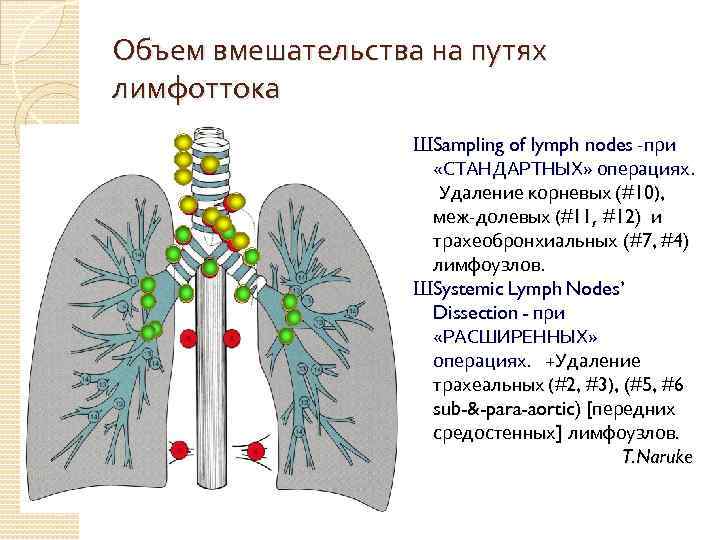
Объем вмешательства на путях лимфоттока ШSampling of lymph nodes -при «СТАНДАРТНЫХ» операциях. Удаление корневых (#10), меж-долевых (#11, #12) и трахеобронхиальных (#7, #4) лимфоузлов. ШSystemic Lymph Nodes’ Dissection - при «РАСШИРЕННЫХ» операциях. +Удаление трахеальных (#2, #3), (#5, #6 sub-&-para-aortic) [передних средостенных] лимфоузлов. T. Naruke

Рак легкого: цели хирургии v Адекватность (расширение границ интервенции) v Безопасность v Функциональность (альтернатива пульмонэктомии)
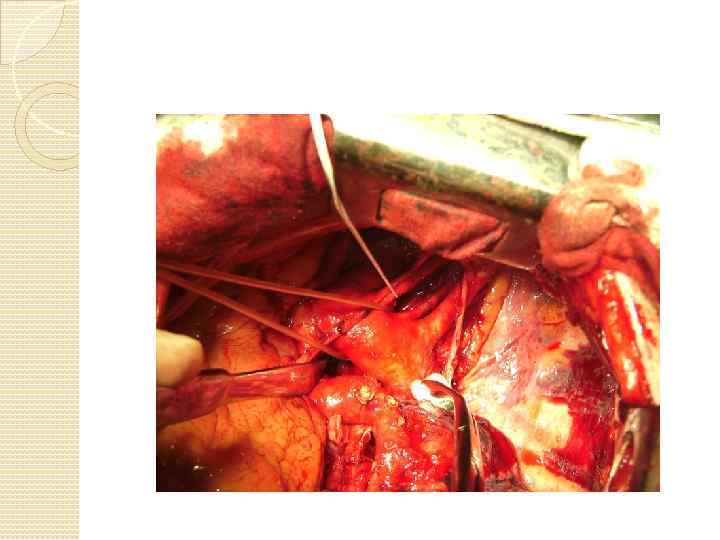
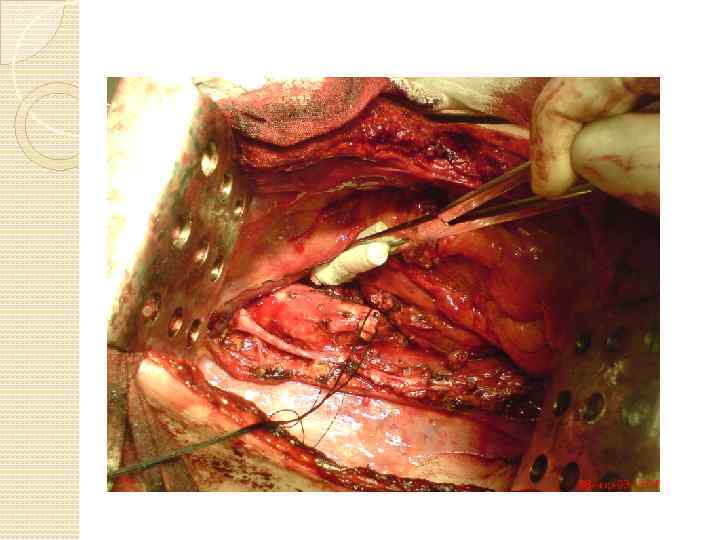
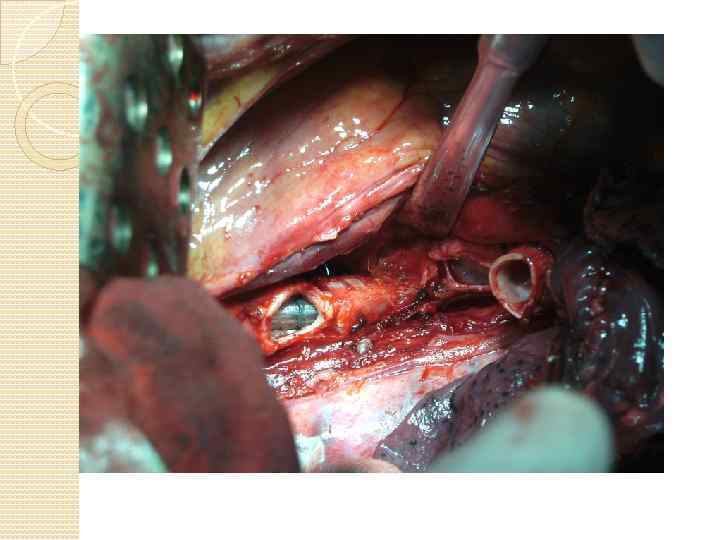
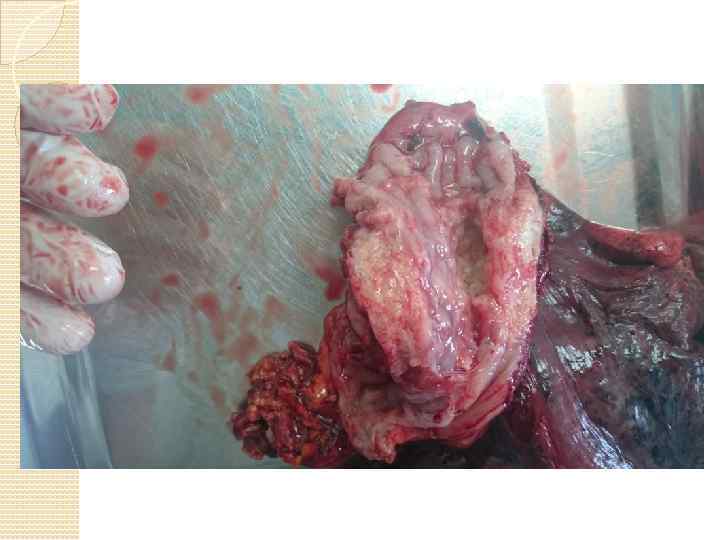
Сюда бронхопластики фото
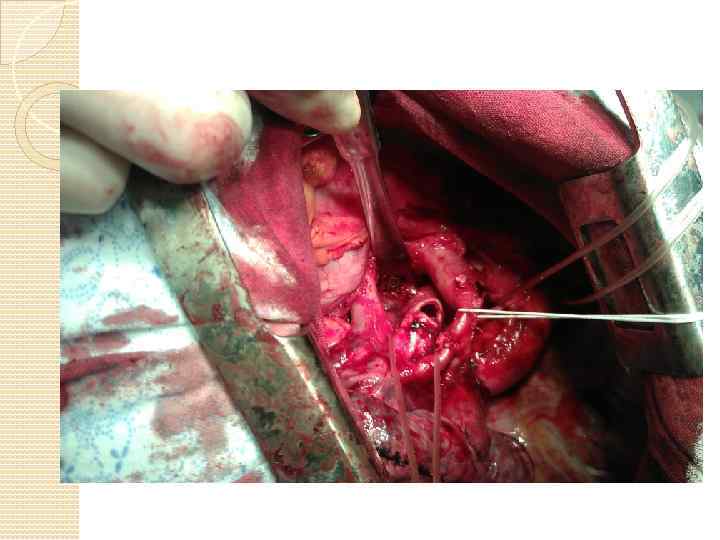
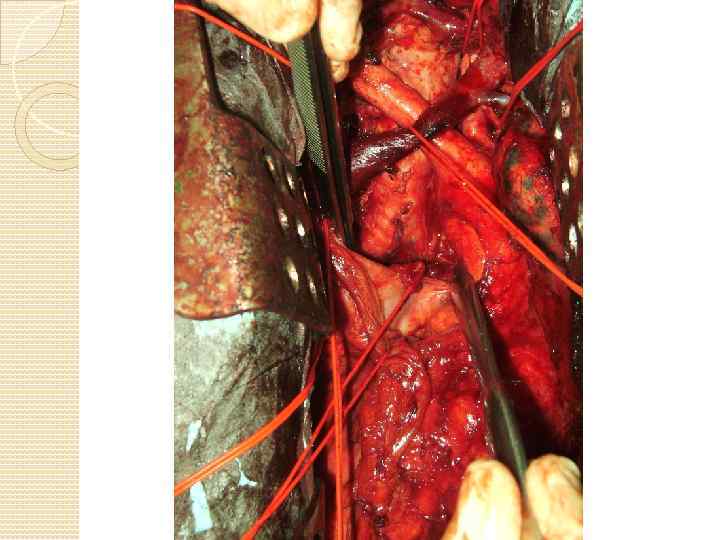
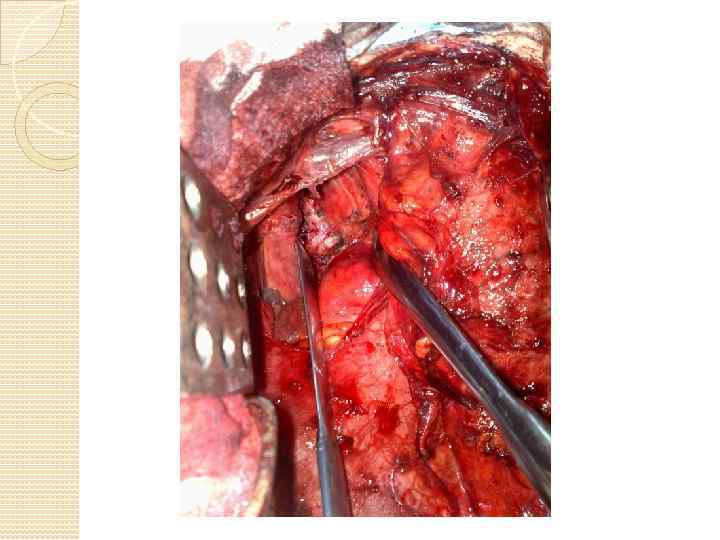
КАК МЫ ЭТО ДЕЛАЕМ Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода
Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода

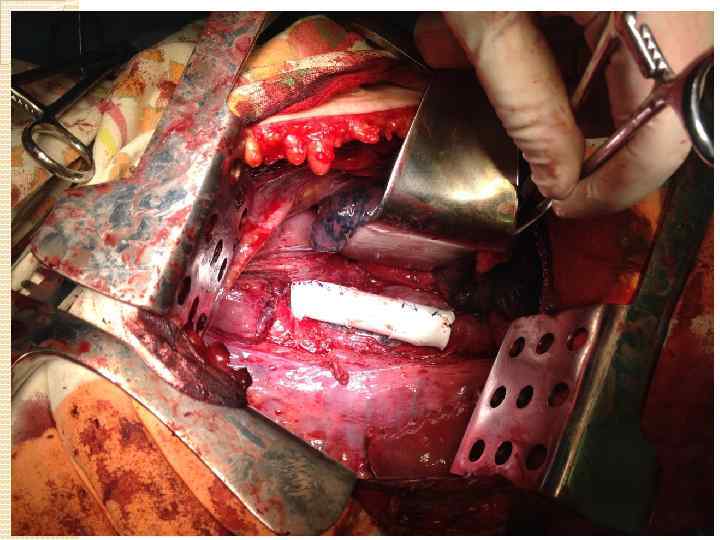
Трахея: внутригрудной отдел Анестезия: ВЧ-ИВЛ Положение на столе: на спине Доступ: стернотомия Объем вмешательства на первичной опухоли: стандартный. Объем вмешательства на путях лимфоттока: медиастинальная билатеральная диссекция

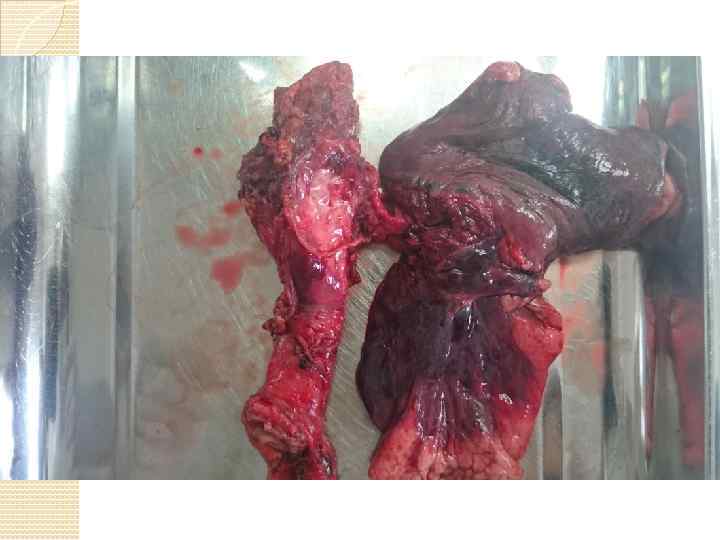
Трахея: бифуркация справа Анестезия: ВЧ-ИВЛ, шунт-дыхание Положение на столе: на боку Доступ: боковая торакотомия Объем вмешательства на первичной опухоли: пульмонэктомия, лобэктомия, билобэктомия. Объем вмешательства на бифуркации: клиновидная резекция, циркулярная резекция Объем вмешательства на путях лимфоттока: медиастинальная ипсилатеральная диссекция
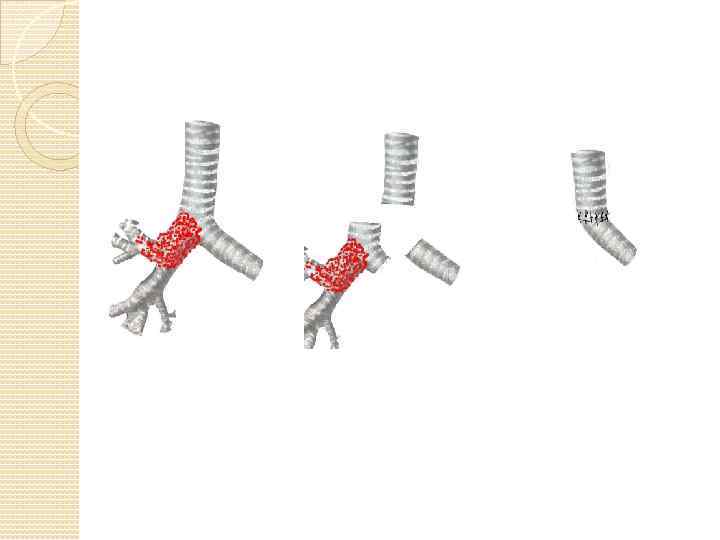
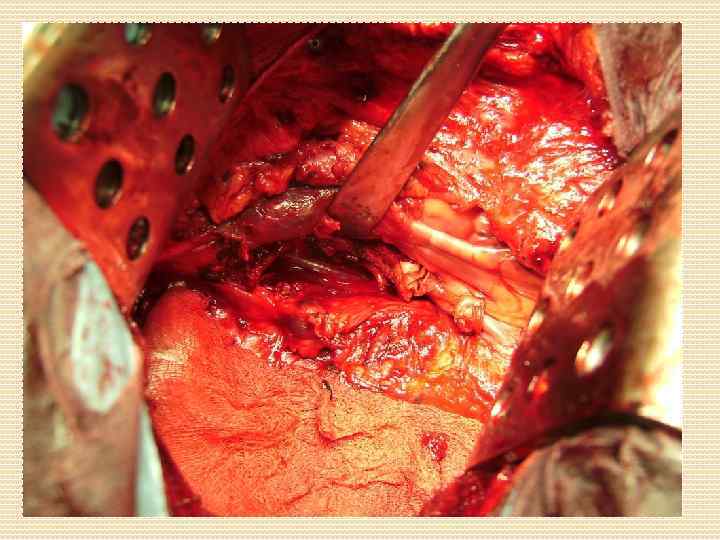
КАК МЫ ЭТО ДЕЛАЕМ Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода
Хирургия трахеи Хирургия средостения хирургия магистральны х сосудов Хирургия легких Хирургия пищевода

Основные принципы онкохирургии применительно к сосудистому компоненту Безопасность (исключить увеличение частоты послеоперационных осложнений и летальности при работе на сосудах) Онкологическая адекватность (при необходимости отказаться от выделения сосудистых структур в пользу их резекции и замещения) Высокая функциональность (органосберегающие операции на основе сосудистой пластики)

Прорастание опухолью сосуда часто является непреодолимым психологическим и квалификационным барьером для хирурга -онколога Ангиохирургия это не специальность, а технология.

Общие принципы работы на сосудистых структурах Острая диссекция от периферии к центру, отказ от электрохирургии Сосудистый контроль, использование турникетов Использование ПТФЭ-протезов Использование современных шовных материалов и увеличительной оптики Применение методики тепловой ишемии оперируемых органов Адекватное анестезиологическое обеспечение периоперационного периода Интраоперационное ультразвуковое исследование
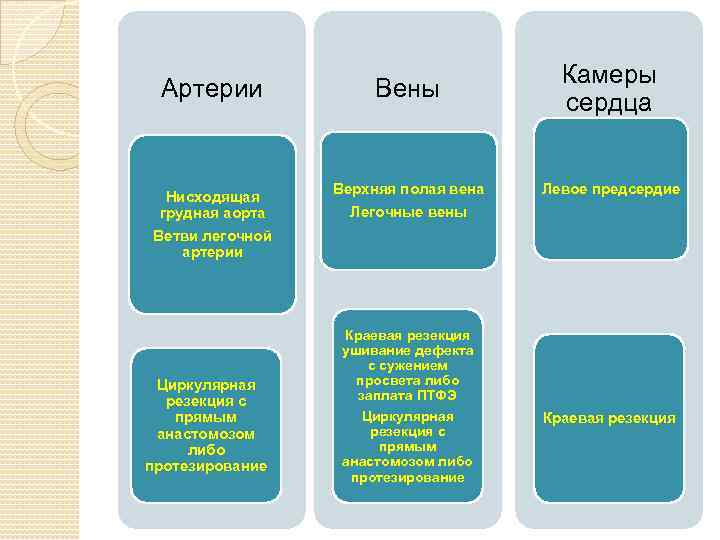
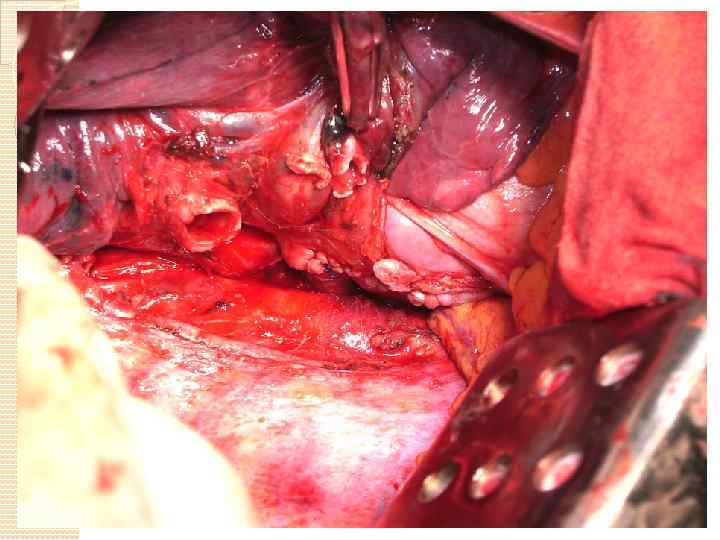
Артерии Нисходящая грудная аорта Ветви легочной артерии Циркулярная резекция с прямым анастомозом либо протезирование Вены Верхняя полая вена Легочные вены Краевая резекция ушивание дефекта с сужением просвета либо заплата ПТФЭ Циркулярная резекция с прямым анастомозом либо протезирование Камеры сердца Левое предсердие Краевая резекция

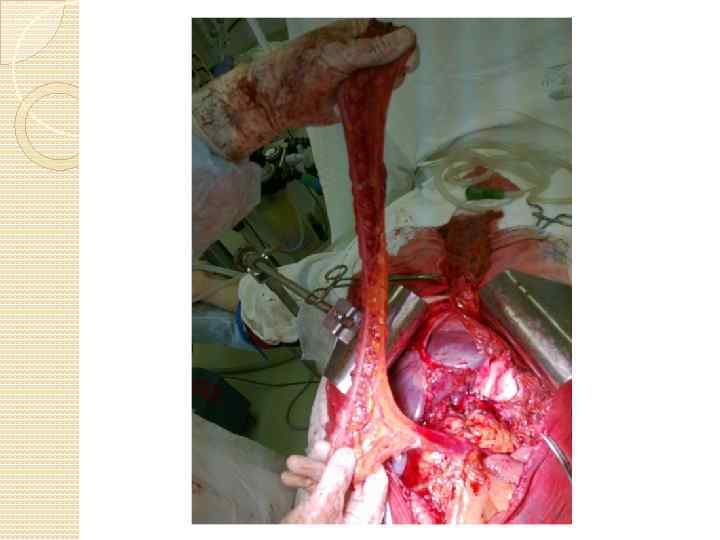
Резекция верхней полой вены
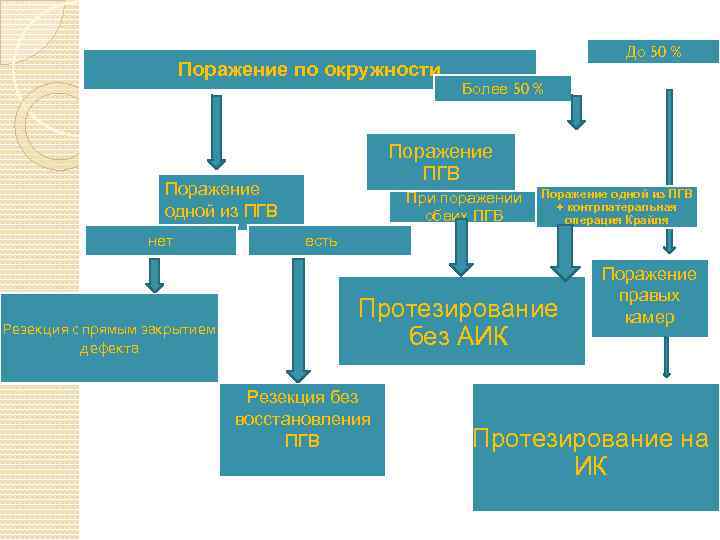
Поражение по окружности Резекция с прямым закрытием дефекта Более 50 % Поражение ПГВ Поражение одной из ПГВ нет До 50 % При поражении обеих ПГВ Поражение одной из ПГВ + контрлатеральная операция Крайля есть Протезирование без АИК Резекция без восстановления ПГВ Поражение правых камер Протезирование на ИК

Основные технические моменты операций с резекцией верхней полой вены при раке легкого пластика ВПВ у больных раком верхней доли правого легкого рациональна из правостороннего торакотомного доступа; полное пережатие ВПВ на срок 45— 60 мин может быть выполнено лишь с помощью фармакологической поддержки, пережатие на непредвиденный срок — с помощью шунта, искусственного кровообращения; для протезирования ВПВ следует использовать армированный «несжимаемый» политретрафторэтиленовый протез диаметром 18— 20 мм (перспективно использование смоделированного по интраоперационной ситуации аутоперикарда). Прямых анастомозов с правым предсердием лучше избегать ввиду риска тромботических осложнений Интервал между сосудистым этапом по резекции и реконструкции верхней полой вены и лигированием правой ветви легочной артерии должен быть не менее 30 минут, следовательно анестезиолог может прогрессивно снизить перегрузку пациента жидкостью, что является одной из мер профилактики отека оставшегося легкого в раннем послеоперационном периоде
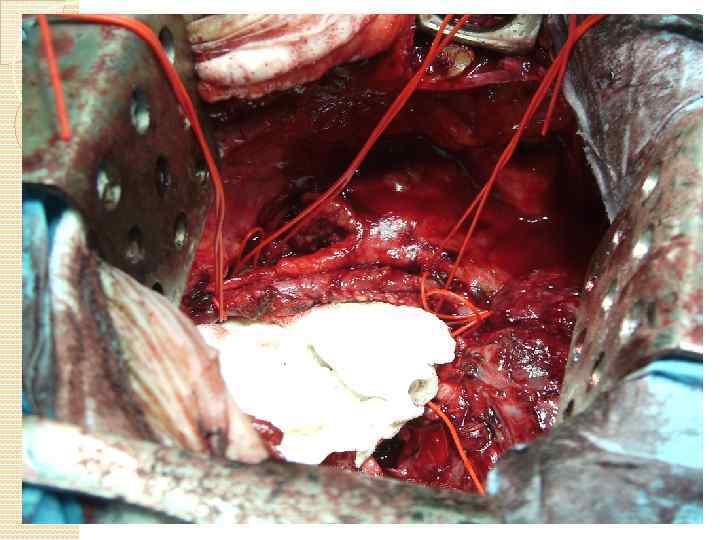
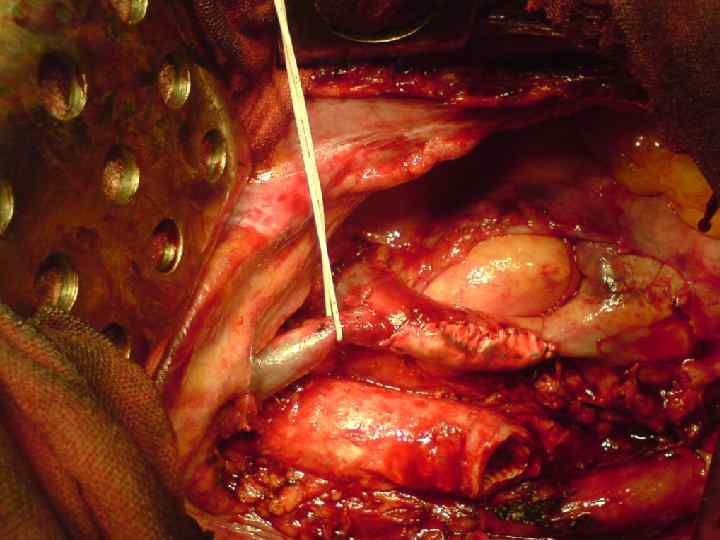
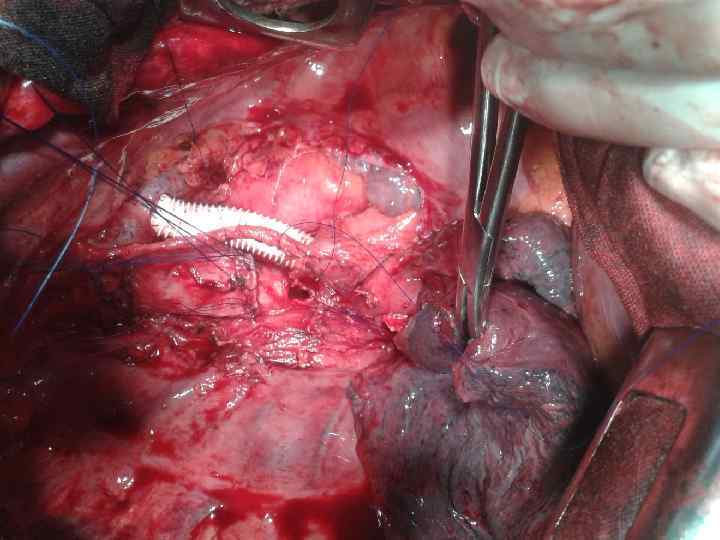

Резекция камер сердца Поражение миокарда левого предсердия при раке легкого неблагоприятный прогностический фактор, даже при условии R 0 резекции. Выполнение подобных вмешательств может быть оправдано у ограниченной группы пациентов с N 0 или N 1 поражением при плоскоклеточном раке легкого, когда предсердие единственный пораженный орган при T 4 и когда возможна R 0 резекция

Технические моменты: Возможно удаление 30 -40% предсердия без расстройств гемодинамики Необходимо контролировать устья контрлатеральных легочных вен и стенку правого предсердия при локализации справа выполняют прием Зондергаарда - рассекают эпикардиальную борозду, которая является границей между предсердиями Для резекции используются как механические сшивающие аппараты, так и пережатие зажимом Сатинского с последующей резекцией и наложением обвивного шва в двух направлениях.

Хирургия аорты при раке легкого Перикард вскрывается вкруговую вокруг сосудов корня, сзади перикардиотомия расширяется U-образно кверху. Нисходящая аорта берется на турникет тотчас ниже опухолевой инвазии. Боталов проток рассекается, предоставляя доступ к дуге аорты, которая берется на турникет, проходящий между устьями левой сонной и левой подключичной артерии. Опухолевая инвазия аорты проксимальнее уровня отхождения левой сонной артерии и дистальнее ниже уровня Th 9 является показанием для проведения искусственного кровообращения. Когда инфильтрация аорты локально ограничена адвентицией, выполняется субадвентициальная диссекция. Если имеется подозрение на инвазию мышечной оболочки аорты, либо оно явное, и более 30% окружности аорты вовлечено в опухолевый процесс, выполняется полнослойная циркулярная резекция аорты. Начиная с уровня предполагаемого проксимального сосудистого анастомоза аорты мобилизуется циркулярно, межреберные артерии скелетируются и клипируются, до уровня дистальной границы опухолевой инвазии.

• Техника "пережимай и шей" при поражении аорты в случаях T 4 рака и ограниченном поражении нисходящей аорты применима с низкой частотой послеоперационных осложнений. • Ишемия спинного мозга, как наиболее грозное осложнение, возникает при вмешательствах на перидиафрагмальном отделе нисходящей аорты (R. B. Griepp et al. , 1996). (в этой зоне сосуды спинного мозга часто берут свое начало от большой радикулярной артерии Адамкиевича, которая в 91% случаев отходит на уровне Th 8 -L 1 (T. Koshino et al. , 1999, K. Horishito et al. , 2003). - в связи с этим резекция аорты ограничивается уровнем Th 8. • Для стабильной перфузии спинного мозга можно резецировать не более 5 межреберных артерий (R. B. Griepp et al. , 1996). • Время пережатия аорты не должно превышать 30 минут, для предотвращения критических осложнений, включая ишемию спинного мозга (J. L. Livesay et al. , 1985, J. S. Coselli et al. , 1996, P. Biglioli et al. , 1999). • N-статус является одним из основных моментов при резекции аорты, так операции должны подвергаться только пациенты с N 0 -1 статусом, либо поражение одной из групп уровня N 2 (T. Fukuse et al. , 1997).

Хирургия ветвей легочной артерии Основные задачи реконструкции - длина артерии и ее гладкий просвет. Краевая (тангенциальная) резекция с непосредственным ушиванием возможна, при диаметре резидуального сосуда более 70%

протяженность инвазии может быть значительной, но ширина поражения небольшой, для предотвращения стенозирования легочной артерии в подобной ситуации, стенка сосуда иссекается вдоль вертикальной оси сосуда, а швы накладываются в поперечном направлении
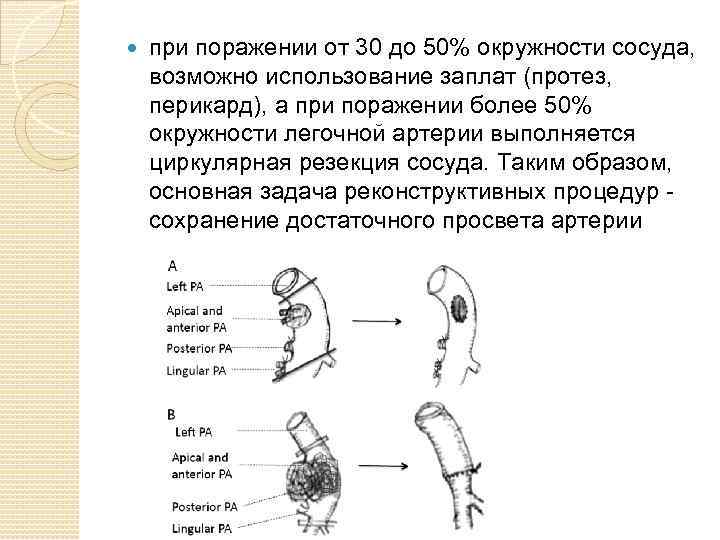
при поражении от 30 до 50% окружности сосуда, возможно использование заплат (протез, перикард), а при поражении более 50% окружности легочной артерии выполняется циркулярная резекция сосуда. Таким образом, основная задача реконструктивных процедур сохранение достаточного просвета артерии

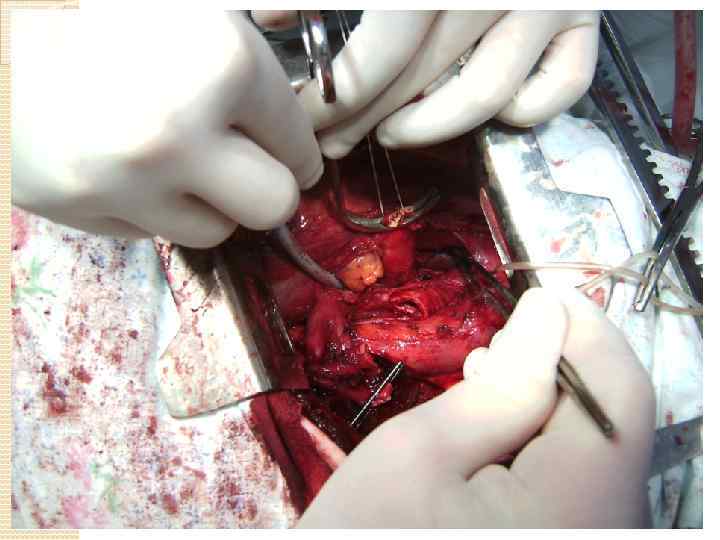
Техника циркулярной резекции легочной артерии: Легочная вена прошивается и пересекается в первую очередь. Выполняется систематическая медиастинальная лимфодиссекция. Далее на проксимальный и дистальный отрезки легочной артерии накладываются зажимы Сатинского, при этом рукоятки зажимов располагают в противоположных направлениях. возможна перикардиотомия для того, чтобы проксимальный зажим наложить как можно дальше от проксимального края резекции (это облегчит формирование анастомоза). В качестве альтернативы вместо наложения зажима на дистальный отрезок легочной артерии для контроля ретроградного кровотечения, возможно наложение зажима Сатинского на легочную вену оставляемой части легкого Далее выполняется резекция легочной артерии острым путем, срочное исследование краев резекции сосуда. Бронхиальный анастомоз формируется первым (если было иссечение бронхов). Первым снимается дистальный зажим Сатинского (независимо от его расположения - на легочной вене или дистальном отрезке легочной артерии), для эвакуации воздуха из просвета сосуда. Между бронхиальным анастомозом и реконструированной легочной артерией формируется прокладка из медиастинальной плевры, аутоперикарда либо лоскута межреберной мышцы
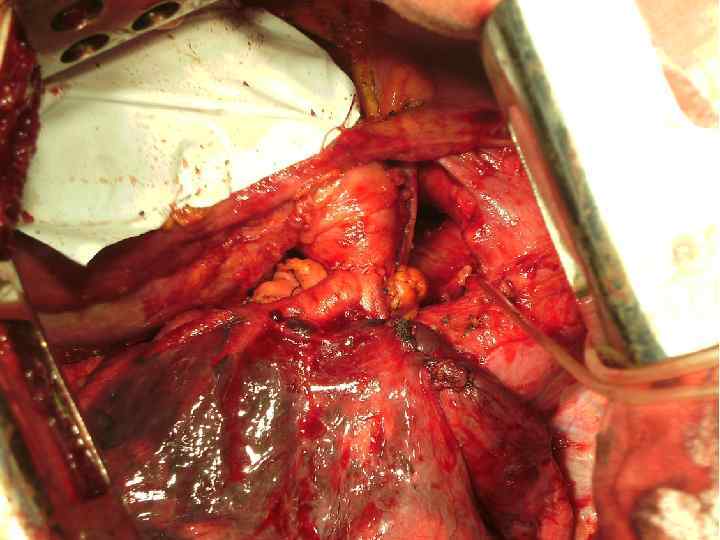
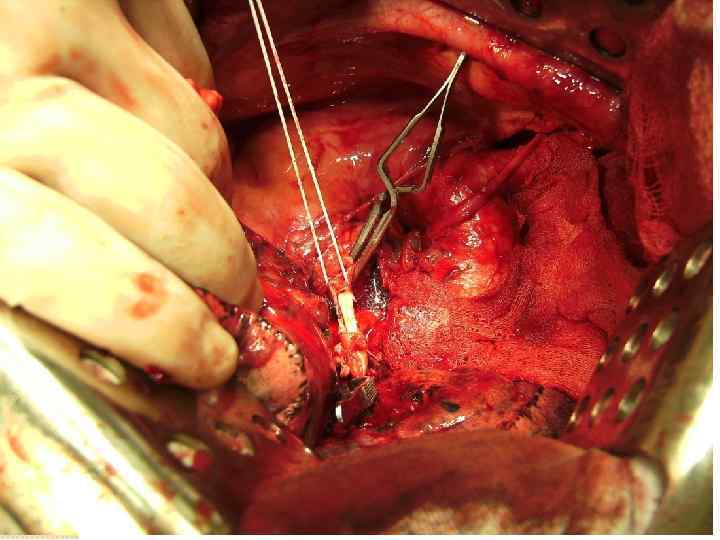
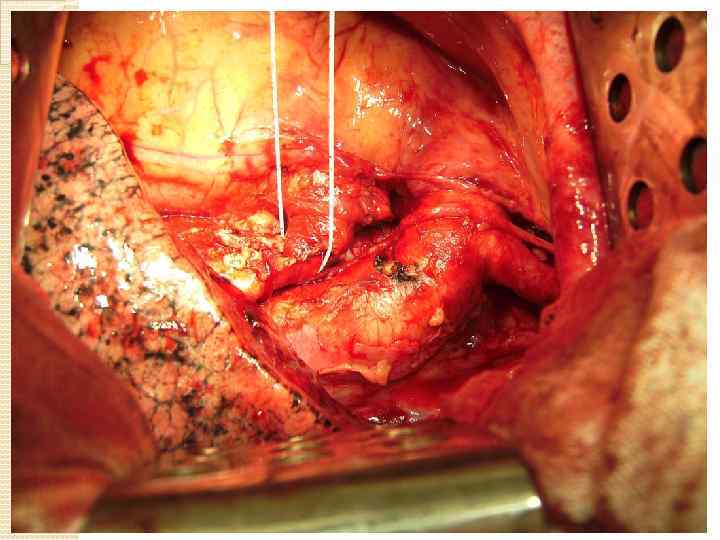
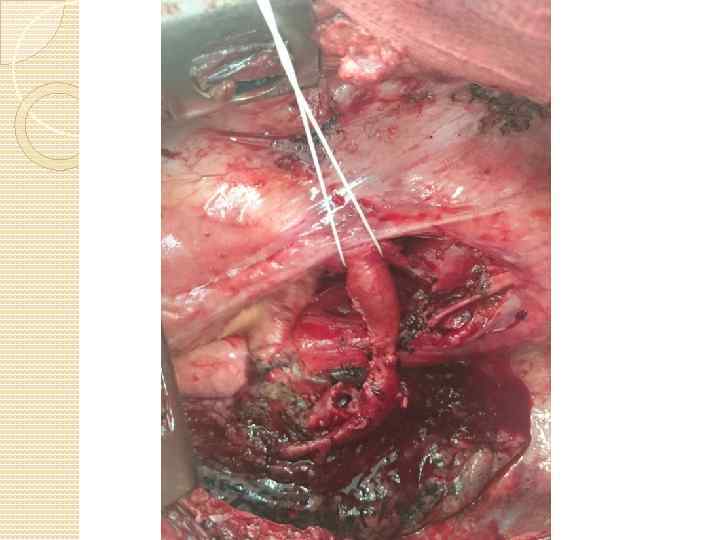
КАК МЫ ЭТО ДЕЛАЕМ Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода
Хирургия средостени я Хирургия трахеи хирургия магистральных сосудов Хирургия легких Хирургия пищевода

Анестезия: интубация трахеи либо однолегочная ИВЛ Положение на столе: на боку/на спине Доступ: боковая торакотомия/ВТС/ВАТС/стернотомия Объем вмешательства на первичной опухоли: стандартное, комбинированное.
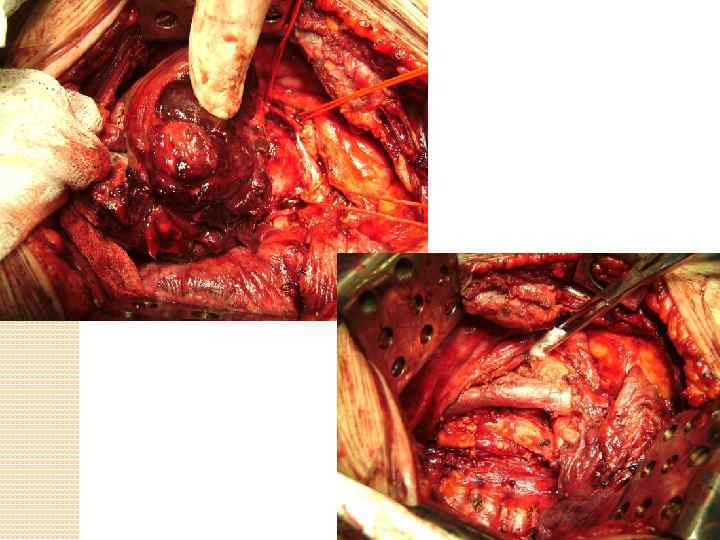
КАК МЫ ЭТО ДЕЛАЕМ Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода
Хирургия трахеи Хирургия средостения хирургия магистральных сосудов Хирургия легких Хирургия пищевода

Первые резекции пищевода в Республике были выполнены проф. В. М. Напольских. За годы существования торакоабдоминального отделения внедрены: ü пластики пищевода толстой кишкой при компрометированном желудке и кардиоэзофагеальном раке ü Резекции пищевода при свищах, вовлечении дыхательных путей, камер сердца и грудной аорты
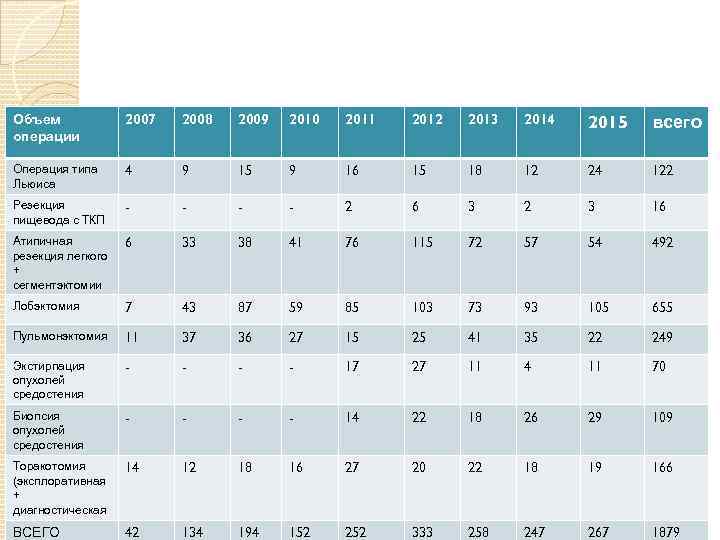
Объем операции 2007 2008 2009 2010 2011 2012 2013 2014 2015 всего Операция типа Льюиса 4 9 15 9 16 15 18 12 24 122 Резекция пищевода с ТКП - - 2 6 3 2 3 16 Атипичная резекция легкого + сегментэктомии 6 33 38 41 76 115 72 57 54 492 Лобэктомия 7 43 87 59 85 103 73 93 105 655 Пульмонэктомия 11 37 36 27 15 25 41 35 22 249 Экстирпация опухолей средостения - - 17 27 11 4 11 70 Биопсия опухолей средостения - - 14 22 18 26 29 109 Торакотомия (эксплоративная + диагностическая 14 12 18 16 27 20 22 18 19 166 ВСЕГО 42 134 194 152 252 333 258 247 267 1879
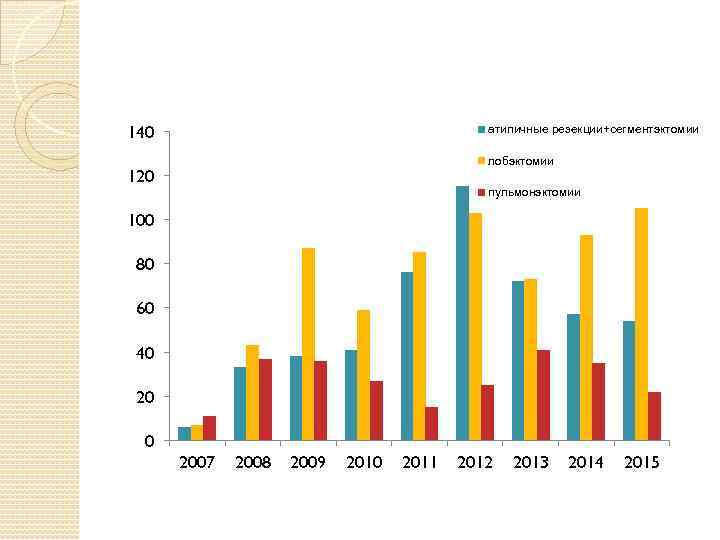
140 атипичные резекции+сегментэктомии лобэктомии 120 пульмонэктомии 100 80 60 40 2007 2008 2009 2010 2011 2012 2013 2014 2015

н ие в ыше по функциональности Тип резекции ветвей легочной артерии Краевая Циркулярная Число наблюдений 26 (10 справа, 16 слева) 22 (слева)+4 справа 48

Наши достижения Ангиобронхопластические операции Хирургия трахеи и ее бифуркации Хирургия магистральных сосудов Толстокишечная пластика пищевода Пластика шейного пищевода по Филину. Попову Малоинвазивная хирургия (ДИПЛ, плевриты, ЛАП средостения, доброкачественные опухоли легких, лобэктомии)

Заключение: Развитие онкоторакальной хирургии в Республике должно стать приоритетной задачей системы здравоохранения Перспективы: улучшение предоперационной диагностики и качества стадирования, малоинвазивная хирургия, мультимодальный подход к лечению

Благодарим за внимание
Доклад Киршин 27-28.10.2016.pptx