верхняя конечность.ppt
- Количество слайдов: 52

Вывихи верхней конечности

Общие данные Вывих - это нарушение конгруэнтности суставных поверхностей костей вследстиве механических сил (травма) либо деструктивных процессов (артрозы, артриты). Вывихи ключицы Вывихи плечевой кости Вывихи предплечья Вывихи костей запястья Вывихи костей кисти Вывих: -свежие (острые) -повторные -хронические (застарелые)

Вывихи ключицы Вывихи акромиального конца Причины: падение на плечо, прямой удар I - частичный разрыв акромиально-ключичной связки; II - разрыв акромиальноключичной связки и частичный разрыв клювовидноключичной связки III - полный разрыв акромиально-ключичной связки и частичный разрыв клювовидно-ключичной связок + Подакромиальный вывих Вывихи грудинного конца Причины: непрямой удар (падение на отведенную руку) Передние вывихи грулного конца ключицы Задние вывихи грулного конца ключицы
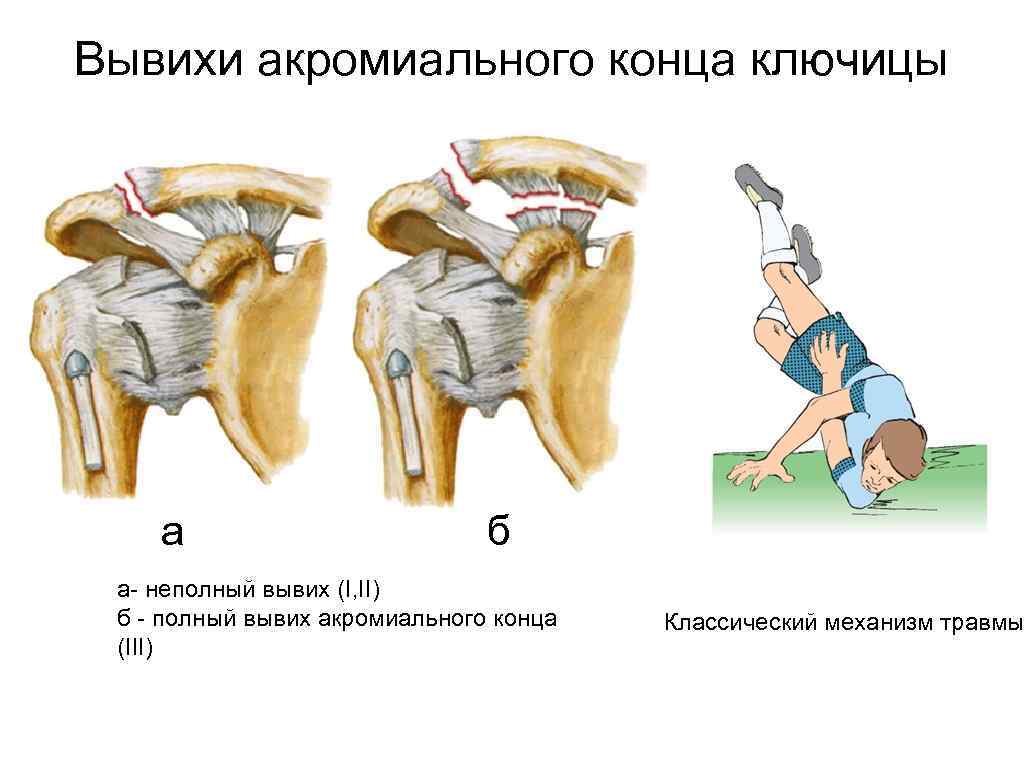
Вывихи акромиального конца ключицы а б а- неполный вывих (I, II) б - полный вывих акромиального конца (III) Классический механизм травмы
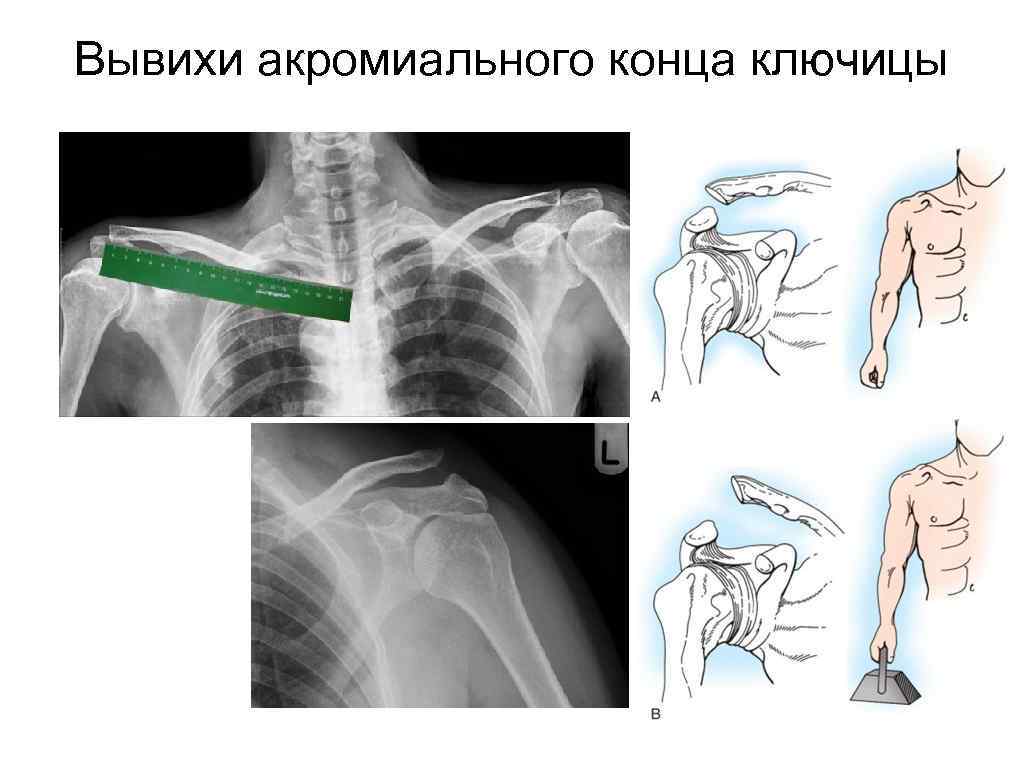
Вывихи акромиального конца ключицы

Классификация по Роквуду Тип I - ни акромиальноключичная, ни клювовидноключичная связки не разорваны. Тип II - акромиальноключичная связка разорвана, а клювовидноключичная не повреждена. Тип III - обе связи разорваны. Тип IV- свякзи разорван и дистальный конец ключицы смещен кзади под или через трапецивидную мышцу. Тип V - связки и мышцы разорваны, а ключица и акромион широко отделены. Тип VI- связки разорваны и дистальный конец ключицы смещается под клювовидный отросток, за двуглавую мышцу плеча и сухожилие клювовидноплечевой мышцы.

Подакромиальный вывих
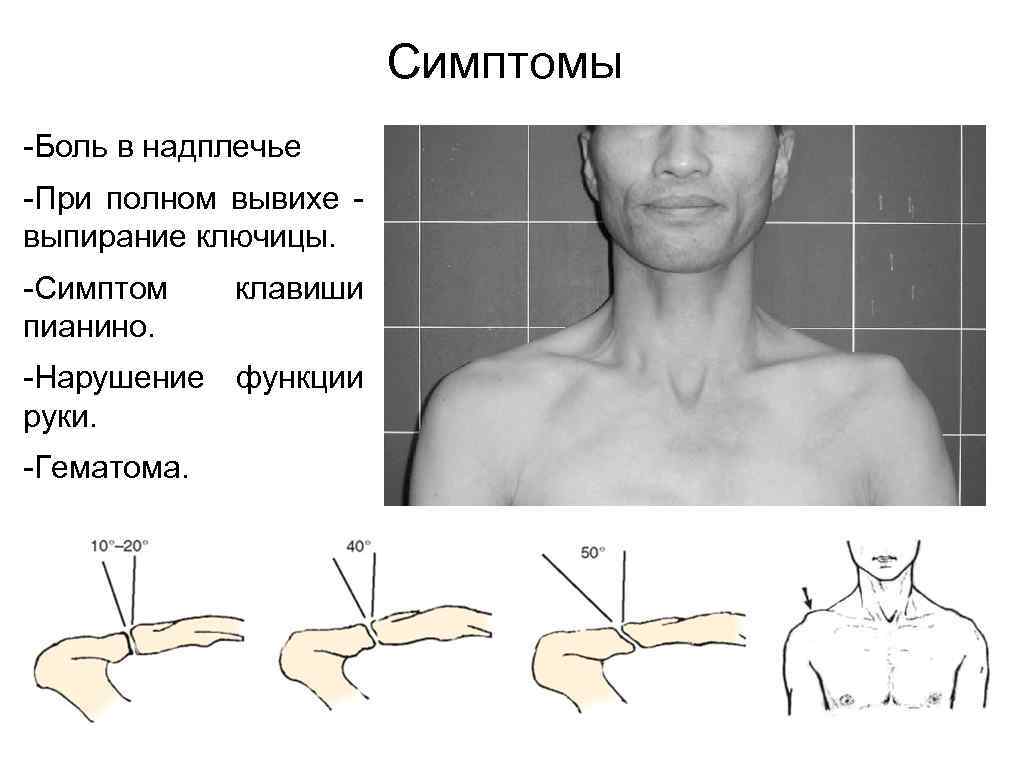
Симптомы -Боль в надплечье -При полном вывихе - выпирание ключицы. -Симптом пианино. клавиши -Нарушение функции руки. -Гематома.

Сейчас консервативное лечение показано при неполных вывихах (подвывихах), т. е. при 1 или 2 типе вывиха по Роквуд. При этом достаточно легкой, эстетичной и удобной слинг-повязки, которую носят в течение 3 -5 недель в зависимости от варианта повреждения капсулы акромиально-ключичного сустава. Далее выполняют контрольную рентгенографию и принимают решение о реабилитации – повязку снимают и приступают к физическим упражнениям. В первые сутки после травмы прикладывают холод, который уменьшает отек и боль. Обездвиживание слинг-повязкой само по себе значительно снизит боль, но если она останется – не нужно терпеть. Принимайте обезболивающие препараты (диклофенак, мелоксикам, целебрекс и др. – один из них). Впоследствии, по решению врача, слинг-повязка может быть заменена на тейп, который позволяет пользоваться рукой, но удерживает ключицу. Тейп-повязка должна накладываться только специалистом. При повреждениях I типа тейп-повязка может использоваться с самого начала.
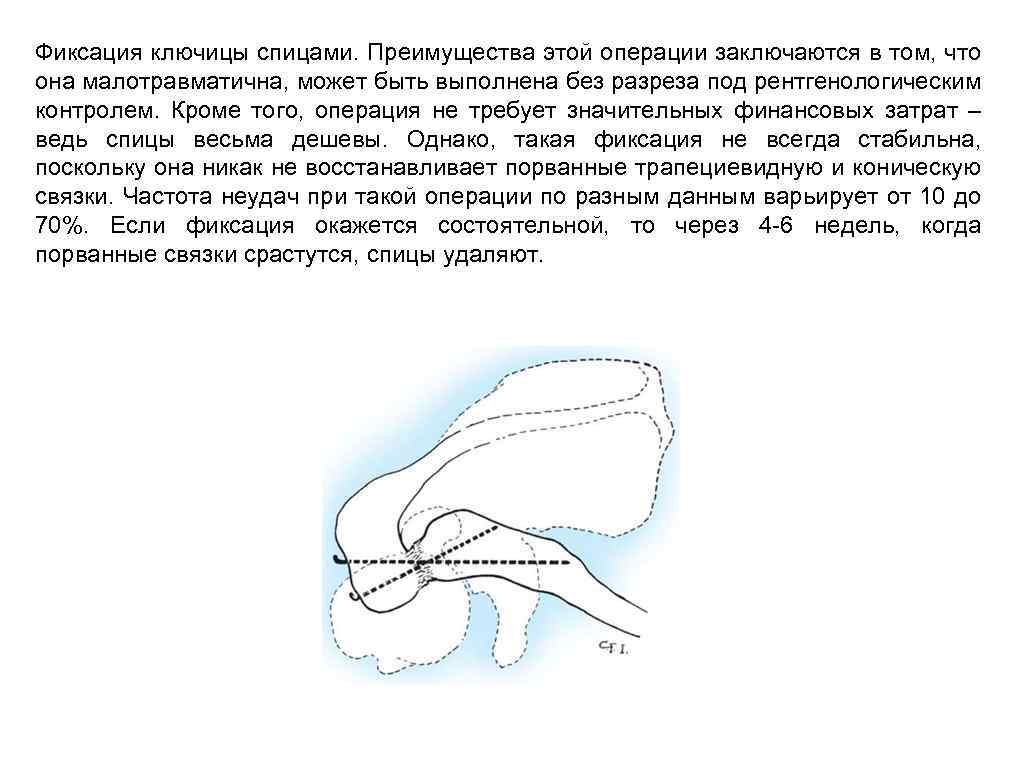
Фиксация ключицы спицами. Преимущества этой операции заключаются в том, что она малотравматична, может быть выполнена без разреза под рентгенологическим контролем. Кроме того, операция не требует значительных финансовых затрат – ведь спицы весьма дешевы. Однако, такая фиксация не всегда стабильна, поскольку она никак не восстанавливает порванные трапециевидную и коническую связки. Частота неудач при такой операции по разным данным варьирует от 10 до 70%. Если фиксация окажется состоятельной, то через 4 -6 недель, когда порванные связки срастутся, спицы удаляют.

Для того, чтобы достичь более прочной фиксации ключицу можно прикрутить винтом к клювовидному отростку лопатки. Операция также малотравматична, так как выполняется через небольшой разрез длиной 3 -5 сантиметров. Такая фиксация очень надежна, но, эта надежность имеет другой недостаток – подвижность ключицы значительно снижается, что может привести к тому, что функция руки восстановится не полностью.

Для того, чтобы сохранить нормальную подвижность ключицы, используются другие операции, например фиксация двумя металлическими пуговицами и очень прочной ниткой – так называемая методика MINAR, которая выполняется через разрез длиной 3 -4 сантиметра.

Методика MINAR является наиболее ярким представителем целого направления операций, в которых используется один и тот же принцип: фиксатор располагают так, чтобы вектор силы повторял ход порванных связок. Раньше эту операцию выполняли с использованием лавсановых нитей (лавсанопластика), но сейчас появились более современные материалы. Например, возможна пространственная реконструкция с помощью якорных фиксаторов.

Еще один вариант операций – синтез крючкообразной пластиной. Такая фиксация очень надежна, но и она не лишена недостатков. Во-первых, для такой операции требуется достаточно большой разрез (7 -10 сантиметров). Во-вторых, крючок пластины, который заводят под акромиальный отросток, располагается рядом с сухожилиями ротаторной манжеты, которые травмируются о пластину. В результате этого может возникнуть тенопатия сухожилий ротаторной манжеты (в частности, сухожилия надостной мышцы). В связи с этим пластину рекомендуется удалять через несколько месяцев, что по сути означает еще одну операцию. Кроме того, известны случаи, когда происходил перелом ключицы по медиальному (внутреннему) краю пластины.

Вывихи грудного конца ключицы Механизм травмы
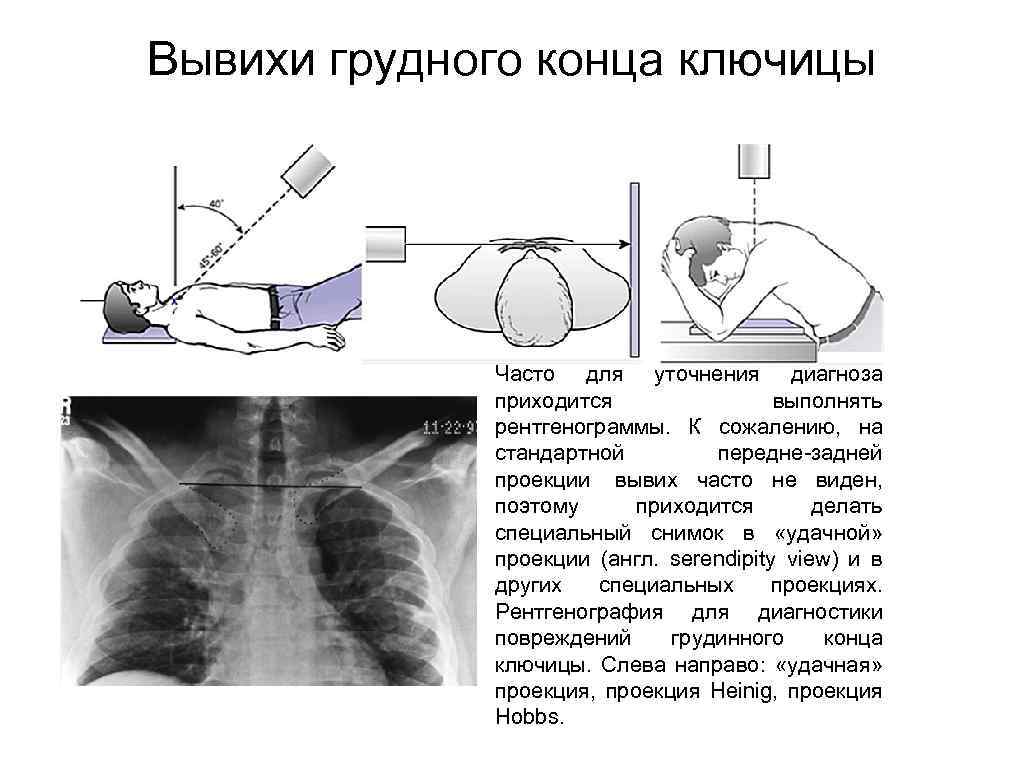
Вывихи грудного конца ключицы Часто для уточнения диагноза приходится выполнять рентгенограммы. К сожалению, на стандартной передне-задней проекции вывих часто не виден, поэтому приходится делать специальный снимок в «удачной» проекции (англ. serendipity view) и в других специальных проекциях. Рентгенография для диагностики повреждений грудинного конца ключицы. Слева направо: «удачная» проекция, проекция Heinig, проекция Hobbs.

Симптомы -Боль в надплечье -При полном вывихе - выпирание ключицы. -Симптом клавиши пианино. - Охриплость, затруднение дыхания и глотания, подкожная эмфизема (при заднем вывихе) -Гематома.
Лечение При передних подвывихах применяют консервативное лечение. Руку на 2 -6 недель иммобилизируют (обездвиживают) такой же восьмиобразной повязкой что и при переломах ключицы (кольца Дельбе), а иногда достаточно слинг-повязки.

При полных передних вывихах нельзя однозначно сказать, какой метод лечения предпочителен – консервативный или оперативный. В любом случае нужно начинать с попытки закрытого вправления: пациента кладут на стол, под плечом – валик. Обязательно обезболивают сустав новокаином, для расслабления мышц вводят специальные препараты – миорелаксанты. Тянут за руку, одновременно надавливая на ключицу, вправляя ее. Если ключицу удастся вправить, то накладывают восьмиобразную повязку. Однако, к сожалению, как только пациент встает со стола, ключица может вывихнуться вновь и тогда стоит рассматривать оперативное лечение. Закрытое вправление с последующим консервативным лечением успешно примерно в 50% случаев. Нельзя стремиться к полному вправлению переднего вывиха любой ценой, так как функция руки часто восстанавливается полностью даже при сохраняющемся смещении ключицы. После вправления местно прикладывают холод, принимают обезболивающие препараты (ортофен, целебрекс и т. д. – один из них).
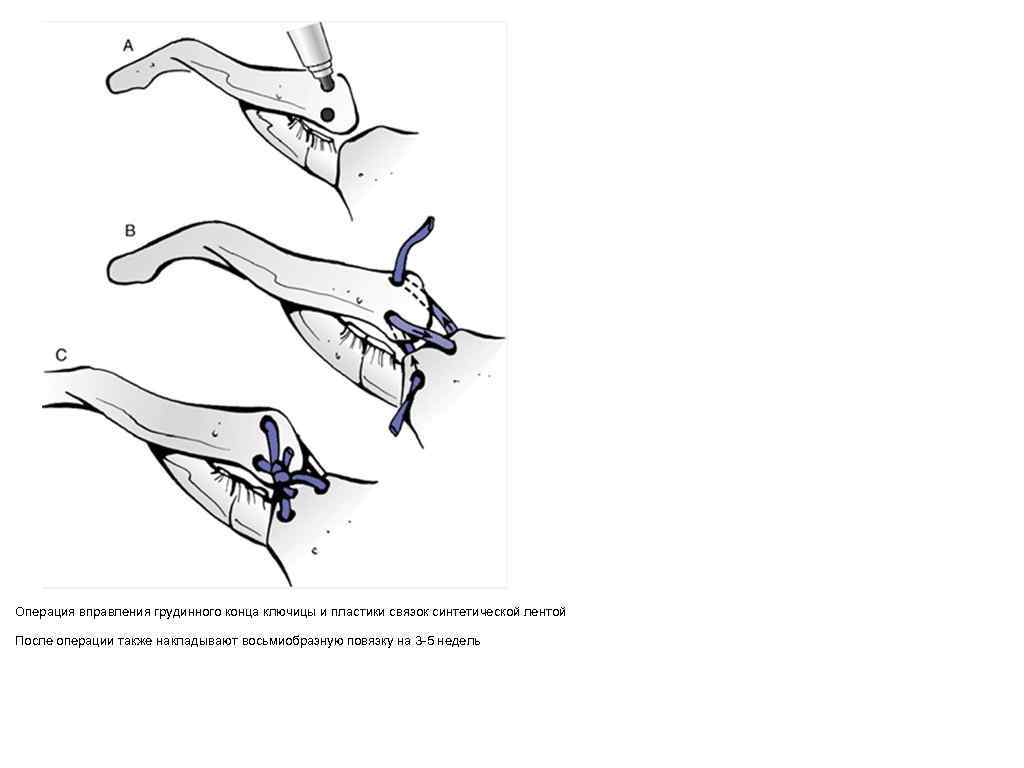
Операция вправления грудинного конца ключицы и пластики связок синтетической лентой После операции также накладывают восьмиобразную повязку на 3 -5 недель
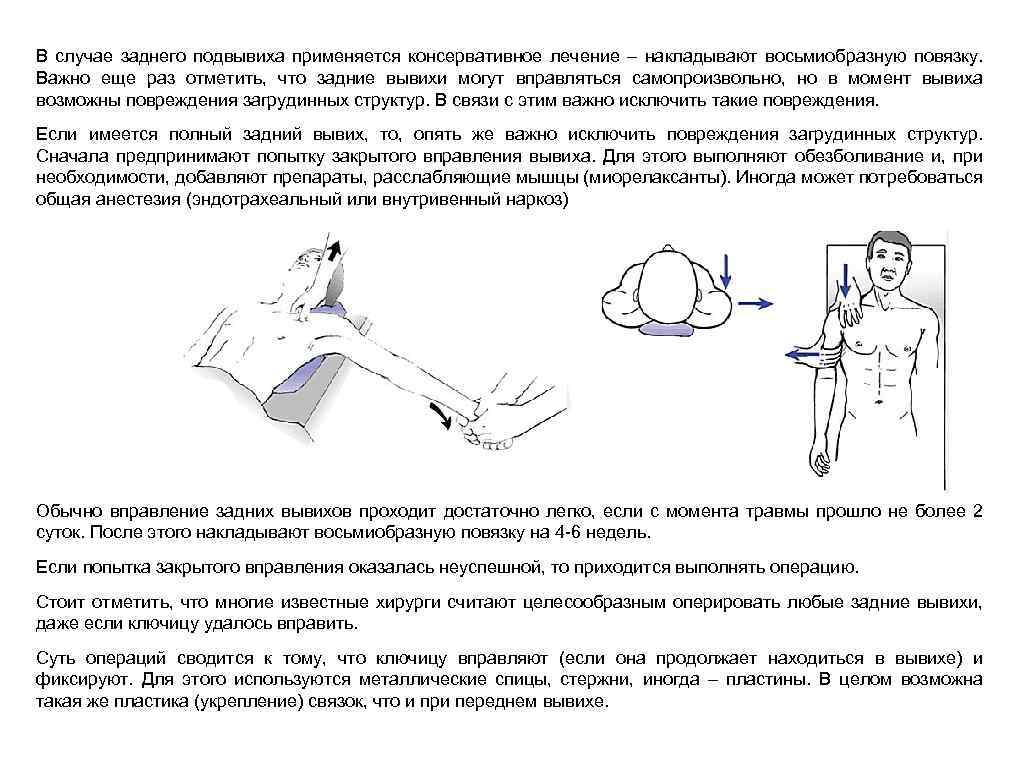
В случае заднего подвывиха применяется консервативное лечение – накладывают восьмиобразную повязку. Важно еще раз отметить, что задние вывихи могут вправляться самопроизвольно, но в момент вывиха возможны повреждения загрудинных структур. В связи с этим важно исключить такие повреждения. Если имеется полный задний вывих, то, опять же важно исключить повреждения загрудинных структур. Сначала предпринимают попытку закрытого вправления вывиха. Для этого выполняют обезболивание и, при необходимости, добавляют препараты, расслабляющие мышцы (миорелаксанты). Иногда может потребоваться общая анестезия (эндотрахеальный или внутривенный наркоз) Обычно вправление задних вывихов проходит достаточно легко, если с момента травмы прошло не более 2 суток. После этого накладывают восьмиобразную повязку на 4 -6 недель. Если попытка закрытого вправления оказалась неуспешной, то приходится выполнять операцию. Стоит отметить, что многие известные хирурги считают целесообразным оперировать любые задние вывихи, даже если ключицу удалось вправить. Суть операций сводится к тому, что ключицу вправляют (если она продолжает находиться в вывихе) и фиксируют. Для этого используются металлические спицы, стержни, иногда – пластины. В целом возможна такая же пластика (укрепление) связок, что и при переднем вывихе.

При хроническом вывихе иногда требуется удаление (резекция) части грудинного конца ключицы.
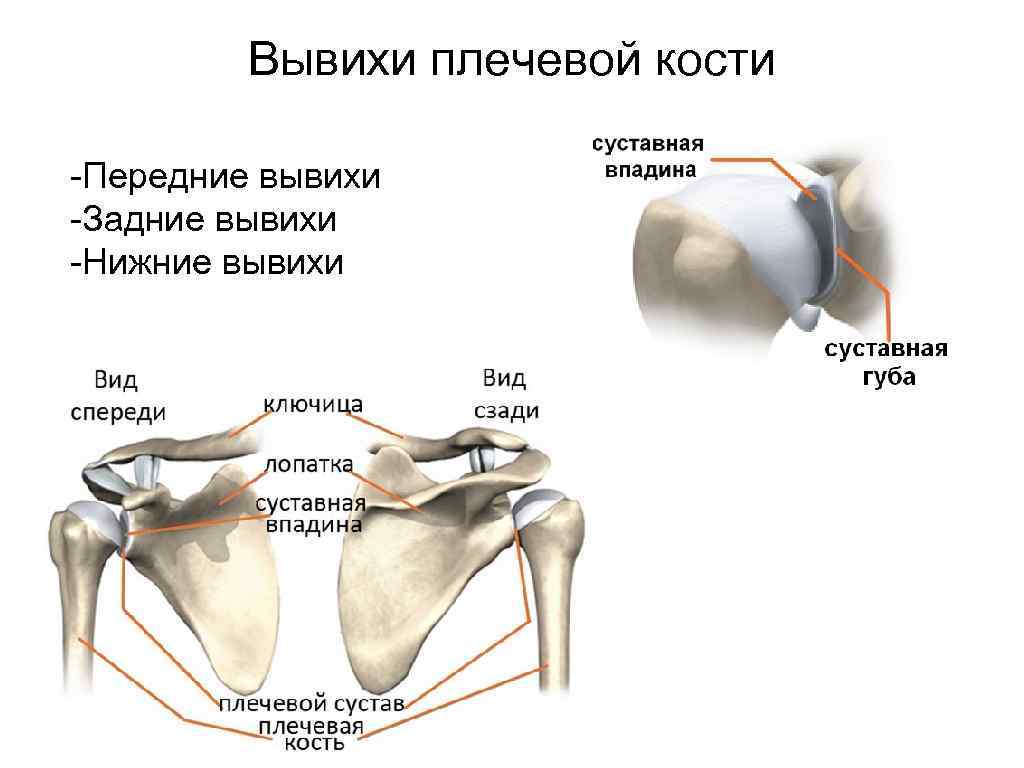
Вывихи плечевой кости -Передние вывихи -Задние вывихи -Нижние вывихи
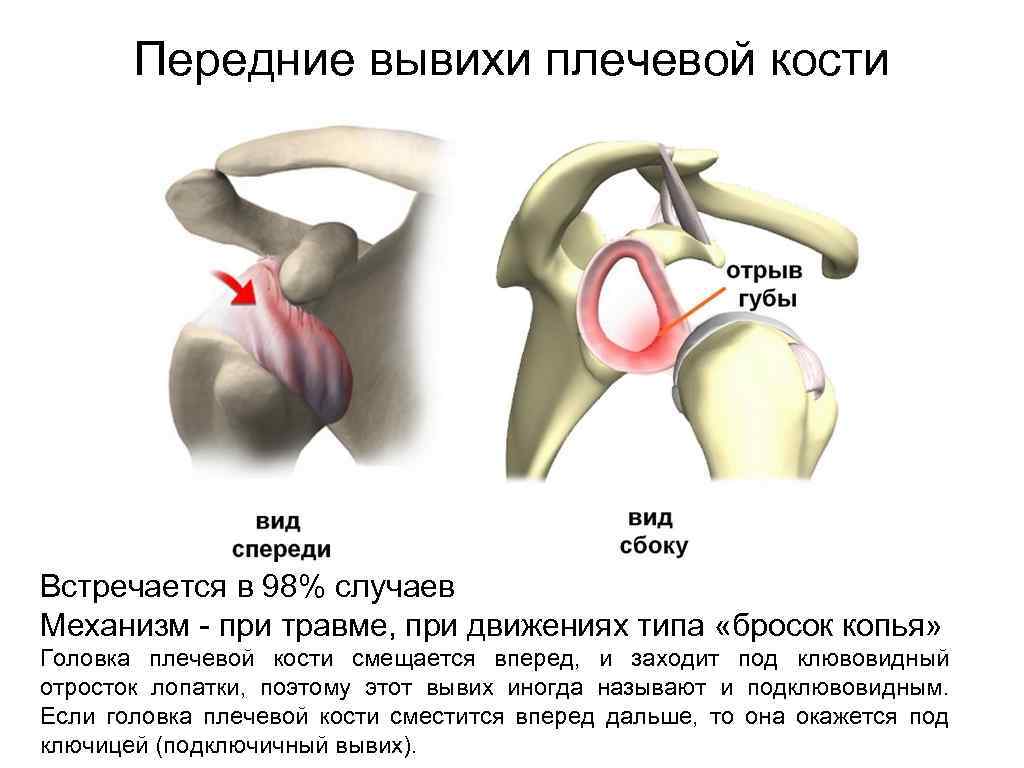
Передние вывихи плечевой кости Встречается в 98% случаев Механизм - при травме, при движениях типа «бросок копья» Головка плечевой кости смещается вперед, и заходит под клювовидный отросток лопатки, поэтому этот вывих иногда называют и подклювовидным. Если головка плечевой кости сместится вперед дальше, то она окажется под ключицей (подключичный вывих).

Передние вывихи плечевой кости При переднем вывихе головка отрывает от края суставной впадины лопатки суставную губу (повреждение Банкарта, названо именем английского хирурга Arthur Sidney Blundell Bankart (1879 – 1951)). Кроме этого, может произойти и разрыв самой капсулы сустава.
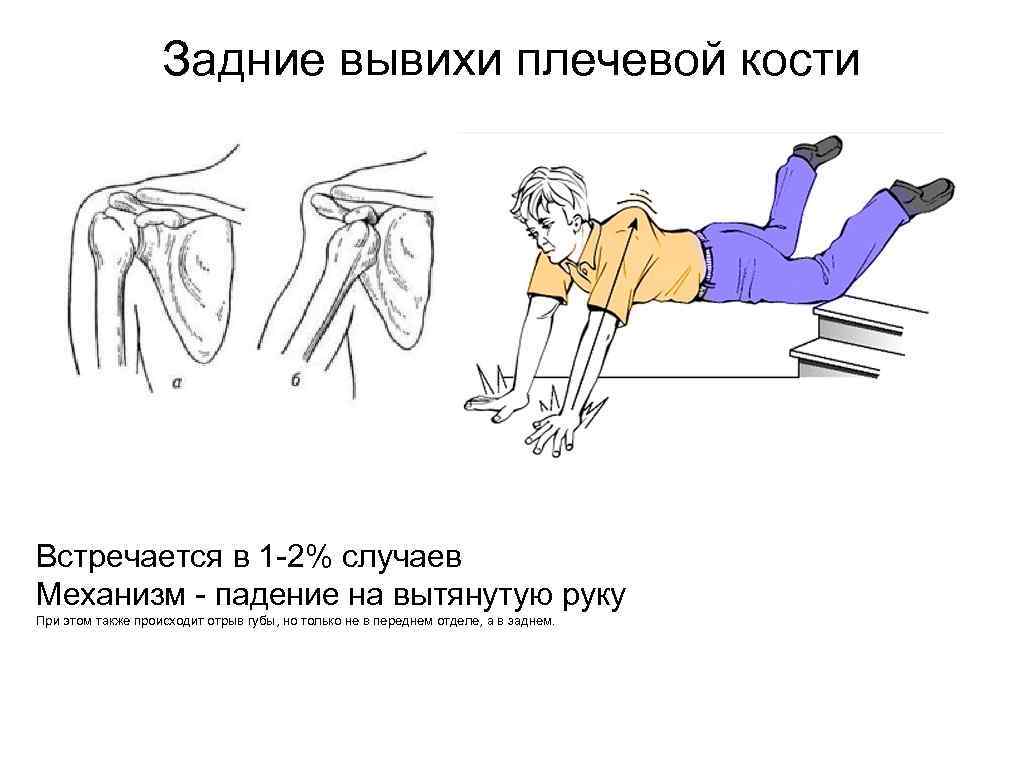
Задние вывихи плечевой кости Встречается в 1 -2% случаев Механизм - падение на вытянутую руку При этом также происходит отрыв губы, но только не в переднем отделе, а в заднем.

Нижние вывихи плечевой кости Встречается редко Механизм - падение на вытянутую руку Характерно вынужденное положение больного (держит больную конечность над головой)
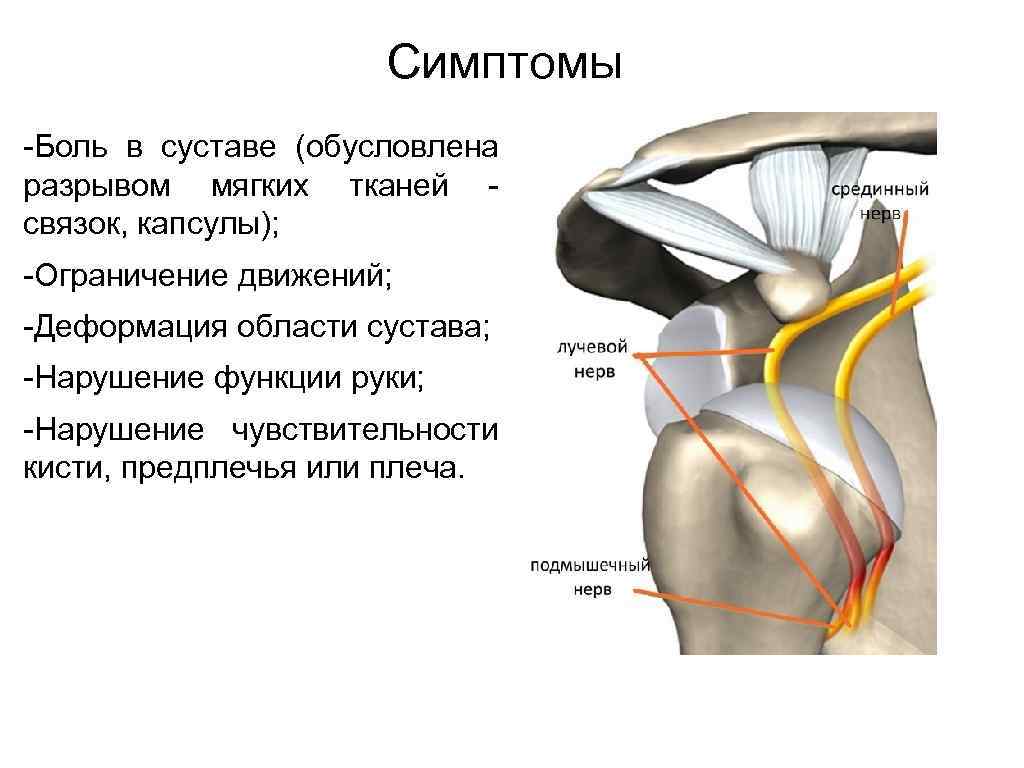
Симптомы -Боль в суставе (обусловлена разрывом мягких тканей - связок, капсулы); -Ограничение движений; -Деформация области сустава; -Нарушение функции руки; -Нарушение чувствительности кисти, предплечья или плеча.
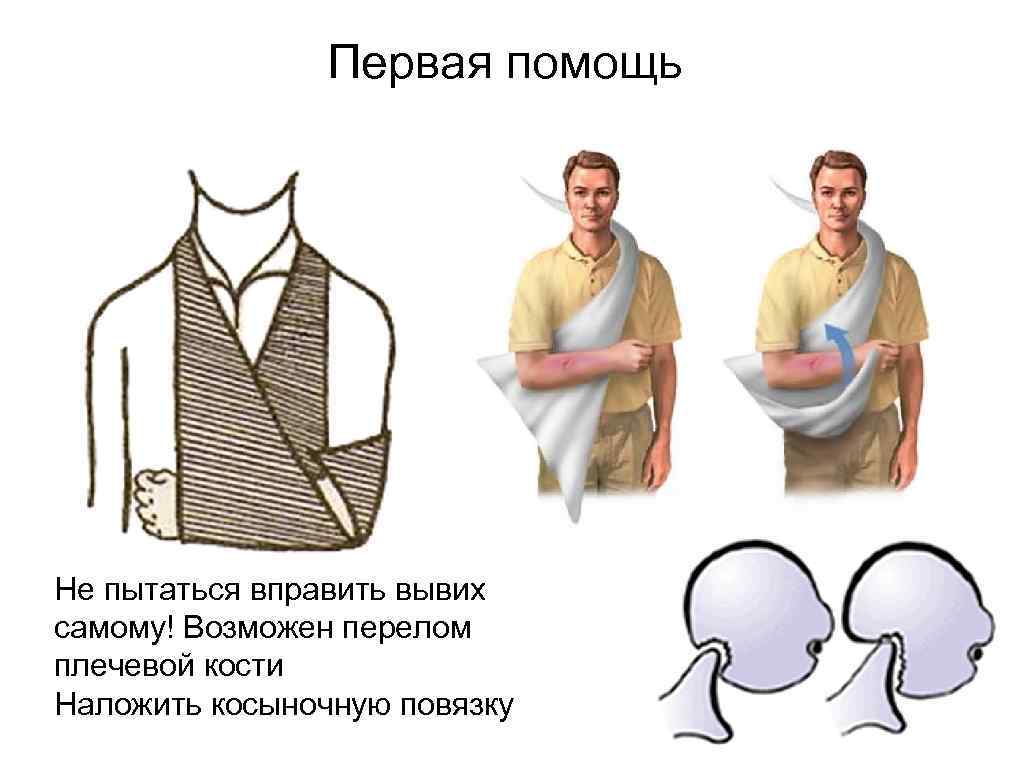
Первая помощь Не пытаться вправить вывих самому! Возможен перелом плечевой кости Наложить косыночную повязку

Диагностика Выполняют рентгенограмму в прямой и в аксилярной проекции
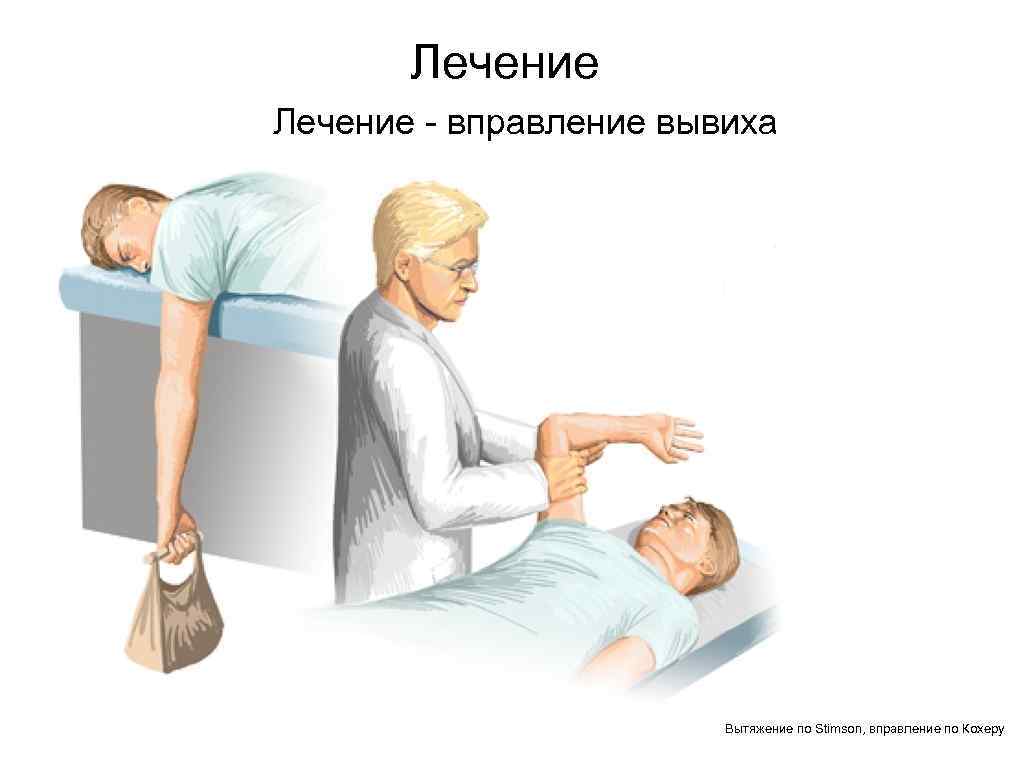
Лечение - вправление вывиха Вытяжение по Stimson, вправление по Кохеру

Вправление по Гиппократу

Вправление с противотягой по Роквуду
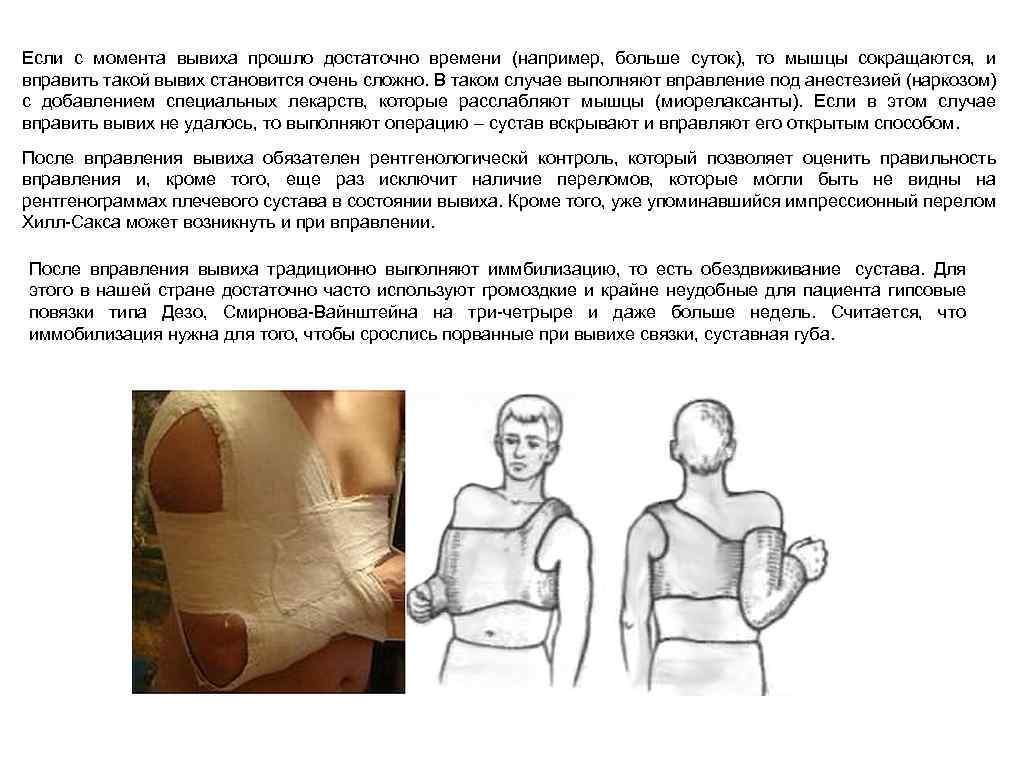
Если с момента вывиха прошло достаточно времени (например, больше суток), то мышцы сокращаются, и вправить такой вывих становится очень сложно. В таком случае выполняют вправление под анестезией (наркозом) с добавлением специальных лекарств, которые расслабляют мышцы (миорелаксанты). Если в этом случае вправить вывих не удалось, то выполняют операцию – сустав вскрывают и вправляют его открытым способом. После вправления вывиха обязателен рентгенологическй контроль, который позволяет оценить правильность вправления и, кроме того, еще раз исключит наличие переломов, которые могли быть не видны на рентгенограммах плечевого сустава в состоянии вывиха. Кроме того, уже упоминавшийся импрессионный перелом Хилл-Сакса может возникнуть и при вправлении. После вправления вывиха традиционно выполняют иммбилизацию, то есть обездвиживание сустава. Для этого в нашей стране достаточно часто используют громоздкие и крайне неудобные для пациента гипсовые повязки типа Дезо, Смирнова-Вайнштейна на три-четрыре и даже больше недель. Считается, что иммобилизация нужна для того, чтобы срослись порванные при вывихе связки, суставная губа.

Лечение хронической нестабильности Существует много вариантов хирургической стабилизации плечевого сустава, но золотым стандартом лечения типичной нестабильности в настоящее время является операция Банкарта. Сейчас эта операция выполняется артроскопически, т. е. без традиционного разреза. Через один прокол длиной 1 -2 сантиметра в сустав вводят видеокамеру и осматривают все повреждения изнутри. Через 1 -2 других маленьких прокола в сустав вводят специальные инструменты, которыми создают новую суставную губу взамен старой, которая, как правило, полностью стесывается при предыдущих вывихах и попросту отсутствует. Для создания новой суставной губы формируют валик из капсулы сустава, который подшивают к кости специальными якорными фиксаторами. Если плечо вывихивается кпереди, то суставную губу восстанавливают спереди, а если плечо вывихивается кзади – то суставную губу восстанавливают сзади. Кроме того, если нужно, в ходе операции устраняют продольные разрывы суставной губы (SLAP-повреждения) или разрывы надостной мышцы.

Для выполнения артроскопической операции Банкарта необходимы так называемые якорные фиксаторы. Это специальные приспособления, которые на одном конце имеют специальный фиксатор, к которому крепятся очень прочные нити. По виду материала, из которого изготовлен сам фиксатор (якорь) они бывают двух типов – рассасывающиеся и нерассасывающиеся. Нерассасывающиеся фиксаторы – металлические (как правило из титановых сплавов), они изготавливаются в виде винта, который вводится в канал кости и остается там навсегда. В целом современные сплавы весьма безопасны и длительное нахождение фиксатора не причиняет каких-либо проблем. Преимуществом нерассасывающихся (металлических) фиксаторов является то, что они более прочные. Другой вариант фиксатора – рассасывающийся. Его изготавливают из специального материала (обычно – полимолочная кислота), которая за несколько месяцев рассасывается и замещается костью. Такие фиксаторы не видны на рентгене, можно увидеть только просветление от канала в кости, в котором установлен рассасывающийся якорный фиксатор. Рассасывающиеся якорные фиксаторы изготавливают как в виде винта, так и в виде специального клина, который, поворачиваясь, фиксируется в кости.
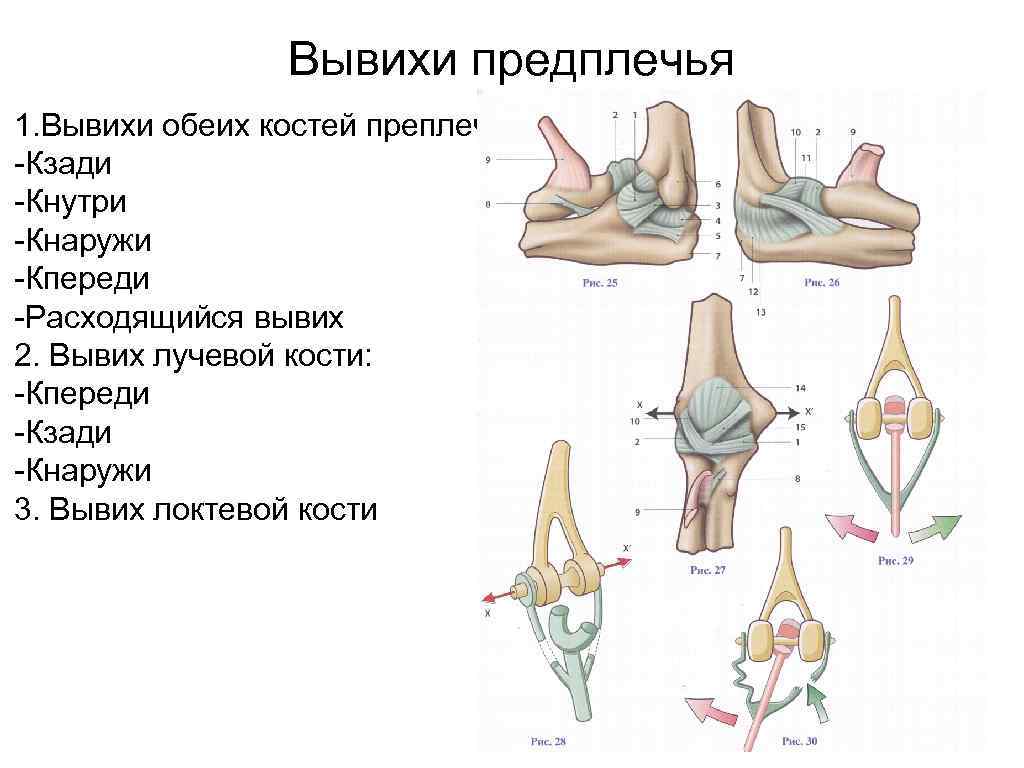
Вывихи предплечья 1. Вывихи обеих костей преплечья: -Кзади -Кнутри -Кнаружи -Кпереди -Расходящийся вывих 2. Вывих лучевой кости: -Кпереди -Кзади -Кнаружи 3. Вывих локтевой кости
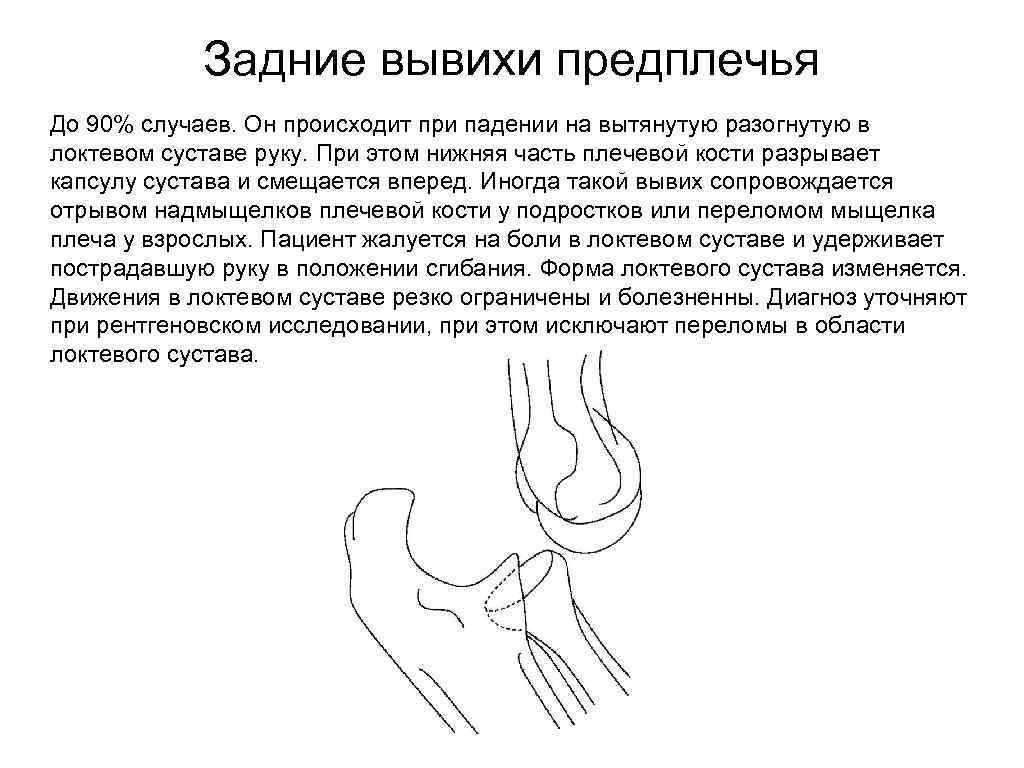
Задние вывихи предплечья До 90% случаев. Он происходит при падении на вытянутую разогнутую в локтевом суставе руку. При этом нижняя часть плечевой кости разрывает капсулу сустава и смещается вперед. Иногда такой вывих сопровождается отрывом надмыщелков плечевой кости у подростков или переломом мыщелка плеча у взрослых. Пациент жалуется на боли в локтевом суставе и удерживает пострадавшую руку в положении сгибания. Форма локтевого сустава изменяется. Движения в локтевом суставе резко ограничены и болезненны. Диагноз уточняют при рентгеновском исследовании, при этом исключают переломы в области локтевого сустава.
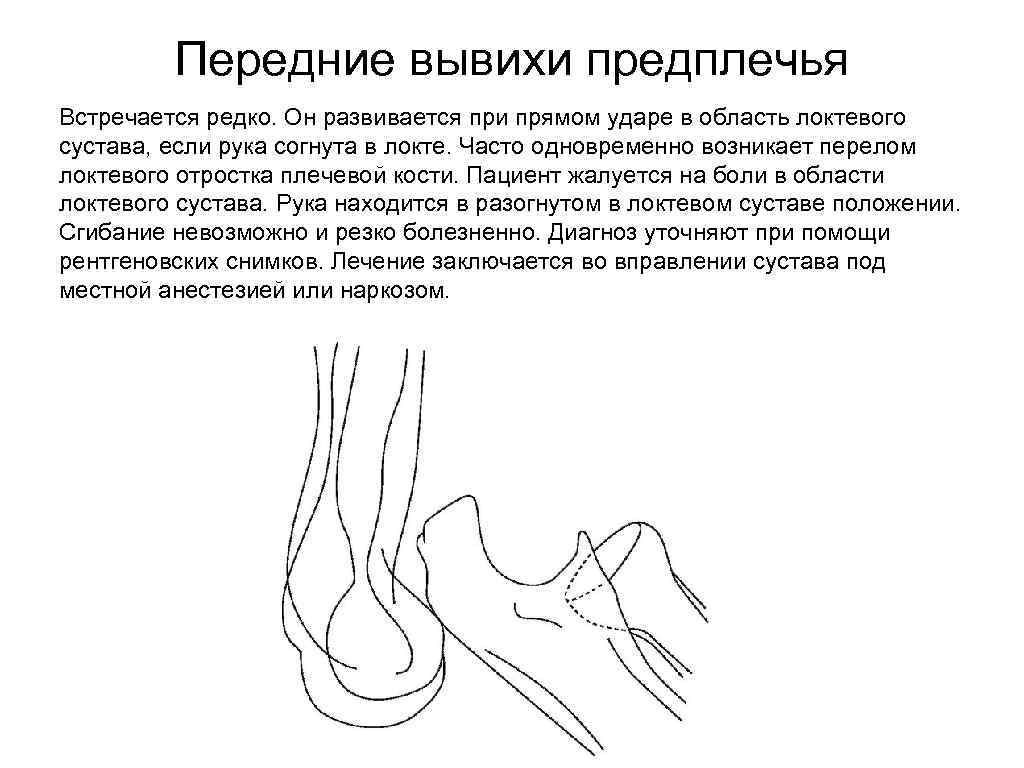
Передние вывихи предплечья Встречается редко. Он развивается при прямом ударе в область локтевого сустава, если рука согнута в локте. Часто одновременно возникает перелом локтевого отростка плечевой кости. Пациент жалуется на боли в области локтевого сустава. Рука находится в разогнутом в локтевом суставе положении. Сгибание невозможно и резко болезненно. Диагноз уточняют при помощи рентгеновских снимков. Лечение заключается во вправлении сустава под местной анестезией или наркозом.

Изредка встречается наружный вывих предплечья. Обычно такие вывихи не бывают полными. Происходит подвывих в суставе при прямом воздействии силы направленной изнутри кнаружи во фронтальной плоскости. Пациент жалуется на боли в суставе. Движения в суставе ограничены. Форма сустава изменена. Ось сустава смещена кнаружи. Обязательно проводятся рентгеновские снимки для уточнения диагноза и исключения. Вывих предплечья кнутри возникает при прямом ударе сбоку, направленном кнутри во фронтальной плоскости. Ось сустава при этом смещается кнутри. Лечение аналогично другим вывихам предплечья. У детей встречаются вывихи головки локтевой или лучевой костей.
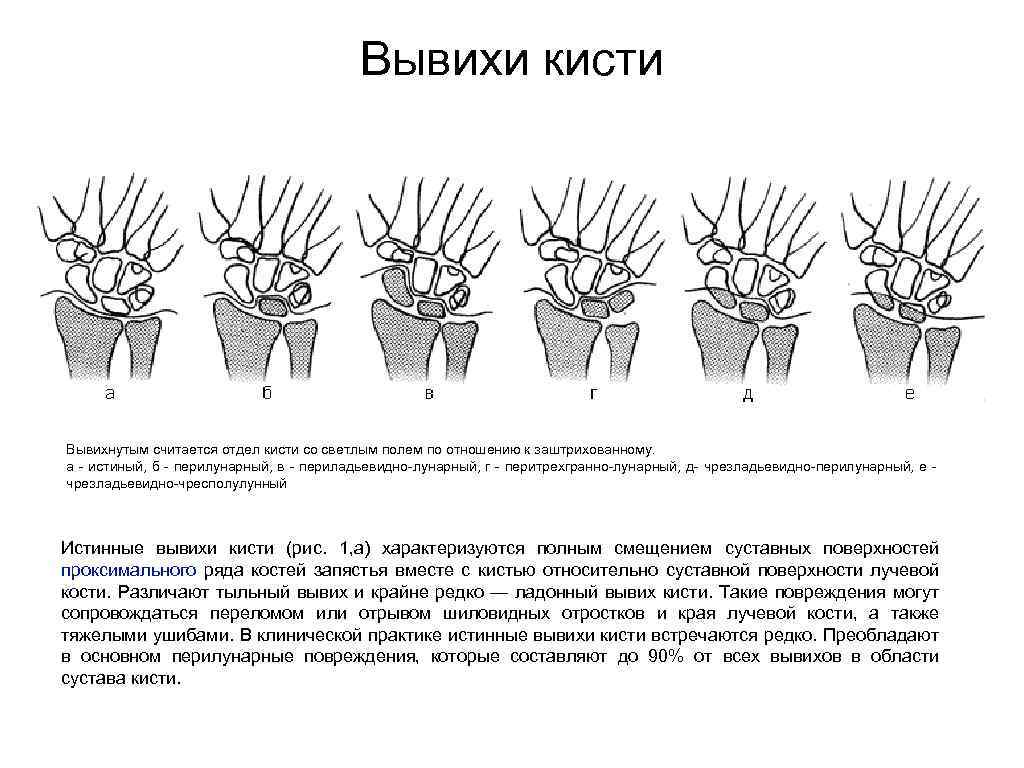
Вывихи кисти Вывихнутым считается отдел кисти со светлым полем по отношению к заштрихованному. а - истиный, б - перилунарный, в - периладьевидно-лунарный, г - перитрехгранно-лунарный, д- чрезладьевидно-перилунарный, е - чрезладьевидно-чресполулунный Истинные вывихи кисти (рис. 1, а) характеризуются полным смещением суставных поверхностей проксимального ряда костей запястья вместе с кистью относительно суставной поверхности лучевой кости. Различают тыльный вывих и крайне редко — ладонный вывих кисти. Такие повреждения могут сопровождаться переломом или отрывом шиловидных отростков и края лучевой кости, а также тяжелыми ушибами. В клинической практике истинные вывихи кисти встречаются редко. Преобладают в основном перилунарные повреждения, которые составляют до 90% от всех вывихов в области сустава кисти.

Перилунарный вывих кисти (рис. 1, б) возникает при разгибательном механизме травмы в области кистевого сустава. Полулунная кость при этом остается на месте и контактирует с лучевой, а остальные кости вместе с головчатой смещаются в тыльную сторону и проксимально. В ряде случаев подобное повреждение может сопровождаться переломом шиловидных отростков лучевой и локтевой костей. Периладьевидно-лунарный вывих кисти (рис. 1, в) характеризуется тем, что ладьевидная и полулунная кости остаются на месте и артикулируют с лучевой костью, а остальные кости кисти смещаются в тыльную сторону и проксимально. Перитрехгранно-лунарный вывих кисти (рис. 1, г) характеризуется вывихом кисти, при котором полулунная и трехгранная кости остаются на месте, а остальные кости кисти смещаются в тыльную сторону и проксимально. Этот вид повреждения встречается очень редко.

Чрезладьевидно-перилунарный вывих кисти (рис. 1, д) относится к переломовывихам. При этом виде повреждения происходят перелом ладьевидной кости, как правило, в средней трети, и перилунарный вывих кисти. Полулунная кость и связанный с ней проксимальный фрагмент ладьевидной кости с помощью полулунно-ладьевидной связки остаются на месте и контактируют с лучевой костью. Дистальный фрагмент ладьевидной кости вместе с остальными костями кисти смещается в тыльную сторону. Чрезладьевидно-чресполулунный вывих кисти (рис. 1, е) также относится к переломовывихам. Характерен перелом ладьевидной и полулунной костей, при котором их проксимальные фрагменты контактируют с лучевой костью. Остальные кости кисти с дистальными фрагментами полулунной и ладьевидной костей смещаются в тыльную сторону и проксимально.

Симптомы Клиническая картина вывихов кисти и переломовывихов запястья схожа с таковой при переломах лучевой кости в типичном месте. При истинном вывихе кисти выявляется симптом пружинящей фиксации кисти, во всех остальных случаях отмечаются значительное ограничение активных и пассивных движений в кистевом суставе и болезненность. Пальпаторно на тыле кисти определяется выбухание. Все виды тыльных вывихов характеризуются сгибательной установкой пальцев кисти. Возможно сдавление срединного нерва в области канала запястья. Окончательный диагноз устанавливают на основании обязательного рентгенологического обследования в прямой и боковой проекциях, а при необходимости производят рентгенографию в 3 Л проекции.

Лечение В свежих случаях устранение всех видов смещения кисти производят под проводниковой анестезией или наркозом (возможно применение местной анестезии). Вправление кисти осуществляют хирург и ассистент, угол сгибания в локтевом суставе 90°. Ассистент удерживает конечность за плечо, а хирург производит тягу по оси предплечья, растягивая кистевой сустав, при этом одна рука хирурга производит тягу за I палец кисти, а вторая — за остальные четыре. После растяжения кистевого сустава и продолжающейся дистракции с помощью больших пальцев кистей своих рук хирург надавливает на выступающую часть кисти в области кистевого сустава до устранения тыльной дислокации. Устранив тыльный вывих, кисть фиксируют в положении сгибания под углом 40° от нейтральной позиции тыльной гипсовой лонгетой от пястно-фаланговых до локтевого сустава и производят контрольную рентгенограмму. Через 2 нед кисть выводят из положения сгибания и вновь фиксируют на 2 нед при всех видах вывихов кисти. После вправления чрезладьевидно-перилунарного вывиха кисти лечение проводят, как при переломе ладьевидной кости. При нестабильности кистевого сустава, что определяют по рецидиву вывиха сразу после вправления и по контрольной рентгенограмме, сустав может быть фиксирован спицами Киршнера . Спицы проводят в косом направлении через дистальный конец лучевой кости с ее наружной поверхности, через кистевой сустав и среднюю треть V пястной кости. Вправление вывихов можно произвести с помощью дистракционных аппаратов в следующих случаях: при невозможности закрытого вправления вывихов и переломовывихов кисти, при отсутствии симптомов сдавления анатомических образований в канале запястья, а также при позднем обращении за медицинской помощью (через 1— 3 нед). Оперативное вправление вывихов особенно показано при сдавлении срединного нерва в канале запястья. Длительное сдавление нерва может привести к его дегенерации. Доступ к кистевому суставу осуществляют через тыльный дугообразный разрез. Сухожилия разгибателей пальцев и кисти не пересекают. Если необходимо, дополнительно рассекают капсулу кистевого сустава. При дистракции по оси предплечья устраняют интерпонирующие ткани и вправляют вывих. В случае нестабильности кистевого сустава производят трансартикулярную фиксацию спицами Киршнера, затем рану послойно ушивают. Срок фиксации кистевого сустава 4— 6 нед, а при чрезладьевидно-перилунарном вывихе — до 3— 4 мес.
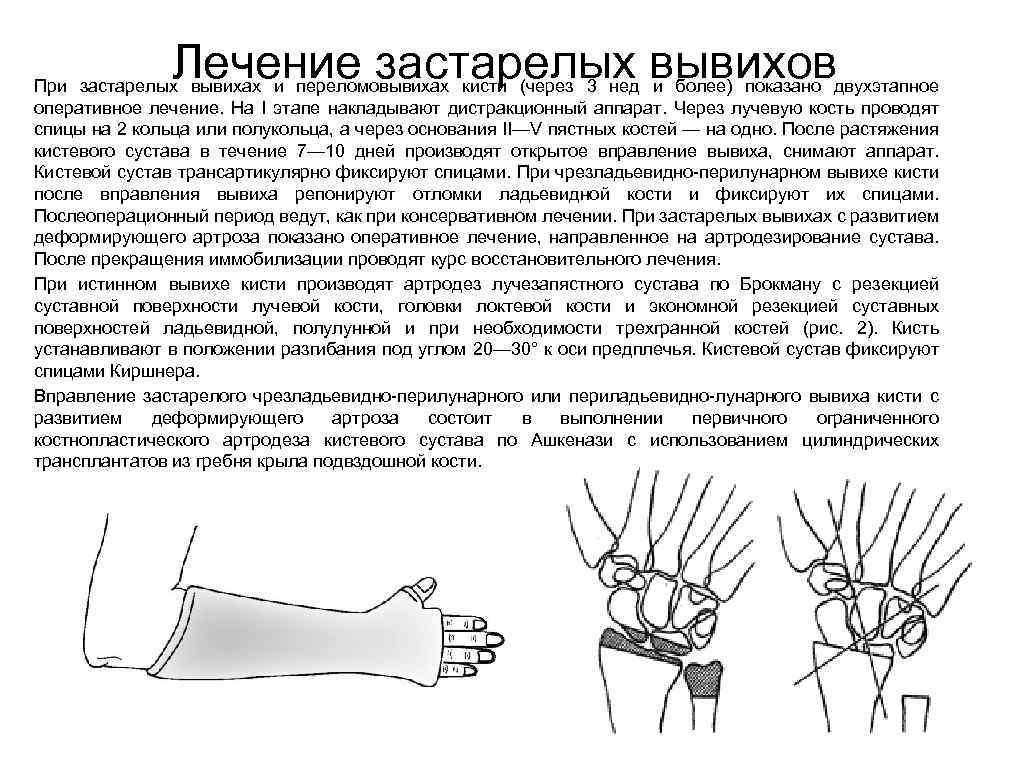
Лечение застарелых вывихов При застарелых вывихах и переломовывихах кисти (через 3 нед и более) показано двухэтапное оперативное лечение. На I этапе накладывают дистракционный аппарат. Через лучевую кость проводят спицы на 2 кольца или полукольца, а через основания II—V пястных костей — на одно. После растяжения кистевого сустава в течение 7— 10 дней производят открытое вправление вывиха, снимают аппарат. Кистевой сустав трансартикулярно фиксируют спицами. При чрезладьевидно-перилунарном вывихе кисти после вправления вывиха репонируют отломки ладьевидной кости и фиксируют их спицами. Послеоперационный период ведут, как при консервативном лечении. При застарелых вывихах с развитием деформирующего артроза показано оперативное лечение, направленное на артродезирование сустава. После прекращения иммобилизации проводят курс восстановительного лечения. При истинном вывихе кисти производят артродез лучезапястного сустава по Брокману с резекцией суставной поверхности лучевой кости, головки локтевой кости и экономной резекцией суставных поверхностей ладьевидной, полулунной и при необходимости трехгранной костей (рис. 2). Кисть устанавливают в положении разгибания под углом 20— 30° к оси предплечья. Кистевой сустав фиксируют спицами Киршнера. Вправление застарелого чрезладьевидно-перилунарного или периладьевидно-лунарного вывиха кисти с развитием деформирующего артроза состоит в выполнении первичного ограниченного костнопластического артродеза кистевого сустава по Ашкенази с использованием цилиндрических трансплантатов из гребня крыла подвздошной кости.
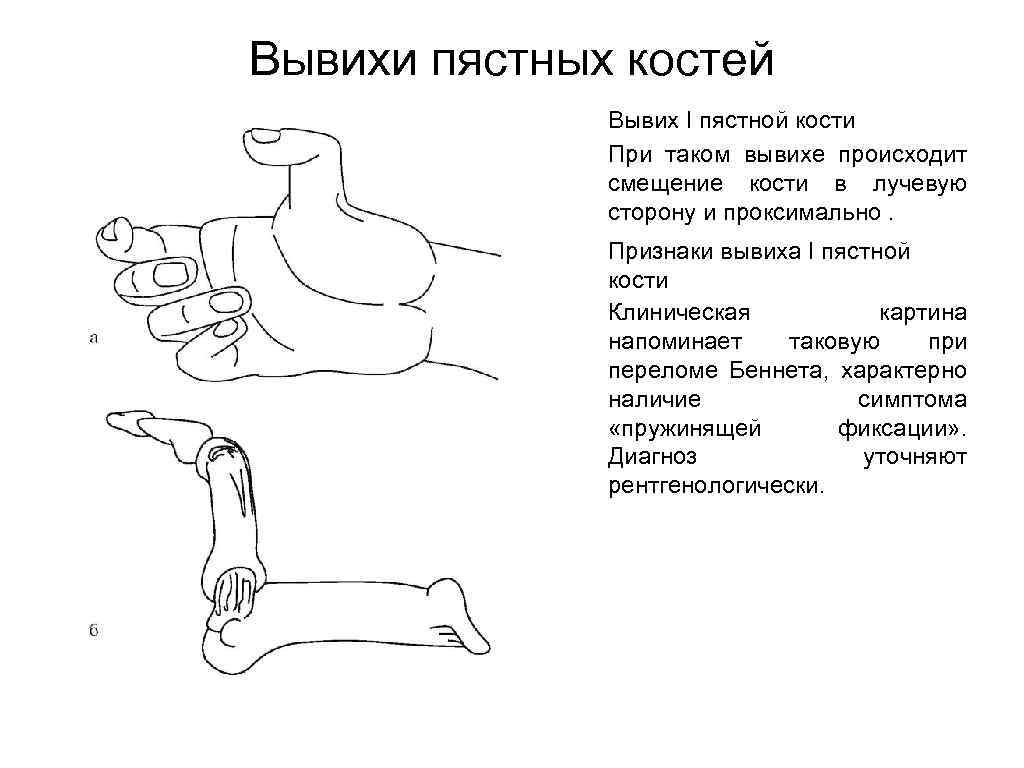
Вывихи пястных костей Вывих I пястной кости При таком вывихе происходит смещение кости в лучевую сторону и проксимально. Признаки вывиха I пястной кости Клиническая картина напоминает таковую при переломе Беннета, характерно наличие симптома «пружинящей фиксации» . Диагноз уточняют рентгенологически.
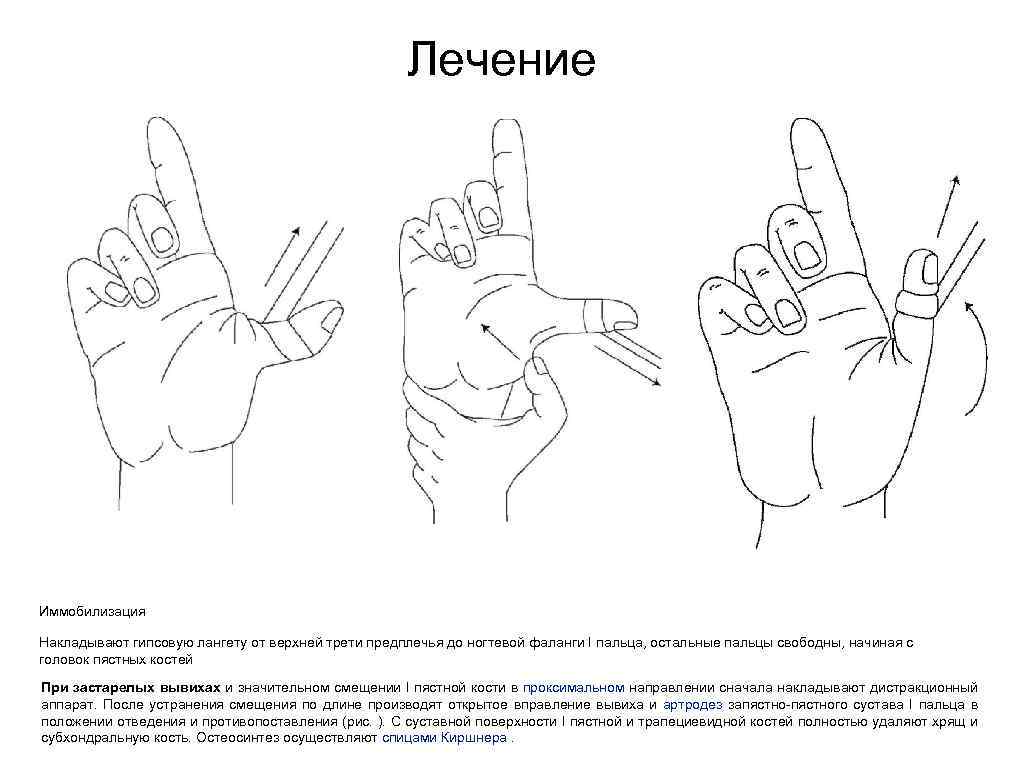
Лечение Иммобилизация Накладывают гипсовую лангету от верхней трети предплечья до ногтевой фаланги I пальца, остальные пальцы свободны, начиная с головок пястных костей При застарелых вывихах и значительном смещении I пястной кости в проксимальном направлении сначала накладывают дистракционный аппарат. После устранения смещения по длине производят открытое вправление вывиха и артродез запястно-пястного сустава I пальца в положении отведения и противопоставления (рис. ). С суставной поверхности I пястной и трапециевидной костей полностью удаляют хрящ и субхондральную кость. Остеосинтез осуществляют спицами Киршнера.

Вывихи II—V пястных костей Такие вывихи встречаются редко. Преобладают тыльные вывихи. Для этих повреждений характерно наличие деформации на тыле кисти в области соответствующих запястно-пястных суставов. Диагноз уточняют по рентгенограммам в 2 проекциях. При свежих вывихах производят закрытое вправление, а при застарелых — открытое и фиксацию спицами Киршнера. Иммобилизация гипсовой лонгетой на 4 нед.

Вывихи пальцев Среди вывихов фаланг пальцев кисти наиболее частым является вывих I пальца. Различают тыльный и ладонный вывихи. Тыльный вывих I пальца Повреждение возникает при разгибательном механизме травмы. Различают полные и неполные вывихи. При тыльном вывихе между костями часто ущемляется сухожилие длинного сгибателя I пальца (осложненный вывих), что затрудняет вправление. Признаки тыльного вывиха I пальца Палец укорочен и принимает положение разгибания в пястно-фаланговом суставе и сгибания в межфаланговом суставе. На ладонной поверхности удается пальпировать головку I пястной кости. При ущемлении сухожилия длинного сгибателя I пальца основание фаланги располагается сбоку от головки пястной кости. Рентгенограммы в 2 -х проекциях дают полное представление о характере вывиха. Лечение тыльного вывиха I пальца Вправление свежего вывиха производят под наркозом, местной или проводниковой анестезией сдвиганием проксимальной фаланги I пальца на головку пястной кости при одновременном вытяжении пальца по продольной оси и некотором отведении. Тягу за палец осуществляют с помощью захвата или петли из бинта. Для устранения ущемления сухожилия длинного сгибателя производят поворот пальца в локтевую сторону. При этом приеме сухожилие выводится из-за головки пястной кости давлением лучевого отдела основной фаланги. После вправления вывиха палец сгибают в пястно-фалан-говом суставе и накладывают гипсовую лонгету от локтя до II— V пястно-фалангового сустава и до фаланги I пальца на 3 нед. Трудоспособность восстанавливается через 4— 5 нед. При неудаче закрытого вправления показано оперативное вмешательство. Используют тыльно-лучевой доступ. Рассекают ущемленную капсулу пястно-фалангового сустава и элеватором сдвигают сухожилие длинного сгибателя, после этого проксимальная фаланга легко вправляется на свое место. Послойно ушивают все анатомические образования. Гипсовая иммобилизация 3— 4 нед.
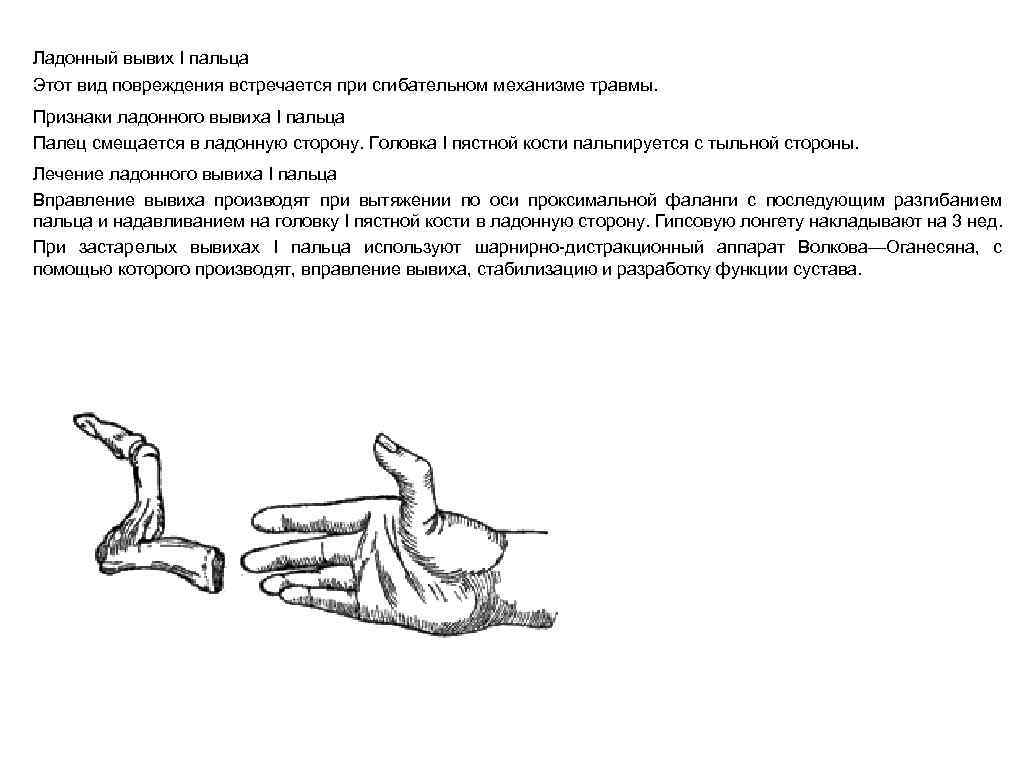
Ладонный вывих I пальца Этот вид повреждения встречается при сгибательном механизме травмы. Признаки ладонного вывиха I пальца Палец смещается в ладонную сторону. Головка I пястной кости пальпируется с тыльной стороны. Лечение ладонного вывиха I пальца Вправление вывиха производят при вытяжении по оси проксимальной фаланги с последующим разгибанием пальца и надавливанием на головку I пястной кости в ладонную сторону. Гипсовую лонгету накладывают на 3 нед. При застарелых вывихах I пальца используют шарнирно-дистракционный аппарат Волкова—Оганесяна, с помощью которого производят, вправление вывиха, стабилизацию и разработку функции сустава.
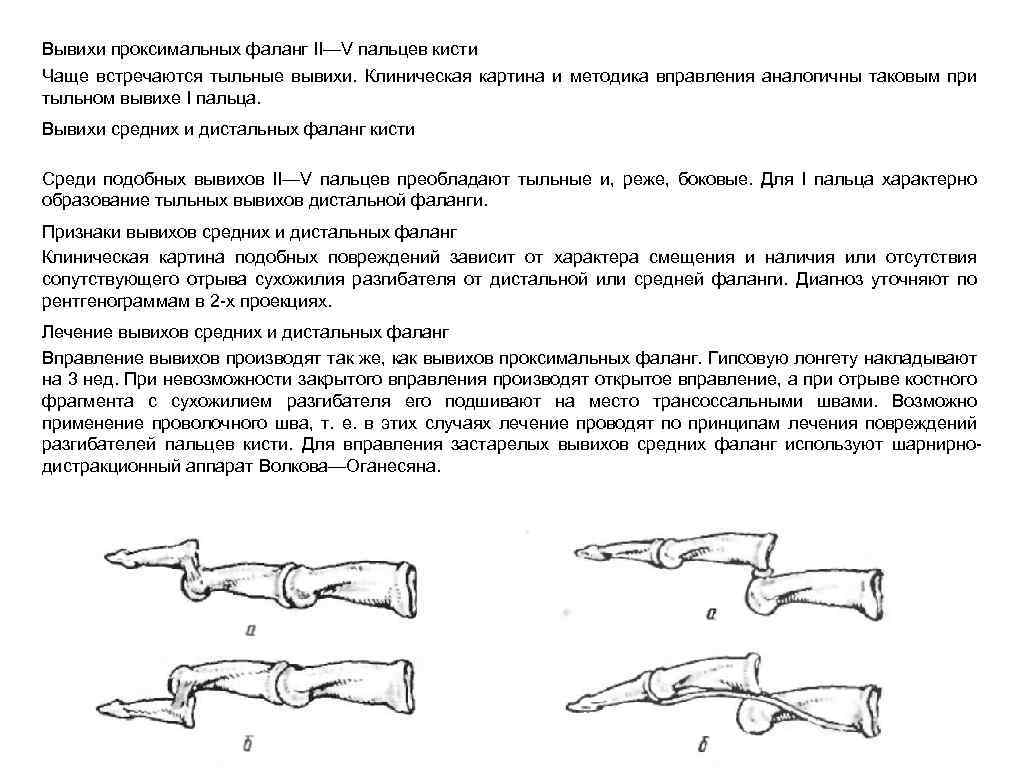
Вывихи проксимальных фаланг II—V пальцев кисти Чаще встречаются тыльные вывихи. Клиническая картина и методика вправления аналогичны таковым при тыльном вывихе I пальца. Вывихи средних и дистальных фаланг кисти Среди подобных вывихов II—V пальцев преобладают тыльные и, реже, боковые. Для I пальца характерно образование тыльных вывихов дистальной фаланги. Признаки вывихов средних и дистальных фаланг Клиническая картина подобных повреждений зависит от характера смещения и наличия или отсутствия сопутствующего отрыва сухожилия разгибателя от дистальной или средней фаланги. Диагноз уточняют по рентгенограммам в 2 -х проекциях. Лечение вывихов средних и дистальных фаланг Вправление вывихов производят так же, как вывихов проксимальных фаланг. Гипсовую лонгету накладывают на 3 нед. При невозможности закрытого вправления производят открытое вправление, а при отрыве костного фрагмента с сухожилием разгибателя его подшивают на место трансоссальными швами. Возможно применение проволочного шва, т. е. в этих случаях лечение проводят по принципам лечения повреждений разгибателей пальцев кисти. Для вправления застарелых вывихов средних фаланг используют шарнирнодистракционный аппарат Волкова—Оганесяна.
верхняя конечность.ppt