Высоко-контагиозные геморрогические лихорадки.ppt
- Количество слайдов: 62
 Высоко-контагиозные геморрагические лихорадки Автор: Сауляк Н. И.
Высоко-контагиозные геморрагические лихорадки Автор: Сауляк Н. И.
 Геморрагическая лихорадка — это острое лихорадочное заболевание вирусной этиологии. В патогенезе часто наблюдается поражение сосудов, приводящее к развитию тромбогеморрагического синдрома (ТГС). Общий анализ крови в большинстве случаев выявляет вначале лейкопению, затем тромбоцитопению. Среди причин геморрагического синдрома известны вирусы четырех семейств: Аренавирусы (Arenaviridae), Буньявирусы (Bunyaviridae), Филовирусы (Filoviridae), Флавивирусы (Flaviviridae).
Геморрагическая лихорадка — это острое лихорадочное заболевание вирусной этиологии. В патогенезе часто наблюдается поражение сосудов, приводящее к развитию тромбогеморрагического синдрома (ТГС). Общий анализ крови в большинстве случаев выявляет вначале лейкопению, затем тромбоцитопению. Среди причин геморрагического синдрома известны вирусы четырех семейств: Аренавирусы (Arenaviridae), Буньявирусы (Bunyaviridae), Филовирусы (Filoviridae), Флавивирусы (Flaviviridae).
 По механизму передачи вируса геморогические лихорадки разделяют на трансмиссивные клещевые — Крымская геморрагическая лихорадка и Омская геморрагическая лихорадка, Кьясанурская лесная болезнь, трансмиссивные комариные — желтая лихорадка, денге и чикунгунья, лихорадка долины Рифт, Геморогические лихорадки, при которых вирус передается человеку от инфицированных грызунов, являющихся природным источником и резервуаром возбудителя через мочу и, возможно, экскременты, — аргентинская и боливийская лихорадки, лихорадка Ласса и Геморрагическая лихорадка с почечным синдромом. Природные источники возбудителей лихорадок Марбург и Эболы и естественные механизмы заражения ими человека не изучены.
По механизму передачи вируса геморогические лихорадки разделяют на трансмиссивные клещевые — Крымская геморрагическая лихорадка и Омская геморрагическая лихорадка, Кьясанурская лесная болезнь, трансмиссивные комариные — желтая лихорадка, денге и чикунгунья, лихорадка долины Рифт, Геморогические лихорадки, при которых вирус передается человеку от инфицированных грызунов, являющихся природным источником и резервуаром возбудителя через мочу и, возможно, экскременты, — аргентинская и боливийская лихорадки, лихорадка Ласса и Геморрагическая лихорадка с почечным синдромом. Природные источники возбудителей лихорадок Марбург и Эболы и естественные механизмы заражения ими человека не изучены.
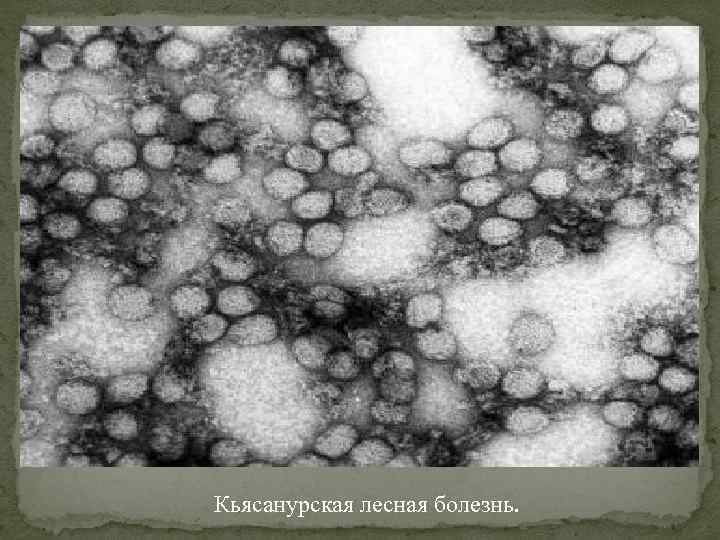 Кьясанурская лесная болезнь.
Кьясанурская лесная болезнь.
 В 1957 году T. Ворк и его коллеги от обезьян и больных людей выделели вирус - возбудитель данного заболевания. Последующие экспериментальные работы показали, что вирусы достаточно хорошо культивируются. Природные очаги выявлены на юге Индии в штате Карнатака. Заболевания в очагах появляются постоянно с декабря по май с максимумом в феврале — апреле, а отдельные случаи — и в межэпидемический период. Основной источник вируса — белки, крысы, дикобразы, обезьяны. Переносчики и резервуар вируса — иксодовые клещи Haemaphysalis spinigera, через укус которых инфицируется человек.
В 1957 году T. Ворк и его коллеги от обезьян и больных людей выделели вирус - возбудитель данного заболевания. Последующие экспериментальные работы показали, что вирусы достаточно хорошо культивируются. Природные очаги выявлены на юге Индии в штате Карнатака. Заболевания в очагах появляются постоянно с декабря по май с максимумом в феврале — апреле, а отдельные случаи — и в межэпидемический период. Основной источник вируса — белки, крысы, дикобразы, обезьяны. Переносчики и резервуар вируса — иксодовые клещи Haemaphysalis spinigera, через укус которых инфицируется человек.
 Этиология. Возбудитель относится к экологической группе арбовирусов семейства тогавирусов рода флавивирусов (группа В). В отличие от других вирусов этой группы он ассоциирован не с энцефалитом, а с геморрагической лихорадкой. Вирус близок к возбудителям омской геморрагической лихорадки, желтой лихорадки и денге. Геном вируса представлен односпиральной РНК. В настоящее время геном вируса тщательно исследуется, проведено секвенирование важнейших белков вириона по результатам которых возможно получение рекомбинантной вакцины. Эпидемиология. Переносчиками инфекции для человека служат клещи вида Haemaphysalis spinigera, из которых закономерно выделяется вирус. Патогенез. В основе патогенеза лежат специфическая интоксикация, поражение сосудов,
Этиология. Возбудитель относится к экологической группе арбовирусов семейства тогавирусов рода флавивирусов (группа В). В отличие от других вирусов этой группы он ассоциирован не с энцефалитом, а с геморрагической лихорадкой. Вирус близок к возбудителям омской геморрагической лихорадки, желтой лихорадки и денге. Геном вируса представлен односпиральной РНК. В настоящее время геном вируса тщательно исследуется, проведено секвенирование важнейших белков вириона по результатам которых возможно получение рекомбинантной вакцины. Эпидемиология. Переносчиками инфекции для человека служат клещи вида Haemaphysalis spinigera, из которых закономерно выделяется вирус. Патогенез. В основе патогенеза лежат специфическая интоксикация, поражение сосудов,
 приводящие к обширным кровоизлияниям в желудок, кишечник, почки; гиперплазия ретикулоэндотелиальной системы и дистрофические изменения в печени и сердечной мышце. Симптомы и течение. Инкубационный период составляет не более 8 дней. Заболевание начинается внезапно потрясающим ознобом. Температура тела повышается до 39 -40°С. Больные жалуются на сильную головную боль, выраженную общую слабость, мышечные боли (особенно в поясничной области и в мышцах голени). При лабораторных исследованиях во время первой фазы болезни на 4 -6 -й день наблюдается лейкопения со снижением общего числа лейкоцитов до 3 х109/л. Лейкопения сочетается с нейтропенией, тромбоцитопенией. В моче - умеренное количество лейкоцитов, клетки почечного эпителия.
приводящие к обширным кровоизлияниям в желудок, кишечник, почки; гиперплазия ретикулоэндотелиальной системы и дистрофические изменения в печени и сердечной мышце. Симптомы и течение. Инкубационный период составляет не более 8 дней. Заболевание начинается внезапно потрясающим ознобом. Температура тела повышается до 39 -40°С. Больные жалуются на сильную головную боль, выраженную общую слабость, мышечные боли (особенно в поясничной области и в мышцах голени). При лабораторных исследованиях во время первой фазы болезни на 4 -6 -й день наблюдается лейкопения со снижением общего числа лейкоцитов до 3 х109/л. Лейкопения сочетается с нейтропенией, тромбоцитопенией. В моче - умеренное количество лейкоцитов, клетки почечного эпителия.
 При очень тяжелых формах течения болезни температура тела повышается до 40 -41°С, развивается выраженный геморрагический синдром, обезвоживание организма и может наступить летальный исход. Период реконвалесценции может затягиваться до 30 -45 -го дня болезни. Диагноз и дифференциальный диагноз. Диагноз болезни ставят на основании данных эпиданамнеза, клинических проявлений и результатов лабораторных исследований. Лечение. Эффективной этиотропной терапии нет. Применяют патогенетическое и симптоматическое лечение, аналогичное лечению других среднеазиатских геморрагических лихорадок. Летальность от 1 до 10%. При выздоровлении отмечается длительная астенизация. Стойких резидуальных явлений, как правило, не наблюдается.
При очень тяжелых формах течения болезни температура тела повышается до 40 -41°С, развивается выраженный геморрагический синдром, обезвоживание организма и может наступить летальный исход. Период реконвалесценции может затягиваться до 30 -45 -го дня болезни. Диагноз и дифференциальный диагноз. Диагноз болезни ставят на основании данных эпиданамнеза, клинических проявлений и результатов лабораторных исследований. Лечение. Эффективной этиотропной терапии нет. Применяют патогенетическое и симптоматическое лечение, аналогичное лечению других среднеазиатских геморрагических лихорадок. Летальность от 1 до 10%. При выздоровлении отмечается длительная астенизация. Стойких резидуальных явлений, как правило, не наблюдается.
 Аргентинская геморрагическая лихорадка
Аргентинская геморрагическая лихорадка
 Аргентинская геморрагическая лихорадка (АГЛ) — остро текущее инфекционное заболевание, относится к зоонозам с природной очаговостью. Для заболевания характерна: лихорадка, экзантема, разной выраженности тромбогеморрагическим синдром. Этиология и эпидемиология Возбудителем аргентинской геморрагической лихорадки является вирус Хунин (по названию города, где зарегистрированы первые случаи болезни). Его причисляют к аренавирусам, к этой же группе вирусов относятся возбудители лихорадки Ласса и боливийской геморрагической лихорадки. Вирус вызывает заболевание у новорожденных белых мышей и хомяков. Культивацию вируса осуществляют на куриных эмбрионах и в культуре перевиваемых клеток.
Аргентинская геморрагическая лихорадка (АГЛ) — остро текущее инфекционное заболевание, относится к зоонозам с природной очаговостью. Для заболевания характерна: лихорадка, экзантема, разной выраженности тромбогеморрагическим синдром. Этиология и эпидемиология Возбудителем аргентинской геморрагической лихорадки является вирус Хунин (по названию города, где зарегистрированы первые случаи болезни). Его причисляют к аренавирусам, к этой же группе вирусов относятся возбудители лихорадки Ласса и боливийской геморрагической лихорадки. Вирус вызывает заболевание у новорожденных белых мышей и хомяков. Культивацию вируса осуществляют на куриных эмбрионах и в культуре перевиваемых клеток.
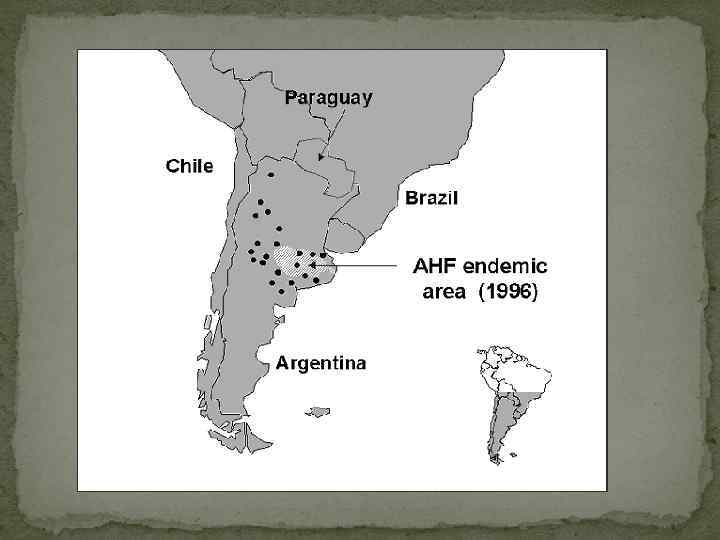
 Резервуаром и источником инфекции являются грызуны Calomis laucha, Calomis musculinus. Вирус удалось выделить также от гамазовых клещей. Для заболевания характерна сезонность — с февраля по июнь, наибольшее число заболевших наблюдается в мае. Болеют преимущественно сельские жители. Инфицирование происходит воздушно-пылевым путем, вдыхая пыль, инфицированную грызунами. Заражение может происходить и через продукты питания, инфицированные мочой грызунов. Эпидемические вспышки наблюдаются ежегодно, число заболевших колебалось от 100 до 3500 человек. Эндемические области АГЛ охватывает приблизительно 150 000 км², создавая риск эпидемий в провинциях Буэнос-Айрес, Кордова, Санта-Фе и Ла-Пампа, потенциально жретвами инфекции может стать до 5 миллионов человек. Чаще всего заболевание развивается у людей, которые проживают или работают в сельских районах; 80 % пострадавших являются мужчин в возрасте от 15 до 60 лет.
Резервуаром и источником инфекции являются грызуны Calomis laucha, Calomis musculinus. Вирус удалось выделить также от гамазовых клещей. Для заболевания характерна сезонность — с февраля по июнь, наибольшее число заболевших наблюдается в мае. Болеют преимущественно сельские жители. Инфицирование происходит воздушно-пылевым путем, вдыхая пыль, инфицированную грызунами. Заражение может происходить и через продукты питания, инфицированные мочой грызунов. Эпидемические вспышки наблюдаются ежегодно, число заболевших колебалось от 100 до 3500 человек. Эндемические области АГЛ охватывает приблизительно 150 000 км², создавая риск эпидемий в провинциях Буэнос-Айрес, Кордова, Санта-Фе и Ла-Пампа, потенциально жретвами инфекции может стать до 5 миллионов человек. Чаще всего заболевание развивается у людей, которые проживают или работают в сельских районах; 80 % пострадавших являются мужчин в возрасте от 15 до 60 лет.
 Патогенез Ряд вопросов патогенеза изучены слабо. Воротами инфекции являются слизистые оболочки респираторных органов и пищеварительного тракта, возможно инфицирование через микротравмы кожи. На месте вторжения возбудителя инфекции первичного аффекта не наблюдается. Характерна диссеминация вируса и поражение ряда органов и систем. Большую роль в патогенезе играет развитие тромбогеморрагического синдрома.
Патогенез Ряд вопросов патогенеза изучены слабо. Воротами инфекции являются слизистые оболочки респираторных органов и пищеварительного тракта, возможно инфицирование через микротравмы кожи. На месте вторжения возбудителя инфекции первичного аффекта не наблюдается. Характерна диссеминация вируса и поражение ряда органов и систем. Большую роль в патогенезе играет развитие тромбогеморрагического синдрома.
 Клиническая картина Инкубационный период варируется от 6— 8 до 12 -16 дней. Как правило развитие заболевания происходит постепенно. В начальном периоде продолжительностью 34 дня наблюдаются общетоксические проявления — недомогание, головная боль, раздражительность, познабливание. Часто отмечаются мышечные боли, особенно в поясничной области. Нередко на слизистых оболочках полости рта можно выявить кровоизлияния, эрозии. Могут отмечаться катаральные (воспалительные) изменения верхних дыхательных путей. К концу этого периода лихорадка достигает уровня 39 -40°С.
Клиническая картина Инкубационный период варируется от 6— 8 до 12 -16 дней. Как правило развитие заболевания происходит постепенно. В начальном периоде продолжительностью 34 дня наблюдаются общетоксические проявления — недомогание, головная боль, раздражительность, познабливание. Часто отмечаются мышечные боли, особенно в поясничной области. Нередко на слизистых оболочках полости рта можно выявить кровоизлияния, эрозии. Могут отмечаться катаральные (воспалительные) изменения верхних дыхательных путей. К концу этого периода лихорадка достигает уровня 39 -40°С.
 В ходе дальнейшео развития инфекции, наступает стадия разгара заболевания продолжительностью 8 -12 дней. В этом периоде наблюдаются ремиттирующая высокая лихорадка и развитие шоковых реакций. При осмотре больных отмечаются яркое покраснение и одутловатость лица, шеи, иногда субиктеричность (незначительная желтушность) склер и кожи. На слизистых оболочках появляются кровоизлияния, часто геморрагическая сыпь. При тяжелом течении болезни наблюдаются желудочно-кишечные кровотечения, кровохарканье. Со стороны сердечно-сосудистой системы наблюдается снижение частоты сердечных сокращений и повышение артериального давления. Нередко выявляются трахеобронхит и бронхопневмония. Часто определяются увеличение печени и селезенки, а также полиаденит. Мочевыделение у больных обычно снижается.
В ходе дальнейшео развития инфекции, наступает стадия разгара заболевания продолжительностью 8 -12 дней. В этом периоде наблюдаются ремиттирующая высокая лихорадка и развитие шоковых реакций. При осмотре больных отмечаются яркое покраснение и одутловатость лица, шеи, иногда субиктеричность (незначительная желтушность) склер и кожи. На слизистых оболочках появляются кровоизлияния, часто геморрагическая сыпь. При тяжелом течении болезни наблюдаются желудочно-кишечные кровотечения, кровохарканье. Со стороны сердечно-сосудистой системы наблюдается снижение частоты сердечных сокращений и повышение артериального давления. Нередко выявляются трахеобронхит и бронхопневмония. Часто определяются увеличение печени и селезенки, а также полиаденит. Мочевыделение у больных обычно снижается.
 В зависимости от степени выраженности токсического и геморрагического синдромов выделяют стертые, легкие, среднетяжелые и тяжелые формы болезни. Последние характеризуются массивным геморрагическим синдромом, энцефалитом, комой, почечной недостаточностью и ранней смертью больных (на 3 -5 -й день болезни). Диагностика При в общем анализе крови наблюдается снижение уровня лейкоцитов, увеличение количества лимфоцитов, почти полное отсутствие нейтрофилов, снижение уровня тромбоцитов. Закономерно выявляется понижение уровня протромбина, фибриногена и других факторов свертывания крови. Часто определяются наличие в моче альбуминов, крови, цилиндров. Смертность колеблется от 6 до 20 %. Диагноз заболевания выставляется на основании данных анамнеза, клинических и лабораторных исследований.
В зависимости от степени выраженности токсического и геморрагического синдромов выделяют стертые, легкие, среднетяжелые и тяжелые формы болезни. Последние характеризуются массивным геморрагическим синдромом, энцефалитом, комой, почечной недостаточностью и ранней смертью больных (на 3 -5 -й день болезни). Диагностика При в общем анализе крови наблюдается снижение уровня лейкоцитов, увеличение количества лимфоцитов, почти полное отсутствие нейтрофилов, снижение уровня тромбоцитов. Закономерно выявляется понижение уровня протромбина, фибриногена и других факторов свертывания крови. Часто определяются наличие в моче альбуминов, крови, цилиндров. Смертность колеблется от 6 до 20 %. Диагноз заболевания выставляется на основании данных анамнеза, клинических и лабораторных исследований.
 Специфическая диагностика заключается в выделении вируса в первые 3 -12 дней болезни и антител, нейтрализующих вирус в конце 3 -й недели заболевания. Лечение В настоящее время специфическая терапия отсутствует. Лечение заболевание симптоматическое направленное на устранение шока и дезинтоксикацию. Имеются данные, о положительно влиянии введения плазмы выздоравливающих больным в разгар заболевания. При таких манипуляциях летальность снижается с 16% до 1%. В опыте с приматами показа эффективность рибавирина. Профилактика Специфическая профилактика не создана. Предотвращение заболевания достигается не специфическими методами. В основе профилактических мероприятий лежит дератизация, дезинесктизация, обеспечение соблюдение гигиенических требований к пище и вдыхаемому воздуху.
Специфическая диагностика заключается в выделении вируса в первые 3 -12 дней болезни и антител, нейтрализующих вирус в конце 3 -й недели заболевания. Лечение В настоящее время специфическая терапия отсутствует. Лечение заболевание симптоматическое направленное на устранение шока и дезинтоксикацию. Имеются данные, о положительно влиянии введения плазмы выздоравливающих больным в разгар заболевания. При таких манипуляциях летальность снижается с 16% до 1%. В опыте с приматами показа эффективность рибавирина. Профилактика Специфическая профилактика не создана. Предотвращение заболевания достигается не специфическими методами. В основе профилактических мероприятий лежит дератизация, дезинесктизация, обеспечение соблюдение гигиенических требований к пище и вдыхаемому воздуху.
 Омская лихорадка. Вот город Омск:
Омская лихорадка. Вот город Омск:
 Во время Второй мировой войны в Омске группа врачей обнаружила тайного врага родом из западной Сибири — болезнь, которую назвали омской геморрагической лихорадкой. К счастью заболевание оказалось неконтагиозным и от человека к человеку не передавалось. Основным его переносчиком является вот этот клещ.
Во время Второй мировой войны в Омске группа врачей обнаружила тайного врага родом из западной Сибири — болезнь, которую назвали омской геморрагической лихорадкой. К счастью заболевание оказалось неконтагиозным и от человека к человеку не передавалось. Основным его переносчиком является вот этот клещ.
 В природе "хранителями" вируса омской лихорадки являются грызуны, в частности нутрия и ондатра. Сельское население Сибири так и называло эту хворь — ондатровой болезнью.
В природе "хранителями" вируса омской лихорадки являются грызуны, в частности нутрия и ондатра. Сельское население Сибири так и называло эту хворь — ондатровой болезнью.
 Если заразная ондатра укусит охотника, то у него резко поднимется температура, а тело покроется геморрагической сыпью.
Если заразная ондатра укусит охотника, то у него резко поднимется температура, а тело покроется геморрагической сыпью.
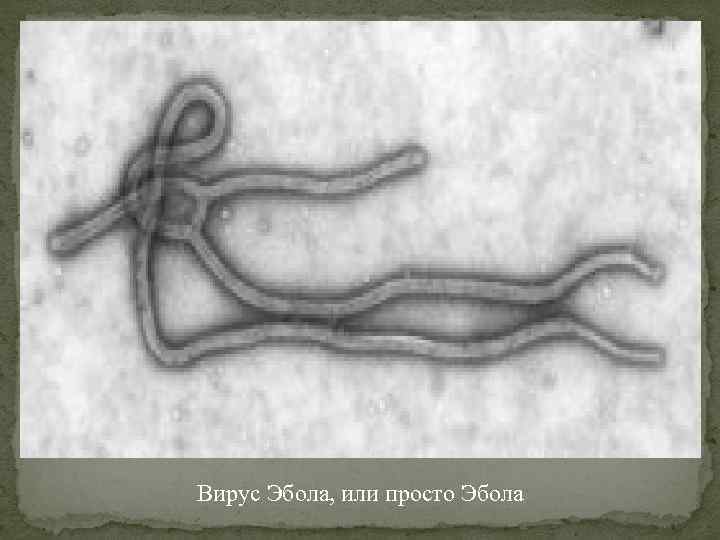 Вирус Эбола, или просто Эбола
Вирус Эбола, или просто Эбола
 Лихорадка Эбола. Об этой болезни слышали многие, но не все знают, что такое Эбола. А это такая река в Африке, в бассейне Конго, где возбудитель данного типа геморрагической лихорадки был идентифицирован в 1976 году.
Лихорадка Эбола. Об этой болезни слышали многие, но не все знают, что такое Эбола. А это такая река в Африке, в бассейне Конго, где возбудитель данного типа геморрагической лихорадки был идентифицирован в 1976 году.
 Вспышки лихорадки Эбола шокируют своей летальностью. Порой, в каком-нибудь диком регионе эпидемии сей вирусной болезни уносят жизни до 90% инфицированных. Заражение, как правило, происходит на антисанитарных похоронах уже умерших от лихорадки. Смерть наступает на второй неделе болезни от кровотечений и шока. Симптомы Для лихорадки Эбола характерны внезапное повышение температуры, выраженная общая слабость, мышечные и головные боли, а также боли в горле. Зачастую это сопровождается рвотой, диареей, сыпью, нарушением функций почек и печени, а в некоторых случаях как внутренними, так и внешними кровотечениями. Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
Вспышки лихорадки Эбола шокируют своей летальностью. Порой, в каком-нибудь диком регионе эпидемии сей вирусной болезни уносят жизни до 90% инфицированных. Заражение, как правило, происходит на антисанитарных похоронах уже умерших от лихорадки. Смерть наступает на второй неделе болезни от кровотечений и шока. Симптомы Для лихорадки Эбола характерны внезапное повышение температуры, выраженная общая слабость, мышечные и головные боли, а также боли в горле. Зачастую это сопровождается рвотой, диареей, сыпью, нарушением функций почек и печени, а в некоторых случаях как внутренними, так и внешними кровотечениями. Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
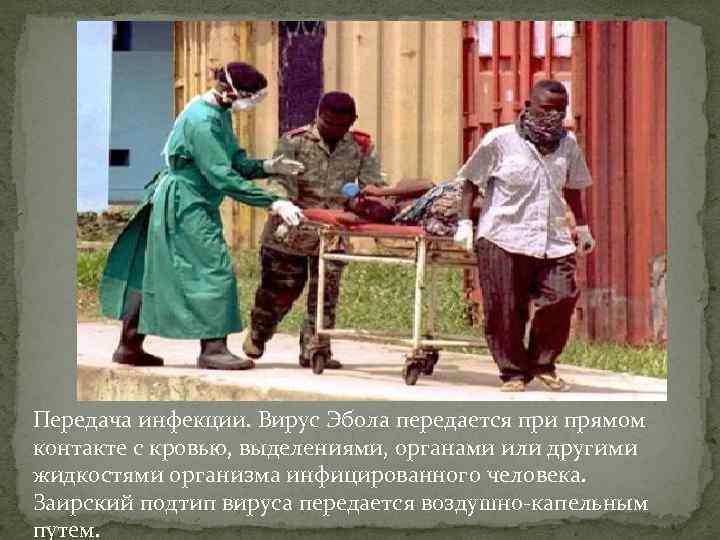 Передача инфекции. Вирус Эбола передается при прямом контакте с кровью, выделениями, органами или другими жидкостями организма инфицированного человека. Заирский подтип вируса передается воздушно-капельным путем.
Передача инфекции. Вирус Эбола передается при прямом контакте с кровью, выделениями, органами или другими жидкостями организма инфицированного человека. Заирский подтип вируса передается воздушно-капельным путем.
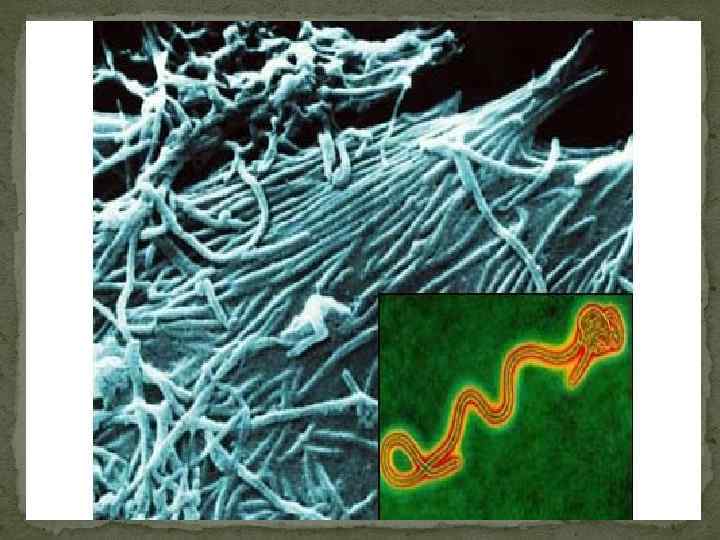
 Этиология По своим морфологическим свойствам вирус совпадает с марбургским вирусом (Marburgvirus), но отличается в антигенном отношении. Оба этих вируса относятся к семейству филовирусов (Filoviridae). Вирус Эбола делится на пять подтипов: суданский, заирский, кот-д’ивуарский, рестонский и бундибугио. Человека поражают только 4 подтипа. Для рестонского подтипа характерно бессимптомное протекание. Считается, что естественные резервуары вируса находятся в экваториальных африканских лесах.
Этиология По своим морфологическим свойствам вирус совпадает с марбургским вирусом (Marburgvirus), но отличается в антигенном отношении. Оба этих вируса относятся к семейству филовирусов (Filoviridae). Вирус Эбола делится на пять подтипов: суданский, заирский, кот-д’ивуарский, рестонский и бундибугио. Человека поражают только 4 подтипа. Для рестонского подтипа характерно бессимптомное протекание. Считается, что естественные резервуары вируса находятся в экваториальных африканских лесах.
 Подтипы Заирский ebolavirus Данный подтип впервые был зафиксирован в Заире, отчего и получил свое название. . Имеет самый высокий процент летальности, достигающий 90 %. Средний коэффициент смертности колеблется около 83 %. Во время вспышки 1976 года летальность составила 88 %, в 1994 году — 59 %, в 1995 году — 81 %, в 1996 году — 73 %, в 2001— 2002 годах — 80 %, в 2003 году — 90 %.
Подтипы Заирский ebolavirus Данный подтип впервые был зафиксирован в Заире, отчего и получил свое название. . Имеет самый высокий процент летальности, достигающий 90 %. Средний коэффициент смертности колеблется около 83 %. Во время вспышки 1976 года летальность составила 88 %, в 1994 году — 59 %, в 1995 году — 81 %, в 1996 году — 73 %, в 2001— 2002 годах — 80 %, в 2003 году — 90 %.
 Первая вспышка была зафиксирована 26 августа 1976 года в небольшом городке Ямбуку. Первым заболевшим стал 44 -летний школьный учитель. Симптомы заболевания напоминали симптомы малярии. Считается, что первоначально распространению вируса способствовало многократное использование игл для инъекции без стерилизации. Передается в том числе воздушно-капельным путем. Суданский ebolavirus Это второй подтип вируса Эбола, зафиксированный приблизительно одновременно с Заирским вирусом. Считается, что первая вспышка возникла среди работников фабрики небольшого городка Нзара в Судане. Переносчик данного вируса так и не был выявлен несмотря на то, что сразу после вспышки ученые провели тестирование на наличие вируса у различных животных и насекомых, обитающих в окрестностях этого городка.
Первая вспышка была зафиксирована 26 августа 1976 года в небольшом городке Ямбуку. Первым заболевшим стал 44 -летний школьный учитель. Симптомы заболевания напоминали симптомы малярии. Считается, что первоначально распространению вируса способствовало многократное использование игл для инъекции без стерилизации. Передается в том числе воздушно-капельным путем. Суданский ebolavirus Это второй подтип вируса Эбола, зафиксированный приблизительно одновременно с Заирским вирусом. Считается, что первая вспышка возникла среди работников фабрики небольшого городка Нзара в Судане. Переносчик данного вируса так и не был выявлен несмотря на то, что сразу после вспышки ученые провели тестирование на наличие вируса у различных животных и насекомых, обитающих в окрестностях этого городка.
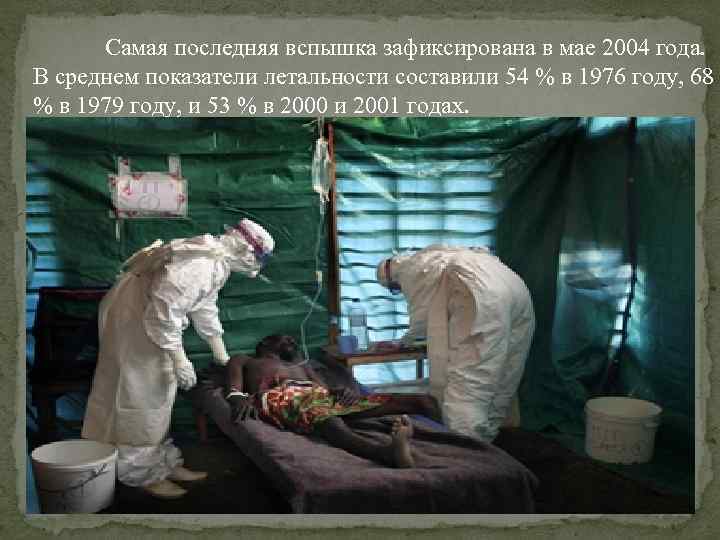 Самая последняя вспышка зафиксирована в мае 2004 года. В среднем показатели летальности составили 54 % в 1976 году, 68 % в 1979 году, и 53 % в 2000 и 2001 годах.
Самая последняя вспышка зафиксирована в мае 2004 года. В среднем показатели летальности составили 54 % в 1976 году, 68 % в 1979 году, и 53 % в 2000 и 2001 годах.
 Рестонский ebolavirus Этот вирус классифицируется как вид вируса Эбола, однако существует мнение о том, что он может быть новым вирусом азиатского происхождения. Вирус был обнаружен во время вспышки обезьяньего вируса геморрагической лихорадки (SHFV) в 1989 году. Установлено, что источником вируса были зеленые макаки, которые были завезены в Германию в одну из исследовательских лабораторий. После этого вспышки были зафиксированы на Филиппинах, в Италии и США (Техас) Несмотря на то, что данный подтип относится к виду Эбола, он не является патогенным для человека. Тем не менее, представляет опасность для обезьян.
Рестонский ebolavirus Этот вирус классифицируется как вид вируса Эбола, однако существует мнение о том, что он может быть новым вирусом азиатского происхождения. Вирус был обнаружен во время вспышки обезьяньего вируса геморрагической лихорадки (SHFV) в 1989 году. Установлено, что источником вируса были зеленые макаки, которые были завезены в Германию в одну из исследовательских лабораторий. После этого вспышки были зафиксированы на Филиппинах, в Италии и США (Техас) Несмотря на то, что данный подтип относится к виду Эбола, он не является патогенным для человека. Тем не менее, представляет опасность для обезьян.
 Кот д’Ивуарский вирус Эбола Вирус был впервые обнаружен у шимпанзе в лесу Котд’Ивуара, в Африке. 1 ноября 1994 года, обнаружены трупы двух шимпанзе. Вскрытие показало наличие крови в полостях некоторых органов. Исследование тканей шимпанзе дали те же результаты, что и исследования тканей людей, в течение 1976 года заболевших лихорадкой Эбола в Заире и Судане. Позднее, в том же 1994 году, были найдены и другие трупы шимпанзе, у которых был обнаружен тот же подтип вируса Эбола. Одна из ученых, производивших вскрытие погибших обезьян, заболела лихорадкой Эбола. Симптомы заболевания появились спустя неделю после вскрытия трупа шимпанзе. Сразу после этого заболевшая была доставлена в Швейцарию на лечение, которое спустя шесть недель после заражения, завершилось полным выздоровлением.
Кот д’Ивуарский вирус Эбола Вирус был впервые обнаружен у шимпанзе в лесу Котд’Ивуара, в Африке. 1 ноября 1994 года, обнаружены трупы двух шимпанзе. Вскрытие показало наличие крови в полостях некоторых органов. Исследование тканей шимпанзе дали те же результаты, что и исследования тканей людей, в течение 1976 года заболевших лихорадкой Эбола в Заире и Судане. Позднее, в том же 1994 году, были найдены и другие трупы шимпанзе, у которых был обнаружен тот же подтип вируса Эбола. Одна из ученых, производивших вскрытие погибших обезьян, заболела лихорадкой Эбола. Симптомы заболевания появились спустя неделю после вскрытия трупа шимпанзе. Сразу после этого заболевшая была доставлена в Швейцарию на лечение, которое спустя шесть недель после заражения, завершилось полным выздоровлением.
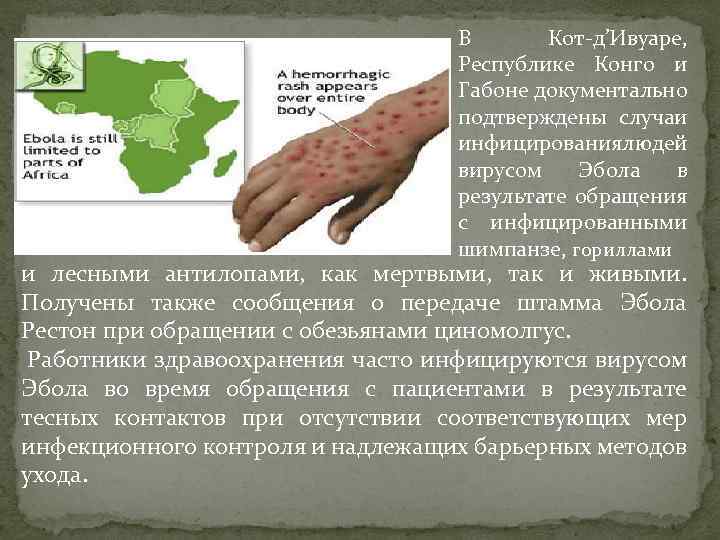 В Кот-д’Ивуаре, Республике Конго и Габоне документально подтверждены случаи инфицирования юдей л вирусом Эбола в результате обращения с инфицированными шимпанзе, гориллами и лесными антилопами, как мертвыми, так и живыми. Получены также сообщения о передаче штамма Эбола Рестон при обращении с обезьянами циномолгус. Работники здравоохранения часто инфицируются вирусом Эбола во время обращения с пациентами в результате тесных контактов при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода.
В Кот-д’Ивуаре, Республике Конго и Габоне документально подтверждены случаи инфицирования юдей л вирусом Эбола в результате обращения с инфицированными шимпанзе, гориллами и лесными антилопами, как мертвыми, так и живыми. Получены также сообщения о передаче штамма Эбола Рестон при обращении с обезьянами циномолгус. Работники здравоохранения часто инфицируются вирусом Эбола во время обращения с пациентами в результате тесных контактов при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода.
 Бундибугио вирус Эбола 24 ноября 2007 года Министерство здравоохранения Уганды объявило о вспышке лихорадки Эбола в Бундибугио. После выделения вируса и его анализа в США Всемирная организация здравоохранения подтвердила наличие нового вида вируса Эбола. 20 февраля 2008 года, министерство здравоохранения Уганды официально объявило о прекращении эпидемии в Бундибугио. В общей сложности было зафиксированно 149 случаев заражения этим новым видом Эбола, 37 из с летальным исходом.
Бундибугио вирус Эбола 24 ноября 2007 года Министерство здравоохранения Уганды объявило о вспышке лихорадки Эбола в Бундибугио. После выделения вируса и его анализа в США Всемирная организация здравоохранения подтвердила наличие нового вида вируса Эбола. 20 февраля 2008 года, министерство здравоохранения Уганды официально объявило о прекращении эпидемии в Бундибугио. В общей сложности было зафиксированно 149 случаев заражения этим новым видом Эбола, 37 из с летальным исходом.
 Терапия и вакцины В тяжелых случаях заболевания требуется интенсивная заместительная терапия, так как пациенты часто страдают от обезвоживания и нуждаются во внутривенных вливаниях или пероральной регидратации с помощью растворов, содержащих электролиты. Специального лечения геморрагической лихорадки Эбола или вакцины против неё до сих пор не существует. Ни одна из крупных фармакологических компаний не вложила деньги в разработку вакцины против вируса Эбола, так как подобная вакцина потенциально имеет очень ограниченный рынок сбыта и не сулит больших прибылей. Исследования по разработке вакцины финансировались, главным образом, министерством обороны и Национальным институтом здравоохранения в США, опасавшимися, что данный вирус может быть использован для создания биологического оружия.
Терапия и вакцины В тяжелых случаях заболевания требуется интенсивная заместительная терапия, так как пациенты часто страдают от обезвоживания и нуждаются во внутривенных вливаниях или пероральной регидратации с помощью растворов, содержащих электролиты. Специального лечения геморрагической лихорадки Эбола или вакцины против неё до сих пор не существует. Ни одна из крупных фармакологических компаний не вложила деньги в разработку вакцины против вируса Эбола, так как подобная вакцина потенциально имеет очень ограниченный рынок сбыта и не сулит больших прибылей. Исследования по разработке вакцины финансировались, главным образом, министерством обороны и Национальным институтом здравоохранения в США, опасавшимися, что данный вирус может быть использован для создания биологического оружия.
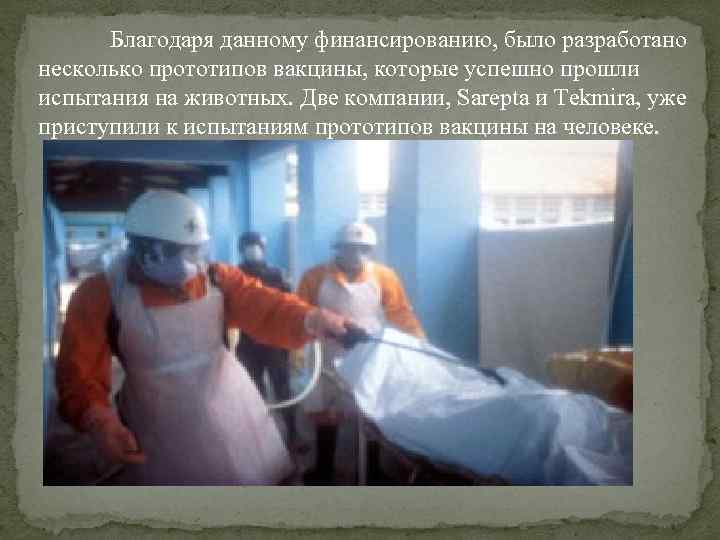 Благодаря данному финансированию, было разработано несколько прототипов вакцины, которые успешно прошли испытания на животных. Две компании, Sarepta и Tekmira, уже приступили к испытаниям прототипов вакцины на человеке.
Благодаря данному финансированию, было разработано несколько прототипов вакцины, которые успешно прошли испытания на животных. Две компании, Sarepta и Tekmira, уже приступили к испытаниям прототипов вакцины на человеке.
 В 2011 году в Австралии была разработана (синтезирована) вакцина против вируса геморрагической лихорадки Эбола, которая показала неплохую эффективность на мышах. Пока же болезнь, названная в честь речки, считается неизлечимой и редкие случаи проникновения вируса в Западный мир вызывают переполохи.
В 2011 году в Австралии была разработана (синтезирована) вакцина против вируса геморрагической лихорадки Эбола, которая показала неплохую эффективность на мышах. Пока же болезнь, названная в честь речки, считается неизлечимой и редкие случаи проникновения вируса в Западный мир вызывают переполохи.
 Последний раз лихорадка Эбола в Африке регистрировалась в прошлом году в Уганде. Тогда от нее погибли 224 человека, включая медработников. В Габоне последний раз вспышка регистрировалась в 1996 -97 годах, когда из 60 инфицированных погибли 45 человек. Лихорадка Эбола отличается 50 -90 -процентной летальностью. По данным ВОЗ, с тех пор как в 1976 году в западном Судане и соседнем Заире, была впервые зарегистрирована лихорадка Эбола, она унесла жизни более 800 человек. Индекс контагиозности (заразности) достигает 95 %. Передача происходит при прямом контакте с кровью, жидкостями тела и тканями заражённых. Похоронные ритуалы, при которых происходит прямой контакт с телом умершего, могут играть значительную роль в распространении лихорадки Эбола. Вирус выделяется от больных в течение трёх недель. Задокументирована передача от горилл, шимпанзе, дукеров. Часты заражения медицинских работников от пациентов через близкий контакт без
Последний раз лихорадка Эбола в Африке регистрировалась в прошлом году в Уганде. Тогда от нее погибли 224 человека, включая медработников. В Габоне последний раз вспышка регистрировалась в 1996 -97 годах, когда из 60 инфицированных погибли 45 человек. Лихорадка Эбола отличается 50 -90 -процентной летальностью. По данным ВОЗ, с тех пор как в 1976 году в западном Судане и соседнем Заире, была впервые зарегистрирована лихорадка Эбола, она унесла жизни более 800 человек. Индекс контагиозности (заразности) достигает 95 %. Передача происходит при прямом контакте с кровью, жидкостями тела и тканями заражённых. Похоронные ритуалы, при которых происходит прямой контакт с телом умершего, могут играть значительную роль в распространении лихорадки Эбола. Вирус выделяется от больных в течение трёх недель. Задокументирована передача от горилл, шимпанзе, дукеров. Часты заражения медицинских работников от пациентов через близкий контакт без
 В больнице Kagadi в Западной Уганде один человек то ли от большого отчаяния, то ли от излишней самоувереннос ти совершил рискованное преступление, он украл мобильный телефон у пациента, который находился в инфекционной палате. Пациент был заражен геморрагической лихорадкой Эбола, это крайне заразная болезнь, вызванная одноименным вирусом
В больнице Kagadi в Западной Уганде один человек то ли от большого отчаяния, то ли от излишней самоувереннос ти совершил рискованное преступление, он украл мобильный телефон у пациента, который находился в инфекционной палате. Пациент был заражен геморрагической лихорадкой Эбола, это крайне заразная болезнь, вызванная одноименным вирусом
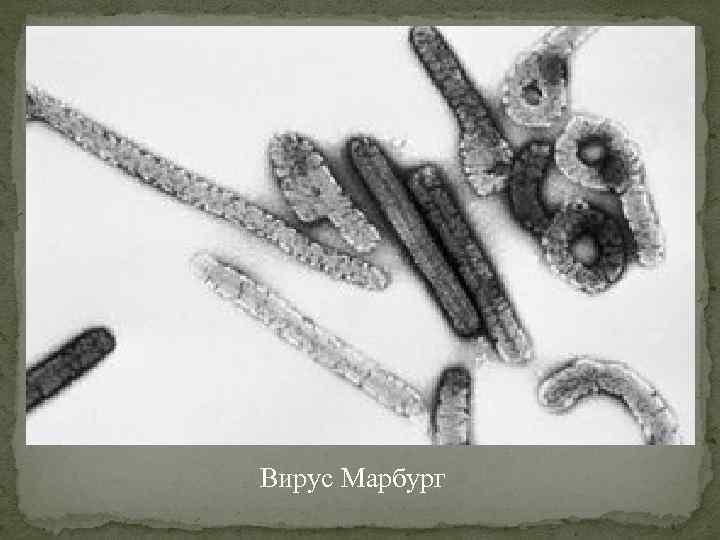 Вирус Марбург
Вирус Марбург
 Свое имя марбургский вирус приобрел от имени древнего города в Германии. В 1967 году лаборант фирмы Беринг Клаус, производившей вакцину, заболел. Ему необходимо было разрезать черепа мертвых обезьян и вынуть мозг. Обезьянки, в большинстве зеленые макаки, были завезены из Уганды. В Марбурге пользовались спросом их клетки от почки, те что применялись для изготовления вакцин от кори и полиомиелита. Спустя две недели лаборант умер в муках. После подъема температуры возникли кровотечения из носа и тех мест, в какое место делались инъекции. В момент смерти Клауса десяток мужчин и женщина — работники Беринга — заранее были изолированы и покоились в университетской больнице. Подобные же эпизоды были зарегистрированы и во Франкфурте-на-Майне в учреждении Пауля Эрлиха и в институте Белграда по охране здоровья. Вскорости пропали оставшиеся сомнения: три лаборатории — во Франкфурте в Марбурге, и в Белграде — приняли макак определённого вида — Cercopithecus aethiops.
Свое имя марбургский вирус приобрел от имени древнего города в Германии. В 1967 году лаборант фирмы Беринг Клаус, производившей вакцину, заболел. Ему необходимо было разрезать черепа мертвых обезьян и вынуть мозг. Обезьянки, в большинстве зеленые макаки, были завезены из Уганды. В Марбурге пользовались спросом их клетки от почки, те что применялись для изготовления вакцин от кори и полиомиелита. Спустя две недели лаборант умер в муках. После подъема температуры возникли кровотечения из носа и тех мест, в какое место делались инъекции. В момент смерти Клауса десяток мужчин и женщина — работники Беринга — заранее были изолированы и покоились в университетской больнице. Подобные же эпизоды были зарегистрированы и во Франкфурте-на-Майне в учреждении Пауля Эрлиха и в институте Белграда по охране здоровья. Вскорости пропали оставшиеся сомнения: три лаборатории — во Франкфурте в Марбурге, и в Белграде — приняли макак определённого вида — Cercopithecus aethiops.

 К концу ноября лекарям необходимо было ограничить эпидемию. Семьи сотрудников, заботившихся об обезьянах, были отделены, 600 обезьян съедены синильной кислотой. Окончательный итог был таков: 23 пациента зараженных и пять погибших в Марбурге, 6 зараженных и 2 скончавшихся во Франкфурте, 2 зараженных в Белграде. Научным работникам Гамбургского института тропической медицины с помощью электронного микроскопа получилось сделать снимок раздражителя болезни — это вирус убийца, который был в форме червяков различной формы, длиной около одной тысячной мм. Микробы проходили в клетки почек и печени, крови и множились там до количеств в несколько миллионов. В данных червячках находилась цепь биологических данных, отдававших повеление изменять человеческие органы в «солянку из вирусов» .
К концу ноября лекарям необходимо было ограничить эпидемию. Семьи сотрудников, заботившихся об обезьянах, были отделены, 600 обезьян съедены синильной кислотой. Окончательный итог был таков: 23 пациента зараженных и пять погибших в Марбурге, 6 зараженных и 2 скончавшихся во Франкфурте, 2 зараженных в Белграде. Научным работникам Гамбургского института тропической медицины с помощью электронного микроскопа получилось сделать снимок раздражителя болезни — это вирус убийца, который был в форме червяков различной формы, длиной около одной тысячной мм. Микробы проходили в клетки почек и печени, крови и множились там до количеств в несколько миллионов. В данных червячках находилась цепь биологических данных, отдававших повеление изменять человеческие органы в «солянку из вирусов» .
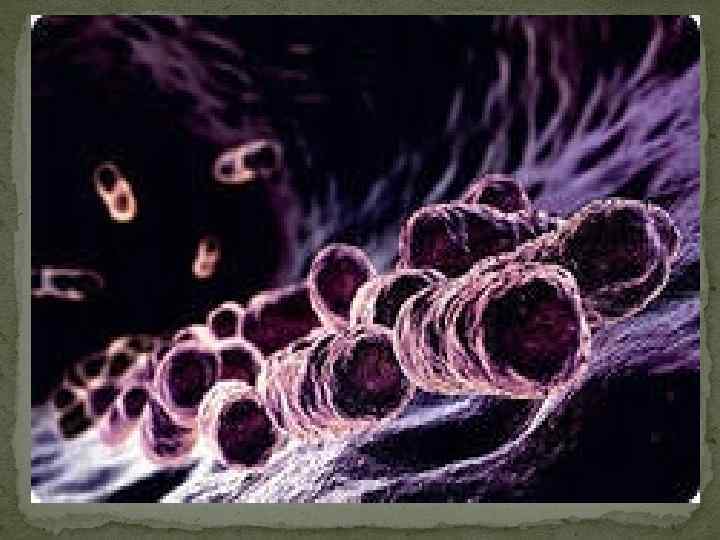
 Лихорадка Марбург - острое вирусное заболевание. Оно характеризуется тяжелым течением и высокой смертностью – до 25 -30%, геморрагическим синдромом, поражением печени, желудочно-кишечного тракта и центральной нервной системы. Болеют лихорадкой Марбург жители африканских стран. Но впервые заболевание было выявлено в Европе в городах Марбург и Франкфурт, куда ввезли африканских зеленых мартышек. Симптомы лихорадки Марбург Инкубационный период составляет в среднем 2 -16 дней. В начале заболевания: озноб повышение температуры до 39 -400 С сильная слабость головная боль боли в мышцах и суставах колющие боли в груди, которые усиливаются при дыхании
Лихорадка Марбург - острое вирусное заболевание. Оно характеризуется тяжелым течением и высокой смертностью – до 25 -30%, геморрагическим синдромом, поражением печени, желудочно-кишечного тракта и центральной нервной системы. Болеют лихорадкой Марбург жители африканских стран. Но впервые заболевание было выявлено в Европе в городах Марбург и Франкфурт, куда ввезли африканских зеленых мартышек. Симптомы лихорадки Марбург Инкубационный период составляет в среднем 2 -16 дней. В начале заболевания: озноб повышение температуры до 39 -400 С сильная слабость головная боль боли в мышцах и суставах колющие боли в груди, которые усиливаются при дыхании
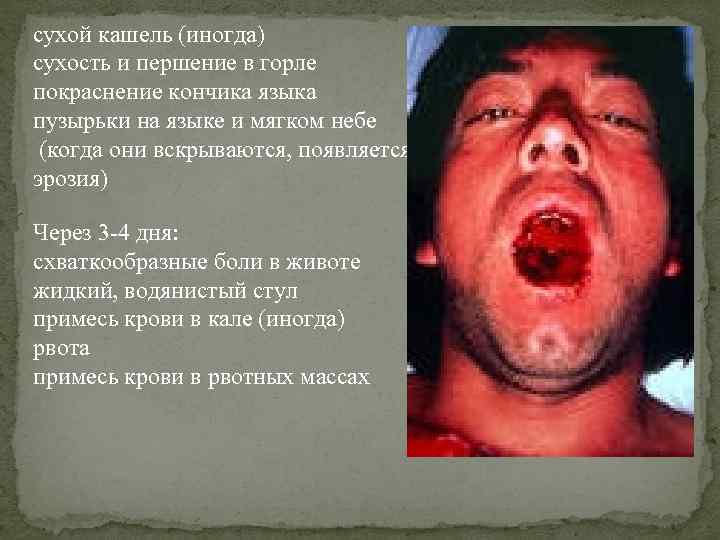 сухой кашель (иногда) сухость и першение в горле покраснение кончика языка пузырьки на языке и мягком небе (когда они вскрываются, появляется эрозия) Через 3 -4 дня: схваткообразные боли в животе жидкий, водянистый стул примесь крови в кале (иногда) рвота примесь крови в рвотных массах
сухой кашель (иногда) сухость и першение в горле покраснение кончика языка пузырьки на языке и мягком небе (когда они вскрываются, появляется эрозия) Через 3 -4 дня: схваткообразные боли в животе жидкий, водянистый стул примесь крови в кале (иногда) рвота примесь крови в рвотных массах
 На 4 -5 день болезни: геморрагическая сыпь (красно-багровые высыпания на коже) на лице, шее, руках кожный зуд (иногда) кровоизлияния в кожу, оболочки глаза, слизистую полости рта носовые, желудочно-кишечные, маточные кровотечения увеличение печени, селезенки кровоизлияния во внутренние органы В конце 1 -й начале 2 -й недели: обезвоживание судороги (иногда) нарушение сознания Причины возникновения лихорадки Марбург
На 4 -5 день болезни: геморрагическая сыпь (красно-багровые высыпания на коже) на лице, шее, руках кожный зуд (иногда) кровоизлияния в кожу, оболочки глаза, слизистую полости рта носовые, желудочно-кишечные, маточные кровотечения увеличение печени, селезенки кровоизлияния во внутренние органы В конце 1 -й начале 2 -й недели: обезвоживание судороги (иногда) нарушение сознания Причины возникновения лихорадки Марбург
 Пути заражения: воздушно-капельный контактно-бытовой (через предметы обихода) парентеральный (через кровь) Половой Диагностика лихорадки Марбург 1. Консультация врача: инфекционист 2. Лабораторные методы исследования: общий анализ крови иммуноферментный анализ ПЦР
Пути заражения: воздушно-капельный контактно-бытовой (через предметы обихода) парентеральный (через кровь) Половой Диагностика лихорадки Марбург 1. Консультация врача: инфекционист 2. Лабораторные методы исследования: общий анализ крови иммуноферментный анализ ПЦР
 Больных лечат в специализированных инфекционных отделениях с режимом строгой изоляции (отдельные боксы). Препаратов, которые непосредственно действуют на вирус Марбург, в настоящее время нет. Назначают: инфузионную терапию и оральную регидратацию (больной сам пьет жидкость) растворами электролитов, применяют плазму больных, которые уже выздоравливают. жаропонижающие препараты, противокашлевые препараты, противорвотные препараты В настоящее время нет лекарства, которое действует непосредственно на вирус Марбург. Но ученые разработали иммуноглобулин для иммунопрофилактики лиц высокого риска (пребывающие в африканских странах, работающие с тканями африканских мартышек, контактирующие с больными лихорадкой Марбург).
Больных лечат в специализированных инфекционных отделениях с режимом строгой изоляции (отдельные боксы). Препаратов, которые непосредственно действуют на вирус Марбург, в настоящее время нет. Назначают: инфузионную терапию и оральную регидратацию (больной сам пьет жидкость) растворами электролитов, применяют плазму больных, которые уже выздоравливают. жаропонижающие препараты, противокашлевые препараты, противорвотные препараты В настоящее время нет лекарства, которое действует непосредственно на вирус Марбург. Но ученые разработали иммуноглобулин для иммунопрофилактики лиц высокого риска (пребывающие в африканских странах, работающие с тканями африканских мартышек, контактирующие с больными лихорадкой Марбург).
 Геморрагическая лихорадка Крым-Конго (синонимы: геморрагическая лихорадка Крым-Конго-Хазер, крымскоконголезская лихорадка, среднеазиатская геморрагическая лихорадка, карахалак; Crimean-Congo hemorrhagic fever, Crimean hemorrhagic fever - англ. ) - острое вирусное заболевание, относящееся к зоонозам с природной очаговостью. Характеризуется двухволновой лихорадкой, общей интоксикацией и выраженным тромбогеморрагическим синдромом.
Геморрагическая лихорадка Крым-Конго (синонимы: геморрагическая лихорадка Крым-Конго-Хазер, крымскоконголезская лихорадка, среднеазиатская геморрагическая лихорадка, карахалак; Crimean-Congo hemorrhagic fever, Crimean hemorrhagic fever - англ. ) - острое вирусное заболевание, относящееся к зоонозам с природной очаговостью. Характеризуется двухволновой лихорадкой, общей интоксикацией и выраженным тромбогеморрагическим синдромом.
 Эпидемиология. Резервуаром вируса являются дикие мелкие млекопитающие: лесная мышь, малый суслик, заяц-русак, ушастый еж. Переносчиком и хранителем являются клещи, преимущественно из рода Hyalomma. Заболеваемость характеризуется сезонностью с максимумом с мая по август (в нашей стране). Болезнь наблюдалась в Крыму, Астраханской, Ростовской областях, Краснодарском и Ставропольском краях, а также в Средней Азии, Китае, Болгарии, Югославии, в большинстве стран Африки к югу от Сахары (Конго, Кения, Уганда, Нигерия и др. ). В 80% случаев заболевают лица в возрасте от 20 до 60 лет.
Эпидемиология. Резервуаром вируса являются дикие мелкие млекопитающие: лесная мышь, малый суслик, заяц-русак, ушастый еж. Переносчиком и хранителем являются клещи, преимущественно из рода Hyalomma. Заболеваемость характеризуется сезонностью с максимумом с мая по август (в нашей стране). Болезнь наблюдалась в Крыму, Астраханской, Ростовской областях, Краснодарском и Ставропольском краях, а также в Средней Азии, Китае, Болгарии, Югославии, в большинстве стран Африки к югу от Сахары (Конго, Кения, Уганда, Нигерия и др. ). В 80% случаев заболевают лица в возрасте от 20 до 60 лет.
 Самка клеща рода Hyalomma - переносчик заболевания. Возбудителем крымской геморрагической лихорадки является вирус из семейства Bunyaviridae, рода Nairovirus. Относится к арбовирусам (Arboviridae). Открыт в 1945 г. М. П. Чумаковым в Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена. В 1956 г. в Конго из крови заболевшего мальчика был выделен аналогичный по антигенному составу вирус.
Самка клеща рода Hyalomma - переносчик заболевания. Возбудителем крымской геморрагической лихорадки является вирус из семейства Bunyaviridae, рода Nairovirus. Относится к арбовирусам (Arboviridae). Открыт в 1945 г. М. П. Чумаковым в Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена. В 1956 г. в Конго из крови заболевшего мальчика был выделен аналогичный по антигенному составу вирус.
 Патогенез. Воротами инфекции является кожа в месте укуса клеща или мелкие травмы при контакте с кровью больных людей (при внутрибольничном заражении). На месте ворот инфекции выраженных изменений не наблюдается. Вирус проникает в кровь и накапливается в клетках ретикулоэндотелиальной системы. При вторичной более массивной вирусемии появляются признаки общей интоксикации, поражение эндотелия сосудов и развивается разной выраженности тромбогеморрагический синдром. Патологоанатомические изменения характеризуются множественными геморрагиями в слизистые оболочки желудка и кишечника, наличием крови в просвете, однако воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1 -1, 5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдаются в легких, почках и др. Многие вопросы патогенеза остаются неизученными.
Патогенез. Воротами инфекции является кожа в месте укуса клеща или мелкие травмы при контакте с кровью больных людей (при внутрибольничном заражении). На месте ворот инфекции выраженных изменений не наблюдается. Вирус проникает в кровь и накапливается в клетках ретикулоэндотелиальной системы. При вторичной более массивной вирусемии появляются признаки общей интоксикации, поражение эндотелия сосудов и развивается разной выраженности тромбогеморрагический синдром. Патологоанатомические изменения характеризуются множественными геморрагиями в слизистые оболочки желудка и кишечника, наличием крови в просвете, однако воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1 -1, 5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдаются в легких, почках и др. Многие вопросы патогенеза остаются неизученными.
 Симптомы и течение. Инкубационный период длится от 1 до 14 дней (чаще 2 -7 дней). Продромальных явлений не бывает. Болезнь начинается внезапно, больные могут назвать даже час начала заболевания. Температура тела быстро повышается (иногда с потрясающим ознобом) и даже при легких формах болезни достигает 39 -40°С. Симптомы и течение. Инкубационный период длится от 1 до 14 дней (чаще 2 -7 дней). Продромальных явлений не бывает. Болезнь начинается внезапно, больные могут назвать даже час начала заболевания. Температура тела быстро повышается (иногда с потрясающим ознобом) и даже при легких формах болезни достигает 39 -40°С. В начальном (предгеморрагическом) периоде отмечаются лишь признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3 -4 дня (от 1 до 7 дней).
Симптомы и течение. Инкубационный период длится от 1 до 14 дней (чаще 2 -7 дней). Продромальных явлений не бывает. Болезнь начинается внезапно, больные могут назвать даже час начала заболевания. Температура тела быстро повышается (иногда с потрясающим ознобом) и даже при легких формах болезни достигает 39 -40°С. Симптомы и течение. Инкубационный период длится от 1 до 14 дней (чаще 2 -7 дней). Продромальных явлений не бывает. Болезнь начинается внезапно, больные могут назвать даже час начала заболевания. Температура тела быстро повышается (иногда с потрясающим ознобом) и даже при легких формах болезни достигает 39 -40°С. В начальном (предгеморрагическом) периоде отмечаются лишь признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3 -4 дня (от 1 до 7 дней).
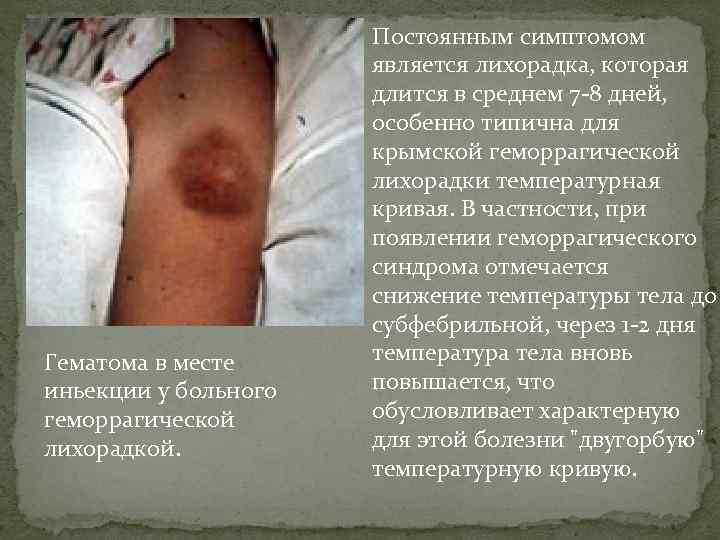 Гематома в месте иньекции у больного геморрагической лихорадкой. Постоянным симптомом является лихорадка, которая длится в среднем 7 -8 дней, особенно типична для крымской геморрагической лихорадки температурная кривая. В частности, при появлении геморрагического синдрома отмечается снижение температуры тела до субфебрильной, через 1 -2 дня температура тела вновь повышается, что обусловливает характерную для этой болезни "двугорбую" температурную кривую.
Гематома в месте иньекции у больного геморрагической лихорадкой. Постоянным симптомом является лихорадка, которая длится в среднем 7 -8 дней, особенно типична для крымской геморрагической лихорадки температурная кривая. В частности, при появлении геморрагического синдрома отмечается снижение температуры тела до субфебрильной, через 1 -2 дня температура тела вновь повышается, что обусловливает характерную для этой болезни "двугорбую" температурную кривую.
 Геморрагический период соответствует периоду разгара заболевания. Выраженность тромбогеморрагического синдрома определяет тяжесть и исход болезни. У большинства больных на 2 -4 -й день болезни (реже на 5 -7 -й день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др. ). Состояние больного резко ухудшается. Гиперемия лица сменяется бледностью, лицо становится одутловатым, появляются цианоз губ, акроцианоз. Сыпь на коже вначале петехиальная, в это время появляется энантема на слизистых оболочках ротоглотки, могут быть более крупные кровоизлияния в кожу. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив.
Геморрагический период соответствует периоду разгара заболевания. Выраженность тромбогеморрагического синдрома определяет тяжесть и исход болезни. У большинства больных на 2 -4 -й день болезни (реже на 5 -7 -й день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др. ). Состояние больного резко ухудшается. Гиперемия лица сменяется бледностью, лицо становится одутловатым, появляются цианоз губ, акроцианоз. Сыпь на коже вначале петехиальная, в это время появляется энантема на слизистых оболочках ротоглотки, могут быть более крупные кровоизлияния в кожу. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив.
 Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив. Прогностически неблагоприятно появление массивных желудочных и кишечных кровотечений. Состояние больных становится еще более тяжелым, отмечаются нарушения сознания. Характерны боли в животе, рвота, понос; печень увеличена, болезненна при пальпации, симптом Пастернацкого положительный.
Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив. Прогностически неблагоприятно появление массивных желудочных и кишечных кровотечений. Состояние больных становится еще более тяжелым, отмечаются нарушения сознания. Характерны боли в животе, рвота, понос; печень увеличена, болезненна при пальпации, симптом Пастернацкого положительный.
 Осложнения - сепсис, отек легкого, очаговая пневмония, острая почечная недостаточность, отит, тромбофлебиты. Диагноз и дифференциальный диагноз. Учитываются эпидемиологические предпосылки (пребывание в эндемичных регионах, сезон, уровень заболеваемости и др. ) и характерные клинические симптомы: острое начало, рано появляющийся и резко выраженный тромбогеморрагический синдром, двухволновая температурная кривая, лейкопения, анемизация и др.
Осложнения - сепсис, отек легкого, очаговая пневмония, острая почечная недостаточность, отит, тромбофлебиты. Диагноз и дифференциальный диагноз. Учитываются эпидемиологические предпосылки (пребывание в эндемичных регионах, сезон, уровень заболеваемости и др. ) и характерные клинические симптомы: острое начало, рано появляющийся и резко выраженный тромбогеморрагический синдром, двухволновая температурная кривая, лейкопения, анемизация и др.
 Диагностика крымской геморрагической лихорадки основана на клинической картине, данных эпидемиологического анамнеза (пребывание в зоне природных очагов, нападение клещей, контакт с больными крымской геморрагической лихорадкой), результатах лабораторных исследований. В крови отмечается сниженное количество эритроцитов, лейкопения (до 1 х109 -2 х109/л), нейтропения, тромбоцитопения. Для подтверждения диагноза используют выделение вируса из крови больного, с 6 -10 -го дня болезни определяется повышение титра антител в повторных пробах сыворотки крови больного в РСК, реакции диффузной преципитации а агаре, реакции пассивной гемагглютинации.
Диагностика крымской геморрагической лихорадки основана на клинической картине, данных эпидемиологического анамнеза (пребывание в зоне природных очагов, нападение клещей, контакт с больными крымской геморрагической лихорадкой), результатах лабораторных исследований. В крови отмечается сниженное количество эритроцитов, лейкопения (до 1 х109 -2 х109/л), нейтропения, тромбоцитопения. Для подтверждения диагноза используют выделение вируса из крови больного, с 6 -10 -го дня болезни определяется повышение титра антител в повторных пробах сыворотки крови больного в РСК, реакции диффузной преципитации а агаре, реакции пассивной гемагглютинации.
 Лечение Крымской геморрагической лихорадки: Больных обязательно изолируют в инфекционном отделении стационара. Лечение симптоматическое и этиотропное. Назначают противовоспалительные препараты, мочегонные. Исключают применение препаратов, усиливающих поражение почек, например, сульфаниламиды. Также назначают противовирусные препараты (рибавирин, реаферон). В первые 3 дня вводят гетерогенный специфический лошадиный иммуноглобулин, иммунную сыворотку, плазму или специфический иммуноглобулин, полученные из сыворотки крови переболевших или привитых лиц. Специфический иммуноглобулин используется для экстренной профилактики у лиц, соприкасающихся с кровью больного.
Лечение Крымской геморрагической лихорадки: Больных обязательно изолируют в инфекционном отделении стационара. Лечение симптоматическое и этиотропное. Назначают противовоспалительные препараты, мочегонные. Исключают применение препаратов, усиливающих поражение почек, например, сульфаниламиды. Также назначают противовирусные препараты (рибавирин, реаферон). В первые 3 дня вводят гетерогенный специфический лошадиный иммуноглобулин, иммунную сыворотку, плазму или специфический иммуноглобулин, полученные из сыворотки крови переболевших или привитых лиц. Специфический иммуноглобулин используется для экстренной профилактики у лиц, соприкасающихся с кровью больного.
 Иммунитет Естественная восприимчивость к вирусу у человека высокая. После выздоровления остается иммунитет, который сохраняется 1 -2 года. Для создания искусственного иммунитета применяют формолвакцину из мозга зараженных сосунков белых мышей или белых крыс.
Иммунитет Естественная восприимчивость к вирусу у человека высокая. После выздоровления остается иммунитет, который сохраняется 1 -2 года. Для создания искусственного иммунитета применяют формолвакцину из мозга зараженных сосунков белых мышей или белых крыс.
 СПАСИБО ЗА ВНИМАНИЕ!!!!
СПАСИБО ЗА ВНИМАНИЕ!!!!


