таирова.pptx
- Количество слайдов: 29
 Выполнила студентка IV-го курса ОМ: ТАИРОВА НУРДЖАМАЛ Проверила: Якупова Г. М
Выполнила студентка IV-го курса ОМ: ТАИРОВА НУРДЖАМАЛ Проверила: Якупова Г. М
 Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в последовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности.
Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в последовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности.
 ЧАСТОТА АКУШЕРСКИХ КРОВОТЕЧЕНИЙ Акушерские кровотечения как причина материнской смертности в чистом виде 20 -25% Как конкурирующая причина - 42% Как фоновая - до 78%. Показатель акушерских кровотечений -от 3 до 8% по отношению к общему числу родов. При этом 2 -4% случаев кровотечений связаны с гипотонией матки Около 1% - преждевременная отслойка нормально расположенной плаценты и предлежание плаценты.
ЧАСТОТА АКУШЕРСКИХ КРОВОТЕЧЕНИЙ Акушерские кровотечения как причина материнской смертности в чистом виде 20 -25% Как конкурирующая причина - 42% Как фоновая - до 78%. Показатель акушерских кровотечений -от 3 до 8% по отношению к общему числу родов. При этом 2 -4% случаев кровотечений связаны с гипотонией матки Около 1% - преждевременная отслойка нормально расположенной плаценты и предлежание плаценты.
 МАССИВНАЯ КРОВОПОТЕРЯ Под массивной кровопотерей понимается кровопотеря, превышающая 1, 5% от массы тела или 25% ОЦК Характерная особенность - острый дефицит ОЦК, нарушение сердечной деятельности, анемическая и циркуляторная. Ы формы гипоксии Основные причины нарушения гемодинамики - дефицит ОЦК и несоответствие между ним и емкостью сосудистого русла.
МАССИВНАЯ КРОВОПОТЕРЯ Под массивной кровопотерей понимается кровопотеря, превышающая 1, 5% от массы тела или 25% ОЦК Характерная особенность - острый дефицит ОЦК, нарушение сердечной деятельности, анемическая и циркуляторная. Ы формы гипоксии Основные причины нарушения гемодинамики - дефицит ОЦК и несоответствие между ним и емкостью сосудистого русла.
 КЛАССИФИКАЦИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ 1. Кровотечения в родах: v 1. 1. Предлежание плаценты v 1. 2. Преждевременная отслойка нормально расположенной плаценты 2. Кровотечения в последовом и раннем послеродовом периодах. v 2. 1. Аномалии прикрепления плаценты, отделения и выделения последа v 2. 2. Гипо- и атонические кровотечения v 2. 3. Кровотечения, связанные с акушерским травматизмом v 2. 4. Кровотечения, связанные с нарушением свертывающей системы крови ( дефекты гемостаза) v 2. 5. После шоковые кровотечения v 2. 6. Поздние послеродовые кровотечения.
КЛАССИФИКАЦИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ 1. Кровотечения в родах: v 1. 1. Предлежание плаценты v 1. 2. Преждевременная отслойка нормально расположенной плаценты 2. Кровотечения в последовом и раннем послеродовом периодах. v 2. 1. Аномалии прикрепления плаценты, отделения и выделения последа v 2. 2. Гипо- и атонические кровотечения v 2. 3. Кровотечения, связанные с акушерским травматизмом v 2. 4. Кровотечения, связанные с нарушением свертывающей системы крови ( дефекты гемостаза) v 2. 5. После шоковые кровотечения v 2. 6. Поздние послеродовые кровотечения.
 Преждевременная отслойка нормально расположенной плаценты (ПОНРП) v. Преждевременной считают отслойку нормально расположенной плаценты до рождения плода: во время беременности, в первом и во втором периодах родов. Преждевременная отслойка нормально расположенной плаценты нередко сопровождается значительным внутренним и/или наружным кровотечением. v. Летальность составляет 1, 6 -15, 6%. Основной причиной смерти женщины является геморрагический шок и, как следствие полиорганная недостаточность.
Преждевременная отслойка нормально расположенной плаценты (ПОНРП) v. Преждевременной считают отслойку нормально расположенной плаценты до рождения плода: во время беременности, в первом и во втором периодах родов. Преждевременная отслойка нормально расположенной плаценты нередко сопровождается значительным внутренним и/или наружным кровотечением. v. Летальность составляет 1, 6 -15, 6%. Основной причиной смерти женщины является геморрагический шок и, как следствие полиорганная недостаточность.
 Степени тяжести клинического течения : vлегкая – встречается в 51% случаев vсредней степени тяжести – в 30, 8% vтяжелая отслойка – в 18, 2%.
Степени тяжести клинического течения : vлегкая – встречается в 51% случаев vсредней степени тяжести – в 30, 8% vтяжелая отслойка – в 18, 2%.
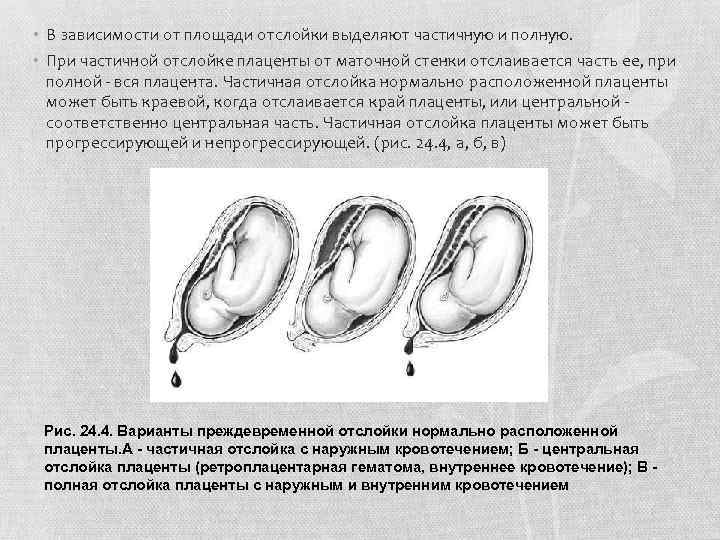 • В зависимости от площади отслойки выделяют частичную и полную. • При частичной отслойке плаценты от маточной стенки отслаивается часть ее, при полной - вся плацента. Частичная отслойка нормально расположенной плаценты может быть краевой, когда отслаивается край плаценты, или центральной - соответственно центральная часть. Частичная отслойка плаценты может быть прогрессирующей и непрогрессирующей. (рис. 24. 4, а, б, в) Рис. 24. 4. Варианты преждевременной отслойки нормально расположенной плаценты. А - частичная отслойка с наружным кровотечением; Б - центральная отслойка плаценты (ретроплацентарная гематома, внутреннее кровотечение); В полная отслойка плаценты с наружным и внутренним кровотечением
• В зависимости от площади отслойки выделяют частичную и полную. • При частичной отслойке плаценты от маточной стенки отслаивается часть ее, при полной - вся плацента. Частичная отслойка нормально расположенной плаценты может быть краевой, когда отслаивается край плаценты, или центральной - соответственно центральная часть. Частичная отслойка плаценты может быть прогрессирующей и непрогрессирующей. (рис. 24. 4, а, б, в) Рис. 24. 4. Варианты преждевременной отслойки нормально расположенной плаценты. А - частичная отслойка с наружным кровотечением; Б - центральная отслойка плаценты (ретроплацентарная гематома, внутреннее кровотечение); В полная отслойка плаценты с наружным и внутренним кровотечением
 к преждевременной отслойке плаценты предрасполагают: v во время беременности - сосудистая экстрагенитальная патология (артериальная гипертензия, гломерулонефриты); эндокринопатии (сахарный диабет); аутоиммунные состояния (АФС, системная красная волчанка); аллергические реакции на декстраны, гемотрансфузии; гестоз, особенно на фоне гломерулонефрита; vво время родов - излитие околоплодных вод при многоводии; гиперстимуляция матки окситоцином; рождение первого плода при многоплодии; короткая пуповина; запоздалый разрыв плодного пузыря.
к преждевременной отслойке плаценты предрасполагают: v во время беременности - сосудистая экстрагенитальная патология (артериальная гипертензия, гломерулонефриты); эндокринопатии (сахарный диабет); аутоиммунные состояния (АФС, системная красная волчанка); аллергические реакции на декстраны, гемотрансфузии; гестоз, особенно на фоне гломерулонефрита; vво время родов - излитие околоплодных вод при многоводии; гиперстимуляция матки окситоцином; рождение первого плода при многоплодии; короткая пуповина; запоздалый разрыв плодного пузыря.
 Клиническая картина и диагностика Преждевременная отслойка нормально расположенной плаценты имеет характерные симптомы: - кровотечение; - боль в животе; - гипертонус матки; - острая гипоксия плода. Симптомы преждевременной отслойки плаценты и их выраженность определяются величиной и местом отслойки.
Клиническая картина и диагностика Преждевременная отслойка нормально расположенной плаценты имеет характерные симптомы: - кровотечение; - боль в животе; - гипертонус матки; - острая гипоксия плода. Симптомы преждевременной отслойки плаценты и их выраженность определяются величиной и местом отслойки.
 Диагностика Основана на клинической картине заболевания; данных УЗИ и изменениях гемостаза. При диагностике следует обращать внимание на следующие важные симптомы ПОНРП: кровяные выделения и боли в животе; гипертонус, болезненность матки; отсутствие расслабления матки в паузах между схватками во время родов; острую гипоксию плода или его антенатальную гибель; симптомы геморрагического шока.
Диагностика Основана на клинической картине заболевания; данных УЗИ и изменениях гемостаза. При диагностике следует обращать внимание на следующие важные симптомы ПОНРП: кровяные выделения и боли в животе; гипертонус, болезненность матки; отсутствие расслабления матки в паузах между схватками во время родов; острую гипоксию плода или его антенатальную гибель; симптомы геморрагического шока.
 Тактика ведения при преждевременной отслойки плаценты определяется: • - величиной отслойки; • - степенью кровопотери; • - состоянием беременной и плода; • - сроком беременности; • - состоянием гемостаза.
Тактика ведения при преждевременной отслойки плаценты определяется: • - величиной отслойки; • - степенью кровопотери; • - состоянием беременной и плода; • - сроком беременности; • - состоянием гемостаза.
 Предлежание плаценты (placenta praevia) Частота предлежания плаценты - 0, 2 -0, 8% общего числа родов. Серьезная акушерская патология, при которой плацента прикрепляется в нижнем сегменте матки, частично или полностью перекрывая область внутреннего зева шейки матки.
Предлежание плаценты (placenta praevia) Частота предлежания плаценты - 0, 2 -0, 8% общего числа родов. Серьезная акушерская патология, при которой плацента прикрепляется в нижнем сегменте матки, частично или полностью перекрывая область внутреннего зева шейки матки.
 Ведущим симптомом предлежания плаценты является кровотечение, которое имеет свои особенности: • • • всегда наружное, всегда внезапное; всегда без видимой причины; часто начинается в покое, например, ночью: проснулась "в луже крови"; внезапно прекращается; кровотечение имеет особенность - как правило, повторяющееся; не сопровождается болью; развивается, как правило, в сроке 28 -32 недели беременности типичным является сохранение нормального тонуса матки при наличии кровянистых выделений.
Ведущим симптомом предлежания плаценты является кровотечение, которое имеет свои особенности: • • • всегда наружное, всегда внезапное; всегда без видимой причины; часто начинается в покое, например, ночью: проснулась "в луже крови"; внезапно прекращается; кровотечение имеет особенность - как правило, повторяющееся; не сопровождается болью; развивается, как правило, в сроке 28 -32 недели беременности типичным является сохранение нормального тонуса матки при наличии кровянистых выделений.
 ДИОГНОСТИКА • главным диагностическим признаком предлежания плаценты является появление наружного кровотечения с учетом его характерных клинических особенностей и данных анамнеза • при наружном акушерском исследовании высокое стояние предлежащей части плода над входом в малый таз • наличие поперечного или косого положения плода
ДИОГНОСТИКА • главным диагностическим признаком предлежания плаценты является появление наружного кровотечения с учетом его характерных клинических особенностей и данных анамнеза • при наружном акушерском исследовании высокое стояние предлежащей части плода над входом в малый таз • наличие поперечного или косого положения плода
 тактика ведения беременности • Лечение в отделении патологии беременных • Соблюдение строгого постельного режима • Применение спазмолитиков, токолитиков для улучшения координированного характера сокращений матки и постепенного и плавного растяжения нижнего сегмента матки (2% раствор папаверина гидрохлорида по 2 -4 мл внутримышечно, раствор но-шпы по 2 мл 2 -3 раза в день или по 0, 04 г внутрь, 25% раствор Mg. SО 4) • Терапия анемии (препараты железа, фолиевая кислота) • Назначение препаратов, нормализующих маточно-плацентарный кровоток и обменные процессы
тактика ведения беременности • Лечение в отделении патологии беременных • Соблюдение строгого постельного режима • Применение спазмолитиков, токолитиков для улучшения координированного характера сокращений матки и постепенного и плавного растяжения нижнего сегмента матки (2% раствор папаверина гидрохлорида по 2 -4 мл внутримышечно, раствор но-шпы по 2 мл 2 -3 раза в день или по 0, 04 г внутрь, 25% раствор Mg. SО 4) • Терапия анемии (препараты железа, фолиевая кислота) • Назначение препаратов, нормализующих маточно-плацентарный кровоток и обменные процессы
 Кровотечения в последовом и в раннем послеродовом периодах могут возникать в результате нарушения процессов отделения плаценты и выделения последа, снижения сократительной активности миометрия (гипо- и атония матки), травматических повреждений родовых путей, нарушений в системе гемо-коагуляции
Кровотечения в последовом и в раннем послеродовом периодах могут возникать в результате нарушения процессов отделения плаценты и выделения последа, снижения сократительной активности миометрия (гипо- и атония матки), травматических повреждений родовых путей, нарушений в системе гемо-коагуляции
 НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ И ВЫДЕЛЕНИЯ ПОСЛЕДА Наблюдается при: а. патологическом прикреплении плаценты; б. аномалиях и особенностях строения и прикрепления плаценты к стенке матки. в. ущемлении последа в матке г. гипотонии матки
НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ И ВЫДЕЛЕНИЯ ПОСЛЕДА Наблюдается при: а. патологическом прикреплении плаценты; б. аномалиях и особенностях строения и прикрепления плаценты к стенке матки. в. ущемлении последа в матке г. гипотонии матки
 К патологическому прикреплению плаценты относятся: • плотное прикрепление плаценты в базальном слое слизистой оболочки матки (placenta adhaerens); • приращение плаценты к мышечному слою (placenta accreta); • врастание плаценты в мышечный слой (placenta increta); • прорастание плацентой мышечного слоя и серозного покрова матки (placenta percreta)
К патологическому прикреплению плаценты относятся: • плотное прикрепление плаценты в базальном слое слизистой оболочки матки (placenta adhaerens); • приращение плаценты к мышечному слою (placenta accreta); • врастание плаценты в мышечный слой (placenta increta); • прорастание плацентой мышечного слоя и серозного покрова матки (placenta percreta)
 ДИАГНОСТИКА. Точно определить вариант патологического прикрепления плаценты возможно при целенаправленном УЗИ и ручном отделении плаценты. При УЗИ характерным для врастания плаценты является следующее: • расстояние между серозной оболочкой матки и ретроплацентарными сосудами менее 1 см; • наличие большого количества интраплацентарных гиперэхогенных включений/кист. Наиболее достоверные данные можно получить при использовании трехмерного допплерометрического цветного картирования.
ДИАГНОСТИКА. Точно определить вариант патологического прикрепления плаценты возможно при целенаправленном УЗИ и ручном отделении плаценты. При УЗИ характерным для врастания плаценты является следующее: • расстояние между серозной оболочкой матки и ретроплацентарными сосудами менее 1 см; • наличие большого количества интраплацентарных гиперэхогенных включений/кист. Наиболее достоверные данные можно получить при использовании трехмерного допплерометрического цветного картирования.
 Клиника нарушения отделения плаценты и выделения последа определяется наличием или отсутствием участков отделившейся плаценты. Если плацента не отделяется на всем протяжении (полное патологическое прикрепление), тогда основными симптомами, характеризующими клинику заболевания, являются: - отсутствие признаков отделения плаценты; - отсутствие кровотечения.
Клиника нарушения отделения плаценты и выделения последа определяется наличием или отсутствием участков отделившейся плаценты. Если плацента не отделяется на всем протяжении (полное патологическое прикрепление), тогда основными симптомами, характеризующими клинику заболевания, являются: - отсутствие признаков отделения плаценты; - отсутствие кровотечения.
 КРОВОТЕЧЕНИЕ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ Кровотечение в раннем послеродовом периоде возникает в 2 - 5 % всех родов. Кровотечение в течение 2 часов после родов, обусловленно: 1) задержкой частей последа в полости матки; 2) гипотонией и атонией матки; 3) разрывом матки и мягких тканей родовых путей; 4) наследственными или приобретенными дефектами гемостаза.
КРОВОТЕЧЕНИЕ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ Кровотечение в раннем послеродовом периоде возникает в 2 - 5 % всех родов. Кровотечение в течение 2 часов после родов, обусловленно: 1) задержкой частей последа в полости матки; 2) гипотонией и атонией матки; 3) разрывом матки и мягких тканей родовых путей; 4) наследственными или приобретенными дефектами гемостаза.
 За рубежом для определения этиологии кровотечения предлагаются термины 4"Т": • "Тонус" - снижение тонуса матки; • "Ткань" - наличие остатков детского места в матке; • "Травма" - разрывы мягких родовых путей и матки; • "Тромбы" - нарушение гемостаза.
За рубежом для определения этиологии кровотечения предлагаются термины 4"Т": • "Тонус" - снижение тонуса матки; • "Ткань" - наличие остатков детского места в матке; • "Травма" - разрывы мягких родовых путей и матки; • "Тромбы" - нарушение гемостаза.
 ГИПОТОНИЯ И АТОНИЯ МАТКИ • Гипотония матки - уменьшение тонуса и сократительной способности мышц матки- является обратимым состоянием. • Атония матки - полная потеря тонуса и сократительной способности мышц - встречается крайне редко и относится к необратимому состоянию.
ГИПОТОНИЯ И АТОНИЯ МАТКИ • Гипотония матки - уменьшение тонуса и сократительной способности мышц матки- является обратимым состоянием. • Атония матки - полная потеря тонуса и сократительной способности мышц - встречается крайне редко и относится к необратимому состоянию.
 Гипо-, атонические кровотечения в структуре всех кровотечений во время беременности, родов и в послеродовом периоде составляют 2 -2, 5%.
Гипо-, атонические кровотечения в структуре всех кровотечений во время беременности, родов и в послеродовом периоде составляют 2 -2, 5%.
 Факторы риска в отношении гипотонии матки следующие: • - патология матки: пороки развития; миома; рубцы после оперативных вмешательств (миомэктомия, кесарево сечение); дистрофические изменения мышц (многорожавшие, эндометриты); перерастяжение тканей во время беременности (многоплодие, многоводие, крупный плод); • - осложнения беременности (длительная угроза прерывания); • - нарушения родовой деятельности: слабость родовой деятельности с длительной активацией окситоцином, бурная родовая деятельность; • - предлежание или низкое расположение плаценты; • - ДВС-синдром, развивающийся на фоне шока любого генеза (анафилактический, синдром Мендельсона, эмболия околоплодными водами); • - наличие экстрагенитальной патологии и осложнений беременности, связанных с нарушением гемостаза (сердечно-сосудистые заболевания, эндокринопатии, хроническая венозная недостаточность, гестозы и т. д. ); • - полиорганная недостаточность, которая развивается при экстрагенитальной патологии и осложнениях беременности а также при массивной кровопотере, одновременно способствует формированию "шоковой матки" с развитием ее гипотонии или атонии.
Факторы риска в отношении гипотонии матки следующие: • - патология матки: пороки развития; миома; рубцы после оперативных вмешательств (миомэктомия, кесарево сечение); дистрофические изменения мышц (многорожавшие, эндометриты); перерастяжение тканей во время беременности (многоплодие, многоводие, крупный плод); • - осложнения беременности (длительная угроза прерывания); • - нарушения родовой деятельности: слабость родовой деятельности с длительной активацией окситоцином, бурная родовая деятельность; • - предлежание или низкое расположение плаценты; • - ДВС-синдром, развивающийся на фоне шока любого генеза (анафилактический, синдром Мендельсона, эмболия околоплодными водами); • - наличие экстрагенитальной патологии и осложнений беременности, связанных с нарушением гемостаза (сердечно-сосудистые заболевания, эндокринопатии, хроническая венозная недостаточность, гестозы и т. д. ); • - полиорганная недостаточность, которая развивается при экстрагенитальной патологии и осложнениях беременности а также при массивной кровопотере, одновременно способствует формированию "шоковой матки" с развитием ее гипотонии или атонии.
 Основными симптомами гипотонии и атонии матки являются: - кровотечение; - снижение тонуса матки;
Основными симптомами гипотонии и атонии матки являются: - кровотечение; - снижение тонуса матки;
 Мероприятия по восстановлению кровопотери определяются ее величиной. • При кровопотере в пределах 400 - 500 мл производится наружный массаж матки. Положив руку на дно матки, начинают делать легкие массирующие движения. Как только матка становится плотной, выжимают из нее скопившиеся сгустки, применяя прием, напоминающий прием Креде-Лазаревича. Одновременно вводят утеротонические препараты: окситоцин, энзапрост. На низ живота кладут пузырь со льдом. • При кровопотере более 400 - 500 мл под наркозом производится ручное обследование матки. • В процессе оказания помощи по остановке кровотечения можно прижать брюшную аорту к позвоночнику через переднюю брюшную стенку. При этом уменьшается приток крови к матке. • В последующем проверяют тонус матки наружными методами и продолжают внутривенно вводить утеротоники.
Мероприятия по восстановлению кровопотери определяются ее величиной. • При кровопотере в пределах 400 - 500 мл производится наружный массаж матки. Положив руку на дно матки, начинают делать легкие массирующие движения. Как только матка становится плотной, выжимают из нее скопившиеся сгустки, применяя прием, напоминающий прием Креде-Лазаревича. Одновременно вводят утеротонические препараты: окситоцин, энзапрост. На низ живота кладут пузырь со льдом. • При кровопотере более 400 - 500 мл под наркозом производится ручное обследование матки. • В процессе оказания помощи по остановке кровотечения можно прижать брюшную аорту к позвоночнику через переднюю брюшную стенку. При этом уменьшается приток крови к матке. • В последующем проверяют тонус матки наружными методами и продолжают внутривенно вводить утеротоники.
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


