Методика чтения орто-пантомограммы.pptx
- Количество слайдов: 36

Выполнила: Студентка 4 курса 401 группы Заболотнева Тамара

Введение Что такое ортопантомограмма (ОПТГ) и для чего она нужна? Когда нужна ОПТГ? Схема ортопантомограммы Методика чтения ОПТГ Методика съемки Основные ошибки при съемке ОПТГ взрослого человека ОПТГ ребенка Коллекция снимков Заключение

Высокая распространенность болезней зубов, тканей пародонта и их осложнений, аномалии и деформации челюстно-лицевой области объясняют высокий процент нуждающихся в ортопедическом, ортодонтическоми и комплексном методах лечения. При их лечении рентгенологическое исследование используется не только с целью первичной диагностики, но и в помощь врачустоматологу при осуществлении ряда лечебных мероприятий и контроля за их качеством.

На данной фотографии - дентальный томограф фирмы Planmeca с цефалостатом. Последний нужен для телерентгенографии - исследования, которое широко применяется в ортодонтии и челюстно-лицевой хирургии.

При лечении зубов, протезировании, ортодонтическом лечении, в хирургии и имплантологии, даже в ринологии при исследовании придаточных пазух носа ценность панорамных снимков невозможно переоценить. Однако ориентироваться только по ОПТГ в некоторых случаях нельзя - все же, мы переносим объемное изображение на плоскость, а поэтому возможны искажения. Но следует рассматривать ортопантомографию как первичное рентгенологическое обследование, по результатам которого выстраивается тактика как дальнейшей, более углубленной диагностики, так и лечения.

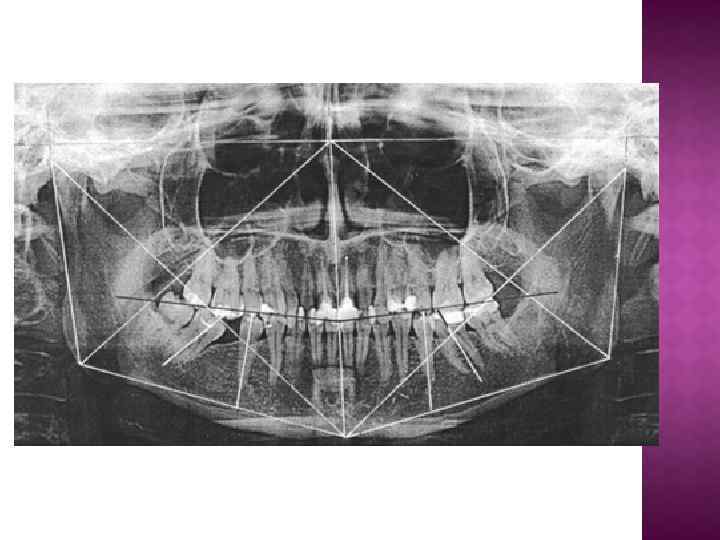
Нижний край орбиты. Вершина суставной ямки. Суставная головка нижней челюсти. Глазерова щель. Венечный отросток нижней челюсти. Передне-боковая стенка верхне-челюстной пазухи. Шиловидный отросток височной кости. Внутренний край ветви нижней челюсти. Нижне-челюстной канал. Угол нижней челюсти. Подбородочное отверстие нижне-челюстного канала. Подъязычная кость. Внутриносовая перегородка. Наружный слуховой проход. Скуловая дуга. Твердое небо. Скуловая кость. Крыловидный отросток клиновидной кости. Верхне-челюстной бугор. Дно верхне-челюстной пазухи.

I. Оценка качества рентгенограммы (контрастность, резкость, полнота охвата исследуемой области, проекционные искажения - удлинение, укорочение зубов, изменение формы и размеров челюстей).

II. Оценка окружающей костной ткани: 1) состояние межзубных перегородок (форма, высота, состояние замыкательной компактной пластинки, состояние кортикального слоя, степень минерализации и состояние губчастого вещества); 2) наличие перестройки впутрикостной структуры; анализ патологической тени (участка деструкции или остеосклероза) включает в себя определение локации, формы, размеров, характера контуров, интенсивности структуры различных отделов челюстей; 3) наличие ретинированных зубов (количество, локализация, положение в челюсти, групповая принадлежность, стадия формирования зуба, состояние фолликула); 4) оценка состояния височно-нижнечелюстного сустава (соотношение суставных головок и ямок, наличие патологических изменений); 5) состояние нижнечелюстных пазух (симметричность, наличие затемнения (локализация, площадь, интенсивность), резкость контуров кости, соотношение корней зубов к пазухе, состояние носовой перегородки (искривление); 6) состояние нижнечелюстного канала (локализация, соотношение корней зубов к каналу, наличие патологических элементов).

III. Определение объекта исследования. IV. Анализ тени зуба: 1) состояние коронки (наличие кариозной полости, пломбы, дефекта пломбы, соотношение дна кариозной полости к полости зуба); 2) характеристика полости зуба (наличие пломбировочного материала, дентиклей); 3) состояние корней (количество, форма, величина, контуры); 4) характеристика корневых каналов (ширина, направление, степень пломбирования); 5) оценка периодонтальной щели (равномерность, ширина, состояние компактной пластинки лунки - сохранена, истончена, утолщена).

Основной ориентир – положение подбородочного упора, который должен находиться в основной позиции и обеспечивать симметричное расположение головы пациента строго по трем взаимоперпендикулярным плоскостям под контролем зеркал и световых центраторов. Окклюзионная плоскость должна проходить на 3 -5 градусов вниз от горизонтальной плоскости (Оr – Роr). Шейный отдел позвоночника должен быть выпрямлен, а плечи максимально опущены. Съемные протезы, серьги, кулоны, цепочки перед съемкой снимаются. Голова фиксируется лобным и теменными фиксаторами, а язык во время съемки должен быть прижат к небу для уменьшения воздушной подушки под куполом неба.
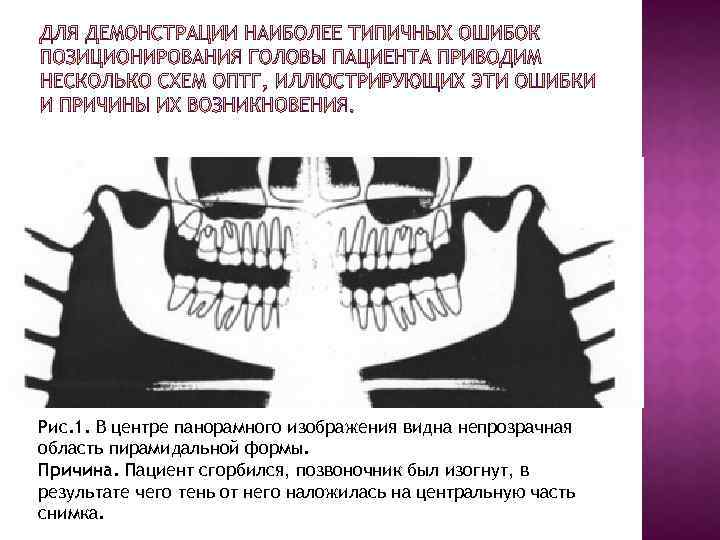
Рис. 1. В центре панорамного изображения видна непрозрачная область пирамидальной формы. Причина. Пациент сгорбился, позвоночник был изогнут, в результате чего тень от него наложилась на центральную часть снимка.
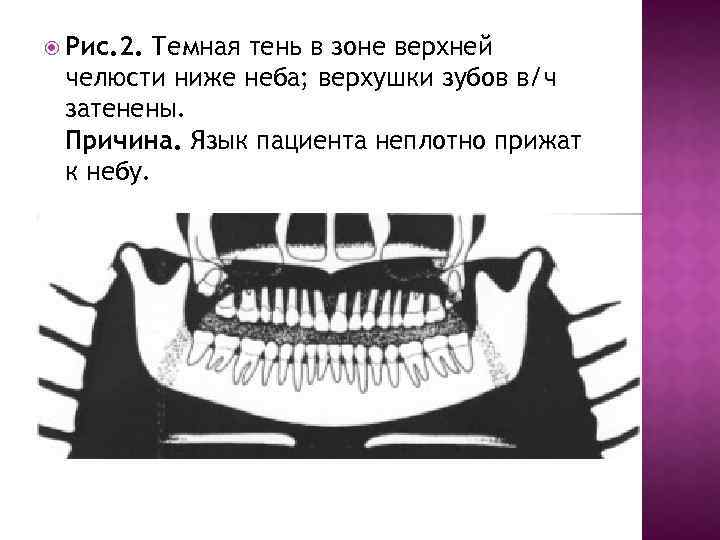
Рис. 2. Темная тень в зоне верхней челюсти ниже неба; верхушки зубов в/ч затенены. Причина. Язык пациента неплотно прижат к небу.
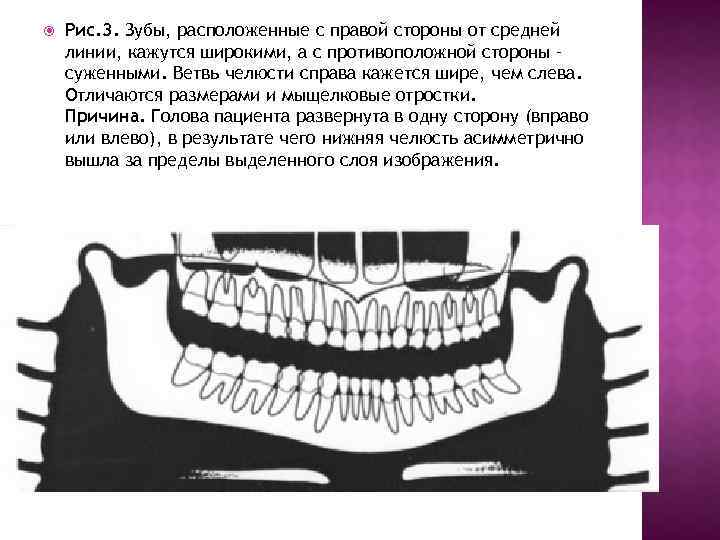
Рис. 3. Зубы, расположенные с правой стороны от средней линии, кажутся широкими, а с противоположной стороны – суженными. Ветвь челюсти справа кажется шире, чем слева. Отличаются размерами и мыщелковые отростки. Причина. Голова пациента развернута в одну сторону (вправо или влево), в результате чего нижняя челюсть асимметрично вышла за пределы выделенного слоя изображения.
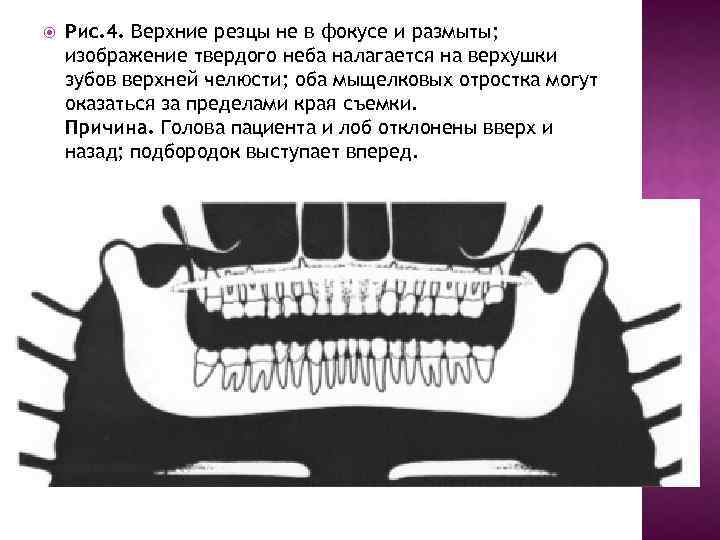
Рис. 4. Верхние резцы не в фокусе и размыты; изображение твердого неба налагается на верхушки зубов верхней челюсти; оба мыщелковых отростка могут оказаться за пределами края съемки. Причина. Голова пациента и лоб отклонены вверх и назад; подбородок выступает вперед.

Рис. 5. Верхушки нижних резцов не в фокусе и размыты; тень от подъязычной кости налагается на передние зубы нижней челюсти; мыщелковые отростки, расположенные в верхней части ОПТГ, могут оказаться срезанными; изображения премоляров сильно перекрываются. Причина. Голова пациента наклонена вниз; подбородок удален от трубки, а лоб приближен.
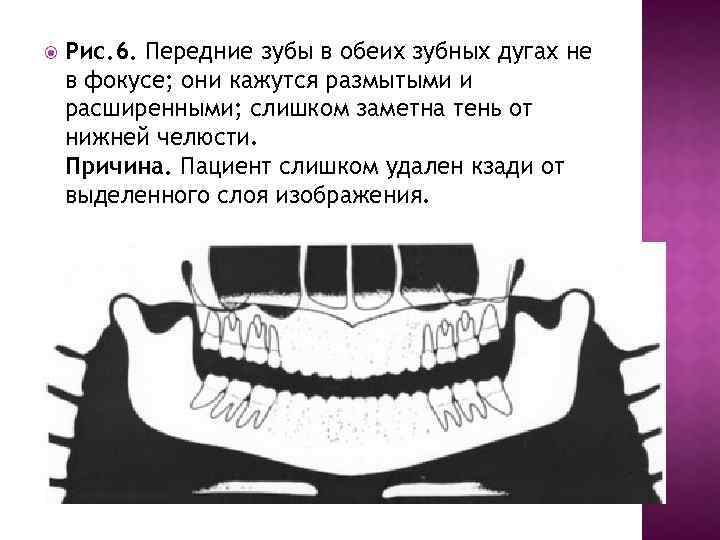
Рис. 6. Передние зубы в обеих зубных дугах не в фокусе; они кажутся размытыми и расширенными; слишком заметна тень от нижней челюсти. Причина. Пациент слишком удален кзади от выделенного слоя изображения.
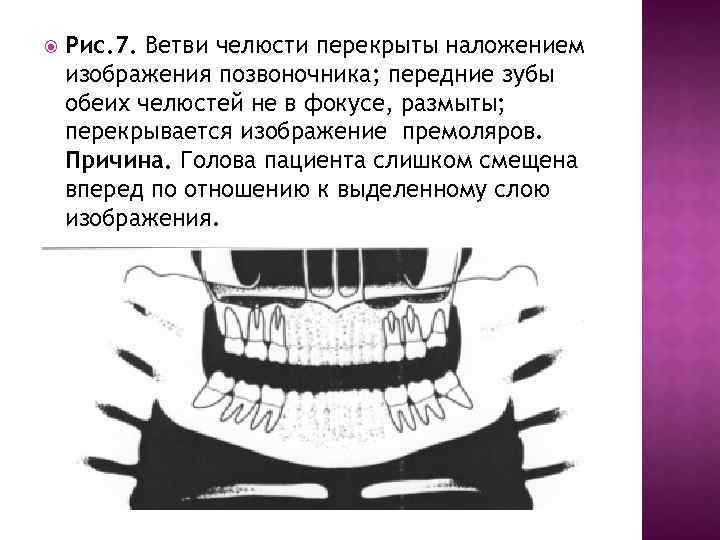
Рис. 7. Ветви челюсти перекрыты наложением изображения позвоночника; передние зубы обеих челюстей не в фокусе, размыты; перекрывается изображение премоляров. Причина. Голова пациента слишком смещена вперед по отношению к выделенному слою изображения.
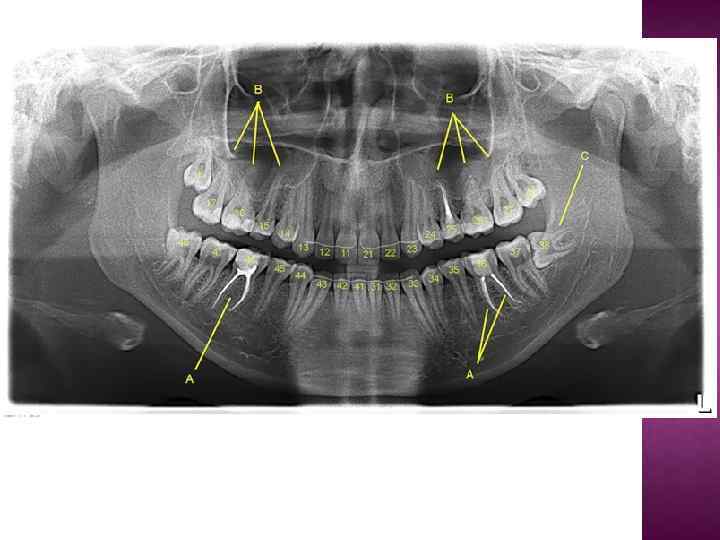

Большинство стоматологических материалов изготавливаются рентгеноконтрастными. Делается это для того, чтобы можно было контролировать объем и расположение этого материала на рентгеновских снимках. Например, пломбировочные материалы для корневых каналов на снимке обозначены буквой А. Ортопантомография дает хорошее представление о расположении зубов мудрости (на снимке буква С). Даже прицельные снимки не дают полной картины о строении и локализации восьмерок. Поэтому без проведения ОПТГ я крайне не рекомендую браться за удаление или лечение "мудрых" зубов.

Проникновение корней зубов в верхнечелюстную пазуху (буква B на снимке). На самом деле, корни зубов ооочень редко проникают в верхнечелюстной синус. Чаще всего они огибают его по краям таким образом, что дно пазухи находится между корней зубов.
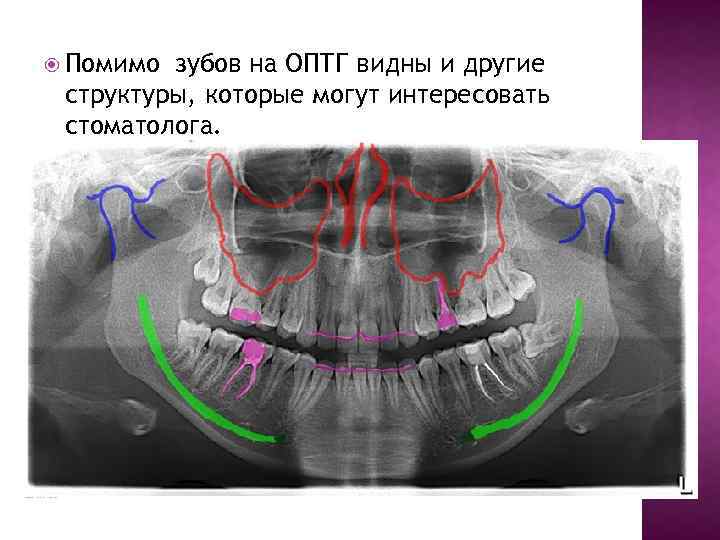
Помимо зубов на ОПТГ видны и другие структуры, которые могут интересовать стоматолога.
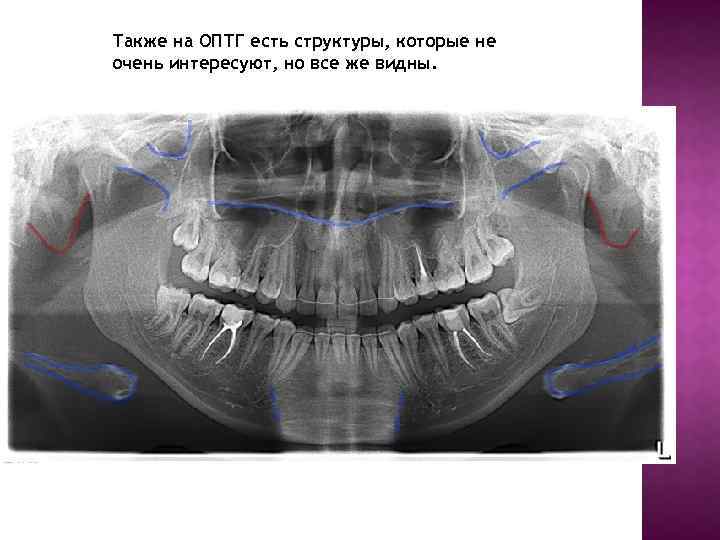
Также на ОПТГ есть структуры, которые не очень интересуют, но все же видны.
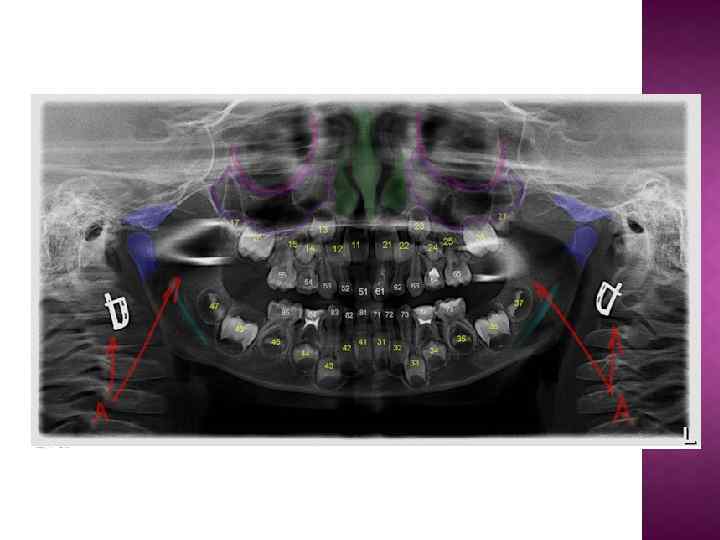

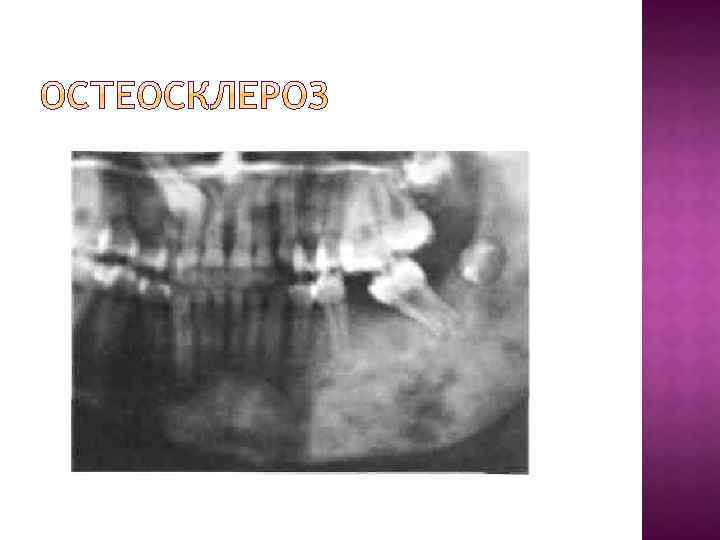
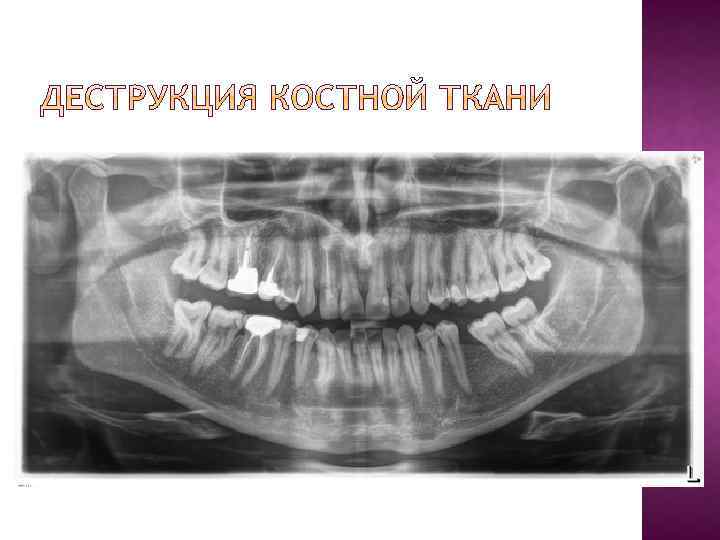
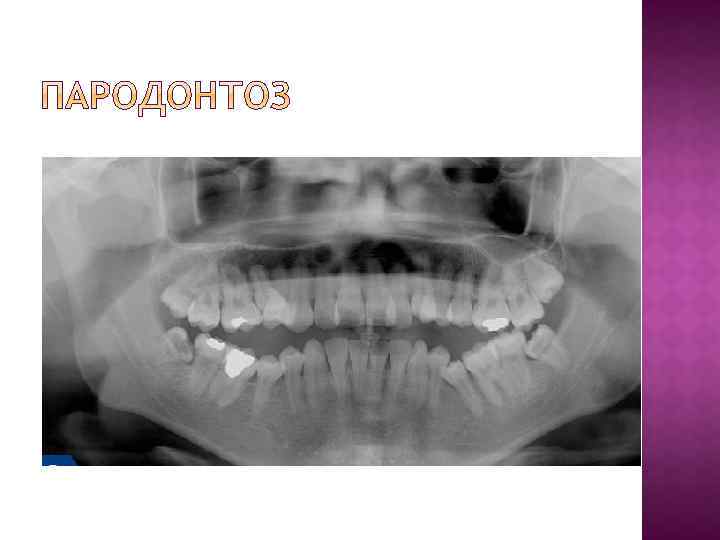
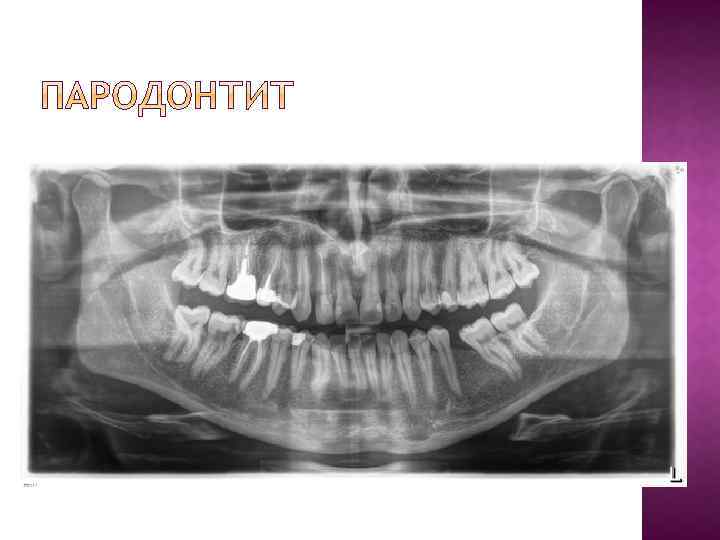
При заболеваниях пародонта наиболее часто выявляются следующие патологические изменения в костной ткани. Остеопороз - дистрофический процесс в костной ткани, рентгенологически проявляющийся ее повышенной прозрачностью, с уменьшением количества костной ткани на единицу площади без изменения размеров кости. Деструкция - разрушение кости и замещение ее патологической тканью (грануляциями, гноем, опухолью); на рентгенограмме очаг деструкции представлен в виде участка просветления с нечеткими, неровными контурами. Атрофия - уменьшение объема всей кости или ее части вместе с убылью костной ткани. Остеосклероз - процесс противоположный остеопорозу, увеличение количества костной ткани на единицу площади без изменения размеров кости, рентгенологически проявляющийся снижением прозрачности костной ткани.
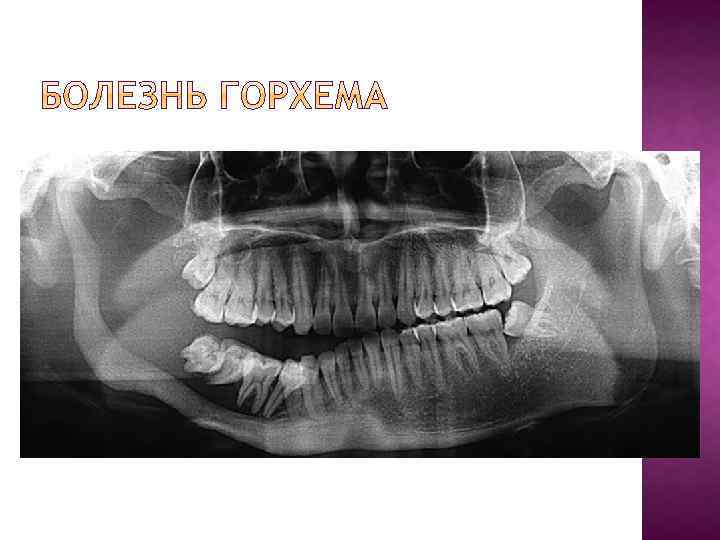

Болезнь Горхема, которая также известна как исчезающая болезнь костей и массовый остеолиз (и более чем полдюжины других названий), является редким расстройством костей, которое характеризуется прогрессирующей потерей костной ткани (остеолиз) из-за разрастания (пролиферации) лимфатических сосудов. Пациенты испытывают прогрессирующее разрушение и рассасывание костей. Кости, которые обычно страдают от этой болезни, включают ребра, позвоночник, таз, череп, ключицу (ключицы) и челюсти (челюстно-лицевая область). Первые признаки болезни – боль и припухлость в зоне поражения. Кости, пострадавшие от болезни Горхема, склонны к развитию снижения костной массы (остеопения) и к разрушению. Тяжесть болезни может сильно варьироваться, у одних могут быть только незначительные проявления, а у других могут развиться уродства и функциональная инвалидность. Точная причина развития болезни Горхема неизвестна.
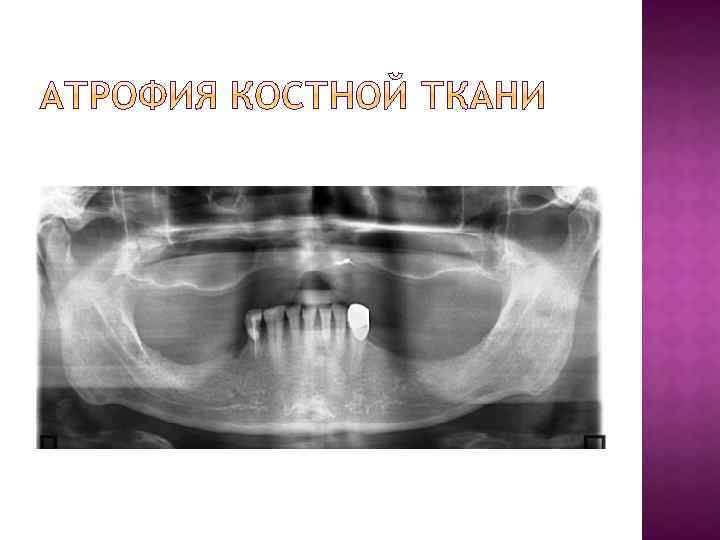

Панорамные рентгенографы с компьютерным обеспечением представляют разнообразные возможности для проведения функциональной диагностики на четких высокоинформативных изображениях. Однако расшифровка ортопантомограмм осуществляется довольно субъективно, поскольку производится лишь визуальная оценка снимков. В результате поставленный диагноз будет зависеть от опыта врача и от его умения читать ортопантомограммы.
Методика чтения орто-пантомограммы.pptx