НОВОРОЖДЕННЫЕ.ppt
- Количество слайдов: 64
 Введение в неонатологию Проф. Ситникова Елена Павловна
Введение в неонатологию Проф. Ситникова Елена Павловна
 Неонатология n Раздел медицинской науки, изучающий физиологические состояния и заболевания детей первого месяца жизни Neos (греч. ) – новый; Natus (латин. ) – рожденный; Logos (греч. ) – учение Александр Шаффер, США, 1960
Неонатология n Раздел медицинской науки, изучающий физиологические состояния и заболевания детей первого месяца жизни Neos (греч. ) – новый; Natus (латин. ) – рожденный; Logos (греч. ) – учение Александр Шаффер, США, 1960
 ОСНОВНЫЕ ПОНЯТИЯ НЕОНАТОЛОГИИ
ОСНОВНЫЕ ПОНЯТИЯ НЕОНАТОЛОГИИ
 Живорождение n n полное изгнание или извлечение из организма матери продукта зачатия вне зависимости от продолжительности беременности, который после такого отделения дышит или проявляет другие признаки жизни. Жизнеспособным (ВОЗ, 1974) считается ребенок, родившийся в срок 20 22 недели беременности и позже с массой тела от 500 г и выше, у которого после рождения определяется хотя бы один из 4 признаков живорожденности: дыхание, сердцебиение, пульсация пуповины, двигательная активность. .
Живорождение n n полное изгнание или извлечение из организма матери продукта зачатия вне зависимости от продолжительности беременности, который после такого отделения дышит или проявляет другие признаки жизни. Жизнеспособным (ВОЗ, 1974) считается ребенок, родившийся в срок 20 22 недели беременности и позже с массой тела от 500 г и выше, у которого после рождения определяется хотя бы один из 4 признаков живорожденности: дыхание, сердцебиение, пульсация пуповины, двигательная активность. .
 n Гестационный возраст количество полных недель или дней, прошедших между первым днем последней менструа ции (а не предполагаемым днем зачатия) и датой родов, независимо от того, чем закончилась беременность рождением живого ребенка или мертворождением.
n Гестационный возраст количество полных недель или дней, прошедших между первым днем последней менструа ции (а не предполагаемым днем зачатия) и датой родов, независимо от того, чем закончилась беременность рождением живого ребенка или мертворождением.
 n n n Доношенный ребенок родившийся при сроке беременности от 37 полных (на 38 й) до 42 нед беременности, т. е. между 260 и 294 м днями беременности. Недоношенный ребенок, родившийся при сроке беременности от 22 до окончания 37 й нед, т. е. до 260 го дня беременности Переношенный ребенок – родившийся в 42 нед беременности или более, т. е. на 295 день беременности и позже
n n n Доношенный ребенок родившийся при сроке беременности от 37 полных (на 38 й) до 42 нед беременности, т. е. между 260 и 294 м днями беременности. Недоношенный ребенок, родившийся при сроке беременности от 22 до окончания 37 й нед, т. е. до 260 го дня беременности Переношенный ребенок – родившийся в 42 нед беременности или более, т. е. на 295 день беременности и позже
 n n Постконцептуальный возраст пол ный возраст ребенка в неделях с начала последнего менструального цикла матери, т. е. гестационный возраст + постнаталь ный возраст в неделях или днях. Зрелость плода характеристика готов ности органов и систем к обеспечению его внеутробной жизни при рациональной организации питания и окружающей среды.
n n Постконцептуальный возраст пол ный возраст ребенка в неделях с начала последнего менструального цикла матери, т. е. гестационный возраст + постнаталь ный возраст в неделях или днях. Зрелость плода характеристика готов ности органов и систем к обеспечению его внеутробной жизни при рациональной организации питания и окружающей среды.
 ПЕРИОДИЗАЦИЯ В НЕОНАТОЛОГИИ n n В развитии плода и новорожденного выделяют следующие периоды: антенаталь ный, интранатальный и неонатальный. Антенатальный период это период от образования зиготы до родов (начала родо вой деятельности).
ПЕРИОДИЗАЦИЯ В НЕОНАТОЛОГИИ n n В развитии плода и новорожденного выделяют следующие периоды: антенаталь ный, интранатальный и неонатальный. Антенатальный период это период от образования зиготы до родов (начала родо вой деятельности).
 Период бластогенеза n n - от оплодотворе ния до 15 сут после оплодотворения. Патогенные факторы, воздействующие в этот период, приводят к тяжелым повреж дениям, таким, как внематочная беременность, нарушение имплантации. Большая часть зародышей абортируется на сроке 3 4 нед.
Период бластогенеза n n - от оплодотворе ния до 15 сут после оплодотворения. Патогенные факторы, воздействующие в этот период, приводят к тяжелым повреж дениям, таким, как внематочная беременность, нарушение имплантации. Большая часть зародышей абортируется на сроке 3 4 нед.
 Период эмбриогенеза n n С 16 по 75 сутки беременности включительно Параллельно идут плацентация и онтогенез. Эмбриопатии проявляются очаговыми или диффузными альтеративными изменениями и нарушением формирования органов, которые заканчиваются гибелью эмбрионов или пороками развития.
Период эмбриогенеза n n С 16 по 75 сутки беременности включительно Параллельно идут плацентация и онтогенез. Эмбриопатии проявляются очаговыми или диффузными альтеративными изменениями и нарушением формирования органов, которые заканчиваются гибелью эмбрионов или пороками развития.
 Фетальный период n n Происходит дальнейшая дифференцировка органов и тканей, заканчивается плацентация. Разделяют на ранний фетальный (76 154 сутки или 12 – 22 нед) и поздний фетальный (154 295 сутки или 22 42 нед)
Фетальный период n n Происходит дальнейшая дифференцировка органов и тканей, заканчивается плацентация. Разделяют на ранний фетальный (76 154 сутки или 12 – 22 нед) и поздний фетальный (154 295 сутки или 22 42 нед)
 n n Неблагоприятные воздействия на плод в раннем фетальном периоде приводят к уменьшению массы органов и тканей плода, нарушению формирования тканей. Ранние фетопатии проявляются преиму щественно в виде аномалий развития: кишечный свищ, ОАП, ООО, крипторхизм, очаги метанефрогенной бластомы в почке, расще лина губы, неба, позвоночника, уретры, незавершенный поворот кишечника, гидро цефалия, дисплазия почек, микроцефалия, фиброэластоз, катаракта и др.
n n Неблагоприятные воздействия на плод в раннем фетальном периоде приводят к уменьшению массы органов и тканей плода, нарушению формирования тканей. Ранние фетопатии проявляются преиму щественно в виде аномалий развития: кишечный свищ, ОАП, ООО, крипторхизм, очаги метанефрогенной бластомы в почке, расще лина губы, неба, позвоночника, уретры, незавершенный поворот кишечника, гидро цефалия, дисплазия почек, микроцефалия, фиброэластоз, катаракта и др.
 n n n Инфицирование плода в позднем фетальном периоде ведет к воспалительному поражению отдельных органов и систем или генерализованной инфекции. Клини ческие симптомы антенатального инфицирования чаще выявляются уже при рождении. Поздние фетопатии проявляются задерж кой внутриутробного развития, врожден ными болезнями (ГБН, гепатит, цирроз, пневмония, миокардит, энцефалит, лейко пения).
n n n Инфицирование плода в позднем фетальном периоде ведет к воспалительному поражению отдельных органов и систем или генерализованной инфекции. Клини ческие симптомы антенатального инфицирования чаще выявляются уже при рождении. Поздние фетопатии проявляются задерж кой внутриутробного развития, врожден ными болезнями (ГБН, гепатит, цирроз, пневмония, миокардит, энцефалит, лейко пения).
 n n Интранатальный период начинается одновременно с началом родовой деятель ности и заканчивается рождением ребенка. Неблагоприятное течение данного перио да приводит к заболеваниям и состояниям, имеющим чрезвычайно важное значение для здоровья ребенка. После рождения в течение 28 дней – неонатальный период
n n Интранатальный период начинается одновременно с началом родовой деятель ности и заканчивается рождением ребенка. Неблагоприятное течение данного перио да приводит к заболеваниям и состояниям, имеющим чрезвычайно важное значение для здоровья ребенка. После рождения в течение 28 дней – неонатальный период
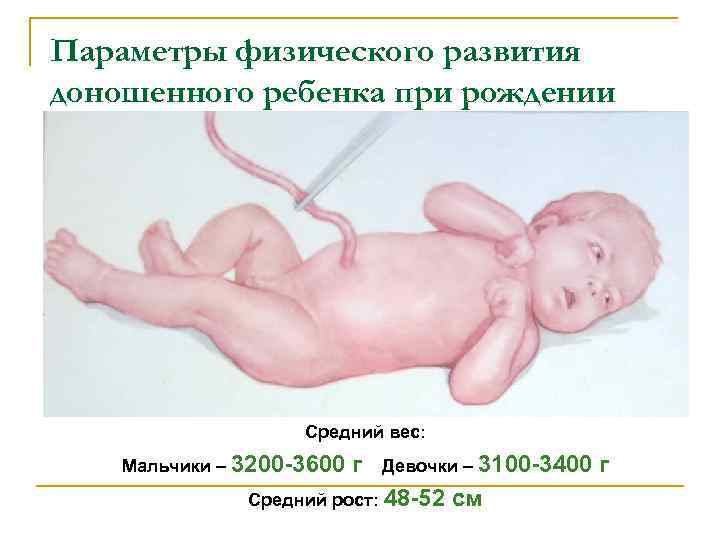 Параметры физического развития доношенного ребенка при рождении Средний вес: Мальчики – 3200 3600 г Девочки – 3100 3400 г Средний рост: 48 52 см
Параметры физического развития доношенного ребенка при рождении Средний вес: Мальчики – 3200 3600 г Девочки – 3100 3400 г Средний рост: 48 52 см
 Зрелость новорожденного n n определяет ся по морфологическим и функциональ ным признакам. Для объективной оценки зрелости новорожденного используют шкалы, в которых оценивается состояние ряда внешних морфологических и невро логических признаков, которые отчетли во изменяются в зависимости от срока гестации.
Зрелость новорожденного n n определяет ся по морфологическим и функциональ ным признакам. Для объективной оценки зрелости новорожденного используют шкалы, в которых оценивается состояние ряда внешних морфологических и невро логических признаков, которые отчетли во изменяются в зависимости от срока гестации.
 n n Наиболее часто используемыми являются шкалы Баллард (1979 г. ) и Дубовица (1998 г. ). В шкалах каждый из признаков оценивается в баллах. Для определенного гестационного возрас та характерна определенная величина суммы признаков в баллах.
n n Наиболее часто используемыми являются шкалы Баллард (1979 г. ) и Дубовица (1998 г. ). В шкалах каждый из признаков оценивается в баллах. Для определенного гестационного возрас та характерна определенная величина суммы признаков в баллах.
 Клинические критерии зрелости (1) розовый цвет кожи; достаточное развитие подкожного жира; наличие пушковых волос только на спине (на плечевом поясе, на верхних отделах спины) и предплечьях ( «лануго скудный» ); волосы на голове – 2 3 см (они грубые, шелковистые, можно отделить пряди);
Клинические критерии зрелости (1) розовый цвет кожи; достаточное развитие подкожного жира; наличие пушковых волос только на спине (на плечевом поясе, на верхних отделах спины) и предплечьях ( «лануго скудный» ); волосы на голове – 2 3 см (они грубые, шелковистые, можно отделить пряди);
 Клинические критерии зрелости (2) плотные хрящи ушных раковин и носа; ногти твердые, на пальцах рук заходят за кончики последних (ногтевое ложе «выполнено» ); место отхождения пуповины расположено на середине между лоном и мечевидным отростком. у мальчиков яички в мошонке (как правило), у девочек большие половые губы прикрывают малые.
Клинические критерии зрелости (2) плотные хрящи ушных раковин и носа; ногти твердые, на пальцах рук заходят за кончики последних (ногтевое ложе «выполнено» ); место отхождения пуповины расположено на середине между лоном и мечевидным отростком. у мальчиков яички в мошонке (как правило), у девочек большие половые губы прикрывают малые.
 В оценочной таблице зрелости Г. М. Дементьевой (1976) в качестве признаков зрелости рассматриваются также n n n диаметр грудных желез (10 мм), прозрачность кожи (оценивается на животе, где сосуды не видны у ребенка при 40 и более недель гестации, или видны несколько больших сосудов – 38 39 нед); кожные борозды на подошве (более 2/3 подошвы со складками вдоль и поперек); поза на спине (согнутое положение рук и ног, конечности прилегают к туловищу); вентральная поза (голова удерживается до 3 х секунд, руки согнуты, ноги полусогнуты); уравновешивание головы при подтягивании за руки (голова удерживается до 3 х секунд).
В оценочной таблице зрелости Г. М. Дементьевой (1976) в качестве признаков зрелости рассматриваются также n n n диаметр грудных желез (10 мм), прозрачность кожи (оценивается на животе, где сосуды не видны у ребенка при 40 и более недель гестации, или видны несколько больших сосудов – 38 39 нед); кожные борозды на подошве (более 2/3 подошвы со складками вдоль и поперек); поза на спине (согнутое положение рук и ног, конечности прилегают к туловищу); вентральная поза (голова удерживается до 3 х секунд, руки согнуты, ноги полусогнуты); уравновешивание головы при подтягивании за руки (голова удерживается до 3 х секунд).
 Недоношенный ребенок
Недоношенный ребенок
 Морфологические признаки недоношенности n n Морщинистая "старческая" кожа следствие недоразвития подкожного жирового слоя; цвет ее розовый или красный. Если кожу собрать в складку, то расправится она не сразу. На туловище и руках густые пушковые волосы; Пупок находится чуть выше лобка (у доношенных детей он расположен на середине длины тела). Плохо выражены соски и околососковые кружочки.
Морфологические признаки недоношенности n n Морщинистая "старческая" кожа следствие недоразвития подкожного жирового слоя; цвет ее розовый или красный. Если кожу собрать в складку, то расправится она не сразу. На туловище и руках густые пушковые волосы; Пупок находится чуть выше лобка (у доношенных детей он расположен на середине длины тела). Плохо выражены соски и околососковые кружочки.
 n n У доношенного новорожденного нормальная пропорция головы 1/4 длины всего тела, у недоношенного голова относительно велика до трети роста Уши мягкие и бесформенные, плотно прижаты к черепу, а сам череп сжат с боков и кажется очень высоким. Ногти мягкие, прозрачные, могут не достигать кончиков фаланг пальцев. У девочек большие половые губы, они не прикрывают малые, половая щель зияет.
n n У доношенного новорожденного нормальная пропорция головы 1/4 длины всего тела, у недоношенного голова относительно велика до трети роста Уши мягкие и бесформенные, плотно прижаты к черепу, а сам череп сжат с боков и кажется очень высоким. Ногти мягкие, прозрачные, могут не достигать кончиков фаланг пальцев. У девочек большие половые губы, они не прикрывают малые, половая щель зияет.
 Функциональные признаки n n n Характерна поза такого ребенка: руки вяло лежат вдоль туловища (поза полуфлексии), ноги широко разведены и слегка согнуты в тазобедренных суставах. Угнетение или полное отсутствие сосательного и глотательного рефлексов; Неритмичность дыхания и сердцебиения, периодически апноэ, нарушения ритма сердца ; Слабый крик; скудность движений и эмоциональных проявлений. Склонность к гипотермии. Потеря массы в первые 2 дня жизни составляет 10 12%.
Функциональные признаки n n n Характерна поза такого ребенка: руки вяло лежат вдоль туловища (поза полуфлексии), ноги широко разведены и слегка согнуты в тазобедренных суставах. Угнетение или полное отсутствие сосательного и глотательного рефлексов; Неритмичность дыхания и сердцебиения, периодически апноэ, нарушения ритма сердца ; Слабый крик; скудность движений и эмоциональных проявлений. Склонность к гипотермии. Потеря массы в первые 2 дня жизни составляет 10 12%.
 Масса тела при рождении n n результат первого взвешивания новорожденного, зарегистрированный в течение первого часа жизни. Низкая масса тела (НМТ) при рожде нии ребенок любого срока гестации, имеющий при рождении массу тела менее 2500 г.
Масса тела при рождении n n результат первого взвешивания новорожденного, зарегистрированный в течение первого часа жизни. Низкая масса тела (НМТ) при рожде нии ребенок любого срока гестации, имеющий при рождении массу тела менее 2500 г.
 n n Очень низкая масса тела (ОНМТ) при рождении ребенок любого срока гестации, имеющий при рождении массу тела менее 1500 г. Экстремально низкая масса тела при рождении (ЭНМТ) (экстремально недо ношенные дети) ребенок любого срока гестации, имеющий массу тела при рождении менее 1000 г.
n n Очень низкая масса тела (ОНМТ) при рождении ребенок любого срока гестации, имеющий при рождении массу тела менее 1500 г. Экстремально низкая масса тела при рождении (ЭНМТ) (экстремально недо ношенные дети) ребенок любого срока гестации, имеющий массу тела при рождении менее 1000 г.
 n n n Новорожденные дети в родильном доме находятся в физиологическом и/или обсервационном отделениях. Общее число коек отделения новорожденных в роддоме составляет 105 107% расчетного количества коек послеродового отделе ния. В ряде родильных домов предусмо трены также койки для недоношенных новорожденных детей, не нуждающихся в реанимации.
n n n Новорожденные дети в родильном доме находятся в физиологическом и/или обсервационном отделениях. Общее число коек отделения новорожденных в роддоме составляет 105 107% расчетного количества коек послеродового отделе ния. В ряде родильных домов предусмо трены также койки для недоношенных новорожденных детей, не нуждающихся в реанимации.
 n В физиологическое отделение перево дят доношенных детей без признаков патологии от физиологических родов.
n В физиологическое отделение перево дят доношенных детей без признаков патологии от физиологических родов.
 В обсервационном отделении находятся: • дети, рожденные в этом отделении; • дети, поступившие в родильный дом с матерью после родов, прошедших вне аку шерского стационара; • дети, матери которых в связи с заболе ванием были переведены из физиологиче ского послеродового отделения в обсерва ционное; • с подозрением на инфекционное забо левание до перевода в профильный стаци онар в кратчайшие сроки; • дети, родившиеся с тяжелыми порока ми развития, проявлениями внутриутроб ной инфекции, с массой менее 1000 г.
В обсервационном отделении находятся: • дети, рожденные в этом отделении; • дети, поступившие в родильный дом с матерью после родов, прошедших вне аку шерского стационара; • дети, матери которых в связи с заболе ванием были переведены из физиологиче ского послеродового отделения в обсерва ционное; • с подозрением на инфекционное забо левание до перевода в профильный стаци онар в кратчайшие сроки; • дети, родившиеся с тяжелыми порока ми развития, проявлениями внутриутроб ной инфекции, с массой менее 1000 г.
 Оценка состояния плода n n n Ø Ø Во внутриу тробном периоде проводится акушером гинекологом, наблюдающим беременную женщину. Пренатально возможно выявле ние генетических заболеваний, пороков развития, задержки внутриутробного раз вития, гемолитической болезни, хроничес кой и острой гипоксии плода. В настоящее время к наиболее распространенным мето дам оценки состояния плода и перинаталь ного риска относятся: ультразвуковое сканирование; кардиотокография;
Оценка состояния плода n n n Ø Ø Во внутриу тробном периоде проводится акушером гинекологом, наблюдающим беременную женщину. Пренатально возможно выявле ние генетических заболеваний, пороков развития, задержки внутриутробного раз вития, гемолитической болезни, хроничес кой и острой гипоксии плода. В настоящее время к наиболее распространенным мето дам оценки состояния плода и перинаталь ного риска относятся: ультразвуковое сканирование; кардиотокография;
 n n n допплерография; методы визуального контроля: амниоскопия, фетоскопия генетическое консультирование инвазивные диагностические проце дуры (ампиоскония, биопсия хориона, кордоцентез); определение концентрации основных гормонов беременности и факторов мате ринской сыворотки (эстрогены, плацен тарный лактоген, хорионический гонадотронин, а фетопротеин и т. д. )
n n n допплерография; методы визуального контроля: амниоскопия, фетоскопия генетическое консультирование инвазивные диагностические проце дуры (ампиоскония, биопсия хориона, кордоцентез); определение концентрации основных гормонов беременности и факторов мате ринской сыворотки (эстрогены, плацен тарный лактоген, хорионический гонадотронин, а фетопротеин и т. д. )
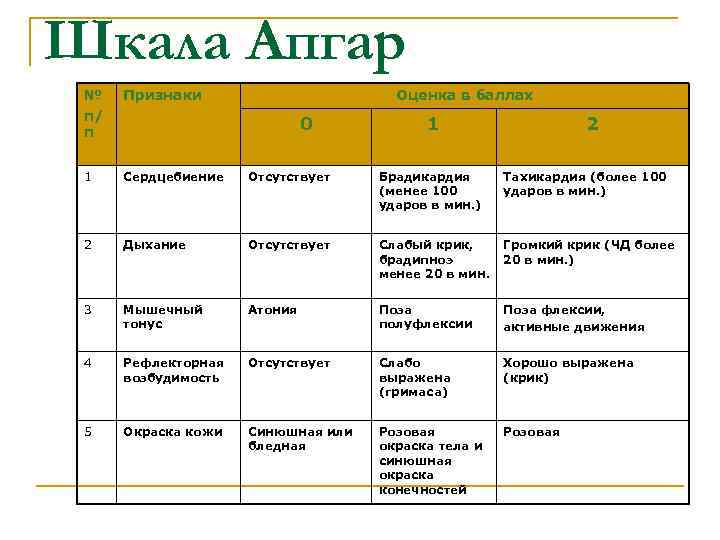 Шкала Апгар № п/ п Признаки Оценка в баллах 1 Сердцебиение Отсутствует Брадикардия (менее 100 ударов в мин. ) Тахикардия (более 100 ударов в мин. ) 2 Дыхание Отсутствует Слабый крик, брадипноэ менее 20 в мин. Громкий крик (ЧД более 20 в мин. ) 3 Мышечный тонус Атония Поза полуфлексии Поза флексии, активные движения 4 Рефлекторная возбудимость Отсутствует Слабо выражена (гримаса) Хорошо выражена (крик) 5 Окраска кожи Синюшная или бледная Розовая окраска тела и синюшная окраска конечностей Розовая 0 1 2
Шкала Апгар № п/ п Признаки Оценка в баллах 1 Сердцебиение Отсутствует Брадикардия (менее 100 ударов в мин. ) Тахикардия (более 100 ударов в мин. ) 2 Дыхание Отсутствует Слабый крик, брадипноэ менее 20 в мин. Громкий крик (ЧД более 20 в мин. ) 3 Мышечный тонус Атония Поза полуфлексии Поза флексии, активные движения 4 Рефлекторная возбудимость Отсутствует Слабо выражена (гримаса) Хорошо выражена (крик) 5 Окраска кожи Синюшная или бледная Розовая окраска тела и синюшная окраска конечностей Розовая 0 1 2
 Реанимация новорождённых n n Предъявляет иные требования, нежели реанимация взрослого или реанимация детей более старшего возраста. Переход от внутриутробного плацентарного газообмена к самостоятельному дыханию требует огромных физиологических изменений в организме новорождённого в течение первых минут и часов после рождения.
Реанимация новорождённых n n Предъявляет иные требования, нежели реанимация взрослого или реанимация детей более старшего возраста. Переход от внутриутробного плацентарного газообмена к самостоятельному дыханию требует огромных физиологических изменений в организме новорождённого в течение первых минут и часов после рождения.
 n Реанимацию новорожденного осуществляют в родильном зале или в операционной. n Проводят первичную реанимацию 2 3 человека, обученных и готовых к оказанию помощи
n Реанимацию новорожденного осуществляют в родильном зале или в операционной. n Проводят первичную реанимацию 2 3 человека, обученных и готовых к оказанию помощи
 Объем и последовательность реанимационных мероприятий n Ш Ш Ш n зависят от степени выраженности трех основных признаков, характеризующих состояние жизненно важных функций новорожденного: самостоятельного дыхания, частоты сердечных сокращений (ЧСС), цвета кожных покровов. При оказании реанимационной помощи ребенку врач должен соблюдать принцип «терапия шаг за шагом» . Приказ МЗ РФ от 28. 12. 1995 № 372 «О совершенствовании первичной и реанимационной помощи новорожденным в родильном зале»
Объем и последовательность реанимационных мероприятий n Ш Ш Ш n зависят от степени выраженности трех основных признаков, характеризующих состояние жизненно важных функций новорожденного: самостоятельного дыхания, частоты сердечных сокращений (ЧСС), цвета кожных покровов. При оказании реанимационной помощи ребенку врач должен соблюдать принцип «терапия шаг за шагом» . Приказ МЗ РФ от 28. 12. 1995 № 372 «О совершенствовании первичной и реанимационной помощи новорожденным в родильном зале»
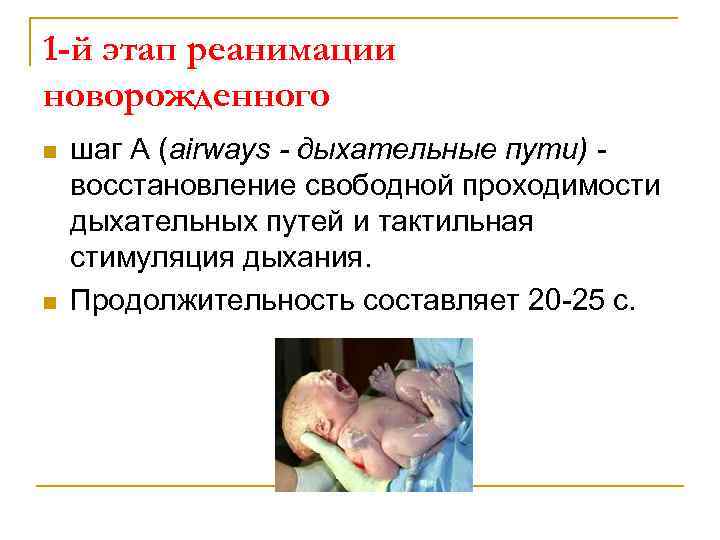 1 -й этап реанимации новорожденного n n шаг А (airways - дыхательные пути) восстановление свободной проходимости дыхательных путей и тактильная стимуляция дыхания. Продолжительность составляет 20 25 с.
1 -й этап реанимации новорожденного n n шаг А (airways - дыхательные пути) восстановление свободной проходимости дыхательных путей и тактильная стимуляция дыхания. Продолжительность составляет 20 25 с.
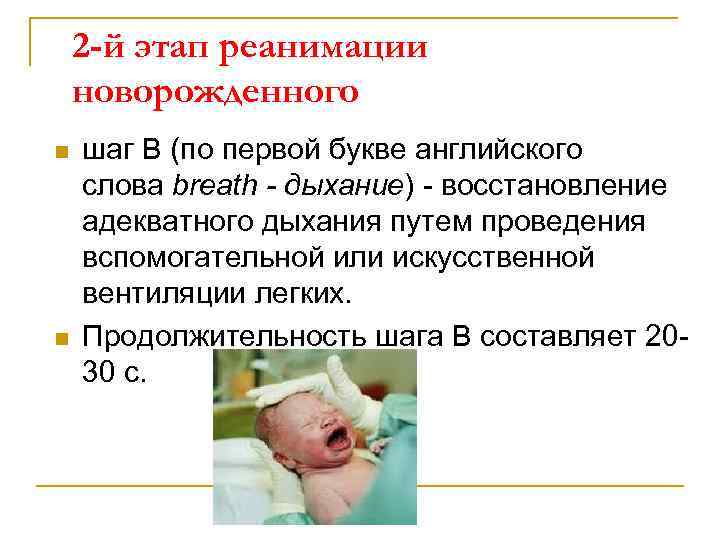 2 -й этап реанимации новорожденного n n шаг В (по первой букве английского слова breath - дыхание) восстановление адекватного дыхания путем проведения вспомогательной или искусственной вентиляции легких. Продолжительность шага В составляет 20 30 с.
2 -й этап реанимации новорожденного n n шаг В (по первой букве английского слова breath - дыхание) восстановление адекватного дыхания путем проведения вспомогательной или искусственной вентиляции легких. Продолжительность шага В составляет 20 30 с.
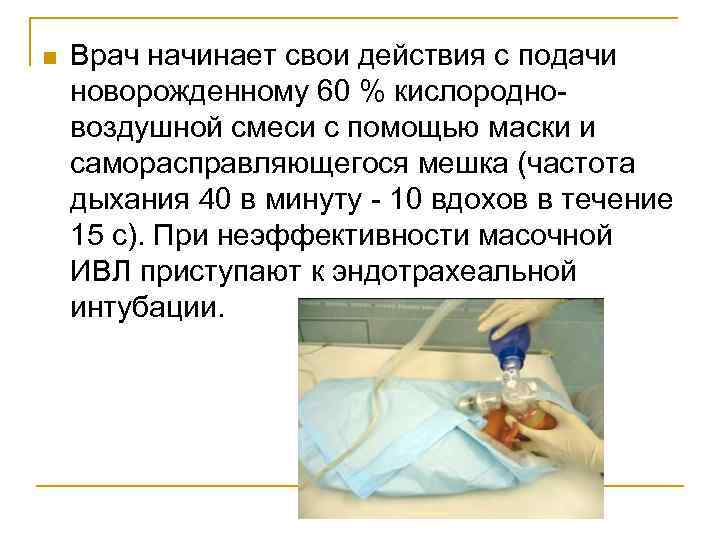 n Врач начинает свои действия с подачи новорожденному 60 % кислородно воздушной смеси с помощью маски и саморасправляющегося мешка (частота дыхания 40 в минуту 10 вдохов в течение 15 с). При неэффективности масочной ИВЛ приступают к эндотрахеальной интубации.
n Врач начинает свои действия с подачи новорожденному 60 % кислородно воздушной смеси с помощью маски и саморасправляющегося мешка (частота дыхания 40 в минуту 10 вдохов в течение 15 с). При неэффективности масочной ИВЛ приступают к эндотрахеальной интубации.
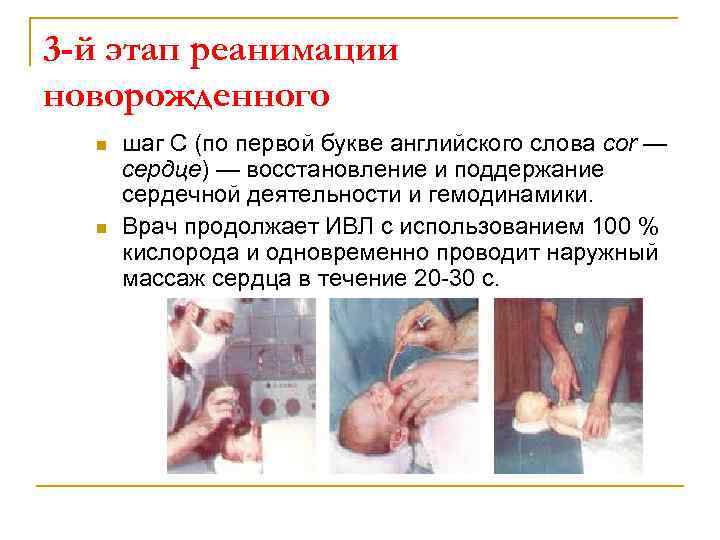 3 -й этап реанимации новорожденного n n шаг С (по первой букве английского слова cor — сердце) — восстановление и поддержание сердечной деятельности и гемодинамики. Врач продолжает ИВЛ с использованием 100 % кислорода и одновременно проводит наружный массаж сердца в течение 20 30 с.
3 -й этап реанимации новорожденного n n шаг С (по первой букве английского слова cor — сердце) — восстановление и поддержание сердечной деятельности и гемодинамики. Врач продолжает ИВЛ с использованием 100 % кислорода и одновременно проводит наружный массаж сердца в течение 20 30 с.
 Техника наружного массажа сердца n состоит в ритмичном надавливании пальцами (указательным и средним или большими пальцами, обхватив руками грудную клетку ребенка) на нижнюю треть грудины (чуть ниже уровня сосков) на глубину 1, 5 2 см со средней частотой 120 сжатий в минуту (2 сжатия в секунду).
Техника наружного массажа сердца n состоит в ритмичном надавливании пальцами (указательным и средним или большими пальцами, обхватив руками грудную клетку ребенка) на нижнюю треть грудины (чуть ниже уровня сосков) на глубину 1, 5 2 см со средней частотой 120 сжатий в минуту (2 сжатия в секунду).
 Дальнейшая тактика врача n n Если у ребенка ЧСС повысилась до 80 уд/мин и более массаж сердца прекращают, но ИВЛ продолжают до восстановления адекватного самостоятельного дыхания. При сохранении у новорожденного ЧСС менее 80 уд/мин или отсутствии сердцебиения в сочетании с цианозом или бледностью кожных покровов продолжают ИВЛ и массаж сердца в течение 60 с и начинают медикаментозную стимуляцию сердечной деятельности (0, 1 мл на 1 кг массы тела 0, 01 % раствора адреналина эндотрахеально или в вену пуповины).
Дальнейшая тактика врача n n Если у ребенка ЧСС повысилась до 80 уд/мин и более массаж сердца прекращают, но ИВЛ продолжают до восстановления адекватного самостоятельного дыхания. При сохранении у новорожденного ЧСС менее 80 уд/мин или отсутствии сердцебиения в сочетании с цианозом или бледностью кожных покровов продолжают ИВЛ и массаж сердца в течение 60 с и начинают медикаментозную стимуляцию сердечной деятельности (0, 1 мл на 1 кг массы тела 0, 01 % раствора адреналина эндотрахеально или в вену пуповины).
 n В случае, если через 30 с после введения адреналина ЧСС увеличилась до 100 уд/мин, массаж сердца прекращают, ИВЛ продолжают до восстановления у новорожденного адекватного самостоятельного дыхания.
n В случае, если через 30 с после введения адреналина ЧСС увеличилась до 100 уд/мин, массаж сердца прекращают, ИВЛ продолжают до восстановления у новорожденного адекватного самостоятельного дыхания.
 n n При неэффективном действии адреналина (ЧСС менее 80 уд/мин) продолжают ИВЛ и массаж сердца, повторно вводят адреналин (при необходимости каждые 5 мин). Если состояние новорожденного улучшается (ЧСС более 80 уд/мин), то массаж сердца прекращают, ИВЛ продолжают до восстановления адекватного самостоятельного дыхания, а если не улучшается (ЧСС менее 80 уд/мин), то ИВЛ и массаж сердца продолжают, снова вводят адреналин и по показаниям один из растворов для восполнения объема циркулирующей крови.
n n При неэффективном действии адреналина (ЧСС менее 80 уд/мин) продолжают ИВЛ и массаж сердца, повторно вводят адреналин (при необходимости каждые 5 мин). Если состояние новорожденного улучшается (ЧСС более 80 уд/мин), то массаж сердца прекращают, ИВЛ продолжают до восстановления адекватного самостоятельного дыхания, а если не улучшается (ЧСС менее 80 уд/мин), то ИВЛ и массаж сердца продолжают, снова вводят адреналин и по показаниям один из растворов для восполнения объема циркулирующей крови.
 Реанимационные мероприятия n n прекращают после восстановления у ребенка адекватного дыхания и стабильной гемодинамики. Если в течение 10 мин после рождения на фоне адекватной терапии у ребенка не восстанавливается сердечная деятельность, дальнейшую реанимацию не проводят.
Реанимационные мероприятия n n прекращают после восстановления у ребенка адекватного дыхания и стабильной гемодинамики. Если в течение 10 мин после рождения на фоне адекватной терапии у ребенка не восстанавливается сердечная деятельность, дальнейшую реанимацию не проводят.
 ОСОБЕННОСТИ ВРАЧЕБНОГО ОСМОТРА НОВОРОЖДЕННОГО РЕБЕНКА n n Первый осмотр проводится в родовом зале Далее – ежедневные осмотры до выписки из родильного отделения
ОСОБЕННОСТИ ВРАЧЕБНОГО ОСМОТРА НОВОРОЖДЕННОГО РЕБЕНКА n n Первый осмотр проводится в родовом зале Далее – ежедневные осмотры до выписки из родильного отделения
 Условия осмотра n n При осмотре новорож денного следует поддерживать комфорт ный для ребенка температурный режим. Недоношенные дети осматриваются в кувезе или открытой реанимационной системе. Обследование желательно проводить при естественном освещении. Руки проводяще го обследование должны быть теплыми!
Условия осмотра n n При осмотре новорож денного следует поддерживать комфорт ный для ребенка температурный режим. Недоношенные дети осматриваются в кувезе или открытой реанимационной системе. Обследование желательно проводить при естественном освещении. Руки проводяще го обследование должны быть теплыми!
 Последовательность осмотра n n n Подсчет ЧСС и ЧД, желательно во сне. Реакция на осмотр, оценка общего состояния. Оценка неврологического статуса. Осмотр кожи и внутренних органов по системам. Осмотр слизистой рта, зева и болезненных участков.
Последовательность осмотра n n n Подсчет ЧСС и ЧД, желательно во сне. Реакция на осмотр, оценка общего состояния. Оценка неврологического статуса. Осмотр кожи и внутренних органов по системам. Осмотр слизистой рта, зева и болезненных участков.
 Адаптация новорожденного n n Совокупность реакций организмов матери и ребенка, направленных на поддержание физиологических констант после родов. Состояния, отражающие процесс адаптации к новым условиям жизни, называются переходными (пограничными транзиторными).
Адаптация новорожденного n n Совокупность реакций организмов матери и ребенка, направленных на поддержание физиологических констант после родов. Состояния, отражающие процесс адаптации к новым условиям жизни, называются переходными (пограничными транзиторными).
 n Они возникают на границе внутриутробного и внеутробного периодов и являются гранью между нормой и патологией, т. е. они являются физиологичными для новорожденных, но при определенных условиях (дефекты ухода, вскармливания, различные заболевания) могут становиться патологическими, т. е. пограничные состояния могут предрасполагать к заболеваниям.
n Они возникают на границе внутриутробного и внеутробного периодов и являются гранью между нормой и патологией, т. е. они являются физиологичными для новорожденных, но при определенных условиях (дефекты ухода, вскармливания, различные заболевания) могут становиться патологическими, т. е. пограничные состояния могут предрасполагать к заболеваниям.
 В раннем неонатальном периоде выделяют следующие фазы наибольшего напряжения адаптивных реакций: n I — первые 30 мин жизни (острая респираторно гемодинамическая адаптация); n II — 1– 6 ч (стабилизация и синхронизация основных функциональных систем); n III — 3– 4 е сутки (напряженная метаболическая адаптация).
В раннем неонатальном периоде выделяют следующие фазы наибольшего напряжения адаптивных реакций: n I — первые 30 мин жизни (острая респираторно гемодинамическая адаптация); n II — 1– 6 ч (стабилизация и синхронизация основных функциональных систем); n III — 3– 4 е сутки (напряженная метаболическая адаптация).
 Пограничные состояния периода новорожденности 1. Родовой катарсис — в первые секунды жизни младенец находится в состоянии летаргии. 2. Синдром «только что родившегося ребенка» , в последующие 5– 10 мин — происходит синтез огромного количества катехоламинов, действие внешних и внутренних раздражителей, в результате чего ребенок становится активным.
Пограничные состояния периода новорожденности 1. Родовой катарсис — в первые секунды жизни младенец находится в состоянии летаргии. 2. Синдром «только что родившегося ребенка» , в последующие 5– 10 мин — происходит синтез огромного количества катехоламинов, действие внешних и внутренних раздражителей, в результате чего ребенок становится активным.
 3. Транзиторная гипервентиляция, которая проявляется: ü активацией дыхательного центра под воздействием гипоксии, гиперкапнии и ацидоза, транзиторно возникающих во время родов. Ребенок делает первое дыхательное движение с глубоким вдохом и затрудненным выдохом, что приводит к расправлению легких;
3. Транзиторная гипервентиляция, которая проявляется: ü активацией дыхательного центра под воздействием гипоксии, гиперкапнии и ацидоза, транзиторно возникающих во время родов. Ребенок делает первое дыхательное движение с глубоким вдохом и затрудненным выдохом, что приводит к расправлению легких;
 ü ü ü заполнением легких воздухом и созданием функциональной остаточной емкости; освобождением легких от жидкости и прекращением ее секреции; расширением легочных артериальных сосудов и снижением сосудистого сопротивления в легких, увеличением легочного кровотока и закрытием фетальных шунтов.
ü ü ü заполнением легких воздухом и созданием функциональной остаточной емкости; освобождением легких от жидкости и прекращением ее секреции; расширением легочных артериальных сосудов и снижением сосудистого сопротивления в легких, увеличением легочного кровотока и закрытием фетальных шунтов.
 4. Транзиторное кровообращение — в течение первых 2 дней жизни возможно шунтирование крови справа налево и наоборот по фетальным путям коммуникации, обусловленное состоянием легких и особенностями гемодинамики в большом круге кровообращения.
4. Транзиторное кровообращение — в течение первых 2 дней жизни возможно шунтирование крови справа налево и наоборот по фетальным путям коммуникации, обусловленное состоянием легких и особенностями гемодинамики в большом круге кровообращения.
 5. Транзиторная потеря первоначальной массы тела. Обусловлена потерей жидкости вследствие дефицита грудного молока, поздним временем прикладывания к груди, потерей жидкости с меконием и мочой. Максимальная убыль первоначальной массы тела у здоровых новорожденных составляет не более 4– 6 % к 3– 4 дню жизни. Восстановление массы тела после ее физиологической убыли у большинства детей (60– 70 %) происходит к 6– 7 дню.
5. Транзиторная потеря первоначальной массы тела. Обусловлена потерей жидкости вследствие дефицита грудного молока, поздним временем прикладывания к груди, потерей жидкости с меконием и мочой. Максимальная убыль первоначальной массы тела у здоровых новорожденных составляет не более 4– 6 % к 3– 4 дню жизни. Восстановление массы тела после ее физиологической убыли у большинства детей (60– 70 %) происходит к 6– 7 дню.
 6. Транзиторное нарушение терморегуляции: Транзиторная гипотермия — в первые 30 мин температура тела ребенка снижается на 0, 1– 0, 3 °С в минуту и достигает около 35, 5– 35, 8 °С, которая восстанавливается к 5– 6 ч жизни. Это обусловлено особенностями компенсаторно приспособительных реакций ребенка.
6. Транзиторное нарушение терморегуляции: Транзиторная гипотермия — в первые 30 мин температура тела ребенка снижается на 0, 1– 0, 3 °С в минуту и достигает около 35, 5– 35, 8 °С, которая восстанавливается к 5– 6 ч жизни. Это обусловлено особенностями компенсаторно приспособительных реакций ребенка.
 Транзиторная гипертермия — возникает на 3– 5 день жизни, температура тела может повышаться до 38, 5– 39, 5 °С и выше. Основная причина — обезвоживание, перегревание, катаболическая направленность обменных процессов. Нормальной температурой тела новорожденного ребенка является 36, 5– 37 °С. Температура в помещении, где находятся новорожденные должна быть 24– 26 °С.
Транзиторная гипертермия — возникает на 3– 5 день жизни, температура тела может повышаться до 38, 5– 39, 5 °С и выше. Основная причина — обезвоживание, перегревание, катаболическая направленность обменных процессов. Нормальной температурой тела новорожденного ребенка является 36, 5– 37 °С. Температура в помещении, где находятся новорожденные должна быть 24– 26 °С.
 7. Простая эритема — реактивная краснота кожи, возникающая после удаления первородной смазки или первой ванны. На 2 сутки эритема более яркая, к концу 1 й недели она исчезает, у недоношенных детей она может сохраняться до 2– 3 х недель.
7. Простая эритема — реактивная краснота кожи, возникающая после удаления первородной смазки или первой ванны. На 2 сутки эритема более яркая, к концу 1 й недели она исчезает, у недоношенных детей она может сохраняться до 2– 3 х недель.
 8. Токсическая эритема (ТЭ) — появление эритематозных пятен с серовато желтоватыми папулами или пузырьками в центре на 2– 5 день жизни, в следствии аллергоидной (80– 85%) — неиммунной (дегрануляция тучных клеток и выделение медиаторов аллергических реакций немедленного типа) или аллергической (15– 20%) реакции.
8. Токсическая эритема (ТЭ) — появление эритематозных пятен с серовато желтоватыми папулами или пузырьками в центре на 2– 5 день жизни, в следствии аллергоидной (80– 85%) — неиммунной (дегрануляция тучных клеток и выделение медиаторов аллергических реакций немедленного типа) или аллергической (15– 20%) реакции.
 n По клиническим формам выделяют локализованную (ограниченную), распространенную и генерализованную ТЭ. ТЭ может носить острое или затяжное течение. Для острого течения характерно появление сыпи на 2– 3 сутки жизни и исчезновение ТЭ к 5– 7 дню. При затяжном течении время начала высыпаний вариабильно, от 1 суток до 3– 4 дня жизни. Сыпь может сохраняться до 14 и более дней.
n По клиническим формам выделяют локализованную (ограниченную), распространенную и генерализованную ТЭ. ТЭ может носить острое или затяжное течение. Для острого течения характерно появление сыпи на 2– 3 сутки жизни и исчезновение ТЭ к 5– 7 дню. При затяжном течении время начала высыпаний вариабильно, от 1 суток до 3– 4 дня жизни. Сыпь может сохраняться до 14 и более дней.
 9. Транзиторная гипербилирубинемия (физиологическая желтуха). Данное пограничное состояние среди доношенных новорожденных встречается в 60– 70 %, недоношенных 90– 95 %. В основе генеза физиологической желтухи лежат особенности билирубинового обмена у новорожденных.
9. Транзиторная гипербилирубинемия (физиологическая желтуха). Данное пограничное состояние среди доношенных новорожденных встречается в 60– 70 %, недоношенных 90– 95 %. В основе генеза физиологической желтухи лежат особенности билирубинового обмена у новорожденных.
 10. Половой (гормональный) криз проявляется нагрубанием грудных желез (65 – 70 %), десквамативным вульвовагинитом, метроррагиями (5– 10 %) у девочек. В основе этого состояния лежат: гиперэстрогенный фон плода вследствие перехода гормонов от матери к плоду и быстрое их выведение на 1 неделе жизни. У недоношенных и незрелых новорожденных проявления гормонального криза наблюдаются реже.
10. Половой (гормональный) криз проявляется нагрубанием грудных желез (65 – 70 %), десквамативным вульвовагинитом, метроррагиями (5– 10 %) у девочек. В основе этого состояния лежат: гиперэстрогенный фон плода вследствие перехода гормонов от матери к плоду и быстрое их выведение на 1 неделе жизни. У недоношенных и незрелых новорожденных проявления гормонального криза наблюдаются реже.
 11. Мочекислый инфаркт, который обусловлен повышенными процессами катаболизма, что приводит к усилению пуринового обмена с образованием мочевой кислоты, которая в виде кристаллов откладывается в почечных канальцах, и как следствие моча имеет желто коричневый цвет. Время проявления — 1 я неделя жизни.
11. Мочекислый инфаркт, который обусловлен повышенными процессами катаболизма, что приводит к усилению пуринового обмена с образованием мочевой кислоты, которая в виде кристаллов откладывается в почечных канальцах, и как следствие моча имеет желто коричневый цвет. Время проявления — 1 я неделя жизни.



