ВТОРИЧНЫЕ НЕФРОПАТИИ Ревматоидный артрит (РА) –


























































Вторичные нефропатии.ppt
- Количество слайдов: 62
 ВТОРИЧНЫЕ НЕФРОПАТИИ
ВТОРИЧНЫЕ НЕФРОПАТИИ
 Ревматоидный артрит (РА) – это системное аутоиммунное заболева - ние соединительной ткани неизвест - ной этиологии , характеризующееся воспалением синовиальной оболочки суставов , деструкцией хрящевой и костной тканей , а также развитием широкого спектра внесуставных проявлений.
Ревматоидный артрит (РА) – это системное аутоиммунное заболева - ние соединительной ткани неизвест - ной этиологии , характеризующееся воспалением синовиальной оболочки суставов , деструкцией хрящевой и костной тканей , а также развитием широкого спектра внесуставных проявлений.
 Синовиальная мембрана при РА гипертрофируется в результате гиперплазии синовиальных выстилающих клеток и инфильтрации субсиновиума мононуклеарными клетками Избыточный рост синовиальной ткани (паннус) TNF- вырабатывается “палисадными” клетками, обнаруживаемыми в избыточном количестве на стыке между паннусом и суставным хрящом, т. е. в зоне, с которой начинается деструкция сустава. Приводит к разрушению суставного хряща и подлежащей субхондральной кости.
Синовиальная мембрана при РА гипертрофируется в результате гиперплазии синовиальных выстилающих клеток и инфильтрации субсиновиума мононуклеарными клетками Избыточный рост синовиальной ткани (паннус) TNF- вырабатывается “палисадными” клетками, обнаруживаемыми в избыточном количестве на стыке между паннусом и суставным хрящом, т. е. в зоне, с которой начинается деструкция сустава. Приводит к разрушению суставного хряща и подлежащей субхондральной кости.
 В основе развития болезни лежат тяжелые нарушения гуморального и клеточного иммунитета, которые проявляются: • гиперпродукцией ревматоидных факторов (РФ), • активацией моноцитов-макрофагов, Т- лимфоцитов, эндотелиальных клеток, • дисбалансом продукции провоспалительных и противовоспалительных цитокинов. Другим механизмом, участвующим в воспалении и деструкции хряща является: усиление новообразования сосудов (ангиогенез) в синовиальной мембране, который также связывают с действием провоспалительных цитокинов (в частности, ФНО- ).
В основе развития болезни лежат тяжелые нарушения гуморального и клеточного иммунитета, которые проявляются: • гиперпродукцией ревматоидных факторов (РФ), • активацией моноцитов-макрофагов, Т- лимфоцитов, эндотелиальных клеток, • дисбалансом продукции провоспалительных и противовоспалительных цитокинов. Другим механизмом, участвующим в воспалении и деструкции хряща является: усиление новообразования сосудов (ангиогенез) в синовиальной мембране, который также связывают с действием провоспалительных цитокинов (в частности, ФНО- ).
 Ежегодная заболеваемость РА за последнее десятилетие сохраняется на высоком уровне – 0, 02% Ревматоидным артритом чаще болеют – 70%. Болезнь начинается в возрасте 20 -60 лет Пик заболеваемости приходится на 35 -50 лет Распространенность данной патологии среди взрослого населения во всём мире составляет в среднем 1% (от 0, 5 до 2%) независимо от расы и климатических условий.
Ежегодная заболеваемость РА за последнее десятилетие сохраняется на высоком уровне – 0, 02% Ревматоидным артритом чаще болеют – 70%. Болезнь начинается в возрасте 20 -60 лет Пик заболеваемости приходится на 35 -50 лет Распространенность данной патологии среди взрослого населения во всём мире составляет в среднем 1% (от 0, 5 до 2%) независимо от расы и климатических условий.
 Ревматоидный артрит (РА) 1. Утренняя скованность — продолжительность минимум 1 час 2. Припухание мягких тканей 3. Артрит кистей — артрит 3 -х и более суставов – проксимальных межфаланговых, пястнофаланговых или лучезапястных 4. Симметричный артрит — одномоментное вовлечение одинаковых суставных зон на обеих половинах тела 5. Ревматоидные узелки — подкожные узлы над костными выступами на разгибательных сторонах и вблизи суставов 6. Ревматоидный фактор в сыворотке крови 7. Рентгенологические — околосуставной остеопороз и/или изменения эрозии в пораженных суставах
Ревматоидный артрит (РА) 1. Утренняя скованность — продолжительность минимум 1 час 2. Припухание мягких тканей 3. Артрит кистей — артрит 3 -х и более суставов – проксимальных межфаланговых, пястнофаланговых или лучезапястных 4. Симметричный артрит — одномоментное вовлечение одинаковых суставных зон на обеих половинах тела 5. Ревматоидные узелки — подкожные узлы над костными выступами на разгибательных сторонах и вблизи суставов 6. Ревматоидный фактор в сыворотке крови 7. Рентгенологические — околосуставной остеопороз и/или изменения эрозии в пораженных суставах
 Поражения почек при РА могут быть: Первичные: • Мезангиальный ГН, • Мембранозный ГН, • Мембранозно-пролиферативный ГН, • Фокальный гломерулосклероз, • Ig. A нефропатия, • Тубулоинтерстициальный нефрит, • Ревматоидные узелки, • Ревматоидный васкулит.
Поражения почек при РА могут быть: Первичные: • Мезангиальный ГН, • Мембранозный ГН, • Мембранозно-пролиферативный ГН, • Фокальный гломерулосклероз, • Ig. A нефропатия, • Тубулоинтерстициальный нефрит, • Ревматоидные узелки, • Ревматоидный васкулит.
 • Наиболее часто характеризуется развитием мембранозного ГН и мембранозно пролиферативного ГН, который сочетается с высокой активностью РА и проявляется следовой протеинурией, микрогематурией. • Изменения мочевого осадка могут исчезать полностью и появляться вновь при очередном обострении. • В редких случаях ГН может приобретать прогрессирующий характер со стойкой протеинурией , микрогематурией , нарушением функции почек, повышением АД. • Прогноз ГН благоприятен и в течение нескольких лет не сопровождается нарушением функции почек. • В отдельных случаях наблюдается диффузный ГН с исходом в нефросклероз с развитием ПН.
• Наиболее часто характеризуется развитием мембранозного ГН и мембранозно пролиферативного ГН, который сочетается с высокой активностью РА и проявляется следовой протеинурией, микрогематурией. • Изменения мочевого осадка могут исчезать полностью и появляться вновь при очередном обострении. • В редких случаях ГН может приобретать прогрессирующий характер со стойкой протеинурией , микрогематурией , нарушением функции почек, повышением АД. • Прогноз ГН благоприятен и в течение нескольких лет не сопровождается нарушением функции почек. • В отдельных случаях наблюдается диффузный ГН с исходом в нефросклероз с развитием ПН.
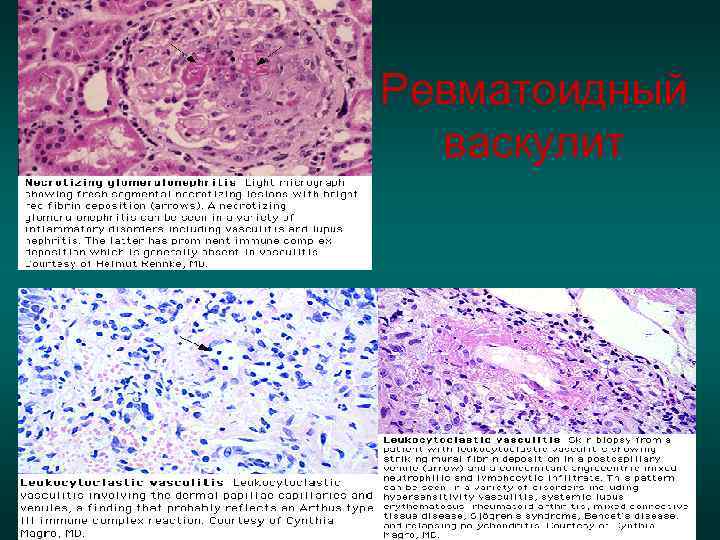
 Васкулит при РА Некротизирующий васкулит описан у больных РА, но почки вовлекаются довольно редко. Некротизирующий васкулит выявляется не более чем в 5 %. По данным аутопсии ревматоидный васкулит 25 -31%
Васкулит при РА Некротизирующий васкулит описан у больных РА, но почки вовлекаются довольно редко. Некротизирующий васкулит выявляется не более чем в 5 %. По данным аутопсии ревматоидный васкулит 25 -31%
 Механизм повреждения сосудов у пациентов с ревматоидным васкулитом • Антительный механизм повреждения; • Отложение иммунных комплексов; • Повреждение благодаря локальному антиген-стимулированному клеточному иммунному ответу.
Механизм повреждения сосудов у пациентов с ревматоидным васкулитом • Антительный механизм повреждения; • Отложение иммунных комплексов; • Повреждение благодаря локальному антиген-стимулированному клеточному иммунному ответу.
 Факторы риска развития РВ • Высокий титр РФ; • Наличие костных эрозий; • Ревматоидные узелки; • Длительность болезни не менее 1 года.
Факторы риска развития РВ • Высокий титр РФ; • Наличие костных эрозий; • Ревматоидные узелки; • Длительность болезни не менее 1 года.
 Ревматоидный васкулит
Ревматоидный васкулит
 Клиника РВ • Поражение кожи: пальпируемая пурпура, петехии • Поражение нервной системы: периферическая невропатия (двигательная/сенсорная), м. б. множественный мононеврит. ЦНС вовлекается реже. • Поражение глаз: некротизирующий склерит и периферический язвенный кератит.
Клиника РВ • Поражение кожи: пальпируемая пурпура, петехии • Поражение нервной системы: периферическая невропатия (двигательная/сенсорная), м. б. множественный мононеврит. ЦНС вовлекается реже. • Поражение глаз: некротизирующий склерит и периферический язвенный кератит.
 Диагностика РВ • Биопсия кожно-мышечного лоскута; • Лабораторная диагностика: • СРБ, СОЭ, анемия, тромбоцитоз, гипокомплементемия; • РФ, АНФ; • антиэндотелиальные антитела (могут служить индикатором наличия РВ); • При некротизирующем гломеруло- нефрите в крови могут выявляться антинейтрофильные антитела (ANCA).
Диагностика РВ • Биопсия кожно-мышечного лоскута; • Лабораторная диагностика: • СРБ, СОЭ, анемия, тромбоцитоз, гипокомплементемия; • РФ, АНФ; • антиэндотелиальные антитела (могут служить индикатором наличия РВ); • При некротизирующем гломеруло- нефрите в крови могут выявляться антинейтрофильные антитела (ANCA).
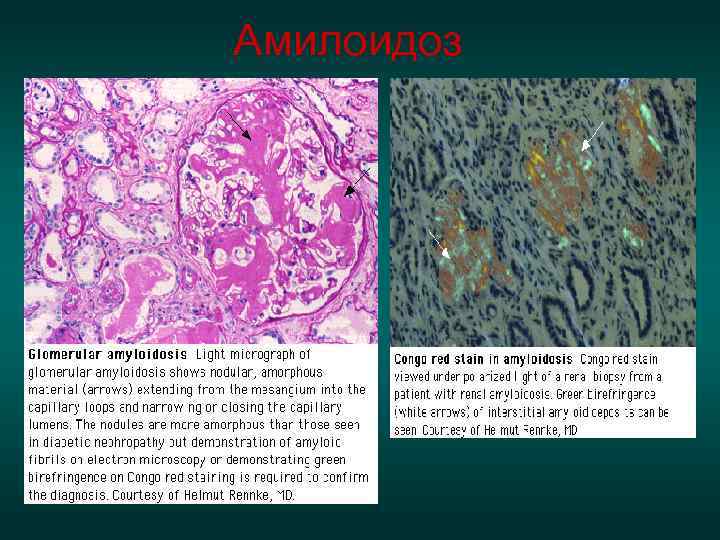
 Амилоидоз при ревматоидном артрите • Другой причиной почечной патологии при РА является отложение амилоидных масс, что характерно для больных с длительным течением заболевания (7 -10 лет и более) при высокой степени активности процесса. • Предшественником амилоидного белка является сывороточный крупномолекулярный белок SAA , продуцируемый печенью под влиянием ИЛ-6. • Амилоидоз развивается при высокой активности процесса, как при S(+), так и при S(-) варианте РА. • Чаще всего отложения амилоида фиксируются в почках, что клинически проявляется протеинурией без существенного изменения мочевого клеточного осадка. Однако редко могут обнаруживаться признаки амилоидного поражения почек и в первые годы заболевания.
Амилоидоз при ревматоидном артрите • Другой причиной почечной патологии при РА является отложение амилоидных масс, что характерно для больных с длительным течением заболевания (7 -10 лет и более) при высокой степени активности процесса. • Предшественником амилоидного белка является сывороточный крупномолекулярный белок SAA , продуцируемый печенью под влиянием ИЛ-6. • Амилоидоз развивается при высокой активности процесса, как при S(+), так и при S(-) варианте РА. • Чаще всего отложения амилоида фиксируются в почках, что клинически проявляется протеинурией без существенного изменения мочевого клеточного осадка. Однако редко могут обнаруживаться признаки амилоидного поражения почек и в первые годы заболевания.
 Наиболее стойким признаком амилоидоза почек является: • протеинурия (1 -3 г/л и более при прогрессировании амилоидоза), • цилиндрурия (чаще гиалиновые цилиндры, могут быть восковидные), • периферические отеки. В последующем развивается нефротический синдром, который при РА практически всегда связан с амилоидозом почек. Нефротический синдром проявляется: • Гипопротеинемией, • Отеками, • Гиперхолестеринемией, • Повышением уровня 2 -глобулинов, • Увеличением СОЭ до 70 мм/ч, что не совпадает с активностью основного заболевания.
Наиболее стойким признаком амилоидоза почек является: • протеинурия (1 -3 г/л и более при прогрессировании амилоидоза), • цилиндрурия (чаще гиалиновые цилиндры, могут быть восковидные), • периферические отеки. В последующем развивается нефротический синдром, который при РА практически всегда связан с амилоидозом почек. Нефротический синдром проявляется: • Гипопротеинемией, • Отеками, • Гиперхолестеринемией, • Повышением уровня 2 -глобулинов, • Увеличением СОЭ до 70 мм/ч, что не совпадает с активностью основного заболевания.
 Для амилоидного нефротического синдрома характерны: • Высокая протеинурия (6 -8 г/л). • Анемия, • Возникают массивные отеки н/конечностей, • Быстро развивается недостаточность функции почек при нормальном АД. – Постепенно присоединяются нарушения концентрационной и азотовыделительной функции почек (снижение клубочковой фильтрации, повышение уровня креатинина и мочевины в сыворотке крови) - ХПН. Прогноз при амилоидозе неблагоприятен. Средняя продолжительность жизни 1 -4 года.
Для амилоидного нефротического синдрома характерны: • Высокая протеинурия (6 -8 г/л). • Анемия, • Возникают массивные отеки н/конечностей, • Быстро развивается недостаточность функции почек при нормальном АД. – Постепенно присоединяются нарушения концентрационной и азотовыделительной функции почек (снижение клубочковой фильтрации, повышение уровня креатинина и мочевины в сыворотке крови) - ХПН. Прогноз при амилоидозе неблагоприятен. Средняя продолжительность жизни 1 -4 года.
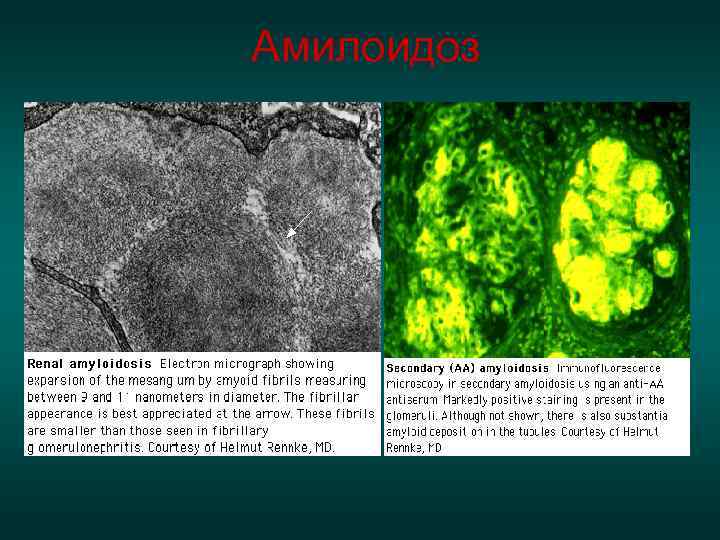
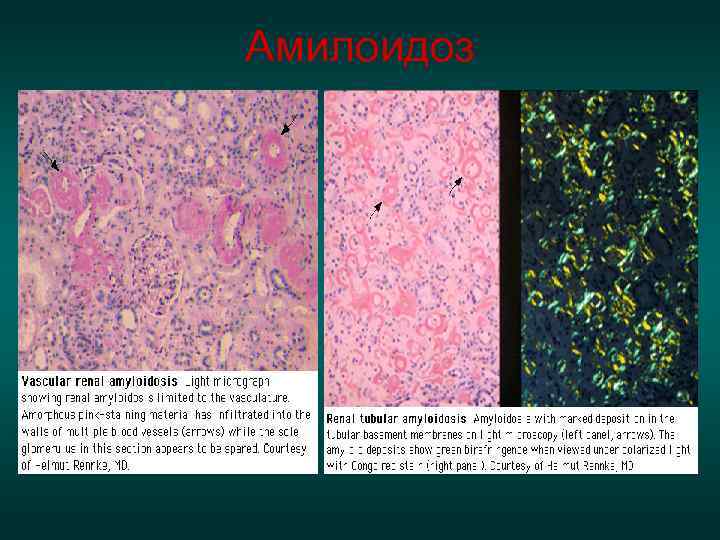
 Диагностика амилоидоза Для подтверждения амилоидоза необходимо гистологическое исследование биоптатов тканей. • В латентной стадии амилоид обнаруживают периваскулярно в ткани пирамид и некоторых артериолах клубочков, в нефротической стадии – в большинстве клубочков, стенках сосудов, пирамидах отложения амилоида массивные. • Наиболее информативным и безопасным является исследование слизистой оболочки прямой кишки ((+) результаты в 60 -70%, слизистой оболочки десны в 40 -50% и подкожной клетчатки брюшной стенки).
Диагностика амилоидоза Для подтверждения амилоидоза необходимо гистологическое исследование биоптатов тканей. • В латентной стадии амилоид обнаруживают периваскулярно в ткани пирамид и некоторых артериолах клубочков, в нефротической стадии – в большинстве клубочков, стенках сосудов, пирамидах отложения амилоида массивные. • Наиболее информативным и безопасным является исследование слизистой оболочки прямой кишки ((+) результаты в 60 -70%, слизистой оболочки десны в 40 -50% и подкожной клетчатки брюшной стенки).
 • Биопсия почек используется редко из-за возможных осложнений (кровотечение). • На аутопсии амилоидоз варьирует от 7 до 61%. • У больных старше 60 лет амилоидоз встречается чаще у пациентов с РА (23%) по сравнению с теми, кто не имеет РА (10%).
• Биопсия почек используется редко из-за возможных осложнений (кровотечение). • На аутопсии амилоидоз варьирует от 7 до 61%. • У больных старше 60 лет амилоидоз встречается чаще у пациентов с РА (23%) по сравнению с теми, кто не имеет РА (10%).
 Амилоидоз
Амилоидоз
 Амилоидоз
Амилоидоз
 Амилоидоз
Амилоидоз
 Вторичные поражения почек при РА Вторичные почечные поражения при РА могут развиться в результате проводимой терапии, это так называемая лекарственная нефро - патия.
Вторичные поражения почек при РА Вторичные почечные поражения при РА могут развиться в результате проводимой терапии, это так называемая лекарственная нефро - патия.
 • Препараты золота: • Мезангиальный ГН, мембранозно- пролиферативный ГН, Ig. A нефропатия, ГН с минимальными изменениями, Фокальный гломерулосклероз, Тубулоинтерстициальный нефрит. • Пеницилламин: • То же, кроме ГН с минимальными изменениями, + Ig. M нефропатия , некротизирующий васкулит. • НПВП: • Некротизирующий васкулит, • Тубулоинтерстициальный нефрит.
• Препараты золота: • Мезангиальный ГН, мембранозно- пролиферативный ГН, Ig. A нефропатия, ГН с минимальными изменениями, Фокальный гломерулосклероз, Тубулоинтерстициальный нефрит. • Пеницилламин: • То же, кроме ГН с минимальными изменениями, + Ig. M нефропатия , некротизирующий васкулит. • НПВП: • Некротизирующий васкулит, • Тубулоинтерстициальный нефрит.
 • Препараты золота и пеницилламин – два агента, которые наиболее часто могут вызывать вторичное повреждение почек. • Наиболее частым среди лекарственных поражений почек является мембранозный ГН. • При вторичном поражении почек после прекращения их приема наблюдается восстановление почечной функции - NB ! • На фоне лечения препаратами золота протеинурия встречается в 1 -10% и является оценкой поражения почек. Но более часто протеинурия развивается на фоне лечения пеницилламином 20 -30% через 6 мес. терапии. Протеинурия более тяжелая. • Развитие нефротического синдрома отмечается у 1 из 3 пациентов с протеинурией. В связи с этим производится отмена препаратов золота и пеницилламина.
• Препараты золота и пеницилламин – два агента, которые наиболее часто могут вызывать вторичное повреждение почек. • Наиболее частым среди лекарственных поражений почек является мембранозный ГН. • При вторичном поражении почек после прекращения их приема наблюдается восстановление почечной функции - NB ! • На фоне лечения препаратами золота протеинурия встречается в 1 -10% и является оценкой поражения почек. Но более часто протеинурия развивается на фоне лечения пеницилламином 20 -30% через 6 мес. терапии. Протеинурия более тяжелая. • Развитие нефротического синдрома отмечается у 1 из 3 пациентов с протеинурией. В связи с этим производится отмена препаратов золота и пеницилламина.
 Интерстициальный нефрит • НПВП нефротоксичность . Лечение НПВП, применяемыми при РА, может вызывать классическую нефропатию с интерстициальной нефропатией и папиллярным некрозом, ОПН (ОПН развивается в результате ингибиции циклооксигеназы и синтеза простагландинов , обладающих сосудорасширяющим действием), острый интерстициальный нефрит с нефротическим синдромом. Нефротический синдром является менее частым осложнением терапии НПВП. Интерстициальный фиброз • Диагностируется в 50% случаев РА. У пациентов РА имеется не только первичный фиброз, но и вторичный в результате приема НПВП, анальгетиков , препаратов золота, пеницилламина.
Интерстициальный нефрит • НПВП нефротоксичность . Лечение НПВП, применяемыми при РА, может вызывать классическую нефропатию с интерстициальной нефропатией и папиллярным некрозом, ОПН (ОПН развивается в результате ингибиции циклооксигеназы и синтеза простагландинов , обладающих сосудорасширяющим действием), острый интерстициальный нефрит с нефротическим синдромом. Нефротический синдром является менее частым осложнением терапии НПВП. Интерстициальный фиброз • Диагностируется в 50% случаев РА. У пациентов РА имеется не только первичный фиброз, но и вторичный в результате приема НПВП, анальгетиков , препаратов золота, пеницилламина.
 • Направлено на Лечение подавление иммуновоспалительной активности РА (преднизолон, метотрексат, циклофосфамид). • Среди базисных средств применяемых при поражении почек используют циклофосфамид (для лечения амилоидоза также необходимо подавление активности ревматоидного процесса). – Показаниями к его назначению являются быстропрогрессирующие варианты РА с системными проявлениями, в том числе васкулиты , высокая активность РА, поражение почек. – Доза 200 мг в/м 2 -3 раза в неделю до суммарной дозы 6 -8 г на курс, Ps терапия – 1000 мг в/в капельно однократно. Или таблетированный препарат – эндоксан 50 мг (100 -150 мг/ сут , поддерживающая доза 50 мг/сут). • Для лечение амилоидоза используют: • колхицин в среднем 2 мг/сут (при наличии побочных эффектов: тошноты, рвоты, поноса дозу уменьшить в 2 раза). Лечение д. б. длительным, многомесячным. • Раньше использовали димексид 1% р-р по 30 мл/сут на 3 приема.
• Направлено на Лечение подавление иммуновоспалительной активности РА (преднизолон, метотрексат, циклофосфамид). • Среди базисных средств применяемых при поражении почек используют циклофосфамид (для лечения амилоидоза также необходимо подавление активности ревматоидного процесса). – Показаниями к его назначению являются быстропрогрессирующие варианты РА с системными проявлениями, в том числе васкулиты , высокая активность РА, поражение почек. – Доза 200 мг в/м 2 -3 раза в неделю до суммарной дозы 6 -8 г на курс, Ps терапия – 1000 мг в/в капельно однократно. Или таблетированный препарат – эндоксан 50 мг (100 -150 мг/ сут , поддерживающая доза 50 мг/сут). • Для лечение амилоидоза используют: • колхицин в среднем 2 мг/сут (при наличии побочных эффектов: тошноты, рвоты, поноса дозу уменьшить в 2 раза). Лечение д. б. длительным, многомесячным. • Раньше использовали димексид 1% р-р по 30 мл/сут на 3 приема.
 Субпопуляции лимфоцитов у больных ревматоидным артритом
Субпопуляции лимфоцитов у больных ревматоидным артритом
 Динамика СД-лимфоцитов на фоне лечения у больного с ревматоидным артритом
Динамика СД-лимфоцитов на фоне лечения у больного с ревматоидным артритом
 С-м Шегрена - системное аутоиммунное забо- левание, характеризующееся лимфоплазмокле- точной инфильтрацией секретирующих эпите- лиальных желез с наиболее частым поражением слюнных и слезных желез. • Чаще (в 10 -25 раз) встречается у женщин, в возрасте 20 -50 лет. • Этиология неизвестна. Наиболее признанной является аутоиммунная гипотеза, в пользу которой свидетельствует частое обнаружение аутоантител к эпителию протоков слюнных желез и поджелудочной железы, париетальным клеткам желудка, тиреоглобулину и т. д. , а также органонеспецифических антител к некоторым антигенам (SS-A/Ro и SS-B/La).
С-м Шегрена - системное аутоиммунное забо- левание, характеризующееся лимфоплазмокле- точной инфильтрацией секретирующих эпите- лиальных желез с наиболее частым поражением слюнных и слезных желез. • Чаще (в 10 -25 раз) встречается у женщин, в возрасте 20 -50 лет. • Этиология неизвестна. Наиболее признанной является аутоиммунная гипотеза, в пользу которой свидетельствует частое обнаружение аутоантител к эпителию протоков слюнных желез и поджелудочной железы, париетальным клеткам желудка, тиреоглобулину и т. д. , а также органонеспецифических антител к некоторым антигенам (SS-A/Ro и SS-B/La).
 Синдром Шегрена 1. Субъективные симптомы со стороны глаз. Определение: Позитивный ответ по крайней мере на один из 3 -х следующих вопросов: а) Беспокоили ли Вас ежедневная длительная сухость глаз в течение периода времени более 3 -х месяцев? б) Повторялось ли у Вас ощущение песка или манной крупы в глазах? в) Используете ли Вы искусственые слёзы более 3 -х раз в день? 2. Субъективные симптомы в полости рта Определение: Позитивный ответ по крайней мере на один из 3 -х следующих вопросов: а) Беспокоило ли Вас в течение по меньшей мере 3 -х месяцев ежедневно чувство сухости во рту? б) Отмечалось ли у Вас во взрослом возрасте повторное или продолжительное опухание слюнных желёз? в) Часто ли Вы запиваете, облегчая проглатывание сухой пищи?
Синдром Шегрена 1. Субъективные симптомы со стороны глаз. Определение: Позитивный ответ по крайней мере на один из 3 -х следующих вопросов: а) Беспокоили ли Вас ежедневная длительная сухость глаз в течение периода времени более 3 -х месяцев? б) Повторялось ли у Вас ощущение песка или манной крупы в глазах? в) Используете ли Вы искусственые слёзы более 3 -х раз в день? 2. Субъективные симптомы в полости рта Определение: Позитивный ответ по крайней мере на один из 3 -х следующих вопросов: а) Беспокоило ли Вас в течение по меньшей мере 3 -х месяцев ежедневно чувство сухости во рту? б) Отмечалось ли у Вас во взрослом возрасте повторное или продолжительное опухание слюнных желёз? в) Часто ли Вы запиваете, облегчая проглатывание сухой пищи?
 Синдром Шегрена 3. Объективные симптомы со стороны глаз. Определение: Достоверное поражение глаз, установленное на основании пози- тивного результата по крайней мере одного из следующих 2 -х исследований: а) тест Ширмера (менее 5 мм в течение 5 минут) б) шкала при окраске бенгальским розовым (более 4 по Bijsterfeld). 4. Гистопатология. Определение: Очаговый счёт более 1 при малой биопсии слюнной железы (очаг определяется как аггломерация по крайней мере 50 мононуклеарных клеток: очаговый счёт определяется как число очагов в 4 кв. мм. железистой ткани). 5. Поражение слюнных желёз. Определение: Достоверное поражение слюнных желез, установленное на основании позитивного результата по крайней мере одного из следующих 3 -х исследований: а) сцинтиграфия слюнных желез. б) сиалография околоушной железы. в) нестимулированный ток слюны (менее 5 мл за 15 мин. ).
Синдром Шегрена 3. Объективные симптомы со стороны глаз. Определение: Достоверное поражение глаз, установленное на основании пози- тивного результата по крайней мере одного из следующих 2 -х исследований: а) тест Ширмера (менее 5 мм в течение 5 минут) б) шкала при окраске бенгальским розовым (более 4 по Bijsterfeld). 4. Гистопатология. Определение: Очаговый счёт более 1 при малой биопсии слюнной железы (очаг определяется как аггломерация по крайней мере 50 мононуклеарных клеток: очаговый счёт определяется как число очагов в 4 кв. мм. железистой ткани). 5. Поражение слюнных желёз. Определение: Достоверное поражение слюнных желез, установленное на основании позитивного результата по крайней мере одного из следующих 3 -х исследований: а) сцинтиграфия слюнных желез. б) сиалография околоушной железы. в) нестимулированный ток слюны (менее 5 мл за 15 мин. ).
 Синдром Шегрена 6. Аутоантитела. а) антитела к Ro/SSA или La/SSB антигенам; б) антинуклеарные антитела; в) ревматоидный фактор. Критерии исключения: существующая лимфома, СПИД, саркоидоз, реакция “трансплантат-хозяин”. Наличие достоверного первичного синдрома (болезни) Шегрена устанавливается, если позитивны более 4 критериев (критерий 6 только SSA или SSB-антитела). Достоверный вторичный синдром Шегрена требует наличия критерия 1 или 2 плюс два других положительных критерия (только критерии 3, 4, 5).
Синдром Шегрена 6. Аутоантитела. а) антитела к Ro/SSA или La/SSB антигенам; б) антинуклеарные антитела; в) ревматоидный фактор. Критерии исключения: существующая лимфома, СПИД, саркоидоз, реакция “трансплантат-хозяин”. Наличие достоверного первичного синдрома (болезни) Шегрена устанавливается, если позитивны более 4 критериев (критерий 6 только SSA или SSB-антитела). Достоверный вторичный синдром Шегрена требует наличия критерия 1 или 2 плюс два других положительных критерия (только критерии 3, 4, 5).
 Поражение почек при синдроме Шегрена • У трети больных выявляются различные поражения почек (чаще канальцевого аппарата). • Канальцевый ацидоз (проксимальный и дистальный почечный канальцевый ацидоз) – ПКА I типа - нарушение экскреции ионов H+ в дистальном отделе нефрона (нарушение подкисления мочи), – ПКА II типа - снижение реабсорбции HCO 3 - в проксимальном канальце. • Классический гипокалиемический дистальный канальцевый ацидоз является наиболее частым проявлением первичного СШ. • Дистальный канальцевый ацидоз и дефект концентрационной способности почек ассоциируется с гипергаммаглобулинемией , которая является серологическим маркером для хронического тубулоинтерстициального нефрита.
Поражение почек при синдроме Шегрена • У трети больных выявляются различные поражения почек (чаще канальцевого аппарата). • Канальцевый ацидоз (проксимальный и дистальный почечный канальцевый ацидоз) – ПКА I типа - нарушение экскреции ионов H+ в дистальном отделе нефрона (нарушение подкисления мочи), – ПКА II типа - снижение реабсорбции HCO 3 - в проксимальном канальце. • Классический гипокалиемический дистальный канальцевый ацидоз является наиболее частым проявлением первичного СШ. • Дистальный канальцевый ацидоз и дефект концентрационной способности почек ассоциируется с гипергаммаглобулинемией , которая является серологическим маркером для хронического тубулоинтерстициального нефрита.
 • Следствием канальцевого ацидоза может быть остеомаляция , нефрокальциноз и гипокалиемия , приводящая к мышечной слабости. • Развитие ХПН является результатом длительно существующего канальцевого ацидоза. • Почечные повреждения при СШ обычно связаны с интерстициальным инфильтрацией воспалительными клетками (лимфоцитами, ПК, гистиоцитами ). Может быть отек, фиброз и нефрокальциноз.
• Следствием канальцевого ацидоза может быть остеомаляция , нефрокальциноз и гипокалиемия , приводящая к мышечной слабости. • Развитие ХПН является результатом длительно существующего канальцевого ацидоза. • Почечные повреждения при СШ обычно связаны с интерстициальным инфильтрацией воспалительными клетками (лимфоцитами, ПК, гистиоцитами ). Может быть отек, фиброз и нефрокальциноз.
 • Клубочки при с- ме Шегрена обычно не вовлекаются. Но ГН может быть, хотя значительно реже, чем интерстициальный нефрит. • Тип ГН может быть: – фокальный, мембранозно - пролиферативный, мезангиально - прол тивный. Значительно реже наблюдается диффузный ГН мембранозно -пролиферативного или мембранозного типа иммунокомплексного характера. Тяжелые формы ГН с развитием ПН отмечаются у больных с криоглобулинемией. • При иммунофлюоресценции отмечается: отложение Ig. G, Ig. A, Ig. M в интерстиции.
• Клубочки при с- ме Шегрена обычно не вовлекаются. Но ГН может быть, хотя значительно реже, чем интерстициальный нефрит. • Тип ГН может быть: – фокальный, мембранозно - пролиферативный, мезангиально - прол тивный. Значительно реже наблюдается диффузный ГН мембранозно -пролиферативного или мембранозного типа иммунокомплексного характера. Тяжелые формы ГН с развитием ПН отмечаются у больных с криоглобулинемией. • При иммунофлюоресценции отмечается: отложение Ig. G, Ig. A, Ig. M в интерстиции.
 Лечение синдрома Шегрена • Некоторые больные с мембрано пролиферативным ГН отвечают на Ps- терапию метилпреднизолоном или ЦФ или МП + ЦФ. • Лечение высокими дозами преднизолона (40 -60 мг) и цитостатиков (ХБ-4 -6 -8 мг; ЦФ 200 мг/ сут 1 -3 раза в нед. ), также как и методы экстракорпоральной терапии в сочетании с пульс-терапией, проводятся до наступления выраженного клинического эффекта (улучшения общего состояния, регрессу нефрита, полисерозита, васкулита и др. ).
Лечение синдрома Шегрена • Некоторые больные с мембрано пролиферативным ГН отвечают на Ps- терапию метилпреднизолоном или ЦФ или МП + ЦФ. • Лечение высокими дозами преднизолона (40 -60 мг) и цитостатиков (ХБ-4 -6 -8 мг; ЦФ 200 мг/ сут 1 -3 раза в нед. ), также как и методы экстракорпоральной терапии в сочетании с пульс-терапией, проводятся до наступления выраженного клинического эффекта (улучшения общего состояния, регрессу нефрита, полисерозита, васкулита и др. ).
 СИСТЕМНАЯ СКЛЕРОДЕРМИЯ – прогрессирующее заболевание с характерными изменениями кожи, опорно -двигательного аппарата, внутренних органов (легких, сердца, пищеварительного тракта, почек) и распространенными вазоспастическими наруше - ниями по типу синдрома Рейно , в основе которых лежит поражение соединительной ткани с преобладанием фиброза сосудов по типу облитерирующего эндартериолита. Женщины болеют в 7 раз чаще, чем мужчины. Заболевание выявляется в возрасте 30 -50 лет. Этиология и патогенез ССД изучены недостаточно.
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ – прогрессирующее заболевание с характерными изменениями кожи, опорно -двигательного аппарата, внутренних органов (легких, сердца, пищеварительного тракта, почек) и распространенными вазоспастическими наруше - ниями по типу синдрома Рейно , в основе которых лежит поражение соединительной ткани с преобладанием фиброза сосудов по типу облитерирующего эндартериолита. Женщины болеют в 7 раз чаще, чем мужчины. Заболевание выявляется в возрасте 30 -50 лет. Этиология и патогенез ССД изучены недостаточно.
 Основные патогенетические механизмы заболевания: • Нарушение фиброобразования; • Нарушение иммунного статуса; • Нарушение микроциркуляции.
Основные патогенетические механизмы заболевания: • Нарушение фиброобразования; • Нарушение иммунного статуса; • Нарушение микроциркуляции.
 По характеру течения ССД: острая, подострая, хроническая. Клинические признаки: Поражение кожи – один из ведущих признаков. Собственно склеродермические изменения – стадия плотного отека, индурация и атрофия. В зависимости от степени распространенности поражений кожи выделяют: • Лимитированную (кисти и лицо), • Диффузную (процесс распространяется и на туловище).
По характеру течения ССД: острая, подострая, хроническая. Клинические признаки: Поражение кожи – один из ведущих признаков. Собственно склеродермические изменения – стадия плотного отека, индурация и атрофия. В зависимости от степени распространенности поражений кожи выделяют: • Лимитированную (кисти и лицо), • Диффузную (процесс распространяется и на туловище).
 • Поражение слизистых в виде стоматита, ринита, фарингита, хронического конъюнктивита). • С-м Рейно – нередко начальное проявление ССД, также как и суставной синдром. • От РА суставной синдром при ССД отличается преобладанием фиброзных изменений и отсутствием деструкции суставов. Поражение костей проявляется клинически в виде характерного укорочения и деформации пальцев рук и ног. • Костная патология обусловлена остеолизом концевых фаланг в результате сосудисто - трофических нарушений. • Важным признаком ССД является кальциноз мягких тканей, с помощью которого ССД может быть диагностирована рентгенологически. Кальциноз мягких тканей входит в состав CREST-синдрома.
• Поражение слизистых в виде стоматита, ринита, фарингита, хронического конъюнктивита). • С-м Рейно – нередко начальное проявление ССД, также как и суставной синдром. • От РА суставной синдром при ССД отличается преобладанием фиброзных изменений и отсутствием деструкции суставов. Поражение костей проявляется клинически в виде характерного укорочения и деформации пальцев рук и ног. • Костная патология обусловлена остеолизом концевых фаланг в результате сосудисто - трофических нарушений. • Важным признаком ССД является кальциноз мягких тканей, с помощью которого ССД может быть диагностирована рентгенологически. Кальциноз мягких тканей входит в состав CREST-синдрома.
 CREST-синдром • Кальциноз; • Синдром Рейно; • Поражения пищевода (эзофагит с дис- фагией, диффузным расширением пищевода); • Cклеродактилия; • Телеангиоэктазии.
CREST-синдром • Кальциноз; • Синдром Рейно; • Поражения пищевода (эзофагит с дис- фагией, диффузным расширением пищевода); • Cклеродактилия; • Телеангиоэктазии.
 Склеродермия (Системный склероз) Большой критерий: 1. Склеродермоподобные изменения кожи, проксимально от основных суставов пальцев. Малые критерии: 2. Склеродактилия. 3. Ямочкообразные рубцы или потеря вещества мягких кончи- ков пальцев кистей и/или стоп. 4. Двусторонний базальный фиброз легких. Диагноз склеродермии считается достоверным если имеются либо большой критерий, либо хотя бы два малых критерия.
Склеродермия (Системный склероз) Большой критерий: 1. Склеродермоподобные изменения кожи, проксимально от основных суставов пальцев. Малые критерии: 2. Склеродактилия. 3. Ямочкообразные рубцы или потеря вещества мягких кончи- ков пальцев кистей и/или стоп. 4. Двусторонний базальный фиброз легких. Диагноз склеродермии считается достоверным если имеются либо большой критерий, либо хотя бы два малых критерия.
 Ранние симптомы, указывающие на диагноз • Типичные для склеродермии антинуклеарные антитела (JFT на клетках Hep-2 положительные в 95%): анти-DNS-топоизомераза анти - RNS I, III анти-Centromer анти - Pm Scl анти-Fibrillarin анти - Ul - n. RNP анти-Th (To) анти - Ku • Типичные для склеродермии структурные или функциональные изменения: – феномен Рейно в анамнезе, спонтанно или после воздействия холода; – микроскопические изменения капилляров на ногтевой выемке; – нарушение газообмена в легких и/или рестриктивные нарушения вентиляции; – расстройство подвижности пищевода.
Ранние симптомы, указывающие на диагноз • Типичные для склеродермии антинуклеарные антитела (JFT на клетках Hep-2 положительные в 95%): анти-DNS-топоизомераза анти - RNS I, III анти-Centromer анти - Pm Scl анти-Fibrillarin анти - Ul - n. RNP анти-Th (To) анти - Ku • Типичные для склеродермии структурные или функциональные изменения: – феномен Рейно в анамнезе, спонтанно или после воздействия холода; – микроскопические изменения капилляров на ногтевой выемке; – нарушение газообмена в легких и/или рестриктивные нарушения вентиляции; – расстройство подвижности пищевода.
 • Поражение легких отмечается в 70% случаев с развитием фиброзирующего альвеолита и диффузного пневмо - фиброза; • В процесс вовлекается сердце , особенно миокард. Отмечаются нарушения ритма и проводимости. • Поражение эндокарда клапанов может вести к формированию порока , чаще митрального.
• Поражение легких отмечается в 70% случаев с развитием фиброзирующего альвеолита и диффузного пневмо - фиброза; • В процесс вовлекается сердце , особенно миокард. Отмечаются нарушения ритма и проводимости. • Поражение эндокарда клапанов может вести к формированию порока , чаще митрального.
 Поражение почек при ССД • Поражение почек клинически выявляется у 1/3 больных и варьирует от острых фатальных до хронических субклинически проте - кающих форм. • Частота выявления почечной патологии 60 -70%.
Поражение почек при ССД • Поражение почек клинически выявляется у 1/3 больных и варьирует от острых фатальных до хронических субклинически проте - кающих форм. • Частота выявления почечной патологии 60 -70%.
 • Острая нефропатия ( истинная склеродермическая почка ) харак теризуется быстрым развитием ПН, вследствие генерализованного поражения артериол и других сосудов почек , с возникновением корти кальных некрозов. • Клинически внезапно появляются нарастающая протеинурия , изменения в осадке мочи , олигурия в сочетании с АГ, ретинопатией и энцефалопатией. Чаще при ССД отмечается поражение почек по типу хронической нефропатии , протекающей суб клинически или с умеренной симптоматикой ГН.
• Острая нефропатия ( истинная склеродермическая почка ) харак теризуется быстрым развитием ПН, вследствие генерализованного поражения артериол и других сосудов почек , с возникновением корти кальных некрозов. • Клинически внезапно появляются нарастающая протеинурия , изменения в осадке мочи , олигурия в сочетании с АГ, ретинопатией и энцефалопатией. Чаще при ССД отмечается поражение почек по типу хронической нефропатии , протекающей суб клинически или с умеренной симптоматикой ГН.
 • Протеинурия характерна для 50% больных ССД, обычно умеренная, ассоциируется с артериальной гипертензией или азотемией. • Протеинурия не является специфическим маркером вовлечения почек, но может в ряде случаев влиять на прогноз заболевания. • Патогенез протеинурии менее изучен. При острых формах тяжелые клубочковые изменения могут вести к повышенной фильтрации белков.
• Протеинурия характерна для 50% больных ССД, обычно умеренная, ассоциируется с артериальной гипертензией или азотемией. • Протеинурия не является специфическим маркером вовлечения почек, но может в ряде случаев влиять на прогноз заболевания. • Патогенез протеинурии менее изучен. При острых формах тяжелые клубочковые изменения могут вести к повышенной фильтрации белков.
 • Гипертензия используется как кли - нический маркер вовлечения почек в патологический процесс. • Выявляется в 25 -58% случаев. • Гипертензия оказывает неблаго - приятный эффект на прогноз заболевания. • АГ возникает за счет ренин- ангиотензиновой системы. • АГ при ССД, как правило, злокачественная.
• Гипертензия используется как кли - нический маркер вовлечения почек в патологический процесс. • Выявляется в 25 -58% случаев. • Гипертензия оказывает неблаго - приятный эффект на прогноз заболевания. • АГ возникает за счет ренин- ангиотензиновой системы. • АГ при ССД, как правило, злокачественная.
 Азотемия Развитие азотемии при склеродермии указывает на неблагоприятный прогноз заболевания. • В большинстве случаев у больных со склеродермией и гипертензией развивается ПН, причем у небольшого количества больных развивается азотемия без АГ. • Характерной чертой АГ и ПН при склеродермии является их быстрое прогрессирование.
Азотемия Развитие азотемии при склеродермии указывает на неблагоприятный прогноз заболевания. • В большинстве случаев у больных со склеродермией и гипертензией развивается ПН, причем у небольшого количества больных развивается азотемия без АГ. • Характерной чертой АГ и ПН при склеродермии является их быстрое прогрессирование.
 Морфология • Помимо сосудистой патологии и поражения клубочков , выявляются умеренные изменения канальцев и стромы: • Выявляются множественные кортикальные некрозы и выраженные поражения сосудов: – гиперплазия интимы интралобулярных и малых артерий; – отложение большого количества глюкозоаминогликанов; – фибриноидный некроз мелких артерий , афферентных артериол и капилляров клубочков. • При иммуногистохимическом исследовании обнаруживаются отложения иммуноглобулинов ( чаще Ig. G и Ig. M ), компонентов комплемента и фибрина в капиллярных петлях клубочков и стенке сосудов. Отложение в клубочках С 3, фибриногена, Ig. M. Менее часто Ig. G, Ig. A, C 1 q и C 4.
Морфология • Помимо сосудистой патологии и поражения клубочков , выявляются умеренные изменения канальцев и стромы: • Выявляются множественные кортикальные некрозы и выраженные поражения сосудов: – гиперплазия интимы интралобулярных и малых артерий; – отложение большого количества глюкозоаминогликанов; – фибриноидный некроз мелких артерий , афферентных артериол и капилляров клубочков. • При иммуногистохимическом исследовании обнаруживаются отложения иммуноглобулинов ( чаще Ig. G и Ig. M ), компонентов комплемента и фибрина в капиллярных петлях клубочков и стенке сосудов. Отложение в клубочках С 3, фибриногена, Ig. M. Менее часто Ig. G, Ig. A, C 1 q и C 4.
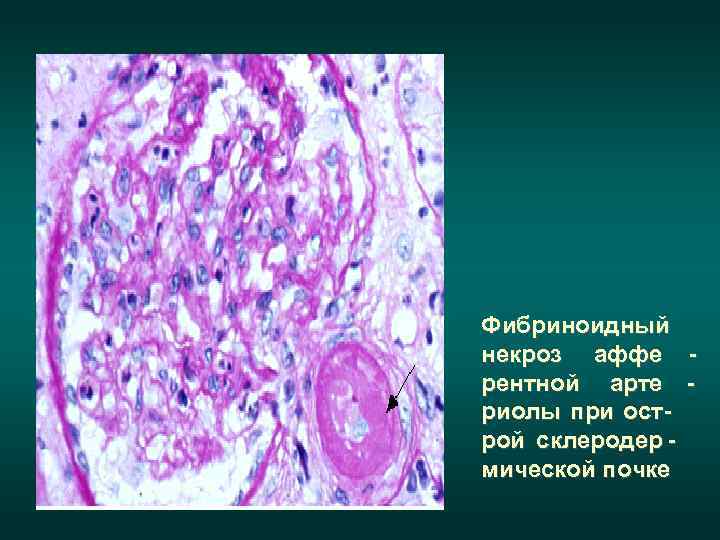
 Фибриноидный некроз аффе - рентной арте - риолы при ост- рой склеродер - мической почке
Фибриноидный некроз аффе - рентной арте - риолы при ост- рой склеродер - мической почке
 15 -летняя выживаемость у больных с поражением почек составляет 13% При острой нефропатии 5 -летняя выживаемость составляет 23%
15 -летняя выживаемость у больных с поражением почек составляет 13% При острой нефропатии 5 -летняя выживаемость составляет 23%
 Лечение ССД • Д- пеницилламин (длительное не менее 6 -12 мес ) по схеме 250 -500 -750 -1000 мг/ сут с последующим снижением, поддерживающая доза 250 -300 мг/сут; • п/воспалительные средства и иммунодепрес - санты ( азатиоприн или циклофосфамид 100 - 200 мг/сут, хлорбутин (8 мг/сут), колхицин. • Периодическая оценка почечной функции. • Коррекция АГ с помощью ингибиторов АПФ, если недостаточно эффективно, то подключить селективные - блокаторы ( атенолол , пролол ), Са - блокаторы ( гр. нифедип диуретики, дезагреганты. • Гемодиализ проводить трудно из-за артериосклероза. • По данным литературы проводилась трансплантация почек с хорошим эффектом.
Лечение ССД • Д- пеницилламин (длительное не менее 6 -12 мес ) по схеме 250 -500 -750 -1000 мг/ сут с последующим снижением, поддерживающая доза 250 -300 мг/сут; • п/воспалительные средства и иммунодепрес - санты ( азатиоприн или циклофосфамид 100 - 200 мг/сут, хлорбутин (8 мг/сут), колхицин. • Периодическая оценка почечной функции. • Коррекция АГ с помощью ингибиторов АПФ, если недостаточно эффективно, то подключить селективные - блокаторы ( атенолол , пролол ), Са - блокаторы ( гр. нифедип диуретики, дезагреганты. • Гемодиализ проводить трудно из-за артериосклероза. • По данным литературы проводилась трансплантация почек с хорошим эффектом.
 Полимиозит и дерматомиозит - это гетерогенная группа хронических воспалительных заболеваний с преимущественным поражением скелетной мускулатуры, относящихся к ДБСТ. • Первичный ПМ и ДМ чаще встречается у женщин соотношение 2, 5: 1. • Развитие мышечной патологии может наблюдаться на фоне приема лекарственных средств ( пеницилламин ) и инфекций (бактериальных и вирусных). Развитие данных заболеваний сопровождается синтезом спектра антител, направленных против цитоплазма- тических белков и рибонуклеиновых кислот, принимающих участие в синтезе белка.
Полимиозит и дерматомиозит - это гетерогенная группа хронических воспалительных заболеваний с преимущественным поражением скелетной мускулатуры, относящихся к ДБСТ. • Первичный ПМ и ДМ чаще встречается у женщин соотношение 2, 5: 1. • Развитие мышечной патологии может наблюдаться на фоне приема лекарственных средств ( пеницилламин ) и инфекций (бактериальных и вирусных). Развитие данных заболеваний сопровождается синтезом спектра антител, направленных против цитоплазма- тических белков и рибонуклеиновых кислот, принимающих участие в синтезе белка.
 Полимиозит (ПМ)/Дерматомиозит (ДМ) 1. Изменения кожи: а) гелиотропная кожная сыпь (светлофиолетовая эритема с отеком верхних век); б) симптом Gottron (коллоидные пятна на тыльной стороне суставов пальцев кисти); в) эритема на тыльной стороне суставов конечностей: слегка возвышающаяся, незначительно шелушащаяся, бледно- фиолетовая эритема над локтевыми и коленными суставами. 2. Слабость проксимальных мышц (верхних или нижних конечностей и туловища). 3. Повышенный уровень сывороточной креатинфосфо- киназы (КФК) или альдолазы. 4. Боль в мышцах при давлении или спонтанная. 5. Патологические изменения электромиограммы (короткие многофазовые потенциалы, фибрилляции и псевдомиотонические разряды).
Полимиозит (ПМ)/Дерматомиозит (ДМ) 1. Изменения кожи: а) гелиотропная кожная сыпь (светлофиолетовая эритема с отеком верхних век); б) симптом Gottron (коллоидные пятна на тыльной стороне суставов пальцев кисти); в) эритема на тыльной стороне суставов конечностей: слегка возвышающаяся, незначительно шелушащаяся, бледно- фиолетовая эритема над локтевыми и коленными суставами. 2. Слабость проксимальных мышц (верхних или нижних конечностей и туловища). 3. Повышенный уровень сывороточной креатинфосфо- киназы (КФК) или альдолазы. 4. Боль в мышцах при давлении или спонтанная. 5. Патологические изменения электромиограммы (короткие многофазовые потенциалы, фибрилляции и псевдомиотонические разряды).
 Полимиозит (ПМ)/Дерматомиозит (ДМ) 6. Обнаружение анти-Jo-1 (гистидил-t. RNA синтетаза) антител. 7. Недеструктивный артрит или артралгии. 8. Признаки системного воспаления (лихорадка > 37°С, увеличение СРБ или СОЭ > 20 мм/ч по Вестергрену. 9. Миозит, обнаруженный в биоптате мышцы (инфильтрация скелетной мышцы с воспалительными клетками и фокальной или экстенсивной дегенерацией мышечных волокон вплоть до некроза и регенератив- ных процессов с неравномерным замещением волокон фиброзом). При наличии хотя бы одного кожного изменения и, как минимум, 4 критериев 2 -9 дерматомиозит весьма вероятен
Полимиозит (ПМ)/Дерматомиозит (ДМ) 6. Обнаружение анти-Jo-1 (гистидил-t. RNA синтетаза) антител. 7. Недеструктивный артрит или артралгии. 8. Признаки системного воспаления (лихорадка > 37°С, увеличение СРБ или СОЭ > 20 мм/ч по Вестергрену. 9. Миозит, обнаруженный в биоптате мышцы (инфильтрация скелетной мышцы с воспалительными клетками и фокальной или экстенсивной дегенерацией мышечных волокон вплоть до некроза и регенератив- ных процессов с неравномерным замещением волокон фиброзом). При наличии хотя бы одного кожного изменения и, как минимум, 4 критериев 2 -9 дерматомиозит весьма вероятен
 Основные клинические симптомы дерматомиозита, полимиозита и миозита с включениями
Основные клинические симптомы дерматомиозита, полимиозита и миозита с включениями
 Миозит с “включениями” Особенности: · Умеренное или минимальное увеличение содержания мышечных ферментов. · Редкая ассоциация с злокачест - венными новообразованиями · Резистентность к проведению ГКС- терапии.
Миозит с “включениями” Особенности: · Умеренное или минимальное увеличение содержания мышечных ферментов. · Редкая ассоциация с злокачест - венными новообразованиями · Резистентность к проведению ГКС- терапии.
 • Поражение почек при ДМ и ПМ развивается очень редко. В отдельных клинических наблюдениях указывается на возможность появления протеинурии и даже нефротического с- ма , очагового и мезангиального нефрита, однако ПН встречается крайне редко. • Выраженная миоглобинурия может стать причиной ОПН. Как правило, поражение почек наблюдается у больных с перекрестным синдромом ПМ (или ДМ)-СКВ(или ССД).
• Поражение почек при ДМ и ПМ развивается очень редко. В отдельных клинических наблюдениях указывается на возможность появления протеинурии и даже нефротического с- ма , очагового и мезангиального нефрита, однако ПН встречается крайне редко. • Выраженная миоглобинурия может стать причиной ОПН. Как правило, поражение почек наблюдается у больных с перекрестным синдромом ПМ (или ДМ)-СКВ(или ССД).
 Лечение дерматомиозита/полимиозита · Преднизолон 1 мг/кг, эффект ч/з 1 -3 мес. Если ч/з 4 нед. нет эффекта, то д. б. увеличение дозы. · Цитостатики ( азатиоприн , метотрек сат, ЦФ, ХБ). · Иммуноглобулин ( сандоглобулин ) – 2 схемы: по 1 г/кг в течение 2 -х дней и по 0, 5 г/кг в течение 4 -х дней каждого месяца. Курс лечения 3 -4 месяца.
Лечение дерматомиозита/полимиозита · Преднизолон 1 мг/кг, эффект ч/з 1 -3 мес. Если ч/з 4 нед. нет эффекта, то д. б. увеличение дозы. · Цитостатики ( азатиоприн , метотрек сат, ЦФ, ХБ). · Иммуноглобулин ( сандоглобулин ) – 2 схемы: по 1 г/кг в течение 2 -х дней и по 0, 5 г/кг в течение 4 -х дней каждого месяца. Курс лечения 3 -4 месяца.


