1. Врожденный гипотиреоз. 2. Йоддефицитные состояния.ppt
- Количество слайдов: 39
 ВРОЖДЕННЫЙ ГИПОТИРЕОЗ
ВРОЖДЕННЫЙ ГИПОТИРЕОЗ
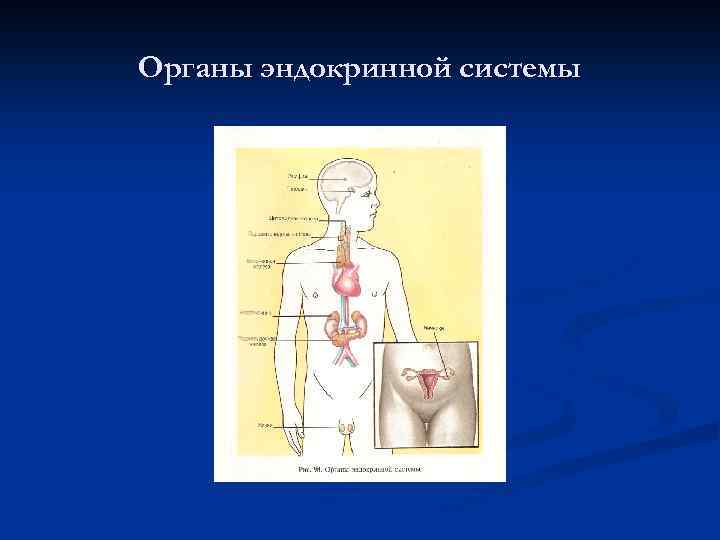 Органы эндокринной системы
Органы эндокринной системы
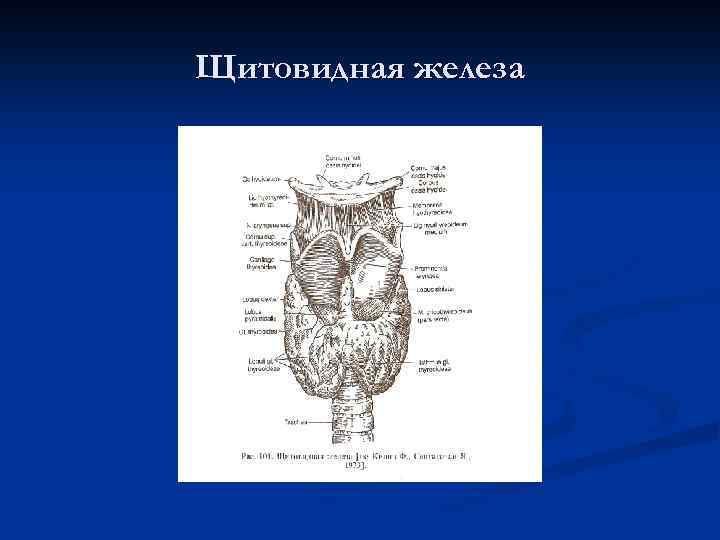 Щитовидная железа
Щитовидная железа
 Роль тиреоидных гормонов Калорический эффект - углеводный обмен (повышает уровень глюкозы в крови, контринсулярный) - жировой обмен (липолиз) - белковый обмен (синтез, сборка молекул белка) 2. Анаболический эффект - линейный рост - дифференцировочный эффект (эмбриогенез; созревание костной, легочной, кроветворной, репродуктивной системы) - созревание ЦНС 3. Прессорный катехоламиновый эффект - активация функции ЦНС - активация функции других органов и систем (ССС, почек и др. )
Роль тиреоидных гормонов Калорический эффект - углеводный обмен (повышает уровень глюкозы в крови, контринсулярный) - жировой обмен (липолиз) - белковый обмен (синтез, сборка молекул белка) 2. Анаболический эффект - линейный рост - дифференцировочный эффект (эмбриогенез; созревание костной, легочной, кроветворной, репродуктивной системы) - созревание ЦНС 3. Прессорный катехоламиновый эффект - активация функции ЦНС - активация функции других органов и систем (ССС, почек и др. )
 ВГ – одно из наиболее часто встречаю-щихся заболеваний щитовидной железы у детей. Встречаемость ВГ – 1 случай на 4000 – 7000 новорожденных. Это гетерогенная по этиологии группа заболеваний, обусловленных морфофункциональной незрелостью гипоталамо-гипофизарной системы, щитовидной железы или их анатомическим повреждением во внутриутробном периоде.
ВГ – одно из наиболее часто встречаю-щихся заболеваний щитовидной железы у детей. Встречаемость ВГ – 1 случай на 4000 – 7000 новорожденных. Это гетерогенная по этиологии группа заболеваний, обусловленных морфофункциональной незрелостью гипоталамо-гипофизарной системы, щитовидной железы или их анатомическим повреждением во внутриутробном периоде.
 В подавляющем большинстве случаев (8590%) имеет место первичный врожденный гипотиреоз основе которого лежит , в дисгенезия щитовидной железы. Гораздо реже встречается вторичный врожденный гипотиреоз, проявляющийся изолированным дефицитом синтеза ТТГ, или пангипопитуитаризмом. Возможна также резистентность тканейк тиреоидным гормонам.
В подавляющем большинстве случаев (8590%) имеет место первичный врожденный гипотиреоз основе которого лежит , в дисгенезия щитовидной железы. Гораздо реже встречается вторичный врожденный гипотиреоз, проявляющийся изолированным дефицитом синтеза ТТГ, или пангипопитуитаризмом. Возможна также резистентность тканейк тиреоидным гормонам.
 Особой формой гипотиреоза является транзиторный гипотиреоз новорож-денных. Эта форма заболевания чаще всего имеет место в регионах, эндемичных по недостатку йода. К развитию транзиторного гипотиреоза у новорожденных может привести использование матерью во время беременности тиреостатических ( и других препаратов), приводящих к нарушению синтеза ТГ щитовидной железой плода.
Особой формой гипотиреоза является транзиторный гипотиреоз новорож-денных. Эта форма заболевания чаще всего имеет место в регионах, эндемичных по недостатку йода. К развитию транзиторного гипотиреоза у новорожденных может привести использование матерью во время беременности тиреостатических ( и других препаратов), приводящих к нарушению синтеза ТГ щитовидной железой плода.
 В основе любой формы врожденного гипотиреоза лежит полная или частичная недостаточность тиреоидных гормонов. Гипотироксинемия приводит к развитию дисметаболизма, снижению скорости протекания окислительных процессов, активности ферментативных систем, повышению транс-мембранной клеточной проницаемости, накоплению в тканях недоокисленных продуктов обмена. Дефицит тиреоидных гормонов грубо нарушает процессы роста, дифференцировки всех тканей и систем организма.
В основе любой формы врожденного гипотиреоза лежит полная или частичная недостаточность тиреоидных гормонов. Гипотироксинемия приводит к развитию дисметаболизма, снижению скорости протекания окислительных процессов, активности ферментативных систем, повышению транс-мембранной клеточной проницаемости, накоплению в тканях недоокисленных продуктов обмена. Дефицит тиреоидных гормонов грубо нарушает процессы роста, дифференцировки всех тканей и систем организма.
 Больше других от недостатка ТГ у ребенка страдает ЦНС. Низкий уровень ТГ, особенно в первые месяцы жизни, приводит к задержке процессов миелинизации нервных волокон, снижает накопление липидов, гликопротеидов в нервной ткани, что в конечном итоге вызывает морфофункциональные нарушения в мембранах нейронов, проводящих путях мозга. Следствием этих патологических процессов является развитие умственной отсталости, задержка психофизического развития ребенка.
Больше других от недостатка ТГ у ребенка страдает ЦНС. Низкий уровень ТГ, особенно в первые месяцы жизни, приводит к задержке процессов миелинизации нервных волокон, снижает накопление липидов, гликопротеидов в нервной ткани, что в конечном итоге вызывает морфофункциональные нарушения в мембранах нейронов, проводящих путях мозга. Следствием этих патологических процессов является развитие умственной отсталости, задержка психофизического развития ребенка.
 n Гипоталамо-тиреоидная система плода развивается независимо от материнско- го влияния. К 10 -12 неделям внутриутробного развития ЩЖ плода способна накапливать йод и синтезировать йодтиронины.
n Гипоталамо-тиреоидная система плода развивается независимо от материнско- го влияния. К 10 -12 неделям внутриутробного развития ЩЖ плода способна накапливать йод и синтезировать йодтиронины.
 Роль тиреоидных гормонов 1. Калорический эффект - углеводный обмен (повышает уровень глюкозы в крови, контринсулярный) - жировой обмен (липолиз) - белковый обмен (синтез, сборка молекул белка) 2. Анаболический эффект - линейный рост - дифференцировочный эффект (эмбриогенез; созревание костной, легочной, кроветворной, репродуктивной системы) - созревание ЦНС 3. Прессорный катехоламиновый эффект - активация функции ЦНС - активация функции других органов и систем (ССС, почек и др. )
Роль тиреоидных гормонов 1. Калорический эффект - углеводный обмен (повышает уровень глюкозы в крови, контринсулярный) - жировой обмен (липолиз) - белковый обмен (синтез, сборка молекул белка) 2. Анаболический эффект - линейный рост - дифференцировочный эффект (эмбриогенез; созревание костной, легочной, кроветворной, репродуктивной системы) - созревание ЦНС 3. Прессорный катехоламиновый эффект - активация функции ЦНС - активация функции других органов и систем (ССС, почек и др. )
 ДИАГНОСТИКА ВРОЖДЕННОГО ГИПОТИРЕОЗА Наиболее типичными признаками заболевания в ранний постнатальный период являются: n Переношенная беременность (более 40 недель); n Большая масса тела при рождении (более 3500 г); n Отечное лицо, губы, веки, полуоткрытый рот с широким, распластанным языком;
ДИАГНОСТИКА ВРОЖДЕННОГО ГИПОТИРЕОЗА Наиболее типичными признаками заболевания в ранний постнатальный период являются: n Переношенная беременность (более 40 недель); n Большая масса тела при рождении (более 3500 г); n Отечное лицо, губы, веки, полуоткрытый рот с широким, распластанным языком;
 n n n Локализованные отеки в виде плотных «подушечек» в надключичных ямках, тыльных поверхностях кистей, стоп; Признаки незрелости при доношенной по сроку беременности; Низкий, грубый голос при плаче, крике; Позднее отхождение мекония; Позднее отхождение пупочного канатика, плохая эпителизация пупочной ранки; Затянувшаяся желтуха.
n n n Локализованные отеки в виде плотных «подушечек» в надключичных ямках, тыльных поверхностях кистей, стоп; Признаки незрелости при доношенной по сроку беременности; Низкий, грубый голос при плаче, крике; Позднее отхождение мекония; Позднее отхождение пупочного канатика, плохая эпителизация пупочной ранки; Затянувшаяся желтуха.
 В дальнейшем (на 3 -4 месяце жизни), если не начато лечение, появляются другие клинические симптомы заболевания: n Сниженный аппетит, затруднения при глотании; n Плохая прибавка в массе тела; n Метеоризм, запоры; n Сухость бледность, шелушение кожного покрова; n Гипотермия (холодные кисти, стопы); n Ломкие, сухие, тусклые волосы; n Мышечная гипотония. В более поздние сроки, после 5 -6 месяцев жизни, на первый план выступает нарастающая задержка психомоторного, физического развития ребенка.
В дальнейшем (на 3 -4 месяце жизни), если не начато лечение, появляются другие клинические симптомы заболевания: n Сниженный аппетит, затруднения при глотании; n Плохая прибавка в массе тела; n Метеоризм, запоры; n Сухость бледность, шелушение кожного покрова; n Гипотермия (холодные кисти, стопы); n Ломкие, сухие, тусклые волосы; n Мышечная гипотония. В более поздние сроки, после 5 -6 месяцев жизни, на первый план выступает нарастающая задержка психомоторного, физического развития ребенка.
 Ребенок 4 месяцев с врожденным гипотиреозом
Ребенок 4 месяцев с врожденным гипотиреозом
 Врожденный гипотиреоз у девочки 3 лет
Врожденный гипотиреоз у девочки 3 лет
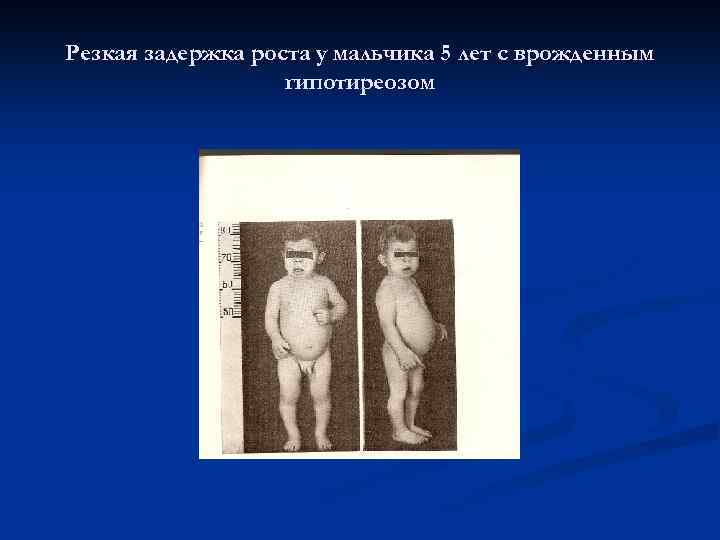 Резкая задержка роста у мальчика 5 лет с врожденным гипотиреозом
Резкая задержка роста у мальчика 5 лет с врожденным гипотиреозом
 Пропорции тела у детей с гипотиреозом без лечения приближаются к хондродистрофическим, отстает развитие лицевого скелета (широкая запавшая переносица, гипертелоризм, позднее закрытие родничков). Запаздывает прорезывание, а позднее и смена зубов. Обращает на себя внимание кардиомегалия, глухость сердечных тонов, снижение АД, уменьшение пульсового давления, брадикардия. У детей с врожденным гипотиреозом низкий, грубый голос, часто встречается цианоз носогубного треугольника, стридорозное дыхание.
Пропорции тела у детей с гипотиреозом без лечения приближаются к хондродистрофическим, отстает развитие лицевого скелета (широкая запавшая переносица, гипертелоризм, позднее закрытие родничков). Запаздывает прорезывание, а позднее и смена зубов. Обращает на себя внимание кардиомегалия, глухость сердечных тонов, снижение АД, уменьшение пульсового давления, брадикардия. У детей с врожденным гипотиреозом низкий, грубый голос, часто встречается цианоз носогубного треугольника, стридорозное дыхание.
 Диагностика В настоящее время с целью ранней диагностики заболевания используется рутинный и эффективный метод обследования новорож-денных – неонатальный скрининг врожденный гипотиреоз. на Оптимальным является одновременное определение в крови ТТГ и Т 4, но наиболее чувствительным считается скрининг на ТТГ, он и применяется чаще всего. Таким образом, уже в первые дни жизни ребенка имеются совершенно четкие лабораторные критерии заболевания – высокий уровень тиреотропного гормона (ТТГ) в крови.
Диагностика В настоящее время с целью ранней диагностики заболевания используется рутинный и эффективный метод обследования новорож-денных – неонатальный скрининг врожденный гипотиреоз. на Оптимальным является одновременное определение в крови ТТГ и Т 4, но наиболее чувствительным считается скрининг на ТТГ, он и применяется чаще всего. Таким образом, уже в первые дни жизни ребенка имеются совершенно четкие лабораторные критерии заболевания – высокий уровень тиреотропного гормона (ТТГ) в крови.
 n n n Уровень ТТГ до 20 мк. Ед/мл – это вариант нормы. Уровень ТТГ выше 20 мк. ЕД/мл – требуется повторная проверка, Уровень ТТГ выше 50 мк. Ед/мл позволяет заподозрить гипотиреоз, Уровень ТТГ выше 100 мк. Ед/мл с высокой степенью вероятности указывает на наличие заболеваний. Контрольные заборы крови проводятся через 2 недели и 1, 5 месяца после начала заместительной терапии, а в последующем – каждые три месяца. В возрасте 1 года проводится уточнение диагноза.
n n n Уровень ТТГ до 20 мк. Ед/мл – это вариант нормы. Уровень ТТГ выше 20 мк. ЕД/мл – требуется повторная проверка, Уровень ТТГ выше 50 мк. Ед/мл позволяет заподозрить гипотиреоз, Уровень ТТГ выше 100 мк. Ед/мл с высокой степенью вероятности указывает на наличие заболеваний. Контрольные заборы крови проводятся через 2 недели и 1, 5 месяца после начала заместительной терапии, а в последующем – каждые три месяца. В возрасте 1 года проводится уточнение диагноза.
 В качестве дополнительных методов обследования (у детей более старшего возраста) могут быть использованы: n Рентгенологическое исследование конечностей (отмечается задержка появления ядер окостенения, их асимметрия, нарушение последовательности появления, эпифизарный дисгенез – патогномоничный признак); n Общий анализ крови (анемия, иногда ускорение СОЭ); n Биохимический анализ крови (гиперхолестеринемия); n ЭКГ (снижение вольтажа, замедление проводимости, удлинение систолы, синусовая брадикардия).
В качестве дополнительных методов обследования (у детей более старшего возраста) могут быть использованы: n Рентгенологическое исследование конечностей (отмечается задержка появления ядер окостенения, их асимметрия, нарушение последовательности появления, эпифизарный дисгенез – патогномоничный признак); n Общий анализ крови (анемия, иногда ускорение СОЭ); n Биохимический анализ крови (гиперхолестеринемия); n ЭКГ (снижение вольтажа, замедление проводимости, удлинение систолы, синусовая брадикардия).
 Транзиторный гипотиреоз n n Это состояние временной (преходящей) гипотироксинемии, сопровождающееся повышением уровня ТТГ в крови. ТГ в большинстве случаев связан с функциональной незрелостью гипоталамо-гипофизарной системы у ряда новорожденных в постнатальном периоде. Транзиторный гипотиреоз сопровождается менее высоким уровнем ТТГ (20 -50 мк. Ед/мл), чем врожденный (уровень ТТГ в большинстве случаев больше 50 мк. Ед/мл.
Транзиторный гипотиреоз n n Это состояние временной (преходящей) гипотироксинемии, сопровождающееся повышением уровня ТТГ в крови. ТГ в большинстве случаев связан с функциональной незрелостью гипоталамо-гипофизарной системы у ряда новорожденных в постнатальном периоде. Транзиторный гипотиреоз сопровождается менее высоким уровнем ТТГ (20 -50 мк. Ед/мл), чем врожденный (уровень ТТГ в большинстве случаев больше 50 мк. Ед/мл.
 Группы риска новорожденных по развитию транзиторного гипотиреоза n n n Недоношенные дети Новорожденные с низкой массой тела при рождении, внутриутробной гипотрофией Новорожденные с внутриутробными вирусными, бактериальными инфекциями Новорожденные от матерей, получавших во время беременности тиреостатические препараты Новорожденные от матерей с эндемическим зобом, не получавших во время беременности йодную профилактику Новорожденные от матерей с заболеваниями щитовидной железы (аутоиммунный тиреоидит, гипотиреоз)
Группы риска новорожденных по развитию транзиторного гипотиреоза n n n Недоношенные дети Новорожденные с низкой массой тела при рождении, внутриутробной гипотрофией Новорожденные с внутриутробными вирусными, бактериальными инфекциями Новорожденные от матерей, получавших во время беременности тиреостатические препараты Новорожденные от матерей с эндемическим зобом, не получавших во время беременности йодную профилактику Новорожденные от матерей с заболеваниями щитовидной железы (аутоиммунный тиреоидит, гипотиреоз)
 Дифференциальная диагностика врожденного и транзиторного гипотиреоза
Дифференциальная диагностика врожденного и транзиторного гипотиреоза
 Лечение врожденного гипотиреоза n n Заместительная терапия препаратами тиреоидных гормонов должна начаться не позднее первого жизни месяца. Наиболее часто назначаемым препаратом является L-тироксин. Начальная доза препарата составляет 12, 5 -25 -50 мкг/сутки или 8 -10 -12 мкг/кг/сутки. Всю суточную дозу дают утром за 30 минут до завтрака. В комплекс лечебных мероприятий включаются также антианемическая, антирахитическая, витаминотерапия, ЛФК, массаж, фармакологические препараты для коррекции умственной отсталости. Чем раньше начата заместительная терапия, тем благоприятнее прогноз.
Лечение врожденного гипотиреоза n n Заместительная терапия препаратами тиреоидных гормонов должна начаться не позднее первого жизни месяца. Наиболее часто назначаемым препаратом является L-тироксин. Начальная доза препарата составляет 12, 5 -25 -50 мкг/сутки или 8 -10 -12 мкг/кг/сутки. Всю суточную дозу дают утром за 30 минут до завтрака. В комплекс лечебных мероприятий включаются также антианемическая, антирахитическая, витаминотерапия, ЛФК, массаж, фармакологические препараты для коррекции умственной отсталости. Чем раньше начата заместительная терапия, тем благоприятнее прогноз.
 Критерии адекватности лечения врожденного гипотиреоза на первом году жизни n n n Уровень Т 4 нормализуется через 1 -2 недели после начала лечения; Уровень ТТГ нормализуется через 3 -4 недели после начала лечения; Нормальная прибавка роста и массы тела; Отсутствие запоров; Нормальное психическое развитие.
Критерии адекватности лечения врожденного гипотиреоза на первом году жизни n n n Уровень Т 4 нормализуется через 1 -2 недели после начала лечения; Уровень ТТГ нормализуется через 3 -4 недели после начала лечения; Нормальная прибавка роста и массы тела; Отсутствие запоров; Нормальное психическое развитие.
 Критерии адекватности лечения после года n n n n Нормальный уровень ТТГ; Нормальный уровень ; Нормальная динамика роста; Показатели дифференцировки скелета; Отсутствие запоров; Частота пульса; Нормальное психическое развитие.
Критерии адекватности лечения после года n n n n Нормальный уровень ТТГ; Нормальный уровень ; Нормальная динамика роста; Показатели дифференцировки скелета; Отсутствие запоров; Частота пульса; Нормальное психическое развитие.
 Иоддефицитные состояния
Иоддефицитные состояния
 В настоящее время известен целый ряд заболеваний, обусловленных влиянием йодной недостаточности в различные периоды жизни: n В любом возрасте клинический или - зоб, n У плода и новорожденного - высокая субклинический гипотиреоз перинатальная смертность, врожденные пороки развития, врожденный гипотиреоз, кретинизм.
В настоящее время известен целый ряд заболеваний, обусловленных влиянием йодной недостаточности в различные периоды жизни: n В любом возрасте клинический или - зоб, n У плода и новорожденного - высокая субклинический гипотиреоз перинатальная смертность, врожденные пороки развития, врожденный гипотиреоз, кретинизм.
 n У детей и подростков - задержка умственного и физического развития и снижение работоспособности, плохая успеваемость в школе; высокая заболе-ваемость, склонность к хроническим заболеваниям; нарушение полового развития.
n У детей и подростков - задержка умственного и физического развития и снижение работоспособности, плохая успеваемость в школе; высокая заболе-ваемость, склонность к хроническим заболеваниям; нарушение полового развития.
 n У взрослых и пожилых людей - снижение физической и интеллектуальной работоспособности; акселерация атеросклероза. n У женщин детородного возраста - бесплодие и невынашивание беременности, тяжелое течение беременности, анемия
n У взрослых и пожилых людей - снижение физической и интеллектуальной работоспособности; акселерация атеросклероза. n У женщин детородного возраста - бесплодие и невынашивание беременности, тяжелое течение беременности, анемия
 Нормы ежедневного потребления йода (ВОЗ, 1996 г. ) 50 мкг - для детей грудного возраста n 90 мкг - для детей от 2 до 6 лет n 120 мкг - для детей от 7 до 12 лет n 150 мкг - для подростков от 12 лет и старше и взрослых n 200 мкг - для беременных и кормящих женщин n
Нормы ежедневного потребления йода (ВОЗ, 1996 г. ) 50 мкг - для детей грудного возраста n 90 мкг - для детей от 2 до 6 лет n 120 мкг - для детей от 7 до 12 лет n 150 мкг - для подростков от 12 лет и старше и взрослых n 200 мкг - для беременных и кормящих женщин n
 Пищевые источники йода морские водоросли n устрицы n рыбий жир n мясо некоторых морских рыб (лосось, камбала, треска, сельдь). n
Пищевые источники йода морские водоросли n устрицы n рыбий жир n мясо некоторых морских рыб (лосось, камбала, треска, сельдь). n
 Методы профилактики дефицита йода n Массовая йодная профилактика – профилактика в масштабе популяции путем внесения йода в наиболее употребляемые продукты питания (соль, хлеб);
Методы профилактики дефицита йода n Массовая йодная профилактика – профилактика в масштабе популяции путем внесения йода в наиболее употребляемые продукты питания (соль, хлеб);
 n Групповая йодная профилактика – профилактика в масштабе определен-ных групп повышенного риска (дети, подростки, беременные и кормящие женщины). Осуществляется путем регулярного длительного приема препаратов, содержащих физиологические дозы йода;
n Групповая йодная профилактика – профилактика в масштабе определен-ных групп повышенного риска (дети, подростки, беременные и кормящие женщины). Осуществляется путем регулярного длительного приема препаратов, содержащих физиологические дозы йода;
 n Индивидуальная йодная профилактика – профилактика у отдельных лиц путем длительного приема препаратов, содержащих физиологические дозы йода.
n Индивидуальная йодная профилактика – профилактика у отдельных лиц путем длительного приема препаратов, содержащих физиологические дозы йода.
 Профилактика эндемического зоба n n n Каждый житель йоддефицитного региона должен получать ежедневно дополнительное количество йода: Дети препубертатного возраста - 100 мкг Подростки - 200 мкг Взрослые - 150 мкг Беременные и кормящие - 200 мкг
Профилактика эндемического зоба n n n Каждый житель йоддефицитного региона должен получать ежедневно дополнительное количество йода: Дети препубертатного возраста - 100 мкг Подростки - 200 мкг Взрослые - 150 мкг Беременные и кормящие - 200 мкг
 Препараты для профилактики и лечения йоддефицитных состояний Калия иодид n Иодомарин n
Препараты для профилактики и лечения йоддефицитных состояний Калия иодид n Иодомарин n


