Врожденные пороки сердца ВПС — Этиология Мутации единичных









































19804-vps.ppt
- Количество слайдов: 81
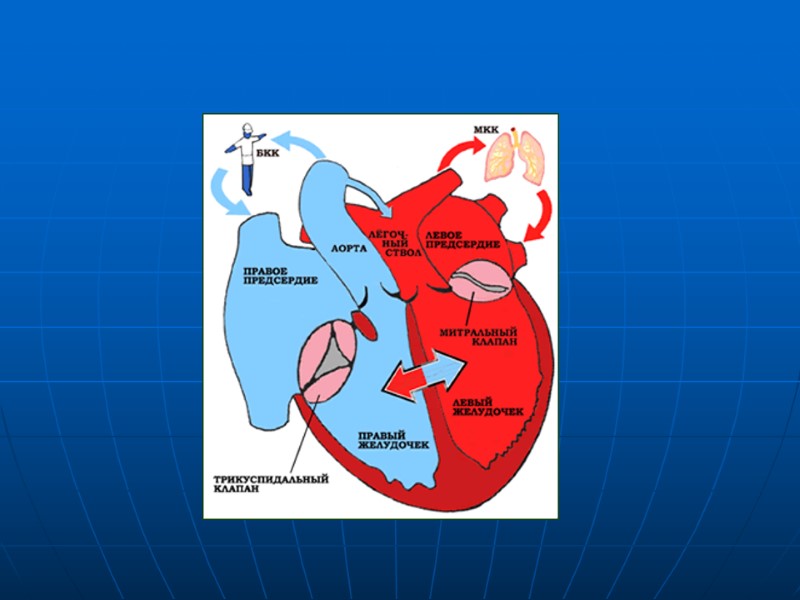
 Врожденные пороки сердца
Врожденные пороки сердца
 ВПС - Этиология Мутации единичных генов 14-17% Геномные и хромосомные мутации 9-10% Комплексное воздействие тератогенных факторов внешней среды 40-60% - Эндокринные заболевания (сахарный диабет) Физические факторы (ионизирующее облучение) Химические (воздействие эфиров) Медикаментозное влияние (талидомид, диазепам Этиловый спирт Вирусы Токсоплазмоз Гипервитаминоз А Дефицит цинка
ВПС - Этиология Мутации единичных генов 14-17% Геномные и хромосомные мутации 9-10% Комплексное воздействие тератогенных факторов внешней среды 40-60% - Эндокринные заболевания (сахарный диабет) Физические факторы (ионизирующее облучение) Химические (воздействие эфиров) Медикаментозное влияние (талидомид, диазепам Этиловый спирт Вирусы Токсоплазмоз Гипервитаминоз А Дефицит цинка
 ВПС Частота Наиболее распространенные ВПС – пороки «большой шестерки»: ДМПП, ДМЖП, ОАП, ТФ, КоАо, СЛА составляют 66%. Редкие ВПС – аномалия Эбштейна, Атрезия трикуспидального клапана и др. Частота в популяции 2,4-14, 5 на 1000 новорожденных
ВПС Частота Наиболее распространенные ВПС – пороки «большой шестерки»: ДМПП, ДМЖП, ОАП, ТФ, КоАо, СЛА составляют 66%. Редкие ВПС – аномалия Эбштейна, Атрезия трикуспидального клапана и др. Частота в популяции 2,4-14, 5 на 1000 новорожденных
 ВПС Частота Название порока Дефект межжелудочковой перегородки Дефект межпредсердной перегородки (вторичный) Стеноз клапана легочной артерии Миокардиопатия Открытый артериальный проток Тетрада Фалло Транспозиция магистральных сосудов Стеноз аортального клапана Атрио-вентрикулярный канал Порок митрального клапана Коарктация аорты Синдром гипоплазии левого желудочка Аномальное положение сердца Частота в процентах 14,1 8,8 6,8 6,4 6,3 6,3 *6,0 *5,9 4,4 4,0 *3,8 *3,3 3,3
ВПС Частота Название порока Дефект межжелудочковой перегородки Дефект межпредсердной перегородки (вторичный) Стеноз клапана легочной артерии Миокардиопатия Открытый артериальный проток Тетрада Фалло Транспозиция магистральных сосудов Стеноз аортального клапана Атрио-вентрикулярный канал Порок митрального клапана Коарктация аорты Синдром гипоплазии левого желудочка Аномальное положение сердца Частота в процентах 14,1 8,8 6,8 6,4 6,3 6,3 *6,0 *5,9 4,4 4,0 *3,8 *3,3 3,3
 Классификация ВПС с неизменным легочным кровотоком (аномалии расположения сердца, аномалии дуги аорты, КоАо, стеноз аорты, атрезия митрального клапана, стеноз митрального клапана, недостаточность клапана легочной артерии, пороки венечный артерий и проводящей системы сердца) ВПС с гиперволемией МКК - Не сопровождающиеся цианозом (ОАП, ДМПП, ДМЖП, с-м Люттенбаше, КоАо, аорто-легочный свищ) - с цианозом (Атрезия трикуспидального клапана с ДМЖП, ОАП с ЛГ) ВПС с гиповолемией МКК) - Не сопровождающиеся цианозом СЛА - с цианозом (ТФ, ТрФ, ПФ, атрезия трикуспидального клапана, аномалия Эбштейна, гиполазия ПЖ) Комбинированные пороки с нарушением взаимоотношений между различными отделами сердца и крупными сосудами ТМС, общий артериальный ствол, единый желудочек и т.д.)
Классификация ВПС с неизменным легочным кровотоком (аномалии расположения сердца, аномалии дуги аорты, КоАо, стеноз аорты, атрезия митрального клапана, стеноз митрального клапана, недостаточность клапана легочной артерии, пороки венечный артерий и проводящей системы сердца) ВПС с гиперволемией МКК - Не сопровождающиеся цианозом (ОАП, ДМПП, ДМЖП, с-м Люттенбаше, КоАо, аорто-легочный свищ) - с цианозом (Атрезия трикуспидального клапана с ДМЖП, ОАП с ЛГ) ВПС с гиповолемией МКК) - Не сопровождающиеся цианозом СЛА - с цианозом (ТФ, ТрФ, ПФ, атрезия трикуспидального клапана, аномалия Эбштейна, гиполазия ПЖ) Комбинированные пороки с нарушением взаимоотношений между различными отделами сердца и крупными сосудами ТМС, общий артериальный ствол, единый желудочек и т.д.)
 Естественное течение Дети, которым операция необходима и возможна (52%) Дети, которым операция не показана из-за незначительных нарушений гемодинамики (31%) Дети с некорректабельными ВПС или неоперабельные по соматическому состоянию (17%)
Естественное течение Дети, которым операция необходима и возможна (52%) Дети, которым операция не показана из-за незначительных нарушений гемодинамики (31%) Дети с некорректабельными ВПС или неоперабельные по соматическому состоянию (17%)
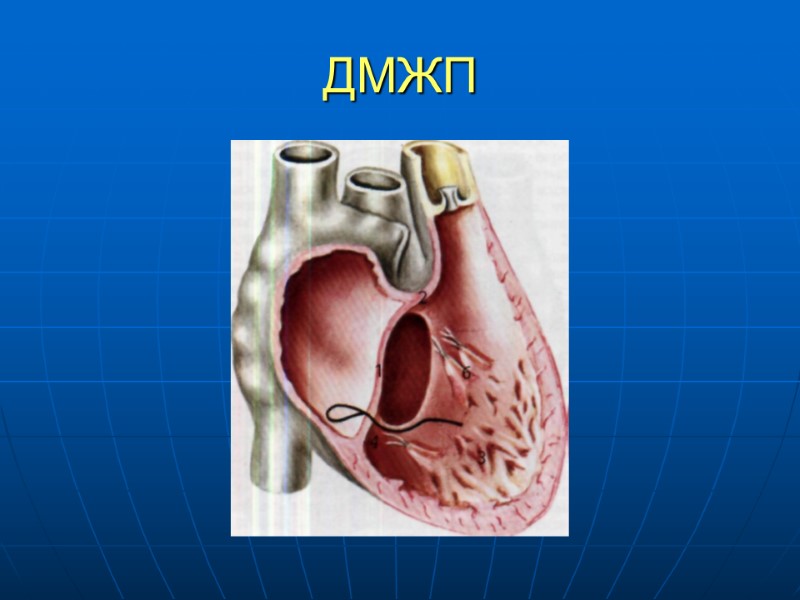
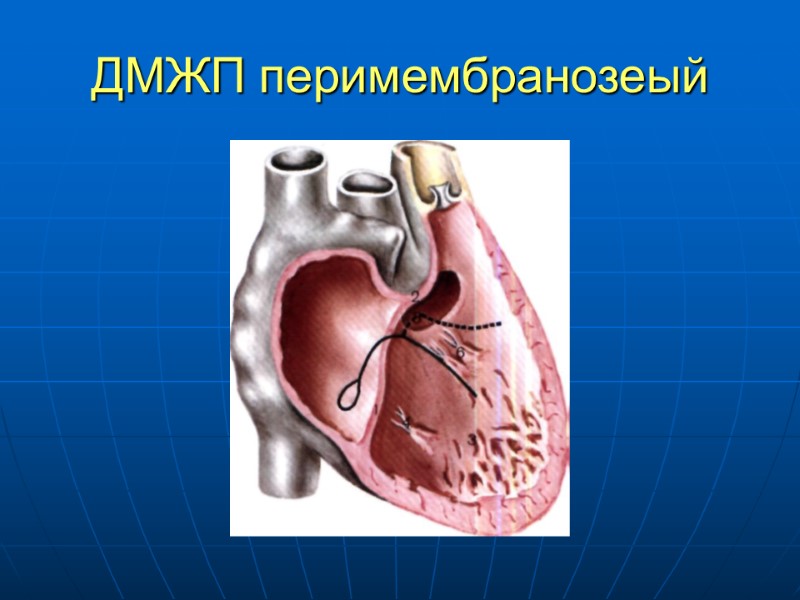
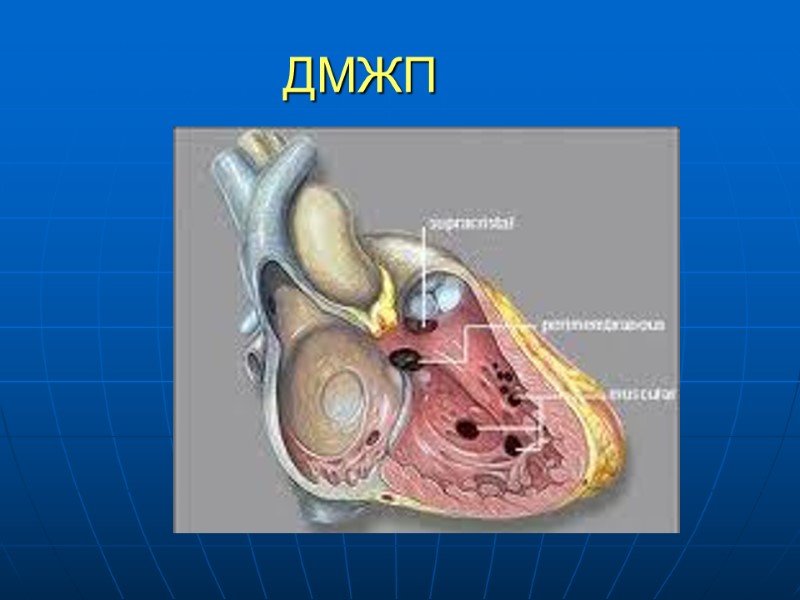
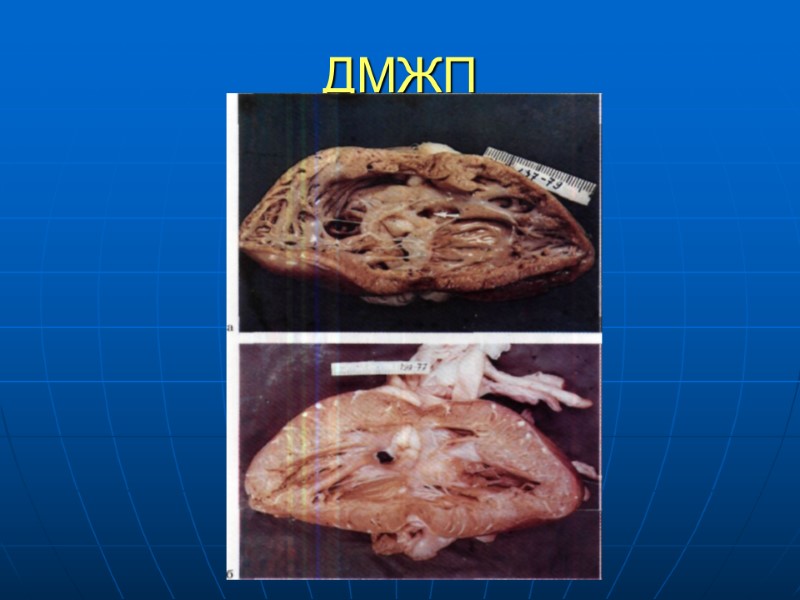
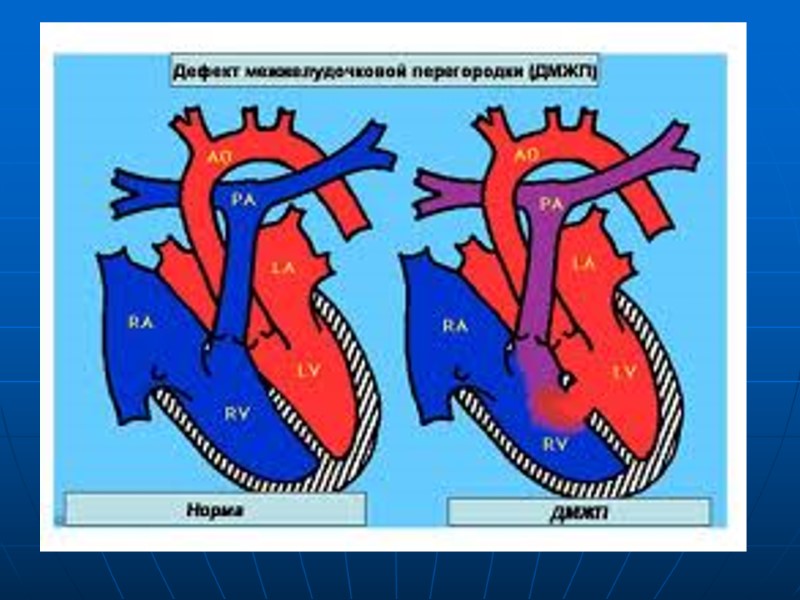
 ДМЖП Сообщение между ЛЖ и ПЖ Легко диагностируется Встречается в 20-41% случаев Может располагаться в любой зоне МЖП (мембранозном, мышечном) Одиночные либо множественные Конфигурация разнообразна Сопоставление с диметром аорты - Большой примерно равен диаметру аорты - Средний – до половины диаметра аорты - Маленький – 1-3 мм
ДМЖП Сообщение между ЛЖ и ПЖ Легко диагностируется Встречается в 20-41% случаев Может располагаться в любой зоне МЖП (мембранозном, мышечном) Одиночные либо множественные Конфигурация разнообразна Сопоставление с диметром аорты - Большой примерно равен диаметру аорты - Средний – до половины диаметра аорты - Маленький – 1-3 мм
 ДМЖП
ДМЖП
 ДМЖП перимембранозеый
ДМЖП перимембранозеый
 ДМЖП
ДМЖП
 ДМЖП
ДМЖП
 ДМЖП, естественное течение Во внутриутробном периоде не оказывает влияния на кровообращение Часть ДМЖП закрывается к моменту рождения Маленькие мышечные ДМЖП – наклонность к спонтанному закрытию (до года) Болезнь Толочинова-Роже Большие ДМЖП – гибель в первые месяцы Риск развития ИЭ
ДМЖП, естественное течение Во внутриутробном периоде не оказывает влияния на кровообращение Часть ДМЖП закрывается к моменту рождения Маленькие мышечные ДМЖП – наклонность к спонтанному закрытию (до года) Болезнь Толочинова-Роже Большие ДМЖП – гибель в первые месяцы Риск развития ИЭ

 ДМЖП больших размеров. Гемодинамика Во внутриутробном периоде не оказывает влияния на гемодинамику У новорожденных сброс может отсутствовать или быть перекрестным После снижения ОЛС нарастает лево-правый сброс. Развивается объемная перегрузка ЛП и ЛЖ, ПЖ. Увеличиваются размеры сердца, возникает сердечная недостаточность, гиперволемическая легочная гипертензия. Застой в МКК, одышка, застойные пневмонии. При длительно существующем пороке (2-3 года) формируется склеротическая ЛГ, возрастает легочное сопротивление. Рпж=РЛЖ, сброс уменьшается, становится перекрестным, затем право-левым. Появляется цианоз. Размеры сердца уменьшаются, дети перестают болеть пневмониями, развивается ГПЖ.
ДМЖП больших размеров. Гемодинамика Во внутриутробном периоде не оказывает влияния на гемодинамику У новорожденных сброс может отсутствовать или быть перекрестным После снижения ОЛС нарастает лево-правый сброс. Развивается объемная перегрузка ЛП и ЛЖ, ПЖ. Увеличиваются размеры сердца, возникает сердечная недостаточность, гиперволемическая легочная гипертензия. Застой в МКК, одышка, застойные пневмонии. При длительно существующем пороке (2-3 года) формируется склеротическая ЛГ, возрастает легочное сопротивление. Рпж=РЛЖ, сброс уменьшается, становится перекрестным, затем право-левым. Появляется цианоз. Размеры сердца уменьшаются, дети перестают болеть пневмониями, развивается ГПЖ.
 Стадии легочной гипертензии 1. Застой крови (гиперволемическая стадия легочной гипертензии) может приводить к отёку легких, частому присоединению инфекции, развитию пневмоний, манифестирующих в ранние сроки жизни, 2. При естественном течении порока со временем в сосудах малого круга кровообращения срабатывает рефлекс Китаева (спазмирование в ответ на перерастяжение), что приводит к развитию переходной стадии лёгочной гипертензии. В этот период ребенок перестает болеть, становится более активным, начинает прибавлять в весе. Стабильное состояние пациента в эту фазу является лучшим периодом для проведения радикальной операции. Давление в легочной артерии (и соответственно в правом желудочке) в эту фазу колеблется в пределах от 30 до 70 мм.рт.ст. Аускультативная картина характеризуется уменьшением интенсивности шума при появлении акцента II тона над лёгочной артерией.
Стадии легочной гипертензии 1. Застой крови (гиперволемическая стадия легочной гипертензии) может приводить к отёку легких, частому присоединению инфекции, развитию пневмоний, манифестирующих в ранние сроки жизни, 2. При естественном течении порока со временем в сосудах малого круга кровообращения срабатывает рефлекс Китаева (спазмирование в ответ на перерастяжение), что приводит к развитию переходной стадии лёгочной гипертензии. В этот период ребенок перестает болеть, становится более активным, начинает прибавлять в весе. Стабильное состояние пациента в эту фазу является лучшим периодом для проведения радикальной операции. Давление в легочной артерии (и соответственно в правом желудочке) в эту фазу колеблется в пределах от 30 до 70 мм.рт.ст. Аускультативная картина характеризуется уменьшением интенсивности шума при появлении акцента II тона над лёгочной артерией.
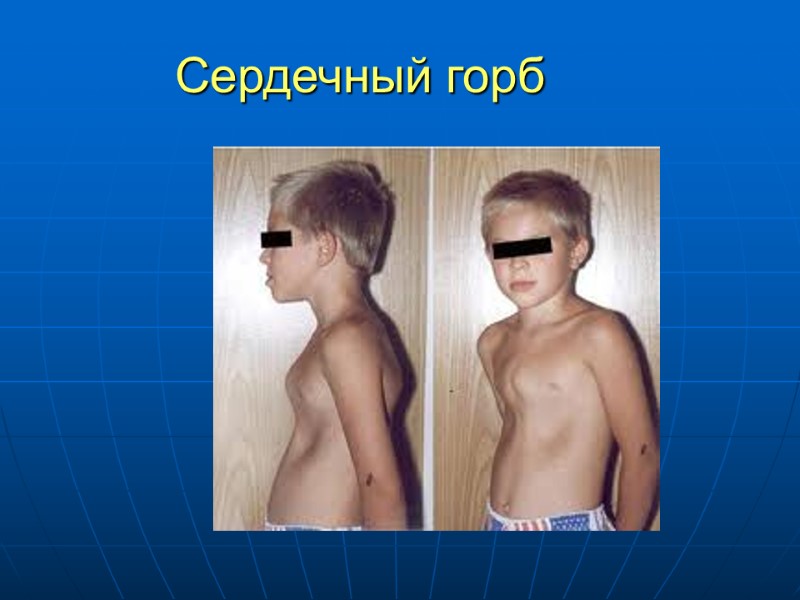
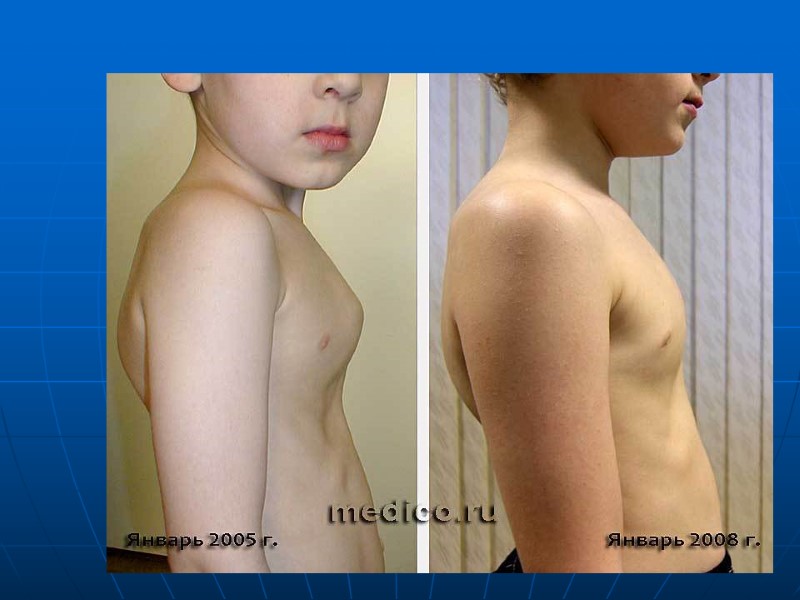
 Высокая легочная гипертензия начинают формироваться процессы склерозирования сосудов легких (высокая легочная гипертензия – синдром Эйзенменгера). Этот патологический процесс не имеет обратного развития и приводит к значительному повышению давления в легочной артерии (иногда до 100-120 мм.рт.ст.). Сброс становится перекрестным право-левым Аускультативно можно выслушать резко выраженный акцент II тона над легочной артерией («металлический» оттенок). Систолический шум становится слабо-интенсивным, а в некоторых случаях может совсем отсутствовать. На этом фоне можно зафиксировать появление нового диастолического шума, обусловленного недостаточностью клапанов лёгочной артерии (шум Грехема-Стилла). Сердечный «горб», расширение границ относительной сердечной тупости, больше вправо. Над легкими выслушиваются участки ослабленного и жесткого дыхания, могут встречаться свистящие хрипы, нарастание цианоза - сначала периферического, а в дальнейшем и диффузного.
Высокая легочная гипертензия начинают формироваться процессы склерозирования сосудов легких (высокая легочная гипертензия – синдром Эйзенменгера). Этот патологический процесс не имеет обратного развития и приводит к значительному повышению давления в легочной артерии (иногда до 100-120 мм.рт.ст.). Сброс становится перекрестным право-левым Аускультативно можно выслушать резко выраженный акцент II тона над легочной артерией («металлический» оттенок). Систолический шум становится слабо-интенсивным, а в некоторых случаях может совсем отсутствовать. На этом фоне можно зафиксировать появление нового диастолического шума, обусловленного недостаточностью клапанов лёгочной артерии (шум Грехема-Стилла). Сердечный «горб», расширение границ относительной сердечной тупости, больше вправо. Над легкими выслушиваются участки ослабленного и жесткого дыхания, могут встречаться свистящие хрипы, нарастание цианоза - сначала периферического, а в дальнейшем и диффузного.
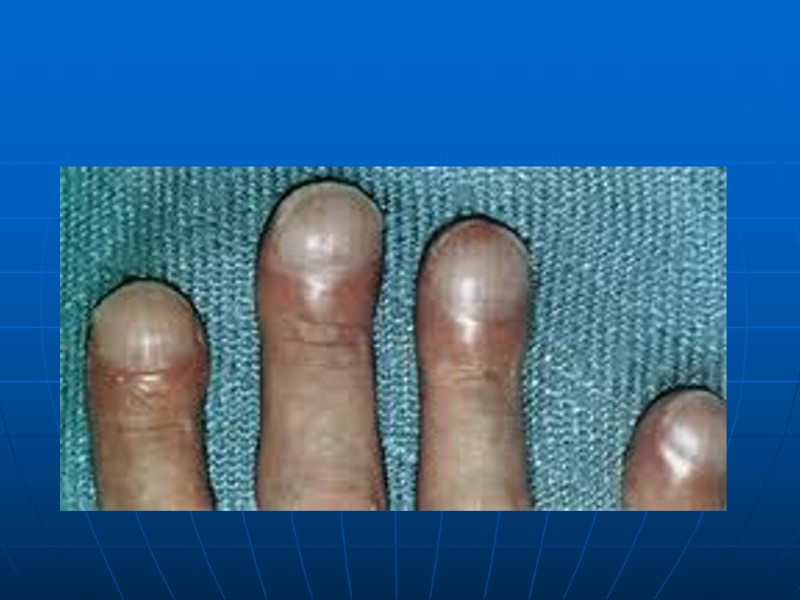
 ДМЖП, клиника Систолический шум над всей областью сердца, с эпицентром у нижнего края грудины, проводится вмежлопаточное пространство, систолическое дрожание на грудине Расщепление, усиление II тона на ЛА Формирование сердечного горба Зависит от размера ДМЖП Маленькие размеры (болезнь Толочинова-Роже) бессимптомно Большие ДМЖП – задержка роста развития, повторные инфекции, сердечная недостаточность По мере прогрессирования ЛГ изменение клиники- СШ и СН уменьшаются, развивается ционоз (1-3 года) снижается физическая активность, формируются пальцы в виде барабанных палочек с часовыми стеклами
ДМЖП, клиника Систолический шум над всей областью сердца, с эпицентром у нижнего края грудины, проводится вмежлопаточное пространство, систолическое дрожание на грудине Расщепление, усиление II тона на ЛА Формирование сердечного горба Зависит от размера ДМЖП Маленькие размеры (болезнь Толочинова-Роже) бессимптомно Большие ДМЖП – задержка роста развития, повторные инфекции, сердечная недостаточность По мере прогрессирования ЛГ изменение клиники- СШ и СН уменьшаются, развивается ционоз (1-3 года) снижается физическая активность, формируются пальцы в виде барабанных палочек с часовыми стеклами
 Сердечный горб
Сердечный горб

 ДМЖП
ДМЖП
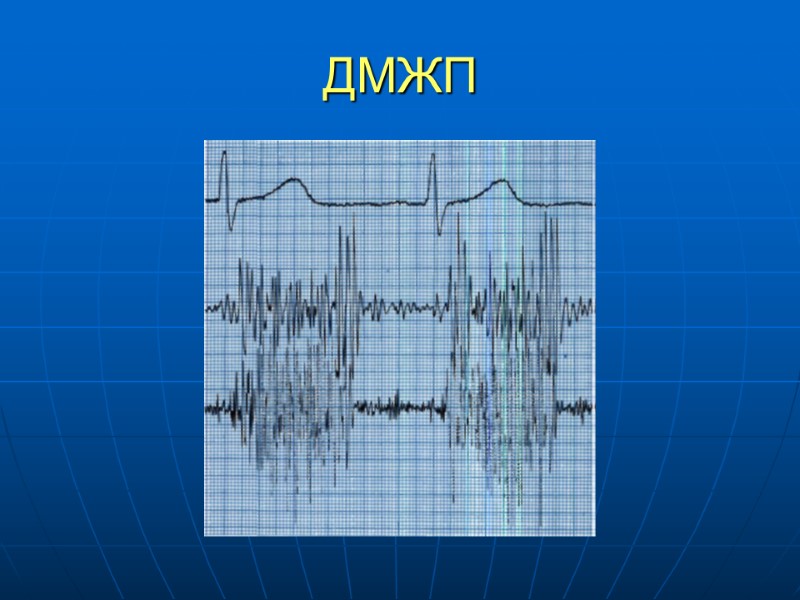
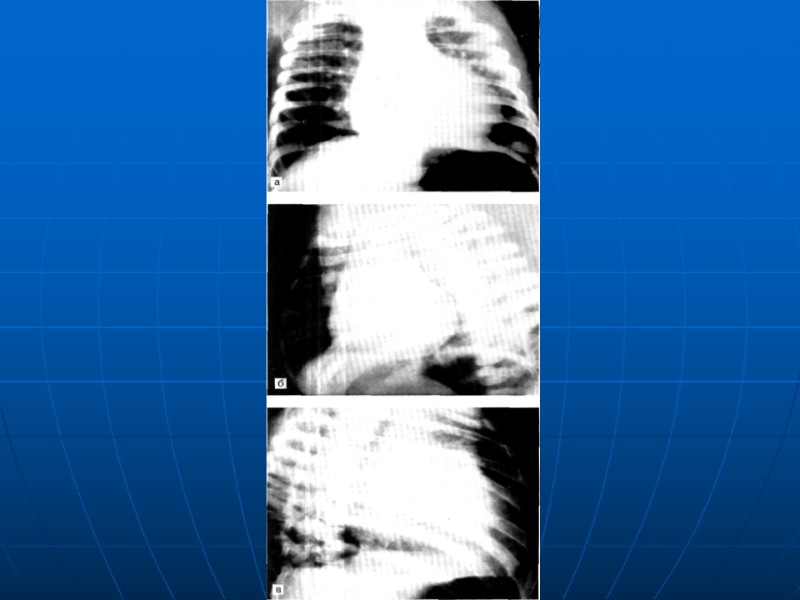
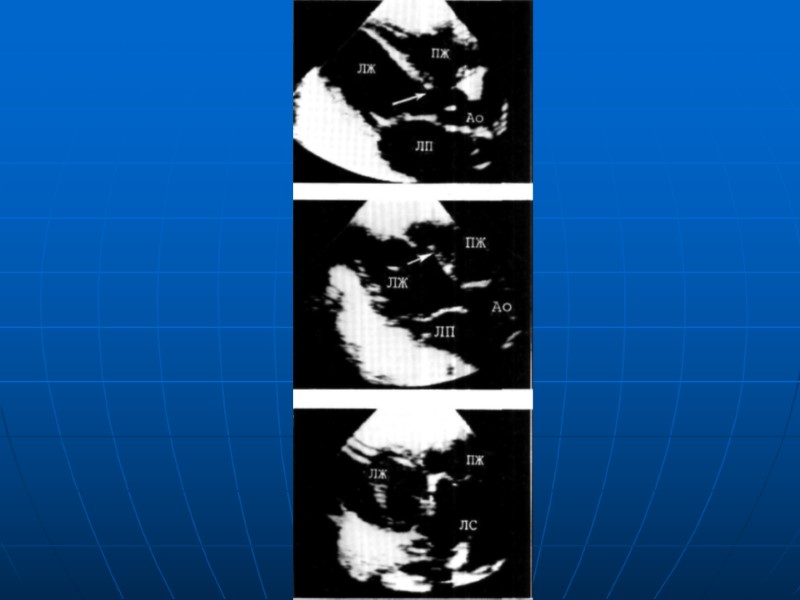
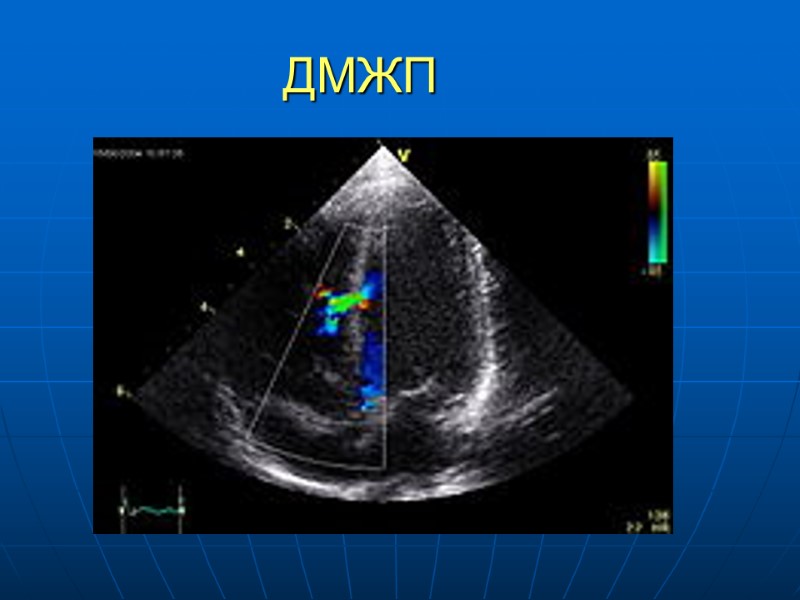
 ДМЖП, диагностика ЭКГ отражает степень перегрузки Пж, ЛЖ Рентгенография – степень кардиомегалии и выраженности легочного рисунка зависит от величины шунта. Увеличение сердечной тени за счет ЛЖ, ЛП. При ЛГ типично выбухание легочного ствола и корней легких, периферический рисунок обеднен, размеры сердца уменьшаются ЭХОКГ визуализация дефекта, сброса при ЦД картировании Катетеризация сердца и АКГ
ДМЖП, диагностика ЭКГ отражает степень перегрузки Пж, ЛЖ Рентгенография – степень кардиомегалии и выраженности легочного рисунка зависит от величины шунта. Увеличение сердечной тени за счет ЛЖ, ЛП. При ЛГ типично выбухание легочного ствола и корней легких, периферический рисунок обеднен, размеры сердца уменьшаются ЭХОКГ визуализация дефекта, сброса при ЦД картировании Катетеризация сердца и АКГ

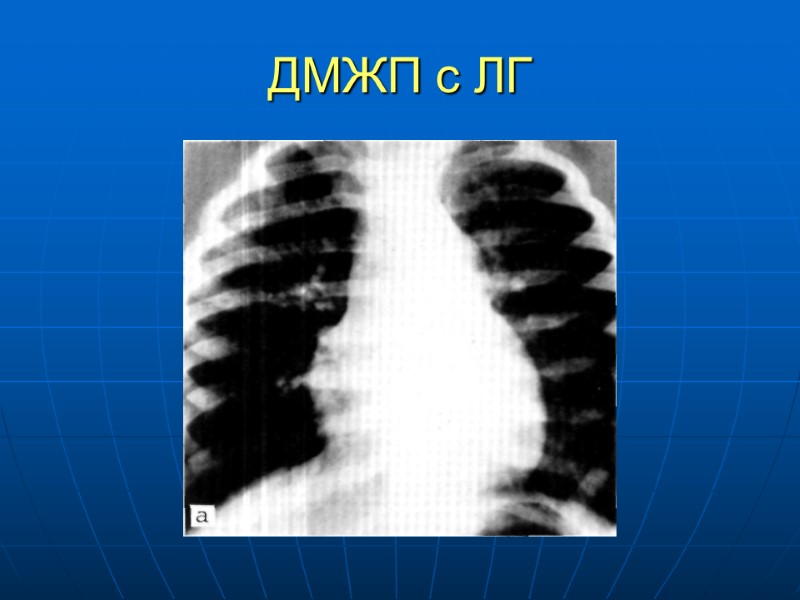
 ДМЖП с ЛГ
ДМЖП с ЛГ

 ДМЖП
ДМЖП
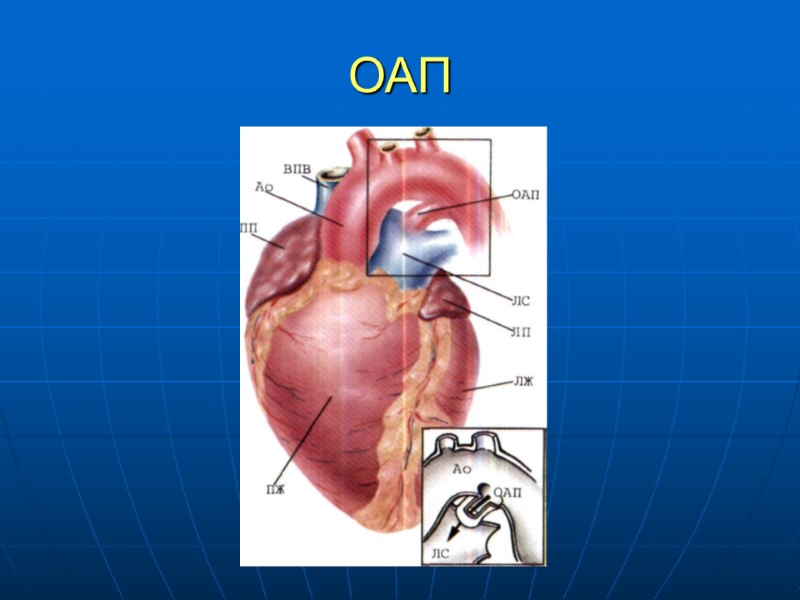
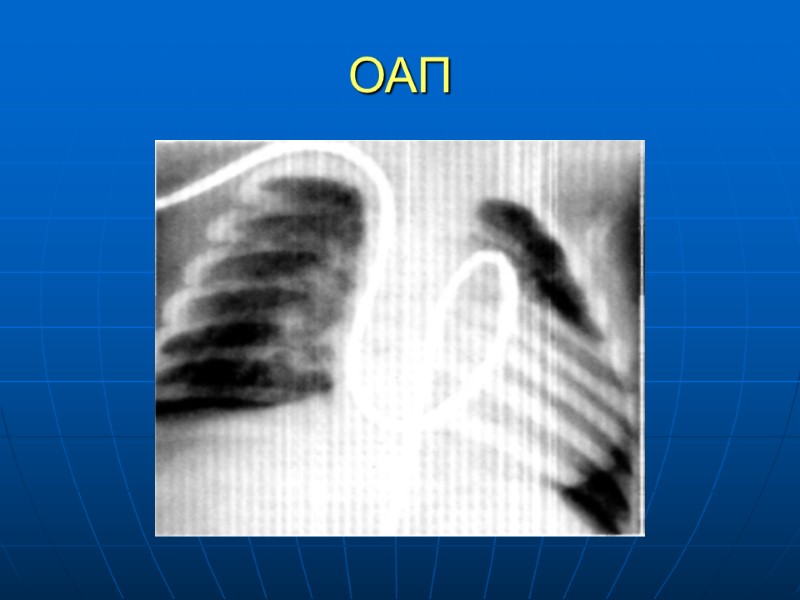
 ОАП
ОАП
 Открытый артериальный проток Сосуд, соединяющий грудную аорту с легочной артерией В норме закрывается в течении 2 недель Частота 0,14-0,3 /1000 новорожденных 7% среди всех ВПС Отходит на 5-10 мм ниже левой подключичной артерии. Факторы риска: хроническая гипоксия, внутриутробная задержка развития, прием индометацина матерью, стрессы
Открытый артериальный проток Сосуд, соединяющий грудную аорту с легочной артерией В норме закрывается в течении 2 недель Частота 0,14-0,3 /1000 новорожденных 7% среди всех ВПС Отходит на 5-10 мм ниже левой подключичной артерии. Факторы риска: хроническая гипоксия, внутриутробная задержка развития, прием индометацина матерью, стрессы
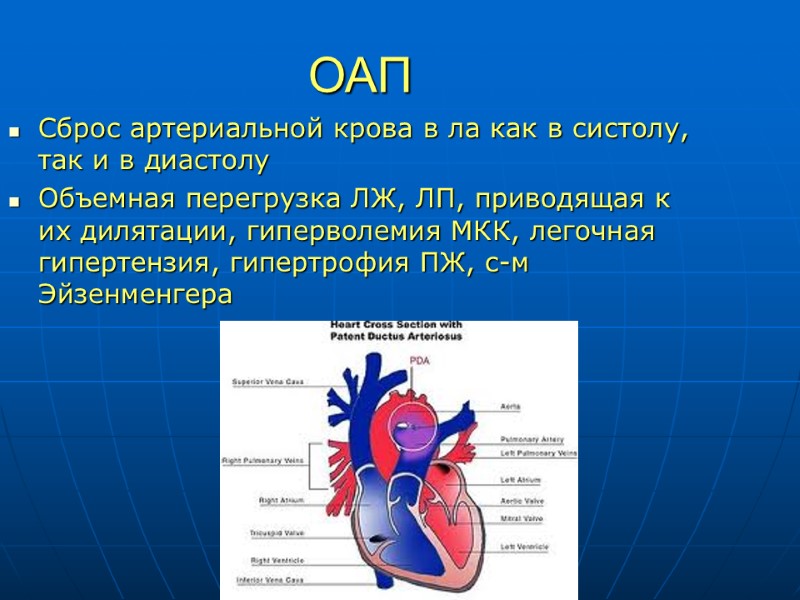
 ОАП Сброс артериальной крова в ла как в систолу, так и в диастолу Объемная перегрузка ЛЖ, ЛП, приводящая к их дилятации, гиперволемия МКК, легочная гипертензия, гипертрофия ПЖ, с-м Эйзенменгера
ОАП Сброс артериальной крова в ла как в систолу, так и в диастолу Объемная перегрузка ЛЖ, ЛП, приводящая к их дилятации, гиперволемия МКК, легочная гипертензия, гипертрофия ПЖ, с-м Эйзенменгера
 ОАП Внутриутробно- нормальная физиологическая коммуникация Лево-правый сброс через проток Право-левый сброс - высокое ОЛС у новорожденного - длительно существующий ОАП с развитием высокой ЛГ Естественное течение при небольших протоках (до 3 мм) течение благоприятное, риск ИЭ. Протоки большого диаметра могут привести к развитию тяжелого состояния в первые месяцы жизни. Осложения: иэ, разрыв аневризмы протока
ОАП Внутриутробно- нормальная физиологическая коммуникация Лево-правый сброс через проток Право-левый сброс - высокое ОЛС у новорожденного - длительно существующий ОАП с развитием высокой ЛГ Естественное течение при небольших протоках (до 3 мм) течение благоприятное, риск ИЭ. Протоки большого диаметра могут привести к развитию тяжелого состояния в первые месяцы жизни. Осложения: иэ, разрыв аневризмы протока
 ОАП, клиника Маленький ОАП – бессимптомно Большой ОАП: частые респираторные инфекии, отставание в физическом развии, сердечная недостаточность. Тахиардия, одышка. Систолическое дрожание у верхнего края грудины Увеличено пульсовое давление II тон на ЛА усилен, расщеплен Типичный машинообразный систоло-диастолический шум под левой ключицей или во втором межреберье слева При развитии высокой ЛГ шум, размеры сердца гиперволемия легких уменьшаются, II тон на ЛА резко акцентирован, снижается физическая активность, появляется цианоз
ОАП, клиника Маленький ОАП – бессимптомно Большой ОАП: частые респираторные инфекии, отставание в физическом развии, сердечная недостаточность. Тахиардия, одышка. Систолическое дрожание у верхнего края грудины Увеличено пульсовое давление II тон на ЛА усилен, расщеплен Типичный машинообразный систоло-диастолический шум под левой ключицей или во втором межреберье слева При развитии высокой ЛГ шум, размеры сердца гиперволемия легких уменьшаются, II тон на ЛА резко акцентирован, снижается физическая активность, появляется цианоз
 ОАП
ОАП
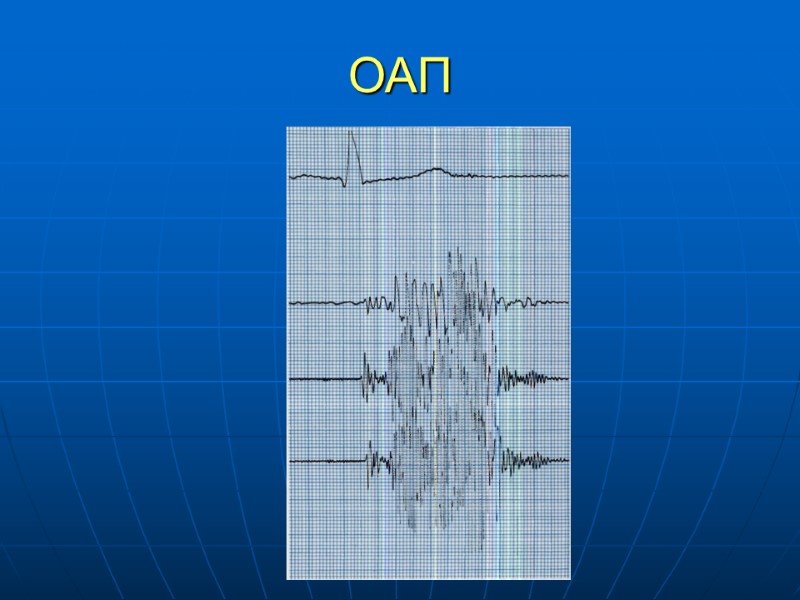
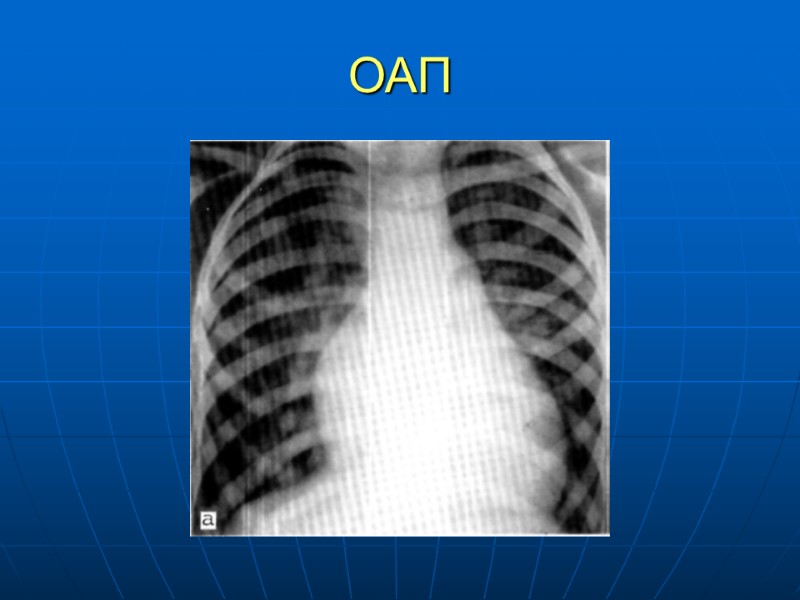
 ОАП ЭКГ – отражает степень увеличения отделов сердца Рентген: при небольших ОАП божет быть нормальным. Увеличен ЛЖ, ЛП, АО, усиление легочного артериального рисунка ЭХОКГ : Визуализация потока из аотры в легосную артерию Катетеризация сердца и АКГ.
ОАП ЭКГ – отражает степень увеличения отделов сердца Рентген: при небольших ОАП божет быть нормальным. Увеличен ЛЖ, ЛП, АО, усиление легочного артериального рисунка ЭХОКГ : Визуализация потока из аотры в легосную артерию Катетеризация сердца и АКГ.
 ОАП
ОАП
 ОАП
ОАП
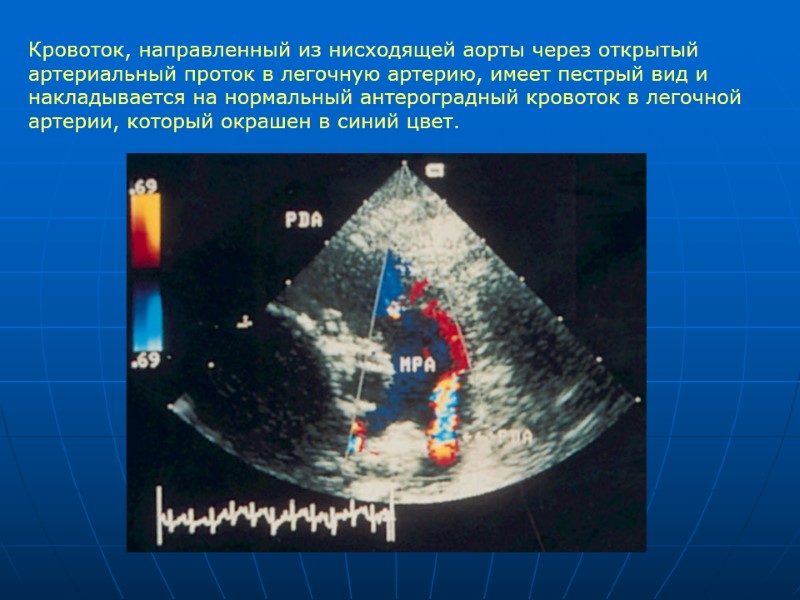
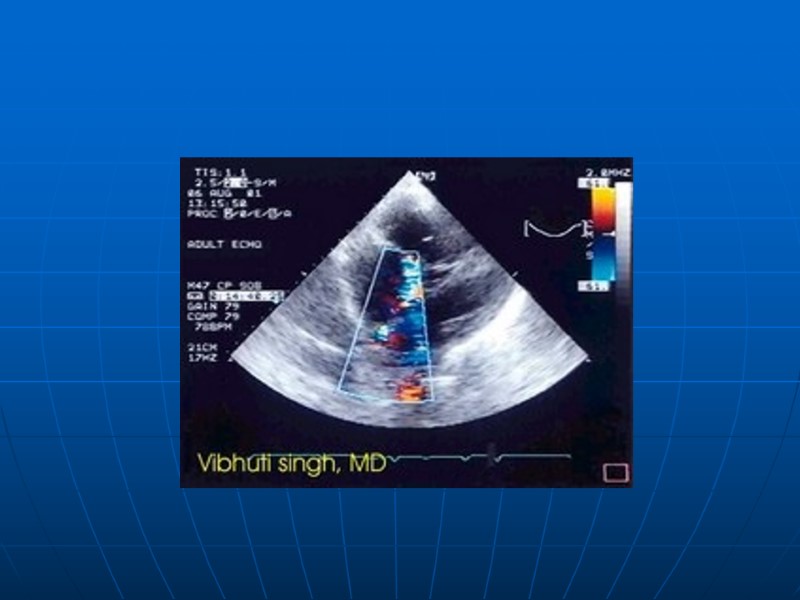
 Кровоток, направленный из нисходящей аорты через открытый артериальный проток в легочную артерию, имеет пестрый вид и накладывается на нормальный антероградный кровоток в легочной артерии, который окрашен в синий цвет.
Кровоток, направленный из нисходящей аорты через открытый артериальный проток в легочную артерию, имеет пестрый вид и накладывается на нормальный антероградный кровоток в легочной артерии, который окрашен в синий цвет.
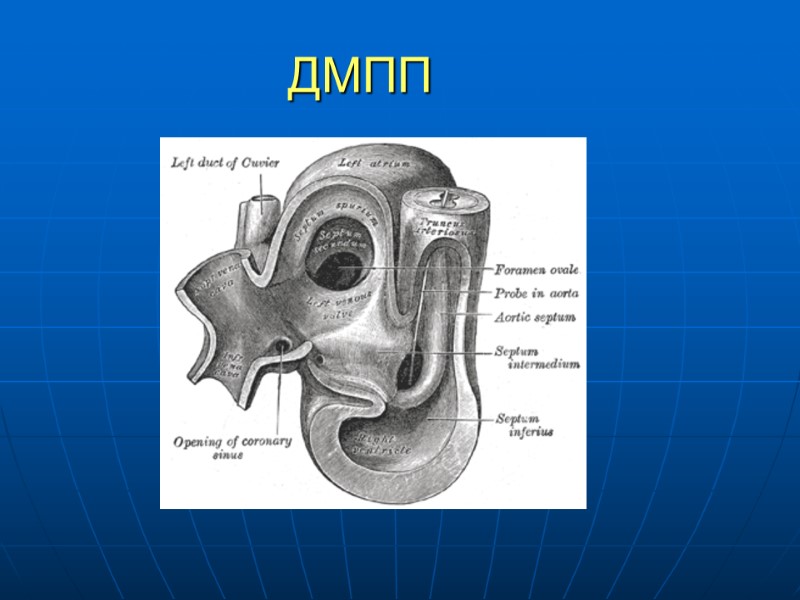
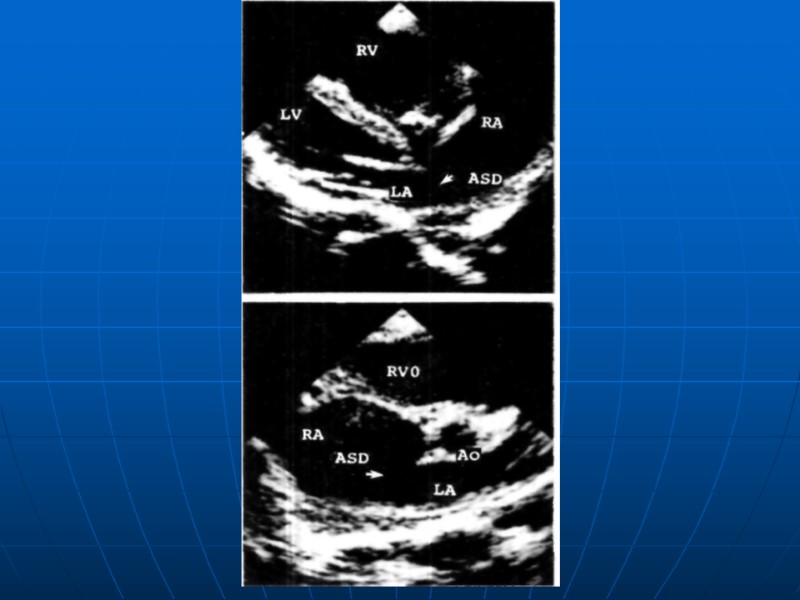
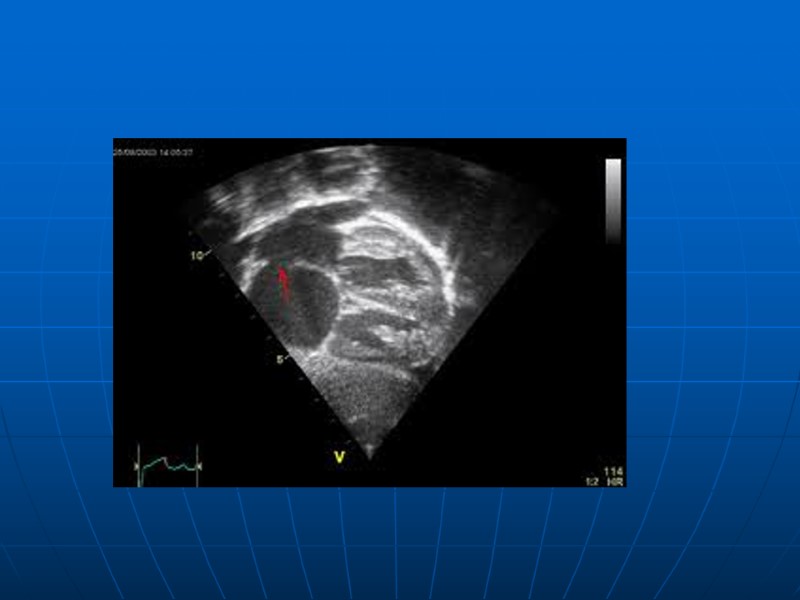
 ДМПП
ДМПП
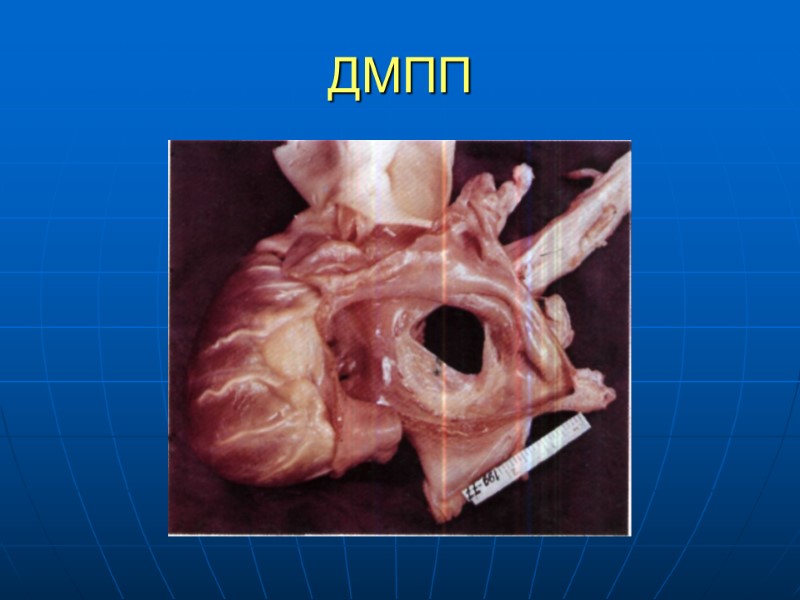
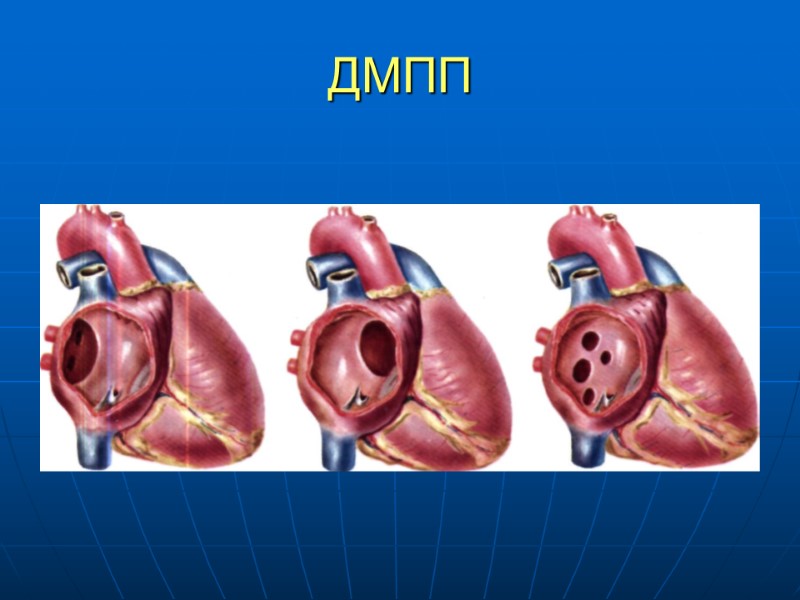
 ДМПП Сообщение между двумя предсердиями Частота 0,1-0,53 на 1000 новорожденных Самый частый среди всех ВПС – составляет 63% Преобладают пациенты женского пола Семейные случаи ДМПП Компонент прочих ВПС 30-50% ООО – сообщение между предсердиями в области овальной ямки 5-6 мм Различают первичный, вторичный ДМПП и дефект в области венозного синуса Вторичный ДМПП – 75-98% Характеризуется наличием края МПП между дефектом и А-В клапанами Дефекты могут носить множественный характер или сочетаться
ДМПП Сообщение между двумя предсердиями Частота 0,1-0,53 на 1000 новорожденных Самый частый среди всех ВПС – составляет 63% Преобладают пациенты женского пола Семейные случаи ДМПП Компонент прочих ВПС 30-50% ООО – сообщение между предсердиями в области овальной ямки 5-6 мм Различают первичный, вторичный ДМПП и дефект в области венозного синуса Вторичный ДМПП – 75-98% Характеризуется наличием края МПП между дефектом и А-В клапанами Дефекты могут носить множественный характер или сочетаться
 ДМПП
ДМПП
 ДМПП высокая легочная гипертензия может длительное время не развиваться Склеротические изменения в сосудах МКК не обязательны Сброс крови из ЛП в ПП Объемная перегрузка ПП, ПЖ, гиперволемия МКК ПЖ способен длительное время компенсировать гемодинамические проблемы Развивается гипертрофия и дилятация ПЖ
ДМПП высокая легочная гипертензия может длительное время не развиваться Склеротические изменения в сосудах МКК не обязательны Сброс крови из ЛП в ПП Объемная перегрузка ПП, ПЖ, гиперволемия МКК ПЖ способен длительное время компенсировать гемодинамические проблемы Развивается гипертрофия и дилятация ПЖ
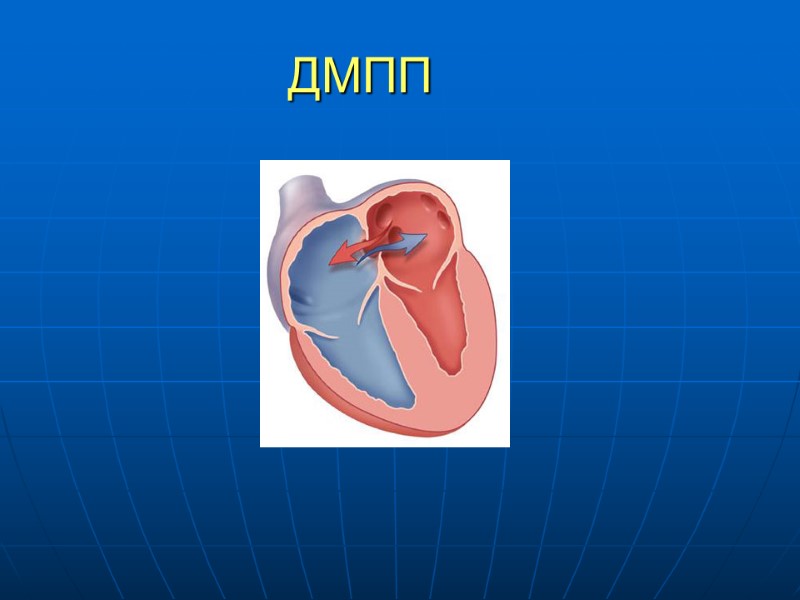
 ДМПП Гемодинамика. Основой нарушения кровообращения является сброс крови из одного предсердия в другое. Направление и величина шунта определяется градиентом давления между предсердиями Обычно сброс лево-правый, приводит к объемной перегрузке ПЖ и гиперволемии МКК Возможен сброс право-левый при резком повышее давления в ПП, ПЖ (кашель, поднятие тяжестей, им ПЖ)
ДМПП Гемодинамика. Основой нарушения кровообращения является сброс крови из одного предсердия в другое. Направление и величина шунта определяется градиентом давления между предсердиями Обычно сброс лево-правый, приводит к объемной перегрузке ПЖ и гиперволемии МКК Возможен сброс право-левый при резком повышее давления в ПП, ПЖ (кашель, поднятие тяжестей, им ПЖ)
 ДМПП
ДМПП
 ДМПП
ДМПП
 Естественное течение Благоприятное Летальность невысока Осложнения – сердечная недостаточность, (правожелудочковая)рецидивирующая легочная инфекция, нарушения ритма (желудочковая экстрасистолия, фибриляция и трепетание предсердий, легочные, системные эмболии) Протекает бессимптомно
Естественное течение Благоприятное Летальность невысока Осложнения – сердечная недостаточность, (правожелудочковая)рецидивирующая легочная инфекция, нарушения ритма (желудочковая экстрасистолия, фибриляция и трепетание предсердий, легочные, системные эмболии) Протекает бессимптомно
 Клиника Часто обнаруживается случайно при ЭХОКГ При больших ДМПП к 2-3 годам может прогрессировать СН с одышкой , тахикардией, гепатомегалией Характерны повторные бронхиты, пневмонии, утомляемость Дети хуже переносят физические нагрузки Отставание в росте и физическом развитии при очень больших ДМПП
Клиника Часто обнаруживается случайно при ЭХОКГ При больших ДМПП к 2-3 годам может прогрессировать СН с одышкой , тахикардией, гепатомегалией Характерны повторные бронхиты, пневмонии, утомляемость Дети хуже переносят физические нагрузки Отставание в росте и физическом развитии при очень больших ДМПП
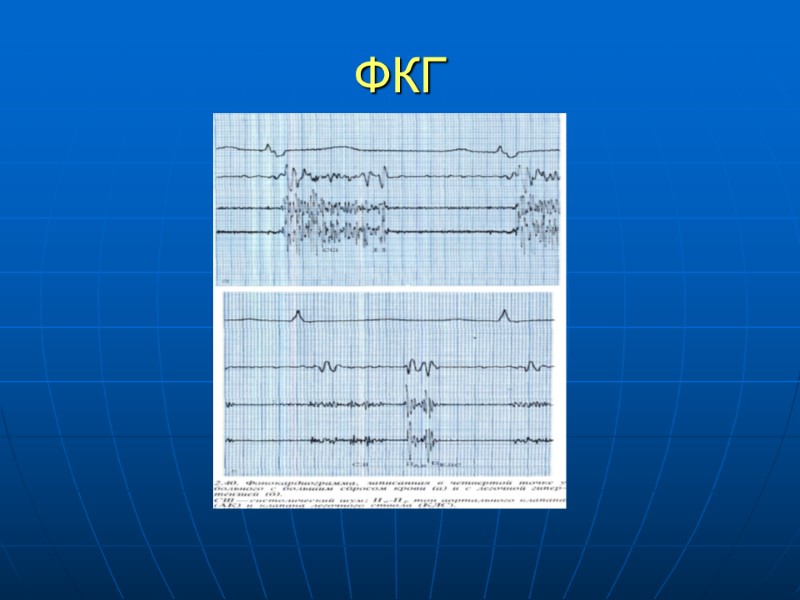
 Клиника ДМПП Аускультация – Расщепление II тона на легочной артерии, небольшой систолической шум во 2-3 межреберье Слева от грудины (относительный стеноз ЛА). СШ в 4 межреберье (относительная трикуспидальная недостаточность) ЭКГ – неспецифичны. Отклонение электрической оси вправо, высокий R в правых грудных отведениях, НБПНПГ, перегрузка ПЖ. У взрослых – Нарушение ритма желудочковая экстрасистолия, трепетание предсердий.
Клиника ДМПП Аускультация – Расщепление II тона на легочной артерии, небольшой систолической шум во 2-3 межреберье Слева от грудины (относительный стеноз ЛА). СШ в 4 межреберье (относительная трикуспидальная недостаточность) ЭКГ – неспецифичны. Отклонение электрической оси вправо, высокий R в правых грудных отведениях, НБПНПГ, перегрузка ПЖ. У взрослых – Нарушение ритма желудочковая экстрасистолия, трепетание предсердий.
 ФКГ
ФКГ
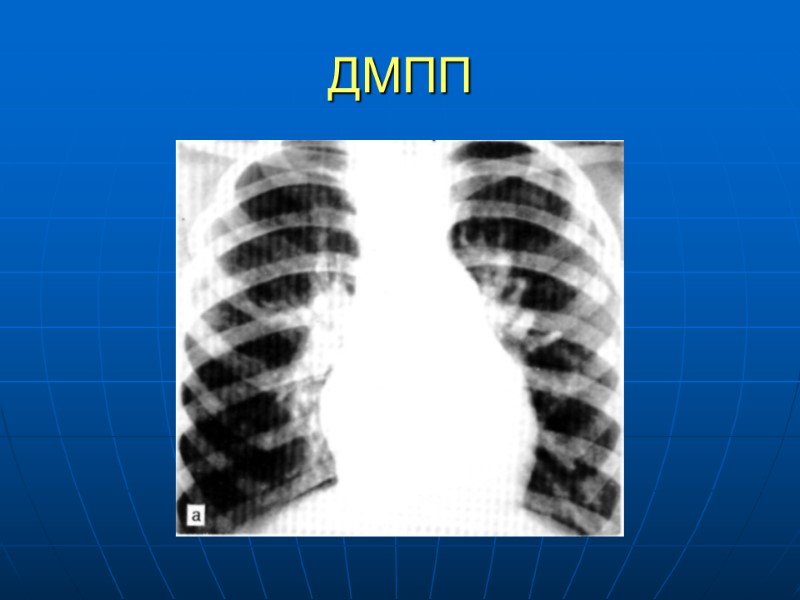
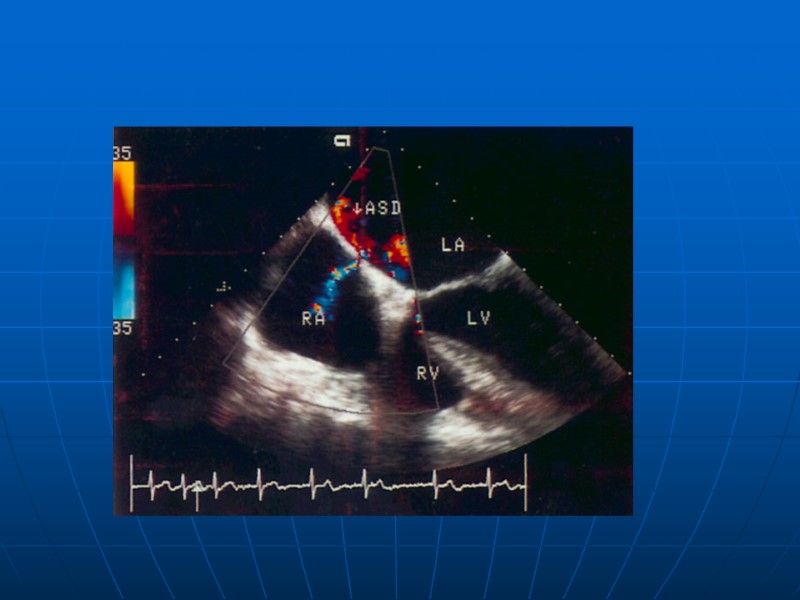
 Диагностика ДМПП Рентгенография грудной клетки – усиление легочного рисунка, увеличение правых отделов сердца ЭХОКГ – перерыв ЭХО сигнала в области МПП, пародоксальное движение МЖП, увеличение ПП, ПЖ, ЦДК – размеры и объем шунта Чрезпищеводная ЭХОКГ - точная визуалазация, определение краев и размеров ДМПП, диагностика сопутствующей патологии
Диагностика ДМПП Рентгенография грудной клетки – усиление легочного рисунка, увеличение правых отделов сердца ЭХОКГ – перерыв ЭХО сигнала в области МПП, пародоксальное движение МЖП, увеличение ПП, ПЖ, ЦДК – размеры и объем шунта Чрезпищеводная ЭХОКГ - точная визуалазация, определение краев и размеров ДМПП, диагностика сопутствующей патологии
 ДМПП
ДМПП
 ДМПП
ДМПП



 Закрытие ДМПП окклюдором
Закрытие ДМПП окклюдором
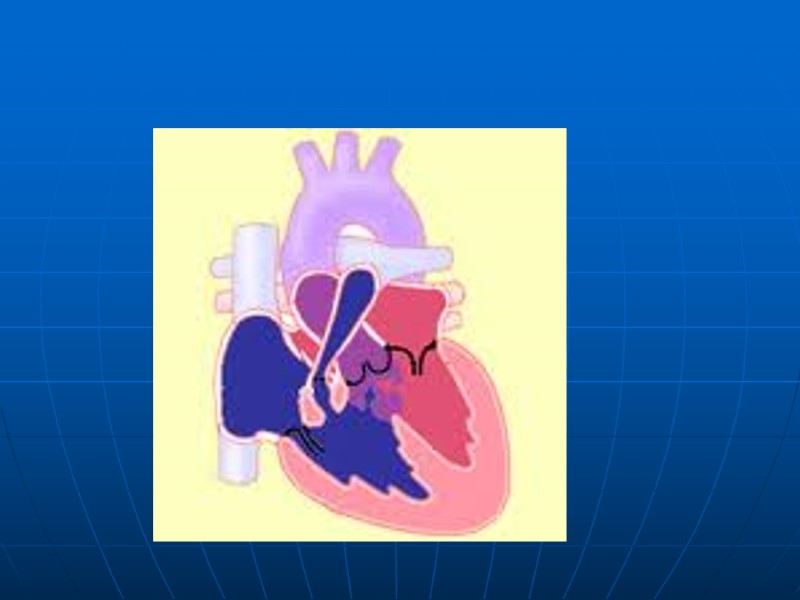
 Тетрада Фалло Большой ДМЖП Обструкция ВОПЖ ГПЖ Декстрапозиция аорты 0,21-0,26/1000 новорожденных 6-7% всех ВПС
Тетрада Фалло Большой ДМЖП Обструкция ВОПЖ ГПЖ Декстрапозиция аорты 0,21-0,26/1000 новорожденных 6-7% всех ВПС

 ТФ Бледная форма – левоправый сброс, легочный кровоток не снижен, возможен переход в цианотическую форму Классическая форма – кровь в аорту изгоняется обоими желудочками, в аорту поступает венозная кровь, артериальная гипоксемия, правожелудочновая недостаточность длительное время не возникает Крайняя форма – с атрезией легочной артерии ТФ с агенезией легочного клапана
ТФ Бледная форма – левоправый сброс, легочный кровоток не снижен, возможен переход в цианотическую форму Классическая форма – кровь в аорту изгоняется обоими желудочками, в аорту поступает венозная кровь, артериальная гипоксемия, правожелудочновая недостаточность длительное время не возникает Крайняя форма – с атрезией легочной артерии ТФ с агенезией легочного клапана




 ТФ Внутриутробно не оказывет влияние на развитие плода Прогностически неблагоприятный фактор в постнатальном периоде – артериальная гипоксемия Бледная форма более благоприятна Классическая форма: артериальная гипоксия приводит к дисфункции органов, отставанию в физическом развитии, жировой дистофии миокарда, тромбозу легочных артериол, абсцессы гол.мозга, ИЭ. К 6 мес. Умирают 14% больных, к 1 году – 25%, к 40 годам – 95%. (сердечная недостаточность, аритмии, внезапная смерть).
ТФ Внутриутробно не оказывет влияние на развитие плода Прогностически неблагоприятный фактор в постнатальном периоде – артериальная гипоксемия Бледная форма более благоприятна Классическая форма: артериальная гипоксия приводит к дисфункции органов, отставанию в физическом развитии, жировой дистофии миокарда, тромбозу легочных артериол, абсцессы гол.мозга, ИЭ. К 6 мес. Умирают 14% больных, к 1 году – 25%, к 40 годам – 95%. (сердечная недостаточность, аритмии, внезапная смерть).
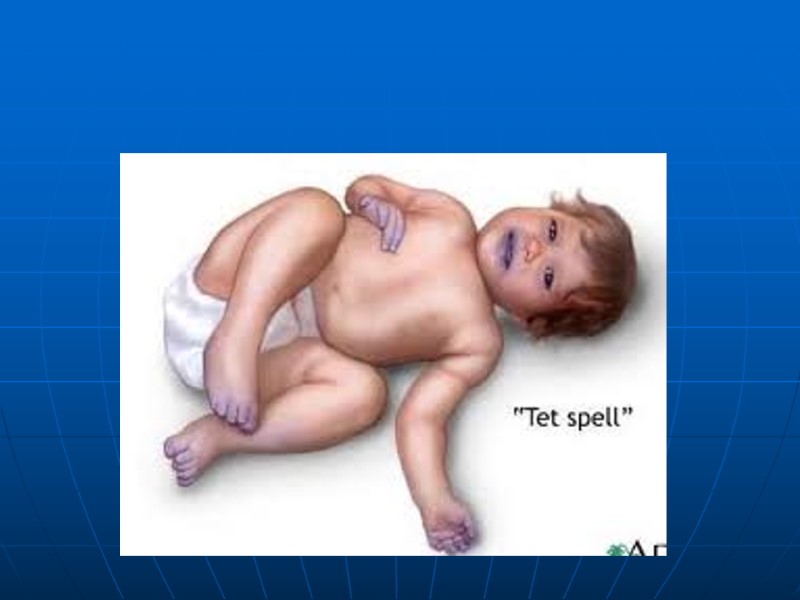
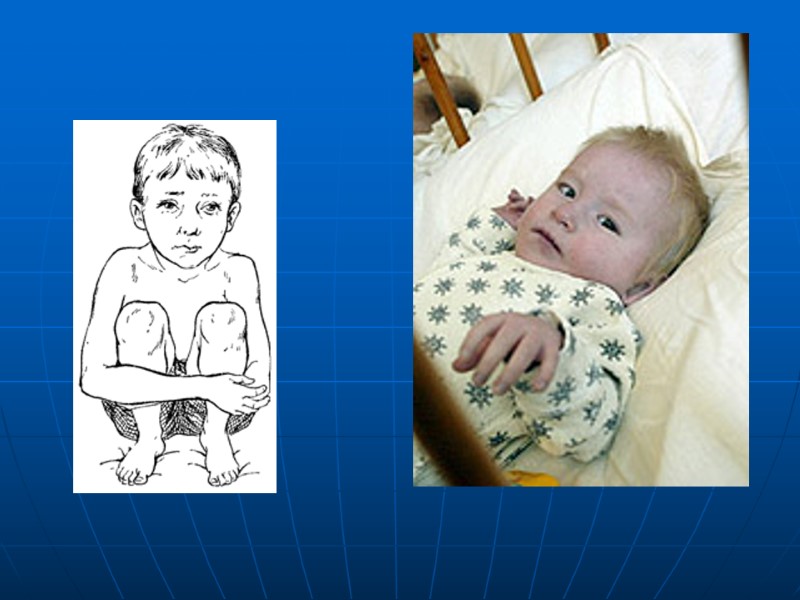
 ТФ, клиника При рождении дети имеют нормальные показатели развития. Вскоре развивается центральный цианоз. Продолжительный систолический шум на основании сердца слева от грудины. Одышка при нагрузке, гипоксические приступы, задержка роста, снижение толерантности к нагрузке, сидение на корточках, «барабанные палочки», «часовые стекла» Одышечно-цианотические приступы: ребенок становтся беспокойным, усиливается одышка и цианоз, нарастает вялость, исчезает шум над областью сердца, апноэ, потеря сознания, судороги (спазм ВОПЖ и усиление гипоксии).
ТФ, клиника При рождении дети имеют нормальные показатели развития. Вскоре развивается центральный цианоз. Продолжительный систолический шум на основании сердца слева от грудины. Одышка при нагрузке, гипоксические приступы, задержка роста, снижение толерантности к нагрузке, сидение на корточках, «барабанные палочки», «часовые стекла» Одышечно-цианотические приступы: ребенок становтся беспокойным, усиливается одышка и цианоз, нарастает вялость, исчезает шум над областью сердца, апноэ, потеря сознания, судороги (спазм ВОПЖ и усиление гипоксии).
 ТФ Аускультация: - громкий I тон - грубый систолический шум с эпицентром во II-III межреберьях слева от грудины - II тон над ЛА ослаблен Систолическое дрожание вдоль левого края грудины Лабораторные исследования: эритроцитоз, повышение содержания гемоглобина, СОЭ снижена
ТФ Аускультация: - громкий I тон - грубый систолический шум с эпицентром во II-III межреберьях слева от грудины - II тон над ЛА ослаблен Систолическое дрожание вдоль левого края грудины Лабораторные исследования: эритроцитоз, повышение содержания гемоглобина, СОЭ снижена
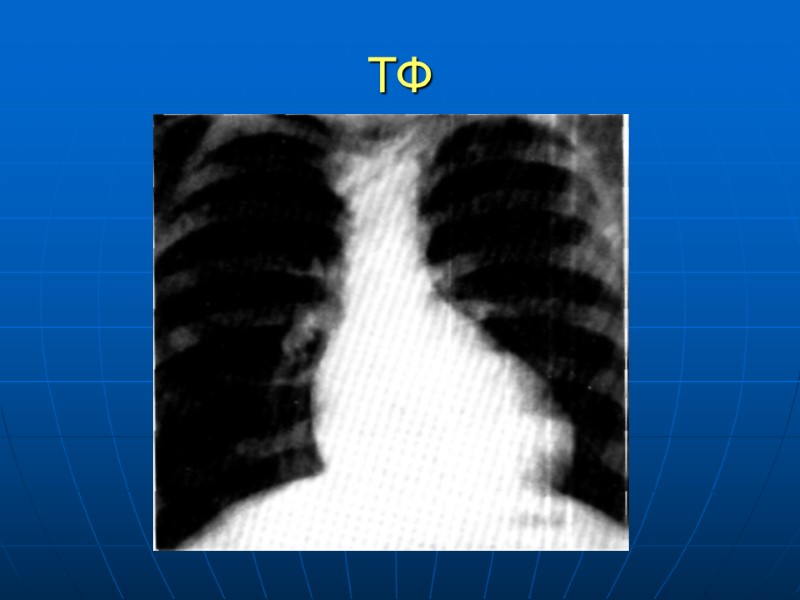
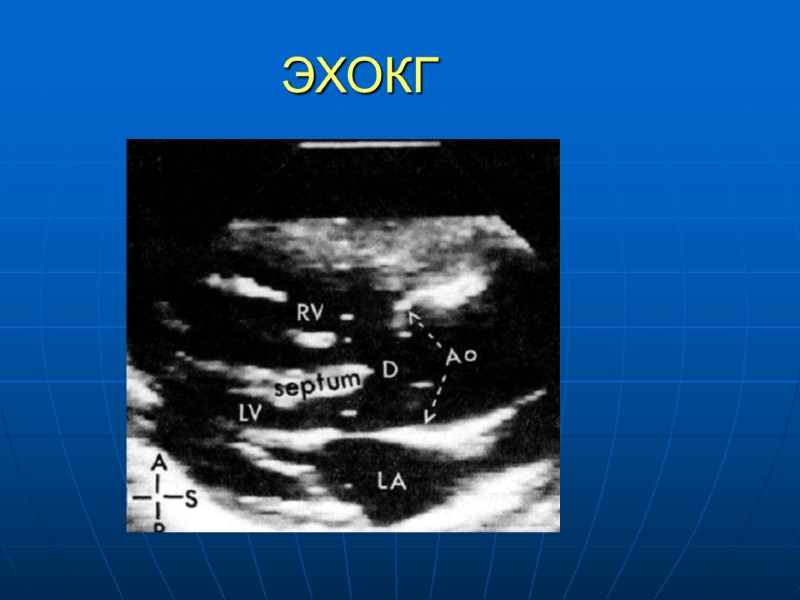
 ТФ, обследование ЭКГ – отклонение Эл оси вправо, ГПЖ, нарушение в/ж проводимости Рентген: обеднение легочного рисунка, конфигурация сердца в виде «деревянного башмачка», ГПЖ ЭХОКГ: Большой ДМЖП, дектрапозиция аорты, наличие легочного стеноза и гипертрофии ПЖ, направление потока крови из ПЖ в аорту, гипоплазия ствола ПЖ, ствола и ветвей ЛА Венозное зондирование и ангиокардиография
ТФ, обследование ЭКГ – отклонение Эл оси вправо, ГПЖ, нарушение в/ж проводимости Рентген: обеднение легочного рисунка, конфигурация сердца в виде «деревянного башмачка», ГПЖ ЭХОКГ: Большой ДМЖП, дектрапозиция аорты, наличие легочного стеноза и гипертрофии ПЖ, направление потока крови из ПЖ в аорту, гипоплазия ствола ПЖ, ствола и ветвей ЛА Венозное зондирование и ангиокардиография
 ТФ
ТФ
 ЭХОКГ
ЭХОКГ
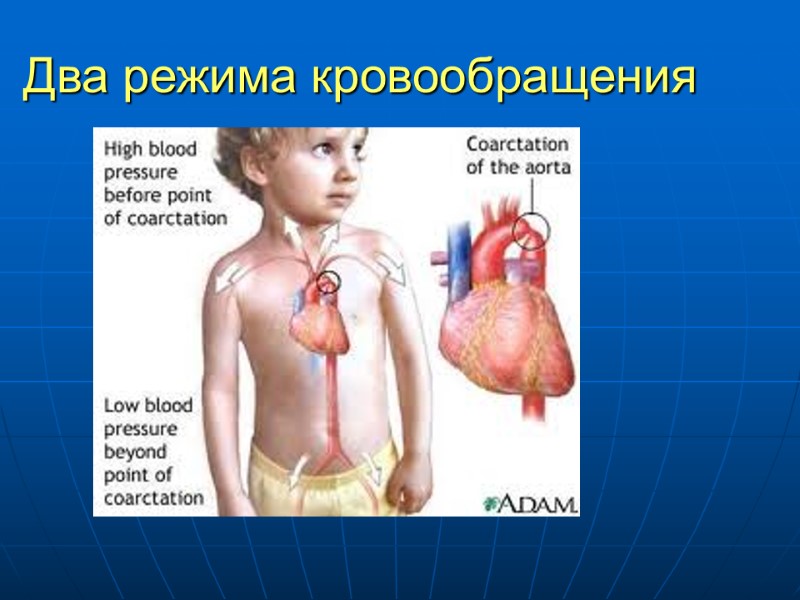
 Коарктация аорты Сужение аорты на ограниченном участке Может быть изолированной или сочетаться с другими ВПС Гемодинамика: препятствие кровотоку на уровне сужения, систолическая перегрузка ЛЖ, 2 гемодинамических режима, коллатерали Преддуктальный и постдуктальный вариант Кровоснабжение ниже сужения осуществляется через аорто-легочные колллатерали (расширение бронхиальных артерий), узурация ребер
Коарктация аорты Сужение аорты на ограниченном участке Может быть изолированной или сочетаться с другими ВПС Гемодинамика: препятствие кровотоку на уровне сужения, систолическая перегрузка ЛЖ, 2 гемодинамических режима, коллатерали Преддуктальный и постдуктальный вариант Кровоснабжение ниже сужения осуществляется через аорто-легочные колллатерали (расширение бронхиальных артерий), узурация ребер

 Два режима кровообращения
Два режима кровообращения
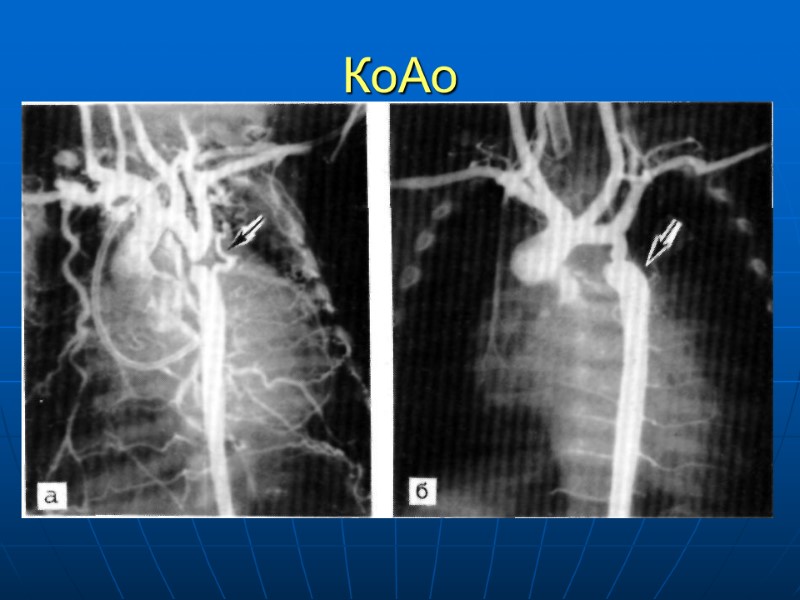
 КоАо Часто выявляется случайно Жалобы: головные боли, сердцебиение, носовые кровотечения, боль в ногах. В раннем возрасте – СН Клиника: преобладание развития плечевого пояса, гиперемия лица, пульсация на бедренных артериях ослаблена или отсутствует, АД руки превышает №, АД ноги снижено, усилен сердечный толчек, пульсация сонных артерий, систолический шум на основании сердца, верхушке и сонных артериях, шум аорто-легочных коллатералей. Рентгенография: расширение аорты, узурация ребер ЭКГ: ГПЖ, БНПГ
КоАо Часто выявляется случайно Жалобы: головные боли, сердцебиение, носовые кровотечения, боль в ногах. В раннем возрасте – СН Клиника: преобладание развития плечевого пояса, гиперемия лица, пульсация на бедренных артериях ослаблена или отсутствует, АД руки превышает №, АД ноги снижено, усилен сердечный толчек, пульсация сонных артерий, систолический шум на основании сердца, верхушке и сонных артериях, шум аорто-легочных коллатералей. Рентгенография: расширение аорты, узурация ребер ЭКГ: ГПЖ, БНПГ
 КоАо
КоАо
 Стеноз легочной артерии клапанный I – незначительный стеноз – состолической градиент на клапане до 30 мм рт. ст. II – умеренный стеноз градиент 30-60 мм рт.ст III – выраженный стеноз градиент более 60 мм
Стеноз легочной артерии клапанный I – незначительный стеноз – состолической градиент на клапане до 30 мм рт. ст. II – умеренный стеноз градиент 30-60 мм рт.ст III – выраженный стеноз градиент более 60 мм
 СЛА При незначительном стенозе изменений гемодинамики может не быть Увеличивается давление в ПЖ, развивается его гипертрофия, дистрофия Одышка при физической нагрузке Сердечный горб, эпигастральная пульсация Систолическое дрожание на основании сердца Грубый систолический шум в II-III слева от грудины, II тон на легочной артерии ослаблен Рентген: увеличение отделов сердца, расширение ствола ЛА ЭКГ: ось вправо, гипертрофия и перегрузка ПЖ
СЛА При незначительном стенозе изменений гемодинамики может не быть Увеличивается давление в ПЖ, развивается его гипертрофия, дистрофия Одышка при физической нагрузке Сердечный горб, эпигастральная пульсация Систолическое дрожание на основании сердца Грубый систолический шум в II-III слева от грудины, II тон на легочной артерии ослаблен Рентген: увеличение отделов сердца, расширение ствола ЛА ЭКГ: ось вправо, гипертрофия и перегрузка ПЖ
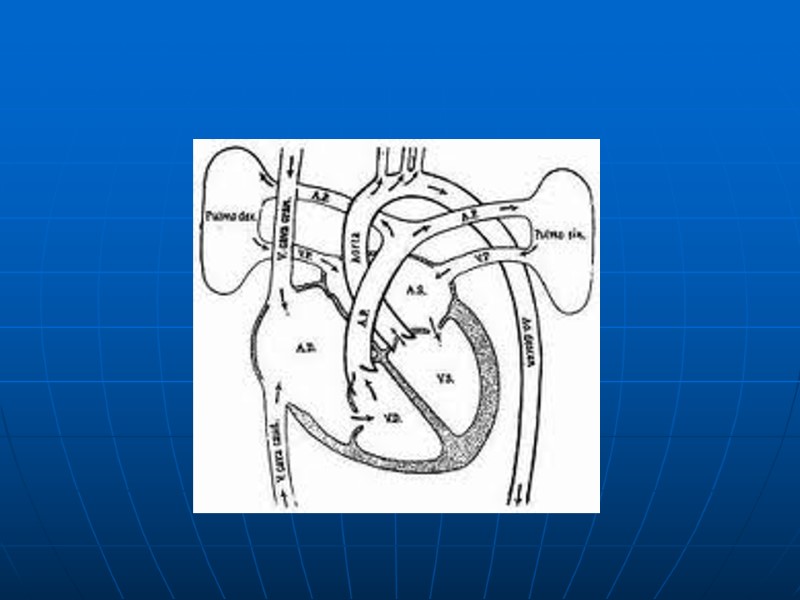
 Транспозиция магистральный сосудов Аорта отходит от правого желудочка, легочная артерия – от левого. Существуют внутрисердечные сообщения: ДМПП, ДМЖП, ОАП Полавина детей погибает в течении первого месяца жизни, 2/3 - до 1 года Быстрое развитие сердечной недостаточности и легочной гипертензии
Транспозиция магистральный сосудов Аорта отходит от правого желудочка, легочная артерия – от левого. Существуют внутрисердечные сообщения: ДМПП, ДМЖП, ОАП Полавина детей погибает в течении первого месяца жизни, 2/3 - до 1 года Быстрое развитие сердечной недостаточности и легочной гипертензии



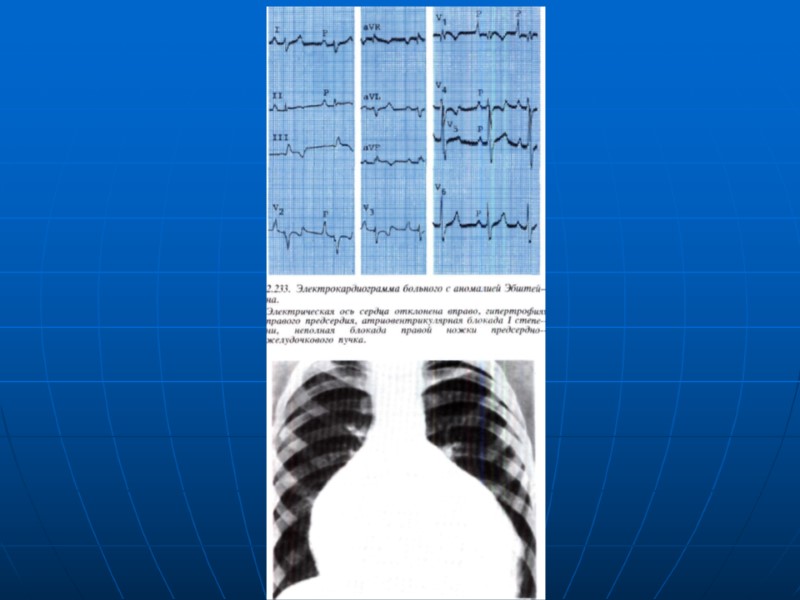
 Аномалия Эбштейна Характеризуется смещением створок трикуспидального клапана в полость ПЖ Может сочетаться с ДМПП Недостаточность трикуспидального клапана Расширение ПП, атриализовання часть ПП У младших детей может быть артериальная гипоксемия Сочетание с WPW
Аномалия Эбштейна Характеризуется смещением створок трикуспидального клапана в полость ПЖ Может сочетаться с ДМПП Недостаточность трикуспидального клапана Расширение ПП, атриализовання часть ПП У младших детей может быть артериальная гипоксемия Сочетание с WPW
 Аномалия Эбштейна У маленьких детей: сердечная недостаточность, артериальная гипоксемия У взрослых – бессимптомно, приступы пароксизмальной тахикардии ЭХОКГ Смещение передней и/или септальной створок трикуспидального клапана в полость правого желудочка, увеличение ПП, гипоплазия ПЖ, трикуспидальная недостаточность, ДМПП или ООО
Аномалия Эбштейна У маленьких детей: сердечная недостаточность, артериальная гипоксемия У взрослых – бессимптомно, приступы пароксизмальной тахикардии ЭХОКГ Смещение передней и/или септальной створок трикуспидального клапана в полость правого желудочка, увеличение ПП, гипоплазия ПЖ, трикуспидальная недостаточность, ДМПП или ООО



