Врожденные пороки сердца у взрослых.pptx
- Количество слайдов: 84
 Врожденные пороки сердца у взрослых ACC/AHA 2008 Guidelines for the Management of Adults With Congenital Heart Disease Российские национальные рекомендации по ведению взрослых пациентов с врожденными пороками сердца, 2009
Врожденные пороки сердца у взрослых ACC/AHA 2008 Guidelines for the Management of Adults With Congenital Heart Disease Российские национальные рекомендации по ведению взрослых пациентов с врожденными пороками сердца, 2009
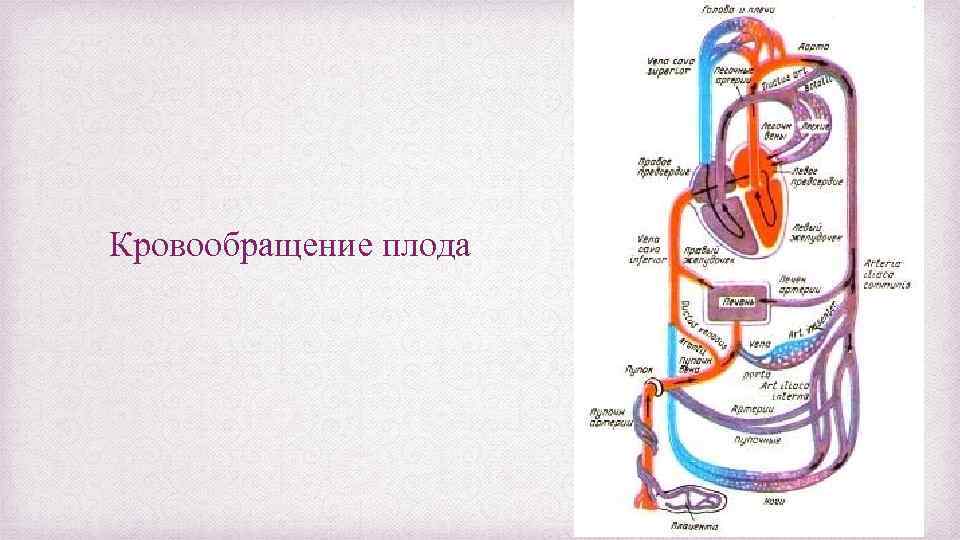 Кровообращение плода
Кровообращение плода
 Гемодинамика после рождения • Прекращается плацентарный кровоток • Резко возрастает кровоток в легких, уменьшается легочное сопротивление на 70% • Перераспределение сердечного выброса • Закрытие открытого овального окна: 63% детей 4 -5 сут. ( повышение венозного возврата к ЛП- повышение давления в нем) • ОАП закрывается в течение первых дней
Гемодинамика после рождения • Прекращается плацентарный кровоток • Резко возрастает кровоток в легких, уменьшается легочное сопротивление на 70% • Перераспределение сердечного выброса • Закрытие открытого овального окна: 63% детей 4 -5 сут. ( повышение венозного возврата к ЛП- повышение давления в нем) • ОАП закрывается в течение первых дней
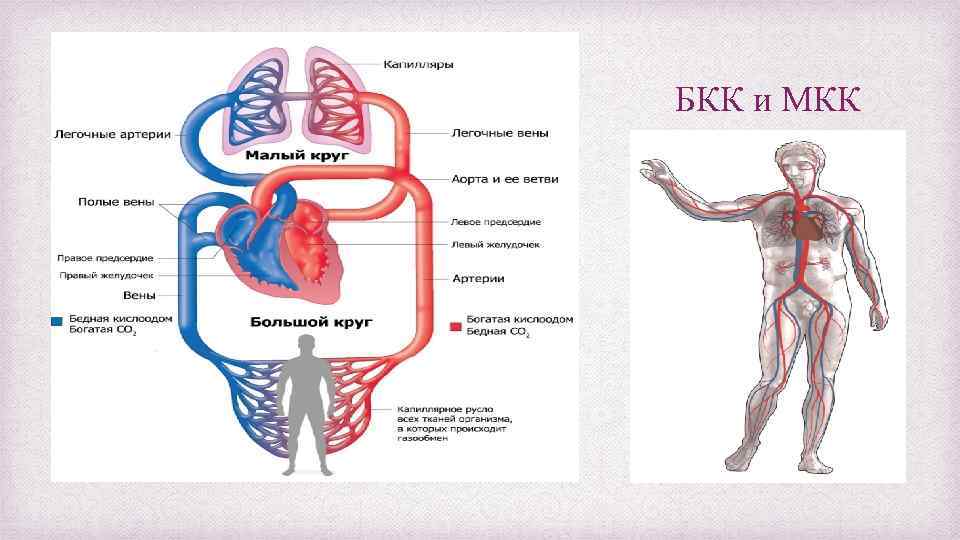 БКК и МКК
БКК и МКК
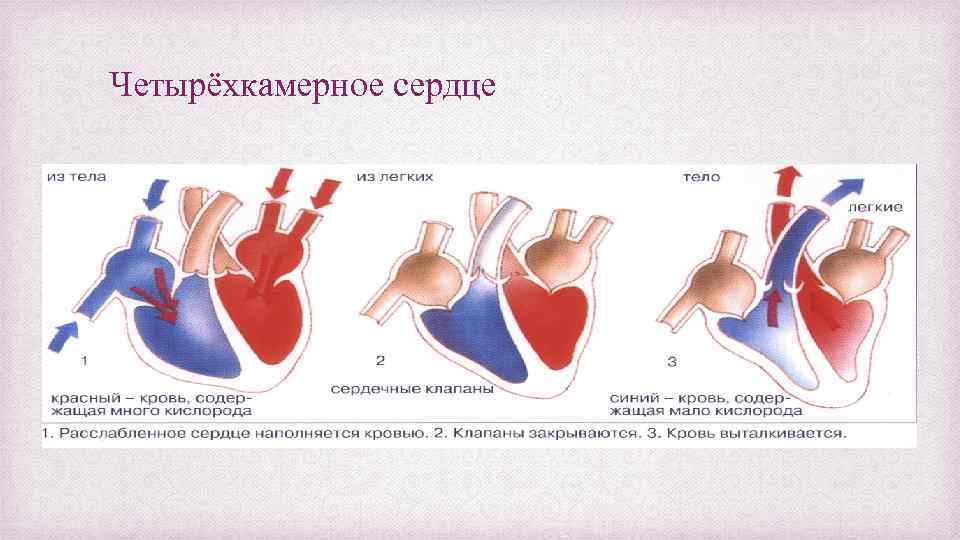 Четырёхкамерное сердце
Четырёхкамерное сердце
 Насосная функция сердца • Когда человек находится в состоянии покоя, минутный объем крови (МОК) составляет в среднем 4, 5— 5, 0 л. • При ритме сердечных сокращений 70— 75 уд/мин систолический объем равен 65 -80 мл крови. • В покое в систолу из желудочков изгоняется примерно половина находящейся в них крови. Оставшаяся в желудочках кровь (50 -55 мл) составляет конечный систолический объем, являющийся резервом, который может быть мобилизован при необходимости быстрого и значительного увеличения сердечного выброса.
Насосная функция сердца • Когда человек находится в состоянии покоя, минутный объем крови (МОК) составляет в среднем 4, 5— 5, 0 л. • При ритме сердечных сокращений 70— 75 уд/мин систолический объем равен 65 -80 мл крови. • В покое в систолу из желудочков изгоняется примерно половина находящейся в них крови. Оставшаяся в желудочках кровь (50 -55 мл) составляет конечный систолический объем, являющийся резервом, который может быть мобилизован при необходимости быстрого и значительного увеличения сердечного выброса.
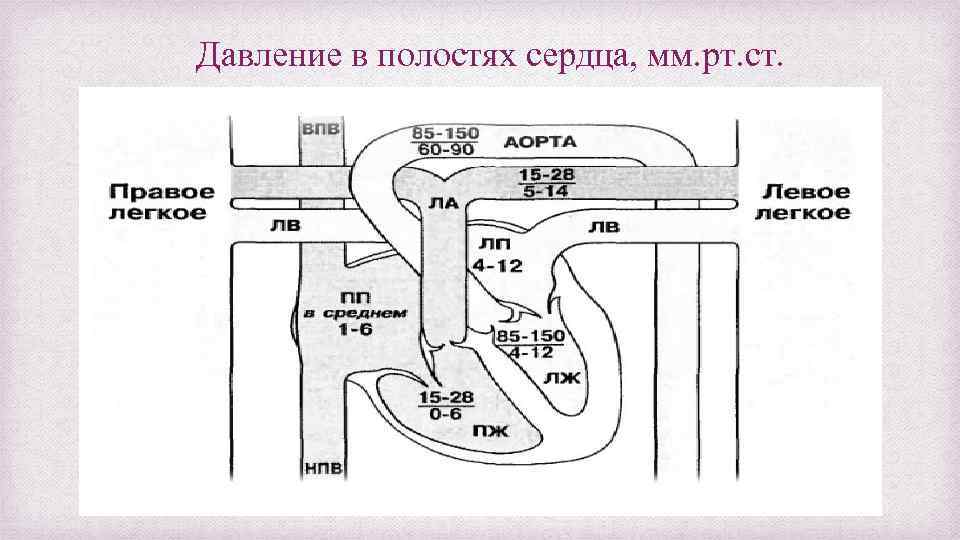 Давление в полостях сердца, мм. рт. ст.
Давление в полостях сердца, мм. рт. ст.
 Эпидемиология на 1000 младенцев, родившихся живыми: • 3 случая – ВПС, требующие оказания хирургической помощи сразу после рождения; • 3 случая – ВПС, при которых сроки оказания хирургической помощи зависят от степени выраженности порока; • до 40 случаев – ВПС, хирургическая помощь при которых может не потребоваться в течение всей жизни J. I. Hoffman, S. Kaplan
Эпидемиология на 1000 младенцев, родившихся живыми: • 3 случая – ВПС, требующие оказания хирургической помощи сразу после рождения; • 3 случая – ВПС, при которых сроки оказания хирургической помощи зависят от степени выраженности порока; • до 40 случаев – ВПС, хирургическая помощь при которых может не потребоваться в течение всей жизни J. I. Hoffman, S. Kaplan
 Эпидемиология Распространенность 2, 4 -14, 15 на 1000 взрослых • ДМПП – 22%, • ДМЖП – 15%, • ОАП 7, 2% • Тетрада Фалло – 20%, • Коарктация аорты – 13%, • транспозиция магистральных артерий (ТМА) – 9%, • синдром Марфана – 7%, • пороки после выполнения операции Фонтена – 5% • цианотический порок – 9%*.
Эпидемиология Распространенность 2, 4 -14, 15 на 1000 взрослых • ДМПП – 22%, • ДМЖП – 15%, • ОАП 7, 2% • Тетрада Фалло – 20%, • Коарктация аорты – 13%, • транспозиция магистральных артерий (ТМА) – 9%, • синдром Марфана – 7%, • пороки после выполнения операции Фонтена – 5% • цианотический порок – 9%*.
 Классификация, B. C. Morgan (1978) I Пороки сердца с цианозом 1 Уменьшенный кровоток в малом круге кровообращения) а ) гипертрофия правого желудочка { тяжелый стеноз легочной артерии , атрезии легочной артеркии с или без ДМЖП ); б ) гипертрофия левого желудочка ( атрезия трехстворчатого клапана , атрезия легочной артерии с гипоплазией правого желудочка ); р ) комбинированная гипертрофия правого и левого желудочков ( ТМС со стенозом легочной артерии , общий артериальный ствол с гипоплазией легочных артерий ). 2. Увеличенный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( ДМПП , все пороки с левоправым шунтом с легочной гипертензней — ОАП , ДМЖП, ДМПП ); б ) гипертрофия левого желудочка ( ОАП , ДМЖП , артерионовенозная фистула ). II Пороки сердца без цианоза 1. Нормальный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( коарктация аорты , стеноз митрального клапана ); б ) гипертрофия левого желудочка ( коарктация аорты , стеноз аорты , фнброзластоэ эндокарда ). 2. Увеличенный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( атрезня аорты , синдром гипоплазии левого желудочка , тотальный аномальный дренаж легочных вен , ТМС ); б ) комбинированная гипертрофия правого и левого желудочков ( ТМС , единый желудочек , атрезня трехстворчатого клапана с ТМС ).
Классификация, B. C. Morgan (1978) I Пороки сердца с цианозом 1 Уменьшенный кровоток в малом круге кровообращения) а ) гипертрофия правого желудочка { тяжелый стеноз легочной артерии , атрезии легочной артеркии с или без ДМЖП ); б ) гипертрофия левого желудочка ( атрезия трехстворчатого клапана , атрезия легочной артерии с гипоплазией правого желудочка ); р ) комбинированная гипертрофия правого и левого желудочков ( ТМС со стенозом легочной артерии , общий артериальный ствол с гипоплазией легочных артерий ). 2. Увеличенный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( ДМПП , все пороки с левоправым шунтом с легочной гипертензней — ОАП , ДМЖП, ДМПП ); б ) гипертрофия левого желудочка ( ОАП , ДМЖП , артерионовенозная фистула ). II Пороки сердца без цианоза 1. Нормальный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( коарктация аорты , стеноз митрального клапана ); б ) гипертрофия левого желудочка ( коарктация аорты , стеноз аорты , фнброзластоэ эндокарда ). 2. Увеличенный кровоток в малом круге кровообращения : а ) гипертрофия правого желудочка ( атрезня аорты , синдром гипоплазии левого желудочка , тотальный аномальный дренаж легочных вен , ТМС ); б ) комбинированная гипертрофия правого и левого желудочков ( ТМС , единый желудочек , атрезня трехстворчатого клапана с ТМС ).
 Клиническая классификация • ВПС бледного типа с артериовенозным шунтом ( ДМЖП , ДМПП , ОАП ); • ВПС синего типа с веноартериальным сбросом ( ТМС , тетрада Фалло , атрезия трехстворчатого клапана ); • ВПС с перекрестным сбросом (атро-вентрикулярный канал и тетрада Фалло, общий артериальный ствол) • ВПС без сброса, но с препятствием к выбросу крови из желудочков ( стенозы легочной артерии и аорты , коарктация аорты ). • Пороки клапанного аппарата. • Пороки венечных артерий сердца. • Кардиомиопатии. • Врожденные нарушения ритма сердца. Л. А. Бокерия, Г. Э. Фальковский, С. М. Крупянко
Клиническая классификация • ВПС бледного типа с артериовенозным шунтом ( ДМЖП , ДМПП , ОАП ); • ВПС синего типа с веноартериальным сбросом ( ТМС , тетрада Фалло , атрезия трехстворчатого клапана ); • ВПС с перекрестным сбросом (атро-вентрикулярный канал и тетрада Фалло, общий артериальный ствол) • ВПС без сброса, но с препятствием к выбросу крови из желудочков ( стенозы легочной артерии и аорты , коарктация аорты ). • Пороки клапанного аппарата. • Пороки венечных артерий сердца. • Кардиомиопатии. • Врожденные нарушения ритма сердца. Л. А. Бокерия, Г. Э. Фальковский, С. М. Крупянко
 ВПС, при которых целесообразно регулярное наблюдение в специализированных центрах ВПС, при которых целесообразно периодическое наблюдение в специализированных центрах Все формы цианотических ВПС Аорто-левожелудочковая фистула ЧАДВЛ и ТАДВЛ ОАВК частичная и полная формы Коарктация аорты Аномалия Эбштейна ОВТПЖ значимая Первичный ДМПП ОАП Недостаточность легочного клапана (умереннаявыраженная) Стеноз клапана легочной артерии (умеренныйвыраженный) Синус Вальсльвы: аневризмапрорыв ДМПП Sinus venosus Подклапанный и надклапанный стеноз аорты (за исключением ГОКМП). Тетрада Фалло ДМЖП с: Отсутствием клапана (ов) Недостаточностью АК Коарктацией аорты Патологией МК ОВТПЖ Верхом сидящий ТКМК Субаортальный стеноз Двойное отхождение сосудов от желудочка сердца Синдром Eisenmenger Операция Fontan Атрезия митрального клапана Единственный желудочек сердца Атрезия легочной артерии Легочно-сосудистая обструктивная болезнь Транспозиция магистральных артерий Атрезия трикуспидального клапана Общий артериальный стволгемитрункус
ВПС, при которых целесообразно регулярное наблюдение в специализированных центрах ВПС, при которых целесообразно периодическое наблюдение в специализированных центрах Все формы цианотических ВПС Аорто-левожелудочковая фистула ЧАДВЛ и ТАДВЛ ОАВК частичная и полная формы Коарктация аорты Аномалия Эбштейна ОВТПЖ значимая Первичный ДМПП ОАП Недостаточность легочного клапана (умереннаявыраженная) Стеноз клапана легочной артерии (умеренныйвыраженный) Синус Вальсльвы: аневризмапрорыв ДМПП Sinus venosus Подклапанный и надклапанный стеноз аорты (за исключением ГОКМП). Тетрада Фалло ДМЖП с: Отсутствием клапана (ов) Недостаточностью АК Коарктацией аорты Патологией МК ОВТПЖ Верхом сидящий ТКМК Субаортальный стеноз Двойное отхождение сосудов от желудочка сердца Синдром Eisenmenger Операция Fontan Атрезия митрального клапана Единственный желудочек сердца Атрезия легочной артерии Легочно-сосудистая обструктивная болезнь Транспозиция магистральных артерий Атрезия трикуспидального клапана Общий артериальный стволгемитрункус
 Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс I • Взрослых пациентов с ВПС нужно поставить в известность о потенциальном риске развития ИЭ (В) • при наличии субфебрильной температуры неясного происхождения и потенциальной возможности развития ИЭ, до назначения антибиотикотерапии необходимо провести бактериологическое исследование крови на "грамм-отрицательную флору « (В) • При подозрении на ИЭ клапанов сердца показано выполнение ЭХОКГ • ЧП ЭХОКГ при недостаточной эффективности трансторакальной ЭХОКГ. • Пациенты с симптомами ИЭ должны быть как можно скорее осмотрены специализированным хирургом в связи с опасностью быстрого развития заболевания и возможного поражения протезного материала.
Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс I • Взрослых пациентов с ВПС нужно поставить в известность о потенциальном риске развития ИЭ (В) • при наличии субфебрильной температуры неясного происхождения и потенциальной возможности развития ИЭ, до назначения антибиотикотерапии необходимо провести бактериологическое исследование крови на "грамм-отрицательную флору « (В) • При подозрении на ИЭ клапанов сердца показано выполнение ЭХОКГ • ЧП ЭХОКГ при недостаточной эффективности трансторакальной ЭХОКГ. • Пациенты с симптомами ИЭ должны быть как можно скорее осмотрены специализированным хирургом в связи с опасностью быстрого развития заболевания и возможного поражения протезного материала.
 Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс IIa При необходимости санации полости рта, зубов и десен у больных с ВПС нужно учитывать высокий риск развития ИЭ. Профилактика антибактериальными препаратами показана: ● Перенесенный ранее инфекционный эндокардит; ● Не корригированный цианотический ВПС, паллиатив с наложением шунта и имплантацией кондуита; ● Искусственный протез или протезный материал, для реконструкции клапана сердца; ● Полностью корригированный врожденный порок сердца с имплантацией протезного материала или устройств, открытым или эндоваскулярным способом, в течение первых 6 месяцев после операции; ● Корригированный ВПС с остаточным дефектом в области имплантации плохо эндотелизируемой заплаты или устройства; ● Реципиенты донорского сердца с развившейся патологией клапанов сердца. • 2. У пациентов : • после протезирования или использования протезного материала для реконструкции клапана сердца. (C). • Некорригированного цианотичекого ВПС или после паллиативного вмешательства, типа наложения системно-легочного анастомоза шунтов и имплантацию кондуитов. (C) перед влагалищным родоразрешением в момент отхождения околоплодных вод обоснованно проведение антибиотикопрофилактики ИЭ.
Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс IIa При необходимости санации полости рта, зубов и десен у больных с ВПС нужно учитывать высокий риск развития ИЭ. Профилактика антибактериальными препаратами показана: ● Перенесенный ранее инфекционный эндокардит; ● Не корригированный цианотический ВПС, паллиатив с наложением шунта и имплантацией кондуита; ● Искусственный протез или протезный материал, для реконструкции клапана сердца; ● Полностью корригированный врожденный порок сердца с имплантацией протезного материала или устройств, открытым или эндоваскулярным способом, в течение первых 6 месяцев после операции; ● Корригированный ВПС с остаточным дефектом в области имплантации плохо эндотелизируемой заплаты или устройства; ● Реципиенты донорского сердца с развившейся патологией клапанов сердца. • 2. У пациентов : • после протезирования или использования протезного материала для реконструкции клапана сердца. (C). • Некорригированного цианотичекого ВПС или после паллиативного вмешательства, типа наложения системно-легочного анастомоза шунтов и имплантацию кондуитов. (C) перед влагалищным родоразрешением в момент отхождения околоплодных вод обоснованно проведение антибиотикопрофилактики ИЭ.
 Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс. III 1. Профилактика ИЭ не рекомендуется при выполнении процедур типа эзофагогастродуоденоскопии или колоноскопии) в отсутствии признаков активной инфекции. (C)
Рекомендации для профилактики и диагностики Инфекционного Эндокардита • Класс. III 1. Профилактика ИЭ не рекомендуется при выполнении процедур типа эзофагогастродуоденоскопии или колоноскопии) в отсутствии признаков активной инфекции. (C)
 Рекомендации по ведению больных при выполнении некардиологических хирургических операций Класс 1 1. Основные предоперационные обследования: системная артериальная оксигемометрия (измерение парциального давления кислорода), ЭКГ, рентген ОГК, ЧПЭХОКГ, ОАК, коагулограмма (С) 2. дооперационные обследования и хирургические вмешательства должны быть проведены в региональном специализированном центре по ВПС опытными хирургами и кардиоанестезиологами (С) 3. Пациенты с определенным высоким риском должны быть направлены в специализированные центры для взрослых пациентов с ВПС, кроме неотложны вмешательств. Категория высокого риска : Предшествующая процедура Фонтена. (С) Высокая легочная гипертензия (С) Цианотические ВПС (С) Сочетанные ВПС с наличием сердечной недостаточности, клапанных пороков или с необходимостью антикоагулянтной терапии (С) Пациенты с ВПС и злокачественными аритмиями (С) 4. Рекомендуется консультация с экспертами для оценки риска у взрослых пациентов с ВПС, которые будут подвергнуты несердечным хирургическим вмешательствам (С) 5. Консультация с кардиоанестезиологами рекомендована у пациентов с умеренным и высоким риском (С)
Рекомендации по ведению больных при выполнении некардиологических хирургических операций Класс 1 1. Основные предоперационные обследования: системная артериальная оксигемометрия (измерение парциального давления кислорода), ЭКГ, рентген ОГК, ЧПЭХОКГ, ОАК, коагулограмма (С) 2. дооперационные обследования и хирургические вмешательства должны быть проведены в региональном специализированном центре по ВПС опытными хирургами и кардиоанестезиологами (С) 3. Пациенты с определенным высоким риском должны быть направлены в специализированные центры для взрослых пациентов с ВПС, кроме неотложны вмешательств. Категория высокого риска : Предшествующая процедура Фонтена. (С) Высокая легочная гипертензия (С) Цианотические ВПС (С) Сочетанные ВПС с наличием сердечной недостаточности, клапанных пороков или с необходимостью антикоагулянтной терапии (С) Пациенты с ВПС и злокачественными аритмиями (С) 4. Рекомендуется консультация с экспертами для оценки риска у взрослых пациентов с ВПС, которые будут подвергнуты несердечным хирургическим вмешательствам (С) 5. Консультация с кардиоанестезиологами рекомендована у пациентов с умеренным и высоким риском (С)
 Рекомендации по планированию беременности Класс 1 1. Пациентки с ВПС должны быть консультированы специалистами по ВПС у взрослых до того, как они планируют беременность для разработки плана ведения и предотвращения возможных осложнений (С) 2. У пациентов с внутрисердечным шунтированием справа налево должна соблюдаться осторожность при внутривенных вливаниях для избежания парадоксальной воздушной эмболии (С) 3. Женщинам, получающим постоянную антикоагулянтную терапию варфарином, рекомендовано перед планированием беременности консультирование специалистов для возможности принятия решения, учитывая материнский и детский риск (С)
Рекомендации по планированию беременности Класс 1 1. Пациентки с ВПС должны быть консультированы специалистами по ВПС у взрослых до того, как они планируют беременность для разработки плана ведения и предотвращения возможных осложнений (С) 2. У пациентов с внутрисердечным шунтированием справа налево должна соблюдаться осторожность при внутривенных вливаниях для избежания парадоксальной воздушной эмболии (С) 3. Женщинам, получающим постоянную антикоагулянтную терапию варфарином, рекомендовано перед планированием беременности консультирование специалистов для возможности принятия решения, учитывая материнский и детский риск (С)
 Рекомендации по планированию беременности Класс 2 а • Профилактика глубокого венозного тромбоза, включая раннюю амбулаторную профилактику и применение компрессионных чулков, у пациентов с внутрисердечным шунтированием справа налево. • Подкожное введение гепарина и НМГ - при длительном постельном режиме. Полноценная антикоагуляция может быть полезна для пациентов с высоким риском (С) Класс 3 • 1. Эстрогенсодержащие оральные контрацептивы не рекомендованы у взрослых пациенток с ВПС из-за опасности тромбоэмболических осложнений, также как и у пациентов с цианотическими ВПС с внутрисердечным шунтированием, тяжелой легочной гипертензией (С)
Рекомендации по планированию беременности Класс 2 а • Профилактика глубокого венозного тромбоза, включая раннюю амбулаторную профилактику и применение компрессионных чулков, у пациентов с внутрисердечным шунтированием справа налево. • Подкожное введение гепарина и НМГ - при длительном постельном режиме. Полноценная антикоагуляция может быть полезна для пациентов с высоким риском (С) Класс 3 • 1. Эстрогенсодержащие оральные контрацептивы не рекомендованы у взрослых пациенток с ВПС из-за опасности тромбоэмболических осложнений, также как и у пациентов с цианотическими ВПС с внутрисердечным шунтированием, тяжелой легочной гипертензией (С)
 ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
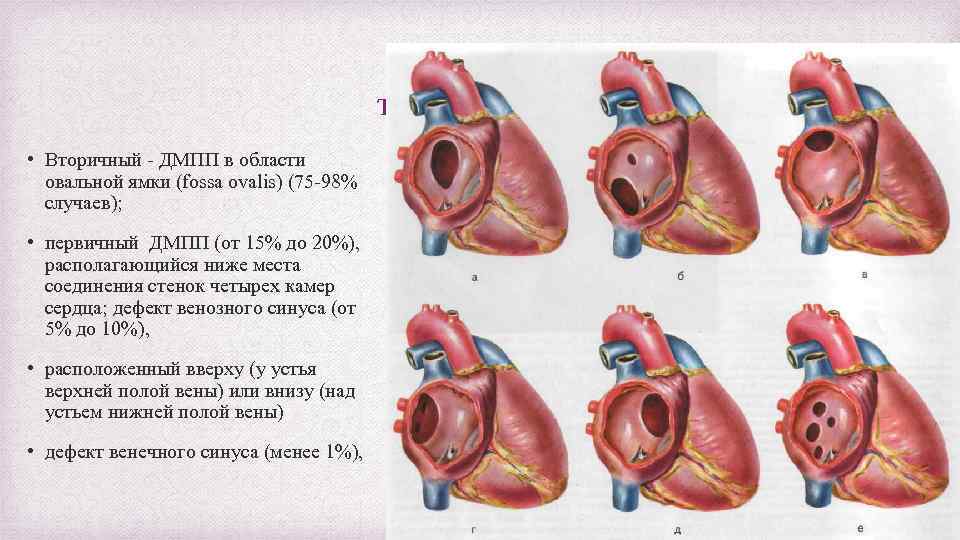 типы ДМПП: • Вторичный - ДМПП в области овальной ямки (fossa ovalis) (75 -98% случаев); • первичный ДМПП (от 15% до 20%), располагающийся ниже места соединения стенок четырех камер сердца; дефект венозного синуса (от 5% до 10%), • расположенный вверху (у устья верхней полой вены) или внизу (над устьем нижней полой вены) • дефект венечного синуса (менее 1%),
типы ДМПП: • Вторичный - ДМПП в области овальной ямки (fossa ovalis) (75 -98% случаев); • первичный ДМПП (от 15% до 20%), располагающийся ниже места соединения стенок четырех камер сердца; дефект венозного синуса (от 5% до 10%), • расположенный вверху (у устья верхней полой вены) или внизу (над устьем нижней полой вены) • дефект венечного синуса (менее 1%),
 Гемодинамические последствия • Объемные перегузки ПП, ПЖ, • гиперволемия малого круга • Гипертрофия правых отделов сердца • Легочная гипертензия до 35 -40 мм. рт. ст • Склеротические изменения в сосудах малого круга не ранее 2 десятилетия жизни
Гемодинамические последствия • Объемные перегузки ПП, ПЖ, • гиперволемия малого круга • Гипертрофия правых отделов сердца • Легочная гипертензия до 35 -40 мм. рт. ст • Склеротические изменения в сосудах малого круга не ранее 2 десятилетия жизни
 Есть ли отличия между открытым овальным окном и ДМПП? • ООО- небольшие ДМПП (до 5 -6 мм) в области овальной ямки • ДМПП отверстия более 5 мм или при других локализациях
Есть ли отличия между открытым овальным окном и ДМПП? • ООО- небольшие ДМПП (до 5 -6 мм) в области овальной ямки • ДМПП отверстия более 5 мм или при других локализациях
 Сопутствующие пороки • первичный ДМПП сопровождается расщеплением передней створки митрального клапана. • Изолированный субаортальный стеноз может развиться в послеоперационном периоде. • Дефекты венозного синуса, вторичный ДМПП сопровождаются частичным аномальным дренажом правых легочных вен, • Пролапс митрального клапана • Клапанный стеноз легочного ствола • Дефект венечного синуса (дефект крыши коронарного синуса, что анатомически не является ДМПП) может сопровождаться частичным или полным аномальным легочным венозным соединением и/или дренажом добавочной левой верхней полой вены в венечный синус. Средняя продолжительность жизни больных с ДМПП не превышает 37— 40 лет
Сопутствующие пороки • первичный ДМПП сопровождается расщеплением передней створки митрального клапана. • Изолированный субаортальный стеноз может развиться в послеоперационном периоде. • Дефекты венозного синуса, вторичный ДМПП сопровождаются частичным аномальным дренажом правых легочных вен, • Пролапс митрального клапана • Клапанный стеноз легочного ствола • Дефект венечного синуса (дефект крыши коронарного синуса, что анатомически не является ДМПП) может сопровождаться частичным или полным аномальным легочным венозным соединением и/или дренажом добавочной левой верхней полой вены в венечный синус. Средняя продолжительность жизни больных с ДМПП не превышает 37— 40 лет
 Аускультация • Над сердцем во втором и третьем межреберьях слева от грудины – систолический шум умеренной интенсивности. • Над легочной артерией II тон расщеплен и его легочный компонент акцентирован.
Аускультация • Над сердцем во втором и третьем межреберьях слева от грудины – систолический шум умеренной интенсивности. • Над легочной артерией II тон расщеплен и его легочный компонент акцентирован.
 классификация клинического течения с учетом объема сброса крови, степени легочной гипертензии и состояния сократительной функции ( В. И, Бураковский и Ф. Н. Ромашов (1967) пять групп. • I группа (бессимптомная стадия) ДМПП не сопровождается клинической cимптоматикой. При осмотре обнаруживается систолический шум во II-III межреберье у левого края грудины. ЭКГ и размеры сердца у больных обычно в пределах нормы. • II группа (стадия начальных субъективных проявлений) выявляется достаточно отчетливая картина ДМПП, значительно увеличены правые отделы сердца, расширен ствол легочной артерии. На ЭКГ правограмма. давление в легочной артерии и правом желудочке не превышает 30 мм рт. Ст.
классификация клинического течения с учетом объема сброса крови, степени легочной гипертензии и состояния сократительной функции ( В. И, Бураковский и Ф. Н. Ромашов (1967) пять групп. • I группа (бессимптомная стадия) ДМПП не сопровождается клинической cимптоматикой. При осмотре обнаруживается систолический шум во II-III межреберье у левого края грудины. ЭКГ и размеры сердца у больных обычно в пределах нормы. • II группа (стадия начальных субъективных проявлений) выявляется достаточно отчетливая картина ДМПП, значительно увеличены правые отделы сердца, расширен ствол легочной артерии. На ЭКГ правограмма. давление в легочной артерии и правом желудочке не превышает 30 мм рт. Ст.
 классификация клинического течения с учетом объема сброса крови, степени легочной гипертензии и состояния сократительной функции ( В. И, Бураковский и Ф. Н. Ромашов (1967) III группа (аритмическая стадия). Симптомы легочной гипертензии вследствие склероза сосудов малого круга кровообращения. значительный сброс крови из левого предсердия в правое и резко расширены границы сердца. нарушения ритма (наджелудочковая пароксизмальная тахикардия, мерцательная аритмия, бигеминия и т. д. ), нарушения внутрипредсердной и внутрижелудочковой проводимости. IV группу (стадия нарушений кровообращения) крайне тяжелые больные со значительным (прогрессирующим) расширением границ сердца, выраженным склерозом легочных сосудов и ХСН, нарушение кровообращения по большому кругу, у лиц старше 25— 30 лет появляются признаки левожелудочковой недостаточности. Больные являются инвалидами, с большим трудом переносят даже легкую физическую нагрузку. V группа (терминальная стадия) резко выраженной легочной гипертензией с обратным сбросом крови через дефект, • цианоз. • тяжелое нарушение кровообращения по малому и большому кругу кровообращения, которое практически не купируется при длительном стационарном лечении.
классификация клинического течения с учетом объема сброса крови, степени легочной гипертензии и состояния сократительной функции ( В. И, Бураковский и Ф. Н. Ромашов (1967) III группа (аритмическая стадия). Симптомы легочной гипертензии вследствие склероза сосудов малого круга кровообращения. значительный сброс крови из левого предсердия в правое и резко расширены границы сердца. нарушения ритма (наджелудочковая пароксизмальная тахикардия, мерцательная аритмия, бигеминия и т. д. ), нарушения внутрипредсердной и внутрижелудочковой проводимости. IV группу (стадия нарушений кровообращения) крайне тяжелые больные со значительным (прогрессирующим) расширением границ сердца, выраженным склерозом легочных сосудов и ХСН, нарушение кровообращения по большому кругу, у лиц старше 25— 30 лет появляются признаки левожелудочковой недостаточности. Больные являются инвалидами, с большим трудом переносят даже легкую физическую нагрузку. V группа (терминальная стадия) резко выраженной легочной гипертензией с обратным сбросом крови через дефект, • цианоз. • тяжелое нарушение кровообращения по малому и большому кругу кровообращения, которое практически не купируется при длительном стационарном лечении.
 Рекомендации при оценке состояния неоперированных пациентов • Класс I 1. Диагноз ДМПП должен быть поставлен при помощи визуализирующих методов (С). 2. Пациенты с неясной перегрузкой объемом ПЖ должны быть направлены в центр лечения врожденных пороков сердца для взрослых с целью проведения дальнейших диагностических исследований и выявления ДМПП или ЧАДЛ (Уровень доказательности: С). • Класс IIa 1. Максимальный нагрузочный тест - для документирования способности симптомных пациентов переносить физическую нагрузку при наличии расхождений с клиническими результатами или для документирования изменений насыщения кислородом у пациентов с различной степени выраженности легочной гипертензией (С). 2. КАГ - для выявления сопутствующей ишемической болезни сердца у пациентов с возрастными или другими факторами риска (В). • Класс III 1. Диагностическая катетеризация сердца не показана молодым пациентам с неосложненным ДМПП (B). 2. Максимальный нагрузочный тест не рекомендован при ДМПП с высокой легочной гипертензией (B).
Рекомендации при оценке состояния неоперированных пациентов • Класс I 1. Диагноз ДМПП должен быть поставлен при помощи визуализирующих методов (С). 2. Пациенты с неясной перегрузкой объемом ПЖ должны быть направлены в центр лечения врожденных пороков сердца для взрослых с целью проведения дальнейших диагностических исследований и выявления ДМПП или ЧАДЛ (Уровень доказательности: С). • Класс IIa 1. Максимальный нагрузочный тест - для документирования способности симптомных пациентов переносить физическую нагрузку при наличии расхождений с клиническими результатами или для документирования изменений насыщения кислородом у пациентов с различной степени выраженности легочной гипертензией (С). 2. КАГ - для выявления сопутствующей ишемической болезни сердца у пациентов с возрастными или другими факторами риска (В). • Класс III 1. Диагностическая катетеризация сердца не показана молодым пациентам с неосложненным ДМПП (B). 2. Максимальный нагрузочный тест не рекомендован при ДМПП с высокой легочной гипертензией (B).
 Клиника • Аускультация • во втором и третьем межреберьях слева от грудины систолический шум умеренной интенсивности.
Клиника • Аускультация • во втором и третьем межреберьях слева от грудины систолический шум умеренной интенсивности.
 На ЭКГ • отклонение электрической оси сердца вправо, • увеличение правого предсердия, • неполная блокада правой ножки пучка Гиса (вторичный ДМПП), • отклонение электрической оси сердца влево (первичный ДМПП) или аномальная ось зубца P (дефект венозного синуса, расположенный сверху). • Полная блокада сердца может наблюдаться при наследственном ДМПП • Отклонение электрической оси сердца влево и вверх с замедлением проводимости по ПЖ, наблюдаемая при первичном ДМПП, является результатом анатомического расположения пучков и ее не нужно смешивать с двухпучковой блокадой.
На ЭКГ • отклонение электрической оси сердца вправо, • увеличение правого предсердия, • неполная блокада правой ножки пучка Гиса (вторичный ДМПП), • отклонение электрической оси сердца влево (первичный ДМПП) или аномальная ось зубца P (дефект венозного синуса, расположенный сверху). • Полная блокада сердца может наблюдаться при наследственном ДМПП • Отклонение электрической оси сердца влево и вверх с замедлением проводимости по ПЖ, наблюдаемая при первичном ДМПП, является результатом анатомического расположения пучков и ее не нужно смешивать с двухпучковой блокадой.
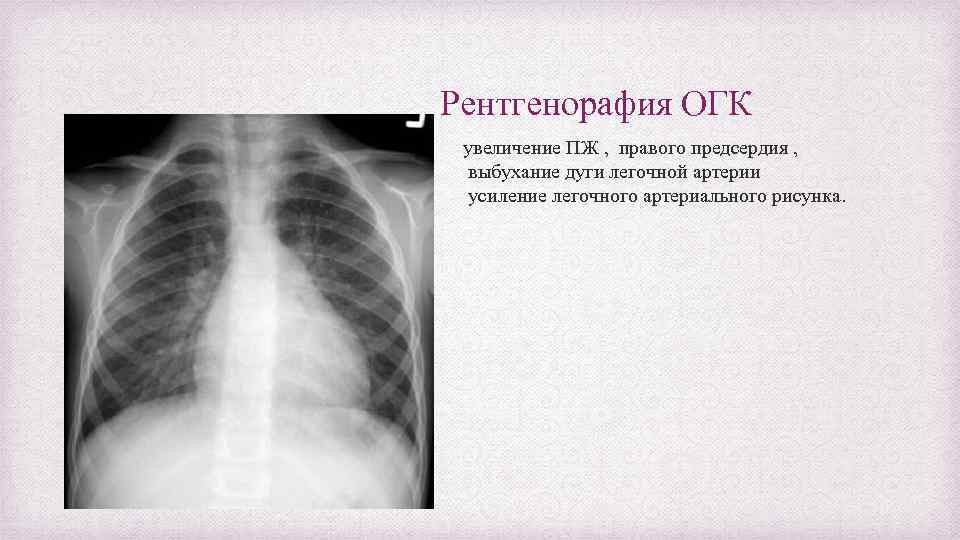 Рентгенорафия ОГК увеличение ПЖ , правого предсердия , выбухание дуги легочной артерии усиление легочного артериального рисунка.
Рентгенорафия ОГК увеличение ПЖ , правого предсердия , выбухание дуги легочной артерии усиление легочного артериального рисунка.
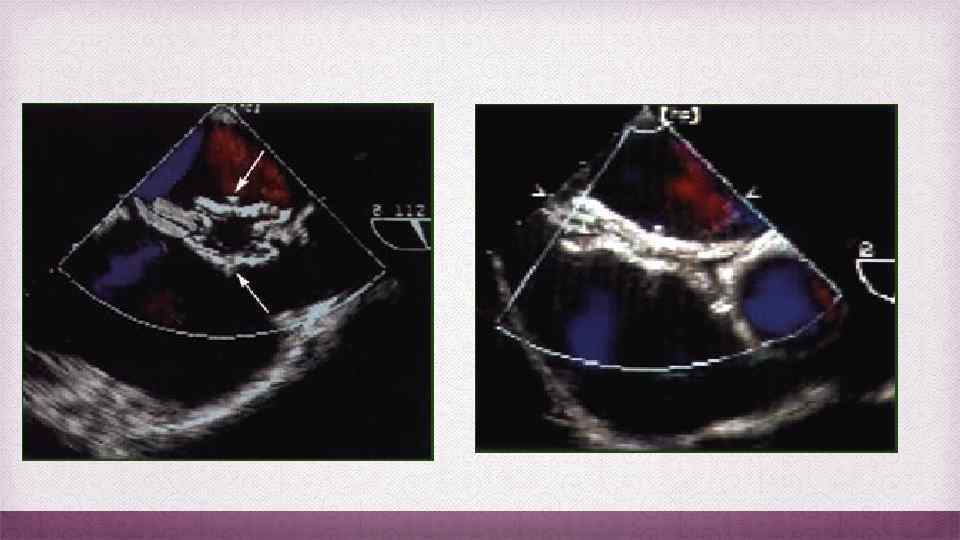
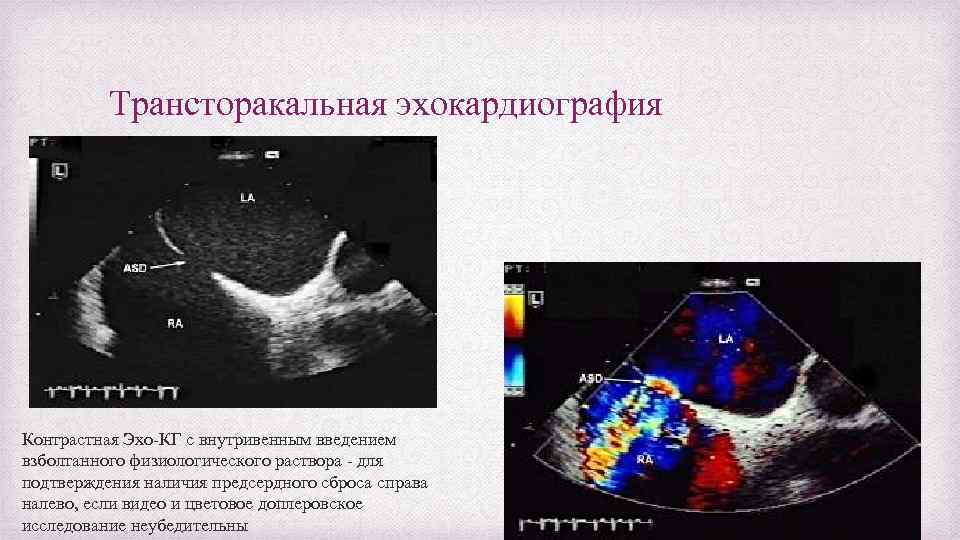 Трансторакальная эхокардиография Контрастная Эхо-КГ с внутривенным введением взболтанного физиологического раствора - для подтверждения наличия предсердного сброса справа налево, если видео и цветовое доплеровское исследование неубедительны
Трансторакальная эхокардиография Контрастная Эхо-КГ с внутривенным введением взболтанного физиологического раствора - для подтверждения наличия предсердного сброса справа налево, если видео и цветовое доплеровское исследование неубедительны
 • МРТ является дополнительным неинвазивным способом визуализации, если результаты Эхо-КГ неубедительны
• МРТ является дополнительным неинвазивным способом визуализации, если результаты Эхо-КГ неубедительны
 Общие принципы ведения пациентов
Общие принципы ведения пациентов
 Рекомендации по медикаментозной терапии Класс I 1. Кардиоверсия после соответствующей антикоагулянтной терапии рекомендована для восстановления синусового ритма, если есть фибрилляция предсердий (А). 2. Контроль за ритмом и антикоагулянтная терапия рекомендованы, если синусовый ритм невозможно поддерживать медикаментозно или интервенционными средствами (А). Рутинное обследование пациента с небольшим ДМПП без признаков увеличения ПЖ или легочной артериальной гипертензии: включает оценку симптомов, особенно аритмий, и возможных приступов парадоксальной эмболии. Повторная Эхо-КГ каждые 2 -3 года для оценки размера ПЖ, его функции и давления в легочной артерии. При достаточно больших ДМПП, способных вызвать легочную гипертензию, необходимо выполнять закрытие в том случае, если есть признаки легочной сосудистой реактивности и чистый сброс слева направо. Медикаментозная терапия легочной гипертензии показана только тем пациентам, у которых наблюдается необратимая легочная гипертензия, и поэтому закрытие ДМПП им не показано
Рекомендации по медикаментозной терапии Класс I 1. Кардиоверсия после соответствующей антикоагулянтной терапии рекомендована для восстановления синусового ритма, если есть фибрилляция предсердий (А). 2. Контроль за ритмом и антикоагулянтная терапия рекомендованы, если синусовый ритм невозможно поддерживать медикаментозно или интервенционными средствами (А). Рутинное обследование пациента с небольшим ДМПП без признаков увеличения ПЖ или легочной артериальной гипертензии: включает оценку симптомов, особенно аритмий, и возможных приступов парадоксальной эмболии. Повторная Эхо-КГ каждые 2 -3 года для оценки размера ПЖ, его функции и давления в легочной артерии. При достаточно больших ДМПП, способных вызвать легочную гипертензию, необходимо выполнять закрытие в том случае, если есть признаки легочной сосудистой реактивности и чистый сброс слева направо. Медикаментозная терапия легочной гипертензии показана только тем пациентам, у которых наблюдается необратимая легочная гипертензия, и поэтому закрытие ДМПП им не показано
 Показания к интервенционному и хирургическому лечению Класс I 1. Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или без симптомов ( В). 2. Лечение дефекта венозного синуса, венечного синуса или первичной ДМПП должно проводиться предпочтительно хирургическим путем (В).
Показания к интервенционному и хирургическому лечению Класс I 1. Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или без симптомов ( В). 2. Лечение дефекта венозного синуса, венечного синуса или первичной ДМПП должно проводиться предпочтительно хирургическим путем (В).
 Показания к интервенционному и хирургическому лечению Класс IIa 1. Хирургическое закрытие вторичного ДМПП при сопутствующей хирургической реконструкции /протезировании трехстворчатого клапана, или если анатомия дефекта исключает чрескожный способ (С). 2. Чрескожное или хирургическое закрытие ДМПП обосновано при наличии: а) Парадоксальной эмболии (С). Класс IIb 1. Чрескожное или хирургическое закрытие дефекта-при наличии сброса крови слева направо, при давлении в легочной артерии менее 2/3 системного уровня, ОЛС менее 2/3 системного сосудистого сопротивления или при реагировании либо на легочную вазодилатационную терапию или тестовую окклюзию дефекта (С). 2. Сопутствующая операция по Maze может рассматриваться для взрослых пациентов с ДМПП с пароксизмальной и хронической наджелудочковой тахиаритмией ( С).
Показания к интервенционному и хирургическому лечению Класс IIa 1. Хирургическое закрытие вторичного ДМПП при сопутствующей хирургической реконструкции /протезировании трехстворчатого клапана, или если анатомия дефекта исключает чрескожный способ (С). 2. Чрескожное или хирургическое закрытие ДМПП обосновано при наличии: а) Парадоксальной эмболии (С). Класс IIb 1. Чрескожное или хирургическое закрытие дефекта-при наличии сброса крови слева направо, при давлении в легочной артерии менее 2/3 системного уровня, ОЛС менее 2/3 системного сосудистого сопротивления или при реагировании либо на легочную вазодилатационную терапию или тестовую окклюзию дефекта (С). 2. Сопутствующая операция по Maze может рассматриваться для взрослых пациентов с ДМПП с пароксизмальной и хронической наджелудочковой тахиаритмией ( С).
 Показания к интервенционному и хирургическому лечению Класс III 1. Пациентам с тяжелой необратимой легочной гипертензией без признаков сброса слева направо не должно выполняться закрытие ДМПП (В).
Показания к интервенционному и хирургическому лечению Класс III 1. Пациентам с тяжелой необратимой легочной гипертензией без признаков сброса слева направо не должно выполняться закрытие ДМПП (В).
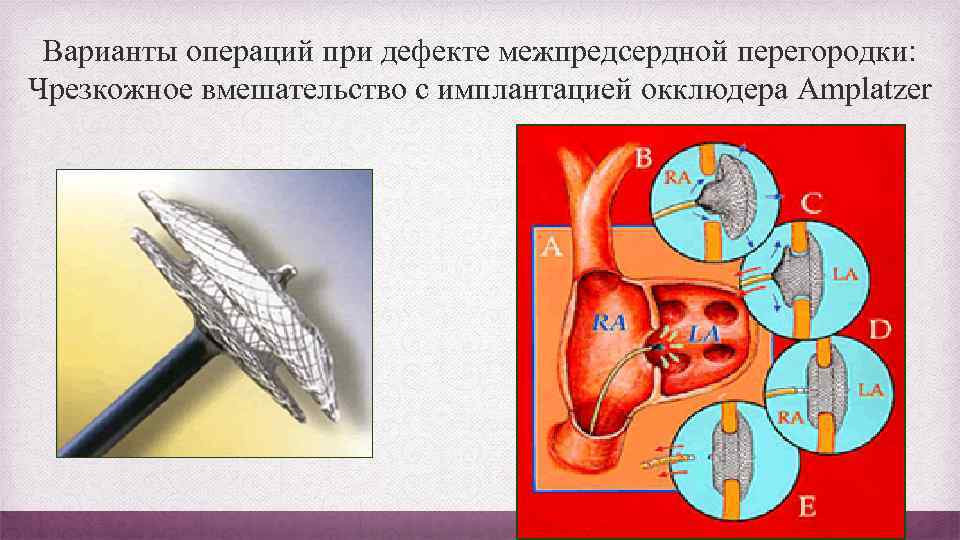 Варианты операций при дефекте межпредсердной перегородки: Чрезкожное вмешательство с имплантацией окклюдера Amplatzer
Варианты операций при дефекте межпредсердной перегородки: Чрезкожное вмешательство с имплантацией окклюдера Amplatzer
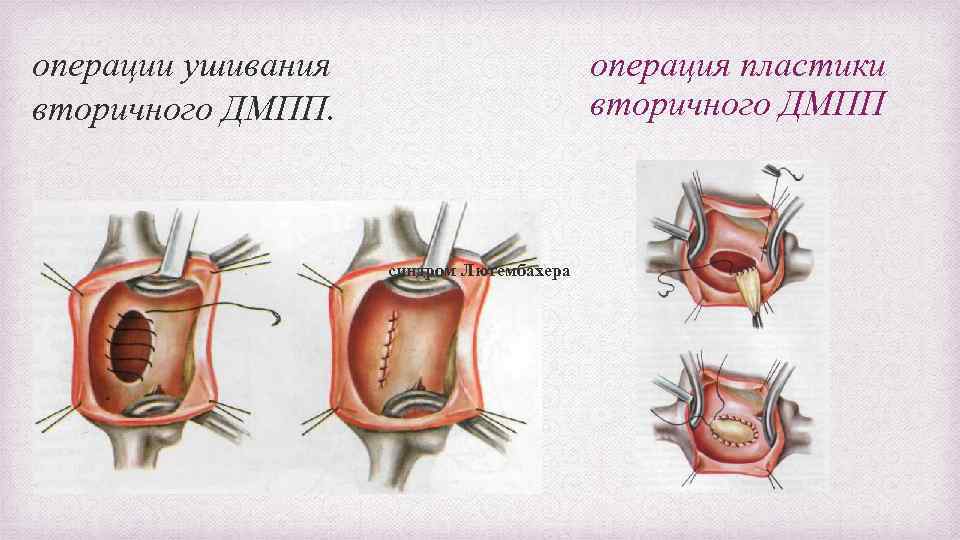 операция пластики вторичного ДМПП операции ушивания вторичного ДМПП. синдром Лютембахера
операция пластики вторичного ДМПП операции ушивания вторичного ДМПП. синдром Лютембахера
 Рекомендации по наблюдению после оперативного лечения • Класс I • 1. ЭХОКГ через 24 часа, 1 месяц, 6 месяцев и 1 год • Ранние послеоперационные симптомы: повышение температуры, утомляемость, рвота, боль в груди или абдоминальная боль требуют исключения посткардиотомного синдрома с тампонадой: • ЭХОКГ ( С). • 2. Ежегодный клинический осмотр рекомендован пациентам после операции, если ДМПП был закрыт, а следующие состояния остались или появились: • А. Легочная артериальная гипертензия ( С). • Б. Наджелудочковая аритмия ( С). • В. Правожелудочковая или левожелудочковая дисфункция (С). • Г. Сопутствующие пороки или другие заболевания сердца (С). • 3. Оценка возможной миграции окклюдера, развития эрозии через 3 -12 месяцев после операции и периодически далее ( С). • 4. Разрушение окклюдера, которое может проявляться болью в груди или синкопальным состоянием, требует немедленного обследования (С).
Рекомендации по наблюдению после оперативного лечения • Класс I • 1. ЭХОКГ через 24 часа, 1 месяц, 6 месяцев и 1 год • Ранние послеоперационные симптомы: повышение температуры, утомляемость, рвота, боль в груди или абдоминальная боль требуют исключения посткардиотомного синдрома с тампонадой: • ЭХОКГ ( С). • 2. Ежегодный клинический осмотр рекомендован пациентам после операции, если ДМПП был закрыт, а следующие состояния остались или появились: • А. Легочная артериальная гипертензия ( С). • Б. Наджелудочковая аритмия ( С). • В. Правожелудочковая или левожелудочковая дисфункция (С). • Г. Сопутствующие пороки или другие заболевания сердца (С). • 3. Оценка возможной миграции окклюдера, развития эрозии через 3 -12 месяцев после операции и периодически далее ( С). • 4. Разрушение окклюдера, которое может проявляться болью в груди или синкопальным состоянием, требует немедленного обследования (С).
 Деффект межжелудочковой перегородки
Деффект межжелудочковой перегородки
 МЖП состоит из 4 компонентов: • мембранозной, • входной, • трабекулярной • выходной (или инфундибулярной) перегородок • 3, 0 -3, 5 младенцев на 1000 живорожденных детей
МЖП состоит из 4 компонентов: • мембранозной, • входной, • трабекулярной • выходной (или инфундибулярной) перегородок • 3, 0 -3, 5 младенцев на 1000 живорожденных детей
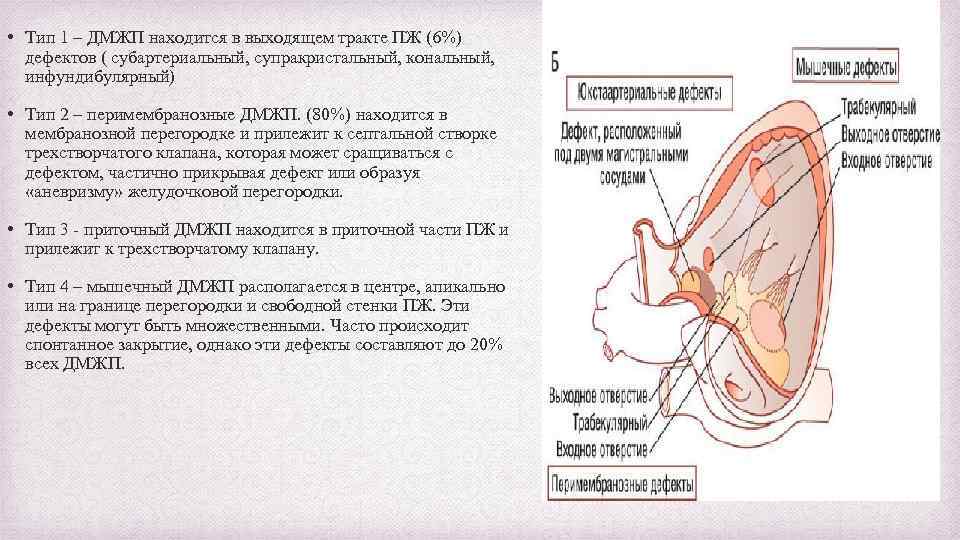 • Тип 1 – ДМЖП находится в выходящем тракте ПЖ (6%) дефектов ( субартериальный, супракристальный, кональный, инфундибулярный) • Тип 2 – перимембранозные ДМЖП. (80%) находится в мембранозной перегородке и прилежит к септальной створке трехстворчатого клапана, которая может сращиваться с дефектом, частично прикрывая дефект или образуя «аневризму» желудочковой перегородки. • Тип 3 - приточный ДМЖП находится в приточной части ПЖ и прилежит к трехстворчатому клапану. • Тип 4 – мышечный ДМЖП располагается в центре, апикально или на границе перегородки и свободной стенки ПЖ. Эти дефекты могут быть множественными. Часто происходит спонтанное закрытие, однако эти дефекты составляют до 20% всех ДМЖП.
• Тип 1 – ДМЖП находится в выходящем тракте ПЖ (6%) дефектов ( субартериальный, супракристальный, кональный, инфундибулярный) • Тип 2 – перимембранозные ДМЖП. (80%) находится в мембранозной перегородке и прилежит к септальной створке трехстворчатого клапана, которая может сращиваться с дефектом, частично прикрывая дефект или образуя «аневризму» желудочковой перегородки. • Тип 3 - приточный ДМЖП находится в приточной части ПЖ и прилежит к трехстворчатому клапану. • Тип 4 – мышечный ДМЖП располагается в центре, апикально или на границе перегородки и свободной стенки ПЖ. Эти дефекты могут быть множественными. Часто происходит спонтанное закрытие, однако эти дефекты составляют до 20% всех ДМЖП.
 ДМЖП Единичные Множественные
ДМЖП Единичные Множественные
 Сопутствующие аномалии сердца: У 60% пациентов • ДМПП • ОАП, • Коарктация аорты • Стеноз легочного ствола • Стеноз аортального клапана • Аортальная недостаточность
Сопутствующие аномалии сердца: У 60% пациентов • ДМПП • ОАП, • Коарктация аорты • Стеноз легочного ствола • Стеноз аортального клапана • Аортальная недостаточность
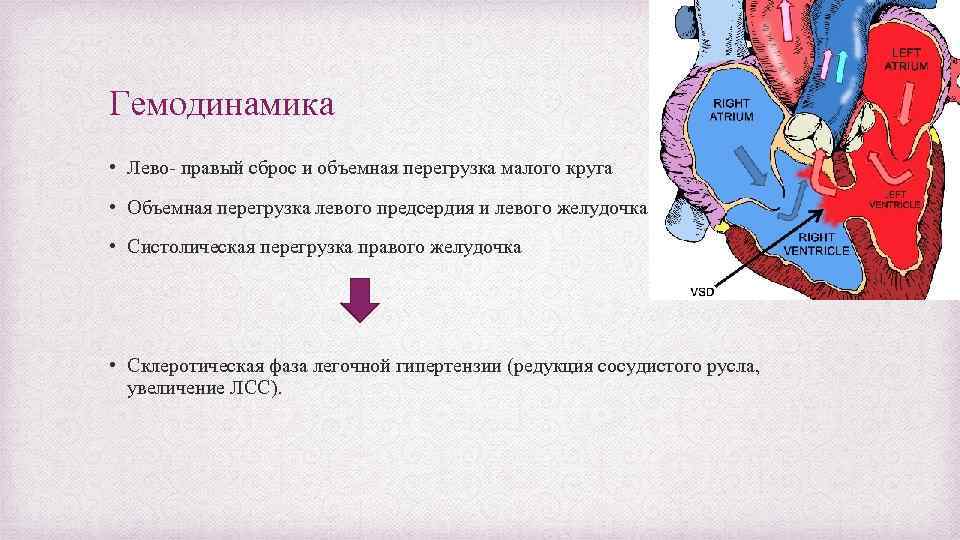 Гемодинамика • Лево- правый сброс и объемная перегрузка малого круга • Объемная перегрузка левого предсердия и левого желудочка. • Систолическая перегрузка правого желудочка • Склеротическая фаза легочной гипертензии (редукция сосудистого русла, увеличение ЛСС).
Гемодинамика • Лево- правый сброс и объемная перегрузка малого круга • Объемная перегрузка левого предсердия и левого желудочка. • Систолическая перегрузка правого желудочка • Склеротическая фаза легочной гипертензии (редукция сосудистого русла, увеличение ЛСС).
 Клиника • Голосистолический или ранний систолический шум по левому краю грудины • Легочная гипертензия
Клиника • Голосистолический или ранний систолический шум по левому краю грудины • Легочная гипертензия
 ЭКГ • 1 этап: ГЛЖ, • 2 этап: нарастание легочной гипертензии- признаки ГПЖ. • Возможны нарушения ритма и проводимости
ЭКГ • 1 этап: ГЛЖ, • 2 этап: нарастание легочной гипертензии- признаки ГПЖ. • Возможны нарушения ритма и проводимости
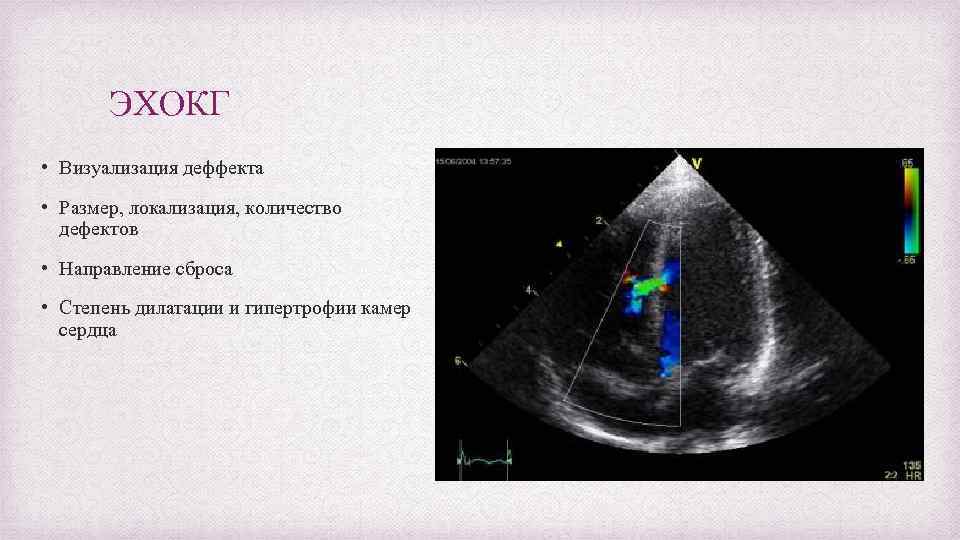 ЭХОКГ • Визуализация деффекта • Размер, локализация, количество дефектов • Направление сброса • Степень дилатации и гипертрофии камер сердца
ЭХОКГ • Визуализация деффекта • Размер, локализация, количество дефектов • Направление сброса • Степень дилатации и гипертрофии камер сердца
 Ключевые моменты, которые должны отслеживаться у взрослых с ДМЖП Неоперированные или оперированные / Катетерное закрытие Развитие аортальной недостаточности · Оценка сопутствующей ИБС · Развитие трикуспидальной регургитации · Оценка степени сброса крови слева направо · Желудочковая дисфункция · Измерение легочного давления · Развитие подлегочного стеноза, обычно в результате двухкамерного ПЖ · Развитие субаортального стеноза Оперированные / Катетерное закрытие Степень сброса при резидуальном ДМЖП · Развитие аритмии/блокады сердца · Тромбоэмболические осложнения (редко)
Ключевые моменты, которые должны отслеживаться у взрослых с ДМЖП Неоперированные или оперированные / Катетерное закрытие Развитие аортальной недостаточности · Оценка сопутствующей ИБС · Развитие трикуспидальной регургитации · Оценка степени сброса крови слева направо · Желудочковая дисфункция · Измерение легочного давления · Развитие подлегочного стеноза, обычно в результате двухкамерного ПЖ · Развитие субаортального стеноза Оперированные / Катетерное закрытие Степень сброса при резидуальном ДМЖП · Развитие аритмии/блокады сердца · Тромбоэмболические осложнения (редко)
 Рекомендации по катетеризации сердца • Класс I • 1. Катетеризация сердца для оценки операбельности взрослых с ДМЖП и легочной гипертензией должна выполняться в региональных центрах лечения взрослых с врожденными пороками сердца в сотрудничестве с экспертами ( С). • Класс IIa • 1. Катетеризация сердца может быть полезной у взрослых с ДМЖП, у которых неинвазивные данные неясные и требуется дополнительная информация. Необходимо : • А. Определение размера шунта ( В). • Б. Оценка легочного давления и сопротивления у пациентов с подозрением на легочную гипертензию. Обратимость легочной гипертензии должна быть проверена с помощью различных вазодилатирующих средств (В). • В. Оценка других повреждений, таких как аортальная недостаточность, двухкамерный правый желудочек (С). • Г. Определение наличия нескольких ДМЖП до операции (С). • Д. Выполнение коронарной КАГ - пациентам с риском ИБС (С). • Е. Анатомия ДМЖП, особенно если рассматривается транскатетерное закрытие (С).
Рекомендации по катетеризации сердца • Класс I • 1. Катетеризация сердца для оценки операбельности взрослых с ДМЖП и легочной гипертензией должна выполняться в региональных центрах лечения взрослых с врожденными пороками сердца в сотрудничестве с экспертами ( С). • Класс IIa • 1. Катетеризация сердца может быть полезной у взрослых с ДМЖП, у которых неинвазивные данные неясные и требуется дополнительная информация. Необходимо : • А. Определение размера шунта ( В). • Б. Оценка легочного давления и сопротивления у пациентов с подозрением на легочную гипертензию. Обратимость легочной гипертензии должна быть проверена с помощью различных вазодилатирующих средств (В). • В. Оценка других повреждений, таких как аортальная недостаточность, двухкамерный правый желудочек (С). • Г. Определение наличия нескольких ДМЖП до операции (С). • Д. Выполнение коронарной КАГ - пациентам с риском ИБС (С). • Е. Анатомия ДМЖП, особенно если рассматривается транскатетерное закрытие (С).
 Общие принципы ведения пациентов Медикаментозная терапия • Класс l. Ib • 1. Легочная вазодилатационная терапия может рассматриваться у взрослых с выской легочной гипертензией (Уровень доказательности: В).
Общие принципы ведения пациентов Медикаментозная терапия • Класс l. Ib • 1. Легочная вазодилатационная терапия может рассматриваться у взрослых с выской легочной гипертензией (Уровень доказательности: В).
 Показания к хирургическому закрытию ДМЖП • Класс I Закрытие ДМЖП рекомендовано, если отношение легочного минутного объемного кровотока к системному равно 2, 0 и если имеются клинические признаки перегрузки ЛЖ (В). Закрытие ДМЖП показано, если в анамнезе есть инфекционный эндокардит (С). Класс IIa 1. Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1, 5 и если системное легочное давление составляет менее 2/3 от системного давления и ОЛС менее 2/3 системного сосудистого сопротивления (В). 2. Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1, 5 при наличии систолической или диастолической левожелудочковой недостаточности (В). • Класс III Закрытие ДМЖП не показано пациентам с тяжелой необратимой легочной гипертензией (В).
Показания к хирургическому закрытию ДМЖП • Класс I Закрытие ДМЖП рекомендовано, если отношение легочного минутного объемного кровотока к системному равно 2, 0 и если имеются клинические признаки перегрузки ЛЖ (В). Закрытие ДМЖП показано, если в анамнезе есть инфекционный эндокардит (С). Класс IIa 1. Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1, 5 и если системное легочное давление составляет менее 2/3 от системного давления и ОЛС менее 2/3 системного сосудистого сопротивления (В). 2. Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1, 5 при наличии систолической или диастолической левожелудочковой недостаточности (В). • Класс III Закрытие ДМЖП не показано пациентам с тяжелой необратимой легочной гипертензией (В).
 Показания к интервенционному лечению Класс l. Ib Закрытие ДМЖП окклюдером может рассматриваться в тех случаях, когда ДМЖП находится на расстоянии от трехстворчатого и аортального клапанов и, если ДМЖП сопутствует значительное увеличение левого желудочка сердца или есть легочная гипертензия. (С). • остаточные дефекты после предшествующих попыток хирургического закрытия, • ДМЖП с большим шунтом крови слева направо, травма, ятрогенные осложнения после хирургического протезирования аортального клапана. • бактериальный эндокардит • Гемодинамически значимое шунтирование слева направо (отношение Qp/Qs более чем 1, 5 : 1).
Показания к интервенционному лечению Класс l. Ib Закрытие ДМЖП окклюдером может рассматриваться в тех случаях, когда ДМЖП находится на расстоянии от трехстворчатого и аортального клапанов и, если ДМЖП сопутствует значительное увеличение левого желудочка сердца или есть легочная гипертензия. (С). • остаточные дефекты после предшествующих попыток хирургического закрытия, • ДМЖП с большим шунтом крови слева направо, травма, ятрогенные осложнения после хирургического протезирования аортального клапана. • бактериальный эндокардит • Гемодинамически значимое шунтирование слева направо (отношение Qp/Qs более чем 1, 5 : 1).
 Открытый артериальный проток
Открытый артериальный проток
 Осложнения • легочная гипертензия, у 14% пациентов имеет склеротическую природу. • бактериальный эндокардит и эндартериит - 5% случаев • аневризма протока с последующим ее разрывом Средняя продолжительность жизни больных с ОАП не превышает 25 лет [Abbott M. , 1936]
Осложнения • легочная гипертензия, у 14% пациентов имеет склеротическую природу. • бактериальный эндокардит и эндартериит - 5% случаев • аневризма протока с последующим ее разрывом Средняя продолжительность жизни больных с ОАП не превышает 25 лет [Abbott M. , 1936]
 Жалобы • быстрая утомляемость, одышка при нагрузке. • ощущения перебоев, сердцебиения. • пневмонии
Жалобы • быстрая утомляемость, одышка при нагрузке. • ощущения перебоев, сердцебиения. • пневмонии
 • деформация грудной клетки в виде «сердечного горба» • усиленная, хорошо видимую пульсацию грудной клетки в проекции верхушки сердца в пятом-шестом межреберье слева от грудины. • систолодиастолическое или систолическое дрожание в проекции основания сердца. • Границы сердца расширены • пульс быстрый, высокий. возможно различие в амплитуде колебаний пульса на правой и левой руках • большая пульсовая амплитуда за счет снижения диастолического давления,
• деформация грудной клетки в виде «сердечного горба» • усиленная, хорошо видимую пульсацию грудной клетки в проекции верхушки сердца в пятом-шестом межреберье слева от грудины. • систолодиастолическое или систолическое дрожание в проекции основания сердца. • Границы сердца расширены • пульс быстрый, высокий. возможно различие в амплитуде колебаний пульса на правой и левой руках • большая пульсовая амплитуда за счет снижения диастолического давления,
 Клиника • Систоло-диастолический шум «машинного» типа, и повышение пульсации на лучевой артерии. • систолический шум или акцент второго тона на легочной артерии при ЛГ • Расширение пульсового давления определяется - при ОАП большого размера и большом объеме сброса крови слева направо. • разница в насыщении крови кислородом в пробах взятых на верхних и нижних конечностях- (перекрест или право-левый сброс крови на уровне протока в левую подключичную артерию и/или в нисходящую аорту, • акроцианоз и симптом «барабанных палочек и часовых стекол»
Клиника • Систоло-диастолический шум «машинного» типа, и повышение пульсации на лучевой артерии. • систолический шум или акцент второго тона на легочной артерии при ЛГ • Расширение пульсового давления определяется - при ОАП большого размера и большом объеме сброса крови слева направо. • разница в насыщении крови кислородом в пробах взятых на верхних и нижних конечностях- (перекрест или право-левый сброс крови на уровне протока в левую подключичную артерию и/или в нисходящую аорту, • акроцианоз и симптом «барабанных палочек и часовых стекол»
 Аускультация • грубый, «машинный» систолодиастолический шум во втором межреберье слева от грудины. выслушивается в межлопаточном пространстве и на сосудах шеи. • Диастолический компонент шума лучше прослушивается при форсированной задержке дыхания (проба Вальсальвы). • По мере уменьшения сброса из-за развития легочной гипертензии вначале снижается интенсивность шума; в последующем может выслушиваться лишь короткий систолический шум. У больных с одинаковым давлением в большом и малом круге кровообращения порок практически «афоничен» . • Однако в этой стадии возникает недостаточность клапанов легочной артерии, которая аускультативно проявляется специфическим диастолическим шумом Грехэма— Стилла. • Усиление, расщепление II тона над легочной артерией.
Аускультация • грубый, «машинный» систолодиастолический шум во втором межреберье слева от грудины. выслушивается в межлопаточном пространстве и на сосудах шеи. • Диастолический компонент шума лучше прослушивается при форсированной задержке дыхания (проба Вальсальвы). • По мере уменьшения сброса из-за развития легочной гипертензии вначале снижается интенсивность шума; в последующем может выслушиваться лишь короткий систолический шум. У больных с одинаковым давлением в большом и малом круге кровообращения порок практически «афоничен» . • Однако в этой стадии возникает недостаточность клапанов легочной артерии, которая аускультативно проявляется специфическим диастолическим шумом Грехэма— Стилла. • Усиление, расщепление II тона над легочной артерией.
 Диагностика • визуализации демонстрирующая наличие сброса крови через аорто-легочное сообщение (с или без данных о существенной объемной перегрузке левого сердца). (C) • Класс III • 1. Диагностическая катетеризация сердца и АКГ не показаны в случая адекватной визуализации сброса крови через ОАП применении других методов обследования. (B) • 2. При ОАП с ЛГ не рекомендуется проведение максимальных тестов на физическую нагрузку. (B)
Диагностика • визуализации демонстрирующая наличие сброса крови через аорто-легочное сообщение (с или без данных о существенной объемной перегрузке левого сердца). (C) • Класс III • 1. Диагностическая катетеризация сердца и АКГ не показаны в случая адекватной визуализации сброса крови через ОАП применении других методов обследования. (B) • 2. При ОАП с ЛГ не рекомендуется проведение максимальных тестов на физическую нагрузку. (B)
 Рентгенография кардиомегалия усиление легочного рисунка выбухание проксимального сегмента легочной артерии увеличение ЛП и ЛЖ расширение восходящей аорты Оценить наличие кальциноза
Рентгенография кардиомегалия усиление легочного рисунка выбухание проксимального сегмента легочной артерии увеличение ЛП и ЛЖ расширение восходящей аорты Оценить наличие кальциноза
 Эхо-КГ Визуализация ОАП. Оценка градиента давления на легочной артерии. Если диагностирование ОАП затруднено необходимо проведение катетеризации сердца или ангиографии
Эхо-КГ Визуализация ОАП. Оценка градиента давления на легочной артерии. Если диагностирование ОАП затруднено необходимо проведение катетеризации сердца или ангиографии
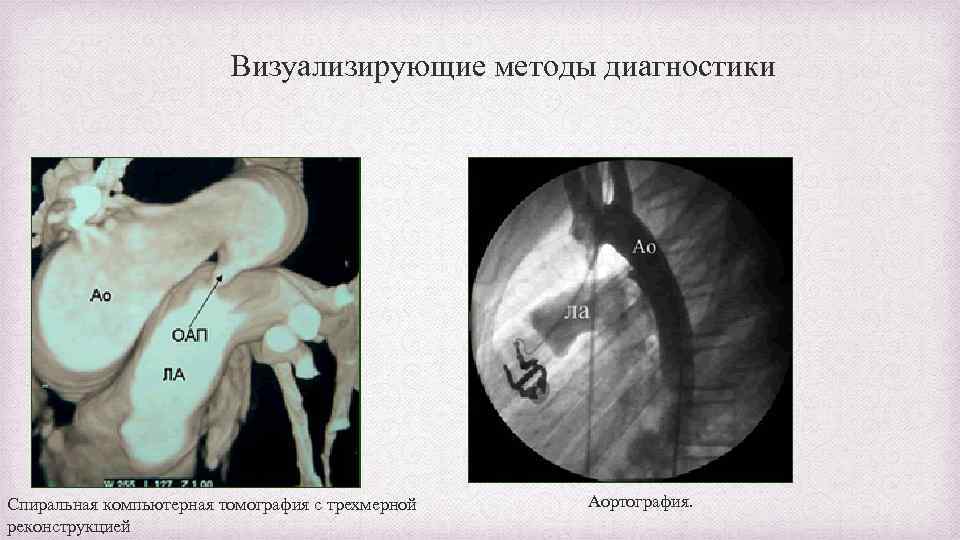 Визуализирующие методы диагностики Спиральная компьютерная томография с трехмерной реконструкцией Аортография.
Визуализирующие методы диагностики Спиральная компьютерная томография с трехмерной реконструкцией Аортография.
 Тактика ведения Класс I 1. Для пациентов с маленьким ОАП без признаков перегрузки левого сердца периодичность наблюдения 3 - 5 лет. (C) Класс I 2. Больным после закрытия ОАП при отсутствии остаточного сброса профилактика ИЭ не рекомендуется. (C)
Тактика ведения Класс I 1. Для пациентов с маленьким ОАП без признаков перегрузки левого сердца периодичность наблюдения 3 - 5 лет. (C) Класс I 2. Больным после закрытия ОАП при отсутствии остаточного сброса профилактика ИЭ не рекомендуется. (C)
 Рекомендации по закрытию открытого артериального протока Класс I 1. Показания к эндоваскулярному или хирургическому закрытию ОАП: a. Расширение левых отделов сердца и/или признаках ЛГ при наличии сброса крови слева направо. (C) b. Ранее перенесенный эндокардит. (C) 2. Для пациентов с кальцинированным ОАП перед проведением хирургического закрытия требуется консультация интервенционного кардиолога специализированного по взрослым пациентам с ВПС. (C) 3. Хирургическая коррекция порока должна выполняться специалистом, имеющим опыт в хирургии ВПС и рекомендуется: a. Размер ОАП слишком большой для закрытия устройством. (C) b. Анатомия протока не позволяет закрыть ОАП устройством (например, аневризма или эндартериит) (B) Класс IIa 1. Показано эндоваскулярное закрытие бессимптомного маленького ОАП. (C) 2. Закрытие ОАП показано пациентам с ЛГ со сбросом крови слева направо. (C) Класс III 1. Закрытие ОАП не показано пациентам с ЛГ и сбросом крови справа налево (C)
Рекомендации по закрытию открытого артериального протока Класс I 1. Показания к эндоваскулярному или хирургическому закрытию ОАП: a. Расширение левых отделов сердца и/или признаках ЛГ при наличии сброса крови слева направо. (C) b. Ранее перенесенный эндокардит. (C) 2. Для пациентов с кальцинированным ОАП перед проведением хирургического закрытия требуется консультация интервенционного кардиолога специализированного по взрослым пациентам с ВПС. (C) 3. Хирургическая коррекция порока должна выполняться специалистом, имеющим опыт в хирургии ВПС и рекомендуется: a. Размер ОАП слишком большой для закрытия устройством. (C) b. Анатомия протока не позволяет закрыть ОАП устройством (например, аневризма или эндартериит) (B) Класс IIa 1. Показано эндоваскулярное закрытие бессимптомного маленького ОАП. (C) 2. Закрытие ОАП показано пациентам с ЛГ со сбросом крови слева направо. (C) Класс III 1. Закрытие ОАП не показано пациентам с ЛГ и сбросом крови справа налево (C)
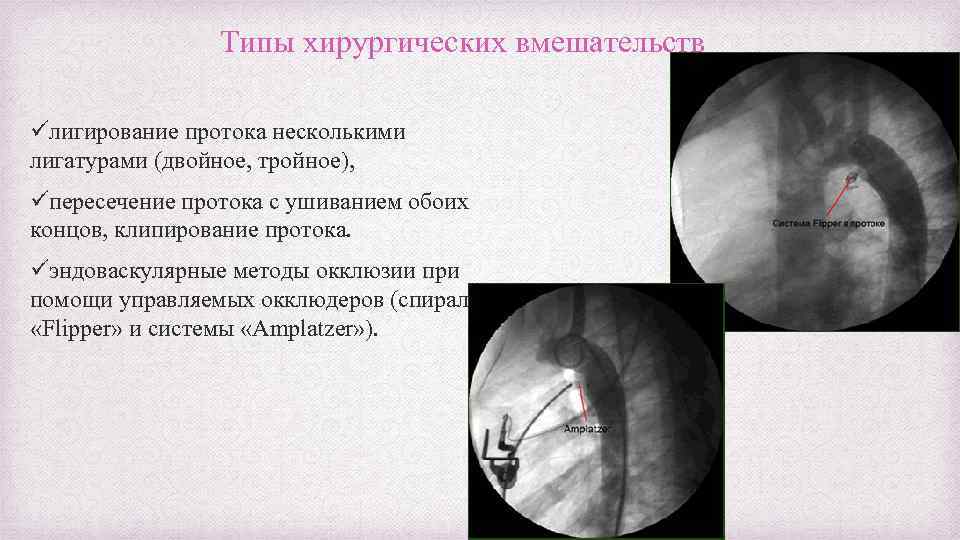 Типы хирургических вмешательств üлигирование протока несколькими лигатурами (двойное, тройное), üпересечение протока с ушиванием обоих концов, клипирование протока. üэндоваскулярные методы окклюзии при помощи управляемых окклюдеров (спирали «Flipper» и системы «Amplatzer» ).
Типы хирургических вмешательств üлигирование протока несколькими лигатурами (двойное, тройное), üпересечение протока с ушиванием обоих концов, клипирование протока. üэндоваскулярные методы окклюзии при помощи управляемых окклюдеров (спирали «Flipper» и системы «Amplatzer» ).
 Коарктация аорты
Коарктация аорты
 Рекомендации по тактике наблюдения Класс I 1. У каждого пациента с системной АГ необходимо оценить пульсацию плечевой артерии и бедренной артерии, которые можно пальпировать одновременно для того, чтобы выявить задержку в пульсации при значительной коартации аорты (С). 2. ЭХОКГ при подозрении на коарктацию аорты (В). 3. Каждому пациенту с коарктацией (оперированному или нет) как минимум 1 раз МРТ или КТ для оценки состояния грудной аорты или внутричерепных сосудов. (В)
Рекомендации по тактике наблюдения Класс I 1. У каждого пациента с системной АГ необходимо оценить пульсацию плечевой артерии и бедренной артерии, которые можно пальпировать одновременно для того, чтобы выявить задержку в пульсации при значительной коартации аорты (С). 2. ЭХОКГ при подозрении на коарктацию аорты (В). 3. Каждому пациенту с коарктацией (оперированному или нет) как минимум 1 раз МРТ или КТ для оценки состояния грудной аорты или внутричерепных сосудов. (В)
 Рентгенография расширение восходящей аорты. Узурация коарктации аорты может служить Эхо-КГ Доплер. Эхо оценивает турбулентность контрастного тока в проксимальной части восходящей артерии и характеристику диастолического потока. коллатералях. диаметр аортального фиброзного кольца, синуса аорты и восходящей аорты. Анатомию аортального клапана необходимо оценить, так же размеры камер ЛЖ и ЛЖ функции. МРТ и КТ точно определяют локализацию и анатомию коарктации и всей аорты, характеристику коллатеральных сосудов. Катетеризация/Ангиография При подозрении на сопутствующую ИБС МРТ/КТ ангиография остается методом выбора для визуализации места коарктации аорты.
Рентгенография расширение восходящей аорты. Узурация коарктации аорты может служить Эхо-КГ Доплер. Эхо оценивает турбулентность контрастного тока в проксимальной части восходящей артерии и характеристику диастолического потока. коллатералях. диаметр аортального фиброзного кольца, синуса аорты и восходящей аорты. Анатомию аортального клапана необходимо оценить, так же размеры камер ЛЖ и ЛЖ функции. МРТ и КТ точно определяют локализацию и анатомию коарктации и всей аорты, характеристику коллатеральных сосудов. Катетеризация/Ангиография При подозрении на сопутствующую ИБС МРТ/КТ ангиография остается методом выбора для визуализации места коарктации аорты.
 Медикаментозное лечение бета-блокаторы, ингибиторы АПФ или АТ-рецепторов.
Медикаментозное лечение бета-блокаторы, ингибиторы АПФ или АТ-рецепторов.
 Рекомендаци по эндоваскулярному и хирургическому лечению коарктации аорты у взрослых Класс I 1. Вмешательство рекомедовано: А. Пиковый градиент в области коарктации больше или равен 20 мм рт. ст. ( С) Б. Пиковый градиент в области коарктации менее 20 мм рт. ст. при наличии значительного сужения в области перешейка аорты и выраженного коллатерального кровотока (С) 2. Эндоваскулярная коррекция - при возвратной, дискретной коарктации с пиковым градиентом не менее 20 мм рт. ст. (В) 3. Хирурги, обладающие соответствующей подготовкой и достаточным опытом в области ВПС, должны выполнять операции по поводу рекоарктации аорты в следующих случаях: А. Протяженный суженый сегмент (В) Б. Сочетанная гипоплазия дуги аорты (В) Класс IIb 1. Имплантация стента в место сужения аорты (С)
Рекомендаци по эндоваскулярному и хирургическому лечению коарктации аорты у взрослых Класс I 1. Вмешательство рекомедовано: А. Пиковый градиент в области коарктации больше или равен 20 мм рт. ст. ( С) Б. Пиковый градиент в области коарктации менее 20 мм рт. ст. при наличии значительного сужения в области перешейка аорты и выраженного коллатерального кровотока (С) 2. Эндоваскулярная коррекция - при возвратной, дискретной коарктации с пиковым градиентом не менее 20 мм рт. ст. (В) 3. Хирурги, обладающие соответствующей подготовкой и достаточным опытом в области ВПС, должны выполнять операции по поводу рекоарктации аорты в следующих случаях: А. Протяженный суженый сегмент (В) Б. Сочетанная гипоплазия дуги аорты (В) Класс IIb 1. Имплантация стента в место сужения аорты (С)
 Рекомендации и ключевые моменты послеоперационной оценки и тактики ведения в послеоперационный период. Класс I 1. Пациентам, перенесшим вмешательство, рекомендовано ежегодное обследование у кардиолога. (С) 3. Даже при удовлетворительных результатах коррекции коарктации аорты для выявления формирования аневризмы аорты или ее расширения необходимо выполнять исследование грудной аорты. (В) 4. выявление артериальной гипертензии в покое или при физической нагрузке, которая должна быть агрессивно купирована медикаментозно при исключении рекоарктации. (В) 5. МРТ/КТ оценка места коарктации должна выполняться с интервалом 5 лет или менее, в зависимости от анатомических особенностей выявленных до вмешательства или во время него. (С) Класс IIb 1. нагрузочный тест выполнять с интервалами, определенными на консультации в местном центре ВПС взрослых. (С)
Рекомендации и ключевые моменты послеоперационной оценки и тактики ведения в послеоперационный период. Класс I 1. Пациентам, перенесшим вмешательство, рекомендовано ежегодное обследование у кардиолога. (С) 3. Даже при удовлетворительных результатах коррекции коарктации аорты для выявления формирования аневризмы аорты или ее расширения необходимо выполнять исследование грудной аорты. (В) 4. выявление артериальной гипертензии в покое или при физической нагрузке, которая должна быть агрессивно купирована медикаментозно при исключении рекоарктации. (В) 5. МРТ/КТ оценка места коарктации должна выполняться с интервалом 5 лет или менее, в зависимости от анатомических особенностей выявленных до вмешательства или во время него. (С) Класс IIb 1. нагрузочный тест выполнять с интервалами, определенными на консультации в местном центре ВПС взрослых. (С)
 Обструкция путей оттока из правого желудочка (ОПОПЖ)
Обструкция путей оттока из правого желудочка (ОПОПЖ)
 Стеноз клапана легочной артерии
Стеноз клапана легочной артерии
 • 7% до 12% всех ВПС
• 7% до 12% всех ВПС
 Классификакация легочного стеноза • воронкообразный клапан легочной артерии • дисплазия клапана легочной артерии • моностворчатый или двустворчатый клапан как компонент тетрады Фалло. • незначительный - пиковый градиент <30 мм. рт. ст. , • умеренный - градиент от 30 до 50 мм рт. ст. , • выраженный - градиент свыше 50 мм рт. ст.
Классификакация легочного стеноза • воронкообразный клапан легочной артерии • дисплазия клапана легочной артерии • моностворчатый или двустворчатый клапан как компонент тетрады Фалло. • незначительный - пиковый градиент <30 мм. рт. ст. , • умеренный - градиент от 30 до 50 мм рт. ст. , • выраженный - градиент свыше 50 мм рт. ст.
 Рекомендации по оценке неоперированного пациента • Класс I 1. Для начальной оценки пациента со стенозом легочной артерии необходимо выполнить 2 -Д допплеровское эхо-исследование, рентгенографию грудной клетки и ЭКГ. (С) 2. Асимптомным пациентам с градиентом менее 30 мм рт. ст. , раз в пять лет выполнять обследование, эхо-допплер и рентгенографию грудной клетки. (С) 3. Асимптомным пациентам с градиентом выше 30 мм рт. ст. , необходимо выполнять обследование, эхо-допплер и рентгенграфию ОГК каждые 2 -5 лет. (С) Класс III 1. Для постановки диагноза клапанного стеноза легочной артерии в катетеризации сердца нет необходимости, если только одновременно не будет выполняться эндоваскулярное вмешательство на клапане. (С)
Рекомендации по оценке неоперированного пациента • Класс I 1. Для начальной оценки пациента со стенозом легочной артерии необходимо выполнить 2 -Д допплеровское эхо-исследование, рентгенографию грудной клетки и ЭКГ. (С) 2. Асимптомным пациентам с градиентом менее 30 мм рт. ст. , раз в пять лет выполнять обследование, эхо-допплер и рентгенографию грудной клетки. (С) 3. Асимптомным пациентам с градиентом выше 30 мм рт. ст. , необходимо выполнять обследование, эхо-допплер и рентгенграфию ОГК каждые 2 -5 лет. (С) Класс III 1. Для постановки диагноза клапанного стеноза легочной артерии в катетеризации сердца нет необходимости, если только одновременно не будет выполняться эндоваскулярное вмешательство на клапане. (С)
 Рекомендации к вмешательствам у пациентов с клапанным стенозом легочной артерии Класс I 1. Асимптомным пациентам с воронкообразным клапаном легочной артерии и пиковым мгновенным допплеровским градиентом >60 мм рт. ст. (средним > 40 мм рт. ст. ), показана баллонная легочная вальвулопластика (при умеренной/тяжелой легочной регургитации). (В) 2. Симптомные пациенты с воронкообразным клапаном легочной артерии и мгновенным пиковым допплеровским градиентом > 50 мм рт. ст. , (средним градиентом > 30 мм рт. ст. (c умеренной/тяжелой регургитацией). (С) 3. Хирургическое лечение рекомендовано пациентам с выраженным стенозом клапана легочной артерии и сочетанной гипоплазией кольца легочной артерии, выраженной легочной регургитацией, подклапанным или надклапанным стенозом. Хирургия при дисплазии клапана легочной артерии, при наличии сопутствующей трикуспидальной регургитации и необходимости выполнения хирургической процедуры Maze. (С).
Рекомендации к вмешательствам у пациентов с клапанным стенозом легочной артерии Класс I 1. Асимптомным пациентам с воронкообразным клапаном легочной артерии и пиковым мгновенным допплеровским градиентом >60 мм рт. ст. (средним > 40 мм рт. ст. ), показана баллонная легочная вальвулопластика (при умеренной/тяжелой легочной регургитации). (В) 2. Симптомные пациенты с воронкообразным клапаном легочной артерии и мгновенным пиковым допплеровским градиентом > 50 мм рт. ст. , (средним градиентом > 30 мм рт. ст. (c умеренной/тяжелой регургитацией). (С) 3. Хирургическое лечение рекомендовано пациентам с выраженным стенозом клапана легочной артерии и сочетанной гипоплазией кольца легочной артерии, выраженной легочной регургитацией, подклапанным или надклапанным стенозом. Хирургия при дисплазии клапана легочной артерии, при наличии сопутствующей трикуспидальной регургитации и необходимости выполнения хирургической процедуры Maze. (С).
 Рекомендации к вмешательствам у пациентов с клапанным стенозом легочной артерии Класс IIb 1. Баллонная вальвотомия может быть выполнена у асимптомных пациентов с диспластичными клапанами ЛА и мгновенным пиковым допплеровским градиентом > 60 мм рт. ст. или средним выше 40 мм рт. ст. (С) 2. Баллонная вальвулотомия может быть выполнена у отобранных симптомных пациентов с диспластичным клапаном легочной артерии с мгновенным пиковым допплеровским градиентом выше 50 мм рт. ст. или средним допплеровским градиентом выше 30 мм рт. ст. (С) Класс III Баллонная вальвулотомия не рекомендуется 1. асимптомным пациентам с градиентом < 50 мм рт. ст. при наличии нормальной ФВ (С) 2. симтомным пациентам со стенозом легочной артерии и выраженной легочной регургитацией. (С) 3. баллонная вальвулотомия не рекомендуется симптомным пациентам с мгновенным пиковым допплеровским градиентом менее 30 мм рт. ст. (С)
Рекомендации к вмешательствам у пациентов с клапанным стенозом легочной артерии Класс IIb 1. Баллонная вальвотомия может быть выполнена у асимптомных пациентов с диспластичными клапанами ЛА и мгновенным пиковым допплеровским градиентом > 60 мм рт. ст. или средним выше 40 мм рт. ст. (С) 2. Баллонная вальвулотомия может быть выполнена у отобранных симптомных пациентов с диспластичным клапаном легочной артерии с мгновенным пиковым допплеровским градиентом выше 50 мм рт. ст. или средним допплеровским градиентом выше 30 мм рт. ст. (С) Класс III Баллонная вальвулотомия не рекомендуется 1. асимптомным пациентам с градиентом < 50 мм рт. ст. при наличии нормальной ФВ (С) 2. симтомным пациентам со стенозом легочной артерии и выраженной легочной регургитацией. (С) 3. баллонная вальвулотомия не рекомендуется симптомным пациентам с мгновенным пиковым допплеровским градиентом менее 30 мм рт. ст. (С)
 надклапанный стеноз, стеноз долевых артерий или периферический стеноз Класс I допплер-эхокардиография плюс один из следующих методов: • МРТ ангиография, КТ ангиография или контрастная рентгеноангиография. (С) • 2. После установки диагноза, периодически, в зависимости от степени тяжести порока, должно выполняться допплеровское эхокардиографическое исследование для оценки систолического давления в правом желудочке. (С)
надклапанный стеноз, стеноз долевых артерий или периферический стеноз Класс I допплер-эхокардиография плюс один из следующих методов: • МРТ ангиография, КТ ангиография или контрастная рентгеноангиография. (С) • 2. После установки диагноза, периодически, в зависимости от степени тяжести порока, должно выполняться допплеровское эхокардиографическое исследование для оценки систолического давления в правом желудочке. (С)
 Рекомендации по использованию эндоваскуляных методов лечения при долевых и периферических стенозов легочной артерии Класс I • 1. Чрескожная интервенционная терапия рекомендована в качестве метода выбора при лечении подходящих очаговых долевых и/или периферических стенозов легочной артерии с сужением более 50% диаметра, давлением в правом желудочке выше 50 мм рт. ст. и/или наличием симптомов. (В) • 2. Пациентам с перечисленными выше показаниями, анатомически не подходящих для выполнения чрескожного вмешательства, показано выполнение открытой хирургической операции. (В). • Хирургическое лечение с имплантацией заплаты для коррекции надклапанного стеноза, и стенозов долевых артерий.
Рекомендации по использованию эндоваскуляных методов лечения при долевых и периферических стенозов легочной артерии Класс I • 1. Чрескожная интервенционная терапия рекомендована в качестве метода выбора при лечении подходящих очаговых долевых и/или периферических стенозов легочной артерии с сужением более 50% диаметра, давлением в правом желудочке выше 50 мм рт. ст. и/или наличием симптомов. (В) • 2. Пациентам с перечисленными выше показаниями, анатомически не подходящих для выполнения чрескожного вмешательства, показано выполнение открытой хирургической операции. (В). • Хирургическое лечение с имплантацией заплаты для коррекции надклапанного стеноза, и стенозов долевых артерий.



