впс-0.ppt
- Количество слайдов: 131
 Врожденные пороки сердца у детей Доцент кафедры факультетской педиатрии к. м. н. Енгибарян К. Ж.
Врожденные пороки сердца у детей Доцент кафедры факультетской педиатрии к. м. н. Енгибарян К. Ж.
 Врожденные пороки сердца занимают второе место среди пороков развития внутренних органов у детей (первое занимают пороки развития нервной системы). Частота ВПС от 8 до 10 случаев на каждую тысячу родов. n
Врожденные пороки сердца занимают второе место среди пороков развития внутренних органов у детей (первое занимают пороки развития нервной системы). Частота ВПС от 8 до 10 случаев на каждую тысячу родов. n
 ВПС считаются врожденные изменения • строения клапанного аппарата, • перегородок или стенок сердца и • отходящих от него магистральных сосудов, которые изменяют условия внутрисердечной гемодинамики и часто приводят к НК
ВПС считаются врожденные изменения • строения клапанного аппарата, • перегородок или стенок сердца и • отходящих от него магистральных сосудов, которые изменяют условия внутрисердечной гемодинамики и часто приводят к НК
 Эти дефекты могут встречаться изолированно или в сочетании друг с другом. n Врожденные пороки сердца могут проявляться сразу после рождения ребенка или протекать скрыто, выявляясь иногда на профилактических врачебных осмотрах или обследовании по поводу другой патологии (например, гипер- или гипотонии). n
Эти дефекты могут встречаться изолированно или в сочетании друг с другом. n Врожденные пороки сердца могут проявляться сразу после рождения ребенка или протекать скрыто, выявляясь иногда на профилактических врачебных осмотрах или обследовании по поводу другой патологии (например, гипер- или гипотонии). n
 n ВПС занимают первое место по смертности новорожденных и детей первого года жизни. Основная масса детей погибает в течение первого года жизни (от 50 до 70%), а из них большинство в течение первого месяца. После первого года жизни смертность резко снижается и составляет в дальнейшем около 5%.
n ВПС занимают первое место по смертности новорожденных и детей первого года жизни. Основная масса детей погибает в течение первого года жизни (от 50 до 70%), а из них большинство в течение первого месяца. После первого года жизни смертность резко снижается и составляет в дальнейшем около 5%.
 Факторы риска n Формирование ВП происходит с 4 по 8 нед. беременности Возраст матери (увеличивается частота врожденных пороков сердца у ребенка, если мать рожает после 35 лет) n отягощенный акушерский анамнез (угроза прерывания беременности, мертворождения в анамнезе), n
Факторы риска n Формирование ВП происходит с 4 по 8 нед. беременности Возраст матери (увеличивается частота врожденных пороков сердца у ребенка, если мать рожает после 35 лет) n отягощенный акушерский анамнез (угроза прерывания беременности, мертворождения в анамнезе), n
 наличие в семье других детей с врожденными пороками развития (отягощенный семейный анамнез), n эндокринные нарушения у супругов, например, диабет, n системные соединительные заболевания матери (у матерей, болеющих системной красной волчанкой, часто рождаются дети с врожденной блокадой проводящих путей) n
наличие в семье других детей с врожденными пороками развития (отягощенный семейный анамнез), n эндокринные нарушения у супругов, например, диабет, n системные соединительные заболевания матери (у матерей, болеющих системной красной волчанкой, часто рождаются дети с врожденной блокадой проводящих путей) n
 В этиологии ВПС играют роль различные группы факторов: n n 1. первичные генетические факторы (хромосомные нарушения, мутации единичного гена при таких хромосомных болезнях, как болезнь Дауна, синдром Марфана, синдром Шерешевского-Тернера) – в 10% случаев; 2. Гораздо большее значение имеют тератогенные факторы: – внутриутробная инфекция (цитомегаловирусная, герпетическая, ветряная оспа, краснуха, грипп, другие респираторные вирусные инфекции) – в 5 -10% случаев; – лекарственные препараты, применяемые беременной женщиной (противосудорожные средства, некоторые антибиотики, в частности тетрациклины, соли лития, талидомид и др. ) - в 5 % случаев;
В этиологии ВПС играют роль различные группы факторов: n n 1. первичные генетические факторы (хромосомные нарушения, мутации единичного гена при таких хромосомных болезнях, как болезнь Дауна, синдром Марфана, синдром Шерешевского-Тернера) – в 10% случаев; 2. Гораздо большее значение имеют тератогенные факторы: – внутриутробная инфекция (цитомегаловирусная, герпетическая, ветряная оспа, краснуха, грипп, другие респираторные вирусные инфекции) – в 5 -10% случаев; – лекарственные препараты, применяемые беременной женщиной (противосудорожные средства, некоторые антибиотики, в частности тетрациклины, соли лития, талидомид и др. ) - в 5 % случаев;
 – алкоголь и другие токсические вещества, наркотики, употребляемые беременной женщиной, - до 30% случаев; – некоторые неблагоприятные воздействия факторов внешней среды (экологические факторы, ионизирующее излучение) во время беременности матери. 3. мультифакториальная патология - от 60 до 80% случаев
– алкоголь и другие токсические вещества, наркотики, употребляемые беременной женщиной, - до 30% случаев; – некоторые неблагоприятные воздействия факторов внешней среды (экологические факторы, ионизирующее излучение) во время беременности матери. 3. мультифакториальная патология - от 60 до 80% случаев
 n Наиболее часто встречаются: дефект межжелудочковой перегородки (ДМЖП) – 1530% случаев, транспозиция магистральных сосудов (ТМС) – 9 -15%, тетрада Фалло (ТФ) – 8 -13%, коарктация аорты (КА) – 7, 5%, открытый артериальный (боталов) проток (ОАП) – 6 -7%, открытый атриовентрикулярный канал (ОАВК) – 5%, тотальный аномальный дренаж легочных вен (ТАДЛВ) – 2 -3%.
n Наиболее часто встречаются: дефект межжелудочковой перегородки (ДМЖП) – 1530% случаев, транспозиция магистральных сосудов (ТМС) – 9 -15%, тетрада Фалло (ТФ) – 8 -13%, коарктация аорты (КА) – 7, 5%, открытый артериальный (боталов) проток (ОАП) – 6 -7%, открытый атриовентрикулярный канал (ОАВК) – 5%, тотальный аномальный дренаж легочных вен (ТАДЛВ) – 2 -3%.
 Патогенез n обусловлен собственно характером дефекта, степенью гематологических нарушений и темпом нарастающих дистрофических процессов в организме. n В течении врожденных пороков сердца выделяют n 1) фазу первичной адаптации, n 2) относительной компенсации и n 3) декомпенсации.
Патогенез n обусловлен собственно характером дефекта, степенью гематологических нарушений и темпом нарастающих дистрофических процессов в организме. n В течении врожденных пороков сердца выделяют n 1) фазу первичной адаптации, n 2) относительной компенсации и n 3) декомпенсации.
 Патогенез 1 фаза (первичной адаптации) характеризуется приспособлением организма к нарушениям гемодинамики, вызванным пороком. Это фаза аварийной адаптации за счет гиперфункции. Характерна неустойчивая компенсация. Длится 2 – 3 мес без осложнений и до 2 лет при осложнениях.
Патогенез 1 фаза (первичной адаптации) характеризуется приспособлением организма к нарушениям гемодинамики, вызванным пороком. Это фаза аварийной адаптации за счет гиперфункции. Характерна неустойчивая компенсация. Длится 2 – 3 мес без осложнений и до 2 лет при осложнениях.
 n Самые ранние по времени возникновения реакции адаптации – это тахикардия и тахипоноэ. Энергетическое обеспечение повышенной работы сердца при этом осуществляется с помощью активации окислительного фосфорилирования. В дальнейшем присоединяются и другие приспособительные механизмы.
n Самые ранние по времени возникновения реакции адаптации – это тахикардия и тахипоноэ. Энергетическое обеспечение повышенной работы сердца при этом осуществляется с помощью активации окислительного фосфорилирования. В дальнейшем присоединяются и другие приспособительные механизмы.
 n Так, происходит перераспределение крови в организме ребенка за счет наполнения паренхиматозных органов. Как следствие этого, в этой фазе у детей часто отмечается увеличение печени и селезенки (гепатоспленомегалия). Постепенно, изза наличия перегрузки на отделы сердца, возникают дилатация его полостей и гипертрофия стенок.
n Так, происходит перераспределение крови в организме ребенка за счет наполнения паренхиматозных органов. Как следствие этого, в этой фазе у детей часто отмечается увеличение печени и селезенки (гепатоспленомегалия). Постепенно, изза наличия перегрузки на отделы сердца, возникают дилатация его полостей и гипертрофия стенок.
 n Организм ребенка пытается так или иначе приспособится к тем особенностям гемодинамики, которые связаны с аномалией строения сердечных структур. И то, какие именно механизмы адаптации будут востребованы, зависит от топики порока сердца. Особенно это заметно к концу этой фазы.
n Организм ребенка пытается так или иначе приспособится к тем особенностям гемодинамики, которые связаны с аномалией строения сердечных структур. И то, какие именно механизмы адаптации будут востребованы, зависит от топики порока сердца. Особенно это заметно к концу этой фазы.
 n Так при пороках синего типа, когда нарушена оксигенация крови, и развивается гипоксемия и гипоксия тканей, имеет место такой приспособительный механизм, как полицитемия (увеличение количества эритроцитов) и гемоглобинемия (увеличение количества гемоглобина), что компенсирует потребность тканей в кислороде. При аномалиях расположения или строения сосудов постепенно развиваются коллатерали.
n Так при пороках синего типа, когда нарушена оксигенация крови, и развивается гипоксемия и гипоксия тканей, имеет место такой приспособительный механизм, как полицитемия (увеличение количества эритроцитов) и гемоглобинемия (увеличение количества гемоглобина), что компенсирует потребность тканей в кислороде. При аномалиях расположения или строения сосудов постепенно развиваются коллатерали.
 Патогенез Вторая фаза —относительной компенсации. Если дети с ВПС не гибнут в первую фазу болезни, то наступает значительное улучшение в их состоянии и развитии за счет гипертрофии. Характеризуется относительно устойчивой гиперфункцией. Длится от нескольких месяцев до 20 – 30 лет.
Патогенез Вторая фаза —относительной компенсации. Если дети с ВПС не гибнут в первую фазу болезни, то наступает значительное улучшение в их состоянии и развитии за счет гипертрофии. Характеризуется относительно устойчивой гиперфункцией. Длится от нескольких месяцев до 20 – 30 лет.
 Патогенез Третья фаза — терминальная. Исчерпываются компенсаторные возможности и развиваются дистрофические и дегенеративные изменения в сердечной мышце и паренхиматозных органах при прогрессирующем кардиосклерозе и развитии СН.
Патогенез Третья фаза — терминальная. Исчерпываются компенсаторные возможности и развиваются дистрофические и дегенеративные изменения в сердечной мышце и паренхиматозных органах при прогрессирующем кардиосклерозе и развитии СН.
 n ВЫВОД: Необходимо произвести радикальную коррекцию порока на стадиях первичной адаптации или компенсации.
n ВЫВОД: Необходимо произвести радикальную коррекцию порока на стадиях первичной адаптации или компенсации.
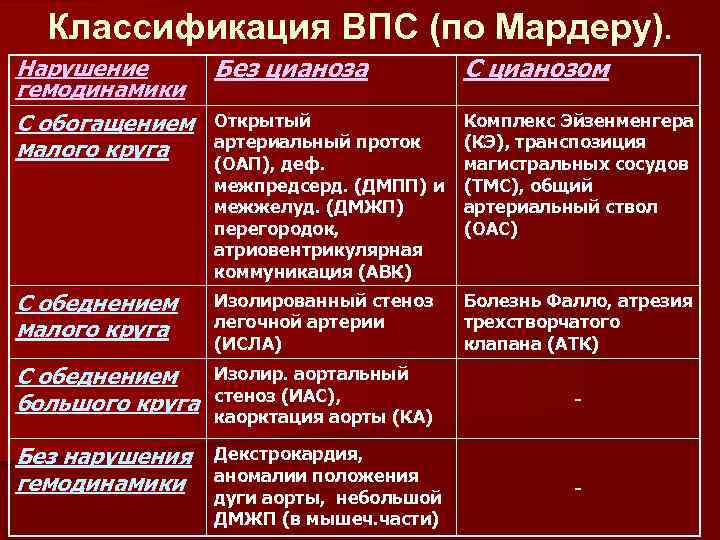 Классификация ВПС (по Мардеру). Нарушение Без цианоза гемодинамики С обогащением Открытый артериальный проток малого круга С цианозом С обеднением малого круга Изолированный стеноз легочной артерии (ИСЛА) Болезнь Фалло, атрезия трехстворчатого клапана (АТК) С обеднением большого круга Изолир. аортальный стеноз (ИАС), каорктация аорты (КА) Без нарушения гемодинамики Декстрокардия, аномалии положения дуги аорты, небольшой ДМЖП (в мышеч. части) (ОАП), деф. межпредсерд. (ДМПП) и межжелуд. (ДМЖП) перегородок, атриовентрикулярная коммуникация (АВК) Комплекс Эйзенменгера (КЭ), транспозиция магистральных сосудов (ТМС), общий артериальный ствол (ОАС)
Классификация ВПС (по Мардеру). Нарушение Без цианоза гемодинамики С обогащением Открытый артериальный проток малого круга С цианозом С обеднением малого круга Изолированный стеноз легочной артерии (ИСЛА) Болезнь Фалло, атрезия трехстворчатого клапана (АТК) С обеднением большого круга Изолир. аортальный стеноз (ИАС), каорктация аорты (КА) Без нарушения гемодинамики Декстрокардия, аномалии положения дуги аорты, небольшой ДМЖП (в мышеч. части) (ОАП), деф. межпредсерд. (ДМПП) и межжелуд. (ДМЖП) перегородок, атриовентрикулярная коммуникация (АВК) Комплекс Эйзенменгера (КЭ), транспозиция магистральных сосудов (ТМС), общий артериальный ствол (ОАС)
 Классификация степени тяжести недостаточности кровообращения Степень НК 1 2 а 2 б 3 Симптоматика Признаки в покое отсутствуют, после физ. нагрузки: одышка, бледность, перерывы в сосании Признаки в покое: одышка (ЧДД ↑ не чем на 50%), тахикардия (ЧСС на 10 15% ↑), печень ↑ не более 3 х см, Rg: умеренное ↔ тени с. ЧДД на 50 70% ↑ N, ЧСС на 15 25% ↑ N, печень ↑ 3 х см из под края реберн. дуги, ↹ размеры С, беспокойство, ↓ аппетита, рвота ЧДД ↑ на 70 100%, ЧСС на 30 40% , печень большая, плотная, влажные хрипы в легких, Ps ↓ наполнения, асцит, отеки, вялость
Классификация степени тяжести недостаточности кровообращения Степень НК 1 2 а 2 б 3 Симптоматика Признаки в покое отсутствуют, после физ. нагрузки: одышка, бледность, перерывы в сосании Признаки в покое: одышка (ЧДД ↑ не чем на 50%), тахикардия (ЧСС на 10 15% ↑), печень ↑ не более 3 х см, Rg: умеренное ↔ тени с. ЧДД на 50 70% ↑ N, ЧСС на 15 25% ↑ N, печень ↑ 3 х см из под края реберн. дуги, ↹ размеры С, беспокойство, ↓ аппетита, рвота ЧДД ↑ на 70 100%, ЧСС на 30 40% , печень большая, плотная, влажные хрипы в легких, Ps ↓ наполнения, асцит, отеки, вялость
 n В клинической практике часто используется разделение пороков на синие (с цианозом), сопровождающиеся синюшностью кожи, и белые (без цианоза), при которых кожные покровы бледной окраски
n В клинической практике часто используется разделение пороков на синие (с цианозом), сопровождающиеся синюшностью кожи, и белые (без цианоза), при которых кожные покровы бледной окраски
 n. В группу «синих» входят пороки, при которых имеется сброс значительного количества венозной крови в артериальное русло, минуя малый круг кровообращения, в результате чего нарушается оксигенация крови (насыщение крови кислородом). Это может произойти благодаря следующим четырем гемодинамическим механизмам:
n. В группу «синих» входят пороки, при которых имеется сброс значительного количества венозной крови в артериальное русло, минуя малый круг кровообращения, в результате чего нарушается оксигенация крови (насыщение крови кислородом). Это может произойти благодаря следующим четырем гемодинамическим механизмам:
 Механизмы n 1. венозно-артериальный шунт (тетрада, пентада Фалло, атрезия трехстворчатого клапана) n 2. в результате впадения легочных вен в правое предсердие (аномальный дренаж легочных вен)
Механизмы n 1. венозно-артериальный шунт (тетрада, пентада Фалло, атрезия трехстворчатого клапана) n 2. в результате впадения легочных вен в правое предсердие (аномальный дренаж легочных вен)
 n 3. смещение крови в связи с отсутствием септальных перегородок (трехкамерное сердце, общий артериальный ствол) n 4. в результате транспозиции магистральных сосудов (аналоичный по названию порок)
n 3. смещение крови в связи с отсутствием септальных перегородок (трехкамерное сердце, общий артериальный ствол) n 4. в результате транспозиции магистральных сосудов (аналоичный по названию порок)
 n n В группу «белых» пороков входят пороки, при которых кровь полностью оксигенируется в малом круге кровообращения, но : либо затруднен ее выброс в большой круг кровообращения (стеноз устья аорты); либо затруднен выброс в малый круг кровообращения (изолированный стеноз легочного ствола); либо имеется шунт в виде дефекта межпредсердной или межжелудочковой перегородки, и обогащенная кислородом кровь попадает из левых полостей сердца в правые, или из аорты в легочную артерию через открытый артериальный проток.
n n В группу «белых» пороков входят пороки, при которых кровь полностью оксигенируется в малом круге кровообращения, но : либо затруднен ее выброс в большой круг кровообращения (стеноз устья аорты); либо затруднен выброс в малый круг кровообращения (изолированный стеноз легочного ствола); либо имеется шунт в виде дефекта межпредсердной или межжелудочковой перегородки, и обогащенная кислородом кровь попадает из левых полостей сердца в правые, или из аорты в легочную артерию через открытый артериальный проток.
 Клиника n Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение. Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам (факторам диагностического внимания):
Клиника n Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение. Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам (факторам диагностического внимания):
 n n Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Иногда цианоз появляется при кормлении грудью, крике малыша. Побледнение кожи и похолодание конечностей, выраженная потливость (может возникнуть при белых пороках сердца). У ребенка появляются затруднения во время кормления, он быстро устает. В связи с количественным недокормом и гемодинамическими нарушениями у детей раннего возраста быстро прогрессирует гипотрофия.
n n Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Иногда цианоз появляется при кормлении грудью, крике малыша. Побледнение кожи и похолодание конечностей, выраженная потливость (может возникнуть при белых пороках сердца). У ребенка появляются затруднения во время кормления, он быстро устает. В связи с количественным недокормом и гемодинамическими нарушениями у детей раннего возраста быстро прогрессирует гипотрофия.
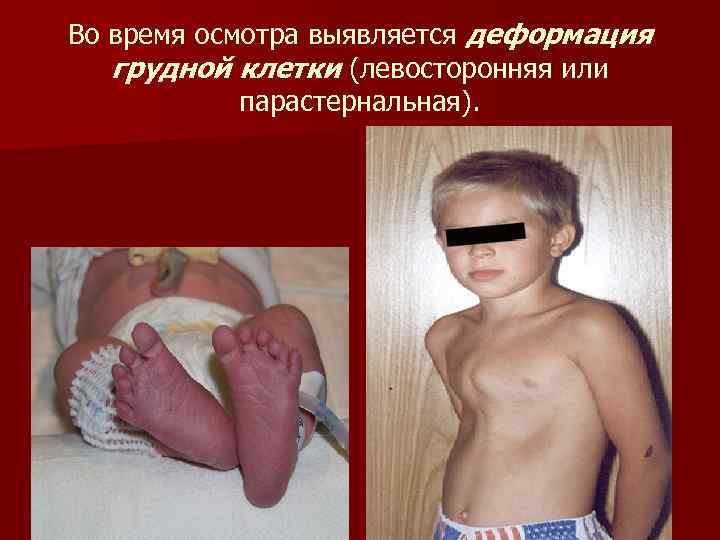 Во время осмотра выявляется деформация грудной клетки (левосторонняя или парастернальная).
Во время осмотра выявляется деформация грудной клетки (левосторонняя или парастернальная).
 При объективном обследовании выявляется увеличение перкуторных границ сердца. n При аускультации сердца выявляются шумы органического характера, то есть звучные с постоянной локализацией и широкой иррадиацией. Однако обязательно помнить, что шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце. n У ребенка обнаруживают признаки сердечной n недостаточности: одышка, тахикардия, увеличение паренхиматозных органов (печени, селезенки). Обычно это очень неблагоприятная ситуация.
При объективном обследовании выявляется увеличение перкуторных границ сердца. n При аускультации сердца выявляются шумы органического характера, то есть звучные с постоянной локализацией и широкой иррадиацией. Однако обязательно помнить, что шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце. n У ребенка обнаруживают признаки сердечной n недостаточности: одышка, тахикардия, увеличение паренхиматозных органов (печени, селезенки). Обычно это очень неблагоприятная ситуация.
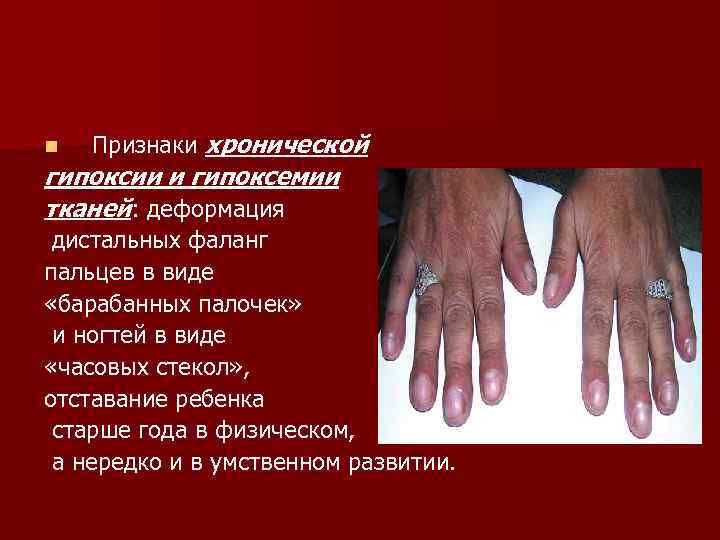 n Признаки хронической гипоксии и гипоксемии тканей: деформация дистальных фаланг пальцев в виде «барабанных палочек» и ногтей в виде «часовых стекол» , отставание ребенка старше года в физическом, а нередко и в умственном развитии.
n Признаки хронической гипоксии и гипоксемии тканей: деформация дистальных фаланг пальцев в виде «барабанных палочек» и ногтей в виде «часовых стекол» , отставание ребенка старше года в физическом, а нередко и в умственном развитии.
 n Изменение артериального давления в совокупности с другими признаками также должно насторожить педиатра (например, при коарктации аорты артериальная гипертония на верхних конечностях сочетается с низким давлением на нижних). n Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании, свидетельствующие о гипертрофии отделов сердца.
n Изменение артериального давления в совокупности с другими признаками также должно насторожить педиатра (например, при коарктации аорты артериальная гипертония на верхних конечностях сочетается с низким давлением на нижних). n Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании, свидетельствующие о гипертрофии отделов сердца.
 n Наличие других аномалий развития (лицевого скелета, мышечной и хрящевой ткани и проч. ), свидетельствующее о нарушении эмбриогенеза, нередко сочетается с ВПС, поэтому также может рассматриваться как один из факторов диагностического внимания.
n Наличие других аномалий развития (лицевого скелета, мышечной и хрящевой ткани и проч. ), свидетельствующее о нарушении эмбриогенеза, нередко сочетается с ВПС, поэтому также может рассматриваться как один из факторов диагностического внимания.
 Диагностика ВПС n Диагностика складывается из клинической диагностики, дополненной данными инструментальных и лабораторных исследований (электрокардиограмма – ЭКГ, ультразвуковое исследование сердца – Эхо. КС, рентгенография грудной клетки) и консультации кардиохирурга.
Диагностика ВПС n Диагностика складывается из клинической диагностики, дополненной данными инструментальных и лабораторных исследований (электрокардиограмма – ЭКГ, ультразвуковое исследование сердца – Эхо. КС, рентгенография грудной клетки) и консультации кардиохирурга.
 n Врач педиатр ОБЯЗАН как минимум, предположить наличие порока, как максимум – уточнить топику порока и определить лечение на данном этапе наблюдения (консервативное, имеющее целью улучшить состояние больного, или оперативное – имеющее целью радикально решить этот вопрос).
n Врач педиатр ОБЯЗАН как минимум, предположить наличие порока, как максимум – уточнить топику порока и определить лечение на данном этапе наблюдения (консервативное, имеющее целью улучшить состояние больного, или оперативное – имеющее целью радикально решить этот вопрос).
 Лечение ВПС Включает три направления: n Оказание неотложной помощи при ухудшении состояния (острая и хроническая сердечная недостаточность, гипоксемические приступы и др. ); n
Лечение ВПС Включает три направления: n Оказание неотложной помощи при ухудшении состояния (острая и хроническая сердечная недостаточность, гипоксемические приступы и др. ); n
 n n n Лечение осложнений и сопутствующих заболеваний (гипоксические поражения ЦНС, коагулопатии, склеротические изменения, нарушения ритма и проводимости сердца, лечение инфекционного эндокардита, очагов инфекции и др. ); Своевременное хирургическое лечение. Диспансерное наблюдение осуществляется длительно, по индивидуальным схемам.
n n n Лечение осложнений и сопутствующих заболеваний (гипоксические поражения ЦНС, коагулопатии, склеротические изменения, нарушения ритма и проводимости сердца, лечение инфекционного эндокардита, очагов инфекции и др. ); Своевременное хирургическое лечение. Диспансерное наблюдение осуществляется длительно, по индивидуальным схемам.
 Профилактика ВПС n Профилактика при ВПС может быть условно разделена на профилактику возникновения врожденных пороков сердца, профилактику неблагоприятного развития ВПС и профилактику осложнений врожденных пороков сердца.
Профилактика ВПС n Профилактика при ВПС может быть условно разделена на профилактику возникновения врожденных пороков сердца, профилактику неблагоприятного развития ВПС и профилактику осложнений врожденных пороков сердца.
 n Профилактика возникновения ВПС очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди контингента повышенного риска заболевания. Так, например, если 3 человека из одной семьи, состоящие в прямом родстве, имеют ВПС, то вероятность появления следующего случаю составляет 65 -100%, и в таких случаях, понятно, беременность не рекомендуется. Нежелателен также брак между двумя больными с врожденными пороками сердца.
n Профилактика возникновения ВПС очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди контингента повышенного риска заболевания. Так, например, если 3 человека из одной семьи, состоящие в прямом родстве, имеют ВПС, то вероятность появления следующего случаю составляет 65 -100%, и в таких случаях, понятно, беременность не рекомендуется. Нежелателен также брак между двумя больными с врожденными пороками сердца.
 n Кроме этого, необходимо тщательное наблюдение и обследование женщин, инфицированных различными герпесвирусами (цитомегаловирусом, вирусом простого герпеса), имевших контакт с больным краснухой, другими инфекционными заболеваниями, или имеющих сопутствующую патологию, способную привести к развитию врожденных пороков сердца.
n Кроме этого, необходимо тщательное наблюдение и обследование женщин, инфицированных различными герпесвирусами (цитомегаловирусом, вирусом простого герпеса), имевших контакт с больным краснухой, другими инфекционными заболеваниями, или имеющих сопутствующую патологию, способную привести к развитию врожденных пороков сердца.
 n Профилактика неблагоприятного развития ВПС в основном сводится к своевременному установлению топики порока, обеспечению надлежащего ухода за ребенком и определения оптимального метода коррекции порока (чаще всего, это хирургическая коррекция ВПС). Обеспечение необходимого ухода - очень важная часть в лечении и профилактике неблагоприятного развития. Почти до половины случаев смерти детей до 1 -го года, во многом были обусловлены недостаточно адекватным и грамотным уходом за больным ребенком.
n Профилактика неблагоприятного развития ВПС в основном сводится к своевременному установлению топики порока, обеспечению надлежащего ухода за ребенком и определения оптимального метода коррекции порока (чаще всего, это хирургическая коррекция ВПС). Обеспечение необходимого ухода - очень важная часть в лечении и профилактике неблагоприятного развития. Почти до половины случаев смерти детей до 1 -го года, во многом были обусловлены недостаточно адекватным и грамотным уходом за больным ребенком.
 n Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
n Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
 n Профилактика осложнений врожденных пороков сердца тесно связана с конкретными гемодинамическими нарушениями ВПС. Грозным осложнением ВПС является, к примеру, бактериальный эндокардит, который может осложнить любой вид порока и может появиться уже в дошкольном возрасте.
n Профилактика осложнений врожденных пороков сердца тесно связана с конкретными гемодинамическими нарушениями ВПС. Грозным осложнением ВПС является, к примеру, бактериальный эндокардит, который может осложнить любой вид порока и может появиться уже в дошкольном возрасте.
 n При «синих» пороках (с обеднением большого круга кровообращения) может развиться полицитемия ("сгущение крови"), что может стать причиной частых головных болей, а также тромбозов и воспаления периферических сосудов и тромбоэмболии сосудов головного мозга.
n При «синих» пороках (с обеднением большого круга кровообращения) может развиться полицитемия ("сгущение крови"), что может стать причиной частых головных болей, а также тромбозов и воспаления периферических сосудов и тромбоэмболии сосудов головного мозга.
 n Нередки осложнения со стороны легких при пороках с обогащением малого круга кровообращения, начиная от частых респираторных заболеваний и до весьма серьезных осложнений со стороны легочных сосудов и легких.
n Нередки осложнения со стороны легких при пороках с обогащением малого круга кровообращения, начиная от частых респираторных заболеваний и до весьма серьезных осложнений со стороны легочных сосудов и легких.

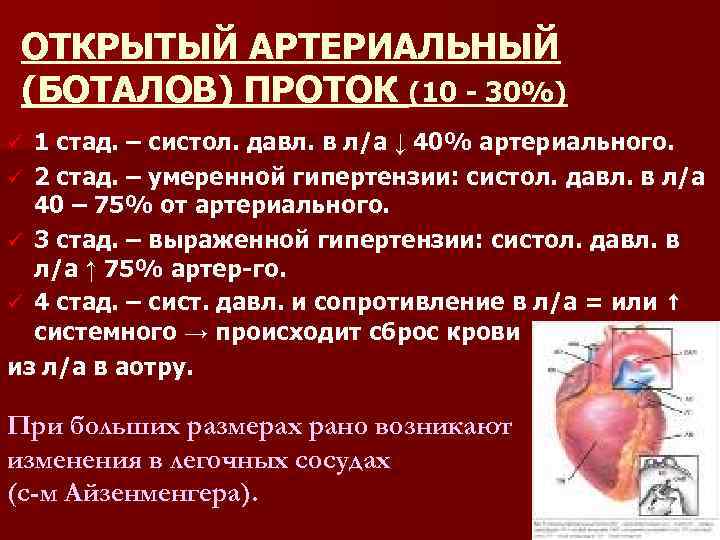 ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛОВ) ПРОТОК (10 30%) 1 стад. – систол. давл. в л/а ↓ 40% артериального. ü 2 стад. – умеренной гипертензии: систол. давл. в л/а 40 – 75% от артериального. ü 3 стад. – выраженной гипертензии: систол. давл. в л/а ↑ 75% артер го. ü 4 стад. – сист. давл. и сопротивление в л/а = или ↑ системного → происходит сброс крови из л/а в аотру. ü При больших размерах рано возникают изменения в легочных сосудах (с-м Айзенменгера).
ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛОВ) ПРОТОК (10 30%) 1 стад. – систол. давл. в л/а ↓ 40% артериального. ü 2 стад. – умеренной гипертензии: систол. давл. в л/а 40 – 75% от артериального. ü 3 стад. – выраженной гипертензии: систол. давл. в л/а ↑ 75% артер го. ü 4 стад. – сист. давл. и сопротивление в л/а = или ↑ системного → происходит сброс крови из л/а в аотру. ü При больших размерах рано возникают изменения в легочных сосудах (с-м Айзенменгера).
 ОТКРЫТЫЙ БОТАЛОВ ПРОТОК Пальпаторно: Верхушечный толчок ↑, смещен влево и книзу. Ps при большом сбросе – высокий, частый. Ø Аускультативно: во ІІ ІІІ межр. слева от грудины систолический, а затем систолодиастолический ( «машинный» ) шум, II тон на ЛА усилен. Ø Перкуторно: границы расшир. влево и вверх. Ø При Rg кардиомегалия и ↑ размеров левых отделов сердца, застойный сосудистый рисунок легких. Дуга ЛА выбухает. Расширение восходящей части дуги аорты. Ø
ОТКРЫТЫЙ БОТАЛОВ ПРОТОК Пальпаторно: Верхушечный толчок ↑, смещен влево и книзу. Ps при большом сбросе – высокий, частый. Ø Аускультативно: во ІІ ІІІ межр. слева от грудины систолический, а затем систолодиастолический ( «машинный» ) шум, II тон на ЛА усилен. Ø Перкуторно: границы расшир. влево и вверх. Ø При Rg кардиомегалия и ↑ размеров левых отделов сердца, застойный сосудистый рисунок легких. Дуга ЛА выбухает. Расширение восходящей части дуги аорты. Ø
 ОТКРЫТЫЙ БОТАЛОВ ПРОТОК Ø На ЭКГ гипертрофия левого или обоих желудочков. Самым ранним с мом является увеличение амплитуды зубца R и появление Q в отведениях V 5 V 6. Ø Хирургическое лечение. Показания к операции абсолютные, оптимальный возраст 2 5 лет.
ОТКРЫТЫЙ БОТАЛОВ ПРОТОК Ø На ЭКГ гипертрофия левого или обоих желудочков. Самым ранним с мом является увеличение амплитуды зубца R и появление Q в отведениях V 5 V 6. Ø Хирургическое лечение. Показания к операции абсолютные, оптимальный возраст 2 5 лет.
 ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ (8 25%) Анатомически различают: § 1. дефекты вторичной перегородки – расположены центрально или в области овального окна, могут быть множественные дефекты, вплоть до полного отсутствия перегородки. § 2. первичные дефекты расположены в нижней части перегородки.
ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ (8 25%) Анатомически различают: § 1. дефекты вторичной перегородки – расположены центрально или в области овального окна, могут быть множественные дефекты, вплоть до полного отсутствия перегородки. § 2. первичные дефекты расположены в нижней части перегородки.
 ДМПП Пальпаторно: верхушечный толчок ↓, иногда систолическое дрожание. Границы сердца ↹. ↹ сосудистого пучка вле во за счет увеличения основного ствола и левой ветви легочной артерии.
ДМПП Пальпаторно: верхушечный толчок ↓, иногда систолическое дрожание. Границы сердца ↹. ↹ сосудистого пучка вле во за счет увеличения основного ствола и левой ветви легочной артерии.
 ДМПП Выслушивается негрубый систолический шум во 2— 3 межреберье слева от грудины (возникает в ре зультате функционального стеноза ЛА по отношению к увеличенной полости правого желудочка). n II тон на ЛА усилен и расщеплен. n В дальнейшем появляются усиленный I тон в области трехстворчатого клапана и короткий мезодиастолический шум Грехема — Стилла (за счет развития недостаточности n клапана легочной артерии). n
ДМПП Выслушивается негрубый систолический шум во 2— 3 межреберье слева от грудины (возникает в ре зультате функционального стеноза ЛА по отношению к увеличенной полости правого желудочка). n II тон на ЛА усилен и расщеплен. n В дальнейшем появляются усиленный I тон в области трехстворчатого клапана и короткий мезодиастолический шум Грехема — Стилла (за счет развития недостаточности n клапана легочной артерии). n
 ДМПП Rg. Поперечник тени сердца увеличен за счет правых отделов и легочной артерии. ЭКГ. Имеются признаки гипертрофии правого предсердия и правого желудочка, часто неполная блокада правой ножки пучка Гиса. Нередко нарушения ритма.
ДМПП Rg. Поперечник тени сердца увеличен за счет правых отделов и легочной артерии. ЭКГ. Имеются признаки гипертрофии правого предсердия и правого желудочка, часто неполная блокада правой ножки пучка Гиса. Нередко нарушения ритма.
 ДМПП Большая часть пациентов погибает в возрасте до 40 лет, Выжившие, к 50 годам становятся инвалидами У 3%, с небольшими ДМПП – спонтанное закрытие в первые 5 лет Оптимальный возраст для операции 5 – 12 лет.
ДМПП Большая часть пациентов погибает в возрасте до 40 лет, Выжившие, к 50 годам становятся инвалидами У 3%, с небольшими ДМПП – спонтанное закрытие в первые 5 лет Оптимальный возраст для операции 5 – 12 лет.
 ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (20 30%) Различают 3 формы дефекта: 1) малые дефекты. Чаще располагаются в мышечной части перегородки (болезнь Толочинова— Роже), 2) высокие дефекты в мембранной части перегородки, 3) надгребешковые дефекты.
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (20 30%) Различают 3 формы дефекта: 1) малые дефекты. Чаще располагаются в мышечной части перегородки (болезнь Толочинова— Роже), 2) высокие дефекты в мембранной части перегородки, 3) надгребешковые дефекты.
 ДМЖП Пальпаторно: верх. толчок смещен влево и книзу – разлитой, усиленный, приподнимающийся. G В III — IV межр. слева от грудины определяется систолическое дрожание. При аускультации выслушивается продолжительный сист. шум над всей сердечной областью. Иногда на верхушке короткий диаст. шум наполнения левого желудочка. G Над ЛА протодиастолический шум (шум Греема Стила). G II тон на ЛА усилен и расщеплен. Перкуторно границы сердца смещены в обе стороны, больше влево.
ДМЖП Пальпаторно: верх. толчок смещен влево и книзу – разлитой, усиленный, приподнимающийся. G В III — IV межр. слева от грудины определяется систолическое дрожание. При аускультации выслушивается продолжительный сист. шум над всей сердечной областью. Иногда на верхушке короткий диаст. шум наполнения левого желудочка. G Над ЛА протодиастолический шум (шум Греема Стила). G II тон на ЛА усилен и расщеплен. Перкуторно границы сердца смещены в обе стороны, больше влево.
 ДМЖП Rg исследование выявляет: усиление сосудистого рисунка легких. # размеры сердца могут быть увеличены, с преобладанием левых отделов обоих желудочков или только правого. # ЛА чаще ↑, # аорта в восходящем отделе гипоплазирована. # ЭКГ: перегрузка и гипертрофия левого желудочка, обоих или правого желудочка.
ДМЖП Rg исследование выявляет: усиление сосудистого рисунка легких. # размеры сердца могут быть увеличены, с преобладанием левых отделов обоих желудочков или только правого. # ЛА чаще ↑, # аорта в восходящем отделе гипоплазирована. # ЭКГ: перегрузка и гипертрофия левого желудочка, обоих или правого желудочка.
 ДМЖП У 25 – 60% малые дефекты закрываются к 1 – 4 годам жизни (до 23%) При значительных дефектах до 50% умирает до 1 года (из них ¾ до 6 мес. ) Оптимальный срок для оперативного вмешательства 3 – 5 лет
ДМЖП У 25 – 60% малые дефекты закрываются к 1 – 4 годам жизни (до 23%) При значительных дефектах до 50% умирает до 1 года (из них ¾ до 6 мес. ) Оптимальный срок для оперативного вмешательства 3 – 5 лет
 ОТКРЫТЫЙ АТРИОВЕНТРИКУЛЯРНЫЙ КАНАЛ (10 30%) L Нарушается развитие нижнего отдела межпредсердной перегородки, L мембранозной части межжелудочковой перегородки и L медиальных створок митрального и/или трикуспидого клапанов
ОТКРЫТЫЙ АТРИОВЕНТРИКУЛЯРНЫЙ КАНАЛ (10 30%) L Нарушается развитие нижнего отдела межпредсердной перегородки, L мембранозной части межжелудочковой перегородки и L медиальных створок митрального и/или трикуспидого клапанов
 ОАВК Аускультат. 2 эпицентра сист. шума: в III — IV межр. слева от грудины и на грудине (шум ДМЖП) G на верхушке сердца (шум митральной недостаточности). G II тон на ЛА усилен и расщеплен. Rg грамма усиление легочного рисунка. Сердце ↹ за счет желудочков и, в меньшей степени, предсердий. При легочной гипертензии ↑ преимущественно правые полости. G
ОАВК Аускультат. 2 эпицентра сист. шума: в III — IV межр. слева от грудины и на грудине (шум ДМЖП) G на верхушке сердца (шум митральной недостаточности). G II тон на ЛА усилен и расщеплен. Rg грамма усиление легочного рисунка. Сердце ↹ за счет желудочков и, в меньшей степени, предсердий. При легочной гипертензии ↑ преимущественно правые полости. G
 ОАВК ЭКГ показывает выраженное смещение электрической оси сердца влево, n высокий вольтаж комплексов QRS, n признаки перегрузки обоих предсердий и желудочков, n замедление атрио вентрикулярной проводимости, n блокаду правой ножки пучка Гиса. n
ОАВК ЭКГ показывает выраженное смещение электрической оси сердца влево, n высокий вольтаж комплексов QRS, n признаки перегрузки обоих предсердий и желудочков, n замедление атрио вентрикулярной проводимости, n блокаду правой ножки пучка Гиса. n
 ОАВК n Средняя продолжительность жизни – 39 лет, n У 75% недоношенных закрывается спонтанно до 4 – 5 мес. У доношенных после 3 -х мес. спонтанное закрытие не превышает 10% n Оптимальные сроки оперативного вмешательства – первый год жизни.
ОАВК n Средняя продолжительность жизни – 39 лет, n У 75% недоношенных закрывается спонтанно до 4 – 5 мес. У доношенных после 3 -х мес. спонтанное закрытие не превышает 10% n Оптимальные сроки оперативного вмешательства – первый год жизни.
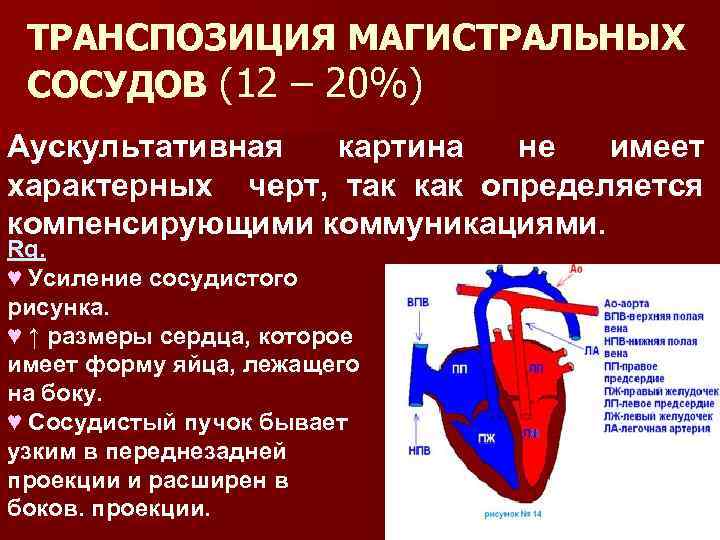 ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ (12 – 20%) Аускультативная картина не имеет характерных черт, так как определяется компенсирующими коммуникациями. Rg. ♥ Усиление сосудистого рисунка. ♥ ↑ размеры сердца, которое имеет форму яйца, лежащего на боку. ♥ Сосудистый пучок бывает узким в переднезадней проекции и расширен в боков. проекции.
ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ (12 – 20%) Аускультативная картина не имеет характерных черт, так как определяется компенсирующими коммуникациями. Rg. ♥ Усиление сосудистого рисунка. ♥ ↑ размеры сердца, которое имеет форму яйца, лежащего на боку. ♥ Сосудистый пучок бывает узким в переднезадней проекции и расширен в боков. проекции.
 ТМС ЭКГ G Ось сердца смещена вправо, G признаки гипертрофии правых отделов сердца. G Реже гипертрофия обоих желудочков. G Возможно нарушение внутрижелудочковой проводимости Прогноз: смертность 85% на 1 -году жизни
ТМС ЭКГ G Ось сердца смещена вправо, G признаки гипертрофии правых отделов сердца. G Реже гипертрофия обоих желудочков. G Возможно нарушение внутрижелудочковой проводимости Прогноз: смертность 85% на 1 -году жизни
 ТМС • При естественном течении 89, 3% детей погибает в 3 – 6 мес. • В первые недели – до 30% больных, • 3 мес – 70%, • 6 мес – 75%, • 1 год – 90%.
ТМС • При естественном течении 89, 3% детей погибает в 3 – 6 мес. • В первые недели – до 30% больных, • 3 мес – 70%, • 6 мес – 75%, • 1 год – 90%.
 ВПС СИНЕГО ТИПА (С ЦИАНОЗОМ) Доцент кафедры факультетской педиатрии, к. м. н. Енгибарян Каринэ Жоржиковна
ВПС СИНЕГО ТИПА (С ЦИАНОЗОМ) Доцент кафедры факультетской педиатрии, к. м. н. Енгибарян Каринэ Жоржиковна
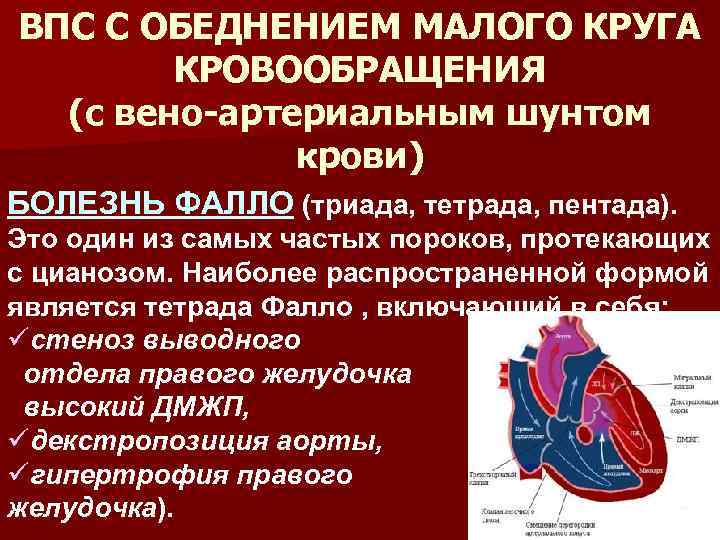 ВПС С ОБЕДНЕНИЕМ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ (с вено артериальным шунтом крови) БОЛЕЗНЬ ФАЛЛО (триада, тетрада, пентада). Это один из самых частых пороков, протекающих с цианозом. Наиболее распространенной формой является тетрада Фалло , включающий в себя: üстеноз выводного отдела правого желудочка высокий ДМЖП, üдекстропозиция аорты, üгипертрофия правого желудочка).
ВПС С ОБЕДНЕНИЕМ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ (с вено артериальным шунтом крови) БОЛЕЗНЬ ФАЛЛО (триада, тетрада, пентада). Это один из самых частых пороков, протекающих с цианозом. Наиболее распространенной формой является тетрада Фалло , включающий в себя: üстеноз выводного отдела правого желудочка высокий ДМЖП, üдекстропозиция аорты, üгипертрофия правого желудочка).
 n ТФ выявляется, по клиническим данным, у 15 -17% всех больных ВПС. n В 40% случаев ТФ сочетается с другими сердечными аномалиями, в частности в 15% с ДМПП (пентада Фалло).
n ТФ выявляется, по клиническим данным, у 15 -17% всех больных ВПС. n В 40% случаев ТФ сочетается с другими сердечными аномалиями, в частности в 15% с ДМПП (пентада Фалло).
 Гемодинамика Морфологической основой порока являются большой ДМЖП, создающий условия для равного давления в обоих желудочках, и обструкция выхода из правого желудочка. Гипертрофия правого желудочка является следствием этой обструкции, а также его объемной перегрузки. Позиция аорты может варьировать в значительной степени.
Гемодинамика Морфологической основой порока являются большой ДМЖП, создающий условия для равного давления в обоих желудочках, и обструкция выхода из правого желудочка. Гипертрофия правого желудочка является следствием этой обструкции, а также его объемной перегрузки. Позиция аорты может варьировать в значительной степени.
 n Обструкция выхода из правого желудочка чаще всего представлена инфундибулярным стенозом (45%), в 10% случаев стеноз существует на уровне легочного клапана, в 30% случаев он является комбинированным. У 15% больных имеется атрезия легочного клапана. Редкий вариант представляет тетрада Фалло с агенезией легочного клапана (синдром отсутствия легочного клапана). Вместо клапана имеются лишь рудиментарные валики; стеноз создается гипоплазированным легочным кольцом.
n Обструкция выхода из правого желудочка чаще всего представлена инфундибулярным стенозом (45%), в 10% случаев стеноз существует на уровне легочного клапана, в 30% случаев он является комбинированным. У 15% больных имеется атрезия легочного клапана. Редкий вариант представляет тетрада Фалло с агенезией легочного клапана (синдром отсутствия легочного клапана). Вместо клапана имеются лишь рудиментарные валики; стеноз создается гипоплазированным легочным кольцом.
 n n n Можно выделить четыре основных варианта порока, определяемых главным образом степенью нарушения антеградного кровотока из правого желудочка: 1) бледная форма тетрады Фалло; 2) классическая форма тетрады Фалло; 3) тетрада Фалло с атрезией легочной артерии (так называемая крайняя форма тетрады Фалло); 4) тетрада Фалло с агенезией легочного клапана
n n n Можно выделить четыре основных варианта порока, определяемых главным образом степенью нарушения антеградного кровотока из правого желудочка: 1) бледная форма тетрады Фалло; 2) классическая форма тетрады Фалло; 3) тетрада Фалло с атрезией легочной артерии (так называемая крайняя форма тетрады Фалло); 4) тетрада Фалло с агенезией легочного клапана
 При бледной форме сопротивление выбросу крови в легкие ниже или равно сопротивлению в аорте, легочный кровоток не снижен. n Данный вариант аналогичен гемодинамике при ДМЖП в сочетании с легочным стенозом; присутствует сброс крови слева направо. n У этих больных возможно нарастание со временем степени обструкции инфундибулярного отдела правого желудочка (вследствие гипертрофии), что приводит к перекрестному, а затем стойкому праволевому сбросу и переходу порока в цианотическую форму. n
При бледной форме сопротивление выбросу крови в легкие ниже или равно сопротивлению в аорте, легочный кровоток не снижен. n Данный вариант аналогичен гемодинамике при ДМЖП в сочетании с легочным стенозом; присутствует сброс крови слева направо. n У этих больных возможно нарастание со временем степени обструкции инфундибулярного отдела правого желудочка (вследствие гипертрофии), что приводит к перекрестному, а затем стойкому праволевому сбросу и переходу порока в цианотическую форму. n
 Классическая форма Во время систолы кровь в аорту изгоняется обоими желудочками; минутный объем большого круга кровообращения увеличен. n В то же время кровоток в малом круге ограничен. Так как в аорту поступает венозная кровь, возникает артериальная гипоксемия, которая коррелирует со степенью легочного стеноза. n Из-за большого ДМЖП и «верхом сидящей» над ним аорты препятствие для выброса крови из правого желудочка отсутствует, поэтому правожелудочковая сердечная недостаточность долгое время не возникает. n Оснований для развития сердечной недостаточности левожелудочкового типа также нет, поскольку левые отделы сердца недогружены. В некоторых случаях отмечают даже относительную гипоплазию левого желудочка. n
Классическая форма Во время систолы кровь в аорту изгоняется обоими желудочками; минутный объем большого круга кровообращения увеличен. n В то же время кровоток в малом круге ограничен. Так как в аорту поступает венозная кровь, возникает артериальная гипоксемия, которая коррелирует со степенью легочного стеноза. n Из-за большого ДМЖП и «верхом сидящей» над ним аорты препятствие для выброса крови из правого желудочка отсутствует, поэтому правожелудочковая сердечная недостаточность долгое время не возникает. n Оснований для развития сердечной недостаточности левожелудочкового типа также нет, поскольку левые отделы сердца недогружены. В некоторых случаях отмечают даже относительную гипоплазию левого желудочка. n
 Тетрада Фалло с агенезией легочного клапана характеризуется дополнительной объемной перегрузкой правого желудочка из-за возврата крови из легочного ствола. Это способствует ранней сердечной недостаточности. n Кроме того, увеличенный ударный выброс правого желудочка в сочетании с недостаточностью легочного клапана приводит к аневризматическому расширению легочного ствола. В результате может возникнуть сдавление расположенных рядом структур (бронхов, предсердий, нервов), что сопровождается нарушениями их функции. n
Тетрада Фалло с агенезией легочного клапана характеризуется дополнительной объемной перегрузкой правого желудочка из-за возврата крови из легочного ствола. Это способствует ранней сердечной недостаточности. n Кроме того, увеличенный ударный выброс правого желудочка в сочетании с недостаточностью легочного клапана приводит к аневризматическому расширению легочного ствола. В результате может возникнуть сдавление расположенных рядом структур (бронхов, предсердий, нервов), что сопровождается нарушениями их функции. n
 СИМПТОМЫ ТЕТРАДЫ ФАЛЛО n стойкий синюшный оттенок слизистых оболочек и кожи, особенно возле рта, на кистях рук и стопах. Синюшность может быть интенсивной или едва заметной. Если проступает лишь легкий оттенок, то говорят о «розовом Фалло» . n С ростом ребенка симптомы усиливаются, может проявиться отставание в развитии.
СИМПТОМЫ ТЕТРАДЫ ФАЛЛО n стойкий синюшный оттенок слизистых оболочек и кожи, особенно возле рта, на кистях рук и стопах. Синюшность может быть интенсивной или едва заметной. Если проступает лишь легкий оттенок, то говорят о «розовом Фалло» . n С ростом ребенка симптомы усиливаются, может проявиться отставание в развитии.
 n У новорожденных синюшность становится заметной сразу при особо тяжелой форме порока сердца. Но в основном цианоз развивается постепенно, к 4 -12 месяцам. Иногда синюшность проявляется лишь при нагрузках (сосание, долгий плач) и совершенно незаметна в состоянии покоя.
n У новорожденных синюшность становится заметной сразу при особо тяжелой форме порока сердца. Но в основном цианоз развивается постепенно, к 4 -12 месяцам. Иногда синюшность проявляется лишь при нагрузках (сосание, долгий плач) и совершенно незаметна в состоянии покоя.
 Опасный симптом – так называемые цианотические приступы. n Приступ наступает из-за спазма правого желудочка, когда практически вся венозная кровь поступает в аорту. Предвестники приступа: n нарастающий цианоз n одышка (в форме апноэ – аритмичное глубокое дыхание без увеличения его частоты) n похолодание конечностей n беспокойство n пугливость n расширенные зрачки
Опасный симптом – так называемые цианотические приступы. n Приступ наступает из-за спазма правого желудочка, когда практически вся венозная кровь поступает в аорту. Предвестники приступа: n нарастающий цианоз n одышка (в форме апноэ – аритмичное глубокое дыхание без увеличения его частоты) n похолодание конечностей n беспокойство n пугливость n расширенные зрачки
 n Приступ может привести к потере сознания и судорогам, в особо остром случае – к гипоксической коме. Критический возраст, «чреватый» такими приступами, – 6 -24 месяца, особенно у анемичных детей.
n Приступ может привести к потере сознания и судорогам, в особо остром случае – к гипоксической коме. Критический возраст, «чреватый» такими приступами, – 6 -24 месяца, особенно у анемичных детей.
 Из-за постоянной нехватки кислорода развиваются изменения в составе крови. Кровь «реагирует» повышенным числом эритроцитов, что в определенной мере компенсирует кислородный дефицит. Однако текучесть крови ухудшается, могут образовываться маленькие сгустки, что создает угрозу эмболии (закупорки кровяного русла). n При повышенной вязкости крови ребенку следует давать больше пить, не заставлять его испытывать жажду. n
Из-за постоянной нехватки кислорода развиваются изменения в составе крови. Кровь «реагирует» повышенным числом эритроцитов, что в определенной мере компенсирует кислородный дефицит. Однако текучесть крови ухудшается, могут образовываться маленькие сгустки, что создает угрозу эмболии (закупорки кровяного русла). n При повышенной вязкости крови ребенку следует давать больше пить, не заставлять его испытывать жажду. n
 n Изменение состава крови обусловливает и усиленный рост мелких сосудов в пальцах рук и ног. Иногда это отражается на форме пальцев и ногтей. Пальцы утолщаются к концам, ногти становятся выпуклыми ( «пальцы – барабанные палочки» и «ногти – стекла от часов» ). При устранении причин гипоксии (например, после операции на сердце, нормализовавшей кровообращение) пальцы и ногти принимают нормальную форму.
n Изменение состава крови обусловливает и усиленный рост мелких сосудов в пальцах рук и ног. Иногда это отражается на форме пальцев и ногтей. Пальцы утолщаются к концам, ногти становятся выпуклыми ( «пальцы – барабанные палочки» и «ногти – стекла от часов» ). При устранении причин гипоксии (например, после операции на сердце, нормализовавшей кровообращение) пальцы и ногти принимают нормальную форму.
 Физикальное обследование Пульс удовлетворительного наполнения, реже – ослаблен n АД умеренно снижено за счет систолического компонента n Грудная клета уплощена или килевидно деформирована n Сердечный горб образуется очень редко, чаще при сочетании ОАП (это связано с тем, что при ТФ не происходит дилатации полостей сердца, а гипотрофия концентрическая, что не приводит к кардиомегалии). n
Физикальное обследование Пульс удовлетворительного наполнения, реже – ослаблен n АД умеренно снижено за счет систолического компонента n Грудная клета уплощена или килевидно деформирована n Сердечный горб образуется очень редко, чаще при сочетании ОАП (это связано с тем, что при ТФ не происходит дилатации полостей сердца, а гипотрофия концентрическая, что не приводит к кардиомегалии). n
 n Во 2 -3 -м межреберьях слева может пальпироваться систолическое дрожание n Умеренно выражен сердечный толчок, возможна эпигастральная пульсация n Границы сердца умеренно расширены вправо и влево.
n Во 2 -3 -м межреберьях слева может пальпироваться систолическое дрожание n Умеренно выражен сердечный толчок, возможна эпигастральная пульсация n Границы сердца умеренно расширены вправо и влево.
 Аускультация: 1 й тон не изменен, 2 й –значительно ослаблен над легочной артерией (связано с гиповолемией МКК). F Слева от грудины во 2 3 межреберье грубый скребущий ( «сухой» ) систолический шум средней интенсивности, занимающий всю систолу, но не связанный с тонами, а при выраженных ст. стеноза может быть слабым и коротким. F При атрезии ЛА шума может не быть. F II тон над ЛА ослаблен.
Аускультация: 1 й тон не изменен, 2 й –значительно ослаблен над легочной артерией (связано с гиповолемией МКК). F Слева от грудины во 2 3 межреберье грубый скребущий ( «сухой» ) систолический шум средней интенсивности, занимающий всю систолу, но не связанный с тонами, а при выраженных ст. стеноза может быть слабым и коротким. F При атрезии ЛА шума может не быть. F II тон над ЛА ослаблен.
 ЭКГ n ЭОС отклонена вправо n Признаки гипертрофии правого желудочка (высокий зубец R V 1 до V 4 и глубокий S V 5 -6 отведениях. n Смещение S-T n НБПНПГ, экстрасистолия
ЭКГ n ЭОС отклонена вправо n Признаки гипертрофии правого желудочка (высокий зубец R V 1 до V 4 и глубокий S V 5 -6 отведениях. n Смещение S-T n НБПНПГ, экстрасистолия
 ФКГ F II тон раздвоен. F Резко выраженный щелчок закрытия аортальных клапанов → значительное колебание амплитуды II тона, F слабовыраженный второй «щелчок» , передающийся с устья легочной артерии.
ФКГ F II тон раздвоен. F Резко выраженный щелчок закрытия аортальных клапанов → значительное колебание амплитуды II тона, F слабовыраженный второй «щелчок» , передающийся с устья легочной артерии.
 Эхо-КС n Высокий большой ДМЖП и пересекающая МЖП дилатированная аорта. n Отсутствие взаимного перехода передней стенки аорты в МЖП. n При допплер –эхокг исследовании : n Аномальный кровоток через ДМЖП и высокоскоростной турбулентный кровоток через клапан ЛА.
Эхо-КС n Высокий большой ДМЖП и пересекающая МЖП дилатированная аорта. n Отсутствие взаимного перехода передней стенки аорты в МЖП. n При допплер –эхокг исследовании : n Аномальный кровоток через ДМЖП и высокоскоростной турбулентный кровоток через клапан ЛА.
 Рентгенография грудной клетки. ♥ Размеры сердца нормальные. ♥ Верхушка приподнята, имеется западение дуги ЛА, что придает сердцу вид деревянного башмачка. ♥ Легочный сосудистый рисунок обеднен в соответствии с тяжестью обструкции выходного трак та правого желудочка. ♥ В 25 -30% случаев дуга аорты изгибается вправо.
Рентгенография грудной клетки. ♥ Размеры сердца нормальные. ♥ Верхушка приподнята, имеется западение дуги ЛА, что придает сердцу вид деревянного башмачка. ♥ Легочный сосудистый рисунок обеднен в соответствии с тяжестью обструкции выходного трак та правого желудочка. ♥ В 25 -30% случаев дуга аорты изгибается вправо.
 Болезнь ФАЛЛО При естественном течении средняя продолжительность жизни 12 – 15 лет. Оперативное лечение: При крайних формах – оперативная: шунтирующая на 1 году, Радикальная через 2 – 3 года, но не позже чем в 6 – 7 лет.
Болезнь ФАЛЛО При естественном течении средняя продолжительность жизни 12 – 15 лет. Оперативное лечение: При крайних формах – оперативная: шунтирующая на 1 году, Радикальная через 2 – 3 года, но не позже чем в 6 – 7 лет.
 ИЗОЛИРОВАННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ (2 -10%) Это врожденный порок сердца, при котором происходит выраженное сужение участка легочной артерии , несущего венозную кровь из правого желудочка в малый круг кровообращения к легким для обогащения кислородом. Из-за сужения просвета легочной артерии происходит увеличение давления крови в правом желудочке, что приводит к его перерастяжению и ухудшению его функции.
ИЗОЛИРОВАННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ (2 -10%) Это врожденный порок сердца, при котором происходит выраженное сужение участка легочной артерии , несущего венозную кровь из правого желудочка в малый круг кровообращения к легким для обогащения кислородом. Из-за сужения просвета легочной артерии происходит увеличение давления крови в правом желудочке, что приводит к его перерастяжению и ухудшению его функции.
 Симптомы изолированного стеноза легочной артерии n Симптомы зависят от степени сужения просвета легочной артерии. Иногда они появляются сразу после рождения или в раннем детском возрасте, реже в подростковом. В некоторых случаях небольшой порок может не давать о себе знать на протяжении всей жизни или проявляться незначительно, с неспецифическими (характерными для многих заболеваний или состояний) жалобами, и быть случайно обнаруженным при ультразвуковом исследовании (УЗИ) сердца.
Симптомы изолированного стеноза легочной артерии n Симптомы зависят от степени сужения просвета легочной артерии. Иногда они появляются сразу после рождения или в раннем детском возрасте, реже в подростковом. В некоторых случаях небольшой порок может не давать о себе знать на протяжении всей жизни или проявляться незначительно, с неспецифическими (характерными для многих заболеваний или состояний) жалобами, и быть случайно обнаруженным при ультразвуковом исследовании (УЗИ) сердца.
 n Характерны следующие симптомы: n слабость, утомляемость; n боль в груди и одышка при физической нагрузке; n синюшность кожи; n головокружения и обмороки.
n Характерны следующие симптомы: n слабость, утомляемость; n боль в груди и одышка при физической нагрузке; n синюшность кожи; n головокружения и обмороки.
 Формы Выделяют: клапанный стеноз – сужение просвета легочной артерии в области клапана легочного ствола (заслонки между правым желудочком и легочной артерией, препятствующей обратному току крови в системе кровообращения). Клапанный стеноз обычно связан с нарушением строения клапана и в зависимости от того, сколько створок клапана легочного ствола поражено, бывает одно-, двух- и трехстворчатым; n подклапанный стеноз – сужение выносящего (прилежащего к легочной артерии) отдела правого желудочка; n надклапанный стеноз – сужение легочной артерии ниже клапана. n
Формы Выделяют: клапанный стеноз – сужение просвета легочной артерии в области клапана легочного ствола (заслонки между правым желудочком и легочной артерией, препятствующей обратному току крови в системе кровообращения). Клапанный стеноз обычно связан с нарушением строения клапана и в зависимости от того, сколько створок клапана легочного ствола поражено, бывает одно-, двух- и трехстворчатым; n подклапанный стеноз – сужение выносящего (прилежащего к легочной артерии) отдела правого желудочка; n надклапанный стеноз – сужение легочной артерии ниже клапана. n
 Физикальное обследование • Сердечный горб • Набухание и пульсация вен шеи • Систолическое дрожание в проекции ЛА (II межрёберный промежуток справа от грудины) • Пульсация в эпигастральной области (усиленный толчок ПЖ). • Перкуссия: расширение границ сердца влево и вправо.
Физикальное обследование • Сердечный горб • Набухание и пульсация вен шеи • Систолическое дрожание в проекции ЛА (II межрёберный промежуток справа от грудины) • Пульсация в эпигастральной области (усиленный толчок ПЖ). • Перкуссия: расширение границ сердца влево и вправо.
 n Аускультативно: во II межреберье слева выслушивается грубый систолический шум. n II тон на ЛА ослаблен. n I тон на верхушке усилен. n При 3 куспидальной недостаточности по являются систолический шум в V межреберье слева.
n Аускультативно: во II межреберье слева выслушивается грубый систолический шум. n II тон на ЛА ослаблен. n I тон на верхушке усилен. n При 3 куспидальной недостаточности по являются систолический шум в V межреберье слева.
 На ЭКГ отмечается смещение электрической оси сердца вправо, гипертрофия правого желудочка и предсердия, блокада правой ножки пучка Гиса. n На Эхо кг: • Значительное расширение полости ПЖ • Постстенотическое расширение ствола ЛА n
На ЭКГ отмечается смещение электрической оси сердца вправо, гипертрофия правого желудочка и предсердия, блокада правой ножки пучка Гиса. n На Эхо кг: • Значительное расширение полости ПЖ • Постстенотическое расширение ствола ЛА n
 ИСЛА n Rg определяется увеличение правых отделов сердца и, обычно, легочной артерии (постстенотическое расширение) с обеднением легочного сосудистого рисунка.
ИСЛА n Rg определяется увеличение правых отделов сердца и, обычно, легочной артерии (постстенотическое расширение) с обеднением легочного сосудистого рисунка.
 ИСЛА n Средняя продолжительность жизни при естественном течении 25 лет. n Оптимальный возраст для операции младший школьный возраст (хуже результаты до 3 х лет и после 15 лет).
ИСЛА n Средняя продолжительность жизни при естественном течении 25 лет. n Оптимальный возраст для операции младший школьный возраст (хуже результаты до 3 х лет и после 15 лет).
 СТЕНОЗ АОРТЫ (3 5, 5% ) Стеноз устья аорты — это заболевание, характеризующееся сужением отверстия клапана аорты, что приводит к нарушению тока крови из левого желудочка сердца в аорту.
СТЕНОЗ АОРТЫ (3 5, 5% ) Стеноз устья аорты — это заболевание, характеризующееся сужением отверстия клапана аорты, что приводит к нарушению тока крови из левого желудочка сердца в аорту.
 n Препятствие для тока крови из левого желудочка в аорту может возникнуть: - на уровне клапанного кольца аортального клапана. Это наиболее частая локализация - 70%, n - подклапанный стеноз, составляющий 25%, n - надклапанный стеноз аорты - 5%.
n Препятствие для тока крови из левого желудочка в аорту может возникнуть: - на уровне клапанного кольца аортального клапана. Это наиболее частая локализация - 70%, n - подклапанный стеноз, составляющий 25%, n - надклапанный стеноз аорты - 5%.
 Гемодинамика при врожденном стенозе аорты Антенатально порок вызывает при значительном стенозировании сердечную недостаточность и может явиться причиной внутриутробной задержки развития плода. n После рождения степень нарушения гемодинамики зависит от степени стенозирования и выраженности препятствия кровотоку через аортальный клапан. Критическое стенозирование может явиться причиной выраженной сердечной недостаточности и смертельного исхода в раннем неонатальном периоде. n
Гемодинамика при врожденном стенозе аорты Антенатально порок вызывает при значительном стенозировании сердечную недостаточность и может явиться причиной внутриутробной задержки развития плода. n После рождения степень нарушения гемодинамики зависит от степени стенозирования и выраженности препятствия кровотоку через аортальный клапан. Критическое стенозирование может явиться причиной выраженной сердечной недостаточности и смертельного исхода в раннем неонатальном периоде. n
 n Гемодинамические проявления аортального стеноза развиваются при уменьшении площади аортального устья до 0, 8 -1, 0 см 2, что обычно сопровождается градиентом давления между левым желудочком и аортой в 50 мм рт. ст. n Стеноз аорты в значительной степени уменьшает поток крови из левого желудочка в аорту. n Преодоление сопротивления выбросу крови способствует гипертрофии миокарда левого желудочка, толщина которого находится в прямой корреляционной зависимости от степени стенозирования.
n Гемодинамические проявления аортального стеноза развиваются при уменьшении площади аортального устья до 0, 8 -1, 0 см 2, что обычно сопровождается градиентом давления между левым желудочком и аортой в 50 мм рт. ст. n Стеноз аорты в значительной степени уменьшает поток крови из левого желудочка в аорту. n Преодоление сопротивления выбросу крови способствует гипертрофии миокарда левого желудочка, толщина которого находится в прямой корреляционной зависимости от степени стенозирования.
 n Повышается систолическое и конечнодиастолическое давление в левом желудочке. n Возникает выраженная разница между давлением в левом желудочке и аорте - градиент давления, степень которого и определяет тяжесть порока и степень выраженности нарушений гемодинамики. n Уменьшается относительный коронарный кровоток, в том числе и субэндокардиальный.
n Повышается систолическое и конечнодиастолическое давление в левом желудочке. n Возникает выраженная разница между давлением в левом желудочке и аорте - градиент давления, степень которого и определяет тяжесть порока и степень выраженности нарушений гемодинамики. n Уменьшается относительный коронарный кровоток, в том числе и субэндокардиальный.
 Клиника n n n n Стеноз аорты в 2 — 3 раза чаще встречается у мужчин. Большинство детей со стенозом аорты долго не предъявляют жалоб , нормально развиваются. В случаях выраженного стеноза , его сочетания с фиброэластозом или другими пороками признаки заболевания появляются на первом году жизни в виде: бледности кожных покровов , одышки , тахикардии , могут быть приступы внезапного беспокойства , сердечная недостаточность.
Клиника n n n n Стеноз аорты в 2 — 3 раза чаще встречается у мужчин. Большинство детей со стенозом аорты долго не предъявляют жалоб , нормально развиваются. В случаях выраженного стеноза , его сочетания с фиброэластозом или другими пороками признаки заболевания появляются на первом году жизни в виде: бледности кожных покровов , одышки , тахикардии , могут быть приступы внезапного беспокойства , сердечная недостаточность.
 В старшем возрасте после длительного благополучия появляются жалобы на: ангинозные боли , n приступы сердцебиения , n одышку , n синкопе. Синкопе — признак тяжелого стеноза с градиентом давления между аортой и левым желудочком более 50 мм рт. ст. Причиной кратковременной потери сознания являются сниженный сердечный выброс и аритмии. n
В старшем возрасте после длительного благополучия появляются жалобы на: ангинозные боли , n приступы сердцебиения , n одышку , n синкопе. Синкопе — признак тяжелого стеноза с градиентом давления между аортой и левым желудочком более 50 мм рт. ст. Причиной кратковременной потери сознания являются сниженный сердечный выброс и аритмии. n
 Почти 30 % детей с надклапанным стенозом аорты имеют: своеобразную внешность — лицо эльфа ( синдром Вильямса — Бойрена ): n утолщенные кожные складки над верхними веками , n эпикант , косоглазие , вывернутые ноздри , толстые губы , полуоткрытый рот. n Одновременно отмечаются разница в АД на руках более чем на 10 мм рт. ст. , n отклонения в развитии скелета , n грыжи , разболтанность суставов , плоскостопие , n мышечная гипотония , олигофрения. n
Почти 30 % детей с надклапанным стенозом аорты имеют: своеобразную внешность — лицо эльфа ( синдром Вильямса — Бойрена ): n утолщенные кожные складки над верхними веками , n эпикант , косоглазие , вывернутые ноздри , толстые губы , полуоткрытый рот. n Одновременно отмечаются разница в АД на руках более чем на 10 мм рт. ст. , n отклонения в развитии скелета , n грыжи , разболтанность суставов , плоскостопие , n мышечная гипотония , олигофрения. n
 n У лиц с наследственными вариантами подклапанного стеноза аорты также может быть характерный внешний вид : плоское лицо , n высокий и выпуклый лоб, гипертелоризм ; n интеллект сохранен или снижен незначительно.
n У лиц с наследственными вариантами подклапанного стеноза аорты также может быть характерный внешний вид : плоское лицо , n высокий и выпуклый лоб, гипертелоризм ; n интеллект сохранен или снижен незначительно.
 n Сердечный горб при стенозе аорты , как правило , отсутствует , так как сердце долгое время остается не увеличенным Развивающаяся гипертрофия миокарда левого желудочка уменьшает объем камеры. n В случаях кардиомегалии с рождения к 6 — 12 мес. развивается выраженный сердечный горб.
n Сердечный горб при стенозе аорты , как правило , отсутствует , так как сердце долгое время остается не увеличенным Развивающаяся гипертрофия миокарда левого желудочка уменьшает объем камеры. n В случаях кардиомегалии с рождения к 6 — 12 мес. развивается выраженный сердечный горб.
 Аускультативно: þ грубый систолический шум во II межреберье справа, здесь же систолическое дрожание. þ При подклапанном стенозе: шум в III — IV межреберье слева. þ I тон сердца всегда усилен.
Аускультативно: þ грубый систолический шум во II межреберье справа, здесь же систолическое дрожание. þ При подклапанном стенозе: шум в III — IV межреберье слева. þ I тон сердца всегда усилен.
 При Rg исследовании q размеры сердца увеличены влево, q талия резко выраже на, q верхушка приподнята и закруглена. q Восходя щая аорта расширена. ЭКГ q имеются признаки гипертрофии левого желудочка и левого предсердия, q нарушения ритма, а при тяжелом стенозе и q признаки нарушения коронарного кровотока.
При Rg исследовании q размеры сердца увеличены влево, q талия резко выраже на, q верхушка приподнята и закруглена. q Восходя щая аорта расширена. ЭКГ q имеются признаки гипертрофии левого желудочка и левого предсердия, q нарушения ритма, а при тяжелом стенозе и q признаки нарушения коронарного кровотока.
 СТЕНОЗ АОРТЫ n В грудном возрасте от «критического стеноза» погибает 8, 5 – 25% детей, а до 7 лет доживает 9%. n При умеренном стенозе до 20 лет доживает 97% До 30 – 40 лет 60% n Оптимальный срок операции 13 – 14 лет
СТЕНОЗ АОРТЫ n В грудном возрасте от «критического стеноза» погибает 8, 5 – 25% детей, а до 7 лет доживает 9%. n При умеренном стенозе до 20 лет доживает 97% До 30 – 40 лет 60% n Оптимальный срок операции 13 – 14 лет
 КОАРКТАЦИЯ АОРТЫ (10 -15%) Уменьшение просвета бывает: -непосредственно в месте впадения артериального протока в аорту; - ближе перешейка (проксимальное); -дальше этого места (дистальное).
КОАРКТАЦИЯ АОРТЫ (10 -15%) Уменьшение просвета бывает: -непосредственно в месте впадения артериального протока в аорту; - ближе перешейка (проксимальное); -дальше этого места (дистальное).
 Механизм действия n n n При таком пороке сердца в организме наблюдается неравномерное кровообращение: давление крови в артериях верхних отделов организма повышается; в сосудах нижних конечностей оно уменьшается. Из-за дисбаланса происходит перераспределение (гемодинамика) давления от большего к меньшему значению. Процесс зависит от вязкости крови и от оказываемого сопротивления на кровяной поток.
Механизм действия n n n При таком пороке сердца в организме наблюдается неравномерное кровообращение: давление крови в артериях верхних отделов организма повышается; в сосудах нижних конечностей оно уменьшается. Из-за дисбаланса происходит перераспределение (гемодинамика) давления от большего к меньшему значению. Процесс зависит от вязкости крови и от оказываемого сопротивления на кровяной поток.
 n В результате процесса гемодинамики развивается два вида кровообращения, ближе и дальше от места сужения. n Кровь начинает циркулировать в обход проблемного места. На то, как будет формироваться дополнительная система кровоснабжения, влияют факторы сопутствующих врожденных пороков сердца.
n В результате процесса гемодинамики развивается два вида кровообращения, ближе и дальше от места сужения. n Кровь начинает циркулировать в обход проблемного места. На то, как будет формироваться дополнительная система кровоснабжения, влияют факторы сопутствующих врожденных пороков сердца.
 Во время внутриутробного развития частичное сужение аорты приводит к изменениям в миокарде. n Развивается гипертрофия правого желудочка из-за повышенной нагрузки кровообращения через него. n У новорожденного характер кровотока меняется. Суженный просвет не дает крови нормально поступать в нисходящую ее часть. Поэтому через верхнюю часть аорты развивается новый отток крови, который начинает работать в двух направлениях. n
Во время внутриутробного развития частичное сужение аорты приводит к изменениям в миокарде. n Развивается гипертрофия правого желудочка из-за повышенной нагрузки кровообращения через него. n У новорожденного характер кровотока меняется. Суженный просвет не дает крови нормально поступать в нисходящую ее часть. Поэтому через верхнюю часть аорты развивается новый отток крови, который начинает работать в двух направлениях. n
 n Дополнительная нагрузка на этот отдел ведет к увеличенной работе левого желудочка сердца и сниженной — правого. В результате стенка левого желудочка сердца утолщается.
n Дополнительная нагрузка на этот отдел ведет к увеличенной работе левого желудочка сердца и сниженной — правого. В результате стенка левого желудочка сердца утолщается.
 Проявление болезни и особенности образа жизни. n n n n n Заболевание проявляется повышением артериального давления в верхней части тела и его снижением в нижней. У детей могут наблюдаться следующие признаки: головные боли; чувство пульсации в голове; нарушение зрения; ухудшение памяти; носовые кровотечения; тошнота, рвота; повышенная утомляемость; боль в ногах; синюшная окраска ног; онемение ног.
Проявление болезни и особенности образа жизни. n n n n n Заболевание проявляется повышением артериального давления в верхней части тела и его снижением в нижней. У детей могут наблюдаться следующие признаки: головные боли; чувство пульсации в голове; нарушение зрения; ухудшение памяти; носовые кровотечения; тошнота, рвота; повышенная утомляемость; боль в ногах; синюшная окраска ног; онемение ног.
 n Отсутствие пульсации или ее слабость на бедренной артерии может служить первым признаком заболевания. n Также возникают жалобы в связи с перегрузками левого желудочка, такие, как боль и перебои в сердце, тахикардия, одышка.
n Отсутствие пульсации или ее слабость на бедренной артерии может служить первым признаком заболевания. n Также возникают жалобы в связи с перегрузками левого желудочка, такие, как боль и перебои в сердце, тахикардия, одышка.
 n Иногда пальпируются расширенные коллатеральные артерии над ключицей, латеральным и медиальным углом лопатки. Над крупными коллатеральными артериями можно выслушать постоянный тихий высокочастотный шум. При тяжелой коарктации аорты границы сердца расширены и верхушечный толчок усилен.
n Иногда пальпируются расширенные коллатеральные артерии над ключицей, латеральным и медиальным углом лопатки. Над крупными коллатеральными артериями можно выслушать постоянный тихий высокочастотный шум. При тяжелой коарктации аорты границы сердца расширены и верхушечный толчок усилен.
 n Аускультативная картина неопределенна: может выслушиваться систолический шум в области II III грудного позвонка в межлопаточном пространстве, систоло диастолический шум при ОАП либо шум относительной митральной недостаточности. n II тон на аорте усилен.
n Аускультативная картина неопределенна: может выслушиваться систолический шум в области II III грудного позвонка в межлопаточном пространстве, систоло диастолический шум при ОАП либо шум относительной митральной недостаточности. n II тон на аорте усилен.
 Подозрение на КА возникает при G выявлении ↑ АД на верхних конечностях и G ↓ или N — на нижних; а также G при отсутствии или ослаблении пульса на ногах. Rg определяются увеличение левых отделов сердца. ЭКГ выявляет горизонтальную или смещенную влево электрическую ось сердца, гипертрофию левого или обоих желудочков.
Подозрение на КА возникает при G выявлении ↑ АД на верхних конечностях и G ↓ или N — на нижних; а также G при отсутствии или ослаблении пульса на ногах. Rg определяются увеличение левых отделов сердца. ЭКГ выявляет горизонтальную или смещенную влево электрическую ось сердца, гипертрофию левого или обоих желудочков.
 КОАРКТАЦИЯ АОРТЫ n Средняя продолжительность жизни при естественном течении 30 – 35 лет. При «инфантильном типе» не превышает 2 -х лет. n Оптимальный срок операции 3 – 5 лет
КОАРКТАЦИЯ АОРТЫ n Средняя продолжительность жизни при естественном течении 30 – 35 лет. При «инфантильном типе» не превышает 2 -х лет. n Оптимальный срок операции 3 – 5 лет
 ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ (12 – 20%) ТМС- тяжелая врожденная патология сердца, характеризующаяся нарушением положения главных сосудов: отхождением аорты от правых отделов сердца, а легочной артерии – от левых. n Это приводит к изменению кровотока в организме, в результате чего возникает недостаток поступления кислорода к тканям. А без достаточного снабжения кислородом организм не может существовать. n Транспозиция магистральных сосудов обычно выявляется в течение первых недель жизни ребенка. n
ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ (12 – 20%) ТМС- тяжелая врожденная патология сердца, характеризующаяся нарушением положения главных сосудов: отхождением аорты от правых отделов сердца, а легочной артерии – от левых. n Это приводит к изменению кровотока в организме, в результате чего возникает недостаток поступления кислорода к тканям. А без достаточного снабжения кислородом организм не может существовать. n Транспозиция магистральных сосудов обычно выявляется в течение первых недель жизни ребенка. n
 Классификация транспозиции магистральных сосудов n n n В зависимости от количества сопутствующих коммуникаций, выполняющих компенсирующую роль, и состояния малого круга кровообращения различают следующие варианты транспозиции магистральных сосудов: 1. Транспозиция магистральных сосудов, сопровождающаяся гиперволемией или нормальной величиной легочного кровотока: с дефектом межпредсердной перегородки или открытым овальным окном (простая транспозиция) с ДМЖП с открытым артериальным протоком и наличием дополнительных коммуникаций.
Классификация транспозиции магистральных сосудов n n n В зависимости от количества сопутствующих коммуникаций, выполняющих компенсирующую роль, и состояния малого круга кровообращения различают следующие варианты транспозиции магистральных сосудов: 1. Транспозиция магистральных сосудов, сопровождающаяся гиперволемией или нормальной величиной легочного кровотока: с дефектом межпредсердной перегородки или открытым овальным окном (простая транспозиция) с ДМЖП с открытым артериальным протоком и наличием дополнительных коммуникаций.
 n 2. Транспозиция магистральных сосудов, сопровождающаяся уменьшением легочного кровотока: n со стенозом выносного тракта левого желудочка n с ДМЖП и стенозом выносного тракта левого желудочка (сложная транспозиция)
n 2. Транспозиция магистральных сосудов, сопровождающаяся уменьшением легочного кровотока: n со стенозом выносного тракта левого желудочка n с ДМЖП и стенозом выносного тракта левого желудочка (сложная транспозиция)
 Симптомы Дети с транспозицией магистральных сосудов рождаются доношенными, с нормальным или несколько повышенным весом. n Сразу после рождения, с началом функционирования отдельного легочного круга кровообращения, нарастает гипоксемия, что клинически проявляется тотальным цианозом, одышкой, тахикардией. n При транспозиции магистральных сосудов, сочетающейся с ОАП и коарктацией аорты, выявляется дифференцированный цианоз: синюшность верхней половины тела выражена в большей степени, чем нижней. n
Симптомы Дети с транспозицией магистральных сосудов рождаются доношенными, с нормальным или несколько повышенным весом. n Сразу после рождения, с началом функционирования отдельного легочного круга кровообращения, нарастает гипоксемия, что клинически проявляется тотальным цианозом, одышкой, тахикардией. n При транспозиции магистральных сосудов, сочетающейся с ОАП и коарктацией аорты, выявляется дифференцированный цианоз: синюшность верхней половины тела выражена в большей степени, чем нижней. n
 n n n n Уже в первые месяцы жизни развиваются и прогрессируют признаки сердечной недостаточности: кардиомегалия, увеличение размеров печени, реже – асцит и периферические отеки. При осмотре ребенка с транспозицией магистральных сосудов обращает внимание деформация фаланг пальцев, наличие сердечного горба, гипотрофия, отставание в моторном развитии. При отсутствии стеноза легочной артерии переполнение кровью малого круга кровообращения приводит к частому возникновению повторных пневмоний. Клиническое течение корригированной транспозиции магистральных сосудов без сопутствующих ВПС длительное время бессимптомное, жалобы отсутствуют, ребенок развивается нормально.
n n n n Уже в первые месяцы жизни развиваются и прогрессируют признаки сердечной недостаточности: кардиомегалия, увеличение размеров печени, реже – асцит и периферические отеки. При осмотре ребенка с транспозицией магистральных сосудов обращает внимание деформация фаланг пальцев, наличие сердечного горба, гипотрофия, отставание в моторном развитии. При отсутствии стеноза легочной артерии переполнение кровью малого круга кровообращения приводит к частому возникновению повторных пневмоний. Клиническое течение корригированной транспозиции магистральных сосудов без сопутствующих ВПС длительное время бессимптомное, жалобы отсутствуют, ребенок развивается нормально.
 Диагностика n Наличие у ребенка транспозиции магистральных сосудов обычно распознается еще в родильном доме. Физикальное обследование выявляет гиперактивность сердца, выраженный сердечный толчок, который смещен медиально, расширенную грудную клетку.
Диагностика n Наличие у ребенка транспозиции магистральных сосудов обычно распознается еще в родильном доме. Физикальное обследование выявляет гиперактивность сердца, выраженный сердечный толчок, который смещен медиально, расширенную грудную клетку.
 Аускультативная картина не имеет характерных черт, так как определяется компенсирующими коммуникациями.
Аускультативная картина не имеет характерных черт, так как определяется компенсирующими коммуникациями.
 У детей в возрасте 1 -1, 5 месяцев по ЭКГ обнаруживаются признаки перегрузки и гипертрофии правых отделов сердца. n При оценке рентгенографии грудной клетки высокоспецифичными признаками транспозиции магистральных сосудов являются: кардиомегалия, характерная конфигурация тени сердца яйцеобразной формы, узкий сосудистый пучок в переднезадней проекции и расширенный в боковой проекции, левое положение дуги аорты (в большинстве случаев), обеднение рисунка легких при стенозе легочной артерии или его обогащение при дефектах перегородки n
У детей в возрасте 1 -1, 5 месяцев по ЭКГ обнаруживаются признаки перегрузки и гипертрофии правых отделов сердца. n При оценке рентгенографии грудной клетки высокоспецифичными признаками транспозиции магистральных сосудов являются: кардиомегалия, характерная конфигурация тени сердца яйцеобразной формы, узкий сосудистый пучок в переднезадней проекции и расширенный в боковой проекции, левое положение дуги аорты (в большинстве случаев), обеднение рисунка легких при стенозе легочной артерии или его обогащение при дефектах перегородки n
 n Эхокардиография показывает аномальное отхождение магистральных сосудов, гипертрофию стенок и дилатацию камер сердца, сопутствующие дефекты, наличие стеноза легочной артерии.
n Эхокардиография показывает аномальное отхождение магистральных сосудов, гипертрофию стенок и дилатацию камер сердца, сопутствующие дефекты, наличие стеноза легочной артерии.
 Прогноз: Полная транспозиция магистральных сосудов – критический, несовместимый с жизнью порок сердца. При отсутствии специализированной кардиохирургической помощи половина новорожденных погибает в первый месяц жизни, более 2/3 детей – к 1 году от тяжелой гипоксии, недостаточности кровообращения и нарастания ацидоза. n Хирургическая коррекция простой транспозиции магистральных сосудов позволяет достичь хороших отдаленных результатов в 85– 90% случаев; при сложной форме порока – в 67% случаев. n
Прогноз: Полная транспозиция магистральных сосудов – критический, несовместимый с жизнью порок сердца. При отсутствии специализированной кардиохирургической помощи половина новорожденных погибает в первый месяц жизни, более 2/3 детей – к 1 году от тяжелой гипоксии, недостаточности кровообращения и нарастания ацидоза. n Хирургическая коррекция простой транспозиции магистральных сосудов позволяет достичь хороших отдаленных результатов в 85– 90% случаев; при сложной форме порока – в 67% случаев. n


