Врожденные пороки сердца без нарушения гемодинамики.pptx
- Количество слайдов: 21

Врожденные пороки сердца без нарушения гемодинамики.

Причины врожденных пороков сердца В связи с тем, что во время внутриутробного развития происходит активное формирование всех органов человеческого организма, особенно сердца, плод и беременная женщина уязвимы к действию различных негативных факторов. Так, влияние на неправильное течение органогенеза могут оказать повышенный радиационный фон, ионизирующее излучение, инфекционные заболевания матери, особенно вирусные – краснуха, корь, ветрянка, герпес; прием некоторых лекарственных и токсических веществ (наркотиков, алкоголя) в период беременности, особенно в первом триместре (8 -12 –я недели – период наиболее интенсивного формирования всех органов плода). В 4 – 10% случаев врожденные пороки генетически обусловлены, то есть передаются по наследству.

Классификация пороков сердца. I. Врожденные пороки сердца, для которых характерно обогащение малого круга кровообращения. Протекающие без цианоза: Открытый Баталов проток. Дефекты межпредсердной и межжелудочковой перегородок. Нарушение дренажа легочных вен. Атриовентрикулярная коммуникация. Дефект аортолегочной перегородки. Врожденные пороки, протекающие с цианозом: Полная транспозиция магистральных сосудов. Общий артериальный ствол. Трехкамерное сердце.

II. Врожденные пороки сердца с обеднением малого круга кровообращении Без цианоза: 1. Изолированный стеноз легочной аорты. С цианозом: 1. Тетрада, триада и пентада Фаллою. 2. Стеноз аорты в сочетании с траспозицией магистральных сосудов. 3. Атрезия трикусспидального клапана. 4. Порок развития трикуспидального клапана, при этом сам клапан смещен в полость правого желудочка (болезнь Эбштейна). 5. Недоразвитие правого желудочка. III. Врожденные пороки сердца с затруднением выброса крови из желудочков. С цианозом: 1. Стеноз аорты изолированный. 2. Изолированный стеноз легочной артерии. 3. Врожденное сужение аорты на ограниченном участке (коарктация аорты).

IV. Пороки сердца без нарушения гемодинамики. С цианозом: 1. Аномалия положения дуги аорты или ее ветвей. 2. Дефект межжелудочковой перегородки в мышечной части. 3. Декстрокардия истинная и ложная (нахождение сердца справа).
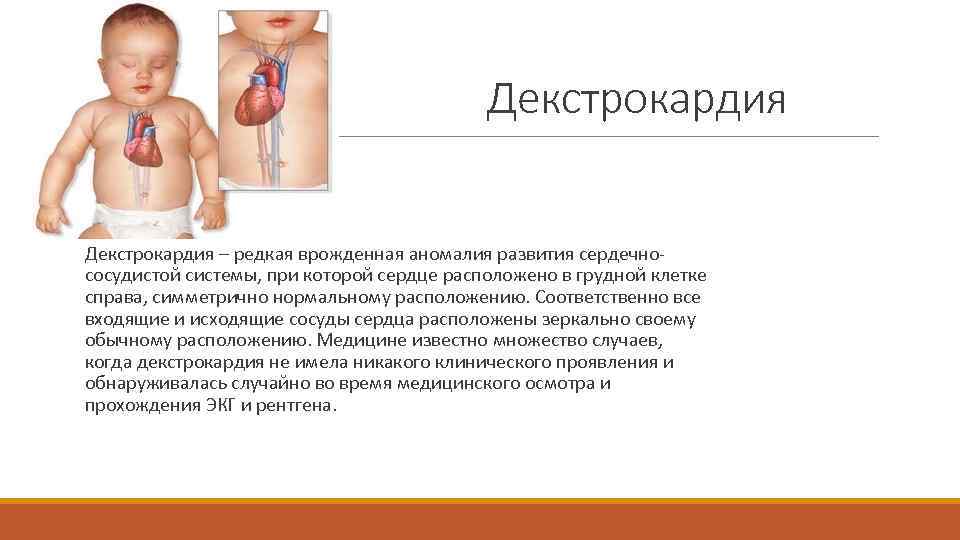
Декстрокардия – редкая врожденная аномалия развития сердечнососудистой системы, при которой сердце расположено в грудной клетке справа, симметрично нормальному расположению. Соответственно все входящие и исходящие сосуды сердца расположены зеркально своему обычному расположению. Медицине известно множество случаев, когда декстрокардия не имела никакого клинического проявления и обнаруживалась случайно во время медицинского осмотра и прохождения ЭКГ и рентгена.

Причины Как известно, в первый триместр беременности происходит закладка всех органов и систем. Сердце начинает свое развитие с первых недель беременности именно в этот период внутриутробной жизни эмбриона происходит мутация. Генетики установили, что декстрокардия связана с мутацией генов HAND, ZIC 3 Shh, ACVR 2, Pitxz. Также доказан аутосомнорецессивный тип наследования этой патологии. В связи с этими патологическими процессами сердце располагается и развивается в правой части грудной клетки. Очень часто декстрокардия сопровождается аномальным расположением внутренних органов брюшной полости. Выделяют несколько видов декстрокардии: простая декстрокардия – врожденная аномалия, при которой зеркально расположено только сердце, встречается очень редко; сердце и некоторые органы дыхательной или пищеварительной системы расположены зеркально; все внутренние органы имеют зеркальное расположение. Кардиологи отмечают, что данная патология зачастую сопровождается другими врожденными пороками сердца: эндокардные дефекты; стеноз легочной артерии; дефект межжелудочковой перегородки; двухместный желудочковый выход; транспозиция магистральных сосудов.

Синдром Картагенера патология развития дыхательной системы, которая характеризуется отсутствием тонких волосков (ресничек), фильтрующих воздух от пыли. Эта патология неразрывно связана с декстрокардией, ведь они всегда сопровождают друга. Когда у младенцев диагностируют аномальное расположение сердца, обязательно нужно обследовать органы грудной и плевральной полости. Чаще всего это гетеротаксический синдром, который характеризуется аномальным размещением и функционирование органов. Так, например, часто врачи отмечают отсутствие селезенки или наоборот патологическое размещение нескольких маленьких селезенок.
В большинстве случаев декстрокардию диагностируют в младенческом или детском возрасте. Но, медицине известны случаи, когда такую патологию обнаруживали в зрелом возрасте во время проведения рентгенологического исследования или ЭКГ. На ранней стадии симптомами декстрокардии могут быть: синюшность кожных покровов; бледная кожа; желтушное окрашивание склер глаз и кожи; утрудненное дыхание; учащенное сердцебиение; склонность к частым легочным инфекциям; отклонения в наборе веса и росте ребенка; слабость и быстрая утомляемость.

Диагностика Когда появились первые клинические проявления заболевания, лечащий врач в обязательном порядке назначит комплекс диагностических процедур: -объективный осмотр, перкуссия и аускультация; -рентгенологическое исследование; -ЭКГ сердца; -УЗИ сердца и сосудов; -компьютерная томография; -МРТ; -при необходимости ангиокардиография и катетеризация сердца.

Дефект межжелудочковой перегородки в мышечной части. Дефект межжелудочковой перегородки — одна из врожденных аномалий развития сердца, возникает на стадии формирования органов и систем плода в первые 8 недель беременности. Частота возникновения этого порока колеблется по разным данным от 17 до 42% от всех врожденных изменений сердца у детей. Зависимости от пола ребенка не прослеживается. Проявляется единственным структурным нарушением или в составе тетрады Фалло (в группе из четырех пороков). По клинической классификации относится к патологии, приводящей к сбросу крови из левых отделов в правые.
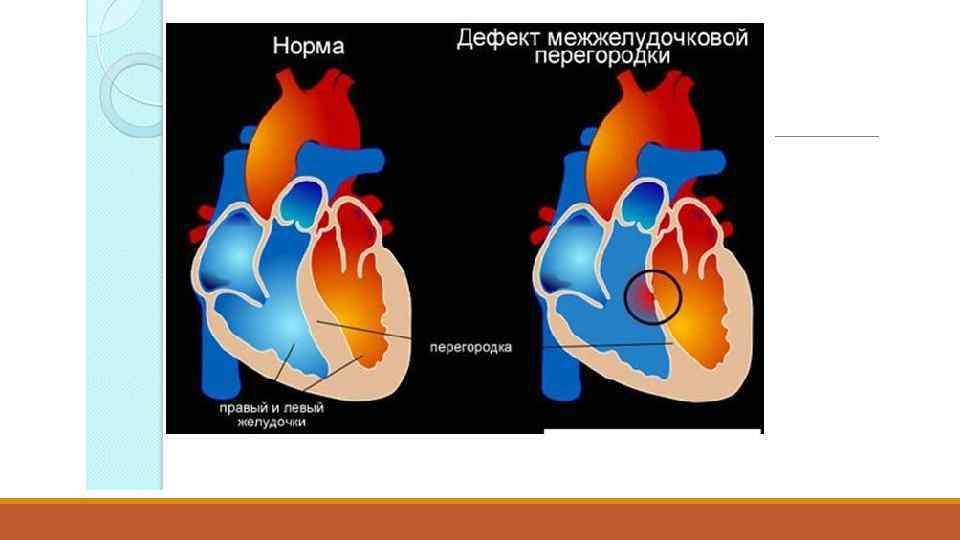
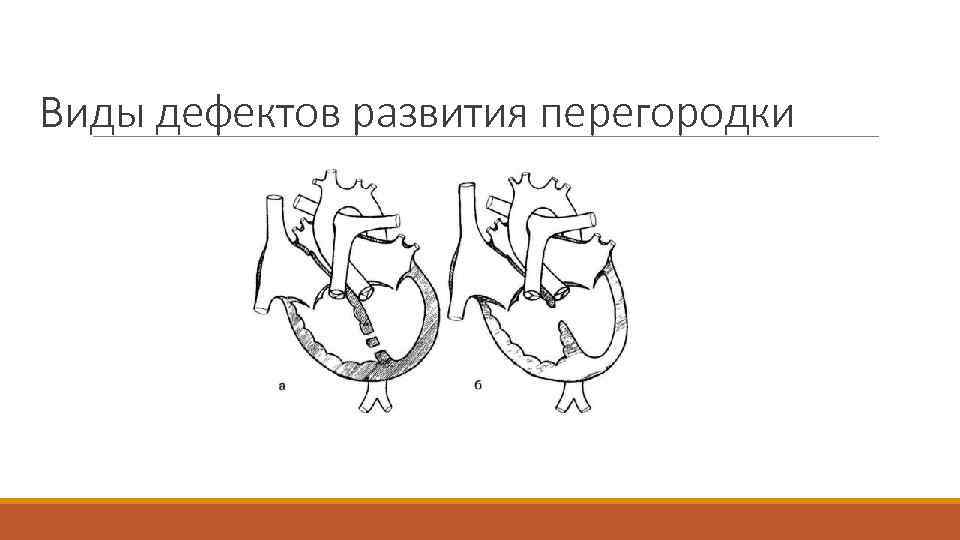
Виды дефектов развития перегородки
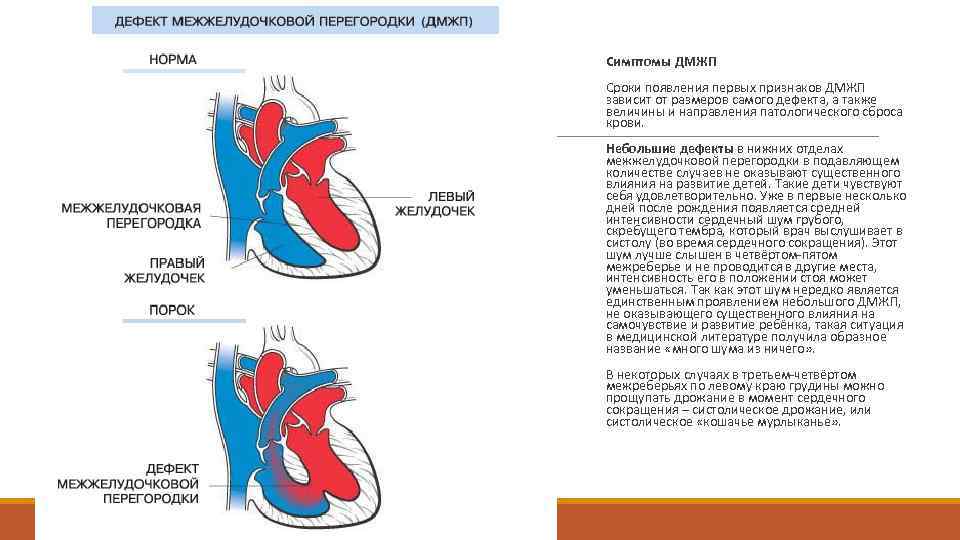
Симптомы ДМЖП Сроки появления первых признаков ДМЖП зависит от размеров самого дефекта, а также величины и направления патологического сброса крови. Небольшие дефекты в нижних отделах межжелудочковой перегородки в подавляющем количестве случаев не оказывают существенного влияния на развитие детей. Такие дети чувствуют себя удовлетворительно. Уже в первые несколько дней после рождения появляется средней интенсивности сердечный шум грубого, скребущего тембра, который врач выслушивает в систолу (во время сердечного сокращения). Этот шум лучше слышен в четвёртом-пятом межреберье и не проводится в другие места, интенсивность его в положении стоя может уменьшаться. Так как этот шум нередко является единственным проявлением небольшого ДМЖП, не оказывающего существенного влияния на самочувствие и развитие ребёнка, такая ситуация в медицинской литературе получила образное название «много шума из ничего» . В некоторых случаях в третьем-четвёртом межреберьях по левому краю грудины можно прощупать дрожание в момент сердечного сокращения – систолическое дрожание, или систолическое «кошачье мурлыканье» .

Прогноз Малые дефекты закрываются самостоятельно у 25 -60 % детей до пятилетнего возраста. Для средних размеров такой показатель гораздо меньше (10%). Закрытие обеспечивается тканью соседнего клапана. Во время роста сердца уменьшается влияние маленького дефекта на кровообращение. Однако для больших дефектов прогноз не столь утешителен. Без своевременной операции до года умирают 1/10 пациентов, во взрослом состоянии средняя продолжительность жизни не превышает сорока лет.

Аномалия положения дуги аорты или ее ветвей. Классификация. Деформации дуги аорты следует различать в зависимости от: 1) топографоанатомического типа дуги аорты (правосторонняя, левосторонняя); 2) вида деформации (удлинение, извитость, петле-кольцеобразование, перегиб); 3) локализации измененного сегмента дуги аорты (между плечеголовным стволом и левой общей сонной артерией, между левой общей сонной и подключичной артериями, в области устья левой подключичной артерии, в начальном сегменте нисходящей грудной части аорты); 4) комбинации данной аномалии с другими пороками сердца, а также с различными врожденными аномалиями ветвей дуги аорты (гипоплазия, извитость общих сонных, подключичных, позвоночных артерий); 5) расположения дуги относительно ключицы (шейное, внутригрудное). Следует выделять также осложненное течение аномалии с развитием аневризм дуги и нисходящей грудной части аорты, ветвей дуги аорты.
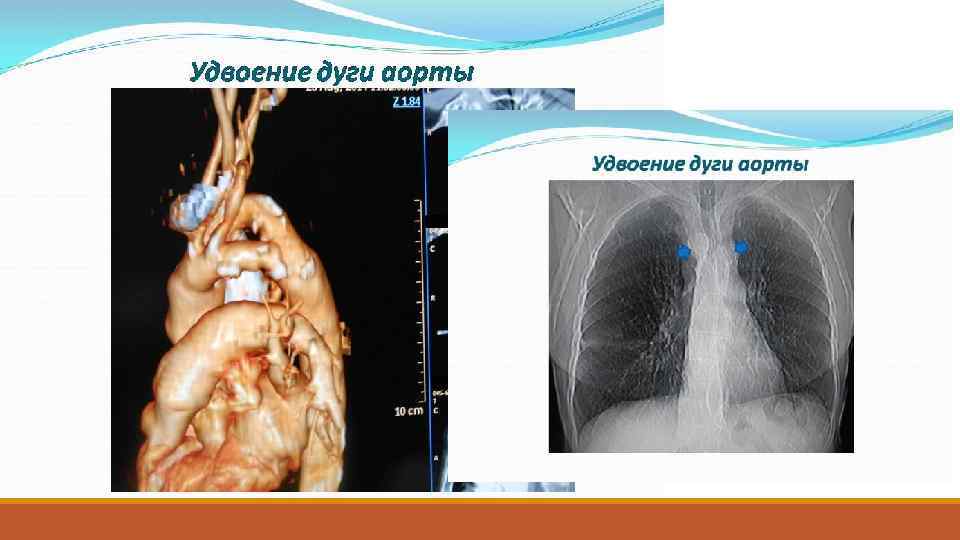

При неосложненных формах деформации дуги аорты с нормальной гемодинамикой и малосимптомным течением заболевания операция не показана. Однако больные должны постоянно находиться под строгим диспансерным наблюдением с рентгенологическим контролем и периодической гипотензивной терапией. Такая тактика позволяет своевременно выявить развитие характерных для данной аномалии осложнений и выработать показания для своевременной операции. Таковыми являются: 1) компрессионный синдром; 2) коарктационный синдром с градиентом артериального свыше 20 мм рт. ст. ; 3) аневризматическое расширение дуги и нисходящей грудной части аорты; 4) аневризмы, кинкинги ветвей дуги аорты (при соответствующей клинике); 5) сочетание аномалии с другими ВПС, которые следует оперировать в первую очередь.

Врожденные пороки сердца без нарушения гемодинамики.pptx