Возрастные особенности органов чувств.ppt
- Количество слайдов: 21

Возрастные особенности органов чувств

Общие черты развития сенсорных систем организма 1. 2. 3. 4. 5. В онтогенезе раньше всего формируется и созревает периферическая часть анализатора, затем – проводящие пути, и в последнюю очередь – сенсорный центр. Формирование органов происходит в следующем порядке: одним из первых развивается вестибулярный аппарат, затем обонятельный, вкусовой и позже всех – слуховой и зрительный анализаторы. К моменту рождения функционируют все сенсорные системы. После рождения, за счет постоянного общения ребенка с внешней средой, его обучения, воспитания происходит существенное развитие анализаторов, преимущественно их центральных отделов. У новорожденных, как правило, относительно сформированы первичные проекционные зоны коры, в течение первых трех месяцев жизни формируются вторичные проекционные центры. Задняя ассоциативная зона созревает к 2 – 5 годам, передняя – к 6 годам. В пубертатном периоде устанавливаются связи между ассоциативными зонами полушарий коры головного мозга.

Орган зрения В развитии глаза участвуют три эмбриональные закладки: нервная пластинка, эктодерма и мезодерма. На 3 неделе эмбрионального развития боковые поверхности стенки переднего мозгового пузыря, образуют выпячивания 2 глазных пузырька. Полости пузырьков сообщаются с полостью мозгового пузыря через глазной стебелек. Растут пузырьки кнаружи, по направлению к эктодерме. При неправильном смещении материала развиваются уродства: полное отсутствие глаз, или один срединный глаз – циклоп, или неправильное расположение глаз. Схема развития глаза. 1 – глазной стебелек. 2 – первичная полость пузырька. 3 – хрусталиковая плакода. 4 – формирование глазного бокала. 5 – формирование хрусталикового пузырька. 6 – гиалоидная артерия. 7 – эпителий роговицы. 8 – наружный лисок бокала. 9 – сосудистая оболочка. 10 – склера. 11 – остаток гиалоидной артерии. 12 – стекловидное тело. 13 – передняя камера. 14 – эпителий века.

Вследствие взаимодействия пузырька и эктодермы, часть эктодермы, лежащей напротив глазного пузырька утолщается за счет быстрого деления клеток и увеличения их размеров. Формирующаяся структура получила названия – хрусталиковая плакода. Она прогибается в сторону глазного пузырька, в результате он приобретает форму бокала - глазной бокал. На 4 неделе развития бокал становится двустенным и образуется вторичная полость, которая через стебелек сообщается с полостью мозга. Одновременно, снаружи подрастает мезенхима со стволовыми клетками и окружает бокал. С появлением вокруг бокала кровеносных сосудов, начинается дифференцировка клеток наружного листка – глиобластов, в результате которой формируется «пигментный эпителий» - первый слой сетчатой оболочки. На апикальной поверхности клеток образуются два типа ворсинок: длинные и короткие – «борода пигментного эпителия» . В это время во вторичную полость бокала врастает артерия – гиалоидная артерия, дающая две ветви. Одна из них направляется к хрусталиковой плакоде, обеспечивая трофику формирующегося хрусталика. А вторая образует кольцо на уровне входа в бокал. Отсюда в глубину бокала отходят многочисленные сосуды.

Развитие хрусталика На 6 неделе происходит развитие хрусталика: плакода сворачивается в пузырек и отшнуровывается от эктодермы. Пузырек движется внутрь и постепенно становиться двояковыпуклым. Клетки, образующие заднюю стенку пузырька прекращают деление, вытягиваются и получают название – первичные хрусталиковые волокна. Передняя стенка пузырька выстлана однослойным эпителием. Экватор представлен камбиальными клетками - это ростковая зона хрусталика. Здесь формируются вторичные хрусталиковые волокна, оттесняющие первичные в центр, где формируется ядро хрусталика. К 7 месяцу эмбрионального развития гиалоидная артерия, питающая хрусталик запустевает. Если этого не происходит, то будет врожденная слепота.

Одновременно с развитием хрусталика, на 6 неделе продолжаются изменения в глазном бокале. Их можно свести к 4 -ем пунктам: 1. Начинается дифференцировка клеток внутреннего листка бокала. Крупные радиальные глиобласты - Мюллеровы волокна формируют длинные отростки, на концах которых образуются пластинки, сливающиеся в две разграничительные мембраны. Наружная - граничит с бородой пигментного эпителия и внутренняя - отграничивает от вторичной полости. Окончательное формирование волокон заканчивается к 10 – 12 годам жизни. Они создают микроокружение для формирующихся рецепторов и нейронов, выполняют опорную и трофическую функции. 2. В создавшихся условиях первыми дифференцируются ганглионарные клетки – мультиполярные нервные клетки (3 месяц эмбриогенеза). Их аксоны собираются вместе и направляются в стебелек, а оттуда в головной мозг – формируется зрительный нерв. Миелиновая оболочка появляется на 8 – 9 месяце внутриутробного развития. Окончательная миелинизация зрительного нерва заканчивается к 3 – 4 годам жизни ребенка. В место выхода зрительного нерва врастает из полости глаза артерия - это место получает название слепое пятно. 3. От стебелька к вершине бокала идет дифференцировка ассоциативных клеток – заканчивается к 10 – 12 годам. 4. На 4 – 5 месяцах начинается формирование фоторецепторных клеток – сначала – колбочек в области желтого пятна, а потом дна, затем дальше – палочек – по направлению к вершине. Отростки фоторецепторных клеток прободают наружную пограничную мембрану и глубоко вдаются в цитоплазму пигментных клеток. Образование колбочек в области желтого пятна заканчивается на 4 месяце жизни.

Развитие цилиарного тела и радужки Цилиарное тело и радужка развиваются с 3 -го месяца внутриутробного развития при участии обоих листков бокала, а также стволовых клеток мезодермы, дающих начало гладким миоцитам. Радужка у большинства новорожденных голубоватая. Характерная окраска приобретается в первые месяцы жизни и зависит от концентрации и распределения меланина в соединительнотканной основе радужки.

Развитие сосудистой оболочки На 4 – 5 месяцах заканчивается формирование сосудистой оболочки глаза, при этом гиалоидная артерия, а также ее ветви атрофируются. Вокруг цилиарных артерии и вен накапливаются пигментные клетки и формируются гладкомышечные клетки, обеспечивающие тонус сосудистой оболочки и поддерживающие давление в сосудах. Если в данные сроки беременности (3 -5 мес. ) плод испытывает тяжелую гипоксию, то сосуды развиваются плохо, в итоге, глазное яблоко маленькое и функции глаза будут нарушены.

Развитие роговицы Роговица начинает развиваться на 4 – 5 месяце эмбриогенеза. В этом участвуют эктодерма, стволовые клетки мезодермы и наружный листок бокала. На начальном этапе фибробласты вырабатывают сложные углеводы – хондроитинсульфат и кератансульфат, а затем белок коллаген, преимущественно II и VII типов. Пучки волокон формируют пластинки, лежащие параллельно поверхности роговицы. Волокна и клетки погружены в прозрачное аморфное вещество. Дифференцирующаяся эктодерма покрывает основное вещество снаружи, а нарастающий наружный листок бокала – изнутри. Сначала из-за большого количества воды в основном веществе роговица мутная, но вскоре после рождения ребенка, вода удаляется, клеточный компонент уменьшается, количество волокон увеличивается, ход их упорядочивается и она становиться прозрачной. В первое полугодие жизни утолщается боуменова мембрана и лежащий на ней многослойный плоский эпителий. Формирование десцеметовой мембраны роговицы происходит уже после рождения.

Формирование стекловидного тела В конце третьего месяца эмбриональной жизни начинается формирование стекловидного тела, которое занимает вторичную полость бокала. Гиалобласты совместно с клетками, выстилающими цилиарные складки, продуцируют особый вид соединительной ткани - прозрачный гель – содержащий 99, 9% воды, коллагеновые фибриллы, белок витреин и гиалуроновую кислоту. В центре стекловидного тела сохраняется канал – остаток эмбриональной гиалоидной артерии.

Глаз новорожденного имеет диаметр 16, 2 мм, вес – 3 г, и в целом подготовлен к выполнению функций. Однако полной морфологической дифференцировки трех отделов анализатора нет. После рождения происходит расширение слоев сетчатки. Колбочек у новорожденных меньше, степень их зрелости низкая, поэтому ребенок цвета не дифференцирует. К 6 месяцам центральная часть сетчатки развивается полностью, к этому времени начинают функционировать и колбочки. Астроглия, входящая в состав сетчатой оболочки развивается до 1, 5 летнего возраста. Нейроны зрительной зоны коры развиваются на первом году жизни, ассоциативных зон – на 6 – 7 году. Интенсивная миелинизация проводящих путей осуществляется с 4 месяца жизни и продолжается до 12 летнего возраста. Первые месяцы жизни ребенка изображение на сетчатке перевернуто. Острота зрения новорожденного очень низкая. Способность различать мелкие детали устанавливается к 3 – 5 годам, т. к. в это время происходит сдвиг биполярных нейронов и амакриновых клеток в сторону от центральной ямки.

У детей хрусталик эластичен, наибольшая его подвижность в возрасте 10 – 12 лет, что обеспечивает высокую аккомодацию. С 15 -летнего возраста эластичность капсулы и цинновой связки начинает снижаться. Зрачки у новорожденных очень узкие, при средней силе света их диаметр не превышает 1, 5 мм, к концу первого года жизни – 2, 5 мм, в возрасте 6 – 12 лет – 3 мм. В соединительной ткани разных структур глаза детей первых месяцев жизни, преобладает гиалуроновая кислота. Слизистая конъюктивы нежная, в ней мало волокон и иммуннокомпетентных клеток. На 2 – 3 месяце жизни нарастает волокнистый компонент, и появляются лимфоидные скопления. В эти сроки быстро развивается воспаление. Склера новорожденных – белая, в грудном возрасте приобретает голубоватый оттенок.

Веки остаются срощенными до 7 -го месяца внутриутробного развития. На 20 – 24 неделях закладываются ресницы, сальные (мейбомиевы) и видоизмененные потовые железы (железы Моля). Закладка слезных желез осуществляется на 8 неделе. К моменту рождения слезные железы сформированы, однако, из-за несовершенства проводящих путей и нервных центров слезоотделение у ребенка начинается с 2 -х, а иногда только с 5 -ти месячного возраста, поэтому дети плачут без слез. Окончательная дифференцировка клеток радужки заканчивается к 5 -6 летнему возрасту. В этот период формируются пигментные клетки, и цвет радужки становится постоянным только к 5 годам. В течении жизни в радужке могут образовываться участки гиперпигментации, связанные с патологией внутренних органов. На этом основана разновидной функциональной диагностики – иридодиагностика.

В возрасте после 30 -40 лет ослабляется функция всех аппаратов глаза. В связи с изменением общего метаболизма в организме в диоптрическом аппарате, чаще в хрусталике и роговице, происходит уплотнение межклеточного вещества и помутнение, которое практически необратимо. В связи с этим утрачивается эластичность хрусталика и ограничивается его аккомодационная возможность. Склеротические процессы в сосудистой системе глаза нарушают трофику, особенно сетчатки, что приводит к изменению структуры и функции рецепторного аппарата. При повреждении или воспалении роговицы в нее попадают лейкоциты, макрофаги и другие клетки воспаления, врастают кровеносные капилляры и вызывают помутнение.

Орган обоняния Во время онтогенеза орган обоняния и орган зрения неразрывно связаны с ЦНС, закладываясь в одной общей эмбриональной нервной пластинке. Парная закладка органа обоняния у эмбриона занимает ее самый передний край на границе с эктодермой. В процессе дальнейшего развития периферическая часть обонятельного анализатора отделяется от зачатка центральной нервной системы и затем только вторично при помощи обонятельного нерва связывается с центральными частями анализатора. Во время отделения от нервной пластинки зачатки органа обоняния находятся на ее переднем крае в виде парных, обонятельных ямок. Далее эти зачатки в связи с ростом головы перемещаются в верхние и средние носовые раковины. У зародыша на 4 -ом месяце эмбрионального развития дифференцируются элементы обонятельной ямки на нейроглиальные опорные и обонятельные клетки. Некоторые участки эмбриональной эпителиоподобной обонятельной выстилки, погружаясь в подлежащую соединительную ткань, превращаются в обонятельные железы. На других участках от обонятельных клеток начинают отходить центральные аксоноподобные отростки, которые объединившись между собой при помощи глии, образуют 20 -40 пучков, идущих через отверстия в хрящевой закладке будущей решетчатой кости к обонятельным луковицам головного мозга. Здесь осуществляется контакт между терминальными окончаниями обонятельных волокон и дендритами митральных нейронов обонятельных луковиц.

Развитие периферической части обонятельной системы Периферическая часть сенсорной обонятельной системы развивается из двух закладок. Обонятельные сенсорные клетки имеют нейральное происхождение, а поддерживающие и базальные клетки – эктодермальное. Периферический отдел анализатора обоняния обнаруживается у 28 недельных плодов в верхней носовой пазухе. Благодаря наличию пигмента обонятельная область имеет желтый цвет. Здесь формируются более 10000000 сенсорных клеток, а толщина слизистой на 0, 05 мм превышает толщину слизистой оболочки носа. Установлено, что новорожденные обладают обонятельной чувствительностью, но острота восприятия снижена. Только к 1 году жизни, в результате морфологической дифференцировки чувствительных клеток и усовершенствования сенсорного центра восприятие запаха становится практически таким, как у взрослых. Однако дифференцировка аппарата продолжается до 10 – 12 лет.

У взрослых людей орган обоняния практически не изменяется. В старческом же периоде снижается количество клеток, как в периферическом, так и в центральном отделе обонятельного органа. После 40 лет отмечается прогрессирующая атрофия рецепторных клеток и разрастание респираторного эпителия. Происходит уменьшение органелл в обонятельных и секреторных клетках, снижается количество митозов, и как следствие ухудшается функция органа обоняния.
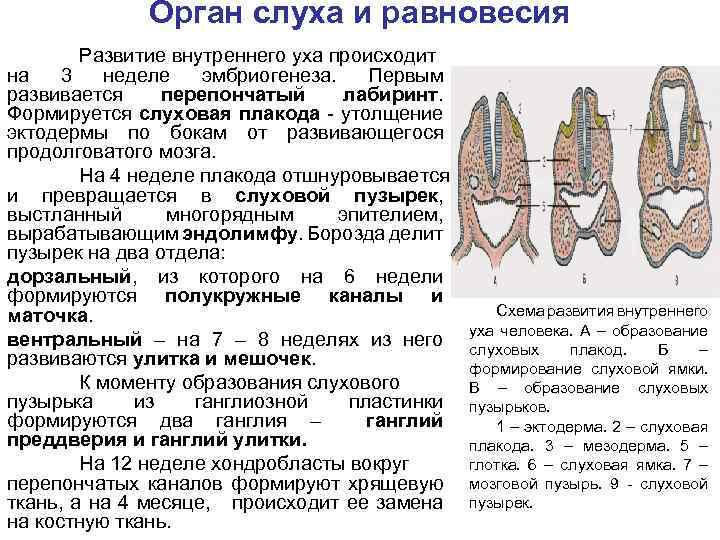
Орган слуха и равновесия Развитие внутреннего уха происходит на 3 неделе эмбриогенеза. Первым развивается перепончатый лабиринт. Формируется слуховая плакода - утолщение эктодермы по бокам от развивающегося продолговатого мозга. На 4 неделе плакода отшнуровывается и превращается в слуховой пузырек, выстланный многорядным эпителием, вырабатывающим эндолимфу. Борозда делит пузырек на два отдела: дорзальный, из которого на 6 недели формируются полукружные каналы и маточка. вентральный – на 7 – 8 неделях из него развиваются улитка и мешочек. К моменту образования слухового пузырька из ганглиозной пластинки формируются два ганглия – ганглий преддверия и ганглий улитки. На 12 неделе хондробласты вокруг перепончатых каналов формируют хрящевую ткань, а на 4 месяце, происходит ее замена на костную ткань. Схема развития внутреннего уха человека. А – образование слуховых плакод. Б – формирование слуховой ямки. В – образование слуховых пузырьков. 1 – эктодерма. 2 – слуховая плакода. 3 – мезодерма. 5 – глотка. 6 – слуховая ямка. 7 – мозговой пузырь. 9 - слуховой пузырек.

• К концу 3 месяца осуществляется дифференцировка органа равновесия – образуются ампула и полукружные каналы, формируются гребешки, а в мешочке и маточке – статические пятна. В них происходит дифференцировка клеток в двух направлениях – сенсорные и поддерживающие. Орган равновесия – первый из органов чувств, начинающий работать еще в утробе матери с 16 недели развития. • Длинный улитковый канал закручивается в спираль, образуя 2, 5 оборота. Выстилающие его эпителиальные клетки дифференцируются также в двух направлениях – воспринимающие и опорные. Первыми появляются клетки в среднем завитке, а затем дифференцировка идет в базальном завитке и на вершине. Заканчивается процесс на 7 – 8 месяцах беременности. С 30 неделе плод способен реагировать на звуки внешней среды. Звуковой тест используется в акушерской практике для антенатальной диагностики состояния плода.

Как слуховой, так и вестибулярный анализаторы к моменту рождения морфологически сформированы. Недоразвитыми остаются корковые центры, и проводящие пути, миелинизация которых продолжается в течение 3 – 6 месяцев после рождения. У новорожденного короткий наружный слуховой проход, барабанная перепонка лежит горизонтально, евстахиева труба короткая и широкая. Чувствительность к звукам низкая, возрастает после двух месяцев. Максимальное восприятие звуковых волн в возрасте 14 – 19 лет, возможность дифференцировки тональности и тембра появляется у детей в 3 месяца. Вестибулярный анализатор новорожденного характеризуется большой возбудимостью, однако постепенно уровень ее снижается. В грудном возрасте морфологическая зрелость анализатора обеспечивает удержание головы, сидение, стояние. После 30 -35 лет отмечается уплотнение барабанной перепонки, снижение подвижности косточек среднего уха. После 40 -50 лет наблюдается прогрессирующая тугоухость носящая в основном нейросенсорный характер.

Орган вкуса Вкусовые луковицы развиваются с 12 недели внутриутробного развития, образующие его сенсорные и поддерживающие клетки являются производными эктодермы. К рождению хорошо развиты, количество их значительно больше, чем у взрослых и локализованы не только в сосочках языка, но и в слизистой губ, щек, твердого неба. У детей и юношей количество вкусовых клеток в луковице достигает 250, у взрослых – от 30 до 80. Новорожденный реагирует на все четыре вкуса, чувствительность к вкусовым раздражителям возрастает к 2 – 6 годам, достигая максимума в 19 лет. С возрастом особенно после 40 -50 лет уменьшается содержание вкусовых почек и возрастает порог восприятия для всех веществ, но в большей степени для сладкого. Схема строения вкусового анализатора. ВК—вкусовая клетка; ПК—поддерживающая клетка; БК — базальная клетка; НВ—нервное волокно; ВП— вкусовая пора; Э — эпителий.
Возрастные особенности органов чувств.ppt