Воздушно-капельные инфекции.pptx
- Количество слайдов: 66

Воздушно-капельные инфекции. Пневмонии. Обструктивные и рестриктивные заболевания легких. Рак легких.

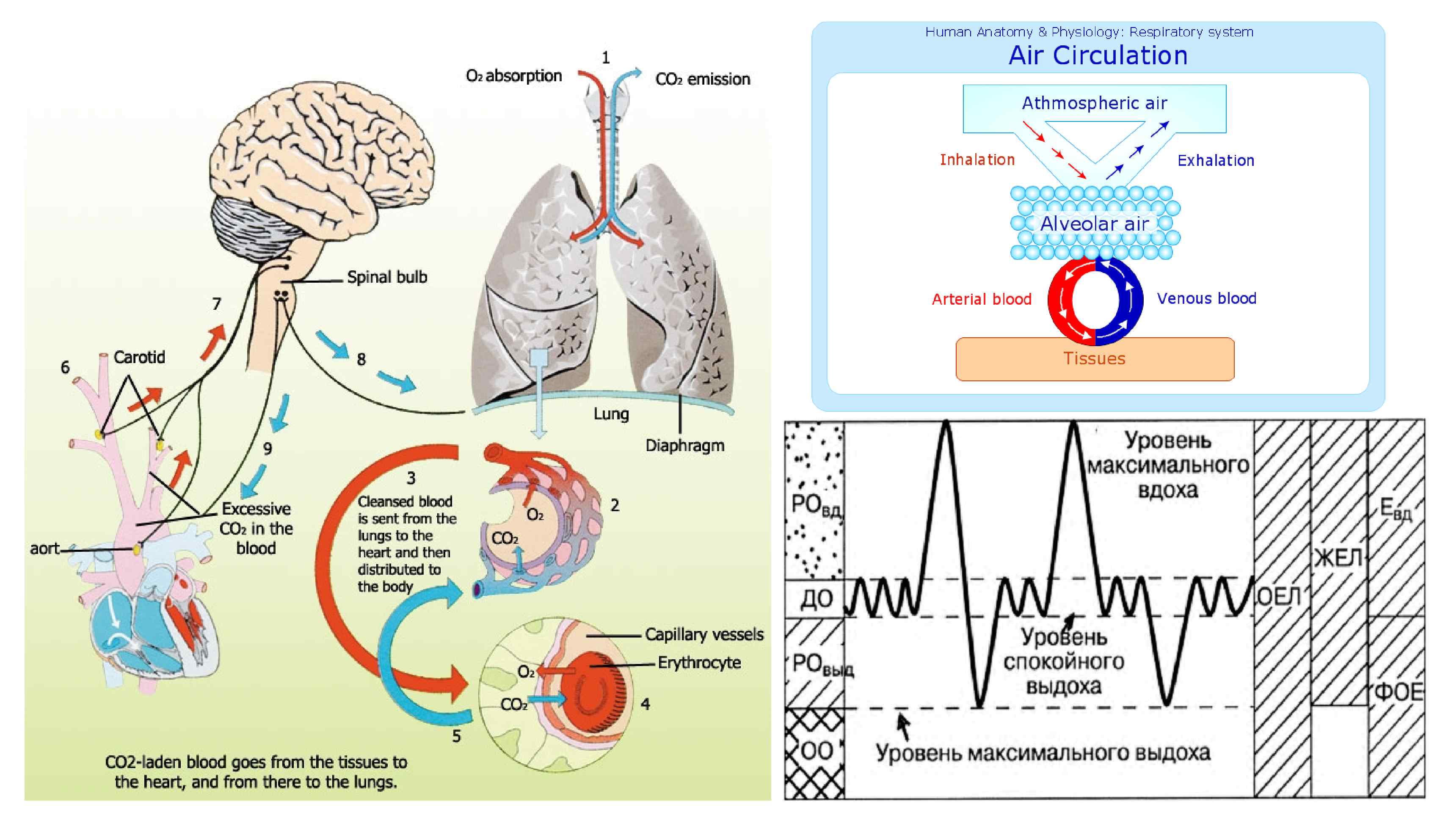
Коротко о норме Для оптимального газообмена необходима работа всех элементов дыхательной системы и вспомогательного аппарата, к которым относятся: • Дыхательные пути • Респираторные отделы • Эластичная и подвижная грудная клетка • Адекватная работа рецепторного и нервно мышечного аппарата, нервных центров • В связи с низкой концентрацией CO 2 в окружающей среде и легкой его диффузией из крови в альвеолярный воздух через альвеолярно-капиллярную мембрану по сравнению с кислородом, дыхательная недостаточность может проявиться в 2 вариантах: – Гипоксическая (только гипоксия) – любое нарушение диффузии кислорода через мембрану (утолщение, склероз, гиалиновые мембраны при РДСВ…) – Гиперкапническая (гипоксия+гиперкапния) – любые нарушения вентиляции (от патологии дыхательных мышц и грудной клетки, до ателектаза или асфиксии при крупе)
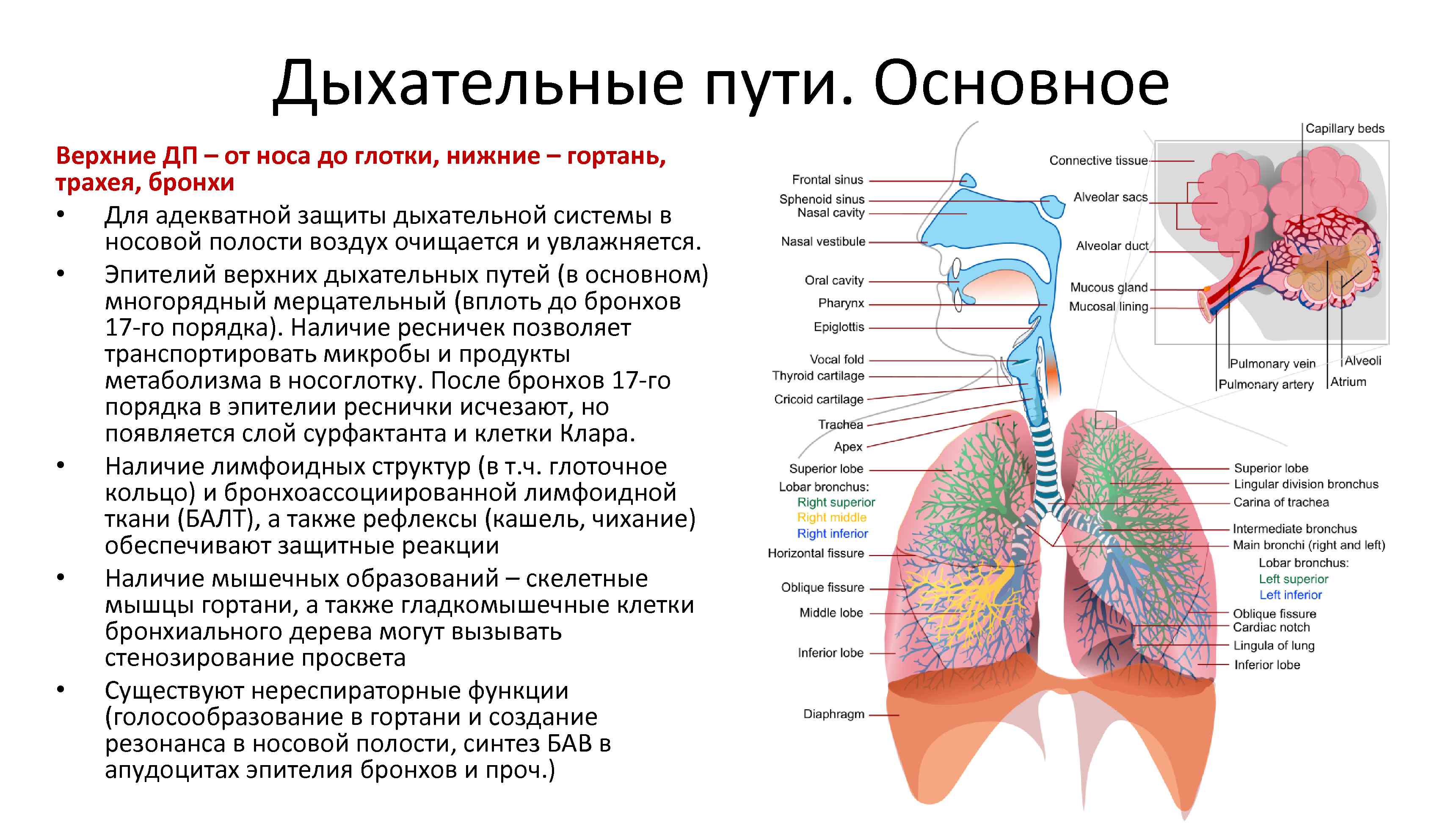
Дыхательные пути. Основное Верхние ДП – от носа до глотки, нижние – гортань, трахея, бронхи • Для адекватной защиты дыхательной системы в носовой полости воздух очищается и увлажняется. • Эпителий верхних дыхательных путей (в основном) многорядный мерцательный (вплоть до бронхов 17 го порядка). Наличие ресничек позволяет транспортировать микробы и продукты метаболизма в носоглотку. После бронхов 17 го порядка в эпителии реснички исчезают, но появляется слой сурфактанта и клетки Клара. • Наличие лимфоидных структур (в т. ч. глоточное кольцо) и бронхоассоциированной лимфоидной ткани (БАЛТ), а также рефлексы (кашель, чихание) обеспечивают защитные реакции • Наличие мышечных образований – скелетные мышцы гортани, а также гладкомышечные клетки бронхиального дерева могут вызывать стенозирование просвета • Существуют нереспираторные функции (голосообразование в гортани и создание резонанса в носовой полости, синтез БАВ в апудоцитах эпителия бронхов и проч. )
Действие сурфактанта Действие мукоцилиарного клиренса
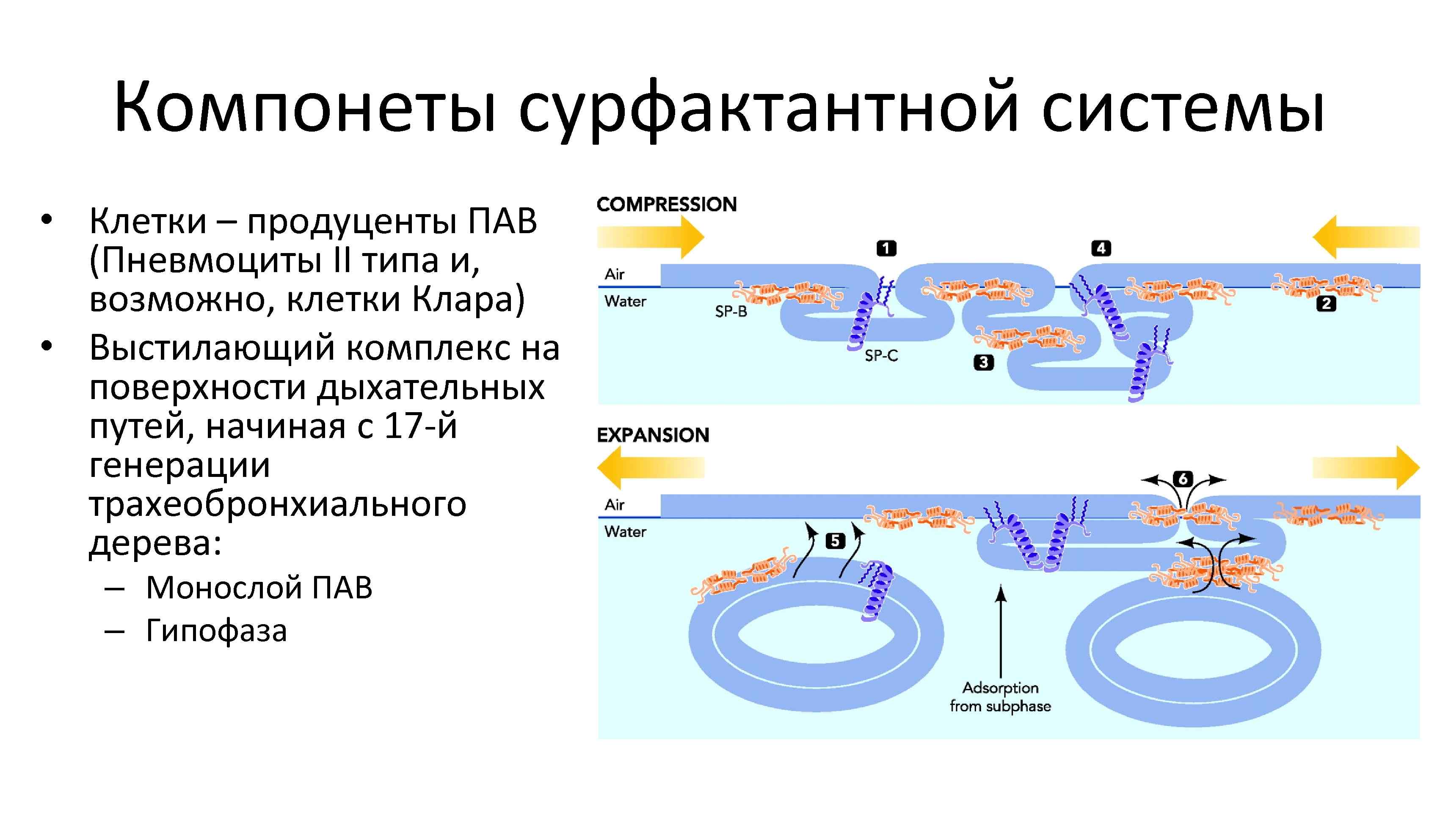
Компонеты сурфактантной системы • Клетки – продуценты ПАВ (Пневмоциты II типа и, возможно, клетки Клара) • Выстилающий комплекс на поверхности дыхательных путей, начиная с 17 й генерации трахеобронхиального дерева: – Монослой ПАВ – Гипофаза
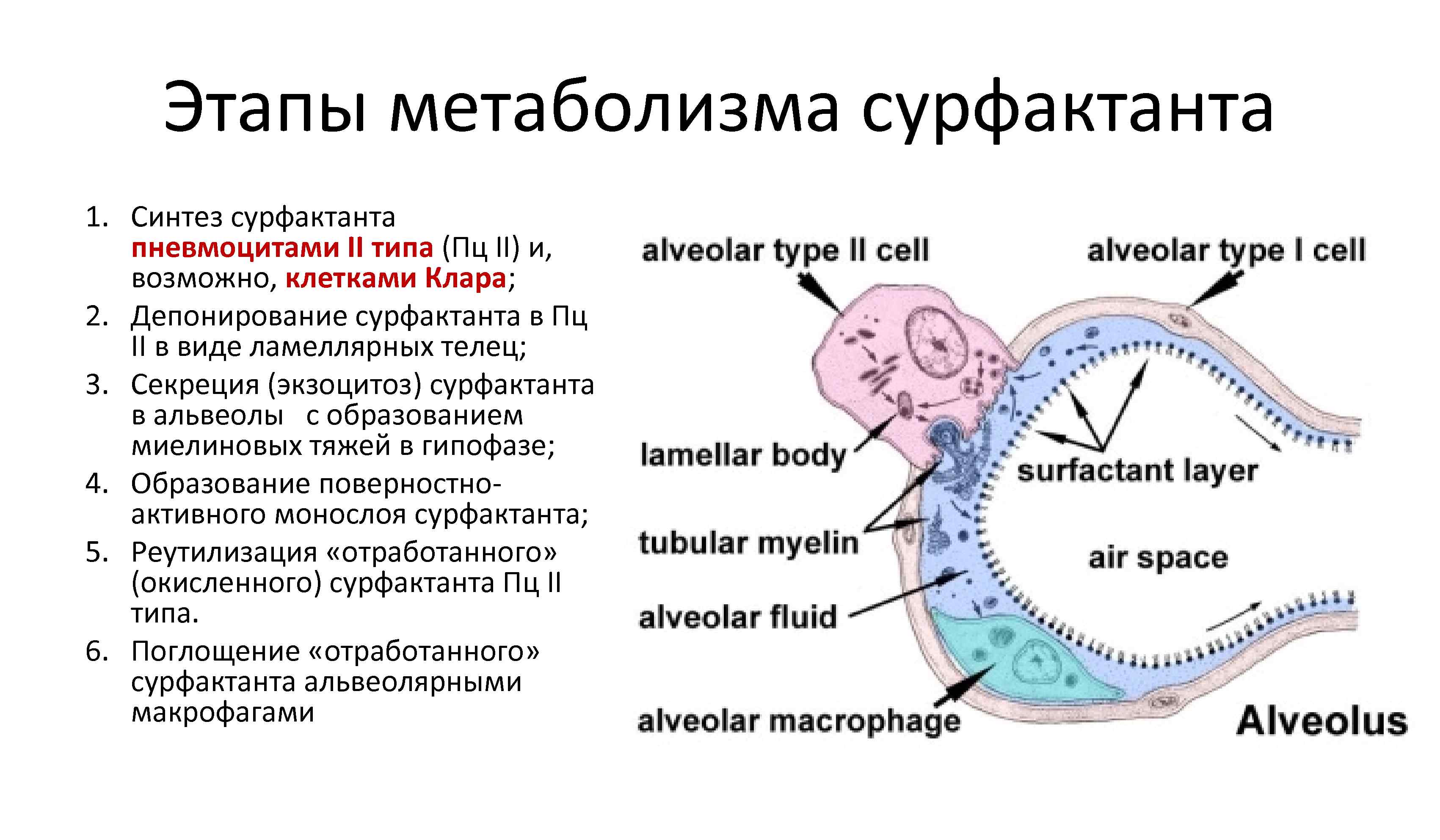
Этапы метаболизма сурфактанта 1. Синтез сурфактанта пневмоцитами II типа (Пц II) и, возможно, клетками Клара; 2. Депонирование сурфактанта в Пц II в виде ламеллярных телец; 3. Секреция (экзоцитоз) сурфактанта в альвеолы с образованием миелиновых тяжей в гипофазе; 4. Образование поверностно активного монослоя сурфактанта; 5. Реутилизация «отработанного» (окисленного) сурфактанта Пц II типа. 6. Поглощение «отработанного» сурфактанта альвеолярными макрофагами

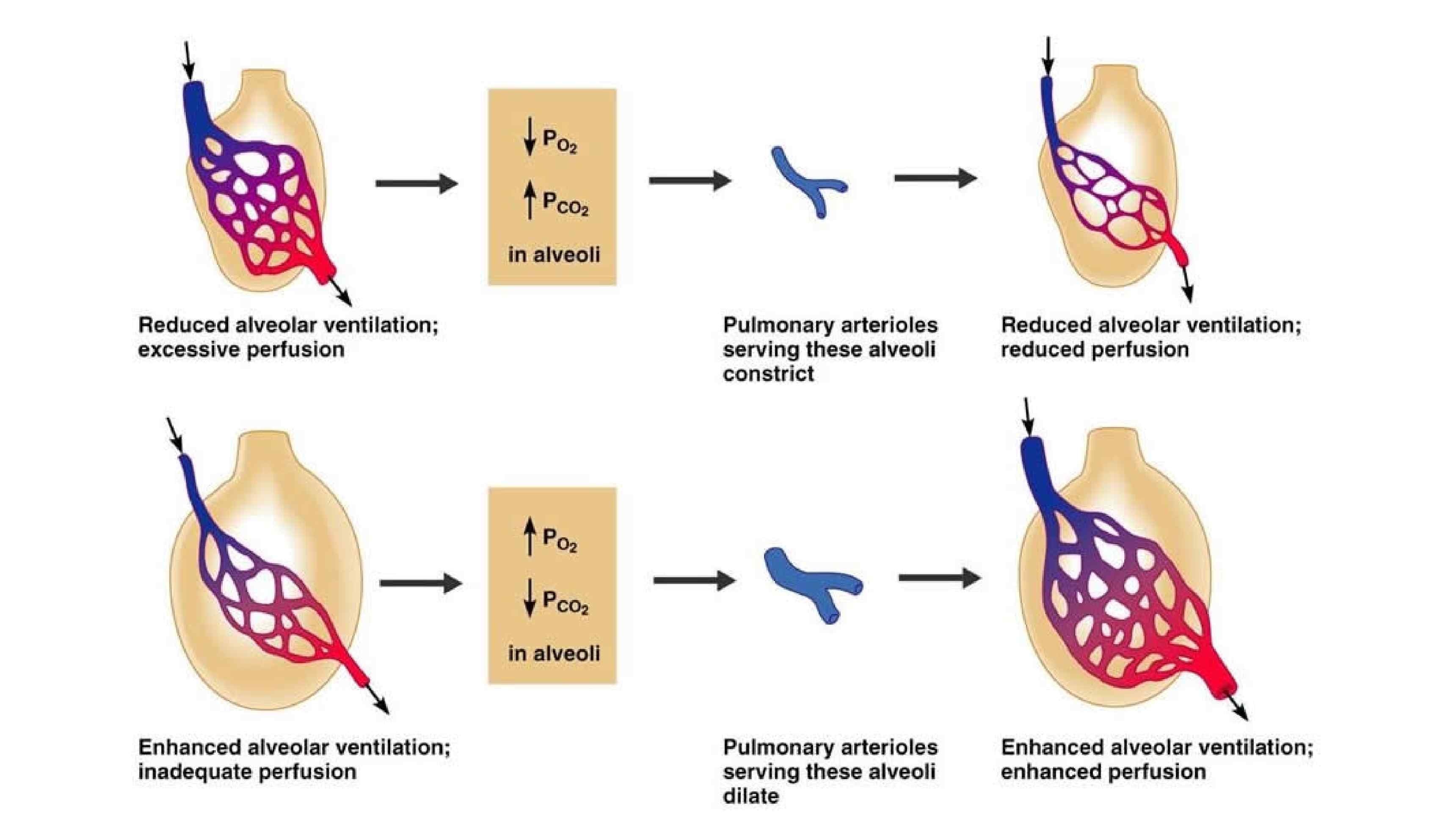
Легочные сосудистые рефлексы • Рефлекс Эйлера Лилиестрандта – спазм легочных артерий в ответ на альвеолярную гиповентиляцию с повышением периферического сосудистого сопротивления, прекапиллярной легочной гипертензией и возрастанием постнагрузки на правый желудочек • Парина рефлекс (В. В. Парин, 1903— 1971, советский физиолог) — возникновение брадикардии, расширение сосудов большого круга с падением артериального давления и увеличением объема селезенки при раздражении барорецепторов стенки легочного ствола • Китаева рефлекс (Ф. Я. Китаев, 1875 1935, советский физиолог) – сужение артериол легких в ответ на увеличение давления в левом предсердии и легочных венах (напр. , при митральном пороке сердца); сопровождается снижением минутного объема сердца • Пульмоно коронарный рефлекс – бронхоспазм+спазм коронарных артерий сердца в ответ на удар эмбола по интиме бифуркации легочной артерии (стимуляция барорецепторов)
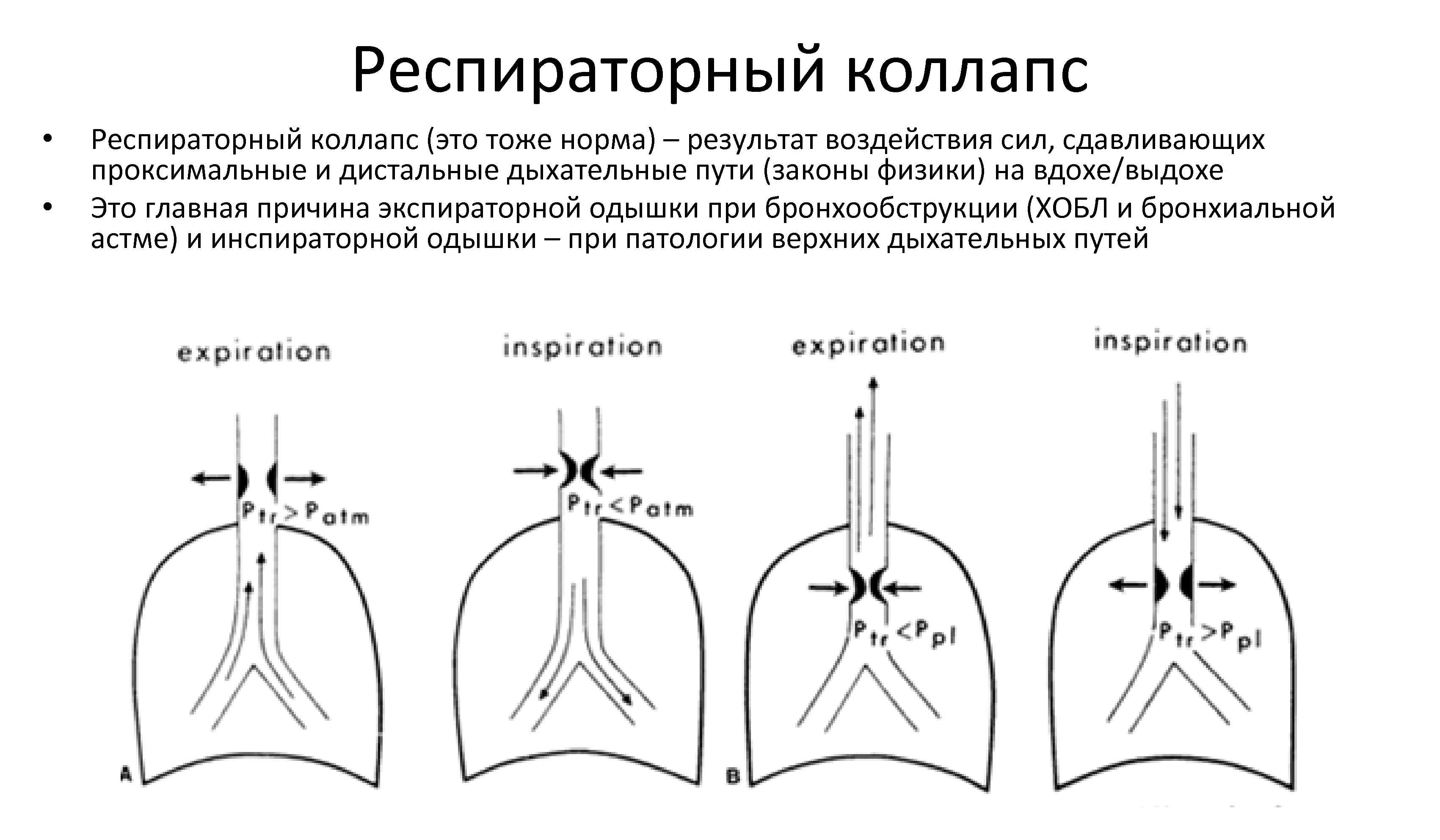
Респираторный коллапс • • Респираторный коллапс (это тоже норма) – результат воздействия сил, сдавливающих проксимальные и дистальные дыхательные пути (законы физики) на вдохе/выдохе Это главная причина экспираторной одышки при бронхообструкции (ХОБЛ и бронхиальной астме) и инспираторной одышки – при патологии верхних дыхательных путей
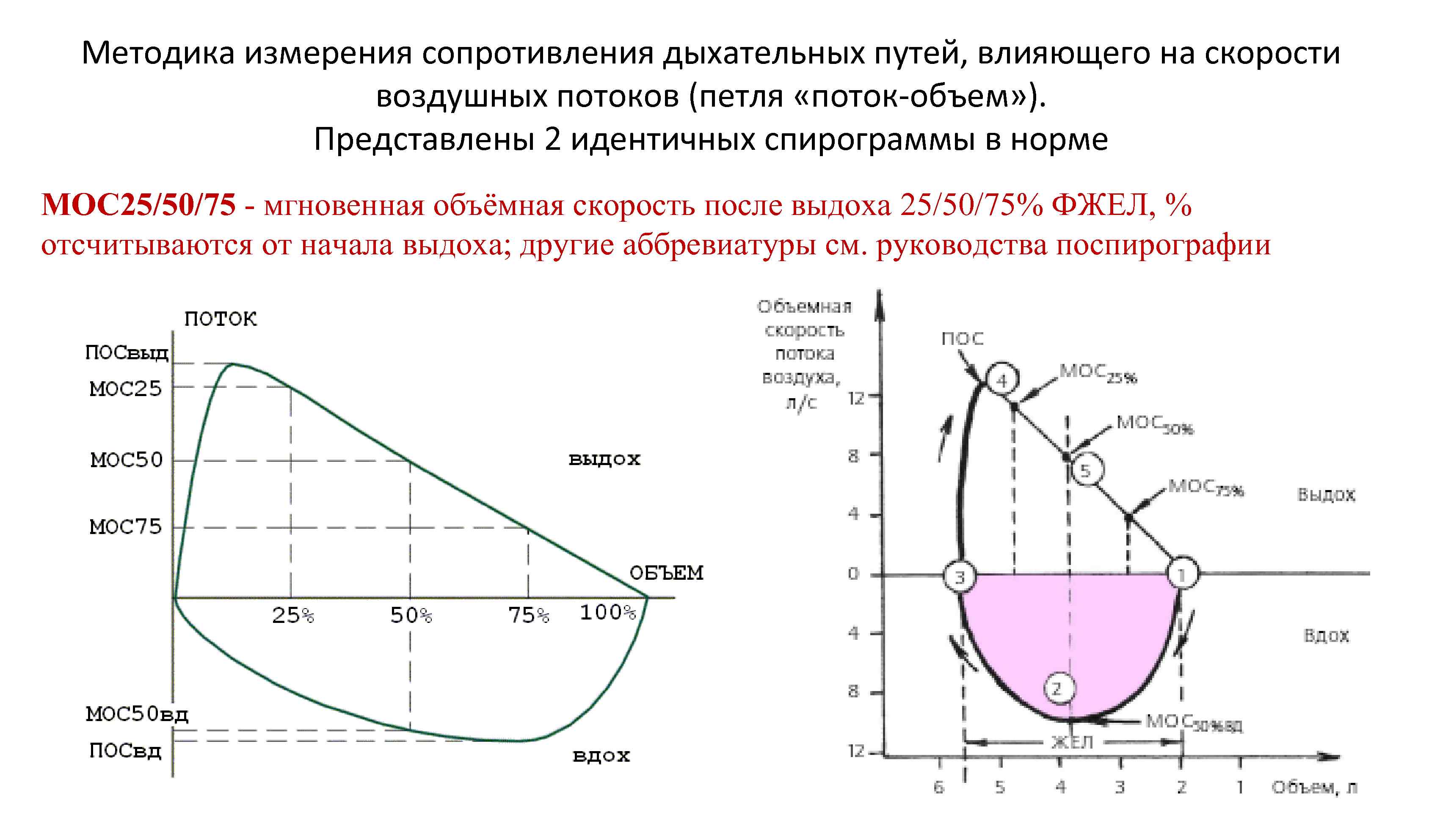
Методика измерения сопротивления дыхательных путей, влияющего на скорости воздушных потоков (петля «поток объем» ). Представлены 2 идентичных спирограммы в норме МОС 25/50/75 мгновенная объёмная скорость после выдоха 25/50/75% ФЖЕЛ, % отсчитываются от начала выдоха; другие аббревиатуры см. руководства поспирографии

Дыхательная недостаточность – это: А) Неспособность системы внешнего дыхания обеспечить адекватный газообмен организма с внешней средой либо Б) Состояние, при котором газообмен возможен при перенапряжении компенсаторных механизмов (тахипноэ, работе вспомогательных дыхательных мышц, усилении лёгочного кровотока и др. ) • Наиболее важный признак артериальная гипоксемия (респираторная гипоксия) с возможными изменениями парциального напряжения углекислого газа в плазме крови и показателей кислотно основного состояния. • К дыхательной недостаточности также можно отнести состояния, когда нормальный газовый состав артериальной крови возможен при чрезмерном напряжении компенсаторных механизмов.

Дыхательная недостаточность. Классификация • По скорости развития: острая (минуты дни) и хроническая (месяцы годы) • По преимущественной локализации расстройств: – Лёгочная (патогенетическая классификация) – почти любая патология легких, сопровождающиеся нарушениями: v v Вентиляции (обструкция/рестриктивные нарушения) Диффузии газов через аэрогематический барьер (альвеоло капиллярную мембрану) Перфузии легких Вентиляционно перфузионных соотношений – Внелёгочная (патогенетическая классификация): ◊ Изменения в плевральной полости и средостении, мешающие вентиляции ◊ Изменения подвижности грудной клетки, силы дыхательных мышц ◊ Изменения в брюшной полости и живота, мешающие вентиляции ◊ Нарушения центральной регуляции дыхания (патология дыхательного центра) и работы нейро мышечного аппарата • По изменению газового состава крови: – Паренхиматозная (гипоксемическая, легочная или ДН I типа) – Вентиляционная (гиперкапническая, "насосная" или ДН II типа)

Дыхательная недостаточность. Классификация • По степени тяжести (по уровню парциального давления кислорода и насыщения Hb кислородом (сатурации)) Степень Ра. О 2, мм рт. ст. Sа. О 2, % Норма >80 >95 I степень 60 -79 90 -94 II степень 40— 59 75 -89 III степень <40 <75

Клинические признаки дыхательной недостаточности • Симптомы гипоксемии: – – – • Цианоз (центральный=теплый) Тахикардия (компенсаторная) Умеренная артериальная гипотония Нарушения памяти Потеря сознания Признаки хронической гипоксемии: – Полицитемия (компенсаторная) – легочная артериальная гипертензия (рефлекс Эйльера Лилиестрандта) N. B. Хроническая гиперкапния приводит к адаптации дыхательного центра, поэтому ее ликвидация (нормокапния) будет расценена организмом как гипокапния, что приведет к рефлекторной остановке дыхания и острой гипоксии • Признаки гиперкапнии: – Гемодинамические эффекты: • • • – Эффекты со стороны ЦНС: • • тахикардия повышение сердечного выброса системная вазодилатация хлопающий тремор бессонница частые пробуждения ночью и сонливость в дневное время утренние головные боли тошнота При быстром повышении Рa. Co 2 возможно развитие гиперкапнической комы Признаки утомления и слабости дыхательной мускулатуры: – – – изменение ЧДД вовлечение в дыхание вспомогательных групп мышц В крайних случаях парадоксальное дыхание

Легочная гипертензия это синдром, при котором в легочной артерии: • либо среднее давление превышает 25 мм рт. ст. в покое или 30 мм рт. ст. при физической нагрузке • либо систолическое давление по данным Эхо КГ более 40 мм рт. ст.

Легочная гипертензия. Классификация По скорости развития: острая (ТЭЛА…)/хроническая (при ХОБЛ…) По этиологии: • Первичная (болезнь Айрса, самостоятельное заболевание, связанное с эндотелиальной дисфункцией, иммунной патологией…) • Вторичная (заболевания легких, заболевания сердца, пороки сосудов, компрессия сосудов малого круга извне…) По патогенезу: • Прекапиллярная (рефлекс Эйлера Лилиестрандта, эмболия/тромбоз ветвей легочной артерии, врожденные аневризмы легочной артерии…), • Капиллярная (микротромбы в капиллярах, облитерация сосудов при хронических заболеваниях легких…) • Посткапиллярная (рефлекс Китаева при перегрузке венозного колена малого круга) • Смешанная

Клинико морфологические проявления легочной гипертензии В легочной артерии: • Острая ЛГ – фибриноидный некроз, плазматическое пропитывание • Хроническая – гипертрофия ГМК, атеросклероз крупных ветвей, гиалиноз мелких ветвей, гиперэластоз, эластофиброз В правых отделах сердца (правожелудочковая систолическая перегрузочная сердечная недостаточность): • Острая ЛГ – острое легочное сердце: дилатация правых отделов сердца, острая СН (острое венозное полнокровие по большому кругу) • Хроническая ЛГ – хроническое легочное сердце: гипертрофия (почти сразу эксцентрическая) и дилатация правых отделов сердца, увеличение массы правого желудочка, хроническая СН (хроническое венозное полнокровие по большому кругу)

Синдром острого повреждения легких (СОПЛ). Это вид сосудистой патологии легких, который характеризуется (критерии Американо-европейской согласительной комиссии по СОПЛ): • Острым развитием • Гипоксемией (индекс оксигенации PAO 2/Fi. O 2 менее 300 мм рт. ст. – норма 360 400 мм рт. ст. ) – При респираторном дистресс синдроме (как наиболее тяжелом варианте СОПЛ) индекс оксигенации менее 200 мм рт. ст. Давлением заклинивания в легочной артерии (ДЗЛА) менее 18 мм рт. ст. (по катетеру Свана-Ганца, отражает гидростатическое давление в венозном колене малого круга, которое зависит, прежде всего, от работы сердца) – для исключения кардиогенного отека легких • Билатеральной инфильтрацией легких на фронтальной рентгенограмме грудной клетки (возможно, вызванной микробами, питающимися разрушенным сурфактантом) С точки зрения морфологии, синдром альвеолярного повреждения = диффузное альвеолярное повреждение + облитерирующий бронхиолит с организующейся пневмонией •

Синдром острого повреждения легких (СОПЛ). Этиология. • Диффузные тяжелые легочные инфекции (бактериальные, вирусные, грибковые, пневмоцистные). • Шоковые состояния, септицемия, ДВС синдром • Травмы грудной клетки (контузии легких) • Аспирация (содержимого желудка, воды и т. д. ) • Вдыхание токсинов и раздражающих веществ ( дым, двуокись азота, соединения аммония, хлор, фосгенхлор, NO 2 , озон. . ) • Иммунная патология (синдром Гудпасчера, системная красная волчанка…) • Передозировка ряда лекарственных препаратов ( метазон, барбитураты, морфин, героин, ацетилсалициловая кислота, ряд кардиоваскулярных медикаментов…. . ) • Массивная гемотрансфузия, гиперперфузия плазмозаменителей • Ингаляции О 2 (высокие концентрации О 2) • Неадекватная ИВЛ ( VILI ” Ventilator induced Lung Injury “ «вентиляторное повреждение легких» )…. .
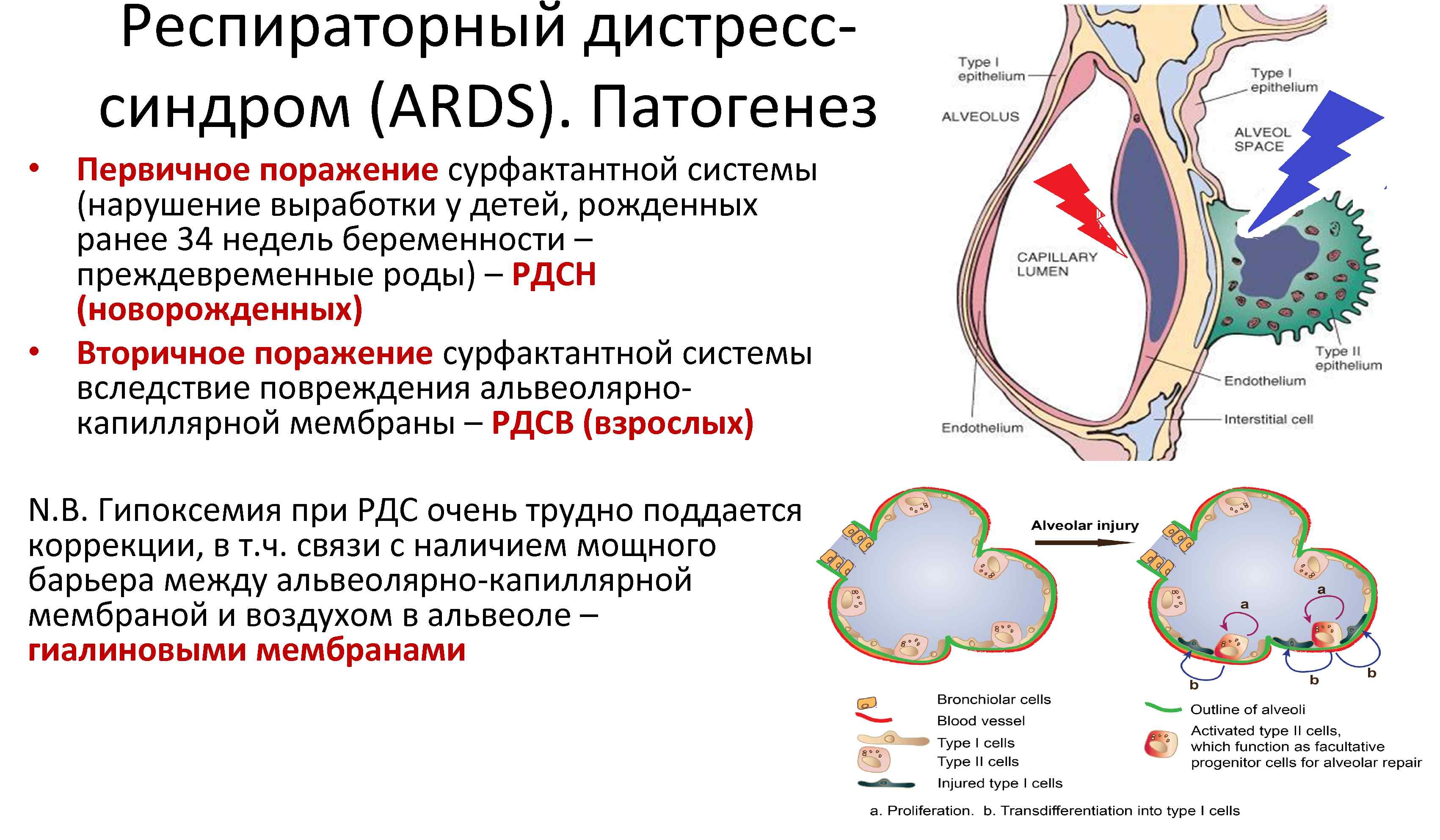
Респираторный дистресс синдром (ARDS). Патогенез • Первичное поражение сурфактантной системы (нарушение выработки у детей, рожденных ранее 34 недель беременности – преждевременные роды) – РДСН (новорожденных) • Вторичное поражение сурфактантной системы вследствие повреждения альвеолярно капиллярной мембраны – РДСВ (взрослых) N. B. Гипоксемия при РДС очень трудно поддается коррекции, в т. ч. связи с наличием мощного барьера между альвеолярно капиллярной мембраной и воздухом в альвеоле – гиалиновыми мембранами
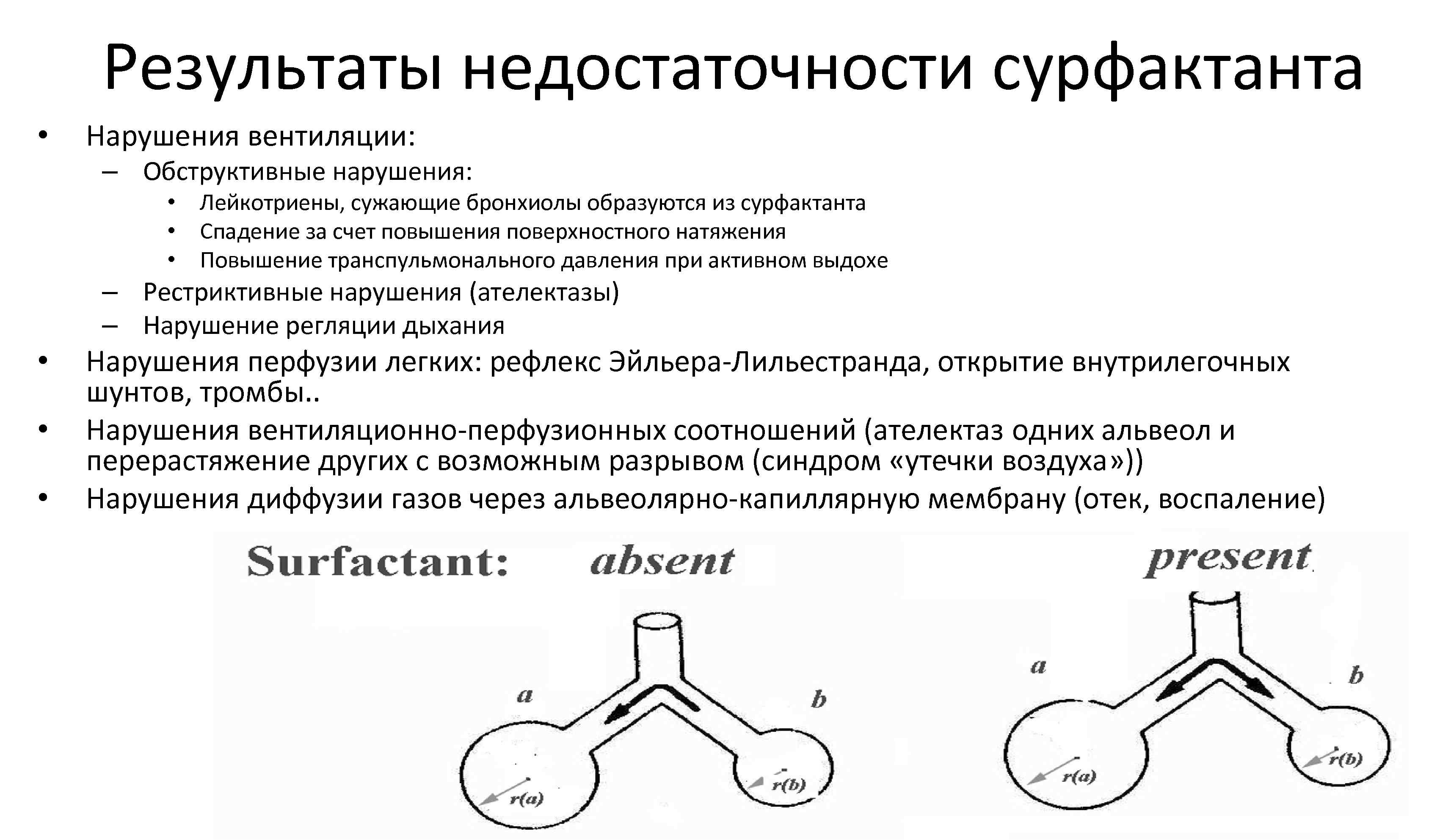
Результаты недостаточности сурфактанта • Нарушения вентиляции: – Обструктивные нарушения: • Лейкотриены, сужающие бронхиолы образуются из сурфактанта • Спадение за счет повышения поверхностного натяжения • Повышение транспульмонального давления при активном выдохе – Рестриктивные нарушения (ателектазы) – Нарушение регляции дыхания • • • Нарушения перфузии легких: рефлекс Эйльера Лильестранда, открытие внутрилегочных шунтов, тромбы. . Нарушения вентиляционно перфузионных соотношений (ателектаз одних альвеол и перерастяжение других с возможным разрывом (синдром «утечки воздуха» )) Нарушения диффузии газов через альвеолярно капиллярную мембрану (отек, воспаление)

Сравнение различных подходов к стадированию РДС Согласно Протоколу ведения больных «Диагностика и интенсивная терапия СОПЛ и РДС» I. Конец 1 – начало 2 суток Начальные признаки респираторной гипоксии Усиление легочного рисунка (сосуды) и мелкоочаговые тени на рентгенограмме Возможны интерстициальный отек, субплевральные кровоизлияния II. Со 2 -3 суток Выраженная одышка, аускультативно – ослабление дыхания, Выраженные очаговые/очагово сливные тени на рентгенограмме III. На 4 -5 сутки Спутанное сознание Снижение прозрачности легочных полей, хлопьевидные тени на рентгенограмме Необходима ИВЛ IV. Терминальная Морфологические стадии v Доклиническая стадия: морфологические признаки повреждения капилляров межальвеолярных перегородок, интерстициальный отек, кровоизлияния. Фибриновые тромбы в альвеолярных капиллярах и легочных артериолах. Некроз бронхиального эпителия. v Острая стадия (первая неделя после повреждения): внутриальвеолярный и интерстициальный отёк, воспалительные изменения с большим количеством нейтрофилов и фибрина как во внутриальвеолярном экссудате, так и в тканевых инфильтратах. Гиалиновые мембраны, ателектазы, пролиферация пневмоцитов II, фибриновые тромбы. v Организации (со 2 3 дня, пик на 2 ой неделе): частичный фагоцитоз гиалиновых мембран, начало организации экссудата, пролиферация пневмоцитов II, бронхиального эпителия. Результаты: интерстициальный фиброз, бронхиолизация эпителия альвеол, плоскоклеточная метаплазия.
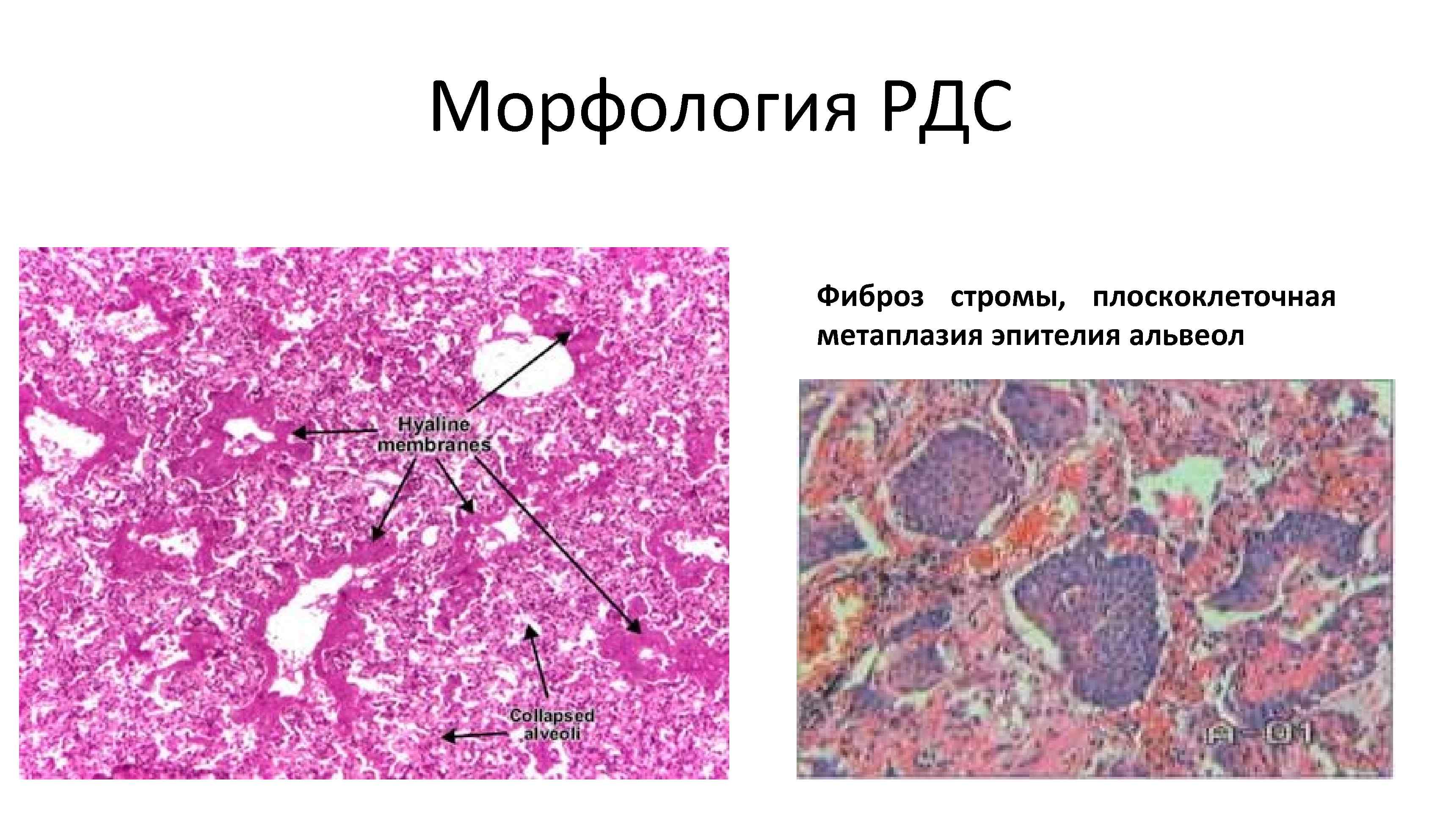
Морфология РДС Фиброз стромы, плоскоклеточная метаплазия эпителия альвеол
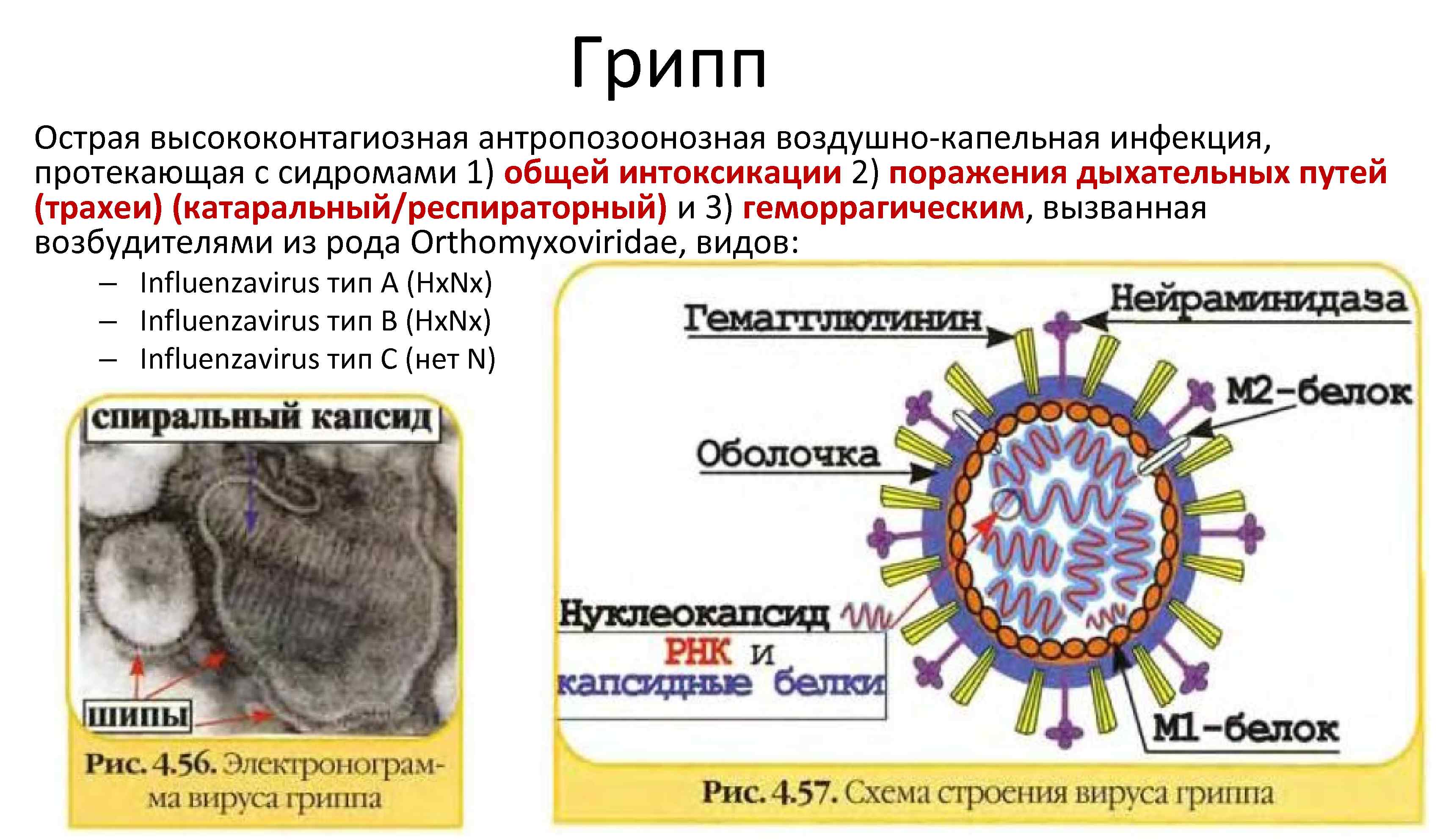
Грипп Острая высококонтагиозная антропозоонозная воздушно капельная инфекция, протекающая с сидромами 1) общей интоксикации 2) поражения дыхательных путей (трахеи) (катаральный/респираторный) и 3) геморрагическим, вызванная возбудителями из рода Orthomyxoviridae, видов: – Influenzavirus тип A (Hx. Nx) – Influenzavirus тип B (Hx. Nx) – Influenzavirus тип C (нет N)

Грипп. Эпидемиология Резервуар и источник инфекции – человек (максимальная контагиозность в первые 5 6 дней) Также выделен от свиней, птиц, лошадей Механизм передачи – аэрогенный, путь – воздушно капельный Входные ворота – многорядный мерцательный эпителий дыхательный путей, эпителий альвеол (у некоторых штаммов, вызывающих тяжелый грипп)
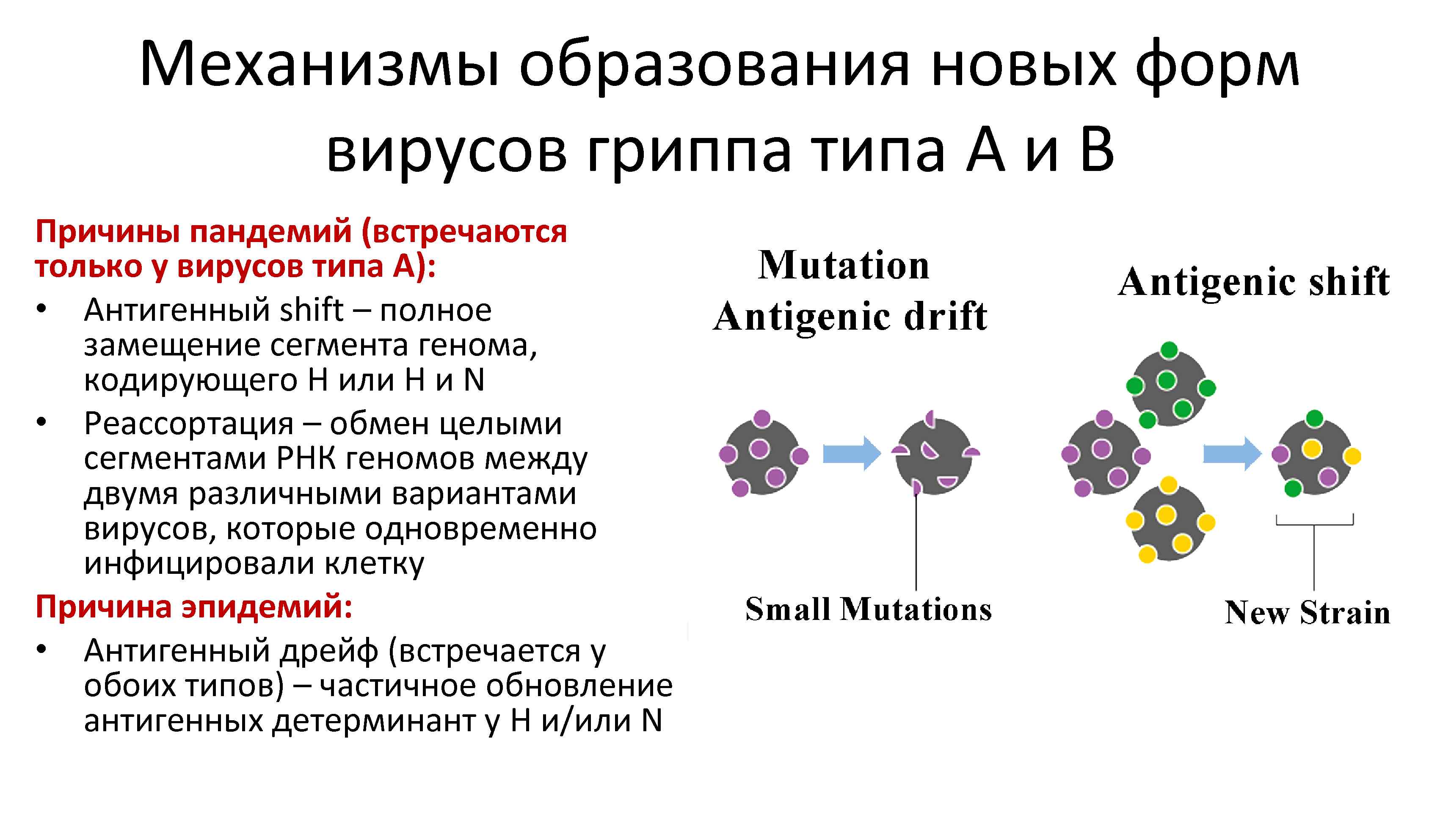
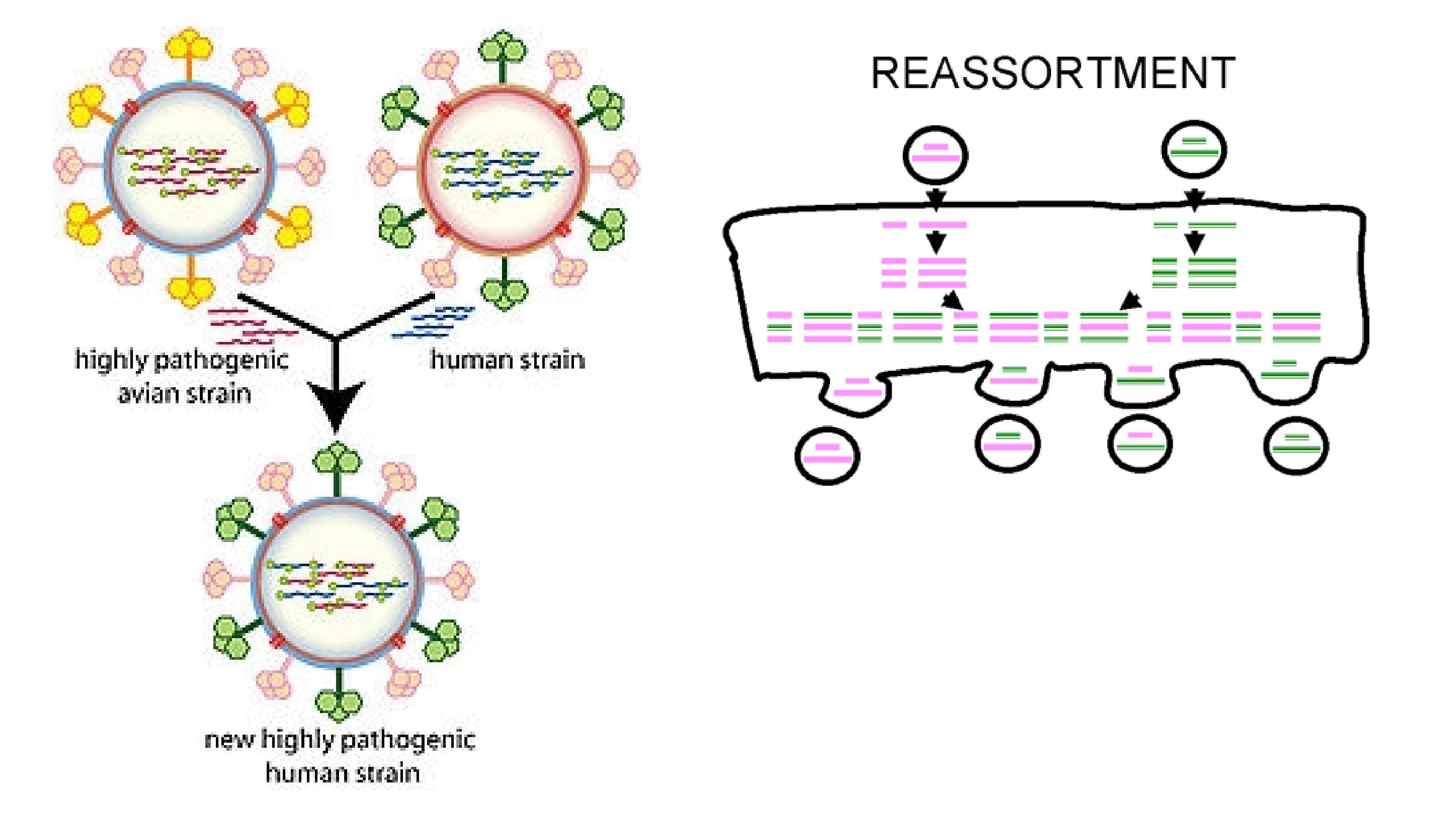
Механизмы образования новых форм вирусов гриппа типа A и B Причины пандемий (встречаются только у вирусов типа A): • Антигенный shift – полное замещение сегмента генома, кодирующего H или H и N • Реассортация – обмен целыми сегментами РНК геномов между двумя различными вариантами вирусов, которые одновременно инфицировали клетку Причина эпидемий: • Антигенный дрейф (встречается у обоих типов) – частичное обновление антигенных детерминант у H и/или N

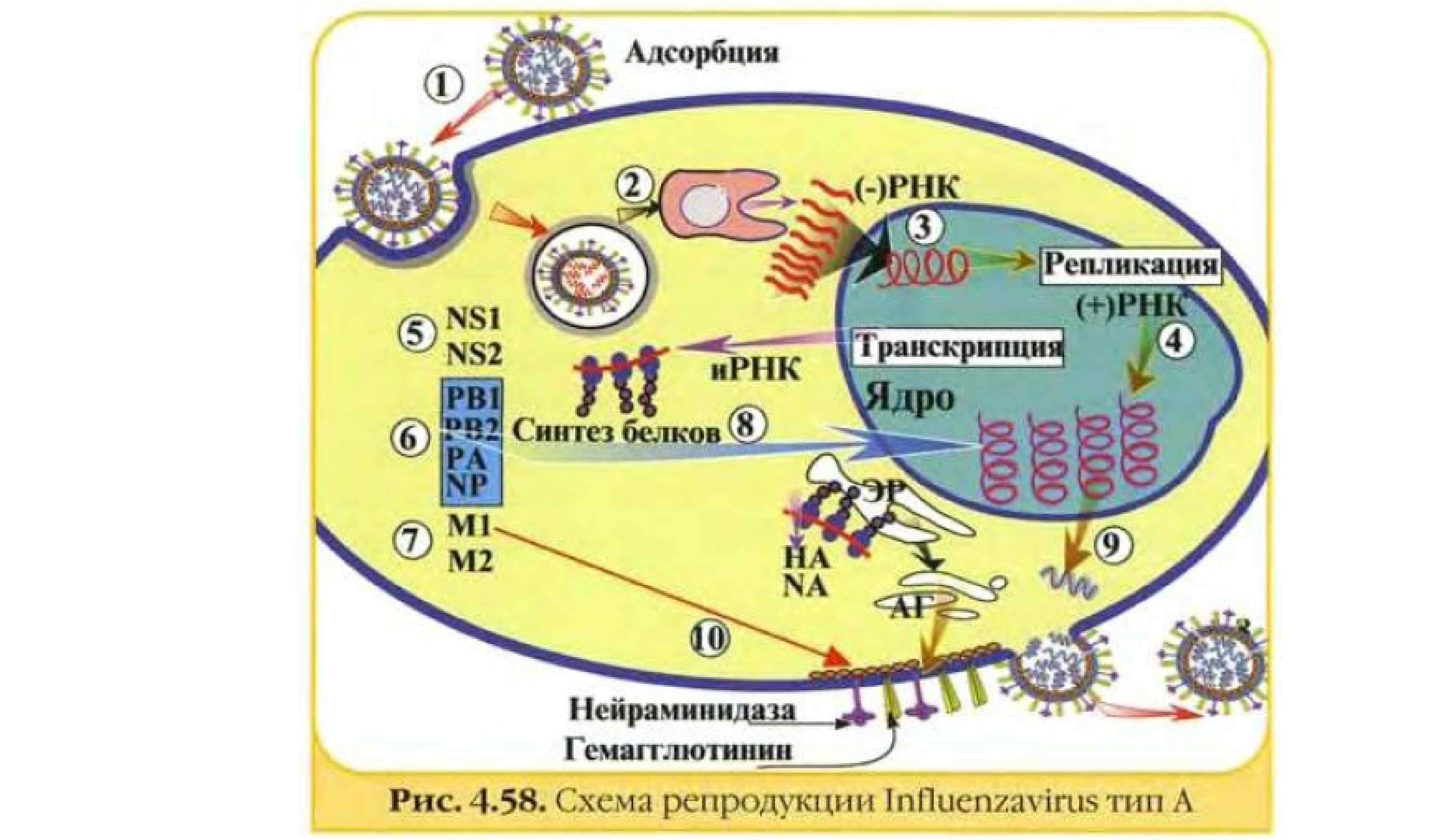
Патогенез Инкубационный период (от 12 часов до 3 суток из-за высокой скорости репликации): Попадание на слизистые, прохождение защитных барьеров, внедрение и репликация вирусов в эпителии, противостояние факторов неспецифической резистентности. При отсутствии эффективности защиты – дальнейшее развитие процесса. Выделение возбудителя в слизь, аспирация возбудителей в нижележащие отделы дыхательной системы.
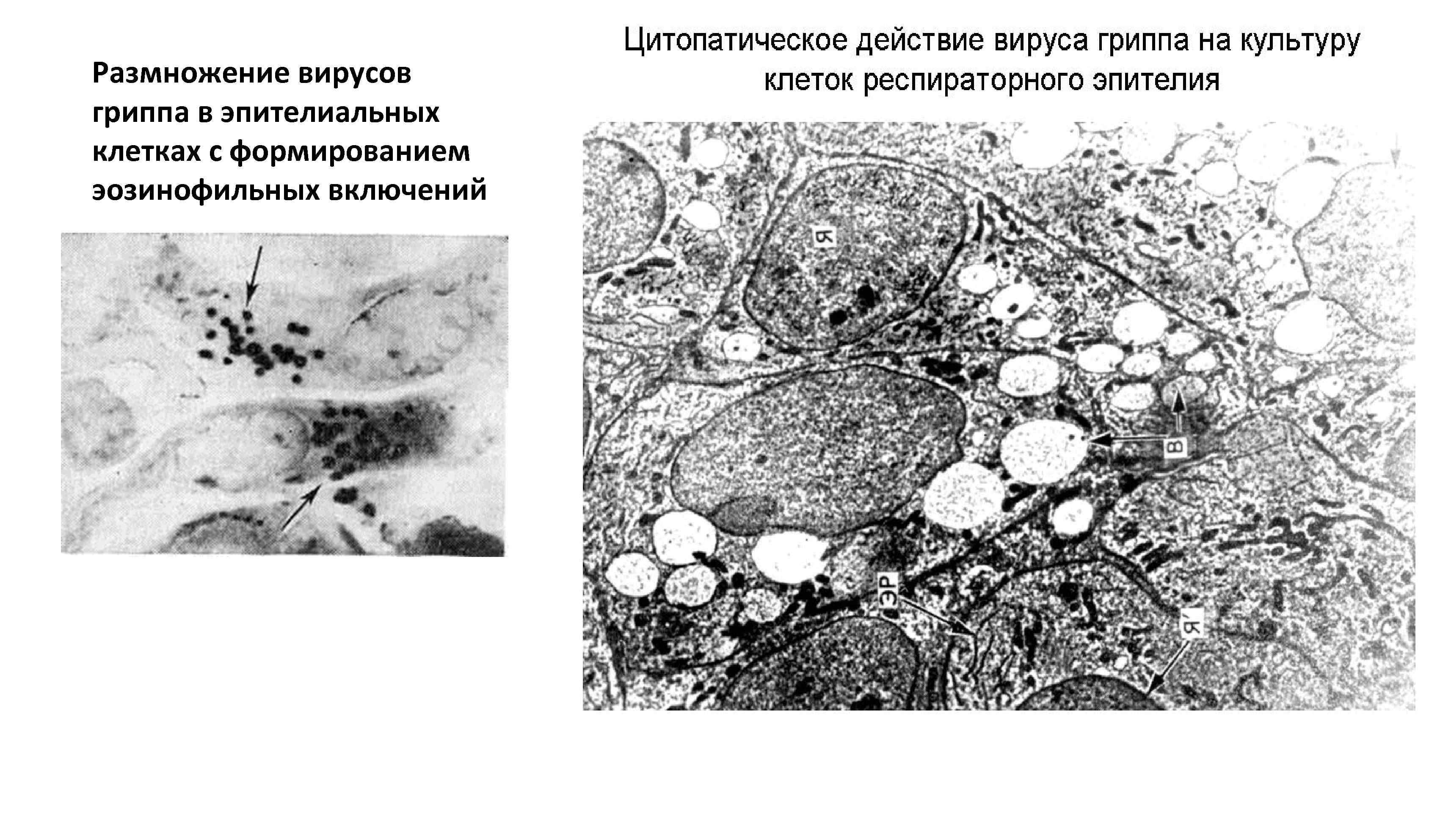
Размножение вирусов гриппа в эпителиальных клетках с формированием эозинофильных включений

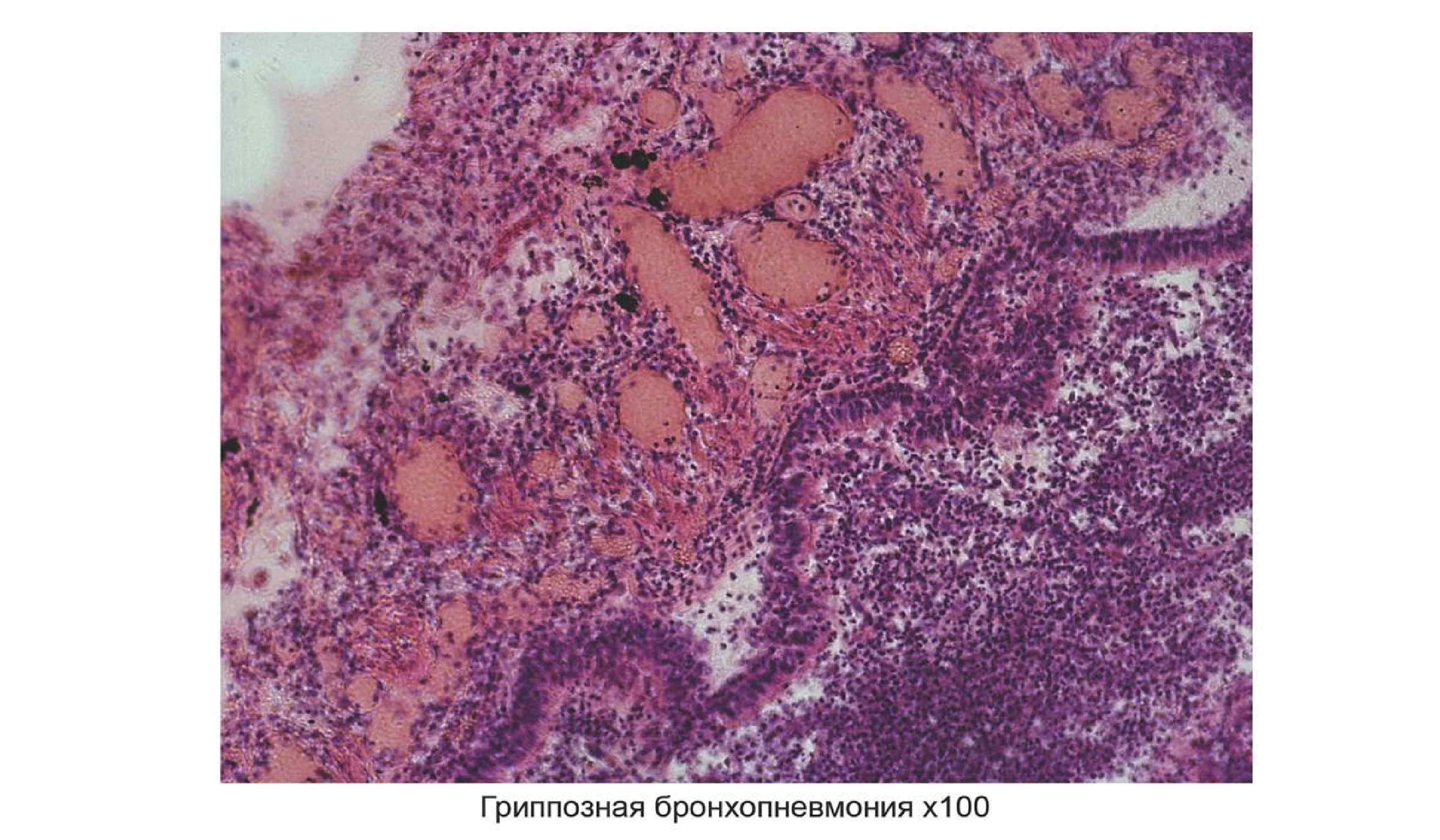
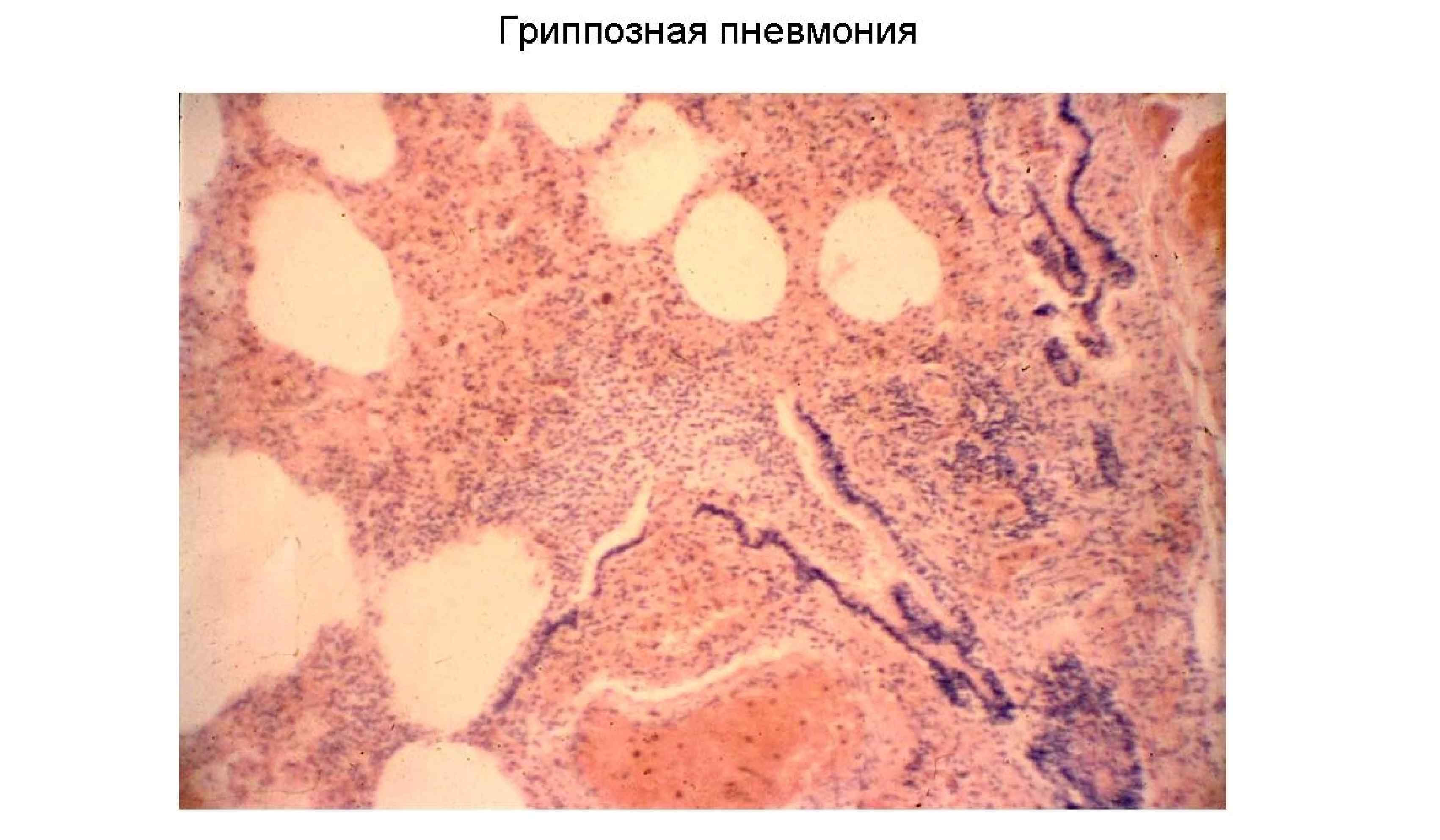
Патогенез Период специфических клинических проявлений (до 7 дней) • Продолжается интенсивное размножение вирусов • Виремия: Ø Воспалительно интоксикационный синдром повреждение клеток паренхимы органов, нейронов, межуточное воспаление, Ø Повреждение эндотелия – повышение сосудистой проницаемости (вплоть до диапедеза, геморрагический синдром, гиперпродукция ликвора менингизм) Ø Повреждение иммунных клеток (вторичный иммунодефицит) • Выраженная деструкция эпителия дыхательных путей (в т. ч. с помощью собственных клеток иммунной системы): Местная воспалительная реакция с повышением проницаемости (вплоть до диапедеза): В верхних дыхательных путях раздражение дыхательных путей (катаральный синдром) В нижних (тяжелые случаи, + результат виремии) – гриппозная пневмония, РДСВ Период реконвалесценции (после недели от начала заболевания) Становление клеточного и гуморального противовирусного типоспецифичного пожизненного иммунитета, возможна активация вторичной условно патогенной флоры
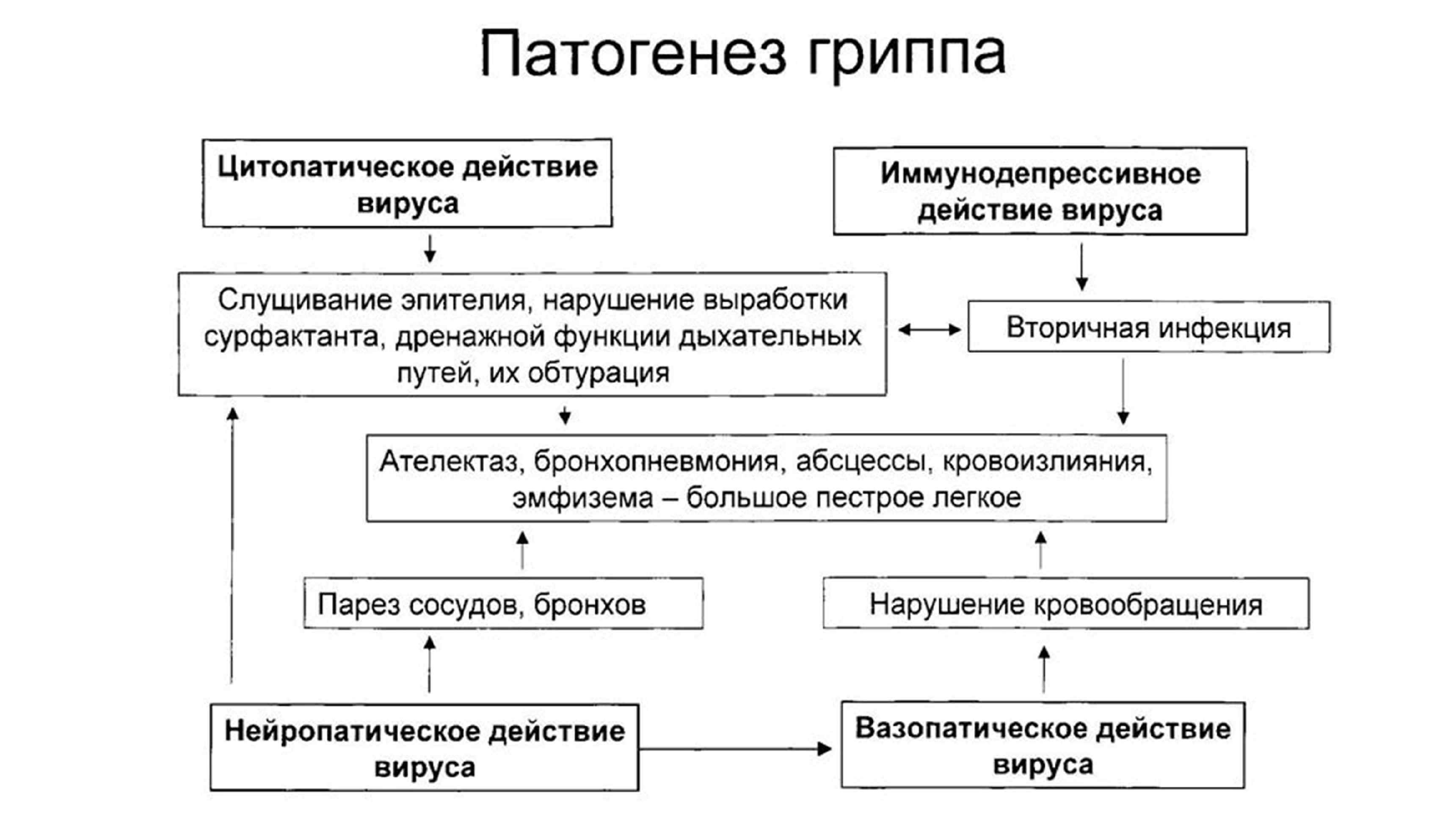

Патологоанатомическая классификация степеней тяжести гриппа Ø Легкая – острый катаральный риноларинготрахеобронхит Ø Средняя – серозно-геморрагический или фибринозно-геморрагический ларинготрахеобронхит (реже – некротический трахеит) + гриппозная пневмония (межуточная/очаговая + геморрагический отек легких, РДСВ) Ø Тяжелая: Ø Токсический вариант – серозно-геморрагический ларинготрахеобронхит, серозно-геморрагическая пневмония, РДСВ, инфаркты легких, очаги острой эмфиземы и ателектазов, геморрагический синдром, паренхиматозная белковая и/или жировая дистрофия внутренних органов, нервной ткани Ø Осложненный вторичной инфекцией – фибринозно-геморрагический/некротический ларинготрахеит с изъязвлениями, «большое пестрое гриппозное легкое» (РДСВ, бронхопневмония с сегментарным деструктивным панбронхитом, острыми бронхоэктазами, ателектазами, острой эмфиземой, абсцессами, очагами некроза, кровоизлияниями), серозный менингит, менингоэнцефалит N. B. Вирус гриппа А/H 1 N 1 протекает с РДСВ + некротическим бронхиолитом + кровоизлияния/инфаркты легких + ИТШ + диаррейный синдром (иногда). Не характерно присоединение вторичной инфекции. Тяжелое течение у лиц с иммунодефицитом.
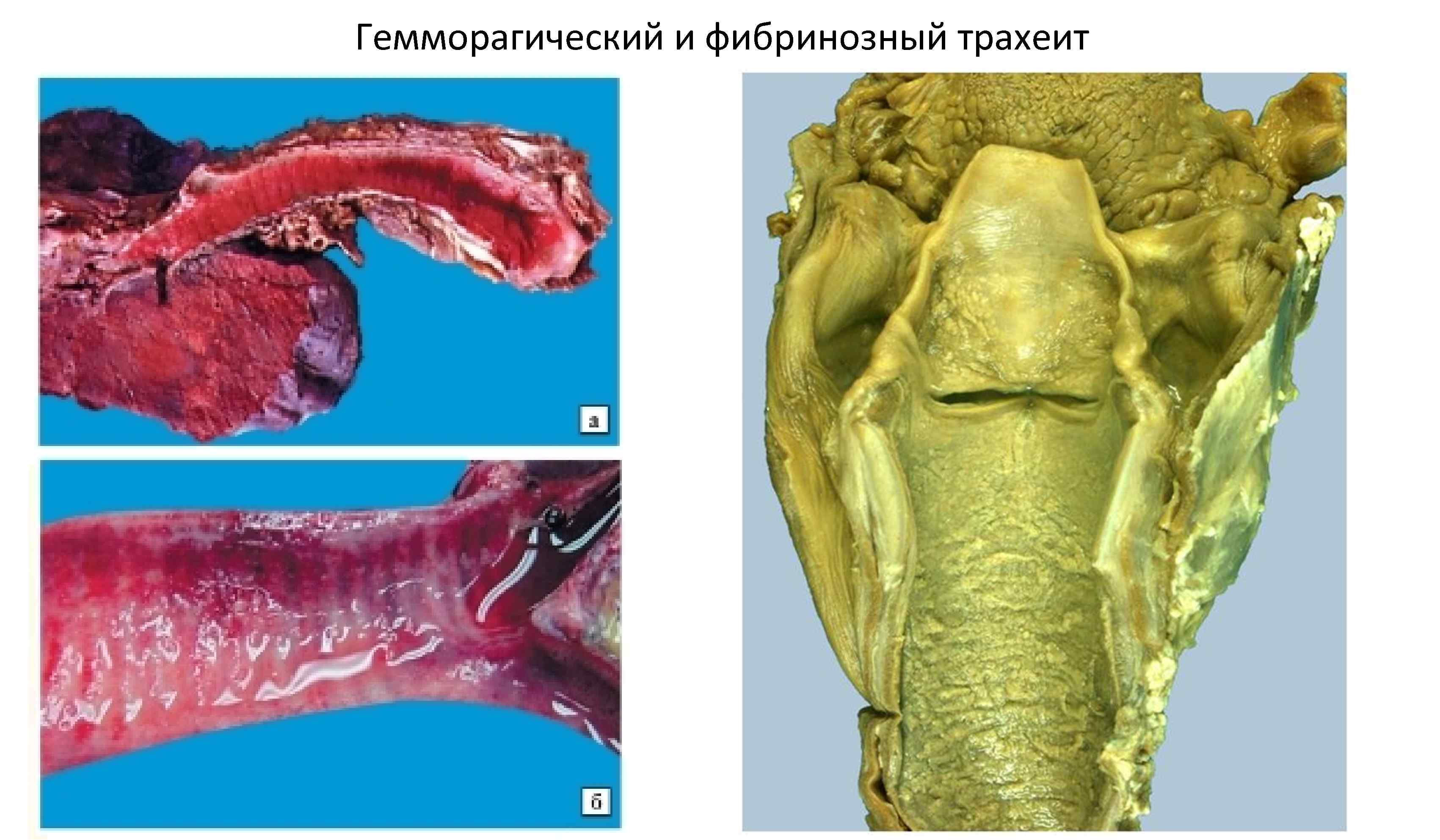
Гемморагический и фибринозный трахеит
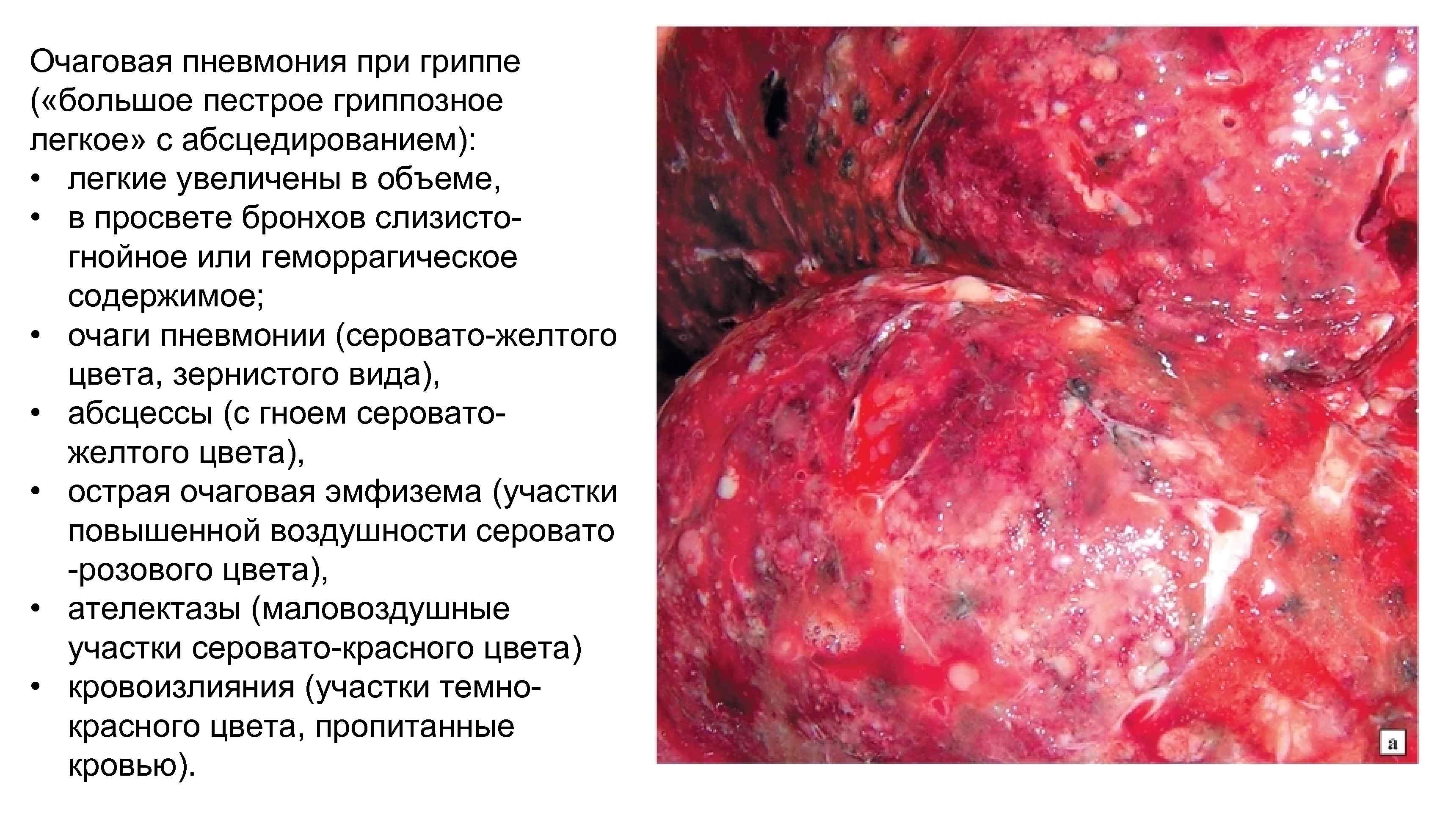
Очаговая пневмония при гриппе ( «большое пестрое гриппозное легкое» с абсцедированием): • легкие увеличены в объеме, • в просвете бронхов слизистогнойное или геморрагическое содержимое; • очаги пневмонии (серовато-желтого цвета, зернистого вида), • абсцессы (с гноем сероватожелтого цвета), • острая очаговая эмфизема (участки повышенной воздушности серовато -розового цвета), • ателектазы (маловоздушные участки серовато-красного цвета) • кровоизлияния (участки темнокрасного цвета, пропитанные кровью).



Пневмонии - групповое понятие, включающее в себя острые воспалительные заболевания легких инфекцион нойприроды с различным патогенезом и клинико морфологическими проявлениями, характеризующиеся развитием острого воспаления преимущественно в респираторных отделах легких. С клинических позиций, под пневмонией подразумевают инфекционное заболевание нижних дыхательных путей, подтвержденное рентгенологически

Классификация пневмоний по Е. В. Гембицкой (1983 г). Принципы классификации • Этиология пневмонии (бактерии, вирусы, грибы, смешанные формы), • Патогенез: • Внебольничная/внутрибольничная • Первичная (самостоятельное заболевание)/вторичная (гипостатическая, послеоперационная, уремическая, аспирационная, при иммунодефиците…) • Клинико морфоло гическая картина: • Крупозная (=лобарная, долевая, фибринозная, плевропневмония) • Бронхопневмония (=очаговая, очагово-сливная) • Острая интерстициальная пневмония (=межуточная, острый пневмонит, острый «альвеолит» , «атипичная» пневмония): вирусы, грибы, микоплазмы, легионелла, некоторые грибы, острый вариант идиопатического фиброзирующего альвеолита • Нозологический принцип, • Распространенность процесса (одно и двухс торонние; ацинарные, милиарные, очагово сливные, сегментарные, полисег ментарные долевые, тотальные) • Степень тяжести: легкая/средняя/тяжелая • Характер течения: острое/подострое/хронические

• • • Факторы риска (нарушение дренажа слизи+иммунодепрессия) Инфекция верхних дыхательных путей, Переохлаждение, Обструкция дыхательных путей, Алкоголь, Курение, Застой крови в легких, Злокачественные опухоли, Пожилой возраст/дети Послеоперационный период.

Патогенез: • - первичные, при отсутствии у больного какой либо легочной патологии или заболеваний других органов, способствующих ее возникнове нию или способных осложниться пневмонией, например, крупозная пневмония, микоплазменная пневмония, болезнь легионеров. Первичные острые пневмонии являются самостоятельными заболеваниями. • - вторичные, которые развиваются у людей, страдающих хроническими заболеваниями бронхолегочной системы, а также являются осложнениями соматических или других инфекционных заболеваний с локализацией первичного аффекта вне легких. Вторичные пневмонии встречаются значительно чаще первичных, и имеют разнообразную этиологию. Следует отметить, что все случаи внутрибольничных острых пневмоний относятся к вторичным.
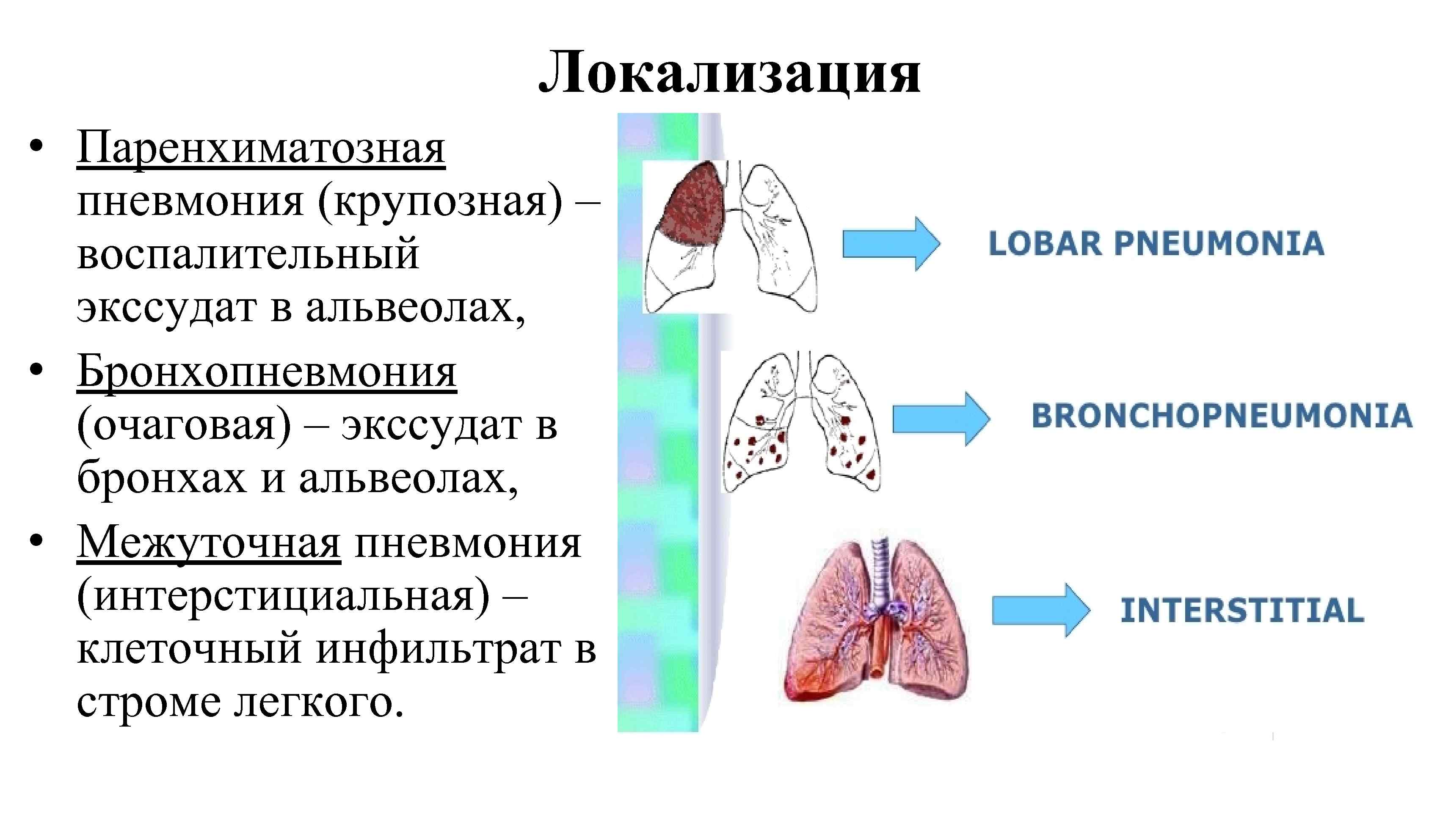
Локализация • Паренхиматозная пневмония (крупозная) – воспалительный экссудат в альвеолах, • Бронхопневмония (очаговая) – экссудат в бронхах и альвеолах, • Межуточная пневмония (интерстициальная) – клеточный инфильтрат в строме легкого.

Распространенность воспаления: 1. миллиарная пневмония (альвеолит), 2. ацинозная, 3. дольковая, 4. сливная дольковая, 5. сегментарная, 6. полисегментарная, 7. долевая и 8. тотальная пневмонии. Вид экссудата (характер воспаления): • Серозная пневмония • Серозно лейкоцитарная • Серозно десквамативная • Серозно геморрагическая • Гнойная • Фибринозная • Геморрагическая

Крупозная пневмония острое инфекционно аллергическое заболевание с поражением одной или нескольких долей легкого (долевая пневмония), с фибринозным экссудатом в альвеолах (паренхиматозная, фибринозная, крупозная пневмония) и наложением фибрина на плевре (плевропневмония). Крупозная пневмония самостоятельное заболевание (первичная пневмония), чаще болеют взрослые, редко дети. • Этилогия и патогенез: Вызывается пневмококками 1, 2, 3 типов, реже диплобацилла Фридлендера (Klebsiella pneumoniae). В развитии болезни играют роль аллергические реакции и переохлаждение организма • Морфогенез лобарной пневмонии: 4 стадии развития

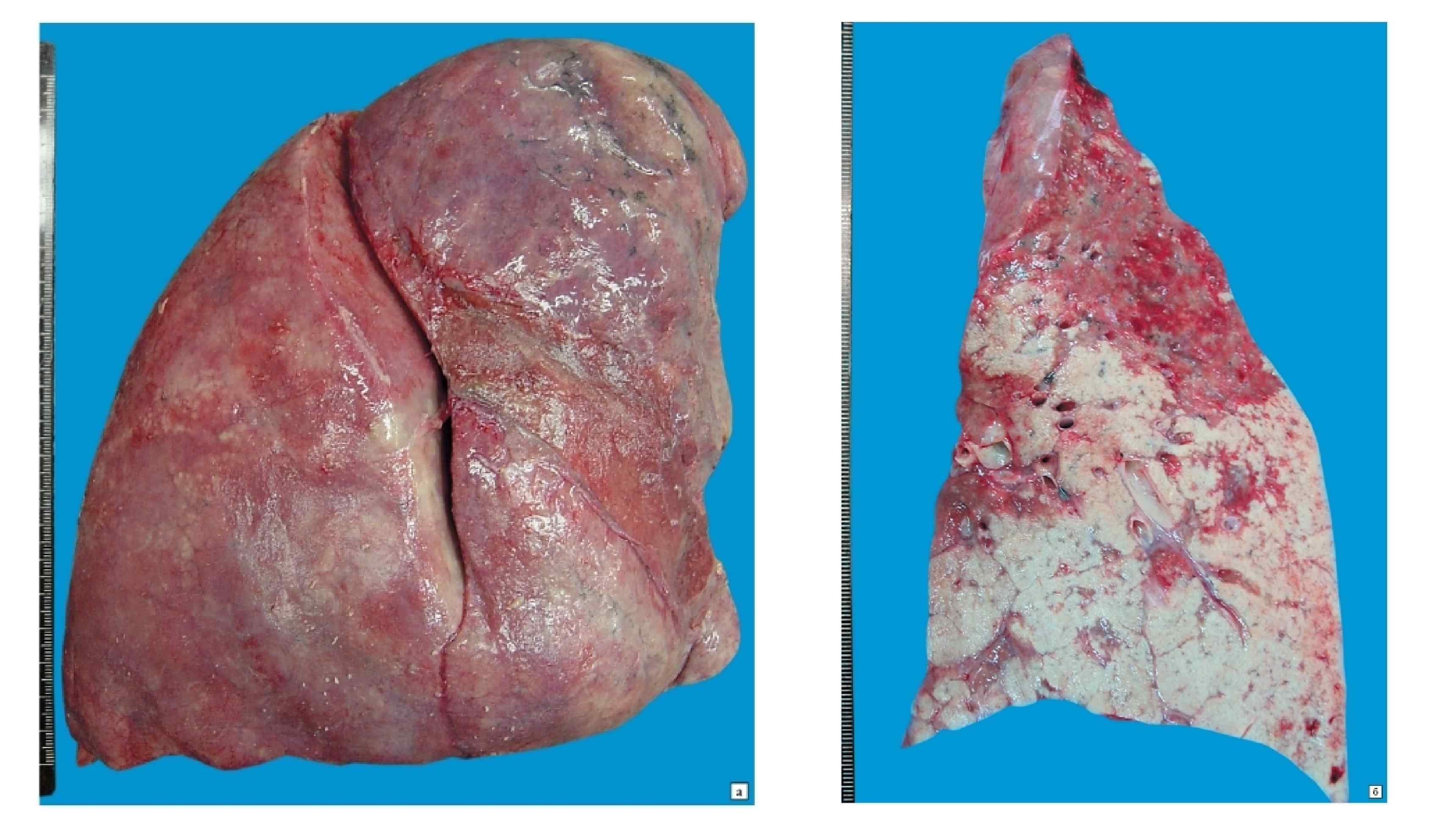
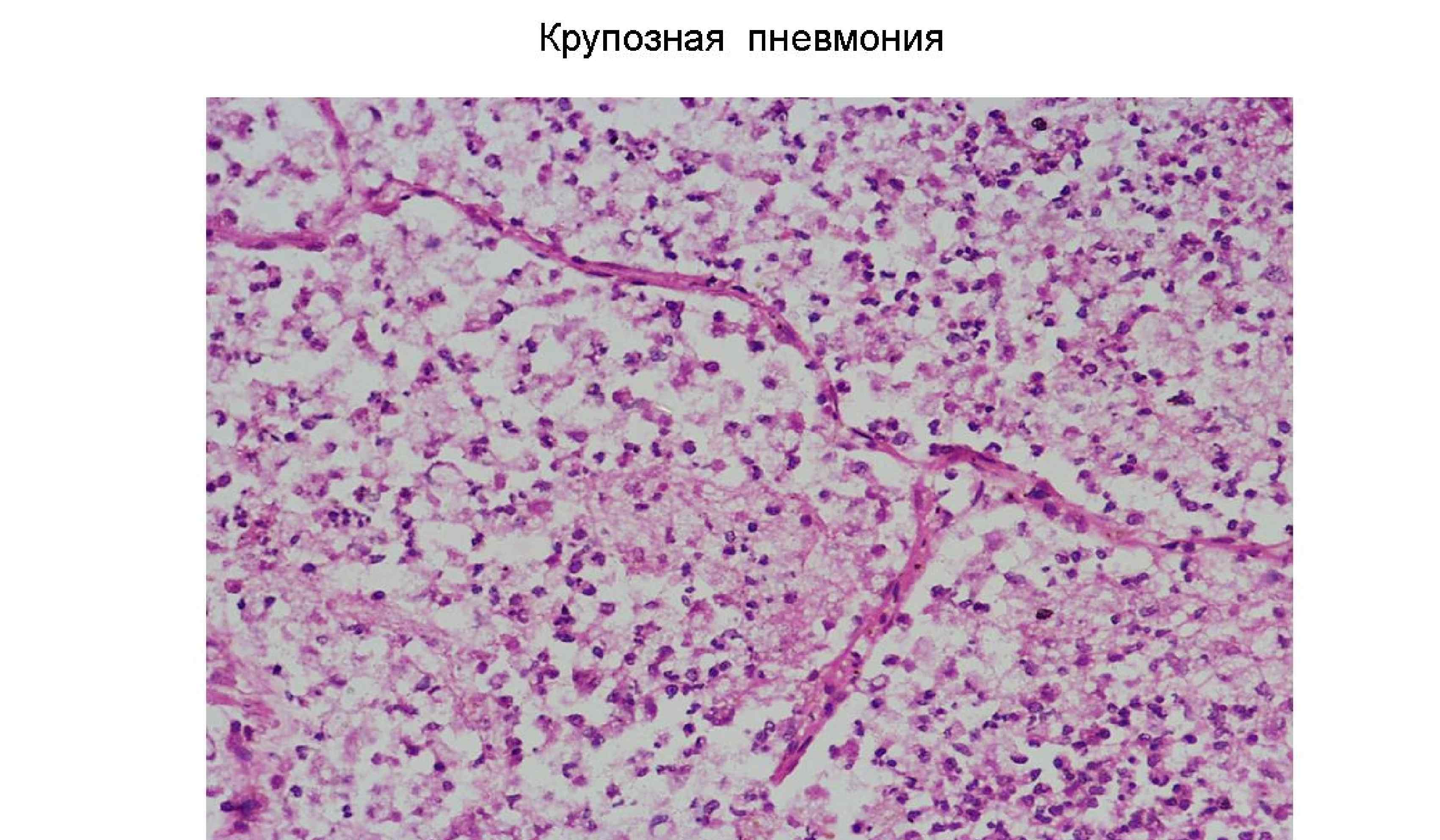
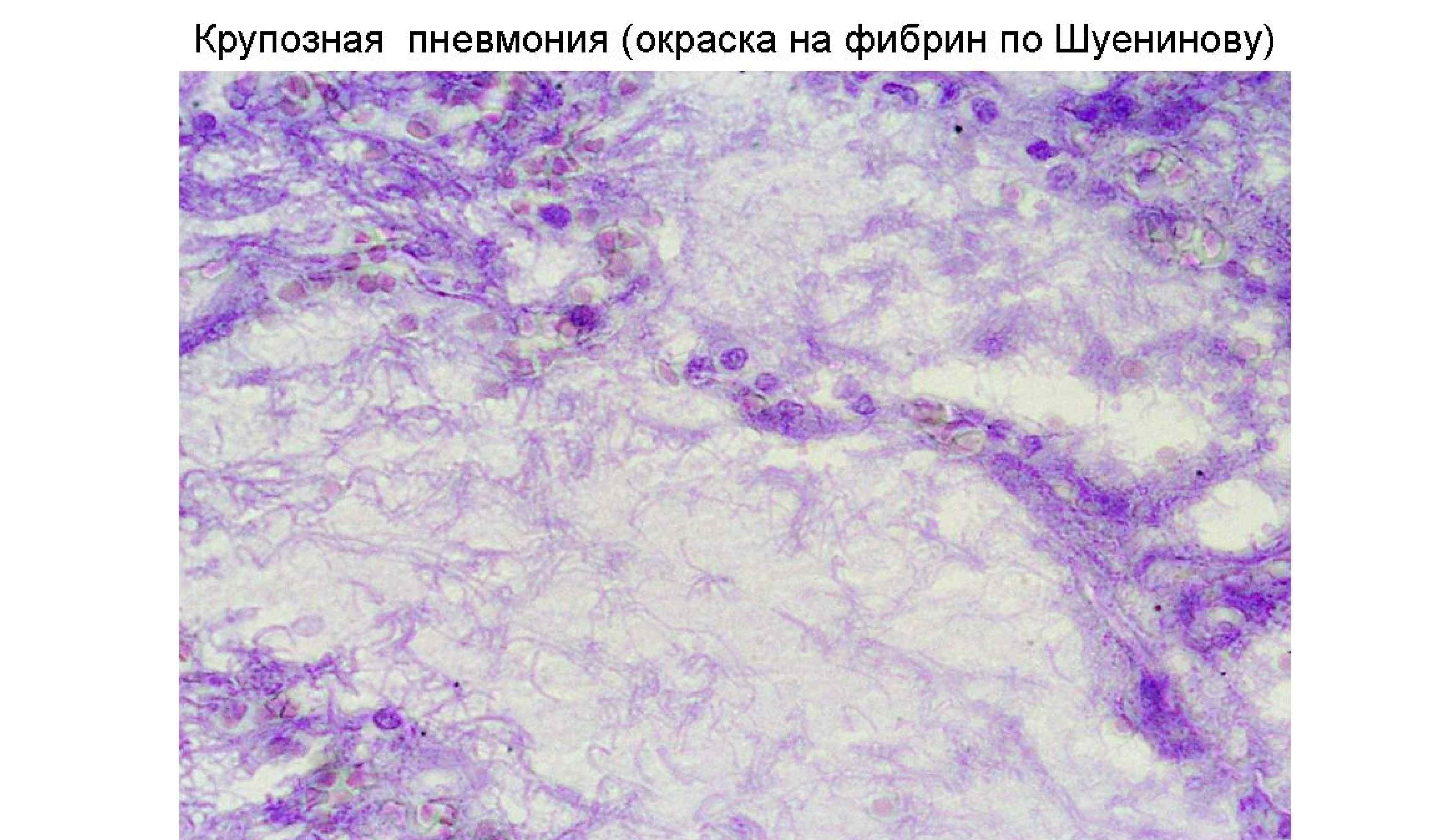

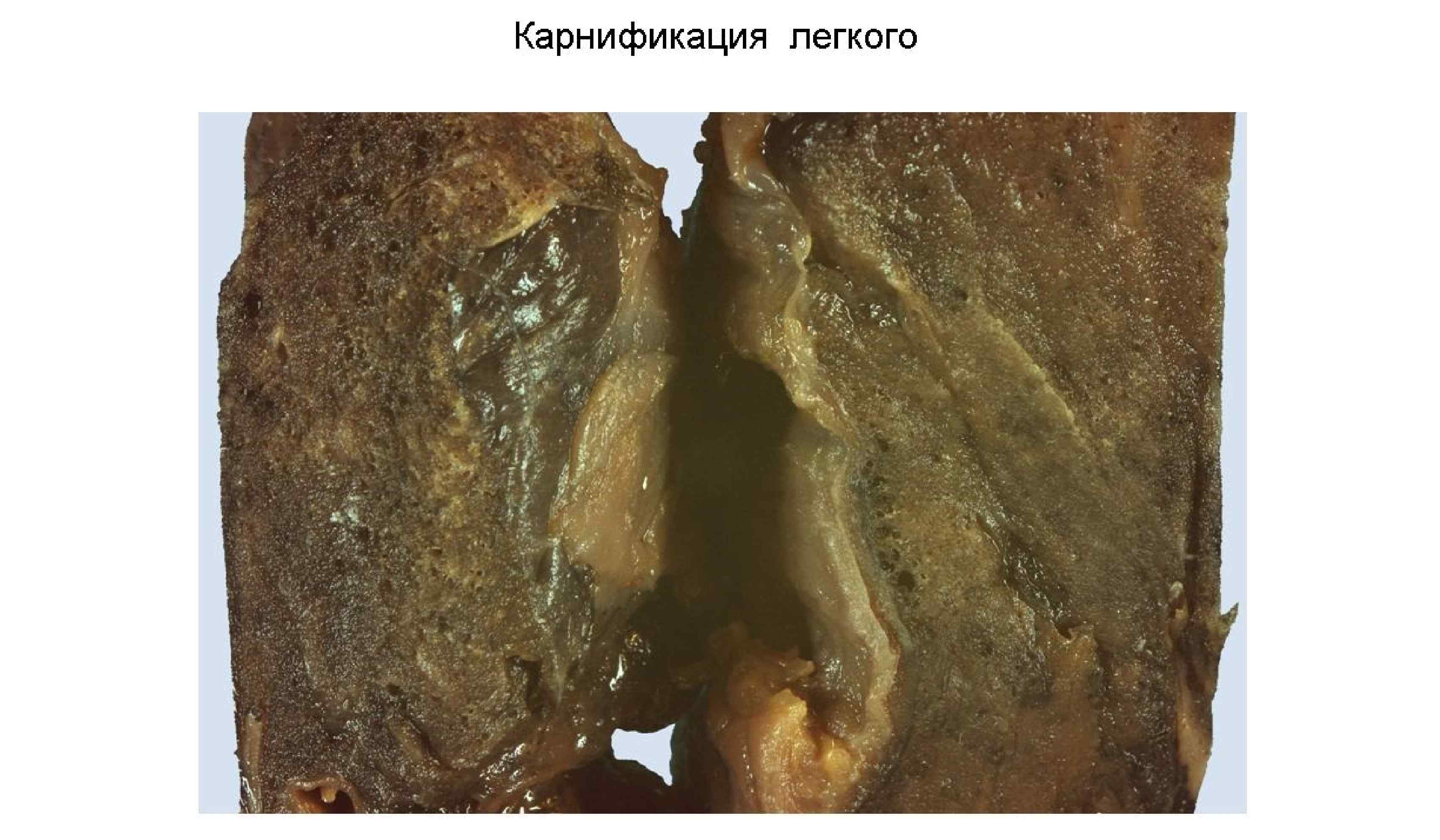
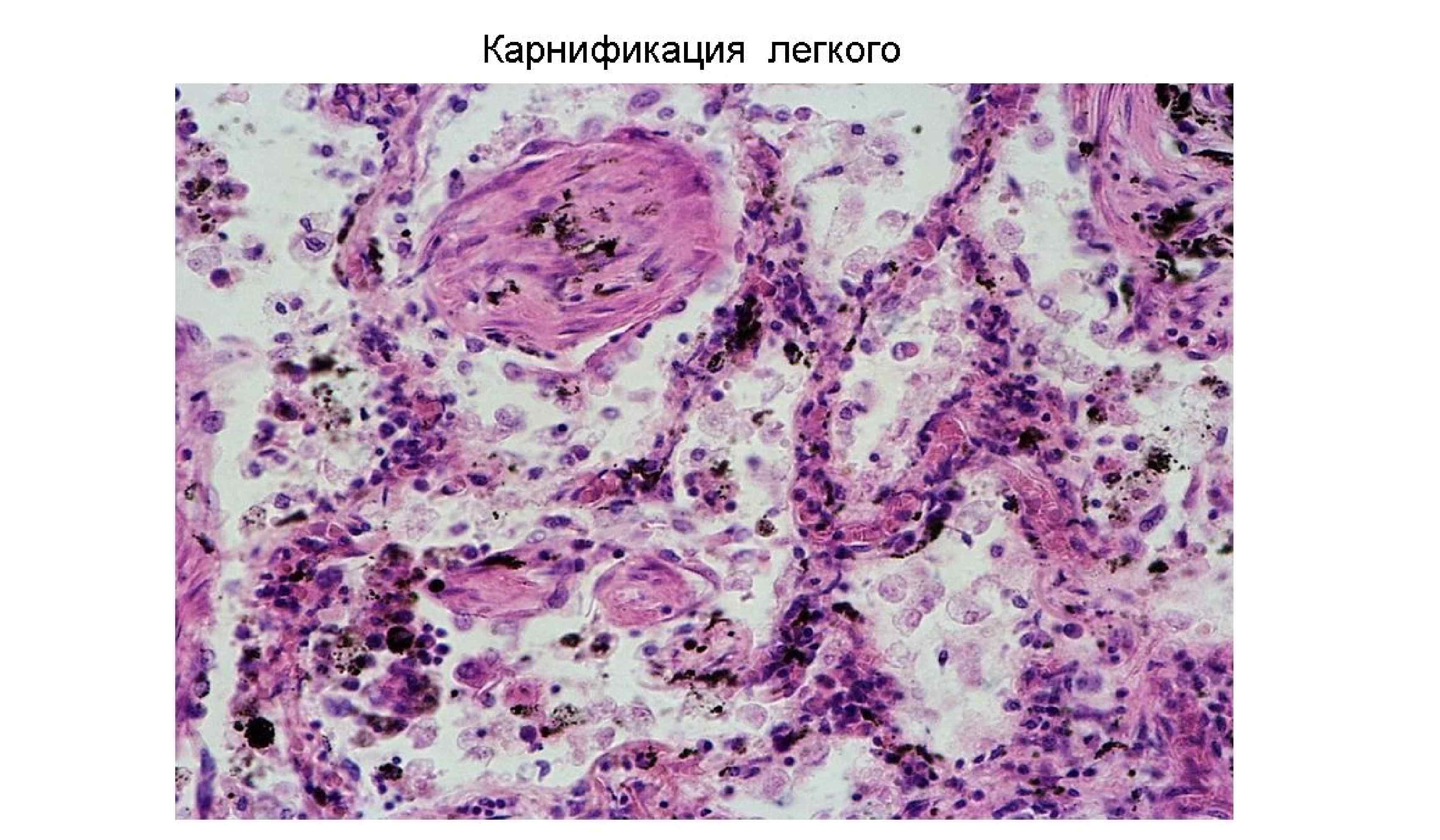
Осложнения: 1) Легочные осложнения: • Карнификация, т. е. организация (замещение соединительной тканью) фибринозного экссудата в альвеолах. Макро – участок ткани легкого похож на мясо: красный и плотный. Микро: тельца Массона • Абсцесс – нагноение с образованием полости, заполненной гноем. • Эмпиема плевры – переход гнойного воспаления в плевральную полость – – • Парапневмоническая (возникла в период пневмонии) Метапневмоническая (возникла после пневмонии) Гангрена легкого – нарушение микроциркуляции в легких, вызванное воспалением, выраженные некротические изменения • Синдром острого повреждения легких ((СОПЛ), в т. ч. респираторный дистресс-синдром взрослых (РДСВ)) - шоковое легкое, диффузное повреждение альвеол 2) Внелегочные осложнения: а) Лимфогенная генерализация: • Медиастинит – воспаление жировой клетчатки средостения при лимфогенном распространении инфекта • Перикардит воспаление перикарда б) Гематогенная генерализация • Метастатические абсцессы в головном мозге, гнойный менингит, острый язвенный и полипозно-язвенный эндокардит (чаще трехстворчатого клапана), гнойный артрит, перитонит и др.

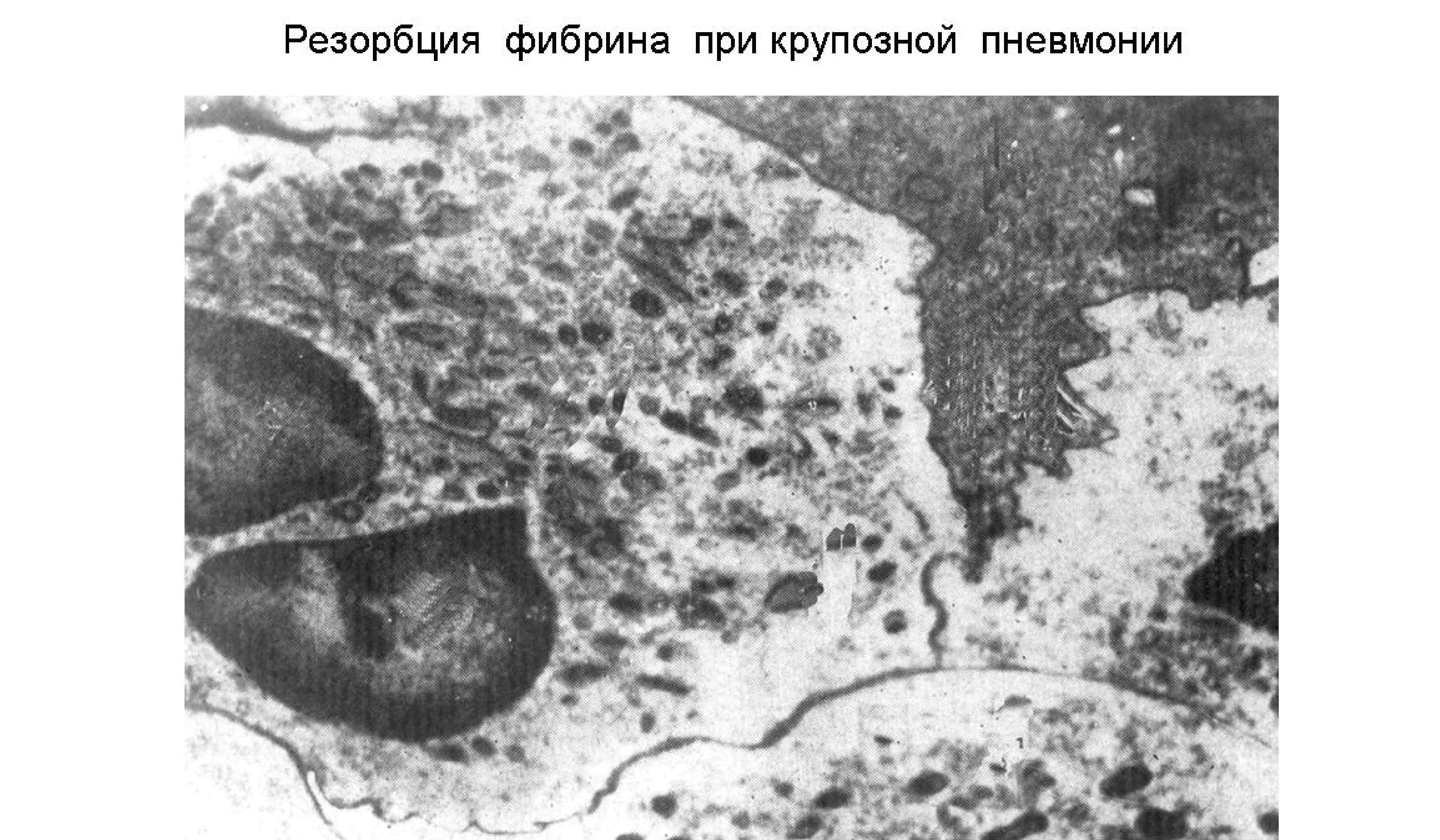
Патоморфоз (особенности современных форм крупозной пневмонии): • Изменение стадийности протекания • Абортивное течение, т. е. заболевание может закончится на начальных стадиях. • Снижение осложнений. • Уменьшение смертности
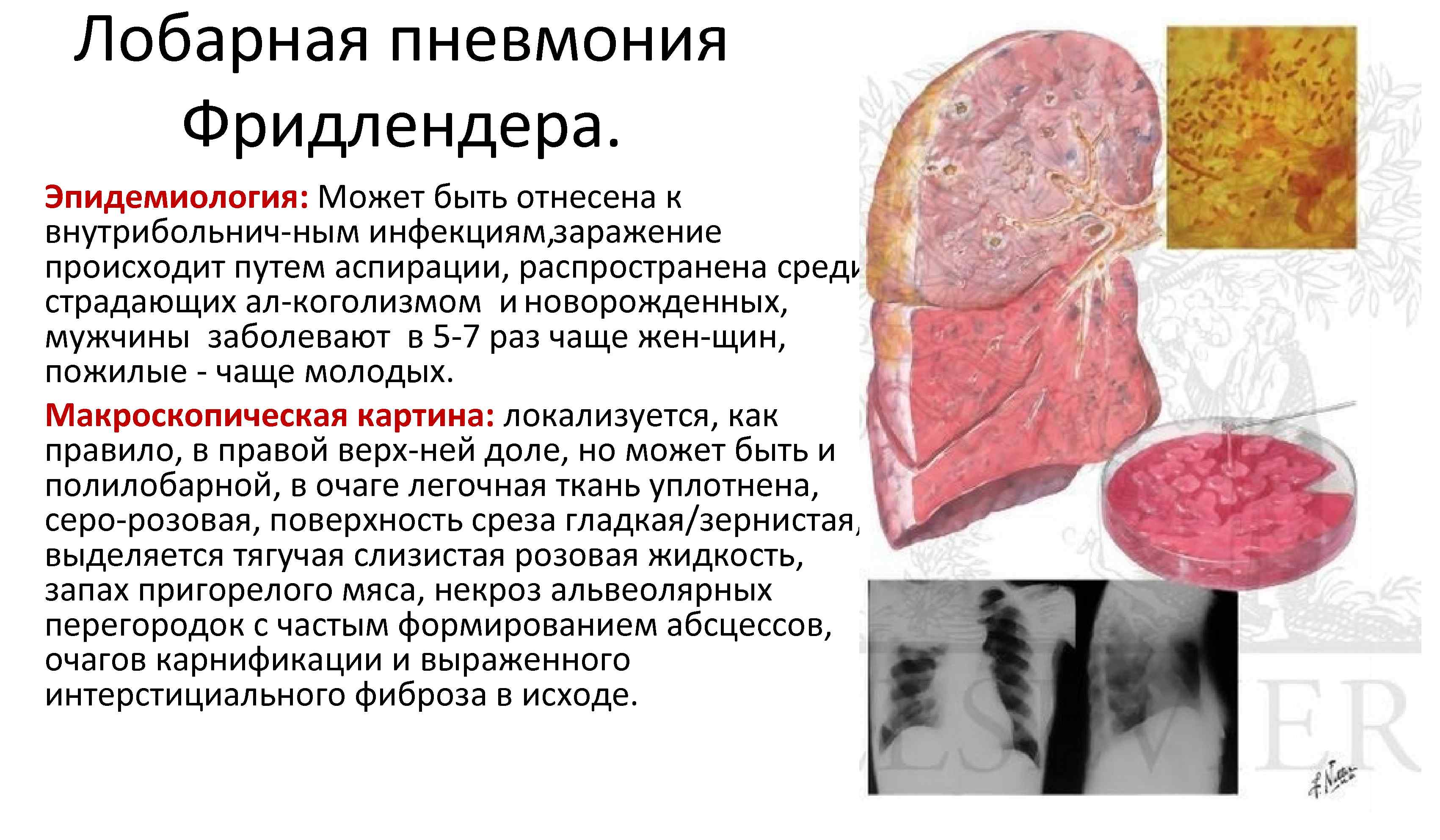
Лобарная пневмония Фридлендера. Эпидемиология: Может быть отнесена к внутрибольнич ным инфекциям, заражение происходит путем аспирации, распространена среди страдающих ал коголизмом и новорожденных, мужчины заболевают в 5 7 раз чаще жен щин, пожилые чаще молодых. Макроскопическая картина: локализуется, как правило, в правой верх ней доле, но может быть и полилобарной, в очаге легочная ткань уплотнена, серо розовая, поверхность среза гладкая/зернистая, выделяется тягучая слизистая розовая жидкость, запах пригорелого мяса, некроз альвеолярных перегородок с частым формированием абсцессов, очагов карнификации и выраженного интерстициального фиброза в исходе.

Бронхопневмонии Бронхопневмония – воспаление легких, начинающееся с бронхита. Она имеет очаговый характер (очаговая пневмония). Может быть первичной – у детей и стариков и вторичной (как осложнение других болезней) – у взрослых. Этиология: • Стафилококк, • Стрептококк, • Пневмококк, • Микоплазма, • Пневмоциста, • Грибы, • Смешанные (бактериально вирусные) инфекции. В зависимости от возбудителя имеются морфологические и клинические особенности пневмонии.

Особенности некоторых бронхопневмоний в зависимости от этиологии. • Пневмококковая пневмония – фибринозное воспаление в центре очагов, по периферии – микробный отек с возбудителем • Стрептококковая пневмония (за исключением S. pneumoniae) – часто связана с иммуносупрессией, характерно поражение нижних долей, серозное/серозно гнойное (+образование абсцессов, плеврита) воспаление, выраженный интерстициальный компонент. • Стафилококковая пневмония часто на фоне гриппа, обычно тяжелого течения, с выраженными гнойно деструктивными и геморрагическими процессами, фиброзом. • Пневмония, вызванная E. Сoli – выраженные геморрагический и гнойно деструктивный компоненты • Грибковая пневмония – нейтрофильно эозинофильная инфильтрация, очаги некроза с нитями гриба, разрастания грануляционной ткани, интерстициальный компонент. Наиболее часто встречаются смешанные (вирусно бактериальные) пневмонии

Патогенез: Инфекция с бронхов может переходить на легочную ткань тремя путями: • Интрабронхиально (по просвету бронха) • Перибронхиально (через стенку бронха) • Гематогенно Кроме того, выделяют: • аспирационную пневмонию (аспирация – вдыхание с воздухом чужеродных веществ) – Синдром Мендельсона – аспирация желудочного содержимого с достаточно низким p. H и в объеме более 25 мл, которая приводит к аспирационному гиперэргическому пневмониту • гипостатическую пневмонию (при застое крови в легких) • послеоперационную пневмонию • иммунодефицитную пневмонию

Осложнения: • Карнификация • Нагноение • Плеврит Патоморфоз пневмоний: • Снижение смертности • Трудность диагностики • Учащение смешанных и вирусных пневмоний


Особенности некоторых межуточных пневмоний в зависимости от этиологии Микоплазменная пневмония • Макроскопически: реимущественно, в одной нижней доле, перибронхиально, возможны ателектазы; • Микроскопически: в альвеолярном и бронхиальном эпителии мелкие тельца, окруженные просветленной цитоплазмой; в интерстиции лимфоидная инфильтрация, просвет бронхиол и альвеол с серозным содержимым, ШИК + включения в макрофагах. Цитомегаловирусная пневмония – у взрослых ВИЧ ассоциированное заболевание (4 5 стадия ВИЧ по классификации В. И. Покровского!!!), это межуточная пневмония, характеризуется появлением ч/з 2 мес после инфицирования видоизмененных увеличенных альвеолоцитов (гигантоклеточный патоморфоз), похожих на глаз совы.

Особенности некоторых межуточных пневмоний в зависимости от этиологии Пневмоцистная пневмония (Pneumocystis carinii) – двусторонний диффузный процесс с выраженной межуточной пневмонией (местами – фиброзирующего альвеолита), дыхательной недостаточностью. Характерно стадийное распространиение пневмоцист из просвета бронхиол в эпителий альвеол ВИЧ ассоциированное заболевание, ШИК + пневмоцисты в просвете альвеол имеют вид сетки. Специфическая окраска по, Грамму Вейгерту, Grocott.

АБСЦЕСС ЛЁГКОГО Абсцесс лёгкого очаг гнойного воспаления с расплавлением лёгочной ткани. При затяжном процессе происходит образование соединительнотканной оболочки абсцесса. Механизмы развития абсцесса лёгких: • Абсцедирование при неразрешившейся пневмонии; • Аспирация содержимого ротоглотки (особенно при алкогольном опьянении, коме, общей анестезии и других состояниях с подавлением кашлевого рефлекса); • Гематогенное распространение инфекции из внелёгочного очага в т. ч. эмболия септическим тромбом; • Инфицирование «дефектных» участков легкого: участка ателектаза, врожденной кисты, очага некроза, опухолевой ткани и т. д. • Попадание возбудителя при проникающем ранении грудной клетки; • Контактное распространение микроорганизмов с соседних органов; • Криптогенный абсцесс лёгкого (при исключении других возможностей заражения). Абсцессы могут поражать любую часть лёгкого, быть единичными или множественными.
Воздушно-капельные инфекции.pptx