Возбудители трансмиссивных бактериальных инфекций (риккетсии). Патогенные


Возбудители трансмиссивных бактериальных инфекций (риккетсии). Патогенные хламидии и микоплазмы ЛЕКЦИЯ 1

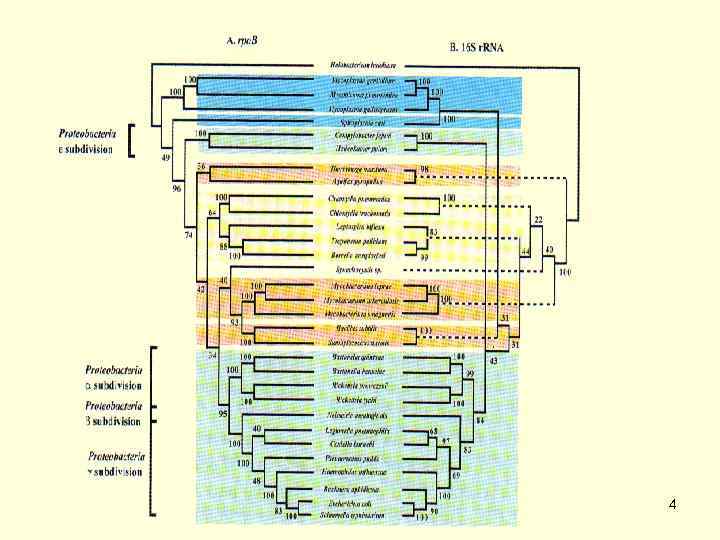
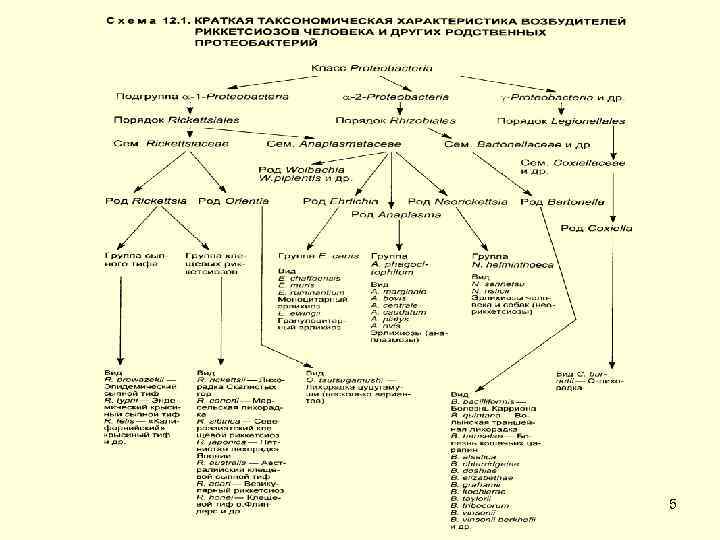
Термин "риккетсии", введенный H. da Rocha Lima (1916) в честь американского исследователя H. T. Ricketts, описавшего возбудителя лихорадки Скалистых гор, объединяет обширную группу грамотрицательных микроорганизмов, тесно связанных в своей жизнедеятельности с членистоногими. Риккетсии имеют ряд общих свойств а) они являются облигатными внутриклеточными паразитами; б) в отличие от подавляющего большинства бактерий риккетсии не способны к росту на питательных средах; в) их биология связана с паразитизмом у членистоногих (клещи, вши, блохи); г) они имеют ряд особенностей в строении, размножении, биохимических, генетических и иммунобиологических характеристиках; д) вызываемые риккетсиями заболевания (риккетсиозы) характеризуются своеобразием клиники и эпидемиологии; е) требуют специализированных методов изучения (риккетсиологических). Таксономия Порядок Rickettsiales класса Proteobacteria домена Bacteria объединяет α 1 протеобактерии двух родов семейства Rickettsiaceae (рода Rickettsia и Orientia) и четырех родов вновь организованного семейства Anaplasmataceae (рода Anaplasma, Ehrlichia, Neorickettsia, Wolbachia). 2
3
4
5

Основные виды и подгруппы рода Rickettsia ГРУППА КЛЕЩЕВЫХ ПЯТНИСТЫХ ЛИХОРАДОК A. R. rickettsii подгруппа 1. R. conorii 2. R. rickettsii 3. R. sibirica 4. R. africae 5. R. slovaca 6. R. japonica 7. R. heilongjiangensis 8. R. honei 9. R. parkeri B. R. massiliae подгруппа 10. R. massiliae 11. R. rhipicephali 12. R. montanensis 13. R. aeschlimannii 14. R. helvetica C. R. akari подгруппа ПРЕДКОВАЯ ГРУППА 15. R. akari D. R. canadensis подгруппа 18. R. canadensis 16. R. australis 19. R. tarasevichiae 17. R. felis 20. R. bellii ГРУППА СЫПНОГО ТИФА E. R. prowazekii подгруппа 21. R. prowazekii 22. R. typhi 6

Микроэкология возбудителей, круг хозяев и естественного обитания • Экологической микронишей представителей рода Rickettsia служит цитоплазма, для ряда из них (риккетсии группы КПЛ) и ядро эукариотической клетки, где они размножаются свободно, без окружения паразитофорной вакуолью. • Экологические особенности риккетсий обусловлены их облигатным внутриклеточным паразитизмом с широким кругом филогенетически далеко отстоящих друг от друга хозяев – кровососущих членистоногих (клещей, вшей, блох) и их теплокровных прокормителей – грызунов, насекомоядных, сумчатых, копытных и других млекопитающих и птиц. • Риккетсии имеют широкий диапазон патогенности и могут быть разделены по этому признаку на три группы классические патогены, новые патогены и симбионты эукариотических клеток, преимущественно насекомых. 7
8

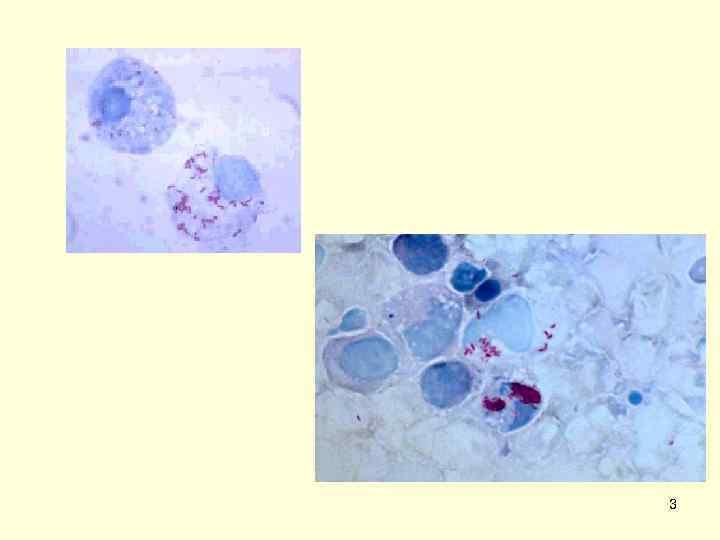
Морфологические и тинкториальные свойства • Риккетсии мелкие плеоморфные микроорганизмы от кокковидных до палочковидных, иногда нитевидные. • Размножение риккетсий происходит бинарным делением вегетативных форм. • Жгутиков и капсул нет, но на электронных микрофотографиях клеток виден внешний слой аморфного материала. • Риккетсии грамотрицательные микроорганизмы, плохо окрашиваются обычными анилиновыми красителями. Удерживают основной фуксин. • Наиболее часто применяют модификацию окраски по П. Ф. Здродовскому, рекомендовавшему использование карболового фуксина. При этом риккетсии окрашиваются в ярко розовый или рубиново красный цвет, цитоплазма клеток в голубой цвет, ядра в синий. Риккетсии имеют сходное с классическими грамотрицательными бактериями строение клетки. У них выявлены волосовидные придатки (фимбрии). Подвижность риккетсий связывают с наличием «актиновых хвостов» . У ряда видов риккетсий отмечают наличие вегетативных и покоящихся форм. 9

Антигенное строение риккетсий • Основными антигенными комплексами риккетсий являются группоспецифический (отличающийся у риккетсий групп КПЛ и СТ) термостабильный липополисахаридный комплекс (ЛПС) и два протективных поверхностных белка r. Omp. A и r. Omp. B. • Токсические субстанции риккетсий являются термолабильными белками, неотделимы от их клеток, инактивируются формалином. Патогенные виды риккетсий синтезируют гемолизины, вызывающие гемолиз эритроцитов различных видов животных. 10

Культуральные особенности • Размножаются в клетках позвоночных и членистоногих, в эпидермальных клетках, выстилающих желточный мешок развивающегося куриного эмбриона. • Хороший рост получен in vitro в клетках куриного эмбриона и в некоторых стационарных линиях клеток млекопитающих (Vero, Hep 2). бразуют бляшки на фибробластах куриного эмбриона. • Температурный оптимум роста от 32 до 35˚ С (выше – для группы СТ, ниже – для группы КПЛ). • Для экспериментального воспроизведения инфекции и выделения штаммов патогенных риккетсий с успехом применяют различные виды чувствительных к определенным видам риккетсий животных, чаще морских свинок самцов (часто при внутрибрюшинном заражении возникает скротальный феномен – воспалительная реакция tunica vaginalis яичек) и хомячков. 11

Физиологические особенности • Риккетсии имеют осмотически активную клеточную мембрану, содержащую специфические переносчики для транспорта субстратов. • Наличие системы транспорта АТФ АДФ и собственного синтеза АТФ при окислении глютаминовой кислоты указывает на два типа использования риккетсиями АТФ. • При размножении риккетсии получают АТФ от клетки хозяина, в ее присутствии ингибируется цитратсинтаза – ключевой фермент цикла Кребса, что сопровождается снижением катаболизма глютаминовой кислоты. • При выходе риккетсий из клеток в условиях дефицита АТФ активность цитратсинтазы усиливается, что ведет к активации цикла Кребса и генерации эндогенной риккетсиальной АТФ. 12
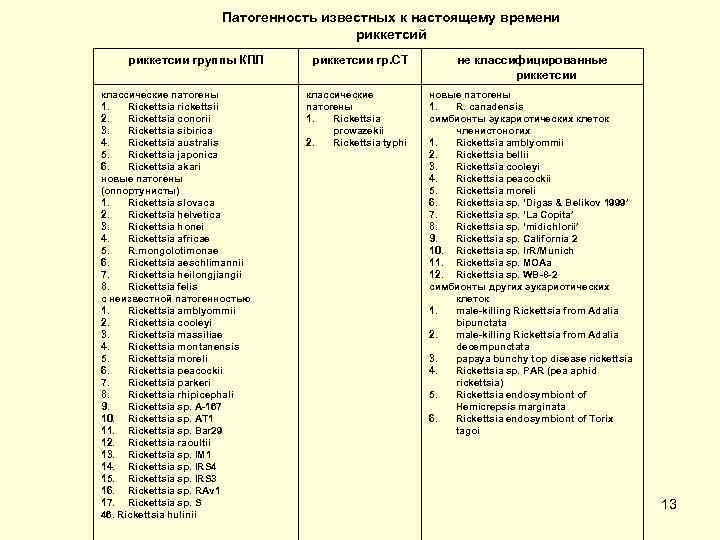
Патогенность известных к настоящему времени риккетсий риккетсии группы КПЛ риккетсии гр. СТ не классифицированные риккетсии классические патогены классические новые патогены 1. Rickettsia rickettsii патогены 1. R. canadensis 2. Rickettsia conorii 1. Rickettsia симбионты эукариотических клеток 3. Rickettsia sibirica prowazekii членистоногих 4. Rickettsia australis 2. Rickettsia typhi 1. Rickettsia amblyommii 5. Rickettsia japonica 2. Rickettsia bellii 6. Rickettsia akari 3. Rickettsia cooleyi новые патогены 4. Rickettsia peacockii (оппортунисты) 5. Rickettsia moreli 1. Rickettsia slovaca 6. Rickettsia sp. ‘Digas & Belikov 1999’ 2. Rickettsia helvetica 7. Rickettsia sp. ‘La Copita’ 3. Rickettsia honei 8. Rickettsia sp. ‘midichlorii’ 4. Rickettsia africae 9. Rickettsia sp. California 2 5. R. mongolotimonae 10. Rickettsia sp. Ir. R/Munich 6. Rickettsia aeschlimannii 11. Rickettsia sp. MOAa 7. Rickettsia heilongjiangii 12. Rickettsia sp. WB 8 2 8. Rickettsia felis симбионты других эукариотических с неизвестной патогенностью клеток 1. Rickettsia amblyommii 1. male killing Rickettsia from Adalia 2. Rickettsia cooleyi bipunctata 3. Rickettsia massiliae 2. male killing Rickettsia from Adalia 4. Rickettsia montanensis decempunctata 5. Rickettsia moreli 3. papaya bunchy top disease rickettsia 6. Rickettsia peacockii 4. Rickettsia sp. PAR (pea aphid 7. Rickettsia parkeri rickettsia) 8. Rickettsia rhipicephali 5. Rickettsia endosymbiont of 9. Rickettsia sp. A 167 Hemicrepsis marginata 10. Rickettsia sp. AT 1 6. Rickettsia endosymbiont of Torix 11. Rickettsia sp. Bar 29 tagoi 12. Rickettsia raoultii 13. Rickettsia sp. IM 1 14. Rickettsia sp. IRS 4 15. Rickettsia sp. IRS 3 16. Rickettsia sp. RAv 1 17. Rickettsia sp. S 13 46. Rickettsia hulinii

Факторы патогенности • У риккетсий описана микрокапсула, с наличием которой связывают так называемый механизм “реактивации” риккетсий (восстановления вирулентности штаммов). • Во взаимодействии риккетсий с эукариотическими клетками придается значение фосфолипазе А 2 и адгезинам риккетсий, которыми являются поверхностные белки r. Omp. A (имеют значение преимущественно для риккетсий группы КПЛ) и Omp. B (для риккетсий группы СТ и ориенций), а также активной подвижности патогенных риккетсий, связанной с наличием актиновых хвостов. • Риккетсии имеют субстанции, обладающие токсическими свойствами, в том числе липополисахарид, фосфолипидные фракции, специфический набор жирных кислот, однако токсичность риккетсий и их пирогенное действие связано преимущественно с поражением риккетсиями эндотелиальных клеток сосудистого русла. • Риккетсии обладают гемолитическими свойствами в отношении эритроцитов кролика и барана, гемагглютинином. • Риккетсии имеют также аллергенные субстанции, входящие в состав растворимых антигенных фракций. 14

Ориенции и лихорадка цуцугамуши • Orientia – отдельный род семейства Rickettsiaceae, который по ранее существовавшей таксономии входил в род Rickettsia на правах (серо)группы. • В последние годы установлено, что ориенции имеют ряд отличий от представителей рода Rickettsia. Эти плеоморфные грамотрицательные микроорганизмы имеют форму коротких палочек, часто – диплобацилл. • Характерно околоядерное расположение в цитоплазме эукариотических клеток. В связи с малой устойчивостью отдают фуксин принятых в риккетсиологии методах окраски (Здродовского, Маккиавелло, Романовского Гимзы). • Наиболее пригоден метод Гименеса, при котором ориенции окрашены в темно розовый цвет и дифференцируются малахитовым зеленым от окружающих тканей. • Наружная мембрана Orientia tsutsugamushi толще внутренней, в отличие от риккетсий. У ориенций отсутствует липополисахарид и пептидогликан и их основные компоненты, такие как муреиновые кислоты, глюкозамин, жирные кислоты, 2 кето 3 деоксиоктоновая кислота. • Отсутствие пептидогликана объясняет нестойкость ориенций, а также их очень высокую устойчивость к пенициллину. 15

Основные свойства ориенций • Отмечена выраженная генетическая и антигенная гетерогенность возбудителя, наличие трех основных типов – Gilliam, Karp, Kato. • Антигенная гетерогенность в наибольшей степени связана с вариабельностью доминантного поверхностного белка 56 КД. • Ориенции имеют видоспецифический и типоспецифические антигены. Протективный иммунитет формируется преимущественно к типоспецифическому антигену, нестойкий и непродолжительный, вследствие чего могут быть повторные заболевания. • Ориенции не имеют антигенных связей с риккетсиями групп СТ и КПЛ. Имеют общие антигенные детерминанты с Proteus mirabilis OXK. Анализ оснований ДНК выявил молекулярный % Г+Ц у ориенций в диапазоне 28, 1 30, 5%, что эквивалентно риккетсиям группы СТ. • По данным пульс гелевого электрофореза ориенции имеют циркулярную хромосому размерами в два раза большую, чем у представителей рода Rickettsia. Это находит свое отражение и в большей длине ориенций и их двукратном объеме в сравнении с риккетсиями. • Возбудитель передается человеку в результате присасывания личинок краснотелковых клещей (Trombididae) и вызывает лихорадку цуцугамуши. 16

Coxiella burnetii и лихорадка Ку • Coxiella burnetii (возбудитель лихорадки Ку) относят к гамма протеобактериям. Является облигатным фаголизосомальным паразитом эукариотических клеток, не размножается на питательных средах. • C. burnetii культивируют в куриных эмбрионах, культурах клеток, в биопробах на различных лабораторных животных. • Выделяют фазовые вариации коксиелл, аналогично R и S формам бактерий. Возбудитель в фазе 1 и фазе 2 отличается по вирулентности, строению, иммуногенности и другим свойствам. • В естественных условиях возбудитель находится в фазе 1, при культивировании в куриных эмбрионах возбудитель переходит в фазу 2, утрачивая поверхностные структуры и вирулентность. Коксиеллы мельче риккетсий, способны образовывать инфраформы (менее 40 нм). • Для лабораторной диагностики применяют РСК и РНИФ с антигенами 1 и 2 фазы, ИФА. • Для выявления возбудителя применяют экспресс методы – МФА, ИФА. У больных с острой формой лихорадки Ку преобладают антитела к антигену фазы 2, при формировании хронического течения выявляют антитела преимущественно к антигену фазы 1. 17

Эколого эпидемиологические особенности коксиелл • Лихорадка Ку зооноз сельскохозяйственных животных с длительным и самостоятельным характером существования очагов (как при бруцеллезе). • Характеризуется множественностью источников (прежде всего пуховые козы, овцы, крупный рогатый скот, меньше птицы) и факторов передачи инфекции (молоко, мясо, шкуры, вода, солома, пыль и др. ). • Возбудитель в большом количестве содержится в плаценте и выделяется при родах (окоте, отеле) с околоплодной жидкостью, с молоком, с экскрементами животных. Коксиеллами инфицируется шерсть и пух животных, среда их обитания. • Возбудитель обладает очень высокой устойчивостью во внешней среде. • Ведущее значение имеют аспирационный и контактный пути передачи, меньшее алиментарный. • Возбудитель характеризуется высокой экологической пластичностью и широким кругом позвоночных и беспозвоночных хозяев (сельскохозяйственные и дикие животные, иксодовые клещи). 18

Иммунитет при риккетсиозах • У переболевших риккетсиозами лиц развивается стойкий антитоксический и антибактериальный иммунитет, при сыпном тифе он может быть нестерильным. При риккетсиозах группы КПЛ после перенесенной инфекции создается стойкий иммунитет не только к данному виду риккетсий, но и к другим возбудителям группы КПЛ. • При лихорадке цуцугамуши, в связи с выраженной гетерогенностью генетических и антигенных свойств возбудителя, иммунитет типоспецифический, нестойкий. • При риккетсиозах группы КПЛ и СТ, лихорадке цуцугамуши доказано наличие стертых и бессимптомных форм инфекции, связанных как с гетерогенностью возбудителей, так и неодинаковой резистентностью населения, в том числе наличием популяционного иммунитета. • В развитии специфической невосприимчивости ведущее значение имеет клеточный иммунитет в виде гиперчувствительности замедленного типа. 19

Эпидемиология риккетсиозов • Риккетсиозы группы КПЛ – классические природно очаговые, передаваемые клещами, облигатно трансмиссивные инфекции. В России в настоящее время регистрируют заболевания двумя риккетсиозами группы КПЛ клещевым риккетсиозом (КР) и Астраханской пятнистой лихорадкой (АПЛ). • Вероятная эволюция риккетсий группы СТ направлена от клещевых риккетсиозов – через блошиные и гамазовые к антропонозу, передаваемому вшами. • Эпидемический сыпной тиф представляет антропоноз. Платяная вошь является лишь переносчиком с несовершенной адаптацией к R. prowazekii и не может сохранять этого возбудителя в своей популяции без участия сыпнотифозного больного (носителя). • В организме вшей (преимущественно платяных) риккетсии размножаются в эпителиальных клетках кишечника с набуханием и отслоением инфицированных клеток вплоть до нарушения анатомической целостности пищеварительного тракта, что закономерно приводит к гибели переносчика. • В слюнных железах и слюне вшей риккетсий не содержится. Заражение человека происходит путем втирания инфицированных экскрементов вшей преимущественно при расчесах. • В современных условиях отмечают преимущественно болезнь Брилля Цинссера – рецидивный сыпной тиф у ранее переболевших (длительная персистенция возбудителя в организме хозяина). 20

21

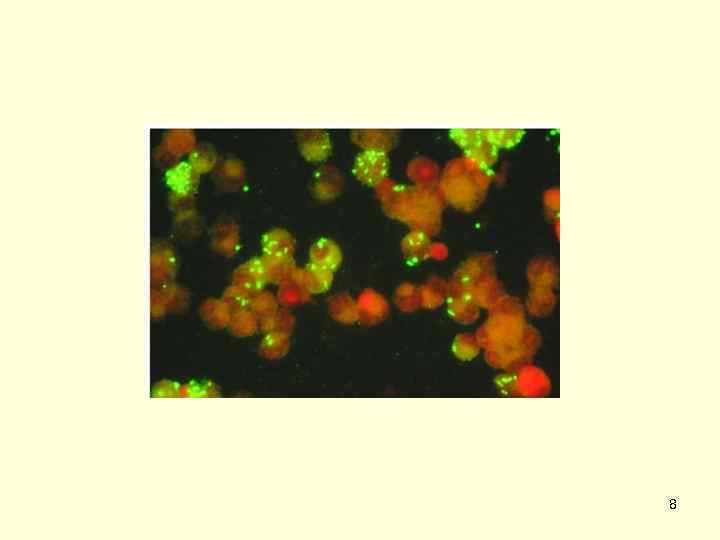
Микробиологическая диагностика риккетсиозов • Лабораторная диагностика сыпного тифа и других риккетсиозов включает выделение возбудителя, определение его антигенов и ДНК, выявление антител к риккетсиям соответствующих видов, чаще осуществляется с использованием серологических (РСК, РНГА, РНИФ, ИФА) и молекулярно генетических (ПЦР, определение нуклеотидных последовательностей фрагментов генов) методов. • Эффективно риккетсиологическое обследование снятых с человека переносчиков классическими (выделение возбудителя) и экспресс (метод флюоресцирующих антител, ИФА, РНГА с иммуноглобулиновыми диагностикумами для выявления антигенов риккетсий групп СТ и КПЛ) методами. • В последние годы выявлен ряд новых риккетсий, не культивируемых на традиционных риккетсиологических моделях (лабораторные животные, куриные эмбрионы). • Для их культивирования использована клещевая экспериментальная модель (воспроизведение естественного цикла развития иксодид) и длительно культивируемые линии клеток млекопитающих (Vero, Hep 2) и клещей. 22
Моделирование цикла метаморфоза клещей 23
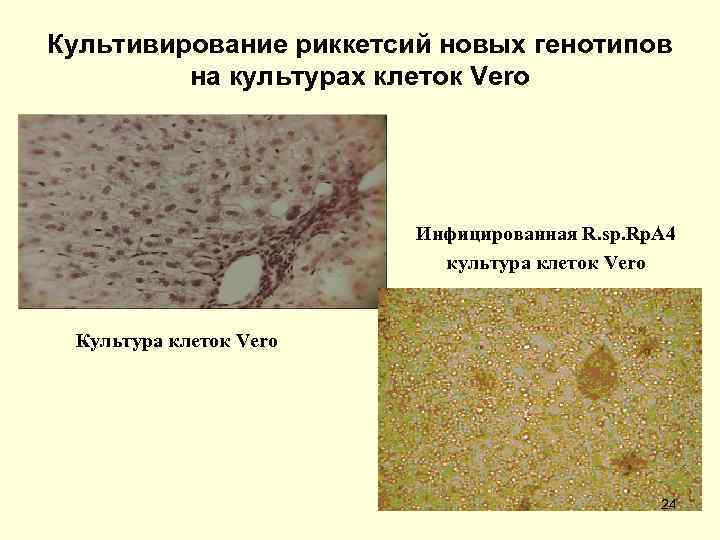
Культивирование риккетсий новых генотипов на культурах клеток Vero Инфицированная R. sp. Rp. A 4 культура клеток Vero Культура клеток Vero 24
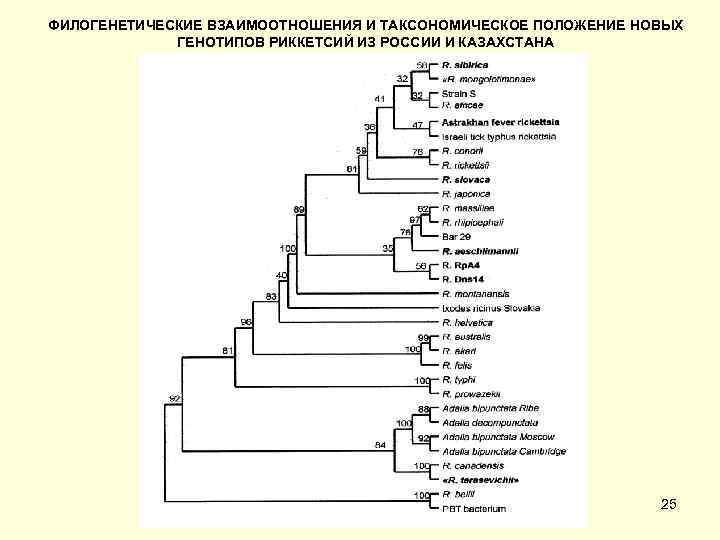
ФИЛОГЕНЕТИЧЕСКИЕ ВЗАИМООТНОШЕНИЯ И ТАКСОНОМИЧЕСКОЕ ПОЛОЖЕНИЕ НОВЫХ ГЕНОТИПОВ РИККЕТСИЙ ИЗ РОССИИ И КАЗАХСТАНА 25
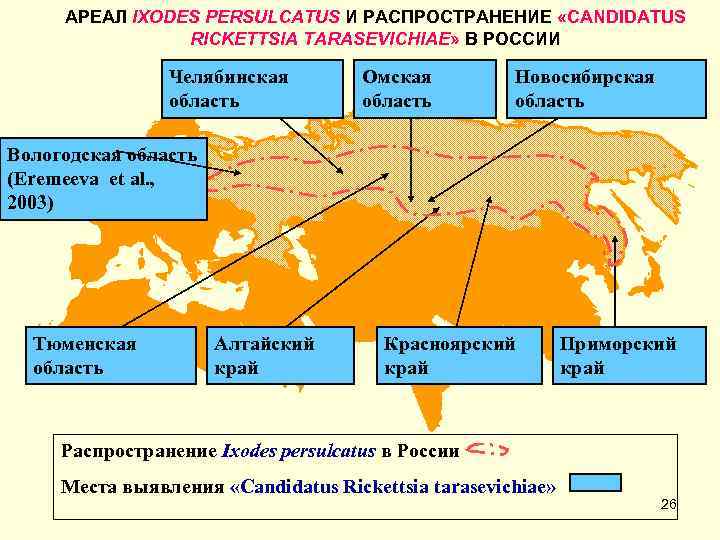
АРЕАЛ IXODES PERSULCATUS И РАСПРОСТРАНЕНИЕ «CANDIDATUS RICKETTSIA TARASEVICHIAE» В РОССИИ Челябинская Омская Новосибирская область Вологодская область (Eremeeva et al. , 2003) Тюменская Алтайский Красноярский Приморский область край Распространение Ixodes persulcatus в России Места выявления «Candidatus Rickettsia tarasevichiae» 26

Определение чувствительности к антибиотикам • С учетом внутриклеточного цикла жизни риккетсий для определения их антибиотикочувствительности используют лабораторных животных, развивающиеся куриные эмбрионы и клеточные культуры. • Отмечена чувствительность риккетсий к тетрациклинам, хлорамфениколу, из макролидов – к джозамицину и кларитромицину. • Все изученные виды оказались чувствительными к фторхинолонам (офлаксоцину, перфоксацину, спарфлоксацину, ципрофлоксацину). Риккетсии группы СТ более чувствительны к эритромицину, чем риккетсии группы КПЛ. • Риккетсии группы СТ и большинство исследованных риккетсий группы КПЛ чувствительны к рифампицину, кроме филогенетического кластера R. massiliae, что свидетельствует об таксономическом значимости этого признака. • Их резистентность к рифампицину связана с дивергенцией в этой подгруппе гена, кодирующего РНК – полимеразу. 27

Лечение и профилактика • Наиболее эффективными средствами антибиотикотерапии риккетсиозов и лихорадки цуцугамуши являются препараты группы тетрациклинов и фторхинолонов. • В лечении лихорадки Ку, равно как и риккетсиозов групп СТ и КПЛ назначают преимущественно доксициклин, обладающий наилучшими фармакокинетическими характеристиками в отношении этих внутриклеточных микроорганизмов. • Назначение тетрациклина или доксициклина в общетерапевтических дозах (2, 0 г тетрациклина или 200 мг доксициклина в 2 капсулах в сутки для взрослого) при острых формах риккетсиозов и лихорадки цуцугамуши является эффективным и позволяет нормализовать температуру и улучшить состояние больного в течение 36 – 96 часов с начала лечения. • В связи с возможностью длительной персистенции риккетсий и ориенций лечение необходимо продолжать 2 3 дня после нормализации температуры. • Разработана и применяется живая сыпнотифозная вакцина. Однако наибольшее значение применительно к СТ имеет борьба с педикулезом, своевременное лабораторное обследование на сыпной тиф длительно лихорадящих больных, особенно из категорий риска (завшивленные, бездомные, беженцы и др. ). • Применительно к риккетсиозам группы КПЛ и лихорадке цуцугамуши применяют противоклещевые обработки территорий, меры личной защиты от нападения и присасывания клещей, возможно 28 превентивное назначение антибиотиков.
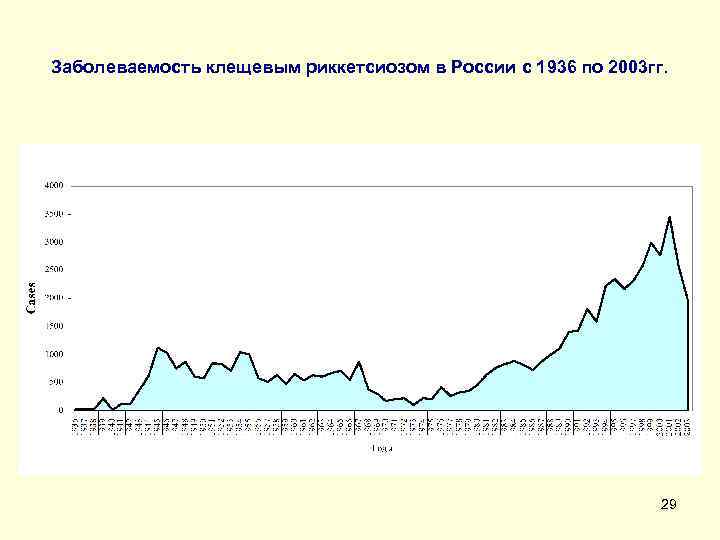
Заболеваемость клещевым риккетсиозом в России с 1936 по 2003 гг. 29

30

ХЛАМИДИИ (семейство Chlamydiaceae) • Морфологические свойства. Хламидии это мелкие грам • Облигатные внутриклеточные бактерии овоидной формы. паразиты, вызывают заболевания Нет спор, не имеют жгутиков и человека, животных и птиц (от греч. капсулы. chlamyda мантия, в пораженных • Отличие строения клеточной клетках образуют включения, стенки: представляет собой окруженные оболочкой мантию). двухслойную мембрану, • Таксономическое положение. которая не содержит (или в Порядок Chlamydiales, семейство небольшом количестве) N Chlamydaceae, род Chlamydia. ацетилмурамовую кислоту (основной компонент • Заболевания у человека и животных пептидогликана). вызывают С. trachomatis, С. • Ригидность клеточной стенке psittaci, С. рneumoniae. придают пептиды, перекрестно • Патогенные только для животных сшитые пептидными С. ресогит, С. abortus, C. felis. мостиками. Имеются • Согласно последней классификации, гликолипиды, аналогичные Л семейство Chlamydaceae ПС грам бактерий. предложено разделять на два рода: • род Chlamydia (вид С. Trachomatis) • род Chlamidophila (включены виды • С. psittaci и С. Pneumoniae). 31
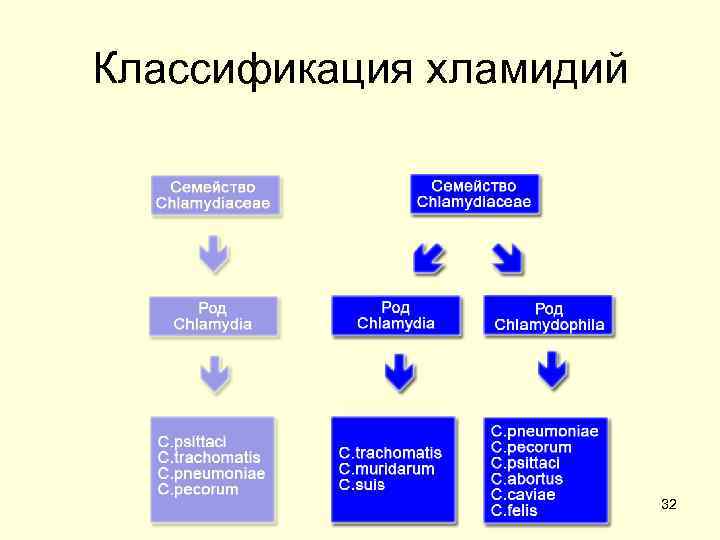
Классификация хламидий 32

Chlamydia trachomatis • Группа трахомы – серовары A, B, Ba, C – серовары D, Da, E, F, G, H, I, Ia, J, K • Группа венерической лимфогранулёмы (LGW) – серовары L 1, L 2 a, L 3 33
Антигенное строение хламидий 34

• Основной метод выявления • Ретикулярные тельца хламидий окраска по вегетативная форма хламидий. Романовскому Гимзе (Р Г). Имеют овоидную форму и крупнее элементарных телец в • Полиморфны, что связано с несколько раз. особенностями их репродукции. • Располагаются внутриклеточно Уникальный цикл развития около ядра и окрашиваются по Р чередование двух форм Г в голубой или фиолетовый цвет. существования элементарных и Их инфекционность по сравнению ретикулярных (или инициальных) с элементарными крайне мала. телец. • Репродукция хламидий. • Элементарные тельца мелкие Размножение происходит (размер 0, 2 0, 3 мкм) преимущественно эпителиальных метаболически неактивные в клетках. инфекционные частицы, • Элементарные тельца расположенные вне клетки. индуцируют фагоцитоз и Имеют толстую оболочку, захватываются клеткой мишенью, состоящую из внутрен ней и попадая в нее путем эндоцитоза. наружной мембран (определяет • После поглощения оказываются устойчивость к неблагоприятным внутри фагосомы и блокируют ее условиям окружающей среды). По слияние с лизосомами. Р Г окращиваются в красный • Благодаря этому элементарные цвет. тельца «избегают» контакта с • Внутри клеток элементарные лизосомальными ферментами и тельца трансформируются в размножаются внутри фагосомы. ретикулярные тельца. 35

• Внутри клеток элементарные • Культивирование. тельца трансформируются в Размножаются только в живых ретикулярные, которые клетках. Они не способны многократно делятся бинарным ак кумулировать и использовать делением, затем уплотняются и энергию (энергетические превращаются в элементарные паразиты). тельца. • Культивируют в желточном • В конце цикла они занимают мешке куриных эмбрионов, в большую часть клетки хозяина. организ ме чувствительных Растягивая стенку вакуоли, животных, культуре кле ток типа разрывают ее, а затем и He. La, Нер 2. плазматическую мембрану клетки. • Оптимальная t 350 С. Перед • Цикл развития хламидий 24 48 ч и заражением культуры клеток завершается гибелью клетки облучают или об рабатывают хозяина, выходом элементарных циклогексамидом, что позволяет телец, которые инфицируют хламидиям легче усваивать АТФ. соседние интактные клетки и цикл • С. Trachomatis (возбудитель повторяется. венерической лимфогранулемы)отличается высокой вирулентностью легче культивируется, не требуя даже предварительной подготовки культур клеток. 36

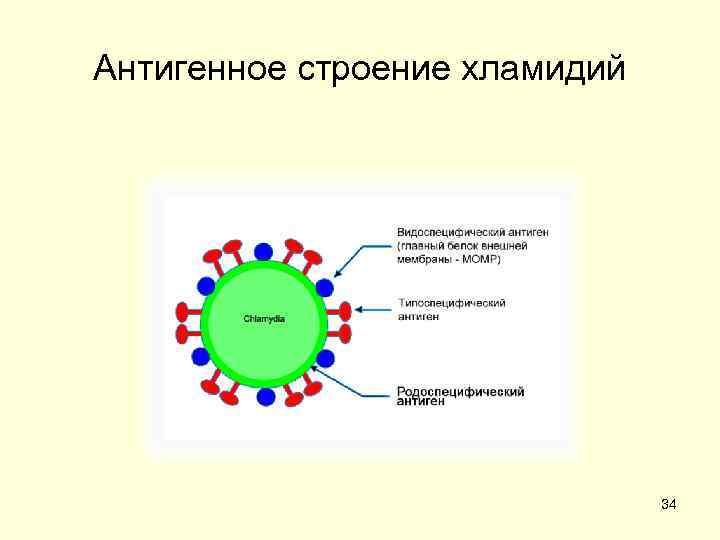
• Ферментативная активность. • Кроме того, С. trachomatis и С. Небольшой набор ферментов. psittaci располагают Ферментируют пировиноградную типоспецифическими кислоту, синтезируют некоторые антигенами, (мембранные липиды. пептиды). • Хламидии не способны синтезировать • Факторы патогенности. высокоэнергетические соединения. Адгезивные свойства связаны Вне клеток хозяина их метаболические с белками наружной мембраны функции сведены до минимума. (только у элементарных телец). Обеспечение метаболитами за счет • Эндотоксин (ЛПС). Возможно, жизнедеятельности клеток хозяина. выделение экзотоксина Некоторые метаболиты (изолейцин) – (внутривенное введение ингибиторы их роста, обеспечивают вызывает гибель мышей). латентное течение хламидиоза. • Белки наружной мембраны • Антигенная структура. АГ трех типов: ан тифагоцитарныйфактор, • родоспецифический термостабильный подавляет слияние фагосомы липополисахарид (гликолипид), в с лизосомой. клеточной стенке (выявляют РСК); • Белок теплового шока (от англ. • видоспецифический АГ белковой heat-shock protein - HSP), природы, расположенный более вызывает аутоиммунные поверхностно в наружной мембране. реакции. (обнаруживают РИФ); • вариантоспецифический антиген белковой природы. 37

• Резистентность к факторам • Размножение приводит к внешней среды высокая. разрушению эпителия и Устойчивы к низким образованию язв, которые температурам (не теряют заживают с образованием рубцов активность при 50. . . 70 °С), и спаек. высушиванию (возбудитель • Рубцовые изменения роговицы орнитоза сохраняется в при трахоме приводят к слепоте. подстилке гнезда птиц нескольких Воспаление органов малого таза месяцев). при урогенитальном хламидиозе • Чувствительны к нагреванию и ведет к бесплодию. дезинфектантами. • Возбудитель может попадать в кровь, паренхиматозные органы, • Эпидемиология, патогенез, фиксироваться в лимфоидной клиника. Хламидии вызывают – ткани (при венерическом хламидиозы. лимфогранулематоза и орнитозе). • Антропонозы вызываются С. • Латентное существованию или trachomatis и С. Pneumoniae. персистенция вызывают • Зооантропонозная С. psittaci иммунную и аллергическую (орнитоз от человека человеку перестройку организма (синдром не передается. Рейтера). • Поражают только животных С. • Отличительной особенностью ресогит, С. abortus, C. felis. является их способность накапливать гликоген в виде • Хламидии обладают различного рода включений. эпителиотропностью различных • 18 сероваров разделяют на органов. «глазные» , «генитальные» и «хламидий венерической 38 лимфогранулемы» .

Клинические проявления 30% € 75% • Слизисто-гнойный цевицит • Выделения из уретры • Гнойные выделения из • Дизурия влагалища • Признаки эпидидимита • Межменструальные или простатита кровотечения €+ • Дизурия • Боль в нижней части живота • Хронические боли в области • Аноректальные выделения малого таза и дискомфорт • Конъюнктивит • Артралгии 39

• Серовары А, В, Ва и С называют • Эпидемиология. Трахома «глазными» вызывают трахому. антропонозная инфекция. • Серовары от D до К Контактно бытовой путь передачи. «гениталъные» причина Высокая восприимчивость, урогенитального хламидиоза особенно в детском возрасте (негоно кокковыйуретрит) и его (семейные очаги болезни). экстрагениталъных ос ложнений ( болезнь Рейтера). • Трахома отличается эндемичностью. Встречается в • Серовары L 1, L 2 a, L 3 Азии, Африки, Центральной и «хламидии венеричес кой Южной Америки в странах с низким лимфогранулемы» или паховый уровнем санитарной культуры и лимфогранулематоз. гигиены. Более 400 млн человек ВОЗБУДИТЕЛЬ ТРАХОМЫ С. заражены трахомой, из них 10 20 trachomatis млн страдают частичной или • (греч. «trachys» означает полной потерей зрения. В Росси «шероховатый, неровный» , при спорадические, завозные случаи трахоме поверхность трахомы. конъюнктивы выглядит • Патогенез и клиника. Возбудитель, бугристой в результате обладая эпителиотропностью, гранулематозного воспаления). поражает слизистую оболочку глаз. • Провачек и Л. Хальберштедтер Проникает в эпителий конъюнктивы открыли (1907 г. ) в клетках и роговицы, размножается, роговицы больного (тельца разрушая клетки. Развивается Хальберштедтера – Провачека) и фолликулярный доказали контагиозность кератоконъюнктивит (чаще трахомы, экспериментально двусторонний) с появлением заразив орангутангов материалом лимфоидных фолликулов из соскоба конъюнктивы ( «трахоматозных гранулем» в 40 больного человека. субэпителиальной ткани глаз).
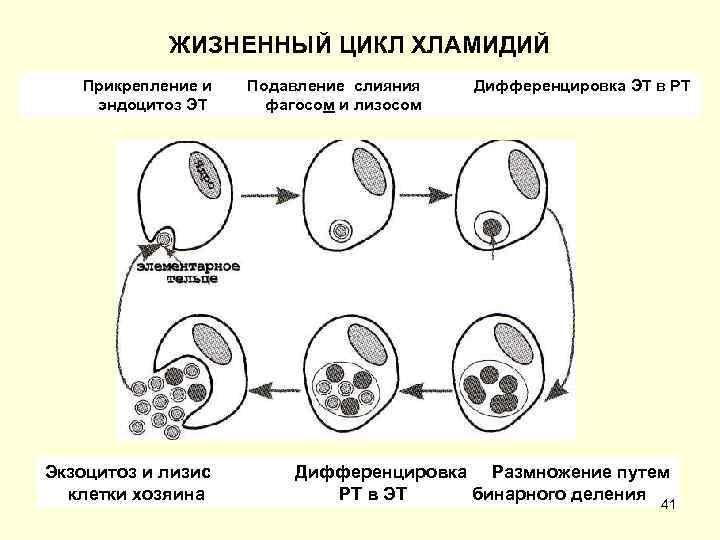
ЖИЗНЕННЫЙ ЦИКЛ ХЛАМИДИЙ Прикрепление и Подавление слияния Дифференцировка ЭТ в РТ эндоцитоз ЭТ фагосом и лизосом Экзоцитоз и лизис Дифференцировка Размножение путем клетки хозяина РТ в ЭТ бинарного деления 41
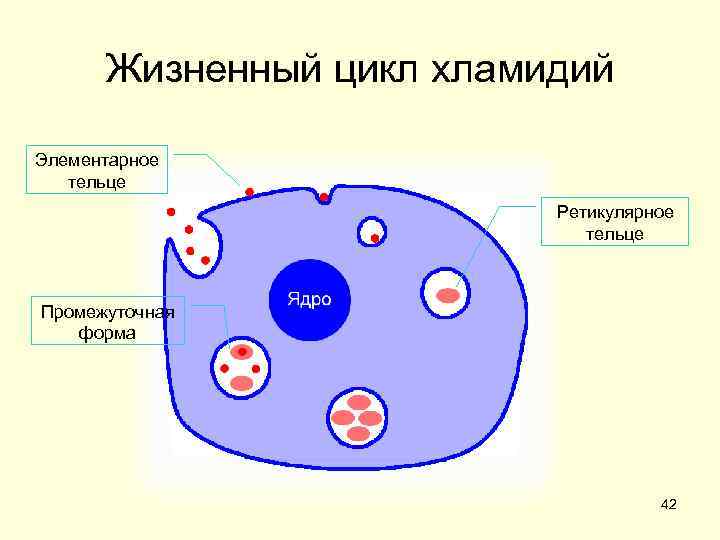
Жизненный цикл хламидий Элементарное тельце Ретикулярное тельце Промежуточная форма 42

Урогенитальный хламидиоз Клинические формы уретрит эпидидимит цервицит простатит эндометрит орхит сальпингит проктит фарингит оофорит конъюнктивит пельвиоперитонит . . . аппендицит холецистит . . . 43

Урогенитальный хламидиоз Последствия (резидуальная фаза) ухудшение фертильности бесплодие хронические артриты внематочная болезнь Рейтера беременность . . . спаечная болезнь кишечника хронические артриты болезнь Рейтера . . . 44

• В запущен ных случаях вся • Микробиологическая диагностика. конъюнктива глаза усеяна Исследование соскоба с зернышками, прилегающими друг конъюнктивы. к другу в виде «вареное саго» . • В пораженных клетках при • Начавшись в раннем детстве, окраске по Р Г обнаруживают заболевание прогрессирует на цитоплазматические включения протяжении многих лет, фиолетового цвета с красным пре кращается лишь после центром, расположенные около образования рубцовой ядра тельца Хальберштедтера соединительной ткани, что Провачека. приводит к слепоте. • Выявление хламидииного АГ в • Реинфекция с более тяжелым РИФ и ИФА. течением. Часто присоединяется • Культивирование хламидии вторичная инфекция (вторичный трахомы на куриных эмбрионах иммунодефицит при трахоме). или культуре клеток. • Иммунитет. После перенесенного • Серологический метод заболевания не вырабатывается. малоинформативен • Лечение. Антибиотики (тетрациклин), иммуностимуляторы (интерферон). • Специфическая профилактика. Не разработана. 45

• ВОЗБУДИТЕЛЬ • Возможна трансплацентарная УРОГЕНИТАЛЬНОГО передача процессе ХЛАМИДИОЗА С. trachomatis внутриутробного развития • Эпидемиология. Урогенитальный (неонатальная патология хламиди оз антропонозная врожденный хламидиоз). инфекция. Источник больные • Генитальные серовары C. люди, наиболее опасны женщины trachomatis могут попасть на (бессимптомное течение слизистую глаз также при купании отмечается в 70— 80%). Хламидии кератоконъюнктивит не представляют нормальную ( «хламидиоз бассейнов» ). микрофлору, их обнаружение Хламидийный конъюнктивит доказательство хронического является односторонним бессимптомного течения процессом «паратрахома» . хламидиоза. • Восприимчивость высокая. 6 9% • Заражение через слизистые мужчин, 12 15% женщин в мире оболочки половых путей. заражены хламидиями. Возможно контактно бытовое инфицирование через предметы • Патогенез и клиника. Входные семейный хламидиоз (белье, ворота слизистые оболочки мочалка). половых органов. • Новорожденные зара жаются при • Патологический процесс через 5 прохождении через родовые пути 30 дней после заражения. У (хламидиоз глаз, отиты, женщин пер воначально атипичные пневмонии поражается шейка матки. У хламидийной этиологии). мужчин первично инфицируется эпителий уретры. 46

• Урогенитальный хламидиоз (называют «негонококковый уретрит» ) у больных отмечаются симптомы, напоминающие гонорею: зуд, выделения, боль при мочеиспускании. Однако эти признаки менее выражены, чем при гонорее. • Далее развивается восходящая инфекция. У женщин про является развитием цервицита, уретрита, эндометрита, сальпингита. • У мужчин возникает эпидидимит или простатит. Воспалительный процесс в органах малого таза приводит к образованию спаек и рубцов. • Следствием является развитие непроходимости маточных труб у женщин, семенных протоков у мужчин. 47

Методы диагностики хламидиозов • Микроскопический • Иммунологические (поиск – световая микроскопия антигена) – прямая РИФ (ПИФ) – ИФА • Культуральный – Иммунохроматография – культуры клеток (Mc. Coy) • Серодиагностика • ДНК - диагностика – ИФА – полимеразная цепная реакция (PCR) – точечный ИФА – Гибридизационный анализ 48

Световая микроскопия • Окраска р-ром Люголя (йодофильные включения) • Окраска по Романовскому-Гимза (тельца Гальбершедтера- Провачека) Чувствительность – 10 -12% 49
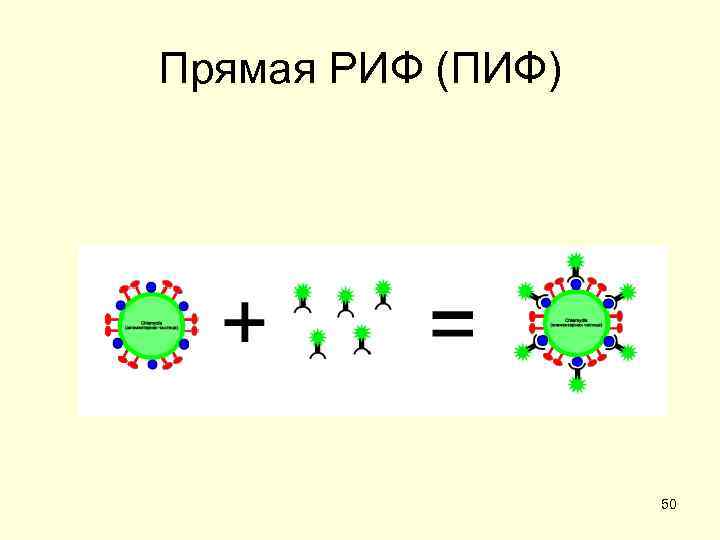
Прямая РИФ (ПИФ) 50
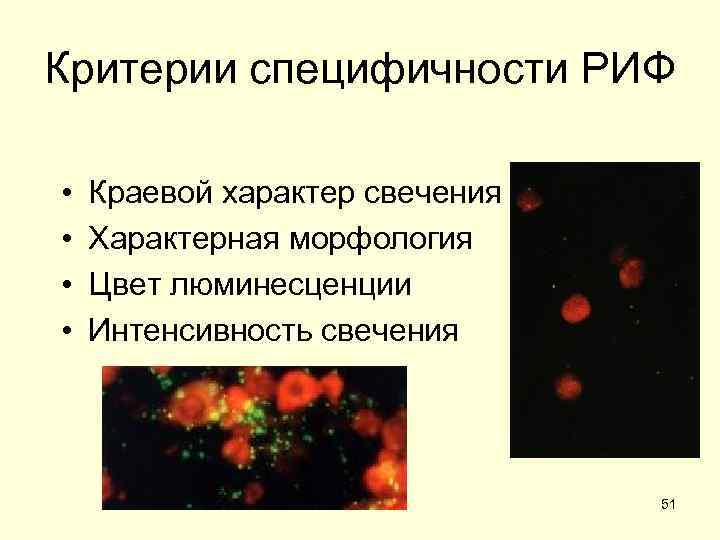
Критерии специфичности РИФ • Краевой характер свечения • Характерная морфология • Цвет люминесценции • Интенсивность свечения 51

Культуральный метод • Чувствительность – 40 -85% • Преимущества – Высокая специфичность – Определение чувствительности к антибиотикам • Недостатки – Высокая трудоемкость – Высокая стоимость – Продолжительность исследования 52

Этапы культурального метода • Обработка клеток ДЕАЕ-декстраном • Заражение клеток • Центрифугирование клеток и отмывка • Внесение ростовой среды с циклогексимидом • Инкубация • Детекция хламидий в ПИФ или ПЦР Общая продолжительность исследования » 7 дней 53

Достоинства ПЦР • Универсальность • Чувствительность • Специфичность • Технологичность 54

Выявление антигенов • Иммуноферментный метод • Иммунохроматография 55

Иммуноферментный анализ • Векто. Хлами-Антиген • Pathfinder Сhlamydia ELISA Bio-Rad • … Чувствительность 20 -85% 56
Иммунохроматография 57

Иммунохроматография € Чувствительность 77, 8% 93, 8% Специфичность 97, 5% 99, 8% Достоверность «+» 86, 6% 98, 4% Достоверность «-» 95, 4% 99, 2% Сравнение с культуральным методом 58
Иммунохроматография 59

Серодиагностика • Иммуноферментный анализ • Точечный ИФА • Непрямая микро иммуно- пероксидазная реакция • Непрямая реакция иммунолюминесценции 60
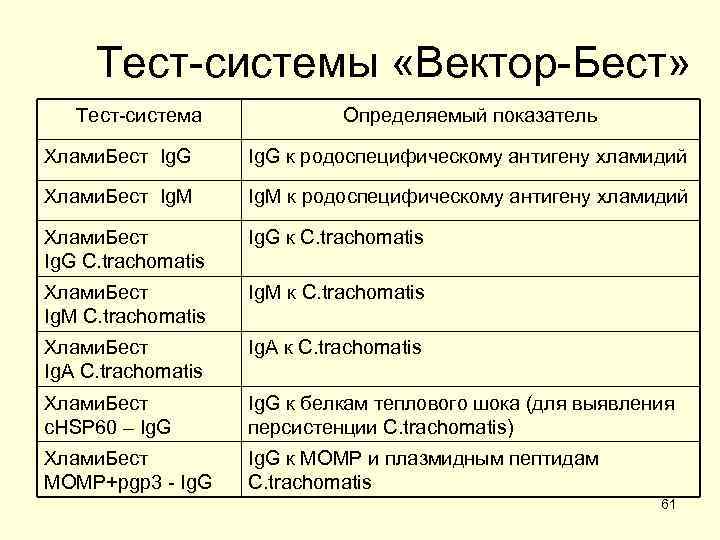
Тест-системы «Вектор-Бест» Тест-система Определяемый показатель Хлами. Бест Ig. G к родоспецифическому антигену хламидий Хлами. Бест Ig. M к родоспецифическому антигену хламидий Хлами. Бест Ig. G к С. trachomatis Ig. G С. trachomatis Хлами. Бест Ig. M к С. trachomatis Ig. M С. trachomatis Хлами. Бест Ig. A к С. trachomatis Ig. A С. trachomatis Хлами. Бест Ig. G к белкам теплового шока (для выявления c. HSP 60 – Ig. G персистенции С. trachomatis) Хлами. Бест Ig. G к MOMP и плазмидным пептидам MOMP+pgp 3 - Ig. G С. trachomatis 61

Immuno. Comb Orgenics • Ig. A, Ig. G • стабильность (срок хранения >9 месяцев); • полная комплектация наборов (мини • простота в работе (не требует лаборатория); специальной квалификации); • для постановки реакции и ее учета не • надежность (наличие внутреннего требуется приборное обеспечение; контроля); • практичность (позволяет исследовать любое • возможность исследования сыворотки или число проб - от 1 до 36); плазмы. • быстрота получения результатов (45 - 90 мин. ); 62
Immuno. Comb Orgenics 63
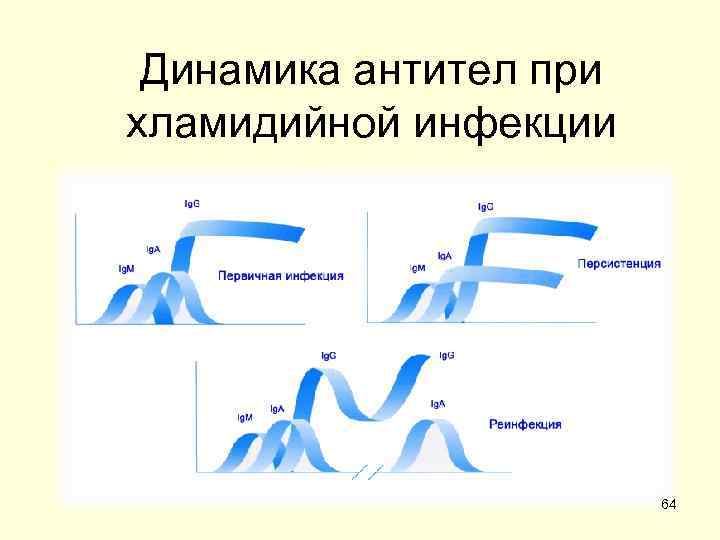
Динамика антител при хламидийной инфекции 64

65

66

67

68

69

70

71

Факторы вирулентности • Структурные факторы: адгезины, микрокапсула – обеспечивает адгезию и защищает от фагоцитоза. Эндотоксины – ЛПС. • Ферменты агрессии: фосфолипаза А, аминопептидазы – гидролизует фосфолипиды мембраны клетки; нейраминидаза – взаимодействует с поверхностными структурами клетки, содержащими сиаловые кислоты, разрушает клеточные мембраны и межклеточные взаимодействия; протеазы – вызывают дегрануляцию клеток; ДНК-азы, РНК-азы. 72

• Эпидемиология. Основной путь передачи – половой. Показатель инфицированности в разных странах – 10 -50%. • Клинические проявления. Инфицируются органы мочеполовой системы, вызывая деструктивно- воспалительные процессы с выраженными микроциркуляторными нарушениями. • У мужчин возбудитель колонизирует уретру и крайнюю плоть с развитием уретрита и простатита. • У женщин – вагинозы, реже уретриты, цервициты, сальпингиты, эндометриты, аднекситы, параовариальные абсцессы. У беременных – преждевременные роды, внутриутробное заражение плода, послеродовой сепсис. 73

• Резистентность. Низкая, чувствительны к обычным антисептикам и дезинфектантам. • Иммунитет. Не выражен, характерны случаи повторного заражения. Фагоцитоз незавершенный. В цитоплазме нейтрофилов жизнеспособен. Дефицит компонентов комплемента создает условия для персистенции. Протективную функцию выполняют SIg. A, гуморальные Ат всех классов и специфически сенсибилизированные лимфоциты. 74

75

76

77

78

79

80

81

82

83

84

85

86

87

88

89

90

91

Лечение и профилактика • Лечение: Микоплазмы чувствительны к фторхинолонам, макролидам, цефалоспоринам, азалидам, тетрациклинам. Исчезновение клинической симптоматики часто не означает полного уничтожения возбудителя. • Профилактика. Специфическая отсутствует. Неспецифическая направлена на ликвидацию источника инфекции, на разрыв механизма и путей передачи, на повышение невосприимчивости коллектива к инфекции. 92
Лек риккет хламидии микоплазмы.ppt
- Количество слайдов: 92

