Доклад на конфер по инфек 2009.ppt
- Количество слайдов: 43

Воспалительные заболевания вульвы и влагалища у девочек профессор Жукова Наталия Петровна врач Киселева Юлия Игоревна

Частота воспалительных процессов полового аппарата у детей и подростков - 60 – 80% от всех гинекологических заболеваний

Вульвовагиниты составляют от 12 % до 93% и более всех гинекологических заболеваний детского возраста
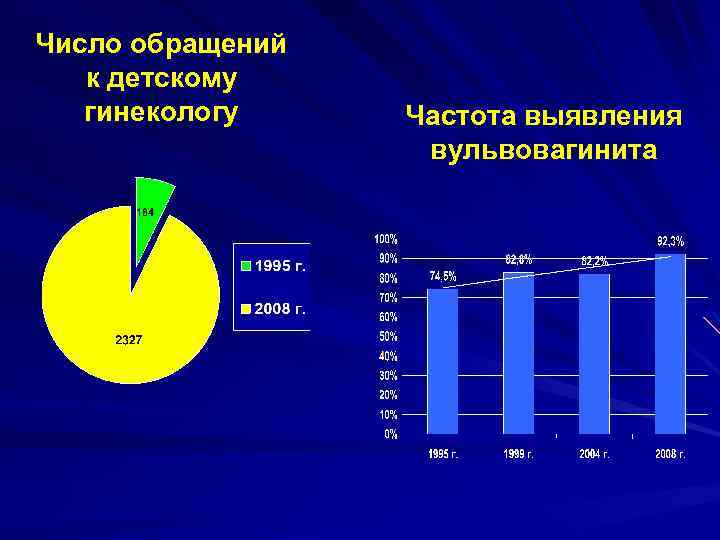
Число обращений к детскому гинекологу Частота выявления вульвовагинита

Факторы, способствующие развитию вульвовагинитов у девочек: рост общей заболеваемости детей самолечение и необоснованно широкое применение антибактериальных препаратов в педиатрии, что способствует развитию лекарственной устойчивости возбудителей к большинству антибиотиков преобладание смешанных инфекций в этиологии вульвовагинитов изменение иммунологической реактивности организма ребенка, что связано в частности с авитаминозами, недостатком питания, экологической обстановкой, тяжелыми условиями жизни и др.

более 60% вульвагинитов имеют хроническое течение, 28% из них сопровождаются формированием синехий, которые после разделения в 38, 5% случаев образуются вновь

Классификация вульвовагинитов Неспецифические (первичные и вторичные) – неспецифический бактериальный вульвовагинит Специфические ü гонорея ü трихомониаз ü кандидозный вульвовагинит ü хламидиоз ü уреа-микоплазмоз ü бактериальный вагиноз ü дифтерийный вульвовагинит ü генитальный туберкулез ü вирусный вульвавинит (цитомегаловирус, герпесвирус).

Причины возникновения неспецифического вульвовагинита Изменение реактивности организма – – – – нарушение обмена веществ дизметаболическая нефропатия аллергические заболевания дизбактериоз кишечника заболевания мочевыводящих путей острые вирусные заболевания «детские инфекции» Энтеробиоз. Глистная инвазия. Инородное тело влагалища. Онанизм.
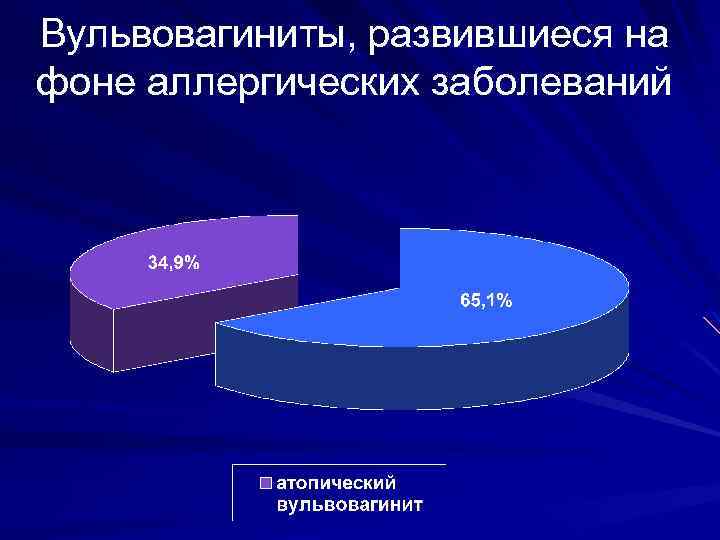
Вульвовагиниты, развившиеся на фоне аллергических заболеваний

Этиология: эпидермальный стафилококк (84%), стрептококки (81%), энтеробактерии (80%), бактероиды (76%), пептококки (76%), пептострептококки (56%), эубактерии (21%), гарднереллы (5%).
Острый вторичный неспецифический бактериальный вульвовагинит
Хронический, неспецифический, рецидивирующий вульвовагинит на фоне атопического дерматита

Основные признаки патологической секреции Динамическая гиперсекреция Изменение консистенции (жидкие, пенистые, слизистые, густые, хлопьевидные- «творожистые» ) Изменение цвета (прозрачные, белые, сероватые, желтые от примеси гноя, красноватые от примеси крови, серозные) Изменение степени чистоты влагалища ІV) (ІІІ и
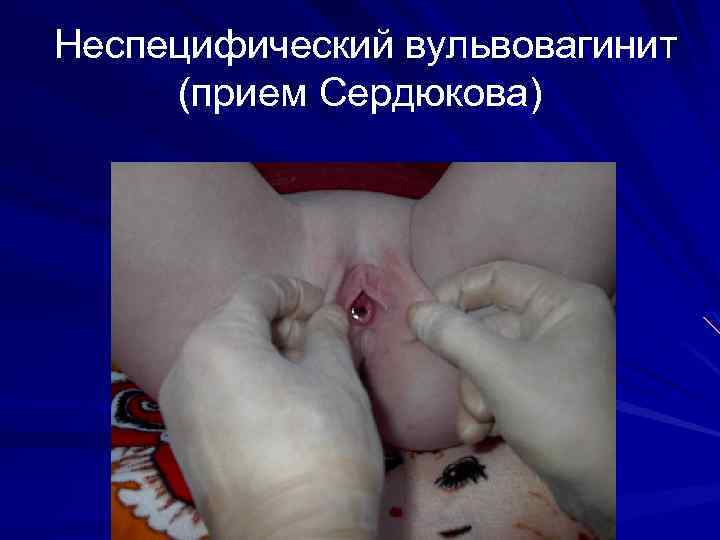
Неспецифический вульвовагинит (прием Сердюкова)

ПРОГРАММА ОБСЛЕДОВАНИЯ ПРИ ВУЛЬВОВАГИНИТАХ ИССЛЕДОВАНИЕ РЕЗУЛЬТАТЫ Вагиноскопия Определение степени поражения влагалища и шейки матки Влагалищная р. Н-метрия Бактериальный вагиноз, при других заболеваниях имеет относительное значение Аминотест Бактериальный вагиноз Микроскопия нативного мазка Наличие трихомонад, грибковой флоры, энтеробиоз, ключевые клетки, лейкоцитоз Мазок, окрашенный по Граму Диагностика гонореи, трихомониаза, кандидоза, лейкоцитоз, степень функциональной активности лейкоцитов Анализ кала на яйца глист, соскоб на энтеробиоз Подтверждение глистной инвазии Посев на аэробную флору и чувствительность к антибиотикам Неспецифический бактериальный вульвовагинит Определение возбудителя методом полимеразной цепной реакции Подтверждение специфической природы возбудителя

ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ НЕСПЕЦИФИЧЕСКОГО БАКТЕРИАЛЬНОГО ВУЛЬВОВАГИНИТА: Лечение причины (аллергия, энтеробиоз, ожирение, сахарный диабет, удаление инородных тел и др). Гигиена (ежедневная смена белья, подмывание без применения мыла и гелей, детский крем, присыпки, туалетная бумага и салфетки без примеси красителей и отдушек) Режим дня и полноценное гипоаллергенное питание с учетом росто-весового коэффициента и аллергоанамнеза При отягощенном аллергоанамнезе: Ш ведение дневника питания с исключением облигатных аллергенов (рыба, яйца, шоколад, цитрусовые, мед, продукты с пищевыми красителями – конфеты, напитки) и гистанинолиберинов (жареные, копченые, острые продукты, мясные и рыбные бульоны, твердые сыры, бобовые, томаты, орехи) Ш десенсебилизирующая терапия – глюконат и хлорид кальция, тавегил, диазолин, фенкарол и др. Ш гомеопатическая терапия Антиоксидантная терапия: витамины С, А, Е, Р, В 1, В 6, В 12 (соблюдая возрастные дозировки или комплексы - Витус, Теравит, Юникапс Устранения дисбиоза кишечника – Энтеросгель, линекс, бактисубтил, бифидумбактерин внутрь в течение 1 -2 месяцев

Местное лечение Ø сидячие ванночки с настоем трав ( череда, , ромашка, календула, чистотел) в течение 15 -20 минут или подмывание растворами 3% питьевой соды, фурацилина (1/10000) Ø промывание влагалища 2% раствором Na. Cl, 3% перекисью водорода, 1% раствором диоксидина 3% раствором лизоцима- не более 3 раз! Ø УФО, низкочастотный ультразвук, низкоинтенсивное лазерное облучение на область вульвы При отсутствии эффекта используются влагалищные палочки или мази: синтомициновая эмульсия, левомиколь, левасин, тетрациклиновая мазь, крем «Далацин» , свечи Нео-Пенотран, разделенные на 4 -6 частей При анаэробных вульвовагинитах эффективно применение орнидазола и метронидазола При смешанной флоре - комбинация нифуратела и нистатина (Макмирор-500) в виде крема или суппозиториев При стафилококковых – нитрофураны (фуразолидон) Антибактериальные мази применяются после определения чувствительности флоры к антибиотикам Восстановление биоценоза влагалища: ацилак, лакто- или бифидумбактерин интравагинально

Общая антибактериальная терапия назначается в тех редких случаях, когда вульвовагинит является следствием распространенного инфекционного процесса или вызван патогенной флорой типа гемолитического стрептококка
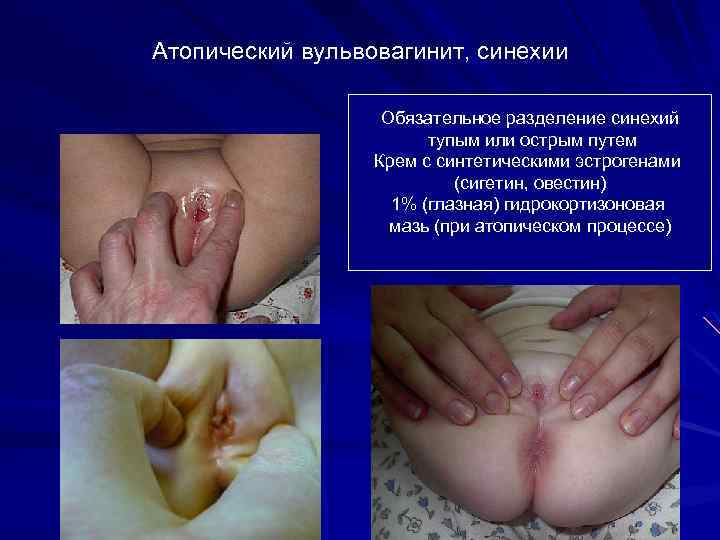
Атопический вульвовагинит, синехии Обязательное разделение синехий тупым или острым путем Крем с синтетическими эстрогенами (сигетин, овестин) 1% (глазная) гидрокортизоновая мазь (при атопическом процессе)

Частота специфических вульвовагинитов от 0, 10% до 30, 0% в структуре воспалительных заболеваний вульвы и влагалища у девочек (кроме кандидозного)

Факторы, способствующие заражению специфическими инфекциями: нечистоплотность, пользование общими предметами гигиенического ухода, близкий контакт с больными детьми или родителями, погрешности в асептике и антисептике со стороны ухаживающего персонала, изнасилование или развратные действия со стороны больного взрослого.

Гонорея от 0, 2% до 1, 1% всех воспалительных заболеваний гениталий у девочек

Подострый гонорейный вульвовагинит

ОСНОВНЫЕ СХЕМЫ АТИБИОТИКОТЕРАПИИ гонореи ОСТРАЯ ФОРМА ПРЕПАРАТ Доза, кратность ХРОНИЧЕСКАЯ ФОРМА Курсовая доза Доза, кратность Курсовая доза Роцефин 250 мг однократно Тробицин 2, 0 г однократно По 2, 0 г в разные ягодицы 4, 0 г Канамицин 2, 0 г однократно 1 млн. ЕД через 12 час 6 млн. ЕД Ципрофлоксацин 500 -750 мг однократно 500 мг 2 раза в сутки 3, 75 -5, 0 г Доксициклин После 8 лет 0, 1 г 2 раза/сутки 1, 0 г 0, 1 г 2 раза/сутки 2, 0 г Цефтриаксон 250 мг однократно 250 мг 1 раз в сутки 7, 5 г

Трихомониаз от 0, 35% до 4, 0% всех воспалительных заболеваний гениталий у девочек

Диагностика трихомониаза Жалобы - зуд и боли в области наружных половых органов; дизурия; Анамнез матери Контакт с возможными источниками Характерные симптомы – обильные, гноевидные, пенистые выделения, зеленоватого цвета, с неприятным запахом; Осмотр вульвы - отек и гиперемия вульвы, преддверия влагалища, наружного отверстия мочеиспускательного канала, перианальной области; расчесы; специфические выделение из влагалища; Вагиноскопия - явления вагинита, симптом “земляничной шейки матки”. Выявление подвижных трихомонад при микроскопии в нативном препарате Культуральные исследования и микроскопия мазков окрашенных по Граму и Романовскому-Гимзе.
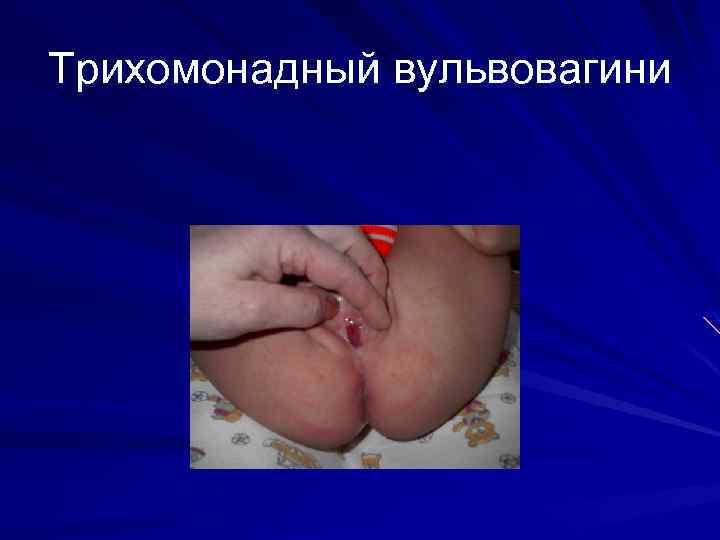
Трихомонадный вульвовагини

Лечение трихомониаза ОСТРАЯ ФОРМА ПРЕПАРАТ ХРОНИЧЕСКАЯ ФОРМА Доза, кратность Курсовая доза Трихопол 0, 125 -0, 25 г 2 -3 раза/сутки 2, 5 -7, 5 8 -10 дней 0, 125 -0, 25 г 2 -3 раза/сутки 2, 5 -7, 5 8 -10 дней Тинидазол 0, 125 -0, 5 г 2 раза/сутки 2, 5 -5, 0 г 5 дней 0, 125 -0, 25 г 2 -3 раза/сутки 2, 5 -7, 5 8 -10 дней Атрикан 0, 125 -0, 25 г 2 раза/сутки 1, 0 -2, 0 г 4 дня Тиберал 25 мг/кг однократно

Кандидамикоз встречается от 18% до 25% среди всех воспалительных процессов у детей и подростков.

Факторы, способствующие развитию кандидозной инфекции: первичные и вторичные иммунодефициты; длительное применение антибиотиков, кортикостероидов, цитостатиков; кишечный дисбактериоз; эндокринные заболевания (сахарный диабет, гипотиреоз, гипопаратиреоз); обменные нарушения (ожирение, дефицит микроэлементов, анемия).
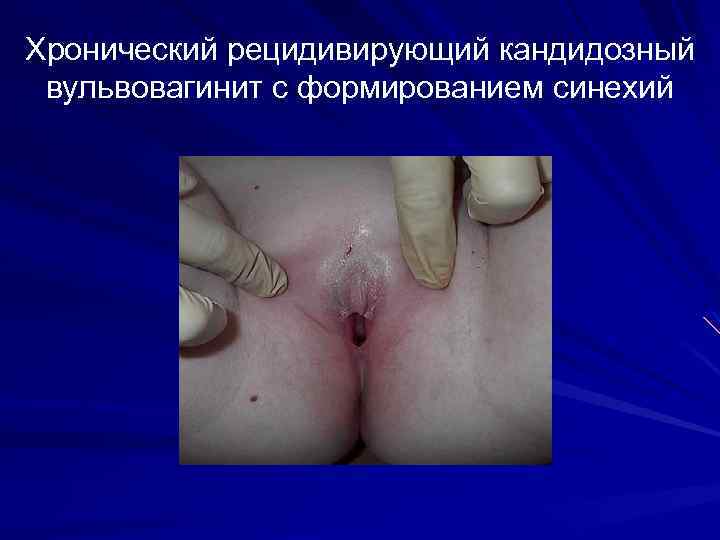
Хронический рецидивирующий кандидозный вульвовагинит с формированием синехий

Диагностика кандидозного вульвовагинита жалобы (зуд, жжение, обильные выделения), осмотр (гиперемия с четкими границами, отек, трещины, налеты серовато-белого цвета. Мутные выделения с примесью “творожистых” включений, с кислым запахом), микроскопия неокрашенных препараты, микроскопия окрашенных препараты ( по Граму, Романовскому или метиленовым синим), культуральный метод, ПЦР

Показания для культурального исследования для подтверждения диагноза при отрицательном результате микроскопии и наличии типичных симптомов заболевания, для видовой идентификации при подозрении на нетипичную этиологию кандидоза, для определения чувствительности к антимикотикам (как правило, одновременно с видовой идентификацией), определение степени коллонизации
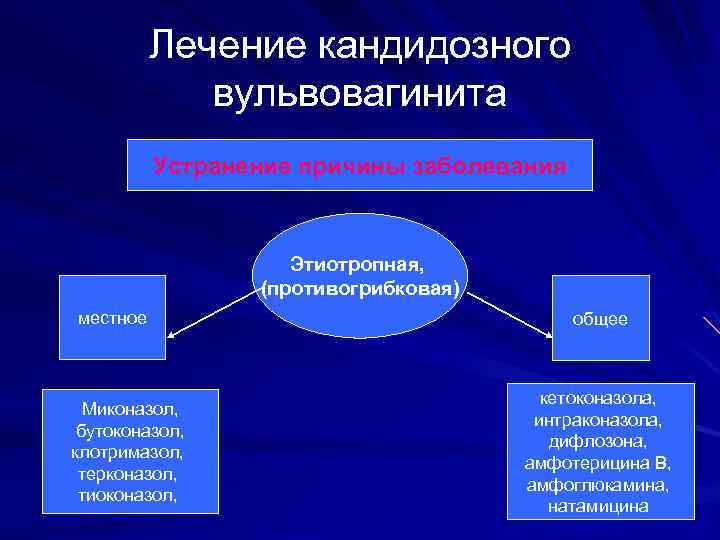
Лечение кандидозного вульвовагинита Устранение причины заболевания Этиотропная, (противогрибковая) местное Миконазол, бутоконазол, клотримазол, терконазол, тиоконазол, общее кетоконазола, интраконазола, дифлозона, амфотерицина В, амфоглюкамина, натамицина

Этиотропное лечение проводится на фоне общеукрепляющей терапии (витаминные, десенсибилизирующие и иммунокорригирующие препараты, адаптогены) коррекции местного и общего биоценоза (лактобактерин, бифидум-бактерин, бификол, «Фемилак» , «Вагилак» ).

Хламидиоз Частота хламидийного вульвовагинита составляет от 0, 16% до 28, 5%, микоплазменного – от 1, 5% до 13, 5%, уреаплазменного - от 2, 5% до 24, 2% Новорожденные девочки могут инфицироваться от больной матери во время родов и в дальнейшем являться носителями данной инфекции в течение 3 лет в 0, 1% от всех рожденных от больных женщин;

Частота выявления хламидийной инфекции у девочек (собственные данные): 5, 8%
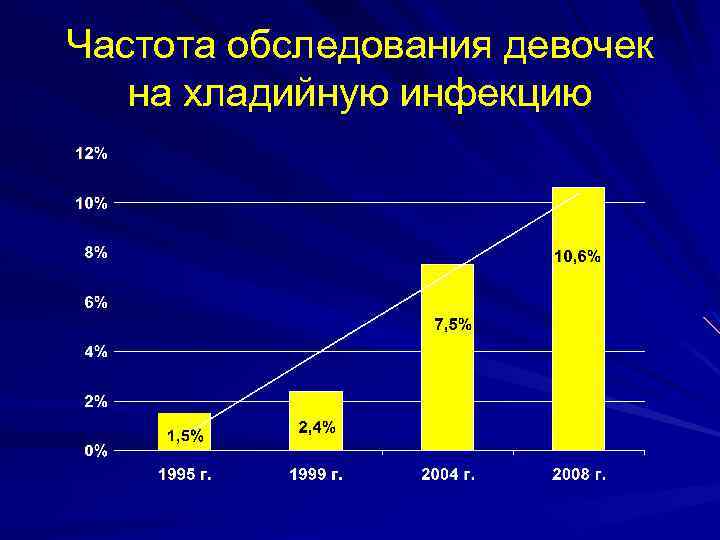
Частота обследования девочек на хладийную инфекцию
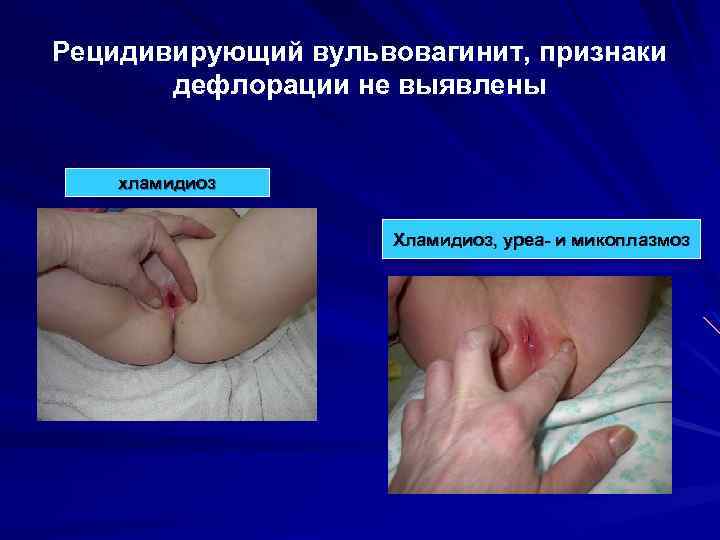
Рецидивирующий вульвовагинит, признаки дефлорации не выявлены хламидиоз Хламидиоз, уреа- и микоплазмоз
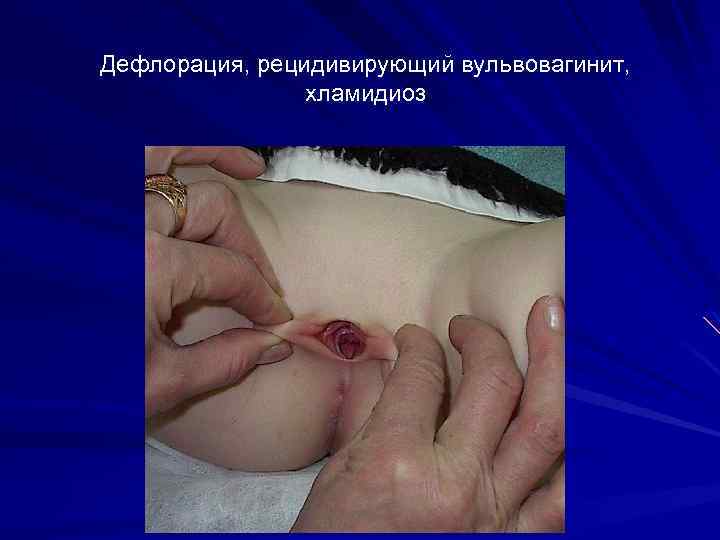
Дефлорация, рецидивирующий вульвовагинит, хламидиоз
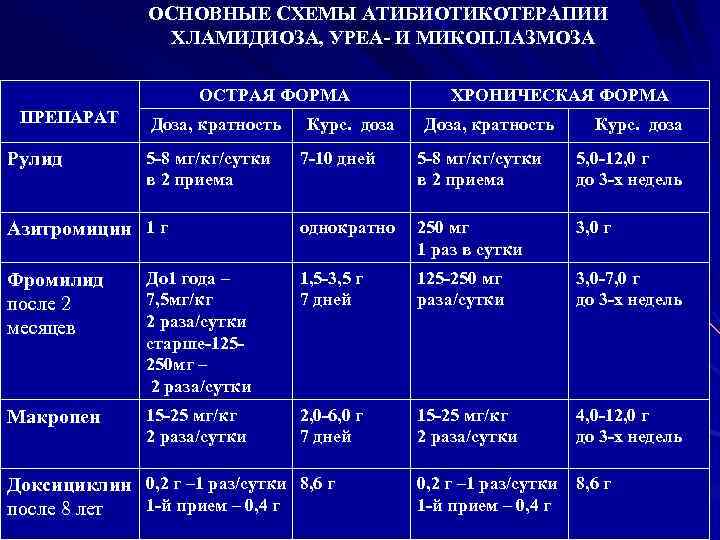
ОСНОВНЫЕ СХЕМЫ АТИБИОТИКОТЕРАПИИ ХЛАМИДИОЗА, УРЕА- И МИКОПЛАЗМОЗА ОСТРАЯ ФОРМА ПРЕПАРАТ Рулид Доза, кратность 5 -8 мг/кг/сутки в 2 приема Азитромицин 1 г Курс. доза ХРОНИЧЕСКАЯ ФОРМА Доза, кратность Курс. доза 7 -10 дней 5 -8 мг/кг/сутки в 2 приема 5, 0 -12, 0 г до 3 -х недель однократно 250 мг 1 раз в сутки 3, 0 г Фромилид после 2 месяцев До 1 года – 7, 5 мг/кг 2 раза/сутки старше-125250 мг – 2 раза/сутки 1, 5 -3, 5 г 7 дней 125 -250 мг раза/сутки 3, 0 -7, 0 г до 3 -х недель Макропен 15 -25 мг/кг 2 раза/сутки 2, 0 -6, 0 г 7 дней 15 -25 мг/кг 2 раза/сутки 4, 0 -12, 0 г до 3 -х недель 0, 2 г – 1 раз/сутки 1 -й прием – 0, 4 г 8, 6 г Доксициклин 0, 2 г – 1 раз/сутки 8, 6 г 1 -й прием – 0, 4 г после 8 лет

Местное лечение хламидиоза и уреа- микоплазмоза свечи и палочки с антибактериальными препараты тетрациклинового ряда, растворы, кремы и мази куриозин, ируксол, гентамициновая, эритромициновая, тетрациклиновая. эубиотики внутрь и в виде инстилляций растворами бифидумбактерина, бифидина, диалака, фемилака, бификола.

Благодарю за внимание!
Доклад на конфер по инфек 2009.ppt