колиты лекция.ppt
- Количество слайдов: 80

Воспалительные заболевания кишечника

Хронические воспалительные заболевания кишечника (ВЗК) ряд воспалительных поражений кишечника с частично совпадающими клиническими, эпидемиологическими и патологическими признаками, но без определенной этиологии: неспецифический язвенный колит болезнь Крона

Этиология ВЗК Точная этиология к настоящему времени неизвестна. Генетическая предрасположенность (ген IBD 5, расположенный в пятой хромосоме, связан с тремя четвертями всех случаев заболевания НЯК). Непосредственное воздействие неустановленных экзогенных факторов – инфекция? Химические консерванты и красители? Дисбактериоз кишечника Нерациональное питание (недостаточное содержание растительной клетчатки в рационе)

Воздействие одного или нескольких “пусковых” факторов запускает каскад аутоиммунным механизмов направленных против собственных антигенов. Вследствие наследственного или приобретенного дисбаланса иммунной системы желудочно-кишечного тракта воспалительный ответ принимает чрезмерный характер.

Патогенез ВЗК Нарушение барьерной функции слизистой оболочки кишечника и ее способности к восстановлению. Центральную роль в нарушении барьерной функции кишечника играет фактор некроза опухоли (ФНО). Через дефекты слизистой в более глубокие ткани кишки могут проникать разнообразные пищевые и бактериальные агенты, которые затем запускают каскад воспалительных и иммунных реакций. Повышение проницаемости кишечной стенки и хроническое воспаление оказывают стимулирующее влияние друг на друга формируют и "порочный" круг.

Патогенез ВЗК • Бактериальные и тканевые антигены вызывают стимуляцию Т- и В- лимфоцитов. • Дефицит Т- супрессоров приводит к усилению аутоиммунной реакции. • Усиленный синтез Ig В-лимфоцитами сопровождается образованием иммунных комплексов и активацией системы комплемента, который обладает цитотоксическим действием, стимулирует хемотаксис нейтрофилов и фагоцитов с последующим выделением медиаторов воспаления, которые и вызывают деструкцию эпителиальных клеток.
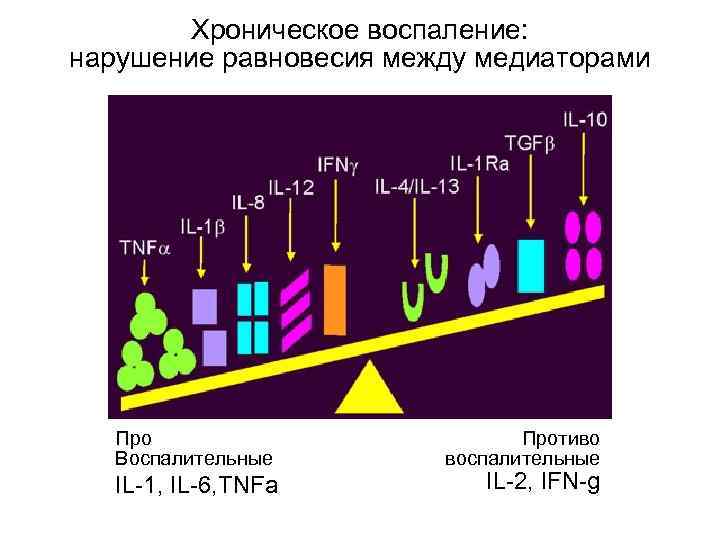
Хроническое воспаление: нарушение равновесия между медиаторами Про Противо Воспалительные воспалительные IL-1, IL-6, TNFa IL-2, IFN-g
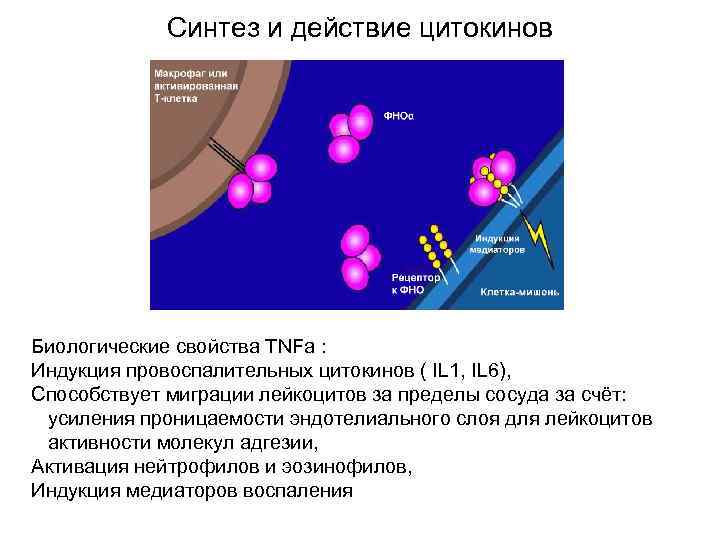
Синтез и действие цитокинов Биологические свойства TNFa : Индукция провоспалительных цитокинов ( IL 1, IL 6), Способствует миграции лейкоцитов за пределы сосуда за счёт: усиления проницаемости эндотелиального слоя для лейкоцитов активности молекул адгезии, Активация нейтрофилов и эозинофилов, Индукция медиаторов воспаления

Определение неспецифического язвенного колита (НЯК). OMGE, 1993. НЯК – хроническое воспалительное заболевание кишечника неясного происхождения, характеризующееся клинически - рецидивирующим течением с периодами кровавой диареи и патоморфологически - воспалительным процессом в стенке толстой кишки, ограниченным слизистой и имеющим проксимальную распространенность от rectum.

Эпидемиология НЯК Частота: 4 -10 новых случаев в год на 100000 населения Распространенность: 40 -120 на 100 000 населения Возраст - 15 -30 лет У 15% больных НЯК в семье встречается НЯК или другие болезни кишечника У монозиготных близнецов НЯК встречается в половине случаев НЯК у некурящих встречается в 2 раза чаще.

Базовые характеристики НЯК Идиопатическая природа заболевания Вовлечение в патологический процесс rectum и colon Преобладание воспаления в слизистой Непрерывность поражения кишечника
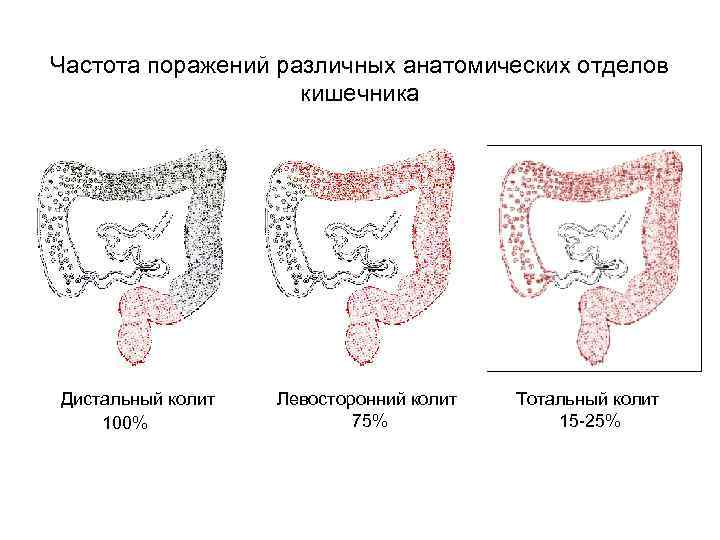
Частота поражений различных анатомических отделов кишечника Дистальный колит Левосторонний колит Тотальный колит 100% 75% 15 -25%
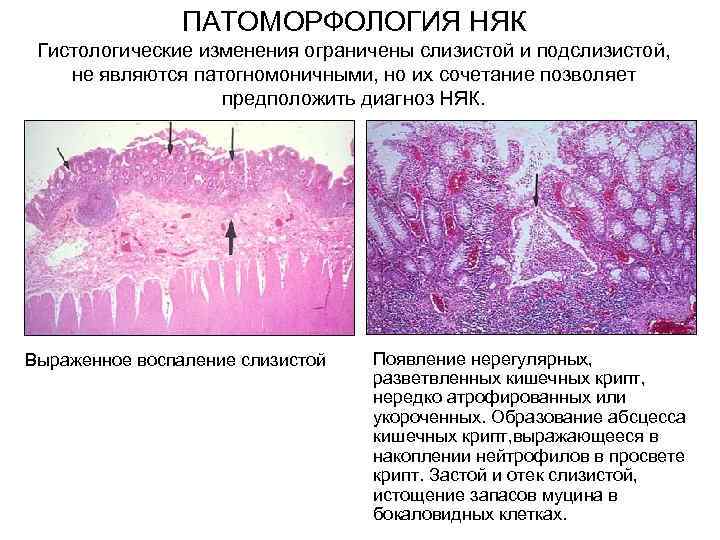
ПАТОМОРФОЛОГИЯ НЯК Гистологические изменения ограничены слизистой и подслизистой, не являются патогномоничными, но их сочетание позволяет предположить диагноз НЯК. Выраженное воспаление слизистой Появление нерегулярных, разветвленных кишечных крипт, нередко атрофированных или укороченных. Образование абсцесса кишечных крипт, выражающееся в накоплении нейтрофилов в просвете крипт. Застой и отек слизистой, истощение запасов муцина в бокаловидных клетках.
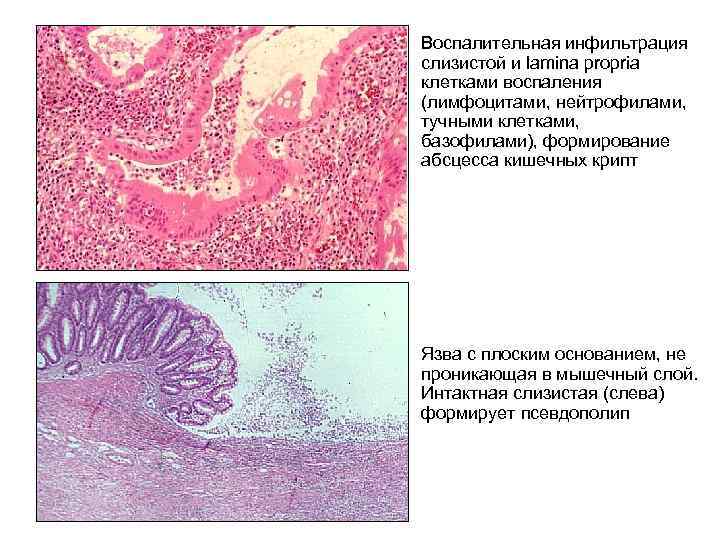
Воспалительная инфильтрация слизистой и lamina propria клетками воспаления (лимфоцитами, нейтрофилами, тучными клетками, базофилами), формирование абсцесса кишечных крипт Язва с плоским основанием, не проникающая в мышечный слой. Интактная слизистая (слева) формирует псевдополип
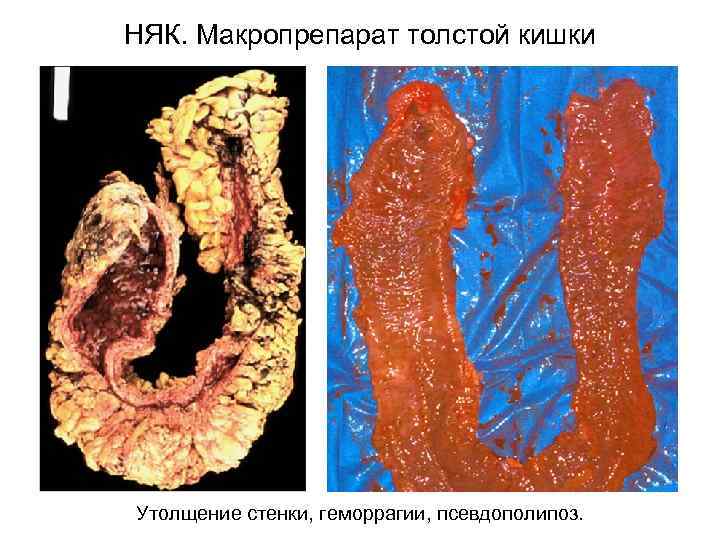
НЯК. Макропрепарат толстой кишки Утолщение стенки, геморрагии, псевдополипоз.
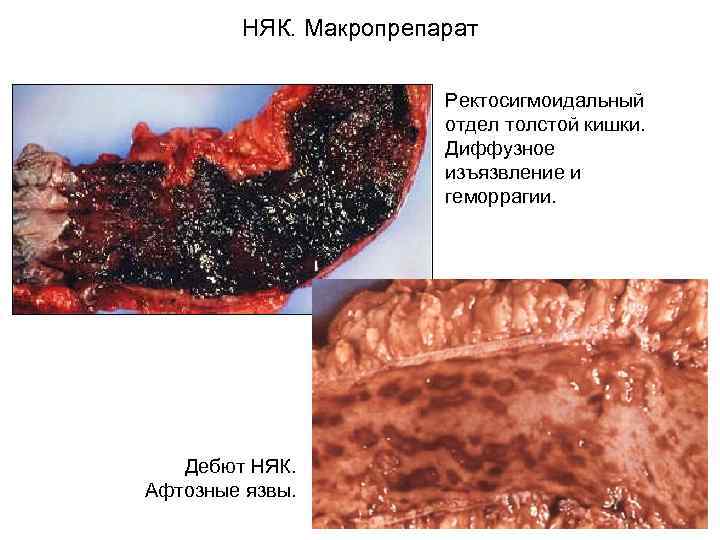
НЯК. Макропрепарат Ректосигмоидальный отдел толстой кишки. Диффузное изъязвление и геморрагии. Дебют НЯК. Афтозные язвы.
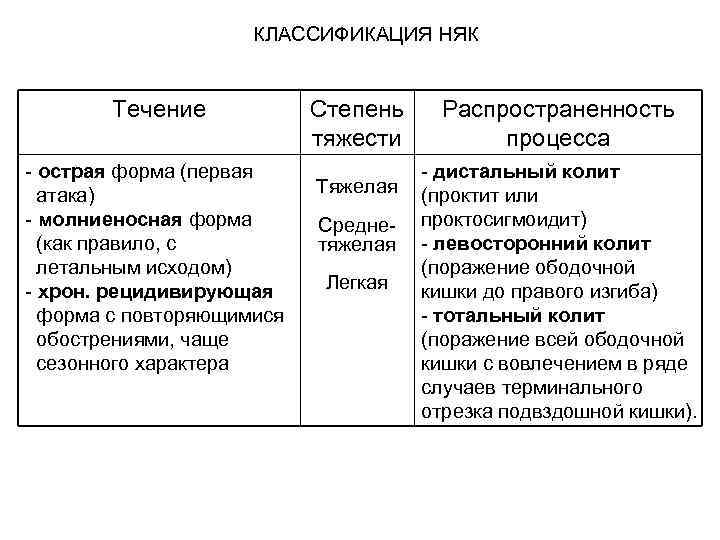
КЛАССИФИКАЦИЯ НЯК Течение Степень Распространенность тяжести процесса - острая форма (первая - дистальный колит атака) Тяжелая (проктит или - молниеносная форма Средне- проктосигмоидит) (как правило, с тяжелая - левосторонний колит летальным исходом) (поражение ободочной - хрон. рецидивирующая Легкая кишки до правого изгиба) форма с повторяющимися - тотальный колит обострениями, чаще (поражение всей ободочной сезонного характера кишки с вовлечением в ряде случаев терминального отрезка подвздошной кишки).

Клиника НЯК. Диарея с кровью, слизью и гноем. Стул до 20 раз в сутки, при тяжелом течении до 30 -40, преимущественно ночью и утром. Диарея обусловлена обширным воспалительным поражением слизистой оболочки толстой кишки и резким ее снижением способности реабсорбировать воду и натрий. Каловые массы содержат большое количество гноя и могут иметь зловонный запах. Кровотечение вследствие изъязвления слизистой оболочки толстой кишки и развития рыхлой соединительной ткани с обильно развитой сосудистой сетью. Количество крови, теряемой больными в течении суток, может составить от 100 до 300 мл. Боли в животе. Постоянный симптом НЯК. Боли носят схваткообразный характер и локализуются преимущественно в проекции отделов толстой кишки. Обычно усиливаются перед дефекацией, после еды. Чрезвычайно сильные боли и симптомы перитонита для НЯК нехарактерны, так как воспалительный процесс при этом заболевании ограничивается слизистой оболочкой и подслизистым слоем. Болезненность живота при пальпации. Определяется четко выраженная болезненность в области сигмовидной , поперечно – ободочной и слепой кишки. Интоксикационный синдром. Характерен для тяжелого течения НЯК и острых молниеносных форм заболевания. Проявляется резкой слабостью, адинамией, повышением температуры тела, похуданием, снижением или полным отсутствием аппетита, тошнотой, депрессией, выраженной эмоциональной лабильностью. Дистрофический синдром - характерно для хронической формы. Синдром системных проявлений

Внекишечные проявления НЯК полиартрит обычно поражаются голеностопные, коленные, межфаланговые суставы; анкилозирующий спондилит HLA B 27, наиболее частое внекишечное проявление узловатая эритема поражения кожи гангренозная пиодермия, очаговый дерматит, лекарственный дерматит (сульфасалазин) поражения глаз HLA B 27? ирит, иридоциклит, увеит, эписклерит, кератит первичный склерозирующий холангит (HLA B 27) и холангиокарцинома поражение слизистой полости рта афтозный стоматит, глоссит, гингивит нефротический синдром аутоиммунный тиреоидит аутоиммунная гемолитическая анемия амилоидоз
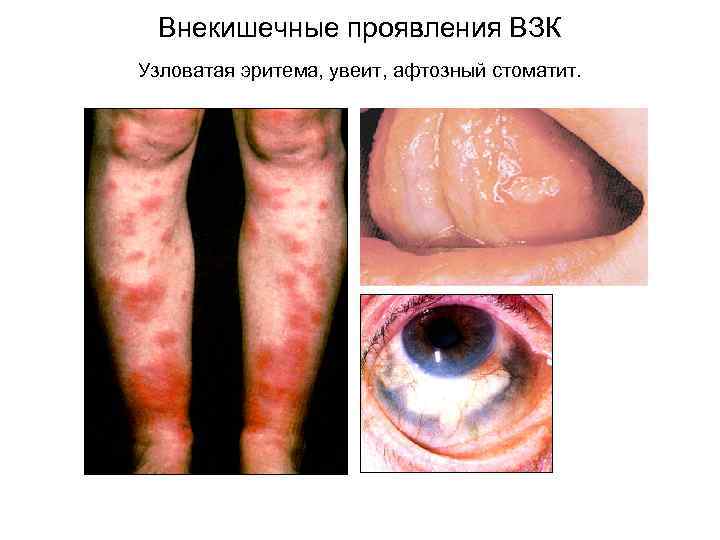
Внекишечные проявления ВЗК Узловатая эритема, увеит, афтозный стоматит.
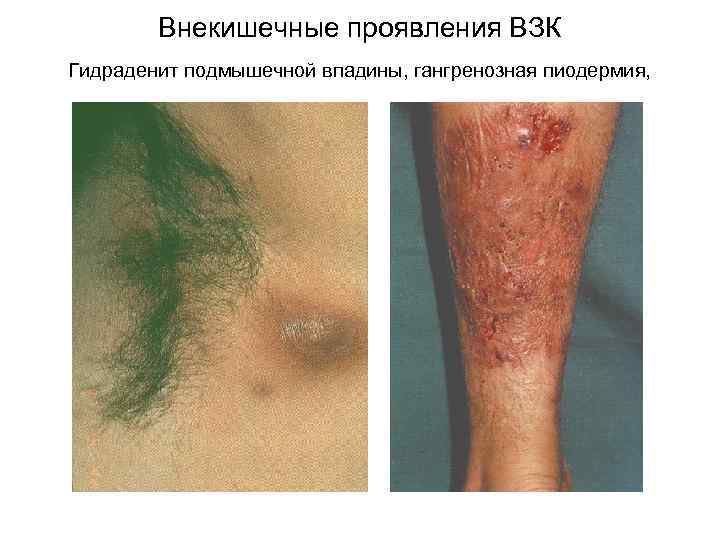
Внекишечные проявления ВЗК Гидраденит подмышечной впадины, гангренозная пиодермия,
Сульфаниламидная эритема
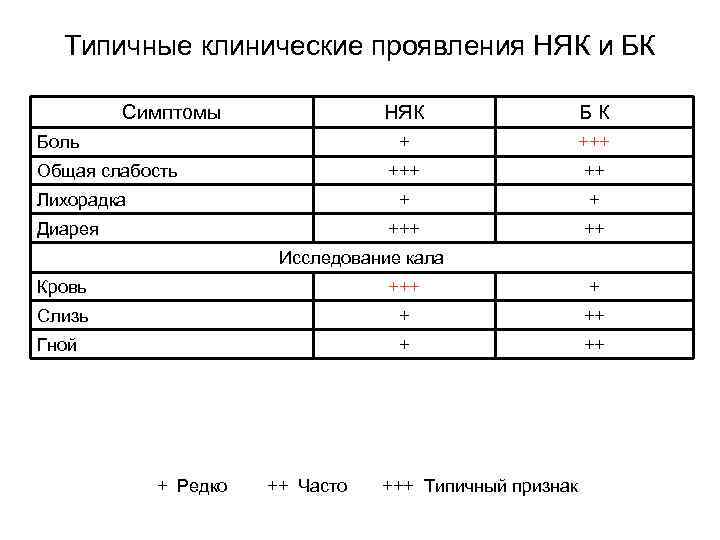
Типичные клинические проявления НЯК и БК Симптомы НЯК Б К Боль +++ Общая слабость +++ ++ Лихорадка + Диарея +++ Исследование кала Кровь +++ + Слизь ++ Гной ++ + Редко ++ Часто +++ Типичный признак

Осложнения НЯК Местные. Массивные кишечные кровотечения Флебиты стенки кишки с расширением и разрывом вен. Токсическая дилатация толстой кишки. Перерождение в рак Общие. Анемия. Сепсис. Склонность к тромбообразованию. Неврозы, психостении

Диагностика. 1. ОАК – анемия, лейкоцитоз, увеличение СОЭ. 2. ОАМ – при тяжелом течении протеинурия, гематурия. 3. Снижение содержания альбумина, железа, увеличение альфа- и гаммаглобулинов, АЛТ, билирубина. 4. Иммунологический анализ – увеличение ЦИК, иммуноглобулинов, снижение Т-супрессоров. 5. Копрограмма – кровь, слизь, лейкоциты, положительная реакция на растворимый белок. 6. Эндоскопическое исследование. 7. Гистологическое исследование биоптатов. 8. Рентгенологическое исследование.

Морфологические признаки НЯК при эндоскопии (проктосигмоидоскопия, фиброколоноскопия) с биопсией. Макроскопические признаки сохраняются в течение всего времени клинических проявлений заболевания Макроскопические признаки НЯК, инфекционных колитов, б-ни Крона - схожи. Местное применение гормонов, ремиссия болезни приводят к нивелированию макроскопических признаков
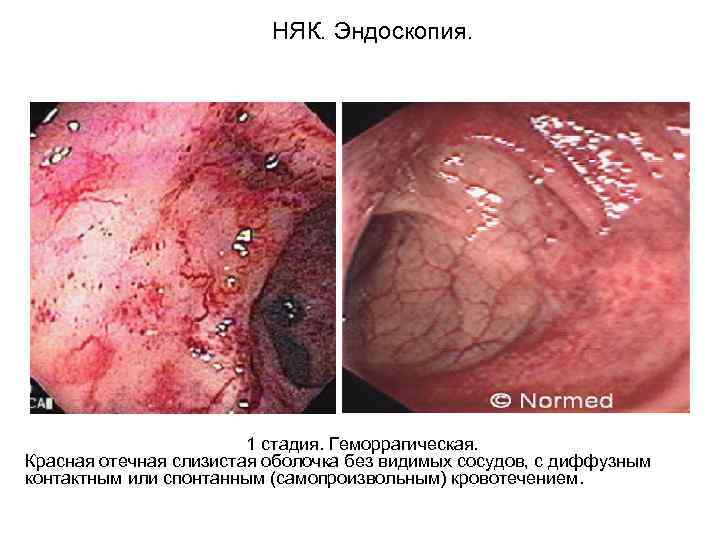
НЯК. Эндоскопия. 1 стадия. Геморрагическая. Красная отечная слизистая оболочка без видимых сосудов, с диффузным контактным или спонтанным (самопроизвольным) кровотечением.
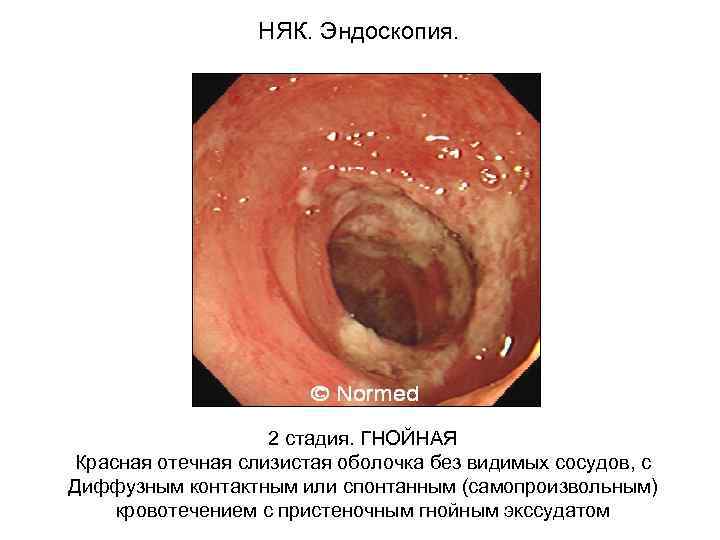
НЯК. Эндоскопия. 2 стадия. ГНОЙНАЯ Красная отечная слизистая оболочка без видимых сосудов, с Диффузным контактным или спонтанным (самопроизвольным) кровотечением с пристеночным гнойным экссудатом
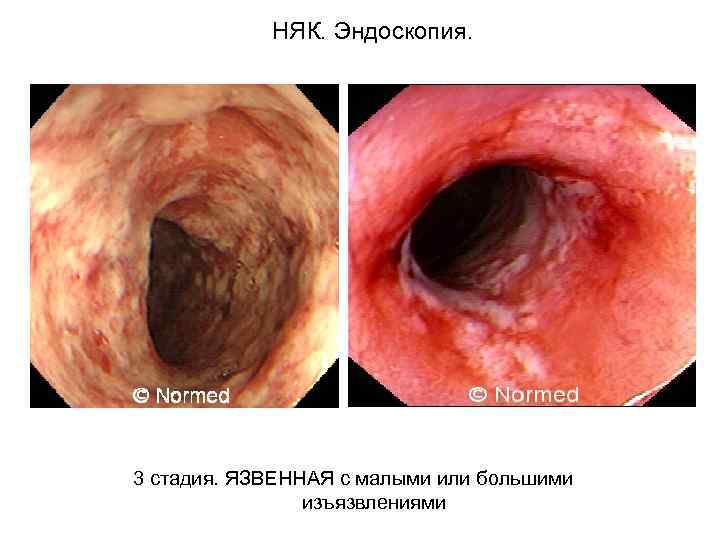
НЯК. Эндоскопия. 3 стадия. ЯЗВЕННАЯ с малыми или большими изъязвлениями
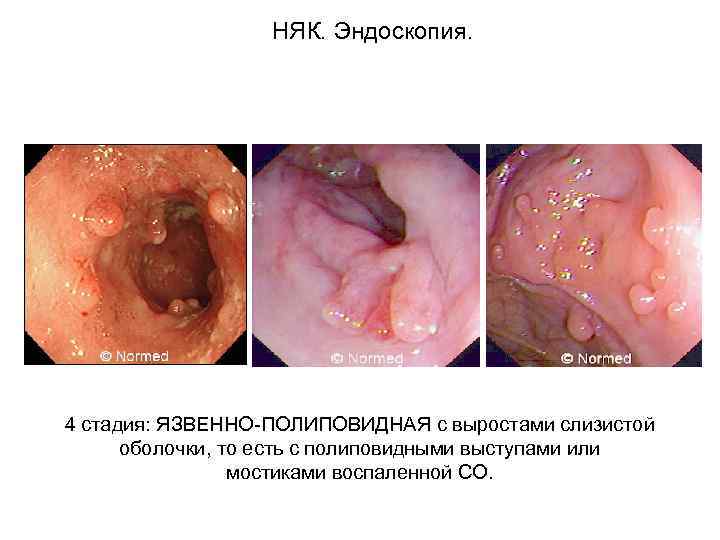
НЯК. Эндоскопия. 4 стадия: ЯЗВЕННО-ПОЛИПОВИДНАЯ с выростами слизистой оболочки, то есть с полиповидными выступами или мостиками воспаленной СО.
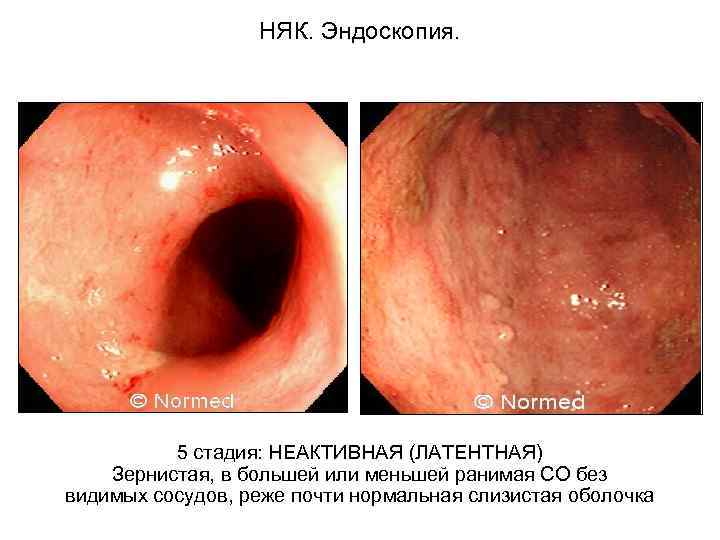
НЯК. Эндоскопия. 5 стадия: НЕАКТИВНАЯ (ЛАТЕНТНАЯ) Зернистая, в большей или меньшей ранимая СО без видимых сосудов, реже почти нормальная слизистая оболочка
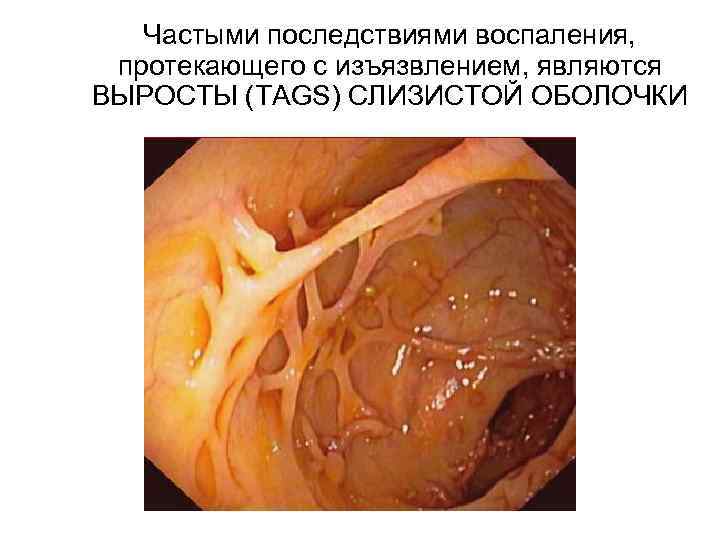
Частыми последствиями воспаления, протекающего с изъязвлением, являются ВЫРОСТЫ (TAGS) СЛИЗИСТОЙ ОБОЛОЧКИ

Рентгенологическое исследование. Примечания. Диагностически значимо только проведение ирригографии (двойного контрастирования Ирригография не должна проводиться на высоте проявления НЯК. Исключение – неясный диагноз. Для определения распространенности процесса исследование проводится после стихания обострения. Ориентировочно о распространенности можно судить по обзорной рентгенографии: отсутствие каловых масс в воспаленных отделах кишки Результаты рентгенографии отражают только макроскопические изменения в кишке

Рeнтгенологические маркеры НЯК (острая форма) 1. «Зернистая» слизистая 2. Одиночные язвы, обширные язвенные дефекты 3. Островки неизмененной слизистой 4. Пятнистый рельеф слизистой ( «кишка побитая молью» ) 5. Токсическая дилятация (более 6 см)

Рeнтгенологические маркеры НЯК (хроническая форма) 1. Увеличенное ректоректальное пространство 2. Потеря гаустрации 3. «Трубчатая» толстая кишка 4. Псевдополипы 5. Распространенность процесса (панколит) 5. Карцинома ?
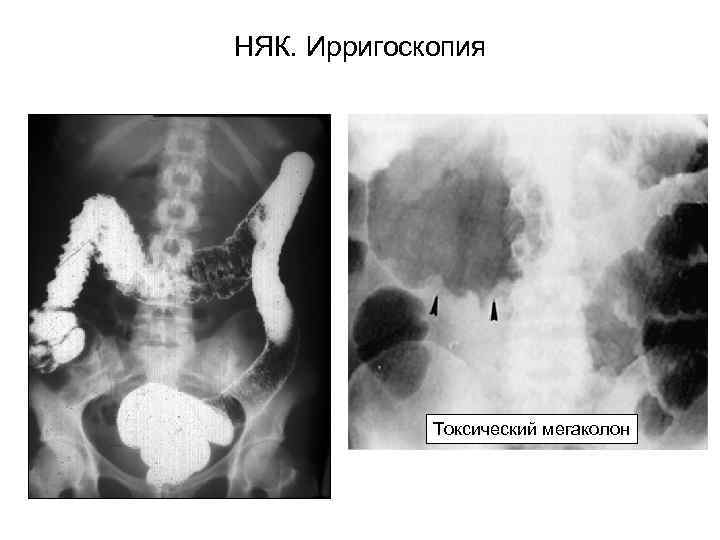
НЯК. Ирригоскопия Токсический мегаколон
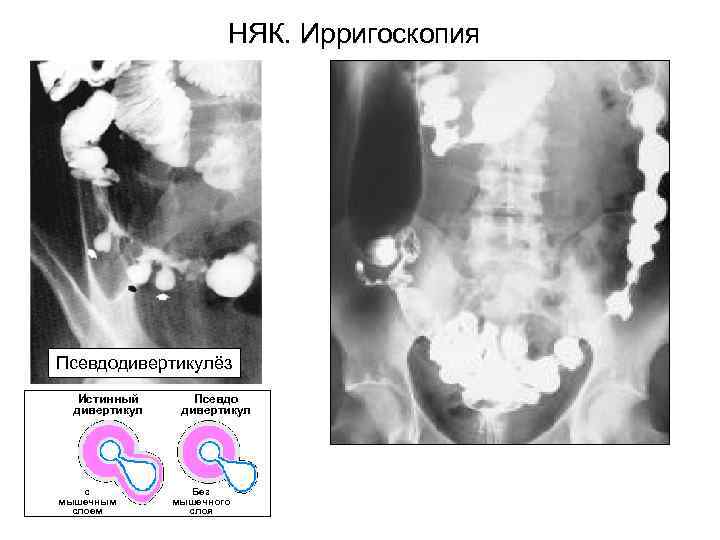
НЯК. Ирригоскопия Псевдодивертикулёз Истинный Псевдо дивертикул с Без мышечным мышечного слоем слоя
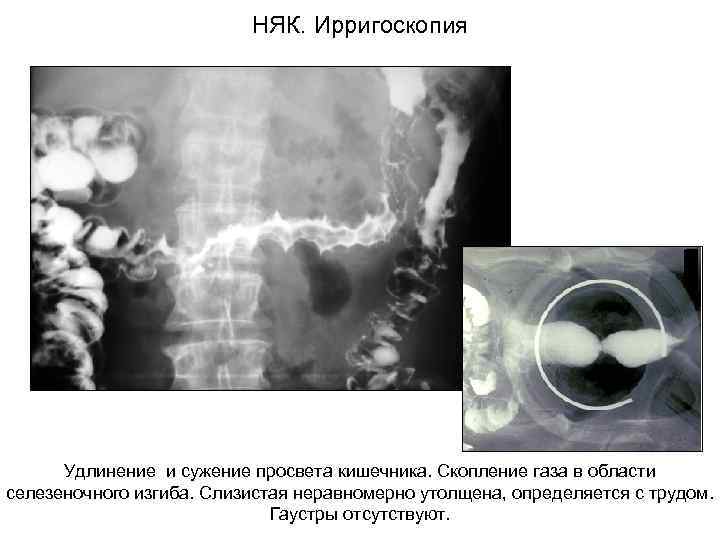
НЯК. Ирригоскопия Удлинение и сужение просвета кишечника. Скопление газа в области селезеночного изгиба. Слизистая неравномерно утолщена, определяется с трудом. Гаустры отсутствуют.
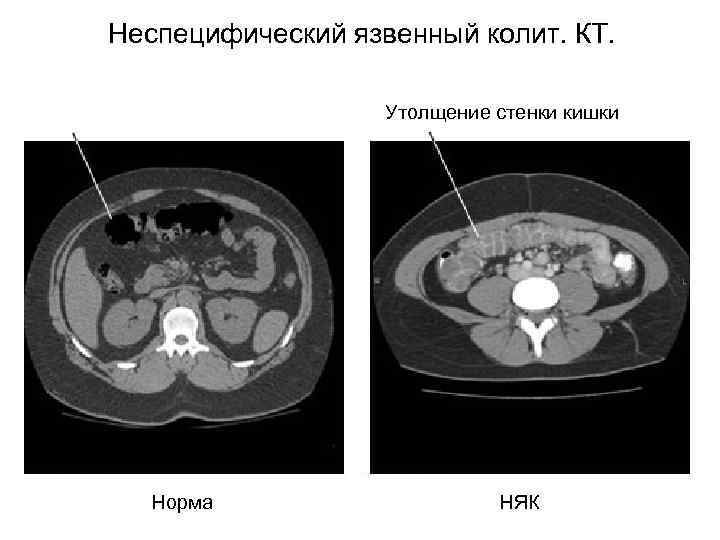
Неспецифический язвенный колит. КТ. Утолщение стенки кишки Норма НЯК
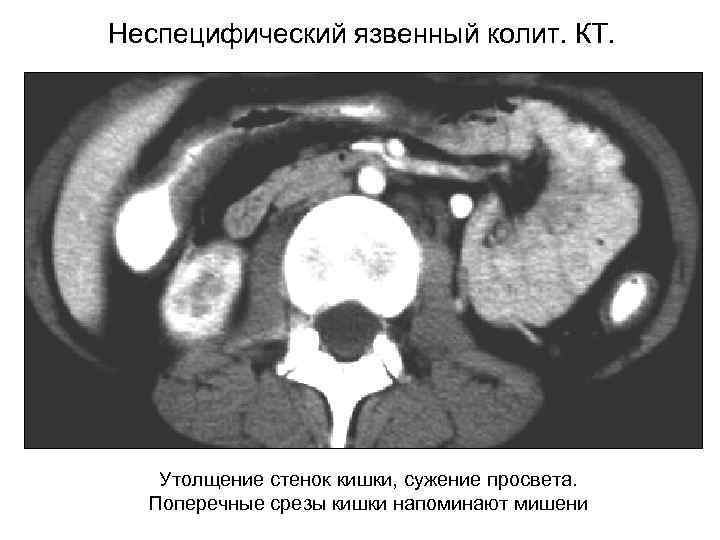
Неспецифический язвенный колит. КТ. Утолщение стенок кишки, сужение просвета. Поперечные срезы кишки напоминают мишени
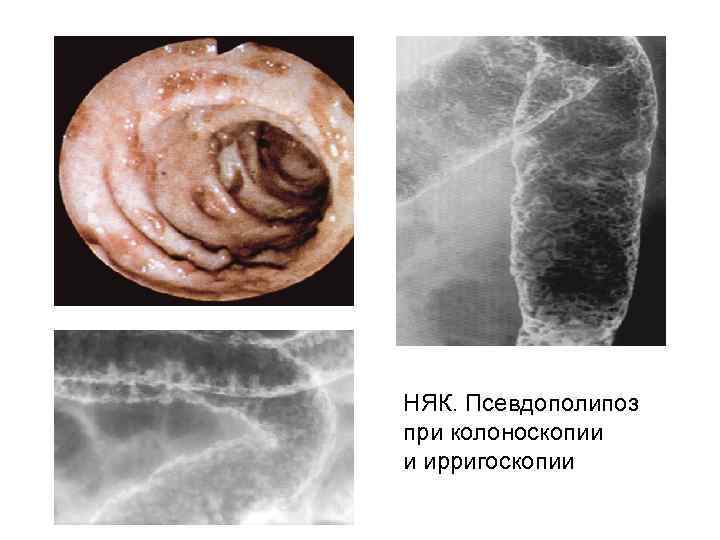
НЯК. Псевдополипоз при колоноскопии и ирригоскопии

Определение болезни Крона (БК). OMGE, 1993. Болезнь Крона (регионарный энтерит, гранулематозный илеит или колит) - гранулематозное воспаление пищеварительного тракта неизвестной этиологии с преимущественной локализацией в терминальном отделе подвздошной кишки. Характеризуется стенозом пораженных участков кишки, образованием свищей и внекишечными проявлениями.

Болезнь Крона. Эпидемиология (БК) заболеваемость - 6 на 100 000 населения распространенность – 65 -100 на 100 000 населения возраст от 15 до 35 лет за 10 лет болезни 55% больных не менее 1 раза подвергаются оперативному лечению риск смерти в 1. 5 раза выше (причины смерти – перитонит и сепсис) Лекарственная терапия позволяет уменьшить симптомы, снизив активность воспаления
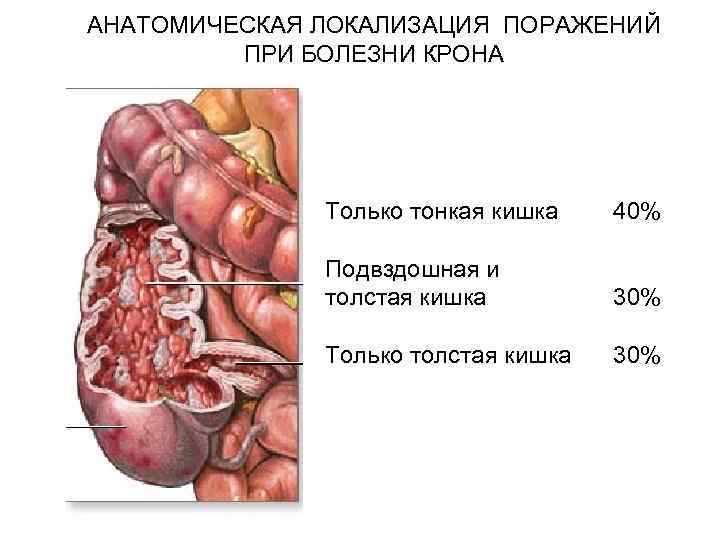
АНАТОМИЧЕСКАЯ ЛОКАЛИЗАЦИЯ ПОРАЖЕНИЙ ПРИ БОЛЕЗНИ КРОНА Только тонкая кишка 40% Подвздошная и толстая кишка 30% Только толстая кишка 30%

КЛАССИФИКАЦИЯ БК По локализации патологического процесса: Тип 1: • сегменты тонкой кишки; • илеоцекальная область; • сегменты толстой кишки. Тип 2: • сегменты как тонкой, так и толстой кишки; • сочетание поражения кишечника с поражением желудка, пищевода или слизистой оболочки полости рта; • гранулематозное поражение червеобразного отростка.

ПАТОМОРФОЛОГИЯ БОЛЕЗНИ КРОНА Воспаление захватывает подслизистый слой и может распространяться на все слои кишечной стенки. Глубокие слои инфильтрированы клетками воспаления (в основном, лимфоцитами). Абсцессы кишечных крипт и нейтрофильная инфильтрация, наблюдающиеся при обострении заболевания, менее выражены, чем при НЯК. Морфология слизистой сохранена в большей степени по сравнению с НЯК. В 50% случаев в подслизистом слое наблюдаются гранулемы (без очага казеозного некроза).
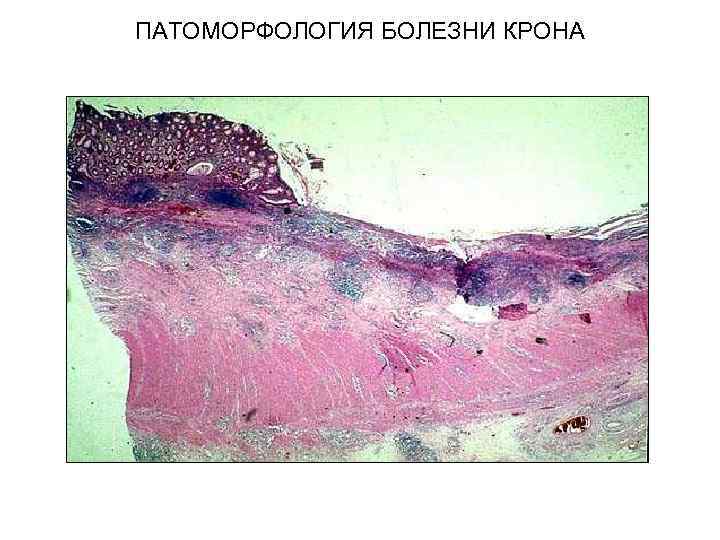
ПАТОМОРФОЛОГИЯ БОЛЕЗНИ КРОНА
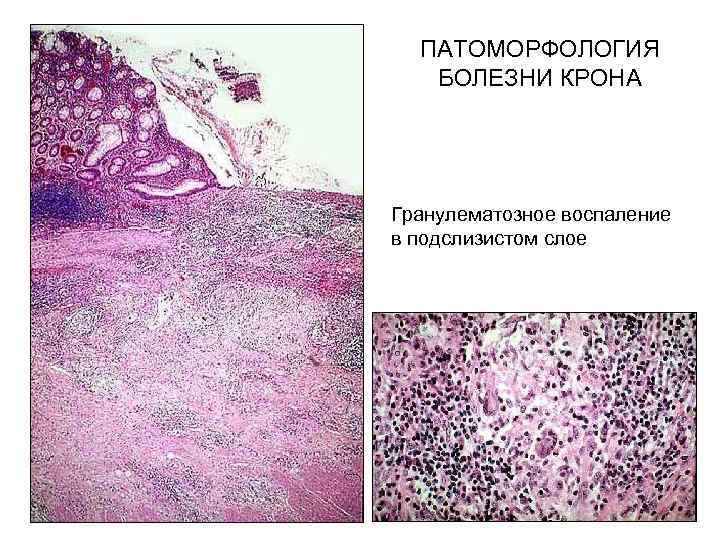
ПАТОМОРФОЛОГИЯ БОЛЕЗНИ КРОНА Гранулематозное воспаление в подслизистом слое
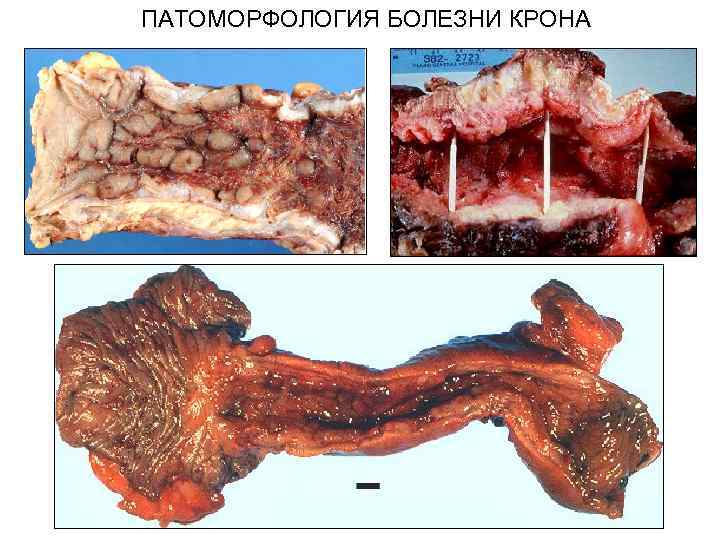
ПАТОМОРФОЛОГИЯ БОЛЕЗНИ КРОНА
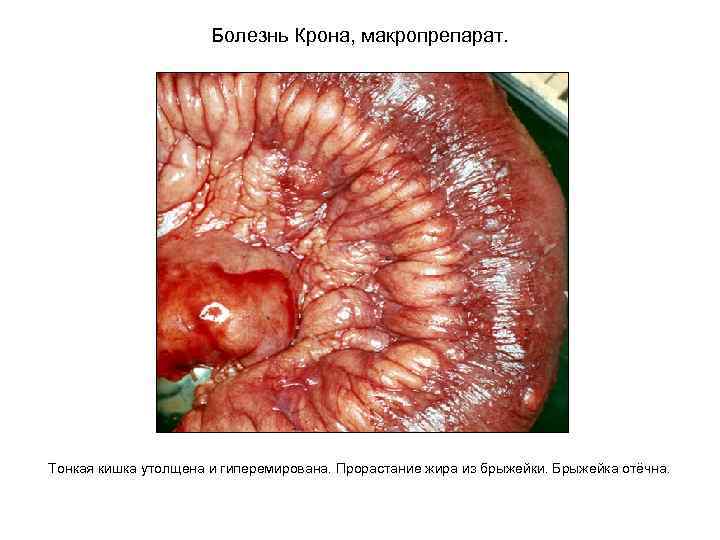
Болезнь Крона, макропрепарат. Тонкая кишка утолщена и гиперемирована. Прорастание жира из брыжейки. Брыжейка отёчна.

Клиника БК. Интоксикационно-воспалительный синдром. слабость, адинамия, повышение температуры, похудание, снижение аппетита, тошнотой, депрессия. Диарея Без крови, преходящая. Боли в животе. Как правило, правый нижний квадрант Болезненность живота при пальпации. Определяется болезненный инфильтрат в правом нижнем квадранте Тонкокишечная непроходимость Частичная или полная Свищеобразование Осложненное или неосложнённое инфекцией Перианальная болезнь Синдром системных проявлений Те же, что при НЯК Камни желчного пузыря, нефролитиаз

Осложнения БК Абсцессы Кишечная непроходимость Свищи Перианальная болезнь Малабсорбция Кровотечения и малигнизация - редко
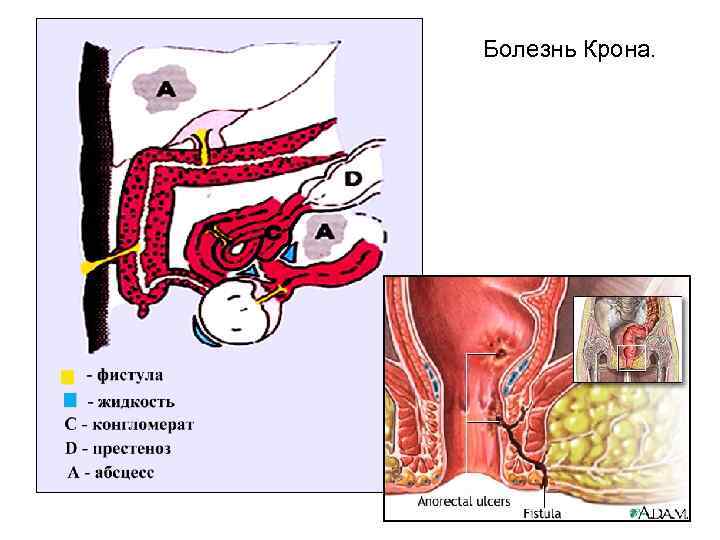
Болезнь Крона.
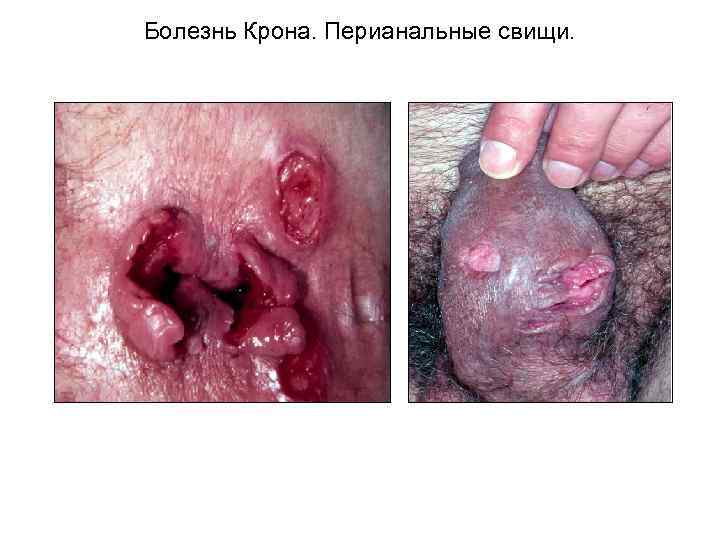
Болезнь Крона. Перианальные свищи.
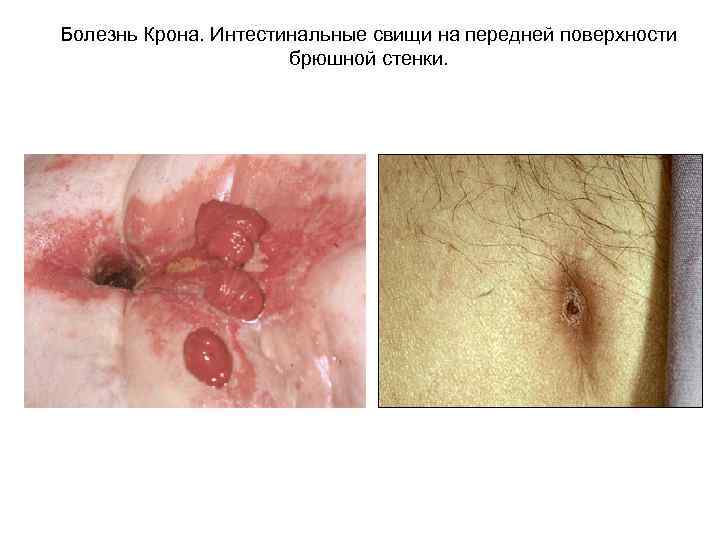
Болезнь Крона. Интестинальные свищи на передней поверхности брюшной стенки.

Дифференциальная диагностика НЯК и БК ПРИЗНАКИ НЯК Б-нь Крона Кровянистая диарея в 90 -100% в 50% Пальпируемый инфильтрат в Редко Часто брюшной полости Перианальная локализация Нет в 30 -50% Отсутствие проктита Никогда в 50% Тонкая кишка Не поражена Поражена в 30% Поражение кишечной стенки Слизистая Трансмуральное Клеточные инфильтраты Нейтрофилы Лимфоциты Железы Атрофированы Нормальные Гранулемы Нет Да. Распространение при Непрерывное Локализованное рентгенографии Язвы Мелкие язвы в виде ткани Язвы щелевидные, «следы «побитой молью» от грабель» или «булыжная мостовая» Стриктуры Очень редко Часто Свищи Никогда Часто, в 50% случаев Воспалительные полипы Часто Редко Озлокачествление Часто Редко
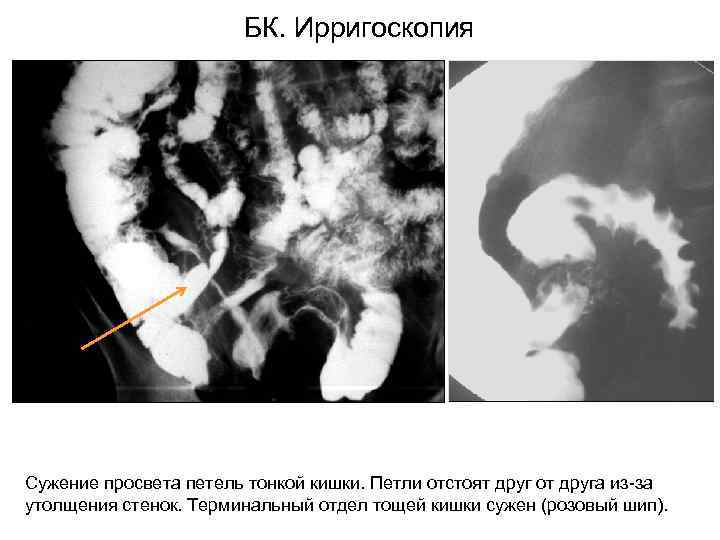
БК. Ирригоскопия Сужение просвета петель тонкой кишки. Петли отстоят друг от друга из-за утолщения стенок. Терминальный отдел тощей кишки сужен (розовый шип).
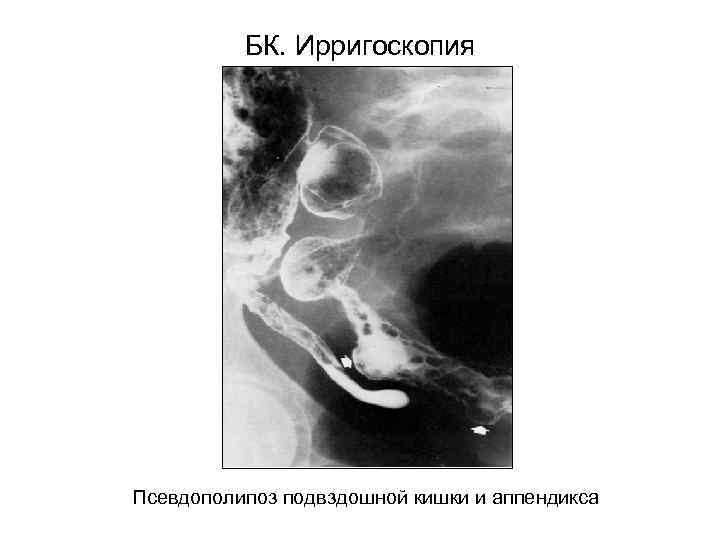
БК. Ирригоскопия Псевдополипоз подвздошной кишки и аппендикса
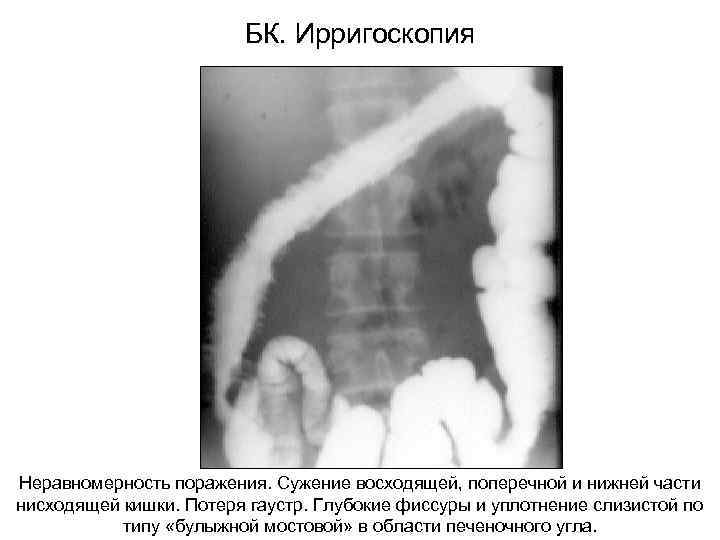
БК. Ирригоскопия Неравномерность поражения. Сужение восходящей, поперечной и нижней части нисходящей кишки. Потеря гаустр. Глубокие фиссуры и уплотнение слизистой по типу «булыжной мостовой» в области печеночного угла.
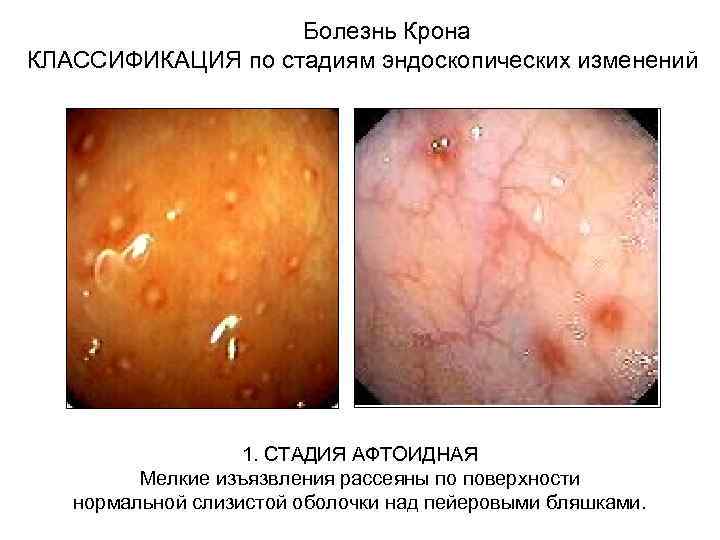
Болезнь Крона КЛАССИФИКАЦИЯ по стадиям эндоскопических изменений 1. СТАДИЯ АФТОИДНАЯ Мелкие изъязвления рассеяны по поверхности нормальной слизистой оболочки над пейеровыми бляшками.
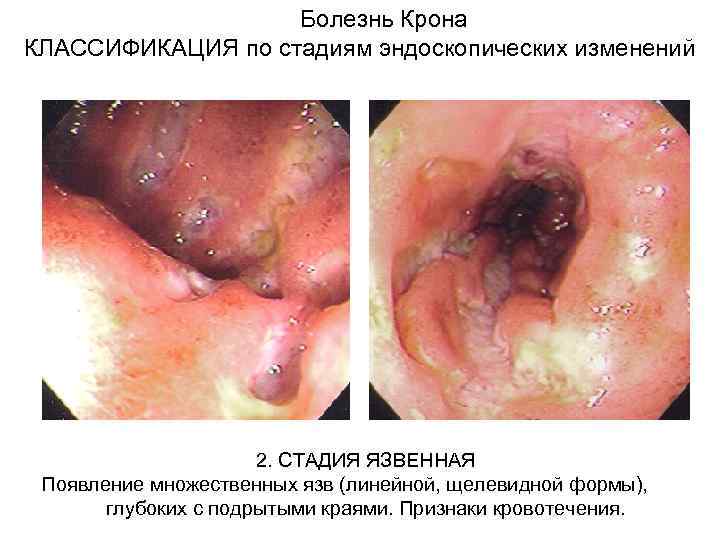
Болезнь Крона КЛАССИФИКАЦИЯ по стадиям эндоскопических изменений 2. СТАДИЯ ЯЗВЕННАЯ Появление множественных язв (линейной, щелевидной формы), глубоких с подрытыми краями. Признаки кровотечения.
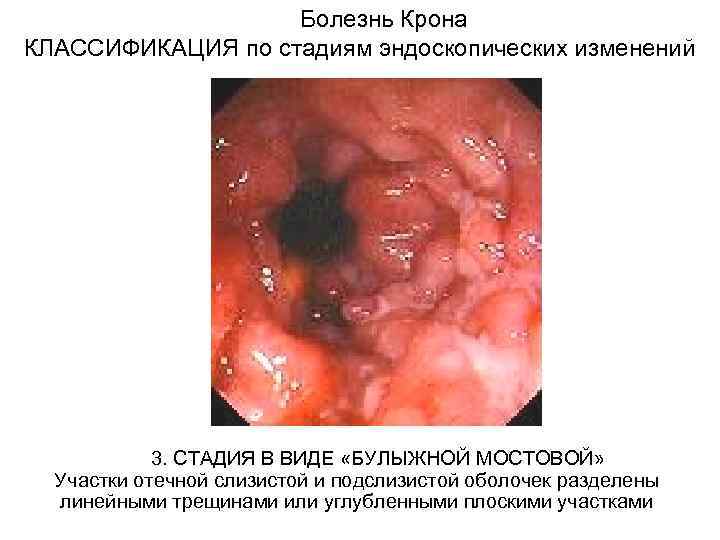
Болезнь Крона КЛАССИФИКАЦИЯ по стадиям эндоскопических изменений 3. СТАДИЯ В ВИДЕ «БУЛЫЖНОЙ МОСТОВОЙ» Участки отечной слизистой и подслизистой оболочек разделены линейными трещинами или углубленными плоскими участками
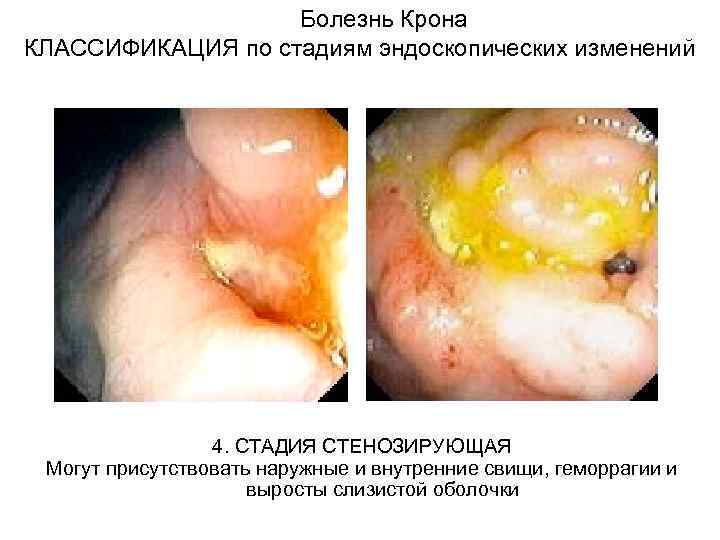
Болезнь Крона КЛАССИФИКАЦИЯ по стадиям эндоскопических изменений 4. СТАДИЯ СТЕНОЗИРУЮЩАЯ Могут присутствовать наружные и внутренние свищи, геморрагии и выросты слизистой оболочки
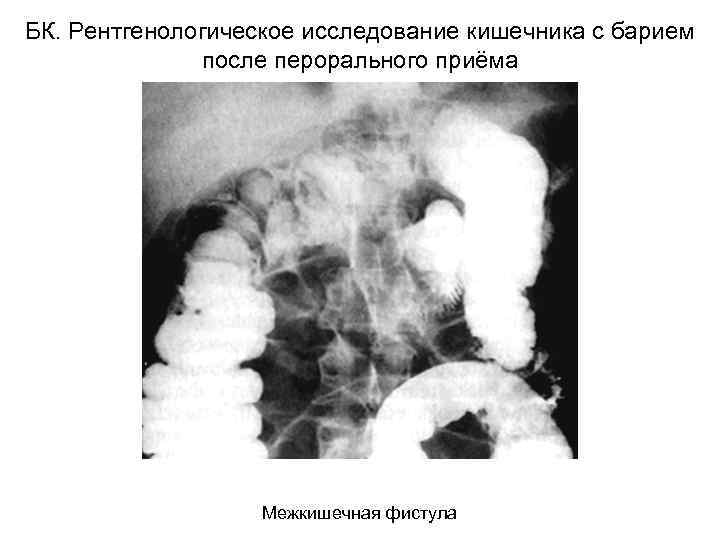
БК. Рентгенологическое исследование кишечника с барием после перорального приёма Межкишечная фистула
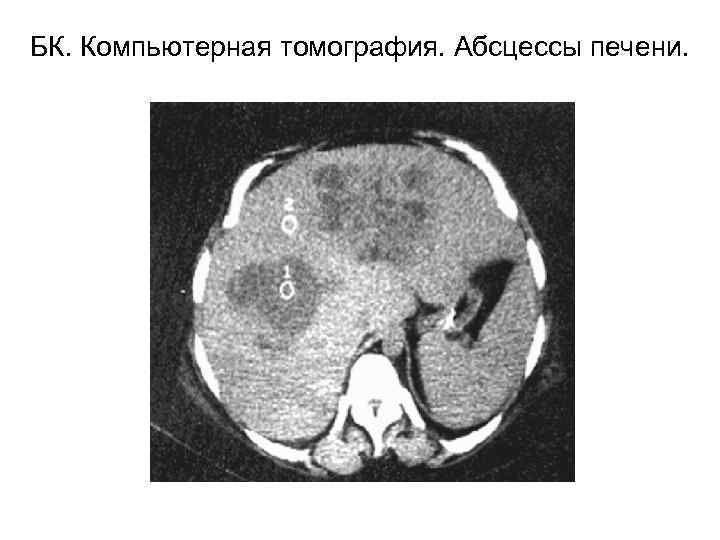
БК. Компьютерная томография. Абсцессы печени.

Лабораторные маркеры 1. Исследование кала Исключение патогенной микрофлоры Spp. Salmonella, Campylobacter, наличие токсина Cl. Difficile 2. Анемия 3. Увеличение СОЭ 4. Диспротеинемия 5. Появление СРБ

Принципы терапии ВЗК Раннее начало лечения с впервые выявленного НЯК Проведение адекватной поддерживающей терапии – профилактика рецидивов Своевременный отбор пациентов на колэктомию Раннее выявление колоректального рака Лечение определяется тяжестью течения и локализацией патологического процесса.

Консервативная терапия ВЗК 1. Глюкокортикоиды Преднизолон внутрь по 20 -40 мг в день – 1 месяц, с постепенной отменой по 5 мг в неделю Микроклизмы с гидрокортизоном (125 мг) или преднизолоном (20 мг) дважды в день 2. Сульфасалазин (0, 5 г) до 2 г/день или при непереносимости месалазин (салофальк) 1 г/день 3. Иммуно-модулирующие Азатиоприн, 6 -меркаптопурин, циклоспорин, метотрексат 4. Антибиотики Метронидазол 5. Антидиаррейные препараты: реасек, имодиум. 6. Биопрепараты: бифидумбактерин, колибактерин, бификол, лактобактерин. 7. Парентеральное питание 8. Хирургические методы – колонэктомия

Особенности кнсервативной терапии ВЗК Медленное достижение лечебного эффекта Резистентность у части больных Токсическое действие и непереносимость ряда препаратов Высокая частота рецидивов после отмены препарата: необходимость постоянного приёма Осложнения после операций

ПОКАЗАНИЯ К НЕОТЛОЖНОЙ ОПЕРАЦИИ Токсическая дилятация (стойкая фебрильная лихорадка, частота стула > 8 раз в сутки, множественные раздутые газом петли тонкой кишки) Перфорация кишечника Массивное кровотечение Отсутствие эффекта даже от вв применения стероидов при тяжелой форме НЯК в течение 5 дней

ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ Поддерживающая терапия продолжается в течение всей жизни Наиболее подтвержденная схема: сульфасалазин 1 г х 2 р/день или салофальк 0, 5 г х 2 р/день уменьшает частоту рецидивов в течение года в 4 раза (с 80% до 20%) Стероиды прекращают после наступления ремиссии. RRS (PSS) проводится каждый раз при обострении НЯК и планово ежегодно Исследование ОАК, АСТ и АЛТ ежегодно ПРОГНОЗ на поддерживающей терапии 80% больных не имеют рецидивов в течение года В течение 5 лет у каждого больного ожидается 1 обострение В течение 15 лет отсутствуют обострения только у 4% больных У неоперированных больных с панколитом через 20 лет в 12 -15% случаев развивается карцинома к-ка
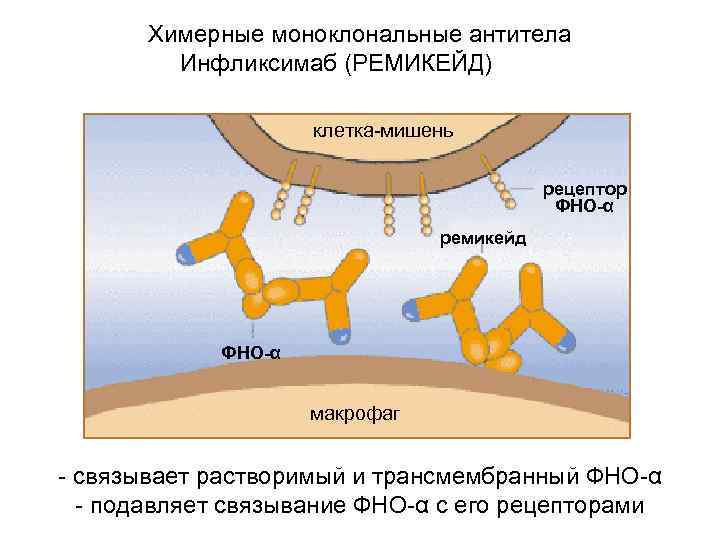
Химерные моноклональные антитела Инфликсимаб (РЕМИКЕЙД) клетка-мишень 75% - человеческий рецептор постоянный участок ФНО-α ремикейд 25% - мышиный вариабельный участок ФНО-α макрофаг - связывает растворимый и трансмембранный ФНО-α - подавляет связывание ФНО-α с его рецепторами

Химерные моноклональные антитела Инфликсимаб (РЕМИКЕЙД) У 82% пациентов наблюдается выраженное клиническое улучшение после 1 введения инфликсимаба 5 мг/кг Максимальный эффект достигается уже через 2 недели Клиническое улучшение коррелирует с эндоскопическим Качество жизни больных улучшается Концентрация С-реактивного белка снижается Средне-тяжелая форма 5 мг/кг 1 в/в введение Свищевая форма болезни Крона 5 мг/кг 1 -3 в/в введения на 0, 2, 6 неделе

Эндоскопические стадии НЯК Легкая степень. Диффузная гиперемия. Отсутствие сосудистого рисунка. Эрозии. Единичные поверхностные изъязвления Процесс локализуется в проктосигмоидном отделе. Средняя степень. «Зернистая» слизистая. Несливающиеся поверхностные неправильной формы изъязвления, покрытые слизью, фибрином, гноем. Процесс локализуется в левых отделах Тяжелая степень. Интенсивное некротизирующее воспаление. Гнойный экссудат. Псевдополипы. Сливающиеся поверхностные неправильной формы изъязвления, покрытые слизью, фибрином, гноем. Процесс распространен на все отделы кишки.

Критерии диагностики ЯК (НЯК) по OMGE, 1993 1. Специфичные: Наличие диареи и/или ректальной крови более 6 недель Наличие при эндоскопии воспаления слизистой с геморагиями и/или изъязвлениями Гистопатологическое подтверждение при биопсии или аутопсии 2. Типичные: Эндоскопические данные (+) при отсутствии клиники, Клинические данные (+), при эндоскопии только эритема Клинические данные (+), эндоскопические данные (-) Эндоскопические и клинические данные (+), патогистологические данные (-) 3. Предположительные: Неполные клинические данные, не подтвержденные другими исследованиями.
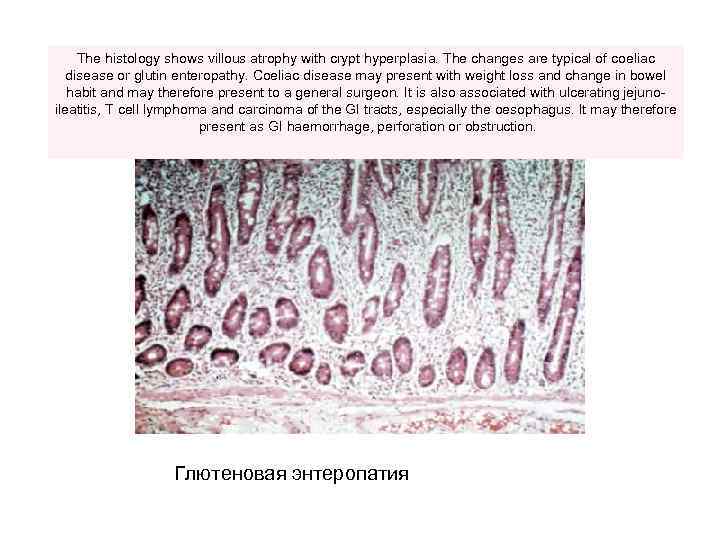
The histology shows villous atrophy with crypt hyperplasia. The changes are typical of coeliac disease or glutin enteropathy. Coeliac disease may present with weight loss and change in bowel habit and may therefore present to a general surgeon. It is also associated with ulcerating jejuno- ileatitis, T cell lymphoma and carcinoma of the GI tracts, especially the oesophagus. It may therefore present as GI haemorrhage, perforation or obstruction. Глютеновая энтеропатия
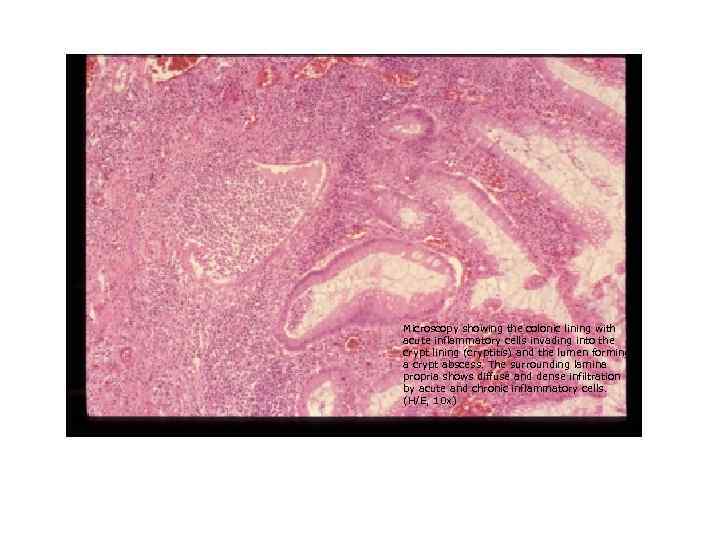
Microscopy showing the colonic lining with acute inflammatory cells invading into the crypt lining (cryptitis) and the lumen forming a crypt abscess. The surrounding lamina propria shows diffuse and dense infiltration by acute and chronic inflammatory cells. (H/E, 10 x)
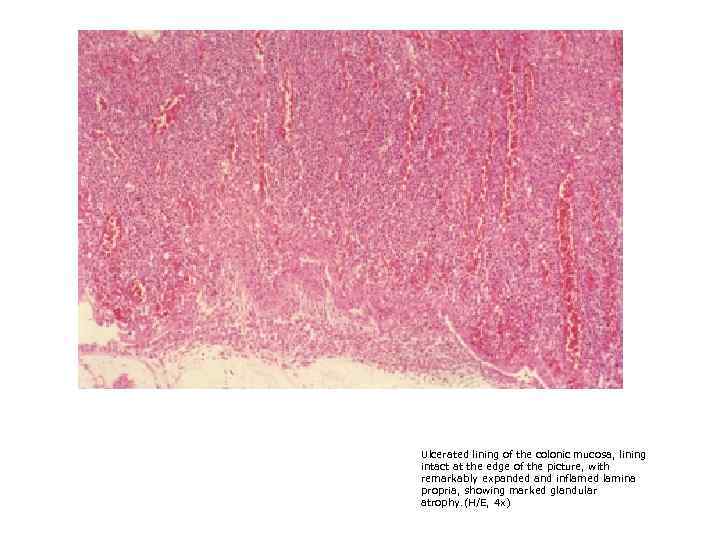
Ulcerated lining of the colonic mucosa, lining intact at the edge of the picture, with remarkably expanded and inflamed lamina propria, showing marked glandular atrophy. (H/E, 4 x)
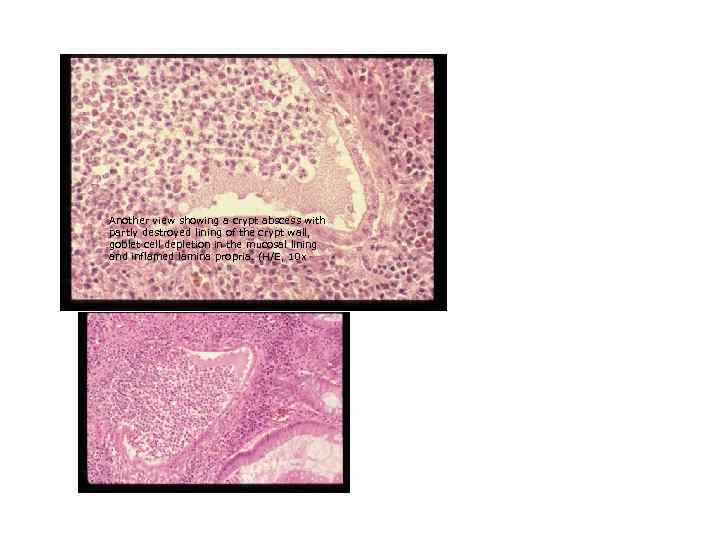
Another view showing a crypt abscess with partly destroyed lining of the crypt wall, goblet cell depletion in the mucosal lining and inflamed lamina propria. (H/E, 10 x
колиты лекция.ppt