Vospalenie.ppt
- Количество слайдов: 108

Воспаление Кафедра патофизиологии СПб. ГМУ им. акад. И. П. Павлова

Д. Хантер 1728 -1793 Ю. Конгейм 1839 -1884 Р. Вирхов 1821 -1902 И. Мечников 1845 -1916

Воспаление (inflammatio, phlogosis) – типовой патологический процесс, возникающий в ответ на повреждение ткани и направленный на отграничение, нейтрализацию и элиминацию флогогенного агента и восстановление поврежденных тканей

Кардинальные признаки воспаления

Причинные факторы воспаления (флогогены) • Внешние – Биологические (инфекционные агенты) – Физические (травма, высокая и низкая температура, ионизирующее излучение и др. ) – Химические (кислоты, основания, яды) – Психогенные • Внутренние – Очаг некроза ткани – Эндогенные интоксикации – Отложение солей – Иммунные комплексы – Прочие (гематомы, камни)

Основные компоненты воспаления • Альтерация • Сосудистая реакция экссудацией и эмиграцией • Пролиферация с
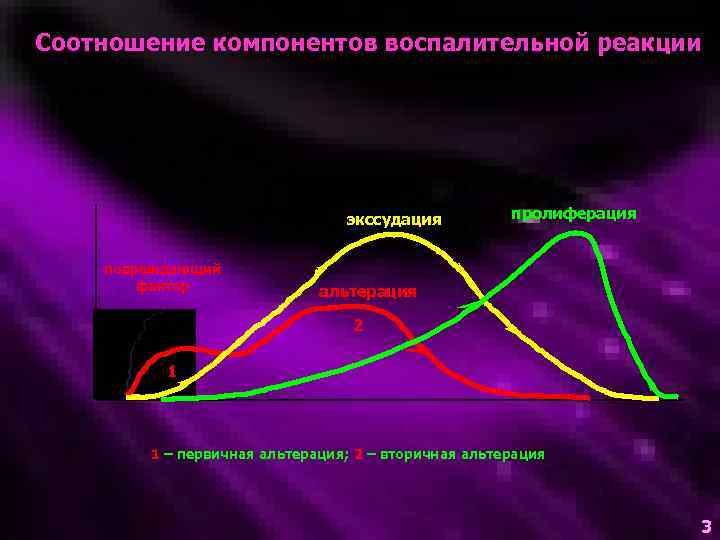
Соотношение компонентов воспалительной реакции экссудация повреждающий фактор пролиферация альтерация 2 1 1 – первичная альтерация; 2 – вторичная альтерация 3

ВИДЫ ВОСПАЛЕНИЯ По этиологическому фактору Специфическое Острое (экссудативноинфильтративное) По реактивности организма Нормергическое Неинфекционное (асептическое) Неспецифическое Альтеративное Экссудативно(паренхима инфильтративное органа, • серозное феномен • фибринозное Артюса) • гнойное • гнилостное • геморрагическое • смешанное По характеру сосудистотканевой реакции По течению Инфекционное Подострое Гипергическое Пролиферативное (продуктивное) Хроническое (пролиферативное) Гиперергическое
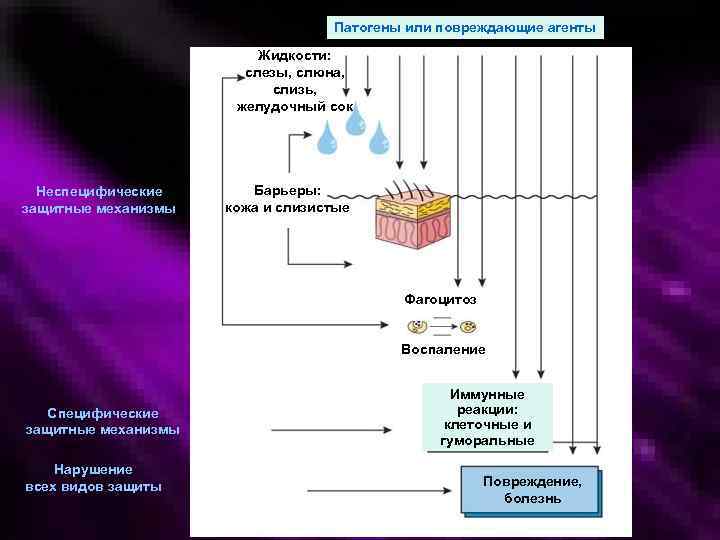
Патогены или повреждающие агенты Жидкости: слезы, слюна, слизь, желудочный сок Неспецифические защитные механизмы Барьеры: кожа и слизистые Фагоцитоз Воспаление Специфические защитные механизмы Нарушение всех видов защиты Иммунные реакции: клеточные и гуморальные Повреждение, болезнь

Альтерация при воспалении • Первичная, вызванная действием повреждающего фактора (флогогена) • Вторичная – Нарушение местного кровообращения – Действие биологически активных веществ (протеолитические ферменты, активные формы кислорода и др. ) – Иммунные механизмы – Изменение р. Н и осмолярности тканей – Ацидоз

Значение альтерации в динамике воспаления • Инициация образования медиаторов воспаления • Образование аутоантигенов • Нарушение функции клеток и тканей, вовлеченных в воспалительный процесс
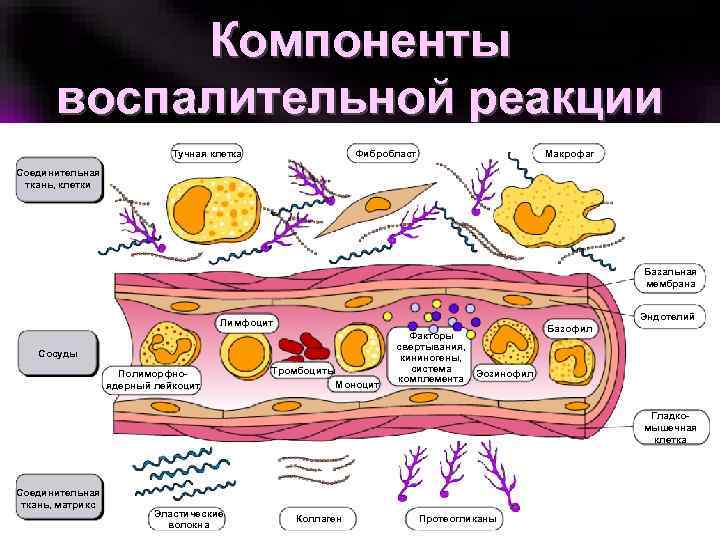
Компоненты воспалительной реакции Тучная клетка Фибробласт Макрофаг Соединительная ткань, клетки Базальная мембрана Эндотелий Лимфоцит Сосуды Полиморфноядерный лейкоцит Тромбоциты Моноцит Факторы свертывания, кининогены, система комплемента Базофил Эозинофил Гладкомышечная клетка Соединительная ткань, матрикс Эластические волокна Коллаген Протеогликаны
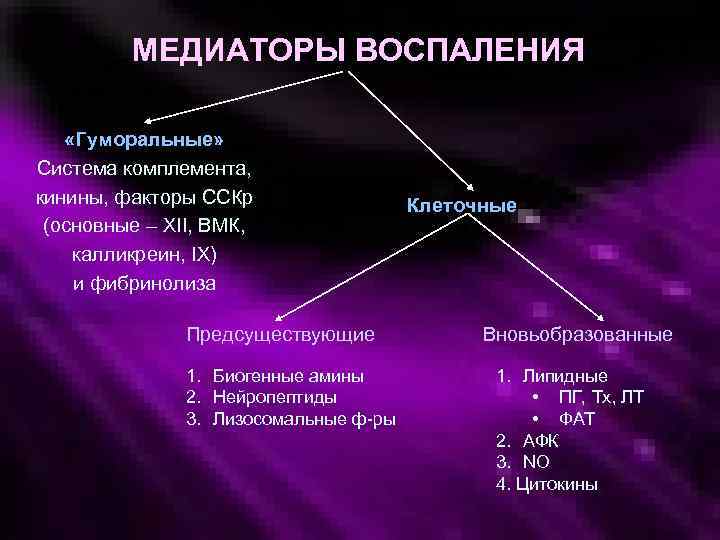
МЕДИАТОРЫ ВОСПАЛЕНИЯ «Гуморальные» Cистема комплемента, кинины, факторы ССКр (основные – XII, ВМК, калликреин, IX) и фибринолиза Предсуществующие 1. Биогенные амины 2. Нейропептиды 3. Лизосомальные ф-ры Клеточные Вновьобразованные 1. Липидные • ПГ, Тх, ЛТ • ФАТ 2. АФК 3. NO 4. Цитокины

Медиаторы воспаления и патогенез воспаления • Альтерация: – протеиназы, С 5 b – С 9, ФНО, АФК… • Воспалительная гиперемия: – гистамин, серотонин, кинины, простагландины, лейкотриены, ФАТ, субстанция Р… • Увеличение проницаемости сосудов: – гистамин, кинины, С 5 а, С 3 а, лейкотриены, ФАТ, неферментные катионные белки… • Активация лейкоцитов: – С 5 а, ФАТ, ИЛ-1, ФНО, АФК, NO… • Активация фагоцитоза: – ПДФ, С 3 b, ИЛ-1, ФНО, АФК, фибронектин…
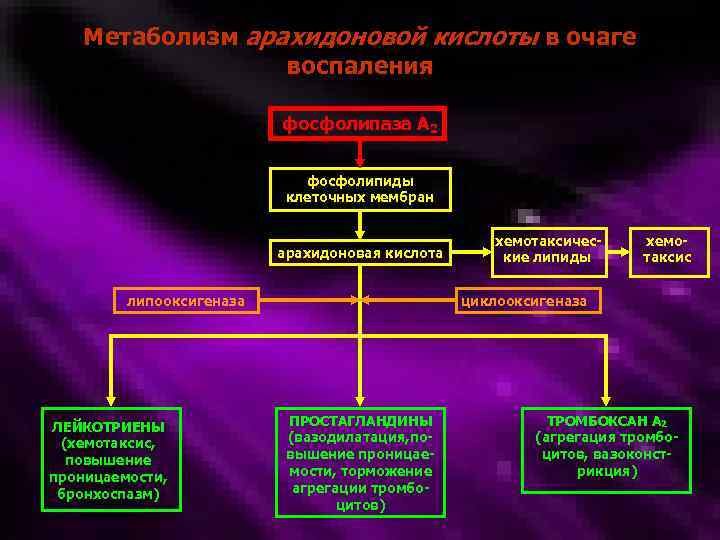
Метаболизм арахидоновой кислоты в очаге воспаления фосфолипаза А 2 фосфолипиды клеточных мембран арахидоновая кислота липооксигеназа ЛЕЙКОТРИЕНЫ (хемотаксис, повышение проницаемости, бронхоспазм) хемотаксические липиды хемотаксис циклооксигеназа ПРОСТАГЛАНДИНЫ (вазодилатация, повышение проницаемости, торможение агрегации тромбоцитов) ТРОМБОКСАН А 2 (агрегация тромбоцитов, вазоконстрикция)
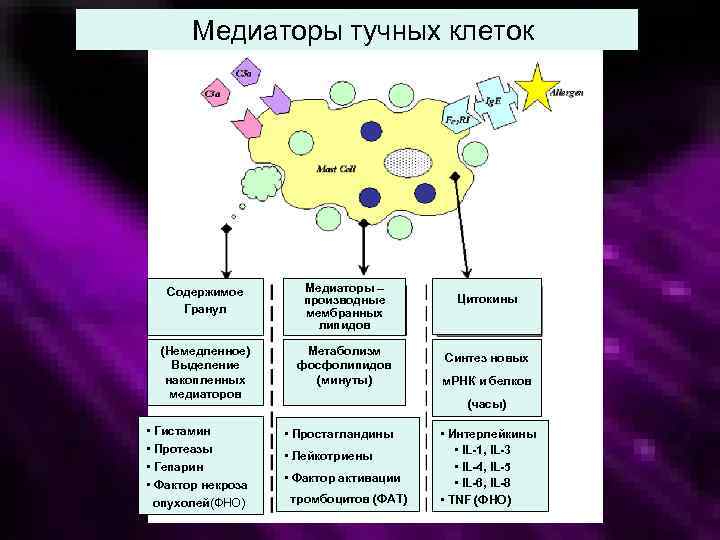
Медиаторы тучных клеток Содержимое Гранул Медиаторы – производные мембранных липидов (Немедленное) Выделение накопленных медиаторов Метаболизм фосфолипидов (минуты) • Гистамин • Протеазы • Гепарин • Фактор некроза опухолей(ФНО) • Простагландины Цитокины Синтез новых м. РНК и белков (часы) • Лейкотриены • Фактор активации тромбоцитов (ФАТ) • Интерлейкины • IL-1, IL-3 • IL-4, IL-5 • IL-6, IL-8 • TNF (ФНО)
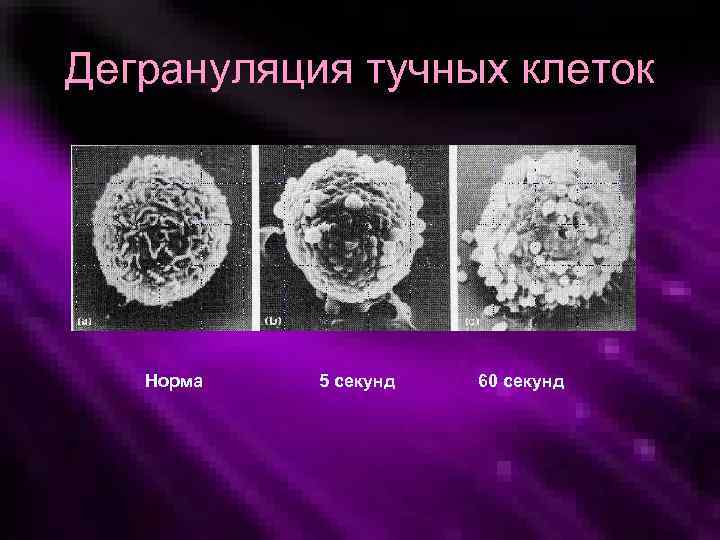
Дегрануляция тучных клеток Норма 5 секунд 60 секунд

Цитокины и воспаление Цитокины – низкомолекулярные белки (полипептиды или гликопротеины) – посредники межклеточных взаимоотношений при воспалении, формировании иммунного ответа, гемопоэзе и ряде других межклеточных и межсистемных взаимо-отношений. Интерлейкины IL-8 и IL-16 обеспечивают хемотаксис нейтрофилов, Т- лимфоцитов, базофилов и эозинофилов. Провоспалительные цитокины: интерлейкины 1, 6, 8, 12, 18, гаммаинтерферон, альфа- и бета-факторы некроза опухолей, фактор гемопоэза. Провоспалительные эффекты связаны с возможностью цитокинов активировать клетки иммунной системы, способствовать их дифференцировке, стимулировать выработку иммуноглобулинов, обеспечивать хемотаксис и адгезию лейкоцитов. Противовоспалительные цитокины: ингибитор интерлейкина I, интерлейкин 10, альфа-, бета- и дельта-интерфероны. Противовоспалительное действие связано с возможностью этих цитокинов ингибировать провоспалительные интерлейкины и фагоциты, снижать активность клеток – естественных киллеров, а также активность В- и Т-лимфоцитов.
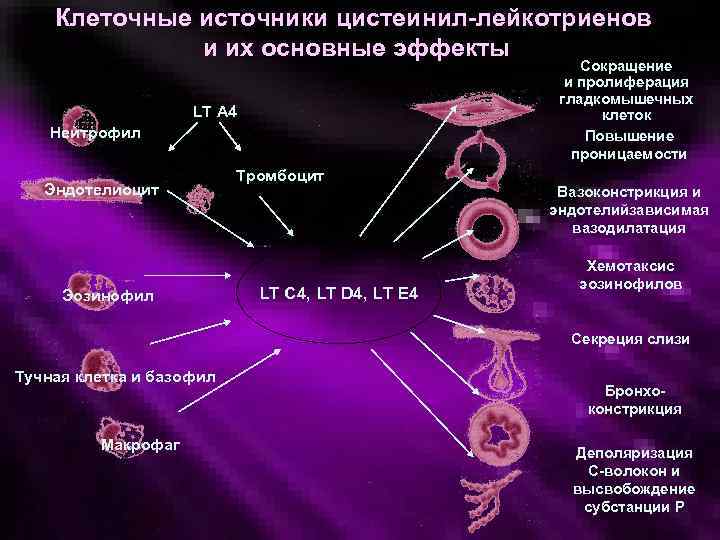
Клеточные источники цистеинил-лейкотриенов и их основные эффекты Сокращение и пролиферация гладкомышечных клеток Повышение проницаемости LT A 4 Нейтрофил Эндотелиоцит Эозинофил Тромбоцит LT C 4, LT D 4, LT E 4 Вазоконстрикция и эндотелийзависимая вазодилатация Хемотаксис эозинофилов Секреция слизи Тучная клетка и базофил Макрофаг Бронхоконстрикция Деполяризация С-волокон и высвобождение субстанции Р

Сосудистые реакции при воспалении • • Кратковременный спазм Артериальная гиперемия Венозная гиперемия Стаз

Сосудистая реакция с расстройством микроциркуляции в очаге воспаления возникает под воздействием нейрогуморальной регуляции, преимущественно под влиянием вазоактивных медиаторов воспаления. Динамика расстройств микроциркуляции, изученная и описанная учеником Р. Вирхова Ю. Конгеймом, включает следующие стадии: • кратковременный спазм артериальных сосудов и вызванная им ишемия имеет рефлекторный и нейрогуморальный характер. Он обусловлен действием вазоконстрикторов, катехоламинов и лейкотриенов, выделенных активированными или повреждёнными эндотелиоцитами и тромбоцитами.

• артериальная гиперемия развивается вследствие расширения просвета артериол рефлекторное расширение по типу аксонрефлекса, и в результате действия гуморальных вазоактивных медиаторов воспаления. Она обусловливает местные признаки воспаления (покраснение в зоне повреждения и местный жар, воспаления вследствие активации метаболизма, а также увеличение транссудации из-за повышения гидростатического давления в артериолах и на артериальном участке капилляров.

• смешанная (артерио-венозная) гиперемия. Постепенно скорость кровотока в сосудах микроциркуляторного русла замедляется. Этому способствует сдавление тонкостенных венозных сосудов экссудатом. Повышение гидростатического давления на венозном участке капилляра препятствует резорбции жидкости из интерстициального пространства, что приводит к развитию отёка.

• венозная гиперемия. Её развитию способствуют: • 1) внутрисосудистые факторы - набухание эндотелиоцитов и маргинация лейкоцитов, образование тромбов, ведущие к повышению сопротивления току крови и, следовательно, замедлению скорости кровотока; • 2) внесосудистые факторы – сдавление вен, особенно венозного конца капилляров и лимфатических сосудов экссудатом, уменьшение напряжения периваскулярной соединительной ткани, а также снижение тонуса стенок венул. С развитием венозной гиперемии изменяется обмен веществ в очаге воспаления: вследствие гипоксии снижается интенсивность окислительных процессов и повышается гликолиз, накапливаются продукты неполного окисления субстратов и развивается ацидоз. Окраска ткани приобретает цианотичный оттенок, характерный для венозной гиперемии.

• стаз. • Повышение сопротивления оттоку крови приводит к росту гидростатического давления, уменьшению линейной и объемной скорости кровотока с последующей его остановкой. Одновременно возникает истинный, или капиллярный стаз. Это происходит из-за нарушений биологических свойств крови, проявляющихся в гемоконцентрации (вследствие экссудации) и гемоагрегации (вследствие снижения отрицательного поверхностного заряда эритроцитов, способствующего взаимодействию клеточных элементов).
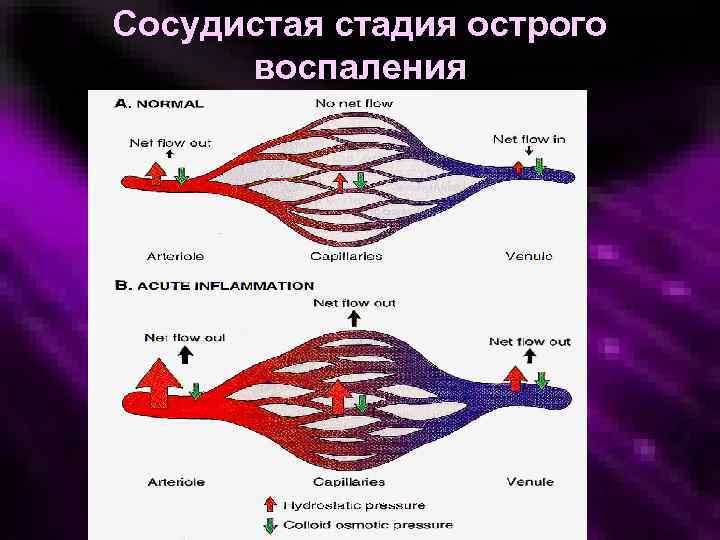
Сосудистая стадия острого воспаления

Причины перехода артериальной гиперемии в венозную • Сдавление венул отечной жидкостью • Сужение просвета из-за краевого стояния лейкоцитов • Тромбоз • Спазм венул (Тх. А 2, серотонин) • Местное нарушение реологии крови

Экссудация (лат. ex-sudate – потеть) – выпотевание жидкой части крови, содержащей белки плазмы, через сосудистую стенку в соединительную ткань.
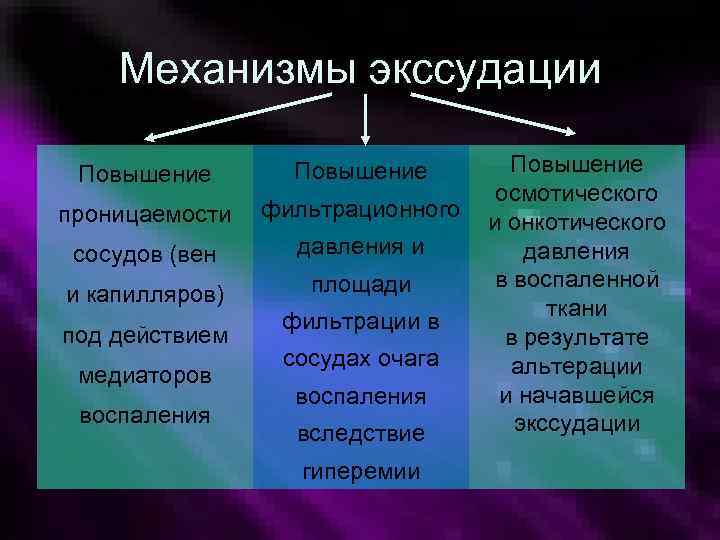
Механизмы экссудации Повышение проницаемости фильтрационного сосудов (вен давления и и капилляров) площади под действием медиаторов воспаления фильтрации в сосудах очага воспаления вследствие гиперемии Повышение осмотического и онкотического давления в воспаленной ткани в результате альтерации и начавшейся экссудации

Механизм повышения проницаемости сосудов • Изменения эндотелиальных клеток – образование межэндотелиальных щелей – повреждение эндотелия • прямое • лейкоцитами – усиление трансцитоза – ангиогенез

Повышение проницаемости сосудов при воспалении Немедленная фаза Замедленная фаза Продолжительность 20– 30 мин Через 1 час и до 4 сут. и > Механизмы Округление эндотелиоцитов венул Увеличение межэндотелиальных щелей Повреждение эндотелиоцитов Образование трансэндотелиальных каналов, повышение проницаемости вновьобразованных сосудов Медиаторы Гистамин, серотонин, брадикинин, субстанция Р, С 5 а, С 3 а, ЛТ С 4 и D 4 Лейкоцитарные факторы, цитокины, VEGF, медиаторы воспаления (новые сосуды)
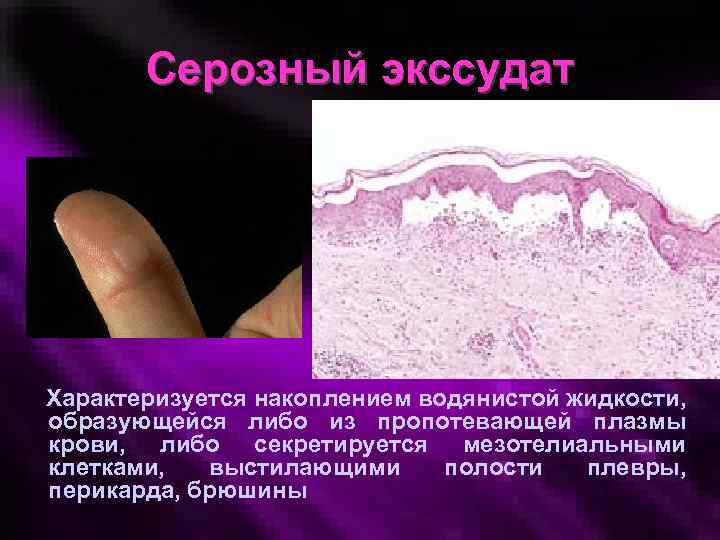
Серозный экссудат Характеризуется накоплением водянистой жидкости, образующейся либо из пропотевающей плазмы крови, либо секретируется мезотелиальными клетками, выстилающими полости плевры, перикарда, брюшины
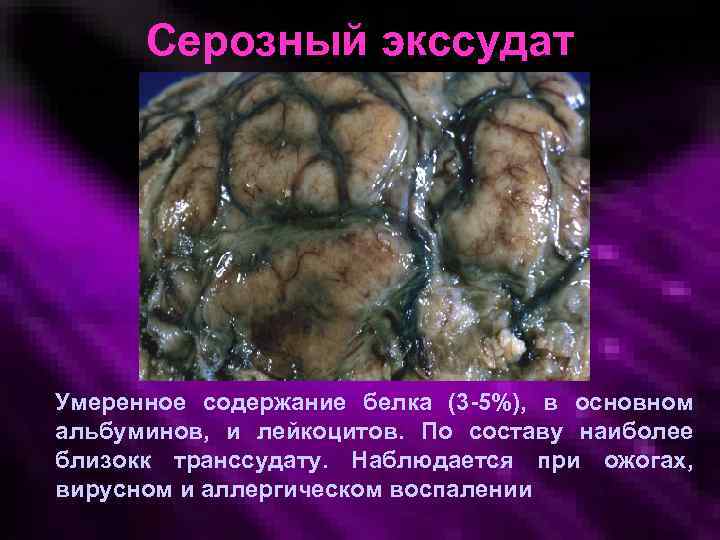
Серозный экссудат Умеренное содержание белка (3 -5%), в основном альбуминов, и лейкоцитов. По составу наиболее близокк транссудату. Наблюдается при ожогах, вирусном и аллергическом воспалении
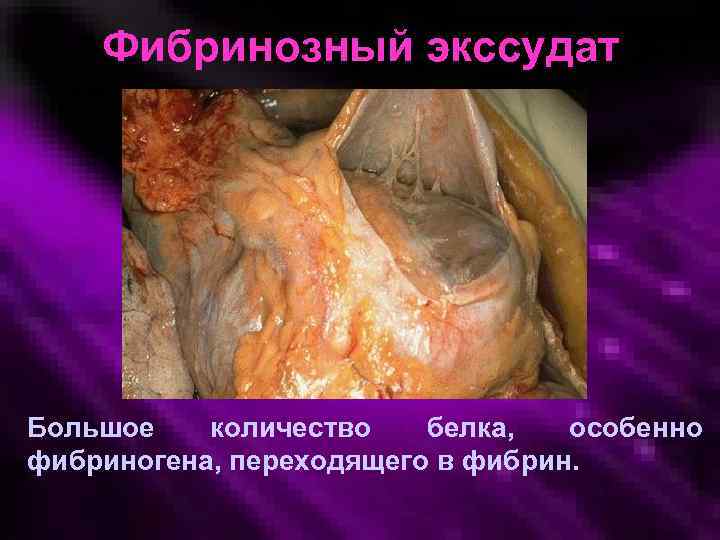
Фибринозный экссудат Большое количество белка, особенно фибриногена, переходящего в фибрин.
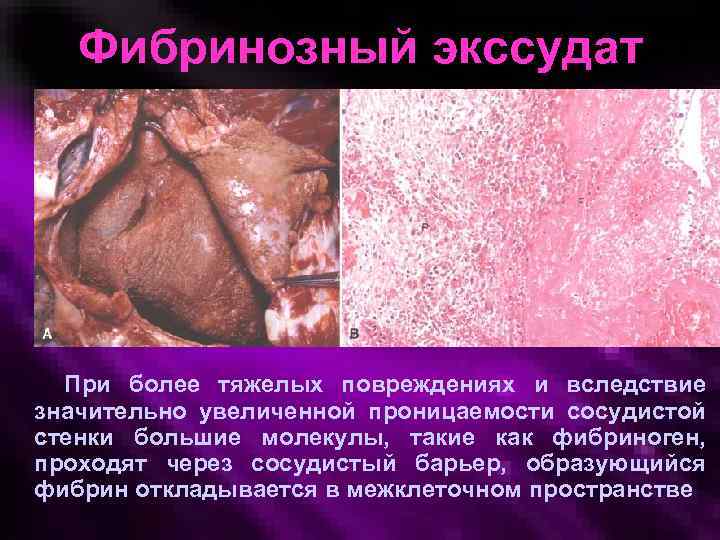
Фибринозный экссудат При более тяжелых повреждениях и вследствие значительно увеличенной проницаемости сосудистой стенки большие молекулы, такие как фибриноген, проходят через сосудистый барьер, образующийся фибрин откладывается в межклеточном пространстве
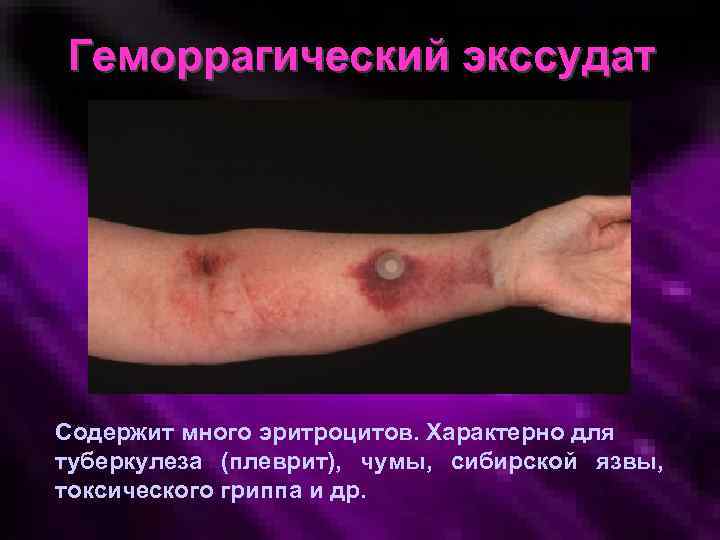
Геморрагический экссудат Содержит много эритроцитов. Характерно для туберкулеза (плеврит), чумы, сибирской язвы, токсического гриппа и др.
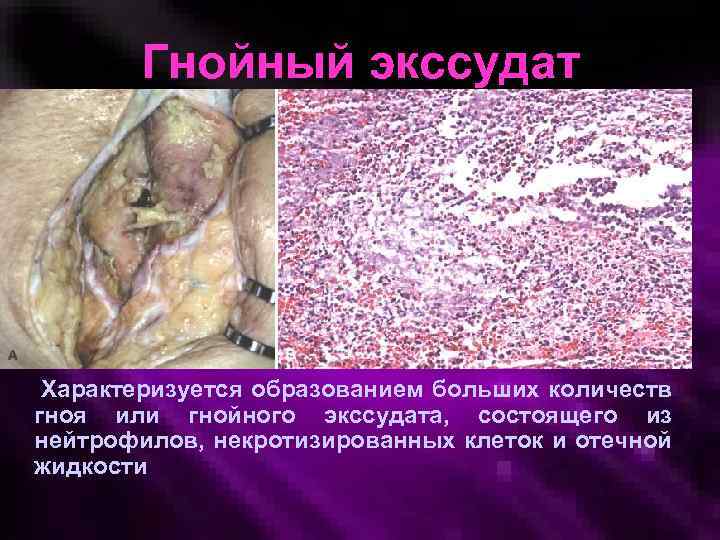
Гнойный экссудат Характеризуется образованием больших количеств гноя или гнойного экссудата, состоящего из нейтрофилов, некротизированных клеток и отечной жидкости
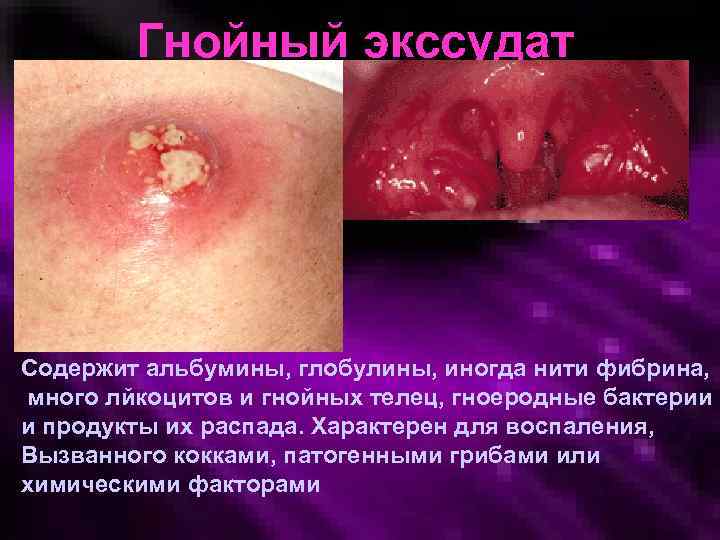
Гнойный экссудат Содержит альбумины, глобулины, иногда нити фибрина, много лйкоцитов и гнойных телец, гноеродные бактерии и продукты их распада. Характерен для воспаления, Вызванного кокками, патогенными грибами или химическими факторами

Биологическое значение экссудации Положительное • Отграничение очага воспаления от здоровых тканей (локализация повреждения • Дилюция (разбавление) вредных веществ – бактериальных токсинов, токсических продуктов распада тканей, метаболитов • Нейтрализация флогогенов и поврежденных клеток с помощью защитных белков – иммуноглобулинов (антител), фементов, лейкоцитов

Биологическое значение экссудации Отрицательное • Поступление экссудата в полости тела с развитием перикардита, плеврита, перитонита • Сдавление близлежащих органов • Образование гноя с развитием абсцесса, флегмоны, пиемии • Образование спаек с нарушением функции органа • Усиление воспалительной боли • Сдавление сосудов с нарушением микроциркуляции и развитием венозной гиперемии и стаза • Образование свищей

Эмиграция • Emigratio – выход лейкоцитов из сосудов в ткань • Ключевое событие патогенеза воспаления, поскольку лейкоциты являются основными эффекторами воспалительного процесса

Механизмы эмиграции –I стадия – обратимая адгезия, скольжение лейкоцитов (30 -60 мин. ) –II стадия – необратимая адгезия к эндотелию, трансэндотелиальная миграция (несколько минут) –III стадия – хемотаксис (несколько суток)
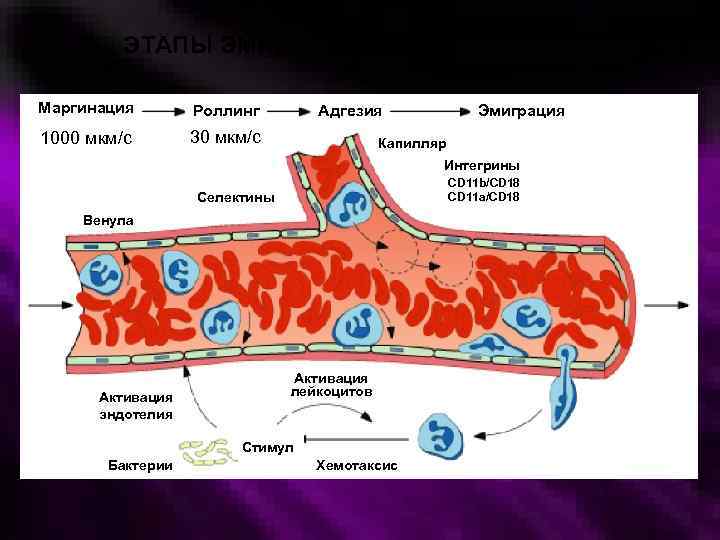
ЭТАПЫ ЭМИГРАЦИИ НЕЙТРОФИЛОВ Маргинация Роллинг 1000 мкм/с 30 мкм/с Адгезия Эмиграция Капилляр Интегрины CD 11 b/CD 18 CD 11 a/CD 18 Селектины Венула Активация эндотелия Активация лейкоцитов Стимул Бактерии Хемотаксис
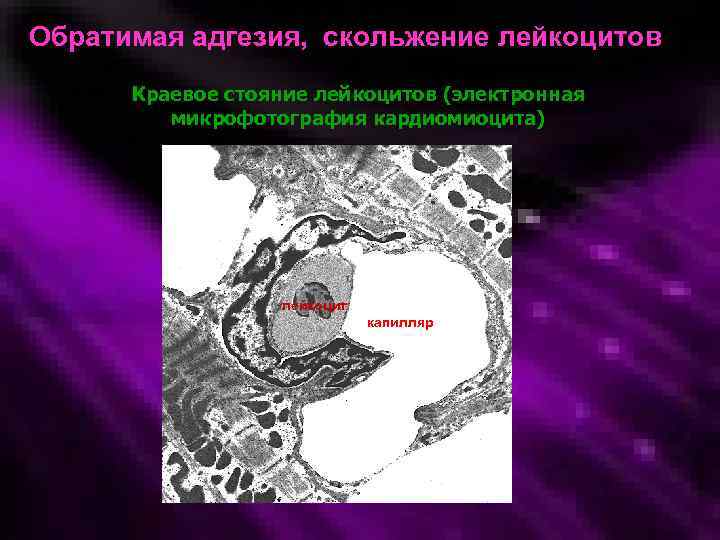
Обратимая адгезия, скольжение лейкоцитов Краевое стояние лейкоцитов (электронная микрофотография кардиомиоцита) лейкоцит капилляр
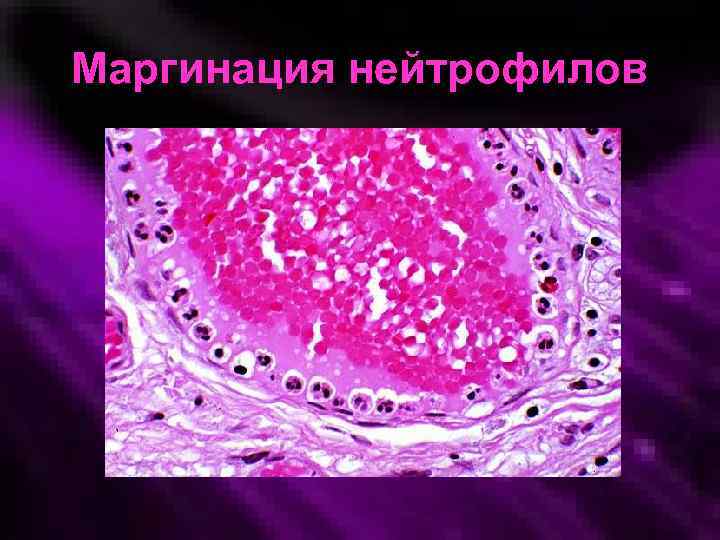
Маргинация нейтрофилов

Необратимая адгезия к эндотелию, трансэндотелиальная миграция Осуществляется при действии другой группы молекул клеточной адгезии – интегринов - Интегрины лейкоцитов (CD 11/18 и др. ) – Лиганды интегринов на эндотелии ICAM-1, 2, 3, VCAM-1. – Индукторы – ФНО, ИЛ-1, С 5 а Прочная адгезия – условие для трансэндотелиальной миграции (дипапедеза) лейкоцитов. Очередность эмиграции лейкоцитов: нейтрофильные гранулоциты – мононуклеары моноциты – лимфоциты – Нейтрофильные гранулоциты, моноциты, лимфоциты мигрируют через щели между эндотелиоцитами (интерэндотелиальный механизм); мононуклеары - при помощи трансэндотелиального мехнизма (через клетки). Продоление базальной мембраны сосудистой стенки осуществляется под действием лизосомных гидролаз ферментов (протеиназ, эластазы, коллагеназы, гиалуронидазы)
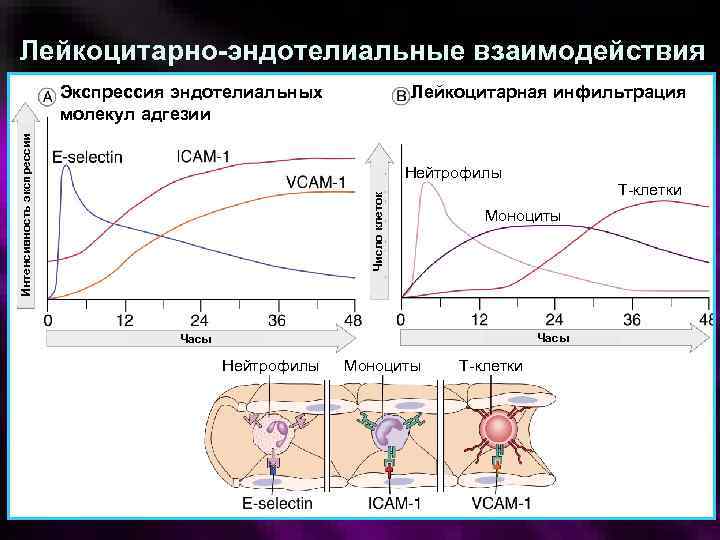
Лейкоцитарно-эндотелиальные взаимодействия Интенсивность экспрессии Экспрессия эндотелиальных молекул адгезии Лейкоцитарная инфильтрация Число клеток Нейтрофилы Т-клетки Моноциты Часы Нейтрофилы Моноциты Т-клетки
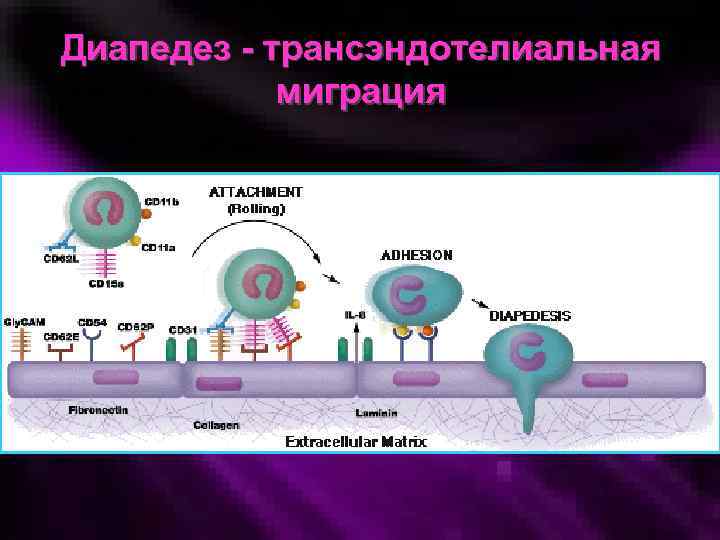
Диапедез - трансэндотелиальная миграция
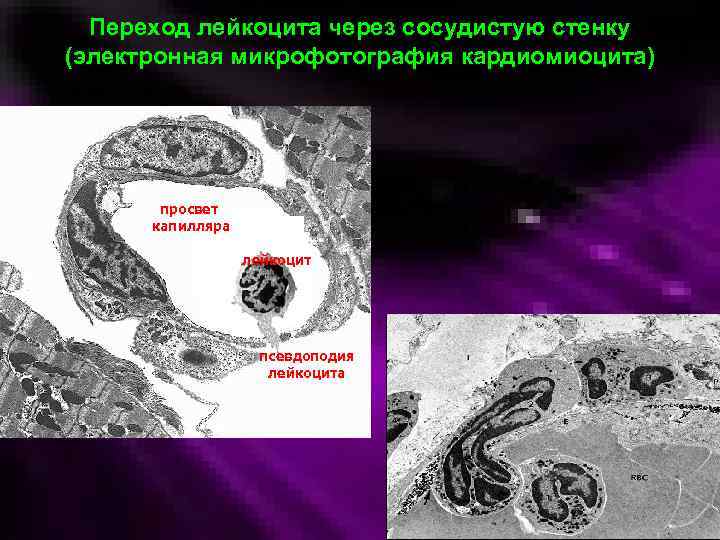
Переход лейкоцита через сосудистую стенку (электронная микрофотография кардиомиоцита) просвет капилляра лейкоцит псевдоподия лейкоцита

Хемотаксис • Хемотаксис (греч. taxis – порядок) или направленное движение лейкоцитов к центру очага повреждения, осуществляется по градиенту хемоаттрактантов (лат. аttraction – притяжение), максимальная концентрация которых возникает в участке наибольшего повреждения тканей
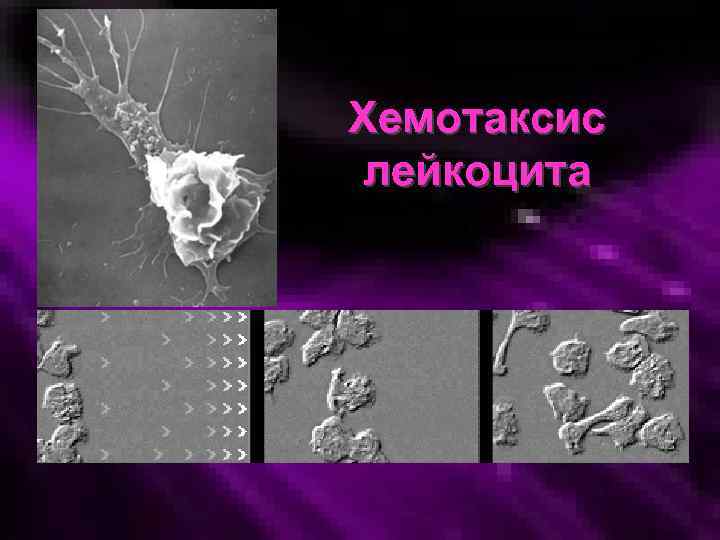
Хемотаксис лейкоцита

Классификация хемоаттрактантов Экзогенные Микроорганизмы и продуты их распада Эндогенные • • 1. 2. Компоненты систем плазмы крови: С 3 и С 5 а, калликреин, брадикинин, ТАП, тромбин Продукты повреждения и метаболизма клеток Пурины – АТФ, ДНК; ФХН, ФХЭ, ФАТ, метаболиты арахидоновой кислоты ЛТ В 4, Тх. А 2 Продукты деградации фибрина и коллагена Другие медиаторы воспаления: катионные белки нейтрофилов, фибронектин, СРБ Иммунные комплексы, Ig. E Хемокины: ИЛ-8, ИЛ-1, воспалительный протеин-10 (IP-10) MIP-1, 2; МСР-1, 2, 3, 4; эотаксин

Ингибиторы хемотаксиса • Трипсин • Хемотрипсин • Ацетилхолинэстераза • Кортикостероиды – гидрокортизон, преднизолон
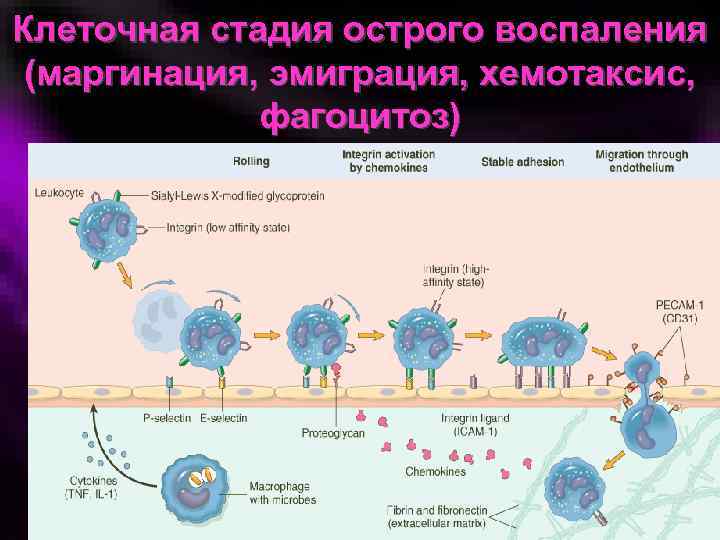
Клеточная стадия острого воспаления (маргинация, эмиграция, хемотаксис, фагоцитоз)
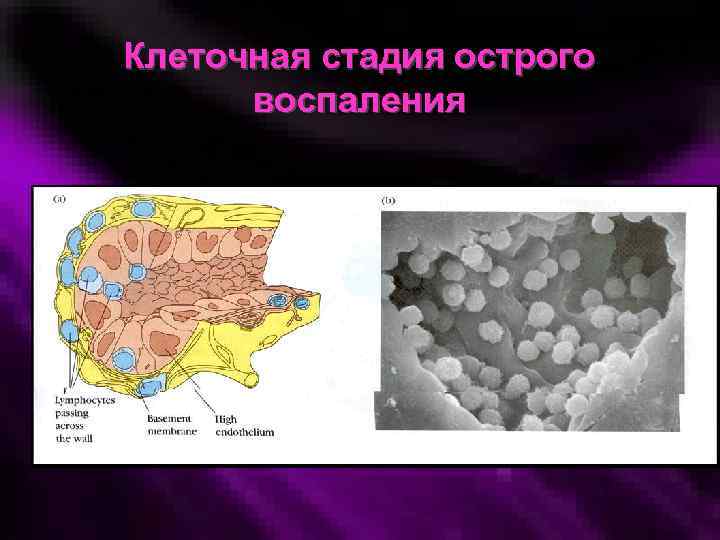
Клеточная стадия острого воспаления
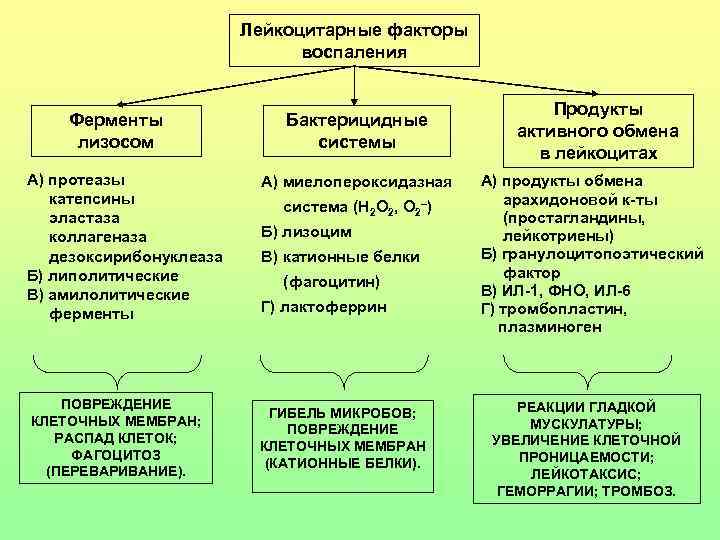
Лейкоцитарные факторы воспаления Ферменты лизосом А) протеазы катепсины эластаза коллагеназа дезоксирибонуклеаза Б) липолитические В) амилолитические ферменты ПОВРЕЖДЕНИЕ КЛЕТОЧНЫХ МЕМБРАН; РАСПАД КЛЕТОК; ФАГОЦИТОЗ (ПЕРЕВАРИВАНИЕ). Бактерицидные системы А) миелопероксидазная система (Н 2 О 2, О 2–) Б) лизоцим В) катионные белки (фагоцитин) Г) лактоферрин ГИБЕЛЬ МИКРОБОВ; ПОВРЕЖДЕНИЕ КЛЕТОЧНЫХ МЕМБРАН (КАТИОННЫЕ БЕЛКИ). Продукты активного обмена в лейкоцитах А) продукты обмена арахидоновой к-ты (простагландины, лейкотриены) Б) гранулоцитопоэтический фактор В) ИЛ-1, ФНО, ИЛ-6 Г) тромбопластин, плазминоген РЕАКЦИИ ГЛАДКОЙ МУСКУЛАТУРЫ; УВЕЛИЧЕНИЕ КЛЕТОЧНОЙ ПРОНИЦАЕМОСТИ; ЛЕЙКОТАКСИС; ГЕМОРРАГИИ; ТРОМБОЗ.

«Воспаление — фагоцитная реакция организма» И. И. Мечников
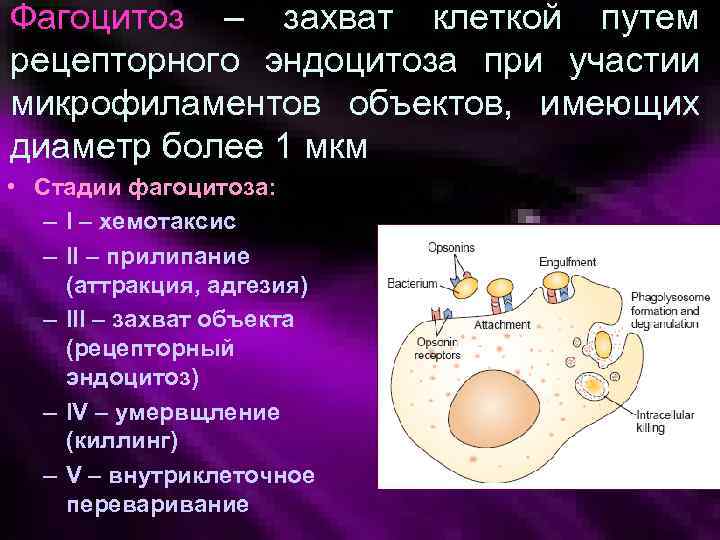
Фагоцитоз – захват клеткой путем рецепторного эндоцитоза при участии микрофиламентов объектов, имеющих диаметр более 1 мкм • Стадии фагоцитоза: – I – хемотаксис – II – прилипание (аттракция, адгезия) – III – захват объекта (рецепторный эндоцитоз) – IV – умервщление (киллинг) – V – внутриклеточное переваривание
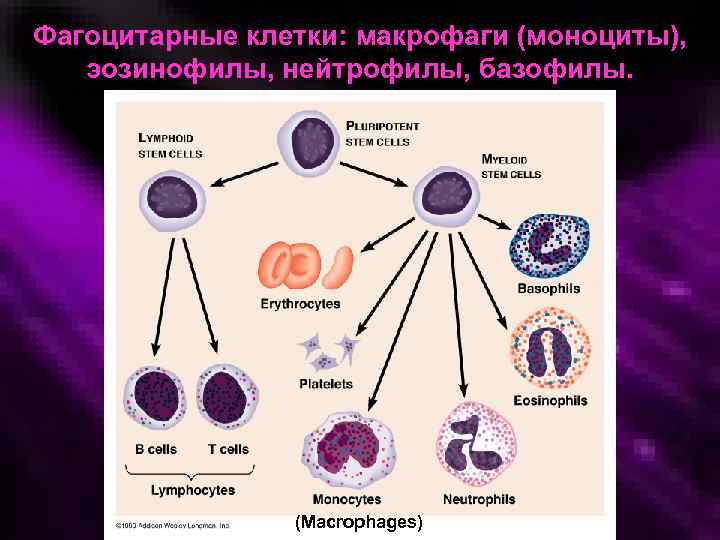
Фагоцитарные клетки: макрофаги (моноциты), эозинофилы, нейтрофилы, базофилы. (Macrophages)
Нейтрофилы • Основные фагоциты в остром воспалении • В гранулах содержатся ферменты и другие антибактериальные вещества • В нейтрофилах образуются токсичные формы кислорода (перекись водорода) и азота (оксид азота) • В циркуляции находятся в течение 10 часов
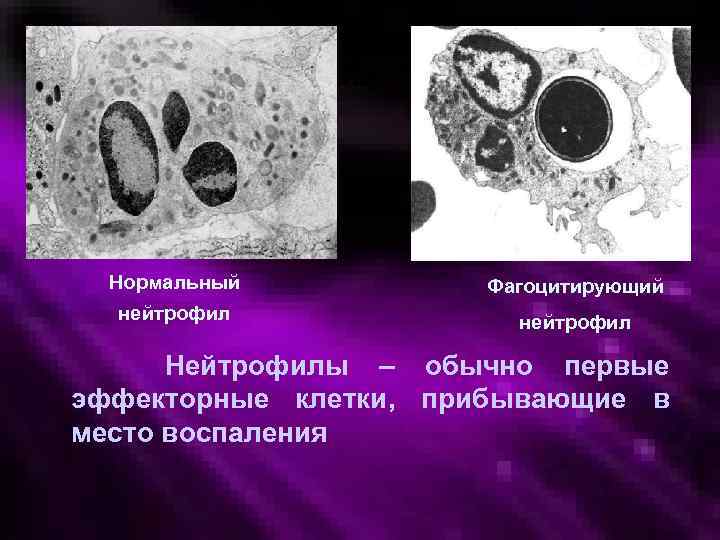
Фагоцитоз Нормальный Фагоцитирующий нейтрофил Нейтрофилы – обычно первые эффекторные клетки, прибывающие в место воспаления
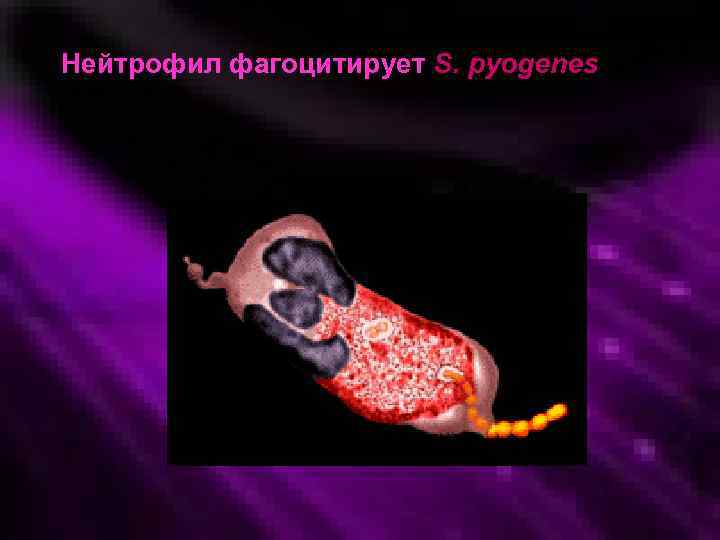
Нейтрофил фагоцитирует S. pyogenes
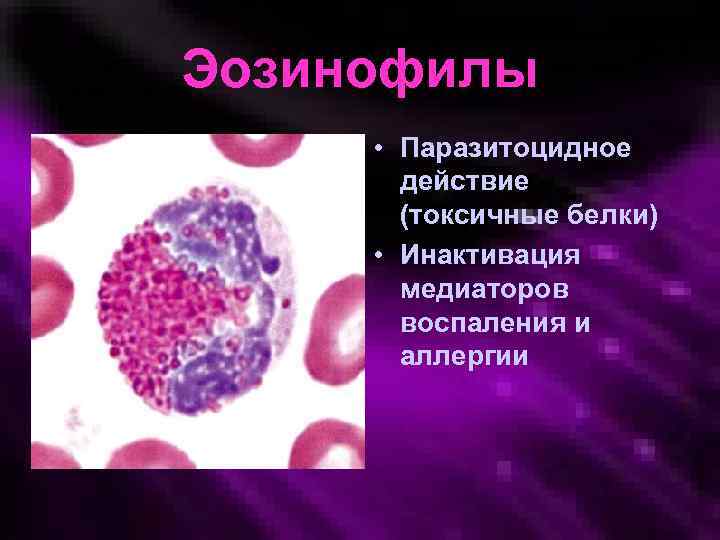
Эозинофилы • Паразитоцидное действие (токсичные белки) • Инактивация медиаторов воспаления и аллергии
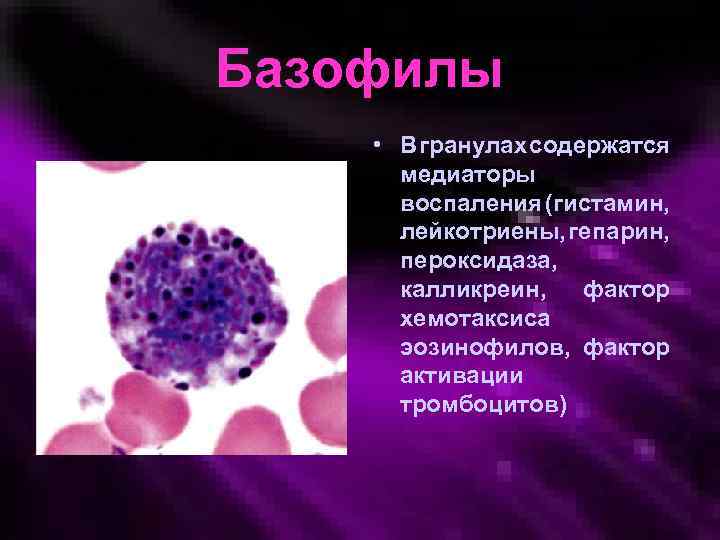
Базофилы • В гранулах содержатся медиаторы воспаления (гистамин, лейкотриены, гепарин, пероксидаза, калликреин, фактор хемотаксиса эозинофилов, фактор активации тромбоцитов)
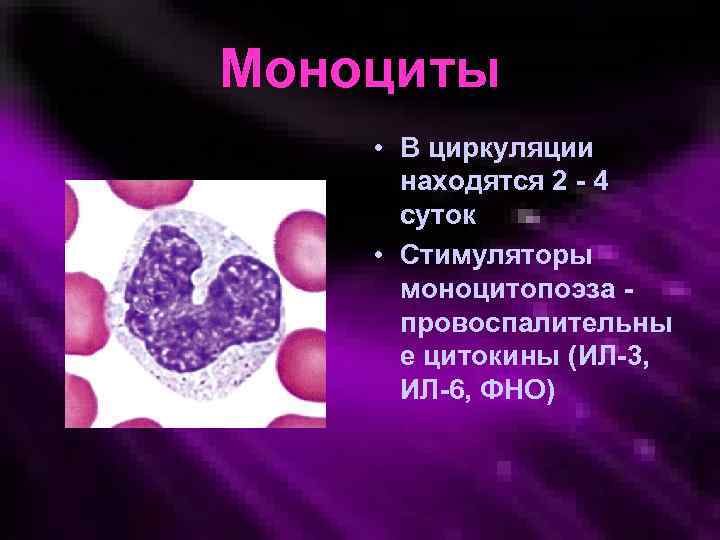
Моноциты • В циркуляции находятся 2 - 4 суток • Стимуляторы моноцитопоэза провоспалительны е цитокины (ИЛ-3, ИЛ-6, ФНО)

Макрофаги • Ответственны за фагоцитоз и лихорадку • Выделяют цитокины, MKSF, GM-KSF, простагландины, интерфероны, факторы хемотаксиса нейтрофилов, в том числе и эндогенные пирогены • Поддерживают сигнальные процессы специфического иммунитета
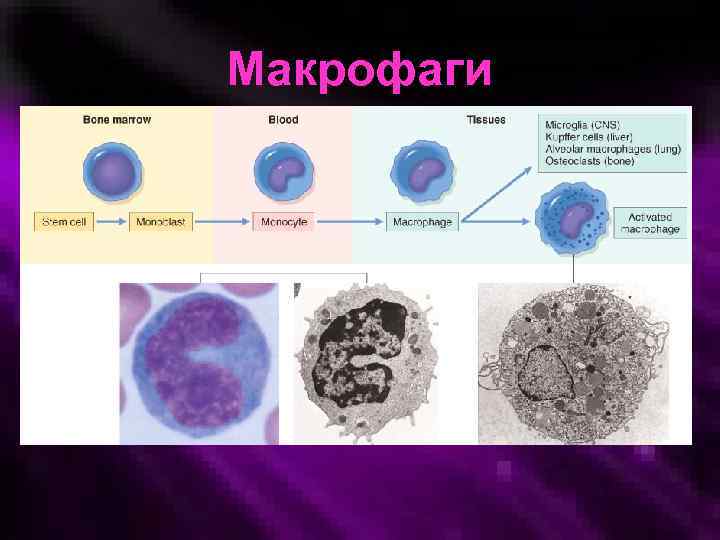
Макрофаги

Адгезия • Адгезия – прилипание фагоцитов к объекту фагоцитоза, в первую очередь, благодаря электростатическому взаисодействию между микробными телами и фагоцитом • В процессе узнавания фагоцитами микробов участвуют опсонины: Ig. G 1, Ig. G 3, Ig. M, Ig. A 1, Ig. A 2, C 3 b, α-1 и β-глобулины, СРБ и др. • Антитела Ig. G и Ig. M специфически связываются с антигеном, а их Fc-компонент – с Fc-рецептором фагоцита. Фагоциты могут соединяться с объектом фагоцитоза и неспецифически – через гидрофобные связи Ван-дер-Ваальса. Если частица опсонизирована, связывание ее с фагоцитом осуществляется через специфические рецепторы, что активирует ее поглощение.

• В момент прилипания фагоцита к микроорганизмам в нем наблюдается метаболический или респираторный взрыв. Он проявляется выраженным (в 2 -5 раз) потреблением кислорода, активацией окисления глюкозы в пентозофосфатном цикле, что ведет к синтезу НАДФ-Н 2. Он расходуется для восстановления молекулярного кислорода с образованием АФК, являющихся мощными бактерицидными факторами.
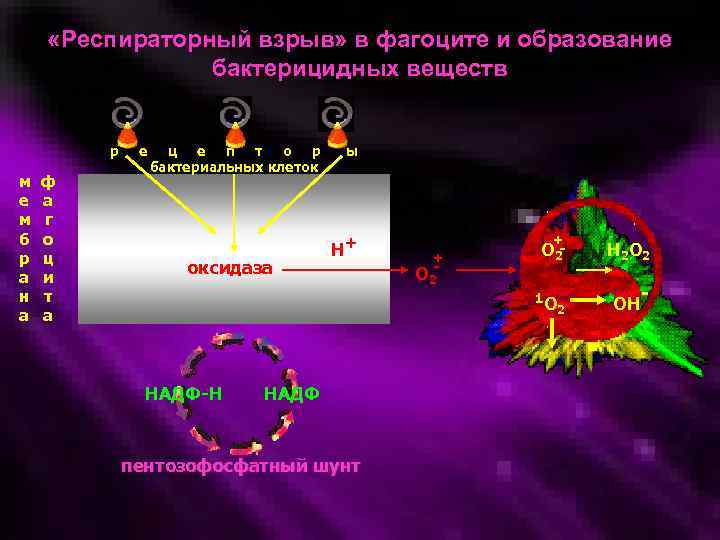
«Респираторный взрыв» в фагоците и образование бактерицидных веществ р м е м б р а н а ф а г о ц и т а е ц е п т о р бактериальных клеток оксидаза ы Н+ + + О 2 - О 21 О НАДФ-Н НАДФ пентозофосфатный шунт 2 Н 2 ОН -

Эндоцитоз • Эндоцитоз – поглощение чужеродного агента. Запускается взаимодействием частицы с плазматической мембраной фагоцита посредством комплекса «опсонин-рецептор» . • Сократительные белки способствуют образованию псевдоподий, образуется фагосома.

Внутриклеточное умерщвление (киллинг) и переваривание объекта • Фагосома сливается с лизосомами фагоцита, образуя фаголизосому. • 2 пути киллинга: 1. Кислород-зависимый. Осуществляется с помощью АФК или миелопероксидазы. 2. Кислород-независимый (освобождение из гранул фагоцита в фаголизосому бактерицидных веществ: - лизоцима - лактоферрина - неферментных катионных белков
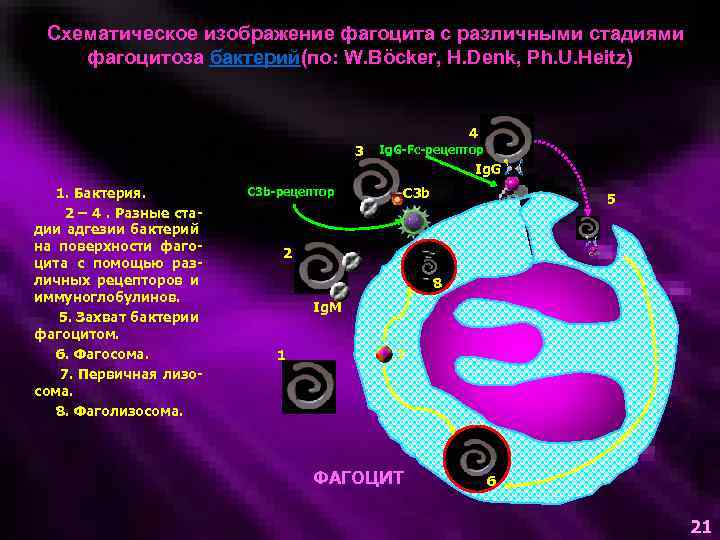
Схематическое изображение фагоцита с различными стадиями фагоцитоза бактерий(по: W. Böcker, H. Denk, Ph. U. Heitz) 4 3 Ig. G-Fc-рецептор Ig. G 1. Бактерия. 2 – 4. Разные стадии адгезии бактерий на поверхности фагоцита с помощью различных рецепторов и иммуноглобулинов. 5. Захват бактерии фагоцитом. 6. Фагосома. 7. Первичная лизосома. 8. Фаголизосома. C 3 b-рецептор C 3 b 5 2 8 Ig. M 1 7 ФАГОЦИТ 6 21

Медиаторы, ограничивающие воспаление PG, PC, NO – уменьшение адгезии лейкоцитов Resolvins, PGE 1, PGE 3 (под действием ЦОГ-2) C 1 -ингибитор - угнетение системы комплемента IL-1 Ra IL-10 IL-4 TGF-beta
Приближение фагоцита к объекту (электронная микрофотография кардиомиоцита) микроб лейкоцит 20
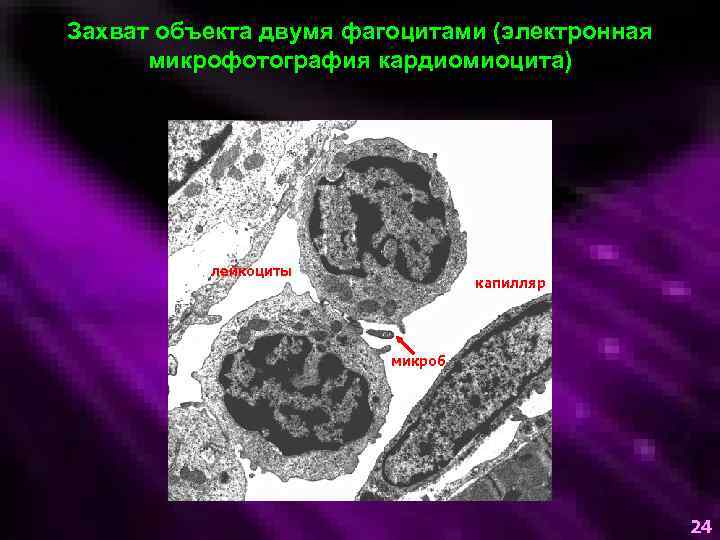
Захват объекта двумя фагоцитами (электронная микрофотография кардиомиоцита) лейкоциты капилляр микроб 24
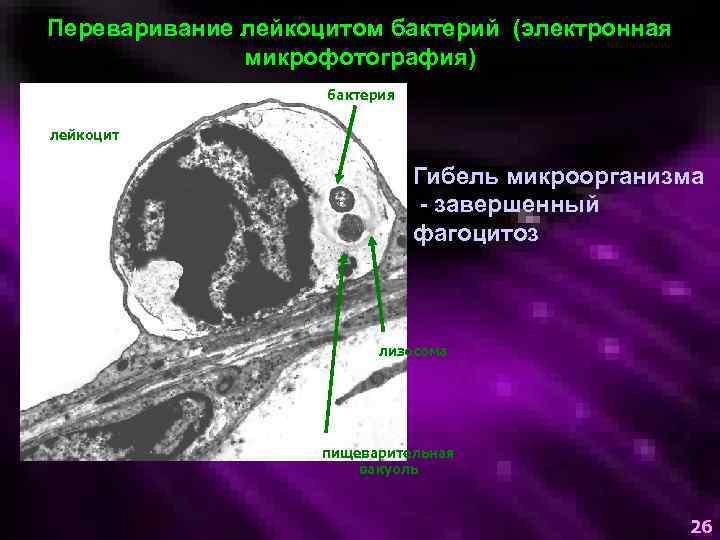
Переваривание лейкоцитом бактерий (электронная микрофотография) бактерия лейкоцит Гибель микроорганизма - завершенный фагоцитоз лизосома пищеварительная вакуоль 26
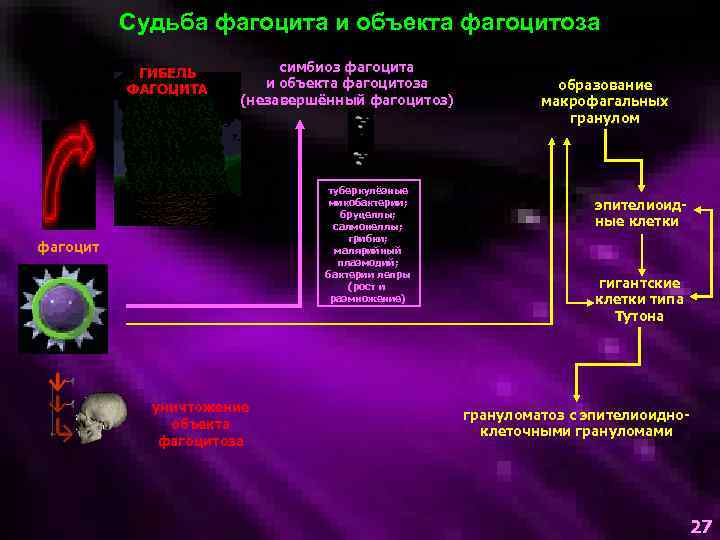
Судьба фагоцита и объекта фагоцитоза ГИБЕЛЬ ФАГОЦИТА симбиоз фагоцита и объекта фагоцитоза (незавершённый фагоцитоз) туберкулёзные микобактерии; бруцеллы; салмонеллы; грибки; малярийный плазмодий; бактерии лепры (рост и размножение) фагоцит уничтожение объекта фагоцитоза образование макрофагальных гранулом эпителиоидные клетки гигантские клетки типа Тутона грануломатоз с эпителиоидноклеточными грануломами 27
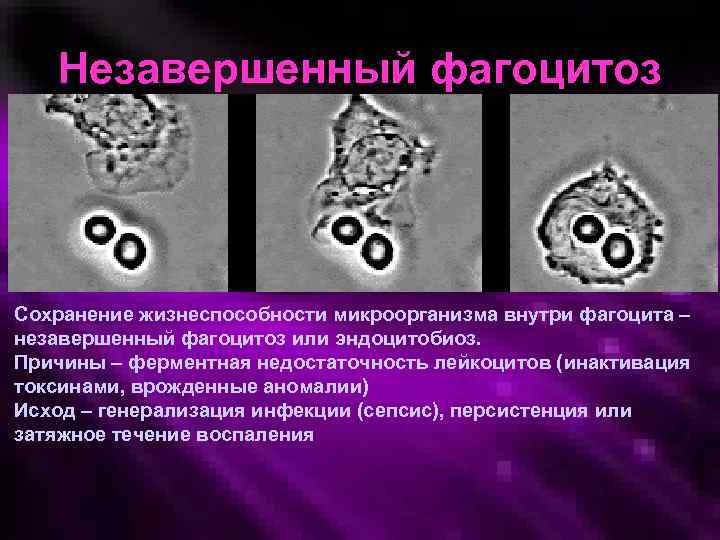
Незавершенный фагоцитоз Сохранение жизнеспособности микроорганизма внутри фагоцита – незавершенный фагоцитоз или эндоцитобиоз. Причины – ферментная недостаточность лейкоцитов (инактивация токсинами, врожденные аномалии) Исход – генерализация инфекции (сепсис), персистенция или затяжное течение воспаления

Белки Острой Фазы Позитивные: С - реактивный белок Сывороточный амилоид А 1 - кислый гликопротеид (орозомукоид) 1 - антихимотрипсин 1 - антитрипсин Компоненты системы комплемента (С 1, С 2, СЗ, С 5 а, С 9) Фибриноген Церулоплазмин Гаптоглобин Фибронектин Негативные: Трансферрин 2 - HS-гликопротеин Функции БОФ 1. Антиоксидантный эффект – церулоплазмин, амилоид А, гаптоглобин, СРБ, 2 -МГ 2. Антимикробный – СРБ, лактоферрин, ф-ры системы коплемента 3. Регуляция гемостаза и антигемостаза – ф-ры коагуляции и антикоагулянты 4. Ограничивают поступление Fe и Zn в ткани, доступность для микроорганизмов, улавливают и транспортируют их в МФ 5. Антипротеазный эффект (нейтрализация протеаз) 6. Активация фагоцитоза (СРБ, С 3 b)

СИСТЕМНЫЕ ЭФФЕКТЫ ОСТРОГО ВОСПАЛЕНИЯ • Лихорадка (IL-1, IL-6, TNF) • Анорексия (IL-1, IL-6, TNF) • Лейкоцитоз (КСФ ГМ, КСФ Г, КСФ М) – Бактериальная инфекция (нейтрофилия) – Паразитарная инфекция (эозинофилия) – Вирусная инфекция (лимфоцитоз) • • • Диспротеинемия ( глобулинов, альбуминов - А/Г) СОЭ Изменения в системе гемостаза ( ССК, СФ) Активация иммунитета (клеточного и гуморального) Изменение гормонального статуса ( САС, гипоталамогипофизорно-надпочечниковой оси) • катаболизма (мышечного белка) • Острофазная реакция (белки острой фазы)
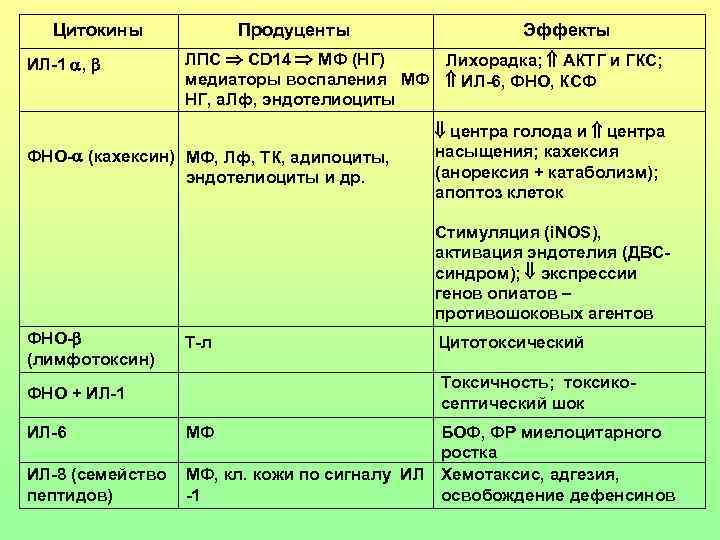
Цитокины ИЛ-1 , Продуценты Эффекты ЛПС CD 14 МФ (НГ) Лихорадка; АКТГ и ГКС; медиаторы воспаления МФ ИЛ-6, ФНО, КСФ НГ, а. Лф, эндотелиоциты ФНО- (кахексин) МФ, Лф, ТК, адипоциты, эндотелиоциты и др. центра голода и центра насыщения; кахексия (анорексия + катаболизм); апоптоз клеток Стимуляция (i. NOS), активация эндотелия (ДВСсиндром); экспрессии генов опиатов – противошоковых агентов ФНО- (лимфотоксин) Т-л Токсичность; токсикосептический шок ФНО + ИЛ-1 ИЛ-6 ИЛ-8 (семейство пептидов) Цитотоксический МФ БОФ, ФР миелоцитарного ростка МФ, кл. кожи по сигналу ИЛ Хемотаксис, адгезия, -1 освобождение дефенсинов

Медиаторы, ограничивающие воспаление • PG, PC, NO – ингибируют адгезию лейкоцитов • С 1 -ингибитор • Антагонист клеточных рецепторов ИЛ-1 (IL-1 Ra) • IL-10, IL-4, TGFβ • Аутоантитела к ИЛ и ИНФ

Пролиферация • Пролиферация (от лат. рroliferatio – размножение) включает размножение и созревание местных, преимущественно соединительнотканных (редко эпителиальных) элементов, которые в последующем замещают поврежденный участок ткани.

Стадия пролиферации • Очищение раны (фагоцитоз, действие ферментов) • Рост соединительной ткани (пролиферация, синтез коллагеновых, эластических волокон, гликозоаминогликанов) • Пролиферация эпителиальных клеток • Неоангиогенез
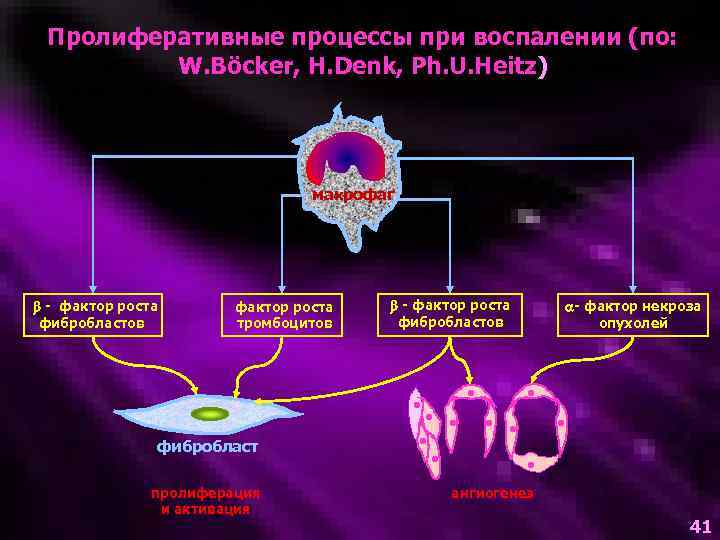
Пролиферативные процессы при воспалении (по: W. Böcker, H. Denk, Ph. U. Heitz) макрофаг - фактор роста фибробластов фактор роста тромбоцитов - фактор роста фибробластов - фактор некроза опухолей фибробласт пролиферация и активация ангиогенез 41

Исходы острого воспаления • Полное восстановление структуры и функции • Неполное восстановление структуры (рубец) • Гибель органа или ткани • Генерализация (сепсис, септический шок) • Переход в хроническое
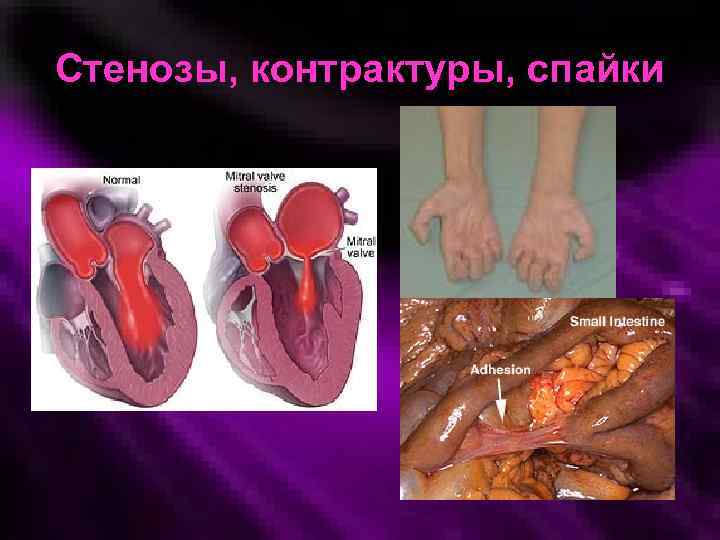
Стенозы, контрактуры, спайки
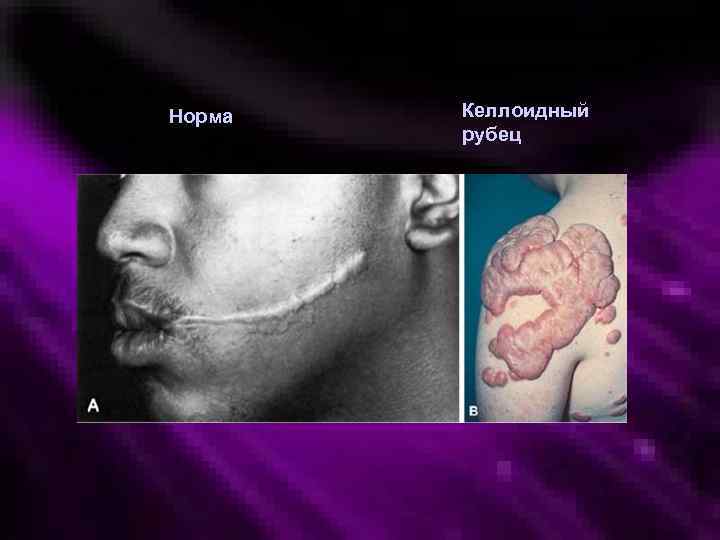
Норма Келлоидный рубец

СИСТЕМНЫЕ ЭФФЕКТЫ ВОСПАЛЕНИЯ • Лихорадка – Одна из наиболее легко распознаваемых цитокиновых острофазных реакций (IL-1, IL-6, TNF), включающая • Анорексия • Катаболизм мышечного белка • Гипотензия • Лейкоцитоз (КСФ ГМ, КСФ Г, КСФ М) Повышение количества лейкоцитов крови – Бактериальная инфекция (нейтрофилия) – Паразитарная инфекция (эозинофилия) – Вирусная инфекция (лимфоцитоз) • Изменение гормонального статуса ( САС, гипоталамогипофизорно-надпочечниковой оси) • катаболизма • Диспротеинемия ( глобулинов, альбуминов - А/Г), СОЭ • БОФ

Системная воспалительная реакция или синдром системного воспалительного ответа - SIRS

Определение : • Суммарные эффекты, оказываемые медиаторами повреждения, формируют генерализованную системную воспалительную реакцию или синдром системного воспалительного ответа SIRS (ССВО).

Клиническими критериями развития ССВО являются следующие: • - температура тела больше 38 о. С или менее 35 о. С; • - частота сердечных сокращений более 90 ударов в минуту; • - частота дыханий более 20 в минуту или артериальная гипокапния менее 32 мм рт. ст; • - лейкоцитоз более 12 000 в мм или лейкопения менее 4 000 мм, или наличие более 10% незрелых форм нейтрофилов

Изменения метаболизма при SIRS Метаболизм протеинов: • Перераспределение протеинов на глюконеогенез, синтез острофазовых белков, цитокинов. Несмотря на повышенный синтез белка - преобладает распад белковых субстанций (катаболизм) - отрицательный азотистый баланс Расстройства обмена протеинов характеризуются перераспределением белков в организме. Ускоренный распад протеинов приводит к глюконеогенезу и синтезу острофазовых белков. Однако синтез белка не позволяет компенсировать возросший катаболизм протеинов, и это приводит к отрицательному азотистому балансу. Потери азота достигают 20 г в сутки и проявляется прогрессирующей потерей массы тела

Метаболизм углеводов: • • Толерантность клеток тканей к инсулину и глюкозе Скорость продукции глюкозы гепатоцитами возрастает с 2, 5 до 4, 45, 1 мг/кг/мин Мобилизация аминокислот из миоцитов скелетной мускулатуры Сочетание толерантности тканей к глюкозе и активного глюконеогенеза Наиболее часто возникающим расстройством является спонтанная гипергликемия. При этом выработка глюкозы в печени увеличивается в ответ на выброс адреналина, норадреналина, глюкагона и кортизола. На фоне гипергликемии, тем не менее, наблюдается глюконеогенез, рефрактерный к введению экзогенной глюкозы. Аминокислоты мобилизуются из скелетной мускулатуры и транспортируются в печень для синтеза глюкозы и медиаторов системного повреждения

Метаболизм липидов: • Активация липолиза • Сниженная утилизация жирных кислот, триглицеридов тканями Снижение активности липопротеинлипазы Липиды являются наиболее расходуемым при критических состояниях источником энергии. Жировая ткань распадается на жирные кислоты, попадающие в системный кровоток, а затем и в печень. Неадекватная перфузия ткани тормозит липолиз. Выброс цитокинов способствует снижению утилизации жирных кислот и триглицеридов за счет подавления активности липопротеинлипазы.
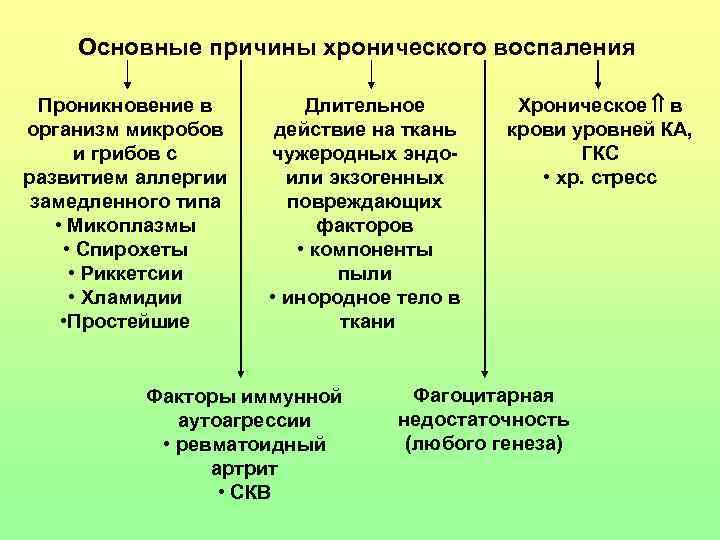
Основные причины хронического воспаления Проникновение в организм микробов и грибов с развитием аллергии замедленного типа • Микоплазмы • Спирохеты • Риккетсии • Хламидии • Простейшие Длительное действие на ткань чужеродных эндоили экзогенных повреждающих факторов • компоненты пыли • инородное тело в ткани Факторы иммунной аутоагрессии • ревматоидный артрит • СКВ Хроническое в крови уровней КА, ГКС • хр. стресс Фагоцитарная недостаточность (любого генеза)

Клетки хронического воспаления Система мононуклеарных фагоцитов 1. Моноциты крови, которые через 24– 48 ч. аккумулируются в очаге воспаления и трансформируются в МФ 2. Макрофаги ткани (резидентные): альвеолярные, перитонеальные, костномозговые, кл. Купфера, мезангиоциты, астроциты, микроглия, кл. Лангерганса (кожа) Гистиоциты синусов 3. МФ, активированные цитокинами Т –лимфоцитов, эндотоксинами и др. продуктами воспаления
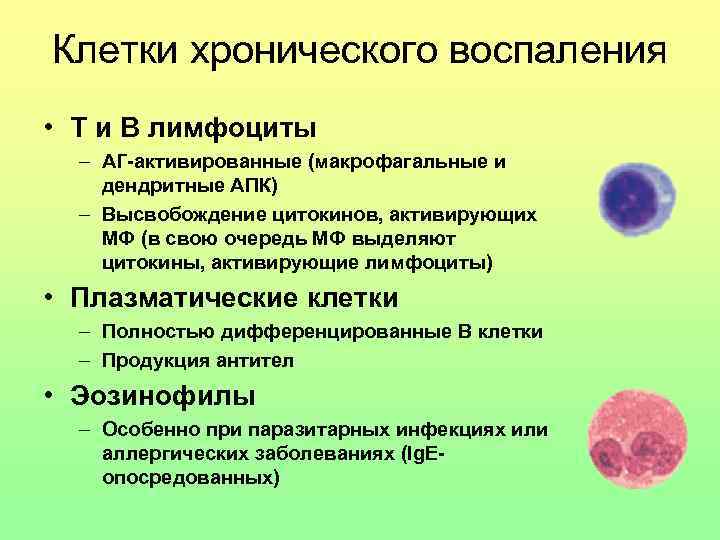
Клетки хронического воспаления • T и B лимфоциты – АГ-активированные (макрофагальные и дендритные АПК) – Высвобождение цитокинов, активирующих МФ (в свою очередь МФ выделяют цитокины, активирующие лимфоциты) • Плазматические клетки – Полностью дифференцированные В клетки – Продукция антител • Эозинофилы – Особенно при паразитарных инфекциях или аллергических заболеваниях (Ig. Eопосредованных)

МЕДИАТОРЫ ХРОНИЧЕСКОГО ВОСПАЛЕНИЯ ФАКТОРЫ, ВЛИЯЮЩИЕ НА ЭМИГРАЦИЮ МОНОЦИТОВ 1. активация эндотелия (IL-1, TNF 1, IFN , IL-4 и др. ) 2. адгезия моноцитов (MIP-1 , МСР-1, MIF, PAF и др. ) ФАКТОРЫ, ВЛИЯЮЩИЕ НА ПРОЛИФЕРАЦИЮ МОНОЦИТОВ МАКРОФАГОВ, ФИБРОБЛАСТОВ И Т. Д. (IL-1, IL-6, TNF , TGF , FGF и др. ) ФАКТОРЫ, ВЛИЯЮЩИЕ НА АНГИОГЕНЕЗ (TNF , PDGF, TGF , FGF и др. ) ФАКТОРЫ, АКТИВИРУЮЩИЕ МОНОЦИТЫ/ МАКРОФАГИ (INF , IL-4, TNF и др. ) ИСТОЧНИКИ МЕДИАТОРОВ: Моноциты / макрофаги, лимфоциты, эндотелиоциты
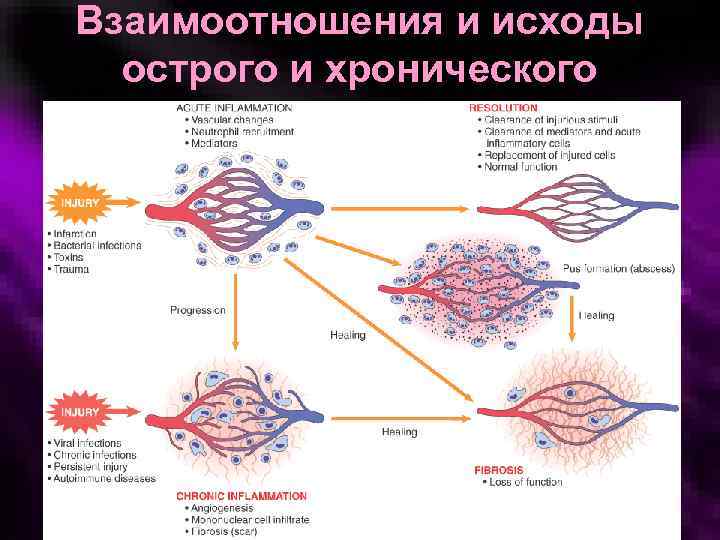
Взаимоотношения и исходы острого и хронического воспаления
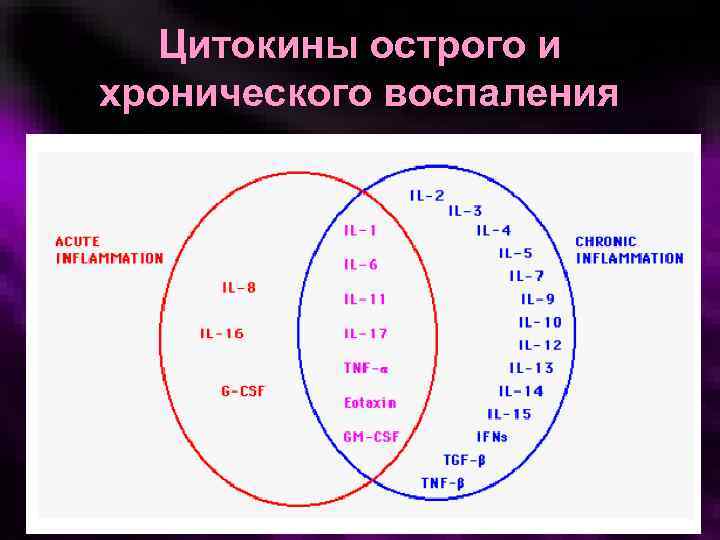
Цитокины острого и хронического воспаления

ОТЛИЧИЯ ОСТРОГО И ХРОНИЧЕСКОГО ВОСПАЛЕНИЯ Признак Острое Хроническое Характер течения Интенсивное Длительное Иммунный ответ Неспецифический Специфический Клетки Нейтрофилы, макрофаги Лимфоциты, плазматические клетки, макрофаги, фибробласты Сосудистые реакции Вазодилатация, отек Образование новых сосудов Местные и общие признаки Выражены Не выражены Последствия Не типичны Гранулема, капсула и др.

Системные эффекты хронического воспаления • Развитие амилоидоза (сывороточный амилоид А) • Анемия (ИЛ-1, ФНО-α) • Кахексия (снижение мышечной массы, жировой ткани) (ИЛ-1, ФНО- α) • Нарушение роста (у детей)
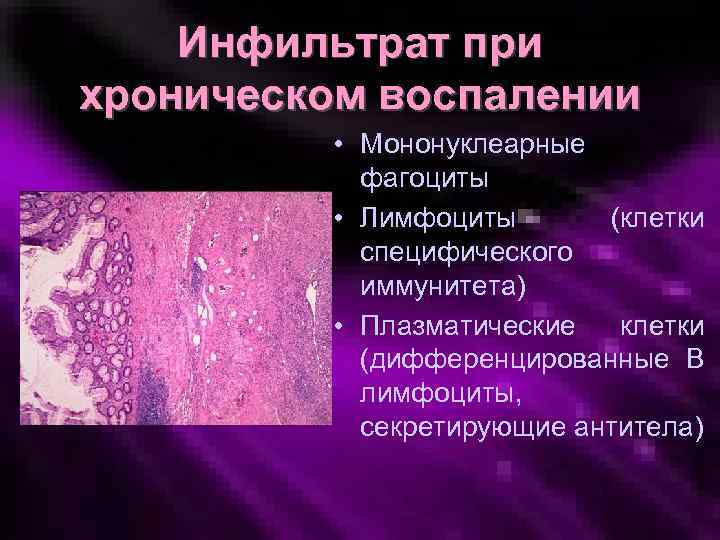
Инфильтрат при хроническом воспалении • Мононуклеарные фагоциты • Лимфоциты (клетки специфического иммунитета) • Плазматические клетки (дифференцированные В лимфоциты, секретирующие антитела)
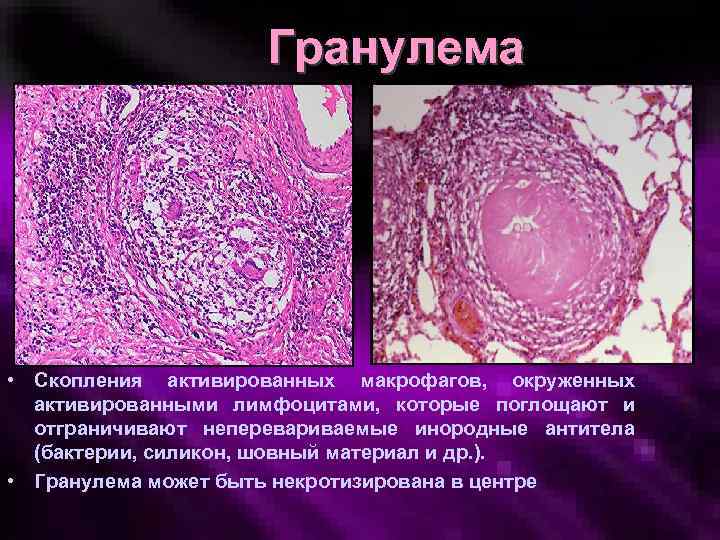
Гранулема • Скопления активированных макрофагов, окруженных активированными лимфоцитами, которые поглощают и отграничивают неперевариваемые инородные антитела (бактерии, силикон, шовный материал и др. ). • Гранулема может быть некротизирована в центре
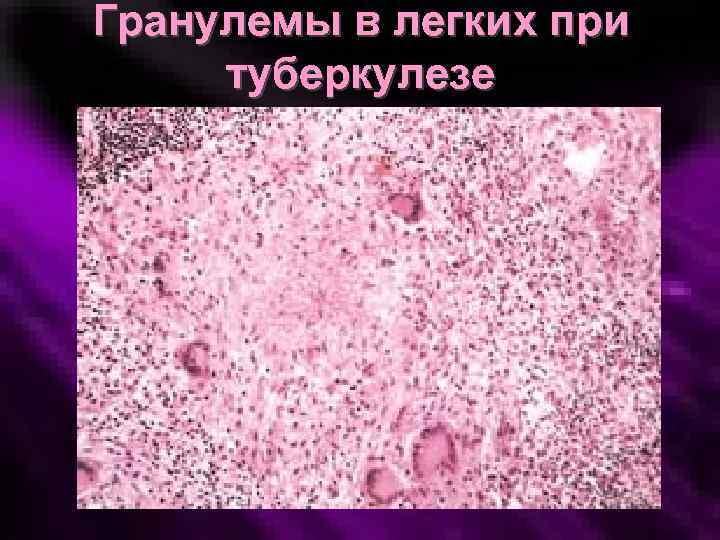
Гранулемы в легких при туберкулезе
Vospalenie.ppt