местные анестетики-нов.ppt
- Количество слайдов: 76
 Вопросы: 1 вариант 1. Накопление вещества при повторных введениях - … 2. Необычная реакция на первое введение лекарственного препарата - … 3. Область фармакологии, изучающая действие лекарственных веществ у лиц пожилого возраста - … 2 вариант 1. Основной механизм всасывания большинства ЛВ в пищеварительном тракте - … 2. Парентеральные пути введения - … 3. Потенцирование - …. 3 вариант 1. Усиление эффекта при совместном действии ЛВ называется … 2. Энтеральные пути введения - … 3. Снижение эффекта при повторных введениях ЛП - …
Вопросы: 1 вариант 1. Накопление вещества при повторных введениях - … 2. Необычная реакция на первое введение лекарственного препарата - … 3. Область фармакологии, изучающая действие лекарственных веществ у лиц пожилого возраста - … 2 вариант 1. Основной механизм всасывания большинства ЛВ в пищеварительном тракте - … 2. Парентеральные пути введения - … 3. Потенцирование - …. 3 вариант 1. Усиление эффекта при совместном действии ЛВ называется … 2. Энтеральные пути введения - … 3. Снижение эффекта при повторных введениях ЛП - …
 Частная фармакология. ЛС, влияющие на перифиферическую нервную систему. Местные анестетики.
Частная фармакология. ЛС, влияющие на перифиферическую нервную систему. Местные анестетики.
 Периферическая нервная система (ПНС) делится на два больших отдела: - афферентную, или чувствительную, несущую импульсы с периферии в ЦНС, - эфферентную, или двигательную, несущую импульсы из ЦНС на периферию. Для афферентной иннервации - это снабжение ЦНС информацией со всех поверхностей и органов тела (кожа, слизистые, кишечник, сердце, скелетные мышцы и т. д. ) об их состоянии и функционировании.
Периферическая нервная система (ПНС) делится на два больших отдела: - афферентную, или чувствительную, несущую импульсы с периферии в ЦНС, - эфферентную, или двигательную, несущую импульсы из ЦНС на периферию. Для афферентной иннервации - это снабжение ЦНС информацией со всех поверхностей и органов тела (кожа, слизистые, кишечник, сердце, скелетные мышцы и т. д. ) об их состоянии и функционировании.
 К афферентной иннервации относятся чувствительные нервные окончания и чувствительные нервные волокна. Чувствительные нервны окончания (чувствительные рецепторы) расположены в органах и тканях и способны воспринимать разного рода раздражения. Существуют: • болевые рецепторы, • температурные рецепторы, • рецепторы осязания (тактильные), • обоняния, • вкуса.
К афферентной иннервации относятся чувствительные нервные окончания и чувствительные нервные волокна. Чувствительные нервны окончания (чувствительные рецепторы) расположены в органах и тканях и способны воспринимать разного рода раздражения. Существуют: • болевые рецепторы, • температурные рецепторы, • рецепторы осязания (тактильные), • обоняния, • вкуса.
 ЛС, ДЕЙСТВУЮЩИЕ НА АФФЕРЕНТНУЮ . ИННЕРВАЦИЮ К ним относятся: 1) ЛС, снижающие чувствительность афферентных нервов (местноанестезирующие); 2) ЛС, защищающие нервные окончания от раздражения (вяжущие, обволакивающие, адсорбирующие, мягчительные); 3) ЛС, стимулирующие афферентную иннервацию (раздражающие)
ЛС, ДЕЙСТВУЮЩИЕ НА АФФЕРЕНТНУЮ . ИННЕРВАЦИЮ К ним относятся: 1) ЛС, снижающие чувствительность афферентных нервов (местноанестезирующие); 2) ЛС, защищающие нервные окончания от раздражения (вяжущие, обволакивающие, адсорбирующие, мягчительные); 3) ЛС, стимулирующие афферентную иннервацию (раздражающие)
 Средства, угнетающие чувствительные нервные окончания или препятствующие действию на них раздражающих веществ • к средствам, снижающим чувствительность окончаний афферентных волокон, относятся местные анестетики, • к средствам, препятствующим действию на них раздражающих веществ, — вяжущие и адсорбирующие средства.
Средства, угнетающие чувствительные нервные окончания или препятствующие действию на них раздражающих веществ • к средствам, снижающим чувствительность окончаний афферентных волокон, относятся местные анестетики, • к средствам, препятствующим действию на них раздражающих веществ, — вяжущие и адсорбирующие средства.
 Местные анестетики Местными анестетиками, или местноанестезирующими средствами, называются средства, вызывающие ограниченную блокаду болевой чувствительности, препятствуя возникновению и поступлению в ЦНС болевых импульсов.
Местные анестетики Местными анестетиками, или местноанестезирующими средствами, называются средства, вызывающие ограниченную блокаду болевой чувствительности, препятствуя возникновению и поступлению в ЦНС болевых импульсов.
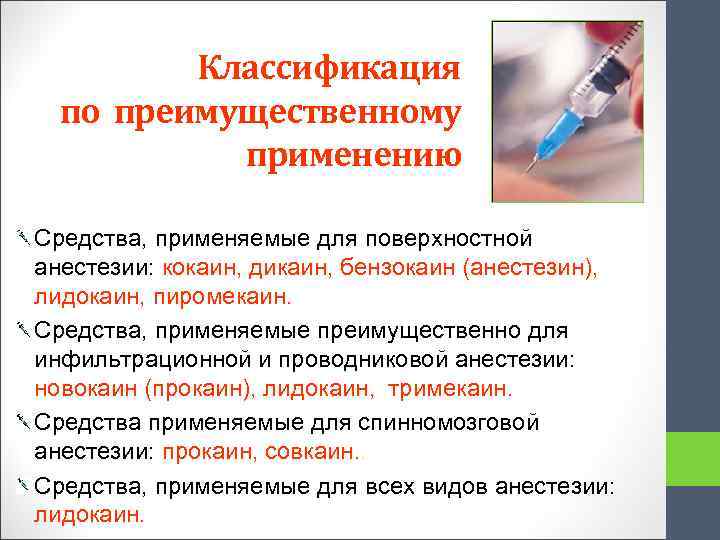 Классификация по преимущественному применению Средства, применяемые для поверхностной анестезии: кокаин, дикаин, бензокаин (анестезин), лидокаин, пиромекаин. Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: новокаин (прокаин), лидокаин, тримекаин. Средства применяемые для спинномозговой анестезии: прокаин, совкаин. . Средства, применяемые для всех видов анестезии: лидокаин.
Классификация по преимущественному применению Средства, применяемые для поверхностной анестезии: кокаин, дикаин, бензокаин (анестезин), лидокаин, пиромекаин. Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: новокаин (прокаин), лидокаин, тримекаин. Средства применяемые для спинномозговой анестезии: прокаин, совкаин. . Средства, применяемые для всех видов анестезии: лидокаин.
 Классификация по химическому строению Сложные эфиры аминоспиртов и ароматических кислот: Производные бензойной кислоты (кокаин); Производные парааминобензойной кислоты (анестезин, новокаин, дикаин, леокаин). Замещенные амиды кислот; Производные ацетинилида (лидокаин, тримекаин, пиромекаин); Производные пиперидина Бупивакаин (маркаин, анекаин), Ропивакаин (наролин), Рихлокаин, Мепивакаин, Прилокаин (цитанест) 4%, Этидокаин (дуранест) 1% Производные бензофурана (бензофурокаин).
Классификация по химическому строению Сложные эфиры аминоспиртов и ароматических кислот: Производные бензойной кислоты (кокаин); Производные парааминобензойной кислоты (анестезин, новокаин, дикаин, леокаин). Замещенные амиды кислот; Производные ацетинилида (лидокаин, тримекаин, пиромекаин); Производные пиперидина Бупивакаин (маркаин, анекаин), Ропивакаин (наролин), Рихлокаин, Мепивакаин, Прилокаин (цитанест) 4%, Этидокаин (дуранест) 1% Производные бензофурана (бензофурокаин).
 • сложные эфиры подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин. • замещенные амиды кислот инактивируются монооксигеназной системой печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
• сложные эфиры подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин. • замещенные амиды кислот инактивируются монооксигеназной системой печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
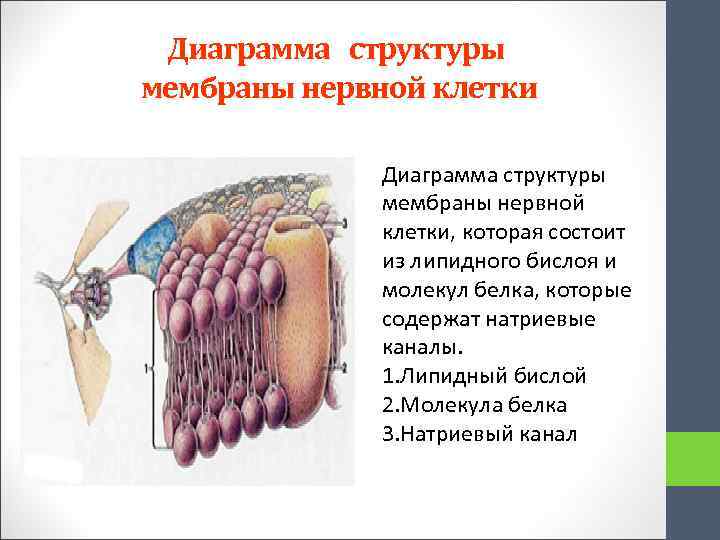 Диаграмма структуры мембраны нервной клетки, которая состоит из липидного бислоя и молекул белка, которые содержат натриевые каналы. 1. Липидный бислой 2. Молекула белка 3. Натриевый канал
Диаграмма структуры мембраны нервной клетки, которая состоит из липидного бислоя и молекул белка, которые содержат натриевые каналы. 1. Липидный бислой 2. Молекула белка 3. Натриевый канал
 Механизм действия • Местноанестезирующие средства блокируют как генерацию, так и проведение нервного импульса. • Точкой приложения при этом является липофильная оболочка клеточной мембраны. • Эти препараты предотвращают повышение проницаемости мембраны для ионов натрия, наблюдаемой при деполяризации, что приводит к стабилизации мембраны и невозможности проведения импульса. • Одним из важнейших путей блокирования натриевых каналов является вытеснение местными анестетиками кальция из рецепторов, расположенных на внутренней поверхности мембраны. • Мелкие нервные волокна блокируются раньше. Так, первыми блокируются автономные нервные волокна, затем сенсорные, проводящие температуру и боль, затем тактильные и, наконец, моторные. Восстановление функции происходит в обратном порядке.
Механизм действия • Местноанестезирующие средства блокируют как генерацию, так и проведение нервного импульса. • Точкой приложения при этом является липофильная оболочка клеточной мембраны. • Эти препараты предотвращают повышение проницаемости мембраны для ионов натрия, наблюдаемой при деполяризации, что приводит к стабилизации мембраны и невозможности проведения импульса. • Одним из важнейших путей блокирования натриевых каналов является вытеснение местными анестетиками кальция из рецепторов, расположенных на внутренней поверхности мембраны. • Мелкие нервные волокна блокируются раньше. Так, первыми блокируются автономные нервные волокна, затем сенсорные, проводящие температуру и боль, затем тактильные и, наконец, моторные. Восстановление функции происходит в обратном порядке.
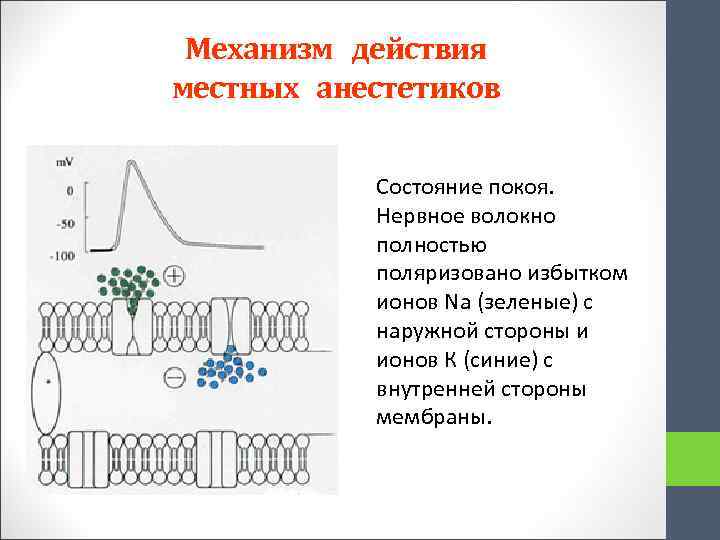 Механизм действия местных анестетиков Состояние покоя. Нервное волокно полностью поляризовано избытком ионов Na (зеленые) с наружной стороны и ионов К (синие) с внутренней стороны мембраны.
Механизм действия местных анестетиков Состояние покоя. Нервное волокно полностью поляризовано избытком ионов Na (зеленые) с наружной стороны и ионов К (синие) с внутренней стороны мембраны.
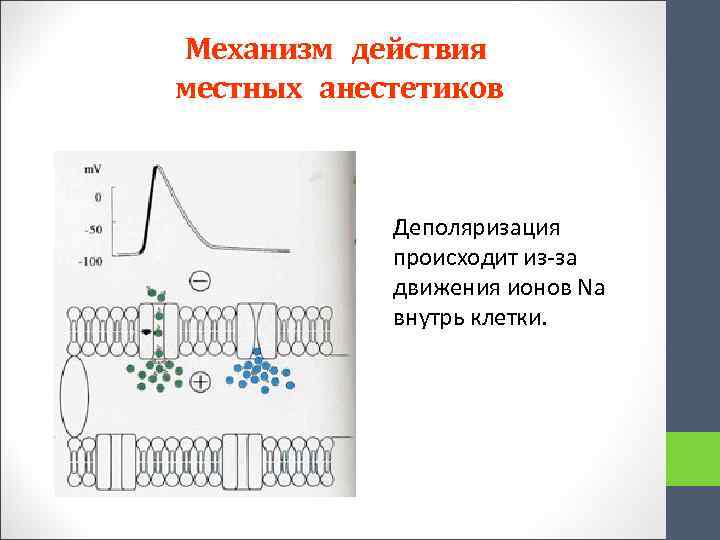 Механизм действия местных анестетиков Деполяризация происходит из-за движения ионов Na внутрь клетки.
Механизм действия местных анестетиков Деполяризация происходит из-за движения ионов Na внутрь клетки.
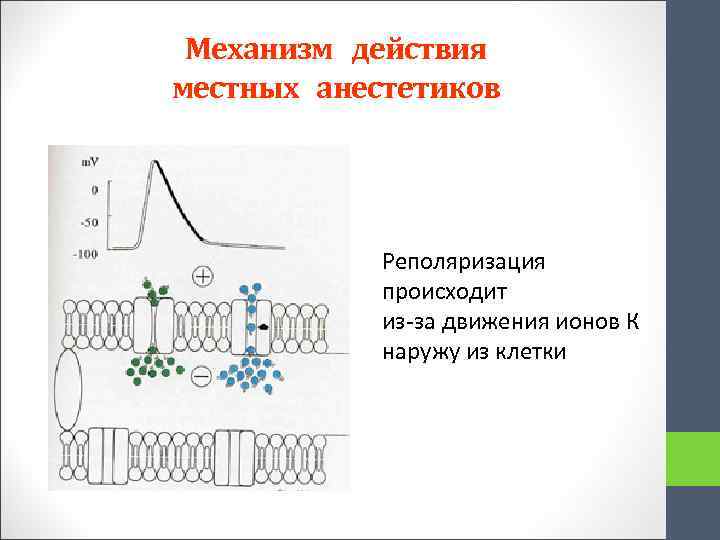 Механизм действия местных анестетиков Реполяризация происходит из-за движения ионов К наружу из клетки
Механизм действия местных анестетиков Реполяризация происходит из-за движения ионов К наружу из клетки
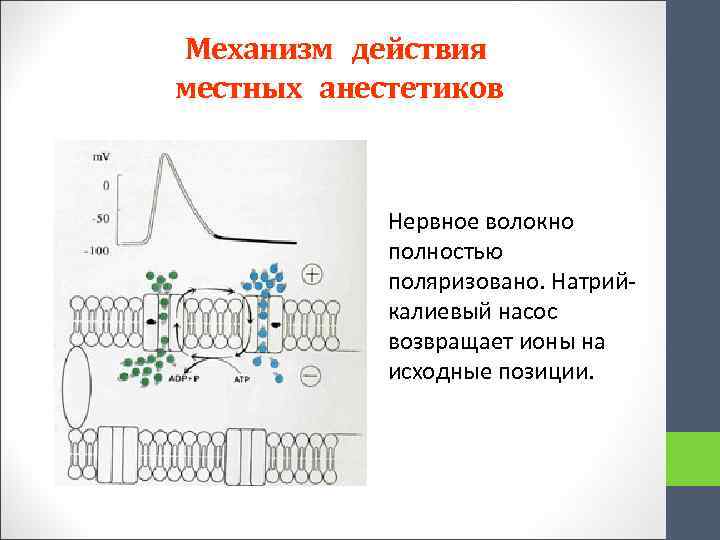 Механизм действия местных анестетиков Нервное волокно полностью поляризовано. Натрийкалиевый насос возвращает ионы на исходные позиции.
Механизм действия местных анестетиков Нервное волокно полностью поляризовано. Натрийкалиевый насос возвращает ионы на исходные позиции.
 • В первую очередь местные анестетики блокируют безмиелиновые и миелиновые волокна (афферентные пути, проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой, местные анестетики действуют в области перехватов Ранвье. • Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики.
• В первую очередь местные анестетики блокируют безмиелиновые и миелиновые волокна (афферентные пути, проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой, местные анестетики действуют в области перехватов Ранвье. • Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики.
 Распространение нервного импульса вдоль миелинизированных и немиелинизированных волокон. а. В миелинизированных нервных волокнах импульс перескакивает от одного узелка Ранвье к следующиему. b. В немиелинизированных нервных волокнах импульс проходит вдоль всей длины волокна.
Распространение нервного импульса вдоль миелинизированных и немиелинизированных волокон. а. В миелинизированных нервных волокнах импульс перескакивает от одного узелка Ранвье к следующиему. b. В немиелинизированных нервных волокнах импульс проходит вдоль всей длины волокна.
 • Имеет значение также конкурентное взаимодействие с ионами кальция, которые регулируют "открытиезакрытие" ионных каналов. • В этом проявляется аналогия в действии местных и общих анестетиков: те и другие блокируют генерацию возбуждения в мембранах. • Поэтому наркотические вещества (эфир и др. ) могут вызвать местную анестезию, а местные анестетики при в/в введении - общую анестезию. • С этим, очевидно, связан потенцирующий эффект при совместном применении местных анестетиков, наркотических, снотворных и анальгезирующих ЛС.
• Имеет значение также конкурентное взаимодействие с ионами кальция, которые регулируют "открытиезакрытие" ионных каналов. • В этом проявляется аналогия в действии местных и общих анестетиков: те и другие блокируют генерацию возбуждения в мембранах. • Поэтому наркотические вещества (эфир и др. ) могут вызвать местную анестезию, а местные анестетики при в/в введении - общую анестезию. • С этим, очевидно, связан потенцирующий эффект при совместном применении местных анестетиков, наркотических, снотворных и анальгезирующих ЛС.
 Этапы превращении анестетиков для проявления анестезирующего эффекта 1. используемая соль анестетика хорошо растворима в воде, но плохо в липидах, поэтому через мембраны проникает слабо и анестезирующим действием не обладает; 2. в тканевой жидкости соль анестетика превращается в неионизированное липофильное основание, которое хорошо проникает через мембраны; 3. основание анестетика приобретает катионную форму, которая взаимодействует с рецепторами внутри натриевых каналов мембран, в результате чего нарушается прохождение ионов натрия (и калия) через каналы мембран. Это препятствует возникновению потенциала действия и вызывает блок проведения и генерации импульсов.
Этапы превращении анестетиков для проявления анестезирующего эффекта 1. используемая соль анестетика хорошо растворима в воде, но плохо в липидах, поэтому через мембраны проникает слабо и анестезирующим действием не обладает; 2. в тканевой жидкости соль анестетика превращается в неионизированное липофильное основание, которое хорошо проникает через мембраны; 3. основание анестетика приобретает катионную форму, которая взаимодействует с рецепторами внутри натриевых каналов мембран, в результате чего нарушается прохождение ионов натрия (и калия) через каналы мембран. Это препятствует возникновению потенциала действия и вызывает блок проведения и генерации импульсов.
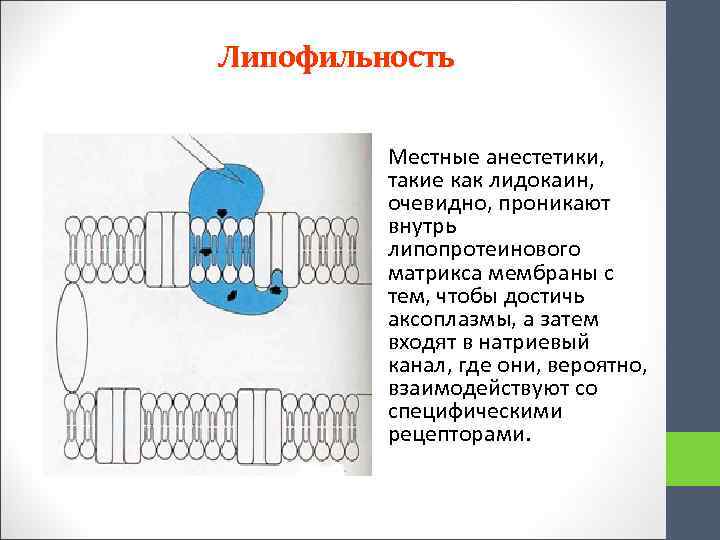 Липофильность Местные анестетики, такие как лидокаин, очевидно, проникают внутрь липопротеинового матрикса мембраны с тем, чтобы достичь аксоплазмы, а затем входят в натриевый канал, где они, вероятно, взаимодействуют со специфическими рецепторами.
Липофильность Местные анестетики, такие как лидокаин, очевидно, проникают внутрь липопротеинового матрикса мембраны с тем, чтобы достичь аксоплазмы, а затем входят в натриевый канал, где они, вероятно, взаимодействуют со специфическими рецепторами.
 Обезвреживание анестетиков осуществляется путем биотрансформации. Вещества с эфирной связью гидролизуются эстеразами: • новокаин холинэстеразой плазмы, • кокаин, дикаин, анестезин - эстеразами печени. Биотрансформация анестетиков с амидной связью проходит в печени путем ее разрушения (напр. , лидокаин). Продукты распада выводятся печеночным кровотоком. Сниженный печеночный кровоток способствует удлинению периода полураспада и увеличению концентрации в крови, что может привести к интоксикации.
Обезвреживание анестетиков осуществляется путем биотрансформации. Вещества с эфирной связью гидролизуются эстеразами: • новокаин холинэстеразой плазмы, • кокаин, дикаин, анестезин - эстеразами печени. Биотрансформация анестетиков с амидной связью проходит в печени путем ее разрушения (напр. , лидокаин). Продукты распада выводятся печеночным кровотоком. Сниженный печеночный кровоток способствует удлинению периода полураспада и увеличению концентрации в крови, что может привести к интоксикации.
 Анестетики легко проникают в легкие, печень, почки, ЦНС, через плаценту. Если в кровь поступает значительное количество вещества, возникает токсический эффект: возбуждение, затем паралич центров продолговатого мозга. Это проявляется вначале беспокойством, одышкой, повышением АД, бледностью кожи, повышением температуры, а затем - угнетением дыхания и кровообращения. При интоксикации применяют кислород, искусственную вентиляцию легких, в/в введение барбитуратов, сибазона, адреналина, норадреналина.
Анестетики легко проникают в легкие, печень, почки, ЦНС, через плаценту. Если в кровь поступает значительное количество вещества, возникает токсический эффект: возбуждение, затем паралич центров продолговатого мозга. Это проявляется вначале беспокойством, одышкой, повышением АД, бледностью кожи, повышением температуры, а затем - угнетением дыхания и кровообращения. При интоксикации применяют кислород, искусственную вентиляцию легких, в/в введение барбитуратов, сибазона, адреналина, норадреналина.
 Аллергические реакции наиболее часто вызывают анестетитики с эфирной связью, особенно новокаин. • Самой опасной из них является анафилактический шок. • Наиболее ценным свойством местных анестетиков является способность блокировать болевые рецепторы и чувствительные нервные волокна. • В связи с этим их используют для местного обезболивания (местной анестезии), в частности, при хирургических операциях
Аллергические реакции наиболее часто вызывают анестетитики с эфирной связью, особенно новокаин. • Самой опасной из них является анафилактический шок. • Наиболее ценным свойством местных анестетиков является способность блокировать болевые рецепторы и чувствительные нервные волокна. • В связи с этим их используют для местного обезболивания (местной анестезии), в частности, при хирургических операциях
 Местная анестезия Выключение чувствительности прямом контакте ЛВ с нервными проводниками и рецепторами без выключения сознания, рефлексов и мышечного тонуса (в отличие от наркоза). Местные анестетики - это ЛВ, вызывающие обратимое угнетение проводимости и возбудимости рецепторов и проводников при нанесении на них.
Местная анестезия Выключение чувствительности прямом контакте ЛВ с нервными проводниками и рецепторами без выключения сознания, рефлексов и мышечного тонуса (в отличие от наркоза). Местные анестетики - это ЛВ, вызывающие обратимое угнетение проводимости и возбудимости рецепторов и проводников при нанесении на них.
 Поверхностная анестезия (терминальная анестезия) — в основном анестезия слизистых оболочек (глаз, носа, носоглотки и т. д. ). При нанесении анестетика на слизистую оболочку она утрачивает чувствительность, так как анестетик блокирует чувствительные нервные окончания (терминали) в слизистой оболочке. Поверхностная анестезия используется в глазной практике (например, при удалении инородных тел из роговицы), в оториноларингологии (при операциях на слизистой оболочке носа, носоглотки), а также при интубации, введении бронхоскопов, эзофагоскопов и др.
Поверхностная анестезия (терминальная анестезия) — в основном анестезия слизистых оболочек (глаз, носа, носоглотки и т. д. ). При нанесении анестетика на слизистую оболочку она утрачивает чувствительность, так как анестетик блокирует чувствительные нервные окончания (терминали) в слизистой оболочке. Поверхностная анестезия используется в глазной практике (например, при удалении инородных тел из роговицы), в оториноларингологии (при операциях на слизистой оболочке носа, носоглотки), а также при интубации, введении бронхоскопов, эзофагоскопов и др.
 Для поверхностной анестезии применяют тетракаин, бензокаин, проксиметакаин. При нанесении анестетиков на слизистые оболочки возможно частичное всасывание веществ и проявление резорбтивного токсического действия. Для уменьшения всасывания анестетиков к их растворам добавляют сосудосуживающие вещества, например, адреналин. Предупреждение всасывания анестетиков не только уменьшает их токсичность, но и удлиняет их действие.
Для поверхностной анестезии применяют тетракаин, бензокаин, проксиметакаин. При нанесении анестетиков на слизистые оболочки возможно частичное всасывание веществ и проявление резорбтивного токсического действия. Для уменьшения всасывания анестетиков к их растворам добавляют сосудосуживающие вещества, например, адреналин. Предупреждение всасывания анестетиков не только уменьшает их токсичность, но и удлиняет их действие.
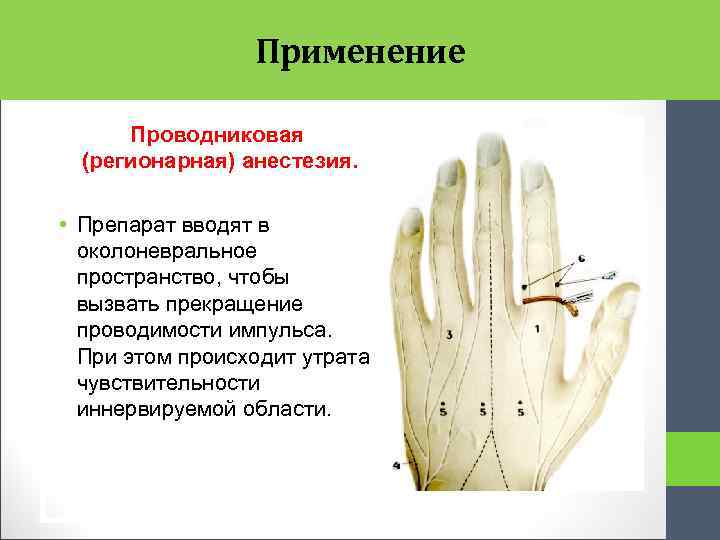 Применение Проводниковая (регионарная) анестезия. • Препарат вводят в околоневральное пространство, чтобы вызвать прекращение проводимости импульса. При этом происходит утрата чувствительности иннервируемой области.
Применение Проводниковая (регионарная) анестезия. • Препарат вводят в околоневральное пространство, чтобы вызвать прекращение проводимости импульса. При этом происходит утрата чувствительности иннервируемой области.
 Проводниковая анестезия • Если раствор местного анестетика ввести в ткань, окружающую нерв, который содержит чувствительные волокна, то в месте введения анестетика происходит блокада чувствительных нервных волокон. В связи с этим вся область, иннервируемая данным нервом, утрачивает чувствительность. • Такой вид местного обезболивания носит название проводниковой анестезии (блокада нервных проводников). Проводниковая анестезия наступает в результате действия местных анестетиков на афферентные нервные волокна и нарушения проведения болевых импульсов в ЦНС из региона, иннервируемого блокированным нервом.
Проводниковая анестезия • Если раствор местного анестетика ввести в ткань, окружающую нерв, который содержит чувствительные волокна, то в месте введения анестетика происходит блокада чувствительных нервных волокон. В связи с этим вся область, иннервируемая данным нервом, утрачивает чувствительность. • Такой вид местного обезболивания носит название проводниковой анестезии (блокада нервных проводников). Проводниковая анестезия наступает в результате действия местных анестетиков на афферентные нервные волокна и нарушения проведения болевых импульсов в ЦНС из региона, иннервируемого блокированным нервом.
 Используют • В стоматологии, при ограниченных операциях в общехирургической практике, с целью блокады нервных стволов при заболеваниях, сопровождающихся болью (вагосимпатическая, межреберная, паранефральная блокады). • Для проводниковой анестезии выбирают препараты с наименьшей токсичностью — новокаин, лидокаин, артикаин, бупивакаин, ропивакаин, тримекаин. • В педиатрической практике применяют проводниковую анестезию в сочетании с поверхностным наркозом. Это обеспечивает полное устранение боли, выключение сознания и рефлексов из операционного поля, вегетативную блокаду.
Используют • В стоматологии, при ограниченных операциях в общехирургической практике, с целью блокады нервных стволов при заболеваниях, сопровождающихся болью (вагосимпатическая, межреберная, паранефральная блокады). • Для проводниковой анестезии выбирают препараты с наименьшей токсичностью — новокаин, лидокаин, артикаин, бупивакаин, ропивакаин, тримекаин. • В педиатрической практике применяют проводниковую анестезию в сочетании с поверхностным наркозом. Это обеспечивает полное устранение боли, выключение сознания и рефлексов из операционного поля, вегетативную блокаду.
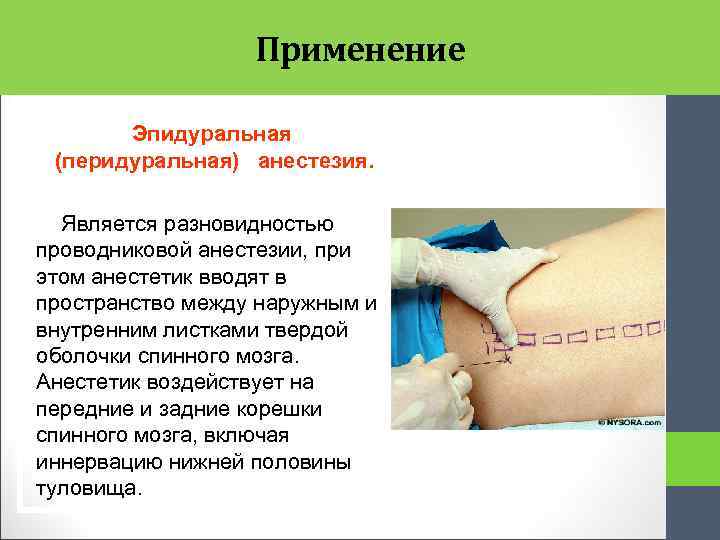 Применение Эпидуральная (перидуральная) анестезия. Является разновидностью проводниковой анестезии, при этом анестетик вводят в пространство между наружным и внутренним листками твердой оболочки спинного мозга. Анестетик воздействует на передние и задние корешки спинного мозга, включая иннервацию нижней половины туловища.
Применение Эпидуральная (перидуральная) анестезия. Является разновидностью проводниковой анестезии, при этом анестетик вводят в пространство между наружным и внутренним листками твердой оболочки спинного мозга. Анестетик воздействует на передние и задние корешки спинного мозга, включая иннервацию нижней половины туловища.
 Спинномозговая анестезия • Рассматривают как вариант проводниковой анестезии. Местные анестетики вводят в субарахноидальное (спинальная анестезия) • или эпидуральное (эпидуральная анестезия) пространства для блокады проведения чувствительных импульсов по задним корешкам спинного мозга. • Эпидуральную анестезию используют при операциях на нижних конечностях, органах малого таза, при кесаревом сечении • В настоящее время для спинномозговой анестезии применяют местные анестетики группы амидов лидокаин, артикаин, бупивакаин (маркаин спинал), ропивакаин, тримекаин.
Спинномозговая анестезия • Рассматривают как вариант проводниковой анестезии. Местные анестетики вводят в субарахноидальное (спинальная анестезия) • или эпидуральное (эпидуральная анестезия) пространства для блокады проведения чувствительных импульсов по задним корешкам спинного мозга. • Эпидуральную анестезию используют при операциях на нижних конечностях, органах малого таза, при кесаревом сечении • В настоящее время для спинномозговой анестезии применяют местные анестетики группы амидов лидокаин, артикаин, бупивакаин (маркаин спинал), ропивакаин, тримекаин.
 Применение Инфильтрационная анестезия. Обеспечивается путем прямого воздействия на окончания нервных волокон анестетика, которым инфильтрируют подкожную жировую клетчатку.
Применение Инфильтрационная анестезия. Обеспечивается путем прямого воздействия на окончания нервных волокон анестетика, которым инфильтрируют подкожную жировую клетчатку.
 Инфильтрационная анестезия • представляет собой анестезию чувствительных нервных окончаний и афферентных волокон. Она достигается послойным пропитыванием тканей растворами малотоксических местных анестетиков — новокаина, лидокаина, артикаина, бупивакаина, тримекаина. • Используется при проведении небольших хирургических операций, в том числе при операциях на внутренних органах • Для пролонгирования раствор местного анестетика невысокой концентрации (0, 25 -0, 5%), но в больших количествах (200 -500 мл) под давлением вводят в ткани (кожа, подкожная клетчатка, мышцы, ткани внутренних органов).
Инфильтрационная анестезия • представляет собой анестезию чувствительных нервных окончаний и афферентных волокон. Она достигается послойным пропитыванием тканей растворами малотоксических местных анестетиков — новокаина, лидокаина, артикаина, бупивакаина, тримекаина. • Используется при проведении небольших хирургических операций, в том числе при операциях на внутренних органах • Для пролонгирования раствор местного анестетика невысокой концентрации (0, 25 -0, 5%), но в больших количествах (200 -500 мл) под давлением вводят в ткани (кожа, подкожная клетчатка, мышцы, ткани внутренних органов).
 • Происходит «пропитывание» (инфильтрирование) тканей раствором анестетика. При этом блокируются чувствительные нервные окончания и чувствительные нервные волокна, которые находятся в зоне действия анестетика. • Так же, как и для проводниковой анестезии, для инфильтрационной анестезии нельзя применять токсичные анестетики, так как они могут попадать в общий кровоток и оказывать резорбтивное токсическое действие. • Растворяют анестетики для инфильтрационной анестезии обычно в гипотоническом (0, 6%) или изотоническом (0, 9%) растворе натрия хлорида. • Для уменьшения всасывания анестетиков и удлинения их действия обычно добавляют адреналин.
• Происходит «пропитывание» (инфильтрирование) тканей раствором анестетика. При этом блокируются чувствительные нервные окончания и чувствительные нервные волокна, которые находятся в зоне действия анестетика. • Так же, как и для проводниковой анестезии, для инфильтрационной анестезии нельзя применять токсичные анестетики, так как они могут попадать в общий кровоток и оказывать резорбтивное токсическое действие. • Растворяют анестетики для инфильтрационной анестезии обычно в гипотоническом (0, 6%) или изотоническом (0, 9%) растворе натрия хлорида. • Для уменьшения всасывания анестетиков и удлинения их действия обычно добавляют адреналин.
 Выбор вида анестезии • зависит от характера, объема и травматичности оперативного вмешательства • Для каждого вида анестезии имеются препараты выбора и техника исполнения. • Выбор анестетика зависит от способности проникать в слизистые оболочки, от силы и длительности действия и токсичности. • Важно правильно выбрать концентрацию р-ра. Слабоконцентрированные р-ры, введенные в большом количестве, распространяются в тканях широко, но плохо диффундируют через мембраны, тогда как концентрированные р-ры в малом количестве распространяются хуже, но диффундируют лучше.
Выбор вида анестезии • зависит от характера, объема и травматичности оперативного вмешательства • Для каждого вида анестезии имеются препараты выбора и техника исполнения. • Выбор анестетика зависит от способности проникать в слизистые оболочки, от силы и длительности действия и токсичности. • Важно правильно выбрать концентрацию р-ра. Слабоконцентрированные р-ры, введенные в большом количестве, распространяются в тканях широко, но плохо диффундируют через мембраны, тогда как концентрированные р-ры в малом количестве распространяются хуже, но диффундируют лучше.
 • Эффект же зависит не от общего количества анестетика, а от той его части, которая проникает в нервные образования. • Поэтому увеличение количества р-ра еще не означает усиления анестезирующего эффекта, часто это приводит лишь к усилению токсического действия.
• Эффект же зависит не от общего количества анестетика, а от той его части, которая проникает в нервные образования. • Поэтому увеличение количества р-ра еще не означает усиления анестезирующего эффекта, часто это приводит лишь к усилению токсического действия.
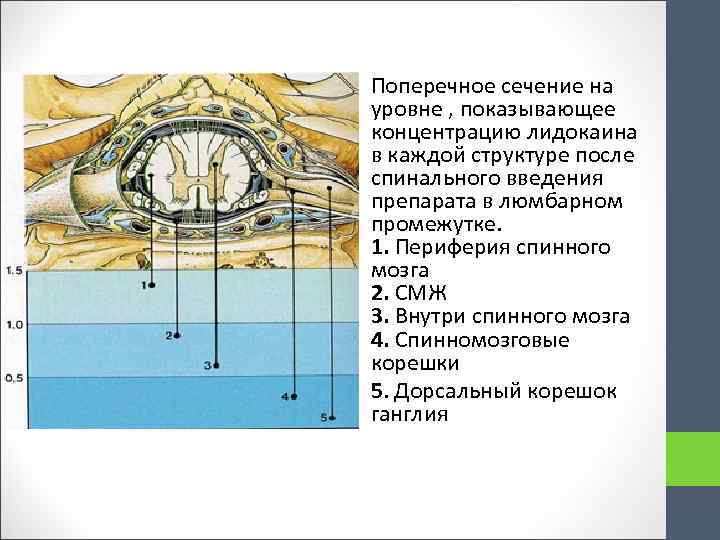 Поперечное сечение на уровне , показывающее концентрацию лидокаина в каждой структуре после спинального введения препарата в люмбарном промежутке. 1. Периферия спинного мозга 2. СМЖ 3. Внутри спинного мозга 4. Спинномозговые корешки 5. Дорсальный корешок ганглия
Поперечное сечение на уровне , показывающее концентрацию лидокаина в каждой структуре после спинального введения препарата в люмбарном промежутке. 1. Периферия спинного мозга 2. СМЖ 3. Внутри спинного мозга 4. Спинномозговые корешки 5. Дорсальный корешок ганглия
 Концентрация анестетиков
Концентрация анестетиков
 • При анестезии хорошо васкуляризированных тканей (лицо, полость рта, глотка, гортань и др. ) анестетик всасывается быстро, что может привести к интоксикации. • Чтобы уменьшить этот эффект и удлинить действие препарата, добавляют сосудосуживающие ЛС (адреналин, норадреналин). • При этом концентрация адреналина не должна превышать 1: 200000 (1 мл на 200 мл анестетика), так как сам адреналин может вызвать тахикардию, гипертензию, головную боль, беспокойство.
• При анестезии хорошо васкуляризированных тканей (лицо, полость рта, глотка, гортань и др. ) анестетик всасывается быстро, что может привести к интоксикации. • Чтобы уменьшить этот эффект и удлинить действие препарата, добавляют сосудосуживающие ЛС (адреналин, норадреналин). • При этом концентрация адреналина не должна превышать 1: 200000 (1 мл на 200 мл анестетика), так как сам адреналин может вызвать тахикардию, гипертензию, головную боль, беспокойство.
 • Первым местноанестезирующим средством был кокаин - алкалоид кокаинового кустарника, произрастающего в Южной Америке. • Растворы кокаина иногда применяют для поверхностной анестезии. Однако в настоящее время кокаин в значительной степени вытеснен более активными и менее токсичными анестетиками. • Резорбтивное действие кокаина проявляется в возбуждении ЦНС, которое при увеличении дозы сменяется угнетением (смерть при отравлении кокаином наступает вследствие паралича дыхательного центра).
• Первым местноанестезирующим средством был кокаин - алкалоид кокаинового кустарника, произрастающего в Южной Америке. • Растворы кокаина иногда применяют для поверхностной анестезии. Однако в настоящее время кокаин в значительной степени вытеснен более активными и менее токсичными анестетиками. • Резорбтивное действие кокаина проявляется в возбуждении ЦНС, которое при увеличении дозы сменяется угнетением (смерть при отравлении кокаином наступает вследствие паралича дыхательного центра).
 • Способность кокаина возбуждать ЦНС, повышать настроение, вызывать ощущение бодрости, прилива сил оказалась причиной злоупотребления этим веществом. • При систематическом приеме кокаина у человека возникает сильная потребность в повторном применении препарата, так как при лишении кокаина появляется ощущение вялости, разбитости, резко снижается настроение, т. е. развивается лекарственная зависимость (кокаинизм).
• Способность кокаина возбуждать ЦНС, повышать настроение, вызывать ощущение бодрости, прилива сил оказалась причиной злоупотребления этим веществом. • При систематическом приеме кокаина у человека возникает сильная потребность в повторном применении препарата, так как при лишении кокаина появляется ощущение вялости, разбитости, резко снижается настроение, т. е. развивается лекарственная зависимость (кокаинизм).
 • Периферическое действие кокаина проявляется активацией влияний симпатической (адренергической)иннервации: • повышается частота и сила сокращений сердца, • суживаются кровеносные сосуды, • повышается артериальное давление. • Всасывается хорошо, анестезия наступает через 3 -5 мин, продолжительность эффекта - 30 -60 мин. • Смерть обычно наступает от паралича дыхательного центра.
• Периферическое действие кокаина проявляется активацией влияний симпатической (адренергической)иннервации: • повышается частота и сила сокращений сердца, • суживаются кровеносные сосуды, • повышается артериальное давление. • Всасывается хорошо, анестезия наступает через 3 -5 мин, продолжительность эффекта - 30 -60 мин. • Смерть обычно наступает от паралича дыхательного центра.
 Современные анестетки Дикаин (тетракаин) • В настоящее время используется только для терминальной анестезии ввиду высокой токсичности. • В 12 -15 раз сильнее новокаина и в 8 -10 раз его токсичнее.
Современные анестетки Дикаин (тетракаин) • В настоящее время используется только для терминальной анестезии ввиду высокой токсичности. • В 12 -15 раз сильнее новокаина и в 8 -10 раз его токсичнее.
 Тетракаин (дикаин) Активный и токсичный анестетик, в 2 раза токсичнее кокаина. • Детям до 10 лет противопоказан. • В связи с высокой токсичностью тетракаин используют в основном для поверхностной анестезии: в глазной практике (0, 25 -2% растворы). • Зрачки не расширяет, внутриглазное давление не снижает, на аккомодацию не влияет.
Тетракаин (дикаин) Активный и токсичный анестетик, в 2 раза токсичнее кокаина. • Детям до 10 лет противопоказан. • В связи с высокой токсичностью тетракаин используют в основном для поверхностной анестезии: в глазной практике (0, 25 -2% растворы). • Зрачки не расширяет, внутриглазное давление не снижает, на аккомодацию не влияет.
 Применение дикаина • В стоматологии входит в состав жидкости Платонова, используемой для анестезии твердых тканей зуба. • В лор-практике используются 0, 5 -1% растворы. • В хирургической клинике применяют для смазывания различных бужей, катетеров, при проведении эндоскопических манипуляций. • Анестезия слизистых оболочек глаза (0, 3%), носа и носоглотки (1 -2%). • Высшая разовая доза при анестезии верхних дыхательных путей — 3 мл 3% раствора.
Применение дикаина • В стоматологии входит в состав жидкости Платонова, используемой для анестезии твердых тканей зуба. • В лор-практике используются 0, 5 -1% растворы. • В хирургической клинике применяют для смазывания различных бужей, катетеров, при проведении эндоскопических манипуляций. • Анестезия слизистых оболочек глаза (0, 3%), носа и носоглотки (1 -2%). • Высшая разовая доза при анестезии верхних дыхательных путей — 3 мл 3% раствора.
 При передозировке • даже при местном применении тетракаин может всасываться через слизистые оболочки и оказывать резорбтивное токсическое действие. • При этом развивается возбуждение ЦНС, которое в тяжелых случаях сменяется ее параличом. • Смерть наступает от паралича дыхательного центра. • Для уменьшения всасывания тетракаина к его растворам добавляют адреналин.
При передозировке • даже при местном применении тетракаин может всасываться через слизистые оболочки и оказывать резорбтивное токсическое действие. • При этом развивается возбуждение ЦНС, которое в тяжелых случаях сменяется ее параличом. • Смерть наступает от паралича дыхательного центра. • Для уменьшения всасывания тетракаина к его растворам добавляют адреналин.
 Бензокаин (анестезин) • в отличие от других местных анестетиков мало растворим в воде; растворим в спирте, жирных маслах. • В связи с этим применяют исключительно для поверхностной анестезии в мазях, пастах, присыпках (например, при кожных заболеваниях сопровождающихся сильным зудом), • в ректальных суппозиториях (при поражениях прямой кишки), • а также внутрь в порошках при болях в желудке, рвоте.
Бензокаин (анестезин) • в отличие от других местных анестетиков мало растворим в воде; растворим в спирте, жирных маслах. • В связи с этим применяют исключительно для поверхностной анестезии в мазях, пастах, присыпках (например, при кожных заболеваниях сопровождающихся сильным зудом), • в ректальных суппозиториях (при поражениях прямой кишки), • а также внутрь в порошках при болях в желудке, рвоте.
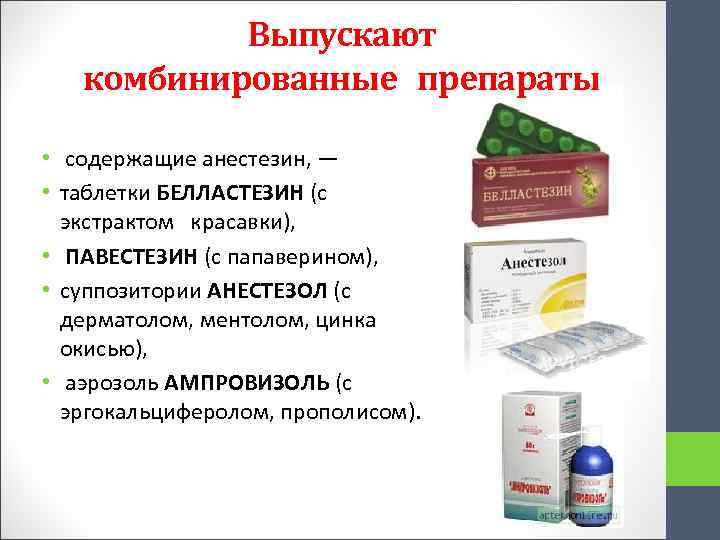 Выпускают комбинированные препараты • содержащие анестезин, — • таблетки БЕЛЛАСТЕЗИН (с экстрактом красавки), • ПАВЕСТЕЗИН (с папаверином), • суппозитории АНЕСТЕЗОЛ (с дерматолом, ментолом, цинка окисью), • аэрозоль АМПРОВИЗОЛЬ (с эргокальциферолом, прополисом).
Выпускают комбинированные препараты • содержащие анестезин, — • таблетки БЕЛЛАСТЕЗИН (с экстрактом красавки), • ПАВЕСТЕЗИН (с папаверином), • суппозитории АНЕСТЕЗОЛ (с дерматолом, ментолом, цинка окисью), • аэрозоль АМПРОВИЗОЛЬ (с эргокальциферолом, прополисом).
 ПИРОМЕКАИН (бумекаин). применяют в офтальмологии (0. 5%-1%), оториноларингологии (1 -2%), в стоматологии (1 -2%). обладает антиаритмическим эффектом, что позволяет использовать его как противоаритмическое средство в клинике внутренних болезней. • Используют как анестетик при эндоскопических процедурах (бронхоскопия, бронхография, интубация). • Выпускается в ампулах по 10, 30 и 50 мл 1 -2% раствора, в виде 5% мази и геля. Применяют лишь для терминальной анестезии, так как обладает раздражающим ткани эффектом из-за высокого значения р. Н (4, 4 -5, 4). • •
ПИРОМЕКАИН (бумекаин). применяют в офтальмологии (0. 5%-1%), оториноларингологии (1 -2%), в стоматологии (1 -2%). обладает антиаритмическим эффектом, что позволяет использовать его как противоаритмическое средство в клинике внутренних болезней. • Используют как анестетик при эндоскопических процедурах (бронхоскопия, бронхография, интубация). • Выпускается в ампулах по 10, 30 и 50 мл 1 -2% раствора, в виде 5% мази и геля. Применяют лишь для терминальной анестезии, так как обладает раздражающим ткани эффектом из-за высокого значения р. Н (4, 4 -5, 4). • •
 Современные анестетики Новокаин (прокаин) • Используеися внутрь, в/в, в/м, п/к, ректально, с помощью электрофореза • Максимальная доза 800 мг, с адреналином 1000 мг • Эффективность и токсичность новокаина принимается за 1
Современные анестетики Новокаин (прокаин) • Используеися внутрь, в/в, в/м, п/к, ректально, с помощью электрофореза • Максимальная доза 800 мг, с адреналином 1000 мг • Эффективность и токсичность новокаина принимается за 1
 Прокаин (новокаин) • по силе анестезирующего эффекта уступает кокаину в 2 раза, но в 4 раза менее токсичен. • При передозировке вызывает повышение рефлекторной возбудимости, тошноту, рвоту, падение АД, слабость, нарушение дыхания. Нередко наблюдается сыпь, зуд, отек подкожной клетчатки, головокружение; • активный анестетик, действие которого продолжается 3045 мин. • Препарат хорошо растворим в воде и стерилизуется обычными методами.
Прокаин (новокаин) • по силе анестезирующего эффекта уступает кокаину в 2 раза, но в 4 раза менее токсичен. • При передозировке вызывает повышение рефлекторной возбудимости, тошноту, рвоту, падение АД, слабость, нарушение дыхания. Нередко наблюдается сыпь, зуд, отек подкожной клетчатки, головокружение; • активный анестетик, действие которого продолжается 3045 мин. • Препарат хорошо растворим в воде и стерилизуется обычными методами.
 Применение новокаина При определенных мерах предосторожности (добавление раствора адреналина, соблюдение дозировки) токсичность прокаина невелика. Растворы прокаина применяют для: • инфильтрационной (0, 25— 0, 5%), • проводниковой и эпидуральной (1 -2%) анестезии. Чтобы предупредить всасывание прокаина, к его растворам добавляют 0, 1% раствор адреналина. Иногда прокаин используют для спинномозговой анестезии, а в высоких концентрациях (5 -10%) — для поверхностной анестезии.
Применение новокаина При определенных мерах предосторожности (добавление раствора адреналина, соблюдение дозировки) токсичность прокаина невелика. Растворы прокаина применяют для: • инфильтрационной (0, 25— 0, 5%), • проводниковой и эпидуральной (1 -2%) анестезии. Чтобы предупредить всасывание прокаина, к его растворам добавляют 0, 1% раствор адреналина. Иногда прокаин используют для спинномозговой анестезии, а в высоких концентрациях (5 -10%) — для поверхностной анестезии.
 Современные анестетики Бупивакаин (маркаин, анекаин) • В 10 -15 раз сильнее и в 3 -4 раза токсичнее новокаина. • Является оптимальным анестетиком для проведения обезболивания родов и акушерских операций в виде 0. 25 -0. 5% раствора. • Максимальная доза 2 мг/кг массы тела.
Современные анестетики Бупивакаин (маркаин, анекаин) • В 10 -15 раз сильнее и в 3 -4 раза токсичнее новокаина. • Является оптимальным анестетиком для проведения обезболивания родов и акушерских операций в виде 0. 25 -0. 5% раствора. • Максимальная доза 2 мг/кг массы тела.
 Бупивакаин Один из наиболее активных и длительно действующих местных анестетиков. • Для инфильтрационной анестезии используют 0, 25% раствор, • для проводниковой анестезии - 0, 25 -0, 35% растворы, • для эпидуральной анестезии - 0, 5 -0, 75% растворы, а для субарахноидальной анестезии 0, 5% раствор. Резорбтивное действие бупивакаина может проявляться такими симптомами, как головная боль, головокружение, нарушение зрения, тошнота, рвота, желудочковые аритмии.
Бупивакаин Один из наиболее активных и длительно действующих местных анестетиков. • Для инфильтрационной анестезии используют 0, 25% раствор, • для проводниковой анестезии - 0, 25 -0, 35% растворы, • для эпидуральной анестезии - 0, 5 -0, 75% растворы, а для субарахноидальной анестезии 0, 5% раствор. Резорбтивное действие бупивакаина может проявляться такими симптомами, как головная боль, головокружение, нарушение зрения, тошнота, рвота, желудочковые аритмии.
 Современные анестетики Ропивакаин (наропин) • Аналог бупивакаина, но обладает выраженным побочным воздействием на ССС. • Применяется в виде 0, 2 - 1% растворов для инфильтрационной анестезии, • проводниковой блокаде нервных сплетений , эпидуральной анестезии.
Современные анестетики Ропивакаин (наропин) • Аналог бупивакаина, но обладает выраженным побочным воздействием на ССС. • Применяется в виде 0, 2 - 1% растворов для инфильтрационной анестезии, • проводниковой блокаде нервных сплетений , эпидуральной анестезии.
 Современные анестетики Артикаин (ультракаин) • применяют для инфильтрационной и проводниковой анестезии; • действует 1— 3 ч. • Выпускают комбинированные средства УЛЬТРАКАИН D-C (артикаин + эпинефрин),
Современные анестетики Артикаин (ультракаин) • применяют для инфильтрационной и проводниковой анестезии; • действует 1— 3 ч. • Выпускают комбинированные средства УЛЬТРАКАИН D-C (артикаин + эпинефрин),
 Современные анестетики Лидокаин (ксикаин, ксилокаин). Действует сильнее и продолжительнее новокаина в 2 -3 раза. Применяется для всех видов анестезии. При быстром всасывании может вызвать коллапс. • При поверхностной анестезии используют 2— 4% растворы, • при инфильтрационной анестезии - 0, 25 -0, 5% растворы, • при проводниковой и эпидуральной анестезии — 1— 2% растворы. Токсичность лидокаина несколько выше, чем прокаина, особенно при его применении в высоких концентрациях (12%).
Современные анестетики Лидокаин (ксикаин, ксилокаин). Действует сильнее и продолжительнее новокаина в 2 -3 раза. Применяется для всех видов анестезии. При быстром всасывании может вызвать коллапс. • При поверхностной анестезии используют 2— 4% растворы, • при инфильтрационной анестезии - 0, 25 -0, 5% растворы, • при проводниковой и эпидуральной анестезии — 1— 2% растворы. Токсичность лидокаина несколько выше, чем прокаина, особенно при его применении в высоких концентрациях (12%).
 Современные анестетики Тримекаин • по химической структуре, показаниям к применению и концентрациям растворов сходен с лидокаином. • Действует более продолжительно, сильнее новокаина в 2, 53 раза и менее токсичен. • По своим свойствам близок к лидокаину. • Используют для инфильтрационной и проводниковой анестезии, иногда для терминальной (2 -5%).
Современные анестетики Тримекаин • по химической структуре, показаниям к применению и концентрациям растворов сходен с лидокаином. • Действует более продолжительно, сильнее новокаина в 2, 53 раза и менее токсичен. • По своим свойствам близок к лидокаину. • Используют для инфильтрационной и проводниковой анестезии, иногда для терминальной (2 -5%).
 Современные анестетики Этилхлорид (хлорэтил) • Применяют для местного обезболивания • представляет собой летучую жидкость, выпускаемую в ампулах. • При нанесении на кожу этилхлорид быстро испаряется, происходит охлаждение тканей и утрачивается чувствительность. • Этилхлорид применяют при ушибах, растяжениях (например, во время спортивных соревнований), при невритах.
Современные анестетики Этилхлорид (хлорэтил) • Применяют для местного обезболивания • представляет собой летучую жидкость, выпускаемую в ампулах. • При нанесении на кожу этилхлорид быстро испаряется, происходит охлаждение тканей и утрачивается чувствительность. • Этилхлорид применяют при ушибах, растяжениях (например, во время спортивных соревнований), при невритах.
 Применение Кроме того, местные анестетики используются путем внутривенного введения для купирования болевого синдрома при злокачественных новообразованиях, при остром панкреатите и в других случаях.
Применение Кроме того, местные анестетики используются путем внутривенного введения для купирования болевого синдрома при злокачественных новообразованиях, при остром панкреатите и в других случаях.
 Токсичность анестетиков • ЦНС • • • кокаинизм • судороги Периферическая нервная система (нейротоксичность) • остаточные токсические эффекты на ткань нерва (хлорпрокаин) Сердечно-сосудистая нервная система • коллапс (наиболее токсичен бупивакаин) Кровь • метгемоглобинемия Аллергические реакции • особенно опасен новокаин
Токсичность анестетиков • ЦНС • • • кокаинизм • судороги Периферическая нервная система (нейротоксичность) • остаточные токсические эффекты на ткань нерва (хлорпрокаин) Сердечно-сосудистая нервная система • коллапс (наиболее токсичен бупивакаин) Кровь • метгемоглобинемия Аллергические реакции • особенно опасен новокаин
 РЕЗОРБТИВНОЕ ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ Влияние на нервную систему • Местные анестетики (кроме кокаина) уменьшают возбудимость нейронов ЦНС, при этом угнетение тормозящих нейронов происходит в первую очередь. • Действие местных анестетиков на головной мозг состоит из двух стадий: возбуждения и торможения. • В стадии возбуждения, когда подавлена функция тормозящих нейронов, возникают беспокойство, тремор, судороги. • Для стадии торможения характерны сонливость, потеря сознания, угнетение дыхательного центра
РЕЗОРБТИВНОЕ ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ Влияние на нервную систему • Местные анестетики (кроме кокаина) уменьшают возбудимость нейронов ЦНС, при этом угнетение тормозящих нейронов происходит в первую очередь. • Действие местных анестетиков на головной мозг состоит из двух стадий: возбуждения и торможения. • В стадии возбуждения, когда подавлена функция тормозящих нейронов, возникают беспокойство, тремор, судороги. • Для стадии торможения характерны сонливость, потеря сознания, угнетение дыхательного центра
 • В больших концентрациях местные анестетики сразу вызывают торможение, подавляя одновременно функции всех нейронов. • При резорбтивном действии дикаина может наступить паралич дыхательного центра без предварительного возбуждения ЦНС. • Кокаин составляет исключение в ряду местных анестетиков. Он возбуждает ЦНС, так как усиливает действие дофамина, норадреналина и серотонина, блокируя их нейрональный захват. Под влиянием кокаина появляются чувство уверенности и комфорта, раздражительность, бессонница, возрастают бдительность к аварийным ситуациям и двигательная активность.
• В больших концентрациях местные анестетики сразу вызывают торможение, подавляя одновременно функции всех нейронов. • При резорбтивном действии дикаина может наступить паралич дыхательного центра без предварительного возбуждения ЦНС. • Кокаин составляет исключение в ряду местных анестетиков. Он возбуждает ЦНС, так как усиливает действие дофамина, норадреналина и серотонина, блокируя их нейрональный захват. Под влиянием кокаина появляются чувство уверенности и комфорта, раздражительность, бессонница, возрастают бдительность к аварийным ситуациям и двигательная активность.
 Влияние на сердечно-сосудистую систему и гладкие мышцы • Лидокаин и реже тримекаин и пиромекаин используют как противоаритмические средства при желудочковых формах тахиаритмии. Они не уменьшают проводимость, вызывают умеренную артериальную гипотензию. • Бупивакаин, длительно блокируя натриевые каналы, нарушает вход Na+ в клетки миокарда во время систолы. Это сопровождается недостаточностью сердечной деятельности. Бупивакаин может также вызывать желудочковую тахикардию. • Ропивакаин не обладает кардиотоксичностью.
Влияние на сердечно-сосудистую систему и гладкие мышцы • Лидокаин и реже тримекаин и пиромекаин используют как противоаритмические средства при желудочковых формах тахиаритмии. Они не уменьшают проводимость, вызывают умеренную артериальную гипотензию. • Бупивакаин, длительно блокируя натриевые каналы, нарушает вход Na+ в клетки миокарда во время систолы. Это сопровождается недостаточностью сердечной деятельности. Бупивакаин может также вызывать желудочковую тахикардию. • Ропивакаин не обладает кардиотоксичностью.
 • Местные анестетики расширяют бронхи, угнетают перистальтику кишечника, расслабляют матку. • При спинномозговой анестезии возможен паралич симпатических центров спинного мозга с усилением функций пищеварительного тракта. • Местные анестетики — эфиры вызывают у чувствительных больных аллергические реакции —дерматит, астматические приступы. • Препараты группы амидов лишены этого недостатка, но в их растворы иногда добавляют консервант метилпарабен, обладающий свойствами аллергена.
• Местные анестетики расширяют бронхи, угнетают перистальтику кишечника, расслабляют матку. • При спинномозговой анестезии возможен паралич симпатических центров спинного мозга с усилением функций пищеварительного тракта. • Местные анестетики — эфиры вызывают у чувствительных больных аллергические реакции —дерматит, астматические приступы. • Препараты группы амидов лишены этого недостатка, но в их растворы иногда добавляют консервант метилпарабен, обладающий свойствами аллергена.
 • Применение местных анестетиков с целью резорбтивного действия противопоказано • при синдроме слабости синусного узла, • выраженной брадикардии, • атриовентрикулярной блокаде II — III степени, • кардиогенном шоке, • тяжелой сердечной недостаточности, • артериальной гипотензии, • сепсисе, заболеваниях печени и почек. • Местные анестетики не назначают при гиперчувствительности.
• Применение местных анестетиков с целью резорбтивного действия противопоказано • при синдроме слабости синусного узла, • выраженной брадикардии, • атриовентрикулярной блокаде II — III степени, • кардиогенном шоке, • тяжелой сердечной недостаточности, • артериальной гипотензии, • сепсисе, заболеваниях печени и почек. • Местные анестетики не назначают при гиперчувствительности.
 Побочное действие местных анестетиков • При разных видах местной анестезии может происходить всасывание анестетиков и проявляться их резорбтивное действие. • При этом возможны головокружение, • расплывчатое видение, • беспокойство, • тремор (угнетение тормозных систем ЦНС).
Побочное действие местных анестетиков • При разных видах местной анестезии может происходить всасывание анестетиков и проявляться их резорбтивное действие. • При этом возможны головокружение, • расплывчатое видение, • беспокойство, • тремор (угнетение тормозных систем ЦНС).
 При передозировке местных анестетиков проявляется их токсическое действие. Могут быть: • судороги, • потеря сознания, • падение артериального давления, • угнетение дыхания, • остановка сердца.
При передозировке местных анестетиков проявляется их токсическое действие. Могут быть: • судороги, • потеря сознания, • падение артериального давления, • угнетение дыхания, • остановка сердца.
 Определенные требования к анестезирующим средствам • высокая избирательность действия, • не оказывать отрицательного влияния на нервные элементы, и на окружающие ткани, • короткий латентный период, • высокая эффективность при разных видах местной анестезии, • определенная продолжительность действия (удобная для проведения разнообразных манипуляций) — качества, которыми должны обладать анестезирующие средства.
Определенные требования к анестезирующим средствам • высокая избирательность действия, • не оказывать отрицательного влияния на нервные элементы, и на окружающие ткани, • короткий латентный период, • высокая эффективность при разных видах местной анестезии, • определенная продолжительность действия (удобная для проведения разнообразных манипуляций) — качества, которыми должны обладать анестезирующие средства.
 • Сужение кровеносных сосудов (или хотя бы не расширяли их). Это существенный момент, так как сужение сосудов усиливает анестезию, уменьшает кровотечение из тканей, а также снижает возможность токсических эффектов, задерживая всасывание анестетика. • Противоположный результат наблюдается при расширении сосудов. Если анестетик не влияет на сосуды или расширяет их, целесообразно его сочетание с сосудосуживающими веществами из группы адреномиметиков. • К числу важных характеристик относятся низкая токсичность и минимальные побочные эффекты.
• Сужение кровеносных сосудов (или хотя бы не расширяли их). Это существенный момент, так как сужение сосудов усиливает анестезию, уменьшает кровотечение из тканей, а также снижает возможность токсических эффектов, задерживая всасывание анестетика. • Противоположный результат наблюдается при расширении сосудов. Если анестетик не влияет на сосуды или расширяет их, целесообразно его сочетание с сосудосуживающими веществами из группы адреномиметиков. • К числу важных характеристик относятся низкая токсичность и минимальные побочные эффекты.
 • учитывается возможность резорбтивного действия анестетиков, так как они могут всасываться из места введения, • препараты должны хорошо растворяться в воде, • не разрушаться при хранении и стерилизации.
• учитывается возможность резорбтивного действия анестетиков, так как они могут всасываться из места введения, • препараты должны хорошо растворяться в воде, • не разрушаться при хранении и стерилизации.
 Необходимо изучить: 1. 2. 3. 4. 5. 6. 7. понятие местной анестезии и ее отличие от общей анестезии; МД местных анестетиков и их классификацию; всасывание, распределение и элиминацию анестетиков; системные эффекты анестетиков, виды местной анестезии; особенности фармакокинетики, фармакодинамики и применения кокаина, дикаина, новокаина, лидокаина, тримекаина, сущность кокаиновой наркомании.
Необходимо изучить: 1. 2. 3. 4. 5. 6. 7. понятие местной анестезии и ее отличие от общей анестезии; МД местных анестетиков и их классификацию; всасывание, распределение и элиминацию анестетиков; системные эффекты анестетиков, виды местной анестезии; особенности фармакокинетики, фармакодинамики и применения кокаина, дикаина, новокаина, лидокаина, тримекаина, сущность кокаиновой наркомании.
 ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, КОТОРЫЕ НЕОБХОДИМО УМЕТЬ ВЫПИСАТЬ В РЕЦЕПТАХ • Название препарата и его основные синонимы • Средние терапевтические дозы для взрослых и пути введения Формы выпуска • Дикаин (Dicaium). Tеtгacаini hydrochloridum, Amethocaine, Intercaine, Pantocain • 1 -3% р-р для анестезии глаза, 2 -5% р-р для анестезии слизистых рта. носа, гортани. • Новокаин (Novocainum). Procaini hydrochloridum, Аminocainе, Pancain, Protocaine • 0, 25 -0, 5% p-p для инфильтрационной анестезии, 1 -2% для проводниковой, 5% для спинномозговой • амп. no 1, 2, 5, 10 мл, 0, 25, 0, 5, 1 и 2%р-ра.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, КОТОРЫЕ НЕОБХОДИМО УМЕТЬ ВЫПИСАТЬ В РЕЦЕПТАХ • Название препарата и его основные синонимы • Средние терапевтические дозы для взрослых и пути введения Формы выпуска • Дикаин (Dicaium). Tеtгacаini hydrochloridum, Amethocaine, Intercaine, Pantocain • 1 -3% р-р для анестезии глаза, 2 -5% р-р для анестезии слизистых рта. носа, гортани. • Новокаин (Novocainum). Procaini hydrochloridum, Аminocainе, Pancain, Protocaine • 0, 25 -0, 5% p-p для инфильтрационной анестезии, 1 -2% для проводниковой, 5% для спинномозговой • амп. no 1, 2, 5, 10 мл, 0, 25, 0, 5, 1 и 2%р-ра.
 ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, КОТОРЫЕ НЕОБХОДИМО УМЕТЬ ВЫПИСАТЬ В РЕЦЕПТАХ • Лидокаина гидрохлорид (Lidocaini hydrochloridum), Xycain, Xylocain • 0, 25 -0, 5% р-р для инфильтр. ; 0, 5 -2% р-р для проводниковой и 1 -5% р-р для терминальной анестезии. • Амп. по 10 и 20 мл 1% р-ра, по 2 и 10 мл 2% р-ра, по 2 мл 10% р-ра.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, КОТОРЫЕ НЕОБХОДИМО УМЕТЬ ВЫПИСАТЬ В РЕЦЕПТАХ • Лидокаина гидрохлорид (Lidocaini hydrochloridum), Xycain, Xylocain • 0, 25 -0, 5% р-р для инфильтр. ; 0, 5 -2% р-р для проводниковой и 1 -5% р-р для терминальной анестезии. • Амп. по 10 и 20 мл 1% р-ра, по 2 и 10 мл 2% р-ра, по 2 мл 10% р-ра.
 Благодарю за внимание. Желаю успеха!
Благодарю за внимание. Желаю успеха!


