Волгоградский государственный медицинский университет Кафедра гистологии, эмбриологии, цитологии


Волгоградский государственный медицинский университет Кафедра гистологии, эмбриологии, цитологии Органы кроветворения и иммунной защиты лекция для студентов 2 курса медико-биологического факультета Старший преподаватель Ю.А. Глухова Волгоград, 2016

Цели: Изучить классификацию органов иммунной защиты, показать принципиальные различия центральных периферических иммунных органов. 2. Разобрать гистофизиологию центральных органов иммунной защиты – тимуса и красного костного мозга и показать некоторые клинические корреляции. 3. Получить современные представления о структуре и функции периферических иммунных органов – селезенки и лимфатических узлов. 4. Выяснить особенности лимфоидной ткани, ассоциированной с пищеварительной трубкой, дыхательными путями и слизистыми оболочками. 5. Показать возрастные особенности иммунных органов и закономерности их старения
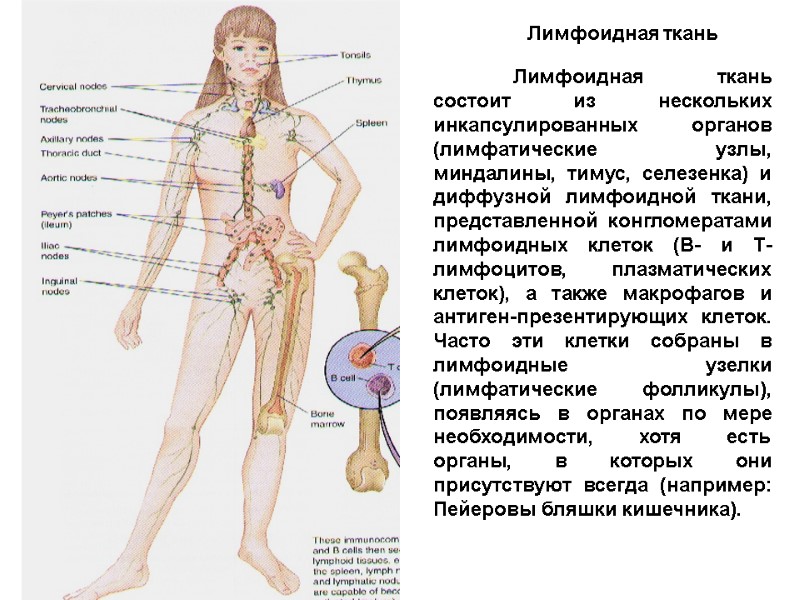
Лимфоидная ткань состоит из нескольких инкапсулированных органов (лимфатические узлы, миндалины, тимус, селезенка) и диффузной лимфоидной ткани, представленной конгломератами лимфоидных клеток (В- и Т-лимфоцитов, плазматических клеток), а также макрофагов и антиген-презентирующих клеток. Часто эти клетки собраны в лимфоидные узелки (лимфатические фолликулы), появляясь в органах по мере необходимости, хотя есть органы, в которых они присутствуют всегда (например: Пейеровы бляшки кишечника). Лимфоидная ткань
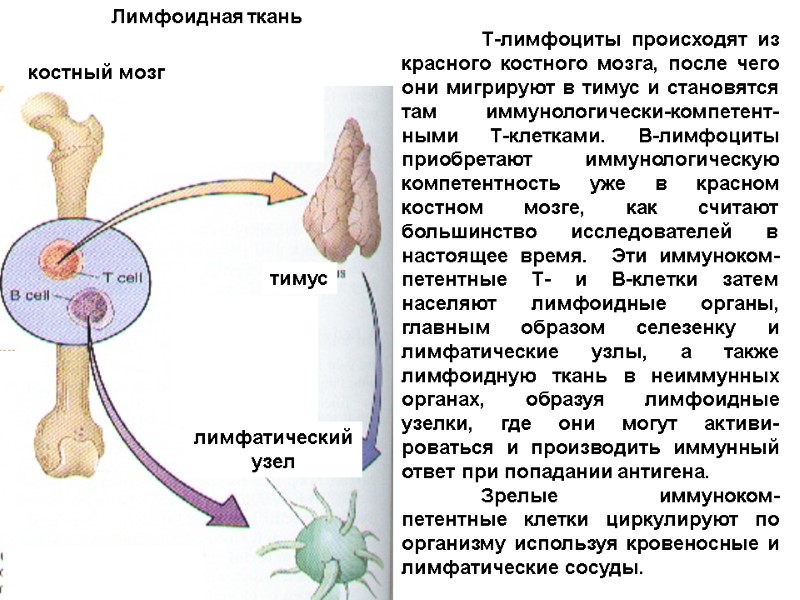
Т-лимфоциты происходят из красного костного мозга, после чего они мигрируют в тимус и становятся там иммунологически-компетент-ными Т-клетками. В-лимфоциты приобретают иммунологическую компетентность уже в красном костном мозге, как считают большинство исследователей в настоящее время. Эти иммуноком-петентные Т- и В-клетки затем населяют лимфоидные органы, главным образом селезенку и лимфатические узлы, а также лимфоидную ткань в неиммунных органах, образуя лимфоидные узелки, где они могут активи-роваться и производить иммунный ответ при попадании антигена. Зрелые иммуноком-петентные клетки циркулируют по организму используя кровеносные и лимфатические сосуды. . . . . лимфатический узел тимус костный мозг Лимфоидная ткань

Лимфоидные органы классифицируются на две группы: 1.Центральные органы иммунной защиты – ответственны за развитие и превращение лимфоцитов в иммунокомпетентные зрелые клетки. 2.Периферические органы иммунной защиты – ответственны за создание условий, в которых иммунокомпетентные клетки могут адекватно реагировать на поступающий антиген и вырабатывать иммунный ответ. У человека центральные органы – это печень (в плодном периоде), красный костный мозг и тимус. Периферические органы – это лимфатические узлы, селезенка и лимфоидная ткань, связанная со слизистыми оболочками, кроме того красный костный мозг в постнатальном онтогенезе играет роль и как периферический орган иммунной защиты.
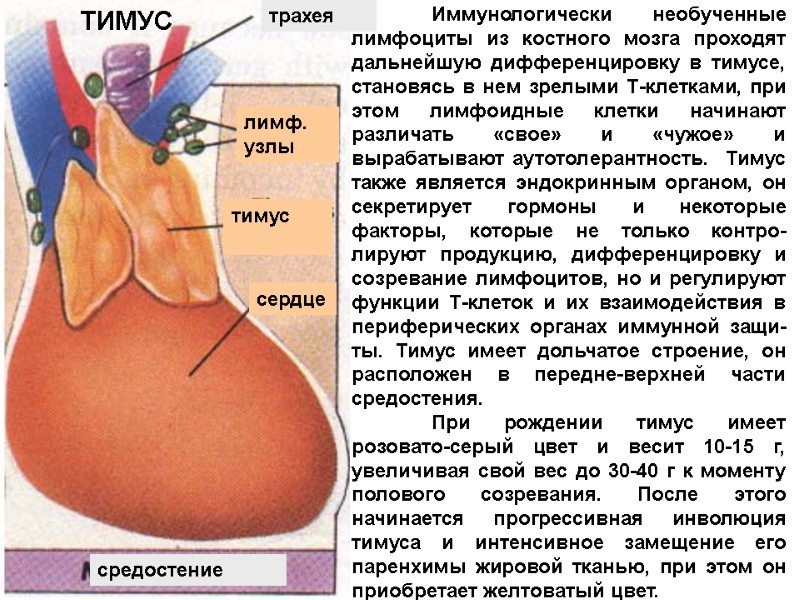
трахея лимф. узлы тимус сердце средостение Иммунологически необученные лимфоциты из костного мозга проходят дальнейшую дифференцировку в тимусе, становясь в нем зрелыми Т-клетками, при этом лимфоидные клетки начинают различать «свое» и «чужое» и вырабатывают аутотолерантность. Тимус также является эндокринным органом, он секретирует гормоны и некоторые факторы, которые не только контро-лируют продукцию, дифференцировку и созревание лимфоцитов, но и регулируют функции Т-клеток и их взаимодействия в периферических органах иммунной защи-ты. Тимус имеет дольчатое строение, он расположен в передне-верхней части средостения. При рождении тимус имеет розовато-серый цвет и весит 10-15 г, увеличивая свой вес до 30-40 г к моменту полового созревания. После этого начинается прогрессивная инволюция тимуса и интенсивное замещение его паренхимы жировой тканью, при этом он приобретает желтоватый цвет. ТИМУС
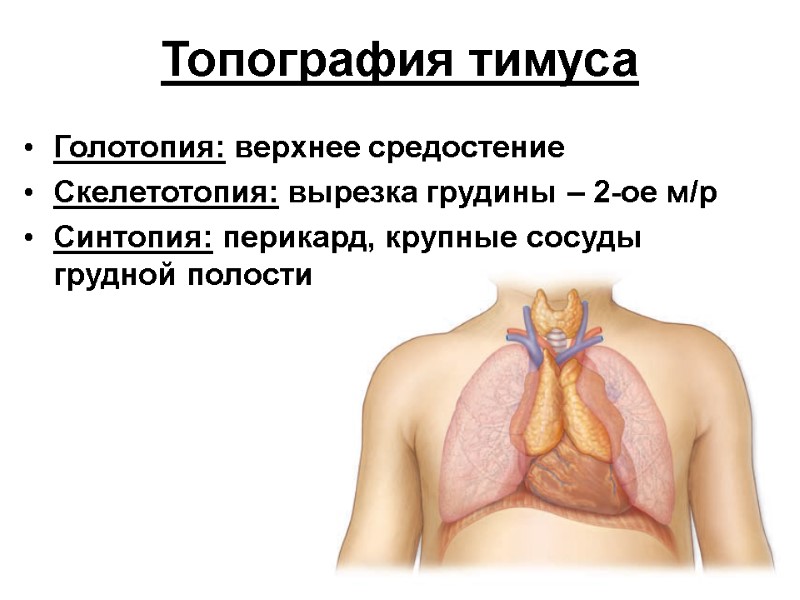
Топография тимуса Голотопия: верхнее средостение Скелетотопия: вырезка грудины – 2-ое м/р Синтопия: перикард, крупные сосуды грудной полости

Кровоснабжение тимуса – тимусные ветви внутренней грудной, верхней и нижней щитовидной артерий, дуги аорты Венозный отток – в левую плечеголовную, внутреннюю грудную и нижнюю щитовидную вены Лимфоотток – в передние средостенные и трахеобронхиальные узлы Иннервация – симпатические волокна от нижнего шейного и верхнего грудного узлов симпатического ствола, парасимпатическая – блуждающий нерв
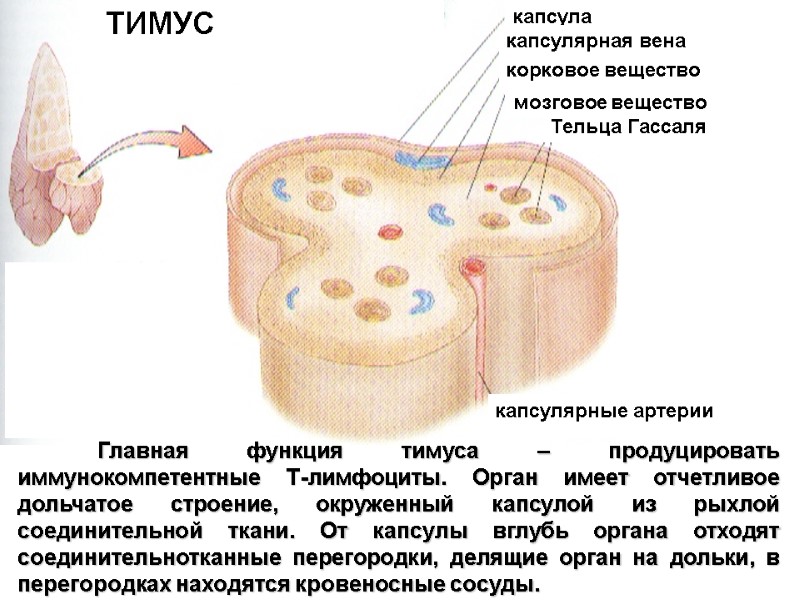
капсула капсулярная вена корковое вещество мозговое вещество Тельца Гассаля капсулярные артерии ТИМУС Главная функция тимуса – продуцировать иммунокомпетентные Т-лимфоциты. Орган имеет отчетливое дольчатое строение, окруженный капсулой из рыхлой соединительной ткани. От капсулы вглубь органа отходят соединительнотканные перегородки, делящие орган на дольки, в перегородках находятся кровеносные сосуды.
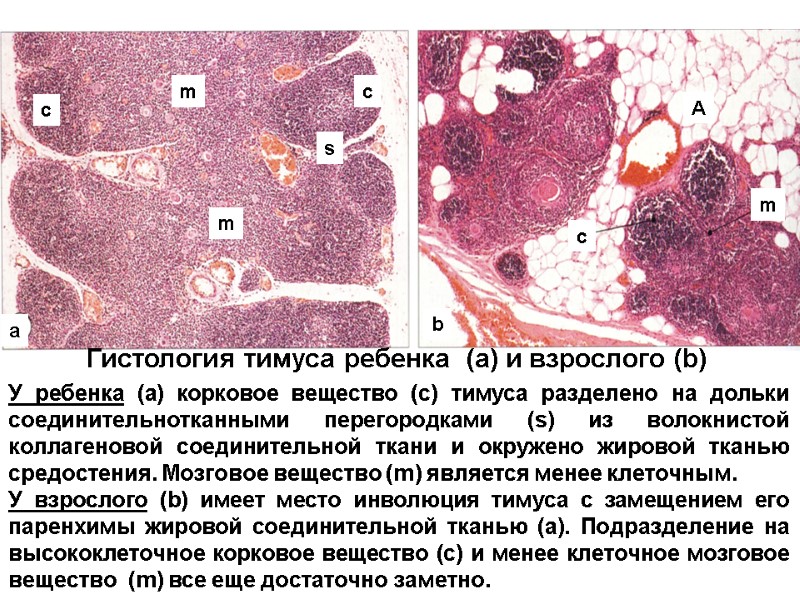
У ребенка (a) корковое вещество (с) тимуса разделено на дольки соединительнотканными перегородками (s) из волокнистой коллагеновой соединительной ткани и окруженo жировой тканью средостения. Мозговое вещество (m) является менее клеточным. У взрослого (b) имеет место инволюция тимуса с замещением его паренхимы жировой соединительной тканью (а). Подразделение на высококлеточное корковое вещество (с) и менее клеточное мозговое вещество (m) все еще достаточно заметно. c c m m s Гистология тимуса ребенка (a) и взрослого (b) A c m a b
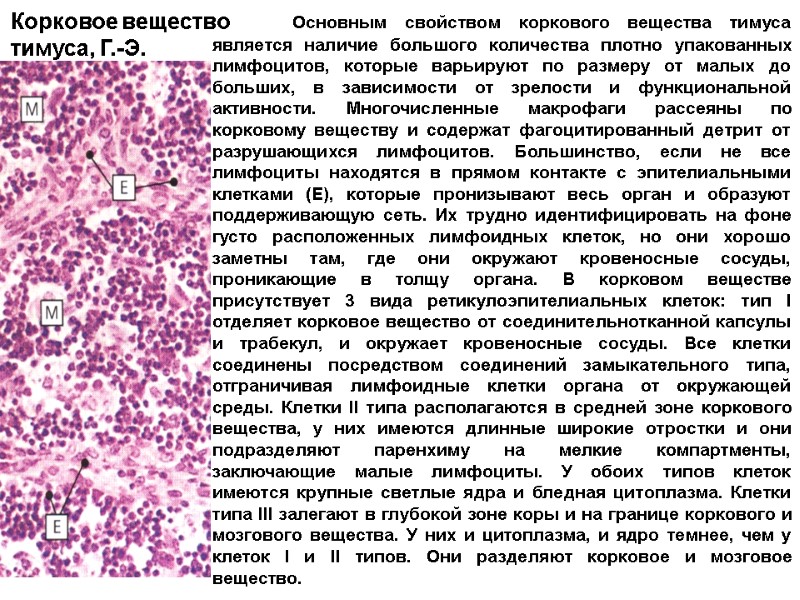
Основным свойством коркового вещества тимуса является наличие большого количества плотно упакованных лимфоцитов, которые варьируют по размеру от малых до больших, в зависимости от зрелости и функциональной активности. Многочисленные макрофаги рассеяны по корковому веществу и содержат фагоцитированный детрит от разрушающихся лимфоцитов. Большинство, если не все лимфоциты находятся в прямом контакте с эпителиальными клетками (Е), которые пронизывают весь орган и образуют поддерживающую сеть. Их трудно идентифицировать на фоне густо расположенных лимфоидных клеток, но они хорошо заметны там, где они окружают кровеносные сосуды, проникающие в толщу органа. В корковом веществе присутствует 3 вида ретикулоэпителиальных клеток: тип I отделяет корковое вещество от соединительнотканной капсулы и трабекул, и окружает кровеносные сосуды. Все клетки соединены посредством соединений замыкательного типа, отграничивая лимфоидные клетки органа от окружающей среды. Клетки II типа располагаются в средней зоне коркового вещества, у них имеются длинные широкие отростки и они подразделяют паренхиму на мелкие компартменты, заключающие малые лимфоциты. У обоих типов клеток имеются крупные светлые ядра и бледная цитоплазма. Клетки типа III залегают в глубокой зоне коры и на границе коркового и мозгового вещества. У них и цитоплазма, и ядро темнее, чем у клеток I и II типов. Они разделяют корковое и мозговое вещество. Корковое вещество тимуса, Г.-Э.

РЕТИКУЛО-ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ ТИМУСА. Существует 3 типа корковых эпителиальных клеток. Они происходят из энтодермы 3-го жаберного кармана. 2) Полностью изолируют корковое вещество, препятствуя контакту развивающихся Т-клеток с чужеродными антигенами. 3) Развивающиеся Т-клетки интенсивно пролиферируют в корковом веществе, начинают экспрессировать поверхностные маркеры и при этом проверяются на способность распознавать собственные молекулы главного комплекса гистосовместимости (ГКГ) и собственные эпитопы. Развивающие Т-клетки, чьи Т-клеточные рецепторы распознают собственные белки и запрограммированы против собственных белков, или те, чьи CD4 и CD8 молекулы не способны распознавать молекулы ГКГ I и II, подвергаются апоптозу, прежде чем покинуть корковое вещество. 4) Процесс тестирования на молекулы ГКГ – это функция эпителиальных клеток II и III типа вместе с интердигитирующими (антиген-презентирующими) клетками, которые представляют аутоантигены, молекулы ГКГ I и II развивающимся Т-клеткам.

РЕТИКУЛО-ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ ТИМУСА. 5) Эпителиальные ретикулярные клетки тимуса продуцируют по крайней мере 4 гормона: тимозин, тимопоэтин, тимулин и тимический гуморальный фактор, необходимый для созревания Т-клеток (пролиферации и экспрессии поверхностных маркеров). 6) 98% развивающихся Т-клеток погибают в корковом веществе и фагоцитируются резидентными макрофагами. 7) Выживающие клетки попадают в центр мозгового вещества в качестве необученных Т-клеток и отсюда (или с границы между корковым и мозговым веществом) направляются во вторичные иммунные органы по кровеносным сосудам.
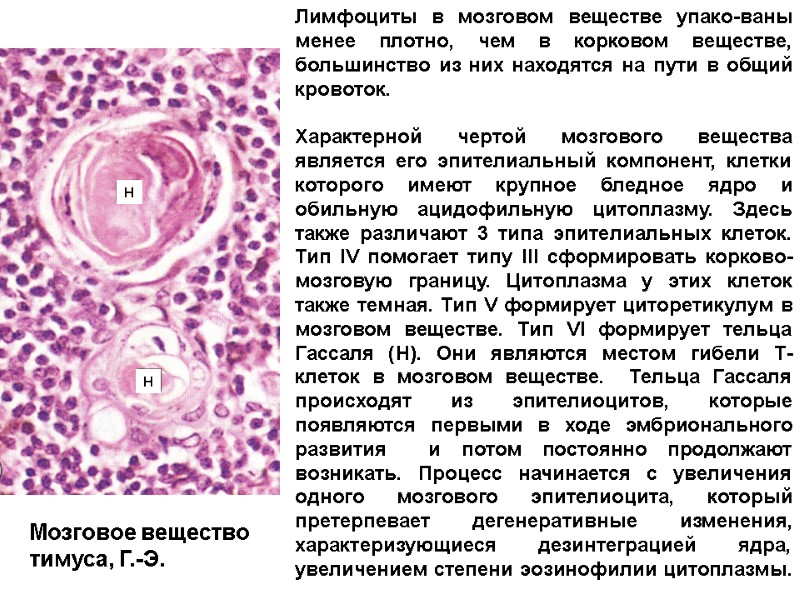
Лимфоциты в мозговом веществе упако-ваны менее плотно, чем в корковом веществе, большинство из них находятся на пути в общий кровоток. Характерной чертой мозгового вещества является его эпителиальный компонент, клетки которого имеют крупное бледное ядро и обильную ацидофильную цитоплазму. Здесь также различают 3 типа эпителиальных клеток. Тип IV помогает типу III сформировать корково-мозговую границу. Цитоплазма у этих клеток также темная. Тип V формирует циторетикулум в мозговом веществе. Тип VI формирует тельца Гассаля (Н). Они являются местом гибели Т-клеток в мозговом веществе. Тельца Гассаля происходят из эпителиоцитов, которые появляются первыми в ходе эмбрионального развития и потом постоянно продолжают возникать. Процесс начинается с увеличения одного мозгового эпителиоцита, который претерпевает дегенеративные изменения, характеризующиеся дезинтеграцией ядра, увеличением степени эозинофилии цитоплазмы. Мозговое вещество тимуса, Г.-Э. H H
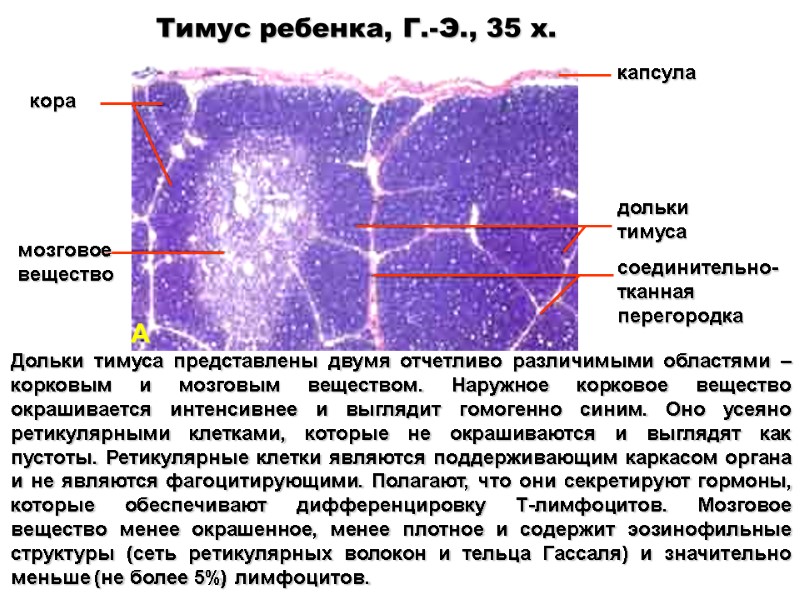
Тимус ребенка, Г.-Э., 35 x. Дольки тимуса представлены двумя отчетливо различимыми областями – корковым и мозговым веществом. Наружное корковое вещество окрашивается интенсивнее и выглядит гомогенно синим. Оно усеяно ретикулярными клетками, которые не окрашиваются и выглядят как пустоты. Ретикулярные клетки являются поддерживающим каркасом органа и не являются фагоцитирующими. Полагают, что они секретируют гормоны, которые обеспечивают дифференцировку Т-лимфоцитов. Мозговое вещество менее окрашенное, менее плотное и содержит эозинофильные структуры (сеть ретикулярных волокон и тельца Гассаля) и значительно меньше (не более 5%) лимфоцитов. А

C. Мозговое вещество тимуса содержит тельца Гассаля, которые варьируют от 25 до 200 нм в диаметре и состоят и концентрических слоев эпителиальных ретикулярных клеток, которые часто дегенерируют и могут обызвествляться. Тимус ребенка, B. 55 x., C. 87 x. B. Мозговое вещество тимуса содержит в основном малые лимфоциты. капсула корковое вещество тельца Гассаля мозговое вещество кровеносный сосуд лимфоциты звездчатые ретикулярные клетки лимфоциты тельца Гассаля
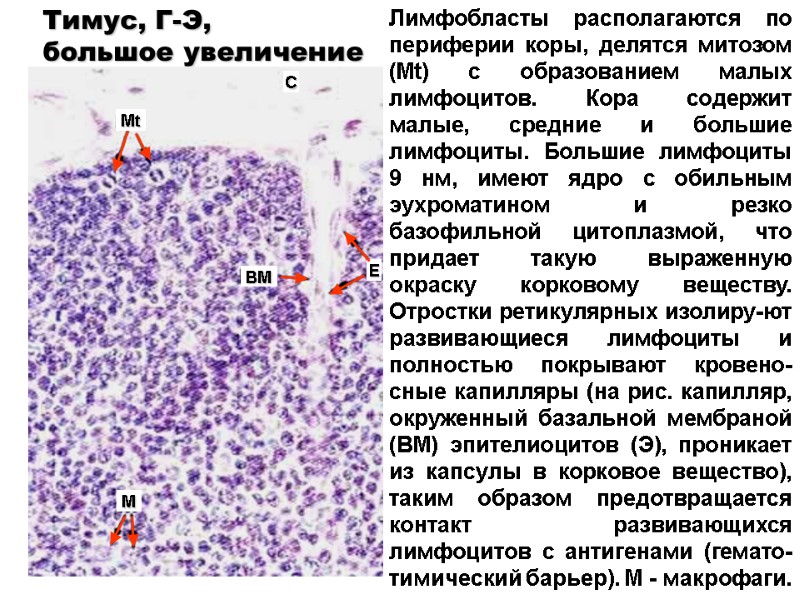
Лимфобласты располагаются по периферии коры, делятся митозом (Mt) с образованием малых лимфоцитов. Кора содержит малые, средние и большие лимфоциты. Большие лимфоциты 9 нм, имеют ядро с обильным эухроматином и резко базофильной цитоплазмой, что придает такую выраженную окраску корковому веществу. Отростки ретикулярных изолиру-ют развивающиеся лимфоциты и полностью покрывают кровено-сные капилляры (на рис. капилляр, окруженный базальной мембраной (BM) эпителиоцитов (Э), проникает из капсулы в корковое вещество), таким образом предотвращается контакт развивающихся лимфоцитов с антигенами (гемато-тимический барьер). М - макрофаги. Тимус, Г-Э, большое увеличение
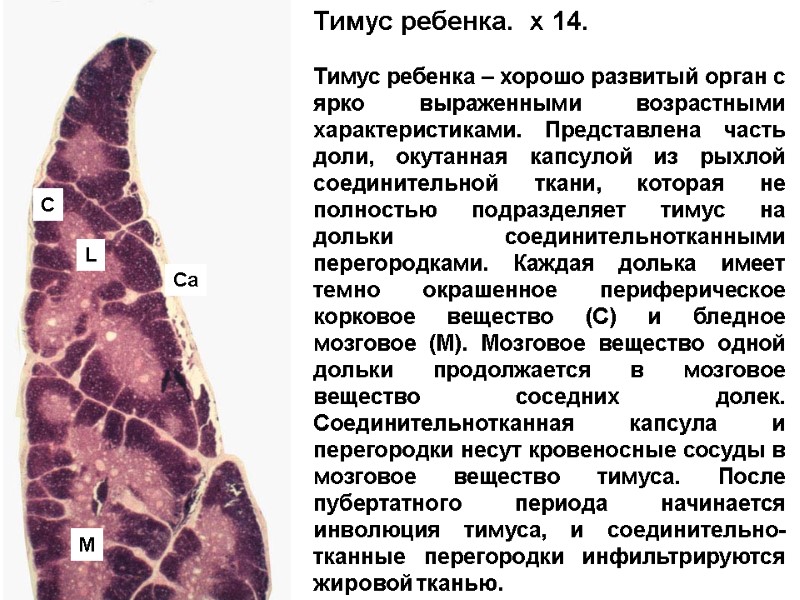
Тимус ребенка. x 14. Тимус ребенка – хорошо развитый орган с ярко выраженными возрастными характеристиками. Представлена часть доли, окутанная капсулой из рыхлой соединительной ткани, которая не полностью подразделяет тимус на дольки соединительнотканными перегородками. Каждая долька имеет темно окрашенное периферическое корковое вещество (C) и бледное мозговое (M). Мозговое вещество одной дольки продолжается в мозговое вещество соседних долек. Соединительнотканная капсула и перегородки несут кровеносные сосуды в мозговое вещество тимуса. После пубертатного периода начинается инволюция тимуса, и соединительно-тканные перегородки инфильтрируются жировой тканью. Ca L C M
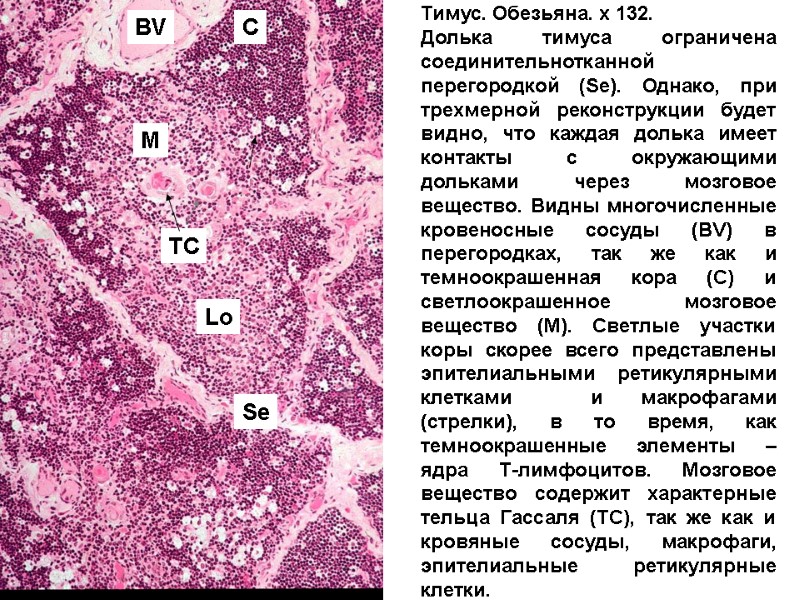
Тимус. Обезьяна. x 132. Долька тимуса ограничена соединительнотканной перегородкой (Se). Однако, при трехмерной реконструкции будет видно, что каждая долька имеет контакты с окружающими дольками через мозговое вещество. Видны многочисленные кровеносные сосуды (BV) в перегородках, так же как и темноокрашенная кора (C) и светлоокрашенное мозговое вещество (M). Светлые участки коры скорее всего представлены эпителиальными ретикулярными клетками и макрофагами (стрелки), в то время, как темноокрашенные элементы – ядра Т-лимфоцитов. Мозговое вещество содержит характерные тельца Гассаля (TC), так же как и кровяные сосуды, макрофаги, эпителиальные ретикулярные клетки. BV Se TC Lo C M
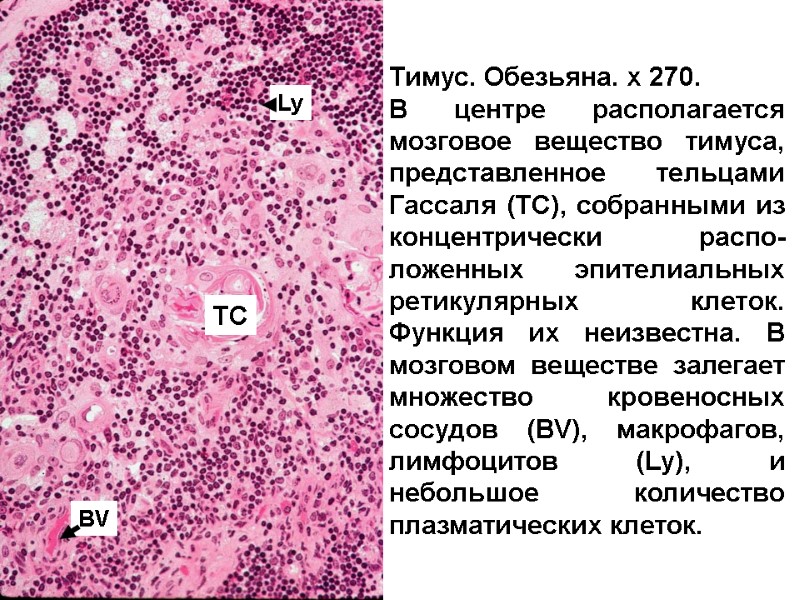
Тимус. Обезьяна. x 270. В центре располагается мозговое вещество тимуса, представленное тельцами Гассаля (TC), собранными из концентрически распо-ложенных эпителиальных ретикулярных клеток. Функция их неизвестна. В мозговом веществе залегает множество кровеносных сосудов (BV), макрофагов, лимфоцитов (Ly), и небольшое количество плазматических клеток. TC BV Ly
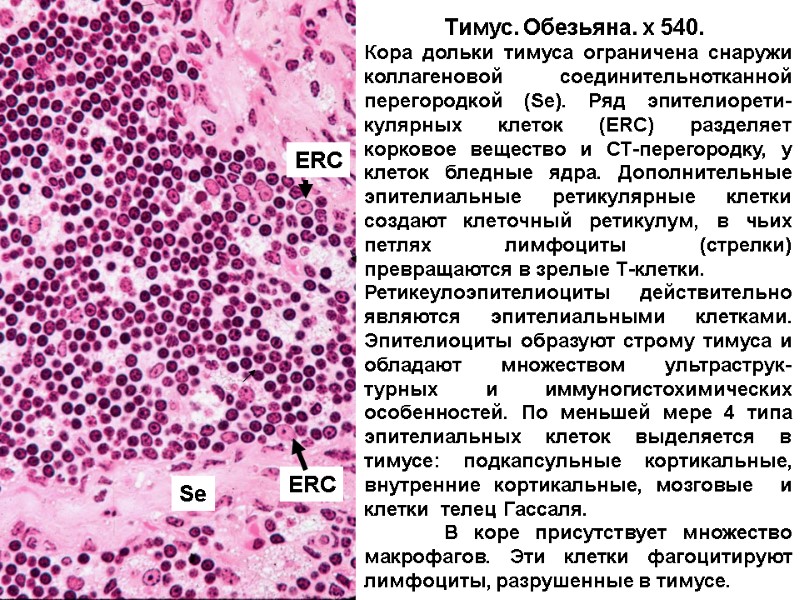
Тимус. Обезьяна. x 540. Кора дольки тимуса ограничена снаружи коллагеновой соединительнотканной перегородкой (Se). Ряд эпителиорети-кулярных клеток (ERC) разделяет корковое вещество и СТ-перегородку, у клеток бледные ядра. Дополнительные эпителиальные ретикулярные клетки создают клеточный ретикулум, в чьих петлях лимфоциты (стрелки) превращаются в зрелые Т-клетки. Ретикеулоэпителиоциты действительно являются эпителиальными клетками. Эпителиоциты образуют строму тимуса и обладают множеством ультраструк-турных и иммуногистохимических особенностей. По меньшей мере 4 типа эпителиальных клеток выделяется в тимусе: подкапсульные кортикальные, внутренние кортикальные, мозговые и клетки телец Гассаля. В коре присутствует множество макрофагов. Эти клетки фагоцитируют лимфоциты, разрушенные в тимусе. ERC ERC Se
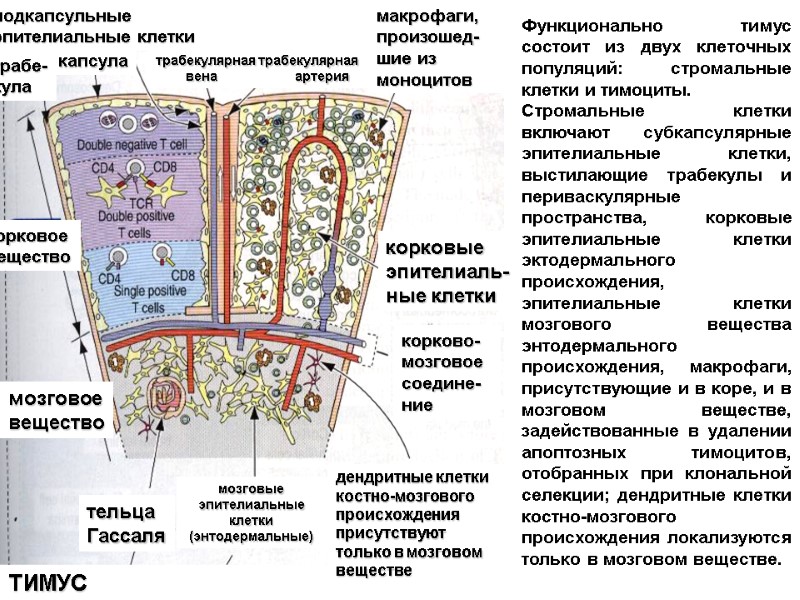
макрофаги, произошед-шие из моноцитов трабекулярная трабекулярная вена артерия подкапсульные эпителиальные клетки трабе- кула капсула корковое вещество мозговое вещество корковые эпителиаль- ные клетки корково- мозговое соедине-ние дендритные клетки костно-мозгового происхождения присутствуют только в мозговом веществе мозговые эпителиальные клетки (энтодермальные) тельца Гассаля ТИМУС Функционально тимус состоит из двух клеточных популяций: стромальные клетки и тимоциты. Стромальные клетки включают субкапсулярные эпителиальные клетки, выстилающие трабекулы и периваскулярные пространства, корковые эпителиальные клетки эктодермального происхождения, эпителиальные клетки мозгового вещества энтодермального происхождения, макрофаги, присутствующие и в коре, и в мозговом веществе, задействованные в удалении апоптозных тимоцитов, отобранных при клональной селекции; дендритные клетки костно-мозгового происхождения локализуются только в мозговом веществе.
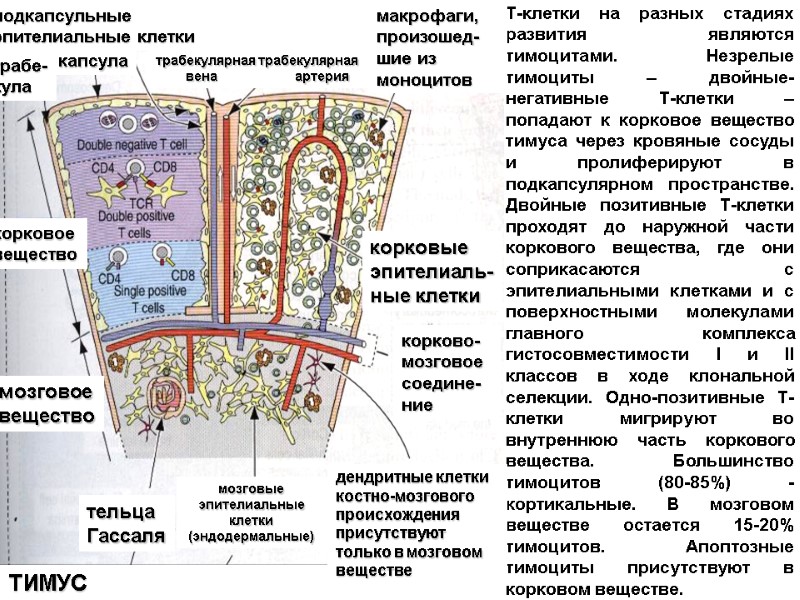
Т-клетки на разных стадиях развития являются тимоцитами. Незрелые тимоциты – двойные-негативные Т-клетки – попадают к корковое вещество тимуса через кровяные сосуды и пролиферируют в подкапсулярном пространстве. Двойные позитивные Т-клетки проходят до наружной части коркового вещества, где они соприкасаются с эпителиальными клетками и с поверхностными молекулами главного комплекса гистосовместимости I и II классов в ходе клональной селекции. Одно-позитивные Т-клетки мигрируют во внутреннюю часть коркового вещества. Большинство тимоцитов (80-85%) - кортикальные. В мозговом веществе остается 15-20% тимоцитов. Апоптозные тимоциты присутствуют в корковом веществе. макрофаги, произошед-шие из моноцитов трабекулярная трабекулярная вена артерия подкапсульные эпителиальные клетки трабе- кула капсула корковое вещество мозговое вещество корковые эпителиаль- ные клетки корково- мозговое соедине-ние дендритные клетки костно-мозгового происхождения присутствуют только в мозговом веществе мозговые эпителиальные клетки (эндодермальные) тельца Гассаля ТИМУС
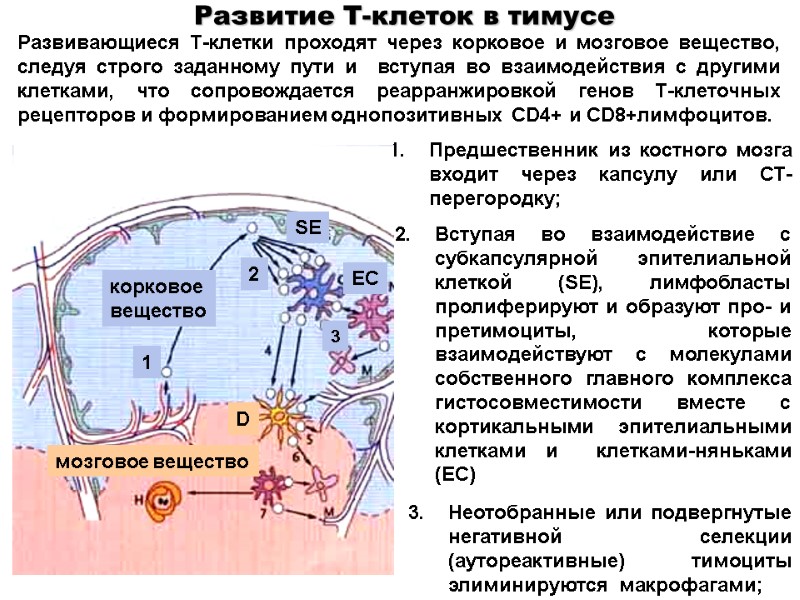
Развивающиеся Т-клетки проходят через корковое и мозговое вещество, следуя строго заданному пути и вступая во взаимодействия с другими клетками, что сопровождается реарранжировкой генов Т-клеточных рецепторов и формированием однопозитивных CD4+ и CD8+лимфоцитов. Развитие Т-клеток в тимусе Предшественник из костного мозга входит через капсулу или СТ-перегородку; Вступая во взаимодействие с субкапсулярной эпителиальной клеткой (SE), лимфобласты пролиферируют и образуют про- и претимоциты, которые взаимодействуют с молекулами собственного главного комплекса гистосовместимости вместе с кортикальными эпителиальными клетками и клетками-няньками (EC) Неотобранные или подвергнутые негативной селекции (аутореактивные) тимоциты элиминируются макрофагами; корковое вещество мозговое вещество D SE 1 2 3 EC
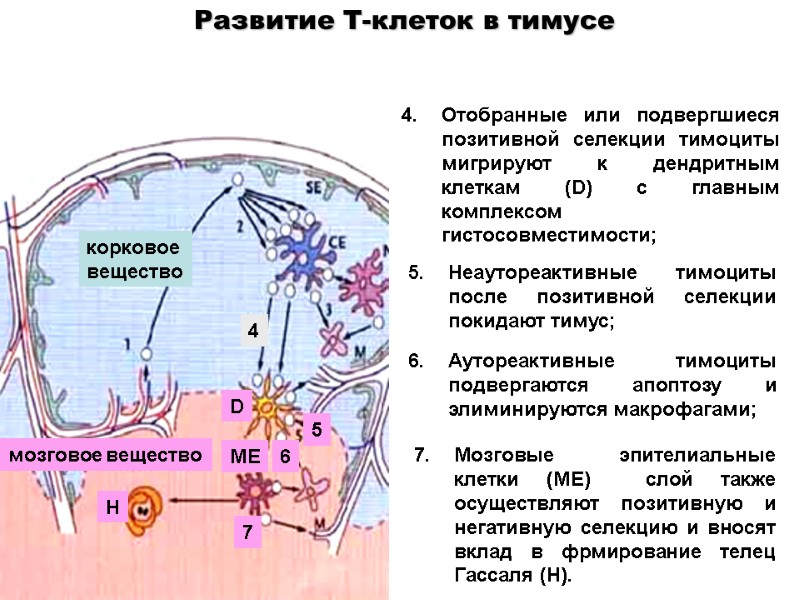
Отобранные или подвергшиеся позитивной селекции тимоциты мигрируют к дендритным клеткам (D) с главным комплексом гистосовместимости; Неаутореактивные тимоциты после позитивной селекции покидают тимус; Аутореактивные тимоциты подвергаются апоптозу и элиминируются макрофагами; Мозговые эпителиальные клетки (ME) слой также осуществляют позитивную и негативную селекцию и вносят вклад в фрмирование телец Гассаля (H). корковое вещество мозговое вещество D ME 5 6 H 7 Развитие Т-клеток в тимусе 4

Функциональные корреляции Корковое вещество тимуса производит большое число лимфоцитов, но подавляющее большинство не доживает до выхода из органа. Только 1-3% Т-клеток выдерживает миллиарды множество клеток с Т-клеточными рецепторами выживают. Те лимфоциты, которым суждено выйти из коркового вещества, покидают тимус через мозговые посткапиллярные венулы иммунокомпенетными клетками. Т-лимфоциты, покидающие мозговое вещество через венулы и эфферентные лимфатические сосуды, заселяют специфичные области других лимфатических органов (в лимфатических узлах – паракортикальную зону; в селезенке – периартериальные лимфоидные влагалища белой пульпы). Гомологичные и гетерологичные трансплантаты распознаются как чужеродные ткани. Они инфильтрируются клетками отторжения трансплантата, которыми являются Т-лимфоциты. Эти клетки разрушают чужеродные структуры, приводя к их отторжению.

Помимо эпителиальных клеток и Т-лимфоцитов, в тимусе могут присутствовать дополнительные клетки: B-лимфоциты: В составе фолликулов или разбросанные одиночно, Происходят из периваскулярного пространства и составляют экстрапаренхимный компартмент тимуса, Изолированные B-лимфоциты встречаются в тимусе плода и взрослого вдоль СТ-перегородок, вблизи мелких сосудов вдоль корково-мозговых соединений и в мозговом веществе, Мозговые B-лимфоциты имеют тенденцию собираться вокруг телец Гассаля, видимо они несут определенный иммунофенотип.
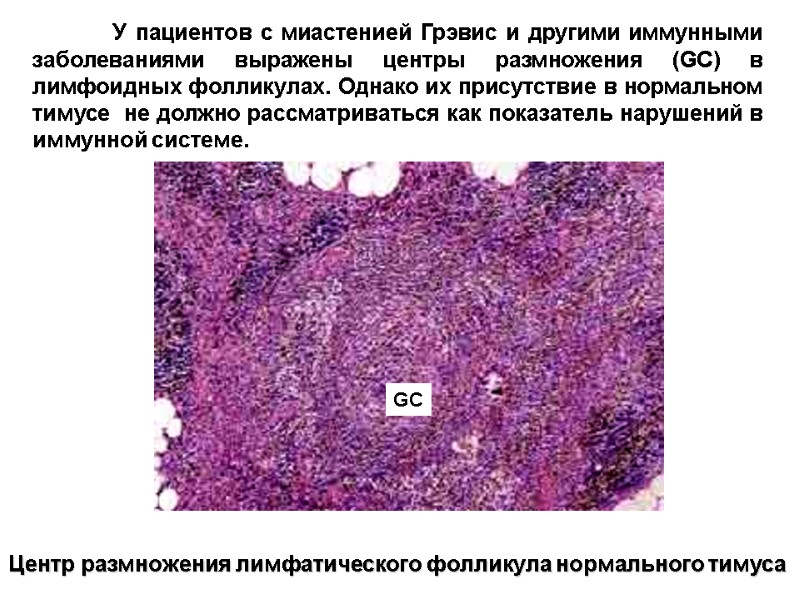
У пациентов с миастенией Грэвис и другими иммунными заболеваниями выражены центры размножения (GC) в лимфоидных фолликулах. Однако их присутствие в нормальном тимусе не должно рассматриваться как показатель нарушений в иммунной системе. Центр размножения лимфатического фолликула нормального тимуса GC

Плазматические клетки редко встречаются в нормальном тимусе, располагаясь в основном в соединительнотканных перегородках, реже - в мозговом веществе. Некоторые другие виды клеток тоже присутствуют в тимусе, но в меньшем количестве: Макрофаги в основном содержатся в коре, проявляя фагоцитарную активность. Интердигидирующие ретикулярные клетки в основном встречаются в мозговом слое, они S100-позитивны. Оба типа клеток, видимо, вовлечены во взаимодействие лимфоцитов с эпителиальными клеток. Клетки Лангерганса присутствуют в мозговом веществе. Тучные клетки расположены в соединительнотканных перегородках или параллельно им, часто они локализуются периваскулярно.
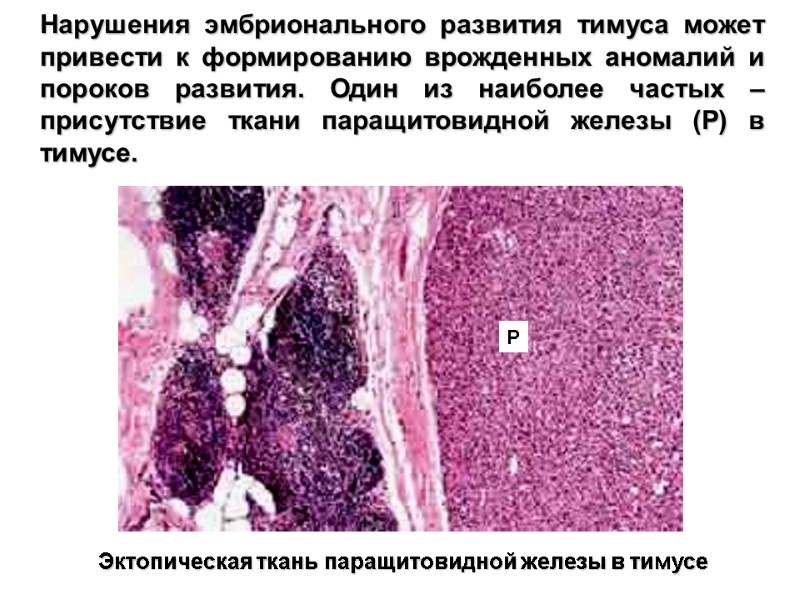
Нарушения эмбрионального развития тимуса может привести к формированию врожденных аномалий и пороков развития. Один из наиболее частых – присутствие ткани паращитовидной железы (P) в тимусе. Эктопическая ткань паращитовидной железы в тимусе P

ИНВОЛЮЦИЯ ТИМУСА Тимус подвергается медленному физиологическому процессу возрастной инволюции. Этот процесс начинается в пубертатном периоде, к которому орган достигает максимального веса, после чего он подвергается прогрессирующим атрофическим изменениям. Стадии возрастной инволюции тимуса: Постепенные изменения в популяции тимоцитов, отражающие изменения эпителия в корковом и мозговом веществе. На ранних стадиях: уменьшение числа корковых тимоцитов с относительным увеличением количества эпителиальных элементов. На более поздней стадии: замещение паренхимы тимуса островками эпителиальных клеток c cокращающимся количеством лимфоцитов, с частично кистозно перерожденными, плотно залегающими тельцами Гассаля и разрастающейся жировой тканью.

КЛИНИЧЕСКИЕ КОРРЕЛЯЦИИ Акцидентальная инволюция тимуса является результатом ответа тимуса на сильный стресс, при котором резкий выброс кортикостероидов коры надпочечников приводит к быстрой утрате лимфоцитов в корковом веществе тимуса. Этот процесс не связан со старением и его надо отличать от физиологической (возрастной) инволюции тимуса. Микроскопические изменения при акцидентальной инволюции тимуса: выраженный кариорексис лимфоцитов, их активный фагоцитоз макрофагами (картина «звездного неба», присутствует только в корковом вещество), (при персистировании стимула) утрата границы между корковым и мозговым веществом, увеличение относительного количества эпителиальных клеток, которые становятся более заметными, кистозное перерождение телец Гассаля, дальнейшая утрата тимоцитов – разрушение архитектоники дольки, фиброз, трансформация тимуса в массу жировой ткани, содержащей разбросанные островки паренхимы c небольшим числом лимфоцитов.

Острая инволюция тимуса в грудном и раннем детском возрасте коррелирует с продолжительностью острого заболевания. Выраженность ее морфологических проявлений при аутопсийном исследовании, таких как появление большого числа макрофагов в корковом веществе тимуса, разрастание междольковой фиброзной ткани и уменьшение количества лимфоцитов в корковом веществе дают возможность оценить продолжительность заболевания до момента наступления смертью. Ранняя инволюция тимуса проявляется повреждением эпителиальных клеток у детей и взрослых организма при СПИДе. Эти изменения дают основание полагать, что тимус является первичным органом-мишенью при ВИЧ-инфекции. КЛИНИЧЕСКИЕ КОРРЕЛЯЦИИ

Заключение: Тимус: Служит для развития и созревания Т-клеток; Состоит из лимфоидных клеток, эпителиальных клеток, макрофагов и стромальных клеток; Разделяется на корковое и мозговое вещество; - Подвергается обратному развитию (инволюции) после наступления половой зрелости.
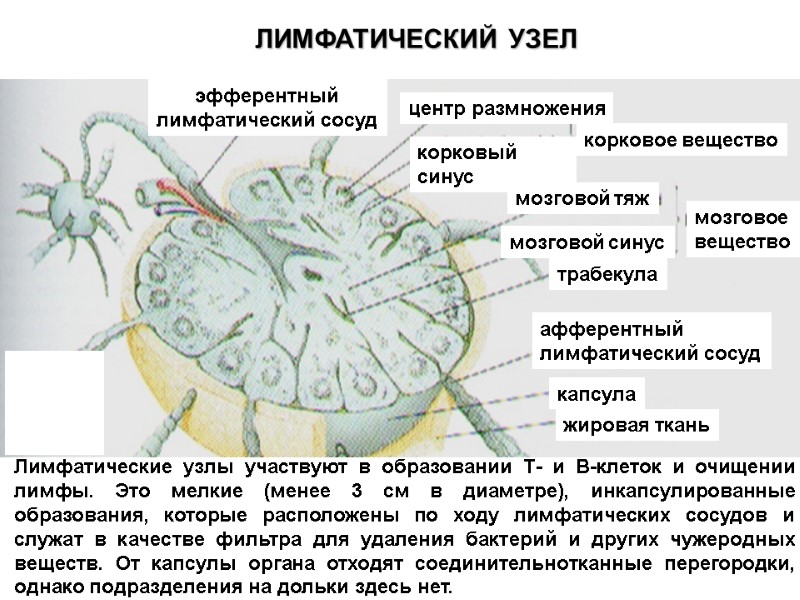
Лимфатические узлы участвуют в образовании Т- и В-клеток и очищении лимфы. Это мелкие (менее 3 см в диаметре), инкапсулированные образования, которые расположены по ходу лимфатических сосудов и служат в качестве фильтра для удаления бактерий и других чужеродных веществ. От капсулы органа отходят соединительнотканные перегородки, однако подразделения на дольки здесь нет. эфферентный лимфатический сосуд центр размножения корковый синус корковое вещество мозговой тяж мозговой синус трабекула мозговое вещество афферентный лимфатический сосуд капсула жировая ткань . ЛИМФАТИЧЕСКИЙ УЗЕЛ

КЛИНИЧЕСКИЕ КОРРЕЛЯЦИИ В присутствии антигенов или бактерий лимфоциты лимфатических узлов быстро пролиферируют, и лимфатический узел может увеличиться в размерах в несколько раз, при этом он уплотняется и начинает легко пальпироваться.
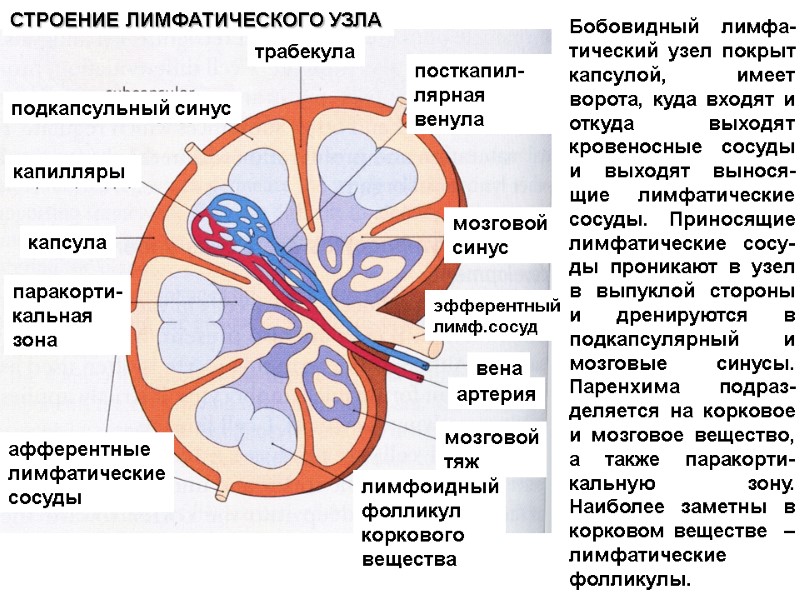
Бобовидный лимфа-тический узел покрыт капсулой, имеет ворота, куда входят и откуда выходят кровеносные сосуды и выходят вынося-щие лимфатические сосуды. Приносящие лимфатические сосу-ды проникают в узел в выпуклой стороны и дренируются в подкапсулярный и мозговые синусы. Паренхима подраз-деляется на корковое и мозговое вещество, а также паракорти-кальную зону. Наиболее заметны в корковом веществе – лимфатические фолликулы. трабекула подкапсульный синус капилляры капсула паракорти- кальная зона афферентные лимфатические сосуды лимфоидный фолликул коркового вещества мозговой тяж артерия вена эфферентный лимф.сосуд мозговой синус посткапил-лярная венула СТРОЕНИЕ ЛИМФАТИЧЕСКОГО УЗЛА
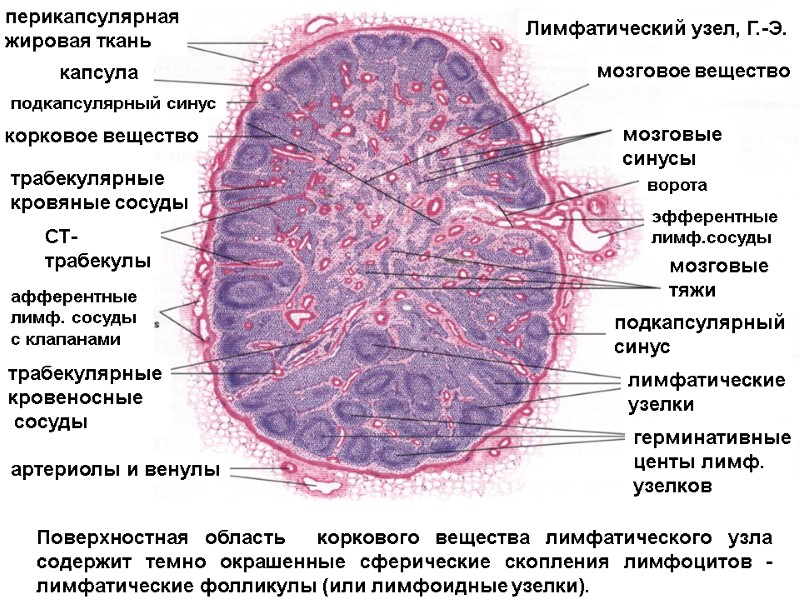
мозговое вещество мозговые синусы эфферентные лимф.сосуды мозговые тяжи подкапсулярный синус лимфатические узелки герминативные центы лимф. узелков артериолы и венулы афферентные лимф. сосуды с клапанами СТ- трабекулы трабекулярные кровяные сосуды корковое вещество подкапсулярный синус капсула перикапсулярная жировая ткань Поверхностная область коркового вещества лимфатического узла содержит темно окрашенные сферические скопления лимфоцитов - лимфатические фолликулы (или лимфоидные узелки). трабекулярные кровеносные сосуды ворота Лимфатический узел, Г.-Э.
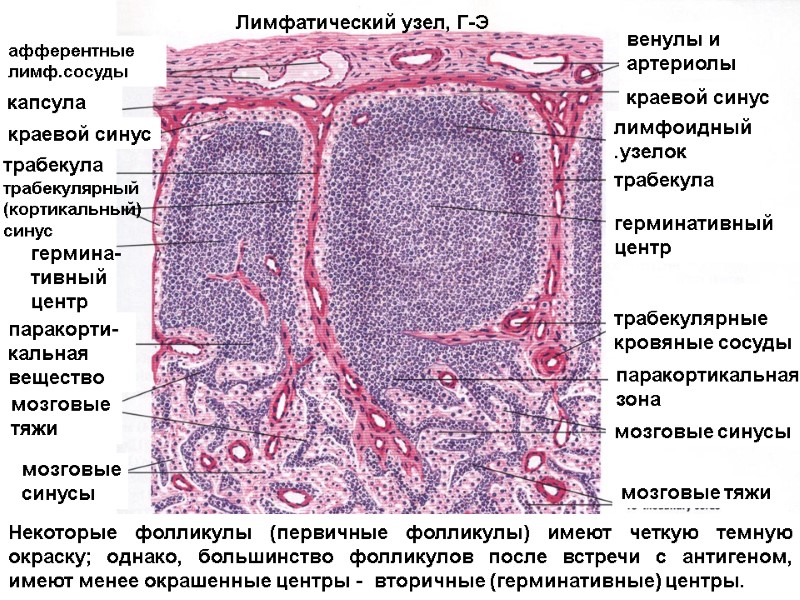
афферентные лимф.сосуды капсула краевой синус паракорти-кальная вещество мозговые тяжи мозговые синусы венулы и артериолы краевой синус лимфоидный .узелок трабекула герминативный центр трабекулярные кровяные сосуды паракортикальная зона мозговые синусы мозговые тяжи Некоторые фолликулы (первичные фолликулы) имеют четкую темную окраску; однако, большинство фолликулов после встречи с антигеном, имеют менее окрашенные центры - вторичные (герминативные) центры. Лимфатический узел, Г-Э трабекула трабекулярный (кортикальный) синус гермина- тивный центр
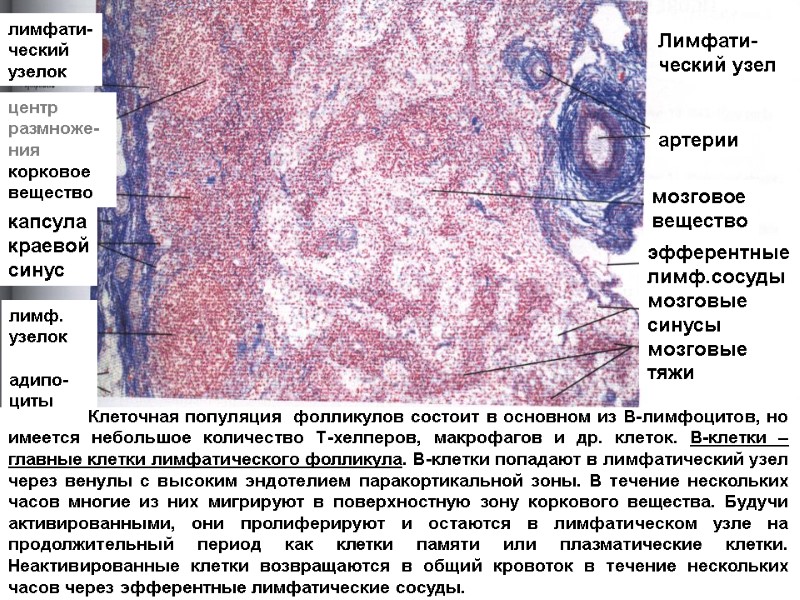
лимфати- ческий узелок центр размноже- ния корковое вещество капсула краевой синус лимф. узелок адипо-циты артерии мозговое вещество эфферентные лимф.сосуды мозговые синусы мозговые тяжи Клеточная популяция фолликулов состоит в основном из В-лимфоцитов, но имеется небольшое количество Т-хелперов, макрофагов и др. клеток. В-клетки – главные клетки лимфатического фолликула. B-клетки попадают в лимфатический узел через венулы с высоким эндотелием паракортикальной зоны. В течение нескольких часов многие из них мигрируют в поверхностную зону коркового вещества. Будучи активированными, они пролиферируют и остаются в лимфатическом узле на продолжительный период как клетки памяти или плазматические клетки. Неактивированные клетки возвращаются в общий кровоток в течение нескольких часов через эфферентные лимфатические сосуды. Лимфати- ческий узел
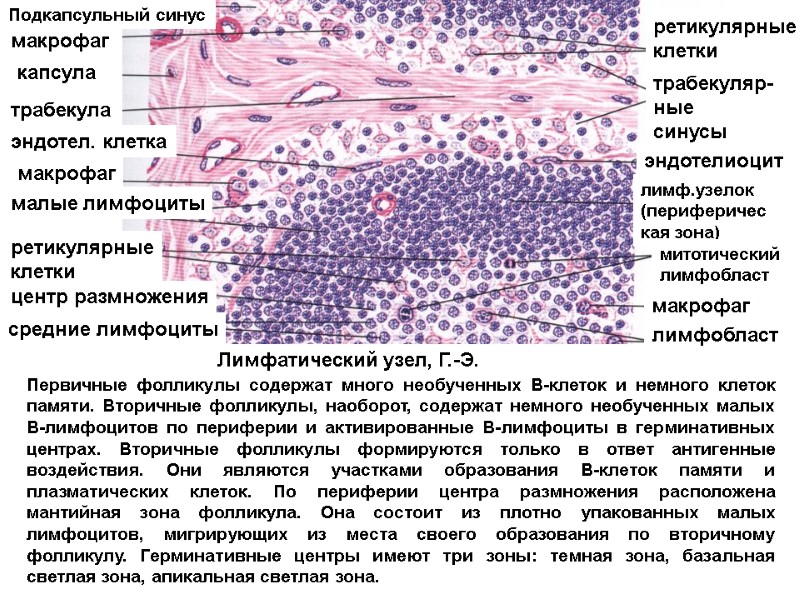
ретикулярные клетки трабекуляр-ные синусы эндотелиоцит лимф.узелок (периферическая зона) митотический лимфобласт макрофаг лимфобласт Подкапсульный синус макрофаг капсула трабекула эндотел. клетка макрофаг малые лимфоциты ретикулярные клетки центр размножения средние лимфоциты Лимфатический узел, Г.-Э. Первичные фолликулы содержат много необученных В-клеток и немного клеток памяти. Вторичные фолликулы, наоборот, содержат немного необученных малых В-лимфоцитов по периферии и активированные В-лимфоциты в герминативных центрах. Вторичные фолликулы формируются только в ответ антигенные воздействия. Они являются участками образования В-клеток памяти и плазматических клеток. По периферии центра размножения расположена мантийная зона фолликула. Она состоит из плотно упакованных малых лимфоцитов, мигрирующих из места своего образования по вторичному фолликулу. Герминативные центры имеют три зоны: темная зона, базальная светлая зона, апикальная светлая зона.
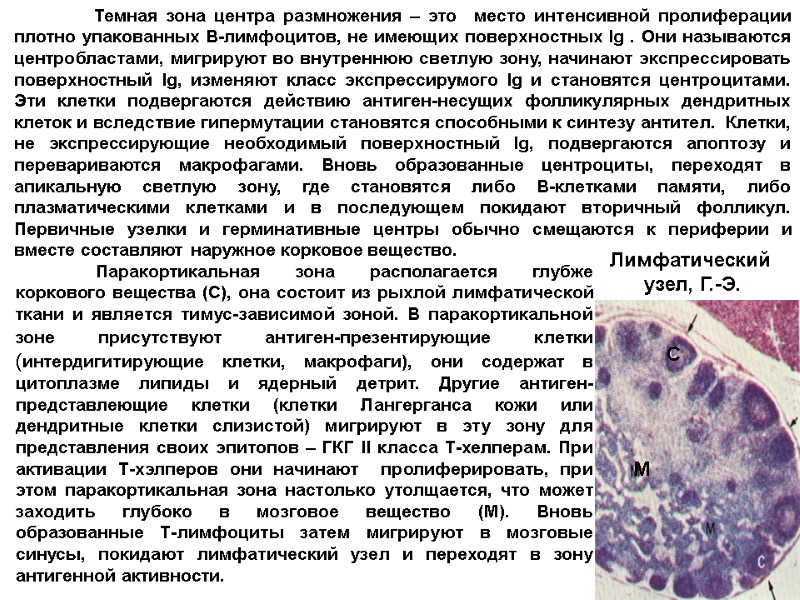
Лимфатический узел, Г.-Э. Темная зона центра размножения – это место интенсивной пролиферации плотно упакованных В-лимфоцитов, не имеющих поверхностных Ig . Они называются центробластами, мигрируют во внутреннюю светлую зону, начинают экспрессировать поверхностный Ig, изменяют класс экспрессирумого Ig и становятся центроцитами. Эти клетки подвергаются действию антиген-несущих фолликулярных дендритных клеток и вследствие гипермутации становятся способными к синтезу антител. Клетки, не экспрессирующие необходимый поверхностный Ig, подвергаются апоптозу и перевариваются макрофагами. Вновь образованные центроциты, переходят в апикальную светлую зону, где становятся либо В-клетками памяти, либо плазматическими клетками и в последующем покидают вторичный фолликул. Первичные узелки и герминативные центры обычно смещаются к периферии и вместе составляют наружное корковое вещество. Паракортикальная зона располагается глубже коркового вещества (C), она состоит из рыхлой лимфатической ткани и является тимус-зависимой зоной. В паракортикальной зоне присутствуют антиген-презентирующие клетки (интердигитирующие клетки, макрофаги), они содержат в цитоплазме липиды и ядерный детрит. Другие антиген-представлеющие клетки (клетки Лангерганса кожи или дендритные клетки слизистой) мигрируют в эту зону для представления своих эпитопов – ГКГ II класса Т-хелперам. При активации Т-хэлперов они начинают пролиферировать, при этом паракортикальная зона настолько утолщается, что может заходить глубоко в мозговое вещество (М). Вновь образованные Т-лимфоциты затем мигрируют в мозговые синусы, покидают лимфатический узел и переходят в зону антигенной активности. С М
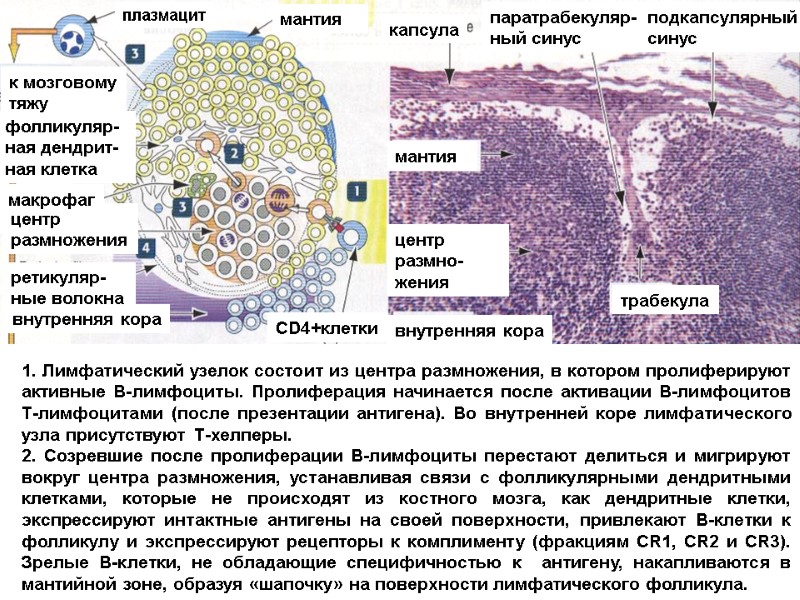
1. Лимфатический узелок состоит из центра размножения, в котором пролиферируют активные В-лимфоциты. Пролиферация начинается после активации В-лимфоцитов Т-лимфоцитами (после презентации антигена). Во внутренней коре лимфатического узла присутствуют Т-хелперы. 2. Созревшие после пролиферации В-лимфоциты перестают делиться и мигрируют вокруг центра размножения, устанавливая связи с фолликулярными дендритными клетками, которые не происходят из костного мозга, как дендритные клетки, экспрессируют интактные антигены на своей поверхности, привлекают В-клетки к фолликулу и экспрессируют рецепторы к комплименту (фракциям CR1, CR2 и CR3). Зрелые В-клетки, не обладающие специфичностью к антигену, накапливаются в мантийной зоне, образуя «шапочку» на поверхности лимфатического фолликула. CD4+клетки внутренняя кора трабекула центр размно-жения мантия капсула паратрабекуляр- ный синус подкапсулярный синус плазмацит внутренняя кора ретикуляр-ные волокна центр размножения макрофаг фолликуляр-ная дендрит-ная клетка к мозговому тяжу мантия
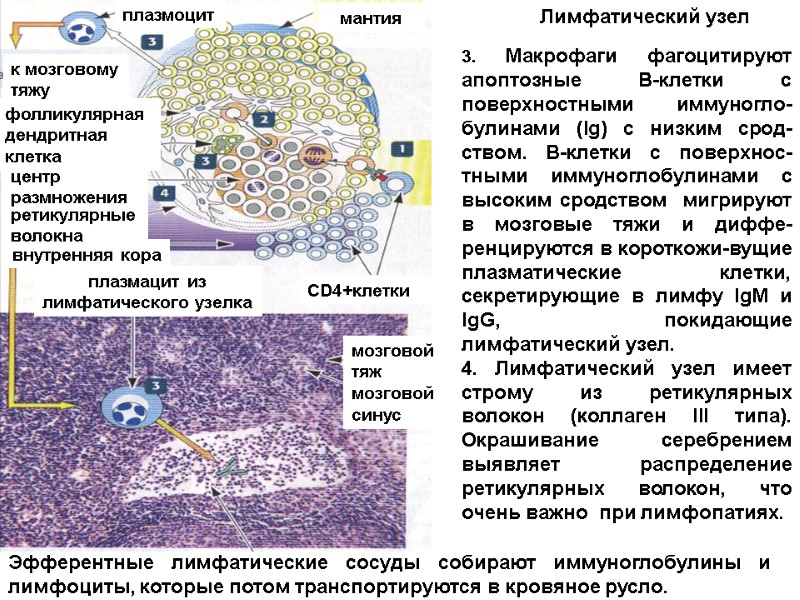
3. Макрофаги фагоцитируют апоптозные В-клетки с поверхностными иммуногло-булинами (Ig) с низким срод-ством. В-клетки с поверхнос-тными иммуноглобулинами с высоким сродством мигрируют в мозговые тяжи и диффе-ренцируются в короткожи-вущие плазматические клетки, секретирующие в лимфу IgM и IgG, покидающие лимфатический узел. 4. Лимфатический узел имеет строму из ретикулярных волокон (коллаген III типа). Окрашивание серебрением выявляет распределение ретикулярных волокон, что очень важно при лимфопатиях. CD4+клетки плазмоцит внутренняя кора ретикулярные волокна центр размножения macrophage фолликулярная дендритная клетка к мозговому тяжу мантия Лимфатический узел Эфферентные лимфатические сосуды собирают иммуноглобулины и лимфоциты, которые потом транспортируются в кровяное русло. плазмацит из лимфатического узелка мозговой тяж мозговой синус

Гистофизиология лимфатического узла. При попадании лимфы в лимфатический узел ее ток замедляется, что дает макрофагам, находящимся в синусах или посылающим в них свои отростки, больше времени для фагоцитирования инородных частиц. Таким образом до 99% инородных частиц удаляется из лимфы. Лимфатические узлы так же функционируют как очаги распознавания антигенов, т.к. антиген-презентирующие клетки, контактирующие с антигеном, мигрируют в ближайший лимфатический узел и представляют лимфоцитам комплексы их эпитопов с главным комплексом гистосовместимости. Кроме того, антигены, просачивающиеся в лимфатический узел, захватываются фолликулярными дендритными клетками, и лимфоциты, находящиеся в лимфатическом узле или мигрирующие туда, распознают антиген.

Гистофизиология лимфатического узла. Если антиген распознан и В-клетка активирована, эта В-клетка мигрирует в первичный лимфатический узелок и пролиферирует, образуя центр размножения, таким образом первичный лимфатический узелок становится вторичным. Вновь сформированные клетки дифференцируются в В-клетки памяти и плазматические клетки, покидают кору и образуют мозговые тяжи. Около 10% новых плазматических клеток остаются в мозговом веществе и выделяют антитела в мозговые синусы. Оставшиеся плазматические клетки попадают в синусы и направляются в красный костный мозг, где продолжают вырабатывать антитела до своей гибели. Некоторые В-клетки остаются в первичных лимфатических узелках коры, но большинство покидает лимфатический узел, заселяя другие вторичные лимфатические органы. Поэтому при повторной атаке этим же антигеном, уже имеется в наличии большое количество клеток памяти, так что организм может быстро и сильно выработать вторичный иммунный ответ.
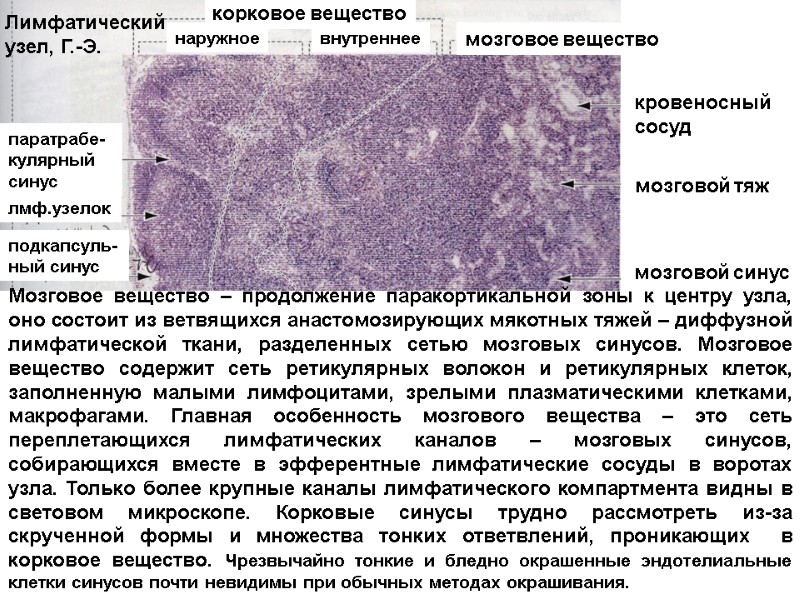
корковое вещество наружное внутреннее мозговое вещество кровеносный сосуд мозговой тяж мозговой синус паратрабе-кулярный синус лмф.узелок подкапсуль-ный синус Мозговое вещество – продолжение паракортикальной зоны к центру узла, оно состоит из ветвящихся анастомозирующих мякотных тяжей – диффузной лимфатической ткани, разделенных сетью мозговых синусов. Мозговое вещество содержит сеть ретикулярных волокон и ретикулярных клеток, заполненную малыми лимфоцитами, зрелыми плазматическими клетками, макрофагами. Главная особенность мозгового вещества – это сеть переплетающихся лимфатических каналов – мозговых синусов, собирающихся вместе в эфферентные лимфатические сосуды в воротах узла. Только более крупные каналы лимфатического компартмента видны в световом микроскопе. Корковые синусы трудно рассмотреть из-за скрученной формы и множества тонких ответвлений, проникающих в корковое вещество. Чрезвычайно тонкие и бледно окрашенные эндотелиальные клетки синусов почти невидимы при обычных методах окрашивания. Лимфатический узел, Г.-Э.
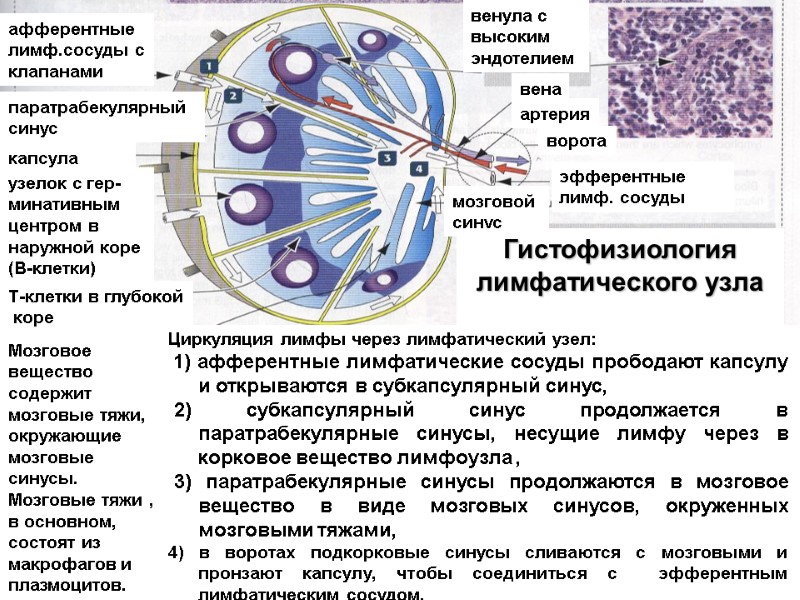
Циркуляция лимфы через лимфатический узел: 1) афферентные лимфатические сосуды прободают капсулу и открываются в субкапсулярный синус, 2) субкапсулярный синус продолжается в паратрабекулярные синусы, несущие лимфу через в корковое вещество лимфоузла , 3) паратрабекулярные синусы продолжаются в мозговое вещество в виде мозговых синусов, окруженных мозговыми тяжами, 4) в воротах подкорковые синусы сливаются с мозговыми и пронзают капсулу, чтобы соединиться с эфферентным лимфатическим сосудом. Мозговое вещество содержит мозговые тяжи, окружающие мозговые синусы. Мозговые тяжи , в основном, состоят из макрофагов и плазмоцитов. афферентные лимф.сосуды с клапанами паратрабекулярный синус капсула узелок с гер-минативным центром в наружной коре (В-клетки) Т-клетки в глубокой коре венула c высоким эндотелием вена артерия ворота эфферентные лимф. сосуды мозговой синус Гистофизиология лимфатического узла
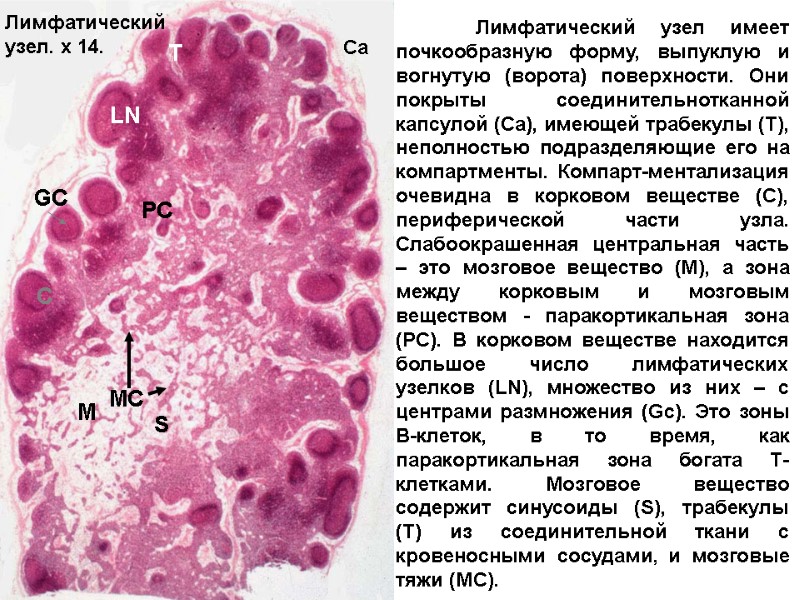
Лимфатический узел имеет почкообразную форму, выпуклую и вогнутую (ворота) поверхности. Они покрыты соединительнотканной капсулой (Ca), имеющей трабекулы (T), неполностью подразделяющие его на компартменты. Компарт-ментализация очевидна в корковом веществе (C), периферической части узла. Слабоокрашенная центральная часть – это мозговое вещество (M), а зона между корковым и мозговым веществом - паракортикальная зона (PC). В корковом веществе находится большое число лимфатических узелков (LN), множество из них – с центрами размножения (Gc). Это зоны В-клеток, в то время, как паракортикальная зона богата Т-клетками. Мозговое вещество содержит синусоиды (S), трабекулы (T) из соединительной ткани с кровеносными сосудами, и мозговые тяжи (MC). Сa T MC S C M PC LN GC Лимфатический узел. x 14.
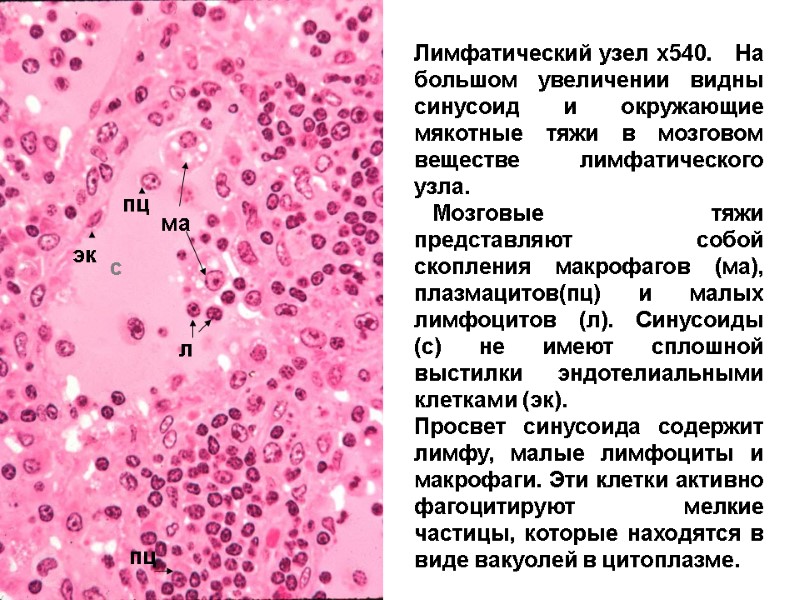
Лимфатический узел х540. На большом увеличении видны синусоид и окружающие мякотные тяжи в мозговом веществе лимфатического узла. Мозговые тяжи представляют собой скопления макрофагов (ма), плазмацитов(пц) и малых лимфоцитов (л). Синусоиды (с) не имеют сплошной выстилки эндотелиальными клетками (эк). Просвет синусоида содержит лимфу, малые лимфоциты и макрофаги. Эти клетки активно фагоцитируют мелкие частицы, которые находятся в виде вакуолей в цитоплазме. ма л с пц пц эк

ЛИМФАТИЧЕСКИЕ УЗЛЫ служат для обеспечения взаимодействия между антигеном и лимфоцитами; являются главным местом размножения иммунных клеток при иммунном ответе; фолликулы состоят из В-клеток (центральные клетки фолликула); паракортикальная зона состоит из Т-клеток; мозговое вещество содержит плазматические клетки и макрофаги; большинство лимфоцитов проникают в лимфатический узел через специальные эндотелиальные венулы; антиген из тканей попадает в лимфатический узел с лимфой, которая циркулирует по его синусам.
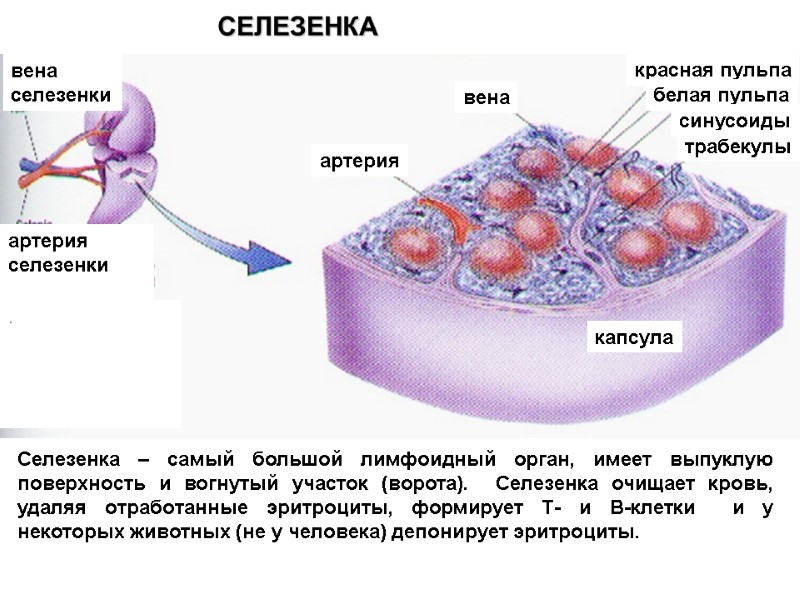
Селезенка – самый большой лимфоидный орган, имеет выпуклую поверхность и вогнутый участок (ворота). Селезенка очищает кровь, удаляя отработанные эритроциты, формирует Т- и В-клетки и у некоторых животных (не у человека) депонирует эритроциты. артерия вена красная пульпа капсула белая пульпа синусоиды трабекулы вена селезенки артерия селезенки . СЕЛЕЗЕНКА
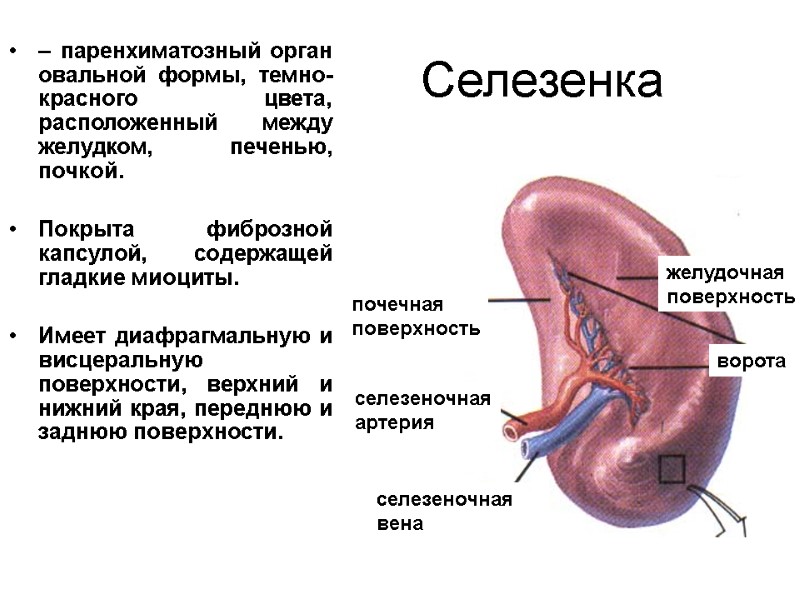
Селезенка – паренхиматозный орган овальной формы, темно-красного цвета, расположенный между желудком, печенью, почкой. Покрыта фиброзной капсулой, содержащей гладкие миоциты. Имеет диафрагмальную и висцеральную поверхности, верхний и нижний края, переднюю и заднюю поверхности. желудочная поверхность ворота почечная поверхность селезеночная артерия селезеночная вена
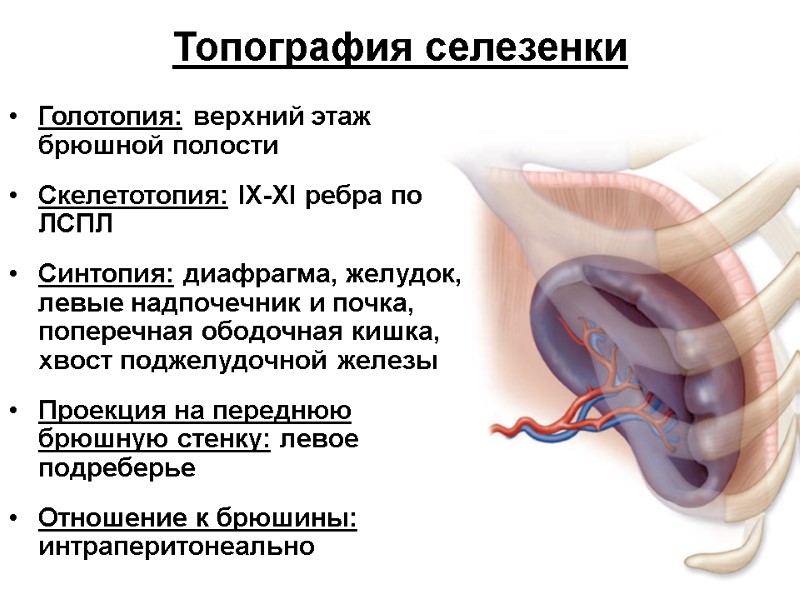
Топография селезенки Голотопия: верхний этаж брюшной полости Скелетотопия: IX-XI ребра по ЛСПЛ Синтопия: диафрагма, желудок, левые надпочечник и почка, поперечная ободочная кишка, хвост поджелудочной железы Проекция на переднюю брюшную стенку: левое подреберье Отношение к брюшины: интраперитонеально

Кровоснабжение – селезеночная артерия (ветвь чревного ствола) Венозный отток – в воротную вену Лимфоотток – чревные узлы Иннервация – левые узлы солнечного сплетения, левые надпочечниковое и диафрагмальное сплетения
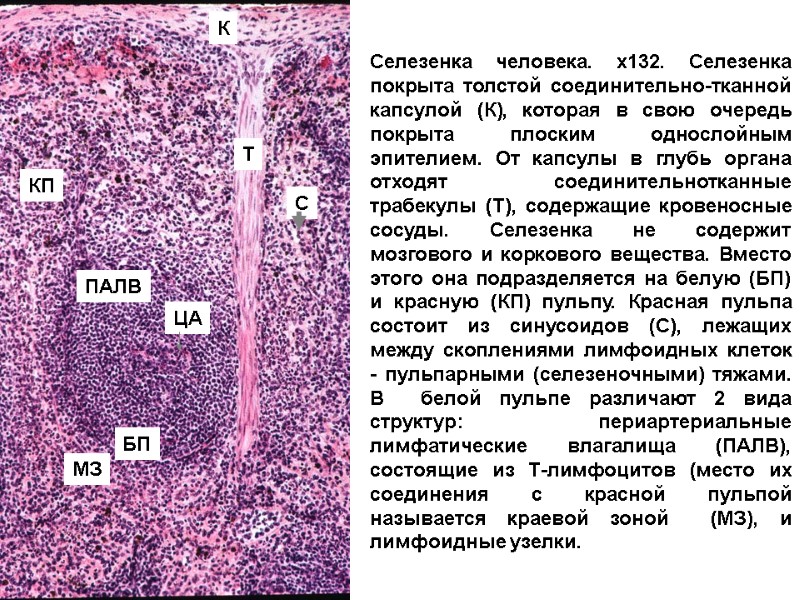
Селезенка человека. х132. Селезенка покрыта толстой соединительно-тканной капсулой (К), которая в свою очередь покрыта плоским однослойным эпителием. От капсулы в глубь органа отходят соединительнотканные трабекулы (Т), содержащие кровеносные сосуды. Селезенка не содержит мозгового и коркового вещества. Вместо этого она подразделяется на белую (БП) и красную (КП) пульпу. Красная пульпа состоит из синусоидов (С), лежащих между скоплениями лимфоидных клеток - пульпарными (селезеночными) тяжами. В белой пульпе различают 2 вида структур: периартериальные лимфатические влагалища (ПАЛВ), состоящие из Т-лимфоцитов (место их соединения с красной пульпой называется краевой зоной (МЗ), и лимфоидные узелки. К Т КП БП ЦА С ПАЛВ МЗ
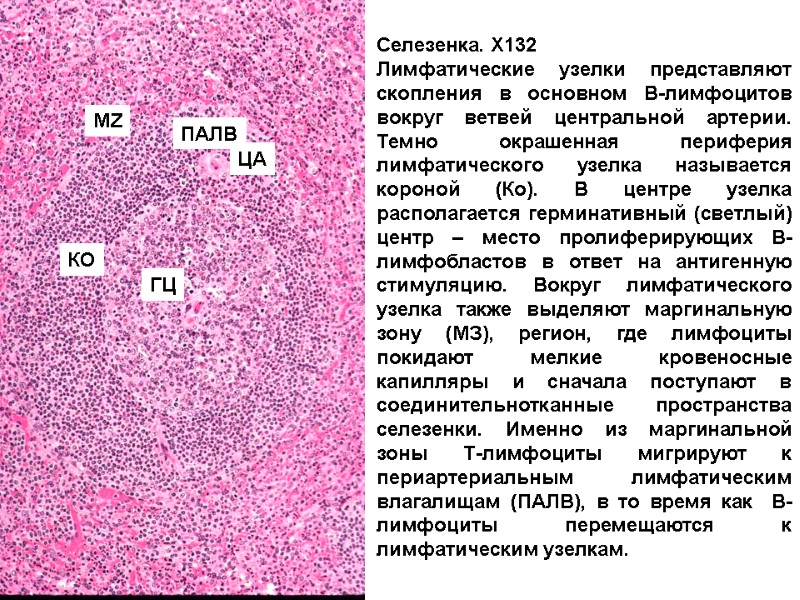
Селезенка. Х132 Лимфатические узелки представляют скопления в основном В-лимфоцитов вокруг ветвей центральной артерии. Темно окрашенная периферия лимфатического узелка называется короной (Ко). В центре узелка располагается герминативный (светлый) центр – место пролиферирующих В-лимфобластов в ответ на антигенную стимуляцию. Вокруг лимфатического узелка также выделяют маргинальную зону (МЗ), регион, где лимфоциты покидают мелкие кровеносные капилляры и сначала поступают в соединительнотканные пространства селезенки. Именно из маргинальной зоны Т-лимфоциты мигрируют к периартериальным лимфатическим влагалищам (ПАЛВ), в то время как В-лимфоциты перемещаются к лимфатическим узелкам. ПАЛВ ГЦ MZ ЦА КО
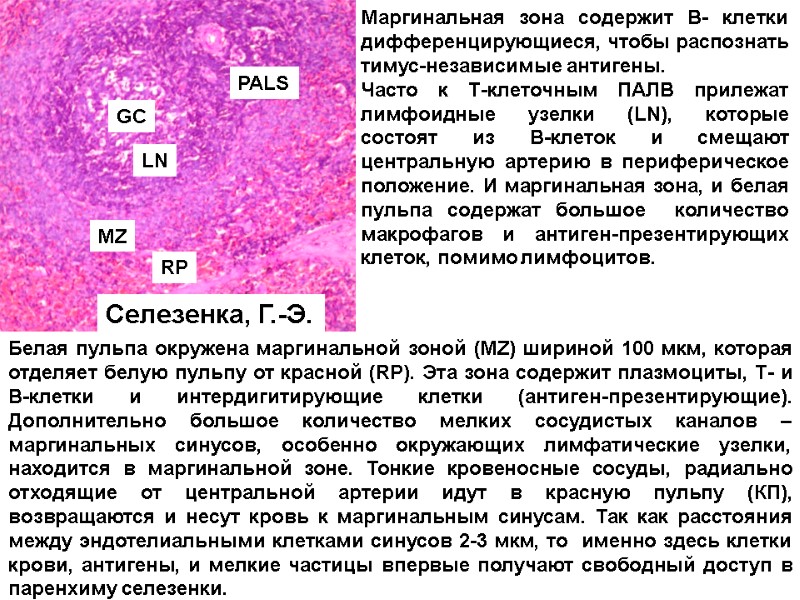
Маргинальная зона содержит В- клетки дифференцирующиеся, чтобы распознать тимус-независимые антигены. Часто к Т-клеточным ПАЛВ прилежат лимфоидные узелки (LN), которые состоят из В-клеток и смещают центральную артерию в периферическое положение. И маргинальная зона, и белая пульпа содержат большое количество макрофагов и антиген-презентирующих клеток, помимо лимфоцитов. GC PALS LN MZ RP Белая пульпа окружена маргинальной зоной (MZ) шириной 100 мкм, которая отделяет белую пульпу от красной (RP). Эта зона содержит плазмоциты, Т- и В-клетки и интердигитирующие клетки (антиген-презентирующие). Дополнительно большое количество мелких сосудистых каналов – маргинальных синусов, особенно окружающих лимфатические узелки, находится в маргинальной зоне. Тонкие кровеносные сосуды, радиально отходящие от центральной артерии идут в красную пульпу (КП), возвращаются и несут кровь к маргинальным синусам. Так как расстояния между эндотелиальными клетками синусов 2-3 мкм, то именно здесь клетки крови, антигены, и мелкие частицы впервые получают свободный доступ в паренхиму селезенки. Селезенка, Г.-Э.
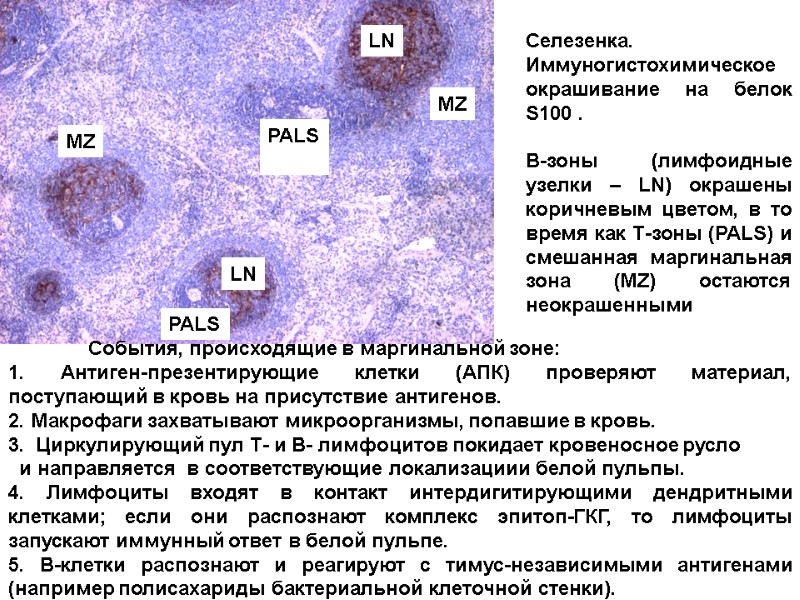
События, происходящие в маргинальной зоне: 1. Антиген-презентирующие клетки (АПК) проверяют материал, поступающий в кровь на присутствие антигенов. 2. Макрофаги захватывают микроорганизмы, попавшие в кровь. 3. Циркулирующий пул Т- и В- лимфоцитов покидает кровеносное русло и направляется в соответствующие локализациии белой пульпы. 4. Лимфоциты входят в контакт интердигитирующими дендритными клетками; если они распознают комплекс эпитоп-ГКГ, то лимфоциты запускают иммунный ответ в белой пульпе. 5. В-клетки распознают и реагируют с тимус-независимыми антигенами (например полисахариды бактериальной клеточной стенки). Селезенка. Иммуногистохимическое окрашивание на белок S100 . В-зоны (лимфоидные узелки – LN) окрашены коричневым цветом, в то время как Т-зоны (PALS) и смешанная маргинальная зона (MZ) остаются неокрашенными LN LN PALS PALS MZ MZ
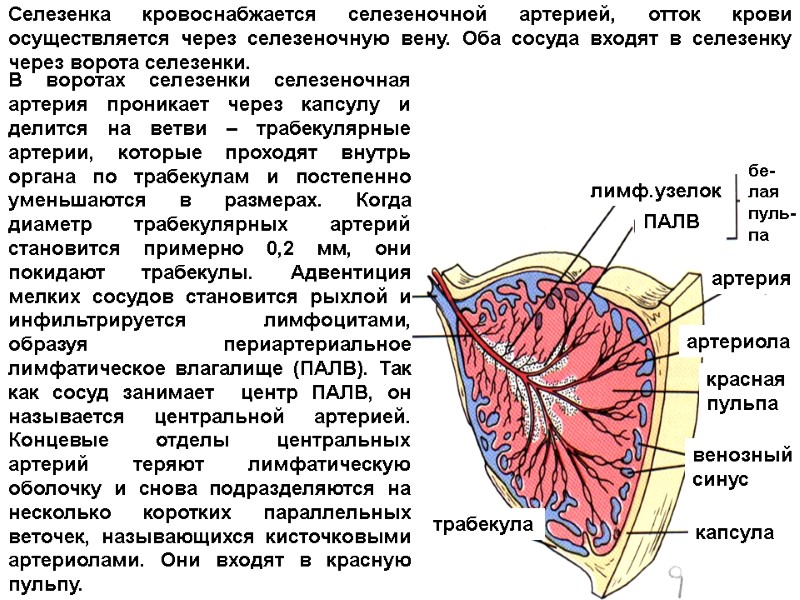
лимф.узелок ПАЛВ артерия артериола красная пульпа венозный синус капсула трабекула Селезенка кровоснабжается селезеночной артерией, отток крови осуществляется через селезеночную вену. Оба сосуда входят в селезенку через ворота селезенки. В воротах селезенки селезеночная артерия проникает через капсулу и делится на ветви – трабекулярные артерии, которые проходят внутрь органа по трабекулам и постепенно уменьшаются в размерах. Когда диаметр трабекулярных артерий становится примерно 0,2 мм, они покидают трабекулы. Адвентиция мелких сосудов становится рыхлой и инфильтрируется лимфоцитами, образуя периартериальное лимфатическое влагалище (ПАЛВ). Так как сосуд занимает центр ПАЛВ, он называется центральной артерией. Концевые отделы центральных артерий теряют лимфатическую оболочку и снова подразделяются на несколько коротких параллельных веточек, называющихся кисточковыми артериолами. Они входят в красную пульпу. бе- лая пуль- па

Дистальный отдел кисточковых артериол продолжается в эллипсоидные артериолы, снабженные муфтой («гильзой») из ретикулярных клеток и волокон. Это своеобразный сфинктер на артериоле, у человека «гильзы» развиты слабо. Далее следуют короткие артериальные (терминальные) гемокапилляры. Хотя точно известно, что терминальные капилляры несут кровь в синусы, до конца не понятно, каков механизм циркуляции крови в селезенке: 1)открытый тип циркуляции 2) закрытый тип циркуляции 3) комбинация закрытого и открытого типов Сторонники теории закрытого типа кровообращения считают, что эндотелий терминальных капилляров продолжается в эндотелий синусов селезенки. Сторонники теории открытого типа кровообращения полагают, что терминальные капилляры заканчиваются прежде, чем они достигнут синусов, и кровь из терминальных капилляров просачивается (фильтруется) через красную пульпу и затем попадает в синусы. Третья группа исследователей считает, что оба типа кровообращения присутствует в селезенке, т.е. что некоторые капилляры впадают в синусоиды, а некоторые заканчиваются открытыми концами в красной пульпе. Кровь из синусов собирается в малые вены пульпы, затем поступает в вены большего и большего калибра и в конце концов кровь оттекает из селезенки по селезеночной вене – ветви портальной вены.
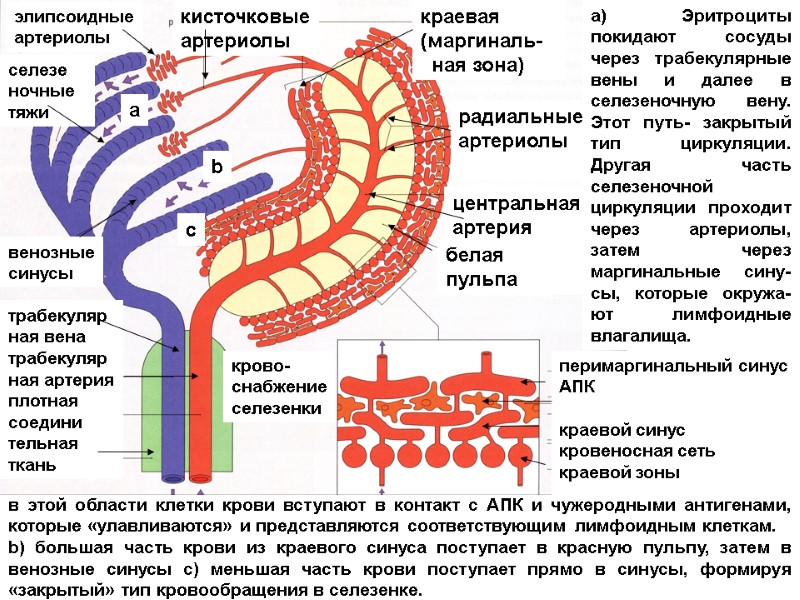
трабекуляр ная вена трабекуляр ная артерия плотная соедини тельная ткань венозные синусы селезе ночные тяжи элипсоидные артериолы кисточковые артериолы краевая (маргиналь- ная зона) радиальные артериолы центральная артерия белая пульпа перимаргинальный синус АПК краевой синус кровеносная сеть краевой зоны a b c в этой области клетки крови вступают в контакт с АПК и чужеродными антигенами, которые «улавливаются» и представляются соответствующим лимфоидным клеткам. b) большая часть крови из краевого синуса поступает в красную пульпу, затем в венозные синусы c) меньшая часть крови поступает прямо в синусы, формируя «закрытый» тип кровообращения в селезенке. a) Эритроциты покидают сосуды через трабекулярные вены и далее в селезеночную вену. Этот путь- закрытый тип циркуляции. Другая часть селезеночной циркуляции проходит через артериолы, затем через маргинальные сину-сы, которые окружа-ют лимфоидные влагалища. крово- снабжение селезенки
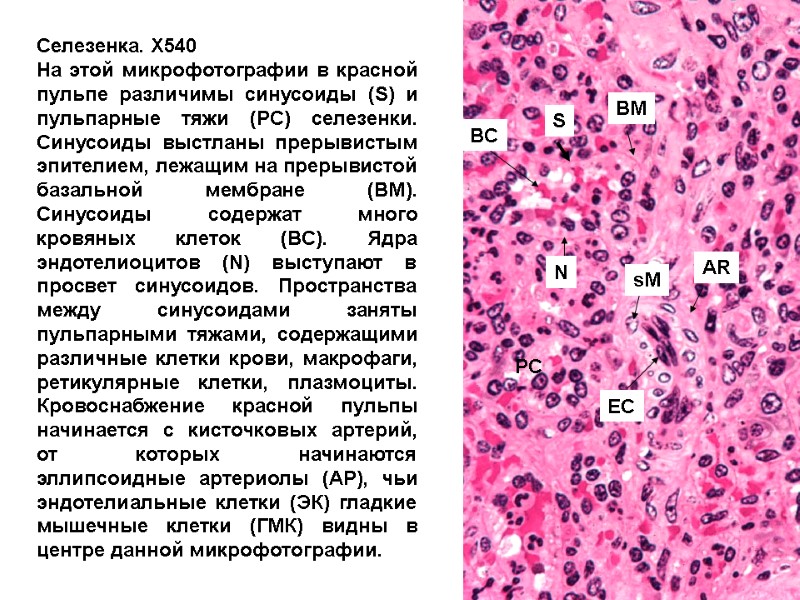
Селезенка. Х540 На этой микрофотографии в красной пульпе различимы синусоиды (S) и пульпарные тяжи (PC) селезенки. Синусоиды выстланы прерывистым эпителием, лежащим на прерывистой базальной мембране (BM). Синусоиды содержат много кровяных клеток (BC). Ядра эндотелиоцитов (N) выступают в просвет синусоидов. Пространства между синусоидами заняты пульпарными тяжами, содержащими различные клетки крови, макрофаги, ретикулярные клетки, плазмоциты. Кровоснабжение красной пульпы начинается с кисточковых артерий, от которых начинаются эллипсоидные артериолы (АР), чьи эндотелиальные клетки (ЭК) гладкие мышечные клетки (ГМК) видны в центре данной микрофотографии. S PC BM BC N sM EC AR

Гистофизиология селезенки 1. Когда кровь поступает в краевую зону, то она течет через зону, богатую макрофагами. Макрофаги фагоцитируют из крови антигены, бактерии и другие чужеродные частицы. Материал, который не элиминируется в маргинальной зоне, подвергнется очистке в селезеночных синусах. 2. Лимфоидные клетки образуются в белой пульпе в ответ на появление антигенов. В-клетки памяти и плазмоциты образуются в лимфатических узелках, в то время как Т-клетки различных классов образуются в ПАЛВ. Вновь образованные Т- и В-лимфоциты поступают в маргинальные синусы или мигрируют к месту локализации антигена или становятся частью циркулирующего пула лимфоцитов. Некоторое количество плазмоцитов может оставаться в маргинальной зоне, синтезируя антитела и высвобождая их в маргинальные синусы. Большинство плазмоцитов мигрирует в красный костный мозг, чтобы там синтезировать антитела, которые затем поступают в синусы красного костного мозга.

Гистофизиология селезенки 3. Растворимые антигены инактивируются антителами, выработанными против них, в то время как бактерии опсонизируются и элиминируются макрофагами или нейтрофилами. Клетки, трансформированные вирусом, уничтожаются цитотоксическими Т-клетками, образованными в ПАЛВ белой пульпы. 4. Макрофаги уничтожают старые тромбоциты и контролируют эритроциты, по мере их миграции из пульпарных тяжей между эндотелиальными клетками в синусы. Т.к. старые эритроциты теряют свою эластичность (также как и эритроциты, зараженные малярийным плазмодием), то они не могут проходить через поры между эндотелиоцитами и фагоцитируются макрофагами. Макрофаги мониторируют поверхность оболочки эритроцитов, которые они разрушают.

Спленэктомия Удаление селезенки необходимо при: - Разрыве селезенки вследствие абдоминальной травмы - При некоторых заболеваниях, например лимфомах, - Как часть большой хирургической операции, например при удалении опухоли желудка. Удаление селезенки ведет к следующим результатам: Изменения в крови. В крови повышается количество тромбоцитов и атипичных эритроцитов, имеющих измененную форму. Старые эритроциты содержат клеточный материал - базофильно-окрашенные тельца. При наличии селезенки эти атипичные клетки были бы удалены из кровотока в селезеночных тяжах и синусах селезенки. Инфекция. У пациентов после спленэктомии высок риск развития сепсиса, который чаще всего вызывается Streptoccoccus pneumoniae. Пациентам, подвергшимся спленэктомии, рекомендовано обеспечивать медикаментозный иммунитет против S. pneumoniae.
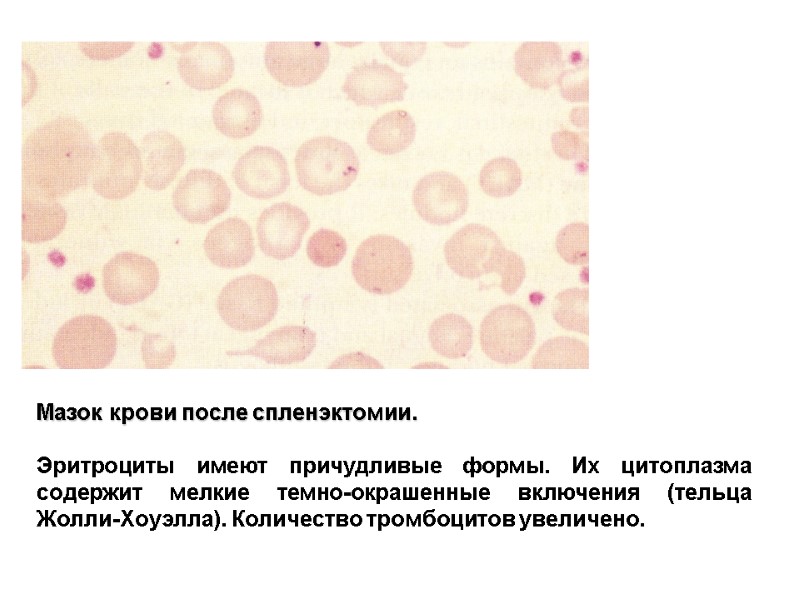
Мазок крови после спленэктомии. Эритроциты имеют причудливые формы. Их цитоплазма содержит мелкие темно-окрашенные включения (тельца Жолли-Хоуэлла). Количество тромбоцитов увеличено.

Резюме: СЕЛЕЗЕНКА: Разрушает отработанные старые эритроциты; Фильтрует антигены, циркулирующие в крови; - Состоит из красной и белой пульпы.
9990-immune_syst.rus.notes.ppt
- Количество слайдов: 68

