Заболевания глубоких вен- тромбозы.Лекция.ppt
- Количество слайдов: 45

ВОЛГОГРАДСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра факультетской хирургии Заболевание глубоких вен нижних конечностей: 1 -тромбозы глубоких вен; 2 - посттромбофлебитическая болезнь Лекция - 1 д. м. н. А. В. Шаталов

Актуальность венозного тромбоэмболизма (ТЭЛА+ ТГВ+ ТПВ) n n n n Даже в тех случаях, когда больной переживает острый период ТЭЛА, ему угрожает: !) развитие ПТФБ, проявляющегося ХВН, вплоть до развития трофических язв, и 2) тяжёлой хр. Гипертензии малого круга кровообращения с формированием лёгочного сердца. Острый венозный тромбоз развивается у 30% оперированных общехирургических больных. У 70 -80% после травматологических и ортопедических вмешательств (при операциях на бедре, тазобедренном и коленном суставах, после ампутаций). Более чем у 50% больных с висцеральными формами рака (синдром Труссо). Послеоперационный тромбоз глубоких вен в онкологии встречается у 6667% больных. В 40 -45% после операций по поводу аденомы предстательной железы. В ангиохирургии: при аорто-подвздошной реконструкции ТГВ наблюдается в 20 -30% случаев, при бедренно-подколенной –в 8 -20% и т. д.
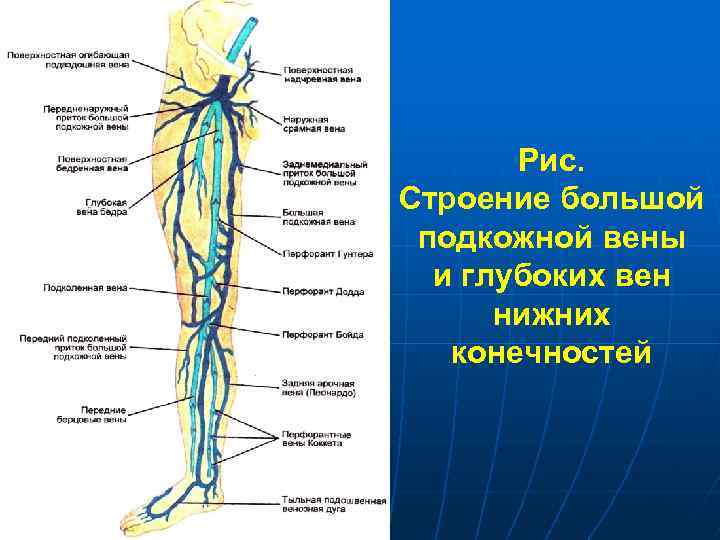
Рис. Строение большой подкожной вены и глубоких вен нижних конечностей

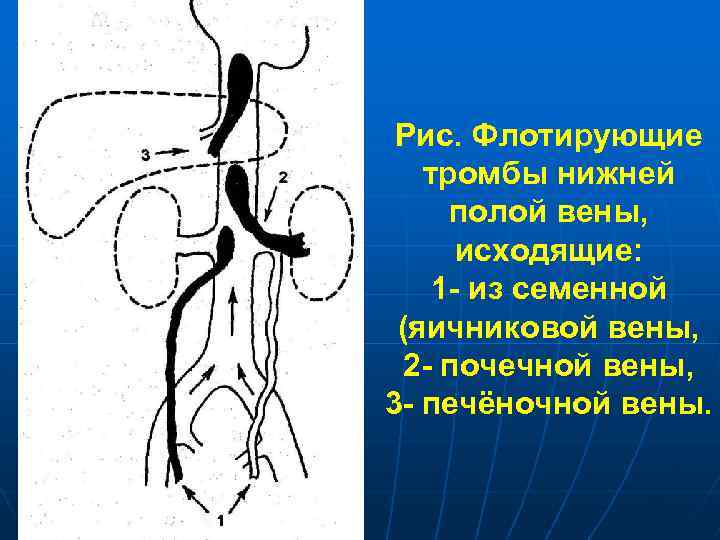
Рис. Флотирующие тромбы нижней полой вены, исходящие: 1 - из семенной (яичниковой вены, 2 - почечной вены, 3 - печёночной вены.
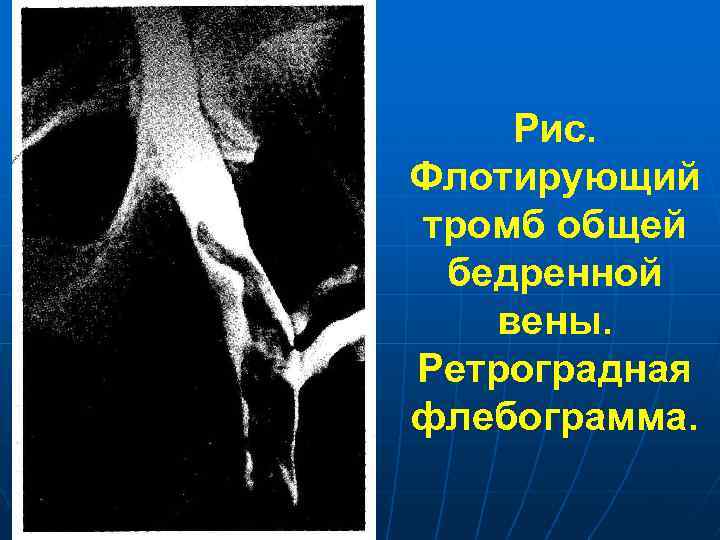
Рис. Флотирующий тромб общей бедренной вены. Ретроградная флебограмма.
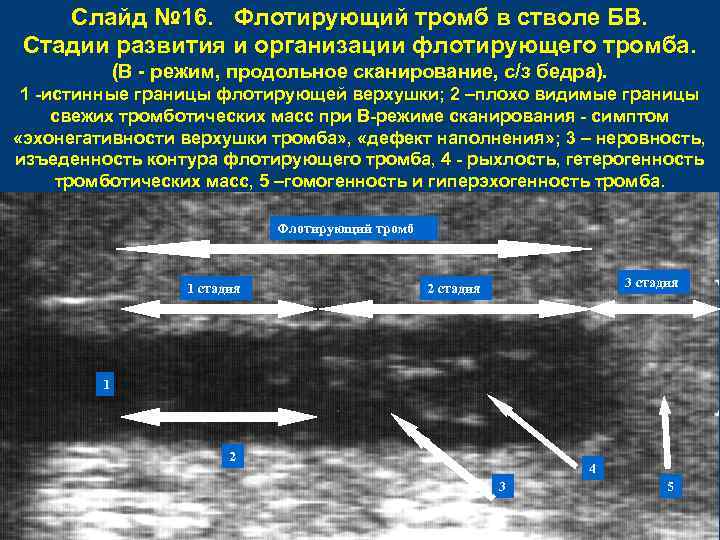
Слайд № 16. Флотирующий тромб в стволе БВ. Стадии развития и организации флотирующего тромба. (В - режим, продольное сканирование, с/з бедра). 1 -истинные границы флотирующей верхушки; 2 –плохо видимые границы свежих тромботических масс при В-режиме сканирования - симптом «эхонегативности верхушки тромба» , «дефект наполнения» ; 3 – неровность, изъеденность контура флотирующего тромба, 4 - рыхлость, гетерогенность тромботических масс, 5 –гомогенность и гиперэхогенность тромба. Флотирующий тромб 1 стадия 3 стадия 2 стадия 1 2 4 3 5
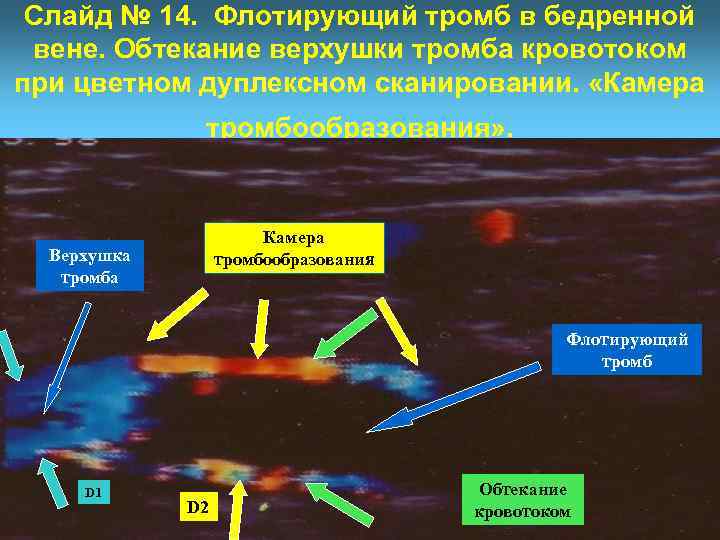
Слайд № 14. Флотирующий тромб в бедренной вене. Обтекание верхушки тромба кровотоком при цветном дуплексном сканировании. «Камера тромбообразования» . Камера тромбообразования Верхушка тромба Флотирующий тромб D 1 D 2 Обтекание кровотоком
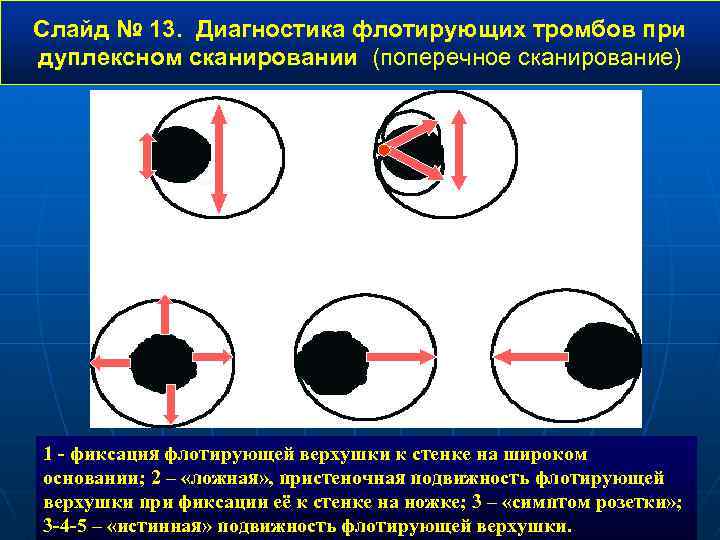
Слайд № 13. Диагностика флотирующих тромбов при дуплексном сканировании (поперечное сканирование) 2 1 3 4 5 1 - фиксация флотирующей верхушки к стенке на широком основании; 2 – «ложная» , пристеночная подвижность флотирующей верхушки при фиксации её к стенке на ножке; 3 – «симптом розетки» ; 3 -4 -5 – «истинная» подвижность флотирующей верхушки.

Таблица. Ультразвуковые критерии эмбологенности флотирующих тромбов при ОВТФ Повышенная эмбологенность Пониженная эмбологенность 1. Симптом «эхонегативности верхушки тромба» при ЦДС. 2. Структура тромба: гетерогенная. 3. Внешний контур флотирующей части тромба: неровный (изъеденный). 4. Поперечная флотация верхушки тромба: «истинная» . 5. Продольная флотация нефиксированной части тромба. 6. Симптом «розетки» . 7. Симптом «капюшона» . 8. Признак «камера тромбообразования» . 9. Конусовидная верхушка тромба. 10. Отношение диаметра тромба к диаметру вены (Д тр/ Д в): ½. 11. Протяжённый венозный рефлюкс, достигающий верхушки тромба. 1. Структура тромба: гомогенная и гиперэхогенная. 2. Внешний контур флотирующей части: ровный (цилиндрический). 3. Поперечная флотация верхушки тромба: «ложная» , пристеночная. 4. Симптом «потери округлости флотирующего тромба» (в поперечной плоскости). 5. Наличие вблизи верхушки тромба тромбированного варикозного узла. 6. Утолщение (инфильтрация) венозной стенки на протяжении флотирующей части тромба. 7. Закруглённая верхушка тромба. 8. Отношение диаметра тромба к диаметру вены (Д тр/ Д в): ¾. 9. Локальный венозный рефлюкс по стволу БПВ.



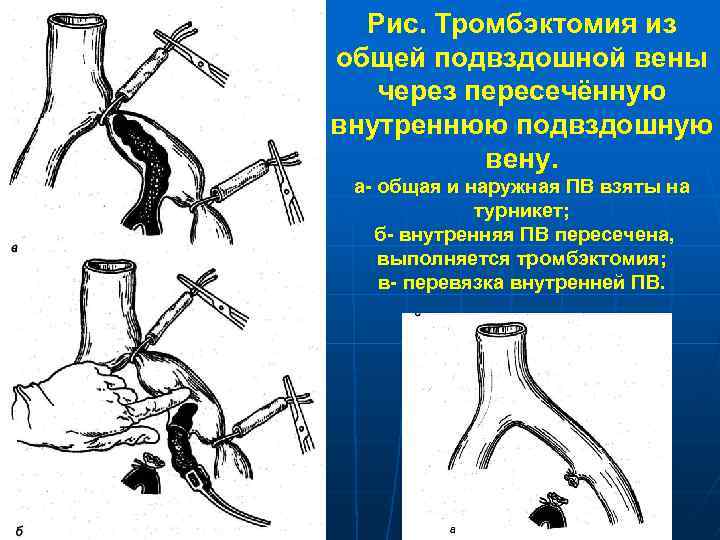
Рис. Тромбэктомия из общей подвздошной вены через пересечённую внутреннюю подвздошную вену. а- общая и наружная ПВ взяты на турникет; б- внутренняя ПВ пересечена, выполняется тромбэктомия; в- перевязка внутренней ПВ.






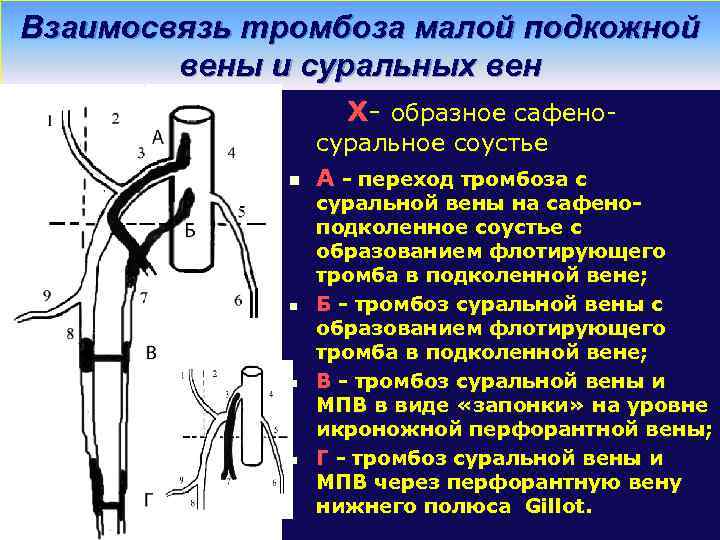
Взаимосвязь тромбоза малой подкожной вены и суральных вен X- образное сафено- n n суральное соустье А - переход тромбоза с суральной вены на сафеноподколенное соустье с образованием флотирующего тромба в подколенной вене; Б - тромбоз суральной вены с образованием флотирующего тромба в подколенной вене; В - тромбоз суральной вены и МПВ в виде «запонки» на уровне икроножной перфорантной вены; Г - тромбоз суральной вены и МПВ через перфорантную вену нижнего полюса Gillot.
Д

ВЛИЯНИЕ ВЕНОЗНОГО РЕФЛЮКСА НА ТРОМБООБРАЗОВАНИЕ 1 - рефлюкс создаёт проторенную дорогу для движения тромба, разрушая клапаны, стенку и увеличивая диаметр вен; 2 – тромбоз движется навстречу рефлюксу, т. е. рефлюкс определяет направление движение тромбофлебита (тромбообразования); - от величины рефлюкса зависит скорость тромбообразования; 33 4 55 6 - рефлюкс определяет эмбологенность тромба, участвует в флотирующего тромба; развитии - варикозно-изменённые притоки (коллатерали, например вена Джиакомини) ствола БПВ и перфорантный сброс гасят рефлюкс через сафено-феморальное соустье, т. е. уменьшают и скорость тромбообразования; - одним из основных факторов тромбообразования перфорантов является ретроградный кровоток в них.

Схема. Алгоритм диагностики острого варикотромбофлебита с помощью цветного дуплексного сканирования I. Тромбофлебит: 1) верхняя граница: 2) нижняя граница: - идентификация верхушки (соответствие с клиническими данными, В- режима с цветовым режимом допплерографии, отрицательная компрессионнная проба датчиком), - её состояние (флотация, симптом «капюшона» и др. ), - уровень локализации; 3) распространённость тромбоза: - ствол, - коллатерали (вена Джиакомини и др. ), - притоки (вена Леонардо и др. ), - перфоранты; 4) вид (окклюзивный, пристеночный, флотирующий). II. Венозный рефлюкс: - локализация: СФС (сафено-феморальное соустье), СПС (сафено-поплитеальное соустье), недостаточные перфоранты, притоки БПВ, связанные с недостаточным перфорантом. - мощность рефлюкса (его распространённость): доходит до верхушки тромба или нет. III. Коллатеральный кровоток: - есть или нет: на бедре, связь с МПВ

Рис. № 25. Венозный рефлюкс и острый варикотромбофлебит большой подкожной вены Т р о м б Т Т р р р Т р А- порочный круг венозной циркуляции на бедре при ВРВНК; Браспространённый венозный рефлюкс по БПВ до верхушки тромба; В– распространённый венозный рефлюкс по бедренной вене при ПТФБ.
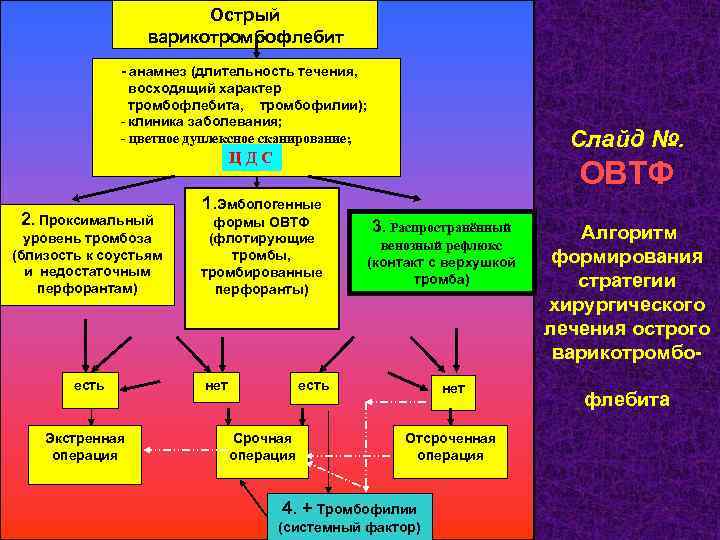
Острый варикотромбофлебит - анамнез (длительность течения, восходящий характер тромбофлебита, тромбофилии); - клиника заболевания; - цветное дуплексное сканирование; Слайд №. ЦДС (ЦДС) 2. Проксимальный уровень тромбоза (близость к соустьям и недостаточным перфорантам) есть Экстренная операция ОВТФ 1. Эмбологенные формы ОВТФ (флотирующие тромбы, тромбированные перфоранты) нет 3. Распространённый венозный рефлюкс (контакт с верхушкой тромба) есть Срочная операция нет Отсроченная операция 4. + Тромбофилии (системный фактор) Алгоритм формирования стратегии хирургического лечения острого варикотромбофлебита
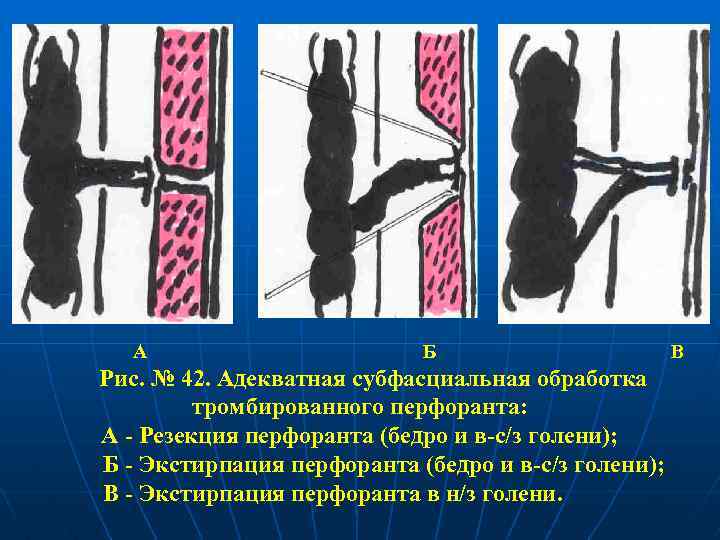
А Б Рис. № 42. Адекватная субфасциальная обработка тромбированного перфоранта: А - Резекция перфоранта (бедро и в-с/з голени); Б - Экстирпация перфоранта (бедро и в-с/з голени); В - Экстирпация перфоранта в н/з голени. В

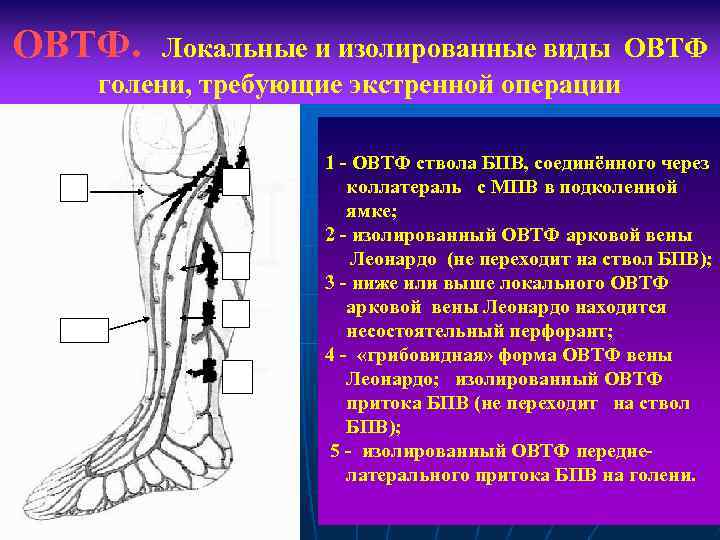
ОВТФ. Локальные и изолированные виды ОВТФ голени, требующие экстренной операции 5 1 2 БПВ 3 4 1 - ОВТФ ствола БПВ, соединённого через коллатераль с МПВ в подколенной ямке; 2 - изолированный ОВТФ арковой вены Леонардо (не переходит на ствол БПВ); 3 - ниже или выше локального ОВТФ арковой вены Леонардо находится несостоятельный перфорант; 4 - «грибовидная» форма ОВТФ вены Леонардо; изолированный ОВТФ притока БПВ (не переходит на ствол БПВ); 5 - изолированный ОВТФ переднелатерального притока БПВ на голени.

Тромбофилии (ТРФ) n n Под тромбофилиями сегодня понимают предрасположенность человеческого организма к формированию внутрисосудистых тромбов, которые вызываются определёнными молекулярными дефектами. Эра распознавания ТРФ началась в 1965 году, когда Олаф Эгеберг обнаружил, что причиной повторных венозных тромбозов в рыбацкой норвежской семье является дефицит антитромбина III (частота этого гетерозиготного дефекта у здоровых лиц-0, 2%). С развитием генетической диагностики количество ТРФ увеличивается и в настоящее время составляет 0, 16%. Вероятность формирования венозных тромбозов зависит от 1) формы тромбофилии, 2) типа её носительства, а также от 3) нередкого сочетания тромбофилий друг с другом.

Тромбофилии (ТРФ) n n Под тромбофилическими состояниями понимают наследственные или приобретённые сдвиги в гемореологии и гемостазе, создающие высокий риск развития и рецидивирования тромбозов сосудов различной локализации (З. С. Баркаган, 2000). Классификация тромбофилий З. С. Баркагана (2000): гемореологические формы заболевания, тромбофилии обусловленные нарушениями сосудисто-тромбоцитарного геомостаза, связанные с дефицитом или аномалиями первичных физиологических антикоагулянтов, с дефицитом и нарушениями взаимодействия с ними плазменных факторов свёртывания крови и фибринолиза, а также ТФ. развивающиеся при повышении уровня или недостаточной инактивации факторов свёртывания крови. Особую группу представляют аутоиммунные, и инфекционно-иммунные формы, паранеопластические и метаболические формы, среди которых доминирует фосфолипидный синдром.

В настоящее время описаны ТРФ: 1 - Мутация фактора V Leiden (2 -15%). 2 - Мутация фактора V Кембриджа. 3 - Вторичные формы резистентности фактора V к протеину С. 4 - Мутация гена протромбина 20210. 5 - Дисфибриногенемия. 6 - Гипергомоцистинурия. 7 - Дефицит антитромбина III. 8 - Дефицит протеина С. 9 - Дефицит протеина S. 10 - Дефицит кофактора II гепарина. 11 - Дефицит и аномалии плазминогена. 12 - Нарушение высвобождения активатора плазминогена. 13 - Повышение уровня ингибитора активатора плазминогена. 14 - Антифосфолипидный синдром. Группа сочетанных тромбофилий.

Анамнестические признаки тромбофилий 1 - Тромботическая наследственность – наличие тромбозов у ближайших родственников. 2 - Повторные тромбозы без видимых причин (идиопатические тромбозы). 3 - Тромбозы возникающие во время ситуаций, обычно легко переносимых здоровыми людьми: длительные поездки, приём противозачаточных средств, беременность и т. д. ). 4 - Тромбозы , возникающие в молодом возрасте (моложе 50 лет). 5 - Сочетание артериальных и венозных тромбозов. 6 - Сочетание тромбозов с гибелью плода. 7 - Повторные выкидыши. 8 - Тромбозы необычных локализаций (вен мозга, мезентериальных вен). 9 - Тромбозы поверхностных вен. 10 - Некрозы кожи, вызванные приёмом кумаринов.

Клинические ситуации, требующие целенаправленного поиска гематогенных тромбофилий 1 - При развитии флеботромбоза и ТЭЛА без видимых факторов риска. 2 - При наличии у больных, отягощённной семейной наследственности по тромбозам. 3 - В случаях развития тромбоза у лиц моложе 20 лет. 4 - У больных с рецидивирующим течением заболевания с вовлечением в тромботический процесс различных сосудистых бассейнов при проводимой антитромботической терапии.

Схемы лечения различных видов тромбофилий Виды тромбофилий Схемы лечения 1. Нарушения в системе протеинов С и S - введение концентратов протеина С - гепарин - дезагреганты (аспирин, плавикс) - трансфузии СЗ Плазмы 2. Антифисфолипидный синдром - гепарин, - дезагреганты (аспирин, плавикс), - плазмаферез, - непрямые антикоагулянты. 3. Дефицит плазменного антитромбина. - 4. Гипергомоцистеинемия - введение концентратов антитромбина III - непрямые антикоагулянты, - дезагреганты (аспирин, плавикс) - трасфузии СЗПл. препараты фолиевой кислоты и вит. гр. В - гепарин, - дезагреганты (аспирин, плавикс)

Системное введение тромболитиков n n n Не рекомендуется применять тромболитические препараты для лечения тромбоза глубоких вен нижних конечностей, т. к. частичный лизис венозного тромба может повысить риск развития ТЭЛА. Рекомендуется производить только в случаях свежего массивного илеофеморального тромбоза, который прогрессирует, несмотря на гепаринотерапию. При прогрессирующем росте тромба и угрозе эмболизации следует рассматривать возможность установки съёмного кава -фильтра с последующим удалением тромба хирургическим путём (тромбэктомия или фрагментация его с последующей зондовой экстракцией).



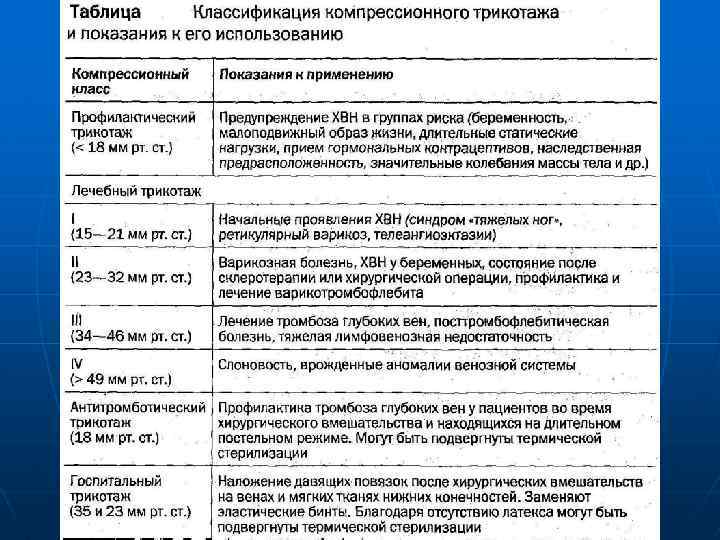
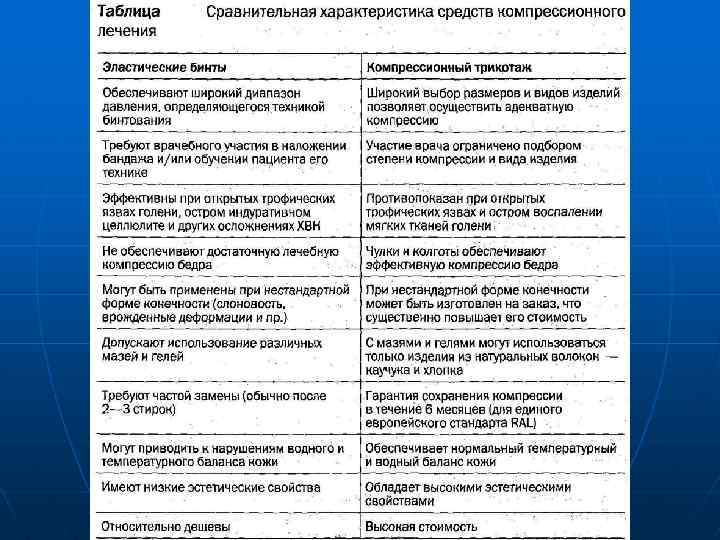


Рис. Алгоритмы ведения больных с отёками при ХВН
Заболевания глубоких вен- тромбозы.Лекция.ppt